BAB 2
TINJAUAN PUSTAKA
2.1 HIV/AIDS 2.1.1. HIV
HIV(Human Immunodeficiency Virus) merupakan virus yang menyebabkan
sindrom AIDS(Acquired Immunodeficiency Syndrome), yaitu sindrom penyakit
infeksi yang menekan sistem imunitas tubuh. HIV merupakan retrovirus yang
mengandung RNA(Ribonucleic Acid) sebagai materi genetik. Genom HIV
mengandung dua untai tunggal RNA dan tiap satunya berikatan dengan enzim
reverse transcriptase (Wood, 2006). Virus HIV akan merusak sistem imunitas
seluler dengan menginvasi sel limfosit dan makrofag, bereplikasi dalamnya dan
seterusnya memusnahkan sel dan menyebar ke sel limfosit lain. Di dalam sel
CD4(Cluster of Differentiation 4), retrovirus HIV akan menggunakan reverse
transcriptase untuk menghasilkan salinan DNA(Deoxyribonucleic Acid) sebagai
materi genetik untuk mensintesis komponen protein virus (Lerner et al., 2003).
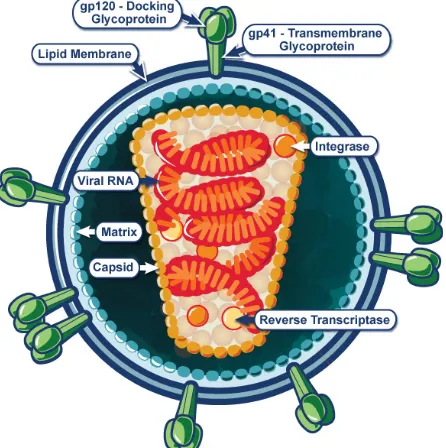
HIV adalah berbentuk bulat dan berukuran 1/10,000 mm. Struktur utama
partikel HIV terdiri dari 2 untai tunggal RNA, protein kapsul p24, protein matriks
p17, dua lapis membran lipid ,protein sampul gp120, transmembran gp41, enzim
reverse transcriptase dan intergrase( NIAID, 2012).
2.1.2. AIDS
AIDS (Acquired Immunodeficiency Syndrome) dapat diartikan sebagai
kumpulan gejala atau penyakit yang disebabkan oleh menurunnya kekebalan
tubuh akibat infeksi oleh virus HIV yang termasuk famili retroviridae. AIDS
merupakan tahap akhir dari infeksi HIV. ( Djoerban, 2009). Menurut Wood, 2006,
definisi AIDS secara klinis adalah munculnya infeksi oportunistik mayor atau
penurunan jumlah sel CD4 dibawah 200 sel/μl darah. Penyebab kematian terkait
AIDS adalah disebabkan kombinasi beberapa infeksi oportunistik tanpa adanya
pengobatan yang adekuat.
2.1.3. Penularan HIV
HIV sering ditularkan melalui kontak seksual dengan individu yang
terinfeksi, penggunaan jarum suntik secara bersama oleh pengguna narkotika,
transfusi darah yang terkontaminasi dan transmisi okupasional pada petugas
kesehatan. Ibu yang terinfeksi HIV juga bisa menularkan HIV pada anak ketika
fase intrapartum, perinatal, dan melalui pemberian ASI selepas kelahiran (Fauci,
2008).
2.1.4.Patogenesis HIV/AIDS
Sel CD4 merupakan target utama infeksi HIV karena virus mempunyai
afinitas terhadap molekul di permukaan CD4. Limfosit CD4 berfungsi
mengkoordinasikan sejumlah fungsi imunologis yang penting. Hilangnya fungsi
tersebut menyebabkan gangguan respons imun yang progresif (Djoerban, 2009).
Pada infeksi primer HIV, virus akan memasuki aliran darah dan menginvasi
sel CD4. Virus akan berikatan melalui glikoprotein gp120 pada permukaan virus
koreseptor chemokine CXCR-4 pada permukaan sel CD4. Hasil interaksi ini akan
memicu fusi antara membran virus dan membran sel CD4. Seterusnya
nukleokapsid virus akan memasuki sitoplasma sel CD4 dan melepaskan RNA
virus. Dengan bantuan enzim reverse transcriptase, RNA virus akan ditranskripsi
terbalik (reverse transcription) menjadi salinan DNA untai ganda virus. DNA
virus yang terhasil akan berintergrasi dengan DNA sel CD4 dan kini dikenal
sebagai provirus. Fase infeksi virus ini dikenal sebagai fase laten dan virus bisa
hidup secara dorman pada waktu yang lama. Seterusnya RNA virus akan
ditranskripsi dari DNA provirus dan seterusnya ditranslasi menggunakan
mekanisme sintesis protein sel CD4. Komponen protein dan RNA virus yang
terhasil akan berintergrasi didalam partikel virus baru dan dilepaskan melalui
permukaan sel CD4 (Wood , 2006).
Sel langerhan merupakan sel dendritik yang berperan dalam menstimulasi
sel CD4 dan memicu respons imunitas pada kulit. Beberapa penelitian
menunjukkan adanya pengaruh sel langerhan di epitelium terhadap munculnya
manifestasi klinis pada kulit. Pada penderita HIV/AIDS, sel langerhan di
epitelium akan terinfeksi oleh virus HIV dan menyebabkan fungsi imunitas akan
terganggu. Penurunan fungsi imunitas pada kulit akan menyebabkan timbulnya
manifestasi kulit pada penderita HIV/AIDS (Saavedra et al, 2008).
2.1.4. Tahapan Infeksi HIV
Tahapan klinis dari infeksi HIV bisa dibagi menjadi tiga tahapan: fase
infeksi, fase laten dan AIDS.
(1)Fase Infeksi :
Kebanyakan penderita tidak mengalami sebarang simptom ketika
fase infeksi namun sekitar 15% penderita menunjukkan adanya
simptom seperti demam, malaise, nyeri otot & tenggorokan dan
pembesaran kelenjar getah bening. Terdapat juga penderita yang
mengalami pembesaran kelenjar getah bening tanpa adanya simptom
serokonversi. Deteksi antibodi terhadap HIV dapat dilakukan pada fase
ini untuk mendiagnosis HIV.
(2) Fase laten
Pada fase ini secara umumnya asimptomatis walaupun sekitar
33% penderita mengalami pembengkakan kelenjar getah bening.
Durasi antara fase infeksi dan timbulnya simptom AIDS adalah sekitar
10 tahun. Namun durasi fase laten adalah sangat bervariasi. Tidak
dapat dipastikan adakah tiap individu yang terinfeksi HIV akan
berlanjut menjadi AIDS.
(3) AIDS
Tahapan akhir dari infeksi HIV ditandai dengan munculnya
berbagai simptom AIDS seperti penurunan berat badan, berkeringat
malam, demam dan diare. Terdapat juga infeksi oportunistik seperti
kandidiasis oral, herpes simpleks, herpes zoster dan lain-lain (Wood,
2006).
2.1.5 .Diagnosis HIV/AIDS
Secara garis besar dapat dibagi menjadi pemeriksaaan serologik untuk
mendeteksi adanya antibodi terhadap HIV dan pemeriksaaan untuk mendeteksi
keberadaan virus HIV. Pemeriksaan yang lebih mudah dilaksanakan adalah
pemeriksaan terhadap antibodi HIV. Sebagai penyaring sering digunakan teknik
ELISA (enzyme-linked immunosorbent assay), aglutinasi atau dot-blot
immunobinding assay. Waktu jendela adalah waktu timbulnya antibodi yang
dapat dideteksi dengan pemeriksaan. Antibodi mulai terbentuk pada 4-8 minggu
setelah infeksi (Djoerban, 2009).
Menurut WHO, 2005, infeksi HIV/AIDS bisa dibagi menjadi beberapa
(1) Infeksi HIV primer
Asimptomatis
Sindrom retroviral akut( demam, malaise, limfadenopati dan ruam kulit)
(2) Stadium pertama
Asimptomatis
Limfadenopati Generalisata Persisten (LGP)
(3) Stadium kedua (dini)
Penurunan berat badan kurang dari 10%
Infeksi saluran pernapasan berulang( bronkitis, sinusitis, otitis media, faringitis)
Herpes zoster
Keilitis angularis
Ulkus mulut yang berulang
Ruam kulit berupa papul yang gatal( Papular pruritic eruption )
Dermatitis seboroik
Infeksi jamur pada kuku
(4) Stadium ketiga (menengah)
Penurunan berat badan lebih dari 10%
Diare kronis lebih dari 1 bulan, tanpa diketahui penyebabnya
Demam menetap yang tidak diketahui penyebabnya
Kandidiasis pada mulut yang menetap
Oral hairy leukoplakia
(5) Stadium keempat
Sindrom wasting HIV
Pneumocsytic pneumonia
Infeksi herpes simpleks kronis ( orolabia, genital atau anorektal )
Kandidiasis oesofageal
Tuberkulosis ekstraparu
Sarkoma Kaposi
Toksoplasmosis saraf pusat
HIV ensefalopati dll.
Derajat keparahan imunosupresi juga bisa ditentukan dengan cara menghitung
kadar CD4 pasien. Kadar CD4 penting sebagai indikasi memulai terapi ART dan
sebagai prognosis jangka panjang terhadap pengobatan HIV/AIDS (WHO, 2005).
Tabel 2.1. Kadar CD4 dan Derajat Keparahan Imunosupresi.
Derajat Imunosupresi Kadar CD4 sel/mm³
Imunosupresi tidak signifikan >500 sel/mm³
Imunosupresi ringan 350 – 499 sel/mm³
Imunosupresi sedang 200 – 349 sel/mm³
Imunosupresi Berat <200 sel/mm³
Sumber. WHO, 2005
2.1.6 Pengobatan HIV/AIDS
Dahulunya pengobatan HIV/AIDS tidak memberikan banyak harapan.
Namun sekarang pengobatan HIV dapat memberi harapan sekiranya dilakukan
skrining awal. Semua infeksi oportunistik pada penderita AIDS umumnya diobati
sedini mungkin.
Penderita HIV/AIDS diberikan terapi antiretroviral(ART) dengan kombinasi
penghambat reverse transcriptase dan penghambat protease. Beberapa penelitian
lamivudin yang diberikan sebagai kombinasi dapat meningkatkan jumlah CD4.
Namun setelah pengobatan beberapa waktu, HIV akan bermutasi menjadi resisten
dan toksisitas obat akan muncul sehingga memerlukan obat baru. Obat-obat yang
sedang diteliti adalah antisense therapy, gene therapy dengan penghambat HIV
yang ditujukan ke sel CD4 dan sel induk (stem cell). Penelitian lain tentang cara
pengobatan dan obat baru anti HIV masih banyak dibutuhkan oleh karena
penyakit ini banyak menelan jiwa penderita dan sangat merugikan sosio-ekonomi
masyarakat luas terutamanya pada negara berkembang.
Di RSCM Jakarta, pengobatan HIV/AIDS dilakukan oleh Pukdisus RSCM.
Obat yang digunakan ialah kombinasi tiga obat antiretroviral, yakni :
(1) Zidovudine (AZT)
Dosis : 500 – 600mg sehari per os
(2) Lamivudin (3TC)
Dosis : 150mg sehari dua kali
(3) Nevirapine
Dosis : 200mg sehari selama 14 hari, kemudian 200mg sehari dua kali
(Budimulja, 2008).
2.1.7. Prognosis HIV/AIDS
Sepuluh tahun setelah terinfeksi HIV, sekitar 50% penderita mengalami AIDS. Prognosis HIV buruk karena menginfeksi sistem imun terutama sel CD4
dan akan menimbulkan destruksi sel tersebut, akibatnya banyak sekali penyakit
oportunistik yang dapat menyertainya. Di Rumah Sakit Kanker Dharmais Jakarta ,
hasil penelitian pada tahun 2005 menunjukkan kematian berjumlah 34%
2.2 Erupsi Obat Alergik (EOA) 2.2.1 Definisi
Erupsi Obat alergik atau allergic drug eruption ialah reaksi alergik pada kulit atau daerah mukokutan yang terjadi sebagai akibat pemberian obat secara
sistemik. Yang dimaksudakan dengan obat, ialah zat yang dipakai untuk
menegakkan diagnosis, pofilaksis, dan pengobatan (Hamzah, 2008).
2.2.2 Klasifikasi dan Mekanisme Erupsi Obat Alergi
Kejadian erupsi obat bisa disebabkan oleh hasil dari reaksi immunologik dan non-imunologik terhadap obat dan juga reaksi metabolit dari obat. Sekitar
80% kejadian erupsi obat dapat diprediksikan (Breathnach, 2004).
Tabel 2.2 Klasifikasi Erupsi Obat Alergi
Non-Imunologik Imunologik
Dapat diprediksi Reaksi tipe I (anafilaksis)
Overdosis Reaksi tipe II ( sitostatik )
Efek samping Reaksi tipe III ( kompleks imun)
Toksisitas kumulatif Reaksi tipe IV ( tipe lambat)
Toksisitas tipe lambat
Efek fakultatif Lain-lain
Interaksi obat Reaksi Jarisch–Herxheimer
Gangguan metabolik Reaksi mononukleosis-ampisilin
Eksaserbesi penyakit
Tidak dapat diprediksi
Intoleransi
Idiosinkrasi
(A) Erupsi obat non-imunologik
1. Overdosis obat
Erupsi obat yang terjadi dapat diprediksikan berdasarkan reaksi
farmakologis obat dan dosis obat yang dikonsumsi. Hal ini disebabkan
pengambilan obat yang berlebihan dan melebihi dosis standar yang
dibenarkan. Individu dengan penyakit ginjal juga berisiko mengalami
overdosis walaupun diberikan dosis standar. Interaksi obat juga dapat
mengakibatkan overdosis.
2. Efek samping obat
Efek samping obat adalah reaksi tidak diinginkan yang berlaku
bersamaan dengan efek terapeutik. Contohnya adalah efek mengantuk
dari pengambilan obat anti-histamin, alopesia anagen karena obat
sitotoksik dan lain-lain.
3. Toksisitas Kumulatif
Penggunaan obat menahun bisa menyebabkan toksisitas kumulatif.
Akumulasi obat pada kulit dapat menyebabkan perubahan warna kulit,
hasil dari penumpukan obat di sel fagosit dan membran mukosa.
Contohnya administrasi menahun obat bismuth, emas, perak, raksa dan
klorpromazin.
4. Toksisitas tipe lambat
Contoh gejala toksisitas tipe lambat adalah keratosis dan tumor kulit.
Penyakit kulit ini berhubungan dengan pajanan arsenik inorganik dan
terapi methotrexate yang membutuhkan waktu yang lama untuk
5. Efek fakultatif
Obat antibiotika dapat menyebabkan perubahan flora normal pada
kulit dan membran mukosa. Antibiotika yang bekerja merusak bakteri
gram positif pada kulit akan mempercepat pembiakan bakteri gram
negatif yang resisten. Obat antibiotika berspektrum luas, kortikosteroid
dan imunosupresif lainnya dapat mengakibatkan pertumbuhan jamur
pada kulit dan membran mukosa. Kortikosteroid dapat mempercepat
penyebaran tinea dan eritrasma. Antibiotika seperti klindamisin dan
tetrasiklin dihubungkan dengan penyakit enterocolitis
pseudomembranosa disebabkan oleh bakteri Clostridium difficile
(Breathnach, 2004).
6. Interaksi obat
Interaksi obat dapat berlaku pada pemberian dua atau lebih obat
pada waktu yang bersamaan. Mekanisme interaksi obat secara garis
besar dapat dibedakan atas 3 mekanisme, yakni interaksi farmaseutik
atau inkompatibilitas, interaksi farmakokinetik dan interaksi
farmakodinamik (Setiawati, 2007).
7. Perubahan status metabolisme tubuh
Setengah obat dapat mengakibatkan erupsi obat melalui cara
merubah status metabolisme dan nutrisi tubuh. Fenitoin akan
mengganggu absorpsi dan metabolisme asam folat dan meningkatkan
risiko penyakit stomatits aphthous. Isoretinoin akan meningkatkan
kadar VLDL(Very Low Density Lipoprotein) dalam darah dan
meningkatkan resiko terjadinya xanthoma.
8. Aktivasi jalur efektor non-imunologik (Reaksi anafilaktoid)
Obat seperti opiat, kodein, amfetamin, polimiksin B, atropin,
hidralazin, pentamidin , kuinin, dan zat radiokontras dapat memicu
urtikaria dan angioedema. Zat radiokontras dapat memicu aktivasi
komplemen melalui jalur antibodi independen.
9. Eksaserbasi dari suatu penyakit
Antara contoh obat yang menyebabkan eksaserbasi penyakit kulit
adalah lithium, β-blocker, kortikosteroid, simetidin, penisilin dan
sulfonamida. Penggunaan litium dapat menyebabkan eksaserbasi
penyakit akne dan psoriasis. β-blocker juga dapat menginduksi penyakit
dermatitis psoriasiformis. Apabila penggunaan kortikosteroid
dihentikan akan menyebabkan eksaserbasi psoriasis. Penggunaan
simetidin, penisilin dan sulfonamid juga dapat menyebabkan
eksaserbasi lupus eritematosus (LE) (Breathnach, 2004).
(B) Erupsi obat imunologik
Secara garis besar terdapat 4 tipe reaksi imunologik yang dikemukakan oleh Coomb dan Gell. Satu reaksi alergik dapat mengikut salah satu dari ke-4 jalur ini
(Hamzah, 2008).
1. Tipe I (reaksi cepat, reaksi anafilaktik)
Reaksi ini penting dan sering dijumpai. Pajanan pertama kali
terhadap obat tidak menimbulkan reaksi yang merugikan, tetapi pajanan
selanjutnya dapat menimbulkan reaksi. Antibodi yang terbentuk ialah
IgE yang mempunyai affinitas yang tinggi terhadap mastosit dan
basofil. Pada pemberian obat yang sama, antigen dapat menimbulkan
perubahan berupa degranulasi mastosit dan basofil dengan
dilepaskannya bermacam-macam mediator, antara lain histamin,
serotonin, bradikin , heparin dan SRSA(Slow Reacting Substance of
Anaphylaxis). Mediator-mediator ini mengakibatkan bermacam-macam
syok anafilaktik. Penisilin merupakan contoh penyebab utama erupsi
obat hipersensitivitas tipe cepat yang IgE-dependent.
2. Tipe II ( Reaksi sitostatik)
Reaksi tipe ini disebabkan oleh obat (antigen) yang memerlukan
penggabungan antara IgG dan IgM di permukaan sel. Hal ini
menyebabkan efek sitolitik atau sitotoksik oleh sel efektor yang
diperantarai komplemen. Gabungan obat-antibodi-komplemen terfiksasi
pada sel sasaran. Sebagai sel sasaran ialah berbagai macam sel biasanya
eritrosit, leukosit, trombosit yang mengakibatkan lisis sel, sehingga
reaksi tipe II tersebut disebut juga reaksi sitolisis atau sitotoksik.
Contohnya ialah penisilin, sefalosporin, streptomisin, sulfonamida dan
isoniazid.
Erupsi obat yang berhubungan dengan tipe ini ialah purpura, bila sel
sasarannya trombosit. Obat lain yang menyebabkan alergik tipe II ialah
penisilin, sefalosporin, streptomisin, klorpromazin, sulfonamida,
analgesik dan antipiretik (Hamzah, 2008).
3. Tipe III (Reaksi kompleks imun )
Kompleks imun akan mengaktivasi kaskade komplemen dan
pembentukan anafilatoksin seperti fragmen protein komplemen C3a dan
C5a. Komplemen ini akan memicu pelepasan mediator dari mastosit
dan basofil dan mengakibatkan urtikaria dan anafilaksis. Antara
penyakit lain yang diperantarai reaksi tipe ini ialah serum sickness,
vaskulitis dan reaksi arthus (Breathnach, 2004).
4. Tipe IV (Reaksi alergik seluler tipe lambat)
Reaksi ini melibatkan limfosit, APC(Antigen Presenting Cell) dan
sel Langerhans yang mempresentasikan antigen kepada limfosit T.
Seterusnya limfosit T akan tersensitisasi mengadakan reaksi dengan
setelah pajanan terhadap antigen. Reaksi ini seterusnya akan
melepaskan serangkaian limfokin. Contoh reaksi tipe ini ialah
dermatitis kontak alergi (Hamzah, 2008).
(C) Lain –lain
1. Reaksi Jarisch–Herxheimer
Reaksi ini adalah reaksi eksaserbasi fokal pada luka infeksi apabila
diberikan terapi lanjutan antimikroba. Reaksi ini dikaitkan dengan keluarnya
zat-zat imunologis dan farmakologis dari mikroorganisme dan jaringan yang
rusak. Contohnya seperti pemberian terapi lanjutan griseofulvin pada
penderita sifilis yang diterapi awal dengan penisilin. Reaksi ini juga berlaku
pada pemberian dietilcarbamazin pada pasien onchocerciasis dan terapi
tiabendazol pada pasien strongiloidiasis.
2. Reaksi infeksius mononukleosis-ampisilin
Ampisilin merupakan penyebab tersering terjadinya erupsi obat pada
pasien dengan mononukleosis dan leukemia limfatik. Dikatakan adanya
reaksi sensitisasi terhadap obat ampisilin didalam tubuh (Breathnach,
2004).
2.2.3. Epidemiologi Erupsi obat alergi
Hasil penelitian yang melibatkan 25 pasien erupsi obat menyebutkan umur pasien adalah 9-52 tahun dan umur rata-rata adalah 30 tahun. Laki-laki lebih
banyak menderita erupsi obat berbanding wanita dengan rasio 1:0,8. Golongan
obat yang tesering adalah golongan antibiotika(56%), anti-konvulsan(24%) dan
AINS(12%). Gambaran klinis yang tersering adalah fixed drug eruption (56%),
erupsi eksantematosa (12%) dan urtikaria(12%)(Neuopane et al, 2012).
Hasil penelitian di Iran menyebutkan umur rata-rata pasien erupsi obat
alergik adalah 30-39 tahun. Manifestasi kulit yang terbanyak adalah eritroderma
Penelitian lain tentang karakteristik pasien erupsi obat alergik menyebutkan
usia rata-rata pasien dengan erupsi obat alergik adalah sekitar 20-39 tahun dan
rasio laki-laki dan wanita adalah 0,87:1 (Pudukadan et al, 2004).
2.2.4 Gambaran erupsi obat alergi
Gambaran erupsi obat alergik bisa berupa eksantematosa, urtikaria/angioedema, reaksi anafilaksis dan anafilaktoid, fixed drug eruption dan
serum sickness. Gejalanya bisa juga menyerupai dermatosis, nekrosis kulit,
pigmentasi, alopesia, hipertrikosis dan perubahan kuku (Wolff, 2009).
1. Erupsi eksantematosa
Erupsi eksantematosa juga dikenal sebagai erupsi morbiliformis dan
makulopapular. Lesi ini adalah lesi tersering pada erupsi obat alergi. Lesi
ini bermula dari batang tubuh dan seterusnya menyebar ke perifer dan
kedua ekstremitas secara simetris. Lesi ini juga timbul selepas 1 minggu
dimulainya terapi dan membaik dalam waktu 7 hingga 14 hari. Perubahan
ini bisa terlihat dengan adanya perubahan warna kulit dari merah cerah ke
merah kecoklatan disusuli dengan deskuamasi kulit. Diagnosa bandingnya
adalah eksantem virus, penyakit vaskuler kolagen dan infeksi riketsia dan
bakteri.
2. Erupsi urtikaria/angioedema
Erupsi urtikaria ditandai dengan papular pruritus kemerahan dengan
ukuran yang bervariasi. Lesi ini bisa timbul dan menghilang dalam waktu
24 jam. Apabila lapisan dermis dan jaringan subkutan terjadi
pembengkakan, ia disebut angioedema. Angioedema sering berlaku secara
unilateral dan bisa berlangsung selama 1 - 2 jam. Urtikaria dan angiodema
terkait obat sering dihubungkan dengan reaksi hipersensitivitas tipe
anafilaktik. Gejala dan simptom dari reaksi anafilaktik termasuklah
pruritus, urtikaria, angioedema, mual muntah, diare, nyeri abdomen,
3. Erupsi pustular
Erupsi pustular dikaitkan dengan penggunaan iodida, bromida,
hormon adrenokortikotropik, glukokortikoid, isoniazid, litium, aktinomisin
D dan fenitoin. Pustul sering timbul pada bagian atipikal seperti tangan
dan kaki. AGEP (Acute Generalised Exanthematous Pustulosis) adalah
lesi yang dikaitkan dengan leukositosis dan penggunaan antibiotika
golongan β-laktam dan makrolida dan antihipertensi tipe penghambat
kanal kalsium. Lesi ini muncul 1-3 minggu selepas pemberian obat dan
disusuli dengan deskuamasi generalisata 2 minggu selepasnya.
4. Erupsi Bulosa
Pseudoporfiria merupakan gangguan fototoksik pada kulit yang
menyerupai porfiria kutanea tarda pada dewasa dan protoporfiria
eritropoeitik pada anak. Pseoporfiria dicirikan dengan fragilitas kulit,
pembentukan bula dan sikatriks pada kulit yang terpajan sinar matahari
dan berlaku pada kadar porfirin darah yang normal. Obat yang diduga
menyebabkan pseudoporfiria adalah tetrasiklin, furosemid dan naproxen.
Kelainan ini bisa timbul 1 hari selepas pemberian obat atau bisa muncul
setelah 1 tahun terapi dimulai.
5. Fixed Drug Eruption (FDE)
Kelainan ini umumnya berupa bercak makula yang kemerahan,
eritem, dan soliter dan bisa berkembang menjadi plak edematus dan lesi
tipe bulosa. FDE sering dijumpai di bagian genitalia, perianal dan bagian
kulit yang lain. Obat penyebab yang tersering adalah ibuprofen,
sulfonamida, naproxen dan tetrasiklin.
6. Nekrosis kulit disebabkan antikoagulan
Kelainan ini timbul 3-5 hari setelah terapi antikoagulan dimulai.
Obat-obat yang bisa menginduksi nekrosis kulit adalah kumarin dan
adiposa seperti di payudara dan pinggul. Plak ini akan membentuk vesikel,
ulkus dan membentuk daerah nekrotik. Nekrosis kulit berlaku karena
pembentukan trombi oklusif yang paradoksikal di venula subkutan karena
status hiperkoagulasi sementara. Status ini diakibatkan oleh supresi dari
antikoagulansia protein C melebihi dari supresi faktor prokoagulansia
alami.
7. Erupsi likenoid disebabkan obat
Gejala klinis liken planus disebabkan obat hampir tidak dapat
dibedakan dengan liken planus idiopatik. Gejala ini umumnya berupa
ekzematosa dengan makula keunguan yang timbul di batang tubuh. Secara
histologi, erupsi ini ditandai dengan parakeratosis fokal, gangguan fokal
pada stratum granular, badan-badan sitoid pada stratum korneum dan
granulosum, adanya eosinofil dan sel plasma pada infitrat imflamatori dan
infiltrat disekitar pembuluh darah. Erupsi jenis ini sering disebabkan oleh
obat β-bloker, penisilamin dan ACE-inhibitor.
8. Vaskulitis disebabkan obat
Obat penyebab vaskulitis adalah propiltiourasil(PTU), hidralazin,
allopurinol, sefaklor, minosiklin, penisilamin, fenitoin dan isotretinoin.
Gejala bagi vaskulitis atas purpura yang dijumpai di ekstremitas bawah.
Onset bagi berlakunya vaskulitis adalah 7-21 hari setelah pemberian obat
(Shear et al, 2008).
9. Nekrolisis epidermal
Stevens Johnsons Syndrome (SJS) dan Toxic Epidermal Necrolysis
(TEN) adalah reaksi kulit bersifat fatal yang dicirikan dengan nekrosis
meluas dan terkelupasnya jaringan epidermis dari kulit. Reaksi sitotoksik
terhadap keratinosit menyebabkan apoptosis yang meluas. Lesi bermula
dengan makula eritematosa, purpura dan kemerahan yang menyebar secara
berlanjut menjadi lesi nekrotik dan seterusnya berkembang menjadi bula
yang kendur dan mudah pecah. Epidermis yang nekrosis akan mudah
terlepas dan menampakkan lapisan dermis yang kemerahan(Allanore et al,
2008).
2.2.5 Diagnosis Erupsi Obat Alergi
Diagnosis erupsi obat alergi adalah berdasarkan anamnesis yang teliti seperti
riwayat obat-obatan, kelainan kulit yang timbul setelah penberian obat, dan
adanya gatal disertai demam subfebril. Bisa juga dilakukan observasi bagi
menentukan distribusi dan morfologi kelainan kulit yang timbul (Hamzah, 2008).
Bagi menentukan penyebabnya, beberapa kriteria harus dikenalpasti. Antaranya
riwayat pemakaian obat sebelumnya, jenis-jenis obat yang pernah dipakai, lama
penggunaan obat, dosis obat dan efek dari penghentian dan pengambilan ulang
obat. Bisa juga dilakukan tes kulit seperti uji tusuk, uji gores dan uji tempel jika
diduga adanya reaksi hipersensitivitas terhadap suatu obat (Breathnach ,2004).
2.2.6 Penatalaksanaan erupsi obat alergi
Jelaslah bahwa pencegahan lebih baik dari mengobati. Penggunaan obat yang menimbulkan erupsi sebelumnya haruslah dihentikan. Penderita harus ditanyakan
tentang riwayat alergi obat dan riwayat peresepan obat yang diberikan. Obat yang
diduga menyebabkan alergi haruslah digantikan dengan obat lain. Pemberian
terapi farmakologi adalah berdasarkan tingkat keparahan penyakit. Bagi
kebanyakan gejala minor, cukup dihentikan penggunaan obat penyebab erupsi dan
terapi simptomatis dengan emolien. Penggunaan kortisteroid topikal dan
antihistamin sistemik juga harus diberikan sesuai indikasi (Breathnach, 2004).
(A) Sistemik
1. Kortikosteroid
Pemberian kortikosteroid sangat penting pada alergi obat sistemik. Obat
kortikosteroid yang sering digunakan ialah tablet prednison 5mg. Pada
nodosum, eksantem fikstum,dan AGEP karena alergi obat, dosis standar
untuk orang dewasa ialah 3x10 mg prednison perhari. Pada eritroderma
dosisnya ialah 3x10 mg sampai 4x10 mg sehari.
2. Antihistamin
Antihistamin yang bersifat sedatif juga dapat diberikan jika ada
pruritus. Pada urtikaria tidak diberikan antihistamin karena efeknya kurang
berbanding pemberian kortikosteroid.
(B) Topikal
Pengobatan topikal tergantung kondisi lesi. Jika kering, seperti pada
eritema dan urtikaria, dapat diberikan bedak , contohnya bedak salisilat 2%
ditambah dengan obat antipruritus, misalnya mentol 0,5-1% untuk
megurangi rasa gatal. Kalau keadaan membasah seperti dermatitis
medikamentosa, perlu digunakan kompres, misalnya kompres larutan asam
salisilat 1%.
Pada bentuk purpura dan eritema nodosum tidak diperlukan pengobatan
topikal. Pada eksantem fikstum, jika kelainan membasah dapat diberi
kompres dan jika kering dapat diberi krim kortikosteroid seperti krim
hidrokostison 1% -2%. Pada eritroderma dengan kelainan berupa eritema
yang menyeluruh dan skuamasi , dapat diberi salep lanolin 10% (Hamzah,
2008).
2.3. Erupsi obat alergi pada Penderita HIV/AIDS 2.3.1. Epidemiologi
Insidensi kejadian erupsi obat alergi terkait HIV/AIDS adalah sekitar 11,4%.
Umur rata-rata bagi penderita HIV/AIDS yang mengalami gangguan kulit adalah
38±10 tahun dengan rasio antara laki-laki dan wanita adalah 1:1,4. Rata-rata
jumlah CD4 pada penderita HIV/AIDS adalah 152-233 sel/μL (Salami et al,
trimetoprim-sulfametoksazol (TMP-SMX), sulfadiazin, trimetoprim-dapsone dan
penisilin.Obat antiretroviral tersering adalah nevirapine, delavirdine, abacavir dan
amprenavir (Saavedra et al, 2008).
2.3.2. Patogenesis
Patogenesis berlakunya erupsi obat alergi sehingga kini masih belum bisa dijelaskan dengan tuntas. Peningkatan insidensi erupsi obat alergi pada penderita
HIV/AIDS mungkin disebabkan oleh disregulsi sistem imun yang menyebabkan
rentan terhadap stress oksidatif. Penurunan sitokin Th1 dan peningkatan sitokin
Th2, IgE, IgA dan eosinofil didalam darah akan memicu hipersensitivitas obat.
Kebanyakan teori menyatakan bahwa erupsi obat alergi pada penderita HIV/AIDS
disebabkan oleh metabolit aktif dari obat.
Terdapat dua teori yang mendukung patogenesis ini. Teori pertama dikenal
sebagai hipotesis hapten, dimana metabolit aktif dari obat akan berikatan secara
kovalen pada makromolekul jaringan dan menjadi antigen. Seterusnya respons
imun terhadap antigen akan terjadi dan bermanifestasi pada kulit. Teori kedua
menyatakan bahwa kerusakan oksidatif sel yang disebabkan oleh metabolit aktif
obat akan menyebabkan pelepasan sitokin dan pengaktifan respons imun untuk
melisis sel yang rusak.
Insidensi hipersensivitas terhadap obat TMP-SMX yang tinggi pada
penderita HIV/AIDS disebabkan oleh pelbagai faktor yang berhubungan dengan
metabolisme SMX yang terganggu. Metabolit aktif SMX yang terhasil dari
oksidasi oleh sitokrom P450 2C9 akan menyebabkan kerusakan sel. Seterusnya
sel T akan mengaktifkan respons imun dan menyebabkan erupsi obat alergik.
Pada penggunaan ART, didapatkan beberapa abnormalitas dari hasil
laboratorium pada penderita HIV/AIDS yang mengalami erupsi obat. Antaranya
kadar enzim transaminase dan creatinine phosphokinase yang meningkat.
Terdapat juga hubungan antara reaksi hipersensitivitas ART dan Major
Histocompability Complex (MHC) kelas I alele HLA-B*5701, HLA-DR7 dan
2.3.3. Etiologi
(1) Obat antiretroviral
Reaksi hipersensitivitas terhadap obat antiretroviral sering berlaku.
Antaranya adalah golongan nonnucleotide reverse transcriptase inhibitor
(nNRTI), nucleotide reverse transcriptase inhibitor (NRTI) dan inhibitor
protease. Gejala klinis yang tersering adalah erupsi eksantematosus.
Indivavir mengakibatkan gejala seperti retinoid, keilitis, pruritus, dermatitis
asteatopik pada batang tubuh, lengan dan paha dan granuloma piogenik.
Zidovudin menyebabkan melanonikia longitudinal, lapisan berwarna
kehitaman pada dasar kuku dan makula pigmen pada membran mukosa.
Obat Enfuvirtide menyebabkan reaksi pada tempat injeksi. Sindroma
lipodistrofi juga sering dikaitkan dengan penggunaan inhibitor protease.
(2) Obat non antiretroviral
Sekitar 50-60% penderita HIV/AIDS yang diterapi dengan
trimetoprim-sulfametoksazol (TMP-SMX) menimbulkan erupsi
eksantematosus. Gejala ini timbul selepas 1-2 minggu dimulai terapi.
Koadministrasi antara glukokortikoid oral dan TMP-SMX akan mengurangi
insidensi erupsi obat alergi. Obat sulfa seperti sulfadiazin, TMP-SMX,
sulfadoksin, pirimetamin bisa menyebabkan erupsi bulosa. Penggunaan
foskarnet pada terapi retinitis cytomegalovirus (CMV) bisa menyebabkan
erosi penis yang nyeri. Erosi ini juga disebabkan oleh konsentrasi metabolit
foskarnet yang tinggi didalam urin (Wolff, 2009).
2.3.4. Distribusi karakteristik penderita HIV/AIDS dengan penyakit kulit Penelitian yang dilakukan di Nigeria melibatkan 490 pasien HIV/AIDS dengan penyakit kulit menyebutkan umur rata-rata pasien adalah 38±10 tahun.
Rasio antara pasien laki-laki dan wanita adalah 1:1,4. Persentasi pasien
HIV/AIDS dengan erupsi obat alergik adalah 11,4%(n=56). Jumlah CD4 rata-rata
Hasil penelitian yang dilakukan di RSUP Haji Adam Malik melibatkan 227
pasien menyebutkan kelainan kulit yang paling banyak dideritai pasien HIV/AIDS
adalah erupsi obat alergi(14,9%) dan folikulitis(14,6%). Kelainan kulit yang juga
banyak dijumpai adalah dermatofitosis (10%) dan dermatitis seboroik(9,7%)
(Simbolon, 2011).
Penelitian lain yang dilakukan Rumah Sakit Hasan Sadikin Bandung
melibatkan 121 pasien HIV/AIDS dengan kelainan kulit menyebutkan umur
rata-rata pasien adalah 21-50 tahun. Laki-laki mempunyai persentasi tertinggi dengan
74.3%. Sekitar 37 pasien didiagnosis dengan erupsi obat alergi. Gambaran klinis
pasien adalah erupsi eksantematosa(n=28), Steven Johnson syndrome(n=6), erupsi
akneformis(n=2) dan eritroderma(n=1). Jumlah CD4 rata-rata pasien adalah
11-95/mm³(Dwiyana et al, 2009).
Hasil penelitian di Singapura melibatkan 96 pasien HIV/AIDS menyebutkan
umur rata-rata pasien adalah 40,2 tahun. 86(89,6%) pasien adalah laki-laki.
17(17,7%) pasien didiagnosis dengan erupsi obat alergik. Rata-rata pasien dengan
erupsi obat alergik memiliki jumlah CD4 < 200/mm³ (Goh et al, 2007).
Hasil penelitian di Thailand melibatkan 120 pasien HIV menyebutkan 5(4,2%)
daripada pasien menderita erupsi obat alergik (Wiwanitkit, 2004). Hasil penelitian
di Malaysia melibatkan 104 pasien HIV/AIDS dengan penyakit kulit
menyebutkan kelompok umur tersering adalah 20-50 tahun. Persentasi pasien
laki-laki adalah 96,2%(n=100). Persentasi pasien dengan erupsi obat alergi adalah
2,9%(n=3) dan jumlah CD4 rata-rata adalah 150,66/mm³ (Jing & Ismail, 1999).