Resusitasi Neonatus
UKK Neonatologi
Ikatan Dokter Anak Indonesia 2014
Penyunting:
Rinawati Rohsiswatmo Lily Rundjan
Hak Cipta dilindungi undang-undang Hak Cipta dilindungi undang-undang
Dilarang memperbanyak sebagian atau seluruh isi buku ini, dalam bentuk apapun dan dengan cara apapun, tanpa izin tertulis dari Penerbit
Diterbitkan oleh:
Badan Penerbit Ikatan Dokter Anak Indonesia Tahun 2014
Kata Pengantar
Ketua UKK Neonatologi ID AI
Assalamu’alaikum warahmatullahi wabarakatuh,
Segala puji dan syukur kita panjatkan kepada Allah SWT, Tuhan Yang Maha Esa yang telah melimpahkan rahmat dan karunia-Nya,
sehingga pada saat KONIKA XVI di Palembang, Buku Panduan Resusitasi Neonatus yang disusun oleh UKK Neonatologi terwujud. Banyak buku panduan resusitasi yang saat ini beredar dan digunakan untuk panduan pelatihan resusitasi neonatus masih menggunakan teori lama yang mengutamakan pemberian Ventilasi Tekanan Positif (VTP). Panduan resusitasi neonatus dengan konsep pemberian VTP umumnya digunakan pada bayi yang mengalami apnea atau megap-megap Untuk bayi baru lahir dengan tonus otot baik, dapat bernapas spontan tetapi mengalami sesak napas (merintih, retraksi, dan atau napas cuping hidung) seyogyanya diberikan bantuan napas berupa CPAP (Continous Positive Airway Pressure). Pemberian VTP dengan menggunakan balon resusitasi yang mengembang sendiri ternyata tidak dapat menghasilkan CPAP,
sedangkan T-Piece resuscitatordapat menghasilkan CPAP maupun pemberian VTP dengan tekanan yang terukur. Memang ada beberapa kekurangan dalam penggunaan alat ini yaitu harganya relaitf mahal, disamping diperlukan pemberian gas campuran (oksigen dan medical air) untuk menghasilkan tekanan. Dengan bantuan berbagai pihak, kedua kendala ini dapat diatasi dengan dibuatnya alat T-piece resuscitatordi dalam negeri sehingga harganya menjadi murah dan penggunaannya menjadi lebih mudah. Buku panduan ini juga membahas peran penting tindakan stabilisasi pasca resusitasi. Tujuannya agar bayi yang lahir atau dirujuk dapat sampai di ruang
perawatan atau rumah sakit rujukan dalam keadaan baik sehingga prognosis bayi tersebut menjadi baik juga.
Ucapan terima kasih dan penghargaan setinggi-tingginya saya ucapkan kepada seluruh pihak yang telah meluangkan waktu, tenaga dan pikiran untuk membantu terbitnya buku panduan ini. Akhirnya seperti kata pepatah, tak ada gading yang tak retak. Kami menyadari masih banyak kekurangan dari buku ini. Untuk itu kritik dan saran yang membangun sangat kami harapkan dari semua pihak demi kesempurnaan isi buku ini di masa mendatang. Semoga buku ini bermanfaat sehingga dapat memberikan kontribusi terhadap penurunan angka asksia neonatorum di Indonesia.
Dr. dr. Rinawati Rohsiswatmo, Sp.A(K) Dr. dr. Rinawati Rohsiswatmo, Sp.A(K) Ketua UKK Neonatologi IDAI
Kata Pengantar
Ketua Umum Pengurus Pusat
Ikatan Dokter Anak Indonesia
Ucapan selamat kami sampaikan kepada Unit Kerja Koordinasi (UKK) Neonatologi Ikatan Dokter Anak Indonesia (IDAI) yang telah menerbitkan Buku Resusitasi Neonatus. Sebuah prestasi yang patut disyukuri dan dibanggakan. Terima kasih dan penghargaan juga kami sampaikan kepada seluruh kontributor dan tim editor yang telah meluangkan segenap waktu, tenaga dan pikiran utnuk
menyiapkan buku ini.
Pemerintah bersama IDAI berusaha menurunkan angka kematian neonatus di Indonesia yang masih tinggi. Salah satu titik berat usaha tersebut adalah dengan memerbaiki kualitas penangaan asksia neonatus yang merupakan penyumbang terbesar kematian bayi di Indonesia. Buku ini kami dedikasikan untuk segenap anggota IDAI dan tenaga kesehatan Indonesia untuk menjadi panduan dalam menangani bayi asksia yang membutuhkan tindakan resusitasi.
Buku ini berisi panduan praktis resusitasi neonatus secara detail mulai dari ikhtisar siologi adaptasi neonatus sampai transport resusitasi neonatus, sehingga diharapkan para pembaca bukan hanya mampu melakukan tindakan resusitasi namun mampu juga memastikan bayi tiba di pelayanan rujukan neonatus dengan selamat. Dalam buku ini juga dibahas bagaimana melakukan resusitasi neonatus yang optimal baik di fasilitas kesehatan primer/ terbatas maupun di fasilitas kesehatan tersier/lengkap. Tidak
lupa pada buku ini juga dibahas mengenai etika dalam resusitasi sehingga dapat menjawab keraguan terkait masalah etika resusitasi neonatus.
Kami berharap buku panduan resusitasi IDAI ini dapat melengkapi berbagai buku panduan resusitasi lain yang telah terbit sebelumnya sehingga dapat memerkaya wawasan tenaga kesehatan Indonesia khususnya dokter spesialis anak dalam melakukan resusitasi neonatus.
Dr. Badriul Hegar, Ph.D, Sp.A(K) Dr. Badriul Hegar, Ph.D, Sp.A(K) Ketua Umum Ikatan Dokter Anak Indonesia
Daar Kontributor
• Adhi Teguh Perma Iskandar • Ari Yunanto
• Aris Primadi
• Chrissela Anindita Oeswadi
• Era Nurissama
• Eriyati Indrasanto • Gatot Irawan Sarosa
• Indra Sugiarno
• Ismail Sangadji
• Kartika Darma Handayani
• Naomi Esthernita • Nani Dharmasetiawani • Pustika Efar • Risa Etika • Rizalya Dewi • Setya Wandita • TB. Firmansyah B. Rifai • Tiara Nien Paramita • Yanti Susianti
Daar Isi
Kata Pengantar Ketua UKK Neonatologi IDAI ... iii
Kata Pengantar Ketua Umum Pengurus Pusat IDAI ...v
Daftar Kontributor ...vi
Periode Transisi dan Alur Resusitasi ... 1
Persiapan Resusitasi ... 9
Penilaian dan Langkah Awal... 45
Resusitasi Terintegrasi ... 61
Stabilisasi dan Transportasi Pasca Resusitasi ... 129
Aspek Etika dalam Resusitasi ... 155
1
Periode Transisi dan
Alur Resusitasi
Tujuan Pembelajaran
1. Memahami perubahan siologi sistem pernapasan dan sirkulasi selama periode transisi pada bayi baru lahir.
2. Mengenal berbagai hambatan proses transisi sistem pernapasan dan sirkulasi pada bayi baru lahir.
Transisi Sistem Pernapasan dan Sirkulasi pada Bayi
Baru Lahir
Setiap bayi baru lahir senantiasa mengalami proses transisi dari kehidupan intrauterin menuju ekstrauterin yang melibatkan hampir semua sistem organ tubuh. Di antara berbagai sistem organ tersebut, perubahan sistem pernapasan dan sirkulasi segera setelah lahir memainkan peranan penting agar bayi dapat beradaptasi pada lingkungan ekstrauterin.1Perubahan siologis tersebut penting untuk dipahami oleh setiap penolong resusitasi bayi baru lahir agar dapat menentukan tindakan yang tepat apabila terjadi gangguan selama masa transisi.
Selama kehidupan janin, plasenta memegang peranan penting dalam pertukaran gas dan sisa metabolisme. Alveolus paru janin belum berfungsi dan masih terisi cairan yang disekresi oleh sel epitel paru. Cairan tersebut diperlukan untuk memertahankan volume
Resusitasi Neonatus
paru mendekati kapasitas residu fungsional (KRF) yaitu sekitar 30 mL/kgBB guna mencapai pertumbuhan paru yang normal pada saat bayi dilahirkan.1,2Perbedaan siologis juga terlihat pada sistem kardiovaskular janin. Sirkulasi janin bersifat paralel dan shunt-dependent yaitu terdapat kombinasi kerja kedua ventrikel jantung untuk memompa darah ke dalam sirkulasi sistemik. Pirau terjadi di intrakardiak (foramen ovale) maupun ekstrakardiak (duktus venosus dan duktus arteriosus). Sirkulasi ini memungkinkan sebagian darah kaya oksigen dari vena umbilikalis melewati hati masuk ke vena kava inferior (melalui duktus venosus), atrium kanan, atrium kiri (melalui foramen ovale), ventrikel kiri, lalu dipompa menuju otak, miokardium, dan bagian atas tubuh. Sisa darah kaya oksigen dari vena umbilikalis memasuki sirkulasi hati dan bercampur dengan darah yang memiliki tekanan oksigen lebih rendah pada vena kava inferior lalu bercampur dengan darah dari vena kava superior dan sinus koronarius masuk ke atrium kanan, ventrikel kanan dan dipompa menuju bagian bawah tubuh serta arteri umbilikalis untuk mengalami reoksigenasi di plasenta. Darah dari ventrikel kanan juga memasuki sirkulasi paru namun hanya dalam jumlah kecil ( ± 12%) akibat tahanan pembuluh darah paru yang tinggi, adanya duktus arteriosus, dan tahanan pembuluh darah sistemik yang rendah.3-6
Setelah lahir terjadi serangkaian peristiwa siologis yang unik sehingga bayi dapat beradaptasi dengan lingkungan ekstrauterin. Cairan dalam alveolus paru akan segera digantikan oleh udara sehingga paru bayi dapat berfungsi dengan optimal (gambar 1.1). Pada awal persalinan kala 1 sekresi cairan paru akan berhenti karena stimulasi katekolamin yang beredar dalam sirkulasi janin sedangkan kontraksi uterus akan meningkatkan tekanan rongga dada janin dan mendorong cairan paru keluar sehingga membantu pengosongan cairan paru. Sebelum memasuki persalinan kala 2 sebagian besar cairan paru sudah diabsorpsi. Berbagai faktor (penurunan pO2, pH, dan peningkatan pCO2 akibat pemutusan hubungan dengan sirkulasi umbilikal, perubahan suhu, serta adanya rangsang taktil, audiovisual, dan proprioseptif) akan merangsang bayi melakukan MUTIARA BERNAS
Segera setelah lahir, cairan dalam paru bayi harus segera digankan oleh udara.
Periode Transisi dan Alur Resusitasi
1
tarikan napas pertama. Tarikan napas tersebut menghasilkan tekanan negatif inspiratori yang tinggi, mencapai 70-110 cmH2O, untuk mengembangkan paru serta mendorong sebagian besar cairan paru ke dalam ruang perivaskular.3Pengembangan paru dan peningkatan kadar oksigen dalam alveoli akan mengurangi tahanan pembuluh darah paru diikuti peningkatan aliran darah paru dan penyerapan cairan paru ke dalam sirkulasi. Penyerapan cairan paru juga berlangsung melalui sistem limfatik paru bayi. Penyerapan cairan paru dipengaruhi oleh sistem transport aktif, terutama natrium, dan gradien osmotik antara cairan paru dan cairan interstitial. Pada bayi cukup bulan dan bugar proses penyerapan berlangsung sampai kurang lebih 2 jam.1,2,9
Di dalam kandungan janin hidup dengan saturasi oksigen kurang lebih 60%, dan setelah lahir bayi bugar memerlukan waktu transisi untuk mencapai tingkat saturasi oksigen 90%. Bayi prematur umumnya membutuhkan waktu sekitar 6,5 menit (antara 4,9 hingga 9,8 menit) dan bayi cukup bulan sekitar 4,7 menit (antara 3,3 hingga 6,4 menit) untuk mencapai saturasi oksigen di atas 90%.10
MUTIARA BERNAS Transisi sirkulasi bayi baru lahir melipu perubahan tekanan darah sistemik maupun paru serta penutupan duktus yang diperlukan selama masa janin
Gambar 1.1.
Resusitasi Neonatus
Penjepitan tali pusat setelah bayi lahir akan memutuskan hubungan sirkulasi bayi dari sirkulasi plasenta yang memiliki tahanan rendah. Hal ini mengakibatkan peningkatan tahanan pembuluh darah sistemik bayi serta penurunan aliran darah yang melewati duktus venosus. Duktus venosus akan menutup secara pasif dalam waktu 3-7 hari diikuti penurunan aliran darah ke vena kava inferior.4,7 Peningkatan tahanan pembuluh darah sistemik bersamaan dengan penurunan resistensi pembuluh darah paru akan meningkatkan tekanan pada atrium kiri serta menurunkan tekanan pada atrium kanan. Perubahan tekanan pada kedua atrium tersebut akan diikuti dengan perubahan arah pirau dari kiri ke kanan dan penutupan foramen ovale secara fungsional dalam beberapa tarikan napas pertama. Peningkatan pO2 dalam darah disertai penurunan kadar prostaglandin yang beredar segera setelah lahir menyebabkan konstriksi duktus arteriosus. Penutupan fungsional duktus arteriosus terjadi dalam 60 jam pada 93% bayi cukup bulan sedangkan penutupan secara permanen menjadi ligamentum MUTIARA BERNAS
Semua langkah resusitasi bertujuan membantu bayi melewa periode transisi yaitu memulai pernapasan, laju denyut jantung meningkat, dan semua organ tubuh mendapat sirkulasi adekuat
Gambar 1.2.
Periode Transisi dan Alur Resusitasi
1
30 30detikdetik
Bernapas
Bernapasatauataumenangis?menangis? Tonus
Tonusbaik?baik?
Perawatan Perawatanrutin:rutin:
• Pastikanbayitetaphangat • Keringkanbayi • Lanjutkanobservasi
pernapasan,lajudenyut jantung,dantonus Langkah
Langkahawal:awal:(nyalakanpencatatwaktu)
• Pastikanbayitetaphangat
• Aturposisidanbersihkan jalannapas • Keringkan danstimulasi • Posisikankembali
Tidak
Tidakbernapas/bernapas/megapmegap‐ megap, megap,dandanatauatau LDJ
LDJ<<100x/100x/menitmenit
Distres Distresnapasnapas (Takipnu, (Takipnu,retraksi,retraksi,atauatau
merintih) merintih)
Sianosis
Sianosissentralsentralpersistenpersisten Tanpa
Tanpadistresdistresnapasnapas Ventilasi
Ventilasitekanantekanan positif positif (VTP)(VTP) PemantauanSpO2
Continuous Continuous positive positive airway
airway pressure pressure((CPAP CPAP )) PEEP5‐8cmH2O PemantauanSpO2 Pertimbangkan suplementasioksigen PemantauanSpO2 Bila BilaLDJLDJtetaptetap <
<100100kali/kali/menitmenit
Pengembangan
Pengembangandadadadaadekuat?adekuat?
Bila Biladadadadatidaktidak mengembang mengembangadekuatadekuat Evaluasi: Evaluasi:
• Posisikepalabayi • Obstruksi jalan
napas
• Kebocoransungkup
• Tekananpuncak inspirasicukupatau tidak
LDJ LDJ<<60/60/menit?menit?
Pertimbangkanpemberianobatdancairanintravena Bernapas Bernapasspontanspontan
Dada
Dadamengembangmengembang adekuat adekuatnamunnamun LDJ LDJ<<60x60x//menitmenit VTP(O2 100%)+ kompresidada (3kompresitiap1 napas) PertimbangkanIntubasi ObservasiLDJdanusaha
napastiap60detik
3 0 d e t i k Observasi
Observasiusahausahanapas,napas,lajulajudenyutdenyut jantung jantung(LDJ),(LDJ),dandantonustonusotototot
Gagal GagalCPAPCPAP PEEP8cmH2O
FiO2>40%
Dengandistresnapas Pertimbangkanintubasi 3 0 d e t i k
P
A
D
A
S
E
T
I
A
P
L
A
N
G
K
A
H
T
A
N
Y
A
K
A
N
:
A
P
A
K
A
H
A
N
D
A
M
E
M
B
U
T
U
H
K
A
N
B
A
N
T
U
A
N
?
Keterangan:ApabilaLDJ>100kalipermenitdan targetsaturasioksigentercapai:
• Tanpaalatbantunapas
Lanjutkankeperawatanobservasi
• Denganalatbantunapas
Lanjutkankeperawatanpasca‐
resusitasi
Waktu Waktudaridari Lahir Lahir
Target TargetSpOSpO22
Preduktal Preduktal 1 1menitmenit 60‐70% 2 2menitmenit 65‐85% 3 3menitmenit 70‐90% 4 4menitmenit 75‐90% 5 5menitmenit 80‐90% 10 10menitmenit 85‐90% Ya Ya Tidak Tidak Tidak Tidak Ya Ya Keterangan:
Padabayidenganberat ≤
1500gram,bayilangsung dibungkusplastikbeningtanpa dikeringkanterlebihdahulu kecualiwajahnya,kemudian dipasangtopi.Bayitetapdapat distimulasiwalaupundibungkus plastik S e t i a p 6 0 d e t i k s e k a l i n i l a i l a j u d e n y u t j a n t u n g , u s a h a n a p a s d a n t o n u s Keterangan:
Intubasiendotrakeadapat dipertimbangkanpadalangkahini apabilaVTPtidakefektif atautelah dilakukanselama2menit PEEP 5-8 cmH2O
Resusitasi Neonatus
arteriosum umumnya terjadi dalam 4-6 minggu setelah lahir.8 Sistem kardiovaskular bayi selanjutnya menjadi suatu rangkaian, ventrikel kiri memompa darah ke seluruh sirkulasi sistemik dan ventrikel kanan memompa darah ke sirkulasi paru (gambar 1.2).3-8,12
Hambatan Proses Transisi pada Bayi Baru Lahir
Tidak semua bayi baru lahir dapat melewati periode transisi dengan sempurna, terutama bayi prematur atau bayi dengan kelainan kongenital berat. Beberapa penyulit yang dapat menghambat proses transisi pada bayi baru lahir antara lain :1,9,11
• Kelahiran tanpa melalui proses persalinan aktif (contoh : operasi sesar elektif) dan pernapasan yang tidak adekuat pada bayi (contoh: bayi prematur atau bayi berat lahir rendah) mengakibatkan proses penyerapan cairan paru terhambat. HAL - HAL PENTING
• Perubahan sistem pernapasan dan sirkulasi
berperan penng dalam transisi kehidupan
intrauterin ke ekstrauterin pada bayi baru lahir.
• Hambatan proses transisi pada bayi baru lahir
melipu gangguan penyerapan cairan paru,
kegagalan peningkatan tekanan darah sistemik, serta kegagalan dilatasi arteriol paru.• Langkah-langkah resusitasi melipu langkah
awal, bantuan venlasi, kompresi dada (sambil
melanjutkan venlasi), dan pemberian obat
(sambil melanjutkan venlasi dan kompresi
dada). Seap langkah harus senanasa
dievaluasi dan dilakukan ndakan sesuai dengan
hasil evaluasi tersebut.
Periode Transisi dan Alur Resusitasi
1
Cairan yang tersisa dalam alveoli akan menghambat aliran oksigen ke dalam sirkulasi darah.
• Kehilangan darah dalam jumlah besar, kontraktilitas jantung yang buruk serta bradikardia akibat hipoksia dapat menyebabkan kegagalan peningkatan tekanan darah sistemik sehingga bayi mengalami hipotensi sistemik.
• Hipoksia intra uterin yang tidak teratasi mengakibatkan kadar oksigen tetap rendah sehingga arteriol paru gagal berdilatasi (tetap mengalami konstriksi) dan penghantaran oksigen ke seluruh tubuh terhambat. Keadaan ini akan berakibat pada kegagalan penutupan duktus arteriosus dan foramen ovale serta hipertensi pulmonal persisten.
Proses transisi pada saat lahir merupakan fase yang cukup kompleks. Dengan memahami perubahan siologis yang terjadi selama periode transisi serta hambatannya diharapkan penolong resusitasi dapat menilai dan memberi bantuan resusitasi secara optimal dan berkesinambungan guna menurunkan morbiditas dan mortalitas pada bayi baru lahir.
Alur resusitasi
Sebagian bayi baru lahir (10%) memerlukan bantuan untuk memulai pernapasan sedangkan hanya 1% bayi yang memerlukan resusitasi lebih lanjut. Langkah-langkah untuk melakukan resusitasi pada bayi baru lahir dapat dilihat pada bagan Resusitasi. Masing-masing langkah dilakukan selama 30 detik dan harus senantiasa dinilai serta dilakukan tindakan sesuai hasil penilaian tersebut. Perpindahan langkah baru dapat dilakukan apabila langkah sebelumnya telah dilakukan dengan efektif.
Daar pustaka
1. Carlton DP. Regulation of Liquid Secretion and Absorption by the Fetal and Neonatal Lung. Dalam: Polin RA, Fox WW, penyunting. Fetal and
Resusitasi Neonatus
Neonatal Physiology. Edisi ke-4. Philadelphia: Elsevier Saunders;2011. h.907.
2. CarloWA, Wu TJ. Pulmonary physiology of neonatal resuscitation. NeoRev. 2001; 2: 45-50.
3. Sharma A, Ford S, Calvert J. Adaptation for life: a review of neonatal physiology. AnaesthIntensive Care Med. 2010; 12: 85-90.
4. Greenough A, Milner AD. Pulmonary disease of the newborn: Physiology. Dalam: Rennie JM, penyunting. Roberton’s Textbook of Neonatology. Edisi ke-4. Philadelphia: Elsevier Saunders; 2005. h.445-50.
5. Maschoff KL, Baldwin HS. Embryology and development of the cardiovascular system. Dalam: Taeusch HW, Ballard RA, Gleason CA, penyunting. Avery’s Disease of the Newborn. Edisi ke-8. Philadelphia: Elsevier Saunders; 2005. h.790-9.
6. Murphy PJ. The fetal circulation. Contin Educ Anaesth Crit Care Pain. 2005; 5: 107-12.
7. Fetal circulation and cardiovascular adjustments after birth. Dalam: Rudolph AM, Hoffman JIE, Rudolph CD, penyunting. Rudolph’s pediatrics. Edisi ke-19. Norwalk: Appleton & Lange; 1991.
8. Friedman AH, Fahey JT. The transition from fetal to neonatal circulattion: normal responses and implications for infants with heart disease. Semin Perinatol. 1993: 17; 106-21.
9. Frappell PB, MacFarlane PM. Development of mechanics and pulmonary reexes. Respiratory Physiol Neurobiol. 2005;149:143-54. 10.Kamlin CO, O’Donnell CPF, Davis PG, Morley CJ. Oxygen saturation
in healthy infants immediately after birth. J Pediatr. 2006;148:585-9. 11. American Academy of Pediatrics and the American College of
Obstetricians and Gynecologists. Guidelines for perinatal care. Illinois: American Academy of Pediatrics; 2007.
12.Crossley KJ, Allison BJ, Polglase GR, Morley CJ. Davis PG, Hooper SB. Dynamic changes in the direction of blood ow through the ductusarteriosus at birth. J Physiol. 2009; 587: 4695-704.
2
Muara bernas
Persiapan yang baik dan terencana akan menentukan kelancaran dan efekvitas resusitasiPersiapan Resusitasi
Tujuan Pembelajaran
1. Mengenali faktor risiko antepartum dan intrapartum yang meningkatkan kebutuhan resusitasi neonatus
2. Memahami penngnya pembentukan m resusitasi neonatus
3. Memahami lingkungan dan peralatan yang perlu dipersiapkan untuk melakukan resusitasi neonatus pada fasilitas lengkap atau terbatas
4. Memahami upaya pengendalian infeksi saat melakukan resusitasi neonatus
P
ersiapan resusitasi yang baik akan memengaruhikelancaran dan efektitas suatu resusitasi. Persiapan resusitasi mencakup pengenalan faktor risiko, persiapan tim, persiapan lingkungan resusitasi, persiapan perlengkapan alat resusitasi, dan pencegahan penularan infeksi yang mungkin timbul saat melakukan resusitasi.
Mengenali Faktor Risiko
Berbagai keadaan ibu dan janin selama kehamilan maupun persalinan dapat menjadi faktor risiko resusitasi saat lahir, sehingga harus cepat dikenali untuk mengantisipasi masalah yang mungkin timbul.1,2 Faktor risiko tersebut dapat dilihat pada tabel 2.1.1,3
Resusitasi Neonatus
Pembentukan Tim Resusitasi
Komunikasi dan Informasi
Sebagai persiapan menghadapi bayi dengan risiko tinggi, pengumpulan informasi tentang faktor risiko dan keadaan terakhir ibu maupun janin harus dilakukan secara seksama.1,4 Pembagian tugas yang jelas pada tiap penolong perlu diingatkan sesaat sebelum melakukan resusitasi (jika waktu memungkinkan), agar dapat mengurangi kesalahan yang mungkin akan terjadi. 3 Sebagai contoh: bayi dengan kondisi terakhir ketuban bercampur mekoneum, maka pemimpin menginformasikan hal tersebut sekaligus menginstruksikan untuk memeriksa kembali ketersediaan aspirator mekoneum atau suction ukuran terbesar serta memastikan alat hisap berfungsi dengan baik.
Tabel 2.1. Faktor Risiko Resusitasi Saat Lahir Tabel 2.1. Faktor Risiko Resusitasi Saat Lahir
Faktor Risiko Faktor Risiko F
Faakkttoor IIbr buu FFaakkttoor JJar anniinn FaFakkttoor IInr nttrraappaarrttuumm • Ketuban pecah dini ≥18 jam3
• Perdarahan pada trimester 2 dan 3 • Hipertensi dalam kehamilan3
• Hipertensi kronik • Penyalahgunaan obat • Konsumsi obat (seper lium,
magnesium, penghambat adrenergik, narkoka) • Diabetes melitus • Penyakit kronik (anemia, PJB
sianok) • Demam • Infeksi3
• Korioamnionis • Sedasi berat
• Kemaan janin sebelumnya • Tidak pernah melakukan
pemeriksaan antenatal
• Kehamilan mulpel (ganda, triplet)3
• Prematur (terutama usia gestasi < 35 minggu)
• Postmatur (usia gestasi > 41 minggu) • Besar masa kehamilan (large for
gestaonal age)
• Pertumbuhan janin terhambat • Penyakit hemolik aloimun (misal an-D,
an-Kell, terutama jika terdapat anemia/ hidrops fetalis)
• Polihidramnion dan oligohidramnion • Gerakan janin berkurang sebelum
persalinan
• Kelainan kongenital yang memengaruhi pernapasan, fungsi kardiovaskular, atau proses transisi lainnya
• Infeksi intrauterin • Hidrops fetalis • Presentasi bokong3
• Distosia bahu3
• Pola denyut jantung janin yang meragukan pada CTG3
• Presentasi abnormal • Prolaps tali pusat3
• Persalinan/ kala 2 memanjang • Persalinan yang sangat cepat • Perdarahan antepartum (misal
solusio plasenta, plasenta previa, vasa previa)
• Ketuban bercampur mekoneum3
• Pemberian obat narkoka untuk mengurangi rasa nyeri pada ibu dalam 4 jam proses persalinan • Kelahiran dengan forseps • Kelahiran dengan vakum • Penerapan anestesi umum pada
ibu
• Bedah kaisar yang bersifat darurat3
Persiapan Resusitasi
2
Informasi yang perlu diketahui oleh tim resusitasi karena dapat memengaruhi manajemen resusitasi adalah sebagai berikut:1,4 a. Informasi mengenai ibu:
i. Riwayat kehamilan (kondisi kesehatan maupun pemakaian obat-obatan)
ii. Riwayat kesehatan dan medikasi ibu iii. Hasil pemeriksaan ultrasonogra antenatal
iv. Riwayat pemeriksaan kesehatan janin dalam kandungan v. Risiko infeksi ibu (misal: Streptococcus grup B) b. Informasi mengenai janin yang akan dilahirkan
i. Usia gestasi
ii. Perkiraan jumlah janin (tunggal, kembar)
iii. Janin risiko tinggi dan kemungkinan memerlukan resusitasi iv. Mekoneum pada cairan ketuban
v. Variasi denyut jantung janin vi. Kelainan kongenital janin
Anggota m
Resusitasi pada bayi baru lahir dapat dilakukan oleh dokter spesialis anak konsultan neonatologi/ dokter spesialis anak/ dokter spesialis anestesi/ dokter spesialis kandungan/ dokter umum/ perawat/ bidan,4,5 namun perlu dipahami bahwa bantuan resusitasi tidak
dapat dilakukan seorang diri,terutama pada persalinan risiko tinggi. Sebaiknya penolong sudah menguasai pelatihan resusitasi neonatus dasar dengan anggota tim idealnya minimal 3 orang3,6
Muara bernas
• Tugas m harus jelasdan dipahami oleh masing-masing individu.
• Semua informasi
sebaiknya sudah diketahui m resusitasi sebelum bayi lahir.
Bagan 2.1
Bagan 2.1 Komunikasi dan informasi m resusitasi
•Pembagian tugas tim •Informasiibu •Informasi bayi Penyampaian komunikasi daninformasi yangefektif Mengurangirisiko kesalahanresusitasi
Resusitasi Neonatus
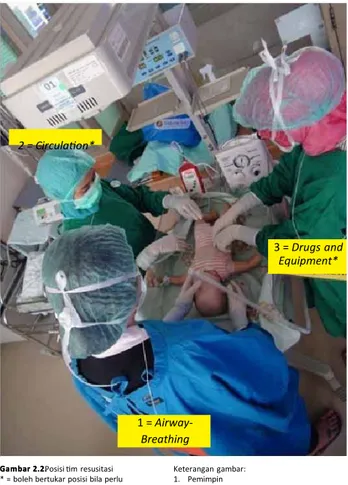
• Penolong pertama = kapten/pemimpin jalannya resusitasi. - Posisi: di atas kepala bayi
- Memiliki pengetahuan dan kompetensi resusitasi yang paling tinggi dan lengkap serta dapat menginstruksikan tugas kepada anggota tim lainnya.
- Tanggung jawab utama: ventilasi (airway dan breathing). • Penolong kedua = asisten sirkulasi
- Posisi: sisi kiri bayi (posisi ini tidak terlalu mengikat, dibolehkan bertukar posisi antara penolong kedua dan ketiga, dengan catatan fungsi tidak tumpang tindih)
Muara bernas
Resusitasi dak dapat dilakukan seorang diri. Panggil bantuan!Gambar 2.1.
Gambar 2.1.Anggota m resusitasi
Circulaton Circulaton Team Team Leader Leader Drugs and Drugs and Equipment Equipment
Persiapan Resusitasi
2
- Tanggung jawab: sirkulasi bayi
- Meliputi: mendengarkan laju denyut jantung bayi, mengatur kebutuhan tekanan inspirasi positif ( positive inspiratory pressure /PIP) dan fraksi oksigen (FiO2), memberikan kompresi jantung, memasang kateter umbilikal untuk resusitasi cairan 1 = Airway-Breathing 3 = Drugs and Equipment* 2 = Circulaon* Gambar 2.2.
Gambar 2.2. Posisi m resusitasi * = boleh bertukar posisi bila perlu
Keterangan gambar: 1. Pemimpin 2. Asisten sirkulasi 3. Asisten obat dan peralatan
Resusitasi Neonatus
• Penolong ketiga = asisten peralatan dan obat
- Posisi: sisi kanan bayi (posisi ini tidak terlalu mengikat, dibolehkan bertukar posisi antara penolong kedua dan ketiga, dengan catatan fungsi tidak tumpang tindih) - Tanggung jawab: menyalakan tombol pencatat waktu,
memasang monitor saturasi, monitor suhu, menyiapkan peralatan suction, persiapan obat-obatan dan alat-alat lainnya.
• Urutan pertama hingga ketiga menunjukkan tingkat kompetensi anggota. Penolong pertama memiliki kompetensi tertinggi, dan penolong kedua merupakan anggota dengan kompetensi yang lebih baik dibandingkan dengan penolong ketiga.
- Namun pada pelaksanaan di lapangan, hal ini terkadang tidak terjadi, penolong kedua dan ketiga dapat memiliki kompetensi yang sama. Sebagai contoh, penolong pertama merupakan dokter anak, sementara penolong kedua dan ketiga merupakan perawat dan/atau bidan. Apabila pada saat tindakan diperlukan pelaksana dengan kompetensi khusus dan tinggi (misal. pemasangan kateter umbilikal yang seharusnya dilakukan oleh penolong kedua/sirkulasi), penolong kedua dan ketiga boleh bertukar posisi dengan catatan peran setiap penolong harus tetap berjalan dengan baik, tidak saling menunggu dan mengandalkan.PentingPenting sekali mencapai kondisi ‘STABLE’ (lihat Bab 5: sekali mencapai kondisi ‘STABLE’ (lihat Bab 5: Stabilisasi dan Transportasi Pasca Resusitasi) dalam Stabilisasi dan Transportasi Pasca Resusitasi) dalam waktu yang sesingkat-singkatnya.
waktu yang sesingkat-singkatnya.
Tim resusitasi
Kompetensi penolong resusitasi dapat dikategorikan menurut risiko persalinan:5, 7
• Persalinan risiko sangat tinggi
Persiapan Resusitasi
2
spesialis anak. Termasuk persalinan risiko sangat tinggi, antara lain:
- Usia kehamilan < 30 minggu atau < 1500 gram
- Usia ≤ 26 minggu konsultan neonatologi diupayakan hadir
- Persalinan multipel usia <32 minggu - Inkompatibilitas rhesus berat/ hidrops fetalis
- Malformasi berat yang terdiagnosis antenatal, contoh hernia diafragmatika, penyakit jantung bawaan
- Prolaps tali pusat/ tersangka hipoksia intra partum berat/ perdarahan antepartum berat.
- Bedah kaisar darurat (misalnya: gawat janin, perdarahan antepartum masif)
- Persalinan lain yang dianggap sebagai persalinan risiko sangat tinggi melalui diskusi antara dokter spesialis kandungan dan dokter spesialis anak/ konsultan neonatologi.
• Persalinan risiko tinggi atau sedang
Dihadiri oleh minimal 1 orang dokter spesialis anak atau dokter umum. Termasuk persalinan risiko tinggi atau sedang, antara lain:
- Usia kehamilan 30-36 minggu atau persalinan multipel ≥32 minggu.
- Inkompatibilitas rhesus ringan-sedang - Pertumbuhan janin terhambat - Tersangka hipoksia intrapartum - Persalinan sungsang
- Distosia bahu
- Cairan ketuban bercampur mekoneum
- Bedah kaisar darurat (keadaan yang dapat membahayakan janin maupun ibu)
Muara bernas
Tim resusitasi sebaiknya memiliki personil yang tetap dan siap kapanpun ada persalinan dengan risiko bayi lahir memerlukan resusitasiResusitasi Neonatus
- Bedah kaisar elektif dengan faktor risiko tambahan (diabetes pada ibu dengan usia kehamilan <37 minggu, restriksi pertumbuhan janin, anomali janin, tersangka gangguan pada janin, persalinan multipel, letak sungsang, anestesi umum, plasenta previa derajat 3 atau 4) atau jika ada permintaan dari dokter spesialis kandungan.
• Persalinan multipel
Jika persalinan ≤35 minggu dibutuhkan 1 tim untuk setiap bayi, maka persalinan ≤30 minggu dibutuhkan tambahan
dokter. Bila terdapat komplikasi lain pada persalinan multipel dibutuhkan 2 dokter untuk setiap bayi.
Pada bayi yang akan mendapatkan perawatan paliatif, maka diperlukan minimal 1 orang dokter spesialis anak konsultan neonatologi atau dokter spesialis anak untuk memastikan bayi mendapatkan perawatan yang sesuai.
Lingkungan Resusitasi
Ruangan
Ruang resusitasi harus sangat berdekatan dengan ruang bersalin/ kamar operasi agar tim resusitasi dapat segera melakukan pertolongan.8
Hal-hal yang harus diperhatikan pada ruang resusitasi yaitu: ruangan harus cukup hangat untuk mencegah bayi baru lahir kehilangan panas tubuhnya, cukup terang untuk dapat menilai status klinis ibu-bayi, dan cukup besar untuk tim resusitasi bergerak.8 Bila terdapat persalinan multipel maka diperlukan ruangan yang lebih besar dengan pemancar panas (infant warmer) dan set resusitasi
Persiapan Resusitasi
2
Suhu
Keadaan hipotermi atau hipertermi akibat proses konduksi, konveksi, evaporasi maupun radiasi harus dicegah karena akan memengaruhi efektivitas termoregulasi selama resusitasi. Keadaan tersebut dapat dihindari dengan menjaga suhu tubuh bayi antara 36,5-37,5 oC.4 Upaya pengaturan suhu antara lain:4
• Mengatur suhu ruangan yang hangat (24 - 26oC) • Meletakkan bayi tidak di bawah pendingin ruangan
• Infant warmer dihangatkan sebelum bayi lahir (untuk menghangatkan matras, kain, topi, dan selimut bayi)
• Menggunakan kain yang hangat dan kering untuk mengeringkan bayi
• Menggunakan plastik bening untuk membungkus bayi dengan berat < 1500 gram
Muara bernas
Paskan suhu ruangan 24-26⁰ C dan bayi tetap kering
Gambar 2.3.
Gambar 2.3. Metode menghangatkan bayi dengan topi, plask pembungkus dan matras penghangat
Gambar 2.4.
Resusitasi Neonatus
• Memakaikan topi pada kepala bayi sesuai dengan ukurannya • Bayi di bawah 1000 gram menggunakan matras penghangat/
blanket roll
• Menggunakan inkubator transpor yang sudah dihangatkan atau transportasi dengan kontak kulit dengan kulit (metode kangguru) pada fasilitas terbatas untuk memindahkan bayi ke ruang perawatan
Gambar 2.5 Tahapan metode kangguru
Gambar 2.6
Persiapan Resusitasi
2
Perlengkapan resusitasi
Peralatan
Tidak semua bayi baru lahir memerlukan tindakan resusitasi, namun peralatan yang lengkap harus tetap disiapkan untuk mengantisipasi kemungkinan terburuk. Kondisi perlengkapan resusitasi harus senantiasa dicatat dan diperiksa agar dapat berfungsi dengan baik ketika diperlukan.1,3,4
• Penghangat/ Warmer - Kain pengering dan topi - Handuk hangat/ pembungkus
- Kantung plastik untuk neonatus < 1500 gram
- Penghangat kepala ( overhead heater ) atau infant warmer • Pengisap / Suction
- Suction dengan tekanan negatif (tidak boleh melebihi 100 mmHg)
- Kateter suction - Aspirator mekoneum
Muara bernas
Lakukan pengecekan alat secara berkala untuk memaskan alat berfungsi dengan baik.
Gambar 2.9 Gambar 2.9Sucon unit Gambar 2.8
Gambar 2.8 Infant warmer dengan overhead heater
Resusitasi Neonatus
• Ventilasi
- Balon mengembang sendiri/ Self-inating bag (contoh: balon volume 250 ml) dan sungkup wajah berbagai ukuran (lihat gambar 2.15), dilengkapi dengan katup tekanan positif akhir ekspirasi/ positive end-expiratory pressure (PEEP) . - T-piece resuscitator adalah alat yang dapat memberikan
tekanan inspirasi positif / Positive Inspiratory Pressure (PIP) dan PEEP terukur secara konstan sehingga bayi dapat meningkatkan volume paru dan mencapai kapasitas residu fungsional. T-piece resuscitatordapat memberikan ventilasi tekanan positif dan tekanan napas positif berkelanjutan/ Continuous Positive Airway Pressure (CPAP) dini. - Balon tidak mengembang sendiri/ Flow-inating bag
(contoh: sungkup anestesi, Jackson-Rees) merupakan alat yang dapat memberikan PEEP terukur secara konstan, sehingga dapat memberikan CPAP dini, namun tidak direkomendasikan untuk pemberian ventilasi tekanan positif (lihat topik Tekanan).
Gambar 2.10
Gambar 2.10 Aspirator mekoneum
Gambar 2.11
Gambar 2.11Balon dan sungkup dengan katup PEEP
Katup PEEP
Gambar 2.12
Persiapan Resusitasi
2
- Peralatan intubasi (laringoskop, pipa endotrakeal, stilet) - Sungkup laring / Laryngeal Mask Airway (LMA) - Sungkup wajah
Untuk memberikan hasil resusitasi yang optimal, peralatan resusitasi harus berfungsi secara baik. Oleh karena itu pengecekan alat-alat resusitasi, terutama alat ventilasi manual, harus dilakukan setiap sesaat sebelum melakukan resusitasi.4
Adapun tahapan pengecekan alat ventilasi manual adalah:4
Gambar 2.15
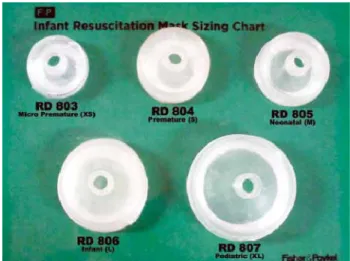
Gambar 2.15Berbagai ukuran sungkup wajah Gambar 2.13
Resusitasi Neonatus
• Balon mengembang sendiri
- Periksa rangkaian terpasang dengan benar - Pastikan pipa reservoir tersedia
- Alat ini tetap dapat digunakan tanpa sumber gas. Bila memerlukan sumber oksigen, maka alirkan 5-10 L/menit - Tutup lubang terbuka yang mengarah ke sungkup, remas
balon sampai tekanan membuka katup yang mengarah ke reservoir
- Pada akhir inasi, periksa balon dapat kembali inasi dengan cepat
- Berikan ventilasi pada bayi baru lahir dengan melakukan kompresi balon selama 40-60 x/menit dengan waktu inspirasi 0,3-0,5 detik
• Balon tidak mengembang sendiri
- Periksa rangkaian tersusun dengan benar dan pastikan terpasang manometer
- Alat ini memerlukan sumber gas, diberikan 5-10 L/menit - Tutup lubang terbuka yang mengarah ke sungkup. Ketika
menutup lubang tersebut sebagian, perhatikan apakah balon terisi udara dengan cepat.
- Lanjutkan menutup lubang tersebut, berikan kompresi pada balon dan perhatikan tekanan yang tercapai. - Perhatikan juga apakah balon dapat kembali inasi secara
cepat pada akhir inasi ketika balon tidak sedang dikompresi - Berikan ventilasi pada bayi baru lahir dengan menekan
balon di antara ibu jari dan telunjuk, lalu peras balon untuk menghasilkan tekanan positif. Lakukan 40-60x/ menit dengan waktu inspirasi 0,3-0,5 detik.
• Tekanan
Pada bayi yang memerlukan bantuan ventilasi, terdapat dua jenis tekanan yaitu PIP dan PEEP.
Muara bernas
Upayakan mencampur oksigen + medical air sehingga tercapai FiO2 <30%Persiapan Resusitasi
2
Positive Positive end end expiratory expiratory pressurepressure (PEEP) (PEEP) adalah tekanantekanan positif di akhir ekspirasi (TPAE)
positif di akhir ekspirasi (TPAE). Tekanan ini sangat diperlukan untuk mencegah kolapsnya alveolar. Level PEEP yang normal pada pernapasan siologis neonatus adalah 3-5 cmH2O, sedangkan umumnya yang diberikan pada bantuan ventilasi saat resusitasi adalah 5-7 cmH2O. PEEP yang terlalu tinggi dapat menyebabkan overdistensi sehingga menurunkan compliance paru, volum tidal, pengeluaran CO2 dan curah jantung serta meningkatkan tekanan CO2 arteri (PaCO2), sedangkan PEEP < 3 cmH2O dapat menyebabkan atelektasis pada bayi prematur.9
Peak Peak inspiratorinspiratory y pressurepressure (PIP)/Tekanan Inspirasi (PIP)/Tekanan Inspirasi Puncak (TIP)
Puncak (TIP) adalah tekanan tertinggi yang diberikan kepada paru selama periode inspirasi. Peningkatan PIP akan menurunkan PaCO2 dan meningkatan rerata tekanan pada jalan napas ( Mean Airway Pressure /MAP) sehingga meningkatkan tekanan O2 arteri (PaO2). PIP yang terlalu tinggi dapat menyebabkan barotrauma dan penurunan curah jantung. PIP ditingkatkan bila paru tidak mengembang dan diturunkan bila paru overventilasi.9
Bagian ini akan membahas peralatan dan cara penggunaannya untuk penerapan tekanan yang tepat saat resusitasi bayi.
1. Pemberian CPAP dini pada bayi sesak (Penjelasan lebih lanjut dapat dilihat di Bab 4: Resusitasi Terintegrasi)
Adapun peralatan yang dapat digunakan, yaitu: a. Fasilitas lengkap
i. T-piece resuscitator yang menggunakan: 1. Sungkup, atau
2. Endotracheal (ET) single nasal prong pada bayi yang dipindahkan / transport
ii. Perbedaan Neopuff® dan Mixsafe®: Neopuff®
belum disertai dengan mini kompresor sehingga membutuhkan sumber udara bertekanan dan oksigen.
Resusitasi Neonatus
Sementara Mixsafe® telah disertai dengan kompresor sehingga hanya membutuhkan sumber oksigen. iii. Penggunaan T-piece resuscitator
1. Untuk Neopuff ® , sambungkan total campuran gas oksigen dengan udara bertekanan/ medical air ke inlet port 8-10 L/menit tergantung dari berapa persen konsentrasi O2 yang diinginkan. (lihat tabel 2.3.)
2. Untuk Mixsafe®, sambungkan kabel ke sumber listrik, kemudian nyalakan mesin dengan memencet tombol ON untuk mengaktifkan kompresor yang ada di dalam alat. Sambungkan tabung oksigen dengan oksigen inlet port yang ada di belakang (lihat gambar 2.18). Atur total ow O2 dan medical air di manometer masing-masing berdasarkan konsentrasi (FiO2) yang diinginkan
(lihat tabel 2.3.).
Contoh: bila konsentrasi O2 yang diinginkan 21%, maka manometer O2 diatur menjadi 0 liter per menit, dan manometerair diatur menjadi 10 liter per menit, selanjutnya lihat tabel 2.3.
Gambar 2.16
Gambar 2.16 Sungkup wajah Gambar 2.17Gambar 2.17 Pemberian CPAP denganET single nasal prong
Single nasal prong
Persiapan Resusitasi
2
3. Sambungkan sirkuit pasien dengan T-piece resuscitator melalui outlet port
4. Tutup ujung sirkuit pasien (lubang sungkup) dan tekan PEEP cap) selama 2 tahap berikutnya 5. Putar katup tekanan maksimum PIP satu putaran
searah jarum jam sampai tekanan yang diinginkan terlihat di manometer. Sesuaikan tekanan maksimum sampai manometer menunjukkan 50 cm H2O
2
Spesikasi T-piece resuscitator:
1. Selang oksigen: dihubungkan dengan campuran O2
danmedical air 2. Inlet port
3. Manometer: untuk mengukur tekanan yang diberikan 4. Tuas pengatur PIP
5. Outlet port
6. Sirkuit pasien, termasuk PEEP cap yang dapat diputar untuk mengatur PEEP dan dapat ditekan untuk menghasilkan PIP 7. Sungkup PEEP Cap 5 6 3 4 2 1 7 Katup udara Katup oksigen 5 3 4 6 Gambar 2.18
Resusitasi Neonatus
6. Atur tekanan inspirasi puncak yang diinginkan dengan memutar katup PIP hingga tekanan yang dibutuhkan tampak pada manometer. Tekanan awal yang direkomendasikan adalah 30 cm H2O dan selanjutnya disesuaikan dengan target saturasi oksigen.
7. Pertahankan penutupan ujung outlet pasien dari T-piece, tapi lepaskan penekanan PEEP cap dan putar cap hingga manometer menunjukkan angka PEEP yang diinginkan (5-8 cm H20)
8. Pilih sungkup wajah yang berukuran tepat 9. Berikan ventilasi pada bayi baru lahir dengan
melakukan penekanan dan melepaskan tekanan pada PEEP cap. Lakukan sebanyak 40-60x/menit dengan waktu inspirasi sekitar 0,3-0,5 detik b. Fasilitas terbatas
Jackson-Rees
o Penerapan infant T-piece system pada Jackson-Rees:
a. Cuci tangan
b. Pastikan peralatan berfungsi dengan baik c. Pasang manometer pada ujung infant T-Piece
System
d. Hubungkan selang inspirasi ke campuran gas O2 dan udara tekan
Gambar 2.19
Persiapan Resusitasi
2
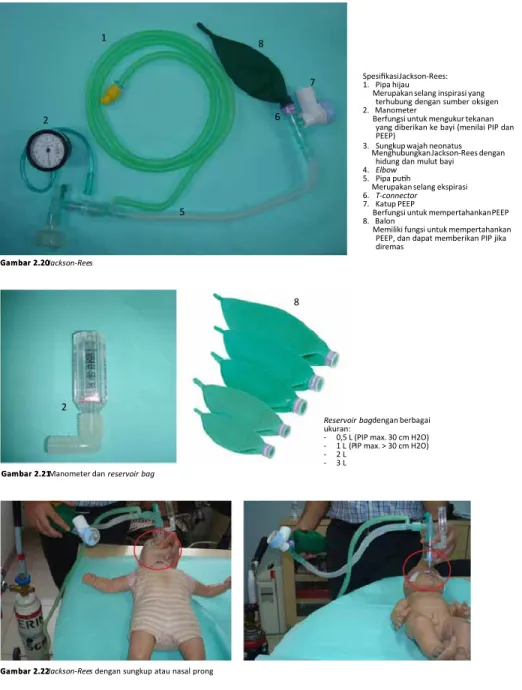
Spesikasi Jackson-Rees: 1. Pipa hijau
Merupakan selang inspirasi yang terhubung dengan sumber oksigen 2. Manometer
Berfungsi untuk mengukur tekanan yang diberikan ke bayi (menilai PIP dan PEEP)
3. Sungkup wajah neonatus Menghubungkan Jackson-Rees dengan
hidung dan mulut bayi 4. Elbow
5. Pipa puh
Merupakan selang ekspirasi 6. T-connector 7. Katup PEEP
Berfungsi untuk mempertahankan PEEP 8. Balon
Memiliki fungsi untuk mempertahankan PEEP, dan dapat memberikan PIP jika diremas 1 2 5 6 7 8 Gambar 2.20 Gambar 2.20 Jackson-Rees 2 8 Gambar 2.21
Gambar 2.21 Manometer dan reservoir bag
Reservoir bag dengan berbagai ukuran:
- 0,5 L (PIP max. 30 cm H2O) - 1 L (PIP max. > 30 cm H2O) - 2 L
- 3 L
Gambar 2.22
Resusitasi Neonatus
e. Atur total aliran gas sekitar 5-10 liter per menit tergantung dari konsentrasi O2 yang diinginkan (lihat tabel 2.3)
f. Atur PIP sesuai dengan yang diinginkan atur aliran sambil memompa reservoir bag
g. Atur PEEP putar katup ke kanan atau kiri h. Pipa endotrakeal dapat langsung disambungkan ke
elbow (bila pasien terintubasi atau saat transpor pasien)
o Jackson-Rees dapat memberikan PEEP (karena
sudah terpasang katup PEEP), namun tidak dapat memberikan VTP secara konstan. Kelemahan dari pemakaian Jackson-Rees adalah ketika akan diberikan PIP dengan menekan balon, maka fungsi PEEP akan hilang karena manometer segera menunjukkan angka nol. Oleh karena itu Jackson-Rees tidak direkomendasikan untuk pemberian VTP.
Gambar 2.23
Gambar 2.23T-piece resuscitator MixsafePortabel tampak depan dan belakang Keterangan: 1. Tombol Power 2. Handle 3. Kontrol PIP 4. Kontrol PEEP 5. Outlet port 6. Adaptor (baterai portabel) 7. Inlet port
Persiapan Resusitasi
2
o Selain itu, sumber gas Jackson Rees berasal dari pencampuran oksigen dan medical air . Medical air relatif mahal dan sulit didapat.
i. T-piece Resuscitator Mixsafe Transport
Cara penggunaan dapat dilihat pada bagian Penggunaan T-piece resuscitatordi halaman sebelumnya.
2. Pemberian VTP (PIP dan PEEP) pada kondisi bayi apnu / megap-megap
a. Fasilitas lengkap
T-piece resuscitator (lihat penjelasan Tekanan no.1) b. Fasilitas terbatas
- Jackson-Rees tidak direkomendasikan (lihat
penjelasan Tekanan no.1)
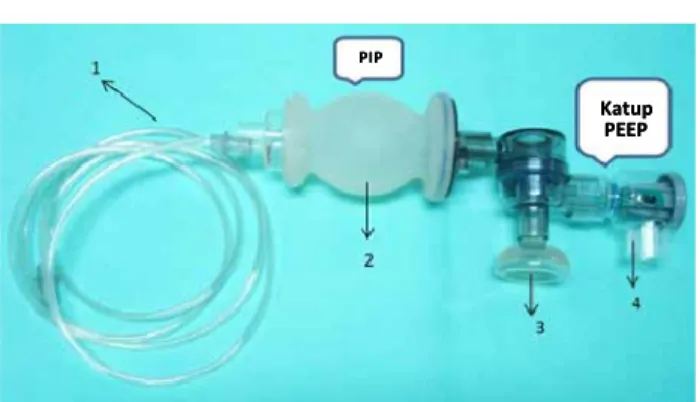
Gambar 2.25 Gambar 2.25 Katup PEEP Gambar 2.24
Gambar 2.24Balon-sungkup dengan katup PEEP
Spesikasi: 1. Selang oksigen
Selang yang mengalirkan oksigen dari sumbernya ke balon dan sungkup
2. Balon 250 ml
Dapat memberikan PIP pada bayi 3. Sungkup wajah neonatus 4. Katup PEEP
Berfungsi untuk mempertahankan PEEP PIP PIP Katup Katup PEEP PEEP
Resusitasi Neonatus
- Balon mengembang sendiri dan sungkup
• Dapat memberikan PEEP (jika sudah terpasang katup PEEP)
• Tidak dapat memberikan PIP terukur, kecuali bila dihubungkan dengan manometer
ii. Penerapan balon dan sungkup dengan PIP + PEEP: 1. Cuci tangan
2. Pilih katup PEEP yang dibutuhkan
3. Pilih ukuran sungkup yang sesuai dengan pasien 4. Pasang katup PEEP pada ujung depan balon 5. Pasang manometer pada bagian bawah balon (sebelum
sungkup)
6. Pastikan peralatan berfungsi dengan baik
7. Pemakaian dengan O2 21% tanpa selang O2 maupun reservoir
8. Pemakaian dengan O2 40% disambungkan dengan sumber O2 tapi tanpa reservoir
Persiapan Resusitasi
2
9. Pemakaian dengan O2 100% disambungkan dengan sumber O2dan reservoir
10. PIP akan terbaca pada manometer saat balon ditekan Keunggulan dan kekurangan pemakaian alat pemberi tekanan dapat dilihat pada tabel 2.2
Tabel 2.2 Keunggulan dan
Tabel 2.2 Keunggulan dan KekurangKekurangan Alat Pemberi an Alat Pemberi TekTekanananan
Alat PIP terukur PEEP
terukur PEEP saja PIP saja VTP (PIP+PEEP) T-piece resuscitator √ √ √ - √ Jackson-Rees+manometer √ √ √ -
-Balon dan sungkup - - - √
-Balon-sungkup + katup PEEP - √ - - √
Balon-sungkup + katup PEEP dan manometer PIP √ √ - - √
• Akses sirkulasi
- Perlengkapan untuk memasang akses vena perifer - Kateter umbilikal
- Obat-obatan resusitasi (adrenalin, atropin), cairan (garam siologis dan darah)
• Transportasi: inkubator transpor yang telah dihangatkan atau
Resusitasi Neonatus
• Pelengkap
- Stetoskop bayi - Alat periksa gula darah - Pulse oximetry
• Sumber gas
Pada resusitasi neonatus, pemberian tekanan PIP ataupun PEEP memerlukan sumber gas agar dapat berfungsi optimal. Adapun pada neonatus, gas yang digunakan adalah oksigen dan
udara. Alat yang dapat menjadi sumber gas, yaitu: 1. Oksigen
a. Silinder / tabung b. Oksigen konsentrator
Gambar 2.27
Gambar 2.27Inkubator transpor denganOxygen blender Oxygen blender Inkubator Gambar 2.28 Gambar 2.28 Tabung oksigen
Persiapan Resusitasi
2
Oksigen konsentrator merupakan alat yang dapat mengkonsentrasikan oksigen dari udara sekitar, sehingga dapat digunakan sebagai sumber oksigen bila fasilitas tidak memiliki sumber oksigen tabung.
2. Udara
a. Silinder/ tabung b. Kompresor
Kompresor udara merupakan alat yang dapat memampatkan udara sekitar sehingga menciptakan udara bertekanan. Alat ini dapat menjadi sumber udara bertekanan bila tidak terdapat tabung udara bertekanan.
Gambar 2.29 Gambar 2.29Oksigen konsentrator dengan balon sungkup Gambar 2.30 Gambar 2.30 Oksigen konsentrator dengant-piece resuscitator Gambar 2.31 Gambar 2.31Tabung udara
Resusitasi Neonatus
• Pencampuran oksigen dan udara
Oksigen dan udara tersebut harus dicampur sebelum diberikan ke bayi. Adapun beberapa metode untuk pencampuran gas tersebut, yaitu:
1. Fasilitas lengkap
a. Oxygen blender
Oxygen blender merupakan alat yang dapat mencampur oksigen dan udara sehingga dapat mencapai fraksi oksigen antara 21% (udara bebas) dan 100% (oksigen murni).
2. Fasilitas terbatas
a. Blender
b. Tabung oksigen dan udara yang disambungkan dengan Y-connector
c. Tabung oksigen / oksigen konsentrator + mini compressor
Pada bayi baru lahir, kebutuhan oksigen bervariasi sehingga terkadang memerlukan bantuan untuk mencapai target saturasi oksigen, yang akan dijelaskan lebih lanjut pada BAB 4 Resusitasi
Gambar 2.32
Gambar 2.32Oxygen Blender Gambar 2.33.Gambar 2.33.Tabung udara dan oksigen yang dihubungkan denganY-connector
Persiapan Resusitasi
2
Tabel 2.3 Panduan Perbandingan Udara Bertekanan dengan Oksigen Murni untuk Menghasilkan Berbagai Fraksi Oksigen Tabel 2.3 Panduan Perbandingan Udara Bertekanan dengan Oksigen Murni untuk Menghasilkan Berbagai Fraksi Oksigen
% Udara Bertekanan (Liter/menit)
Kons. O2 1 2 3 4 5 6 7 8 9 10 O k s i g e n M u r n i ( L i t e r / m e n i t ) 1 41% 37% 34% 32% 31% 30% 29% 28% 2 61% 53% 47% 44% 41% 38% 37% 35% 34% 3 80% 68% 61% 55% 51% 47% 45% 43% 41% 39% 4 84% 74% 66% 61% 56% 52% 50% 47% 45% 44% 5 86% 77% 70% 65% 61% 57% 54% 51% 49% 47% 6 88% 80% 74% 68% 64% 61% 57% 54% 53% 51% 7 90% 82% 76% 71% 67% 64% 61% 58% 56% 54% 8 91% 84% 78% 74% 70% 66% 63% 61% 58% 56% 9 92% 86% 80% 76% 72% 68% 65% 63% 61% 58% 10 93% 87% 82% 77% 74% 70% 67% 65% 63% 61% Tabe
Tabel 2.4 l 2.4 Modikasi perlengkapan resusitasi di fasilitas terbatasModikasi perlengkapan resusitasi di fasilitas terbatas
Komponen resusitasi Ideal Modikasi di fasilitas terbatas
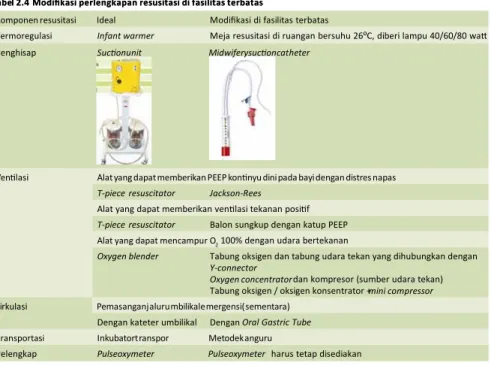
Termoregulasi Infant warmer Meja resusitasi di ruangan bersuhu 26⁰C, diberi lampu 40/60/80 wa Penghisap Sucon unit Midwifery sucon catheter
Venlasi Alat yang dapat memberikan PEEP konnyu dini pada bayi dengan distres napas T-piece resuscitator Jackson-Rees
Alat yang dapat memberikan venlasi tekanan posif T-piece resuscitator Balon sungkup dengan katup PEEP Alat yang dapat mencampur O2 100% dengan udara bertekanan
Oxygen blender Tabung oksigen dan tabung udara tekan yang dihubungkan dengan Y-connector
Oxygen concentrator dan kompresor (sumber udara tekan) Tabung oksigen / oksigen konsentrator +mini compressor Sirkulasi Pemasangan jalur umbilikal emergensi (sementara)
Dengan kateter umbilikal Dengan Oral Gastric Tube Transportasi Inkubator transpor Metode kanguru
Resusitasi Neonatus
Terintegrasi. Pemberian fraksi oksigen selain 21% dan 100% dapat dicapai dengan oxygen blender (pada fasilitas lengkap) atau pencampuran udara bertekanan dengan oksigen murni dengan Y-connector atau T-piece resuscitator (Mixsafe) dengan mini kompresor yang dapat menghasilkan medical air yang diinginkan. (pada fasilitas terbatas). Pencampuran oksigen dan udara bertekanan dilakukan dengan cara menghubungkan kedua tabung dengan Y-connector . Setelah itu, lakukan pengaturan masing-masing tabung sesuai dengan tabel 2.3
Resusitasi harus dilakukan secara optimal untuk menurunkan angka mortalitas dan morbiditas bayi baru lahir, sehingga pada daerah dengan fasilitas terbatas perlu memiliki kelengkapan alat resusitasi dengan standar minimal. Alat yang tersedia di daerah perifer dapat digunakan sebagai alternatif. Hal tersebut dapat dilihat pada tabel 2.4
Pengendalian infeksi saat resusitasi
Sepertiga dari total angka kematian anak adalah kematian neonatus yang terutama diakibatkan oleh infeksi, namun ironisnya transmisi infeksi rumah sakit di negara berkembang cukup tinggi. Hal tersebut disebabkan oleh kurangnya pengetahuan dan pelatihan tentang dasar pencegahan infeksi, kurangnya infrastruktur, sistem rumah sakit dan dana.10Implementasi pengendalian infeksi pada petugas rumah sakit dapat menurunkan kejadian infeksi hingga 29%. Pengendalian infeksi saat resusitasi merupakan salah satu langkah penting dalam strategi pengendalian infeksi.11 Pengendalian infeksi bertujuan untuk mencegah penyebaran bakteri, virus atau jamur ke pasien yang dapat bersumber dari darah, urin, feses, muntah, liur, dan lain-lain.12
Pengendalian infeksi terdiri dari : 1. Kebersihan tangan
Gagalnya menjaga kebersihan tangan petugas kesehatan merupakan salah satu mata rantai penyebaran infeksi pada
Persiapan Resusitasi
2
pasien. Setiap penolong resusitasi harus mencuci tangan sebelum dan sesudah melakukan resusitasi untuk memutus rantai transmisi infeksi.13 Kebersihan tangan harus dijaga dengan baik, yaitu membersihkan tangan dengan dengan air mengalir, lap sekali pakai, cairan antiseptik, atau handrub antiseptik berbasis alkohol tanpa air (klorheksidin glukonat 2-4%). Ssaat melakukan kontak dengan pasien, pemeriksa tidak boleh memakai perhiasan, kuku palsu dan cat kuku.14-16
a. Bahan
i. Cairan antiseptik yang mengandung klorheksidin 2% dan/atau dengan alkohol
ii. Cairan handrub di negara berkembang berdasarkan rekomendasi WHO.13
Gambar 2.34
Resusitasi Neonatus
Contoh komposisi dalam 100 mL larutan:
o Etanol 96% 84,20 mL o H 2O23% 4,17 m o Gliserol 98% qs o Parfum lemon qs o Akuades ad 100 mL
iii. Air mengalir iv. Lap sekali pakai b. Prosedur
Tahapan mencuci tangan dapat dilihat pada gambar 2.34 2. Alat Pelindung Diri
Setiap penolong resusitasi dalam ruang operasi harus menggunakan alat pelindung diri steril untuk mencegah paparan yang memiliki potensi infeksius. Alat pelindung diri yang harus dipakai, yaitu:
a. Penutup kepala b. Masker
c. Sarung tangan d. Jubah steril e. Sepatu bot
3. Sterilisasi perlengkapan resusitasi
Idealnya alat-alat resusitasi hanya dipakai satu kali. Pada fasilitas terbatas sering tidak tersedia alat sterilisasi. Beberapa alat dapat dipakai kembali dengan memperhatikan keamanan dan kebersihannya, seperti sungkup, balon resusitasi, daun laringoskop, dan sirkuit alat bantu napas.
Dekontaminasi adalah tindakan awal membersihkan peralatan medis untuk meminimalisir organisme dengan menggunakan air, sabun dan gesekan. Desinfeksi adalah proses penghancuran dan pemusnahan mikroorganisme patogen pada perlengkapan yang ada.Desinfeksi tingkat tinggi adalah tindakan yang dilakukan untuk menghilangkan semua mikroorganisme kecuali endospora bakteri dengan cara direbus atau kimiawi.
Persiapan Resusitasi
2
Sterilisasi adalah tindakan yang dilakukan untuk menghilangkan semua mikroorganisme termasuk endospora bakteri. Sterilisasi dapat dilakukan dengan alat sterilisator seperti plasma, ethilen oxide, autoclave, panas kering (oven), sterilisator kimia atau radiasi.
Matras anti-air yang digunakan saat resusitasi bayi dibersihkan setiap selesai resusitasi dengan menggunakan dua cara, yaitu:
1. Matras yang tidak berisiko tinggi transmisi infeksi dapat dibersihkan menggunakan detergen
2. Matras yang berisiko tinggi terjadi transmisi infeksi dibersihkan dengan detergen dan desinfektan yang disesuaikan dengan organisme multiresisten.
Stetoskop bagian membran dapat dibersihkan dengan lap/ kapas alkohol, sedangkan peralatan seperti troli resusitasi, alat-alat resusitasi yang tidak terhubung lansung dengan bayi ( pulse oximeter, IV infusion pump) dapat dibersihkan setiap kali pemakaian dengan menggunakan detergen.17
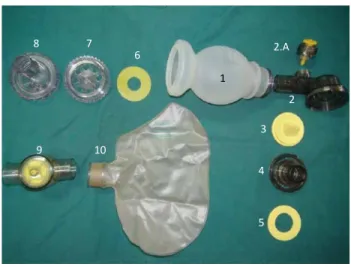
Pemakaian ulang balon dan sungkup (referensi dari
Laerdal Bag®):
Prosedur: Pemrosesan alat medis bekas pakai sesuai dengan jenis peralatan non kritikal yang diawali dengan proses dekontaminasi tingkat tinggi.
• Pembersihan balon dan sungkup:
Dekontaminasi dan desinfeksi tingkat tinggi:
• Petugas melakukan 7 langkah kebersihan tangan
dengan cairan antiseptik dan air mengalir, keringkan dengan tissue bersih
• Lepaskan sungkup, komponen patient valve, dan
Resusitasi Neonatus
• Seluruh komponen dibilas di bawah air mengalir,
rendam dengan menggunakan air hangat selama ± 2 menit sebelum dibersihkan dengan air yang mengandung detergen.
• Rendam seluruh komponen kedalam air hangat yang
sudah dicampur dengan detergen dan bersihkan seluruh bagian dengan menggunakan sikat gigi.
• Bilas dengan menggunakan air hangat.
• Sungkup, komponen patient valve, komponen intake
valve direndam ke dalam larutan enzimatik (waktu perendaman sesuai dengan rekomendasi pabrik) Bilas dengan menggunakan air hangat.
• Rendam kembali kedalam larutan desinfektan sesuai
rekomendasi
1. Preterm venlaon Bag
2. Paent valve with pressure relief valve 2A. Pressure relief valve 3. Lip valve
4. Paent valve to mask 5. Disk membranes 6. Intake membranes 7. Intake valve
8. Intake valve to O2reservoir
9. Oxygen reservoir valve 10. O2reservoir 0,6 L
Gambar 2.36
Gambar 2.36Komponen Balon Sungkup
1 2 2.A 3 4 5 6 7 8 9 10
Persiapan Resusitasi
2
Pemakaian
Bilas dengan menggunakan air hangat
Keringkan sungkup, komponen patient valve, dan komponen intake valve di dalam lemari bersuhu 50-700C sampai kering (minimal 30 menit)
Pemakaian:
Cuci tangan 7 langkah dengan cairan antiseptik dan air mengalir, keringkan dengan tissue bersih Keluarkan sungkup, komponen patient valve, dan
komponen intake valve dari tempat penyimpanan barang medis steril, letakkan dan buka diatas meja yang sudah disiapkan sebelumnya
Periksa dan pastikan sungkup, komponen patient valve, dan komponen intake valve berada dalam keadaan utuh, tidak robek atau rusak. Apabila sungkup robek atau rusak, ganti dengan sungkup yang baru. Gunakan sarung tangan steril
Rakit kembali seluruh komponen
Lakukan tes fungsi balon dan sungkup
Sungkup, komponen patient valve, dan komponen intake valve dikemas dalam plastik pengepak.
Muara bernas
Peralatan resusitasi merupakan sumber infeksi. Paskan untuk membersihkannya seap pemakaian!
Gambar 2.37
Gambar 2.37Komponen paent valve dan intake valve
Resusitasi Neonatus
Hal-Hal Penng
• Persiapan yang baik dan terencana akan memengaruhi kelancaran dan efektivitas resusitasi. Semua informasi sebaiknya sudah diketahui tim resusitasi sebelum bayi lahir. • Tugas tim harus jelas dan dipahami oleh masing-masing individu. Resusitasi tidak dapat dilakukan sendirian. Panggil bantuan!
• Tim resusitasi sebaiknya memiliki personil yang tetap dan siap kapanpun ada persalinan dengan risiko bayi lahir yang memerlukan resusitasi.
• Pastikan suhu ruangan 24-26OC dan bayi tetap kering. • Lakukan pengecekan alat secara berkala untuk memastikan
alat berfungsi dengan baik.
• Upayakan mencampur oksigen + medical air sehingga tercapai FiO2 <30%, dan bila memungkinkan gunakan FiO2 21%.
• Peralatan resusitasi merupakan sumber infeksi. Pastikan untuk membersihkannya setiap pemakaian.
• Setiap persalinan harus dianggap berisiko sampai terbukti tidak.
• Di setiap persalinan harus tersedia perlengkapan resusitasi yang lengkap serta tim resusitasi yang mampu melakukan resusitasi hingga tingkat aktif (intubasi, RJP, pasang infus untuk sirkulasi).
• Bila terdapat persalinan multipel, diperlukan set dan tim resusitasi sejumlah bayi yang akan lahir.
• Plastik dapat digunakan untuk menghangatkan bayi. Bayi dengan berat < 1500 gram membutuhkan infant warmer dengan sistem servo, plastik penghangat dan topi, bila perlu dan tersedia gunakan matras penghangat.
• Target FiO
2
<30% di daerah terbatas dapat dicapai menggunakan tabung oksigen atau oxygen concentrator yang digabungkan dengan mini kompresor penghasil medical air. Gunakan tabel khusus untuk panduannya.
Persiapan Resusitasi
2
Referensi
1. Queensland Maternity and Neonatal Clinical Guidelines Program. Neonatal Resuscitation. Queensland: State of Queensland; 2011. h.7-8.
2. Perlman JM, Wyllie J, Kattwinkel J, Atkins DL, Chameides L, Goldsmith JP. Part 11 Neonatal resuscitation: 2010 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science With Treatment Recommendations. Circulation. 2010;122:516-38.
3. Leone TA, Finer NN. Resuscitation in delivery room. Dalam: Gleason CA, Devaskar SU, penyunting. Avery’s Diseases of The Newborn. Edisi ke-9. Philadelphia: Saunders; 2012. h.328-40.
4. Australian Resuscitation Council. Section 13: Neonatal Guidelines. Diunduh dari http://www.resus.org.au. Diakses pada 15 Oktober 2013. 5. The Royal Women’s Hospital Neonatal Service. Clinician’s Handbook.
Melbourne: The Royal Women’s Hospital; 2006. h. 91-4.
6. Karlowicz MG, Karotkin EH, Goldsmith JP. Resuscitation. Dalam: Karotkin EH, Goldsmith JP, penyunting. Assisted Ventilation of the Neonate. Edisi ke-5. Missouri: Saunders; 2011. h.76-7.
7. Bissinger RL. Neonatal Resuscitation. Diunduh dari http://emedicine. medscape.com/article/977002-overview. Diakses pada 15 September 2013.
8. Leone TA, Finer NN. Resuscitation at birth. Dalam: Fanaroff AA, Fanaroff JM, penyunting. Care of the High Risk Neonate. Edisi ke-6. Philadelphia: Saunders; 2013. h.54-64.
9. Kaban RK, Kosim MS. Prosedur medik bayi baru lahir ventilasi mekanik pada bayi baru lahir. Dalam: Kosim MS, Yunanto A, Dewi R, Sarosa GI, Usman A, penyunting. Buku Ajar Neonatologi. Edisi ke-1. Jakarta: Ikatan Dokter Anak Indonesia; 2010. h.436.
10.Mahfouz AA, Al-Azraqi TA, Abbag Fl, Al-Gamal MN, Seef S, Bello CS. Nosocomial infection in a neonatal intensive care unit in South-Western Saudi Arabia. East Mediterr Health J. 2010;16:40-4. 11. Judith A, Cotrril G. Infection control practices in the NICU: What is
evidence-based? NeoReviews. 2013;11:419-25.
12.Royal Children Melbourne Hospital. Clinical Practice Guideline. Diunduh dari http://www.rch.org.au/clinicalguide/index.cfm. Diakses pada 13 September 2013.
Resusitasi Neonatus
13.World Health Organization. WHO Guidelines on Hand Hygiene in Health Care. Diunduh dari http://www.who.int/gpsc/5may/ tools/9789241597906/en. Diakses pada 10 September 2013. 14.Provincial Infectious Diseases Advisory Committee. Best practices
for infection prevention and control in perinatology in all health care setting that provide obstetrical and newborn care. Toronto: The Ontario Agency for Health Protection and Promotion; 2012.h.13-27.
15.Soemanto RK. Buku pedoman pencegahan dan pengendalian infeksi rumah sakit di RSUPN dr. Cipto Mangunkusumo. Jakarta: Komite PPIRS; 2011. h.4-6.
16.Polin RA, Denson S, Brady MT. Strategies for prevention of health care-associated infection in the NICU. Pediatrics. 2012;129:1087-93. 17.South East Asia-Using Research for Change in Hospital-Acquired Infection in Neonate. SEA-URCHIN Clinical Educator Manual Infection Control. Sydney: National Health & Medical Research Council (NHMRC); 2013. h.17-31.
3
Penilaian dan
Langkah Awal
Tujuan Pembelajaran:
1. Memahami penilaian dan langkah awal yang perlu dilakukan pada resusitasi neonatus
Komponen Penilaian pada Resusitasi Neonatus
Penilaian merupakan salah satu bagian penting dalam resusitasi neonatus yang perlu dipahami oleh setiap penolong. Tahapan ini akan menentukan langkah serta tindakan resusitasi selanjutnya. Penilaian harus dilakukan segera setelah bayi lahir dan berlanjut sepanjang resusitasi.1,2
Komponen utama yang wajib dinilai saat awal:1,2
• Pernapasan
• Tonus otot
• Laju denyut jantung
Sedangkan komponen yang dinilai pada evaluasi lanjutanevaluasi lanjutan sepanjang resusitasi berlangsung adalah laju denyut jantung bayi, pernapasan, tonus otot dan oksigenasi.1,2
Evaluasi dan intervensi dalam resusitasi merupakan suatu proses yang dilakukan secara serentak, hal ini lebih mudah diterapkan bila terdapat lebih dari satu penolong.1
Resusitasi Neonatus
Pernapasan
Pernapasan sangatlah penting untuk dinilai karena tanda yang pertama kali muncul pada bayi dengan gangguan kardiorespirasi adalah penurunan upaya bernapas.4
Pernapasan mungkin sulit dinilai pada satu atau dua menit pertama setelah lahir. Hal ini dikarenakan setelah upaya bernapas awal, pernapasan bayi dapat berhenti selama beberapa detik, diikuti oleh pernapasan regular yang cukup untuk memertahankan laju denyut jantung lebih dari 100 kali per menit.1,3Bila laju denyut jantung dapat dipertahankan di atas 100 kali per menit biasanya bayi tidak memerlukan intervensi segera selain menjaga jalan napas tetap terbuka, yang tentunya harus tetap dilakukan. Bila laju denyut jantung tetap di bawah 100 kali per menit, maka kemungkinan
diperlukan ventilasi tekanan positif.1
Pada bayi yang bernapas spontan, perlu dinilai ada atau tidaknya tanda distres pernapasan. Retraksi atau tarikan ke dalam pada tulang iga dan sternum, merintih saat ekspirasi merupakan tanda-tanda yang harus diwaspadai pada semua bayi. Hal di atas menunjukkan kemungkinan bayi mengalami kesulitan mengembangkan paru-paru.
Bila terdapat gangguan pernapasan, bayi perlu diberikan tekanan positif berkelanjutan pada jalan napas (continuous positive airway pressure/CPAP) atau ventilasi tekanan positif.1
Bayi dengan kondisi apnu atau dengan napas megap-megap perlu diberikan ventilasi tekanan positif. Demikian juga pada bayi dengan napas spontan, sianosis sentral, dan laju denyut jantung di atas 100 kali per menit yang telah mendapat terapi oksigen aliran bebas namun tidak membaik.
Bayi prematur seringkali memiliki napas yang tidak teratur atau mengalami periode apnu singkat berulang. Pada kondisi ini bila denyut jantung bayi di atas 100 kali per menit, bayi umumnya MUTIARA BERNAS
Berikan CPAP (connuous posiveairwaypressure) pada bayi bernapas spontan disertai distres pernapasan. Berikan VTP (venlasi tekanan posif) pada bayi dengan pernapasan megap-megap atau apnu.
Penilaian dan Langkah Awal
3
membutuhkan stimulasi singkat untuk merangsang pernapasannya. Bila setelah mendapat stimulasi bayi mengalami penurunan laju denyut jantung (di bawah 100 kali per menit), tonus yang buruk, dan pola napasnya menjadi semakin iregular/tidak adekuat, maka pada keadaan tersebut diperlukan VTP.3
Bayi yang mengalami distres pernapasan dapat segera diberikan CPAP dini. Apabila saat pemantauan bayi tersebut mengalami sesak yang memberat atau pernapasan yang dangkal disertai penurunan laju denyut jantung, maka bayi membutuhkan ventilasi tekanan positif.
Tonus dan Respons terhadap Smulasi
Tonus otot merupakan penilaian yang subyektif dan bergantung pada usia gestasi bayi, namun cukup akurat dalam memerediksi kebutuhan resusitasi pada bayi. Seorang bayi dengan tonus otot yang baik (menggerak-gerakkan tungkai dengan postur sesuai usia gestasinya) umumnya tidak memerlukan resusitasi. Sebaliknya, bayi dengan tonus otot lemah (tidak bergerak-gerak dan postur
tubuh ekstensi) seringkali membutuhkan resusitasi aktif.1 Sebagian besar bayi baru lahir akan langsung menggerakkan keempat tungkainya, memulai upaya untuk bernapas dan denyut
Gambar 3.1.
Gambar 3.1. Bayi baru lahir dengan tonus otot yang baik. Diambil darihp://www.solarnavigator.net/animal_kingdom/humans/babies. htm
Gambar 3.2.
Gambar 3.2. Bayi baru lahir dengan tonus otot yang buruk. Diambil dari hp://www.ichrc.org/sites/www.ichrc.org/ les/c_org_3d_training_tools.jpg