BAB 2
TINJAUAN PUSTAKA
2.1. Definisi
Limfadenitis TB didefinisikan sebagai inflamasi pada KGB atau kelenjar limfe yang disebabkan oleh bakteri MTB.7 Suatu studi di Afrika Selatan
melaporkan bahwa sebanyak 16,5% (72 dari 439) anak yang diterapi untuk TB aktif mempunyai TB ekstra paru dan yang paling sering ditemukan adalah limfadenitis TB.8 TB ekstra paru umumnya lebih banyak terdapat pada pasien yang mempunyai
gangguan imun, contohnya pada penderita HIV dan jarang terjadi pada populasi umum.9 Jumlah kasus limfadenitis TB diperkirakan mencapai 1 juta kasus di
seluruh dunia setiap tahunnya.10 Limfadenitis TB di bagian servikal juga disebut sebagai skrofula. Pada zaman dahulu, skrofula dinamakan sebagai penyakit king’s evil.5
2.2. Etiologi
MTB bukanlah satu-satunya spesies Mycobacterium yang ditemukan pada inflamasi KGB. Di negara berkembang, Mycobacterium bovis dan Mycobacterium avium juga sering ditemukan pada kultur KGB.11 Pada anak-anak, lebih sering ditemukan limfadenitis atipikal dibandingkan dengan limfadenitis yang disebabkan oleh MTB.5
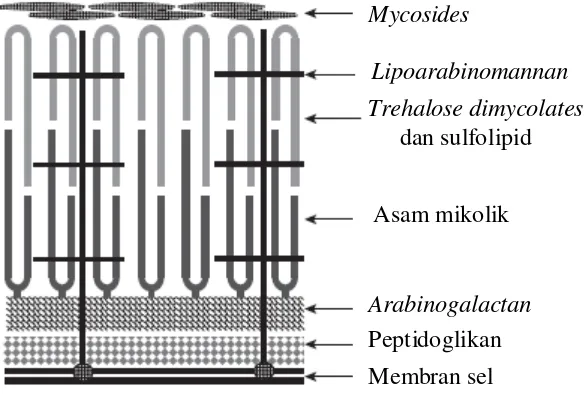
sulfolipid yang diteliti ternyata merupakan penentu utama virulensi bakteri Mycobacterium.9
Selanjutnya, terdapat lapisan lipoarabinomannan yang disusun oleh arabinose dan mannan. Lapisan ini juga berguna untuk menambah virulensi dengan
cara meningkatkan kemampuan masuknya MTB ke dalam makrofag dan bertahan hidup di dalam sel. Di permukaan sel, terdapat mycosides yang tersusun dari karbohidrat, lipid, dan peptid.9
Gambar 2.1. Lapisan-lapisan bakteri MTB.9
2.3. Patogenesis
Transmisi penyakit ini terjadi dari manusia ke manusia melalui jalur respirasi. Droplet nuclei yang terinhalasi masuk ke tubuh dan bermigrasi ke paru-paru. Di dalam paru-paru, droplet nuclei yang mengandung MTB akan dimakan oleh sel fagosit yang disebut makrofag. Makrofag berfungsi sebagai sistem pertahanan tubuh untuk membuang organisme yang tidak diinginkan keluar dari saluran pernafasan bawah.12
Pada fase ini, perang diantara MTB dengan makrofag terjadi dan akan menghasilkan 2 kemungkinan tergantung dari kekuatan makrofag dan virulensi MTB yang menginfeksi. Sel makrofag yang kuat akan menghancurkan MTB dan mencegah infeksi yang berkelanjutan. Sebaliknya, bila sel makrofag lemah
Mycosides
Lipoarabinomannan
Trehalose dimycolates dan sulfolipid
Asam mikolik
ditambah virulensi bakteri yang kuat maka MTB akan melanjutkan hidupnya dan bereplikasi di dalam sel makrofag tersebut. Di dalam sel fagosit, banyak organisme yang akan dibawa ke KGB karena KGB merupakan kelenjar yang dapat menyaring zat yang berbahaya dan memproduksi limfosit. Di dalam KGB, MTB akan dihancurkan ataupun akan terus berkembang biak dan akhirnya terjadi lysis (pemecahan).12
Apabila MTB terus hidup di dalam tubuh dan bereplikasi, maka setelah 1-4 minggu setelah infeksi pertama, sistem imun spesifik tubuh akan mulai bekerja untuk menyerang MTB. Makrofag akan mengelilingi MTB dan membentuk sel besar berinti banyak yang disebut sel giant tipe Langhan. Makrofag tambahan beserta sel limfosit akan bersatu membentuk dinding untuk mengelilingi MTB. 12
Kumpulan dari MTB, sel limfosit beserta sel makrofag tadi membentuk tuberkel. Tuberkel ini berfungsi untuk menahan bakteri agar tidak bermigrasi ke organ lain. Pada beberapa pasien yang terinfeksi, tuberkel ini bisa menjadi busuk dikarenakan enzim yang dikeluarkan oleh MTB, jumlah bakteri yang banyak, dan kelemahan sistem imun. Pembusukan ini menyebabkan produksi eksudat kaseosa (cairan kuning seperti keju). Lesi ini kemudian mengalami kalsifikasi dan dapat dideteksi pada saat pemeriksaan foto rontgen dada. Apabila tuberkel tadi pecah dan membebaskan MTB, maka bakteri ini akan bermigrasi ke pembuluh darah, kelenjar getah bening, bronkus atau organ lain.12 MTB biasanya akan mencapai kelenjar getah bening dan mengalami reaktivasi. Reaktivasi terjadi pada saat sistem imun dalam keadaan melemah.
Limfadenitis TB perifer dapat diklasifikasi menjadi 5 stadium, yaitu:13 a. Stadium 1, pembesaran KGB yang keras, dapat digerakkan, terpisah, dan
menunjukkan reaksi hiperplasia yang non-spesifik.
b. Stadium 2, pembesaran KGB yang kenyal dan terfiksasi ke jaringan sekitarnya. c. Stadium 3, central softening akibat pembentukan abses.
d. Stadium 4, pembentukan collar-stud abses (abses superfisial yang dihubungkan oleh suatu saluran dengan abses yang letaknya lebih dalam).14
Gambar 2.2.Patogenesis limfadenitis TB.15
2.4. Manifestasi Klinis
Pembesaran KGB limfadenitis TB biasanya tidak nyeri dan berkembang secara bertahap. Pada tahap awal keterlibatan KGB superfisial, replikasi MTB dimulai. Hal ini ditandai dengan adanya hiperemia, pembengkakan, dan nekrosis kaseosa pada titik tengah nodul. Setelah itu, terjadilah inflamasi, pembengkakan yang progresif, dan penggabungan beberapa kelenjar getah bening menjadi satu kelenjar yang lebih besar (matting). Nodus yang mengalami matting dapat dibagi menjadi 2 tipe, yaitu tipe ganas dan jinak. Pada limfadenitis TB, matting ini tergolong jinak.13
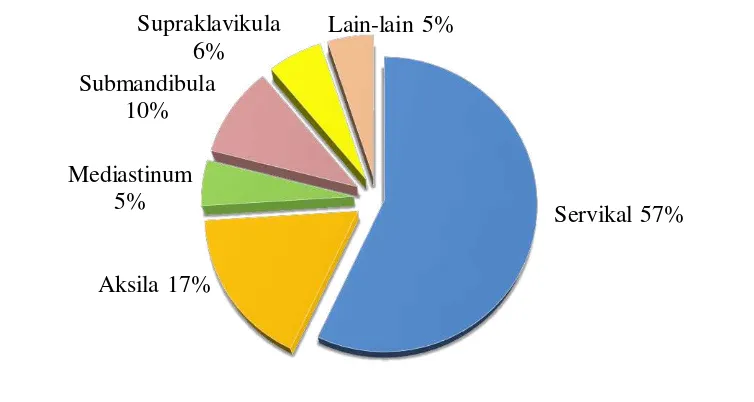
Perubahan warna kulit menjadi sedikit keunguan dapat terlihat pada fase selanjutnya disertai dengan perubahan bagian tengah nodus yang menjadi lebih lembut (central softening). Selanjutnya, tuberkel akan ruptur dan mengeluarkan cairan kaseosa yang dapat mengenai jaringan sekitarnya dengan membentuk suatu saluran (sinus).Selain itu, gejala sistemik klasik pada limfadenitis TB juga sering ditemukan seperti demam, penurunan berat badan dan keringat malam. Gejala sistemik ini hanya ditemukan pada 57% pasien yang menderita limfadenitis TB. Lesi multipel, kaseosa, dan matting merupakan tiga gejala klinis yang paling khas dalam mendiagnosis limfadenitis TB. 13 Lokasi limfadenitis TB dapat bervariasi
Gambar 2.3. Pembagian lokasi limfadenitis TB.16
2.5. Diagnosis
Diagnosis TB limfadenitis pada anak-anak merupakan hal yang sulit. Hal ini disebabkan oleh manifestasi klinis ekstra paru TB yang kurang dikenal dan sedikitnya jumlah bakteri MTB yang diperoleh dari sampel non-respiratorik.11 Kultur mikrobiologi merupakan pemeriksaan yang paling signifikan untuk mendiagnosis limfadenitis TB. Tetapi, hal ini sulit dilakukan karena sedikitnya jumlah MTB yang terdapat di dalam benjolan KGB dan pengeluaran sputum yang sulit dilakukan oleh anak-anak.17 Untuk itu, FNAC (Fine Needle Aspiraton Cytology) lebih sering digunakan sebagai penilaian massa lunak yang dapat diraba
karena prosedur ini tergolong minimal invasif dan akurat. Anamnesis dan pemeriksaan fisik disertai dengan pemeriksaan penunjang seperti tes Tuberkulin, Xpert MTB/RIF, pemeriksaan mikrobiologi, dan pemeriksaan sitologi dapat membantu menegakkan diagnosis limfadenitis TB dengan baik.
2.5.1. Pemeriksaan sitologi
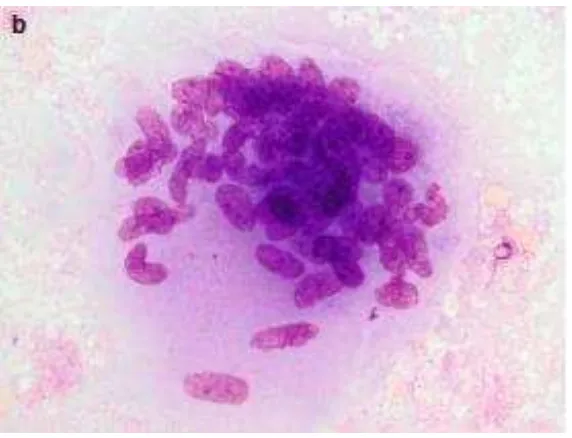
FNAC dilakukan untuk memperoleh spesimen yang kemudian akan diperkisa secara sitologi dan mikrobiologi. Kebanyakan patolog menggunakan jarum 23G. Kemudian, hasil aspirasi ini akan akan diwarnai dengan pewarnaan Giemsa. Histologi dari limfadenitis TB ditandai oleh adanya nekrosis kaseosa yang dikelilingi oleh lapisan sel epiteloid dan juga ditemukan sel giant berinti banyak
Servikal 57% Aksila 17%
Mediastinum 5%
Submandibula 10%
Supraklavikula 6%
tipe Langhan. Sebagai tambahan, bagian paling luar juga dijumpai banyak fibroblas dan limfosit, tetapi tidak ditemukan adanya sel plasma.18,19
Gambar 2.4.Gambaran sel-sel epiteloid dengan latar belakang nekrosis. 19
Gambar 2.5. Gambaran Sel giant berinti banyak tipe Langhan.19
2.5.2. Tes Tuberkulin
dapat menyebabkan reaksi inflamasi. Aktifitas lokal ini kemudian menyebabkan kurangnya suplai oksigen dan kondisi yang asam sehingga terjadilah kerusakan jaringan. Proses ini memerlukan waktu sekitar 48-72 jam. Karena inilah reaksi ini dinamakan reaksi hipersensitivitas tipe IV (delayed type hypersensitivity).12
Saat ini, standar tes Tuberkulin yang digunakan adalah Purified Protein Derivative PPD-RT23 2 TU (0,1ml). Cara melakukannya adalah sebagai berikut:3 a. Tentukan lokasi injeksi di antara siku dan pergelangan tangan.
b. Ambil 0,1 ml Tuberkulin.
c. Lakukan injeksi dengan sudut 5-15° secara intradermal.
d. Setelah dilakukan injeksi, cek daerah sekitar biasanya akan terlihat daerah menonjol dengan diameter 8-10 mm. Apabila tidak terlihat, ulangi prosedur diatas di daerah lain yang berjarak 5cm.
e. Lingkari daerah injeksi dengan pen.
f. Bacalah hasil indurasi setelah 48-72 jam pemberian Tuberkulin.
g. Palpasi daerah indurasi dan tandai kedua ujung indurasi dengan menggunakan pulpen.
h. Ukur diameter indurasinya dengan mistar.
i. Lakukan dokumentasi ukuran indurasi bukan hasil positif atau negatifnya. Kriteria untuk tes Tuberkulin yang dianggap positif bervariasi tergantung pada faktor risikonya seperti yang ditunjukkan pada tabel 2.1.
Tabel 2.1. Ukuran indurasi tes Tuberkulin dengan faktor risiko.20,21 Ukuran indurasi
b. Kontak dekat dengan pasien tuberkulosis aktif.
c. Perubahan fibrotik pada gambaran radiologis foto toraks.
d. Pasien yang sedang mendapat pengobatan imunosupresan atau pasien dengan
transplantasi organ.
≥ 10mm
a. Imigran (< 5 tahun) dari negara yang mempunyai prevalensi tinggi TB. b. Pengguna injeksi narkoba.
c. Pekerja atau penduduk di daerah yang memiliki risiko tinggi (pekerja laboratorium, tunawisma, tenaga kesehatan, dll).
d. Riwayat penyakit (Diabetes Mellitus, silikosis, malnutrisi, dan gagal ginjal kronik).
e. Anak anak < 4 tahun.
f. Bayi,anak-anak ataupun remaja yang mempunyai kontak dekat dengan penderita TB.
≥ 15mm a. Orang-orang tanpa faktor risiko diatas.
Ada beberapa faktor yang dapat mempengaruhi hasil tes ini, yaitu ukuran lesi, jumlah lesi , letak lesi, dan karakteristik lesi.22 Tes Tuberkulin sering
memberikan reaksi positif pada orang yang terinfeksi TB, tetapi 25% pasien yang terinfeksi TB aktif akan mempunyai hasil tes Tuberkulin yang negatif. Jadi, bisa disimpulkan bahwa tes Tuberkulin yang negatif tidak selalu menandakan bahwa seorang pasien tidak mengidap penyakit TB. False positif juga dapat terjadi pada pasien yang terinfeksi Mycobacterium atipikal, pasien yang telah mendapatkan vaksinasi BCG, dan pasien yang sedang menjalani pengobatan Imunosupresan.21,23
2.5.3. Xpert MTB/RIF
Xpert MTB/RIF adalah suatu tes PCR (Polymerase Chain Reaction) yang dapat mendeteksi MTB dan resistensi terhadap OAT Rifampisin. Tes ini hanya membutuhkan waktu 2 jam. Hasil tes ini tergolong positif bila ditemukan adanya DNA MTB.Tes ini mempunyai nilai sensitivitas 86% dan spesifisitas 81% dalam mendiagnosis limfadenitis TB pada pasien anak dengan menggunakan sampel biopsi KGB. Sedangkan, untuk mendeteksi adanya resistensi terhadap OAT rifampisin tes ini mempunyai nilai sensitivitas 86% dan spesifisitas 98%.24
dengan limfadenitis atipikal. Pemeriksaan GenXpert MTB/RIF dapat digunakan untuk mendiagnosis TB MDR dan HIV suspek TB pada anak.25
2.5.4. Pemeriksaan mikrobiologi
Pemeriksaan mikrobiologi dilakukan dengan cara kultur ataupun pemeriksaan mikroskopis. Pemeriksaan mikrobiologi penting dilakukan untuk membedakan jenis kuman penyebab limfadenitis karena berbeda jenis kuman penyebabnya akan berbeda pula jenis pengobatannya. MTB merupakan bakteri tahan asam yang dilapisi oleh lipid dan tergolong bakteri aerob obligat, selain itu bakteri ini juga mampu bertahan hidup di lingkungan yang ekstrim.
Media kultur yang paling sering digunakan untuk MTB adalah media Lowenstein-Jensen. Media ini mengandung garam mineral, telur ayam, gliserol, dan
malachite green (bertujuan sebagai visualisasi koloni). Koloni MTB biasanya akan
timbul setelah 2-6 minggu. Meskipun MTB tergolong bakteri gram positif, pewarnaan dengan gram positif tidak memberikan hasil yang adekuat pada saat pembacaan mikroskopis. Untuk itu, disarankan menggunakan teknik Ziehl-Neelsen. Pada prosedur ini, objek gelas yang telah diberikan spesimen sputum dilumuri dengan carbol fuschin, kemudian dipanaskan dan dicuci dengan asam alkohol. Selanjutnya, barulah diberi methylene blue, lalu spesimen siap untuk dilihat di bawah mikroskop.9
Objek gelas yang hendak dilihat di bawah mikroskop perlu diteteskan minyak emersi dan dilihat dengan pembesaran 1000 kali. MTB akan tampak berwarna merah dengan bentuk batang lurus atau sedikit melengkung. MTB tidak dapat bergerak dan tidak berspora.26 Kelemahan dari pemeriksaan mikrobiologi adalah nilai sensitivitas yang rendah dan kultur memerlukan waktu yang cukup lama. Oleh karena itu, pemeriksaan sitopatologi lebih banyak digunakan daripada pemeriksaan mikrobiologi.
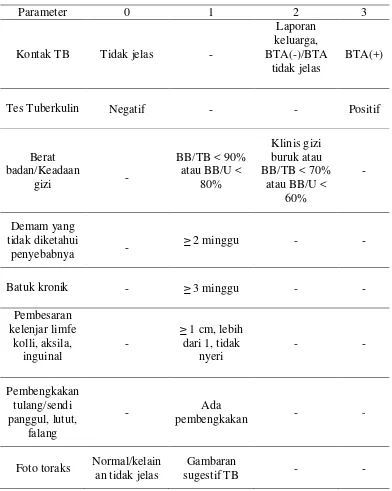
2.5.5. Sistem skoring
memudahkan diagnosis TB anak terutama di fasilitas kesehatan dasar. Sistem skoring ini membantu tenaga kesehatan untuk tidak melewati pengumpulan data klinis maupun pemeriksaan penunjang sederhana sehingga diharapkan dapat mengurangi terjadinya underdiagnosis maupun overdiagnosis.25
Tabel 2.2. Sistem skoring gejala dan pemeriksaan penunjang TB.25
2.6. Tatalaksana
Anak-anak yang diduga maupun dikonfirmasi TB paru atau limfadenitis TB
dan atau anak-anak dengan penyakit paru yang luas, yang tinggal di negara dengan
angka prevalensi HIV tinggi harus diobati dengan regimen 2 bulan Rifampicin
Isoniazid Pyrazinamide Etambutol dan diikuti 4 bulan Rifampicin Isoniazid
(2RHZE/4RH). Dosis yang direkomendasikan WHO dapat dilihat pada tabel 2.3. 27
Limfadenitis TB mungkin akan berespon lebih lambat terhadap OAT sehingga
dibutuhkan follow-up selama masa pengobatan untuk menyakinkan dan mengatasi
ketidaknyamanan lokal.28
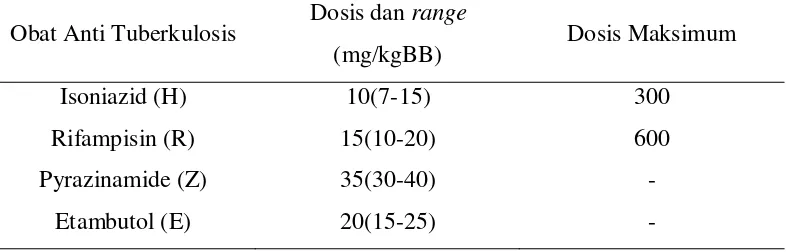
Tabel 2.3. Rekomendasi dosis harian OAT lini pertama pada anak-anak.27
Obat Anti Tuberkulosis Dosis dan range
(mg/kgBB) Dosis Maksimum
Isoniazid (H) 10(7-15) 300
Rifampisin (R) 15(10-20) 600
Pyrazinamide (Z) 35(30-40) -
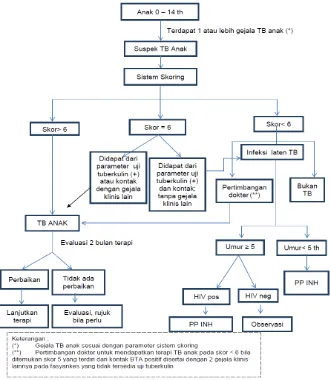
Berikut adalah algoritme tatalaksana TB anak yang dibuat oleh Kementerian Kesehatan Republik Indonesia.