PANDUAN
PELAYANAN
MEDIK
Perhimpunan Dokter Spesialis Penyakit Dalam Indonesia
KONTRIBUTOR
Departemen Umu Penyakit Dalam FKUI/RSCM Prof.Dr. Dasnan Ismail, SpPD-KKV
Dr. Idrus Alwi, SpPD-KKV Dr. Muin Rahman, SpPD-KKV
Prof.DR.Dr. SarwonoWaspadji, SpPD-BCEMD Dr. Pradana Soewondo, SpPD-KEMD
Dr. Imam Subekti, SpPD-KEMD Dr. Gatut Semiardji, SpPD-KEMD Prof.Dr. RHHNelwan, SpPD-KPTI Prof. Dr. H. Iskandar Zurkanain, SpPD-KPTI
Prof. Dr. Djoko Widodo, SpPD-KPTI Dr. HerdimanT. Pohan, SpPD-KPTI
Dr. Budi Setiawan, SpPD-KPTI Dr. Suhendro, SpPD-KPTI Dr. Leonard Nainggolan, SpPD-KPTI
Dr. Khie Chen, SpPD-KPTI
Prof.Dr. Zubairi Djoerban, SpPD-KHOM DR. Dr. Djumhana Atmakusuma, SpPD-KHOM
Dr. Abdul Muthalib, SpPD-KHOM DR. Dr. Harry Isbagio, SpPD-KR
Dr. Yoga I Kasjmir,SpPD-KR DR. Dr. Zulkifli Amin, SpPD-KP Dr. Anna Uyainah Z.N, SpPD-KP Dr. Chudahman Manan, SpPD-KGEH
Dr. Dadang Makmun, SpPD-KGEH Dr. Ari F. Syam, SpPD-KGEH Dr. Murdani Abdullah, SpPD-KGEH ProfDr. H. Ali Sulaiman, PhD, SpPD-KGEH
Dr. Irsan Hasan, SpPD-KGEH Prof DR.Dr. Endang Susalit, SpPD-KGH
Dr. Ginova Nainggolan, SpPD, KGH Dr. E. Mudjadid, SpPD-KPsi Dr. Hamzah Shatri, SpPD-KPsi Dr. Lukman Hakim, SpPD-KKV-KGer
Dr. Siti Setiati, MEpid, SpPD-KGer
iii Dr. Czeresna Heriawan Soedjono, MEpid, SpPD-KGer
Dr. Nina Kemala Sari, SpPD Dr. Arya Govinda, SpPD Dr. Hem Sundaru, SpPD-KAI
Prof. DR. Dr. Samsuridjal Djauzi, SpPD-KAI Prof. Dr. A. Dinajani Mahdi, SH, SpPD-KAI
Dr. Nanang Sukmana, SpPD-KAI Dr. Iris Rengganis, SpPD-KAI Dr. Teguh H. Karyadi, SpPD-KAI
Dr. Evy Yimihastuti, SpPD PAPDI Cabang Bogor PAPDI Cabang Yogyakarta
PAPDI Cabang Malang
PENYUSUN
DR. Dr. Sidartawan Soegondo, SpPD-KEMD Dr. Anna Uyainah Z.N, SpPD-KP Dr. Hanafi B. Trisnohadi, SpPD-KKV DR. Dr. Djumhana Atmakusuma, SpPD-KHOM
Dr. Idnis Alwi, SpPD-KKV Dr. Teguh H. Karyadi, SpPD-KAI
Dr. Suharko Soebadri, SpPD Dr. HilmanTadjoedin, SpPD
Dr. Muhammad Syafiq Dr. Ariani Intan Wardhani
Dr. Johannes Poerwoto Dr. Ikhwan Rinaldi Dr. Purwita Wijaya Laksmi
Dr. Dyah Pumamasari Dr. Emi Juwita Nelwan
iv
Daftar isi v
Kata Pengantar xi
Sambutan Direktur Jenderal Pelayanan Medik
Departemen Kesehatan Rl xiii
Sambutan Ketua Umum PB PABDI >w
Langkah-langkah Penyusunan Panduan Pelayanan
Medik PAPDI xvii
BAB I : Pendahuluan 3
Latar Belakang 3
PengertiandanTujuan 3
Ruang Lingkup 3
BAB II : Panduan Pelayanan Medik PAPDI 5
2.1. Metabolik Endokrinologi: 7 �Diabetes Melitus -y 8 Tirotoksikosis 16 �Ketoasidosis Diabetikum 20 Hipoglikemia 23 Dislipidemia 26
Struma Nodosa Non Toksik 31
Kista Tiroid 35
2.2. Kardiologi: 39
Bradiaritmia 41
Edema Ram Akut (Kardiak) 44
Endokarditis Infektif 47
Fibrilasi Atrial 51
�Gagal Jantung Kronik 54
Takikardia Atrial Raroksismal 58
V
Perikarditis 60
�Sindrbm KoronerAkut - 63
Fibrilasi Ventrikular 70 Takikardia Ventrikular 72 Ekstrasistol Ventrikular 74 2.3. Pulmonologi: T7 �Hemoptisis 79 Efusi Pleura 82 Pneumotoraks 87
Pneumonia didapat di Masyarakat 90
Pneumonia Atipik 100
Gagal Napas 103
7Penyakit Paru Obstruktif Kronik 105
'�Tuberkulosis Paru 109 Karsinoma Paru 112 Emboli Paru 117 2.4. Reumatologi; 121 Artritis Pirai 123 Artritis Reumatoid 125
v/Lupus Eritemat(�us Sistemik 127
Artritis Septik 129
Osteoartritis 131
Sklerosis Sistemik 133
2.5. Tropik Infeksi: 135
Demam Berdarah Dengue 137
DemamTifoid' 139
Leptospirosis 142
Sepsis dan Renjatan Septik 144
Feverof unknown Origin 146
Malaria 148 Intoksikasi Opiat 151 Intoksikasi Organofosfat 153 vi
2.6. Ginjal Hipertensi:
155
PenyakitGinjal Kronik
157
�Sindroma Nefrotik
160
Penyakit Glomerular
162
Gagal Ginjal Akut
165
�Hipertensi
168
Krisis Hipertensi
171
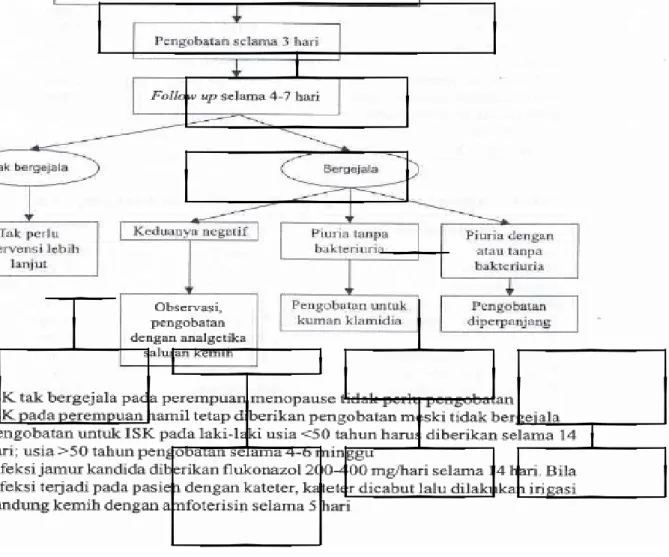
Infeksi Saluran Kemih
174
Batu Saluran Kemih
179
Nefritis Lupus
181
2.7. Hematologi Onkologi Medik :
183
Llmpoma non-Hodgkin
185
Anemia Aplastik
187
Leukemia Akut
189
Sindrom Lisis Tumor
192
Idiophatic Thrombocytopenia Purpura
194
Trombosis Vena Dalam
197
Koagulasi Intravaskular Diseminata
201
Trombositosis Primer/Esensial
203
Sindrom Vena kava Superior
205
Hiperkalsemia
207
Hiperurisemia
209
Terapi Suportif pada Pasien Kanker
211
Polisitemia Vera
216
2.8. Geriatri:
219
Pengkajian Geriatri PafipurnalComprehensif Geriatric
Assessment (CGA)
221
Sindrom Delirium Akut
229
Instabilitas dan Jatuh
231
Gangguan Kognitif Ringan dan Demensia
237
Imobilisasi
244
Inkontinensia Urin
248
Dehidrasi
250
Konstipasi
253
Pneumonia pada Geriatri
256
Vll
• Infeksi� Saluran Kemih 258
Ulkus Dekubitus 260
2.9. Psikosoma tik: 267
Depresi 269
Dispepsi Fungsional 271
Sindrom Leiah Kronik 273
Ansietas 275
Sindrom Hiperventilasi 277
Nyeri Psikogenik 279
Sindrom Kolon Iritabel 281
Penyakit Jantung Fungsional (Neurosis Kardiak) 283
2.10. Alergi Imunologi: 285
Infeksi HIV/AIDS 287
Renjatan Anafilaksis 289
"�Asma Bronkial 291
Urtikaria karena Obat 294
2.11. Gastroenterologi: 297 Ulkus Peptikum 299 Dispepsia 301 Karsinoma Kolon 302 Karsinoma Rekti 303 Karsinoma Gaster 304 Hematemesis Melena 305 Diare Kronik 307 Pankreatitis Akut 309 Ileus Paralitik 311 Hematoskezia 313 2.12. Hepatologi: 315 </ Sirosis Hati 317 Hepatoma 318
Hepatitis Virus Akut 319
Hepatitis Virus Kronik 320
Abses hati 321
viii
Kolesistitis Akut
Perlemakan Hepatitis non alkoholil<
323 325
BAB III : Panduan Prosedur Tindakan Penyakit Dalam PAPDI 327
3.1. Kardiologi 329
Kardioversi 331
Kateterisasi Jantung dan Angiografi Koronaria 333
Pacu Jantung Sementara 337
Perikardiosentesis (Pungsi Perikard) 340 Manajemen Perioperatif pada Operasi Nonkardiak 342
Percutaneus Transluminal Coronary Angioplasty 347
Tes Treadmill 350
3.2. Pulmonologi 353
»�ungsi Cairan 355
Biopsi Aspirasi Jarum Haius 357
Pleurodesis 359 Bronkoskopi 362 Spironnetri 369 Biopsi Pleura 372 3.3. Reumatologi 375 Penyuntikan intra-artikular 377
Aspirasi Cairan Sendi/artrosentesis 380
3.4. Ginjal Hipertensi 383
Biopsi Ginjal 385
Peritoniai Dialisis Akut 388
Peritonial Dialisis Mandiri Berkesinambungan 391
3.5. Hematologi Onkologi Medik 395
Aferesis 397
Pungsi Sumsum Tulang 400
Biopsi Sumsum Tulang 403
\/Transfusi Darah 405
Pemasangan Nutricath 408
Fiebotomi 411
ix
3.6. Alergi Imunologi 413
Tes Tempel {Patch Test) 415
Tes Provokasi Bronkus 419
Tes Provokasi Obat 421
3.7. Gastroenterologi 423
Skleroterapi dan Ligasi Varises Esofagus 425
Skleroterapi Hemoroid 428
Businasi 430
Kolonoskopi 431
Pemasangan Selang Nasogastrik 433
Esofago-Gastro-Duodenoskopi 435
3.8. Hepatologi 437
Biopsi Aspirasi Jarum Halus 439
� Parasentesis Abdomen 441
BAB IV : Penutup 443
Lampiran 447
Surat Keputusan Ketua Umum PB PAPDI
No. 172ISK. PB. PAPDIIIXI04
X
KATA
PENGANTAR
Dalam rangka menghadapi era globalisasi dan memberikan pelayanan dan perawatan pasien secara optimal dan bertanggung jawab sesuai dengan
profesionalisme dokter penyakit dalam, maka Pengurus Besar Perhimpunan Dokter Spesialis Penyakit Dalam Indonesia (PB PAPDI) telah menginventarisasi dan menyusun panduan pelayanan medis (PPM) PAPDI dan panduan operasional prosedur tindakan dalam pelayanan. Buku PPM PAPDI ini sebagian merupakan naskah dari buku Pedoman Diagnostis dan Terapi di Bidang Ilmu Penyakit Dalam dan buku Prosedur Tindakan di Bidang Ilmu Penyakit Dalam yang telah diterbitkan oleh Pusat Penerbitan Departemen Ilmu Penyakit Dalam FKUI/RS. Dr. Cipto Mangunkusumo. Harapan kami buku ini dapat diterapkan oleh Dokter Spesialis Penyakit Dalam Seluruh Indonesia sebagai panduan keija yang bermutu dan dapat dipertanggungjawabkan secara moral dan material.
Tujuan dari penyusunan PPM PAPDI adalah agar buku ini dapat dijadikan sebagai panduan untuk seluruh Dokter Spesialis Penyakit Dalam yang bekeija di rumah sakit pemerintah dan swasta serta fasilitas pelayanan kesehatan lainnya seluruh Indonesia, disesuaikan dengan sarana yang tersedia
Pada kesempatan ini, Tim Penyusun berterima kasih kepada para Ketua Divisi dan Staf Departemen Ilmu Penyakit FKUI/RSCM serta anggota Cabang PAPDI di Indonesia yang telah memberikan masukan/saran untuk perbaikan/revisi konsep SPM PAPDI. Penghargaan juga diberikan kepada Dr. Anna Uyainah Z.N, SpPD-KP beserta timnya Dr. Ika Prasetya Wijaya, SpPD, Dr. Nafrialdi, SpPD, Dr. Arif Mansjoer, Dr. Muhammad Syafiq, Dr. Ikhwan Rinaldi, Dr. Johannes Poerwoto, Dr. Purwita Wijaya Laksmi, Dr. Ariani Intan Wardhani, Dr. Dyah Pumamasari dan Dr. Emi Juwita Nelwan serta para tenaga sekertariat atas usahanya dalam penyusunan buku ini.
Semoga buku Panduan Pelayanan Medik ini dapat dimanfaatkan sebaik-baiknya.
Jakarta, April 2005 Tim Penyusun
Prof. PR Dr. Sidartawan Soegondn. SpPD. KEMP. FACE Ketua
XI
SAMBUTAN DIREKTUR JENDERAL
PELAYANAN MEDIK
Assalamuialaikum Wk JVb
Kita patut bersyukur ke hadirat Tuhan yang Maha Esa karena Perhimpunan Dokter Spesialis Penyakit Dalam Indonesia (PAPDI) telah dapat menyelesaikan Panduan Pelayanan Medis Penyakit Dalam. Dengan demikian kita telah maju selangkah lagi dalam menyediakan pelayanan yang bermutu dan profesional. Panduan Pelayanan Medik Penyakit Dalam merupakan suatu panduan keija Dokter Spesialis Penyakit Dalam di seluruh Indonesia dalam menjalankan tugas keprofesian di sarana pelayanan kesehatan yang dapat dipertanggungjawabkan.
Akhir-akhir ini pengaduan masyarakat akan medical error dan mal praktek sudah banyak kita temukan baik lewat media massa maupun lewat penyelesaikan hukum, hal ini disebabkan karena telah meningkatnya kesadaran dan pengetahuan masyarakat akan haknya untuk mendapatkan pelayanan yang bermutu. Arus globalisasi yang kita hadapi memacu terjadinya persaingan ketat agar bisa survive. Dengan demikian bekerja secara profesional merupakan kunci dari penyelesaian masalah ini. Panduan profesi dan panduan pelayanan medik ini menjadi sangat penting agar hak masyarakat terlindungi untuk mendapatkan pelayanan yang bermutu serta tenaga pemberi pelayanan pun terlindungi.
Saya menyambut gembira dan menghargai upaya yang telah dilakukan oleh PAPDI ini dengan demikian profesi telah ikut mendorong pencapaian Indonesia Sehat2010.
Dengan dicetaknya buku Pelayanan Medik Penyakit Dalam ini maka asset perangkat lunak kita dalam memberikan rambu-rambu bekerja secara profesional telah bertambah lagi. Buku ini tidak hanya bermanfaat bagi profesi tetapi juga bagi pemerintah dalam pengembangan pelayanan di sarana kesehatan.
xni Akhir kata saya ucapkan selamat bekerja semoga Allah SWT selalu membimbing dan meridhoi segala upaya yang kita buat.
Dr.
Sri Astuti S. Suparmanto. M.Sc (PH1 Direktur Jenderal Pelayanan Medik
XIV
SAMBUTAN KETUA UMUM PB PAPDI
Assalamuialaikum Wr. WhFuji syukurkitapanjatkankehadirat Allah SWT atas keberhasilan penyusunan buku Panduan Pelayanan Medik (PPM) PAPDI. Dengan terbitnya buku Standar
Pelayanan Medik PAPDI ini, diharapkan akan semakin jelas rujukan/panduan segala sesuatu yang berhubungan dengan prosedur standar operasional dalam pelayanan dan perawatan kepada pasien.
Seiring dengan arus kemajuan dan perkembangan pengetahuan dan teknologi di bidang kedokteran khususnya Ilmu Penyakit Dalam serta dalam rangka meningkatkan profesionalisme dokter penyakit dalam dan mencegah terjadinya
ikekeliruani dalam perawatan kepada pasien, diharapkan Buku Panduan Pelayanan
Medik PAPDI ini menjadi acuan/panduan dalam menjalankan tugas profesi seorang dokter spesialis penyakit dalam di rumah sakit pemerintah dan swasta serta fasilitas pelayanan kesehatan lain di seluruh Indonesia, disesuaikan dengan sarana yang tersedia.
Untuk mencapai keberhasilan pelayanan dan perawatan kepada pasien yang berkualitas dan bertanggung jawab, di samping mengacu pada buku Panduan Pelayanan Medik PAPDI yang sudah dirancang dengan sebaik-baiknya sebagai panduan keija yang bermutu dan dapat dipertanggungjawabkan, juga harus didukung sumberdayamanusia(SDM) yang berkualitas dalam pengetahuan dan bertanggung jawab secara moral dalam sikap dan perilaku serta sarana prasarana yang sesuai
dengan kebutuhan. Untuk itu dokter spesialis penyakit dalam harus selalu berupaya memperbaiki dan meningkatkan pengetahuan terutama dalam hubungannya dengan pasien baik melalui pendidikan formal maupun non formal.
Kami menyampaikan banyak terima kasih kepada Tim Penyusun buku Panduan Pelayanan Medik PAPDI dan kepada Tim PPDS Penyakit Dalam FKUI/RSCM yang telah membantu terbitnya buku ini serta kepada para mediator dari Divisi Departemen Ilmu Penyakit Dalam FKUI/RSCM dan anggota cabang PAPDI di Indonesia yang telah berpartisipasi dalam penyusunan buku ini.
XV
Semoga buku Panduan Pelayanan Medik PAPDI ini dapat membantu dalam melaksanakan tugas sehari-hari dokter spesialis penyakit dalam di rumah sakit sebagai bentuk pelayanan dan pengabdian masyarakat, dan semoga Allah SWT memberikan bimbingan dan meridhoi segala aktivitas para dokter penyakit dalam seluruh Indonesia. Amiin.
Wassalammuialaikum Wr. Wb.
Prof. Dr. H-A. Atiz Rani. SpPD. KCEH
KetuaUmum
xvi
LANGKAH-LANGKAH PENYUSUNAN
PANDUAN PELAYANAN MEDIK PAPDI
Dalam penyusunan Panduan Pelayanan Medik (PPM) Penyakit Dalam PAPDI ada beberapa langkah yang di tempuh untuk mencapai hasil yang maksimal, sebagai berikut:
1. Pengurus Besar Perhimpunan Dokter Spesialis Penyakit Dalam Indonesia (PB PAPDI) membentuk Tim Penyusun dan menetapkan SK Penugasan Penyusunan PPM Penyakit Dalam tahun 2004 oleh Ketua Umum PB PAPDI (No. 126/SK.PB,
PAPDIAai/04)
2. Penyusunan Buku Panduan Pelayanan Medik PAPDI a. Menentukan latar belakang penyusunan PPM
b. Menentukan topik-topik yang perlu dimasukkan ke dalam PPM Topik-topik ditentukan berdasarkan:
•
Sepuluh penyakit terbanyak dari setiap divisi penyakit dalam
• Penyakit-penyakit yang dianggap penting walaupun angka kej adian kecil • Penyakit-penyakit yang memerlukan tindakan emergensi
c, Topik-topik tersebut adalah sebagai berikut: 1. Penyakit: Metabolik Endokrinologi : - Diabetes melitus Tirotoksikosis - Ketoasidosis diabetikum - Hipoglikemia - Dislipidemia
Struma nodosa non toksik - Kista tiroid
Kardiologi : - Bradiaritmia
- Edema paru akut (kardiak) - Endokarditis infektif - Fibrilasi atrial
- Gagal jantung kronik - Takikardia atrial paroksimal - Perikarditis
- Sindrom koroner akut - Renjatan kardiogenik - Fibrilasi Ventrikular Takikardia Ventrikular - Ekstrasistol ventrikular xvii Pulmonologi : Hemoptisis - Efiisi pleura - Pneumotoraks
- Pneumonia didapat di masyarakat - Pneumonia atipik
- Gagal napas
- Penyakit paru obstruktif kronik - Tuberkulosis paru - Karsinoma paru - Emboli paru Reumatologi: - Artritis pirai - Artritis reumatoid
- Artritis septik - Osteoartritis - Sklerosis sistemik
Tropik Infeksi :
- Demam berdarah dengue - Demam tifoid
- Leptospirosis
- Sepsis dan renjatan septik
- Fever of unknown origin
- Malaria
- Intoksikasi opiat
- Intoksikasi organofosfat Ginjal Hipertensi ;
- Penyakit ginjal kronik - Sindromnefrotik - Penyakit glomerural - Gagal ginj al akut - Hipertensi
- Krisis hipertensi - Infeksi saluran kemih - Batu saluran kemih - Nefritis lupus
Hematologi Onkologi Medik : - Limfoma Non Hodgkin - Anemia aplastik
- Leukemia akut Leukemia kronik Sindrom lisis tumor
- Ideopatic Thrombositopenic Purpura
- Trombosis Vena Dalam
- Koagulasi intravaskular diseminata - Trombositosis primer/esensial - Sindrom vena cava superior
Hiperkalsemia - Hiperurisemia
- Terapi suportif pada pasien kanker - Polisitemia vera
Geriatri :
- Pengkajian Geriatri paripuma/Cow;?re/ie«5(/'Geriatric Assesment (CGA)
- Sindrom Delirium Akut - Instabilitas dan Jatuh
- Gangguan kognitif ringan dan demensia - Imobolisasi
- Inkontinensia urin - Dehidrasi
- Pneumonia pada geriatri Infeksi saluran Kemih Ulkus dekubitus - Malnutrisi
Psikosomatik; Depresi
- Dispepsi fungsional Sindrom lelah kronik - Ansietas
- Sindrom hiperventilasi - Nyeri psikogenik
Sindrom kolon iritabel
- Penyakit jantung fungsional (Neurosis kardiak) Alergi Imunologi :
- Infeksi HIV/AIDS - Renjatan anafilaksis - Asma bronkial - Urtikaria karena obat Gastroenterologi : - Ulkus peptikum - Dispepsia - Karsinoma kolon - Karsinoma rekti xix - Karsinoma gaster - Hematemesis Melena - Diare kronik - Pankreatitis akut - Ileus paralitik - Hematoskezia Hepatologi : - Sirosis hati - Hepatoma
Hepatitis virus akut - Hepatitis virus kronik - Abses hati
- Kolesistitis akut
- Perlemakan hepatitis non alkoholik Tindakan/prosedur:
Kardiologi: - Kardioversi
- Kateterisasi jantung dan angiografi koronaria - Pacu jantung sementara
- Perikardiosentesis (pungsi perikard)
- PTCA
Tes Treadmill
Pulmonologi :
- Pungsi cairan pleura
Biopsi aspirasi jarum halus - Pleurodesis - Bronkoskopi - Spirometri - Biopsi pleura Reumatologi: - Penyuntikan intra-artikular
- Aspirasi cairan sendi/artrosentesis Ginjal Hipertensi:
- Biopsi ginjal
- Peritonial dialisis akut
- Peritonial dialisis mandiri berkesinambungan Hematologi Onkologi Medik :
- Aferesis
- Pungsi sumsum tulang - Biopsi sumsum tulang
- Transfiisi darah
- Pemasangan nutricath - Flebotomi
Alergi Imunologi :
- Tes temple (patch test) ~ Tes tusuk {skin prick test) - Tes provokasi bronkus - Tes provokasi obat Gastroenterologi :
- Skleroterapi dan ligasi VE - Skleroterapi hemoroid - Businasi
- Kolonoskopi
- Pemasangan selang nasogastrik (NGT atau Flocare) Esofago-gastro-duodenoskopi
Hepatologi :
Biopsi aspirasi jarum halus - Parasentesis abdomen
3. Pembagian tugas penulisan PPM
4. Menyusun sistematika penulisan PPM (Penyakit dan Prosedur Tindakan) yaitu sebagai berikut:
1. Pengertian 2. Diagnosis 3. Diagnosis banding/diferensial 4. Pemeriksaan Penunjang 5. Terapi 6. Komplikasi 7. Prognosis 8. Wewenang
9. Unit Yang Menangani 10. UnitTerkait
n.
Tindakan/prosedur terdiri dari:1. Pengertian 2 Tujuan 3. Indikasi 4. Kontra Indikasi 5. Persiapan 6. Prosedur Tindakan 7. Lama Tindakan 8. Komplikasi 9. Wewenang XXI
10. Unit Yang Menangani 11. UnitTerkait
5. Mendistribusikan PPM yang telah disusun ke divisi-divisi penyakit dalam FKUI/RSCM untuk di revisi
6. Menyusun PPM yang telah dibuat mencakup di dalamnya PPM yang telah dikoreksi oleh masing-masing divisi terkait.
7. Mengirimkan PPM yang telah disusun ke anggota cabang PAPDI di In¬ donesia untuk mendapatkan masukan/saran
8. Memperbaiki dan meyusun kembali PPM yang telah dikoreksi oleh anggota cabang PAPDI.
9. Ketua Umum PAPDI menyetujui PPM yang telah diperbaiki dengan dikeluarkannya SK Pemberlakuan No, 172/SK.PB. PAPDI/IX/2004
10. Sosialisasi PPM kepada seluruh anggota cabang PAPDI di Indonesia. 11. Pelaksanaan PPM dilaksanakan oleh seluruh dokter spesialis penyakit
dalam
PENDAHULUAN
BAB I
PENDAHULUAN
1.1
LATAR BELAKANG
Seiring dengan kemaj uan dan perkembangan ilmu pengetahuan dan teknologi di bidang kedokteran khususnya Ilmu Penyakit Dalam, perlu adanya panduan/acuan kerja yang bermutu dan dapat dipertanggungjawabkan secara moral maupun mate¬ rial meny angkut pelayanan dan perawatan kepada pasien di rumah sakit pemerintah dan swasta serta fasilitas kesehatan lainnya di Indonesia, agar tidak terjadi "kekeliruan" dalam bertindak yang mengakibatkan kerugian tidak hanya bagi pasien tetapi juga seluruh praktisi kesehatan yang terlibat di dalamnya. Oleh karena itu, dalam melaksanakan pelayanan dan perawatan kepada pasien seorang dokter penyakit dalam hams selalu menjunjung tinggi sikap hamanisme, profesionalisme, bertanggung jawab moral, memegang teguh etika kedokteran, etika sosial dan etika nasional.
Berkaitan dengan hal tersebut, Pengurus Besar Perhimpunan Dokter Spesialis Penyakit Dalam Indonesia (PB PAPDI) berusaha menyusun suatu buku Panduan Pelayanan Medik Penyakit Dalam sebagai acuan/panduan dalam melaksanakan pelayanan dan perawatan kepada pasien, sehingga tercapai tujuan pelayanan kesehatan yang optimal, profesional dan dapat dipertanggungjawabkan secara moral dan material.
1.2
PENGERTIAN
DAN TUJUAN
Panduan Pelayanan Medik Penyakit Dalam adalah panduan prosedur standar operasional dalam pelayanan dan perawatan kepada pasien yang harus diketahui dan dijalankan oleh seorang dokter penyakit dalam untuk melaksanakan kegiatan pelayanan kesehatan secara optimal, profesional dan dapat dipertanggungjawabkan.
Panduan Pelayanan Medik Penyakit Dalam ditetapkan oleh PB PAPDI dengan tujuan memperbaiki dan meningkatkan kualitas pelayanan dan perawatan kepada pasien secara lebih optimal, berkesinambungan, profesional dan dapat dipertanggungjawabkan secara moral dan material.
1.3
RUANG
LINGKUP
Ruang lingkup standar pelayanan medik penyakit dalam mencakup : • Sepuluh penyakit terbanyak dari setiap divisi penyakit dalam
• Penyakit-penyakit yang dianggap penting walaupun angka kejadian kecil • Penyakit-penyakit yang memerlukan tindakan emergensi
3
BAB
II
PANDUAN
PELAYANAN
MEDIK PAPDI
2.1
METABOLIK
ENDOKRINOLOGI
Metabolik EndokrinobgiDiabetes melitus
PENGERTIAN
hiperglikemia akibat defekpada:
1. kerja insulin (resistensi insulin) di hati (peningkatan produksi glukosa hepatik) dan di jaringan perifer (otot dan lemak)
2, sekresi insulin oleh sel beta pankreas 3. atau keduanya
Kiasiflkasi Diabetes Melitus (DM)
1. DM tipe 1 (destruksi sel P, umumnya diikuti defisiensi insulin absolut):
• Immune-mediated,
• Idiopatik
n. DM tipe 2 (bervariasi mulai dari predominan resistensi insulin dengan defisiensi insulin relatif sampai predominan defek sekretorik dengan resistensi insulin) III. Tipe spesifik lain:
• Defek genetik pada fungsi sel [i • Defek genetik pada kerj a insulin • Penyakit eksokrin pankreas • Endokrinopati
• Diinduksi obat atau zat kimia • Infeksi
• Bentuk tidak lazim dari immune mediated DM
• Sindrom genetik lain, yang kadang berkaitan dengan DM IV DM gestasional
DIAGNOSIS
Terdiri dari:
• Diagnosis DM
• Diagnosis komplikasi DM • Diagnosis penyakit penyerta • Pemantauan pengendalian DM Anamnesis:
• Keluhan khas DM: poliuria, polidipsia, polifagia, penurunan berat badan yang tidak dapat dijelaskan sebabnya.
• Keluhan tidak khas DM: lemah, kesemutan, gatal, mata kabur, disfungsi ereksi pada pria, pruritus vulvae pada wanita.
Faktor risiko DM tipe 2: • Usia > 45 tahun,
• Berat badan lebih: >110% berat badan idaman atau indeks massa tubuh (IMT) > 23 kg/m�
9 Panduan Pelayanan Medik PAPDI
• Hipertensi (TD > 140/90 mmHg) • Riwayat DM dalam garis ketumnan •
Riwayat abortus bemlang, melahirkan bayi cacat, atau BB lahir bayi > 4.000 gram • Riwayat DM gestasional
• Riwayat toleransi gula terganggu (TGT) atau glukosa darah puasa terganggu (GDPT)
• Kolesterol HDL < 35 mg/dL dan atau trigliserida > 250 mg/dL Pemeriksaan fisiklengkap, termasuk
• Tinggi badan, berat badan, tekanan darah, lingkar pinggang. • Tanda neuropati
• Mata (visus, lensa mata dan retina) • Gigi mulut
• Keadaan kaki (termasuk rabaan nadi kaki), kulit dan kuku Kriteria diagnostik DM dan gangguan toleransi glu kosa:
1. Kadar glukosa darah sewaktu (plasma vena) > 200 mg/dL, atau 2. Kadar glukosa darah puasa (plasma vena) > 126 mg/dl, atau
3. Kadar glukosa plasma >200mg/dL pada2jamsesudahbeban glukosa 75 gram pada TTGO
DIAGNOSIS
BANDING
Hiperglikemia reaktif, toleransi glukosa terganggu (TGT), glukosa darah puasa terganggu (GDPT)
PEMERIKSAAN
PENUNJANG
Pemeriksaan laboratorium:
• Hb, leukosit, hitung jenis leukosit, laju endap darah • Glukosa darah puasa dan 2 jam sesudah makan
• Urinalisis rutin, proteinuria 24 jam, CCT ukur, kreatinin • SGPT, Albumin/Globulin
• Kolesterol Total, kolesterol LDL, kolesterol HDL, trigliserida •
A,C
• Albuminuri mikro
Pemeriksaan penunjang lain: EKG, foto toraks, flinduskopi
TERAPI
Edukasi meliputi pemahaman tentang:
Penyakit DM, makna dan perlunya pengendalian dan pemantauan DM, penyulit DM, intervensi farmakologis dan non-farmakologis, hipoglikemia, masalah khusus yang dihadapi, cara mengembangkan sistem pendukung dan mengajarkan keterampilan, cara mempergunakan fasilitas perawatan kesehatan.
10
Metabolik Endokrinobgi Perencanaan Makan
Standar yang dianjurkan adalah makanan dengan komposisi: Karbohidrat 60 - 70 %, protein 10-15%, dan lemak 20 - 25 %
Jumlah kandungan kolesterol disarankan < 300 mg/hari. Diusahakan lemak berasal dari sumber asam lemak tidakjenuh (MLJFA = Unsaturated Fatty Acid), dan
membatasi PUFA {Poly Unsaturated Fatty Acid) dan asam lemak jenuh. Jumlah kandungan serat + 25 g/hr, diutamakan serat larut.
Jumlah kalori basal per hari:
• Laki-laki; 30 kal/kg BB idaman • Wanita : 25 kal/kg BB idaman
Penyesuaian (terhadap kalori basal / hari); • Status gizi:
- BB gemuk - 20 %
- BBlebih -10%
- BBkurang + 20 %
• Umur > 40 tahun: - 5 %
• Stres metabolik (infeksi, operasi,dll): + (10 s/d 30 %) • Aktivitas: - Ringan + 10 % - Sedang +20% - Berat + 30 % • Hamil: trimester I, II +300kal
- trimester III / laktasi +500kal Rumus Broca:
Berat badan idaman = (tinggi badan-100 ) - 10 % *
Pria < 160 cm dan wanita < 150 cm, tidak dikurangi 10 % lagi.
-> BB kurang : < 90 % BB idaman BB nomial : 90 - 110 % BB idaman BBlebih : 110-120% BB idaman Gemuk : > 120 % BB idaman Latihan Jasmani
Kegiatan jasmani sehari-hari dan latihan teratur (3-4 kali seminggu selama kurang lebih 30 menit). Prinsip: Continuous-Rythmical-Interval-Progressive-Endurance Intervensi Farmakologis
Obat Hipoglikemia Oral (OHO):
• Pemicu sekresi insulin (insulin secretagogue); sulfonilurea, glinid • Penambah sensitivitas terhadap insulin: metformin, tiazolidindion • Penghambat absorpsi glukosa ; Penghambat glukosidase alfa Insulin
Indikasi;
• Penurunan berat badan yang cepat
11
Panduan Pelayanan Medik PAPDI
Hiperglikemia berat yang disertai ketosis Ketoasidosis diabetik
Hiperglikemia hiperosmolar non ketotik Hiperglikemia dengan asidosis laktat
Gagal dengan kombinasi OHO dosis hampir maksimal Stres berat (infeksi sistemik, operasi besar, IMA, strok)
Kehamilan dengan DM / diabetes melitus gestasional yang tidak terkendali dengan perencanaan makan
Kontraindikasi dan atau alergi terhadap OHO Terapi Kombinasi
Pemberian OHO maupun insulin selalu dimulai dengan dosis rendah, unluk kemudian dinaikkan secara bertahap sesuai dengan respons kadar glukosa darah. Kalau dengan OHO tunggal sasaran kadar glukosa darah belum tercapai, perlu kombinasi dua kelompok obat hipoglikemik oral yang berbeda mekanisme kerjanya.
Pengelolaan DM tipe 2 Gemuk;
Non-farmakologis —> evaluasi 2-4 minggu (sesuai keadaan klinis): Sasaran tidak tercapai: Penekanan kembali tata laksana non-farmakologis.
—> evaluasi 2-4 minggu (sesuai keadaan klinis):
Sasaran tidak tercapai: +1 macam OHO
Biguanid / Penghambat glukosidase a / G litazon
—> evaluasi 2-4 minggu (sesuai keadaan klinis):
Sasaran tidak tercapai: kombinasi 2 macam OHO, antara:
Biguanid / Penghambat glukosidase a / Glitazon
—> evaluasi 2-4 minggu (sesuai keadaan klinis):
Sasaran tidak tercapai: kombinasi 3 macam OHO:
Biguanid + Penghambat glukosidase a + Glitazon
atau
Terapi Kombinasi OHO siang hari + Insulin malam —> evaluasi 2-4 minggu (sesuai keadaan klinis):
Sasaran terapi kombinasi 3 OHO tidak tercapai: kombinasi 4 macam OHO:
Biguanid + Penghambat glukosidase a + Glitazon + Secretagogue
atau
Terapi Kombinasi OHO siang hari + Insulin malam evaluasi 2-4 minggu (sesuai keadaan klinis):
Sasaran terapi kombinasi 4 OHO tidak tercapai: Insulin
atau:
Terapi Kombinasi OHO siang hari + Insulin malam
12
Metabolik Endokrinologi Sasaran terapi kombinasi OHO + Insulin tidak tercapai:
[nsulin
Bila sasaran tercapai: teruskan terapi terakhir. Pengelolaan DM tipe 2 Tidak Gemuk:
Non-farmakologis —� evaluasi 2 — 4 minggu (sesuai keadaan klinU): Sasaran tidak tercapai: Non-farmakologis + secretagogue
Sasaran tidak tercapai: kombinasi 2 macam OHO, antara:
Secretagogue + Penghambat glukosidase aJ Biguanid / Glitazon
—> evaluasi 2 — 4 minggu (sesuai keadaan klinis):
Sasaran tidak tercapai: kombinasi 3 macam OHO:
Secretagogue + Penghambat glukosidase a+Biguanid / Glitazon, atau
Terapi Kombinasi OHO siang hari + Insulin malam —� evaluasi 2 — 4 minggu (sesuai keadaan klinis):
Sasaran terapi kombinasi 3 OHO tidak tercapai: kombinasi 4 macam OHO:
Secretagogue + Penghambat glukosidase a +Biguanid + Glitazon, atau Terapi Kombinasi OHO siang hari + Insulin malam
—> evaluasi 2-4 minggu (sesuai keadaan klinis):
Sasaran terapi kombinasi 4 OHO tidak tercapai: Insulin, atau
Terapi Kombinasi OHO siang hari + Insulin malam Sasaran Terapi Kombinasi OHO + Insulin tidak tercapai:
Insulin
Bila sasaran tercapai: teruskan terapi terakhir Penilaian hasil terapi
1. Pemeriksaan glukosa darah 2. Pemeriksaan AIC
3. Pemeriksaan glukosa darah mandiri 4. Pemeriksaan glukosa urin
5. Penentuan Benda Kriteria Keton pengendalian DM (Lihat tabel)
13
Panduan Pelayanan Medik PAPDI Tabel: Kriteria Pengendalian DM
Baik Sedang Buruk
GD puasa (mg/dL) GD 2 jam pp (mg/dL) AiC (%) Kolesterol total ( mg/dL) Kolesterol LDL (mg/dL) Kolesterol HDL (mg/dL) Trigliserida (mg/dl) IMT (Kg/m�) Tekanan darah (mm Hg) 80-109 80 - 144 < 6,5 <200 < 100 > 45 < 150 18,5-22,9 < 130/80
110-125 145-179 6,5-8 200-239 100-129 150-199 23-25 130-140 > 126 > 180 > 8 > 240 > 130 > 200 > 25 > 140/90 80-90
KOMPLIKASI
A. Akut: • Ketoasidosis diabetik • Hiperosmolar non ketotik • Hipoglikemia B. Kronik: • Makroangiopati: - Pembuluh koroner - Vaskular perifer - Vaskular otak • Mikroangiopati; - Kapiler retina - Kapiler renal • Neuropati • Gabungan:- Kardiopati: penyakitjanting koroner, kardiomiopati • Rentan infeksi • Kaki diabetik • Disflingsi ereksi
PROGNOSIS
DubiaWEWENANG
• RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam • RS non pendidikan: Dokter Spesialis Penyakit Dalam
14
Metabolik Endokrinobgi
UNIT YANG MENANGANI
• RS pendidikan : Departemen Ilmu Penyakit Dalam - Divisi Metabolik Endokrinologi
• RS non pendidikan: Bagian Ilmu Penyakit Dalam
UNIT TERKAIT
• RS pendidikan : Departemen Ilmu Penyakit Dalam divisi ginjal-hipertensi, divisi kardiologi, dan Bagian Neurologi, Patologi Klinik, Mata dan Gizi.
• RS non pendidikan; Bagian Neurologi, Patologi Klinik, Mata dan Gizi.
REFERENSI
1. PERKENI. Konsensus Pengelolaan Diabetes Melitus Tipe 2 di Indonesia. 2002. 2. PERKENI. Petunjuk Pengelolaan Diabetes Melitus Tipe 2. 2002.
3. The Expert Committee on The Diagnosis and Classification ofDiabetes MelUtus. Report of The Expert Committee on The Diagnosis and Classification of Diabetes Mellitus. Diabetes Care, Jan 2003;26(Suppl. ]):S5-20.
4. '�uyono S. Type 2 Diabetes Mellitus is a p-Cell Dysfunction. Prosiding Jakarta Diabetes Meeting 2002: The Recent Management in Diabetes and Its Complications : From Mo¬ lecular to Clinic. Jakrta, 2-3 Nov 2002.Simposium Current Treatment in Internal Medi¬ cine 2000. Jakarta,11-12 November 2000:185-99.
15
Panduan Pelayanan Medik PAPDI
TIROTOKSIKOSIS
PENGERTIAN
Tirotoksikosis merupakan suatu keadaan di mana didapatkan kelebihan hormon tiroid karena ini berhubungan dengan suatu kompleks fisiologis dan biokimiawi yang ditemukan bila suatu jaringan memberikan hormon tiroid berlebihan.
1. Kelainan yang berhubungan dengan hipertiroidisme 2. Kelainan yang tidak berhubungan dengan hipertiroidisme
Hipertiroidisme adalah keadaan tirotoksikosis sebagai akibat dari produksi tiroid, yang merupakan akibat dari fungsi tiroid yang berlebihan.Etiologi tersering dari tirotoksikosis ialah hipertiroidisme karena penyakit Graves, struma multinodosa toksik (Plummer), dan adenoma toksik. Penyebab lain ialah tiroiditis, penyakit trofoblastik, pemakaian yodium berlebihan, obat hormon tiroid, dll.
Krisis tiroid merupakan suatu keadaan klinis hipertiroidisme yang paling berat dan mengancam jiwa. Umumnya keadaan ini timbul pada pasien dengan dasar penyakit Graves atau Struma [multinodular toksik, dan berhubungan dengan faktor pencetus: infeksi, operasi, trauma, zat kontras beriodium, hipoglikemia, partus, stres emosi, penghentian obatanti-tiroid, terapi I'�\ketoasidosis diabetikum, tromboemboli paru, pemyakit serebrovaskular/strok, palpasi tiroid terlalu kuat.
DIAGNOSIS
Gejala dan tanda tirotoksikosis: hiperaktivitas, palpitasi, berat badan turun, nafsu makan meningkat, tidak tahan panas, banyak keringat, mudah lelah, sering buang air besar, oligomenore / amenore dan libido turun, takikardia, fibrilasi atrial, tremor halus, refleks meningkat, kulit hangat dan basah, rambut rontok, bruit.
Gambaran klinis penyakit Graves: struma difus, tirotoksikosis, oftalmopati/ eksoftalmus, dermopati lokal, akropaki
Laboratorium: TSHs rendah, atau fT� tinggi. Pada toksikosis; atau fT� meningkat
Penderita yang dicurigai krisis tiroid
• Anamnesis: Riwayat penyakit hipertiroidisme dengan gejala khas, berat badan turun, perubahan suasana hati, bingung, diare, amenorea
• Pemeriksaan fisik:
- Gejala dan tanda khas hipertiroidisme, karena penyakit Graves atau penyakit lain
- Sistem saraf pusat terganggu: delirium, koma - Demam tinggi sampai 40�C
- Takikardia sampai 130-200 x/menit
- Dapat terjadi gagal jantung kongestif, ikterus
16
Metabolik Endokrinobgi • Laboratorium: TSHs sangat rendah, / fT� / tinggi, anemia normositik normokrom, limfositosis relatif, hiperglikemia, enzim transaminase hati meningkat, azotemia prerenal
• EKG: sinus takikardia atau fibrilasi atrial dengan respons ventrikular cepat.
DIAGNOSIS
BANDING
• Hipertiroidisme primer: penyakit Graves, struma multinodosa toksik, adenoma toksik, metastasis karsinoma tiroid fungsional, struma ovarii, mutasi reseptor TSH, obat: kelebihan iodium (fenomena Jod Basedow)
tiroid (karena amiodarone, radiasi, infark adenoma), asupan hormon tiroid berlebihan (tirotoksikosis factitia)
• Hipertiroidisme sekunder: adenoma hipofisis yang mensekresi TSH, sindrom resistensi hormon tiroid, tumor yang mensekresi HCG, tirotoksikosis gestasional
PEMERIKSAAN
PENUNJANG
• Laboratorium: TSHs, T� atau fT�, T3, atau fT�, TSH RAb, kadar leukosit (bila timbul infeksi pada awal pemakaian obat antitiroid)
• Sidik Tiroid / thyroidscan: terutama membedakan penyakit Plummer dari penyakit Graves dengan komponen nodosa
• EKG
• Foto toraks
TERAPI
Tata laksana Penyakit Graves: ObatAntitiroid
• Propiltiourasil (PTU) dosis awal 300- 600 mg / hari, dosis maksimal 2.000 mg/hari. • Metimazol dosis awal 20 - 30 mg / hari.
• Indikasi:
- Mendapatkan remisi yang menetap atau memperpanjang remisi pada pasien muda dengan struma ringan - sedang dan tirotoksikosis
- Untuk mengendalikan tirotoksikosis pada fase sebelum pengobatan atau sesudah pengobatan yodium radioaktif
- Persiapan tiroidektomi - Pasien hamil, lanjut usia - Krisis tiroid
Penyekat adrenergik P pada awal terapi diberikan, sementara menunggu pasien menjadi eutiroid setelah 6-12 minggu pemberian antitiroid. Propanolol dosis 40 - 200 mg dalam4 dosis.
Pada awal pengobatan, pasien kontrol setelah 4-6 minggu. Setelah eutiroid, pemantauan setiap 3-6 bulan sekali: memantau gejala dan tanda klinis, serta lab. FT� TyT3 dan TSHs.Setelah tercapai eutiroid, obat antitiroid dikuxangi dosisnya dan dipertahankan dosis terkecil yang masih memberikan keadaan eutiroid selama 12-24 bulan, Kemudian pengobatan dihentikan, dan dinilai apakah terjadi remisi. Dikatakan remisi apabila setelah 1 tahun obat antitiroid dihentikan, pasien masih dalam keadaan eutiroid, walaupun kemudian hari dapat tetap eutiroid atau terjadi relaps.
17
Panduan Pelayanan Medik PAPDI Tindakan bedah
Indikasi:-• Pasien usia muda dengan struma besar dan tidak respons dengan antitiroid • Wanita hamil trimester kedua yang memerlukan obat dosis tinggi
• Alergi terhadap obat antitiroid, dan tidak dapat menerima yodium radioaktif • Adenoma toksik, struma multinodosa toksik
• Graves yang berhubungan dengan satu atau lebih nodul Radioablasi
Indikasi;
• Hipertiroidisme yang kambuh setelah dioperasi
• Gagal mencapai remisi setelah pemberian obat antitiroid • Tidak mampu atau tidak mau terapi obat antitiroid • Adenoma toksik, struma multinodosa toksik
Tatalaksana Krisis tiroid: (terapi segera mulai bila dicurigai krisis tiroid) 1. Perawatan suportif:
• Kompres dingin, antipiretik (asetaminofen)
• Memperbaiki gangguan keseimbangan cairan dan elektrolit; infus Dextrose 5%danNaC10,9%
• Mengatasi gagal jantung: diuretik, digitalis 2. Antagonis aktivitas hormon tiroid;
• Blokade produksi hormon tiroid; PTU dosis 300 mg tiap 4-6 jam PO. Altematif; Metimazol 20-30 mg tiap 4 jam PO.
Pada keadaan sangat berat; dapat diberikan melalui pipa nasogastrik (NOT) PTU 600 — 1.000 mg atau metimazol 60-100 mg.
• Blokade ekskresi hormon tiroid:Solutio Lugol {saturatedsolution ofpotas¬
sium iodida) 8 tetes tiap 6 jam
• Penyekat P; Propanolol 60 mg tiap 6 jam PO, dosis disesuaikan respons (target: firekuensi jantung < 90 x/m).
• Glukokortikoid: Hidrokortison 100-500 mg IV tiap 12jam.
• Bila refrakter terhadap terapi di atas; plasmaferesis, dialisis peritoneal. 3. Pengobatan terhadap faktor presipitasi; antibiotik, dll.
KOMPLIKASI
• Penyakit Graves; penyakit jantung hipertiroid, oftalmopati Graves, dermopati Graves, infeksi karena agranulositosis pada pengobatan dengan obat antitiroid. • Krisis tiroid: mortalitas
PROGNOSIS
• Dubia ad bonam.• Mortalitas krisis tiroid dengan pengobatan adekuat = 10-15%.
WEWENANG
• RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam • RS non pendidikan; Dokter Spesialis Penyakit Dalam
18
MetabotDc Endoknnobgi
sUNIT YANG MENANGANI
• RS pendidikan : Departemen Ilmu Penyakit Dalam - Divisi Metabolik Endokrinologi
• RS non pendidikan; Bagian Ilmu Penyakit Dalam
UNIT TERKAIT
• RS pendidikan: Departemen Ilmu Penyakit Dalam Divisi ginjal-hipertensi, divisi kardiologi, dan Departemen Neurologi, Radiologi/Kedokteran nuklir, Patologi Klinik, Bedah/tumor.
R EFE REN SI
1. Sumual A, Pandelaki K. Hipertiwidisme. In: Waspadji S, et al, eds. Buku Ajar Ilmu Penyakit Dalam. Edisi 3. Jakarta: BalaiPenerbH FKULp. 766-72.
2. Jameson JL, Weetman AP Disorders ofthe Thyroid Gland. In Braunwald E, Fauci AS, Kasper DL, Hauser SL, Longo DL, Jameson JL. Harrison s Principles of Internal Medicine. 15'� ed. New York: McGraw-HiU:2001 .p. 2060-84.
3. Suyono S, Subekti I. Krisis Tiroid. Dalam Prosiding Simposium Penatalaksanaan Kedaruratan di BidangIlmu Penyakit Dalam. Jakarta, 15-16April 2000:78-82.
4. Suyono S, Subekti /. Patogenesis dan Gambaran Klinis Penyakit Graves. Makalah Jakarta Endocrinology Meeting 2003. Jakarta, 18 Oktober 2003.
5. Waspadji S. Pengelolaan medis Penyakit Graves. Makalah Jakarta Endocrinology Meeting 2003. Jakarta, 18 Oktober 2003.
19 Panduan Pelayanan Medik PAPDI
KETaASIDOSlS�DIABETIKUM
PENGERTIAN
Ketoasidosis diabetikum adalah kondisi dekompensasi metabolik akibat defisiensi insulin absolut atau relatif dan merupakan komplikasi akut diabetes melitus yang serius. Gambaran klinis utama ketoasidosis diabetikum (KAD) adalah hiperglikemia, ketosis, dan asidosis metabolik, faktor pencetus: infeksi, infark miokard akut, pankreatitis akut, penggunaan obat golongan steroid, penghentian atau pengurangan dosis insulin.
DIAGNOSIS
Klinis;• Keluhan poliuri, polidipsi
• Riwayat berhenti menyuntik insulin • Demam / infeksi
• Muntah • Nyeri perut
• Kesadaran: kompos mentis, delirium, koma • Pemapasan cepat dan dalam (Kussmaul)
• Dehidrasi (turgor kulit menurun, lidah dan bibir kering) • Dapat disertai syok hipovolemik
Kriteria diagnosis: Kadar glukosa pH HC03-Anion gap Keton serum >250mg/dL <7,35 rendah tinggi
positif dan atau ketonuria
PIAGNOSiSI BANDING
Ketosis diabeti�hiperglikemi hiperosmolar non ketotik / hyperglycemic hyperosmolar state, ensefalopati uremikum, asidosis uremikum, minum alkohol, ketosis alkoholik, ketosis hipoglikemia, ketosis starvasi, asidosis laktat, asidosis hiperkloremik, kelebihan salisilat, drug-induced acidosis, ensefalopati karena infeksi, trauma kapitis.
PEMERIKSAAN PENUNJANG
Pemeriksaan cito; gula darah, elektrolit, ureum, kreatinin, aseton darah, urin rutin, analisis gas darah, EKG
Pemantauan:
• Gula darah: tiapjam,
• Na�, CI": tiap 6 jam selama24 jam, selanjutnya sesuai keadaan.
• Analisis gas darah: bilapH < 7 saat masuk diperiksa setiap 6 jam s.d. pH > 7,1. Selanjutnya setiap hari sampai stabil.
20
Metabolik Endokrinobgi Pemeriksaan lain (sesuai indikasi); kultur darah, kultur urin, kultur pus �
TERAPI
Akses intravena (iv) 2 jalur, salah satunya dicabang dengan 3 way: L Cairan:
• NaCl 0,9 % diberikan ± 1-2 L pada 1 jam pertama, lalu ± 1 L pada jam kedua, lalu± 0,5 L pada jam ketiga dan keempat, dan ± 0,25 Lpadajamkelimadan keenam, selanjutnya sesuai kebutuhan.
• Jumlah cairan yang diberikan dalam 15 jam sekitar 5 L. • Jika Na"� > 155 mEq/L —> ganti cairan dengan NaCl 0,45 %. • Jika GD < 200 mg/dL ganti cairan dengan Dextrose 5 %.
BL Insulin (regular insulin = RI):
• Diberikan setelah 2 jam rehidrasi cairan • RI bolus 180mU/kgBB IV, dilanjutkan: • RI drip 90 mU/kgBB/jam dalam NaCl 0,9%
• Jika GD < 200 mg/dL: kecepatan dikurangi —> RI drip 45 mU/kgBB/j am dalam NaCl 0,9%
• JikaGDstabil 200-300mg/dLselama 12jam �RI drip l-2U/jamIV,disertai
sliding scale setiap 6 jam:
GD � RI (mg/dL) (Unit, subkutan) <200 0 200-250 5 250-300 10 300-350 15 >350 20
• Jika kadar GD ada yang < 100 mg/dL: drip RI dihentikan
• Setelah sliding scale tiap 6 jam, dapat diperhitungkan kebutuhan insulin sehari —> dibagi 3 dosis sehari subkutan, sebelum makan (bila pasien sudah makan).
nL Kalium
• Kalium (K CI) drip dimulai bersamaan dengan drip RI, dengan dosis 50 mEq / 6 jam. Syarat: tidak ada gagal ginjal, tidak ditemukan gelombang T yang lancip dan tinggi pada EKG, dan jumlah urine cukup adekuat.
• Bila kadar pada pemeriksaan elektrolit kedua: <3,5 dripKCl 75 mEq/6jam 3,0-4,5 —> dripKCI 50mEq/6jam 4,5 — 6,0 —> dripKCl 25mEq/6jam
> 6,0 drip dihentikan
• Bila sudah sadar, diberikan oral selama seminggu. IV. Natrium bikarbonat
Drip 100 mEq bila pH <7,0, disertaiKC126mEqdrip. 50mEqbilapH 7,0-7,1, disertaiKCl 13mEqdrip.
Juga diberikan pada asidosis laktat dan hiperkalemi yang mengancam.
21 Panduan Pelayanan Medik PAPDI
TatalaksanaUmum: •
Oksigen bila PO� < 80 mmHg • Antibiotika adekuat
• Heparin: bila ada KID satau hiperosmolar (>380 mOsm/L) Terapi disesuaikan dengan pemantauan klinis;
• Tekanan darah, frekuensi nadi, frekuensi pemapasan, temperatur setiap jam, • Kesadaran setiap jam,
• Keadaan hidrasi (turgor, lidah) setiap jam, • Produksi urin setiap j am, balans cairan • Cairan infus yang masuk setiap jam,
Dan pemantauan laboratorik (lihat pemeriksaan penunjang).
Syok hipovolemik, edema paru, hipertrigliseridemia, infark miokard akut, hipoglikemia, hipokalemia, hiperkloremia, edema otak, hipokalsemia
PROGNOSIS
Dubia ad malam, tergantung pada usia, komorbid, adanya infark miokard akut, sepsis, syok.
W E W E N A N G
• RS pendidikan : Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam dengan konsultasi pada konsulen Penyakit Dalam
• RS non pendidikan: Dokter Spesialis Penyakit Dalam
UNIT YANG MENANGANI
• RS pendidikan : Departemen Ilmu Penyakit Dalam - Divisi Metabolik Endokrinologi
• RS non pendidikan : Bagian Ilmu Penyakit Dalam
UNIT
TERKAIT
• RS pendidikan: Departemen Patologi Klinik • RS non pendidikan : Bagian Patologi Klinik
REFERENSI
J. PERKENl. PetunjukPraktis Pengelolaan Diabetes Melitus Tipe 2. 2002.
2. Waspadji S. Kegawatanpada Diabetes Melitus. In: Presiding Simposium Penatalaksanaan Kedaruratan di Bidang Ilmu Penyakit Dalam. Jakarta, 15-16 April 2000:83-8.
3. Soewondo P. Ketoasidosis Diabetik. In:Prosiding Simposium Penatalaksanaan Kedaruratan di Bidang Ilmu Penyakit Dalam. Jakarta, 15-16 April 2000:89-96.
4. Kitabchi AE, Umpierrez GE, Murphy MB, Barrett EJ, Kreisberg RA, Malone JI, et al. Management of Hyperglycemic Crises in Patients With Diabetes. Diabetes Care, Jan 2001;24(1):131-5L 22 Metabolik Endokrinologi
HIPOGUKEMIA
PENGERTIA U
Hipoglikemiaadalahkeadaandimanakadarglukosadarah <60 mg/dL, ataukadar glukosa darah < 80 mg/dL dengan gejala klinis.Hipoglikemia pada DM teijadi karena:• Kelebihan obat / dosis obat: terutama insulin, atau obat hipoglikemik oral • Kebutuhan tubuh akan insulin yang relatif menurun: gagal ginjal kronik, pasca
persalinan
• Asupan makan tidak adekuat: jumlah kalori atau waktu makan tidak tepat • Kegiatan jasmani berlebihan.
DIAGNOSIS
Gejala dan tanda klinis :
• Stadium parasimpatik; lapar, mual, tekanan darah turun
• Stadium gangguan otak ringan; lemah, lesu, sulit bicara, kesulitan menghitung sementara
• Stadium simpatik; keringat dingin pada muka, bibir atau tangan gemetar • Stadium gangguan otak berat: tidak sadar, dengan atau tanpa kejang Anamnesis:
• Penggunaan preparat insulin atau obat hipoglikemik oral: dosis terakhir, waktu pemakaian terakhir, perubahan dosis.
• Waktu makan terakhir, jumlah asupan gizi
• Riwayat jenis pengobatan dan dosis sebelumnya • Lama menderita DM, komplikasi DM
• Penyakit penyerta: ginjal, hati, dll
• Penggunaan obat sistemik lainnya: penghambat adrenergik P, dll.
Pemeriksaan fisik: pucat, diaphoresis, tekanan darah, frekuensi denyut jantung, penurunan kesadaran, defisit neurologik fokal transien
Trias Whipple untuk hipoglikemia secara umum: 1, Gejala yang konsisten dengan hipoglikemia 2 Kadar glukosa plasma rendah
3. Gejala'mereda setelah kadar glukosa plasma meningkat
DIAGNOSIS
BANDING
Hipoglikemia karena • Obat:
- (sering): insulin, sulfonilurea, alkohol, (kadang): kinin, pentamidine
(jarang): salisilat, sulfonamid
• Hiperinsulinisme endogen: insulinoma, kelainan sel P jenis lain, sekretagogue 23 Panduan Pelayanan Medik PAPDI
(sulfonilurea), autoimun, sekresi insulin ektopik
• Penyakit kritis: gagal hati, gagal ginjal, gagal jantung, sepsis, starvasi dan inanisi • Defisiensi endokrin: kortisol, growth hormone, glukagon, epinefrin
• Tumor non-sel P: sarkoma, tumor adrenokortikal, hepatoma, leukemia, limfoma, melanoma
• Pasca-prandial: reaktif (setelah operasi gaster), diinduksi alkohol
PEMERIKSAAN
PENUNJANQ
Kadar glukosa darah (GD), tes flingsi ginjal, tes fungsi hati, C-peptide
TERAPI
Stadium permulaan (sadar)
• Berikan gula mumi 30 gram (2 sendok makan) atau sirop/permen gula mumi (bukan pemanis pengganti gula atau gula diet/gula diabetes) dan makanan yang
mengandung karbohidrat
• Hentikan obat hipoglikemik sementara, • Pantau glukosa darah sewaktu tiap 1-2 jam
• Pertahankan GD sekitar 200 mg/dL (bila sebelumnya tidak sadar) • Cari penyebab
Stadium lanjut (koma hipoglikemia atau tidak sadar dan curiga hipogUkemia):
1. Diberikan larutan Dekstrosa 40 % sebanyak 2 flakon (= 50 mL) bolus intra vena, 2. Diberikan cairan Dekstrosa 10 %per infus, 6jamperkolf,
3. Periksa GD sewaktu (GDs), kalau memungkinkan dengan glukometer: • Bila GDs <50 mg/dL —> + bolus Dekstrosa40 % 50 mL IV
• Bila GDs < 100 mg/dL —> + bolus Dekstrosa 40 % 25 mL IV 4, Periksa GDs setiap 1 jam setelah pemberian Dekstrosa 40 % :
• Bila GDs < 50 mg/dL —> + bolus Dekstrosa 40 % 50 mL IV • Bila GDs <100 mg/dL —> + bolus Dekstrosa 40 % 25 mL IV • Bila GDs 100-200 mg/dL—> tanpa bolus Dekstrosa 40 %
• Bila GDs > 200 mg/dL pertimbangkan menurunkan kecepatan drip Dekstrosa 10%
5. Bila GDs > 100 mg/dL sebanyak 3 kali berturut-turut, pemantauan GDs setiap 2 jam, dengan protokol sesuai di atas. Bila GDs > 200 mg/dL pertimbangkan
mengganti infus dengan Dekstrosa 5 % atau NaCl 0,9 %.
6. Bila GDs > 100 mg/dL sebanyak 3 kali berturut-turut, pemantauan GDs setiap 4 jam, dengan protokol sesuai di atas. Bila GDs > 200 mg/dL pertimbangkan
mengganti infus dengan Dekstrosa 5 % atau NaCl 0,9 %.
7. Bila GDs > 100 mg/dL sebanyak 3 kali berturut-turut, sliding scale setiap 6 jam:
GD � RI (mg/dL)_(Unit, subkutan) <200 0 200-250 5 250-300 10 300-350 15 >350 20 24 MetBbolik Endokiinobgi 8. Bila hipoglikemia belum teratasi, dipertimbangkan pemberian antagonis insulin,
seperti: adrenalin, kortison dosis tinggi, atau glukagon 0,5-1 mg IV / IM (bila penyebabnya insulin)
9. Bila pasien belum sadar, GDs sekitar 200 mg/dL: Hidrokortison 100 mg per 4 jam selama 12jamatauDeksametason lOmg IVbolus dilanjutkan2 mgtiap 6jamdan Manitol 1,5-2 g/kgBB IV setiap6-8jam. Can penyebab lain penurunan kesadaran menurun
KOMPLIKASI
Kerusakan otak, koma, kematian
P RO GN OS IS
Dubia.
WEWENANG
dengan konsultasi pada konsulen Penyakit Dalam RS non pendidikan; Dokter Spesialis Penyakit Dalam
UNIT YANG MENANGANI
• RS pendidikan : Departemen Ilmu Penyakit Dalam - Divisi Metabolik Endokrinologi
• RS non pendidikan: Bagian Ilmu Penyakit Dalam
UNIT TERKAIT
• RS pendidikan: Departemen Patologi Klinik, Medical High Care / ICU • RS non pendidikan: Bagian Patologi Klinik, ICU
REFERENSI:
/. PERKENL Petunjuk Praktis Pengelolaan Diabetes Melitus Tipe 2002. Waspadji S. Kegawatan pada Diabetes Melitus. Dalam Presiding Simposium Penatalaksanaan 2. Kedaruratan di Bidang Ilmu Penyakit Dalam. Jakarta, 15-16 April 2000:83-8.
3. Cryer PE. Hypoglycemia. In Braunwald E, Fauci AS, Kasper DL, Hauser SL, Longo DL, Jameson JL. Harrisons Principles of Internal MedicineJ 5'� ed. New York: McGraw-Hill: 2001.p. 2138-43.
25 Panduan Pelayanan Medik PAPDI
DISLIPIDEMIA
PENGERTIAN
Dislipidemia merupakan kelainan metabolisme lipid yang ditandai oleh kelainan (peningkatan atau penurunan) fraksi lipid dalam plasma. Kelainan fraksi lipid yang utama adalah kenaikan kadar kolesterol total, kenaikan kadar trigliserid serta penurunan kadar kolesterol HDL. Dalam proses terjadinya aterosklerosis ketiganya mempunyai peran penting dan berkaitan, sehingga dikenal sebagai triad lipid. Secara klinis dislipidemia diklasifikasikan menjadi 3, yaitu: Hiperkolesterolemia, hipertrigliseridemia, dan campuran hiperkolesterolemia dan hipertrigliseridemia
DIAGNOSIS
Klasifikasi kadar kolesterol: Klasifikasi: Kolesterol LDL:
Kolesterol HDL < lOOmg/dL 100-129mg/dL 130-159mg/dL 160- 189mg/dL > 190mg/dL <200mg/dL 200-239 mg/dL > 240 mg/dL <40 mg/dL > 60 mg/dL Optimal Hampir optimal Borderline tinggi Tinggi Sangat tinggi Idaman Borderline tinggi Tinggi Rendah Tinggi
Untuk mengevaluasi risiko penyakit jantung koroner (PJK), perlu diperhatikan faktor-faktor risiko lainnya:
• Faktor risiko positif: Merokok
- Umur (pria > 45 tahun, wanita > 55 tahun) Kolesterol HDL rendah
- Hipertensi ( TD > 140/90 atau dalam terapi antihipertensi)
- Riwayat penyakit jantung koroner dini dalam keluarga {first degree: pria < 55 tahun, wanita < 65 tahun)
• Faktor risiko negatif:
- Kolesterol HDL tinggi: mengurangi 1 faktor risiko dari perhitungan total. ATP III menggunakanFramfrtg/�awi Risk Score (FRS) untuk menghitung besamya risiko penyakit jantung koroner (PJK) pada pasien dengan > 2 faktor risiko, meliputi: umur, kadar kolesterol total, kolesterol HDL, kebiasaan merokok, dan hipertensi. Penjumlahan skor pada FRS akan menghasilkan angka persentase risiko PJK dalam
10 tahun.
Ekivalen risiko PJK mengandung risiko kejadian koroner mayor yang sebanding dengan kejadian PJK, yakni > 20 % dalam 10 tahun, terdiri dari:
26
Metabolik EndokrinolDgi • Bentuk klinis lain dari aterosklerosis: penyakit arteri perifer, aneurisma aorta
abdominalis, penyakit arteri karotis yang simptomatis, • Diabetes
• Faktor risiko multipel yang mempunyai risiko PJK dalam 10 tahun > 20 %. Peningkatan kadar trigliserida juga merupakan faktor risiko independen untuk terjadinya PJK. Faktor yang mempengaruhi tingginya trigliserida:
Obesitas, berat badan lebih Inaktivitas fisik
Merokok
Asupan alkohol berlebih
Diet tinggi karbohidrat ( > 60 % asupan energi),
Penyakit DM tipe 2, gagal ginjal kronik, sindrom nefrotik
Obat: kortikosteroid, estrogen, retinoid, penghambat adrenergik-beta dosis tinggi Kelainan genetik (riwayat keluarga)
Klasifikasi derajat hipertrigliseridemia Normal : <150mg/dL Borc/erline-iinggi : 150-199mg/dL Tinggi : 200 - 499 mg/dL Sangat tinggi : > 500 mg/dL
DIAGNOSIS BANDING
• Hiperkolesterolemia sekunder , karena hipotiroidisme, penyakit hati obstruksi, sindrom nefrotik, anoreksia nervosa, porfiria intermiten akut, obat (progestin, siklosporin, thiazide)
• HipenriHliseridemia sekunde r, karena obesitas, DM, penyakit ginjal kronik, lipodistrofi, glycogen storage disease, alkohol, bedah bypass ileal, stres, sepsis,
kehamilan, obat (estrogen, isotretinoin, penghambat beta, glukokortikoid, resin pengikat bile-acid� thiazide), hepatitis akut, lupus eritematosus sistemik,
gammopatimonoklonal: myeloma multipel, limfoma AIDS: inhibitorprotease • HDL rendah sekunder , karena malnutrisi, obesitas, merokok, penghambat
beta-steroid anabolik
PEMERIKSAAN PENUNJANG
Skrining dianjurkan pada semua pasien berusia 20 tahun, setiap 5 tahun sekah: Kadar kolesterol total, LDL, HDL, trigliserida, glukosa darah, tes fiingsi hati, urin lengkap, tes flingsi ginjal, TSH, EKG
TERAPI
Untuk hiperkolesterolemia:
Penatalaksanaa n Non-famiakolopi s (Perubahan Gaya Hidup): • Diet, dengan komposisi:
- Lemakjenuh < 7 % kalori total
- PUFA hingga 10% kalori total - MUFA hingga 10% kalori total - Lemak total 25-35 % kalori total
27
Panduan Pelayanan Medik PAPDI
- Karbohidrat 50 - 60 % kalori total - Protein hingga 15 % kalori total - Serat 20-30 g/hari
- Kolesterol <200 mg/hari Latihanjasmani
Penurunan berat badan bagi yang gemuk
Menghentikan kebiasaan merokok, minuman alkohol
Pemantauan profil lipid dilakukan setiap 6 minggu. Bila target sudah tercapai (lihat tabel target di bawah ini), pemantauan setiap 4-6 bulan.
• Bila setelah 6 minggu PGH, target belum tercapai: intensifkan penurunan lemak jenuh dan kolesterol, tambahkan stanol/steroid nabati, tingkatkan konsumsi serat,
dan kerjasama dengan dietisien.
• Bila setelah 6 minggu berikutnya terapi non-farmakologis tidak berhasil menurunkan kadar kolesterol LDL, maka terapi farmakologis mulai diberikan, dengan tetap meneruskan pengaturan makan dan latihanjasmani.
Terapi Farmakologis: • Golongan statin: - Simvastatin 5-40 mg - Lovastatin 1 0 - 8 0 mg - Pravastatin 1 0 - 4 0 mg - Fluvastatin 20-80mg - Atorvastatin 10-80mg ♦ Golongan bile acid sequestrant.
- Kolestiramin 4 - 16 g • Golongan nicotinic acid:
- Nicotinic acid (immediate release) 2 x 100 mg s.d. 1,5 - 3 g
Target Kolesterol LDL (mg/dL) : Kategori Risiko PJK atau Ekivalen PJK (FRS > 20 %) Faktor risiko > 2 (FRS < 20 % ) Faktor risiko 0-1 Target Kadar LDL LDL untuk mulai PGH <100 >100 (100-129: opsional) <130 >130 <160 >160 Kadar LDL untuk
mulai terapi farmakologis 130
>130 (FRS 10-20% (160-189: opsional) >190
(160-189: opsional)
Terapi hiperkolesterolemia untuk pencegahan primer, dimulai dengan statin atau
bile acid sequestrant atau nicotinic acid.
Pemantauan profil lipid dilakukan setiap 6 minggu. Bila target sudah tercapai (lihat tabel target di atas), pemantauan setiap 4-6 bulan. Bila setelah 6 minggu terapi, target belum tercapai; intensifkan/ naikkan dosis statin atau kombinasi dengan yang lain. Bila setelah 6 minggu berikutnya terapi non-farmakologis tidak berhasil menurunkan kadar kolesterol LDL, maka terapi farmakologis diintensifkan,
28
Metabolik Endokrinobgi Pasien dengan PJK, kejadian koroner mayor atau dirawat untuk prosedur koroner, diberi terapi obat saat pulang dari RS jika kolesterol LDL > 100 mg/dL.
Pasien dengan hipertrigliseridemia:
• Penatalaksanaan non farmakologis sesuai di atas. • Penatalaksanaaan farmakologis:
Target terapi:
- Pasien dengan trigliserida borderline tinggi atau tinggi: tujuan utama terapi adalah mencapai target kolesterol LDL.
- Pasien dengan trigliserida tinggi: target sekunder adalah kadar kolesterol non-HDL, yakni sebesar 30 mg/dL lebih tinggi dari target kadar kolesterol LDL (lihat tabel di atas).
- Pendekatan terapi obat:
1. Obat penurun kadar kolesterol LDL, atau
2. Ditambahkan obat fibrat atau nicotinic acid. Golongan fibrat terdiri dari: • Gemfibrozil 2 x 600 mg atau 1 x 900 mg
• Fenofibrat 1 x 200 mg
KOMPLIKASI
Aterosklerosis, penyakit jantung koroner, strok, pankreatitis akut
P RO GN OS IS
Dubia ad Bonam
WEWENANG
• RS pendidikan : Dokter Spesialis Penyakit Dalam dan peserta PPDS Penyakit Dalam
• RS non pendidikan: Dokter Spesialis Penyakit Dalam
UNIT YANG MENANGANI
• RS pendidikan : Departemen Ilmu Penyakit Dalam - Divisi Metabolik Endokrinologi / Divisi Kardiologi
• RS non pendidikan: Bagian Ilmu Penyakit Dalam
UNIT TERKAIT
• RS pendidikan: Divisi Kardiologi, Departemen Patologi Klinik, Gizi • RS non pendidikan: Bagian Patologi Klinik, Gizi
R EFE REN SI
1. PERKENI. Konsensus Pengelolaan Dislipidemia pada Diabetes Melitus di Indonesia.
1995.
2. Expert Panel on Detection, Evaluation, and Treatment ofHigh Blood Cholesterol in Adults. Executive Summary of the Third Report of the National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, and Treatment ofHigh Blood Cholesterol in Adults (Adult Treatment Panel 111). JAMA, May 16, 2001;285(19):2486-97.
29 Panduan Pelayanan Medik PAPDI
3. Semiardji G National Cholesterol Education Program - Adult Treatment Panel III
(NCEP-ATP III): Adakah hal yang baru? Makalah Slang Klinik Bagian Metabolik Endokrinologi Bagian Ilmu Penyakit Dalam, 2002.
4. Ginsberg HN, Goldberg IJ. Disorders of Lipoprotein Metabolism. In Braunwald E,
Fauci AS, Kasper DL, Hauser SL, Longo DL, Jameson JL. Harrison s Principles of Internal Medicine. 15'� ed. New York: McGraw-Hill; 2001.p. 2245-57.
5. Suyono S. Terapi Dislipidemia, Bagaimana Memilihnya dan Sampai Kapan? Prosiding Simposium Current Treatment in Internal Medicine 2000. Jakarta,11-12 November 2000:185-99.
30
MetaboUk Endokrindogi
STRUMA
NODOSA NON TOKSIK
PENGERTIAN
Struma nodosa non toksik merupakan pembesaran kelenjar tiroid yang teraba sebagai suatu nodul, tanpa disertai tanda-tanda hipertiroidisme.Berdasarkan jumlah nodul, dibagi:
• Struma mononodosa non toksik • Struma multinodosa non toksik
Berdasarkan kemampuan menangkap iodium radioaktif, nodul dibedakan menjadi: nodul dingin, nodul hangat, nodul panas
Sedangkan berdasarkan konsistensinya, nodul dibedakan menjadi; nodul lunak, odul kistik, nodul keras, nodul sangat keras
DIAGNOSIS
Anamnesis:
• Rasa nyeri spontan atau tidak spontan, berpindah atau tetap • Cara membesamya: cepat, atau lambat
• Pada awalnya berupa satu benjolan yang membesar menjadi beberapa benjolan atau hanya pembesaran leher saja
• Riwayat keluarga
• Riwayat penyinaran daerah leher pada waktu kecil/muda • Perubahan suara
• Gangguan menelan, sesak napas • Penurunan berat badan
• Keluhan tirotoksikosis
Pemeriksaan fisik:
• Umum • Lokal:
- Nodul tunggal atau majemuk, atau difus - Nyeri tekan
- Konsistensi - Permukaan
- Perlekatan pada j aringan sekitamya - Pendesakan atau pendorongan trakea - Pembesaran kelenjar getah bening regional
- Pemberton � sign Penilaian risiko keganasan;
Anamnesis dan pemeriksaan fisik yang mengarahkan diagnostik penyakit tiroid jinak, tetapi tak sepenuhnya menyingkirkan kemungkinan kanker tiroid:
• Riwayat keluarga dengan struma nodosa atau difiisa jinak
31
Panduan Pelayanan Medik PAPDI
• Riwayat keluarga dengan tiroiditis Hashimoto atau penyakit tiroid autoimun. • Gejala hipo atau hipertiroidisme.
• Nyeri berhubungan dengan nodul. • Nodul lunak, mudah digerakkan.
• Multinodul tanpa nodul yang dominan, dan konsistensi sama.
Anamnesis dan pemeriksaan fisik yang meningkatkan kecurigaan ke arah keganasan tiroid:
• Umur < 20 tahun atau > 70 tahun • Gender laki-laki
• Nodul disertai disfagi, serak, atau obstruksi jalan napas • Pertumbuhan nodul cepat (beberapa minggu - bulan)
• Riwayat radiasi daerah leher waktu usia anak-anak atau dewasa Quga meningakatkan insiden penyakit nodul tiroidjinak)
• Riwayat keluarga kanker tiroid meduler
• Nodul yang tunggal, berbatas tegas, keras, irreguler dan sulit digerakkan • Paralisis pita suara,
• Temuan limfadenopati servikal • Metastasis jauh (paru-paru, dll)