BAB 2
TINJAUAN PUSTAKA
2.1. Diabetes Melitus
Diabetes melitus merupakan penyakit metabolik yang ditandai dengan timbulnya hiperglikemia akibat gangguan sekresi insulin, dan atau peningkatan resistensi insulin seluler terhadap insulin. Hiperglikemia kronik dan gangguan metabolik DM lainnya akan menyebabkan kerusakan jaringan dan organ, seperti mata, ginjal, syaraf, dan sistem vaskular (Schteingart, 2006; Cavallerano, 2009; Perkumpulan Endokrinologi Indonesia, 2011).
Diabetes Melitus merupakan suatu penyakit multisistem dengan ciri hiperglikemia akibat kelainan sekresi insulin, kerja insulin, atau kedua-duanya.
Kelainan pada sekresi/kerja insulin tersebut menyebabkan abnormalitas dalam metabolisme karbohidrat, lemak dan protein. Hiperglikemia kronik pada diabetes berhubungan dengan kerusakan jangka panjang, disfungsi atau kegagalan beberapa organ tubuh, terutama mata, ginjal, saraf, jantung dan pembuluh darah. World Health Organization (WHO) sebelumnya telah merumuskan bahwa DM merupakan sesuatu yang tidak dapat dituangkan dalam satu jawaban yang jelas dan singkat, tetapi secara umum dapat dikatakan sebagai suatu kumpulan problema anatomik dan kimiawi akibat dari sejumlah faktor di mana didapat defisiensi insulin absolut atau relatif dan gangguan fungsi insulin (Schteingart, 2006; Cavallerano, 2009; Perkumpulan Endokrinologi Indonesia, 2011).
2.2. Klasifikasi dan Etiologi Diabetes Melitus
Klasifikasi DM menurut World Health Organization (WHO) tahun 2008 dan Departement of Health and Human Service USA (2007) terbagi dalam 3 bagian yaitu Diabetes tipe 1, Diabetes tipe 2, dan Diabetes Gestational. Namun, menurut American Diabetes Association (2009), klasifikasi DM terbagi 4 bagian
dengan tambahan Pra‐Diabetes (Saleh, 1973; Schteingart, 2006; Purnamasari,
a. Diabetes Tipe 1
DM tipe 1 sering dikatakan sebagai diabetes “Juvenile onset” atau “Insulin dependent” atau “Ketosis prone”, karena tanpa insulin dapat terjadi kematian dalam beberapa hari yang disebabkan ketoasidosis. Istilah “juvenile onset” sendiri diberikan karena onset DM tipe 1 dapat terjadi mulai dari usia 4 tahun dan memuncak pada usia 11-13 tahun, selain itu dapat juga terjadi pada akhir usia 30 atau menjelang 40 (Schteingart, 2006; American Diabetes
Association, 2009; Husain, 2010).
Karakteristik dari DM tipe 1 adalah insulin yang beredar di sirkulasi sangat rendah, kadar glukagon plasma yang meningkat, dan sel beta pankreas gagal berespons terhadap stimulus yang meningkatkan sekresi insulin
(Schteingart, 2006; American Diabetes Association, 2009; Husain, 2010).
DM tipe 1 sekarang banyak dianggap sebagai penyakit autoimun. Pemeriksaan histopatologi pankreas menunjukkan adanya infiltrasi leukosit dan destruksi sel Langerhans. Pada 85% pasien ditemukan antibodi sirkulasi yang menyerang glutamic-acid decarboxylase (GAD) di sel beta pankreas tersebut. Prevalensi DM tipe 1 meningkat pada pasien dengan penyakit autoimun lain, seperti penyakit Grave, tiroiditis Hashimoto atau myasthenia gravis. Sekitar 95% pasien memiliki Human Leukocyte Antigen (HLA) DR3 atau HLA DR4 (Schteingart, 2006; American Diabetes Association, 2009; Husain, 2010).
Kelainan autoimun ini diduga ada kaitannya dengan agen infeksius/lingkungan, di mana sistem imun pada orang dengan kecenderungan genetik tertentu, menyerang molekul sel beta pankreas yang ‘menyerupai’ protein virus sehingga terjadi destruksi sel beta dan defisiensi insulin. Faktor-faktor yang diduga berperan memicu serangan terhadap sel beta, antara lain virus (mumps, rubella, coxsackie), toksin kimia, sitotoksin, dan konsumsi susu sapi pada masa bayi (Schteingart, 2006; American Diabetes Association, 2009; Husain, 2010).
Selain akibat autoimun, sebagaian kecil DM tipe 1 terjadi akibat proses yang idiopatik. Tidak ditemukan antibodi sel beta atau aktivitas HLA. DM tipe 1 yang bersifat idiopatik ini, sering terjadi akibat faktor keturunan, misalnya pada
DM tipe 1 merupakan bentuk DM parah yang sangat lazim terjadi pada anak remaja tetapi kadang‐kandang juga terjadi pada orang dewasa, khususnya
yang non‐obesitas dan mereka yang berusia lanjut ketika hiperglikemia tampak pertama kali. Keadaan tersebut merupakan suatu gangguan katabolisme yang disebabkan hampir tidak terdapat insulin dalam sirkulasi darah, glukagon
plasma meningkat dan sel‐sel ß pankreas gagal merespons semua stimulus insulinogenik. Oleh karena itu diperlukan pemberian insulin eksogen untuk memperbaiki katabolisme, menurunkan hiperglukagonemia dan peningkatan kadar glukosa darah (Schteingart, 2006; American Diabetes Association, 2009; Husain, 2010).
Gejala penderita DM tipe 1 termasuk peningkatan ekskresi urin (poliuria), rasa haus (polidipsia), lapar, berat badan turun, pandangan terganggu,
lelah, dan gejala ini dapat terjadi sewaktu‐waktu (tiba‐tiba) (WHO, 2008).
b. Diabetes Tipe 2
DM tipe 2 merupakan bentuk DM yang lebih ringan, terutama terjadi pada orang dewasa. Sirkulasi insulin endogen sering dalam keadaan kurang dari normal atau secara relatif tidak mencukupi. Obesitas pada umumnya penyebab gangguan kerja insulin, merupakan faktor risiko yang biasa terjadi pada DM tipe
ini dan sebagian besar pasien dengan DM tipe 2 bertubuh gemuk. Selain terjadinya penurunan kepekaan jaringan terhadap insulin, juga terjadi defisiensi respons sel ß pankreas terhadap glukosa (Suyono, 2009; Ligaray, 2010).
Gejala DM tipe 2 mirip dengan tipe 1, hanya dengan gejala yang samar. Gejala bisa diketahui setelah beberapa tahun, kadang‐kadang komplikasi dapat
terjadi. Tipe DM ini umumnya terjadi pada orang dewasa dan anak‐anak yang
obesitas (Suyono, 2009; Ligaray, 2010).
c. Diabetes Gestasional
kehamilan trimester II atau III (setelah usia kehamilan 3 atau 6 bulan) dan umumnya hilang dengan sendirinya setelah melahirkan. Diabetes gestasional
terjadi pada 3‐5% wanita hamil (Adam dan Suyono, 2009).
Mekanisme DM gestasional belum diketahui secara pasti. Namun, besar kemungkinan terjadi akibat hambatan kerja insulin oleh hormon plasenta sehingga terjadi resistensi insulin. Resistensi insulin ini membuat tubuh bekerja keras untuk menghasilkan insulin sebanyak 3 kali dari normal (Adam dan Suyono, 2009).
DM gestasional terjadi ketika tubuh tidak dapat membuat dan menggunakan seluruh insulin yang digunakan selama kehamilan. Tanpa insulin, glukosa tidak dihantarkan ke jaringan untuk dirubah menjadi energi, sehingga glukosa meningkat dalam darah yang disebut dengan hiperglikemia (Adam dan Suyono, 2009).
d. Pra‐Diabetes
Pra‐diabetes merupakan DM yang terjadi sebelum berkembang menjadi
DM tipe 2. Penyakit ini ditandai dengan naiknya KGD melebihi normal
tetapibelum cukup tinggi untuk dikatakan DM. Di Amerika Serikat ±57 juta orang menderita pra‐diabetes. Penelitian belakangan ini menunjukkan bahwa
beberapa kerusakan jangka panjang khususnya pada jantung dan sistem sirkulasi, kemungkinan sudah terjadi pada pra‐diabetes, untuk mencegahnya
dapat dilakukan dengan diet nutrisi dan latihan fisik (Harbuwono, 2009).
2.3. Epidemiologi
Tingkat prevalensi DM tipe 2 cukup tinggi, diperkirakan sekitar 16 juta kasus DM di Amerika Serikat dan setiap tahunnya didiagnosis 600.000 kasus baru. DM merupakan penyebab kematian di Amerika Serikat dan merupakan penyebab utama kebutaan pada orang dewasa akibat retinopati diabetik. Pada usia yang sama, penderita DM paling sedikit 2,5 kali lebih sering terkena serangan jantung dibandingkan mereka yang tidak menderita DM. Tujuh puluh lima persen penderita DM akhirnya meninggal karena penyakit vaskular. Serangan jantung, gagal jantung, gagal ginjal, stroke, dan gangren adalah komplikasi utama. Selain itu kematian fetus intrauterine pada ibu penderita DM yang tidak terkontrol juga meningkat. Dampak ekonomi pada DM jelas terlihat akibat biaya pengobatan dan hilangnya pendapatan, selain konsekwensi financial karena banyaknya komplikasi seperti kebutaan dan penyakit vaskuler
(Price dan Wilson, 2002; Schteingart, 2006).
Insidens lebih tinggi pada ras kaukasia. Tertinggi di Finlandia 43/100.000 , terendah di Jepang 2/100.000 untuk usia kurang dari 5 tahun. Puncak insidens usia 5 – 6 tahun , 11 tahun (Schteingart, 2006).
Di Indonesia sendiri, berdasarkan hasil Riset Kesehatan Dasar (Riskesdas) tahun 2007, dari 24417 responden berusia >15 tahun, 10,2% mengalami Toleransi Glukosa Terganggu (kadar glukosa 140-200 mg/dl setelah puasa selama 14 jam dan diberi glukosa oral 75 gram). Sebanyak 1,5% mengalami Diabetes Melitus yang terdiagnosis dan 4,2% mengalami Diabetes Melitus yang tidak terdiagnosis. Baik DM maupun TGT lebih banyak ditemukan
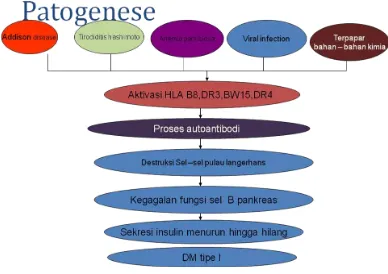
2.4. Patogenesis Diabetes Melitus Tipe 1
Gambar 2.1. Patogenesis diabetes melitus tipe 1
(Sumber: Foster, 2000; Manaf, Soegondo dan Purnamasari, 2009)
2.5. Patofisiologi Diabetes Melitus Tipe 2
Pada DM tipe 2 terjadi 2 defek fisiologi yaitu abnormalitas sekresi insulin, dan resistensi kerjanya pada jaringan sasaran. Pada DM tipe 2 terjadi 3 fase urutan klinis. Pertama, glukosa plasma tetap normal meski pun terjadi resistensi insulin karena insulin meningkat. Pada fase kedua, resistensi insulin cenderung memburuk sehingga meski pun terjadi peningkatan konsentrasi insulin, tetap terjadi intoleransi glukosa dalam bentuk hiperglikemia setelah makan. Pada fase ketiga, resistensi insulin tidak berubah, tetapi sekresi insulin menurun, sehingga menyebabkan hiperglikemia puasa dan DM yang nyata (Foster, 2000; Manaf, Soegondo dan Purnamasari, 2009).
pelepasan insulin dapat disebabkan oleh efek toksik glukosa terhadap pulau Langerhans atau akibat defek genetik. Sebagian besar pasien DM tipe 2 mengalami obesitas, dan hal itu sendiri yang menyebabkan resistensi insulin. Namun penderita DM tipe 2 yang relatif tidak obesitas dapat mengalami hiperinsulinemia dan pengurangan kepekaan insulin. Hal ini membuktikan
bahwa Obesitas bukan penyebab resistensi satu‐satunya DM tipe 2 (Foster,
2000; Manaf, Soegondo dan Purnamasari, 2009).
Pada DM tipe 2, massa sel β utuh, sedangkan populasi sel α meningkat, sehingga menyebabkan peningkatan rasio sel α dan β. Hal ini menyebabkan kelebihan relatif glukagon dibanding insulin.
Sudah lama diketahui bahwa endapan amiloid ditemukan dalam pancreas pasien DM tipe 2, namun peranan amilin terkait dengan DM belum dapat dibuktikan. Amilin merupakan suatu peptida asam amino 37. Pada keadaan
normal, amilin terbungkus bersama‐sama insulin dalam granula sekretori dan
dikeluarkan bersama‐sama sebagai respons terhadap pengeluaran insulin.
Penumpukan amilin dalam pulau Langerhans kemungkinan merupakan akibat kelebihan produksi sekunder karena resistensi insulin. Kemungkinan lain,
penumpukan amilin dalam pulau Langerhans menyebabkan kegagalan lambatnya produksi insulin pada pasien yang sudah lama menderita DM tipe 2 (Foster, 2000; Manaf, Soegondo dan Purnamasari, 2009).
2.6. Gambaran Klinis
DM tipe 1 biasanya mulai terjadi sebelum umur 40 tahun. Di Amerika Serikat insidensi puncak terjadi sekitar umur 14 tahun. Gejala awal yaitu tiba‐tiba haus, sering buang air kecil, peningkatan nafsu makan, dan penurunan
DM tipe 2 biasanya mulai terjadi pada pertengahan umur atau lebih. Pasien biasanya gemuk, gejala terjadi perlahan‐lahan, dan diagnosis sering
dilakukan jika individu tanpa gejala mengalami peningkatan glukosa plasma pada pemeriksaan laboratorium rutin. Berbeda dengan DM tipe 1, pada DM tipe 2 kadar insulin plasma normal hingga tinggi dalam istilah absolut, meski pun lebih rendah dari yang diperkirakan untuk kadar glukosa plasma (terjadi defisiensi insulin relatif). Kadar glukagon tinggi dan resisten, dimana respons glukagon yang berlebihan akibat makanan yang masuk tidak dapat ditekan akibat fungsi sel alfa tetap abnormal. Komplikasi akut yang terjadi pada pasien
DM tipe 2 adalah sindroma koma hiperosmolar non‐ketotik, dan tidak terjadi
ketoasidosis. Ketoasidosis tidak terjadi akibat hati resisten terhadap glukagon
sehingga kadar malonil‐CoA tetap tinggi, sehingga menghambat oksidasi asam
lemak jalur ketogenik. Jika penurunan berat badan terjadi, dapat diatasi dengan diet saja. Sebagian besar pasien yang gagal dengan terapi diet memberi respons terhadap sulfonilurea, tetapi perbaikan hiperglikemia pada kebanyakan penderita tidak cukup hanya dengan obat ini saja, karena itu sejumlah besar pasien DM tipe 2 memerlukan insulin (Foster, 2000; Schteingart, 2006; Perkumpulan
Endokrinologi Indonesia, 2011).
2.7. Diagnosis
Kriteria diagnosis DM yang telah direvisi menurut ADA (American diabetes association) adalah :
a. Nilai A1c > 6,5%, diagnosis DM harus dikonfirmasi dengan pemeriksaan A1c ulangan, kecuali gejala klinis dan nilai kadar gula darah > 200 mg/dl. b. Ditemukan gejala hiperglikemia dan kadar gula darah sewaktu > 200 mg/dl.
Gejala klasik hiperglikemia adalah poliuria, polidipsia, dan penurunan berat badan tanpa sebab yang jelas, atau
c. Kadar gula darah puasa > 126 mg/dl. Puasa berarti pasien tidak menerima asupan kalori 8 jam terakhir sebelum pemeriksaan, atau
d. Kadar gula darah 2 jam setelah makan > 200 mg/dl setelah tes toleransi glukosa menggunakan glukosa 75 gram
2.8. Komplikasi
DM jika tidak ditangani dengan baik akan mengakibatkan timbulnya komplikasi pada berbagai organ tubuh seperti mata, ginjal, jantung, pembuluh darah kaki, dan saraf. Dengan penanganan yang baik, berupa kerjasama yang erat antara pasien dan petugas kesehatan, diharapkan komplikasi kronik DM dapat dicegah, setidaknya dihambat perkembangannya (Price dan Wilson, 2002; Schteingart, 2006; Shahab dan Waspadji, 2009).
Komplikasi DM terbagi dua yaitu komplikasi metabolik akut dan komplikasi vaskular jangka panjang. Komplikasi metabolik akut disebabkan perubahan yang relatif akut dari konsentrasi glukosa plasma. Komplikasi metabolik yang paling serius pada DM tipe 1 adalah ketoasidosis diabetik (DKA). Komplikasi akut yang lain adalah hiperglikemia hiperosmolar koma
non‐ketotik (HHNK), dan hipoglikemia (Price dan Wilson, 2002; Schteingart,
2006; Shahab dan Waspadji, 2009).
Komplikasi vaskular jangka panjang DM melibatkan pembuluh darah
kecil (mikroangiopati) dan pembuluh darah sedang dan besar (makroangiopati). Mikroangiopati merupakan lesi spesifik DM yang menyerang kapiler dan arteriol retina (retinopati diabetik), glomerulus ginjal (nefropati diabetik) dan saraf perifer (neuropati diabetik), dan otot serta kulit. Makroangiopati diabetic mempunyai gambaran histopatologis berupa aterosklerosis (Price dan Wilson, 2002; Schteingart, 2006; Shahab dan Waspadji, 2009).
2.9. Penilaian Pengontrolan Glukosa
Metode yang digunakan untuk menentukan pengontrolan glukosa pada semua tipe DM adalah pengukuran glikat hemoglobin (HbA1c). Hemoglobin pada keadaan normal tidak mengandung glukosa ketika pertama kali keluar dari sumsum tulang (Price dan Wilson, 2002; Schteingart, 2006).
Pada orang normal sebagian kecil fraksi hemoglobin akan mengalami glikosilasi. Artinya glukosa terikat pada hemoglobin melalui proses
non‐enzimatik dan bersifat reversibel. Pada pasien DM, glikosilasi hemoglobin
meningkat secara proporsional dengan kadar rerata glukosa darah selama 2‐3
70‐140 mg% selama 2‐3 bulan terakhir, maka hasil tes HbA1c akan
menunjukkan nilai normal. Karena pergantian hemoglobin yang lambat, nilai
HbA1c yang tinggi menunjukkan bahwa kadar glukosa darah tinggi selama 4‐ 8
minggu. Nilai normal glikat hemoglobin bergantung pada metode pengukuran
yang digunakan, namun berkisar antara 3,5%‐5,5% (Tabel 1.1). Pemeriksaan
HbA1c merupakan pemeriksaan tunggal yang sangat akurat untuk menilai status glikemik jangka panjang (Price dan Wilson, 2002; Schteingart, 2006).
Tabel 2.1. Kadar Glikat Hemoglobin pada Penderita Diabetes Melitus
Normal/Kontrol glukosa HbA1c (%)
Nilai normal 3,5‐5,5
Kontrol glukosa baik 3,5‐6
Kontrol glukosa sedang 7,0‐8,0
Kontrol glukosa buruk >8
(Sumber: Price dan Wilson, 2002)
2.10. Kriteria Diagnostik Diabetes Melitus
Kriteria diagnostik yang dianjurkan WHO sangat mirip dengan kriteria yang diajukan oleh "Diabetes Epidemiology Study Group of the European Association for the Study of Diabetes" dan "National Institutes of Health Diabetes Data Group, USA". Secara umum diagnosa tidak dapat ditegakkan dengan hanya satu hasil kadar gula darah yang abnormal.
Langkah-langkah penentuan kriteria diagnostik adalah sebagai berikut : 1. Jika ada gejala klinik DM, tetapkan kadar gula darah sewaktu atau puasa.
Pada orang dewasa kadar gula plasma vena sewaktu 11 mmol/1 (2.0 g/1) atau kadar gula plasma puasa 8 mmol/1 (1.4 g/1) memastikan diagnosa, Kadar sewaktu yang 8mmol/l (1.4 g/1) dan kadar puasa 6 mmol/1 (1.0 g/1) meniadakan diagnosa.
dianggap normal dan antara 8-11 mmol/l (1.4-2.0 g/1) digolongkan sebagai : toleransi glukosa terganggu.
3. Jika tidak ada gejala DM diperlukan paling sedikit 2 nilai kadar gula darah yang abnormal untuk dapat menetapkan diagnosa klinik. Misalnya kadar gula 1 jam setelah glukosa 11 mmol/ 1 (2.0 g/l) bersama kadar gula 2 jam setelah glukosa yang meningkat.