BAB II
TINJAUAN PUSTAKA
2.1Kanker Payudara
2.1.1 Pengertian Kanker Payudara
Kanker payudara adalah karsinoma yang berasal dari epitel duktus atau
lobulus payudara (Suyatno & Pasaribu, 2014). Kanker adalah proses penyakit
yang bermula ketika sel abnormal diubah oleh mutasi genetik dari DNA seluler.
Sel abnormal ini membentuk klon dan mulai berpoliferasi secara abnormal,
mengabaikan sinyal mengatur pertumbuhan dalam lingkungan sekitar sel tersebut
(Smeltzer & Bare, 2002). Kanker payudara merupakan tumor malignan yang
muncul di dalam sel pada payudara. Tumor malignan adalah sekelompok sel-sel
kanker yang tumbuh di dalam (terinvasi) di seluruh jaringan atau menyebar
(metastasis) di beberapa area pada tubuh (American Cancer Society, 2015).
2.1.2 Penyebab atau Faktor Risiko Kanker Payudara
Penyebab kanker payudara secara pasti belum diketahui. Penyakit ini
adalah penyakit heterogen yang kemungkinan besar berkembang sebagai hasil
dari banyak faktor (Newton et. al., 2009). Faktor risiko kanker payudara adalah:
a. Jenis kelamin wanita. Insiden kanker payudara pada wanita dibanding pria
lebih dari 100:1. Secara umum 1 dari 9 wanita Amerika akan menderita
kanker payudara sepanjang hidupnya.
b. Usia menurut National Cancer Institute’s Surveillance Epidemiology and End
ke-4 kehidupan. Setelah menopause insiden terus meningkat tapi lebih lambat,
puncak insiden pada dekade kelima dan keenam dan level terendah pada
dekade keenam dan ketujuh. Satu dari 8 penderita kanker payudara berusia
kurang dari 45 tahun dan berkisar 2/3 penderita kanker payudara berusia lebih
dari 55 tahun.
c. Riwayat keluarga: pasien dengan riwayat keluarga tingkat pertama (ibu dan
saudara kandung) mempunyai resiko 4-6 kali dibanding wanita yang tidak
mempunyai faktor risiko ini. Pasien dengan keluarga tingkat pertama pre
menopause menderita bilateral breast cancer, mempunyai risiko 9 kali.
Pasien dengan keluarga tingkat pertama post menopause menderita bilateral
breast cancer mempunyai risiko 4-5,4 kali.
d. Usia melahirkan anak pertama, jika usia 30 atau lebih risiko 2 kali dibanding
wanita yang melahirkan usia kurang dari 20 tahun.
e. Riwayat menderita kanker payudara, juga merupakan faktor risiko untuk
payudara kontralateral. Risiko ini meningkat pada wanita usia muda.
f. Predisposisi genetikal. Risiko ini berjumlah kurang dari 10% kanker
payudara.
2.1.3 Klasifikasi Patologik
Kanker payudara digunakan klasifikasi histologi berdasarkan WHO
Clasification of Breast Tumor.
a. Karsinoma noninvasive: karsinoma in situ duktal, karsinoma in situ lobular,
karsinoma papiliform intraduktal, karsinoma papiliform intrakistik
c. Karsinoma invasif: karsinoma lobular invasifdan karsinoma duktal invasif
d. Karsinoma tubular
e. Karsinoma kribriform invasif
f. Karsinoma medular
g. Karsinoma musinosa dan karsinoma kaya mukus lainnya: karsinoma
musinosa, karsinoma adenoid kistik dan mukokarsinoma sel torak, karsinoma
sel signet
h. Karsinoma neuroendokin: karsinoma neuroendokin padat, atipikal, karsinoma
sel kecil, karsinoma neuroendokin sel besar
i. Karsinoma papilar invasif
j. Karsinoma mikropapilar invasive
k. Karsinoma apokrin
l. Karsinoma dengan metaplasis: karsinoma metaplasis epitel, karsinoma
metaplasia sel skuamosa, adenokarsinoma dengan metaplasia sel spindle,
karsinoma adenoskuamosa, karsinoma mukoepidermoid, karsinoma
mesenkimal epithelial campuran
m. Karsinoma lipoid
n. Karsinoma sekretorik
o. Karsinoma onkositik
p. Karsinoma kistik adenoid
q. Karsinoma asinar
r. Karsinoma sel jernih kaya glikogen
t. Karsinoma mamae inflamatorik
u. Penyakit paget papilla mamae
2.1.4 Manifestasi Kanker Payudara
Menurut Otto (2005), gambaran klinis pada kanker payudara adalah:
a. Gejala yang paling sering terjadi
1) Masa (terutama jika keras, irregular, tidak nyeri tekan) atau penebalan
pada payudara atau daerah aksila
2) Rabas putting payudara unilateral, persisten, spontan yang mempunyai
karakter serosanguinosa, mengandung darah, atau encer.
3) Retraksi atau inversi puting susu
4) Perubahan ukuran, bentuk atau tekstur payudara (asimetris)
5) Pengerutan atau pelekukan kulit disekitarnya
6) Kulit yang bersisik di sekeliling putting susu
b. Gejala penyebaran lokal atau regional
1) Kemerahan, ulserasi, edema, atau pelebaran vena
2) Perubahan peau d’orange (seperti kulit jeruk)
3) Pembesaran kelenjar getah bening aksila
c. Bukti metastesis
1) Pembesaran kelenjar gelenjar bening supraklavikula dan servikal
2) Hasil rontgen toraks abnormal dengan atau tanpa efusi pleura
3) Peningkatan alkali fosfatase, kalsium, pindal tulang positif , dan/atau nyeri
4) Tes fungsi hati abnormal
5) Nyeri kepala yang hebat, muntah proyektil, kesadaran menurun
6) Penurunan berat badan tanpa sebab yang jelas
2.1.5 Prosedur Diagnosis
Prosedur diagnosis pada kanker payudara terdiri dari anamnesis,
pemeriksaan fisik, dan pemeriksaan penunjang (Suyatno & Pasaribu, 2014).
a. Anamnesis dan Pemeriksaan Fisik. Anamnesis bertujuan untuk
mengidentifikasi identitas, penderita, faktor risiko, perjalanan penyakit, tanda
dan gejala kanker payudara, riwayat pengobatan dan riwayat penyakit yang
pernah diderita. Pemeriksaan fisik ditujukan untuk menentukan karakter
(nature) dan lokasi lesi. Inspeksi dilakukan pada kedua payudara, aksila dan
sekitar klavikula yang bertujuan untuk identifikasi tanda dan gejala tumor
primer dan kemungkinan metastasis ke kelenjar getah bening ataupun
metastasis jauh.
b. Ultrasonografi Payudara melihat lesi hipoekoik dengan tepi tidak teratur
(irregular) dan shadowing disertai orientasi vertikal kemungkinan merupakan
lesi maligna. USG secara umum diterima untuk membedakan masa kistik
dengan solid dan sebagai pengarah untuk biopsi serta pemeriksaan skrining
pasien usia muda. Peran USG lain adalah untuk evaluasi metastasis ke organ
visceral.
c. Mamografi memegang peranan mayor dalam deteksi dini kanker payudara,
tanda. Tipe pemeriksaan mamografi adalah skrining dan diagnostik. Skrining
mamografi dilakukan pada wanita yang asimptomatik. Skrining mamografi
direkomendasikan setiap 1-2 tahun untuk usia 50 tahun atau lebih. Pada
kondisi tertentu direkomendasikan sebelum usia 40 tahun (missal wanita yang
keluarga tingkat pertama menderita kanker payudara). Mamografi diagnostik
dilakukan pada wanita yang simptomatik, tipe ini lebih rumit dan digunakan
untuk menentukan ukuran yang tepat, lokasi abnormalitas payudara, untuk
evaluasi jaringan sekitar dan getah bening sekitar payudara.
d. MRI (Magnetic Resonance Imaging) merupakan instrumen yang sensitif
untuk deteksi kekambuhan lokal pasca BCT atau augmentasi payudara
dengan implant, deteksi multifocal cancer dan skrining pasien usia muda
dengan densitas payudara yang padat yang memiliki risiko tinggi.
e. Biopsi memberikan informasi sitologi atau histopatologi. FNAB (Fine needle
Aspiration Biopsy) merupakan salah satu prosedur diagnostik awal dan
merupakan biopsi yang memberikan informasi sitologi. Biopsi yang
memberikan informasi histopatologi adalah Biopsi Core, biopsi insisi, biopsi
eksisi, potong beku dan ABBI (advance breast biopsy instrument).
f. Bone Scan, Foto toraks dan USG Abdomen. Bone scan bertujuan untuk
evaluasi metastasis di tulang. Foto toraks dan USG abdomen rutin dilakukan
untuk melihat adanya metastasis di paru, pleura, mediastinum, tulang-tulang
dada dan organ visceral (terutama hepar).
g. Pemeriksaan Laboratorium dan Marker yang dianjurkan adalah darah rutin,
2.1.6 Stadium Kanker Payudara
Stadium kanker payudara ditentukan berdasarkan sistem TNM dari AJCC
(American Joint Committee on Cancer) terbaru. Klasifikasi cTNM klinis:
a. Tumor Primer
T : kanker primer
TX : kanker primer tak dapat dinilai (missal telah direksesi)
T0 : tak ada bukti lesi primer
Tis : karsinoma in situ.mencakup karsinoma in situ duktal atau karsinoma
in situ lobular, penyakit Paget papila mamae tanpa nodul (penyakit
Paget dengan nodul diklasifikasikan menurut ukuran nodul).
T1 : diameter tumor <= 2 cm
Tmic : infiltrasi mikro <= 0,1 cm
T1a : diameter terbesar > 0,1 cm, tapi <= 0,5 cm
T1b : diameter terbesar > 0,5 cm, tapi <= 1 cm
T1c : diameter terbesar > 1 cm, tapi <=2 cm
T2 : diameter tumor terbesar > 2 cm, tapi <= 5 cm
T3 : diameter tumor terbesar > 5 cm
T4 : berapapun ukuran tumor, menyebar langsung ke dinding toraks atau
kulit (dinding toraks termasuk tulang iga, m.interkostales dan m.
seratus anterior, tak termasuk m. pektorales).
T4a : menyebar ke dinding toraks
T4b : udem kulit mamae (termasuk peau d’orange) atau ulserasi, atau nodul
T4c : terdapat 4a dan 4b sekaligus
T4d : karsinoma mamae inflamatorik
b. Kelenjar getah bening regional
N : kelenjar limfe regional
NX : kelenjar limfe regional tak dapat dinilai (missal sudah diangkat
sebelumnya)
N0 : tak ada metastasis kelenjar limfe regional
N1 : di fosa aksilar ipsilateral terdapat metastasis kelenjar limfe mobil
N2 : kelenjar limfe metastatic fosa aksilar ipsilateral saling konfluen dan
terfiksasi dengan jaringan lain; atau bukti klinis menunjukkan
terdapat metastasis kelenjar limfe mamaria interna namun tanpa
metastasis kelenjar limfe aksilar
N2a : kelenjar limfe aksilar ipsilateral saling konfluen dan terfiksasi dengan
jaringan lain
N2b : bukti klinis menunjukkan terdapat metastasis kelenjar limfe mamaria
interna namun tanpa metastasis kelenjar limfe aksilar
N3 : metastasis kelenjar limfe infraklavikular ipsilateral, atau bukti klinis
menunjukkan terdapat metastasis kelenjar limfe mamaria interna dan
metastasis kelenjar limfe aksilar, atau metastasis kelenjar limfe
supraklavikular ipsilateral
N3a : metastasis kelenjar limfe infraklavikular
N3b : bukti klinis menunjukkan terdapat metastasis kelenjar limfe mamaria
N3c : metastasis kelenjar limfe supraklavikular
c. Patologi
pT- : tumor primer (sama dengan klasifikasi T, pada tepi irisan seputar
specimen harus tak terlihat tumor secara makroskopik, adanya lesi ganas
yang hanya tampak secara microskopik pada tepi irisan tidak mempengaruhi
klasifikasi)
N- : kelenjar limfe regional
pNx : kelenjar limfe regional tak dapat dinilai (misal sudah diangkat
sebelumnya)
pN0 : secara histologik tak ada metastasis kelenjar limfe, tapi tidak
dilakukan pemeriksaan lebih lanjut untuk kelompok sel tumor
terisolasi (ITC)
pN0 (i-) :histologis tak ada metastasis kelenjar limfe, imunohistologi ITC
positif
pN0 (mol-) : histologist tak ada metastasis kelenjar limfe, pemeriksaan
molekuler ITC negatif (RT-PCR)
pN0 (mol+): histologist tak ada metastasis kelenjar limfe, pemeriksaan
molekuler ITC negatif (RT-PCR)
pN1mi : mikrometastasis (diameter terbesar >0,2 mm, tapi ≤2 mm).
pN1 : di aksila ipsilateral terdapat 1-3 kelenjar limfe metastatic, atau dari
diseksi kelenjar limfe sentinel secara mikroskopik ditemukan
metastasis kelenjar limfe mamaria interna ipsilateral, tapi tanda bukti
pN1a : di aksila ipsilateral terdapat 1-3 kelenjar limfe metastatic, dan
minimal satu kelenjar limfe metastatic berdiameter maksimal >2 mm.
pN1b : dari diseksi kelenjar limfe sentinel secara mikroskopik ditemukan
metastasis kelenjar limfe mamaria interna ipsilateral, tapi tanpa bukti
klinis
pN1c : pN1a disertai pN1b
pN2 :di aksila ipsilateral terdapat 4-9 kelenjar limfe metastatik, atau bukti
klinis menunjukkan metastasis kelenjar limfe mamaria interna
ipsilateral tapi tanpa metastasis kelenjar limfe aksilar
pN2a : di aksila terdapat 4-9 kelenjar limfe metastatic berdiameter maksimal
>2 mm.
pN2b : bukti klinis menunjukkan metastasis kelenjar limfe mamaria interna
ipsilateral tapi tanpa metastasis kelenjar limfe aksilar.
pN3 : di aksila ipsilateral terdapat 10 atau lebih kelenjar limfe matastatik;
atau metastasis kelenjar limfe infraklavikular ipsilateral; atau bukti
klinis menunjukkan matastasis kelenjar limfe mamaria interna disertai
metastasis kelenjar limfe aksilar ipsilateral; atau secara klinis negative,
dari diseksi kelenjar limfe sentinel secara mikroskopik ditemukan
metastasis kelenjar limfe mamaria interna ipsilateral, tapi tanpa bukti
klinis, namun terdapat lebih dari 3 kelenjar limfe aksilar metastatic
pN3a : di aksila terdapat 10 atau lebih kelenjar limfe metastatik, dan minimal
satu kelenjar limfe metastatik berdiameter terbesar >2 mm, atau
metastasis kelenjar limfe infraklavikular.
pN3b : bukti klinis menunjukkan metastasis kelenjar limfe mamaria interna
disertai metastasis kelenjar limfe aksilar ipsilateral, atau secara klinis
negatif, dari diseksi kelenjar limfe sentinel secara mikroskopik
ditemukan metastasis kelenjar limfe mamaria interna ipsilateral, tapi
tanda bukti klinis, namun terdapat lebih dari 3 kelenjar limfe aksilar
metastatic.
pN3c : metastasis kelenjar limfe supraklavikular
M – metastasis jauh
Klafikasi stadium klinis:
Stadium 0 : TisN0M0
Stadium 1 : T1N0M0
Stadium IIA : T0N1M0, T1N1M0, T2N0M0
Stadium IIB : T2N1M0, T3N0M0
Stadium IIIA : T0N2M0, T1N2M0, T2N2M0, T3N1-2M0
Stadium IIIB : T4, N apapun, M0; IIIC : T apapun, N3 M0
Stadium IV : T apapun, N apapun, M1
2.1.7 Penatalaksanaan
Modalitas terapi kanker payudara secara umum meliputi: operasi
(pembedahan), kemoterapi, radioterapi, terapi hormonal dan terapi target (Suyatno
a. Operasi (pembedahan) merupakan modalitas utama untuk penatalaksanaan
kanker payudara. Berbagai jenis operasi pada kanker payudara memiliki
kerugian dan keuntungan yang berbeda-beda.
1) Classic Radical Mastectomy adalaah operasi pengangkatan seluruh
jaringan payudara beserta tumor, nipple areola komplek, kulit diatas
tumor, otot pektoralis mayor dan minor serta diseksi aksila level I-III.
Operasi ini dilakukan bila ada metastasis jauh.
2) Modified Radical Mastectomy adalah operasi pengangkatan seluruh
jaringan payudara beserta tumor, nipple areola komplek, kulit diatas
tumor dan fasia pectoral serta diseksi aksila level I-II. Operasi ini
dilakukan pada stadium dini dan lokal lanjut.
3) Skin Sparing Mastectomy adalah operasi pengangkatan seluruh jaringan
payudara beserta tumor dan nipple areola komplek dengan
mempertahankan kulit sebanyak mungkin serta diseksi aksila level I-II.
Operasi ini harus disertai rekonstruksi payudara dan dilakukan pada
tumor stadium dini dengan jarak tumor ke kulit jauh (>2 cm) atau
stadium dini yang tidak memenuhi sarat untuk BCT.
4) Nipple Sparing Mastectomy adalah operasi pengangkatan seluruh
jarungan payudara beserta tumor dengan mempertahankan nipple areola
kompleks dan kulit serta diseksi aksila level I-II. Operasi ini juga harus
disertai rekonstruksi payudara dan dilakukan pada tumor stadium dini
dengan ukuran 2cm atau kurang, lokasi perifer dan potong beku sub
5) Breast Concerving Treatment adalah terapi yang komponennya terdiri
dari lumpektomi atau segmentektomi atau kuadrantektomi dan diseksi
aksila serta radioterapi.
b. Kemoterapi
Kemoterapi adalah penggunaan obat anti kanker (sitostatika) untuk
menghancurkan sel kanker. Regimen yang sering digunakan mengandung
kombinasi siklofosfamid (C), metotreksat (M), dan 5-FU (F). Oleh karena
doksorubisin merupakan salah satu zat tunggal yang paling aktif, zat ini sering
digunakan dalam kombinasi tersebut.
c. Radioterapi
Mekanisme utama kematian sel karena radiasi adalah kerusakan DNA
dengan gangguan proses replikasi dan menurunkan risiko rekurensi lokal dan
berpotensi untuk menurunkan mortalitas jangka panjang penderita kanker
payudara.
d. Terapi hormonal
Adjuvan hormonal terapi diindikasikan hanya pada payudara yang
menunjukkan ekspresi positif dari estrogen reseptor (ER) dana atau progesterone
reseptor (PR) tanpa memandang usia, status menopause, status kgb aksila maupun
ukuran tumor.
Terapi ini ditujukan untuk menghambat proses yang berperan dalam
pertumbuhan sel-sel kanker. Terapi untuk kanker payudara adalah tra stuzumab
(Herceptin), Bevacizumab (Avastin) dan Lapatinib ditosylate (Tykerb).
2.2Kemoterapi
2.2.1 Prinsip Dasar Kemoterapi
Kemoterapi adalah penggunaan obat anti kanker (sitostatika) untuk
menghancurkan sel kanker. Obat ini umumnya bekerja dengan menghambat atau
mengganggu sintesa DNA dalam siklus sel. Pengobatan kemoterapi bersifat
sistemik, berbeda dengan pembedahan atau radiasi yang lebih bersifat
lokal/setempat. Obat sitostotika dibawa melalui aliran darah atau diberikan
langsung ke dalam tumor, jarang menembus blood-brain barrier sehingga obat ini
sulit mencapai sistem saraf pusat (Suyatno & Pasaribu, 2014).
Tujuan kemoterapi ditargetkan pada tiga area yaitu penyembuhan,
pengontrolan dan paliatif. Penyembuhan adalah hasil yang ditujukan pada semua
pasien, tetapi sering tergantung pada beberapa faktor pada saat diagnosis dan
faktor-faktor lain selama terapi dilakukan.
2.2.2 Metode Dasar Pemberian Kemoterapi
Kemoterapi bersifat sistemik dan berbeda dengan terapi lokal seperti
pembedahan dan terapi radiasi. Menurut Otto (2001) terdapat empat cara
a. Terapi adjuvant diberikan sesudah pengobatan yang lain seperti pembedahan
atau radiasi. Tujuan terapi adalah untuk memusnahkan sel-sel kanker yang
masih tersisa atau metastase kecil yang ada (micro metastasis).
b. Terapi neoadjuvan diberikan mendahului/ sebelum pengobatan/ tindakan
yang lain seperti pembedahan atau penyinaran. Tujuannya adalah untuk
mengecilkan massa tumor yang besar sehingga operasi atau radiasi akan lebih
berhasil.
c. Terapi primer sebagai pengobatan utama pada tumor ganas yang diberikan
pada kanker yang bersifat kemosensitif. Biasanya diberikan terlebih dahulu
sebelum pengobatan yang lain misalnya bedah atau radiasi.
d. Terapi induksi ditujukan mengecilkan massa tumor atau jumlah sel kanker,
contoh pada tomur ganas yang berukuran besar (Bulky Mass Tumor) atau
pada keganasan darah seperti leukemia.
e. Terapi kombinasi meliputi kombinasi dua atau lebih zat kemoterapi dalam
terapi kanker, yang menyebabkan setiap pengobatan memperkuat aksi obat
lainnya atau bertindak secara sinergis.
2.2.3 Klasifikasi Obat
Obat-obat kemoterapi diklasifikasikan berdasarkan aktivitas farkologis dan
pengaruhnya terhadap reproduksi sel. Kelompok dasar dan aksi potensial mereka
adalah sebagai berikut (Otto, 2005).
a. Obat-obat spesifik fase siklus sel berpengaruh terhadap sel-sel yang sedang
mengalami pembelahan; contohnya adalah antimetabolit, alkaloid tanaman
b. Obat-obat fase siklus sel nonspesifik berpengaruh pada sel yang sedang
membelah atau beristirahat; misalnya agens alkilasi, antibiotic antitumor,
nitrourea, hormone dan steroid, serta agen lainnya seperti prokarbazin.
c. Agens alkilasi bersifat nonspesifik pada fase siklus sel mempengaruhi
duplikasi asam nukleat sehingga mencegah mitosis.
d. Antibiotic (agens antitumor) bersifat nonspesifik, yang mengganggu
transkripsi DNA dan menghambat sintesis DNA
e. Hormon-hormon bersifat nonspesifik memanipulasi kadar hormon,
pertumbuhan tumor dapat ditekan.
f. Agens antihormonal menunjukkan kemampuan antineoplastiknya dengan
kemampuan untuk menetralkan atau menghambat produksi hormon alami
yang digunakan oleh tumor yang bergantung pada hormon.
g. Nitrourea bersifat non spesifik, dengan kemampuan untuk melewati sawar
darah otak.
h. Kortikosteroid memberikan efek antiinflamasi pada jaringan tubuh
i. Alkaloid tanaman vinca bersifat spesifik menyebabkan terhentinya mitosis.
j. Agens lainnya dapat bersifat spesifik atau nonspesifik dengan cara kerja yang
beragam.
2.2.4 Faktor-faktor Pemilihan Obat
a. Jenis Kanker: Kanker hemopoitik dan limphoitik dan kanker padat (solid)
b. Sensitivitas kanker: sensitif (sebagian besar tumor solid), responsive (tumor
c. Populasi sel kanker dalam tumor: Fraksi klonogen (dapat tumbuh), fraksi non
klonogen (tidak mempunyai kemampuan tumbuh).
d. Persentase sel yang terbunuh. Implikasi klinis dari besar beban sel kanker dan
hipotesis sel yang mati secara logaritmik ialah: untuk dapat membunuh sel
kanker sebanyak mungkin pengobatan harus diulang beberapa kali, untuk
memperbesar daya bunuh obat anti kanker perlu dipakai kombinasi obat
bersamaan (polifanna), lebih baik mulai pengobatan waktu tumor masih kecil
atau setelah mengecilkan dulu masa tumor dengan radiasi atau operasi
e. Siklus pertumbuhan kanker: semua siklus, pada siklus pertumbuhan tertentu,
pada semua fasa, pada siklus pertumbuhan tertentu, pada fase tertentu.
f. Imunitas tubuh: diperkirakan kemampuan tubuh untuk mengatasi sel kanker
terbatas sampai sejumlah 105 sel.
2.2.5 Indikasi dan Kontra Indikasi Pemberian Kemoterapi
Tidak semua kanker memerlukan obat sitostatika. Pemberian sitostatika
harus dengan hati-hati dan sesuai indikasi (Sukadja, 2000).
a. Indikasi kemoterapi: Menyembuhkan kanker,memperpanjang hidup dan
remisi, memperpanjang interval bebas kanker, menghentikan progresi kanker,
paliasi simptom, mengecilkan volume kanker.
b. Kontra Indikasi kemoterapi penggunaan kemoterapi, yakni kontraindikasi
mutlak yaitu penyakit stadium terminal, hamil trimester pertama, septicemia
dan koma dan relatif yaitu usia lanjut terutama untuk tumor yang tumbuhnya
lambat dan sensitifivitasnya rendah, status penampilan yang sangat jelek, ada
sumsum tulang, dementia, penderita tidak dapat mengunjungi klinik secara
teratur, tidak ada kooperasi dari penderita, tumor resisten terhadap obat, tidak
ada fasilitas penunjang yang memadai (Rasdiji, 2013).
2.2.6 Efek samping Kemoterapi
Efek toksik jangka panjang terdiri atas efek toksik jangka pendek dan
jangka panjang (Fujin, 2011).
a. Efek toksik jangka pendek
1) Depresi sumsum tulang merupakan hambatan terbesar kemoterapi.
Kebanyakan obat antitumor, kecuali hormon, bleomisin, L-asparaginase,
semuanya menimbulkan leucopenia, trombositopenia dan anemia dengan
derajat yang bervariasi. Depresi sumsum tulang yang parah dapat
menyebabkan timbulnya infeksi, septicemia dan hemoragi visera.
2) Reaksi gastrointestinal yaitu sering menimbulkan mual, muntah dengan
derajat bervariasi. Di antaranya dosis tinggi DDP, DTIC, HN2, Ara-C,
CTX, BCNU menimbulkan mual muntah yang hebat. Pemberian penyekat
reseptor 5-hidroksitriptamin 3 (5-HT3), seperti ondansentron, granisetron,
tropisetron, ramosetron, azasetron, dan lainnya dapat mencegah dan
mengurangi kejadian mual, muntah. 5FU, MTX, bleomisin, adriamisin
dapat menimbulkan ulserasi mukosa mulut, selama kemoterapi harus
meningkatkan perawatan hygiene oral. Obat sejenis 5FU dan CPT-11
kadang kala menimbulkan diare serius gangguan keseimbangan air dan
elektrolit yang terjadi harus dikoreksi segera. Diare tertunda akibat
3) Rudapaksa fungsi hati: MTX, 6MP, 5FU, DTIC, VP-16, asparaginase dan
lainnya dapat menimbulkan rudapaksa hati. Obat kemoterapi
menyebabkan infeksi virus hepatitis laten yang memburuk tiba-tiba,
menimbulkan nekrosis hati akut atau subakut (hepatitis berat).
4) Rudapaksa fungsi ginjal: dosis tinggi siklofosfamid, ifosfamid dapat
menimbulkan sistem hemoragik, penggunaan bersama merkaptoetan
sulfonat (mesna) dapat menghambat pembentukan metabolit aktifnya,
akriladehid, mencegah terjaidinya sistitis hemoragik. Dosis tinggi MTX
yang disekresi lewat urin dapat menyumbat duktuli renalis hinggga timbul
oliguri, uremia.
5) Kardiotoksisitas: Adriamisin, daunorubisin, taksol dan herseptin dapat
menimbulkan efek kardiotoksik.
6) Pulmotoksisitas: penggunaan jangka panjang bleomisin, busulfan dapat
menimbulkan fibrosis kronis paru.
7) Neurotoksisitas: vinkristin, eisplatin, oksaliplatin, taksol dan lainnya dapat
menimbulkan perineuritis. Sewaktu terapi hindari minum air dingin dan
mencuci tangan dengan air dingin.
8) Reaksi alergi: Bleomisin, asparaginase, taksol, taksotere dapat
menimbulkan menggigil, demam, syok anafilaktik, udem.
9) Reaksi lainnya: obat sejenis adriamisin, taksol, VP-16, CTX dapat
menimbulkan alopesia, melanosis dengan derajat bervariasi, biasanya
dapat pulih spontan setelah obat dihentikan. Infus kontinu 5-FU, xeloda
plantar-plantar) dengan manifestasi telapak tangan dan kaki nyeri, bercak merah,
bengkak, eksudasi, deskuamasi, ulserasi dan lainnya.
b. Efek toksik jangka panjang: karsinogenisitas dan infertilitas
2.3 Masalah Nutrisi pada Pasien Kanker
Malnutrisi adalah hal yang hampir selalu ditemukan pada pasien kanker,
bahkan dipandang sebagai salah satu tanda penting kanker. Setiap ada penurunan
berat badan yang mencolok penyakit yang perlu diingat adalah kanker. Defisiensi
gizi yang paling sering ditemukan adalah defisiensi protein dan kalori dengan
manifestasi mengecilnya massa otot. Pengobatan dengan statistika dan radioterapi
akan mengurangi nafsu makan, bila tidak ditanggulangi dengan baik, gizi pasien
akan menjadi lebih buruk lagi selama pengobatan. Penyebab kurang gizi pada
pasien kanker dapat dibagi atas tiga kelompok, yaitu: rendahnya nutrisi yang
dikonsumsi pasien, konsumsi bahan nutrisi oleh sel kanker dan gangguan
metabolisme akibat kanker (Reksodiputro et. al., 2009).
Mengonsumsi makanan untuk memenuhi kebutuhan zat gizi khususnya
pada penderita kanker bertujuan untuk menghambat penurunan berat badan secara
berlebihan dan mencapai serta mempertahankan status gizi yang optimal. Diet
merupakan bagian yang penting dari terapi pada kanker. Mengkonsumsi makanan
yang baik sebelum, selama dan setelah terapi dapat membantu pasien merasa lebih
baik dan bertahan lebih kuat. Dari setiap terapi pada kanker memiliki efek
samping masing–masing yang dapat menyebabkan masalah makan. Pada
beberapa gangguan yang berhubungan dengan makan, antara lain : mual, muntah,
diare, perubahan pengecapan, tidak nafsu makandan malabsorpsi zat gizi. Cara— cara untuk mengatasi masalah makan:
1. Kurang nafsu makan
Kurang nafsu makan dapat diatasi dengan cara :
a. Mengkonsumsi makanan padat yang tinggi energi dan protein
b. Menyediakan makanan dalam porsi kecil
c. Mengkonsumsi makanan lebih sering dari biasanya. Makanlah
dalam 1– 2 jam sekali
d. Menyediakan selalu makanan favorit untuk menggugah selera
e. Hindari bau makan yang menyengat
f. Tambahkan bahan yang mengandung energi dan protein tinggi ke
dalam makanan, seperti susu, mentega, telur
g. Mengolah makanan dengan bentuk yang menarik
h. Tekankan pada diri bahwa makan adalah bagian yang penting
dalam program pengobatan
i. Ciptakan suasana makan yang menyenangkan
2. Perubahan indera kecap
Perubahan biasanya di sebabkan karena efek samping terapi radiasi
dan kemoterapi. Biasanya pasien menjadi tiba – tiba tidak suka
terhadap makanan yang biasanya disukai, sehingga makanan yang
dikonsumsi menjadi berkurang. Cara mengatasinya adalah :
b. Konsumsi jus atau makanan selingan berbahan buah-buahan yang
segar
c. Campurkan makanan dengan rasa manis, seperti gula dan madu
d. Gunakan bumbu yang dapat meningkatkan selera dari segi aroma
maupun rasa
e. Berkumur dengan air soda 5 g + air putih 500 ml
3. Mual dan Muntah
Gangguan ini sangat mempengaruhi asupan makanan pada pasien
kanker dan dapat diatasi dengan cara :
a. Makan makanan yang kering
b. Porsi makanan kecil dengan frekuensi 6-8 kali/hari, diantaranya 3
kali porsi besar
c. Hindari makanan yang berbau merangsang
d. Hindari makanan yang berlemak tinggi karena akan merangsang
rasa mual
e. Makan dan minum perlahan-lahan
f. Hindari makanan dan minuman terlalu manis
g. Batasi cairan pada saat makan
h. Tidak tiduran setelah makan ± 1 jam setelah makan
i. Apabila muntah, minumlah banyak air untuk mengahindari
terjadinya dehidrasi
Pada kondisi ini selain karena efek terapi juga dapat disebabkan karena
faktor stres. Apabila terjadi diare dapat diatasi dengan :
a. Minumlah banyak air. Air diminum dalam suhu kamar
b. Mengkonsumsi makanan dalam porsi kecil 6 - 8 kali/hari
c. Hindari makanan terlalu manis.
d. Hindari susu penuh selama diare
e. Berikan makanan sumber serat larut air
f. Hindari makanan yang mengandung gas
2.4 Mual dan Muntah
2.4.1Fisiologi Mual dan Muntah
Bahan kimia termasuk obat atau bahan berbahaya yang memicu mual dan
muntah dengan bekerja pada bagian atas saluran cerna atau dengan merangsang
kemoreseptor di chemoreseptor trigger zone khusus di samping pusat muntah.
Obat kemoterapi yang digunakan untuk mengobati kanker sering menyebabkan
muntah dengan bekerja pada chemoreseptor trigger zone (Sherwood, 2011).
2.4.2 Tingkat keparahan mual dan muntah
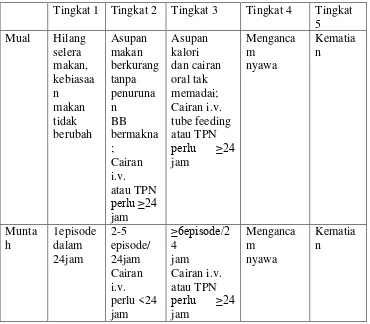
National Cancer Institute (2008) menyatakan bahwa mual dan muntah
pada pasien kanker dapat dibedakan menjadi 5 tingkat seperti pada tabel 2.2
Tabel 2.2 Tingkat Keparahan Mual dan Muntah
2.4.3 Klasifikasi Mual dan Muntah
Newton et. al (2009) mengklasifikasikan mual muntah dalam 4 tipe yaitu:
a. Mual muntah akut
Mual muntah terjadi dalam 24 jam pertama setelah pemberian kemoterapi.
Obat sitostatika dengan potensi mual muntah sedang sampai berat
diperkirakan dapat menyebabkan mual muntah yang berulang tanpa
pengobatan antiemetik.
Mual muntah terjadi setelah lebih dari 24 jam pemberian kemoterapi. Mual
muntah tipe ini berhubungan dengan pemberian kemoterapi cisplatin dan
cyclophosphamide.
berhubungan dengan berbagai faktor seperti gangguan persyarafan otak,
pengaruh obat (morfin), atau toksikasi kemoterapi.
2.4.4 Potensi Muntah Berdasarkan Jenis Kemoterapi
American Society of Clinical Oncology membuat klasifikasi kemoterapi
berdasarkan risiko terjadinya muntah akut dan lambat.
Risiko Obat Sitostatika
• topotecan (Hycamtin) • gemcitabine (Gemzar)
• etoposide (Vepesid) • pemetrexed (Alimta) • methotrexate (Rheumatrex)
• cytarabine (Cytosar), less than 1,000
mg/m2
2.5 Relaksasi Otot Progresif (PMR) 2.5.1 Pengertian
Terapi relaksasi otot progresif atau progressif muscle relaxation
merupakan suatu prosedur untuk mendapatkan relaksasi pada otot melalui dua
langkah. Langkah pertama dengan memberikan tegangan pada suatu kelompok
otot, dan kedua dengan menghentikan tegangan tersebut kemudian memusatkan
perhatian terhadap bagaimana otot tersebut menjadi relaks, merasakan sensasi
relaks secara sisik dan tegangannya menghilang (Robert, 2007).
2.5.2 Manfaat Terapi Relaksasi Otot Progresif (PMR)
Manfaat PMR secara umum dapat dikatakan sama dengan manfaat
relaksasi lainnya. Relaksasi progresif dipelopori oleh ahli fisiologis dan psikologis
Edmund Jacobson pada tahun 1930-an, relaksasi progresif adalah cara yang
belajar mengistirahatkan otot-otot melalui suatu cara yang tepat, maka hal ini akan
diikuti dengan relaksasi mental dan pikiran. Teknik yang digunakan Jacobson
terdiri dari penegangan dan pengenduran berbagai kelompok otot di seluruh tubuh
dalam sekuen yang teratur. Relaksasi ini telah digunakan untuk mengatasi
berbagai keluhan yang berhubungan dengan stress seperti tukak lambung,
hipertensi, kecemasan dan insomnia. Efektivitas relaksasi progresif adalah
berdasarkan hubungan antara ketegangan otot dengan ketegangan emosi. Ketika
merasa secara emosional amburadul, secara otomatis kita menegangkan otot-otot,
dalam kaitan dengan respon melawan atau lari (fight or flight) (Vitahealth, 2004)
Respon relaksasi terjadi melalui penurunan yang bermakna dari kebutuhan
zat asam (oksigen) oleh tubuh. Tubuh menjadi rileks karena ia bekerja ringan.
Metabolismenya berkurang, pertukaran komponen-komponen kehidupan
berlangsung dalam suasana tanpa paksaan (Pasiak, 2008). Hasil studi yang
dilakukan oleh Molassiotis et al (2001), menunjukan sebanyak 38 pasien dari
kelompok intervensi dengan PMR mengalami penurunan mual muntah paska
kemoterapi secara signifikan dibandingkan dengan kelompok kontrol.
Berdasarkan hasil studi yang dilakukan oleh Maryani (2009), PMR dapat
menurunkan mual muntah serta kecemasan setelah kemoterapi. Hasil praktek
keperawatan berbasis pembuktian yang dilakukan oleh Rahmawati (2011) tentang
efektifitas relaksasi otot progresif dalam mengatasi mual muntah pasien yang
menjalani kemoterapi menunjukkan bahwa mual muntah masih dirasakan pasien
saat menjalani kemoterapi tetapi intensitas, frekuensi, dan durasinya lebih rendah
2.5.3 Pelaksanaan Terapi Relaksasi Otot Progresif
Relaksasi otot progresif melibatkan kontraksi dan relaksasi berbagi
kelompok otot. Selama melakukan latihan, pasien berfokus pada ketegangan dan
relaksasi kelompok otot pada wajah, leher, bahu, dada, tangan, lengan, punggung,
perut dan kaki. Meregangkan otot secara progresif dimulai dengan menegangkan
dan meregangkan kumpulan otot utama tubuh, dengan cara ini maka akan disadari
dimana otot itu berada dan hal ini akan meningkatkan kesadaran terhadap respon
otot tubuh (Vitahealth, 2004).
Pelaksanaan terapi ini harus memperhatikan elemen penting yang
diperlukan untuk rileks yaitu lingkungan yang tenang, posisi yang nyaman, sikap
yang baik. Lingkungan yang tenang diperlukan sehingga pasien dapat
berkonsentrasi pada relaksasi termasuk membatasi gangguan, suara-suara dan
pencahayaan. Posisi yang nyaman memberikan dukungan bagi tubuh untuk
berbaring di tempat tidur pada posisi yang nyaman. Pelaksanaan PMR untuk hasil
yang maksimal dianjurkan dilakukan 2 kali sehari dan dilakukan 2 jam setelah
makan untuk mencegah rasa mengantuk setelah makan. Jadwal latihan biasanya
memerlukan waktu satu minggu untuk hasil yang lebih maksimal (Mckay &
Dinkmeyer, 2002).
2.5.4 Langkah-langkah Terapi Relaksasi Otot Progresif
Pelaksanaan PMR dilakukan dalam 4 sesi dengan 14 gerakan (Modifikasi
Alini, 2012; Supriati, 2010 dalam Tobing, 2012). 14 gerakan yang dilakukan
dalam 4 sesi akan memudahkan klien untuk mengingat gerakan-gerakan yang
a. Sesi satu : pelaksanaan teknik relaksasi yang meliputi dahi, mata, rahang,
mulut, leher, dimana masing-masing gerakan dilakukan sebanyak 2 kali.
Pelaksaan PMR yaitu:
1) Gerakan pertama ditunjukkan untuk otot dahi yang dilakukan dengan cara
mengerutkan dahi dan alis sekencang-kencangnya hingga kulit terasa
mengkerut kemudian dilemaskan perlahan-lahan hingga sepuluh detik
kemudian lakukan satu kali lagi.
2) Gerakan kedua merupakan gerakan yang ditunjukan untuk mengendurkan
otot-otot mata yang diawali dengan memejamkan sekuat-kuatnya hingga
ketegangan otot-otot di daerah mata dirasakan menegang. Lemaskan
perlahan-lahan hingga 10 detik dan ualangi kembali sekali lagi.
3) Gerakan ketiga bertujuan untuk merelaksasikan ketegangan otot-otot
rahang dengan mengatupkan mulut sambil merapatkan gigi
sekuat-kuatnya sehingga klien merasakan ketegangan disekitar otot-otot
rahang. Lemaskan perlahan- lahan selama 10 detik dan ulangi sekali lagi.
4) Gerakan keempat dilakukan untuk mengendurkan otot-otot sekitar muly.
Moncongkan bibir sekuat-kuatnya ke depan hingga terasa ketegangan di
otot-otot daerah bibir. Lemaskan mulut dan bibir perlahan-lahan selama 10
detik kemudian lakukan sekali lagi.
5) Gerakan kelima ditunjukkan untuk otot-otot leher belakang klien di minta
menekankan kepala kearah punggung sedemikian rupasehingga terasa
tegang pada otot leher bagian belakang. Lemeskan leher perlahan-lahan
6) Gerakan keenam bertujuan melatih otot leher bagian depan. Gerakan ini
dilakukan dengan cara menekukkan atau turunkan dagu hingga
menyentuh dada hingga merasakan ketegangan otot di daerah leher
bagian depan. Lemaskan perlahan-lahan hingga 10 detik lakukan
kembali sekali lagi.
7) Gerakan ketujuh: gerakan ketujuh ditujukan untuk melatih otot-otot bahu.
Relaksasi untuk mengendurkan bagian otot-otot bahu dapat dilakukan
dengan cara mengangkat kedua bahu ke arah setinggi telinga. Lemaskan
atau turunkan kedua bahu secara perlahan hingga 10 detik.
b. Sesi dua : Pelaksanaan teknik relaksasi meliputi tangan, lengan, dan bahu
punggung, dada, perut, tungkai dan kaki serta masing-masing gerakan
dilakukan sebanyak dua kali. Pelaksanaan latihan PMR terdiri dari:
1) Gerakan kedelapan dianjurkan untuk melatih otot tangan yang dilakukan
dengan cara menggenggam tangan kiri sambil membuat suatu kepalan.
Selanjutnya minta klien untuk mengepalkan sekuat–kuatnya otot–otot
tangan hingga merasakan ketegangan otot–otot daerah tangan.
Relaksasikan otot dengan cara membuka perlahan–lahan kepalan tangan
selama 10 detik. Lakukan sebanyak dua kali pada masing–masing tangan.
2) Gerakan kesembilan adalah gerakan yang ditujuan untuk melatih otot–otot
tangan bagian belakang. Gerakan dilakukan dengan cara menekuk kedua
pergelangan tangan ke belakang secara perlahan–lahan hingga terasa
bawah menegang, jari–jari menghadap ke langit–langit. Lemaskan
perlahan–lahan hingga 10 detik dan lakukan sekali lagi.
3) Gerakan kesepuluh adalah gerakan untuk melatih otot–otot lengan atau
biseps. Gerakan ini diawali dengan menggenggam kedua tangan hingga
menjadi kepalan dan membawa kepalan tersebut ke pundak sehingga
otot-otot lengan bagian dalam menegang. Lemaskan perlahan–lahan selama 10
detik dan lakukan sekali lagi.
4) Gerakan kesebelas bertujuan untuk melatih otot–otot punggung. Gerakan
ini dapat dilakukan dengan cara mengangkat tubuh dari sandaran kursi,
lalu busungkan dada dan pertahankan selama 10 detik lalu lemaskan
perlahan–lahan. Lakukan gerakan sekali lagi.
5) Gerakan keduabelas ditujukan untuk melatih otot–otot dada. Gerakan ini
dilakukan dengan cara menerik nafas sedalam–dalamnya dan tahan
beberapa saat sambil merasakan ketegangan pada bagian dada dan daerah
perut. Hembuskan nafas perlahan–lahan melalui bibir. Lakukan gerakan
ini sekali lagi.
6) Gerakan ketigabelas ditujukan untuk melatih otot–otot perut. Gerakan ini
dilakukan dengan menarik perut kearah dalam sekuat–kuatnya. Tahan
selama 10 menit hingga perut terasa kencang dan tegang. Lemaskan
perlahan–lahan hingga 10 detik dan lakukan sekali lagi.
7) Gerakan keempatbelas adalah gerakan yang ditunjukan untuk
merelaksasikan otot–otot kaki. Gerakan ini dilakukan dengan meluruskan
Lemeskan kedua kaki secara perlahan hingga 10 detik, lakukan sekali lagi.
Kemudian gerakan selanjutnya dengan cara menarik kedua telapak kearah
dalam keuat-kuatnya hingga klien merasakan ketegangan di kedua betis
selama 10 detik. Lemaskan kedua kaki secara perlahan-lahan hingga 10
detik lakukan kembali.
c. Sesi tiga merupakan sesi evaluasi kemampuan klien melakukan latihan
relaksasi progresif gerakan pertama hingga ke empatbelas yang meliputi
dahi, mata, rahang, mulut, leher, tangan, telapak tangan, bahu, punggung,