BAB III
METODE PENELITIAN
3.1 Jenis Penelitian
Penelitian ini merupakan penelitian analitik dengan desain cross-sectional.
3.2 Tempat dan Waktu Penelitian
Penelitian dilakukan di Departemen THT- KL RSUP. H. Adam Malik Medan dan saliva yang diambil dilakukan pemeriksaan immunoassay (ELISA) dilaboratorium terpadu Fakultas Kedokteran USU di Medan guna mendeteksi kadar pepsin. Data sampel penelitian diambil dari bulan Februari 2016 sampai jumlah sampel terpenuhi.
3.3 Populasi, Sampel , dan Besar Sampel 3.3.1 Populasi
Populasi dalam penelitian ini adalah seluruh penderita yang disangkakan menderita LPR yang datang berobat ke Divisi Faring - Laring Kepala Leher Departemen THT RSUP H. Adam Malik Medan. 3.3.1 Sampel penelitian
Sampel penelitian dibagi menjadi dua kelompok yaitu kelompok LPR dan kelompok pembanding yaitu kelompok yang bukan penderita LPR. Diagnosis LPR ditegakkan berdasarkan RSI dan RFS dengan beberapa keluhan dari gejala LPR seperti berikut ini: suara serak, berdehem (throat clearing), sekret di belakang hidung (post nasal drips), kesulitan dalam proses menelan dan perasaan mengganjal di tenggorok, batuk setelah makan/saat berbaring, batuk kronik. Kelompok penderita LPR adalah mereka dengan nilai RSI >13 dan RFS >7 sedangkan pembanding adalah mereka dengan nilai RSI <13 dan RFS <7.
Kriteria inklusi
1. Pada penderita LPR adalah subjek dengan keluhan refluks laringofaring dengan nilai RSI >13 dan RFS >7
2. Pada penderita yang bukan LPR adalah subjek dengan nilai RSI <13 dan RFS <7.
3. Bersedia diikutsertakan dalam penelitian dengan menandatangani informed consent
Kriteria Eksklusi
1. Penderita LPR yang yang memiliki riwayat penyakit seperti asma, tuberkulosis paru, penyakit paru obstruktif kronis, penyakit laring seperti polip, nodul, paralisis pita suara dan karsinoma laring
2. Sedian saliva dari penderita LPR dan non LPR yang tidak dapat diteruskan pemeriksaan dengan metode immunossay (ELISA) karena rusak berdasarkan pertimbangan dari instalasi laboratorium terpadu.
3.3.3 Besar sampel
Sampel ditentukan dengan menggunakan rumus sampel dua populasi yaitu :
N1 = N2= 2 (Zα + Zβ) SD
(X1 – X2)
Keterangan:
N1=N2 : jumlah minimal sampel
α = kesalahan tipe I ditetapkan 5%, maka Zα = 1,96 β = Kesalahan tipe II ditetapkan 20%, maka Zβ =0,84 SD = Standar deviasi dengan nilai maksimal =2
X1 – X2 = Perkiraan koefisien korelasi antara kelompok LPR dengan non LPR 8,56-5,95 = 2,41 berdasarkan kepustakaan (Wang,2010)
N1 = N2= 1,96 + 0,84x 2 2,41
= 2 x (7,84)
N1 = N2 = 15 ꞊ dibulatkan menjadi 20 sampel
Berdasarkan rumus diatas ditentukan jumlah sampel yang diteliti sejumlah 20 sampel, yang terdiri atas 20 sampel penderita LPR dan 20 sampel penderita non-LPR.
3.4 Variabel Penelitian
- Variabel independen: Kelompok LPR dan bukan LPR - Variabel dependen: kadar pepsin
3.5 Defenisi Operasional
1. Refluks laringofaring (LPR) adalah aliran balik asam lambung ke daerah laring, faring, trakea dan bronkus yang menyebabkan kontak dengan jaringan pada traktus aerodigestif atas yang menimbulkan jejas pada laringofaring dan saluran napas bagian atas, dimana alat ukur yang digunakan ialah:
1.1 . Reflux symptom index (RSI) merupakan sistem skoring yang dapat membantu klinisi dalam menilai berat ringannya penyakit LPR,dengan cara memberikan skor 0-5 terhadap gejala klinis yang dialami oleh penderita.
Alat ukur : kuosioner dan penilaian reflux symptom index (RSI).
Dengan tabel RSI dan skor penilaiannya seperti dibawah ini 2
Reflux Symptom Index (RSI)
Dalam 1 bulan terakhir, apakah kamu menderita
0 = tidak, 5 = sangat berat
1 Suara serak/ problem suara 0 1 2 3 4 5
2
Clearing your throat (sering mengeluarkan lender tenggorok/ mendehem)
0 1 2 3 4 5
3 Mukus berlebih /PND (Post Nasal Drip) 0 1 2 3 4 5
4 Kesukaran menelan 0 1 2 3 4 5
5 Batuk setelah makan / berbaring 0 1 2 3 4 5
6 Kesukaran bernafas / chocking 0 1 2 3 4 5
7 Batuk yang mengganggu 0 1 2 3 4 5
8 Rasa mengganjal di tenggorok 0 1 2 3 4 5
9
Heartburn, rasa nyeri di dada, gangguan pencernaan, regurgitasi asam
0 1 2 3 4 5
Skor penilaian :
0 : tidak ada keluhan
1 : ringan, keluhan biasa diabaikan 1x dalam 1 bulan
2 : sedang, keluhan tidak dapat diabaikan , 1 x dalam 1 minggu 3 : berat, keluhan mempengaruhi gaya hidup, beberapa kali
dalam 1 minggu
4 : sangat berat, keluhan sangat mempengaruhi gaya hidup, setiap hari
5 : keluhan yang sangat berat dan menetap sepanjang hari
1.2 Reflux finding Score (RFS) merupakan sistem skoring untuk menilai berat ringannya gambaran klinis berdasarkan pemeriksaan laringoskopi fiberoptik.
Alat ukur : pemeriksaan laringoskopi optik serat lentur
Keadaan Patologis Laring Skor Penilaian Edema Subglotik / pseudosulcus vokalis 0 = tidak ada
2 = ada
Ventrikular obliterasi 2 = parsial
4 = komplit
Eritema / hyperemia 2 = hanya aritenoid
4 = difus
Edema pita suara 1 = ringan
2 = moderat 3 = berat
Edema laring difus 1 = ringan
2 = moderat 3 = berat 4 = obstructing Hipertrofi komisura posterior 1 = ringan
2 = moderat 3 = berat 4 = obstructing Granula / jaringan granulasi 0 = tidak ada
2 = ada Mukus kental endolaring 0 = tidak ada
2 = ada TOTAL
Hasil ukur : LPR (+) jika RSI > 13 dan RFS >7 LPR (-) jika RSI < 13 dan RFS <7
2. Kadar pepsin adalah nilai konsentrasi pepsin yang diambil melalui saliva baik dari kelompok penderita LPR dan yang bukan penderita LPR dengan menggunakan teknik pemeriksaan ELISA human pepsin yang diukur dalam satuan ng/ml (Printza et al,2007; Anderson 2009).
3. Keluhan utama adalah keadaan yang paling mengganggu pasien sehingga datang berobat ke poli THT RSUP H. Adam Malik Medan.
4. Gejala-gejala yang dialami adalah keadaan yang sering dialami pasien LPR yaitu problem suara, batuk kronik berulang, dan sering mengeluarkan lendir tenggorok serta sensasi globus yang sering menimbulkan masalah dilingkungan sosial dan pekerjaan berupa problem psikologi, emosi dan sosial (Lenderking, et al,2003).
5. Kelainan laring adalah kelainan yang dijumpai pada laring melalui pemeriksaan nasofaringolaringoskopi serat lentur yaitu edema subglotik, obliterasi ventrikuler, eritema pita suara, edema laring menyeluruh, mukus endolaring (Belafsky,2002). 6. Karakteristik pasien adalah gambaran umum dari pasien baik
kelompok penderita LPR dan kelompok non LPR yang meliputi: 6.1. Umur adalah usia saat pengambilan sampel berdasarkan
ulang tahun terakhir dengan pembulatan kebawah yang diperoleh berdasarkan anamnesis.
Alat Ukur : kuisioner
Hasil Ukur : dikelompokkan atas usia : 1) 6 - 16 tahun 2) 17 – 27 tahun 3) 28 – 38 tahun 4) 39 – 49 tahun 5) 50 – 59 tahun 6) 60 – 70 tahun
6.2. Jenis kelamin adalah perbedaan antara laki-laki dengan perempuan secara biologis sejak lahir, yang akan menjadi identitas responden:
a. Laki-laki b. Perempuan
6.3. Body Mass Index (BMI) adalah indeks massa tubuh berupa rasio yang dinyatakan sebagai berat badan (dalam kilogram) dibagi dengan kuadrat tinggi badan (dalam meter) .
Skala ukur : ordinal
Hasil ukur : BMI < 18.5 : Berat badan dibawa normal BMI 18.5–24.9 : Normal
BMI 25.0–29.9 :Normal tinggi BMI ≥ 30.0 : Obesitas
3.6 Bahan dan Alat Penelitian 3.6.1 Bahan Penelitian
Bahan yang digunakan dalam penelitian ini adalah sediaan saliva dari penderita Refluks laringofaring (LPR) dan pembanding untuk mendeteksi kadar pepsin dan diperiksa dengan metode immunoassay (ELISA).
3.6.2 Alat Penelitian
Penelitian ini membutuhkan beberapa peralatan, reagen dan bahan sebagai berikut:
a. Catatan medis penderita dan status penelitian penderita b. Formulir persetujuan ikut penelitian
c. Alat-alat diagnostik THT, seperti lampu kepala, spatel lidah, spekulum hidung, kaca laring
d. Nasofaringolaringoskopi optik serat lentur merek Olympus evis Exera II CV-180. Olympus PSD-30
e. Light source merek Olympus evis Exera II CV-180. f. Anestesi lokal dengan xylocain spray 10%
g. Jelly
h. Instrumen berupa skor penilaian Reflux Symptom Index i. Instrumen berupa skor penilaian Reflux Finding Score j. Reagen untuk pemeriksaan immunoassay yaitu:
- 96-well strip plate
- Deteksi reagent A 1 x120 uL - Deteksi reagent B 1 x120 uL - TMB substrate 1 x 9 mL
- Wassh buffer (30 x konsnetrat) 1 x 20 mL - Standart Diluent 1 x 20 mL
- Stop solution 1 x 6 mL - Assay diluent A 1 x 12 mL - Assay diluent B 1 x 12 mL
k. Bahan untuk pemeriksaan immunoassay yaitu:
- Microplate yang mengandung antibodi monoklonal spesifik untuk pepsin dengan 450 ± 10 nm filter.
- Pipet multi-chanel - Tabung Eppendorf
- Distilled water atau deionized
- Kertas serap untuk noda yang tertempel pada plate mikrotiter
- Tabung untuk pengumpulan sampel saliva.
3.7 Cara Kerja
1. Dikumpulkan saliva sebanyak minimal 1 cc pada sebuah tabung dan disimpan segera didalam cooler bag untuk didistribusikan ke
laboratorium terpadu dan disimpan pada suhu -80 oC sebelum dilakukan pemeriksaan pepsin dari saliva.
2. Sampel sekret dilakukan sentrifuge selama ± 5 menit dengan kecepatan 6000-10000 rpm selama 30 detik, kemudian dipisahkan bila terdapat sputum dengan tanda berbuih pada saliva.
3. Buat larutan standart dengan menambahkan 1ml sample diluents untuk membuat kurva konsentrasi 2000 pg/ml = standard + 1 ml sample diluents= A ; 1000 pg/ml =150µl A + 150µl sample diluents = B ; 500 pg/ml = 150µl B + 150µl sample diluents = C; 250 pg/ml = 150µl C + 150µl sample diluents= D; 125 pg/ ml = 150µl D + 150µl sample diluents= E; 62,5 pg/ml = 150µl E + 150µl sample diluents = F; 31,25 pg/ml = 150µl F + 150µl sample diluents= G; 0 pg/ml (standar 0) = sample diluents = H.
4. Ditambahkan sebanyak 100 µl masing-masing standard dan sampel pada well plate (yang mengandung antibodi spesifik untuk human pepsin). Tutup dengan strip adhesive.
5. Inkubasi selama 2 jam pada suhu 37°C. Cairan pada setiap well plate dibuang, namun tidak dicuci.
6. Tambahkan 100 µl cairan biotin-antibodi pada setiap well plate. 7. Inkubasi dilakukan selama 1 jam pada suhu 37°C.
8. Larutan antibodi 1:100 dibuat dengan melarutkan 80 µl biotin-antibodi ditambahkan 7920 µl biotin-biotin-antibodi diluents.
9. Wash buffer dibuat dengan pengenceran 25 kali (melarutkan 20 ml wash buffer kemudian menambahkan akuades 480 ml).
10. Setiap well plate diaspirasi dan dicuci sebanyak 3 kali.
11. Pencucian dilakukan dengan cara: mengisi setiap well dengan wash buffer (350 µl) menggunakan pipet multi-channel dan dibiarkan selama 2 menit, kemudian cairan pada well dibuang.
12. Wash buffer yang tersisa diaspirasi atau dituang dan dikeringkan dengan kertas tisu. Ditambahkan 100 µl cairan HRP-avidin pada setiap well. Plate ditutup dengan strip adhesive yang baru.
13. Inkubasi selama 1 jam pada suhu 37°C. Larutan HRP-avidin 1:100 dibuat dengan melarutkan 80 µl HRP-avidin ditambahkan 7920 µl HRP-avidin diluents. Aspirasi dan cuci setiap well sebanyak 5 kali pencucian seperti pada proses pencucian sebelumnya menggunakan 350 µl wash buffer.
14. Ditambahkan 90 µl larutan substrat TMB pada setiap well, sampai warna berubah menjadi biru. Inkubasi selama 30 menit pada suhu kamar, lindungi dari cahaya terang.
15. Tambahkan 50 µl stop solution pada setiap well. Warna berubah menguning. Identifikasi densitas optik pada setiap well dalam 30 detik menggunakan ELISA microplate reader set pada 450 nm. 16. Hasilnya akan terbaca.
3.8 Teknik Pengumpulan Data
Data diambil dari hasil pemeriksaan di Departemen THT-KL FK USU/RSUP H. Adam Malik Medan. Pemeriksaan pepsin melalui saliva dengan imunoassay (ELISA) dilakukan laboratorium terpadu FK USU Medan. Identitas responden ditelusuri dengan menggunakan data dari medical record penderita.
3.9 Analisis Data
Analisis data dalam penelitian ini dipresentasikan dalam bentuk tabel dan diagram. Analisis univariat untuk data deskriptif yaitu uji chi square yang digunakan untuk melihat hubungan antar variabel. Analisis perbedaan rerata kadar pepsin yang diukur dengan satuan pg/ml antara kelompok LPR dan kelompok pembanding (non-LPR) menggunakan uji T Independent dikarenakan data berdistribusi normal.
3.10 Etika Penelitian
Pelaksanaan penelitian terlebih dahulu akan diminta persetujuan dari Komisi Etik penelitian bidang kesehatan Fakultas Kedokteran USU.
3.11 Kerangka Kerja
Pasien yang datang berobat ke poli THT
Pepsin dideteksi melalui saliva dengan metode immunoassay
(ELISA)
RSI ≥ 13 RSI < 13
Anamnese dan pemeriksaan THT rutin
Dilakukan pemeriksaan RSI
Dilakukan pemeriksaan RFS RFS ≥7 RFS > 7 Dilakukan pemeriksaan RFS RFS≤ 7 RFS <7 Pasien LPR Kelompok sampel
Pasien non LPR Kelompok pembanding
Data karakteristik : Umur, jenis kelamin,
BMI
Pepsin terdeteksi dengan nilai ukur dalam pg/ml
3.12 Jadwal Penelitian
Kegiatan penelitian digambarkan melalui tabel berikut
Jenis kegiatan
Waktu
Jan 2016 Feb 2016 Feb 2016-Maret 2017 April 2017 1 Persiapan proposal 2 Persentasi Proposal 3 Pengumpulan,Peng olahan data/ Pembuatan Laporan 4 Seminar hasilBAB IV
HASIL PENELITIAN
4.1 Gambaran Lokasi Penelitian
Penelitian dilakukan di Rumah Sakit Umum Pusat (RSUP) Haji Adam Malik Medan. Diagnosis LPR dan non-LPR ditegakkan di sub divisi Faring-Laring Departemen T.H.T.K.L. Untuk selanjutnya saliva yang diambil dari 2 kelompok tersebut dilakukan pemeriksaan immunoassay (ELISA) di laboratorium terpadu Fakultas Kedokteran USU di Medan guna mendeteksi kadar pepsin. Subjek penelitian pada penelitian ini adalah bagian dari populasi penelitian yang memenuhi kriteria inklusi.
4.2 Karakteristik Sampel Penelitian
Pengambilan sampel dilakukan sejak Februari 2016 hingga Desember 2016. Pada rentang waktu tersebut, didapatkan sebanyak 20 pasien sebagai sampel pada kelompok LPR dan 20 pasien sebagai sampel pada kelompok non-LPR. Diagnosis LPR ditegakkan berdasarkan RSI dan RFS dengan beberapa keluhan dari gejala LPR seperti berikut ini: suara serak, berdehem (throat clearing), sekret di belakang hidung (post nasal drips), kesulitan dalam proses menelan dan perasaan mengganjal di tenggorok, batuk setelah makan/saat berbaring, batuk kronik. Kelompok penderita LPR adalah mereka dengan nilai RSI >13 dan RFS >7. Sedangkan kelompok pembanding (Non-LPR) adalah mereka dengan nilai RSI <13 dan RFS <7. Karakterstik sampel penelitian digambarkan pada tabel 4.1 berikut ini :
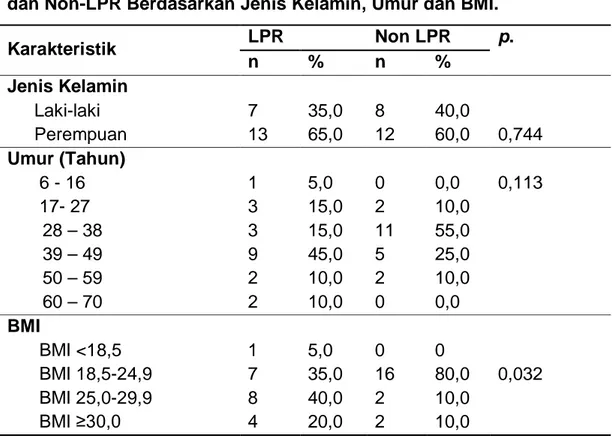
Tabel 4.1 Distribusi Frekuensi Penderita Reflux Laringofaring (LPR) dan Non-LPR Berdasarkan Jenis Kelamin, Umur dan BMI.
Karakteristik LPR Non LPR p. n % n % Jenis Kelamin Laki-laki Perempuan 7 13 35,0 65,0 8 12 40,0 60,0 0,744 Umur (Tahun) 6 - 16 17- 27 1 3 5,0 15,0 0 2 0,0 10,0 0,113 28 – 38 3 15,0 11 55,0 39 – 49 9 45,0 5 25,0 50 – 59 2 10,0 2 10,0 60 – 70 2 10,0 0 0,0 BMI BMI <18,5 BMI 18,5-24,9 BMI 25,0-29,9 BMI ≥30,0 1 7 8 4 5,0 35,0 40,0 20,0 0 16 2 2 0 80,0 10,0 10,0 0,032
Pada kelompok LPR usia pasien termuda adalah 6 tahun dan yang tertua adalah 66 tahun, jenis kelamin terbanyak perempuan sebesar 65%, nilai BMI terbanyak adalah pada normal tinggi 40%. Tidak ada hubungan jenis kelamin dengan kelompok (LPR dan Non LPR) diperoleh nilai p=0,744 (p>0,05).
Sedangkan kelompok non LPR usia pasien termuda adalah 23 tahun dan yang tertua adalah 55 tahun, jenis kelamin terbanyak perempuan 60%, nilai BMI terbanyak adalah normal 80%. Terdapat hubungan BMI dengan kelompok (LPR dan Non LPR) diperoleh nilai p= 0,032.
4.3 Proporsi Keluhan Utama dan Gejala yang dialami Penderita LPR dan Non-LPR
Dibawah ini menjelaskan tentang distribusi frekuensi pada penderita refluks laringofaring berdasarkan keluhan utama pada pasien LPR dan
Tabel 4.2. Distribusi Frekuensi Penderita Refluks Laringofaring Berdasarkan Keluhan Utama pada Pasien LPR dan Non –LPR
Keluhan Utama LPR Non LPR
n % n %
Suara serak 5 25,0 3 15,0
Throat clearing/ mendehem 5 25,0 2 10,0 Mukus berlebih/ Post nasal drip 1 5,00 1 5,00
Kesukaran menelan 3 15,0 0 0,00
Batuk setelah makan/berbaring 0 0,00 3 15,0 Kesukaran bernafas/ chocking 0 0,00 1 5,00
Batuk yang menganggu 0 0,00 1 5,00
Rasa mengganjal ditenggorok 6 30,0 7 35,0 Heartburn, rasa nyeri di dada, gangguan
pencernaan, regurgitasi asam
0 0,00 2 10,0 Pada tabel di atas didapat bahwa keluhan utama yang banyak dialami pasien LPR adalah rasa mengganjal di tenggorok 30%, diikuti dengan suara serak dan mendehem masing-masing 25%, Adapun, pada pasien Non LPR yang banyak dialami pasien adalah rasa mengganjal di tenggorok 35%, diikuti oleh suara serak dan batuk setelah makan sebanyak 15%.
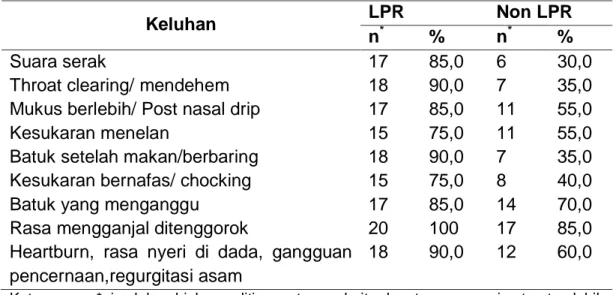
Tabel 4.3. Distribusi Frekuensi Penderita Refluks Laringofaring Berdasarkan Gejala yang Sering Ditemukan pada Pasien LPR dan Non-LPR (RSI).
Keluhan LPR Non LPR
n* % n* %
Suara serak 17 85,0 6 30,0
Throat clearing/ mendehem 18 90,0 7 35,0 Mukus berlebih/ Post nasal drip 17 85,0 11 55,0
Kesukaran menelan 15 75,0 11 55,0
Batuk setelah makan/berbaring 18 90,0 7 35,0 Kesukaran bernafas/ chocking 15 75,0 8 40,0
Batuk yang menganggu 17 85,0 14 70,0
Rasa mengganjal ditenggorok 20 100 17 85,0 Heartburn, rasa nyeri di dada, gangguan
pencernaan,regurgitasi asam
18 90,0 12 60,0 Keterangan: *=jumlah subjek penelitian, satu penderita dapat mempunyai satu atau lebih keluhan diatas.
Berdasarkan tabel di atas menunjukkan bahwa gejala yang sering dialami pasien baik pada kelompok LPR maupun non-LPR adalah sebagian besar rasa mengganjal di tenggorok 100% pada kelompok LPR dan 85% pada kelompok non-LPR.
4.4 Proporsi Kelainan Laring melalui Pemeriksaan Endoskopi Penderita LPR dan Non –LPR (RFS)
Untuk melihat adanya kelainan laring melalui pemeriksaan endoskopi baik pada penderita LPR dan non-LPR (RFS) distribusinya dapat dilihat pada tabel 4.4.
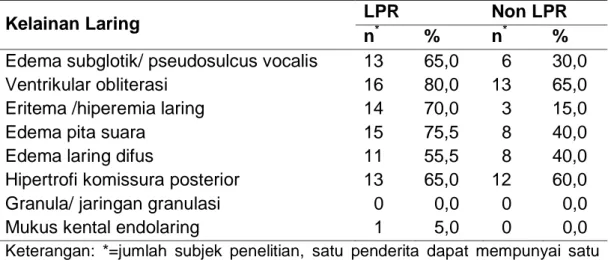
Tabel 4.4. Distribusi Frekuensi Penderita Refluks Laringofaring Berdasarkan Kelainan Laring pada pemeriksaan Endoskopi Penderita LPR dan Non –LPR.
Kelainan Laring LPR Non LPR
n* % n* %
Edema subglotik/ pseudosulcus vocalis 13 65,0 6 30,0 Ventrikular obliterasi 16 80,0 13 65,0 Eritema /hiperemia laring 14 70,0 3 15,0
Edema pita suara 15 75,5 8 40,0
Edema laring difus 11 55,5 8 40,0
Hipertrofi komissura posterior 13 65,0 12 60,0 Granula/ jaringan granulasi 0 0,0 0 0,0 Mukus kental endolaring 1 5,0 0 0,0 Keterangan: *=jumlah subjek penelitian, satu penderita dapat mempunyai satu atau lebih keluhan diatas.
Pada tabel 4.4 terlihat kelainan laring yang paling sering ditemukan pada penderita LPR adalah ventrikular obliterasi 80%, dan yang paling jarang ditemukan adalah mukus kental endolaring sebesar 5% dari subjek penelitian. Adapun pada penderita non LPR kelainan yang paling sering ditemukan adalah ventrikular obliterasi 65% dan yang paling jarang ditemukan adalah eritema/hiperemia laring sebesar 15%.
4.5 Perbedaan Rerata Kadar Pepsin pada penderita LPR dan Non-LPR Untuk melihat perbedaan rerata kadar pepsin pada penderita LPR dan non-LPR dapat dilihat pada tabel 4.5 dan gambar 4.1.
Tabel 4.5. Gambaran RSI, RFS dan Kadar Pepsin (pg/ml)
Variabel LPR Non LPR RSI Rerata 17,30 7,05 Standar Deviasi 2,697 1,317 RFS Rerata 8,05 4,40 Standar Deviasi 1,820 1,314 Kadar Pepsin (pg/ml) Rerata 0,783 0,591 Standar Deviasi 0,394 0,216
Berdasarkan tabel di atas bahwa pada pasien LPR menunjukkan nilai RSI dengan rerata (17,30 ± 2,697), sedangkan pada pasien Non LPR rerata RSI (7,05 ± 1,317). Nilai RFS dengan rerata (8,05 ± 1,820) sedangkan pada pasien Non LPR dengan nilai rerata RFS (4,40 ±1,314) Kadar pepsin pada Pasien LPR menunjukkan rerata (0,783 ± 0,394), sedangkan pada pasien Non LPR rerata kadar pepsin (0,591 ± 0,216).
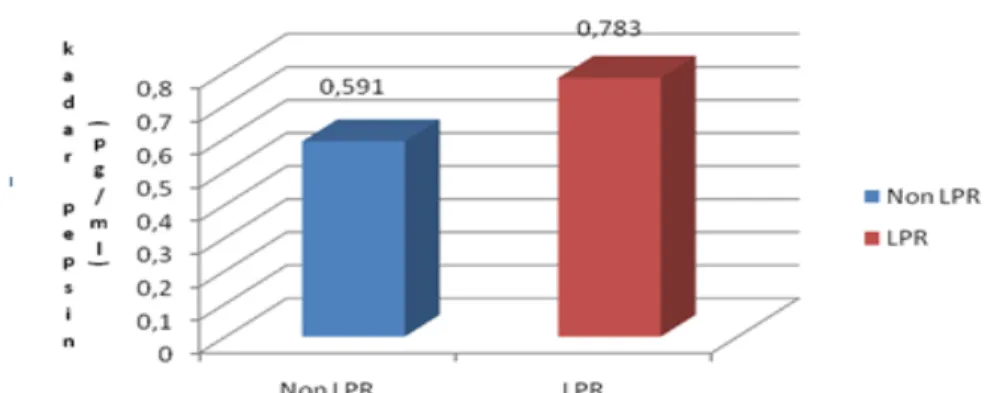
Gambar 4.1 Perbedaan Kelompok LPR dan Non LPR dengan Kadar Pepsin
Gambar 4.1 menunjukkan hasil uji beda dengan menggunakan Student T-test yaitu adanya perbedaan yang bermakna antara kadar pepsin dengan kelompok LPR dan Non LPR dengan nilai p=0,024 (p<0,05). Dimana, kadar pepsin pada kelompok LPR lebih tinggi dibanding kelompok Non LPR.
BAB V PEMBAHASAN
5.1 Karakteristik Sampel Penelitian
Diperkirakan lebih dari 50% pasien dengan gangguan suara datang berobat ke poli THT karena LPR. Patofisiologi terjadinya LPR belum diketahui secara pasti, karena mukosa faring dan laring tidak dirancang untuk mencegah cedera langsung akibat asam dan pepsin yang terkandung dalam cairan refluks (Koufman, 2002; Andriani, 2011). Tujuan dari penelitian adalah untuk mengetahui kadar pepsin pada penderita LPR dan non-LPR. Terdapat 40 subjek dalam penelitian ini, dijumpai jenis kelamin yang terbanyak adalah perempuan pada kelompok LPR maupun kelompok non-LPR masing-masing sebesar 65% dan 60%. Hal ini sesuai dengan penelitian Belafsky (2001) dan Carau (2004) di Amerika mendapatkan jenis kelamin yang terbanyak adalah perempuan masing-masing 73% dan 66,7%. Anderson (2010) di Swedia melakukan penelitian pada kelompok LPR dan non-LPR mendapatkan jenis kelamin yang terbanyak adalah perempuan sebesar 67% untuk kelompok LPR dan 44% untuk kelompok non-LPR, tetapi tidak terdapat penjelasan terhadap dominasi perempuan pada penelitian ini (Belafsky, 2001; Carau, 2004; Anderson, 2010).
Penelitian yang dilakukan Zucato (2012) di Brazil mendapatkan dari 179 subjek penelitian dijumpai yang terbanyak adalah perempuan sebesar 59,7%, Spryridoulias (2015) di Inggris mendapatkan dari 49 penderita LPR dengan hasil pepsin positif dijumpai 71% perempuan. Walaupun perempuan lebih banyak didiagnosis dengan penyakit LPR tetapi dari penelitian- penelitian tersebut tidak terdapat perbedaan bermakna antara jenis kelamin dan penyakit LPR (Zucato, 2012; Sprydoulias, 2015).
Terdapatnya hormon estrogen yang meningkat pada perempuan berhubungan dengan terjadinya refluks, yang akan meningkatkan sintesa nitrat oksida sehingga menyebabkan relaksasi dari Lower Eshopageal
Sphincter. Penelitian Sanna (2013) di Australia menemukan bahwa stres, kecemasan, berperan penting sebagai patogenesis terjadinya refluks. Lee (2017) di Korea menyatakan bahwa stres meningkatkan persepsi gejala di esofagus melalui peningkatan sensitivitas esofagus untuk terjadinya refluks, Mumfud (2000) menemukan bahwa perempuan lebih banyak mengalami depresi dari pada laki-laki, dan akan mencari pengobatan atas keluhan yang dialaminya dibandingkan laki-laki. Sehingga dapat dianalisa dari penelitian ini bahwa perempuan lebih banyak mengalami gejala reflkus dibandingkan laki-laki baik dari kelompok LPR maupun non-LPR namun tidak terdapat perbedaan yang bermakna antara jenis kelamin dengan penderita LPR maupun non-LPR (Mumfud, 2000; Menon, 2011; Sanna, 2013; Lee, 2017)
Pada penelitian ini, dijumpai kelompok usia terbanyak adalah 39-49 tahun yaitu sebesar 45% pada kelompok LPR, sedangkan kelompok non-LPR usia terbanyak dijumpai pada kelompok usia produktif yaitu 28-38 tahun sebesar 55%, dengan rerata usia 38,67±12,054 tahun, penelitian ini sesuai dengan dan Maldure (2016) di Iran menjumpai penderita LPR direrata usia 38,5 tahun dan Koufman (2001) di Amerika mendapatkan kasus yang banyak menderita LPR diatas 40 tahun. Sedangkan Carau (2004) menemukan penderita LPR diatas 50 tahun sebesar 40,25 %. Walaupun demikian banyak penelitian-penelitian yang mengungkapkan bahwa umur tidak mempunyai pengaruh yang signifikan terhadap kejadian LPR (Koufman, 2001; Carau, 2004; Anderson, 2010; Maldure, 2016), sehingga dapat ditarik kesimpulan bahwa dari kedua kelompok dalam peneitian ini tidak dijumpai adanya hubungan bermakna antara umur baik pada kelompok LPR maupun non-LPR dengan diperoleh nilai p= 0,113. Kelainan yang berperan didalam patogenesis terjadinya refluks pada usia tua meliputi : kegagalan sawar antirefluks, kelainan bersihan esofagus, produksi saliva yang berkurang, perubahan resistensi esofagus, pengosongan lambung yang lama. Spingter esofagus bagian bawah
menyebabkan terjadinya refluks asam. Penyebab tersering dari episode refluks adalah relaksasi Lower Eshopageal Sphincter (LES) yang sementara, sehingga menyebabkan penurunan tekanan LES. Inkompetensi LES sering terjadi pada usia tua. Banyaknya obat-obatan yang dikomsumsi oleh usia tua juga dapat menurunkan LES, seperti obat-obat hipertensi, obat-obat-obat-obat penyakit jantung dan paru (kalsium nitrat, benzodiajepin, antikolinergik, antidepresan). Selain itu adanya hernia hiatus juga dapat menyebabkan gangguan fungsi dari LES dan bersihan refluks asam dari esofagus distal. Frekuensi hernia hiatus meninggi seiring dengan bertambahnya usia. Bersihan asam pada esofagus mengalami gangguan pada usia tua sehubungan dengan gangguan yang terjadi pada motilitas esofagus dan produksi saliva. Pada usia tua terdapat penurunan bermakna dari amplitudo kontraksi peristaltik esofagus dan peningkatan frekuensi terjadinya kontraksi nonpropulsif yang berulang jika dibandingkan pada usia muda (Chait, 2010).
Selain itu penurunan produksi saliva menurun seiring dengan bertambahnya usia, sehingga respon bikarbonat saliva terhadap perfusi asam diesofagus akan berkurang secara bermakna. Penyakit yang dapat menganggu motolitas esofagus seperti parkinson, DM, penyakit serebrovaskular meningkat seiring dengan pertambahan usia. Peranan pengosongan lambung yang lama pada usia masih belum jelas, namun beberapa pengobatan yang berperan terhadap pengosongan lambung yang lama lebih sering dikomsumsi oleh usia tua yang dapat merusak mukosa esofagus secara langsung seperti pada NSAIDs, tablet kalium dan golongan bisphoponats. Sekresi asam lambung tidak berkurang walaupun usia bertambah, akan tetapi berkurangnya sensasi pada usia tua karena trauma asam lebih tinggi tanpa adanya gejala nyeri yang menyebabkan penderita datang untuk kontrol (Chait, 2008).
Pada penelitian ini, didapatkan nilai BMI yang terbanyak pada subjek dengan berat badan overweight (BMI 25,0-29,9) sebesar 40% pada kelompok LPR dan dijumpai berat badan normal (BMI 18,5-24,9) sebesar
80% pada kelompok non-LPR. Hasil penelitian ini sejalan dengan hasil penelitian Febriyanti (2014) di Medan mendapatkan nilai BMI pada kelompok overweight sebanyak 52,5%, Wassener (2011) dari Amerika mendapatkan nilai BMI rata-rata 23-39 kg/m2. Tingginya nilai BMI pada penderita LPR dinyatakan pada penelitian Carau (2004) yang menyebutkan bahwa gejala refluks dengan intensitas tinggi pada populasi di negara Barat diduga disebabkan karena faktor diet dan meningkatnya obesitas. Hampel (2005) menyatakan bahwa peningkatan tekanan intra abdominal dan intra gastric pada penderita obesitas menyebabkan penurunan tonus dari Upper Eshopageal Sphinter sehingga menjadi salah satu faktor risiko terjadinya LPR. Penatalaksanaan LPR pada obesitas yaitu dengan penurunan berat badan, farmakoterapi dan jika diperlukan terapi dengan prosedur pembedahan (Carau, 2004; Hampel, 2005; Wassener, 2011; Febriyanti, 2014).
5.2 Proporsi Penderita Refluks Laringofaring Berdasarkan Keluhan Utama dan Gejala yang Paling Sering Ditemukan pada Penderita LPR dan Non –LPR
Pada penelitian ini diperoleh keluhan utama dan gejala yang paling sering dialami penderita LPR secara umum adalah rasa mengganjal di tenggorok masing-masing sebesar 30% dan 100%. Namun didapatkan pula rasa mengganjal ditenggorok sebagai keluhan utama dan gejala yang paling sering dialami oleh penderita non-LPR masing-masing sebesar 35% dan 85%. Hasil ini sesuai dengan penelitian Masaany (2011) di Malaysia, Andriani (2011) di Makasar, Febriyanti (2014) di RSUP H. Adam Malik Medan dan Ali (2016) di Mesir, yang menjumpai keluhan yang terbanyak rasa mengganjal ditenggorok masing-masing: 40,43%; 96,08%; 50% dan 38,5%. Pada penderita LPR diperkirakan paparan pepsin lebih merusak mukosa dari pada asam, ini menyebabkan mucociliary clearence terganggu yang menyebabkan stasis mukus sehingga terjadinya iritasi
ditenggorok. Individu yang mengalami rasa mengganjal ditenggorokan 2/3 diantaranya disebabkan oleh refluks. Sebagian besar penderita yang mengalami rasa mengganjal ditenggorokan yang disebabkan karena refluks mengalami perbaikan dengan pemberian terapi anti refluks. Oleh karena itu, dapat disimpulkan bahwa keluhan dan gejala rasa mengganjal ditenggorok yang banyak didapatkan pada penelitian ini dapat terjadi pada semua kelompok baik penderita LPR dan non-LPR (Masaany, 2011; Andriani, 2011; Tarafder, 2012; Febriyanti, 2014; Ali, 2016).
Berbeda dengan peneliti lainnya menyatakan bahwa keluhan utama yang dialami pada penderita LPR antara lain dari Wassener (2011) di Amerika keluhan yang terbanyak suara serak sekitar 80%, Koufman (2011) dan Yanti (2012) menyatakan keluhan utama yang terbanyak yaitu throat clearing (mendehem) masing-masing 50% dan Spyridoulias (2015) menyatakan bahwa keluhan utama yang terbanyak pada penderita LPR adalah batuk 12% (Koufman, 2011; Wassener, 2011; Yanti, 2012; Sprydoulias, 2015).
Pada penelitian ini ditemukan gejala batuk setelah makan dan batuk yang menganggu dijumpai masing-masing 90% dan 85%. Penelitian ini sesuai dengan penelitian Koufman (1991) di Amerika, dan Ali (2016) di Mesir, masing-masing menemukan gejala batuk yaitu 97% dan 55,2%, adanya refluks dari lambung yang merangsang refleks batuk oleh microaspiration langsung mengiritasi saluran nafas atas dengan adanya refleks vagal. Batuk juga menyebabkan peningkatan tekanan intraabdominal dan penurunan fungsional tekanan sfingter esofagus sehingga memicu terjadinya refluks. Selain itu kegagalan dari Upper eshopageal Sphincter (UES) menjadi faktor risiko meningkatnya refluks kelaring dan faring yang menyebabkan kerusakan langsung pada mukosa laring sehingga terjadi stasis lendir dan menimbulkan batuk (Koufman,1991; Smith, 2013; Ali, 2016).
Gejala yang sering ditemukan salah satunya mendehem (chronic throat clearing) pada penelitian ini yaitu sebanyak 90% dan mukus
berlebih (Post nasal Drip) ditemukan sebanyak 85%. Terdapat dua gejala utama pada LPR yaitu mukus berlebih dan mendehem (chronic throat clearing). Kelebihan dari saliva dapat menyebabkan rasa penuh pada daerah faring, hal ini dapat merangsang seseorang untuk mendehem. Proses mendehem yang terus menerus akan menyebabkan edema hipofaring, hal ini menjadi penyebab bertambahnya sekret ditenggorakan, yang pada akhirnya menjadikan seseorang kembali berdehem. Keberhasilan pengobatan LPR ditandai dengan berkurangnya mendehem dan akumulasi dari mukus yang berlebih. Modifikasi gaya hidup penting untuk mengurangi keinginan untuk berdehem (Belafsky, 2007).
Pada penelitian ini, dijumpai gejala heartburn, rasa nyeri didada, gangguan pencernaan dan regurgitasi asam pada penderita LPR sebanyak 90%. Hal ini sesuai dengan penelitian Lin (2009) di Taiwan, Zucato (2012) di Brazil dan Ali (2016) di Mesir menemukan gejala heartburn masing-masing sebanyak 62,9%; 74,3% dan 92,5%. Heartburn atau pirosis merupakan sensasi rasa terbakar yang menjalar dari manubrium sternum ketenggorok. Terjadinya heartburn apabila zat-zat refluks seperti asam dan pepsin tertahan di esofagus dalam waktu yang cukup lama dan menyebabkan esofagitis. Dimana esofagus tidak sesensitif tenggorok terhadap iritasi dari zat-zat refluks, sehingga terkadang timbul gejala heartburn pada LPR (Lin, 2009; Zucato, 2012; Tarafder, 2012; Ali, 2016).
Gejala suara serak yang dijumpai pada penderita LPR dari penelitian ini adalah 85%, hal ini sesuai dengan penelitian Zucato (2012) di Brazil dan spyridoulias (2015) di Inggris menemukan gejala suara serak masing-masing 68,6% dan 92%. Sedikit berbeda dengan penelitian Ali (2016) di Mesir menemukan prevalensi suara serak sebesar 9,1%. Timbulnya suara serak disebabkan karena iritasi mukosa plika vokalis yang disebabkan oleh asam lambung tidak hanya menyebabkan heartburn dan rasa mengganjal ditenggorok, tetapi juga mengganggu fonasi karena edema
faktor yang menganggu dalam gerakan ini akan menghasilkan gangguan suara (Zucato, 2012).
Pada penelitian ini dijumpai gejala sukar bernafas/chocking sebanyak 75%, penelitian ini sesuai dengan Spyridoulias (2015) di Inggris dan Zucato (2012) di Brazil menemukan gejala sukar bernafas masing-masing sebanyak 84% dan 51,4%. Faktor predisposisi dari refluks pada penderita dengan gejala sukar bernafas disebabkan karena lemahnya barier Lower Eshopageal Sphincter sehingga tekanan negatif dilaring meninggi dan terdapatnya disregulasi anatomic dengan refleks vagal yang meninggi, sementara LES relaksasi (TLESRs) dikarenakan oleh obstruksi jalan nafas dan menurunnya tekanan LES yang diakibatkan oleh pengobatan asma seperti β2- adrenergic agonists. Faktor yang mempengaruhi timbulnya sukar bernafas pada penderita LPR antara lain adanya refleks vagal esophago-bronchial, refleks neuronal lokal dan microaspiration yang menyebabkan peningkatan tekanan reaktif bronkial dan bronkokonstriksi (Zucato, 2011; Denbinski, 2013; Spyridoulias, 2015).
Pada penelitian ini dijumpai gejala sukar menelan sebanyak 75%, penelitian ini sesuai dengan penelitian Spyridoulias (2015) di Inggris dan Zucato (2012) di Brazil menemukan gejala sukar menelan masing-masing sebanyak 64% dan dan 28,6%. Hal ini disebabkan adanya gangguan motilitas intermiten yang diinduksi oleh asam yang berkaitan dengan inflamasi esofagus ringan sampai sedang, kemudian adanyan persepsi sensori abnormal pada esofagus yang menyebabkan terjadinya dyspagia (Zucato, 2011; Richter, 2013; Spyridoulias, 2015).
5.3 Proporsi Penderita Refluks Laringofaring Berdasarkan Kelainan laring pada pemeriksaan Endoskopi Penderita LPR dan Non –LPR Kelainan anatomis laring yang terbanyak dijumpai pada penderita LPR maupun non LPR yaitu ventrikularis obliterasi masing-masing sebesar 80% dan 65%. Berdasarkan uji statistik tidak didapatkan hubungan yang
bermakna antara LPR dan non-LPR dengan ventrikularis obliterasi (p=0,577). Pada peneltian yang dilakukan oleh beberapa peneliti antara lain Febriyanti (2014), Belafsky (2002) dan Altman (2009) menemukan kelainan laring yang paling banyak dijumpai adalah ventrikular obliterasi dari penderita LPR. masing-masing sebesar 97,5%, 80% dan 80%. Pembengkakan dari plika vokalis dan plika ventikularis yang diakibatkan oleh peningkatan produksi asam menyebabkan ruangan ini menjadi hilang dan sulit divisualisasi, dimana ventrikular obliterasi parsial ditandai dengan rongganya berkurang, sehingga tepi pita suara sulit dibedakan. Sedangkan ventrikular obliterasi komplit ditandai dengan menyatunya kedua pita suara, sehingga tidak ada ruang yang memisahkan (Belafsky, 2002; Altman, 2009; Febriyanti, 2014).
Sebaliknya penelitian Andriani (2011), dari FK-UNHAS di Makasar menemukan kelainan laring yang paling banyak adalah eritema/hiperemis laring 100%, sedangkan Spyridoulias (2015), di Inggris kelainan laring yang sering dijumpai adalah edema pita suara sebanyak 63%, edema pita suara dinilai melalui tingkatannya, gradasi ringan (nilai 1) bila pembengkakan ringan dan jika pembengkakan nyata dan berat dinilai dengan gradasi 2 dan 3 serta gradasi 4 jika ditemukan degenerasi polipoid pita suara, pada penelitian ini gambaran edema pita suara dijumpai 75,5% dari penderita LPR (Altman,2009; Andriani, 2011; Sprydoulias, 2015). Pada penelitian ini ditemukan kelainan laring yaitu hipertrofi laring posterior pada penderita LPR sebanyak 65%, sedangkan Belafsky (2001) menemukan keadaan patologis laring tersebut sebanyak 85%. Hipertrofi komissura posterior ditandai dengan gradasi ringan (nilai 1) jika komissura posterior terlihat seperti “kumis”, nilai 2 (gradasi sedang) jika komisura posterior bengkak sehingga seperti membentuk garis lurus pada belakang laring. Gradasi berat (nilai 3) jika terlihat penonjolan laring posterior kearah jalan nafas dan gradasi sangat berat apabila terlihat ada obliterasi ke arah jalan nafas, dan bentuk pita suara sudah tidak halus atau polypoid
degeneration maka skor penilaian menjadi 4 (Belafsky,2001; Altman, 2009).
Gambaran laring pada pemeriksaan laringoskopi yang spesifik untuk refluks laringofaring berupa edema dan eritema laring, dinding medial aritenoid, dan pita suara. Pada penelitian ini ditemukan 70% penderita dengan eritema laring pada kelompok LPR serta 15% pada kelompok kontrol. Berdasarkan hasil uji chi-square diperoleh nilai p = 0,008 < 0,05 yang berarti terdapat hubungan yang signifikan. Belafsky (2001) menyatakan bahwa eritema/hiperemis laring bukan merupakan tanda patognomonis refluks laringofaring tetapi >50% penderita refluks laringofaring terdapat eritema/hiperemis. Beberapa faktor yang menjadi penyulit untuk penilaian eritema/hiperemis pada refluks laringofaring disebabkan oleh karena jenis endoskopi dan sumber cahaya yang digunakan (Belafsky, 2001; Yanti, 2012).
Kelainan laring berupa gambaran edema subglotik pada penelitian ini ditemukan 65% dari seluruh subjek penelitian dikelompok LPR, sedangkan pada penelitian Belafsky (2002) seperti yang dikutip oleh Anderson (2009) menjumpai 70% dari penderita LPR dijumpai adanya pseudosulkus/edema subglotik. Hal ini disebabkan karena adanya edema subglotik bilateral yang berjalan dari komisura anterior sampai ke bagian posterior dari laring. Terdapatnya gambaran pseudosulkus pada pemeriksaan laring menunjukkan diagnosis LPR (Anderson, 2009).
Terdapatnya mukus diendolaring pada bagian pita suara maupun ditempat lainnya diendolaring diartikan sebagai LPR, pada penelitan ini ditemukan mukus kental endolaring sebanyak 5%, hal ini sesuai dengan penelitian Wang (2010) menjumpai mukus endolaring sebanyak 2% (Belafsky, 2002; Wang, 2010).
5.4 Perbedaan rerata kadar pepsin dalam saliva pada penderita LPR dan kelompok non-LPR berdasarkan nilai RSI dan RFS
Keberadaan pepsin pada saliva merupakan variabel utama pada penelitian ini. Adanya pepsin menunjukkan bahwa terdapat refluks asam lambung ke saluran napas atas karena pepsin tidak dihasilkan oleh sel manapun di tubuh kecuali oleh sel parietal lambung. Pepsin berperan penting menjadi penyebab kerusakan laring dikarenakan molekul pepsin besar. Selain itu tingkat keasaman juga mempengaruhi dimana pH 0-4 yang paling berbahaya. Episode refluks asam yang lemah (pH 4-7) tidak dideteksi pada cut off limit pH 4 pada monitoring pH 24 jam, mungkin melewati esofagus tanpa gejala dan tanda klinis tapi dapat mengiritasi mukosa laring yang sensitif. Epitel respiratori bersilia yang terdapat di laring lebih sensitif terhadap asam, pepsin yang teraktivasi dan garam empedu dari pada mukosa esofagus. Sehingga laring lebih sensitif sekitar 100 kali terhadap kerusakan oleh pepsin dibandingkan dengan esofagus dan tiga kali episode refluks per minggu sudah mampu menyebabkan kerusakan pada laring yang signifikan (Knight, 2005; Belafsky, 2007; Andersson, 2009).
Pada penelitian ini menunjukkan kadar pepsin yang tinggi pada kelompok LPR dibandingkan dengan kelompok kontrol dengan adanya perbedaan yang bermakna (p<0,05) pada rerata kadar pepsin kelompok LPR dan Non LPR diperoleh nilai p= 0,024.
Penelitian Wang (2010) menemukan total skor RSI dan RFS lebih tinggi pada kelompok dengan pepsin positif dibanding pepsin negatif. Spyridoulias (2015) di Amerika menjelaskan bahwa prevalensi pepsin yang diambil dari saliva secara statistik meningkat pada penderita LPR, pada penelitian ini dijumpai pepsin pada kelompok kontrol, ini menunjukkan bahwa adanya hubungan refluks fisiologik pada saluran nafas atas (Wang, 2010; Spyridoulias, 2015).
sewaktu pengambilan sampel dari saliva tidak bertepatan dengan terjadinya refluks serta pepsin dapat menimbulkan kerusakan mukosa walaupun kadarnya sedikit. Penelitian Andriani (2011) di Makasar menyatakan beberapa keadaan dapat mengakibatkan pepsin tidak terdeteksi pada saliva penderita LPR, seperti cara pengambilan dan penyimpanan saliva yang salah dapat mengakibatkan kerusakan saliva, waktu pengumpulan saliva yang terlalu lama dapat mengakibatkan pepsin kembali masuk ke esofagus akibat proses menelan, faktor pH saliva yang berfungsi sebagai buffer untuk mempertahankan pH alkali pada rongga mulut juga dapat mengakibatkan kerusakan pada pepsin sebab pepsin mengalami denaturasi pada pH >6,5 (Andriani, 2011).
Spyridoulias (2015), menyatakan bahwa 4 dari 5 pasien dengan kadar pepsin rendah pada penderita LPR kemungkinan karena sensitivitas saliva dari pepsin rendah sewaktu timbul refluks. Selain itu faktor ras, waktu pengambilan saliva, jenis makanan yang dikonsumsi sebelum pengambilan saliva dan jenis ELISA kit yang digunakan juga dapat mengakibatkan perbedaan tersebut. Pada penelitian ini dilakukan pemeriksaan pepsin dari saliva dengan metode ELISA, dimana sensitifitas dan spesifitas dari pepsin ELISA tergantung dari kekuatan dan spesifitas antibodi (Andriani, 2014; Spyridoulias, 2015).
Beratnya refluks yang digambarkan dari RFS berhubungan dengan kadar pepsin dari saliva, dimana tingginya nilai RFS pada penderita LPR berhubungan dengan tingginya nilai pepsin. Wassener (2011) menyatakan bahwa kadar pepsin terdeteksi di saluran nafas baik melalui biopsi maupun dari sputum atau saliva dan deteksi dari pepsin merupakan diagnosis yang akurat pada penderita dengan LPR (Wassener, 2001; Spyridoulias, 2015).
Sampai saat ini penilaian gejala klinis (RSI) serta pemeriksaan laring (RFS) digunakan sebagai modalitas untuk mendiagnosis penyakit refluks laringofaring oleh para ahli THT, tetapi penilaian Reflux Finding Score (RFS) dengan menggunakan alat nasofaringolaringoskop serat optik
lentur, ini merupakan permasalahan karena tidak semua sentra mempunyai alat ini. Selanjutnya pemeriksaan ambulatory 24 hour double-probe (pharyngeal and esophageal) pH monitoring dianggap sebagai gold standard untuk diagnosis LPR, namun pemeriksaan ini masih jauh dari kriteria ideal oleh karena sensitivitasnya dilaporkan hanya 50% sampai 80% dan sekitar 12% dari pasien THT tidak dapat mentoleransi prosedur iniserta pemeriksaan pH ini sangat mahal dan terbatas (Andriani, 2011). Penelitian Samuel (2010) menyatakan bahwa keuntungan dari pemeriksaan dengan pepsin selain mudah pengambilan sampelnya seperti dari saliva ataupun dari sputum, pemeriksaannya juga bisa dilakukan pada anak-anak dan penderita dengan gangguan neurologi (Knight, 2005, Samuel, 2010).
Pemeriksaan pepsin untuk LPR merupakan pemeriksaan dengan sensitivitas 100% dan spesifisitas 89%, tetapi pepsin mudah mengalami kerusakan dan pemeriksaannya masih terbatas pada sarana laboratorium tertentu serta biaya pemeriksaan yang mahal sehingga masih sulit diaplikasikan di semua daerah selain di daerah yang maju dan lengkap sarana kesehatannya (Andriani, 2011).
Temuan-temuan pada penelitian ini menginvestigasi kegunaan pepsin secara potensial sebagai marker diagnosis untuk LPR, dan menunjukkan bahwa kadar pepsin pada saliva yang dikombinasi dengan gejala klinik RSI dan RFS membuktikan sebagai diagnostik yang signifikan untuk indikator LPR sehingga analisa pepsin dalam saliva dapat digunakan sebagai diagnostik untuk LPR dengan menggunakan metode ELISA.
BAB VI
KESIMPULAN DAN SARAN
6.1 Kesimpulan
1. Terdapat perbedaan yang bermakna kadar pepsin dalam saliva pada penderita LPR dan non-LPR.
2. Penelitian ini mendapatkan jenis kelamin yang terbanyak adalah perempuan pada LPR dan non-LPR masing-masing (65% dan 60%). Kelompok umur yang terbanyak adalah di kelompok usia produktif baik pada LPR maupun non-LPR masing-masing (45% dan 55%). Nilai BMI yang terbanyak pada LPR adalah overweight, sedangkan pada non-LPR nilai BMI yang terbanyak adalah normal. Tidak terdapat perbedaan yang bermakna antara jenis kelamin, umur terhadap LPR, namun ditemukan adanya hubungan yang signifikan antara BMI dengan kejadian LPR.
3. Keluhan utama yang paling banyak dijumpai baik pada LPR maupun non-LPR adalah rasa mengganjal ditenggorok masing-masing (30% dan 35%), ini menunjukkan bahwa keluhan rasa mengganjal di tenggorok bukan merupakan tanda khas LPR.
4. Pada penelitian ini di dapatkan gejala-gejala yang sering dialami pada LPR yang terbanyak adalah rasa mengganjal di tenggorok (100%), throat clearing serta Heartburn masing-masing (90%), sedangkan pada non-LPR gejala yang terbanyak adalah rasa mengganjal di tenggorok (85%), diikuti dengan batuk yang menganggu (70%) dan Heartburn (60%), ini memperlihatkan bahwa gejala-gejala tersebut dapat terjadi pada LPR maupun non-LPR.
5. Penelitian ini mendapatkan kelainan laring yang paling banyak ditemukan adalah ventrikular obliterasi baik pada LPR maupun non-LPR masing-masing (80% dan 65%), sedangkan pada kelainan
laring lainnya yaitu eritema/ hiperemia laring ditemukan pada LPR (70%) dan non-LPR (15%), ini memperlihatkan bahwa ventrikular obliterasi bukan tanda khas dari LPR, namun kelainan laring yaitu eritema/hiperemia laring menunjukkan sebagai tanda yang khas pada LPR.
6.2. Saran
Diperlukan penelitian lanjutan untuk mengetahui nilai “cut-off” kadar pepsin dalam penentuan diagnosis LPR dengan uji diagnostik untuk mengetahui sensitivitas dan spesifisitasnya.