FUNGSI DIASTOLIK DAN
IMPLIKASI KLINISNYA
OLEH :
ANGGIA CHAIRUDDIN LUBIS
DEPARTEMEN KARDIOLOGI DAN KEDOKTERAN VASKULER
FAKULTAS KEDOKTERAN USU / RSUP H. ADAM MALIK MEDAN
2008
Fungsi Diastolik dan Implikasi Klinisnya
Refarat Basic
Dr. Anggia Chairuddin Lubis
Diastolik didefinisikan sebagai periode yang dimulai pada saat akhir ejeksi ventrikel (pada saat penutupan katup-katup semilunar) hingga menutupnya katup-katup atrioventrikuler, yang secara sederhana diastolik sering diartikan sebagai pengisian dari ventrikel. Fungsi diastolik dikatakan normal bila ventrikel mampu terisi tanpa disertai peningkatan abnormal dari tekanan diastolik. Secara tradisional penilaian performa jantung hanya menitik beratkan pada fungsi sistolik, dan fungsi diastolik hanya dianggap sebagai perhatian kedua. Bagaimanapun dalam perkembangannya, fungsi diastolik ternyata juga berperan penting dalam hal morbiditas dan mortalitas. 1-10
Fungsi Diastolik dipengaruhi oleh beberapa faktor, seperti ruang-ruang jantung, myokard, perikard, serta faktor lain yang tak kalah pentingnya adalah denyut jantung, yang akan menentukan berapa lama waktu yang tersedia untuk pengisian dari ventrikel.
Faktor lain yang juga turut berperan adalah tekanan atrioventrikuler, di mana peningkatan laju relaksasi mampu mempertahankan tekanan atrium pada batas normal. Hingga saat ini, tehnik-tehnik non-invasif terus dikembangkan untuk dapat mendiagnosa disfungsi diastolik sedini mungkin dan mengembangkan terapi yang potensial pada disfungsi diastolik. 1,2, 11-18
Siklus Jantung
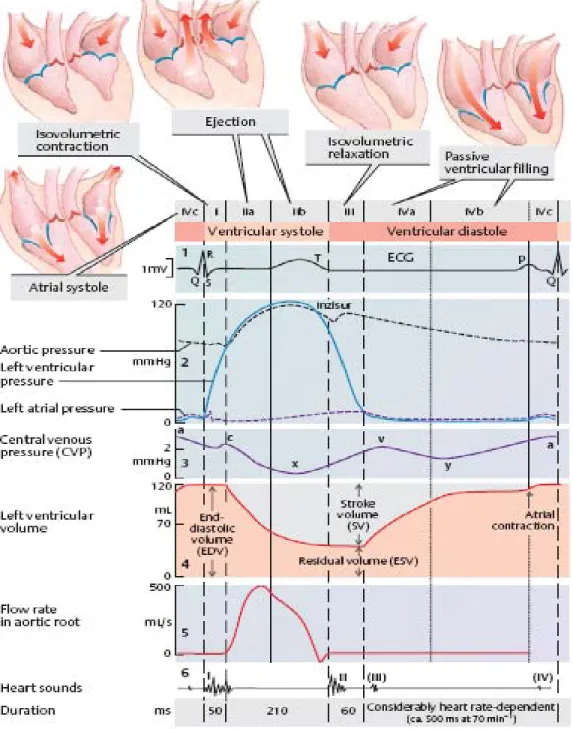
Siklus Jantung secara lengkap dipopulerkan oleh Lewis pada 1920, tetapi sebenarnya pertama kali diperkenalkan oleh Wiggers pada 1915, yang berhasil menyediakan runtutan waktu dan kejadian dalam satu siklus jantung. Tiga kejadian mendasar yang terjadi dalam satu siklus jantung adalah (1) Kontraksi Ventrikel Kiri, (2) Relaksasi Ventrikel Kiri dan (3) Pengisian Ventrikel Kiri. Fase sistolik ditandai dengan peningkatan tekanan ventrikel kiri di atas atrium, ataupun penutupan katup mitral dan diakhiri pada saat tekanan ventrikel kiri mulai menurun. Selanjutnya ventrikel kiri mengalami relaksasi, seiring ion
Calcium ditarik ke dalam sarcoplasma reticulum. Periode relaksasi ventrikel kiri dan pengisian ventrikel kiri inilah yang disebut sebagai fase diastolik. Selain itu didapati juga pendapat minoritas lainnya yang diajukan oleh Brutsaert dkk. yang menyatakan diastolik dimulai lebih telat lagi, yaitu hanya setelah proses kontraksi dan relaksasi ventrikel terlewati. 9
Diagram 1. Siklus Lewis atau Wiggers
Diastolik sendiri secara hemodinamik terbagi lagi dalam 4 fase, yaitu:
1) Relaksasi Isovolumik 2) Pengisian dini ventrikel kiri 3) Diastasis
4) Pengisian Kontraksi Atrium
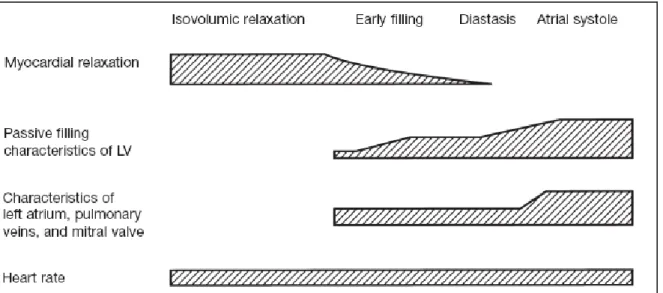
Seperti yang terlihat pada diagram 2, beberapa faktor turut memberikan andil sesuai dengan peran dan interaksinya dalam fase diastolik yang berbeda. Fase relaksasi
isovolumik dimulai pada saat penutupan katup aorta, dan terus berlanjut hingga tekanan ventrikel kiri menurun di bawah tekanan atrium kiri. Fase relaksasi ini merupakan proses aktif yang sangat membutuhkan tenaga. Fase pengisian dini ventrikel kiri dimulai pada saat katup mitral membuka hingga tekanan pada ventrikel kiri menyamai atau melebihi tekanan pada atrium kiri. Jika waktu pengisian diastolik cukup lama, maka akan didapati fase diastasis pada saat tekanan di ventrikel kiri dan atrium kiri hampir sama dan sedikit tambahan pengisian ventrikel kiri akan muncul. Hingga kontraksi dari atrium akan menstabilkan perbedaan tekanan trans-mitral yang akan menberikan tambahan darah lagi dari atrium ke ventrikel kiri pada ujung fase diastolik.19-22
Gambar 2. Faktor yang berperan dalam diastolic ventrikel kiri, dan hubungannya dengan fase‐fase diastolik.
Secara mendasar fungsi diastolik bergantung pada dua proses, 1) Proses aktif, relaksasi dari ventrikel dan 2) Proses pasif, atau kekakuan dari ventrikel. Komponen pertama, yaitu komponen aktif diastolik biasanya ditandai dengan konstanta waktu dari relaksasi (tau / τ, dengan satuan milisekon), yang dipengaruhi oleh penyesuaian kurva
monoexponential terhadap kurva tekanan ventrikel pada fase isovolumik. Konstanta τ ditentukan dengan rumus
τ = - 1 / α
α adalah penurunan hubungan tekanan-waktu, dengan nilai normal τ = 48 milidetik, dan interval 30 hingga 60 milidetik. Nilai τ yang lebih rendah menggambarkan masa relaksasi yang lebih singkat. Proses relaksasi dapat dinyatakan lengkap pada saat 3.5 kali dari konstanta τ setelah katup aorta menutup. 9, 19, 22,23
Gambar 3. Perhitungan konstanta waktu dari relaksasi ventrikel (tau, τ). Sumbu y menggambarkan tekanan ventrikel kiri, dan sumbu x menggambarkan waktu.
Ketika jembatan silang actin-myosin yang terbentuk sudah maksimal, maka selanjutnya faktor-faktor mekanis akan lebih berperan dalam proses pasif diastolik.
Beberapa faktor yang memberi andil dalam proses pasif diastolik, seperti massa myokard, matriks ekstraselular serta geometri ruang-ruang jantung, perfusi koroner, jaringan kolagen, tekanan perikard, tekanan intra thorakal, volume intra vascular, dan lainnya.
Kekenyalan myokard ditunjukkan oleh jaringan elastis myocardium yang dipengaruhi oleh interstitial jantung dan komposisi struktural myosit sendiri. Peningkatan sedikit saja volume intraperikard, akan memicu peningkatan tekanan diastolik dalam ruang jantung.
Peningkatan volume jantung, hingga melebihi batas elastisitas jaringan perikard akan meningkatkan tekanan pada seluruh ruang jantung, sementara peningkatan akut pada
salah satu sisi ruang jantung (kiri atau kanan) juga akan mempengaruhi pengisian pada sisi jantung lainnya dengan meningkatkan tekanan diastolik. 9,19,22
Secara bersamaan, faktor-fator ini akan berperan dalam hubungan tekanan – volume pada akhir diastolik (end-diastolic pressure-volume relationship). Pergeseran dan perubahan bentuk kurva hubungan tekanan – volume memiliki makna yang beragam.
Karena hubungan tekanan – volume ventrikel kiri juga dipengaruhi oleh faktor dari luar, setiap peningkatan volume akan diikuti dengan peningkatan tekanan pada ventrikel. Jika kurva tekanan – volume tidak mengalami perubahan, pergeseran ke arah kiri mengindikasikan adaya penurunan tahanan ruang jantung, sementara pergeseran ke kanan mengindikasikan peningkatan tahanan ruang jatung.
Gambar 4. Kurva hubungan volume dan tekanan. Pergeseran kurva ke kiri menunjukkan ruang jantung yang lebih kaku, sementara pergeseran ke kanan menunjukkan ruang jantung yang fleksibel.
Tekanan Pengisian Diastolik Ventrikel Kiri
Hubungan antara tekanan atrium kiri dan ventrikel kiri pada diastolik, atau yang disebut dengan perbedaan tekanan trans mitral, akan menentukan arus darah yang melalui mitral serta pengisian ventrikel kiri. Tekanan ventrikel kiri pada akhir diastolik (Left Ventricular End Diastolic Pressure) berperan dalam meregang myokard, dan melalui mekanisme Frank-Starling akan mempertahankan isi sekuncup dari ventrikel kiri. Laju relaksasi
ventrikel kiri yang lebih lambat akan menurunkan perbedaan tekanan pada awal diastolik, sementara tekanan atrium kiri yang lebih tinggi akan meningkatkannya. 24-25
Ketika tekanan ventrikel kiri pada akhir diastolik dibutuhkan untuk meningkat dalam rangka pengisian ventrikel yang sudah terganggu, ada dua kemungkinan yang dapat terjadi. Ketika penyakit masih dini, kontraksi dari atrium yang hipertrofi akan meningkatkan tekanan atrium kiri yang terganggu hingga tekanan pada atrium kiri tetap terjaga normal. Sementara pada kemampuan ventrikel kiri yang sudah menurun lebih lanjut dengan tekanan atrium kiri yang sudah meningkat, kongesti pulmonal sering kali dijumpai peningkatan tekanan awal diastolik secara cepat.19
Peran Calcium Ion dalam Kontraksi – Relaksasi
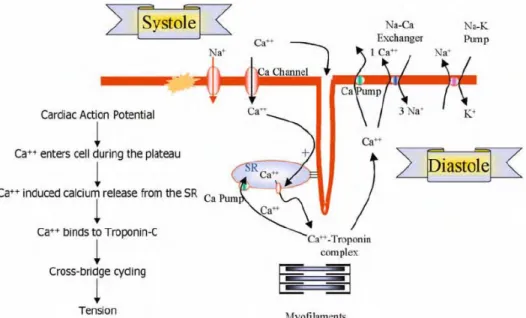
Peran Calcium dalam mengatur kontrasi maupun relaksasi dalam siklus jantung sangat penting. Hipotesa yang paling lazim digunakan adalah peranan calcium yang akan memicu pelepasan calcium dari sarcoplasma reticulum (SR). Jumlah ion calcium yang keluar dan masuk myosit jantung pada setiap siklusnya relatif sedikit, tetapi jumlah yang jauh lebih besar akan dijumpai keluar dan masuk SR. Pada setiap gelombang depolarisasi melewati tubulus T akan membuka channel Calcium type-L yang terletak di dekat SR, dan kumpulannya disebut dengan reseptor ryanodine. Karenanya setiap depolarisasi akan melepas ion calcium dalam jumlah besar ke myosit jantung. Ion calcium masuk ke dalam SR melalui aktifitas pompa calcium yang disebut dengan SERCA (SR Ca2+). Proses ini akan meningkatkan ion calcium dalam cytosol hingga 10 kali lipat, hal ini akan meningkatkan interaksi antara ion calcium dan troponin C dan memicu proses kontraksi.9
Proses relaksasi ventrikel kiri bergantung pada dua proses biologis, yaitu pompa Calcium seluler dan interaksi actin-myosin. Kontraksi pada jantung mamalia muncul karena depolarisasi sel sebagai hasil dari pelepasan secara pasif ion Calcium yang berlanjut ke aktivasi kaskade ion Calcium / troponin / actin / myosin. Sementara kebalikannya, pengambilan kembali ion Calcium ke dalam SR pada proses relaksasi merupakan proses aktif yang bergantung kepada energy (ATP) dan tenaga dari pompa SERCA. Pompa SERCA berperan membantu laju relaksasi ventrikel kiri, dan memiliki system pengaturan endogen, phospholamban. Phospholamban sendiri distimulasi oleh proses fosforilasi oleh cAMP yang bergantung dengan protein kinase.
Disfungsi dari pompa SERCA sendiri akan mengakibatkan penurunan laju pengikatan kembali ion Calcium, sehingga menghambat relaksasi ventrikel kiri, ataupun mengakibatkan jembatan silang yang terbentuk tidak sempurna dan meningkatkan kekakuan dari ruang jantung. Berbagai mekanisme berbeda lainnya juga dapat menunda proses deaktifasi. Hipertensi, stenosis aorta, disfungsi endothel, iskemia atau obat-obatan inotropik negatif dapat memperlambat, mengganggu ataupun menurunkan laju pengisian elastik dan waktu untuk pengisian ventrikel. (Mayo) Gangguan relaksasi merupakan proses awal yang terjadi pada angina pectoris. Penjelasan metaboliknya adalah gangguan pembentukan energi, di mana menekan kebutuhan ATP pada pengikatan calcium oleh SR pada awal diastolik dan selanjutnya mengakibatkan penundaan kembalinya ion calcium ke nilai normal pada saat diastolik. Kondisi Hipotiroid akan memperpanjang relaksasi, yang juga akan ditandai dengan penundaan kembalinya peningkatan calcium pada saat sistolik. Sementara pada kebanyakan penderita penyakit jantung koroner memiliki berbagai variasi gangguan diastolik. Secara teori, berbagai macam kelainan relaksasi sangat potensial untuk kembali normal, karena proses relaksasi yang sangat bergantung dengan pola pergerakan ion calcium. 9,10
Gambar 5. Eksitasi – kontraksi myosit jantung
Hubungan dengan proses Penuaan dan olah raga
Meski banyak faktor telah berhasil dihubungkan dengan fungsi diastolik, relaksasi ventrikel kiri dan tahanan dari ruang-ruang jantung merupakan faktor utama yang,
menentukan perbedaan tekanan trans-mitral dan pengisian ventrikel kiri. Olah raga akan meningkatkan denyut jantung, darah balik ke jantung, isi sekuncup dan tekanan sistolik.
Relaksasi ventrikel kiri menjadi lebih singkat dan interval PR pada EKG memendek.
Proses ini akan mengurangi pengisian ventrikel kiri seiring dengan denyut jantung yang semakin kencang.
Pada individu muda relaksasi ventrikel kiri terjadi cukup cepat, dengan 70-90 % pengisian ventrikel kiri muncul pada awal diastolik. Proses penuaan, proses relaksasi ventrikel kiri akan diperlambat seiring dengan peningkatan tekanan darah sistolik dan massa ventrikel kiri, di mana volume pengisian darah pada saat kontraksi atrial meningkat hingga 30-40 % pada usia sekitar 65 tahun. 26
Peranan Echocardiografi pada Fungsi Diastolik
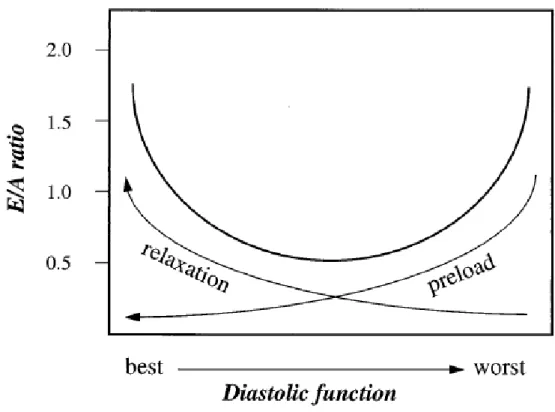
Kitabatake dkk. pada 1982 untuk pertama kali memperkenalkan pulsed-wave Doppler untuk mengukur laju kecepatan trans mitral dan memperkirakan pengisian diastolik pada ventrikel kiri, sebelum semakin dikembangkan oleh Aplleton dkk. pada 1988. Dalam perkembangannya tehnik pemeriksaan ini terus berkembang dan menjadi modalitas utama dalam penilaian fungsi diastolik ventrikel kiri. Melalui pemeriksaan Doppler echocardiografi, laju kecepatan trans mitral dan vena-vena sentral dipergunakan untuk menilai pola pengisian ventrikel kiri dan secara tidak langsung memperkirakan tekanan pengisian ventrikel kiri. Pemeriksaan ini tidak hanya dipergunakan untuk mendiagnosa, tetapi juga untuk menentukan prognosa dan evaluasi dari pengobatan. Meski begitu tehnik pemeriksaan ini juga dipengaruhi oleh beberapa variabel fisiologis, sehingga dalam pelaksanaannya tetap dibutuhkan informasi klinis dan data invasif yang berhubungan. 2,10,20,22,24, 27-33
Gambar 6.Hubungan relaksasi dan beban jantung terhadap fungsi diastolic
Aliran Mitral (Transmitral Inflow)
Untuk mendapatkan laju aliran mitral yang maksimal, dipergunakan pulsed wave dengan meletakkan sample volume diantara kedua ujung daun katup pada saat diastolik, tetapi tidak boleh terlalu masuk ke dalam alur masuk. 1,10,22
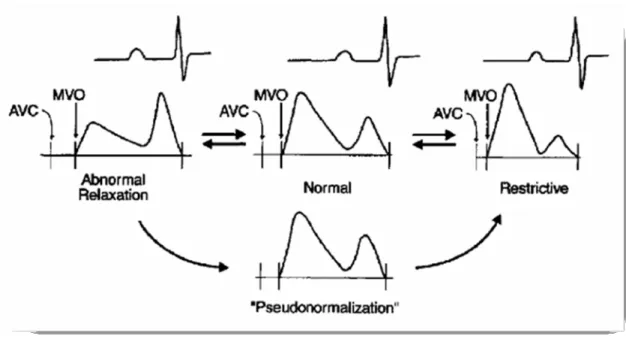
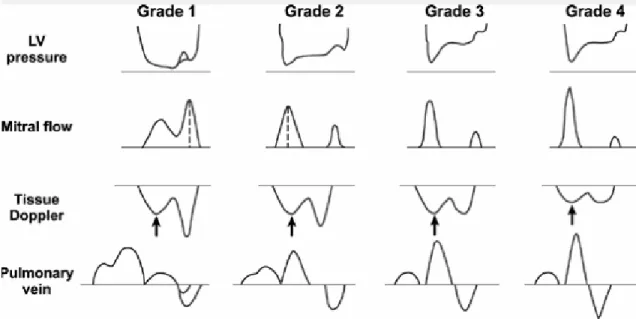
Tinggi rendahnya gelombang pengisian cepat dan gelombang kontraksi atrium pada kurva kecepatan aliran mitral dalam rasio dipergunakan untuk membedakan fungsi diastolik normal dan abnormal, dan lebih dikenal dengan rasio E/A. Gelombang E menunjukkan proses proses pengisian cepat pada awal diastolik, dan gelombang A menunjukkan proses pengisian lambat dari kontraksi atrium. Gambaran kurva kecepatan aliran mitral dari perubahan relatif yang terjadi dari tekanan atrium kiri terhadap ventrikel kiri akan menunjukkan interpretasi terhadap fungsi diastolik:
1. Pola Mitral Normal. Ditunjukkan dengan rasio kurva E/A > 1 , dengan waktu deselerasi 150‐240 mdet.
2. Relaksasi Abnormal. Mekanisme ini terjadi bila terjadi kegagalan relaksasi, pengisian awal diastolik menurun tajam dan disertai dengan kontraksi atrium
yang melakukan kompensasi, yang ditunjukkan dengan gambaran gelobang E yang rendah, waktu deselerasi yang memanjang dan gambaran deviasi E/A yang terbalik dengan gelombang A yang lebih tinggi dari gelombang E (E/A <1).
3. Pola Pseudonormalisasi. Seiring dengan perjalanan penyakit tingkat elastisitas / kekenyalan dari ventrikel akan menurun dan tekanan pengisian akan meningkat karena kompensasi dari tekanan atrium kiri, sehingga pola pengisian yang terlihat adalah relative normal (pseudonormalization). Pola ini mencerminkan proses relaksasi yang tidak lagi normal, dengan adanya penurunan elastisitas / kekenyalanyang dapat terlihat dengan pemendekan waktu deselerasi.
4. Pola Restriktif. Pada kegagalan diastolik yang berat, proses relaksasi atrium dengan tekanan yang sangat tinggi sebagai kompensasi, mengakibatkan tekanan darah yang sangat cepat dan deras pada awal diastolik. Namun, kontraksi atrium pada akhir diastolik tidak lagi sanggup memompakan darah dengan kecepatan yang memadai sehingga menghasilkan gambaran gelombang A yang rendah.
Gambaran pola restriktif ini terlihat pada ventrikel yang mengalami disfungsi berat yang ditandai dengan penurunan komplians ventrikel dan peningkatan dari tekanan atrium, kondisi ini juga dihubungkan dengan prognosis yang buruk.
18,20,21,23,27
Gambar 7. Perubahan gambaran Doppler alur masuk mitral pada disfungsi diastolik
Kecepatan Aliran Vena Pulmonal (Pulmonary Venous Flow)
Kecepatan aliran vena pulmonal dilakukan pada posisi apikal, dan sample volume diletakkan 1-2 cm dalam vena pulmonalis superior dextra. 10,21
Seperti aliran vena-vena lainnya, aliran pada vena pulmonal terjadi pada sepanjang siklus jantung baik pada sistolik maupun diastolik. Spektrum aliran vana pulmonal terbagi dalam 3 variabel, yaitu (1) Komponen Sistolik Antegrade, (2) Komponen Diastolik Antegrade dan (3) Komponen spektrum gelombang kecepatan aliran balik atrium (gelombang A / PVa / AR).
Komponen sistolik antegrade muncul sebagai akibat dari relaksasi dari atrium kiri dan pergerakan annulus mitral ke arah apeks ventrikel pada saat sistolik ventrikel. Aliran sistolik antegrade pulmonal ini juga berhubungan erat dengan tekanan di atrium kiri, di mana bila tekanan pada atrium kiri meningkat maka pengisian sistolik dari vena pulmonal akan berkurang. Komponen Diastolik Antegrade dijumpai pada saat diastolik, ketika didapati adanya hubungan antara vena pulmonalis, atrium kiri, katup mitral yang membuka dan ventrikel kiri. Sementara gelombang aliran balik atrium menunjukkan aliran yang balik ke vena pulmonalis pada saat kontraksi dari atrium. Pada saat kontraksi dari atrium darah dari atrium kiri menuju ventrikel kiri dan vena pulmonalis. 20,27
Gambaran pada disfungsi diastolik dengan gangguan relaksasi, akan didapati gelombang S yang lebih besar dari gelombang D, dan aliran arah balik atrial yang lebih menonjol. Pola aliran vena pulmonal selanjutnya sangat berguna untuk membedakan fungsi diastolik yang normal dan pseudonormal. Pada pseudonormal akan didapati gelombang sistolik yang tumpul, dan gelombang A vena pulmonal yang sangat menonjol.
Sementara pada perburukan fungsi diastolik yang lebih lanjut akan didapati fraksi pengisian sistolik yang sangat berkurang dan gelombang A vena pulmonal yang jauh melebihi gelombang A mitral (arus balik yang masuk ke vena pulmonalis lebih banyak dari arus masuk ke ventrikel kiri). 10,20,27
Gambar 8. Perubahan kurva Doppler vena pulmonalis disfungsi diastolik
Waktu Deselerasi (Decceleration Time / DT)
Waktu deselerasi merupakan parameter waktu deselerasi yang paling sering digunakan, dengan nilai normal 150 - 240 mdet. Pada kondisi relaksasi yang abnormal akan diikuti dengan pemanjangan DT > 240 mdet. Pada perkembangannya menjadi pseudonormal yang diikuti dengan gangguan elastisitas / kekenyalan relaksasi ventrikel kiri maka deselerasi akan kembali menajam dan menghasilkan gambaran waktu deselerasi yang kembali memendek, 150 - 240 mdet. Pada tahapan restriktif ventrikel kiri, tekanan akhir sistolik dan diastolik akan sangat tinggi, sehingga kecepatan pengisian awal yang sangat tajam dengan gambaran wakti deselerasi yang sangat pendek < 150 mdet. 16,27,34
Propagansi Aliran Intrakardiak (Flow Propagation Velocity)
Dengan mengukur kemiringan aliran pada awal gelombang transmitral, laju yang mempropogasi dalam ventrikel dapat diperkirakan, dengan merekam Doppler M-mode berwarna pada alur masuk mitral selama fase diastolik. Cara ini membuat M-mode berwarna melintasi ruang ventrikel kiri melalui transmitral. Aliran darah transmitral direkam pada sudut pandang apikal 4-ruang. Semakin tajam kemiringan yang dihasilkan maka semakin baik fungsi kekenyalan ventrikel kiri, dan sebaliknya bila semakin landai kemiringan yang dihasilkan maka semakin rendah pula kekenyalan ventrikel kiri.
Didapati 5 macam metode pengukuran propagansi aliran intrakariak,yaitu Metode Brun, Duval-Garcia, Stugaard, Takatsuji dan Greenberg, di mana nilai acuan normal dari setiap pemeriksaan berbeda. Penting untuk diingat bahwa variasi angka yang diperoleh dapat sangat beragam hingga 250 % bergantung dengan metodologi yang dipergunakan, karenanya interpretasi yang didapatkan juga harus diserta dengan keterangan metodologinya. Hingga saat ini metode Duval-Moulin/Garcia merupakan metode yang paling mudah dan paling sering dipergunakan. 20,27,35
Pencitraan Doppler Jaringan (Doppler Tissue Imaging)
Kecepatan myokard tergambar dalam tiga profil gelombang yang berbeda, yaitu (1) Kecepatan Sistolik Myokard (Sm), (2) Kecepatan awal diastolik Myokard (Em) dan (3) Kecepatan akhir diastolik myokard (Am). Spektrum pemeriksaan ini menggambarkan fungsi sistolik dan diastolik sekaligus, dengan parameter yang relatif independen dari kondisi beban (preload dan afterload). Kelemahan dari tehnik pemeriksaan ini adalah pengukuran yang harus dilakukan pada tempat tertentu, sehingga didapati keterbatasan pada pasien dengan abnormalitas gerakan dinding yang hanya segmental. Gelombang diastolik myokard yang diperoleh dari pencitraan Doppler jaringan tidak terpengaruh dengan preload relaksasi ventrikel kiri. Secara non-invasif indeks ini sangat bermanfaat untuk memperkirakan tekanan pengisian ventrikel kiri.5,20,22-25,27,35-37
Gambar 9. Gambaran Pencitraan Doppler Jaringan
Manuver Vasalva
Aliran pseudonormal muncul ketika telah terjadi gangguan relaksasi disertai peningkatan tekanan atrium kiri. Pada saat dilakukannya manuver vasalva akan didapati penurunan darah balik ke jantung dan penurunan tekanan preload (tekanan atrium kiri), karenanya maneuver vasalva dapat dilakukan untuk dapat mengetahui adanya gangguan relaksasi.
Pada fungsi diastolik, dengan relaksasi normal dan tekanan atrium kiri yang normal, penurunan tekanan preload akibat maneuver vasalva akan mengakibatkan penurunan kecepatan baik pada gelombang E dan gelombang A, sehingga rasio E/A tetap lebih besar dari 1. Sementara pada kondisi pseudonormal, penurunan preload akan menurunkan kecepatan gelombang E transmitral, sementara gelombang A tidak mengalami penurunan atau hanya sedikit mengalami penurunan, sehingga rasio E/A akan turun di bawah 1.
Manuver Vasalva dapat dilakukan dengan memerintahkan pasien untuk menahan nafas pada akhir inspirasi, dan menghembuskan seluruh nafas pada saat ekspirasi,
layaknya sedang meniup balon. Tehnik lain yang dapat digunakan adalah dengan menghembuskan nafas melalui hidung, tapi dengan kondisi idung dan mulut tertutup rapat, seperti yang biasa dilakukan ketika berada di atas pesawat. 10,20,34
Pola pengisian Diastolik pada Atrial Fibrilasi
Kriteria klasik yang biasa dipergunakan untuk mengklasifikasi kelainan diastolik tidak dapat diterapkan pada penderita atrial fibrilasi karena tidak didapatinya gelombang A pada alur masuk mitral, dan aliran sistolik antegrade pada vena pulmonalis nyaris tidak lagi dijumpai. Tehnik yang dipergunakan adalah waktu deselerasi transmitral yang kurang dari 130 mdet berguna untuk mengidentifikasi pengisian restriktif pada penderita atrial fibrilasi. Penting untuk diingat bahwa pengukuran waktu deselerasi pada atrial fibrilasi hanya dapat dipergunakan bila waktu deselerasi berakhir sebelum munculnya kompleks QRS selanjutnya pada EKG. 20,35,38
Daftar Pustaka
1. Ren X, Ristow B, Na B, et al. Prevalence and prognosis of asymptomatic left ventricular diastolic dysfunction in ambulatory patients with coronary heart disease. Am J Cardiol 2007;99:1643‐47.
2. Tallaj JA, Kirklin JK, Brown RN, et al. Post‐Heart transplant diastolic dysfunction is a risk factor for mortality. J Am Coll Cardiol 2007;50:1064‐9.
3. Yamaguchi H, Yoshida J, Yamamoto K, et al. Elevation of plasma brain natriuretic peptide is a hallmark of diastolic heart failure independent of ventricular hypertrophy. J Am Coll Cardiol 2004;43:55‐60.
4. Pritchett AM, Mahoney DW, Jacobsen SJ, et al. Diastolioc dysfunction and left atrial volume. J Am Coll Cardiol 2005;45:87‐92.
5. Wang M, Yip GBK, Wang AYM, et al. Peak early diastolic mitral annulus velocity by tissue Doppler imaging adds independent and incremental prognostic value. J Am Coll Cardiol 2003; 41:820‐6.
6. Zile MR. Heart Failure with preserved ejection fraction:is this diastolic heart failure? J Am Coll Cardiol 2003;41:1519‐1522.
7. Dong SJ, Fuentes LD, Brown AL, et al. N‐terminal pro B‐type natriuretic peptide levels:
correlation with echocardiographically determined left ventricular diastolic function in an ambulatory cohort. J Am Soc Echocardiogr 2006; 19:1017‐1025.
8. Khunri TM, Reid KJ, Kosiborod M, et al. Usefulness of left ventricular diastolic dysfunction as a predictor of one year rehospitalization in survivors of acute myocardial infarction. Am J Cardiol 2009;103:17‐21.
9. Zipes DP, Libby P, Bonow RO, et al, editors. Braunwald’s Heart Disease A Textbook of Cardiovascular Medicine. 7th ed. Philadelphia: Elsevier Saunders, 2005.
10. Oh JK, Seward JB, Tajik AJ. The Echo Manual. 3rd ed. Philadelphia: Lippincott‐
Raven Publishers, 2006.
11. O’Rourke MF. Diastolic Heart Failure, Diastolic left ventricular dysfunction and exercise intolerance. J Am Coll Cardiol 2001;38:803‐805.
12. Lamb HJ, Beyerbacht HP, Roos AD, et al. Left Ventricular Remodelling early after aortic valve replacement : differential effects on diastolic function in aortic valve stenosis and aortic regurgitation. J Am Coll Cardiol 2002;40:2182‐8.
13. Banerjee P, Banerjee T, Khand A, et al. Diastolic heart failure: neglected or misdiagnosed? J Am Coll Cardiol 2002;39:138‐41.
14. Satpathy C, Mishra TK, Satpathy R, et al. Diagnosis and management of diastolic dysfunction and heart failure. Am Fam Physician 2006;73:841‐6.
15. Fischer M, Baessler A, Hense HW, et al. Prevalence of left ventricular diastolic dysfunction in the community. Eur Heart J 2003;24:320‐328.
16. Donal E, Lund LH, Linde C, et al. Rationale and design of the Karolinska‐Rennes (KaRen) prospective study of dyssynchrony in heart failure with preserved ejection fraction. Eur J Heart of Failure 2009:11:198‐204.
17. Janardhanan R,m Daley WI, Naqvi TZ, et al. Rationale and design: The Valsartan in Diastolic Dysfunction Trial: Evolving the management of diastolic dysfunction in hypertension. Am Heart J 2006; 152:246‐52.
18. Oh JK, Hatle L, Tajik AJ, et al. Diastolic Heart Failure can be diagnosed by comprehensive two‐dimensional and Doppler echocardiography. J Am Coll Cardiol 2006;47:500‐6.
19. Murphy JG, Lloyd MA, editors. Mayo Clinic Cardiology. 3rd ed. Minnesota: Mayo Clinic Scientific Press.
20. Anderson B. Echocardiography ‐The Normal Examination and Echocardiographic Measurements. 2nd ed. Australia:MGA Graphics, 2007.
21. Salomon SD, ed. Essential Echocardiography. New Jersey:Humana Press, 2007.
22. Maurer MS, Spevack D, Burkhoff D. Diastolic dysfunction. J Am Coll Cardiol 2004;44:1543‐9
23. Plappert T, Sutton MGSJ. The Echocardiographer’s Guide. Philadelphia: Informa Healthcare, 2006.
24. Editorial. Mitral flow derived Doppler indices of left ventricular diastolic function. Eur Heart J 2000;21:1298‐1300.
25. Arteaga RB, Hreybe H, Patel D, et al. Derivation and validation of a diagnostic model for the evaluation of left ventricular filling pressures and diastolic function using mitral annulus tissue Doppler imaging. Am Heart J 2008;155:924‐9.
26. Schmitz L, Koch H, Bein G, et al. Left ventricular diastolic unction in infants, children, and adolescent. Refrence values and analysis of morphologic and physiologic determinants of echocardiographic Doppler flow signals during qrowth and maturation. J Am Coll Cardiol 1998;32:1441‐8.
27. Oemar H, Nanda NC, Yoshida K, Shiota T, et al. Textbook of Echocardiography:
interpretasi dan diagnosis klinis. Jakarta: YMB, 2005
28. Rivas‐Gotz C. Khoury DS, Manolios M, et al. Time interval between onset of mitral inflow and onset of early diastolic velocity by tissue Doppler: a novel index of left ventricular relaxation. J Am Coll Cardiol 2003;42:1463‐70.
29. Schirmer H, Lunde P, Rasmussen K. Mitral flow derived Doppler indices of left ventricular diastolic function in a general population. Eur Heart J 2000;21:1376‐1386.
30. Powell BD, Redfield MM, Bybee KA, et al. Association of obesity with left ventricular remodeling and diastolic dysfunction in patients without coronary artery disease. Am J Cardiol 2006;98:116‐120.
31. Heerebeek Lv, Paulus WJ.The dialogue between diabetes and diastole. EurHeartJ 2009;11:3‐5.
32. Galderisi M. Diastolic dysfunction and diabetic cardiomyopathy. J Am Coll Cardiol 2006;48:1548‐51.
33. Osranek M, Seward JB, Buschenreithner B, et al. Diastolic function assessment in clinical practice: the value of 2‐dimensional echocardiography. Am Heart J 2007; 154:130‐6.
34. Almuntaser I, Brown A, Murphy R, et al. Comparison of echocardiographic measures of left ventricular diastolic function in early hypertension. Am J Cardiol 2007;100:1771‐
1775.
35. Kerut EK, McIlwain EF, Plotnick GD. Handbook of Echo‐Doppler Interpretation. 2nd ed.
New York: Blackwell Futura. 2004.
36. Garcia MJ, Thomas JD, Klein AL. New Doppler Echocardiographic Applications for the study of diastolic function. J Am Coll Cardiol 1998;32:865‐75.
37. Nagueh SF, Sun H, Kopelen HA, et al. Hemodynamic determinants of the mitral annulus diastolic velocities by tissue Doppler. J Am Coll Cardiol 2001;37:278‐85.
38. Al‐Omari MA, Finstuen J, Appleton CP, et al. Echocardiographic assesement of left ventricular diastolic function and filling pressure in atrial fibrillation. Am J Cardiol 2008;101:1759‐1765.