BAB 2
TINJAUAN PUSTAKA
2.1. Gagal Ginjal
2.2.1. Gambaran umum
Gagal ginjal adalah sebuah kondisi ketika ginjal gagal dalam proses
pembuangan produk akhir metabolisme dari darah dan dalam hal pengaturan
cairan, elektrolit, dan keseimbangan pH cairan ekstraseluler. Gagal ginjal dapat
terjadi secara akut dan kronik. Gagal ginjal akut adalah gagal ginjal dengan onset
yang secara tiba-tiba dan umumnya bersifat reversibel jika cepat didiagnosis dan
ditata laksana dengan baik. Sebaliknya, gagal ginjal kronik adalah hasil akhir dari
kerusakan ginjal yang tidak dapat diperbaiki lagi (Zhejiang University, 2013).
2.2.2 Patofisiologi
Penyebab umum gagal ginjal kronik adalah sebagai berikut (Harrison,
2002):
Tabel 2.1. Penyebab Umum Gagal Ginjal Kronik (Harrison, 2002) Penyebab Umum Gagal Ginjal Kronik
Diabetik nefropati
Hipertensi nefrosklerosis
Glomerulonefritis
Penyakit renovaskular (iskemik nefropati)
Penyakit ginjal polikistik
Refluks nefropati dan penyakit ginjal kongenital lainnya
Interstisial nefritis, termasuk analgesik nefropati
Nefropati yang berhubungan dengan HIV
Kegagalan transplantasi allograft
Pengurangan massa ginjal mengakibatkan hipertrofi struktural dan
fungsional nefron yang masih tersisa sebagai upaya kompensasi, yang diperantarai
terjadinya hiperfiltrasi, yang diikuti oleh peningkatan tekanan kapiler dan aliran
darah glomerulus. Proses adaptasi ini berlangsung singkat, akhirnya diikuti oleh
proses maladaptasi berupa sklerosis nefron yang masih tersisa. Proses ini akhirnya
diikuti dengan penurunan fungsi nefron yang progresif, walaupun penyakit
dasarnya sudah tidak aktif lagi. Adanya peningkatan aktivitas aksis
renin-angiotensin-aldosteron intrarenal, ikut memberikan kontribusi terhadap terjadinya
hiperfiltrasi, sklerosis, dan progresifitas tersebut. Hal-hal yang berperan terhadap
terjadinya progresifitas penyakit ginjal kronik adalah albuminuria, hipertensi,
hiperglikemia, dislipidemia (IPD, 2009).
Terdapat 5 tingkatan penyakit ginjal kronik yang dibuat berdasarkan
perkiraan GFR (Glomerular Filtration Rate). Tingkatan penyakit ginjal
berdasarkan Kidney Disease Outcomes Quality Initiative (KDOQI) adalah sebagai
berikut (The Renal Association, 2013).
Tabel 2.2. Tingkatan Penyakit Ginjal (The Renal Association, 2013)
Tahap LFG* Deskripsi Tata laksana
1 90+ Fungsi ginjal normal tetapi terdapat temuan
urin atau struktur abnormal atau sifat genetik
yang cenderung mengarah ke penyakit ginjal
Observasi, kontrol
tekanan darah
2 60-89 Penurunan fungsi ginjal ringan Observasi, kontrol
tekanan darah dan
Penurunan fungsi ginjal moderat Observasi, kontrol
tekanan darah dan
faktor risiko
4 15-29 Penurunan fungsi ginjal berat Perencanaan untuk
gagal ginjal tahap
akhir
5 <15 atau
(dialisis)
Sangat berat, atau gagal ginjal tahap akhir
(atau disebut juga gagal ginjal)
Pilihan pengobatan
*Semua nilai LFG ditetapkan berdasarkan rata-rata permukaan tubuh yaitu 1,73
Patofisiologi penyakit ginjal kronik berdasarkan tahapannya (Andrew
Levey, 2011):
1. Faktor risiko
a. Rentan terhadap kerusakan ginjal. Faktor sosiodemografi: usia yang lebih
tua, ras.
b. Terpajan faktor pemicu. Faktor klinis: hipertensi, diabetes, riwayat
keluarga mengalami penyakit ginjal kronik, penyakit autoimun, infeksi
sistemik, kelainan saluran kemih (infeksi, obstruksi, batu, refluks
vesikouretra), keganasan, terpajan obat-obatan yang toksik terhadap
ginjal, gagal ginjal akut.
2. Kerusakan ginjal (tahap 1 dan 2)
a. LFG yang normal atau sedikit mengalami penurunan. Pada penderita
diabetes, LFG meningkat.
b. Dicetuskan oleh berbagai faktor seperti faktor imunologi (penyebab
terbanyak glomerulonefritis), hemodinamik (hipertensive
nephrosclerosis), iskemik (cortical necrosis), sindrom koagulasi
(hemolytic-uremic syndrome), metabolik (diabetes, batu), genetik
(polycystic kidney disease), dan faktor-faktor lainnya.
c. Fitur patologis dari kerusakan ginjal biasanya luas
d. Marker mencerminkan lokasi kerusakannya
e. Jika kerusakan awal berat dan bilateral, kerusakan ginjal akan semakin
buruk dan terjadi penurunan LFG.
3. Penurunan LFG (tahap 3-4 biasa disebut renal insufficiency)
Perubahan patologisnya merupakan proses yang heterogen seperti sklerosis
glomerular yang lokal menjadi menyeluruh, atropi tubular dan fibrosis
interstisial dapat ditemukan, hipertropi glomerular dan tubular berkembang,
dan hipertensi dan terjadinya adaptasi tubular. Adaptasi tubular dan adaptasi
dari organ lain adalah untuk mempertahankan zat terlarut karena penurunan
LFG. Jumlah dan tingkat keparahan dari komplikasi klinis berbanding
terbalik dengan nilai LFG. Risiko tinggi untuk menderita penyakit
4. Gagal ginjal (tahap 5 biasa disebut end stage renal disease)
LFG menurun sampai kurang dari 15 ml/menit/1,73m2, tanda dan gejala
sindrom uremia muncul. Risiko tinggi menderita penyakit kardiovaskular.
Perjalanan umum gagal ginjal kronik dapat dibagi menjadi beberapa
tahapan (Bruner and Sudarth, 2001 dalam Hardianti, 2014):
1. Fungsi renal menurun. Produk akhir metabolisme protein (yang normalnya
diekskresikan ke dalam urin) tertimbun dalam darah. Terjadi uremia dan
memengaruhi setiap sistem tubuh. Semakin banyak timbunan produk sampah,
maka gejala akan semakin berat.
2. Gangguan klinis renal. Banyak masalah muncul pada gagal ginjal sebagai
akibat penurunan laju glomerulus yang berfungsi, yang menyebabkan
penurunan kliren substansi darah yang seharusnya dibersihkan oleh ginjal.
Menurunnya filtrasi glomerulus (akibat tidak berfungsinya glomerulus) klirens
kreatinin akan menurun dan kadar kreatinin serum akan meningkat. Kreatinin
serum merupakan indikator yang paling sensitif dari fungsi renal karena
substansi ini diproduksi secara konstan oleh tubuh.
3. Retensi cairan dan natrium. Ginjal juga tidak mampu mengonsentrasikan dan
mengencerkan urin secara normal pada penyakit ginjal tahap akhir, respon
ginjal yang sesuai terhadap perubahan masukan cairan dan elektrolit, tidak
terjadi. Pasien sering menahan natrium dan cairan, meningkatkan risiko
terjadinya edema, gagal jantung kongestif, dan hipertensi.
4. Asidosis metabolik. Dengan berkembangnya penyakit renal, terjadi asidosis
metabolik seiring dengan ketidakmampuan ginjal mengekskresikan (H+) yang
berlebihan.
5. Anemia. Anemia terjadi sebagai akibat dari produksi eritropoetin yang tidak
adekuat, memendeknya usia sel darah merah, defisiensi nutrisi, dan
kecenderungan mengalami perdarahan akibat status uremik pasien.
6. Ketidakseimbangan kalsium dan fosfat. Abnormalitas lain dari gagal ginjal
kronis adalah gangguan metabolisme kalsium dan fosfat. Kadar serum kalsium
dan fosfat tubuh memiliki hubungan saling timbal balik, jika salah satunya
2.2.3 Diagnosis
Manifestasi klinis dari gagal ginjal meliputi perubahan cairan, elektrolit,
dan keseimbangan asam basa; gangguan mineral dan tulang; anemia dan
gangguan koagulasi; hipertensi dan perubahan fungsi kardiovaskular; kelainan
gastrointestinal; komplikasi neurologis; kelainan kulit; dan gangguan sistem imun.
Uremia yang berarti “urin di dalam darah” merupakan manifestasi klinis dari
penyakit ginjal tahap akhir. Kadar urea dalam darah yang normalnya 20 mg/dl
dapat mencapai 800 mg/ dl. Uremia berbeda dengan azotemia, yang merupakan
akumulasi buangan nitrogen di dalam darah dan dapat terjadi tanpa gejala dan
merupakan tanda awal dari gagal ginjal (Zhejiang University, 2013). Sedangkan
menurut William et al. (2004) gejalanya berupa pruritus, malaise secara
keseluruhan, lesu, demensia, hilang libido, nausea, dan mudah lelah. Pasien
dengan gagal ginjal umumnya mengalami peningkatan tekanan darah karena
volume overload atau karena hiperreninemia. Namun tekanan darah ini dapat
menjadi normal atau menurun jika ginjal pasien cenderung mengeluarkan garam
seperti pada penyakit kista medularis. Tekanan nadi dan laju pernapasan yang
cepat adalah manifestasi dari anemia dan asidosis metabolik. Temuan klinis
seperti perikarditis, temuan neurologi asteriksis, perubahan status mental,
neuropati perifer sering ditemukan (William et al., 2004).
Menurut Pranay (2010) dalam Siregar (2014), manifestasi klinis gagal
ginjal kronik adalah sebagai berikut:
a. Poliuria, terutama pada malam hari (nokturia)
b. Edema pada tungkai dan sekitar mata (retensi air)
c. Hipertensi
d. Kelelahan dan lemah karena anemia atau akumulasi substansi buangan dalam
tubuh
e. Anoreksia, nausea, dan vomitus
f. Gatal pada kulit dan kulit pucat
g. Sesak nafas dan nafas yang dangkal karena akumulasi cairan di paru
h. Neuropati perifer. Perubahan status mental karena ensefalopati akibat
i. Nyeri dada karena inflamasi di sekitar jantung pasien
j. Perdarahan karena mekanisme pembekuan darah tidak berfungsi
k. Libido menurun dan gangguan seksual.
Pemeriksaan Laboratorium
a. Komposisi urin
Volume urin benar-benar dikatakan rendah ketika LFG mengalami penurunan
di bawah 5% dari normalnya. Pembuangan garam yang terus menerus hingga
sampai pada keadaan rendah akan menyebabkan retensi natrium. Proteinuria
dapat bervariasi, protein uria yang berat (>3,5 g/ dl), hipoalbuminemia,
hiperkolesterolemia, dan edema cenderung mengarah ke sindrom nefrotik
(Harrison, 2002). Urinalisis dapat menunjukkan sel darah putih mononuklear
(leukosit) dan kadang-kadang ditemukan broad waxy casts, tetapi biasanya
urinalisis merupakan metode yang tidak spesifik dan tidak aktif (William et
al., 2004).
b. Darah
Beberapa abnormalitas pada serum elektrolit dan metabolisme mineral
muncul ketika LFG jatuh di bawah 30 ml/ menit. Hiperkalemia tidak selalu
nampak kecuali jika LFG di bawah 5 ml/ menit (William et al., 2004).
Hiperkalemia dan asidosis metabolik menonjol pada pasien-pasien dengan
penyakit ginjal interstisial (Harrison, 2002). Banyak faktor-faktor yang
mencetuskan peningkatan serum fosfat dan penurunan serum kalsium.
Hiperfosfatemia meningkat sebagai konsekuensi dari penurunan klirens
prosfat oleh ginjal. Ditambah, aktivitas vitamin D menurun karena penurunan
konversi vitamin D2 menjadi bentuk aktif vitamin D3 di ginjal.
Perubahan-perubahan ini dapat menyebabkan hiperparatiroid sekunder dengan Perubahan-perubahan
skeletal seperti osteomalasia dan kista fibrosa osteitis. Asam urat sering
meningkat yang dapat menyebabkan kalkuli atau gout selama uremia kronis
(William et al., 2004).
Pasien dengan penurunan fungsi ginjal tidak harus secara rutin melakukan
pemeriksaan dengan kontras. USG berguna untuk mengetahui ukuran ginjal
dan ketebalan korteks serta untuk melokalisasi jaringan untuk biopsi ginjal
secara perkutan (William et al., 2004).
d. Biopsi Renal
Biopsi renal tidak terlalu banyak menunjukkan temuan kecuali fibrosis
interstisial non spesifik dan glomerulosklerosis (William et al., 2004). Biopsi
renal lebih dipercaya untuk menentukan tingkat kronisitas (Harrison, 2002).
2.2.4 Penatalaksanaan
Tata laksana dilakukan secara konservatif ketika pasien sudah tidak
mampu lagi melakukan kegiatan sehari-harinya. Tata laksana konservatif meliputi
pembatasan asupan kalium, fosfor, dan pertahankan keseimbangan natrium. Berat
badan pasien harus dimonitor secara berkala. Bikarbonat dapat berguna pada
pasien dengan asidemia moderat. Anemia ditata laksana dengan eritropoietin
rekombinan. Pencegahan terjadinya uremik osteodistrofi dan hiperparatiroid
sekunder dengan mempertahankan jumlah kalsium dan fosfor (William et al.,
2004). Penatalaksanaan anemia dengan eritropoietin rekombinan, 2000-6000 unit
subkutan satu sampai dua kali per minggu dapat meningkatkan konsentrasi Hb
pasien menuju normal pada kebanyakkan pasien (Harrison, 2002).
Strategi untuk memperlambat progresi dari penyakit ginjal lebih
difokuskan pada kontrol tekanan darah secara optimum dan kontrol proteinuria
sampai < 500 mg/ hari. Tekanan darah yang menjadi target pada pasien penyakit
ginjal kronik adalah < 130/ 80 mmHg dan <125/ 75 mmHg untuk pasien dengan
proteinuria yang siknifikan (>1 g/ hari). Proteinuria menjadi penanda progresi dari
penyakit ginjal dan skrining rutin proteinuria diindikasikan untuk pasien yang
berisiko menderita penyakit ginjal kronik. Kontrol proteinuria dapan menunda
progresi penyakit ginjal kronik menjadi penyakit ginjal tahap akhir serta
menurunkan risiko kardiovaskular. Target proteinuria adalah < 500 mg/ hari (Lisa
2.2 Hemodialisis
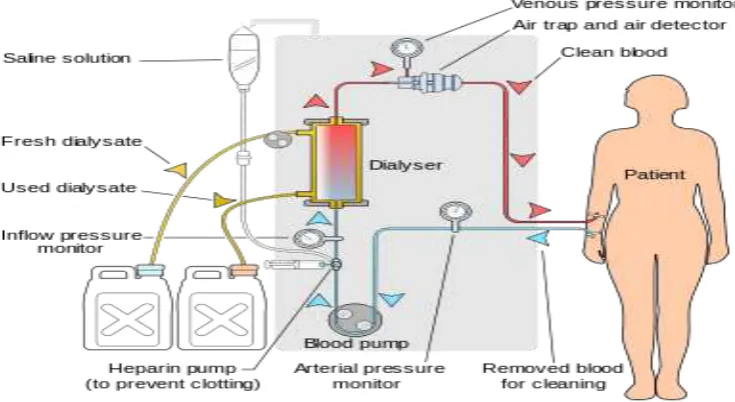
Hemodialisis merupakan terapi pengganti ginjal yang bertujuan
mengeliminasi sisa-sisa metabolisme protein dan koreksi gangguan keseimbangan
elektrolit antara kompartemen darah dengan kompartemen dialisat melalui
membran semipermeabel (Gatot, 2003). Hemodialisis adalah cara terpilih pada
pasien yang mempunyai laju katabolisme tinggi dan secara hemodinamik stabil
(Stein, 2011 dalam Hardianti, 2014). Hemodialisis untuk pasien penyakit ginjal
tahap akhir dapat dilakukan dengan short daily (≥5 hari per minggu, <3 jam per
sesi), long (3-4 hari per minggu, ≥5,5 jam per sesi), atau long-frequent (≥5 hari
per minggu, ≥5,5 jam per sesi) (Canadian Society of Nephrology, 2013).
Tindakan hemodialisis dimulai apabila penderita sudah tidak sanggup lagi
bekerja purnawaktu, menderita neuropati perifer atau memperlihatkan gejala
klinis lainnya. Kadar kreatinin serum biasanya diatas 6 mg/ dl pada laki-laki (4
mg/ dl pada perempuan) dan GFR kurang dari 4 ml/ menit. (Lorraine M. Wilson,
Sylvia Price, 2006).
Komposisi cairan dialisis adalah Na+ (138-145 mEq/ L), K+ (0-4 mEq/ L),
Ca++ (2,5-3,5 mEq/ L), Mg++ (0,4-1 mEq/ L), Cl- (100-107 mEq/ L), asetat (30-37
mEq/ L), dan glukosa (100-250 mg/ dL) (Lorraine M. Wilson, Sylvia Price,
2006).
2.2.1 Prosedur Hemodialisis
Perawatan sebelum hemodialisis (Hardianti, 2014):
a. Sambungkan selang air dari mesin hemodialisis
b. Kran air dibuka
c. Pastikan selang pembuka air dan mesin hemodialisis sudah masuk keluar
atau saluran pembuangan
d. Sambungkan kabel mesin hemodialisis ke stop kontak
e. Hidupkan mesin
f. Pastikan mesin pada posisi rinse selama 20 menit
g. Matikan mesin hemodialisis
h. Masukkan selang dialisat ke dalam jaringan dialisat pekat
i. Sambungkan selang dialisat dengan konektor yang ada pada mesin
hemodialisis
j. Hidupkan mesin dengan posisi normal (siap).
Menyiapkan sirkulasi darah
a. Bukalah alat-alat dialisat dari setnya
b. Tempatkan dialiser pada holder (tempatnya) dan posisi inset (tanda merah)
di atas dan posisi outset (tanda biru) di bawah
c. Hubungkan ujung merah dari ABL dengan ujung inset dari dialiser
d. Hubungkan ujung biru dari UBL dengan ujung outset dari dialiser dan
tempatkan buble tap di holder dengan posisi tengah
e. Set infus ke botol NaCl 0,9%, 500 cc
f. Hubungkan infus set ke selang arteri
g. Bukalah klem NaCl 0,9%. Isi selang arteri sampai ke ujung selang lalu klem
h. Memutarkan letak dialiser dengan posisi inset di bawah dan outset di atas,
tujuannya agar dialiser bebas dari udara
i. Tutup klem dari selang untuk tekanan arteri, vena, heparin
j. Bukalah klem dari infus set ABL, UBL
k. Jalankan pompa darah dengan kecepatan mula-mula 100 ml/ menit,
l. Isi buble tap dengan NaCl 0,9% sampai ¾ cairan
m. Memberikan tekanan secara intermiten pada UBL untuk mengalirkan udara
dari dalam dialiser, dilakukan sampai dengan dialiser bebas udara (tekanan
tidak lebih dari 200 mmHg)
n. Melakukan pembilasan dan pencucian dengan NaCl 0,9% sebanyak 500 cc
yang terdapat pada botol (kalf). Sisanya ditampung pada gelas ukur
o. Ganti kalf NaCl 0,9% yang kososng dengan kalf NaCl 0,9% yang baru
p. Sambungkan ujung biru UBL dengan ujung merah ABL dengan
menggunakan konektor
q. Menghidupkan pompa darah selama 10 menit. Untuk dialiser baru 15-20
menit, untuk dialiser reuse dengan aliran 200-250 ml/ menit
r. Mengembalikan posisi dialiser ke posisi semula dimana, inset di atas dan
outset di bawah
s. Menghubungkan sirkulasi darah dengan sirkulasi dialisat selama 5-10 menit
siap untuk dihubungkan dengan pasien (soaking).
Persiapan pasien
a. Menimbang berat badan
b. Mengatur posisi pasien
c. Observasi KU
d. Observasi TTV (Transfusion Transmitted Virus)
e. Melakukan kamulasi/ fungsi untuk menghubungkan sirkulasi, biasanya
menggunakan salah satu jalan darah (blood access) seperti di bawah ini:
1. Dengan interval A-V Shunt/ fistula simino
2. Dengan eksternal A-V Shunt/ schungula
Akses yang digunakan untuk hemodialisis adalah sebagai berikut (Shalini
Bumb, 2013):
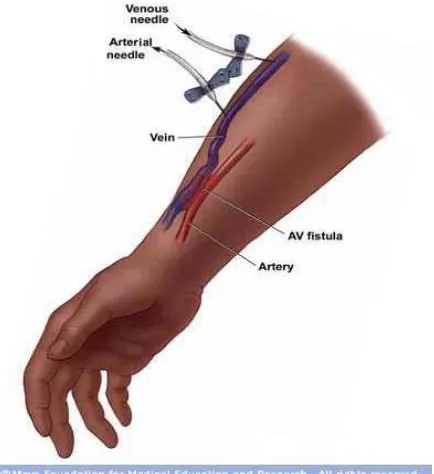
1. Arteriovenous fistula (AVF)
Akses yang paling poten. Risiko untuk terkena infeksi sangat rendah. Risiko
untuk terbentuknya trombus juga rendah. Lama maturasi 3-4 bulan.
Gambar 2.2. AVF (Mukerji, 2011)
2. Arteriovenous graft (AVG)
Mudah dibuat. Lama maturasi 3-6 minggu. Kurang poten (sering dilakukan
Gambar 2.3. AVG (Shalini Bumb, 2013)
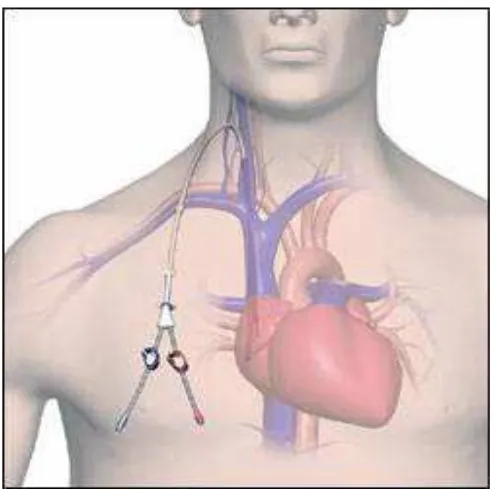
3. Tunneled Catheter
Digunakan segera. Penghubung antara AFG/ AVG. Alirannya buruk
(menurunkan efisiensi hemodialisis). Risiko infeksi tinggi serta berisiko
untuk terbentuknya trombus.
2.2.2 Indikasi Hemodialisis
Canadian Society of Nephrology merekomendasikan pasien-pasien
penyakit ginjal kronik tanpa gejala untuk menunda dilakukannya hemodialisis
sampai laju filtrasi glomerulus (LFG) 6 mL/min/1,73m2 atau sampai onset awal
dari indikasi klinis (gejala uremia, kelebihan cairan, dan hiperkalemia atau
acidemia).
Indikasi hemodialisis dibagi menjadi hemodialisis segera dan hemodialisis
kronik.
A. Indikasi hemodialisis segera antara lain (Daurgirdas et al., 2007 dalam
Kandarini, 2013):
1. Kegawatan ginjal
a. Klinis: keadaan uremia berat, overhidrasi
b. Oliguria (produksi urin <200ml/ 12 jam)
c. Anuria (produksi urin <50 ml/ 12 jam)
d. Hiperkalemia (terutama jika terjadi perubahan ECG, biasanya K >
6,5 mmol/ l)
e. Asidosis berat (pH < 7,1 atau bikarbonat < 12 mEfq/ l)
f. Uremia (BUN > 150 mg/ dl)
g. Ensefalopati uremikum
h. Neuropati/ miopati uremikum
i. Perikarditis uremikum
j. Disnatremia berat (Na > 160 atau < 115 mmol/ l)
k. Hipertermia.
2. Keracunan akut (alkohol, obat-obatan) yang bisa melewati membran
dialisis.
B. Indikasi hemodialisis kronik
Hemodialisis baru perlu dimulai jika dijumpai salah satu dari hal-hal
berikut (Daurgirdas et al., 2007 dalam Kandarini, 2013):
a.LFG < 15 ml/ menit, tergantung gejala klinis
c.Adanya malnutrisi atau hilang massa otot
d.Hipertensi yang sulit dikontrol dan adanya kelebihan cairan
e.Komplikasi metabolik yang refrakter.
Hemodialisis diindikasikan pada keadaan gagal ginjal akut, gagal ginjal
kronik, intoksikasi obat dan zat kimia, ketidakseimbangan cairan dan elektrolit
berat, serta sindrom hepatorenal (Hudakk, 2010 dalam Siregar, 2014).
2.2.3 Prinsip dan cara kerja hemodialisis
Hemodialisis terdiri dari 3 kompartemen: 1) kompartemen darah, 2)
kompartemen cairan pencuci (dialisat), dan 3) ginjal buatan (dialiser). Darah
dikeluarkan dari pembuluh darah vena dengan kecepatan aliran tertentu, kemudian
masuk ke dalam mesin dengan proses pemompaan. Setelah terjadi proses dialisis,
darah yang telah bersih ini masuk ke pembuluh balik, selanjutnya beredar di
dalam tubuh. Proses dialisis (pemurnian) darah terjadi dalam dialiser (Daurgirdas
et al., 2007 dalam Kandarini, 2013)
Prinsip kerja hemodialisis adalah komposisi solute (bahan terlarut) suatu
larutan (kompartemen darah) akan berubah dengan cara memaparkan larutan ini
dengan larutan lain (kompartemen dialisat) melalui membran semipermeabel
(dialiser). Perpindahan solute melewati membran disebut sebagai osmosis.
Perpindahan ini terjadi melalui mekanisme difusi dan ultrafiltrasi (UF). Difusi
adalah perpindahan solute terjadi akibat gerakan molekulnya secara acak,
ultrafiltrasi adalah perpindahan molekul terjadi secara konveksi, artinya solute
berukuran kecil yang larut dalam air akan ikut berpindah secara bebas bersama
molekul air melewati porus membran. Perpindahan ini disebabkan oleh
mekanisme hidrostatik, akibat perbedaan tekanan air (transmembrane pressure)
atau mekanisme osmotik akibat perbedaan konsenstrasi larutan (Daurgirdas et al.,
2007 dalam Kandarini, 2013).
Dalam menjalani hemodialisis, jumlah cairan yang dapat dikonsumsi harus
dibatasi karena ginjal tidak dapat bekerja dengan baik. Cairan yang berlebihan
pada pasien-pasien yang menjalani hemodialisis akan menumpuk di dalam darah,
hipertensi, dan penyakit arteri koroner yang merupakan suatu kondisi ketika darah
ke jantung dibatasi. Jumlah cairan yang dapat dikonsumsi tergantung ukuran dan
berat badan pasien. Rata-rata pasien hemodialisis dianjurkan untuk mengonsumsi
1000-1500 ml cairan per hari (NHS, 2011).
Ginjal juga harus mengatur jumlah mineral dalam tubuh seperti natrium,
kalium, dan fosfor. Mineral-mineral ini dibuang selama hemodialisis, sehingga
asupan mineral tersebut harus dibatasi ataupun dihindiari.
2.2.4 Komplikasi Hemodialisis
Komplikasi hemodialisis diuraikan sebagai berikut (Harrison, 2002):
Tabel 2.3. Komplikasi hemodialisis (Harrison, 2002) Komplikasi hemodialsis
Hipotensi
Penyakit vaskular dipercepat
Penurunan cepat residual fungsi ginjal
Access thrombosis
Access or catheter sepsis
Amiloidosis yang berhubungan dengan dialisis
Malnutrisi protein dan kalori
Perdarahan
Dispnea/ hipoksemiaa
Leukopeniaa
a
khususnya pada pasien yang pertama kali menggunakan dialiser selulosa
konvensional yang dimodifikasi
Sedangkan komplikasi akut yang biasanya didapatkan setelah hemodialisis
adalah (Mukerji, 2011):
1. Hypotension (25-55%)
2. Cramps (5-20%)
3. Nausea and vomiting (5-15%)
4. Headache (5%)
5. Chest pain (2-5%)
7. Itching (5%)
8. Fever and chills (<1%)
2.3 Interdialytic Weight Gain (IDWG)
Interdialytic weight gain adalah peningkatan volume cairan yang
dimanifestasikan dengan peningkatan berat badan sebagai dasar untuk mengetahui
jumlah cairan yang masuk selama periode interdialitik (Arnold, 2007 dalam
Shoumah, 2013). IDWG adalah parameter pengukuran pada proses dialisis, yang
secara rutin dinilai mulai dari awal sesi dialisis. Usaha yang dilakukan untuk
mengontrol IDWG adalah dengan meminta pasien untuk mengurangi asupan
cairan dan diet garamnya (Sarkar et al., 2006 dalam Welas Riyanto, 2011). Yetti,
2001 dalam Welas Riyanto, 2011 mengelompokkan pertambahan berat badan di
antara dua waktu dialisis menjadi 3 kelompok , yaitu: penambahan < 4% adalah
penambahan ringan, penambahan 4-6 % adalah penambahan sedang, dan > 6%
adalah penambahan berat.
2.3.1 Pengukuran IDWG
IDWG merupakan indikator kepatuhan pasien terhadap pengaturan cairan.
IDWG diukur berdasarkan dry weight (berat badan kering) pasien dan juga dari
pengukuran kondisi klinis pasien. IDWG yang dapat ditoleransi oleh tubuh adalah
tidak lebih dari 1,0-1,5 kg (Lewis, Stabler, & Welch, 2000 dalam Welas Riyanto,
2011) atau tidak lebih dari 3% dari berat kering (Smeltzer & Bare, 2001 dalam
Welas Riyanto, 2011). Berat badan kering adalah berat badan tanpa kelebihan
cairan yang terbentuk setelah tindakan hemodialisis atau berat terendah yang
aman dicapai setelah dilakukan dialisis (Kallenbach, 2005 dalam Shoumah, 2013).
Cara yang efektif dan sering terabaikan dalam mengontrol dan mempertahankan
normotensi pada pasien-pasien hemodialisis yang hipertensi adalah dengan
mencapai dan mempertahankan berat badan kering (Clin J Am Soc Nephrology,
2010 dalam Kandarini, 2013).
Berat badan pasien ditimbang secara rutin sebelum dan sesudah
(post) HD pada periode hemodialisis pertama (pengukuran I). Periode
hemodialisis kedua, berat badan pasien ditimbang lagi sebelum
(pre) HD (pengukuran II), selanjutnya menghitung selisih antara pengukuran II
dikurangi pengukuran I dibagi pengukuran II dikalikan 100%. Misalnya BB
pasien post HD ke-1 adalah 54 kg, BB pasien pre HD ke-2 adalah 58 kg,
presentase IDWG (58-54) : 58 x 100% = 6,8% (Istanti, 2009 dalam Shoumah,
2013).
Peningkatan berat badan yang banyak menunjukkan terjadinya
penumpukkan cairan. Setiap peningkatan berat badan 1 kg berarti terjadi
penambahan 1 liter air yang tertahan di dalam tubuh (Gomez, Maite, Rosa,
Patrocinio, & Rafael, 2003 dalam Welas Riyanto, 2011).
2.3.2 Komplikasi IDWG
Peningkatan berat badan pasien-pasien yang menjalani hemodialisis
mengundang banyak komplikasi. Sebanyak 60-80% pasien meninggal akibat
kelebihan intake cairan dan makanan pada periode interdialitik (Istanti, 2009
dalam Shoumah, 2013). Selain itu juga dapat menyebabkan berbagai komplikasi
seperti: hipertensi yang semakin berat, gangguan fungsi fisik, sesak nafas, edema
pulmonal yang dapat meningkatkan kemungkinan terjadinya kegawatdaruratan
hemodialisis, meningkatnya risiko dilatasi, hipertropi ventrikuler dan gagal
jantung (Smeltzer & Bare, 2002 dalam Shoumah, 2013).
2.4 Kepatuhan pasien GGK dengan Hemodialisis
Kepatuhan (adherence) secara umum didefinisikan sebagai tingkatan
perilaku seseorang yang mendapatkan pengobatan, mengikuti diet, dan
melaksanakan gaya hidup sesuai dengan rekomendasi pemberi pelayanan
kesehatan (WHO, 2003 dalam Husna, 2014).
2.4.1 Faktor-faktor yang memengaruhi Kepatuhan pasien Hemodialisis
Dalam menjalani hemodialisis, terdapat berbagai faktor yang
memengaruhi ketidakpatuhan pasien untuk melaksanakan gaya hidup sesuai
menurut Model Perilaku Green (1980, Notoatmojo, 2007 dalam Husna, 2014) dan
Model Kepatuhan Kamerrer, 2007 adalah:
a. Faktor Pasien (Predisposing factors)
Faktor pasien meliputi karakteristik pasien (usia, jenis kelamin, ras, status
perkawinan, pendidikan), lamanya sakit, tingkat pengetahuan, status bekerja,
sikap, keyakinan, nilai-nilai, persepsi, motivasi, harapan pasien, kebiasaan
merokok.
b. Faktor Sistem Pelayanan Kesehatan (Enabling factors)
Faktor pelayanan kesehatan meliputi: fasilitas unit hemodialisis, kemudahan
mencapai pelayanan kesehatan termasuk didalamnya biaya, jarak,
ketersediaan transportasi, waktu pelayanan, dan keterampilan petugas.
c. Faktor Petugas/ provider (Reinforcing factors)
Faktor provider meliputi: keberadaan tenaga perawat terlatih, ahli diet,
kualitas komunikasi, dan dukungan keluarga.
Beberapa faktor yang berhubungan dengan kepatuhan pasien Gagal Ginjal
Kronik dengan hemodialisis seperti dikemukakan di atas akan diuraikan sebagian
sebagai berikut (Husna, 2014):
a. Usia
Usia berkaitan erat dengan tingkat kedewasaan atau maturitas, yang berarti
bahwa semakin meningkat usia seseorang, semakin meningkat pula
kedewasaan atau kematangannya baik secara teknis, psikologis, maupun
spiritual, serta akan semakin meningkatkan pula kemampuan seseorang dalam
mengambil keputusan, berpikir rasional, mengendalikan emosi, toleran dan
semakin terbuka terhadap pandangan orang lain termasuk pula keputusannya
untuk mengikuti program-program terapi yang berdampak pada kesehatannya
(Siagian, 2001 dalam Syamsiah, 2011).
b. Pendidikan
Pendidikan merupakan pengalaman yang berfungsi untuk mengembangkan
kemampuan dan kualitas pribadi seseorang, dimana semakin tinggi tingkat
pendidikan akan semakin besar kemampuannya untuk memanfaatkan
c. Lamanya hemodialisis
Periode sakit dapat memengaruhi kepatuhan. Beberapa penyakit yang
tergolong penyakit kronik, banyak mengalami masalah kepatuhan. Pengaruh
sakit yang lama, belum lagi perubahan pola hidup yang kompleks serta
komplikasi-komplikasi yang sering muncul sebagai dampak sakit yang lama
memengaruhi bukan hanya pada fisik pasien, namun juga emosional,
psikologis, dan sosial. Pada pasien hemodialisis didapatkan hasil riset yang
menunjukkan perbedaan kepatuhan pada pasien yang sakit kurang dari 1
tahun dengan yang lebih dari 1 tahun. Semakin lama sakit yang diderita,
maka risiko penurunan tingkat kepatuhan semakin tinggi (Kamerrer, 2007
dalam Syamsiah, 2011).
d. Kebiasaan merokok
Merokok merupakan masalah kesehatan yang utama di banyak negara yang
berkembang (termasuk Indonesia). Rokok mengandung lebih dari 400 jenis
bahan kimia yang diantaranya bersifat karsinogenik atau memengaruhi sistem
vaskular.
e. Status ekonomi
Individu yang status sosial ekonominya berkecukupan akan mampu
menyediakan segala fasilitas yang diperlukan untuk memenuhi kebutuhan
hidupnya. Sebaliknya, individiu yang status sosial ekonominya rendah akan
mengalami kesulitan dalam memenuhi kebutuhan hidupnya (Sunaryo, 2004
dalam Husna, 2014).