SKRIPSI
FAKTOR-FAKTOR YANG MEMPENGARUHI WANITA USIA SUBUR (WUS) MELAKUKAN INSPEKSI VISUAL ASAM ASETAT (IVA)/ PAP SMEAR
DI PUSKESMAS LUBUK PAKAM
Oleh :
NESYA PUTRI JOHAN 130100406
FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA
MEDAN 2017
FAKTOR-FAKTOR YANG MEMPENGARUHI WANITA USIA SUBUR (WUS) MELAKUKAN INSPEKSI VISUAL ASAM ASETAT (IVA)/ PAP SMEAR
DI PUSKESMAS LUBUK PAKAM
SKRIPSI
Skripsi ini diajukan sebagai salah satu syarat untuk memperoleh kelulusan Sarjana Kedokteran
Oleh:
NESYA PUTRI JOHAN 130100406
FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA
MEDAN 2017
ABSTRAK
Kanker serviks merupakan kanker terbanyak nomor empat yang diderita perempuan di dunia dan jenis kanker tertinggi kedua di Indonesia. Salah satu cara pencegahan kanker serviks adalah dengan deteksi dini dengan metode Inspeksi Visual Asam Asetat (IVA) ataupun Pap smear. Puskesmas Lubuk Pakam sebagai salah satu puskesmas di Sumatera Utara memiliki angka cakupan layanan deteksi dini yang sangat rendah. Tujuan dilakukannya penelitian ini adalah untuk mengetahui faktor-faktor yang berhubungan dengan keputusan Wanita Usia Subur (WUS) melakukan pemeriksaan IVA atau Pap smear di Puskesmas Lubuk Pakam.
Penelitian ini merupakan penelitian analitik dengan desain cross sectional.
Dengan teknik simple random sampling 100 WUS diikutsertakan dalam penelitian.
Penelitian dilakukan di Puskesmas Lubuk Pakam pada bulan Oktober 2016.
Hasil penelitian menunjukkan WUS yang pernah melakukan IVA/ Pap smear sebesar 29,0%. Faktor yang memiliki hubungan bermakna terhadap perilaku IVA/ Pap smear adalah usia, pengetahuan, pendidikan, pekerjaan, status ekonomi, jaminan kesehatan, dan dukungan suami. Faktor jaminan kesehatan merupakan faktor paling dominan dalam perilaku IVA/ Pap smear (OR= 20,434).
Disarankan agar WUS meningkatkan kesadaran akan pentingnya deteksi dini kanker serviks dan peningkatan promosi penggunaan BPJS oleh pemerintah dan lembaga kesehatan.
Kata kunci: BPJS, IVA, Kanker serviks, Pap smear
ABSTRACT
Cervical cancer is the fourth highest cancer suffered by women in the world and the second highest type of cancer in Indonesia. One of the ways to prevent cervical cancer is through early detection by Visual Inspection with Acetic acid (VIA) or Pap smear test. Lubuk Pakam Community Health Centre as one of the community health centres in North Sumatera has a very low early detection service coverage. The objective of this study was to determine the factors associated with the decision of women in reproductive age (WRA) to perform VIA or Pap smears test in Lubuk Pakam Community Health Centre.
This study was an analytic study with cross sectional design. Simple random sampling was used and a total of 100 WRA were included. The study was conducted in Lubuk Pakam Community Health Centre in October 2016.
The result of this study showed that only 29,0% of WRA performed VIA/ Pap smear test. The result showed that the variables of age, knowledge, education, occupation, economic status, health insurance, and husband’s support had significant influence to the behavior of VIA/ Pap smear test. Health insurance was the most dominant factor with OR = 20,434.
It is recommended that WRA raise awareness of the importance of early detection of cervical cancer and for government and health agencies to increase promotion of the use of health insurance.
Keywords: Cervical cancer, Health insurance, Pap smear, VIA
KATA PENGANTAR
Puji syukur kehadirat Tuhan Yang Maha Esa atas rahmat dan karunia-Nya sehingga penulis dapat menyelesaikan penelitian dengan judul “Faktor-faktor yang Mempengaruhi Wanita Usia Subur (WUS) Melakukan Inspeksi Visual Asam Asetat (IVA)/ Pap Smear di Puskesmas Lubuk Pakam” sebagai tugas akhir dalam menyelesaikan pendidikan Sarjana Kedokteran.
Penyusunan penelitian ini tidak terlepas dari bantuan banyak pihak, untuk itu penulis ingin menyampaikan ucapan terima kasih dan penghargaan setinggi- tingginya kepada:
1. Prof. Dr. Runtung, SH, M.Hum, selaku Rektor Universitas Sumatera Utara.
2. Dr. dr. Aldy Safruddin Rambe, Sp. S (K), selaku Dekan Fakultas Kedokteran Universitas Sumatera Utara.
3. Dr. dr. Imam Budi Putra, Sp. KK (K), selaku Wakil Dekan I Fakultas Kedokteran Universitas Sumatera Utara.
4. dr. Zaimah Z. Tala, MS, Sp. GK, selaku Wakil Dekan II Fakultas Kedokteran Universitas Sumatera Utara.
5. Dr. dr. Dina Kemala Sari, MS, Sp. GK, selaku Wakil Dekan III Fakultas Kedokteran Universitas Sumatera Utara.
6. dr. Putri C. Eyanoer, MS. Epi, Ph.D, selaku Dosen Pembimbing I yang telah memberi banyak arahan dan masukan kepada peneliti sehingga skripsi ini dapat terlaksana dengan baik.
7. dr. Adelina H. Sinambela, MKT, selaku Dosen Pembimbing II yang telah memberi banyak arahan dan masukan kepada peneliti sehingga skripsi ini dapat terlaksana dengan baik.
8. dr. Bayu Rusfandi Nst, M. Ked (PD), Sp. PD, selaku Ketua Penguji yang telah memberikan nasihat-nasihat dalam penyempurnaan skripsi ini.
9. dr. Vanda Virgayanti, M. Ked (Oph), Sp. M, selaku Anggota Penguji yang telah memberikan nasihat-nasihat dalam penyempurnaan skripsi ini.
10. Orang tua dan adik penulis yang telah memberikan semangat, doa, dan
11. Rekan bimbingan skripsi Sri Nurlian Novita yang telah membantu dan mendukung penulis sehingga skripsi ini dapat terselesaikan dengan baik dan tepat waktu.
12. Teman-teman penulis, Laura Agita Meliala, Dea Celine Sembiring, Raisya Siagian, Wina Kanya Wasystha, Monica Nadya Sinambela, dan teman- teman lainnya yang tidak bisa disebutkan namanya satu- persatu yang telah memberikan semangat, kritik, dan saran sehingga skripsi ini dapat terselesaikan dengan baik.
13. Seluruh staf pengajar dan civitas akademika Fakultas Kedokteran Universitas Sumatera Utara.
Penulis menyadari bahwa penelitian ini tidak lepas dari kesalahan dan kekurangan. Oleh karena itu, penulis mengharapkan kritik dan saran untuk perbaikan selanjutnya. Semoga penelitian ini dapat bermanfaat bagi kita semua.
Medan, 8 Desember 2016
Penulis
DAFTAR ISI
Halaman
LEMBAR PENGESAHAN ... i
ABSTRAK ... ii
ABSTRACT ... iii
KATA PENGANTAR ... iv
DAFTAR ISI ... vi
DAFTAR TABEL ... ix
DAFTAR GAMBAR ...x
DAFTAR ISTILAH/ SINGKATAN ... xi
DAFTAR LAMPIRAN ... xii
BAB 1 PENDAHULUAN ...1
1.1. Latar Belakang ...1
1.2. Rumusan Masalah ...4
1.3. Tujuan Penelitian ...4
1.3.1. Tujuan Umum ...4
1.3.2. Tujuan Khusus ...4
1.4. Manfaat Penelitian ...5
BAB 2 TINJAUAN PUSTAKA ...6
2.1. Kanker Serviks ...6
2.1.1. Anatomi Serviks ...6
2.1.2. Definisi Kanker Serviks ...6
2.1.3. Etiologi Kanker Serviks ...7
2.1.4. Faktor Risiko Kanker Serviks ...7
2.1.5. Gejala Kanker Serviks...8
2.1.6. Stadium Kanker Serviks ...8
2.1.7. Pencegahan Kanker Serviks ...9
2.1.7.1. Pencegahan Primer ...9
2.1.7.2. Pencegahan Sekunder...10
2.1.7.3. Pencegahan Tersier ...10
2.2. Pap Smear... ... ...10
2.2.1. Definisi ...10
2.2.2. Tujuan dan Manfaat ...11
2.2.3. Kriteria Melakukan Pemeriksaan ...12
2.2.4. Klasifikasi ...13
2.2.5. Bahan Pemeriksaan Sitologi ...14
2.3. IVA (Inspeksi Visual Asam Asetat) ...14
2.3.1. Definisi ...14
2.3.3. Interpretasi Hasil ...15
2.4. Faktor-faktor yang Berhubungan dengan Keputusan WUS Melakukan IVA/ Pap smear ...16
2.4.1. Usia…… ...16
2.4.2. Pendidikan ...16
2.4.3. Pekerjaan ...17
2.4.4. Usia Menikah ...17
2.4.5. Paritas… ...17
2.4.6. Jaminan Kesehatan ...18
2.4.7. Akses Layanan Kesehatan...18
2.4.8. Dukungan Suami ...18
2.4.9. Pengetahuan ...19
BAB 3 KERANGKA TEORI, KERANGKA KONSEP, DAN HIPOTESIS PENELITIAN ... 20
3.1. Kerangka Teori... 20
3.2. Kerangka Konsep ... 21
3.3. Hipotesis ... 21
BAB 4 METODE PENELITIAN ... 22
4.1. Rancangan Penelitian ... 22
4.1.1. Jenis Rancangan Penelitian ... 22
4.1.2. Lokasi dan Waktu Penelitian ... 22
4.2. Populasi dan Sampel Penelitian ... 22
4.2.1. Populasi Penelitian ... 22
4.2.2. Sampel Penelitian ... 22
4.3. Pengumpulan Data ... 23
4.3.1. Jenis Data ... 23
4.3.2. Instrumen ... 23
4.3.3. Cara Pengumpulan Data ... 24
4.4. Definisi Operasional... 24
4.5. Pengolahan Data... 26
4.5.1. Editing ... 26
4.5.2. Coding ... 26
4.5.3. Entry Data ... 26
4.5.4. Cleaning ... 26
4.6. Analisis Data ... 26
4.6.1. Analisis Univariat ... 26
4.6.2. Analisis Bivariat ... 27
BAB 5 HASIL DAN PEMBAHASAN ... 28
5.1. Hasil Penelitian ... 28
5.1.1. Deskripsi Lokasi Penelitian ... 28
5.1.2. Analisis Univariat ... 28
5.1.2.1. Distribusi Frekuensi Perilaku WUS dalam Deteksi Dini Kanker Serviks Metode IVA/ Pap Smear di
Wilayah Puskesmas Lubuk Pakam ... 28
5.1.2.2. Gambaran Distribusi Frekuensi Faktor-faktor yang Berhubungan Dengan Perilaku WUS Dalam Melakukan IVA/ Pap Smear di Wilayah Puskesmas Lubuk Pakam ... 29
5.1.3. Analisis Bivariat ... 31
5.2. Pembahasan Penelitian ... 35
5.2.1. Hubungan Antara Usia dengan Perilaku WUS Melakukan IVA/ Pap smear ... 35
5.2.2. Hubungan Antara Pengetahuan dengan Perilaku WUS Melakukan IVA/ Pap smear ... 36
5.2.3. Hubungan Antara Pendidikan dengan Perilaku WUS Melakukan IVA/ Pap smear ... 37
5.2.4. Hubungan Antara Pekerjaan dengan Perilaku WUS Melakukan IVA/ Pap smear ... 37
5.2.5. Hubungan Antara Status Ekonomi dengan Perilaku WUS Melakukan IVA/ Pap smear ... 38
5.2.6. Hubungan Antara Usia Menikah dengan Perilaku WUS Melakukan IVA/ Pap smear ... 38
5.2.7. Hubungan Antara Paritas dengan Perilaku WUS Melakukan IVA/ Pap smear ... 39
5.2.8. Hubungan Antara Jaminan Kesehatan dengan Perilaku WUS Melakukan IVA/ Pap smear ... 39
5.2.9. Hubungan Antara Akses Layanan Kesehatan dengan Perilaku WUS Melakukan IVA/ Pap smear... 40
5.2.10. Hubungan Antara Dukungan Suami dengan Perilaku WUS Melakukan IVA/ Pap smear ... 41
5.3. Analisis Multivariat ... 42
BAB 6 KESIMPULAN DAN SARAN ... 44
6.1. Kesimpulan ... 44
6.2. Saran ... 44
DAFTAR PUSTAKA ... 46 LAMPIRAN
DAFTAR TABEL
Halaman Tabel 2.1. Staging Menurut FIGO ...9 Tabel 4.1. Definisi Operasional...24 Tabel 5.1. Distribusi Frekuensi Responden Menurut Perilaku Deteksi Dini
Kanker Serviks Metode IVA/ Pap Smear di Wilayah Puskesmas Lubuk Pakam ...28 Tabel 5.2. Distribusi Frekuensi Faktor-faktor yang Berhubungan dengan
Perilaku WUS Melakukan IVA/ Pap Smear di Wilayah
Puskesmas Lubuk Pakam ...29 Tabel 5.3. Faktor-faktor yang Berhubungan dengan Perilaku WUS
Melakukan IVA/ Pap Smear di Wilayah Puskesmas
Lubuk Pakam ...32 Tabel 5.4. Hasil Analisis Multivariat dengan Regresi Logistik Berganda ...42
DAFTAR GAMBAR
Halaman Gambar 3.1. Kerangka Teori...20 Gambar 3.2. Kerangka Konsep ...21
DAFTAR ISTILAH/ SINGKATAN
WUS : Wanita Usia Subur
WHO : World Health Organization SIRS : Sistem Informasi Rumah Sakit
IARC : International Agency For Research On Cancer IVA : Inspeksi Visual Asam Asetat
KIA : Kesehatan Ibu Anak KB : Keluarga Berencana PUS : Pasangan Usia Subur SMA : Sekolah Menengah Atas IRT : Ibu Rumah Tangga
SSK : Sambungan Skuamosa-kolumnar HPV : Human Papilloma Virus
HSIL : High GradeSsquamous Intraepithelial Lesion TSG : Tumor Supressor Gene
IUD : Intra Uterine Device
FIGO : International Federation of Gynecologist and Obstetricians Staging System for Cervical Cancer
DES : Diethylstilbestrol
CIN : Cervical Iintraepithelial Neoplasia
ASC-US : Atypical Squamous Cells Undetermined Significance LSIL : Low Grade Squamous Intraepithelial Lesion
AGC-NOS : Atypical Glandular Cells Not Otherwise Specified JKN : Jaminan Kesehatan Nasional
SJSN : Sistem Jaminan Sosial Nasional BPJS : Badan Penyelenggara Jaminan Sosial PBI : Penerima Bantuan Iuran
BKKBN : Badan Kependudukan dan Keluarga Berencana Nasional OR : Odd Ratio
WRA : Women in Reproductive Age
DAFTAR LAMPIRAN
Lampiran 1 Daftar Riwayat Hidup Peneliti Lampiran 2 Kuesioner Penelitian
Lampiran 3 Lembar Penjelasan Kepada Calon Subyek Penelitian Lampiran 4 Lembar Persetujuan
Lampiran 5 Ethical Clearance Lampiran 6 Surat Izin Penelitian Lampiran 7 Meta Data Kuesioner Lampiran 8 Hasil Uji Statistik
BAB 1
PENDAHULUAN
1.1. Latar Belakang
Organisasi Kesehatan Dunia (WHO), pada tahun 2012 menyatakan bahwa kanker serviks atau kanker leher rahim merupakan kanker nomor tujuh yang paling sering terjadi di dunia. Kasus kanker serviks di dunia terus mengalami peningkatan. Pada tahun 2012 diperkirakan terdapat 528.000 kasus kanker serviks yang baru. Kanker serviks juga merupakan kanker terbanyak nomor empat yang diderita oleh perempuan di dunia, dimana hampir 12 persen dari seluruh wanita penderita kanker merupakan kanker serviks. Angka kematian akibat kanker serviks di dunia pada tahun 2012 diperkirakan sebesar 266.000, yakni 7,5 persen dari seluruh angka kematian wanita akibat kanker. Sembilan dari sepuluh atau sekitar 87 persen kematian akibat kanker serviks terjadi di negara-negara yang kurang berkembang.1
Berdasarkan Sistem Informasi Rumah Sakit (SIRS) pada tahun 2010, kanker serviks merupakan jenis kanker tertinggi kedua pada pasien rawat inap maupun rawat jalan di seluruh RS di Indonesia dengan jumlah pasien sebanyak 5.349 orang (12,8%).2 Estimasi insidens kanker serviks di Indonesia pada tahun 2012 adalah sebesar 17 per 100.000 perempuan dimana angka ini meningkat dari tahun 2002 yakni sebesar 16 per 100.000 perempuan (Globocan/IARC 2012).1
Di Sumatera Utara, angka kejadian kanker serviks dari tahun 2010 sampai tahun 2012 terus mengalami peningkatan. Berdasarkan data yang diperoleh dari Dinas Kesehatan Provinsi Sumatera Utara, jumlah kejadian kanker serviks pada tahun 2010 tercatat sebanyak 475 kasus, tahun 2011 sebanyak 548 kasus, dan tahun 2012 sebanyak 681 kasus.3 Prevalensi kanker serviks di Sumatera Utara adalah 0,063 per 100.000 penduduk. Angka tersebut lebih tinggi dari angka prevalensi secara nasional (0,043 per 100.000 penduduk), hal tersebut menunjukkan penyakit kanker serviks merupakan masalah kesehatan yang perlu mendapat perhatian.4
Berdasarkan penelitian terdahulu oleh Prandana (2013), kasus kanker serviks di RSUP H. Adam Malik Medan pada tahun 2011 cukup tinggi, yaitu sebanyak 357 kasus, dimana angka ini telah mengalami peningkatan dibandingkan pada tahun 2009 yaitu sebanyak 121 kasus. Pada penelitian ini didapati bahwa penderita kanker serviks terbanyak terdapat pada golongan umur 40-55 yaitu sebanyak 214 pasien (58,3%) dan semua penderita kanker serviks telah dalam status pernikahan yaitu kawin.5
WHO memperkirakan bahwa pada tahun 2030 akan terjadi lonjakan insiden kanker sebesar 300% secara global di dunia, dan 70% dari lonjakan tersebut akan terjadi di negara berkembang termasuk Indonesia. Dengan demikian, dapat diperkirakan bahwa akan terjadi lonjakan jumlah penderita kanker di negara berkembang sebesar ±500% pada tahun 2030, bila tidak dilakukan tindakan promosi maupun pencegahan.6 Salah satu tindakan pencegahan kanker serviks adalah dengan melakukan deteksi dini kanker serviks. Kegiatan deteksi dini kanker serviks dapat dilakukan dengan metode Inspeksi Visual dengan Asam Asetat (IVA) maupun dengan metode Pap smear.
Sampai dengan tahun 2014, program deteksi dini kanker serviks dan kanker payudara yang diselenggarakan pemerintah telah berjalan pada 1.986 Puskesmas di 304 kabupaten/ kota yang berada di 34 provinsi di Indonesia. Cakupan deteksi dini kanker serviks dan kanker payudara dari tahun 2007 sampai 2014 masih rendah, yaitu sebesar 2,45 persen atau baru dilakukan skrining terhadap 904.099 orang.7
Hasil penelitian sebelumnya oleh Ningsih tentang pengetahuan dan sikap wanita yang telah menikah terhadap pemeriksaan IVA di Puskesmas Medan Area Selatan tahun 2009 menunjukkan masih rendahnya kesadaran WUS untuk melakukan pemeriksaan IVA, dimana responden dengan kategori pengetahuan baik yang melakukan pemeriksaan IVA hanya 23,3% sedangkan yang tidak melakukan pemeriksaan sebesar 49,1%.8 Berdasarkan penelitian sebelumnya di Puskesmas Padang Bulan Medan pada Oktober 2013, laporan akhir tahun 2013 dari petugas Program KIA/ KB, dari 5954 sasaran, yang sudah dilakukan
lainnya melakukan pemeriksaan Pap smear ke fasilitas lainnya, dan 3.572 (60%) ibu PUS belum melakukan pemeriksaan IVA. Juga pada saat dilakukan survey di lapangan dari 10 orang ibu PUS didapat 3 orang ibu PUS yang sudah pernah melakukan pemeriksaan IVA, sedangkan 7 orang ibu PUS belum pernah melakukan pemeriksaan IVA dengan alasan berbeda-beda antara lain, belum pernah tahu tentang pemeriksaan IVA, merasa enggan karena harus buka aurat sewaktu pemeriksaan IVA, atau tidak merasakan adanya gejala-gejala kanker leher rahim.9
Program Pap smear untuk deteksi kanker serviks pada Wanita Usia Subur (WUS) yang dilaksanakan di Puskesmas Kota Medan juga belum mampu meningkatkan cakupan pelayanan. Laporan pelaksanaan kegiatan Pap smear di Dinas Kesehatan Kota Medan menunjukkan persentase WUS yang melakukan pemeriksaan hanya sekitar 43,7% dari seluruh puskesmas yang tersedia pelayanan Pap smear. Cakupan pelayanan Pap smear di Puskesmas Petisah merupakan salah satu yang rendah karena dibawah angka cakupan di Kota Medan yaitu 32,4%.4
Berdasarkan data dari Puskesmas Lubuk Pakam, angka cakupan layanan IVA pada tahun 2014 masih sangat rendah, yaitu sebesar 0,37% atau hanya 52 pemeriksaan per tahun. Angka ini jauh dibawah target cakupan layanan dari Dinas Kesehatan Lubuk Pakam yakni sebesar 318 pemeriksaan per tahun. Juga pada saat dilakukan survey awal di lapangan, dari 10 WUS hanya 3 yang pernah melakukan pemeriksaan IVA. Alasan WUS tidak melakukan pemeriksaan beragam, yakni ketidaktahuan mengenai IVA, tidak mendapat persetujuan suami untuk melakukan IVA, dan tidak memiliki gejala sehingga tidak merasa perlu untuk melakukan pemeriksaan IVA.
Beragam faktor dapat mempengaruhi keikutsertaan WUS melakukan pemeriksaan IVA ataupun Pap smear. Berdasarkan penelitian terdahulu oleh Yuliwati pada tahun 2012, faktor-faktor yang mempengaruhinya ialah pengetahuan, sikap, keterjangkauan jarak penyedia layanan, keterpaparan informasi/ media massa, dukungan suami/ keluarga, dukungan petugas kesehatan, dan dukungan kader kesehatan.10
Sedangkan hasil penelitian terdahulu yang dilakukan oleh Pertiwi pada tahun 2015 menunjukan bahwa faktor yang mempegaruhi adalah usia, pekerjaan, paritas, jaminan kesehatan, akses terhadap layanan kesehatan, dan pengetahuan.
Dimana didapatkan hasil WUS yang berusia > 35 tahun sebanyak 153 orang (80,1%), pendidikan SMA sebanyak 90 orang (47,1%), pekerjaan IRT sebanyak 94 orang (49,2%), usia menikah 21- 35 tahun sebanyak 125 orang(65,4%), status ekonomi rendah sebanyak 97 orang (50,8%), paritas 1- 3 kali sebanyak 160 orang (83,8%), memiliki jaminan kesehatan sebanyak 153 orang (80,1%), akses terhadap layanan kesehatan dengan jarak sedang sebanyak 80 orang (41,9%), dan yang mendapatkan dukungan suami/ keluarga sebanyak 150 orang (78,5%).11
Berdasarkan pemaparan di atas, peneliti tertarik untuk melakukan penelitian mengenai faktor-faktor yang mempengaruhi WUS melakukan pemeriksaan IVA/
Pap smear di Puskesmas Lubuk Pakam.
1.2. Rumusan Masalah
Berdasarkan latar belakang masalah yang telah diuraikan di atas, dapat dirumuskan pertanyaan penelitian yakni faktor-faktor yang mempengaruhi WUS melakukan pemeriksaan IVA atau Pap smear di Puskesmas Lubuk Pakam.
1.3. Tujuan Penelitian 1.3.1. Tujuan Umum
Mengetahui faktor-faktor yang berhubungan dengan keputusan WUS melakukan pemeriksaan IVA atau Pap smear di Puskesmas Lubuk Pakam.
1.3.2. Tujuan Khusus
Yang menjadi tujuan khusus dalam penelitian ini adalah:
1. Mengetahui hubungan antara faktor internal (usia, pendidikan, pekerjaan, usia menikah, status ekonomi, dan paritas) dengan keputusan WUS dalam melakukan pemeriksaan IVA/ Pap smear di Puskesmas Lubuk Pakam.
2. Mengetahui hubungan antara faktor eksternal (jaminan kesehatan, akses layanan kesehatan, dukungan suami, dan tingkat pengetahuan) dengan keputusan WUS dalam melakukan pemeriksaan IVA/ Pap smear di Puskesmas Lubuk Pakam.
3. Mengetahui faktor yang paling dominan dalam perilaku pemeriksaan IVA/ Pap smear.
1.4. Manfaat Penelitian
Hasil dari penelitian ini diharapkan dapat memberi manfaat untuk 1.4.1. Bidang Akademik atau Ilmiah
Sebagai sumber informasi dan data dasar mengenai faktor-faktor yang mempengaruhi WUS melakukan pemeriksaan IVA/ Pap smear yang selanjutnya dapat digunakan untuk penelitian lanjutan.
1.4.2. Masyarakat
Menambah wawasan dan pengetahuan khususnya mengenai faktor-faktor yang mempengaruhi WUS melakukan pemeriksaan IVA/ Pap smear sehingga angka pemeriksaan IVA/ Pap smear dapat meningkat dan angka kejadian kanker serviks dapat berkurang.
1.4.3. Pemerintah dan Layanan Kesehatan
Sebagai sumber informasi mengenai faktor-faktor yang mempengaruhi WUS melakukan pemeriksaan IVA/ Pap smear sehingga diharapkan dapat menjadi bahan masukan dalam melakukan perbaikan dan intervensi dalam meningkatkan cakupan pelayanan.
TINJAUAN PUSTAKA
2.1. Kanker Serviks 2.1.1. Anatomi Serviks
Serviks atau leher rahim merupakan bagian yang menghubungkan uterus dengan vagina. Serviks merupakan bagian 1/3 bawah dari uterus, berbentuk silindris, dan menonjol kearah vagina depan atas.12 Diantara badan uterus dan vagina terdapat isthmus, yaitu bagian sempit dengan diameter sekitar 1,5 mm.13 Bagian interior badan uterus disebut kavitas uteri dan bagian interior serviks disebut kanalis servikal. Kanalis servikal berhubungan dengan kavitas uteri melalui ostium uteri interna dan berhubungan dengan vagina melalui ostium uteri eksterna. 14-16
Endoserviks merupakan bagian serviks berbentuk rongga yang berada diantara ostium uteri interna dan ostium uteri eksterna. Endoserviks dilapisi oleh epitel kolumnar selapis yang membentuk kelenjar yang mensekresi mukus.
Ektoserviks merupakan bagian serviks yang berada di luar ostium uteri eksterna yang sebagian besar dilapisi oleh epitel pipih berlapis tanpa keratin (nonkeratinized stratified squamous epithelium).17
Batas antara epitel selapis kolumnar dan epitel skuamosa disebut sebagai sambungan skuamosa-kolumnar (SSK). Pada masa pubertas terjadi peningkatan hormon esterogen dan progesteron yang mengakibatkan sel-sel kolumnar di dalam SSK secara bertahap digantikan oleh sel-sel skuamosa yang baru berkembang.
Proses ini disebut metaplasia skuamosa yang terjadi di bagian serviks antara SSK asli (sebelum metaplasia skuamosa) dan SSK baru. Bagian ini disebut zona transformasi (Rasjidi, 2008).10
2.1.2. Definisi Kanker Serviks
Kanker serviks merupakan kanker primer yang berasal dari serviks baik dari kanalis servikalis maupun dari porsio.15 Kanker serviks terjadi ketika sel-sel
serviks menjadi abnormal dan membelah secara tidak terkendali (Emilis, OVA et al, 2010).10 Kanker serviks adalah neoplasma ganas primer dari serviks (leher rahim) yang berasal dari metaplasia epitel di daerah sambungan skuamosa- kolumnar (SSK) yaitu daerah peralihan mukosa vagina dan mukosa kanalis servikalis.16,17 Kanker serviks merupakan penyakit menular seksual yang berhubungan dengan infeksi kronik oleh Human Papilloma Virus (HPV) tipe onkogen.18
Kanker serviks tidak terjadi secara tiba-tiba. Sel-sel normal secara bertahap berkembang menjadi sel pra-kanker yang kemudian dapat menjadi kanker. Jenis kanker serviks yang paling sering terjadi (90%) adalah sel skuamosa karsinoma dimana lesi kanker berasal dari sel-sel di ektoserviks.Sel skuamosa karsinoma sering bermula dari zona transformasi. Kanker serviks lain adalah adenokarsinoma. Servikal adenokarsinoma merupakan kanker yang berkembang dari sel glandular penghasil mukus yang terdapat di endoserviks. Jenis lain yang jarang terjadi adalah adenoskuamosa karsinoma.14
2.1.3. Etiologi Kanker Serviks
Sembilan puluh lima persen kanker serviks disebabkan oleh infeksi HPV subtipe onkogen (Brinton, 1992). Hal ini didukung dengan hasil penelitian berdasarkan populasi mengenai infeksi HPV dan neoplasia servikal dimana didapatkan hasil 80% dari high-grade squamous intraepithelial lesions (HSIL) dan lesi invasif berhubungan dengan infeksi HPV (Herrero, 2000). Dalam penelitian ini juga didapati hasil bahwa 1,5 dari kasus HSIL dan kanker serviks invasif disebabkan oleh HPV serotipe 16 dan HPV serotipe 18 berhubungan dengan 15% penyakit invasif. Selain itu, penelitian terbaru menunjukkan bahwa vaksinasi terhadap HPV-16 dan HPV-18 mengurangi insiden dan infeksi persisten dengan efikasi sebesar 92% dan 100%.19
2.1.4.Faktor Risiko Kanker Serviks
Faktor risiko kanker serviks hampir sama dengan penyakit menular seksual, yaitu aktifitas seksual dibawah usia 20 tahun, berganti-ganti pasangan seksual,
angka paritas yang tinggi, penggunaan pil kontrasepsi, penggunaan intra uterine device (IUD), infeksi Chlamydia, obesitas,imunosupresi, riwayat keluarga, merokok, dan sosio ekonomi rendah.14,18-20
2.1.5. Gejala Kanker Serviks
Pada tahap awal dan tahap prakanker, 92% tidak ditemui gejala, jika ada hanya berupa rasa kering di vagina.12 Gejala biasanya timbul saat kanker sudah invasif dan berkembang ke jaringan terdekat. Gejala tersebut ialah perdarahan per vaginam yang dapat terjadi setelah intercourse, setelah menopause, perdarahan dan bercak darah diantara periode menstruasi, periode menstruasi yang lebih panjang dan lebih berat dari biasanya, atau perdarahan setelah pemeriksaan pelvis.
Gejala lainnya yang dapat timbul ialah keluarnya sekret dari vagina yang dapat mengandung darah yang dapat terjadi diantara periode menstruasi atau setelah menopause dan nyeri saat intercourse.14
Ketika sel kanker telah semakin berkembang, gejala yang dapat timbul ialah nyeri panggul, lumbosakral, gluteus, gangguan berkemih (urinary frequency), dan nyeri di kandung kemih dan rektum.12 Dalam beberapa kasus bahkan dapat terjadi perdarahan hebat yang tidak terkontrol sehingga pasien harus dibawa ke unit gawat darurat. Selain itu, tumor yang membesar dapat menekan organ yang berdekatan sehingga menimbulkan gejala lain. Misalnya, edema ekstremitas bawah dan nyeri panggul bawah yang sering menjalar ke kaki bagian posterior yang disebabkan oleh tekanan tumor pada saraf sciatic, limfatik, vena, atau ureter.
Obstruksi ureter yang disebabkan oleh tumor yang membesar dapat menyebabkan hidronefrosis dan uremia. Selain itu, hematuria dan/ atau gejala fistula vesicovaginal atau rectovaginal juga dapat ditemui ketika tumor telah menginvasi kandung kemih atau rektum.19
2.1.6. Stadium Kanker Serviks
International Federation of Gynecologist and Obstetricians Staging System for Cervical Cancer (FIGO) pada tahun 2000 menetapkan suatu sistem stadium
Tabel 2.1. Staging Menurut FIGO
Stadium Karakteristik
0 Lesi belum menembus membrana basalis I Lesi tumor masih terbatas di serviks
IA1 Lesi telah menembus membrana basalis <3 mm dengan diameter permukaan tumor <7 mm
IA2 Lesi telah menembus membrana basalis >3 mm tetapi <5 mm dengan diameter permukaan tumor <7 mm
IB1 Lesi terbatas di serviks dengan ukuran lesi primer <4 cm IB2 Lesi terbatas di serviks dengan ukuran lesi primer >4 cm
II Lesi telah keluar dari serviks (meluas ke parametrium dan sepertiga proksimal vagina)
IIA Lesi telah meluas ke sepertiga proksimal vagina
IIB Lesi telah meluas ke parametrium tetapi tidak mencapai dinding panggul
III Lesi telah keluar dari serviks (menyebar ke parametrium dan atau sepertiga vagina distal)
IIIA Lesi menyebar ke sepertiga vagina distal
IIIB Lesi menyebar ke parametrium sampai dinding panggul IV Lesi menyebar keluar organ genitalia
IVA Lesi meluas ke rongga panggul, dan atau menyebar ke mukosa vesika urinaria
IVB Lesi meluas ke mukosa rektum dan atau meluas ke organ jauh
Sumber: Rini LM. Analisa Faktor Usia pada Wanita Peserta Program Penapisan Kanker Leher Rahim dengan Pendekatan “See&Treat” untuk Deteksi Lesi Prakanker dan Pengobatan dengan Terapi Beku. 2009.
2.1.7. Pencegahan Kanker Serviks
Pencegahan merupakan metode ideal untuk mengontrol kanker. Terdapat 3 pendekatan utama untuk mencegah kanker, yaitu:
2.1.7.1. Pencegahan Primer
Pencegahan primer bertujuan untuk mengurangi risiko kanker pada individu normal tanpa gejala.21 Pencegahan primer dapat dilakukan dengan:
a. Menunda onset aktivitas seksual
Menunda onset aktivitas seksual sampai usia 20 tahun dan berhubungan secara monogamy akan mengurangi kanker serviks secara signifikan.
b. Penggunaan kontrasepsi barrier
Dokter merekomendasikan kontrasepsi metode barier (kondom, diafragma, dan spermisida) yang berperan untuk proteksi terhadap agen virus.
c. Penggunaan vaksinasi HPV
Vaksinasi HPV yang diberikan kepada pasien bisa mengurangi infeksi Human Papiloma Virus, karena mempunyai kemampuan proteksi >90%.
Tujuan dari vaksin propilaktik dan vaksin pencegah adalah untuk mencegah perkembangan infeksi HPV dan rangkaian dari event yang mengarah ke kanker serviks.22
2.1.7.2. Pencegahan Sekunder
Pencegahan sekunder atau deteksi dini bertujuan untuk mendeteksi proses preneoplastik atau neoplasia dini melalui skrining.21 Program pemeriksaan/
skrining yang dianjurkan untuk kanker serviks oleh WHO adalah skrining pada setiap wanita minimal satu kali pada usia 35-40 tahun. Jika fasilitas tersedia, lakukan tiap 10 tahun pada wanita usia 35-55 tahun. Jika fasilitas tersedia lebih, lakukan tiap 5 tahun pada wanita usia 35-55 tahun. Ideal atau optimal, lakukan tiap 3 tahun pada wanita usia 25-60 tahun.22 Program skrining kanker serviks dapat dilakukan dengan pap smear atau Inspeksi Visual dengan Asam Asetat (IVA).
2.1.7.3. Pencegahan Tersier
Pencegahan tersier bertujuan untuk mengurangi morbiditas pada pasien yang sudah terkena penyakit seperti penggunaan terapi untuk mencegah terjadinya metastasis.21
2.2. Pap Smear 2.2.1.Definisi
Pap smear atau Papanicoloau smear adalah pemeriksaan mikroskopis terhadap sel yang diambil dari serviks dan digunakan untuk mendeteksi kondisi
skrining untuk melihat perubahan pada zona transformasi serviks yang paling sering disebabkan oleh HPV.23
Pap smear adalah pemeriksaan sitologi dari serviks dan porsio untuk melihat adanya perubahan atau keganasan pada epitel serviks atau porsio untuk mengetahui adanya tanda-tanda awal keganasan serviks (prakanker) yang ditandai dengan adanya perubahan pada lapisan epitel serviks (displasia).24
Sitologi ginekologik Pap smear adalah ilmu yang mempelajari sel-sel yang lepas atau deskuamasi dari sistem alat kandungan wanita, meliputi sel-sel yang lepas dari vagina, serviks, endoserviks, dan endometrium (Lestadi, 2009).25
2.2.2.Tujuan dan Manfaat
Pap smear bertujuan untuk mengetahui ada atau tidaknya proses infeksi, kelainan pra kanker, dan kanker di vagina dan serviks (Lestadi, 2009). Selain itu, hasil pemeriksaan Pap smear dapat menunjukkan adanya penyakit lain dalam vagina dan serviks, seperti infeksi HPV yang berhubungan kuat dengan kejadian kanker serviks. Dengan diketahuinya keabnormalan pada vagina atau serviks dari hasil pemeriksaan Pap smear, maka dapat dilakukan pengobatan yang seksama sehingga kanker serviks dapat dicegah.25 Pap smear mampu mendeteksi lesi prekursor pada stadium awal sehingga lesi dapat ditemukan saat terapi masih mungkin bersifat kuratif.26
Berdasarkan penelitian yang membandingkan hasil tes Pap pertama dengan tes Pap ulangan didapatkan bahwa sensitivitas (true positif) tes Pap pertama dalam mendeteksi kelainan sel skuamosa yang mengindikasikan risiko kanker serviks skuamosa adalah sebesar 55%-80%.27,28 Berdasarkan penelitian lain didapati bahwa spesifisitas (true false) Pap smear adalah sebesar 96,8%.29
Skrining terhadap prekursor kanker serviks dengan metode Pap smear telah terbukti menurunkan insiden kanker invasif.30 Kelebihan Pap smear dalam pencegahan kanker serviks telah terbukti pada negara dengan program skrining nasional seperti Finlandia dan Swedia dimana negara-negara tersebut memiliki prevalensi dan insidensi kanker serviks terendah di dunia. Hal ini didukung dengan tingginya prevalensi dan insidensi kanker serviks di Nigeria karena
rendahnya angka pemeriksaan Pap smear dibandingkan dengan Amerika Serikat dan Eropa yang memiliki pemeriksaan Pap smear rutin yang cukup tinggi.31 Pap smear juga telah menurunkan angka mortalitas kanker serviks hampir sebanyak lebih dari 70% di Amerika Serikat.32
2.2.3.Kriteria Melakukan Pemeriksaan
Rekomendasi terbaru dari American Cancer Society pada tahun 2012 adalah:
Semua wanita harus memulai skrining kanker serviks pada usia 21 tahun
Wanita yang berusia 21-29 tahun harus melakukan tes Pap setiap 3 tahun. Tidak disarankan melakukan tes HPV kecuali diperlukan setelah ditemukan hasil tes Pap yang abnormal
Wanita yang berusia 30-65 tahun harus melakukan tes Pap dan tes HPV setiap 5 tahun. Ini merupakan pendekatan yang disarankan, tetapi diperbolehkan hanya melakukan tes Pap setiap 3 tahun
Wanita yang berusia di atas 65 tahun yang telah melakukan skrining reguler dengan hasil normal tidak dianjurkan melakukan skrining kanker serviks. Wanita yang telah didiagnosa dengan prekanker serviks harus terus melakukan skrining
Wanita yang telah melakukan pengangkatan uterus dan serviks secara histerektomi dan tidak memiliki riwayat kanker serviks atau prakanker serviks tidak dianjurkan untuk melakukan skrining
Wanita yang telah vaksinasi HPV dianjurkan untuk mengikuti rekomendasi skrining sesuai usia
Wanita dengan risiko tinggi kanker serviks mungkin perlu melakukan skrining lebih sering. Yang termasuk wanita dengan risiko tinggi ialah penderita infeksi HIV, transplantasi organ, atau pengguna obat diethylstilbestrol (DES), dianjurkan untuk melakukan konsultasi dengan dokter.
American Cancer Society tidak lagi merekomendasikan untuk melakukan tes Pap setiap tahun karena waktu yang dibutuhkan kanker serviks untuk berkembang adalah 10-20 tahun, sehingga skrining yang terlalu sering tidak diperlukan.33
2.2.4.Klasifikasi
Klasifikasi Papanicolaou membagi hasil pemeriksaan menjadi 5 kelas, yaitu34:
a. Kelas I : tidak ada sel abnormal.
b. Kelas II : terdapat gambaran sitologi atipik, namun tidak ada indikasi adanya keganasan.
c. Kelas III : gambaran sitologi yang dicurigai keganasan, displasia ringan sampai sedang.
d. Kelas IV : gambaran sitologi dijumpai displasia berat.
e. Kelas V : keganasan.
Sistem CIN pertama kali dipublikasikan oleh Richart RM tahun 1973 di Amerika Serikat (Tierner & Whooley, 2002). Pada sistem ini, pengelompokan hasil uji Pap Semar terdiri dari34:
a. CIN I merupakan displasia ringan dimana ditemukan sel neoplasma pada kurang dari sepertiga lapisan epitelium.
b. CIN II merupakan displasia sedang dimana melibatkan dua pertiga epitelium.
c. CIN III merupakan displasia berat atau karsinoma in situ yang dimana telah melibatkan sampai ke basement membrane dari epitelium.
Klasifikasi Bethesda pertama kali diperkenalkan pada tahun 1988. Setelah melalui beberapa kali pembaharuan, maka saat ini digunakan klasifikasi Bethesda 2001. Klasifikasi Bethesda 2001 adalah sebagai berikut34:
a. Sel skuamosa
i. Atypical Squamous Cells Undetermined Significance (ASC-US) ii. Low Grade Squamous Intraepithelial Lesion (LSIL)
iii. High Grade Squamous Intraepithelial Lesion (HSIL) iv. Squamous Cells Carcinoma
b. Sel glandular
i. Atypical Endocervical Cells ii. Atypical Endometrial Cells iii. Atypical Glandular Cells
iv. Adenokarsinoma Endoservikal In situ
v. Adenokarsinoma Endoserviks Universitas Sumatera Utara vi. Adenokarsinoma Endometrium
vii. Adenokarsinoma Ekstrauterin
viii. Adenokarsinoma yang tidak dapat ditentukan asalnya (AGC-NOS)
2.2.5. Bahan Pemeriksaan Sitologi
Bahan pemeriksaan pap smear untuk deteksi dini lesi prakanker atau kanker serviks adalah sekret serviks (eksoserviks) dan sekret endoserviks. Sekret serviks diambil dengan mengapus seluruh permukaan porsio serviks sekitar orifisium uteri eksternum dengan spatula (ayre). Sedangkan, sekret endoserviks diambil dengan mengapus permukaan mukosa endoserviks dan daerah SSK menggunakan spatula modifikasi atau cytobrush.35
2.3. IVA (Inspeksi Visual Asam Asetat) 2.3.1. Definisi
IVA adalah pemeriksaan leher rahim secara visual menggunakan asam cuka dengan mata telanjang untuk mendeteksi abnormalitas setelah pengolesan asam cuka 3-5%.36 IVA merupakan salah satu cara deteksi dini kanker serviks dengan kesederhanaan teknik dan kemampuan memberikan hasil dengan segera dengan keakuratan 90%.37 IVA sangat cocok untuk negara berkembang karena pelaksanaannya yang sederhana, murah, dan dapat dilakukan oleh pekerja medis yang terlatih.38
Data terkini menunjukkan bahwa IVA sama efektifnya dengan Pap smear dalam mendeteksi penyakit dan bisa dilakukan dengan lebih sedikit logistik dan hambatan teknis.39 Menurut WHO (2006), deteksi dini kanker serviks metode IVA memiliki sensitifitas sebesar 77% (range antara 56-94%) dan spesifisitas 86%
(antara 74-94%). Nilai sensitifitas IVA lebih baik, walaupun memiliki spesifisitas yang lebih rendah. Diperkirakan, cakupan deteksi dini dengan IVA minimal 80%
selama lima tahun akan menurunkan insidens kanker leher rahim secara signifikan.
2.3.2. Kriteria Melakukan Pemeriksaan
Kriteria melakukan IVA adalah mereka yang sesuai dengan kriteria pemeriksaan skrining kanker serviks dan metode ini merupakan pilihan terbaik untuk dilakukan (misal karena tidak dapat melakukan pemeriksaan sitologi servikal atau tes HPV).
2.3.3. Interpretasi Hasil40 a. Hasil Tes-positif:
Bila ditemukan plak putih yang tebal berbatas tegas atau epitel acetowhite (bercak putih), terlihat menebal dibanding dengan sekitarnya, seperti leukoplasia, terdapat pada zona transisional, menjorok ke arah endoserviks dan ektoserviks.
i. Positif 1(+):
Samar, transparan, tidak jelas, terdapat lesi bercak putih yang ireguler pada serviks. Lesi bercak putih yang tegas, membentuk sudut (angular), geographic acetowhite lessions yang terletak jauh dari sambungan skuamosa.
ii. Positif 2(+):
Lesi acetowhite yang buram, padat, dan berbatas jelas sampai ke SSK.
Lesi acetowhite yang luas, sirkumorifisial, berbatas tegas, tebal, dan padat.
Pertumbuhan pada leher rahim menjadi acetowhite.
b. Hasil Tes-negatif:
Permukaan polos dan halus, berwarna merah jambu. Area bercak putih yang berada jauh dari zona transformasi, halus atau pucat tanpa batas jelas. Bercak
bergaris-garis seperti bercak putih. Bercak putih berbentuk garis yang terlihat pada batas endoserviks. Tidak ada lesi bercak putih. Garis putih mirip lesi acetowhite pada SSK.
c. Normal
Titik-titik berwarna putih pucat di area endoserviks, merupakan epitel kolumnar yang berbentuk anggur yang terpulas asam asetat. Licin, merah muda, berbentuk porsio normal.
d. Infeksi
Servisitis (inflamasi, hiperemis), banyak fluor, ektropion, polip e. Kanker
Massa mirip kembang kol atau ulkus dan mudah berdarah
2.4. Faktor-faktor yang Berhubungan dengan Keputusan WUS Melakukan IVA/ Pap Smear
2.4.1. Usia
Usia adalah umur individu yang terhitung mulai saat dilahirkan sampai berulang tahun. Semakin bertambah usia seseorang, kematangan berpikir dan kualitas pekerjaannya semakin meningkat.41
Hal ini sesuai dengan hasil penelitian terdahulu yang dilakukan oleh Rini di 4 Puskesmas di daerah Jatinegara dimana usia yang paling banyak melakukan program skrining kanker serviks metode IVA adalah kelompok usia 35-39 tahun, yaitu sebanyak 127 orang (20,8%).42 Hal tersebut sesuai dengan anjuran Depkes RI 2009 bahwa deteksi dini kanker serviks dianjurkan pada perempuan usia 30-50 tahun.
2.4.2. Pendidikan
Tingkat pendidikan suatu bangsa akan mempengaruhi perilaku rakyatnya.
Semakin tinggi pendidikan masyarakat, semakin tinggi juga kesadaran akan kesehatan. Hal ini akan berpengaruh terhadap tingkat keikutsertaan masyarakat dalam pembangunan kesehatan (Runjanti, 2011).41
Hal ini sesuai dengan hasil penelitian yang dilakukan oleh Pertiwi pada tahun 2015 dimana sampel dengan pendidikan lebih tinggi lebih banyak melakukan skrining kanker serviks. Sampel dengan pendidikan dasar hanya 3 orang (6,1%) sedangkan sampel dengan pendidikan menengah atas sebanyak 27 orang (55,2%).11
Hal ini juga sesuai dengan hasil penelitian terdahulu oleh Sulistiowati dan Sirait dimana didapatkan hasil dari 3303 responden wanita yang 3105 orang berpendidikan menengah sampai rendah (52 dan 42%) melakukan pemeriksaan IVA.43
2.4.3. Pekerjaan
Pekerjaan akan mempengaruhi tingkat ekonomi seseorang. Tingkat sosial ekonomi yang terlalu rendah akan mempengaruhi individu menjadi tidak begitu memperhatikan pesan-pesan yang disampaikan karena lebih memikirkan kebutuhan-kebutuhan lain yang lebih mendesak.44
2.4.4. Usia Menikah
Usia menikah berhubungan dengan onset aktivitas seksual. Sebagaimana telah disebutkan di atas bahwa onset aktivitas seksual dibawah 20 tahun meningkatkan risiko terkena kanker serviks.14
2.4.5.Paritas
Menurut BKKBN (2006), paritas adalah banyaknya kelahiran hidup yang dipunyai oleh seorang wanita. Wanita yang telah mengalami 3 kehamilan penuh berisiko tinggi mengalami kanker serviks. Belum jelas betul mengapa hal ini terjadi. Tetapi, satu teori menyatakan bahwa wanita yang telah mengalami kehamilan berulang telah mengalami intercourse yang lebih banyak sehingga risiko terinfeksi HPV lebih tinggi. Teori lain menyatakan bahwa perubahan hormonal selama kehamilan memungkinkan wanita terjangkit infeksi HPV dan pertumbuhan kanker.14
2.4.6. Jaminan Kesehatan
Berdasarkan UU No. 24 Tahun 2011 Pasal 9 ayat (1), Badan Penyelenggara Jaminan Sosial (BPJS) Kesehatan adalah badan hukum yang dibentuk untuk menyelenggarakan program jaminan kesehatan.45 Peserta jaminan kesehatan meliputi PBI (Penerima Bantuan Iuran) Jaminan Kesehatan, meliputi orang yang tergolong fakir miskin dan orang tidak mampu dan bukan PBI, meliputi orang yang tidak tergolong fakir miskin dan orang tidak mampu.46
BPJS Kesehatan mengadakan layanan skrining untuk mendeteksi kanker serviks gratis bagi peserta BPJS perempuan47, oleh karena itu diharapkan WUS yang merupakan peserta BPJS rutin melakukan pemeriksaan skrining kanker serviks.
2.4.7. Akses Layanan Kesehatan
Untuk berperilaku sehat, masyarakat memerlukan sarana dan prasarana pendukung, dalam hal ini adalah layanan kesehatan seperti puskesmas, tenaga kesehatan terlatih, alat-alat pemeriksaan, dan lain-lain. Keterjangkauan mencapai tempat layanan tersebut juga sangat penting untuk mendukung masyarakat melakukan pemeriksaan.
Seperti penelitian yang dilakukan oleh Pertiwi pada tahun 2015 dimana kemudahan menjangkau akses layanan kesehatan memiliki angka kunjungan untuk melakukan skrining yang tinggi.11
2.4.8. Dukungan Suami
Perhatian dan kasih sayang sangat dibutuhkan dalam menumbuhkembangkan seorang manusia ke arah yang lebih sehat, cerdas, dan berpotensi. Selain itu, menurut Lawrence Green, dukungan keluarga merupakan factor pendorong (reinforcing) yang mempengaruhi perilaku manusia.48
Hal ini menunjukkan bahwa dukungan dari orang terdekat, termasuk didalamnya suami, berpengaruh terhadap keputusan WUS melakukan deteksi dini
2.4.9. Pengetahuan
Pengetahuan adalah hasil dari tahu, dan ini terjadi setelah seseorang melakukan penginderaan terhadap suatu objek tertentu.10 Menurut Mubarak, dkk (2007), pengetahuan seseorang dipengaruhi oleh pendidikan, pekerjaan, umur, minat, pengalaman, kebudayaan lingkungan sekitar, dan informasi.26
Pengetahuan mempengaruhi perilaku seseorang atau masyarakat terhadap kesehatan. Pengetahuan tertentu tentang kesehatan mungkin penting sebelum suatu tindakan kesehatan pribadi terjadi.10 Hal ini sesuai dengan hasil penelitian Yuliwati (2012) dimana diperoleh proporsi WUS yang berperilaku IVA baik sebanyak 37 (66,1%) berpengetahuan baik.10
KERANGKA TEORI, KERANGKA KONSEP, DAN HIPOTESIS
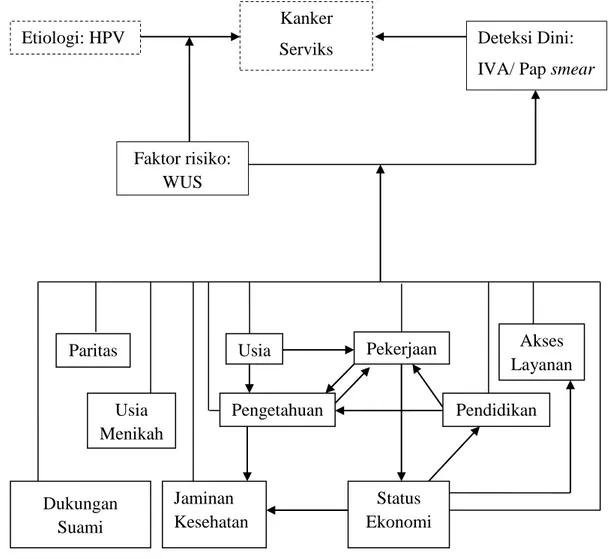
3.1. Kerangka Teori
Gambar 3.1. Kerangka Teori Etiologi: HPV
Kanker
Serviks Deteksi Dini:
IVA/ Pap smear -
Faktor risiko:
WUS
Usia
Pengetahuan
Pekerjaan
Pendidikan
Jaminan Kesehatan
Akses Layanan Usia
Menikah Paritas
Status Ekonomi Dukungan
Suami
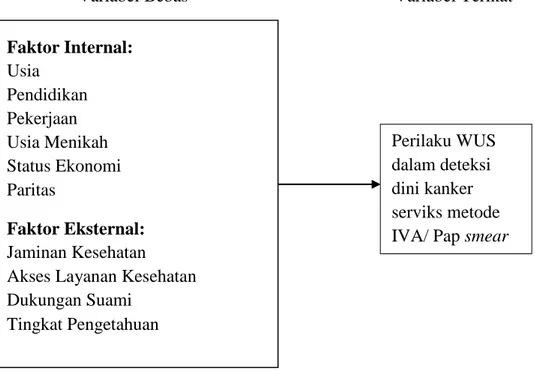
3.2. Kerangka Konsep
Berdasarkan tujuan penelitian di atas maka kerangka konsep dalam penelitian ini adalah:
3.3. Hipotesis
Terdapat hubungan antara faktor internal (usia, pendidikan, pekerjaan, usia menikah, status ekonomi, dan paritas) dan faktor eksternal (jaminan kesehatan, akses layanan kesehatan, dukungan suami/ keluarga, dan tingkat pengetahuan) dengan keputusan WUS dalam melakukan pemeriksaan IVA/ Pap smear di Puskesmas Lubuk Pakam.
Variabel Bebas
Gambar 3.2. Kerangka Konsep Faktor Internal:
Usia Pendidikan Pekerjaan Usia Menikah Status Ekonomi Paritas
Faktor Eksternal:
Jaminan Kesehatan Akses Layanan Kesehatan Dukungan Suami
Tingkat Pengetahuan
Perilaku WUS dalam deteksi dini kanker serviks metode IVA/ Pap smear
Variabel Terikat
METODE PENELITIAN
4.1. Rancangan Penelitian
4.1.1. Jenis Rancangan Penelitian
Penelitian ini merupakan penelitian analitik dengan desain penelitian cross sectional (potong lintang) dimana data yang menyangkut variabel bebas dan variabel terikat akan dikumpulkan dalam waktu yang bersamaan.49
4.1.2. Lokasi dan Waktu Penelitian
Penelitian ini akan dilaksanakan di Puskesmas Lubuk Pakam pada bulan September sampai dengan bulan Oktober 2016.
4.2. Populasi dan Sampel Penelitian 4.2.1. Populasi Penelitian
Populasi target penelitian ini adalah semua WUS berusia 20-45 tahun yang telah menikah yang berdomisili di wilayah kerja Puskesmas Lubuk Pakam.
Populasi terjangkau penelitian ini adalah semua WUS berusia 20-45 tahun yang telah menikah dan pernah melakukan kunjungan di Puskesmas Lubuk Pakam.
Alasan pemilihan rentang usia WUS yakni 20-45 tahun berdasarkan usia reproduksi wanita menurut WHO50 dan usia reproduksi sehat menurut BKKBN.51
4.2.2. Sampel Penelitian
Teknik sampling yang digunakan dalam penelitian ini adalah simple random sampling, dimana jumlah subjek dalam populasi terjangkau yang akan dipilih sebagai sampel penelitian dihitung terlebih dahulu. Dengan teknik sampling ini tiap subjek dalam populasi terjangkau mempunyai kesempatan yang sama untuk terpilih atau untuk tidak terpilih sebagai sampel penelitian.52
Kriteria inklusi dalam penelitian ini adalah responden yang mampu baca tulis dan setuju mengikuti penelitian dengan menandatangani inform consent.
Jumlah sampel dihitung dengan menggunakan rumus Lemeshow (1997):
𝑛 =𝑍 1-∝/22 𝑃(1 − 𝑃) 𝑑2
Keterangan :
n : Jumlah sampel
Z1-α/2 : Deviat baku normal untuk α = 1,96 P : Proporsi = 0,2453
d : Tingkat ketepatan absolut yang dikehendaki = 0,10
Setelah dihitung berdasarkan rumus di atas, maka didapatkan jumlah sampel minimal sebesar 70,07 responden, dan akan digenapkan menjadi 100 responden.
4.3. Pengumpulan Data 4.3.1. Jenis Data
Sumber data dalam penelitian ini adalah:
a. Data primer, yaitu data dari kuesioner yang diisi oleh responden b. Data sekunder, yaitu data informasi WUS yang pernah berkunjung di
Puskesmas Lubuk Pakam
4.3.2. Instrumen
Instrumen yang digunakan dalam penelitian ini adalah kuesioner yang berisi pertanyaan mengenai variabel terikat yaitu keputusan WUS melakukan pemeriksaan IVA/ Pap smear, dan variabel bebas yaitu faktor internal (usia, pendidikan, pekerjaan, usia menikah, status ekonomi, dan paritas) dan faktor eksternal (jaminan kesehatan, akses layanan kesehatan, dukungan suami, dan tingkat pengetahuan).
Kuesioner yang digunakan diadopsi dari penelitian Kurniawati dengan judul “Pengaruh Pengetahuan, Motivasi, dan Dukungan Suami Terhadap Perilaku Pemeriksaan IVA pada Kelompok Wanita Usia Subur di Puskesmas Kedungrejo”
dengan nilai reliabilitas pengetahuan 0,821, penelitian Doloksaribu dengan judul
“Faktor-faktor Ibu Melakukan Pemeriksaan Pap smear di RSU Mitra Sejati Medan Tahun 2014” dengan nilai reliabilitas pengetahuan 0,840, penelitian Butarbutar dengan judul “Pengaruh Pengetahuan dan Sikap Ibu Serta Dukungan Suami Terhadap IVA (Inspeksi Visual Asam Asetat) di Wilayah Kerja Puskesmas Helvetia Medan Tahun 2014” dengan nilai reabilitas dukungan suami 0,713.
4.3.3. Cara Pengumpulan Data
Peneliti melakukan penelitian langsung di Puskesmas Lubuk Pakam . WUS yang terpilih sebagai responden dimintai kesediaannya untuk dilakukan wawancara. Pengisian kuesioner dilakukan oleh peneliti berdasarkan hasil wawancara dengan responden.
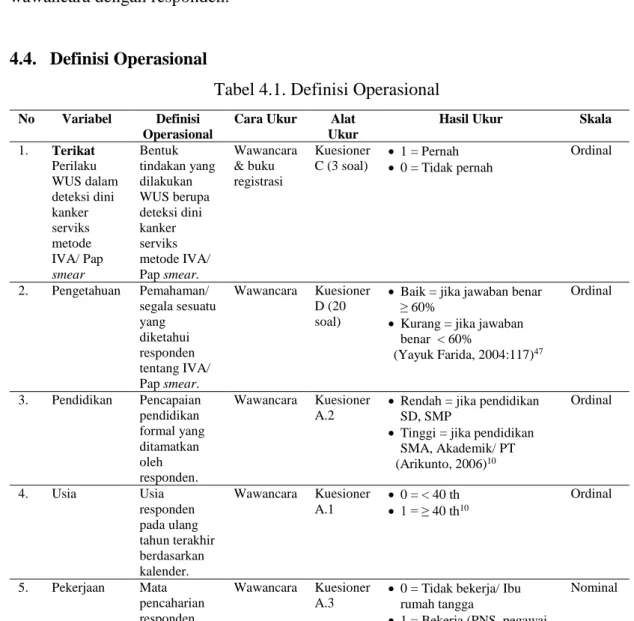
4.4. Definisi Operasional
Tabel 4.1. Definisi Operasional
No Variabel Definisi Operasional
Cara Ukur Alat Ukur
Hasil Ukur Skala
1. Terikat Perilaku WUS dalam deteksi dini kanker serviks metode IVA/ Pap smear
Bentuk tindakan yang dilakukan WUS berupa deteksi dini kanker serviks metode IVA/
Pap smear.
Wawancara
& buku registrasi
Kuesioner C (3 soal)
1 = Pernah
0 = Tidak pernah Ordinal
2. Pengetahuan Pemahaman/
segala sesuatu yang
diketahui responden tentang IVA/
Pap smear.
Wawancara Kuesioner D (20 soal)
Baik = jika jawaban benar
≥ 60%
Kurang = jika jawaban benar < 60%
(Yayuk Farida, 2004:117)47
Ordinal
3. Pendidikan Pencapaian pendidikan formal yang ditamatkan oleh responden.
Wawancara Kuesioner A.2
Rendah = jika pendidikan SD, SMP
Tinggi = jika pendidikan SMA, Akademik/ PT (Arikunto, 2006)10
Ordinal
4. Usia Usia
responden pada ulang tahun terakhir berdasarkan kalender.
Wawancara Kuesioner A.1
0 = < 40 th
1 = ≥ 40 th10
Ordinal
5. Pekerjaan Mata pencaharian
Wawancara Kuesioner A.3
0 = Tidak bekerja/ Ibu rumah tangga
Nominal
swasta, petani, pedagang, buruh, dll)
6. Status Ekonomi
Tingkat pendapatan keluarga tiap 1 bulan.
Wawancara Kuesioner A.4
Tinggi : > Rp 2.000.000,-
Sedang: ≥ Rp 1.000.000 – Rp 2.000.000,-
Rendah : < Rp 1.000.000,-54
Ordinal
7. Usia Menikah
Usia pada saat responden menikah dan aktif aktivitas seksual pertama kali.
Wawancara Kuesioner A.5
< 20 th = muda
20-30 th = ideal
≥ 30 th = tua51
Ordinal
8. Paritas Jumlah anak yang pernah dilahirkan hidup oleh responden.
Wawancara Kuesioner A.6
Rendah = 0
Sedang = 1-3
Tinggi = > 311
Ordinal
9. Jaminan Kesehatan
Kepemilikan responden atas jaminan kesehatan BPJS.
Wawancara Kuesioner B.1
0 = Tidak memiliki
1 = Memiliki
Nominal
10 .
Akses Layanan Kesehatan
Jarak yang ditempuh oleh responden dari tempat tinggal ke Puskesmas Lubuk Pakam.
Wawancara Kuesioner B.2
Dekat = jarak ≤ 3km, jika ditempuh dengan sepeda motor/ mobil waktu tempuh
≤ 15 menit, ditempuh dengan sepeda
≤ 20 menit dan jika ditempuh dengan jalan kaki waktu tempuh ≤ 30 menit.
Jauh = jarak > 3km, jika ditempuh dengan sepeda motor/ mobil waktu tempuh
> 15 menit, ditempuh dengan sepeda
> 20 menit dan jika ditempuh dengan jalan kaki waktu tempuh > 30 menit.10
Nominal
11 .
Dukungan Suami
Dorongan moril maupun materiil yang bersifat positif dari suami sehingga responden mau melakukan pemeriksaan IVA/ Pap smear.
Wawancara Kuesioner E (6 soal)
Mendukung, jika nilai
≥ 75% (16-20)
Tidak mendukung, jika nilai
< 75% (5-15)55
Nominal
4.5. Pengolahan Data
Proses pengolahan data meliputi editing, coding, entry data, dan cleaning data.10
4.5.1. Editing
Editing adalah mengubah data yang meliputi kelengkapan pengisian atau jawaban yang tidak jelas. Editing ini dilakukan di lapangan supaya bila terjadi kesalahan atau kekurangan data dapat segera dilakukan perbaikan.
4.5.2. Coding
Coding merupakan proses merubah data dalam bentuk huruf menjadi data berbentuk angka. Pemberian kode angka digunakan untuk mempermudah peneliti dalam melakukan entry data.
4.5.3. Entry Data
Entry data adalah memasukkan data dari jawaban responden yang telah melalui proses editing dan coding ke dalam program atau software komputer.
Pemrosesan akan dilakukan peneliti menggunakan program SPSS (Statistical Program For Social Science) for windows.
4.5.4. Cleaning
Sebelum dilakukan analisis data, peneliti melakukan pengecekan kembali terhadap kemungkinan ada kesalahan saat pemasukan data ke perangkat computer. Pengecekan dilakukan dengan melihat missing, variasi, dan konsistensi data.
4.6. Analisis Data
Analisis data dilakukan untuk menunjang pembuktian hipotesis, dengan menggunakan:
4.6.1. Analisis Univariat
Analisis univariat digunakan untuk mendapatkan gambaran distribusi
4.6.2. Analisis Bivariat
Analisis bivariat dengan menggunakan uji chi-square digunakan untuk mengetahui hubungan setiap variabel bebas dengan variabel terikat.
Uji kemaknaan digunakan batas kemaknaan sebesar 5% (0,05):10
a. P value < 0,05, maka Ho ditolak yang artinya data sampel mendukung adanya perbedaan bermakna (signifikan).
b. P value > 0,05, maka Ho gagal ditolak yang artinya data sampel tidak mendukung adannya perbedaan bermakna.
4.6.3. Analisis Multivariat
Analisis multivariat dengan menggunakan uji regresi logistik berganda digunakan untuk mengetahui pengaruh variabel independen terhadap variabel dependen pada taraf kepercayaan 95%.49
5.1. Hasil Penelitian
5.1.1. Deskripsi Lokasi Penelitian
Pengambilan data penelitian ini dilakukan di Puskesmas Lubuk Pakam yang beralamat di Jl. Diponegoro Gg.Wakaf , Kec. Lubuk Pakam. Puskesmas Lubuk Pakam merupakan puskesmas non rawat inap dengan wilayah kerja yang meliputi 10 desa dengan luas wilayah 31,19 km2 dan terdiri dari 63.293 penduduk.
Puskesmas Lubuk Pakam memiliki 72 jumlah ketenagaan yang terdiri dari 4 dokter umum, 1 dokter gigi, 13 perawat, 2 perawat gigi, 23 bidan, 3 asisten farmasi, 3 kesehatan masyarakat, 3 kesehatan lingkungan, 15 ahli gizi, 1 analis kesehatan, dan 4 tenaga non kesehatan.56
5.1.2. Analisis Univariat
5.1.2.1. Distribusi Frekuensi Perilaku WUS dalam Deteksi Dini Kanker Serviks Metode IVA/ Pap Smear di Wilayah Puskesmas Lubuk Pakam
Perilaku WUS dalam deteksi dini kanker serviks metode IVA/ Pap smear dibagi menjadi dua kategori, yaitu perilaku periksa IVA/Pap smear baik apabila WUS pernah melakukan IVA/ Pap smear dan perilaku periksa IVA/ Pap smear kurang apabila WUS tidak pernah melakukan IVA/ Pap smear (lihat tabel 5.1.).
Tabel 5.1.
Distribusi Frekuensi Responden Menurut Perilaku Deteksi Dini Kanker Serviks Metode IVA/ Pap Smear di Wilayah Puskesmas Lubuk Pakam No Perilaku Periksa IVA/ Pap Smear Jumlah Persentase (%)
1 Perilaku periksa baik 29 29,0
2 Perilaku periksa kurang 71 71,0
Total 100 100,0
Berdasarkan penelitian yang dilakukan, dari 100 responden sebanyak 29 (29,0%) WUS berperilaku periksa IVA/ Pap smear baik, dan sebanyak 71 (71,0%) WUS berperilaku periksa IVA/ Pap smear kurang.
5.1.2.2. Gambaran Distribusi Frekuensi Faktor-faktor yang Berhubungan Dengan Perilaku WUS Dalam Melakukan IVA/ Pap Smear di Wilayah Puskesmas Lubuk Pakam
Distribusi frekuensi faktor-faktor yang berhubungan dengan perilaku WUS dalam melakukan pemeriksaan IVA/ Pap smear dapat dilihat pada tabel 5.2.
Tabel 5.2.
Distribusi Frekuensi Faktor-faktor yang Berhubungan dengan Perilaku WUS Melakukan IVA/ Pap Smear di Wilayah Puskesmas Lubuk Pakam
No. Faktor-faktor yang berhubungan dengan perilaku
periksa IVA/ Pap smear N (%)
1. Kelompok Usia ≥ 40 tahun
< 40 tahun
32 68
32,0 68,0
2. Pengetahuan Baik
Kurang
86 14
86,0 14,0
3. Pendidikan Tinggi
Rendah
81 19
81,0 19,0
4. Pekerjaan Bekerja
Tidak bekerja
32 68
32,0 68,0 5. Status Ekonomi Tinggi
Sedang Rendah
47 27 26
47,0 27,0 26,0
6. Usia Menikah Muda
Ideal Tua
11 82 7
11,0 82,0 7,0
7. Paritas Rendah Sedang Tinggi
2 82 16
2,0 82,0 16,0 8. Jaminan Kesehatan Memiliki
Tidak Memiliki
64 36
64,0 36,0 9. Akses Layanan Kesehatan Dekat
Jauh
90 10
90,0 10,0 10. Dukungan Suami Mendukung
Tidak mendukung
20 80
20,0 80,0
Dalam penelitian ini usia dibagi menjadi 2 kelompok, yaitu usia ≥ 40 tahun dan usia < 40 tahun. Hal ini karena kasus kejadian kanker serviks paling sering terjadi pada usia 40 sampai dengan 50 tahun, sehingga WUS dengan usia ≥ 40 tahun diharapkan lebih banyak yang melakukan pemeriksaan IVA/ Pap smear.10
Dari hasil penelitian didapati bahwa WUS yang berusia ≥ 40 tahun adalah sebanyak 32 (32,0 %) responden dan yang berusia < 40 tahun adalah sebanyak 68 (68,0 %) responden.
Pengetahuan dikategorikan menjadi dua, yaitu baik dan kurang. Berdasarkan penelitian, 86 (85,0%) WUS berpengetahuan baik dan 14 (14,0%) WUS berpengetahuan kurang.
Pendidikan dikategorikan menjadi dua, yaitu berpendidikan tinggi (SMA, Akademik/ PT) dan berpendidikan rendah (tidak sekolah, SD, SMP). Hasil penelitian menunjukkan dari 100 responden 81 (81,0%) WUS berpendidikan tinggi dan 19 (19,0%) WUS berpendidikan rendah.
Hasil penelitian menunjukkan bahwa WUS yang bekerja lebih sedikit dibandingkan dengan yang tidak bekerja, yakni 32 (32,0%) WUS bekerja dan 68 (68,0%) WUS tidak bekerja.
Status ekonomi diperoleh dari penghasilan responden dan dibagi menjadi tiga kategori yakni tinggi, sedang, dan rendah. Berdasarkan hasil penelitian, jumlah responden terbanyak merupakan responden dengan status ekonomi tinggi yakni