i
HUBUNGAN ANTARA INFEKSI SALURAN PERNAPASAN DENGAN PENYAKIT PARU OBSTRUKTIF KRONIS EKSASERBASI DI RAWAT INAP DI RSUP HAJI ADAM
MALIK MEDAN TAHUN 2017/2018
SKRIPSI
Oleh :
WILLIAM ALEXANDER 160100098
PROGRAM STUDI PENDIDIKAN DOKTER FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA MEDAN
UNIVERSITAS SUMATERA UTARA
HUBUNGAN ANTARA INFEKSI SALURAN PERNAPASAN DENGAN PENYAKIT PARU OBSTRUKTIF KRONIS EKSASERBASI DI RAWAT INAP DI RSUP HAJI ADAM
MALIK MEDAN TAHUN 2017/2018
SKRIPSI
Diajukan Sebagai Salah Satu Syarat untuk Memperoleh Gelar Sarjana Kedokteran
Oleh :
WILLIAM ALEXANDER 160100098
PROGRAM STUDI PENDIDIKAN DOKTER FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA
MEDAN
UNIVERSITAS SUMATERA UTARA
KATA PENGANTAR
Segala puji dan syukur hanya bagi Tuhan Yang Maha Esa oleh karena anugerah-Nya yang melimpah, kemurahan dan kasih setia yang besar akhirnya penulis dapat menyelesaikan penulisan skripsi dengan judul : “Hubungan antara Infeksi Saluran Pernapasan dengan Penyakit Paru Obstruktif Kronis Eksaserbasi di Rawat Inap di RSUP Haji Adam Malik Medan Tahun 2017/2018”.
Penulis juga menyadari bahwa selama berlangsungnya penelitian, penyusunan sampai pada tahap penyelesaian skripsi ini tak lepas dari dukungan serta bantuan berbagai pihak. Karena itu, ucapan terima kasih penulis sampaikan kepada :
1. Dr. dr. Aldy Safruddin Rambe, Sp.S(K) selaku dekan Fakultas Kedokteran Universitas Sumatera Utara.
2. dr. Syamsul Bihar, M.Ked(Paru), Sp.P(K), FISR selaku dosen pembimbing yang telah memberikan banyak arahan, masukan, serta motivasi dalam membimbing penulis untuk dapat menyelesaikan skripsi ini dengan baik.
3. Dr. dr. Gema Nazri Yanni, M.Ked(Ped)., Sp.A(K) dan Dr. dr. Bintang Yinke M Sinaga, M.Ked(Paru)., Sp.P(K) selaku dosen penguji yang telah banyak memberikan masukan dan saran, sehingga skripsi ini bisa menjadi lebih baik.
4. Seluruh staf pengajar serta civitas akademika Fakultas Kedokteran Universitas Sumatera Utara atas bimbingan selama masa perkuliahan dan juga penulisan karya tulis ilmiah ini.
5. Kedua orang tua yang telah memberikan nasihat, doa dan dukungan untuk penulis dalam menuntut ilmu, sehingga penyusunan skripsi ini dapat terselesaikan.
6. Rekan-rekan penulis yang namanya tidak dapat disebutkan satu per satu yang telah mendukung dan membantu dari awal perkuliahan sampai
iii
Penulis menyadari bahwa dalam penyelesaian skripsi ini masih terdapat banyak kesalahan dan kekurangan. Untuk itu demi sempurnanya skripsi ini, penulis sangat membutuhkan dukungan dan sumbangsih pikiran berupa kritik dan saran yang bersifat membangun. Semoga skripsi ini dapat bermanfaat dan menambah pengetahuan pembaca.
Medan, 28 November 2019 Penulis
William Alexander
UNIVERSITAS SUMATERA UTARA
DAFTAR ISI
Halaman
Halaman Pengesahan .. ... i
Kata Pengantar ... ... ii
Daftar Isi ... ... iv
Daftar Gambar ... ... vii
Daftar Tabel ... viii
Daftar Lampiran ... ix
Daftar Singkatan ... x
Abstrak... ... xi
BAB I PENDAHULUAN 1.1. Latar Belakang ... 1
1.2. Rumusan Masalah... 3
1.3. Tujuan Penelitian ... 4
1.3.1. Tujuan Umum ... 4
1.3.2. Tujuan Khusus ... 4
1.4. Manfaat Penelitian ... 4
BAB II TINJAUAN PUSTAKA 2.1. PPOK... 5
2.1.1. Definisi ... 5
2.1.2. Etiologi ... 5
2.1.2.1. Merokok ... 5
2.1.2.2. Polusi ... 6
2.1.2.2.1. Polusi Indoor ... 6
2.1.2.2.2. Polusi Outdoor ... 6
2.1.2.2.3. Polusi di Tempat Kerja ... 7
2.1.2.3. Infeksi ... 7
2.1.2.4. Faktor Genetik ... 7
2.1.3. Patofisiologi ... 8
2.1.4. Gejala ... 9
v
2.1.4.2. Batuk Kronik ... 9
2.1.4.3. Batuk Berdahak ... 9
2.1.4.4. Mengi (Wheezing) san Sesak Dada ... 9
2.1.4.5. Fitur Tambahan pada Kondisi Parah ... 10
2.1.4.6. PPOK Eksaserbasi ... 10
2.1.5. Diagnosis ... 11
2.1.5.1. Anamnesis ... 11
2.1.5.2. Pemeriksaan Fisik ... 11
2.1.5.2.1. Inspeksi... 12
2.1.5.2.2. Palpasi ... 12
2.1.5.2.3. Perkusi ... 12
2.1.5.2.4. Auskultasi ... 12
2.1.5.3. Pemeriksaan Rutin... 13
2.1.5.3.1. Spirometri ... 13
2.1.5.3.2. Radiologi ... 13
2.1.5.3.3. Penilaian PPOK ... 13
2.1.5.3.3.1. Penilaian Spirometri ... 14
2.1.5.3.3.2. Penilaian Gejala... 14
2.1.5.3.3.3. Penilaian Riwayat Eksasebasi 16 2.1.5.3.3.4. Penilaian Komorbiditas ... 16
2.1.6. Tatalaksana ... 17
2.1.6.1. Tatalaksana Pasien PPOK Stabil ... 17
2.1.6.2. Tatalaksana Pasien PPOK Eksaserbasi ... 18
2.2. Infeksi Saluran Pernapasan ... 20
2.2.1. Definisi ... 20
2.2.2. Klasifikasi... 20
2.2.2.1. Klasifikasi Berdasarkan Lama Infeksi ... 20
2.2.2.2. Klasifikasi Berdasarkan Anatomi... 20
2.2.3. Etiologi ... 21
2.2.4. Patofisiologi ... 23
2.2.5. Gejala ... 23
UNIVERSITAS SUMATERA UTARA
2.2.6. Diagnosis ... 24
2.2.7. Tatalaksana ... 24
2.3. Hubungan Infeksi Saluran Pernapasan dengan PPOK Eksaserbasi 25 2.4. Kerangka Teori ... 28
2.5. Kerangka Konsep ... 28
2.6. Hipotesis ... 28
BAB III METODE PENELITIAN 3.1. Rancangan Penelitian ... 29
3.2. Waktu dan Tempat Penelitian ... 29
3.3. Populasi dan Sampel Penelitian ... 29
3.3.1. Populasi Penelitian ... 29
3.3.2. Sampel Penelitian ... 29
3.3.3. Estimasi Besar Sampel ... 30
3.4. Metode Pengumpulan Data ... 31
3.5. Definisi Operasional ... 31
3.6. Alur Penelitian ... 34
3.7. Metode Analisis Data ... 34
BAB IV HASIL PENELITIAN DAN PEMBAHASAN 4.1. Deskripsi Lokasi Penelitian... 36
4.2. Karakteristik Sampel Penelitian ...36
4.3. Distribusi Pola Kuman pada Penderita PPOK Eksaserbasi ... 39
4.4. Kepekaan Bakteri terhadap Berbagai Antibiotik ... 40
4.5. Hubungan Infeksi Saluran Pernapasan dengan PPOK Eksaserbasi 43 BAB V KESIMPULAN DAN SARAN 5.1. Kesimpulan ... 45
5.2. Saran ... 45
DAFTAR PUSTAKA ... 47
DAFTAR LAMPIRAN ... 51
vii
DAFTAR GAMBAR
No Judul Halaman
2.1 CATTM ... 15
2.2 mMRC Questionaire ... 15
2.3 Penilaian “ABCD” ... 16
2.4 Skema Penilaian “ABCD” ... 17
2.5 Kerangka Teori ... 28
2.6 Kerangka Konsep ... 28
UNIVERSITAS SUMATERA UTARA
DAFTAR TABEL
No Judul Halaman
2.1 Klasifikasi Derajat Hambatan Aliran Udara pada PPOK ... 14
2.2 Indikasi Potensial untuk Rawat Inap pada Pasien PPOK... 19
2.3 Manajemen PPOK Eksaserbasi Berat ... 19
4.1 Karakteristik Sampel Penelitian ... 37
4.2 Distribusi Pola Kuman pada Penderita PPOK Eksaserbasi ... 39
4.3 Kepekaan Bakteri Gram Positif terhadap Berbagai Antibiotik .... 41
4.4 Kepekaan Bakteri Gram Negatif terhadap Berbagai Antibiotik .. 42
4.5 Hubungan Infeksi Saluran Pernapasan dengan Derajat PPOK Eksaserbasi ... 43
ix
DAFTAR LAMPIRAN
Lampiran Judul Halaman
A Biodata Penulis... 51
B Pernyataan Orisinalitas... 53
C Surat Ethical Clearance ... 54
D Surat Survei Awal Penelitian ... 55
E Surat Izin Penelitian ... 56
F Data Induk Penelitian ... 57
G Tabel Perhitungan Aplikasi SPSS ... 61
UNIVERSITAS SUMATERA UTARA
DAFTAR SINGKATAN
CATTM : COPD Assessment Test CO : Carbon Monoksida
GOLD : Global Initiative for Chronic Obstructive Lung Disease IKS : Inhalasi Kortikosteroid
IL : Interleukin
ISPA : Infeksi Saluran Pernapasan Atas ISPB : Infeksi Saluran Pernapasan Bawah
Kemenkes RI : Kementerian Kesehatan Republik Indonesia KVP : Kapasitas Vital Paksa
LABA : Long-Acting Beta2-Agonist LAMA : Long-Acting Muscarinic Agonist
mMRC : Modified British Medical Research Council NO2 : Nitrit Dioksida
PMN : Polymorfonuclear
PPOK : Penyakit Paru Obstruktif Kronik Riskesdas : Riset Kesehatan Dasar
ROS : Reactive Oxygen Species RSU : Rumah Sakit Umum RSUP : Rumah Sakit Umum Pusat SABA : Short-Acting Beta2-Agonist SAMA : Short-Acting Muscarinic Agonist SO2 : Sulfur Dioksida
TNF : Tumor Necrosis Factor VEP : Volume Ekspirasi Paksa WHO : World Health Organization
xi ABSTRAK
Latar Belakang. PPOK adalah penyakit yang berhubungan dengan hambatan aliran udara pada saluran pernapasan yang tidak sepenuhnya reversibel. Saat ini, PPOK merupakan penyebab kematian tertinggi keempat di dunia dan diperkirakan akan meningkat menjadi penyebab kematian ketiga di tahun 2020. Keadaan akut yang ditandai peningkatan sesak napas, sputum dan perubahan warna sputum dikenal dengan PPOK eksaserbasi. Terdapat banyak penyebab yang dapat memicu PPOK eksaserbasi, salah satunya adalah infeksi saluran pernapasan oleh bakteri, virus, jamur dan/atau mycoplasma yang mewakili 75% penyebab PPOK eksaserbasi. Selain itu, PPOK eksaserbasi bersamaan dengan infeksi saluran pernapasan menyebabkan penurunan fungsi paru yang lebih signifikan dan durasi rawat inap yang lebih lama.
Tujuan. Mengetahui hubungan antara infeksi saluran pernapasan dengan PPOK eksaserbasi pada pasien rawat inap di RSUP Haji Adam Malik Medan tahun 2017-2018. Metode. Penelitian ini menggunakan metode analitik dengan desain cross-sectional, dan dilakukan dalam kurun waktu 8 bulan. Penelitian ini dilakukan dengan melihat data sekunder, yaitu rekam medis pasien penderita PPOK eksaserbasi di poli paru. Data kemudian dianalisis dengan menggunakan program komputer. Hasil. Dari hasil penelitian, didapatkan 32 dari 42 pasien PPOK mengalami eksaserbasi yang disebabkan infeksi saluran pernapasan, dengan kuman tersering Klebsiella pneumonia (p = 0,001). Kesimpulan. Terdapat hubungan antara infeksi saluran pernapasan dengan PPOK eksaserbasi.
Kata kunci: PPOK, PPOK Eksaserbasi, Infeksi Saluran Pernapasan
UNIVERSITAS SUMATERA UTARA
ABSTRACT
Background. COPD is a disease associated with obstruction of air flow in the respiratory tract that is not completely reversible. At present, COPD is the fourth highest cause of death in the world and is expected to increase to the third leading cause of death in 2020. An acute condition marked by increased shortness of breath, sputum and sputum discoloration is known as COPD exacerbation. There are many causes that can trigger COPD exacerbations, one of which is respiratory infections by bacteria, viruses, fungi and / or mycoplasma which represent 75% of the causes of COPD exacerbations. In addition, COPD exacerbations together with respiratory infections cause a more significant decrease in lung function and a longer duration of hospitalization. Objective. Knowing the relationship between respiratory tract infections with COPD exacerbations hospitalized in Haji Adam Malik General Hospital Medan in 2017 and 2018.
Method. This study uses analytical methods with cross sectional design, and was carried out at RSUP Haji Adam Malik Medan within 8 months. This research was conducted by looking at secondary data, namely the medical records of patients with COPD exacerbation of pulmonary department at Haji Adam Malik General Hospital Medan in 2017 and 2018. The data were then analyzed using a computer program. Results. From the results of the study, 32 of 42 COPD patients experienced an exacerbation due to respiratory tract infections, with the most common bacteria is Klebsiella pneumonia (p = 0.001). Conclusion. There is a relationship between respiratory infections with COPD exacerbations.
Keywords: COPD, COPD Exacerbations, Respiratory Tract Infection
1 BAB I PENDAHULUAN 1.1. LATAR BELAKANG
Menurut World Health Organization (WHO), Penyakit Paru Obstruktif Kronik (PPOK) adalah penyakit yang ditandai dengan hambatan aliran udara di saluran napas (paru-paru) yang tidak sepenuhnya reversibel. Hambatan aliran udara ini bersifat progresif dan berhubungan dengan respon inflamasi paru terhadap partikel atau gas yang beracun atau berbahaya. Bronkitis kronis dan emfisema sekarang masuk dalam diagnosa PPOK (WHO, 2017). Penyebab utama PPOK adalah rokok (pengguna maupun perokok pasif), paparan polusi udara seperti penggunaan bahan bakar biomassa, infeksi, dan faktor genetik (Weinberger, 2019).
GOLD melaporkan PPOK merupakan penyebab kematian keempat di dunia dan diperkirakan menjadi penyebab kematian ketiga di tahun 2020. Menurut Riskesdas 2013, prevalensi PPOK di Indonesia mencapai 3.7% dan lebih banyak diderita oleh laki-laki, pervalensi tertinggi di Indonesia dimiliki oleh Nusa Tenggara Timur sebesar 10%, khusus untuk provinsi Sumatera Utara sebesar 3,6%. Prevalensi PPOK cenderung lebih tinggi pada masyarakat dengan pendidikan rendah dan kuintil indeks kepemilikan terbawah.
Salah satu masalah PPOK adalah kecenderungan untuk eksaserbasi. PPOK eksaserbasi didefinisikan sebagai peristiwa akut yang dikarakterisasi dengan memburuknya kondisi gejala pernapasan dari kondisi sebelumnya dan menyebabkan perubahan dalam pengobatannya. Eksaserbasi pada umumnya dipicu oleh infeksi saluran pernapasan, polusi lingkungan (indoor dan/atau outdoor), merokok, bronkiektasis, limitasi aliran udara dan komorbiditas. Selama eksaserbasi terjadi perburukan gejala pernapasan, ditandai dengan peningkatan sesak napas, volume, dan purulensi sputum. Hal ini sering menyebabkan pasien membutuhkan perawatan rumah sakit. Mortalitas dalam 1 tahun mencapai 40%
dan meningkat sampai 59% pada pasien berusia lebih dari 65 tahun. Oleh karena
UNIVERSITAS SUMATERA UTARA
itu, PPOK eksaserbasi harus dapat dicegah dan ditangani secara maksimal karena dapat menurunkan fungsi faal paru, kualitas hidup pasien dan biaya yang besar (GOLD, 2019).
Salah satu penyebab paling sering dari PPOK eksaserbasi adalah infeksi saluran pernapasan. Infeksi saluran pernapasan merupakan segala jenis infeksi yang terjadi di saluran pernapasan. Secara umum, infeksi saluran pernapasan dibagi menjadi dua bagian, yaitu infeksi saluran pernapasan atas (ISPA) dan infeksi saluran pernapasan bawah (ISPB). Penyebab dari infeksi saluran pernapasan adalah virus, bakteri, jamur dan mycoplasma. Asap rokok, debu, gas kimia, allergen dan polusi udara merupakan faktor resiko infeksi saluran pernapasan (Jenna Fletcher,2019). Selain itu, terjadinya ISPA juga dipengaruhi oleh beberapa faktor yaitu gizi buruk, polusi udara dalam ruangan (indoor maupun outdoor), BBLR, kepadatan penduduk, kurangnya imunisasi campak, dan kurangnya pemberian ASI eksklusif (Kemenkes RI, 2012).
Infeksi saluran pernapasan merupakan penyebab utama morbiditas dan mortalitas penyakit menular di dunia. Angka mortalitas infeksi saluran pernapasan mencapai 4,25 juta setiap tahun di dunia (Najmah, 2016). Menurut Riskesdas 2018, prevalensi infeksi saluran pernapasan di Indonesia mencapai 4,4% dan lebih banyak diderita bayi dan balita, prevalensi tertinggi di Indonesia dimiliki provinsi Papua sebesar 10-11%, khusus untuk provinsi Sumatera Utara sebesar 2,5-3%
(Riskesdas, 2018).
Infeksi virus dan bakteri mewakili 75% dari penyebab kejadian PPOK eksaserbasi. Penentuan mana yang lebih dominan antara virus atau bakteri yang paling memicu eksaserbasi sampai sekarang masih kontroversi. Eksaserbasi yang bersamaaan dengan infeksi saluran pernapasan mengalami penurunan nilai fungsi paru yang lebih signifikan dan durasi rawat inap yang lebih lama. Berdasarkan hasil penelitian Habib Jafarinejad, ditemukan 1368 (36,7%) kasus pasien eksaserbasi akibat virus. Virus yang mendominasi yaitu Rhinovirus, Influenza dan Respiratory Syncytial Virus (RSV). Berdasarkan hasil penelitian Chang dkk., ditemukan 89 (65,92%) pasien eksaserbasi akibat infeksi bakteri dari 135 pasien
3
eksaserbasi. Bakteri yang mendominasi yaitu Haemophilus influenza(9,6%), Pseudomonas aeruginosa(8,9%), dan Streptococcus pneumonia(5,2%).
Hasil penelitian di Korea yang dilakukan oleh Choi dkk. pemicu PPOK eksaserbasi ditemukan 200 (27,2%) kasus disebabkan bakteri saja, 159 (21,6%) kasus disebabkan virus saja, 107 (14,5%) kasus disebabkan bakteri dan virus, dan 270 (36,7%) kasus tidak disebabkan bakteri maupun virus. Dalam penelitiannya bakteri mendominasi yaitu Pseudomonas aeruginosa(13%), Streptococcus pneumonia(11,4%), dan Haemophilus influenza(5,3%). Virus mendominasi yaitu Influenza virus(12,4%), Rhinovirus(9,4%), Parainfluenza virus(5,2%) dan Metapneumovirus(4,9%). Choi dkk. menyimpulkan bahwa bakteri lebih banyak menyebabkan PPOK eksaserbasi di Korea.
Di Indonesia, berdasarkan hasil penelitian Suradi dkk. di Surakarta tahun 2011 didapatkan 46 (71%) pasien mengalami eksaserbasi dengan hasil kultur positif pada Rumah Sakit Dr Moewardi Surakarta dengan Klebsiella spp (30,4%) sebagai bakteri utama. Berdasarkan hasil penelitian Marta dkk. di Riau tahun 2014 didapatkan semua kasus (23 kasus) positif kultur dengan penyebab utama bakteri gram negatif 83% dan gram positif 17%. Dari beberapa penelitian tersebut didapatkan adanya kecenderungan perbedaan identifikasi bakteri pada isolat sputum pasien PPOK eksaserbasi akut di daerah yang berbeda. Perbedaan ini salah satunya disebabkan perbedaan antara satu daerah dengan daerah lain dan berbeda pula dari waktu ke waktu.
1.2. RUMUSAN MASALAH
Apakah ada hubungan antara infeksi saluran pernapasan dengan PPOK eksaserbasi di rawat inap di RSUP Haji Adam Malik Medan tahun 2017/2018?
UNIVERSITAS SUMATERA UTARA
1.3. TUJUAN PENELITIAN 1.3.1. TUJUAN UMUM
Tujuan umum dari penelitian ini adalah untuk mengetahui hubungan antara infeksi saluran pernapasan dengan PPOK eksaserbasi yang di rawat inap di RSUP Haji Adam Malik Medan tahun 2017/2018.
1.3.2. TUJUAN KHUSUS
Sedangkan untuk tujuan khusus dilakukannya penelitian ini adalah sebagai berikut :
1. Mengetahui karakteristik jenis kelamin, usia, pekerjaan, riwayat merokok, derajat obstruktif dan derajat eksaserbasi pada penderita PPOK eksaserbasi di rawat inap di RSUP Haji Adam Malik Medan tahun 2017/2018.
2. Mengetahui kuman infeksi saluran pernapasan terbanyak penyebab PPOK eksaserbasi yang di rawat inap di RSUP Haji Adam Malik Medan tahun 2017/2018.
3. Mengetahui frekuensi PPOK eksaserbasi yang disebabkan oleh infeksi saluran pernapasan di rawat inap di RSUP Haji Adam Malik Medan tahun 2017/2018.
1.4. MANFAAT PENELITIAN
1. Bagi peneliti sendiri dengan adanya penelitian ini, diharapkan dapat memberikan tambahan pengetahuan mengenai hubungan antara infeksi saluran pernapasan dengan PPOK eksaserbasi.
2. Dengan adanya penelitian ini juga diharapkan dapat menjadi acuan ataupun masukan bagi peneliti lain dalam melakukan penelitian berikutnya, terutama penelitian yang bertujuan untuk menemukan hubungan antara infeksi saluran pernapasan dengan PPOK eksaserbasi.
3. Bagi masyarakat dengan adanya penelitian ini, diharapkan dapat memberikan
5 BAB II
TINJAUAN PUSTAKA 2.1. PPOK
2.1.1. DEFENISI PPOK
Menurut World Health Organization (WHO), penyakit paru obstruktif kronik (PPOK) adalah penyakit yang ditandai dengan hambatan aliran udara di saluran napas (paru-paru) yang tidak sepenuhnya reversibel. Hambatan aliran udara ini bersifat progresif dan berhubungan dengan respon inflamasi paru terhadap partikel atau gas yang beracun atau berbahaya. Bronkitis kronik dan emfisema merupakan gejala utama dari penyakit PPOK. Bronkitis kronik merupakan suatu gangguan klinis yang ditandai oleh pembentukan mukus yang meningkat dan bermanifestasi sebagai batuk kronik. Emfisema merupakan suatu perubahan anatomis parenkim paru yang ditandai oleh pembesaran alveoulus dan duktus alveolaris serta destruksi dinding alveolar (WHO , 2017).
2.1.2. ETIOLOGI PPOK 2.1.2.1. MEROKOK
Merokok merupakan penyebab utama penyakit PPOK. Merokok menyebabkan reaksi inflamasi di bronkus, bronkiolus, dan parenkim paru paru.
Adanya sel inflamasi (makrofag, neutrophil dan sitotoksik CD8+ T limfosit) akan mengeluarkan mediator seperti leukotrin B4, IL-8, dan TNF-alfa yang akan menambah reaksi inflamasi dan perusakan jaringan saluran pernapasan. Akibat reaksi inflamasi, kelenjar mukus mengalami hipertrofi dan hiperplasia sehingga saluran pernapasan akan tersumbat dan peningkatan produksi mukus. Merokok juga melepaskan oksidatif stres yang menyebabkan perusakan jaringan (Weinberger, 2019).
UNIVERSITAS SUMATERA UTARA
2.1.2.2. POLUSI
Polusi pada umumnya bukan penyebab langsung penyakit PPOK. Akan tetapi, polusi pada sewaktu waktu dapat memicu PPOK eksaserbasi. Polusi akan merangsang reaksi inflamasi dan pembentukkan oksidatif stres, yang pada akhirnya akan mempengaruhi struktur dan fungsi saluran pernapasan maupun parenkim paru (Weinberger, 2019).
2.1.2.2.1. POLUSI INDOOR (LINGKUNGAN RUMAH)
Memasak dengan bahan biomass dengan ventilasi dapur yang jelek misalnya terpajan asap bahan bakar kayu dan asap bahan bakar minyak diperkirakan memberi kontribusi sampai 35%. Polutan indoor yang penting antara lain SO2, NO2 dan CO yang dihasilkan dari memasak dan kegiatan pemanasan, zat-zat organik yang mudah menguap dari cat, karpet, bahan percetakan dan alergi dari gas dan hewan peliharaan serta perokok pasif. WHO melaporkan bahwa polusi indoor bertanggung jawab terhadap kematian dari 1,6 juta orang setiap tahunnya (Ratih, 2013).
2.1.2.2.2. POLUSI OUTDOOR (LINGKUNGAN DI LUAR RUMAH)
Bahan asap pem-bakaran/pabrik/tambang akan menghasilkan polusi yang berpengaruh buruk pada sistem pernapasan. Inhalan yang paling kuat menyebabkan PPOK adalah Cadmium, Zinc dan debu. Peningkatan relatif kendaraan sepeda motor ataupun mobil di jalan raya pada dekade terakhir ini telah mengkhawatirkan sebagai masalah polusi udara pada banyak kota metropolitan seluruh dunia. Beberapa penelitian menemukan bahwa pajanan kronik di kota dan polusi udara menurunkan laju fungsi pertumbuhan paru-paru pada anak-anak yang akan menjadi faktor resiko PPOK (Ratih, 2013).
7
2.1.2.2.3. POLUSI DI TEMPAT KERJA
Polusi dari tempat kerja misalnya debu-debu organik, lingkungan industri (pertambangan, industri besi dan baja, industri kayu, pembangunan gedung), bahan kimia pabrik dan sebagainya diperkirakan mencapai 19%. Pekerja sering terpapar polusi secara berulang ulang dapat berkembang menjadi penyakit PPOK dengan gejala utamanya bronkitis kronis (Ratih, 2013).
2.1.2.3. INFEKSI
Sama halnya dengan polusi, infeksi pada umumnya bukan penyebab langsung penyakit PPOK. Tetapi, infeksi merupakan faktor utama pemicu PPOK eksaserbasi. Selain itu, adanya riwayat infeksi saluran pernapasan pada masa kanak dapat menjadi faktor resiko penyakit PPOK. Hal ini disebabkan adanya infeksi saluran pernapasan pada masa kanak mempengaruhi perkembangan dan fungsi paru paru (Weinberger, 2019).
2.1.2.4. FAKTOR GENETIK
Faktor genetik juga berkontribusi dalam perkembangan penyakit PPOK. Salah satu yang paling dimengerti adalah defisiensi alpha1-antitrysin yang menyebabkan terjadinya emfisema. Enzim alpha1-antitrysin atau alpha1- antiprotease merupakan glikoprotein family dari protein serine yang dihasilkan oleh hati dan bersirkulasi dalam darah. Perubahan minor pada gen menyebabkan perubahan struktur protein pada enzim alpha1-antitrysin. Semakin berkurang kadar alpha1-antitrysin, akan beresiko untuk terbentuknya emfisema (Weinberger, 2019).
Faktor lain yang menarik, setidaknya sebagian secara genetik ditentukan, adalah derajat dari hiperresponsivitas bronkial yang sudah ada sebelumnya. Data mendukung hipotesis bahwa percepatan penurunan fungsi paru terjadi pada pasien yang memiliki tingkat respons bronkial yang lebih besar. Namun, ini adalah bidang kontroversi, sebagian karena potensi untuk merokok menyebabkan
UNIVERSITAS SUMATERA UTARA
perubahan bronkial responsif membuat sulit untuk menentukan hubungan sebab/akibat (Weinberger, 2019).
2.1.3. PATOFISIOLOGI
Obstruksi aliran udara kronis pada PPOK adalah sebagai akibat dari peradangan kronis paru paru dan terjadi sebagai akibat dari dua proses yang berbeda, tetapi seringkali tumpang tindih :
- Penyakit saluran pernapasan : mengacu pada bronkiolitis obstruktif, perubahan saluran pernapasan, dan penyempitan dan hilangnya saluran pernapasan perifer.
- Emfisema: mengacu pada kerusakan parenkim yang menyebabkan hilangnya alveolar dan karakteristik perangkap gas dan hiperinflasi yang ditemukan pada pasien dengan PPOK.
Peradangan paru-paru yang menyebabkan PPOK paling sering disebabkan oleh asap rokok tetapi juga dapat diinduksi oleh partikel berbahaya lainnya, seperti asap dari bahan bakar biomassa. Pada pasien dengan PPOK, respons inflamasi normal paru diperkuat karena faktor-faktor yang ditentukan secara genetis belum sepenuhnya dipahami saat ini. Peradangan paru yang dipercepat dimediasi oleh beberapa jenis sel radang termasuk makrofag, neutrofil, dan limfosit T dan B yang mengisi lumen saluran pernapasan pada PPOK. Sebagian kecil pasien dengan PPOK telah ditemukan memiliki peradangan yang dimediasi eosinofil, perbedaan penting karena kelompok ini mungkin memberi respons yang lebih baik terhadap kortikosteroid. Selain itu, inflamasi sistemik juga meningkat pada PPOK, terutama pada penyakit berat dan selama eksaserbasi sebagaimana dibuktikan oleh peningkatan kadar biomarker inflamasi. Peradangan sistemik yang persisten dikaitkan dengan perkembangan komorbiditas penyakit jantung dan manifestasi klinis yang lebih buruk. Studi lebih lanjut diperlukan dalam bidang ini karena identifikasi fenotip terapeutik dapat meningkatkan personalisasi terapi dan klinis tanggapan (Duffy and Criner, 2019).
9
2.1.4. GEJALA
2.1.4.1. SESAK NAPAS
Sesak napas, suatu gejala utama dari PPOK, adalah penyebab utama kecacatan dan kecemasan. Batuk dan produksi dahak merupakan pencetus perkembangan sesak napas. Pasien PPOK sering menggambarkan sesak napas mereka sebagai butuh usaha untuk bernapas, berat dada, sukar bernapas, atau terengah-rengah (Global Initiative for Chronic Obstructive Lung Disease, 2019).
2.1.4.2. BATUK KRONIK
Batuk kronis seringkali merupakan gejala pertama dari PPOK dan sering diabaikan pasien sebagai konsekuensi yang didapatkan dari merokok dan/atau paparan lingkungan. Bztuk seiring waktu akan bertambah sering dan parah. Batuk kronis pada PPOK mungkin produktif atau tidak produktif (Global Initiative for Chronic Obstructive Lung Disease, 2019).
2.1.4.3. BATUK BERDAHAK
Pasien PPOK umumnya dijumpai peningkatkan jumlah dahak yang berhubungan batuk. Batuk berdahak secara teratur selama tiga bulan atau lebih dalam dua tahun berturut turut (dalam tidak adanya kondisi lain yang dapat menjelaskan) adalah defenisi klasik bronkitis kronik. Kehadiran dahak purulen mencerminkan peningkatan mediator inflamasi dan perkembangannya dapat mengindentifikasi timbulnya eksaserbasi akibat bakteri (Global Initiative for Chronic Obstructive Lung Disease, 2019).
2.1.4.4. MENGI (WHEEZING) DAN SESAK DADA
Mengi dan sesak dada adalah gejala yang mungkin bervariasi setiap harinya.
Mengi yang terdengar dapat muncul di tingkat laring dan tidak perlu disertai dengan kelainan yang didengar pada auskultasi. Selain itu, mengi inspirasi ataupun ekspirasi dapat hadir pada auskultasi. Tidak adanya mengi atau sesak
UNIVERSITAS SUMATERA UTARA
napas tidak mengecualikan diagnosis PPOK (Global Initiative for Chronic Obstructive Lung Disease, 2019).
2.1.4.5. FITUR TAMBAHAN PADA KONDISI PARAH
Kelelahan, penurunan berat badan dan anoreksia adalah masalah umum pada pasien PPOK parah dan sangat parah. Mereka memiliki kepentingan prognostik dan juga dapat menjadi tanda penyakit lain, seperti TB atau kanker paru, dan karenanya harus diselidiki. Gejala depresi dan/atau kegelisahan perlu penyelidikan khusus ketika memperoleh riwayat medis karena mereka umum terjadi pada PPOK dan dikaitkan dengan peningkatan resiko eksaserbasi dan status kesehatan yang lebih buruk (Global Initiative for Chronic Obstructive Lung Disease, 2019).
2.1.4.6. PPOK EKSASERBASI
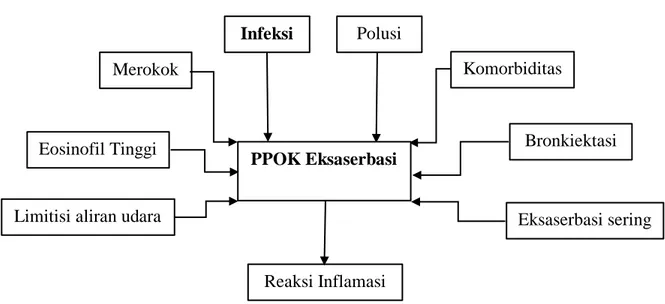
PPOK eksaserbasi didefinisikan sebagai peristiwa akut yang dikarakterisasi dengan memburuknya kondisi gejala pernapasan dari kondisi sebelumnya dan menyebabkan perubahan dalam pengobatannya. Eksaserbasi pada umumnya dipicu oleh infeksi saluran pernapasan (virus dan bakteri yang paling sering), polusi lingkungan (baik indoor maupun outdoor), merokok, bronkiektasis, limitasi aliran udara, riwayat eksaserbasi sering, tingginya eosinofil darah dan komorbiditas. Selama eksaserbasi terjadi peningkatan inflamasi saluran pernapasan, peningkatan produksi mukus dan perangkap udara (air trapping), yang berkontribusi peningkatan sesak napas. Gejala lain seperti produksi dahak purulen, peningkatan batuk dan mengi juga terjadi peningkatan. PPOK eksaserbasi dapat diklasifikasikan eksaserbasi ringan, eksaserbasi sedang dan eksaserbasi berat. Meskipun eksaserbasi terjadi dalam waktu singkat, akan sangat berdampak pada penurunan fungsi paru dan status kesehatan pasien (Viniol dan Vogelmeier, 2018).
11
2.1.5. DIAGNOSIS
2.1.5.1. ANAMNESIS
Riwayat medis terperinci dari pasien baru yang diketahui, atau diduga menderita PPOK harus mencakup :
- Pasien memiliki riwayat pajanan resiko, seperti merokok, polusi zat iritan dari pekerjaan maupun lingkungan.
- Batuk kronis dengan atau tanpa dahak.
- Sesak napas dengan atau tanpa mengi.
- Riwayat penyakit sebelumnya, seperti asma, alergi, sinusitis, atau polip hidung; infeksi saluran pernapasan masa kanak; penyakit sistem pernapasan kronis; dan lain lain.
- Riwayat keluarga PPOK ataupun penyakit sistem pernapasan kronis lainnya.
- Riwayat pada masa kanak, seperti BBLR, infeksi saluran pernapasan masa kanak, gangguan kongenital, dan lain lain.
- Riwayat PPOK eksaserbasi atau masuknya rumah sakit disebabkan penyakit sistem pernapasan.
- Adanya komorbiditas, seperti penyakit jantung, osteoporosis, gangguan muskuloskeletal, dan keganasan yang mungkin berkontribusi pada pembatasan aktivitas.
- Adanya limitasi aktivitas, kondisi depresi dan ansietas serta aktivitas seksual (Buku Ajar Respirasi FK USU, 2017).
2.1.5.2. PEMERIKSAAN FISIK
Meskipun merupakan bagian penting dari perawatan pasien, pemeriksaan fisik jarang menjadi penentu diagnostik PPOK. Tanda tanda fisik dari keterbatsan aliran udara biasanya tidak ada sampai gangguan fungsi paru yang signifikan telah terjadi (Buku Ajar Respirasi FK USU, 2017).
UNIVERSITAS SUMATERA UTARA
2.1.5.2.1. INSPEKSI
Pada inspeksi pasien PPOK mungkin dijumpai :
- Pursed-lips breathing (mulut setengah terkatup/mencucu).
- Barrel chest (diameter antero-posterior dan transversal sebanding).
- Penggunaan otot bantu napas.
- Hipertropi otot bantu napas.
- Pelebaran sela iga.
- Bila telah terjadi gagal jantung kanan terlihat denyut vena jugularis di leher dan edema tungkai.
Pursed-lips breathing : sikap seseorang yang bernapas dengan mulut mencucu dan ekspirasi yang memanjang. Sikap ini terjadi sebagai mekanisme tubuh untuk mengeluarkan retensi CO2 yang terjadi pada gagal napas kronik (Buku Ajar Respirasi FK USU, 2017).
2.1.5.2.2. PALPASI
Pada palpasi pada pasien PPOK yang memiliki emfisema, mungkin dijumpai pelebaran sela iga (Buku Ajar Respirasi FK USU, 2017).
2.1.5.2.3. PERKUSI
Pada perkusi pada pasien PPOK yang memiliki emfisema, mungkin dijumpai batas jantung mengecil, letak diafragma rendah, hepar terdorong ke bawah (Buku Ajar Respirasi FK USU, 2017).
2.1.5.2.4. AUSKULTASI
Pada auskultasi pada pasien PPOK mungkin dijumpai : - Suara napas vesikuler normal, atau melemah.
- Terdapat ronki dan atau mengi pada waktu bernapas biasa atau pada ekspirasi paksa.
13
- Ekspirasi memanjang.
- Bunyi jantung terdengar jauh (Buku Ajar Respirasi FK USU, 2017).
2.1.5.3. PEMERIKSAAN RUTIN 2.1.5.3.1. SPIROMETRI
Spirometri adalah pengukuran pembatasan aliran udara yang paling mudah dilakukan dan objektif. Spirometri merupakan sebuah tes non-invasif dan tersedia.
Spirometri mengukur volume udara yang dihembuskan secara paksa dari titik ekspirasi maksimal (kapasitas vital paksa, KVP) dan volume udara yang dihembuskan selama satu detik pertama (volume ekspirasi paksa dalam satu detik,VEP1), dan rasio kedua pengukuran (VEP1/KVP). Pengukuran spirometri dievaluasi dengan perbandingan nilai referensi berdasarkan usia, tinggi, jenis kelamin, dan ras. Obstruksi dinyatakan jika rasio VEP1/KVP < 70%. Selain sebagai penentu diagnosa PPOK, spirometri juga berfungsi menentukan prognosis dan terapi pada pasien PPOK (Global Initiative for Chronic Obstructive Lung Disease, 2019)(Qaseem, Wilt, Weinberger, Hanania, & Criner, 2011).
2.1.5.3.2. RADIOLOGI
Radiogiografi toraks memiliki sensitivitas yang buruk dalam mendeteksi PPOK tetapi sangat penting untuk menyingkirkan penyebab sesak napas lainnya, seperti gagal jantung, fibrosis paru, atau penyakit pleura. Penderita bronkitis kronik sendiri sering memiliki keadaan normal pada radiografi dada. Penderita emfisema terlihat gambaran hiperinflasi, hiperlusen, ruang retrosternal melebar, diafragma mendatar dan jantung menggantung (jantung pendulum/tear drop/eye drop appearance) (Buku Ajar Respirasi FK USU, 2017).
2.1.5.3. PENILAIAN PPOK
Tujuan penilaian PPOK adalah untuk menentukan tingkat keterbatasan aliran udara, dampaknya terhadap status kesehatan pasien dan resiko kejadian di masa
UNIVERSITAS SUMATERA UTARA
depan (seperti eksaserbasi, rawat inap di rumah sakit atau kematian) yang memandu terapi.
2.1.5.3.1. PENILAIAN SPIROMETRI
Klasifikasi tingkat keparahan batasan aliran udara pada PPOK ditunjukkan pada tabel 2.1. Spirometri harus dilakukan setelah pemberian dosis memadai dari setidaknya satu bronkodilator inhalasi kerja singkat untuk meminimalkan variabilitas. (Global Initiative for Chronic Obstructive Lung Disease, 2019)
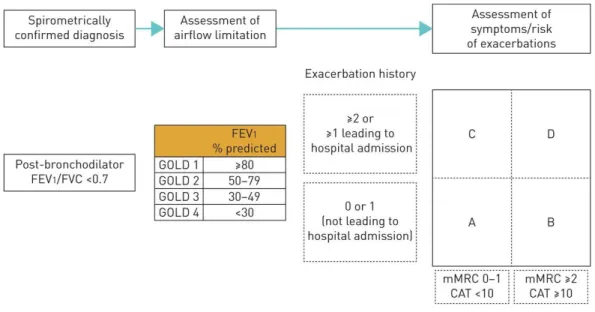
Tabel 2.1 Klasifikasi Derajat Hambatan Aliran Udara pada PPOK
Klasifikasi Derajat Hambatan Aliran Udara Pada PPOK (berdasarkan VEP1 paska bronkodilator) Pada pasien dengan VEP1/ KVP < 0.70
GOLD 1 Ringan VEP1 ≥ 80% prediksi GOLD 2 Sedang 50% ≤ VEP1 ≤ 80% prediksi GOLD 3 Berat 30% ≤ VEP1 ≤ 50% prediksi GOLD 4 Sangat berat VEP1 ≤ 30% prediksi
2.1.5.3.2. PENILAIAN GEJALA
Beberapa kuesioner yang sering dipakai untuk penilaian gejala adalah Modified British Medical Research Council (mMRC) Questionnaire dan COPD Assessment Test (CATTM). mMRC Questionnaire adalah skala yang digunakan untuk menilai derajat sesak napas. CATTM terdiri dari 8 butir pertanyaan dengan skor berkisar 0-40 (NICE, 2017; Global Initiative for Chronic Obstructive Lung Disease, 2019).
15
Gambar 2.1 CATTM
Gambar 2.2 mMRC Questionaire
UNIVERSITAS SUMATERA UTARA
2.1.5.3.3. PENILAIAN RIWAYAT EKSASERBASI
Penilaian riwayat eksarsebasi dinilai jumlah PPOK eksaserbasi yang terjadi dalam 12 bulan sebelumnya (Global Initiative for Chronic Obstructive Lung Disease, 2019).
2.1.5.3.4. PENILAIAN KOMORBIDITAS
Penilaian komorbiditas melihat apakah adanya penyakit kardiovaskular, osteoporosis, depresi, kecemasan, dan kanker paru. Komorbitas juga mempengaruhi mortalitas dan hospitalisasi pasien PPOK. Oleh karena itu, kormobiditas harus dicari secara rutin, dan diobati dengan tepat pada setiap pasien PPOK (Global Initiative for Chronic Obstructive Lung Disease, 2019)
Gambar 2.3 Penilaian “ABCD”
”ABCD” merupakan penilaian pembaruan GOLD yang menggabungkan hasil yang dilaporkan pasien dan menyoroti pentingnya pencegahan eksaserbasi dalam manajemen PPOK.
17
2.1.6. TATALAKSANA
2.1.6.1. TATALAKSANA PASIEN PPOK STABIL
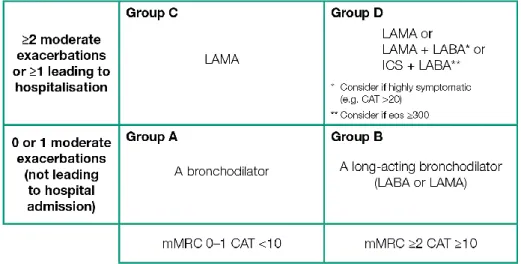
Berikut model manajemen pengobatan pada pasien PPOK stabil menurut GOLD 2019 mengikuti skema penilaian ABCD yang ditunjukkan pada gambar 2.4.
Gambar 2.4 Skema penilaian “ABCD”
Grup A
Semua pasien grup A harus diberikan bronkodilator berdasarkan sesak napasnya. Bronkodilator dapat diberikan berupa bronkodilator jangka pendek maupun bronkodilator jangka panjang. Harus dilanjutkan jika pengobatan bronkodilator memilki sisi positif pada pasien PPOK.
Grup B
Terapi awal harus terdiri dari bronkodilator jangka panjang. Bronkodilator jangka panjang lebih unggul daripada bronkodilator kerja singkat. Untuk pasien dengan sesak napas yang berat, dapat diberikan kombinasi bronkodilator.
UNIVERSITAS SUMATERA UTARA
Grup C
Terapi awal harus terdiri dari bronkodilator tunggal sediaan lepas lambat (jangka panjang). Pada penelian beberapa studi, LAMA lebih direkomendasi dibandingkan LABA karena lebih unggul dalam pencegahan eksaserbasi.
Grup D
Secara umum, terapi grup D dimulai dengan LAMA karena efek dalam penurunan sesak napas dan eksaserbasi. Untuk pasien dengan gejala yang lebih parah (skor CATTM>20), terutama sesak napas yang berat, keterbatasan aktivitas, kombinasi LAMA/LABA dapat dipilih sebagai pengobatan awal. Pada beberapa pasien, terapi awal dengan kombinasi LABA/IKS, mungkin menjadi pilihgan pertama, khususnya pasien PPOK dengan riwayat asma.
(Global Initiative for Chronic Obstructive Lung Disease, 2019)
2.1.6.2. TATALAKSANA PASIEN PPOK EKSASERBASI
Tujuan pengobatan untuk PPOK eksaserbasi adalah untuk meminimalkan dampak negatif dari eksaserbasi dan mencegah eksaserbasi selanjutnya.
Tergantung pada tingkat keparahan suatu eksaserbasi. Lebih dari 80% eksaserbasi pada pasien rawat jalan dapat dikelola dengan terapi farmakologis. Eksaserbasi ringan umunnya diobati hanya dengan bronkodilator sediaan lepas cepat (SABA/SAMA). Eksaserbasi sedang diobati dengan bronkodilator SABA ditambah antibiotik dan/atau kortikosteroid oral. Eksaserbasi berat biasanya pasien perlu dirawat inap. Indikasi potensial untuk rawat inap pada pasien PPOK dapat dilihat pada tabel 2.2.
19
Tabel 2.2 Indikasi Potensial untuk Rawat Inap pada Pasien PPOK.
Indikasi Potensial untuk Rawat Inap pada Pasien PPOK
- Gejala yang memburuk seperti sesak napas yang memberat, tingkat pernapasan yang meningkat, berkurangnya saturasi O2, pusing dan kantuk.
- Gagal napas akut
- Adanya tanda fisik sianosis ataupun edema - Gagalnya terapi awal eksaserbasi
- Adanya komorbiditas berat seperti gagal jantung, aritmia jantung, dan lain lain.
- Dukungan rumah yang tiak memadai
Pasien dengan eksaserbasi datang ke unit gawat darurat, pasien harus diberikan oksigen tambahan dan menjalani penilaian untuk menentukan apakah eksaserbasi mengancam dan jika dibutuhkan peningkatan kerja napas atau adanya gangguan pertukaran gas pertimbangkan untuk ventilasi non-invasif. Manajemen eksaserbasi berat pada pasien ppok dapat dilihat pada tabel 2.3.
Tabel 2.3 Manajemen PPOK Eksaserbasi Berat.
Manajemen PPOK Eksaserbasi Berat.
- Menilai keparahan gejala, gas darah, radiografi dada.
- Pemberian suplemen oksigen, gas darah arteri dan vena, oksimetri oksigen.
- Bronkodilator sediaan lepas cepat (tunggal/kombinasi).
- Kortikoid oral.
- Antibiotik jika adanya tanda infeksi bakteri.
- Pertimbangan untuk ventilasi non-invasif
- Monitor keseimbangan cairan dan mengobati komorbiditas yang menyertai.
(Global Initiative for Chronic Obstructive Lung Disease, 2019)
UNIVERSITAS SUMATERA UTARA
2.2. INFEKSI SALURAN PERNAPASAN 2.2.1. DEFENISI
Infeksi saluran pernapasan merupakan segala jenis infeksi yang terjadi di saluran pernapasan. Penyebab dari infeksi saluran pernapasan adalah virus, bakteri, jamur dan mycoplasma.
2.2.2. KLASIFIKASI
2.2.2.1. KLASIFIKASI BERDASARKAN LAMA INFEKSI
Infeksi saluran pernapasan berdasarkan waktunya dibagi menjadi dua, yaitu : 1. Infeksi saluran pernapasan akut merupakan infeksi yang terjadi secara
akut/tiba tiba muncul dan memburuk secara cepat, kurun waktu umumnya di bawah 14 hari.
2. Infeksi saluran pernapasan kronis ( > 14 hari) merupakan infeksi yang berkembang secara bertahap dan menjadi buruk seiring waktu, kurun waktu umumnya di atas 14 hari.
2.2.2.2. KLASIFIKASI BERDASARKAN ANATOMI
Infeksi saluran pernapasan berdasarkan anatominya dibagi menjadi dua, yaitu 1. Infeksi saluran pernapasan atas (ISPA).
Infeksi saluran pernapasan atas meliputi sinus, hidung, faring, laring dan trakea. Secara klinis terdiri dari :
- Nasofaringitis / Common Cold - Sinusutis
- Faringitis - Epiglottitis - Laringitis - Laringotrakeitis - Trakeitis
21
2. Infeksi saluran pernapasan bawah (ISPB).
Infeksi saluran pernapasan bawab meliputi bronkus, bronkiolus, dan alveolus.
Secara klinis terdiri dari : - Bronkitis
- Bronkiolitis - Pneumonia
( Blasi and Dimopoulus, 2015;Fletcher, 2019; Seaton, n.d.)
2.2.3. ETIOLOGI
Berikut merupakan etiologi yang paling umum berdasarkan klinisnya : - Common Cold / Nasofaringitis
Pada virus disebabkan oleh Rhinovirus, Coronavirus, Respiratory Syncytial Virus, Adenovirus, Enterovirus, Parainfluenza and Influenza virus. Rhinovirus merupakan penyebab paling banyak. Pada bakteri disebabkan oleh Streptococcus pneumonia, Haemophilus influenza tipe A dan B, Staphylococcus aureus, and anaerobes. Rhinovirus merupakan penyebab paling sering.
- Sinusitis
Disebabkan oleh Haemophilus influenzae, Streptococcus pneumoniae, Staphylococcus aureus, anaerobic bacteria dan virus penyebab nasofaringitis. Haemophilus influenza merupakan penyebab paling banyak.
- Faringitis
Pada virus disebabkan oleh Rhinovirus, Influenza A dan B, Parainfluenza virus, Respiratory Synctial Virus (RSV), Adenovirus, Enteroviruses, Epstein-Barr virus (EBV), HIV and Measles. Pada bakteri disebabkan oleh Streptococcus pyogenes, Corynebacterium diaptheriae, Neisseria gonorhoeae, Chlamydia trachomatis, dan Mycoplasma pneumoniae. Rhinovirus, Influenza tipe A dan B, dan Steptococcus pyogenes merupakan penyebab paling sering.
UNIVERSITAS SUMATERA UTARA
- Epiglottitis
Pada virus disebabkan oleh Parainfluenza, Adenovirus, Respiratory Syncytial Virus, dan Meales. Pada bakteri disebabkan oleh Haemophilus influenza tipe B, Streptococcus pneumoniae, Streptococcus aureus dan Streptococcus hemolitik beta. Haemophilus influenza tipe B merupakan penyebab paling banyak.
- Laringitis
Banyak patogen penyebab laringitis dimulai dari virus, bakteri dan jamur. Pada virus seperti Rhinovirus, Influenza tipe A, B dan C, Adenovirus dan lain lain. Pada bakteri seperti Haemophilus influenza tipe B, Streptococcus pneumoniae, Streptococcus aureus, dan lain lain.
Rhinovirus merupakan penyebab paling sering.
- Laringotrakeitis
Disebabkan oleh Parainfluenza, Respiratory Syncytial Virus, Adenovirus, Human Coronavirus, Influenza and M. pneumoniae.
Parainfluenza merupakan penyebab paling sering.
- Trakeitis
Disebabkan oleh Streptococcus aureus group A, M. catarrhalis, H.
influenza tipe B, Klebsiella, Pseudomonas, anaerobes, Mycoplasma pneumoniae, dann influenza A virus (H1N1). Streptococcus aureus merupakan penyebab paling sering.
- Bronkitis dan Bronkiolitis
Disebabkan oleh Influenza, Rhinoviruses, Respiratory Syncytial Virus, Parainfluenza, Coronaviruses, Human Metapneumoviruses (HMPV), and Adenovirus.
- Pneumonia
Disebabkan oleh S.pneumoniae, S.aureus, Enterobacteriaceae, M.catarrhalis, N.meningitidis, H.influenzae, P.aeruginosa, Acinetobacter, Stenotrophomonas maltophilia dan L.pneumophila.
Streptococcus pneumoniae merupakan penyebab paling sering.
23
2.2.4. PATOFISIOLOGI
Saluran pernapasan dari hidung sampai bronkus dilapisi oleh membran mukosa bersilia, udara yang masuk melalui rongga hidung disaring, dihangatkan dan dilembutkan. Partikel debu yang kasar dapat disaring oleh rambut yang terdapat dalam hidung, sedangkan partikel debu yang halus akan terjerat dalam membrane mukosa. Gerakan silia mendorong membran mukosa ke posterior ke rongga hidung dan ke arah superior menuju faring (Grippi et al., 2015).
Secara umum efek polusi udara terhadap pernapasan dapat merangsang reaksi inflamasi di saluran pernapasan dan merusak silia hidung sehingga tidak dapat membersihkan saluran pernapasan. Produksi lendir akan meningkat sehingga menyebabkan penyempitan saluran pernapasan dan makrofag di saluran pernapasan. Akibat dari dua hal tersebut akan menyebabkan kesulitan bernapas sehingga benda asing tertarik dan patogen tidak dapat dikeluarkan dari saluran pernapasan, hal ini akan memudahkan terjadinya infeksi saluran pernapasan (Grippi et al., 2015).
Selain itu, faktor pertahanan tubuh juga berperan penting. Berkurang dan kurangnya fungsi pertahanan tubuh (seperti makrofag, PMN, maupun immunoglobin) akan meningkatkan resiko infeksi saluran pernapasan. Infeksi, PPOK, asma, diabetes, merokok, penggunaan alkohol, polusi udara, malnutrisi, keadaan udara dingin, penggunaan obat tertentu (kortikosteroid, obat sitotoksik), penyakit (tumor, penyakit Hogdkin) dapat menurunkan fungsi pertahanan tubuh (Grippi et al., 2015).
2.2.5. GEJALA
Gejala umum pada infeksi saluran pernapasan : - Batuk (kering/berdahak/berdarah) - Deman ringan, umumnya pada anak - Hidung tersumbat
- Hidung berair
- Penciuman berkurang
UNIVERSITAS SUMATERA UTARA
- Bersin
- Rasa tidak nyaman di tenggorokan - Sakit tenggorakan
- Sakit saat menelan - Perubahan suara
- Perasaan tidak enak badan
( Blasi and Dimopoulus, 2015; Seaton, n.d.)
2.2.6. DIAGNOSIS
Diagnosis infeksi saluran pernapasan sebagian besar hanya terletak pada pengenalan gejala dan pemeriksaan fisik. Kultur merupakan gold standar dalam menentukan penyebab infeksi saluran pernapasan. Akan tetapi, kultur akan memerlukan waktu yang cukup lama, sehingga praktisi hanya menggunakan gejala klinis dalam menentukan penyebabnya. Beberapa penyakit infeksi saluran pernapasan dapat diobati di rumah/sembuh sendiri. Jika gejalanya berat, tidak terduga, durasi berkepanjangan, atau dalam beberapa kondisi lain seperti di infeksi saluran pernapasan virus bersamaan bakteri, PPOK, asma, diabetes, merokok, penggunaan alkohol, polusi udara, malnutrisi, keadaan udara dingin, penggunaan obat tertentu (kortikosteroid, obat sitotoksik), penyakit (tumor, penyakit Hogdkin) akan memerlukan perawatan medis. Tujuannya adalah untuk mengenali atau mendeteksi agen penyebab dengan demikian memungkinkan terapi yang efektif. Dalam beberapa kasus, visualisasi dan pencitraan teknik membantu dalam manajemen pasien infeksi saluran pernapasan khususnya infeksi kronik (Blasi and Dimopoulus, 2015).
2.2.7. TATALAKSANA
Sebagian kasus infeksi saluran pernapasan tidak memerlukan terapi, khususnya infeksi ringan. Hal ini disebabkan infeksi ringan dapat sembuh sendiri dalam waktu 7-10 hari. Pemakaian antibiotik tidak diindikasi kecuali adanya hasil
25
pernapasan lebih banyak disebabkan oleh virus dan untuk menghindari terjadinya bakteri yang resisten. Antibiotik yang biasanya banyak digunakan umumnya golongan penicilin. Pada pasien yang memiliki riwayat alergi golongan penicilin, golongan lain dapat digunakan seperti golongan makrolid dan sulfonamide. Pada infeksi epiglottitis, pemberian antibiotik biasanya secara intravena dengan golongan sefalosporin genenerasi ke 3 ditambah golongan antistaphlococcus.
Sama halnya dengan pneumonia berat disarankan penggunaan antibiotik secara intravena dengan golongan penicilin maupun golongan antibiotik lainnya.
Antiviral digunakan pada pasien dengan infeksi saluran pernapasan sedang/berat yang disebabkan virus. Anti jamur juga digunakan jika kultur positif/penyebabnya merupakan jamur. Terapi simtomatik ada kalanya diberikan jika gejala menganggu aktivitas pasien. Vaksinasi direkomendasikan karena efektif dalam menurunkan kejadian infeksi saluran pernapasan. Perubahan pola hidup sehat seperti mencuci tangan sebelum makan, mengurangi merokok juga sangat bermanfaat. Selain itu, perbaikan penyakit komorbiditas (diabetes, PPOK, asma dan lainnya) juga baik dalam menurunkan resiko infeksi saluran pernapasan ( Blasi and Dimopoulus, 2015; CDC, 2017 ; Seaton, n.d.).
2.3. HUBUNGAN ANTARA INFEKSI SALURAN PERNAPASAN DENGAN PPOK EKSASERBASI
PPOK eksaserbasi adalah status PPOK yang didiagnosa dengan memburuknya gejala, yaitu bertambah sesak napas, peningkatan jumlah, dan prubahan warna sputum. PPOK eksaserbasi merupakan konsekuensi multifaktorial terutama disebabkan oleh infeksi saluran pernapasan. Infeksi akan merangsang reaksi inflamasi kronik di saluran pernapasan dan sistemik. Terjadinya peningkatan sel inflamasi di saluran pernapasan (makroflag dan limfosit T CD8+ paling dominan) menyebabkan bronkospasme, perubahan struktur dinding pernapasan, pembesaran kelenjar submukosa, peningkatan sel goblet, dan peningkatan jumlah mukus. Hal ini yang menyebabkan bertambah sesak napas, peningkatan batuk dan jumlah sputum. Perubahan warna sputum bergantung kuman penyebab infeksi.
UNIVERSITAS SUMATERA UTARA
Pada parenkim paru, peningkatan sel inflamasi (makroflag dan limfosit T CD8+ paling dominan) menyebabkan kerusakan alveolus, apoptosis sel epitel dan endotel yang akhirnya menyebabkan emfisema. Sel inflamasi tadinya juga akan melepaskan sitokin (perforin, granzymes, IL-3, IL-4, IL-8, macrophage inflammatory protein) yang memperkuat dan merekrut sel inflamasi lainnya.
Selain itu, sel inflamasi juga meningkatkan reactive oxygen species(ROS) dan menganggu keseimbangan enzim protease dan antiprotease. Enzim protease merupakan enzim yang menginduksi reaksi inflamasi, destruksi parenkim dan perubahan struktur.
Eksaserbasi yang dipicu infeksi saluran pernapasan memiliki dampak penurunan fungsi paru lebih signifikan dan durasi rawat inap yang lebih lama dibandingkan eksaserbasi non-infeksi. Semakin sering terjadinya eksaserbasi, semakin berat pula kerusakan paru yang akan diikuti dengan memburuknya fungsi paru. Seiring dengan penurunan fungsi paru, kualitas hidup penderita juga menurun.
Infeksi virus dan bakteri mewakili 75% dari penyebab PPOK eksaserbasi . Penentuan mana yang lebih dominan antara virus atau bakteri yang paling memicu eksaserbasi sampai sekarang masih kontroversi. Berdasarkan hasil penelitian Habib Jafarinejad, ditemukan 1368 (36,7%) kasus pasien eksaserbasi akibat virus. Virus yang mendominasi yaitu Rhinovirus, Influenza dan Respiratory Syncytial Virus (RSV). Berdasarkan hasil penelitian Chang dkk., ditemukan 89 (65,92%) pasien eksaserbasi akibat infeksi bakteri dari 135 pasien eksaserbasi.
Bakteri yang mendominasi yaitu Haemophilus influenza(9,6%), Pseudomonas aeruginosa(8,9%), dan Streptococcus pneumonia(5,2%).
Hasil penelitian di Korea yang dilakukan oleh Choi dkk. Pemicu PPOK eksaserbasi ditemukan 200 (27,2%) kasus disebabkan bakteri saja, 159 (21,6%) kasus disebabkan virus saja, 107 (14,5%) kasus disebabkan bakteri dan virus, dan 270 (36,7%) kasus tidak disebabkan bakteri maupun virus. Dalam penelitiannya bakteri mendominasi yaitu Pseudomonas aeruginosa (13%), Streptococcus pneumonia (11,4%), dan Haemophilus influenza (5,3%). Virus mendominasi yaitu
27
Metapneumovirus (4,9%). Choi dkk. menyimpulkan bahwa bakteri lebih banyak menyebabkan PPOK eksaserbasi di Korea.
Di Indonesia, berdasarkan hasil penelitian Suradi dkk. di Surakarta tahun 2011 didapatkan 46 (71%) pasien mengalami eksaserbasi dengan hasil kultur positif pada Rumah Sakit Dr Moewardi Surakarta dengan Klebsiella spp (30,4%) sebagai bakteri utama. Berdasarkan hasil penelitian Marta dkk. di Riau tahun 2014 didapatkan semua kasus (23 kasus) positif kultur dengan penyebab utama bakteri gram negatif 83% dan gram positif 17%. Dari beberapa penelitian tersebut didapatkan adanya kecenderungan perbedaan identifikasi bakteri pada isolat sputum pasien PPOK eksaserbasi akut di daerah yang berbeda. Perbedaan ini salah satunya disebabkan perbedaan antara satu daerah dengan daerah lain dan berbeda pula dari waktu ke waktu.
Jamur dan mycoplasma umumnya jarang sebagai penyebab PPOK eksaserbasi. Aspergillus fumigatus merupakan patogen jamur yang banyak tersebar di udara dan umumnya menginfeksi pada penderita PPOK berat dengan pemberian antibiotik dan kortikosteroid sebagai faktor utama. Selain Aspergillus, Candia, Phialosimplex, Penicillium, Cladosporium dan Eutypella juga menjadi penyebab sering.
( Bourne et al., 2014; Chang et al., 2015; Choi et al., 2018; Jafarinejad et al., 2017; Marta et al., 2014; Soler et al., 2011; Su et al., 2015)
UNIVERSITAS SUMATERA UTARA
2.4. KERANGKA TEORI
Gambar 2.5 Kerangka Teori
2.5. KERANGKA KONSEP
Gambar 2.6 Kerangka Konsep
2.6. HIPOTESIS
Terdapat hubungan antara infeksi saluran pernapasan dengan PPOK eksaserbasi yang di rawat inap di RSUP Haji Adam Malik Medan tahun 2017/2018.
Infeksi saluran pernapasan
Variabel Dependent Variabel Independent
PPOK Eksaserbasi Infeksi Polusi
Merokok Komorbiditas
Bronkiektasi s Eosinofil Tinggi
Eksaserbasi sering PPOK Eksaserbasi
Limitisi aliran udara
Reaksi Inflamasi
29 BAB III
METODE PENELITIAN
3.1. RANCANGAN PENELITIAN
Penelitian ini menggunakan metode penelitian analitik dengan desain cross sectional yang bertujuan untuk mengetahui hubungan infeksi saluran pernapasan dengan PPOK eksaserbasi di rawat inap di RSUP Haji Adam Malik Medan.
3.2. WAKTU DAN TEMPAT PENELITIAN
Pengambilan data sampel pada penelitian ini dilakukan di RSUP Haji Adam Malik Medan selama 8 bulan yaitu Juni-Desember 2019 dari rekam medis pasien PPOK eksaserbasi. RSUP Haji Adam Malik Medan dipilih sebagai lokasi penelitian karena merupakan rumah sakit pusat dan rumah sakit rujukan di Provinsi Sumatera Utara.
3.3. POPULASI DAN SAMPEL PENELITIAN 3.3.1. POPULASI PENELITIAN
Populasi penelitian ini adalah seluruh pasien PPOK eksaserbasi di rawat inap di RSUP Haji Adam Malik Medan tahun 2017 dan 2018.
3.3.2. SAMPEL PENELITIAN
Sampel penelitian adalah bagian dari populasi yang memenuhi kriteria inklusi dan kriteria eksklusi.
1. Kriteria Inklusi.
Adapun kriteria inklusi yang ditentukan dalam penelitian ini adalah data rekam medis yang lengkap meliputi :
Penderita PPOK eksaserbasi di rawat inap.
UNIVERSITAS SUMATERA UTARA
Pemeriksaan Spirometri.
Usia > 40 tahun.
Riwayat merokok.
Adanya data kultur sputum.
2. Kriteria Eksklusi.
Adapun kriteria eksklusi yang ditentukan dalam penelitian ini adalah :
Data rekam medis yang tidak lengkap.
Pasien didiagnosa asma, bronkiektasis, pneumonia dan/atau tuberculosis.
Pasien immunocompromised (HIV/AIDS), penyakit keganasan dan penyakit kardiovaskular.
Teknik pengambilan sampel pada penelitian ini adalah dengan menggunakan metode total sampling.
3.3.3. ESTIMASI BESAR SAMPEL
Pasien PPOK eksaserbasi yang masuk rawat inap dengan estimasi 41 pasien berdasarkan data sekunder di poli paru di RSUP Haji Adam Malik Medan tahun 2017 dan 2018.
Rumus : n = Z2 p ( 1-p ) d2 Keterangan :
n : besar sampel
Z2 : 1,96 pada interval (IK) 95%
p : prevalensi yang diperkirakan 0,12 GOLD (1-p) : (1-prevalensi)
d2 : Kesalahan maksimum yang masih ditolerir 0,15 n = 1,962 x 0,12 (1-0,12)
0,152 = 40,56 = 41 Orang
31
3.4. METODE PENGUMPULAN DATA
Data yang digunakan pada penelitian ini merupakan data sekunder yang diperoleh dari rekam medis pasien PPOK eksaserbasi yang berkunjung ke RSUP Haji Adam Malik Medan tahun 2017 dan 2018.
3.5. DEFENISI OPERASIONAL
Adapun definisi operasional variabel-variabel dalam penelitian ini adalah sebagai berikut :
1. PPOK eksaserbasi : Peristiwa akut yang dikarakterisasi dengan memburuknya kondisi gejala pernapasan dari kondisi sebelumnya dan menyebabkan perubahan dalam pengobatannya.
Alat ukur : Kriteria Anthonisen.
Hasil ukur :
Sesak nafas bertambah, Produksi sputum meningkat, dan Perubahan warna sputum.
- Tipe I (Berat) memiliki 3 gejala.
- Tipe II (Sedang) memiliki 2 gejala.
- Tipe III (Ringan) memiliki 1 gejala.
Skala ukur : Ordinal.
2. Infeksi saluran pernapasan : Segala jenis infeksi yang terjadi di saluran pernapasan; bakteri dan jamur dari pemerikaan kultur sputum.
Alat ukur : Pemeriksaan kultur sputum.
Hasil ukur :
- Ada kuman infeksi.
- Tidak ada kuman infeksi.
Skala ukur : Nominal.
3. Pola kuman : gambaran kuman yang paling sering muncul.
Alat ukur : Pemeriksaan kultur sputum.
Hasil ukur :
UNIVERSITAS SUMATERA UTARA
- Bakteri aerob/anaerob
- Bakteri bakteri tertentu seperti Moraxella catarrhalis, Haemophilus influenza.
- Bakteri gram positif/negatif.
Skala ukur : Nominal.
4. Uji Kepekaan : Uji yang dilakukan untuk mengetahui kepekaan suatu kuman terhadap suatu antibiotik.
Alat ukur : Pemeriksaan kultur sputum.
Hasil ukur :
- Sensitif.
- Resisten.
Skala ukur : Nominal.
5. Jenis Kelamin : Jenis kelamin penderita PPOK eksaserbasi.
Alat Ukur : Rekam medis.
Hasil ukur :
- Laki laki - Wanita
Skala ukur : Nominal.
6. Usia : Lama hidupnya penderita PPOK eksaserbasi berdasarkan tahun sejak lahir.
Alat ukur : Rekam medis.
Hasil ukur :
- 41 – 50 tahun.
- 51 – 60 tahun.
- 61 – 70 tahun.
Skala ukur : Ordinal.
7. Derajat obstruktif (VEP1) : Derajat atau tingkatan hambatan aliran udara napas yang ditandai dengan penurunan volume ekspirasi paksa detik pertama.
Alat ukur : Pemeriksaan Spirometri.
33
Pasien dengan VEP1/KVP < 70%.
- GOLD 1 : Ringan : VEP1 ≥ 80% prediksi.
- GOLD 2 : Sedang : 50% ≤ VEP1 ≤ 80% prediksi.
- GOLD 3 : Berat : 30% ≤ VEP1 ≤ 80% prediksi.
- GOLD 4 : Sangat berat : VEP1 ≤ 30% prediksi.
Skala ukur : Ordinal.
8. Pekerjaan : Aktivitas yang dilakukan penderita PPOK eksaserbasi.
Alat ukur : Rekam medis.
Hasil ukur :
- Tidak bekerja.
- Petani.
- Buruh.
- Pedagang.
- Wiraswasta.
Skala ukur : Nominal.
9. Riwayat merokok : riwayat perokok pada penderita PPOK eksaserbasi.
Alat ukur : Rekam medis.
Hasil ukur :
- Ada merokok.
- Tidak ada merokok.
Skala ukur : Nominal.
10. Indeks Brinkman : Perkalian jumlah rata-rata batang rokok dihisap sehari dikalikan lama merokok dalam tahun.
Alat ukur : Rekam medis.
Hasil ukur :
- Ringan : 0 – 200.
- Sedang : 200 – 600.
- Berat : > 600
Skala ukur : Ordinal.
UNIVERSITAS SUMATERA UTARA
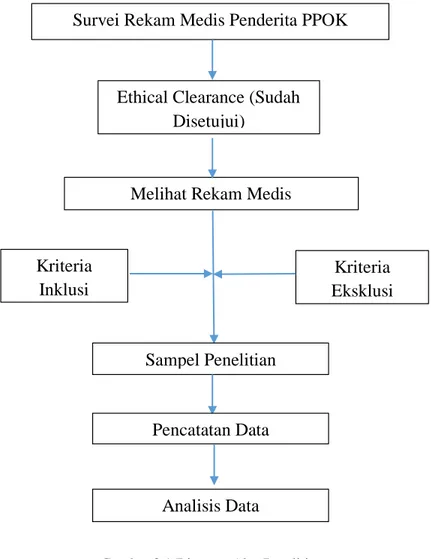
3.6. ALUR PENELITIAN
Gambar 3.1 Diagram Alur Penelitian
3.7. METODE ANALISIS DATA
Pengolahan data dilakukan dengan langkah – langkah sebagai berikut : (1) editing, dilakukan untuk memeriksa ketepatan dan kelengkapan data; (2) coding , data yang telah terkumpul dikoreksi, kemudian diberi kode oleh peneliti secara manual sebelum diolah ke computer; (3) entry, data tersebut dimasukkan ke dalam program komputer; (4) cleaning data, pemeriksaan semua data yang telah dimasukkan ke dalam komputer guna menghindari terjadinya kesalahan dalam pemasukan data ; (5) saving, penyimpanan data
Survei Rekam Medis Penderita PPOK Eksaserbasi
Ethical Clearance (Sudah Disetujui)
Melihat Rekam Medis
Kriteria Inklusi
Kriteria Eksklusi
Sampel Penelitian
Pencatatan Data
Analisis Data
35
Data kemudian diolah dengan menggunakan program computer. Analisis dilakukan dengan statistik analitik untuk menguji hipotesis menggunakan Chi Square dan disajikan dalam bentuk tabel dengan tujuan penelitian yaitu untuk mengetahui hubungan antara infeksi saluran pernapasan dengan kejadian PPOK eksaserbasi di rawat inap.
UNIVERSITAS SUMATERA UTARA
BAB IV
HASIL PENELITIAN DAN PEMBAHASAN
4.1. DESKRIPSI LOKASI PENELITIAN
Penelitian ini dilakukan di Rumah Sakit Umum Pusat Haji Adam Malik Medan. RSUP Haji Adam Malik Medan beralamat di Jalan Bunga Lau No. 17, Kemenangan Tani, Kecamatan Medan Tuntungan, Kota Medan, Sumatera Utara.
4.2. KARAKTERISTIK SAMPEL PENELITIAN
Penelitian ini menggunakan data rekam medis dari 42 orang penderita PPOK yang mengalami eksaserbasi selama kurun 2 tahun. Dikatakan mengalami PPOK eksaserbasi bila penderita mengalami pertambahan sesak napas, pertambahan volume sputum, dan perubahan warna sputum.
Karakteristik subjek berdasarkan jenis kelamin menunjukkan bahwa penderita PPOK eksaserbasi lebih banyak pada laki laki sebanyak 39 orang dibandingkan perempuan sebanyak 3 orang. Hal ini hampir serupa denga penelitian Lin et al. dengan penderita PPOK didominasi laki laki sebanyak 411 orang (83,2%) diikuti perempuan sebanyak 83 orang (16,8%). Berdasarkan data Infodatin Kemenkes RI 2013 jumlah perokok laki laki 64,9% lebih banyak dibandingkan dengan perempuan 2,1%, sisanya tidak diketahui 33,4%. (Infodatin Kemenkes, 2013; Lin et al., 2007)
Adapun karakteristik subjek berdasarkan usia ditemukan usia termuda pasien yang mengalami PPOK eksaserbasi adalah 45 tahun dan usia tertua adalah 80 tahun. Tidak satupun sampel yang berada dalam kisaran <40 tahun. Sampel yang berada dalam rentang usia 40 – 49 tahun sebanyak 5 orang. Rentang usia 50 – 59 tahun sebanyak 15 orang. Rentang usia 60 – 69 tahun sebanyak 14 orang.
Rentang usia 70 – 79 tahun sebanyak 6 orang. Sisanya sampel berada dalam rentang usia 80 – 89 tahun sebanyak 2 orang. Rata rata usia subjek dalam penelitian ini adalah 60,97 tahun. Hasil ini mendekati penelitian Alamoudi dengan