BAB II
TINJAUAN PUSTAKA
A. Tinjauan Medis
1. Kehamilan
a. Pengertian Kehamilan
Kehamilan didefinisikan sebagai fertilisasi atau penyatuan dari
spermatozoa dan ovum dilanjutkan dengan nidasi atau implantasi. Bila
dihitung dari saat fertilisasi hingga lahirnya bayi, kehamilan normal akan
berlangsung dalam waktu 40 minggu atau 10 bulan lunar atau 9 bulan
menurut kalender internasional. Kehamilan terbagi dalam 3 trimester,
dimana trimester kesatu berlangsung dalam 12 minggu, trimester kedua 15
minggu (minggu ke-13 hingga ke-27), trimester ketiga13 minggu (minggu
ke-28 hingga ke-40) (Mochtar, 2012)
Kehamilan adalah proses yang awalnya terjadi karena adanya
hubungan seksual yang di lakukan oleh pria dan wanita pada saat wanita
tersebut dalam masa subur, yang kemudian terjadi fertilisasi yang
kemudian berkembang dari waktu ke waktu selama 40 minggu (hamil
b. Proses Terjadinya Kehamilan (Mochtar, 2012)
1) Konsepsi
Konsepsi disebut juga dengan fertilisasi atau pembuahan.
Pengertian konsepsi adalah peristiwa bertemunya sel telur (ovum)
dengan sel sperma.
2) Proses fertilisasi
Fertilisasi berlangsung diampulla tuba. Apabila sebuah sperma
berhasil menembus membran yang mengelilingi ovum, baik sperma
maupun ovum akan berada dalam membran dan membran tidak lagi
dapat ditembus oleh sperma lain yang disebut reaksi zona.
3) Nidasi / Implantasi
Implantasi adalah penempelan blastosis ke dinding rahim, yaitu
pada tempatnya tertanam, proses ini dikenal sebagai nidasi. Pembuluh
darah endometrium pecah dan sebagian wanita akan mengalami
pendarahan ringan akibat nidasi (bercak darah).
c. Fisiologi Kehamilan
Pada kehamilan terdapat perubahan pada seluruh tubuh wanita,
khususnya pada alat genitalia eksterna dan interna serta pada pada fisik
maupun psikologis ibu. Perubahan yang terdapat pada ibu hamil trimester
1) Perubahan Fisik dan Psikologis pada Trimester I a) Perubahan Fisik pada Trimester I
(1) Morning Sickness, mual dan muntah (2) Pembesaran Payudara
(3) Sering buang air kecil (4) Konstipasi atau Sembelit (5) Sakit Kepala/Pusing (6) Kram Perut
(7) Meludah
(8) Peningkatan Berat Badan
b) Perubahan Psikologis pada Trimester I (Periode Penyesuaian) (1) Ibu merasa tidak sehat dan kadang-kadang merasa benci
dengan kehamilannya
(2) Kadang muncul penolakan, kecemasan dan kesedihan. Bahkan kadang ibu berharap agar dirinya tidak hamil saja (3) Ibu akan selalu mencari tanda-tanda apakah ia benar-benar
hamil.
(4) Setiap perubahan yang terjad dalam dirinya akan selalu mendapat perhatian dengan seksama
2) Perubahan Fisik dan Psikologis pada Trimester II a) Perubahan Fisik pada Trimester II
(1) Perut semakin membesar (2) Sendawa dan buang angin (3) Rasa panas di perut
(4) Pertumbuhan rambut dan kuku (5) Sakit perut bagian bawah (6) Pusing
(7) Hidung dan Gusi berdarah
b) Perubahan Psikologis pada Trimester II (Periode Kesehatan Yang Baik) (1) Ibu merasa sehat, tubuh ibu sudah terbiasa dengan kadar hormone
yang tinggi
(2) Ibu sudah bisa menerima kehamilannya (3) Merasakan gerakan anak
(4) Merasa terlepas dari ketidaknyamanan dan kekhawatiran (5) Libido meningkat
(6) Menuntut perhatian dan cinta
(7) Merasa bahwa bayi sebagai individu yang merupakan bagian dari dirinya
(9) Ketertarikan dan aktivitasnya terfokus pada kehamilan, kelahiran, dan persiapan untuk peran baru
3) Perubahan Fisik dan Psikologis pada Trimester III a) Perubahan Fisik pada Trimester III
(1) Sakit bagian tubuh belakang (2) Konstipasi
(3) Pernafasan
(4) Sering buang air kecil (5) Varises
(6) Kontraksi perut (7) Bengkak
(8) Kram pada kaki
4) Perubahan Psikologis pada Trimester IIII
a) Rasa tidak nyaman timbul kembali, merasa dirinya jelek, aneh, dan tidak menarik
b) Merasa tidak menyenangkan ketika bayi tidak lahir tepat waktu
c) Takut akan rasa sakit dan bahaya fisik yang timbul pada saat melahirkan, khawatir akan keselamatannya
d) Khawatir bayi akan dilahirkan dalam keadaan tidak normal, bermimpi yang mencerminkan perharian dan kekhawatirannya
g) Perasaan mudah terluka (sensitif) h) Libido menurun
5) Perubahan yang terjadi pada alat genitalia eksterna dan interna a) Uterus
Pada usia gestasi 30 minggu, fundus uteri dapat dipalpasi dibagian
tengah antara umbilicus dan sternum. Pada usia kehamilan 38 minggu,
uterus sejajar dengan sternum.
Tabel 2.1 Usia kehamilan berdasarkan tinggi fundus uteri
No. Usia Kehamilan Tinggi Fundus Uteri 1. 12 minggu 1/3 diatas simfisis 2. 16 minggu 1/2 cm diatas simfisis 3. 20 minggu 2/3 cm diatas simfisis 4. 22 minggu Setinggi pusat 5. 28 minggu 1/3 diatas pusat
6. 34 minggu ½ pusat-prosesus xifoideus 7. 36 minggu Setinggi prosesus xifoideus
8. 40 minggu Dua jari ( 4 cm ) di bawah prosesus xifoideus
Sumber : Ida Ayu Chandranita Manuaba, Ida Bagus Gde Fajar
Manuaba, 2015
b) Serviks Uteri
Serviks akan mengalami perlunakan atau pematangan sampai pada
kehamilan trimester III.
c) Vagina dan Vulva
Terjadi peningkatan rabas vagina.Peningkatan cairan vagina selama
d) Payudara
Keluarnya cairan berwarna kekuningan dari payudara ibu yang disebut
dengan kolostrum.
e) Sistem Kardiovaskular
Kompresi vena cava inferior oleh uterus yang membesar selama
trimester ketiga mengakibatkan menurunnya aliran balik vena.
f) Sistem Respirasi
Perubahan hormonal pada kehamilan trimester tiga yang memengaruhi
aliran darah ke paru – paru mengakibatkan banyak ibu hamil akan
merasa susah bernafas.
g) Sistem Pencernaan
Pada kehamilan trimester tiga, lambung berada pada posisi vertikal dan
bukan pada posisi normalnya, yaitu horizontal. Kekuatan mekanis ini
menyebabkan konstipasi dan nyeri ulu hati.
h) Sistem Perkemihan
Perubahan anatomis yang sangat besar terjadi pada system perkemihan
saat hamil yaitu ginjal dan ureter.
i) Sistem Muskuloskeletal
Postur tubuh wanita secara bertahap mengalami perubahan karena janin
j) Kenaikan Berat Badan
Normal berat badan meningkat sekitar 6-16 kg, terutama dari
pertumbuhan isi konsepsi dan volume berbagai organ atau cairan
intrauterine.
Tabel 2.2 Perhitungan Berat Badan Berdasarkan Indeks Masa
Tubuh
Kategori IMT Rekomendasi
Rendah <19,8 12,5-18
Normal 19,8-26 11,5-16
Tinggi 26-29 7-11,5
Obesitas >29 ≥7
Gemeli 16-20,5
Sumber : Marwita, 2017
d. Tanda Bahaya Kehamilan (Prawirohardjo, 2010)
1) Tanda Bahaya Kehamilan Trimester I meliputi:
a) Perdarahan pervaginam / Perdarahan dari jalan lahir
Perdarahan yang terjadi pada masa kehamilan kurang dari 22
minggu. Perdarahan ini bisa berarti aborsi, kehamilan molar atau
kehamilan ektopik.
2) Tanda Bahaya Trimester II (3 Bulan Kedua / Usia kehamilan 6 Bulan) a) Bengkak Pada Wajah, Kaki dan Tangan
b) Keluar Air Ketuban Sebelum Waktunya
3) Tanda Bahaya Trimester III (3 Bulan Ketiga / Usia kehamilan 9 Bulan)
a) Penglihatan Kabur Penglihatan menjadi kabur atau berbayang
Perubahan penglihatan atau pandangan kabur, dapat menjadi tanda
pre-eklampsia.
b) Gerakan Janin Berkurang
c) Kejang
e. Asuhan Kehamilan
Menurut Kemenkes RI (2013) untuk menghindari resiko komplikasi pada
kehamilan dan persalinan, anjurkan setiap ibu hamil untuk melakukan
kunjungan antenatal komprehensip yang berkualitas minimal 4 kali.
Tabel 2.3 Kunjungan Pemeriksaan Antenatal
Trimester Jumlah kunjungan Minimal
Waktu kunjungan yang Dianjurkan
I 1 x Sebelum minggu ke16
II 1 x Antara minggu ke 24-28
III 2 x Antara minggu 30-32
Antara minggu 36-38
Sumber : Prawirohardjo, 2010
Tujuan dari asuhan antenatal adalah memantau kemajuan kehamilan
untuk memastikan kesehatan ibu dan tumbuh kembang bayi, meningkatkan
dan mempertahankan kesehatan fisik, mental dan sosial ibu dan bayi,
mengenali secara dini adanya komplikasi yang mungkin terjadi selama
hamil, termasuk riwayat penyakit secara umum, kebidanan dan
selamat, ibu maupun bayinya dengan trauma seminimal mungkin,
mempersiapkan ibu agar masa nifas berjalan normal dan pemberian ASI
eksklusif, empersiapkan peran ibu dan keluarga dalam menerima kelahiran
bayi.
2. Persalinan
a. Pengertian Persalinan
Persalinan adalah proses pengeluaran hasil konsepsi yang
dapat hidup dari dalam uterus ke dunia luar. Persalinan mencakup
proses fisiologi yang memungkinkan serangkaian perubahan yang besar
pada ibu untuk dapat melahirkan janinnya melalui jalan lahir.
Persalinan dan kelahiran normal merupakan proses pengeluaran janin
yang terjadi pada kehamilan cukup bulan (37-42 minggu), lahir spontan
dengan presentasi belakang kepala yang berlangsung dalam 18 jam,
tanpa komplikasi baik pada ibu maupun janin (Manuaba IAC, Manuaba
IBGF, Manuaba IBG, 2012).
Persalinan adalah suatu proses berakhinya kehamilan yang di tandai
dengan pengeluaran bayi yang cukup bulan atau hampir cukup bulan,
disusul dengan pengeluaran plasenta dan selaput janin dari tubuh ibu.
b. Fisiologi Persalinan
1) Sebab-sebab terjadinya persalinan:
Sebab – sebab terjadinya persalinan masih merupakan teori
telah banyak mengungkapkan mulai dari berlangsungnya partus antara
lain penurunan kadar hormon progesteron dan estrogen (Manuaba IAC,
Manuaba IBGF, Manuaba IBG, 2012).
2) Tanda-tanda persalinan inpartu adalah sebagai berikut:
a) Terjadi his persalinan
b) Pengeluaran lendir bercampur darah.
c) Kadang-kadang ketuban pecah dengan sendirinya.
3) Sebab-sebab Mulainya Persalinan
Beberapa teori yang dikemukakan (Manuaba IAC, Manuaba
IBGF, Manuaba IBG, 2012) ialah:
a) Penurunan Kadar Progesteron
Proses penurunan fungsi plasenta terjadi mulai usia kehamilan 28
minggu. Produksi progesteron menurun sehingga otot rahim menjadi
sensitif terhadap oksitosin.
b) Teori Oxytocin
Oksitosin dikeluarkan oleh kelenjar hipofise posterior. Perubahan
hormon estrogen dan progesteron dapat mengubah sensitivitas otot
rahim sehingga terjadi his.
c) Teori Prostaglandin
Prostaglandin meningkat sejak umur kehamilan 15 minggu.
otot rahim sehingga hasil konsepsi di keluarkan. Pemberian oksitosin
pada kehamilan dapat menimbulkan his
4) Mekanisme Persalinan
Mekanisme persalinan normal (Manuaba IAC, Manuaba IBGF,
Manuaba IBG, 2012) adalah peroses pengeluaran bayi dengan
mengandalkan posisi, bentuk panggul, serta presentasi jalan lahir.
Gerakan-gerakan utama dari mekanisme persalinan adalah sebagai berikut:
a) Penurunan Kepala.
b) Fleksi kepala.
c) Putaran paksi dalam (PPD)
d) Ekstensi atau defleksi kepala.
e) Putaran faksi luar (PPL).
f) Ekspulsi.
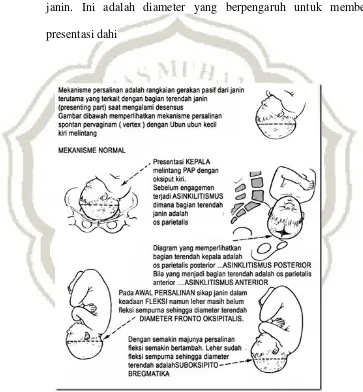
5) Mekanisme Persalinan Sesuai Dengan Anatomi Panggul dan Fetal Skull (Zuyina Lukluk A, Siti Aspuah , 2013)
a) Tubuh janin
(1) Letak : hubungan poros panjang janin ke poros panjang ibu
(a) Membujur
(b) Melintang
(c) Miring/oblique
b) Letak bayi
masuk panggul bagian atas
(2) Kepala : verteks, sinpital, dahi, muka
Bokong : murni, lengkap, presentasi kaki, bahu
c) Sikap
(1) Flexi : dagu melekat ke dada lurus
(2) Ekstensi : occiput mendekat ke belakang
(3) Posisi : hubungan antara bagian terendah janin dan sisi panggul ibu
(4) Synclitisma/Asynclitisma
Synclitismus : sutura sagitalis berada pada pertengahan antara
simpisis pubis dengan promontorium
(5) Asynclitismus : sutura sagitalis mendektai simpisis pubis atau
promontorium
(6) Tengkorak kepala janin
Terdiri dari 5 tulang, 4 sutura dan 2 ubun-ubun
(7) Ubun-ubun posterior : dibentuk dari sutura sagitalis dan lamboidea,
berbentuk seperti segitiga
(8) Caput succadenum : pembengkakan edematous diatas kepala janin
yang diakibatkan oleh tekanan kepala saat melewati rongga
panggul
d) Diameter
(1) Jarak biparietal : merupakan diameter melintang terbesar dari
(2) Jarak suboccipitobregmatika : jarak antara batas leher dengan
occiput ke anterior fontanella, ini adalah diameter yang berpengaruh
membentuk presentasi kepala
(3) Jarak occipitomental : merupakan diameter terbesar dari kepala
janin. Ini adalah diameter yang berpengaruh untuk membentuk
presentasi dahi
Gambar 1.1 Mekanisme Persalinan Normal
c. Fisiologi Persalinan Kala I
Menurut Mochtar, ( 2012 ) perubahan fisiologi yang terjadi pada ibu
1) Perubahan Serviks
Kala I persalinan dimulai dari awal munculnya kontraksi
persalinan yang ditandai dengan perubahan serviks secara progresif dan
diakhiri dengan pembukaan serviks lengkap. Kala I dibagi menjadi fase
laten dan fase aktif. Fase laten berlangsung mulai dari pembukaan
serviks sampai berakhir di pembukaan serviks 3 cm.
Fase aktif dimulai dari pembukaan serviks 4 cm yang diakhiri
dengan pembukaan serviks 10 cm. Fase aktif dibedakan menjadi fase
akselerasi, dilatasi maksimal, deselerasi.Fase akselerasi, pembukaan
serviks dari 3 cm menjadi 4 cm. fase tersebut merupakan fase persiapan
menuju fase berikutnya.
Fase dilatasi maksimal, fase yang ditandai dengan peningkatan
cepat dilatasi serviks, dari pembukaan 4 cm menjadi 9 cm. Fase
deselerasi, merupakan akhir fase aktif dengan dilatasi serviks dari 9 cm
menuju pembukaan lengkap (10 cm).
2) Perubahan Kardiovaskular
Pada setiap kontraksi, 400 ml darah dikeluarkan dari uterus dan
masuk ke dalam sistem vaskular ibu. Hal tersebut dapat meningkatkan
curah jantung 10-15%.
3) Perubahan Tekanan Darah
Tekanan darah meningkat selama kontraksi (kenaikan sistolik rata-rata
kembali normal seperti sebelum persalinan.Rasa sakit, takut dan cemas
dapat juga meningkatkan tekanan darah.
4) Perubahan Suhu
Suhu tubuh dapat sedikit naik (0,5-10C) selama persalinan dan segera
turun setelah persalinan. Hal ini menunjukkan adanya peningkatan
metabolisme dalam tubuh.
5) Perubahan Nadi
Frekuensi nadi di antara dua kontraksi lebih meningkat dibandingkan
sesaat sebelum persalinan. Perubahan tersebut disebabkan oleh
metabolisme yang meningkat.
6) Perubahan Pernafasan
Peningkatan aktivitas fisik dan pemakaian oksigen terlihat dari
peningkatan frekuensi pernafasan.
d. Asuhan Pada Kala I
Pada kala I persalinan bidan di haruskan untuk melakukan asuhan
kepada ibu dengan menyiapkan ruangan persalinan yang aman dan
nyaman bagi klien, membantu menyiapkan semua perlengkapan yang di
butuhkan klien saap persalinan, memberi asuhan sayang ibu Selama
persalinan, membantu klien jika mengalami kesulitan saat mobilisasi
sebelum persalinan, membantu memperhatikan pemberian nutrisi pada
e. Fisiologi Persalinan Kala II
1) Kontraksi, dorongan otot-otot dinding
2) Uterus
3) Pergeseran organ dasar panggul
4) Ekspulsi janin
f. Fisiologi Persalinan Kala III
Pada kala III, otot uterus (miometrium) berkontraksi mengikuti
penyusutan volume rongga uterus setelah lahirnya bayi (Prawirohardjo,
2010).
1) Tanda-tanda Pelepasan Plasenta (Varney H, Kriebs J M, Gegor C L, 2008)
a) Perubahan tinggi fundus
b) Tali pusat memanjang.
Tali pusat terlihat menjulur keluar melalui vulva.
c) Semburan darah mendadak dan singkat.
d) Uterus globuler
g. Fisiologi Persalinan Kala IV
Perubahan fisiologi yang terjadi :
1) Tanda Vital
Tekanan darah, nadi, dan pernapasan, harus menjadi stabil pada
level pra-persalinan selama jam pertama pasca partus, pemantauan tekanan
mendeteksi syok akibat kehilangan darah berlebihan.Suhu ibu berlanjut
sedikit meningkat, tetapi biasanya dibawah 38°C (Marwita, 2017).
2) Evaluasi Uterus
Tindakan pertama bidan setelah kelahiran plasenta adalah
mengevaluasi konsistensi uterus dan melakukan massase uterus sesuai
kebutuhan untuk memperkuat kontraksi (Marwita, 2017).
3) Pemeriksaan Serviks, Vagina dan Perineum
Segera setelah kelahiran bayi, serviks dan vagina harus diperiksa
secara menyeluruh untuk mencari ada tidaknya laserasi dan dilakukan
perbaikan lewat pembedahan kalau diperlukan (Marwita, 2017).
Menurut (Marwita, 2017) laserasi dapat dikategorikan dalam:
a) Derajat I : mukosa dan kulit perineum, tidak perlu dijahit.
b) Derajat II : mukosa vagina, kulit dan jaringan perineum.
c) Derajat III : mukosa vagina, kulit, jaringan perineum dan
sfingter ani.
d) Derajat IV : mukosa vagina, kulit, jaringan perineumdan sfingter
ani yang meluas hingga ke rectum, rujuk segera.
h. Deteksi Dini 10 Tanda Bahaya Persalinan (Saptowati, 2016)
1) Bayi tidak lahir dalam 12 jam sejak terasa mulas
2) Keluar darah dari jalan lahir sebelum melahirkan
3) Tali pusat atau tangan/kaki bayi terlihat pada jalan lahir
5) Ibu mengalami kejang
6) Air ketuban keluar dari jalan lahir sebelum terasa mulas
7) Air ketuban keruh dan berbau
8) Setelah bayi lahir, ari-ari tidak keluar
9) Gelisah atau mengalami kesakitan yang hebat
10) Keluar darah banyak ketika bayi lahir i. Asuhan Persalinan (Prawirohardjo, 2010)
Tatalaksana asuhan persalinan normal tergabung dalam 60 langkah APN
3. Persalinan Sungsang
a. Letak sungsang
1) Pengertian
Letak sungsang merupakan keadaan dimana janin terletak
memanjang dengan kepala di fundus uteri dan bokong berada di bagian
bawah kavum uteri (Prawirohardjo, 2008, p.606).
2) Klasifikasi letak sungsang
a) Presentasi bokong murni (frank breech)
Yaitu letak sungsang dimana kedua kaki terangkat ke atas sehingga
ujung kaki setinggi bahu atau kepala janin.
b) Presentasi bokong kaki sempurna (complete breech)
Yaitu letak sungsang dimana kedua kaki dan tangan menyilang
2) Diagnosis
Diagnosis letak sungsang yaitu pada pemeriksaan luar kepala tidak teraba
di bagian bawah uterus melainkan teraba di fundus uteri. (Prawirohardjo,
2010).
3) Etiologi
Letak janin dalam uterus bergantung pada proses adaptasi janin terhadap
ruangan didalam uterus. Pada kehamilan sampai kurang lebih 32 minggu,
jumlah air ketuban relative lebih banyak, sehingga memungkinkan janin
bergerak dengan leluasa. Dengan demikian janin dapat menempatkan diri
dalam presentasi kepala, letak sungsang, ataupun letak lintang. Pada
kehamilan triwulan terakhir janin tumbuh dengan cepat dan jumlah air
ketuban relative berkurang. Karena bokong dengan kedua tungkai yang
terlipat lebih besar daripada kepala, maka bokong dipaksa menempati
ruang yang lebih luas di fundus uteri, sedangkan kepala berada dalam
ruangan yang lebih kecil di segmen bawah uterus. Dengan demikian
dapat dimengerti mengapa pada kehamilan belum cukup bulan, frekuensi
letak sungsang lebih tinggi, sedangkan pada kehamilan cukup bulan,
janin sebagian besar ditemukan dalam presentasi kepala (Prawirohardjo,
2010).
4) Cara persalinan letak sungsang :
a) Pervaginam
harus dipenuhi yaitu pembukaan benar-benar lengkap, kulit ketuban
sudah pecah, his adekuat dan tafsiran berat badan janin < 3600 gram.
(Prawirohardjo, 2010).
b) Persalinan spontan (spontaneous breech)
Yaitu janin dilahirkan dengan kekuatan dan tenaga ibu sendiri (cara
bracht). Pada persalinan spontan bracht ada 3 tahapan yaitu tahapan
pertama yaitu fase lambat, fase cepat, dan fase lambat.
Berikut ini prosedur melahirkan secara bracht :
Ibu dalam posisi litotomi, sedang penolong berdiri di depan vulva.
Saat bokong membuka vulva, dilakukan episiotomi.Segera setelah
bokong lahir, bokong di cengkeram secara bracht yaitu kedua ibu jari
penolong sejajar sumbu panjang paha sedangkan jari-jari lain
memegang panggul. Pada waktu tali pusat lahir dan tampak
teregang, segera kendorkan tali pusat tersebut. Penolong melakukan
hiperlordosis pada badan janin dengan cara punggung janin di
dekatkan ke perut ibu, penolong hanya mengikuti gerakan ini tanpa
melakukan tarikan. Dengan gerakan hiperlordosis ini lahit pusar,
perut, bahu, dan lengan, dagu, mulut, dan akhirnya seluruh kepala
(Prawirohardjo, 2010)
dagu, mulut, hidung, mata, dahi, ubun-ubun besar dan akhirnya
2.2 Gambar persalinan secara bracht
5) Komplikasi letak sungsang
a) Komplikasi pada ibu
(1) Perdarahan
(2) Robekan jalan lahir
(3) Infeksi
b) Komplikasi pada bayi
(1) Asfiksia bayi
(2) Dislokasi fraktur persendian tulang leher
4. Persalinan Preterm
a. Definisi Persalinan Preterm
Persalinan preterm atau partus prematur adalah persalinan yang
terjadi pada kehamilan 37 minggu atau kurang.
Persalinan preterm adalah persalinan yang dimulai setiap saat setelah awal
Kriebs J M, Gegor C L, 2008). b. Etiologi
Pada persalinan preterm belum dapat diketahui secara pasti,
beberapa faktor etiologi :
1) Interval kehamilan
Beberapa penelitian membuktikan terdapatnya hubungan terbalik antara
interval kehamilan ( jarak antara persalinan terakhir sampai awal
kehamilan berikutnya ). (Husna, 2011).
2) Usia ibu
Penyulit pada kehamilan akan lebih tinggi dibandingkan pada kurun
waktu reproduksi sehat yaitu pada wanita hamil yang berumur 20-35
tahun (Husna, 2011)
3) Kehamilan kembar
Kehamilan kembar merupakan penyebab persalinan prematur yang
penting (Husna, 2011).
4) Riwayat ketuban pecah dini
Risiko persalinan preterm pada ibu dengan riwayat Ketuban Pecah Dini
saat kehamilan <37 minggu (Husna, 2011).
c. Tanda dan Gejala
1) Tanda dan gejala persalinan prematur
a) Kram seperti nyeri haid
c) Sensasi tekanan atau terasa berat pada panggul.
d) Perubahan karakter atau jumlah rabas vagina e) Diare
f) Kontraksi uterus tidak terpalpasi
g) Ketuban pecah dini
d. Komplikasi
Ibu setelah persalinan preterm, infeksi endometrium lebih sering terjadi
dan hal itu akan mengakibatkan sepsis dan lambatnya penyembuhan luka
episiotomi. Bayi-bayi preterm memiliki risiko infeksi neonatal lebih
tinggi ; Morales (1987) menyatakan bahwa bayi yang lahir dari ibu yang
menderita amnionitis memiliki risiko mortalitas 4 kali lebih besar, dan
risiko distres pernafasan, sepsis neonatal, dan perdarahan intraventrikuler
3 kali lebih besar (Husna, 2011).
e. Tindakan
1) Tindakan umum : Dilaksanakan perawatan prenatal, diet, pemberian
vitamin dan penjagaan hygiene.Aktivitas (kerja, perjalanan, coitus)
dibatasi pada pasien-pasien dengan riwayat partus
prematurus.Penyakit-penyakit panas yang akut harus diobati secara
aktif dan segera.Keadaan seperti toksemia dan diabetes memerlukan
kontrol yang seksama. Tindakan pembedahan abdomen yang elektif
2) Tindakan khusus : Pasien- pasien dengan kehamilan kembar harus
istirahat di tempat tidur sejak minggu ke-28 hingga minggu ke-36 atau
ke-38. Fibromyoma uteri, kalau memberikan keluhan, dirawat dengan
istirahat di tempat tidur dan analgesia. Pembedahan sedapat mungkin
dihindari. Plasenta previa dirawat dengan istirahat total dan transfusi
darah untuk menunda kelahiran bayi sampai tercapai ukuran yang
viabel. Tentu saja perdarahan yang hebat memerlukan pembedahan
segera. Inkompetensi cervix harus dijahit dalam bagian pertama
trimester kedua selama semua persyaratannya terpenuhi. Sectio
caesarea efektif dan ulangan hanya dilakukan kalau kita yakin bahwa
bayi sudah cukup besar. Bahaya pada pembedahan yang terlalu dini
adalah kelahiran bayi kecil yang tidak bisa bertahan hidup (Husna,
2011)
f. Penatalaksanaan
1) Pematangan fungsi paru
2) Pemberian Antibiotika
3) Pemberian Tokolitik Syarat diberikan tokolitik
a) Memenuhi kriteria persalinan preterm
b) Pembukaan serviks kurang dari 4 cm
5. Nifas
a. Pengertian Nifas
Masa nifas (puerperium)dimulai setelah plasenta lahir dan
berakhir ketika alat-alat kandungan kembali seperti keadaan sebelum
hamil. Masa nifas berlangsung selama kira-kira 6 minggu atau 42 hari,
namun secara keseluruhan akan pulih dalam waktu 3 bulan (Kemenkes
RI, 2015) .
Masa nifas adalah masa setelah ibu mengalami proses persalinan
dari kala I sampai dengan Kala IV ,atau bisa di sebut masa pembersihan
dari sisa-sisa persalinan,bahkan pemulihan alat-alat kandungan agar
kembali seperti sebelum hamil.
b. Fisiologi Nifas
Dalam masa nifas alat-alat genetalia interna maupun eksterna
akan berangsur-angsur pulih kembali seperti keadaan semula sebelum
hamil. Perubahan alat-alat genital ini dalam keseluruhannya disebut
involusio (Kemenkes RI, 2015)
1) Uterus
Involusi atau pengerutan uterus merupakan suatu proses dimana uterus
kembali ke kondisi sebelum hamil dengan berat sekitar 30 gram.
Proses ini dimulai segera setelah plasenta lahir akibat kontraksi otot –
Tabel 2.6 TFU dan Berat Uterus menurut Masa Involusi
Involusi Uteri Tinggi Fundus Uteri Berat Uterus Saat bayi baru lahir Setinggi pusat, 2 jari dibawah
Pusat
1000 gram
1 minggu postpartum Pertengahan pusat-simfisis 500 gram 2 minggu postpartum Tidak teraba diatas simfisis 350 gram
6 minggu postpartum Normal 50 gram
8 minggu postpartum Normal seperti sebelum hamil 30 gram Sumber :Kemenkes RI, 2015
2) Serviks
Setelah persalinan bentuk serviks agak menganga seperti corong
berwarna merah kehitaman. Konsistensinya lunak, kadang-kadang
terdapat perlukaan-perlukaan kecil. Setelah bayi lahir, tangan masih
bisa masuk rongga rahim, setelah 2 jam dapat dilalui 2-3 jari dan
setelah 7 hari hanya dapat dilalui 1 jari.
3) Lochea
Lochea adalah ekskresi cairan rahim selama masa nifas.Lochea
mengandung darah dan sisa jaringan desidua yang nekrotik dari dalam
uterus. Pemeriksaan lochea meliputi perubahan warna dan bau karena
lochea memiliki ciri khas : bau amis atau khas darah dan adanya bau
busuk menandakan adanya infeksi. Jumlah total pengeluaran seluruh
Tabel 2.7 Perbedaan Masing – Masing Lochea
Merah Terdiri dari darah segar, jaringan sisa-sisa plasenta, dinding Rahim, lemak bayi,
lanugo, dan meconium Sanguinolenta 4-7
Hari
Merah kecoklatan dan
Berlendir
Sisa darah dan berlendir
Serosa 8-14 Hari
Kuning kecoklatan
Mengandung serum, leukosit, dan robekan/laserasi plasenta
Alba/putih >14 Hari
Putih Mengandung leukosit, sel desidua, sel epitel, selaput lender serviks, dan serabut
jaringan yang mati Sumber :Kemenkes RI, 2015
4) Vulva, Vagina dan Perineum
Vulva dan vagina mengalami penekanan serta peregangan
yang sangat besar selama proses melahirkan bayi, dan dalam
beberapa hari pertama sesudah proses tersebut, kedua organ ini
tetap berada dalam keadaan kendur. Setelah 3 minggu vulva dan
vagina kembali kepada keadaan tidak hamil dan rugae dalam
vagina secara berangsur – angsur akan muncul kembali sementara
labia menjadi lebih menonjol (Marwita, 2017).
5) Proses Laktasi
Selama masa nifas payudara bagian alveolus mulai optimal
Tabel 2.8 Jenis – Jenis ASI
Jenis – Jenis ASI
Ciri – ciri
Kolostrum Cairan pertama yang dikeluarkan oleh kelenjar payudara pada hari 1-3, berwarna kuning keemasan, mengandung protein tinggi rendah laktosa
ASI Transisi Keluar pada hari 3-8, jumlah ASI meningkat tetapi protein rendah dan lemak, hidrat arang tinggi
ASI Mature ASI yang keluar hari ke 8-11 dan seterusnya, nutria terus berubah sampai bayi 6 bulan
Sumber :Kemenkes RI, 2015
c. Asuhan Nifas
Asuhan masa nifas diperlukan dalam periode ini karena merupakan
masa kritis baik ibu maupun bayinya. Paling sedikit 4 kali kunjungan
masa nifas dilakukan untuk menilai status ibu dan bayi baru lahir dan
untuk mencegah, mendeteksi dan menangani masalah-masalah yang
terjadi (Prawirohardjo, 2010).
Tabel 2.9 Frekuensi Kunjungan Masa Nifas
Kunjungan Waktu Tujuan
I 6 – 8 jam
setelah persalinan
1. Mencegah perdarahan masa nifas karena atonia uteri 2. Mendeteksi penyebab lain perdarahan serta
melakukan rujukan bila perdarahanberlanjut
3. Melakukan konseling pada ibu untuk keluarga jika terjadimasalah
4. Memfasilitasi ibu untuk pemberian ASIawal
5. Memfasilitasi, mengajarkan cara hubungan ibu dan bayi (Boundingattachment)
6. Menjaga bayi tetap sehat dan hangat dengan cara mencegahhipotermia
II 6 hari setelah
persalinan
1. Memastikan involusi uteri berjalan normal, uterus berkontraksi baik, tinggi fundus uteri dibawah pusat (umbilicus), tidak ada perdarahan, lochea tidakberbau 2. Mendeteksi tanda – tanda : demam, perdarahan abnormal,
sakit kepala hebat,dll
3. Memastikan ibu mendapatkan asupan nutrisi, hidrasi dan istirahat yangcukup
4. Memastikan ibu menyusui dengan baik dan tak memperihatkan tanda – tandapenyulit
5. Memberikan konseling pada ibu memberikan asuhan pada talli pusat, menjaga bayi tetap hangat dan merawat bayi sehari – hari
6. Melakukan konseling KB secaramandiri
7. Memastikan ibu untuk melakukan pemeriksaan bayi ke pelayanan kesehatanter dekat
III 2 minggu
setelah Persalinan
Sama dengan kunjungan ke II
IV 6 minggu
setelah persalinan
1. Menanyakan kepada ibu adakah masalah/penyulit yang dialami ibu maupun bayinya
2. Memastikan ibu untuk memilih kontrasepsi efektif/sesuaikebutuhan
Sumber :Marwita, 2017
d. Deteksi Dini Komplikasi pada Masa Nifas (Rofiqoh, 2013)
1) Perdarahan Pervaginam
2) Infeksi Masa Nifas
3) Sakit Kepala, Nyeri Epigastrik, Penglihatan Kabur , Pembengkakan di wajah atau ekstremitas
4) Demam, Muntah, Rasa Sakit Waktu Berkemih
5) Payudara yang Berubah Menjadi Merah, Panas, dan Terasa Sakit.
6. Bayi Baru Lahir
a. Pengertian Bayi Baru Lahir
Bayi baru lahir normal adalah berat bayi lahir antara 2500-4000 gram,
cukup bulan, lahir langsung menangis dan tidak ada kelainan kongenital
(cacat bawaan) yang berat (Marwita, 2017).
Bayi baru lahir adalah bayi yang baru saja di lahirkan oleh ibunya yang
usia nya belum mencapai satu hari bahkan hanya berumur satu jam
setelah di lahirkan.
b. Asuhan Bayi Baru Lahir
1) Asuhan Bayi Segera Lahir
Asuhan segera bayi baru lahir adalah asuhan yang diberikan pada bayi
tersebut selama jam pertama setelah kelahiran. Aspek-aspek penting
asuhan segera bayi baru lahir :
a) Memantau pernafasan dan warna kulit bayi setiap 5 menit sekali.
b) Jaga agar bayi tetap kering dan hangat dengan cara ganti handuk atau
kain yang basah dan bungkus bayi dengan selimut serta pastikan
kepala bayi telah terlindungbaik.
c) Memeriksa telapak kaki bayi setiap 15 menit:
d) Perawatan Mata
Obat mata eritromisin 0,5 % atau tetrasiklin 1% dianjurkan untuk
pencegahan penyakit mata karena klamidia (penyakit menular
c. Deteksi dini pada bbl dan neonatus
Deteksi dini pada bbl dan neonatus dengan melihat tanda-tanda atau
gejala-gejala sebagai berikut :
1) Tidak mau minum/menyusu atau memuntahkan semua
2) Riwayat kejang.
3) Bergerak hanya jika dirangsang atau letargis.
4) Frekuensi nafas <=30x/menit >=60x/menit.
5) Suhu tubuh <=35,5 C dan >=37,5 C
6) Tarikan dinding dada ke dalam yang sangat kuat
7) Merintih
8) Ada pustul kulit
9) Nanah banyak di mata
10) Pusar kemerahan meluas ke dinding perut
11) Mata cekung dan cubitan kulit perut kembali sangat lambat
12) Timbul kuning atau tinja berwarna pucat
13) Berat badan menurut umur rendah dan atau ada masalah pemberian
ASI
d. Jadwal Kunjungan Neonatus (KN)
Tabel 2.10 Jadwal kunjungan neonatus
Kunjungan Penatalaksanaan Kunjungan Neonatal
ke-1 (KN 1) dilakukan dalam kurun waktu 6-48 jam setelah bayi lahir.
1.Mempertahankan suhu tubuh bayi
2.Hindari memandikan bayi hingga sedikitnya enam jam dan hanya setelah itu jika tidak terjadi masalah medis dan jika suhunya 36.5 Bungkus bayi dengan kain yang kering dan hangat, kepala bayi harus tertutup
3.Pemeriksaan fisik bayi 4.Dilakukan pemeriksaan fisik
5.Gunakan tempat tidur yang hangat dan bersih untuk pemeriksaan 6.Cuci tangan sebelum dan sesudah pemeriksaan lakukan Refleks hisap, dilihat pada saat menyusu
d. Leher :Pembekakan,Gumpalan
e. Dada : Bentuk,Puting,Bunyi nafas,, Bunyi jantung h. f. Bahu lengan dan tangan :Gerakan Normal, Jumlah Jari g. System syaraf : Adanya reflek moro
h. Perut : Bentuk, Penonjolan sekitar tali pusat pada saat menangis, Pendarahan tali pusat, Lembek
i.Kelamin laki-laki : Testis berada dalam skrotum, Penis berlubang pada letak ujung lubang
Kelamin perempuan :Vagina berlubang,Uretra berlubang, Labia minor dan labia mayor
j.Tungkai dan kaki : Gerak normal, Tampak normal, Jumlah jari k.Punggung dan Anus: Pembekakan atau cekungan, Ada anus
atau lubang
l.Kulit : Verniks, Warna, Pembekakan atau bercak hitam, Tanda-Tanda lahir
m.Konseling : Jaga kehangatan, Pemberian ASI, Perawatan tali pusat, Agar ibu mengawasi tanda-tanda bahaya
n.Tanda-tanda bahaya yang harus dikenali oleh ibu : Pemberian ASI sulit, sulit menghisap atau lemah hisapan, Kesulitan bernafas yaitu pernafasan cepat > 60 x/m atau menggunakan otot tambahan, Letargi –bayi terus menerus tidur tanpa bangun untuk makan,Warna kulit abnormal – kulit biru (sianosis) atau kuning, Suhu-terlalu panas (febris) atau terlalu dingin (hipotermi), Tanda dan perilaku abnormal atau tidak biasa, Ganggguan gastro internal misalnya tidak bertinja selama 3 hari, muntah terus-menerus, perut membengkak, tinja hijau tua dan darah berlendir, Mata bengkak atau mengeluarkan cairan
Kunjungan Penatalaksanaan
Gunakan tempat yang hangat dan bersih
Cuci tangan sebelum dan sesudah melakukan pemeriksaan
Kunjungan Neonatal ke-2 (KN 2) dilakukan pada kurun waktu hari ke-3 ikterus, diare, berat badan rendah dan Masalah pemberian ASI Memberikan ASI Bayi harus disusukan minimal 10-15 kali dalam
24 jam) dalam 2 minggu pasca persalinan Menjaga keamanan bayi
Menjaga suhu tubuh bayi
Konseling terhadap ibu dan keluarga untuk memberikan ASI ekslutif pencegahan hipotermi dan melaksanakan perawatan bayi baru lahir dirumah dengan menggunakan Buku KIA
Penanganan dan rujukan kasus bila diperlukan Kunjungan Neonatal
ke-3 (KN-3) dilakukan pada kurun waktu hari ke-8 sampai dengan hari ke-28 setelah lahir.
Pemeriksaan fisik Menjaga kebersihan bayi
Memberitahu ibu tentang tanda-tanda bahaya Bayi baru lahir Memberikan ASI Bayi harus disusukan minimal 10-15 kali dalam
24 jam) dalam 2 minggu pasca persalinan. Menjaga keamanan bayi
Menjaga suhu tubuh bayi
Konseling terhadap ibu dan keluarga untuk memberikan ASI ekslutif pencegahan hipotermi dan melaksanakan perawatan bayi baru lahir dirumah dengan menggunakan Buku KIA
Memberitahu ibu tentang Imunisasi BCG Penanganan dan rujukan kasus bila diperlukan
Sumber :Kemenkes RI, 2017
7. Kehilangan
a. Pengertian
Kehilangan dan berduka merupakan bagian integral dari
kehidupan. Kehilangan adalah suatu kondisi yang terputus atau terpisah
atau memulai sesuatu tanpa hal yang berarti sejak kejadian tersebut.
Kehilangan mungkin terjadi secara bertahap atau mendadak, bisa tanpa
kekerasan atau traumatik, diantisispasi atau tidak diharapkan/diduga,
sebagian atau total dan bisa kembali atau tidak dapat kembali.
Kehilangan adalah suatu keadaan individu yang berpisah dengan
sebagian atau keseluruhan (Marwita, 2017).
Berduka adalah respon emosi yang diekspresikan terhadap
kehilangan yang dimanifestasikan adanya perasaan sedih, gelisah,
cemas, sesak nafas, susah tidur, dan lain-lain. Berduka merupakan
respon normal pada semua kejadian kehilangan (Fitriyah, 2013).
b. Tipe Kehilangan
Kehilangan dibagi menjadi 2 tipe yaitu:
1) Aktual atau nyata mudah dikenal atau diindentifikasi oleh orang lain,
misalnya amputasi, kematian orang yang sangat dicintai.
2) Persepsi hanya dialami oleh seseorang yang sulit untuk dapat
dibuktikan. Misalnya, seseorang yang berhenti berkerja/ PHK,
menyebabkan perasaan kemandirian dan kebebasannya menjadi
menurun (Marwita, 2017).
c. Jenis-jenis Kehilangan
Terdapat 5 katagori kehilangan, yaitu:
1) Kehilangan seseorang seseorang yang dicintai
2) Kehilangan yang ada pada diri sendiri (loss of self)
3) Kehilangan objek eksternal
4) Kehilangan lingkungan yang sangat dikenal
d. Rentang Respon Kehilangan
1) Denial
Reaksi pertama adalah syok dan tidak mempercayai kenyataan.
Kemudian Verbalisasi, yaitu tidak mempercayai hal itu terjadi.
Kemudian perubahan fisik, seperti pucat, mual, diare dll.
2) Anger
Mulai sadar akan kenyataan, marakh doproyeksikan pada orang
lain, prilaku agresif. Reaksi fisik muka merah, nadi cepat, gelisah,
susah tidur dll.
3) Bergaining
Verbalisasi: “ kenapa harus terjadi pada saya?”.
4) Depresi
Menunjukan sikap menarik diri, tidak mau bicara atau putus asa.
Gejala, menolak makan, susah tidur, dll.
5) Acceptance
Pikiran pada objek yang hilang berkurang. Verbalisasi: apa yang
e. Asuhan pada klien yang menghadapi kematian
Tabel 2.11 Asuhan pada klien yang menghadapi kematian
Tahap Tindakan
1. Mengingkari : Mengingkari kenyataan yang ada
2. Marah : Mencari orang yang salah dalam peristiwa kematian
3. Tawar-menawar : Keinginan menunda realitas kematian
4.Depresi : Kenyataan tidak dapat dipungkiri
1.Jelaskan proses berduka
2.Beri kesempatan kepada pasien untuk mengungkapkan perasaannya
3.Mendengarkan dengan penuh perhatian 4.Meningkatkan kesabaran pasien
5.Secara verbal dukung pasien, tapi jangan dukung pengingkaran yang dilakukan
6.Menjawab pertanyaan pasien dengan bahasa yang mudah dimengerti, jelas, dan tidak berbelit-belit. 7.Mengamati dengan cermat respons pasien selama
berbicara.
8.Meningkatkan kesadaran dengan bertahap
9.Jangan bantah pengingkaran pasien, tetapi sampaikan fakta
10.Teknik komunikasi diam dan sentuhan 11.Perhatikan kebutuhan dasar pasien
1.Dorong dan beri waktu kepada pasien untuk mengungkapkan kemarahan secara verbal tanpa melawan dengan kemarahan
2.Bantu pasien atau keluarga untuk mengerti bahwa marah adalah respon yang normal karena merasakan kehilangan dan ketidakberdayaan
3.Fasilitasi ungkapan kemarahan pasien dan keluarga
4.Hindari menarik diri dan dendam karena pasien /keluarga bukan marah pada perawat
5.Tangani kebutuhan pasien pada segala reaksi kemarahan nya.
1.Bantu pasien untuk mengidentifikasi rasa bersalah dan rasa takutnya
2.Dengarkan dengan penuh perhatian
3.Ajak pasien bicara untuk mengurangi rasa bersalah dan ketakutan yang tidak rasional
4.Berikan dukungan spiritual
e
1.Identifikasi tingkat depresi dan bantu mengurangi rasa bersalah
2.Berikan kesempatan kepada pasien untuk mengekspresikan kesedihannya
5.Penerimaan : Berusaha menerima dan adaptasi
5.Bersama pasien bahas pikiran negatif yang sering timbul
6.Latih pasien dalam mengidentifikasi hal positif yang masih dimiliki
1.Menyediakanwaktu untuk mengunjungi pasien
secara teratur
2.Bantu klien untuk berbagi rasa ,karena
biasaanya tiap anggota tidak berada ditahap yang
sama pada saat yang bersamaan.
3.Bantu pasien dalam mengidentifikasi
rencana kegiatan yang akan dilakukan setelah
masa berkabung telah dilalui.
4. Jika keluarga mengikuti proses pemakaman,hal
yang dapat dilakukan adalah ziarah (menerima
kenyataan),melihat foto-foto proses pemakaman
Sumber: Marwita, 2017
8. Asfiksia Neonatorum
a. Pengertian
Asfiksia neonatorum adalah keadaan dimana bayi tidak dapat
segera bernafas secara spontan dan teratur setelah lahir (Prawirohardjo,
2010). Asfiksia neonatorum adalah keadaan dimana bayi lahir tidak dapat
bernafas secara spontan dan teratur. Bayi dengan riwayat gawat janin
sebelum lahir, umumnya akan mengalami asfiksia pada saat dilahirkan.
b. Etiologi
1) Faktor ibu :
a) Preeklamsia dan eklamsia
b) Perdarahan abdominal (plasenta previa atau solusio plasenta)
HIV)
d) Kehamilan lewat waktu ( sesudah 42 minggu kehamilan )
2) Faktor tali pusat
a) Kelainan tali pusat
b) Prolapsus tali pusat
3) Faktor bayi
a) Bayi premature (sebelum 37 minggu kehamilan)
b) Kelainan bawaan (congenital)
c) Air ketuban bercapur mekonium
c. Gejala dan Tanda asfiksia
1) Tidak bernafas atau bernafas megap-megap
2) Warna kulit kebiruan
3) Kejang
4) Penurunan kesadaran
d. Penilaian asfiksia neonatorum
Tabel 2.12 Skor Apgar
0 1 2
Seluruh tubuh kemerahan
Tidak ada Menyeringai Bersin atau batuk
Activity (kontraksi otot)
Tidak ada Ekstremitas sedikit fleksi
Gerakan aktif
Respiration (pernafasan)
Tidak ada Lemah atau tidak teratur
Sumber: Anya Dewi, 2017
Nilai 10 : normal
Nilai 7-9 : asfiksia ringan
Nilai 4-6 : asfiksia sedang
Nilai 0-3 : asfiksia berat
f. Manajemen terapi
Resusitasi BBL adalah prosedur yang diaplikasikan pada BBL yang tidak
dapat bernafas secara spontan dan teratur pada saat lahir atau beberapa saat
setelah lahir. Tujuan utama resusitasi pada BBL adalah untuk memperbaiki
fungsi pernafasan dan jantung bayi yang tidak bernafas. Untuk mendapatkan
hasil yang sempurna dalam resusitasi, prinsip dasar yang perlu diingat
adalah menciptakan lingkungan yang baik bagi bayi dan mengusahakan
tetap bebasnya jalan nafas, memberikan bantuan pernafasan secara aktif
kepada bayi dengan usaha pernafasan buatan, memperbaiki asidosis yang
terjadi dan menjaga agar peredaran darah tetap baik (Prawirohardjo, 2010).
Tindakan-tindakan yang diberikan kepada bayi dapat dibagi dalam 2
golongan.
1) Tindakan umum
Tindakan dikerjakan pada bayi tanpa memandang nilai apgar. Setelah
bayi lahir, diusahakan agar bayi mendapatkan pemanasan yang baik.
Harus dicegah atau dikurangi kehilangan panas dari tubuhnya.
tubuh bayi mengurangi evaporasi. Bayi diletakkan dengan kepala lebih
rendah dan penghisapan saluran pernafasan bagian atas segera dilakukan.
Hal ini harus dikerjakan dengan hati-hati untuk menghindarkan
timbulnya kerusakan-kerusakan mukosa jalan nafas, spasmus laring, dan
kolaps paru- paru. Bila bayi belum menunjukkan usaha bernafas,
rangsangan terhadapnya harus segera dikerjakan. Hal ini dapat berupa
rangsangan nyeri dengan memukul kedua telapak kaki, menekan thendos
Achilles atau pada bayi-bayi tertentu diberikan suntikan vitamin K
(Prawirohardjo, 2010).
2) Tindakan khusus
a) Asfiksia berat
Resusitasi aktif harus segera dilaksanakan, langkah utama
memperbaiki ventilasi paru dengan memberikan O2 secara tekanan
langsung dan berulang-ulang. Cara terbaik ialah melakukan intubasi
endotrakeal dan setelah kateter dimasukkan ke dalam trakea, O2
diberikan dengan tekanan tidak lebih dari 30 ml air. Selain itu terdapat
pula obat yang dapat diberikan ialah larutan 1/10.000 adrenalin
dengan dosis 0,5-1 cc secara intravena atau intrakardial (untuk
meningkatkan frekuensi jantung) dan kalsium glukonat 50-100 mg/kg
berat badan secara perlahan-lahan melalui intravena (sebagai obat
b) Asfiksia ringan-sedang
Di sini dapat dicoba melakukan rangsangan untuk menimbulkan efek
pernafasan. Hal ini dapat dikerjakan selama 30-60 detik setelah
penilaian menurut apgar 1menit. Bila dalam waktu tersebut pernafasan
tidak timbul, pernafasan buatan harus segera dimulai. Pernafasan aktif
yang sederhana dapat dilakukan secara pernafasan kodok (frog
breathing). Cara ini dikerjakan dengan memasukkan pipa ke dalam
hidung, dan O2 dialirkan dengan kecepatan 1-2 liter dalam satu menit.
Agar saluran nafas bebas, bayi diletakkan dengan kepala dorsofleksi.
Secara teratur dilakukan gerakan membuka dan menutup lubang
hidung dan mulut dengan disertai menggerakan dagu ke atas dan ke
bawah dalam frekuensi 20 kali semenit. Tindakan ini dilakukan
dengan memperhatikan gerakan dinding toraks dan abdomen
(Prawirohardjo, 2010).
9. Hiperbilirubin
a. Definisi Hiperbilirubin
Hiperbilirubinemia adalah peningkatan kadar plasma bilirubin 2 standar
deviasi atau lebih dari kadar yang di harapkan berdasarkan umur bayi
atau lebih dari persentil 90. (Khosim S, Ari Y, Rizalya D, Gatot I S, Ali
U , 2014).
Hiperbilirubinemia adalah meningkatnya kadar bilirubin di atas batas
b. Etiologi
1) ikterus fisiologis merupakan bentuk yang paling sering terjadi pada
bayi baru lahir. Jenis bilirubin yang menyebabkan pewarnaan kuning
pada ikterus disebut bilirubin tidak terkonjugasi, merupakan jenis
yang tidak mudah dibuang dari tubuh bayi. Hati bayi akan mengubah
bilirubin ini menjadi bilirubin terkonjugasi yang lebih mudah
dibuang oleh tubuh. Hati bayi baru lahir masih belum matang
sehingga masih belum mampu untuk melakukan pengubahan ini
dengan baik sehingga akan terjadi peningkatan kadar bilirubin dalam
darah yang ditandai sebagai pewarnaan kuning pada kulit bayi. Bila
kuning tersebut murni disebabkan oleh faktor ini maka disebut
sebagai ikterus fisiologis
2) Breastfeeding jaundice, dapat terjadi pada bayi yang mendapa air
susu ibu (ASI) eksklusif. Terjadi akibat kekurangan ASI yang
biasanya timbul pada hari kedua atau ketiga pada waktu ASI belum
banyak dan biasanya tidak memerlukan pengobatan.
3) Ikterus ASI (breastmilk jaundice), berhubungan dengan pemberian
ASI dari seorang ibu tertentu dan biasanya akan timbul pada setiap
bayi yang disusukannya bergantung pada kemampuan bayi tersebut
mengubah bilirubin indirek.
4) Ibu yang menderita diabetes dapat mengakibatkan bayi menjadi
c. Faktor resiko terjadinya hiperbilirubin antara lain:
1) Faktor Maternal
a) Ras atau kelompok etnik tertentu (Asia, Native American,Yunani)
b) Komplikasi kehamilan (DM, inkompatibilitas ABO dan Rh)
c) Penggunaan infus oksitosin dalam larutan hipotonik. 2) Faktor Perinatal
a) Trauma lahir (sefalhematom, ekimosis)
b) Infeksi (bakteri, virus, protozoa) 3) Faktor Neonatus
a) Prematuritas
b) Faktor genetic
c) Polisitemia
d) Obat (streptomisin, kloramfenikol, benzyl-alkohol, sulfisoxazol)
e) Rendahnya asupan ASI
f) Hipoglikemia
g) Hipoalbuminemia d.Patofisiologi
1) Pembentukan Bilirubin
Bilirubin adalah pigmen kristal berwarna jingga ikterus yang
merupakan bentuk akhir dari pemecahan katabolisme heme melalui
2) Transportasi Bilirubin
Pembentukan bilirubin yang terjadi di system retikulo endothelial,
selanjutnya dilapaskan kesirkulasi yang akan berikatan dengan
albumin.
3) Asupan Bilirubin
Pada saat kompleks bilirubin – albumin mencapai membrane plasma
hepatosit, albumin terikat ke reseptor permukaan sel. Kemudian
bilirubin, di transfer melalui sel membran yang berikatan dengan
ligandin (protein y), mungkin juga dengan protein ikatan sitosilik
lainnya.
4) Konjugasi Bilirubin
Bilirubin tak terkonjugasi dikonversikan kebentuk bilirubin konjugasi
yang larut dalam air di reticulum endoplasma dengan bantuan enzim
uridine diphospate glukuronosyl transferase (UDPG – T).
5) Eksresi Bilirubin
Setelah mengalami proses konjugasi , bilirubin akan dieksresikan
kedalam kandung empedu, kemudian memasuki saluran cerna dan di
eksresikan melalui feses.
e. Gejala Hiperbilrubin pada bayi baru lahir
Ketika kadar bilirubin meningkat dalam darah maka warna kuning akan
dimulai dari kepala kemudian turun ke lengan, badan, dan akhirnya kaki.
di bawah lutut serta telapak tangan. Cara yang mudah untuk memeriksa
warna kuning ini adalah dengan menekan jari pada kulit yang diamati
dan sebaiknya dilakukan di bawah cahaya/sinar matahari. Pada bayi baru
lahir akan tampak kuning jika kadar bilirubin lebih dari 5 mg/dL.
f. Komplikasi
1) Sebagian besar kasus hiperbilirubinemia tidak berbahaya, tetapi kadang kadar bilirubin yang sangat tinggi bisa menyebabkan
kerusakan otak (keadaannya disebut kern ikterus).
2) Efek jangka panjang dari kern ikterus adalah keterbelakangan mental, kelumpuhan serebral (pengontrolan otot yang abnormal, cerebral
palsy), tuli dan mata tidak dapat digerakkan ke atas.
g. Penatalaksanaan Hiperbilirubin pada bayi baru lahir
1) Penatalaksanaan sendiri di rumah
a) Berikan ASI yang cukup (8-12 kali sehari)
b) Sinar matahari dapat membantu memecah bilirubin sehingga lebih
mudah diproses oleh hati. Tempatkan bayi dekat dengan jendela
terbuka untuk mendapat matahari pagi antara jam 7-8 pagi agar
bayi tidak kepanasan, atur posisi kepala agar wajah tidak
menghadap matahari langsung. Lakukan penyinaran selama 30
menit, 15 menit terlentang dan 15 menit tengkurap. Usahakan
tidak memakai pakaian (telanjang) tetapi hati-hati jangan sampai
kedinginan.
2) Terapi medis
Penatalaksanaan neonatus cukup bulan yang sehat
Tabel 2.2 Total serum bilirubin (mg/L)
Umur
neonatus sehat dan perlu evaluasi ketat.
Tabel 2.3 Penatalaksanaan pemberian terapi
Bil < 24 Jam 24-48 Jam 49-72 Jam >72 Jam (mg%)
1 2 3 4 5
< 5 Pemberian Pemberian Pemberian Pemberian makan yg dini makan yg makan yg makan yg
Dini Dini Dini
>20 Transfusi Transfusi Transfusi Transfusi tukar + tukar + tukar + tukar + Sumber :Khosim S, Ari Y, Rizalya D, Gatot I S, Ali U, 2014 *Sebelum dan sesudah transfusi tukar→ beri terapi sinar
+Bila tak berasil→ transfusi tukar.
Bila < 5 mg% selalu observasi
Bila > 5mg% penyebab ikterus perlu diselidiki (Prawirohardjo, 2010)
a) Foto terapi
Merupakan tindakan dengan memberikan terapi melalui sinar yang
menggunakan lampu, dan lampu yang digunakan sebaiknya lebih dari 500
Jam untuk menghindari turunnya energi yang di hasilkan oleh lampu. Cara
melakukan foto terapi
(1) Buka pakaian agar seluruh bagian tubuh bayi kena sinar.
(2)Tutup kedua mata dan gonat dengan penutup yang memantulkan
cahaya.
(3)Jarak bayi dengan lampu kurang lebih 40 cm.
(4)Posisi sebaiknya diubah setiap 6 Jam sekali.
(5)Lakukan Pengukuran suhu setiap 4-6 Jam.
(6)Periksa kadar bilirubin setiap 8 Jam atau sekurang kurangnya sekali
dalam 24 Jam.
(7)Lakukan pemeriksaan Hb secara berkala terutama pada penderita
hemolisis.
(9) Berikan atau sediakan lampu masing- masing 20 watt sebanyak 8-10
buah yang disusun secara pararel.
(10) Berikan ASI yang cukup.
b) Transfusi tukar
Merupakan cara yang dilakukan untuk mengeluarkan darah dari bayi
untuk ditukar dengan darah yang tidak sesuai atau patologis dengan tujuan
mencegah peningkatan kadar bilirubin dalam darah.
10.BBLR (Bayi Berat Lahir Rendah)
a. Pengertian
Bayi berat lahir rendah (BBLR) adalah bayi dengan berat lahir kurang dari
2500 gram tanpa memandang usia gestasi. BBLR dapat terjadi pada bayi
kurang bulan (< 37 minggu) atau pada bayi cukup bulan (intrauterine
growth restriction) (Lestari, 2011).
b. Faktor Penyebab
Beberapa penyebab dari bayi dengan berat badan lahir rendah (Lestari,
2011).
1) Faktor ibu
a) Penyakit
(1) Mengalami komplikasi kehamilan, seperti anemia, perdarahan
kemih.
(2) Menderita penyakit seperti malaria, infeksi menular seksual,
hipertensi, HIV/AIDS, TORCH, penyakit jantung.
(3) Penyalahgunaan obat, merokok, konsumsi alkohol.
b) Ibu
(1) Angka kejadian prematitas tertinggi adalah kehamilan pada
usia < 20 tahun atau lebih dari 35 tahun.
(2) Jarak kelahiran yang terlalu dekat atau pendek (kurang dari 1
tahun).
(3) Mempunyai riwayat BBLR sebelumnya.
c) Keadaan sosial ekonomi
(1) Kejadian tertinggi pada golongan sosial ekonomi rendah. Hal
ini dikarenakan keadaan gizi dan pengawasan antenatal yang
kurang.
(2) Aktivitas fisik yang berlebihan
(3) Perkawinan yang tidak sah
d) Faktor janin
Faktor janin meliputi : kelainan kromosom, infeksi janin kronik
kembar.
e) Faktor plasenta
Faktor plasenta disebabkan oleh : hidramnion, plasenta previa,
solutio plasenta, sindrom tranfusi bayi kembar (sindrom
parabiotik), ketuban pecah dini.
f) Faktor lingkungan
Lingkungan yang berpengaruh antara lain : tempat tinggal di
dataran tinggi, terkena radiasi, serta terpapar zat beracun.
c. Penatalaksanaan BBLR
1) Dukungan respirasi
Tujuan primer dalam asuhan bayi resiko tinggi adalah mencapai dan
mempertahankan respirasi. Banyak bayi memerlukan oksigen suplemen
dan bantuan ventilasi. Bayi dengan atau tanpa penanganan suportif ini
diposisikan untuk memaksimalkan oksigenasi karena pada BBLR
beresiko mengalami defisiensi surfaktan dan periadik apneu. Dalam
kondisi seperti ini diperlukan pembersihan jalan nafas, merangsang
pernafasan, diposisikan miring untuk mencegah aspirasi, posisikan
tertelungkup jika mungkin karena posisi ini menghasilkan oksigenasi
yang lebih baik, terapi oksigen diberikan berdasarkan kebutuhan dan
penyakit bayi.
Kebutuhan yang paling krusial pada BBLR setelah tercapainya respirasi
adalah pemberian kehangatan eksternal. Menghangatkan dan
mempertahankan suhu tubuh bayi dapat dilakukan melalui beberapa cara,
yaitu (Khosim S, Ari Y, Rizalya D, Gatot I S, Ali U , 2014):
a) Kangaroo Mother Care atau kontak kulit dengan kulit antara bayi dengan ibunya. Jika ibu tidak ada dapat dilakukan oleh orang lain
sebagai penggantinya.
b) Pemancar pemanas
c) Ruangan yang hangat
(1) Inkubator
Bila jenis inkubatornya berdinding tunggal, naikkan suhu inkubator
1°C setiap perbedaan suhu 7°C antara suhu ruang dan inkubator
3) Hidrasi
Bayi resiko tinggi sering mendapat cairan parenteral untuk asupan
tambahan kalori, elektrolit, dan air. Hidrasi yang adekuat sangat penting
pada bayi preterm karena kandungan air ekstraselulernya lebih tinggi
(70% pada bayi cukup bulan dan sampai 90% pada bayi preterm). Hal ini
dikarenakan permukaan tubuhnya lebih luas dan kapasitas osmotik
diuresis terbatas pada ginjal bayi preterm yang belum berkembang
sempurna sehingga bayi tersebut sangat peka terhadap kehilangan cairan.
4) Nutrisi
pemberian makan dibandingkan bayi cukup bulan. Mekanisme
oral-faring dapat terganggu oleh usaha memberi makan yang terlalu cepat.
Penting untuk tidak membuat bayi kelelahan atau melebihi kapasitas
mereka dalam menerima makanan. Pada bayi dengan reflek menghisap
dan menelan yang kurang, nutrisi dapat diberikan melalui sonde ke
lambung.
11.Keluarga Berencana
a. Pengertian Keluarga Berencana
Kontrasepsi adalah upaya untuk mencegah terjadinya kehamilan. Upaya
ini dapat bersifat sementara maupun bersifat permanen dan upaya ini dapat
dilakukan dengan menggunakan cara, alat atau obat-obatan (Mochtar,
2012). Kontrasepsi adalah alat,cara atau bahkan obat yang di jadikan
sebagai metode untuk mengatur jarak kehamilan, mencegah terjadinya
pembuahan bahkan meminimalisir terjadinya kehamilan.
b. Fisiologi Keluarga Berencana
Menurut (Widyatus, 2012) idealnya pasangan harus menunggu
sekurang-kurangnya dua tahun sebelum ibu hamil kembali. Setiap pasangan harus
menentukan sendiri kapan dan bagaimana mereka ingin merencanakan
tentang keluarganya. Biasanya ibu tidak akan menghasilkan telur (ovulasi)
sebelum ia mendapatkan lagi haidnya selama meneteki (amenorhoe
laktasi). Meskipun beberapa metode KB mengandung resiko, penggunaan
1) Metode Amenore Laktasi (MAL)
MAL adalah metode kontrasepsi sementara yang mengandalkan
pemberian Air Susu Ibu (ASI) secara eksklusif, artinya hanya diberikan
ASI saja tanpa tambahan makanan dan minuman lainnya. Metode ini
khusus digunakan untuk menunda kehamilan selama 6 bulan setelah
melahirkan dengan memberikan ASI eksklusif. MAL dapat dipakai
sebagai alat kontrasepsi, apabila :
Menyusui secara penuh (full breast feeding), lebih efektif jika diberikan
minimal 8 kalisehari, belum mendapat haid, umur bayi kurang dari 6
bulan. Cara kerja MAL adalah menunda atau menekan terjadinya
ovulasi. Pada masa laktasi/menyusui, hormon yang berperan adalah
prolaktin dan oksitosin. Semakin sering menyusui, maka kadar
prolaktin meningkat dan hormon gonadotropin melepaskan hormon
penghambat (inhibitor). Hormon penghambat dapat mengurangi kadar
estrogen, sehingga ovulasi tidak terjadi. Manfaat kontrasepsi MAL
antara lain :
a) Efektifitas tinggi (98%) apabila digunakan selama enam bulan
pertama setelah melahirkan, belum mendapat haid dan
menyusui eksklusif.
b) Dapat segera dimulai setelah melahirkan.
c) Tidak memerlukan prosedur khusus, alat maupun obat.
e) Tidak mengganggu senggama.
f) Mudah digunakan.
g) Tidak perlu biaya.
h) Tidak menimbulkan efek samping sistemik.
i) Tidak bertentangan dengan budaya maupun agama. MAL
mempunyai keterbatasan antara lain:
j) Memerlukan persiapan dimulai sejak kehamilan.
k) Metode ini hanya efektif digunakan selama 6 bulan setelah
melahirkan, belum mendapat haid dan menyusui secarae
ksklusif.
l) Tidak melindungi dari penyakit menular seksual termasuk
Hepatitis dan HIV.
m) Tidak menjadi pilihan bagi wanita yang tidakmenyusui.
n) Kesulitan dalam mempertahankan pola menyusui secara
eksklusif.
2) Kontrasepsi Pil
a) Kontrasepsi Pil Kombinasi
Kontrasepsi pil kombinasi adalah pil yang mengandung hormon
estrogen dan progesteron dengan dosis tertentu. Mekanisme
utama pil kombinasi untuk mencegah terjadinya kehamilan
adalah dengan menghambat keluarnya sel telur (ovum) dari
mengganggu kembalinya kesuburan karena apabila dihentikan,
kehamilan dapat terjadi pada bulan berikutnya (kecuali bila
ditemukan gangguan lainnya). Penggunaan kontrasepsi pil
kombinasi tidak dapat mencegah terjadinya infeksi menular
seksual (IMS) pada penggunanya. Efek samping yang sering
terjadi:
(1) Amenore (tidak haid).
(2) Mual, pusing atau muntah.
(3) Perdarahan pervaginam/spotting. Keadaan yang perlu mendapat
perhatian:
(4) Nyeri dada hebat, batuk dan napas pendek.
(5) Sakit kepalahebat.
(6) Nyeri tungkai hebat (betis ataupaha).
(7) Nyeri abdomenhebat.
(8) Pandangankabur
b) Kontrasepsi pil progestin
Kontrasepsi pil progestin atau minipil adalah pil yang mengandung
progestin dalam dosis yang sangat rendah. Mekanisme kontrasepsi
pil progestin terjadi melalui penebalan lendir serviks sehingga
menghambat penetrasi sperma melalui kanalis servikalis,
menghambat lonjakan tengah siklus hormon luteal (LH) dan folikel
mengganggu pematangan endometrium dan supressi ovulasi (hanya
terjadi pada 50% dari keseluruhanpengguna).
Efek samping penggunaan pil progestin diantaranya :
(1) Gangguan frekuensi dan lamanya haid.
(2) Sefalgia.
3) Kontrasepsi suntik
a) Kontrasepsi suntik kombinasi
Kontrasepsi kombinasi terdiri dari dua hormon yaitu progestin dan
estrogen seperti hormon alami pada tubuh seorang perempuan.
Suntikan kombinasi dipasarkan dengan nama dagang Ciclofem,
Ciclofeminia, Cyclofem, Cyclo-povera, dll. Efektifitas kontrasepsi
suntik kombinasi: Sangat efektif (0,1-0,4 kehamilan per 100
perempuan) selama tahun pertama penggunaan. Risiko kehamilan
lebih besar jika perempuan terlambat disuntik atau terlewatkan satu
atau beberapa kali suntikan.
Efek samping dan masalah :
a) Amenore.
b) Mual, pusing dan muntah.
c) Perdarahan pervaginam/spotting
b) Kontrasepsi suntik progestin
Kontrasepsi suntik progestin yang umum digunakan adalah Depo
(Net-En). Kontrasepsi progestin, tidak mengandung estrogen
sehingga dapat digunakan pada masa laktasi dan perempuan yang
tidak dapat menggunakan kontrasepsi yang mengandung
estrogen.Suntikan progestin memiliki efektifitas yang tinggi (3
kehamilan per 1000 perempuan) pada tahun pertama penggunaan,
asal penyuntikannya dilakukan secara teratur sesuai jadwal yaitu
setiap 12 minggu. Efek samping: Amenore. Perdarahan ireguler.
Kenaikan beratbadan. Perut kembung dan tidaknyaman. Perdarahan
banyak atau berkepanjangan. Sefalgia.
4) Kontrasepsi Implan
Implan mengandung hormon progestin.Progestin ditempatkan
didalam kapsul implan satu atau dua batang yang dipasang pada
lapisan bawah kulit dibagian medial lengan atas dengan jangka 3
tahun. Waktu mulai menggunakan implant: Implan dapat diberikan
dalam waktu 7 hari siklus haid. Tidak diperlukan kontrasepsi
tambahan. Bila pasca persalinan > 6 minggu dan telah mendapat
haid, maka implan dapat dipasang setiap saat, tetapi jangan
melakukan hubungan seksual selama 7 hari atau menggunakan
kontrasepsi tambahan selama 7 hari.
Efek samping atau masalah yang ditemukan :
a) Amenore.
c) Perdarahan pervaginam/spotting.
d) Infeksi pada daerah insersi.
e) Berat badannaik/turun
5) Alat Kontrasepsi Dalam Rahim (AKDR)
AKDR merupakan salah satu metode jangka panjang yang cukup
efektif karena hanya terjadi kurang dari 1 kehamilan diantara 100
pengguna AKDR di tahun pertama memakai AKDR. AKDR post
partum adalah AKDR yang dipasang pada saat 10 menit setelah
plasenta lahir hingga 48 jam post partum. Perdarahan haid yang lebih
lama serta nyeri dibawah perut merupakan efek samping utama dalam
waktu 3-6 bulan penggunaan.Cara kerja dari alat kontrasepsi AKDR
adalah sebagai berikut
a) Menghambat kemampuan sperma masuk ke
tubafallopi.
b) Mempengaruhi fertilisasi sebelum ovum mencapai kavum uteri.
c) AKDR bekerja terutama mencegah sperma dan ovum bertemu,
walaupun AKDR membuat sperma sulit masuk ke dalam alat
reproduksi perempuan dan mengurangi kemampuan sperma untuk
fertilisasi.
6) Kontrasepsi Mantap
a) Tubektomi
Tubektomi adalah tindakan pada kedua saluran telur wanita yang
mengakibatkan wanita tersebut tidak akan mendapat keturunan lagi.
Jenis kontrasepsi ini bersifat permanen, karena dilakukan
penyumbatan pada saluran telur wanita yang dilakukan dengan cara
diikat, dipotong ataupun dibakar. Keuntungan dari kontrasepsi
tubektomi adalah : Penggunaannya sangat efektif, yaitu 0,5 kehamilan
per 100 perempuan selama tahun pertamapenggunaan. Tidak
mempengaruhi terhadap proses menyusui (breastfeeding). Tidak
bergantung pada faktor senggama. Baik bagi klien bila kehamilan
akan menjadi resiko kehamilan yang serius. Pembedahan sederhana,
dapat dilakukan dengan anastesi lokal. Tidak ada efek samping dalam
jangka waktu yang panjang. Namun, metode tubektomi ini juga
memiliki keterbatasan- keterbatasan yang harus diperhatikan, yaitu:
(1) Harus dipertimbangkan sifat mantap metode kontrasepsi ini
(tidak dapat dipulihkan kembali), kecuali denganrekanalisasi.
(2) Klien dapat menyesal di kemudian hari.
(3) Resiko komplikasi kecil , namun dapat meningkat apabila
menggunakan anastesiumum.
(4) Rasa sakit atau ketidaknyamanan muncul dalam waktu pendek
(5) Dilakukan oleh dokter terlatih, yaitu dokter spesialis ginekologi
untuk proseslaparoskopi.
(6) Tidak melindungi diri dari IMS.
b) Vasektomi
Vasektomi adalah metode sterilisasi dengan cara mengikat saluran
sperma (vas deferens) pria. Beberapa alternatif untuk mengikat
salauran sperma tersebut, yaitu dengan mengikat saja, memasang klip
tantalum, kauterisasi, menyuntikkan sclerotizing agent, menutup
saluran dengan jarum dan kombinasinya (Widyatus, 2012).
Angka keberhasilan vasektomi adalah sekitar 99%. Tetapi untuk dapat
memastikan keberhasilan tersebut, sebaiknya 3 (tiga) bulan setelah
dilakukan vasektomi maka diadakan pemeriksaan analisa sperma.
Vasektomi akan dikatakan berhasil manakala hasil pemeriksaannya
adalah azoospermia (Widyatus, 2012)
2) Asuhan Keluarga Berencana
Tindakan konseling hendaknya diterapkan 6 langkah yang dikenal dengan
kata SATU TUJU yaitu:
SA : Sapa dan Salam kepada klien secara terbuka dan sopan
T : Tanyakan pada klien informasi tentangdirinya
U : Uraikan kepada klien mengenai pilihannya dan beritahu
beberapa jenis kontrasepsi yang paling mungkin.
J : Jelaskan secara lengkap bagaimana menggunakan kontrasepsi
pilihannya.
U : perlunya dilakukan kunjungan ulang
Penapisan Calon Akseptor KB (Widyatus, 2012)
a) Penapisan metode kontrasepsi hormonal (pil, suntik, implant)
Tabel 2.13 Penapisan metode kontrasepsi hormonal (pil, suntik,
implant)
No Pertanyaan Ya Tidak
1. Hari pertama haid terakhir 7 hari atau lebih 2. Menyusui dan kurang dari 6 minggu pasca salin
3. Perdarahan/perdarahan bercak antara haid setelah senggama 4. Ikterus pada kulit atau sklera mata
5. Nyeri kepala hebat atau gangguan visual
6. Nyeri hebat pada betis, paha atau dada, atau tungkai bengkak (oedem)
7. Tekanan darah di atas 160 mmHg (sistolik) atau 90 mmHg (diastolik)
8. Massa atau benjolan pada payudara 9. Sedang minum obat-obatan epilepsi Sumber :Marwita Desi, 2017
3) Penapisan metode kontrasepsi AKDR
Tabel 2.14 Penapisan metode kontrasepsi AKDR
No Pertanyaan Ya Tidak
1. Hari pertama haid terakhir 7 hari atau lebih
2. Klien (atau pasangan) mempunyai pasangan seks lain 3. Infeksi Menular Seksual (IMS)
4. Penyakit radang panggul atau kehamilan ektopik 5. Haid banyak (> 1-2 pembalut tiap 4 jam) 6. Haid lama (> 8 hari)
7. Dismenorhoe berat yang membutuhkan analgetika dan/atau istirahat baring
8. Perdarahan/perdarahan bercak antara haid atau setelah senggama