INSOMNIA PADA PENDERITA KANKER DAN PENATALAKSANAAN
Penulis:
dr. Ni Ketut Putri Ariani, SpKJ
PROGRAM PENDIDIKAN DOKTER SPESIALIS I
DEPARTEMEN/KSM PSIKIATRI FK UNUD
RSUP SANGLAH DENPASAR
2018
i
KATA PENGANTAR
Puji syukur ke hadapan Tuhan Yang Maha Esa, atas berkat rahmat-Nya tinjauan pustaka ini bisa diselesaikan. Penyusunan tinjauan pustaka ini adalah suatu upaya untuk memperluas dan memperdalam ilmu pengetahuan di bidang psikiatri paliatif yang diharapkan dapat memberi manfaat bagi penulis maupun para pembaca.
Pada kesempatan ini penulis mengucapkan banyak terima kasih kepada: 1. Dr.dr. Anna Marita G. Sinadja, SpS (S) selaku Kepala Poliklinik Paliatif
RSUP Sanglah.
2. Seluruh staf pengajar senior dan seluruh staf pengajar lainnya pada Departemen/KSM Psikiatri FK UNUD/RSUP Sanglah yang sudah memberikan dukungan dan masukan.
Akhir kata penulis menyadari bahwa tinjauan pustaka ini jauh dari sempurna sehingga memerlukan bimbingan, kritik dan saran dari seluruh pembaca. Atas masukannya penulis mengucapkan banyak terima kasih.
Hormat saya dr. Ni Ketut Putri Ariani, SpKJ
ii DAFTAR ISI KATA PENGANTAR --- i DAFTAR ISI --- ii PENDAHULUAN --- 3 TINJAUAN PUSTAKA --- 5 2.6.1 Non-farmakologikal --- 21 2.6.2 Farmakologi --- 25 BAB III --- 29 KESIMPULAN --- 29 DAFTAR PUSTAKA --- 30
3 BAB I
PENDAHULUAN
Gangguan tidur dapat hadir secara independen atau bersamaan dengan gangguan medis dan / atau psikiatri lainnya, seperti nyeri kronis dan depresi. Insomnia adalah gangguan tidur paling umum dan dapat menjadi masalah yang persisten bagi pasien dengan penyakit serius atau yang mengancam nyawa. Beban gangguan tidur kronis dirasakan berat untuk pasien, pengasuh, dan penyedia layanan kesehatan dan dampaknya dapat mempengaruhi fisik, psikologis, pekerjaan, dan kesejahteraan ekonomi (Morin dan Benca, 2012).
Gangguan tidur adalah komplikasi yang sering ditemui pada lebih 70% penderita kanker stadium lanjut baik dikarenakan gangguan medis dan obat-obat yang sering dipakai dalam pengobatan terutama saat muncul rasa sakit. Masalah tidur pada pasien kanker telah ditemukan berhubungan dengan perubahan mood, menurunnya toleransi terhadap nyeri dan menurunnya kualitas hidup. Namun, gangguan tidur ini kurang mendapat perhatian dari penyedia layanan kesehatan terhadap pasien dengan penyakit stadium lanjut. Penyebab gangguan tidur pada pasien yang sakit terminal haruslah dievaluasi dan dilakukan penatalaksanaan yang tepat.
Insomnia adalah salah satu sekuele jangka panjang yang paling umum dari diagnosis kanker dan memerlukan penanganan tepat. Insomnia pada penderita kanker seringkali tidak diidentifikasi secara adekuat. Perawatan onkologi yang merawat penderita kanker mempunyai tantangan untuk dapat mengobati insomnia (Zhou et al.,
4
2017). Perawatan paliatif bertugas menyediakan perawatan yang komprehensif bagi pasien kanker untuk meningkatkan kualitasnya kehidupannya (Yang et al., 2013).
5 BAB II
TINJAUAN PUSTAKA
2.1 Fisiologi Tidur
Tidur adalah aktivitas yang sangat terstruktur dan terorganisir dengan baik dengan periode sirkadian. Tidur diatur oleh proses interaksi biologis internal dan faktor lingkungan. Tidur yang berkualitas sangat penting untuk pemulihan mental dan fisik. Ini juga membantu proses termoregulasi dan kekebalan tubuh. Setiap episode tidur terdiri dari 2 fase, Rapid Eye Movement (REM) dan Non Rapid Eye Movement (NREM). Fase REM meliputi aktivasi elektroensefalografik, mimpi, dan atonia otot. Fase NREM ditandai oleh penurunan fungsi fisiologis tetapi tetap mempertahankan tonus otot yang memiliki 4 tahap. Tahap 1 adalah yang paling ringan dan tahap 4 adalah tidur terdalam. Tahapan 2 dan 3 dikenal sebagai tidur delta (atau gelombang lambat). Tidur delta mendominasi di sepertiga terakhir malam. Dari awal mengantuk sebelum onset tidur yang merupakan tahap 1, kemudian secara progresif ke tahap 2, 3, dan 4. Urutan awal ini diikuti oleh kembali dari tahap 4 ke tahap 2 dan kemudian tidur REM pertama. Durasi fase REM meningkat sepanjang malam. Seluruh siklus berlangsung sekitar 90 menit dan diulang 4 hingga 5 kali setiap malam (Induru and Walsh, 2014).
Karakteristik utama tidur termasuk melambatnya aktivitas EEG, mulai dari mengantuk ke tidur ringan (tahap 1), munculnya spindel tidur dan gelombang K- kompleks (tahap 2), gelombang lambat yang tidak sinkron (delta, tahap 3 dan 4).
6
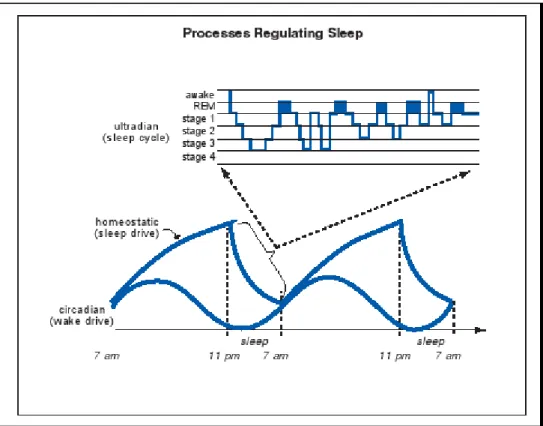
Gambar 1. Proses regulasi tidur. Beberapa proses yang meregulasi tidur/terbangun diperlihatkan di sini. Dorongan keterjagaan sirkardian adalah hasil dari masukan (cahaya, melatonin, aktivitas) ke suprachiasmatic nucleus. Homeostatik dorongan tidur meningkat dengan lebih panjang pada terjaga dan menurun saat tidur. Saat waktu berjalan, dorongan terjaga sirkardian meningkat sampai titik tertentu tercapai dan VLPO yang terangsang akan mengeluarkan GABA ke TMN dan menghalangi keterjagaan. Tidur itu sendiri meliputi fase multipel yang hadri dalam kondisi klinis: proses ini dikenal dengan siklus ultradian, dan digambarkan pada gambar paling atas di ilustrasi ini ( Diambil dari Stein, Lerer and Stahl, 2012).
Pacemaker utama irama sirkadian terletak pada nukleus suprakiasmatik dari
hipotalamus. Input cahaya retinal mensinkronisasi pacemaker terhadap siklus terang-gelap melalui traktus retinal hipotalamik. Jaras neural kompleks menghubungkan suprakiasmatik nukleus ke glandula pineal, yang mensekresikan melatonin dengan pola sirkadian (Voltz, Lorenzl and Nubling, 2015).
7
Ada satu rangkaian sirkuit lagi di hipotalamus yang mengatur tidur dan bangun secara terputus-putus, seperti tombol hidup / mati. Tidak mengherankan, sirkuit ini disebut tombol tidur / bangun. Tombol bangun terletak di tuberomammillary nucleus (TMN) dari hipotalamus. Tombol tidur terletak di dalam ventrolateral
preoptic (VLPO) dari hipotalamus(Stein, Lerer and Stahl, 2012).
Neuron lain sebagai pengatur tombol tidur / bangun adalah neuron dari
hipotalamus lateral (LAT) dan melatonin-sensitive neurons of the suprachiasmatic nucleus (SCN). LAT berfungsi untuk menstabilkan dan mempromosikan kesadaran melalui peptida neurotransmitter orexin dan hipokretin. Jaringan neuron lokal dan astrocytes meregulasi pengeluaran orexin, yang mempengaruhi pelepasan beberapa neurotransmiter, termasuk monoamina, CRH dan γ aminobutyric acid (GABA). Penurunan fungsi LAT menyebabkan penurunan produksi orexin yang dapat menyebabkan narkolepsi. SCN mengatur siklus sirkadian ke tombol tidur / bangun sebagai respons dari hormone melatonin dan siklus terang gelap. Rangsang cahaya diteruskan dari retina ke nukleus suprachiasmatic di hipotalamus, yang mengatur siklus sirkadian tidur-bangun.
8
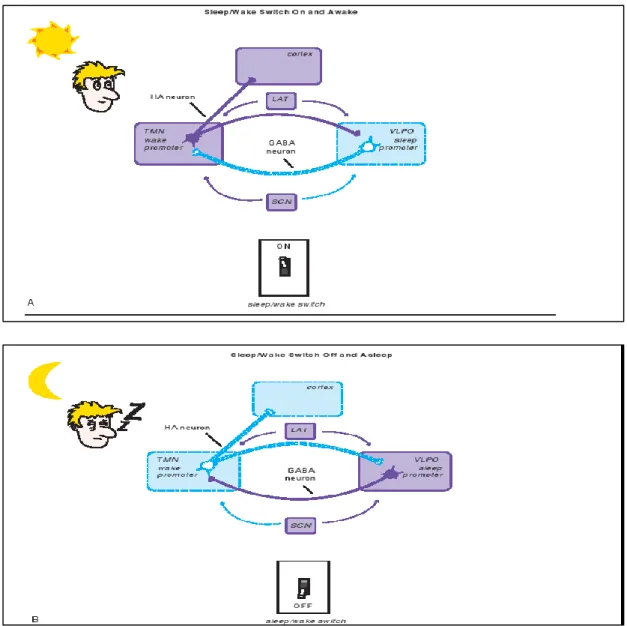
Gambar 2. Peralihan tidur/ bangun. Hipotalamus adalah kunci yang mengontrol tidur dan terbangun, dan secara spesifik adalah sirkuit yang meregulasi tidur/bangun (contohnya peralihan menyala diset sedemikian rupa kearah kiri untuk tidur). Pengaturan “off”, atau pendorong tidur, terletak di ventrolateral preoptik nucleus (VLPO) dari hipotalamus, saat “on” – pendorong kondisi terjaga- terletak di tuberomammilary nucleus (TMN) dari hipotalamus. Dua kunci neurotransmiter yang meregulasi peralihan tidur/ bangun: histamin dari TMN dan GABA dari VLPO. (A) saat TMN aktif dan neurotrasmiter GABA dikeluarkan ke TMN, promotor tidur dalam kondisi menyala dan promotor terjaga dihentikan. Peralihan tidur/bangun juga diregulasi oleh neuron orexin/hipokretin di lateral hipotalamus (LAT), yang menstabilkan kondisi terjaga, dan oleh suprachiasmatic nucleus (SCN) dari hipotalamus, dimana jam internal tubuh dan diaktivasi oleh melatonin, cahaya, dan aktivitas yang mendorong tidur atau terbangun (Stein, Lerer and Stahl, 2012).
9
Dua neurotransmitter utama mengatur tombol tidur / bangun adalah histamin dari TMN dan GABA (γ-aminobutyric acid) dari VLPO. Jadi, ketika tombol tidur / bangun menyala, TMN diaktifkan dan histamin dilepaskan. Ini terjadi baik di korteks memfasilitasi arousal dan dalam VLPO untuk menghambat promotor tidur. Seiring berjalannya hari, rangsangan sirkadian bangun berkurang dan rangsangan tidur homeostatik meningkat, akhirnya titik kritis tercapai dan promotor tidur VLPO teraktivasi, tombol tidur / bangun dimatikan, dan GABA dilepaskan di TMN untuk menghambat kesadaran (Stein, Lerer and Stahl, 2012).
Siklus tidur bangun adalah suatu komponen dari ritme sirkadian umum tubuh, disinkronisasi dengan ritme biologi lain termasuk perubahan suhu tubuh dan sekresi kortisol serta hormon pertumbuhan. Onset dan pemeliharaan pola tidur normal tergantung pada waktu tidur yang tepat dalam ritme sirkadian 24 jam. Kenyamanan fisik yang cukup, lingkungan tidur yang sesuai, fungsi sistem saraf pusat yang baik dan relatif bebas dari penderitaan psikologis serta peningkatan psikofisiologikal juga penting untuk tidur. Fungsi restoratif dari tidur tergantung dari struktur tidur (arsitektur tidur) yang tersusun baik dan tidak terputus. Tidur cenderung lebih ringan dengan bertambahnya usia dan banyak kondisi medis. Persentasi dari tidur REM tetap relatif konstan pada populasi orang tua sehat, namun berkurang jika terdapat gangguan kognitif atau adanya kondisi medis tertentu (Mystakidou et al., 2015).
10
2.2 Gangguan Tidur
Klasifikasi gangguan tidur oleh International Classification of Sleep
Disorders of the American Sleep Disorders Association membuat kategori gangguan
tidur menjadi 2 kelompok besar yaitu gangguan tidur primer (disomnia dan parasomnia) dan gangguan tidur sekunder akibat kondisi medis atau psikiatri. Kategori disomnia meliputi insomnia primer, hipersomnia, narkolepsi, gangguan tidur terkait pernapasan seperti apnea tidur dan gangguan tidur ritme sirkadian. Parasomnia adalah pengalaman yang tidak biasa atau perilaku yang terjadi pada saat tidur, termasuk gangguan teror tidur, berjalan saat tidur, dan gangguan mimpi buruk (Mystakidou et
al., 2015).
Kesulitan tidur jenis apa pun secara luas diakui di kalangan masyarakat umum merusak kualitas dan energi kehidupan sehari-hari. Kelelahan dan kelebihan kantuk di siang hari adalah konsekuensi nyata yang paling umum dari gangguan tidur dalam kehidupan sehari-hari. Insomnia ringan dapat menyebabkan penurunan kecil dalam fungsi sosial dan pekerjaan, tetapi jika berat dapat sangat melemahkan, dengan beberapa defisit neuropsikologi yang mempengaruhi kualitas hidup (Induru and Walsh, 2014).
2.3. Insomnia
Insomnia adalah keluhan subyektif oleh pasien tentang tidur yang buruk, biasanya berhubungan dengan konsekuensi di siang hari. Ini dapat mencakup keluhan kurangnya tidur, kesulitan untuk memulai tidur (inisiasi tidur) dan tetap tidur, kualitas
11
tidur yang buruk, tidur yang tidak menyegarkan atau episode tidur yang terjadi pada waktu yang salah pada siklus siang-malam (Induru and Walsh, 2014).
Keluhan yang paling dominan adalah ketidakpuasan terhadap kualitas dan kuantitas tidur. Kriteria diagnosis untuk insomnia kronis, primer ataupun sekunder, adalah gangguan tidur setidaknya 3 malam per minggu yang bertahan lebih dari 3 bulan, meskipun terdapat variasi dimana kadang terdapat tidur malam yang baik di sela periode tidur terganggu, rasa ngantuk berlebih di siang hari (Mystakidou et al., 2015).
Insomnia ditandai dengan gangguan irama sirkadian yang dikonseptualisasikan sebagai mengalami fase tidur tertunda dengan promotor bangun dan tidur yang terlambat diaktifkan dibandingkan siklus normal dalam waktu 24 jam atau mengalami fase lanjutan dengan promotor bangun dan tombol tidur / bangun yang diaktifkan terlalu dini dalam siklus normal 24 jam. Insomnia dengan fase yang tertunda terdapat pada pasien depresi. Pasien seperti ini pemberian cahaya pagi dan melatonin di malam hari dapat mengatur ulang jam sirkadian di SCN sehingga dapat membangunkan orang tersebut lebih awal. Individu lain mungkin mengalami fase lanjutan termasuk banyak orang tua yang normal. Pasien bisa diterapi dengan pemberian cahaya malam hari dan melatonin di pagi hari sehingga dapat mengatur kembali SCN sehingga tombol tidur sedikit lebih lama, mengembalikan pasien ke kondisi irama normal (Stein, Lerer and Stahl, 2012).
Insomnia bukanlah masalah sepele. Hal ini terkait dengan sejumlah konsekuensi negatif termasuk kelelahan, gangguan kognitif, gangguan fungsi siang
12
hari dan kualitas hidup, peningkatan risiko depresi atau gangguan kecemasan, dan peningkatan risiko mengalami infeksi, komorbiditas fisik, dan peningkatan lama perawatan kesehatan. Kualitas tidur yang buruk dapat menghasilkan kelelahan progresif, rasa ngantuk, gangguan konsentrasi, depresi dan iritabilitas (Savard, Ivers and Savard, 2016).
Gejala-gejala tersebut umum ditemui pada pasien dengan penyakit fisik serius, dapat sekunder akibat disfungsi neurologikal oleh penyakit tersebut, pengobatan, atau faktor yang tidak berkaitan dengan penyakit atau pengobatan. Dalam derajat tertentu, sedasi dapat menguntungkan, tetapi dapat juga membatasi interaksi sosial, fungsi fisik yang mungkin penting bahkan pada masa akhir kehidupan seseorang. Pasien dan keluarga mungkin melaporkan episode mengantuk berulang, yang seharusnya bisa dibedakan dengan kelelahan pada pasien paliatif.
2.4 Insomnia pada penderita kanker
Insomnia adalah gejala yang sering diabaikan, dan pasien mungkin gagal untuk melaporkan gangguan tidur, dengan asumsi itu menjadi reaksi normal dan sementara terhadap diagnosis atau pengobatan kanker. Insomnia pada individu dengan kanker berkisar antara 25 hingga 59%. Insomnia umumnya muncul sebagai ketidakmampuan sementara untuk memulai atau mempertahankan tidur, sedangkan sindrom insomnia adalah pengalaman berulang insomnia sejauh itu terjadi lebih dari 3
13
hari / minggu dan berhubungan dengan gangguan fungsi siang hari atau gangguan psikologis yang signifikan setidaknya selama satu bulan (Howell et al., 2013).
Pengetahuan mengenai fisiologi tidur dan patofisiologi insomnia primer telah berkembang pesat tetapi sangat sedikit yang diketahui tentang mekanisme yang menyebabkan insomnia pada kanker. Peningkatan tingkat pertumbuhan IL-1B dan / atau TNF-α, reduksi atau perubahan pada tingkat orexin, serotonin, dopamin, dan GABA, dan neurotransmisi glutaminergik. Upregulasi tumor atau terkait pengobatan dari CNS IL-1B atau TNF-α sebagai penyebab kelelahan dan gangguan tidur. Mikroglia dan astrosit melepaskan IL-1 di hipotalamus yang merusak pelepasan orexin, menurunkan kesadaran dan meningkatkan SWS. Tingkat orexin (yang mengaktifkan neuron monoaminergik, kolinergik, dan histaminergik dalam batang otak) berkurang dikurangi yang menyebabkan berkurangnya neurotrasnmiter dopaminergik dan peningkatan SWS. Kadar serotonin yang meningkat melalui reseptor 5-HT2C mengakibatkan turunnya dopamine dan dengan mengikat HT1A dan reseptor 5-HT1B yang melemahkan neurotransmisi GABAergic (Mystakidou et al., 2015).
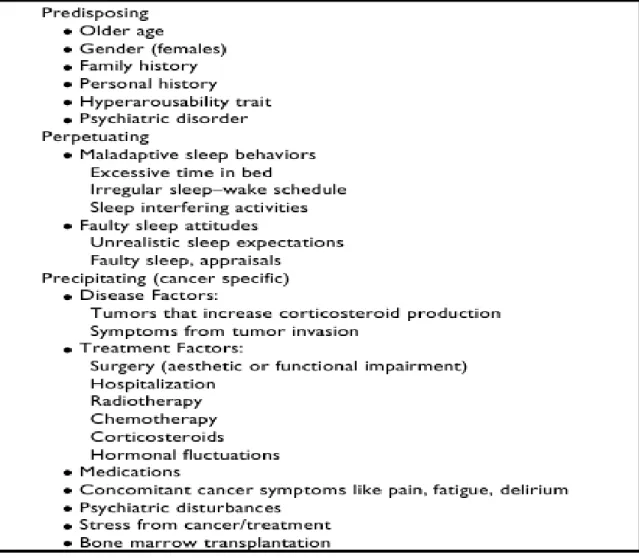
Faktor risiko insomnia pada pasien dengan kanker bersifat multifaktorial dan dapat mencakup kanker itu sendiri (misalnya, tumor yang meningkatkan produksi steroid, gejala invasi tumor yang mengakibatkan rasa sakit, dyspnea, mual, pruritus), faktor-faktor pengobatan (misalnya, kortikosteroid dan fluktuasi hormonal) , atau obat yang berhubungan dengan kanker (misalnya, opiat, kemoterapi, neuroleptik, simpatomimetik, steroid, obat penenang hipnotik). Faktor predisposisi biologis lainnya (misalnya, sakit kepala) dan psikologis. Faktor pemicu (seperti stres yang terkait
14
dengan kanker diagnosis atau pengobatan kanker) dan distorsi kognitif dapat memperburuk gangguan tidur yang dapat mengarah ke sindrom insomnia. Insomnia juga dapat terjadi bersamaan dengan kondisi kejiwaan, seperti kecemasan atau depresi, atau dengan kondisi medis, seperti hipertiroidisme, nyeri kronis, atau kondisi pernapasan atau ginjal kronis lainnya (Rocker, Downar and Morrison, 2016).
15
Insomnia telah diidentifikasi sebagai prediktor onset depresi berat atau relaps depresi. Dampak sindrom insomnia terkait langsung dengan gangguan tidur, gangguan di bidang sosial atau emosional, penurunan kualitas hidup, dan / atau gangguan fungsi sehari-hari (Howell et al., 2013).
Penilaian dan manajemen insomnia diperlukan saat merawat pasien kanker. Insomnia jarang dianggap sebagai penyebab utama distres pasien. Dokter yang merawat pasien dengan penyakit serius harus memiliki pengetahuan yang lebih dalam setidaknya dalam gangguan-gangguan terkait gejala insomnia (Voltz, Lorenzl and Nubling, 2015).
Tabel 2. Efek Insomnia pada pasien Kanker (Induru and Walsh, 2014). Opioid, Nyeri dan Insomnia
Insomnia dilaporkan terjadi pada setengah pasien dengan kanker, banyak di antaranya mendapat terapi opioid untuk menghilangkan rasa sakit. Apakah opioid atau nyeri yang mempengaruhi tidur? Beberapa penelitian menunjukkan bahwa peningkatan pengobatan opioid pada siang hari dapat menjadi prediktor yang
16
signifikan untuk tidur yang buruk pada malam hari, dan tidur malam yang buruk dapat diikuti peningkatan kadar konsumsi opioid di hari berikutnya.
Opioid endogen dapat mempengaruhi proses tidur. Enkephalin berfungsi mengontrol SWS (dalam nukleus raphe dilokalisasi dengan neuron yang mengandung reseptor serotonin). Serat saraf yang mengandung enkephalin menginervasi neuron noradrenergik lokus coeruleus. Neuron-neuron ini bersifat inhibisi ketika diaktifkan, sehingga mengurangi kesadaran dan meningkatkan SWS. Individu yang memakai opioid sebagai terapi atau yang menyalahgunakan opioid dapat mengalami peningkatan kesadaran di malam hari, mengurangi waktu tidur total, mengurangi efisiensi tidur, mengurangi REMS, dan mengurangi SWS. Ketika pertama kali mulai memakai opioid, REMS dan SWS dibuat berkurang dan pasien mungkin mengalami peningkatan kesadaran pada malam hari dan mengurangi tidur. Selama terapi opioid steady-state
atau maintenance, REMS dan SWS kembali ke level normal, gairah pada malam hari
berkurang, dan ada perbaikan dari REMS latency. Insomnia adalah keluhan utama
withdrawal opioid. dimana fase REMS berkurang dan peningkatan gairah. Pada
kondisi withdrawal lanjut (13-22 minggu) terjadi pemulihan total waktu tidur, REMS, dan SWS (Davis and Goforth, 2014).
Opioid akan meningkatkan efisiensi tidur, memperbaiki waktu tidur yang tidak sempurna, dan memperbaiki REMS yang nantinya akan mengurangi rasa sakit. Namun, bagi mereka dengan rasa sakit yang signifikan dan menggunakan opioid, sulit untuk menentukan apakah opioid atau nyeri menyebabkan gangguan tidur.
17
2.5 Skreening dan diagnosis
Penilaian menyeluruh harus dilakukan untuk menentukan karakteristik tidur individual dan untuk menentukan semua potensi penyebab reversibel. Metode penilaian antara lain dengan pengukuran objektif dan subjektif. Pengukuran subjektif termasuk wawancara pasien dan/atau penggunaan laporan mandiri kuisioner tidur atau diari tidur. Diagnosis dan evaluasi gangguan tidur memerlukan riwayat yang komprehensif, dengan evaluasi rutin untuk masalah tidur yang meliputi:
•Keluhan utama dengan mengevaluasi kesulitan
memulai/mempertahankan tidur, terbangun lebih awal, tidur yang tidak menyegarkan, konsekuensi di siang hari.
• Nilai onset, keparahan, perjalanan dan durasi (bertahap atau tiba-tiba, frekuensi dan intensitas)
• Catat jadwal tidur, tidur siang, aktivitas, obat, aktivitas sebelum tidur, waktu bangun, keteraturan jadwal
• Catat pikiran (kognitif) seperti ekspektasi negatif (aku tidak akan bisa tidur), distorsi (haruskah aku diam dan beristirahat di ranjang jika aku tidak bisa tidur?), dan catastrophization (jika aku tidak bisa tidur, aku tidak bisa bekerja)
• Evaluasi fungsi sehari-hari, kebutuhan tidur, ketiadaan konsekuensi di siang hari mungkin menunjukkan tidak signifikan secara klinis.
18
• Identifikasi faktor-faktor lain, faktor yang memudahkan atau menyebabkan, yang membuat kambuh, termasuk penggunaan zat (obat, alkohol, kafein, nikotin)
• Identifikasi riwayat medis dan neuropsikiatri (pribadi dan keluarga), bersama gejala yang berhubungan dengan tidur.
• Nilai respon dan perilaku terhadap terapi sebelumnya • Tambahkan dari data diari tidur jika mungkin.
Pengisian kuisioner kualitas tidur dapat mencakup aspek kuantitatif (durasi tidur, latensi tidur, jumlah bangun) dan aspek subyektif (kedalaman atau derajat istirahat). Diari tidur harian dapat mencatat waktu tidur dan bangun, latensi onset tidur, jumlah dan durasi bangun, waktu dan durasi tidur siang, penggunaan obat, penilaian umum perasaan tistirahat dan kualitas tidur. Catatan tidur dapat digunakan untuk memberikan aktivitas tidur dalam 24 jam per hari dalam periode waktu tertentu.
Pengukuran objektif termasuk polysomnography (PSM). Penggunaan PSM terutama diindikasikan jika ada kecurigaan gangguan fisiologis yang tersembunyi dan juga tergantung dari tujuan perawatan, kondisi klinis pasien. Ketika tidak ditemukannya penyebab reversibel, tujuan dari perawatan adalah untuk memperoleh tidur restoratif yang cukup untuk memastikan kondisi terjaga, konsentrasi dan energi siang hari (Mystakidou et al., 2015).
19
Penilaian insomnia meliputi evaluasi faktor-faktor predisposisi, pencetus, dan perilaku beresiko. Faktor predisposisi termasuk riwayat keluarga dengan insomnia dan kecenderungan seumur hidup untuk tidur yang buruk terkait stres. Faktor pencetus termasuk stres medis, obat, lingkungan, dan psikososial. Perilaku beresiko seperti meningkatkan waktu tidur di tempat tidur, tidur yang nyenyak, meningkatkan tidur, dan meningkatkan upaya untuk tidur hanya menyebabkan hyperarousal. Penilaian harus mencakup perilaku siang hari atau terutama tidur siang, riwayat medis dan psikiatris, dan gejala tidur yang terdefinisi dengan baik (Davis and Goforth, 2014).
Alat skrining yang digunakan di Canada salah satunya adalah Edmonton.
Symptom Assessment System (ESAS) dan Canadian Problem Checklist (CPC).
Instrumen ini telah diterapkan sebagai bagian dari perawatan rutin dan diberikan pada saat-saat penting dari proses perawatan kanker (misalnya, pada diagnosis kanker , sebelum dan selama radioterapi dan kemoterapi). ESAS awalnya dirancang untuk menilai tingkat keparahan sembilan gejala terkait kanker pada pasien dengan kanker stadium lanjut (nyeri, kelelahan, mual, depresi, kecemasan, mengantuk, nafsu makan, kurang baik menjadi, sesak napas). CPC mengelompokkan 21 masalah berdasarkan domain (praktis, emosional, fisik, sosial / keluarga, informasi, dan spiritual). Daftar ini merupakan masalah yang sering dilaporkan oleh pasien kanker, termasuk tidur.
20
Gambar 3. Skema skrining dan asessement gangguan tidur pada pasien kanker (Howell et al., 2013).
Selain itu ada beberapa tools yang dapat digunakan untuk mengevaluasi insomnia pada pasien kanker, antara lain :
21 Insomnia Severity Index (ISI).
ISI mencakup tujuh item yang mengevaluasi keparahan yang dirasakan: (a) kesulitan jatuh tertidur; (b) kesulitan mempertahankan tidur; (c) bangun lebih pagi; (d) tingkat ketidakpuasan dengan tidur saat ini; (e) tingkat kesulitan tidur yang mengganggu fungsi siang hari; (F) sejauh mana orang lain melihat kerusakan fungsi yang terkait dengan masalah tidur; dan (g) tingkat kesulitan atau kekhawatiran yang disebabkan oleh kesulitan tidur. Skala Likert berkisar dari 0 (tidak sama sekali) sampai 4 (sangat terganggu), untuk total skor mulai dari 0 - 28. Skor cut-off > 8 menunjukkan adanya tingkat klinis insomnia pada pasien kanker (Howell et al., 2013).
Pittsburgh Sleep Quality Index ( PSQI) merupakan salah satu kuisioner mandiri yang
telah dikembangkan untuk skrining, memerlukan waktu 5-10 menit dengan rentang skor 0-21.
Global Sleep Quality Index (GSQI) diperoleh dengan menjumlahkan komponen:
kualitas tidur subyektif, latensi tidur, durasi tidur (waktu tidur di malam hari), efisiensi tidur habitual, gangguan tidur, penggunaan obat tidur, dan disfungsi siang hari. Nilai sama dengan atau lebih dari 5 digunakan untuk mengidentifikasi tidur yang buruk.
2.6 Penatalaksanaan 2.6.1 Non-farmakologikal
Terapi nonfarmakologi memiliki efek jangka panjang yang signifikan. Perbaikan pola tidur dari manajemen psikologis dapat ditingkatkan sampai dengan 24
22
bulan setelah awal pengobatan. Kombinasi anatara terapi pengendalian stimulus, pembatasan tidur siang hari, dan sleep hygiene menunjukkan hasil paling efektif. Terapi pengendalian stimulus, pelatihan relaksasi, dan strategi yang bertujuan untuk mengkonsolidasikan tidur dan mengurangi gairah kognitif yang dapat meningkatkan tidur dan mengurangi kelelahan siang hari dengan peningkatan kemampuan untuk melakukan kegiatan (Induru and Walsh, 2014).
23
Edukasi Preventif dan Suportif
• Mengajarkan kepada pasien untuk melaporkan perubahan kualitas tidur atau masalah tidur. • Konseling kepada pasien dalam penggunaan strategi sleep-promoting:
1. Bangun pada waktu yang sama (terlepas dari lama tidur dan termasuk akhir pekan) o Pastikan mendapat paparan cahaya pagi (alami) atau buatan): Setidaknya 30 menit dalam waktu 1 jam setelah bangun
2. Luangkan waktu 30-45 menit untuk menjernikhan pikiran, yang ditujukan perencanaan dan pemecahan masalah.
3. Luangkan waktu 90 menit sebelum waktu tidur di malam hari.
o Waktu ini perlu dihabiskan dalam kondisi cahaya redup, melakukan aktivitas-aktivitas yang bersifat menyenangkan dan santai secara individual (misal : membaca, meditasi, doa , menonton TV / film, mengisi teka-teki silang, mandi air hangat, , mendengarkan musik, relaksasi.
4. Hanya pergi tidur ketika mengantuk dan tidak habiskan waktu ekstra untuk mencoba tidur o Jangan bingung atau bosan dengan mengantuk
o Menghabiskan waktu ekstra bangun di tempat tidur TIDAK meningkatkan kemungkinan tertidur dan menambah kecemasan, frustrasi dan gairah berkondisi
5. Gunakan kamar tidur Anda untuk tidur dan seks saja
o Selama pemulihan, tempat tidur sering digunakan untuk kegiatan selain tidur. Minimalkan kebisingan / gangguan pada malam hari (gunakan penyumbat telinga / masker mata) 6. Jika tidak tidur dalam waktu 20-30 menit, bangun dan kembali ke tempat tidur ketika
mengantuk.
o Kembali ke aktivitas nomor 3. Rencanakan ini lebih awal.
7. Pastikan harapan tidur realistis (kebutuhan tidur berkisar dari 6-10 jam: kualitas tidur menjadi lebih ringan dengan usia tetapi tidak perlu)
o Adalah normal untuk bangun 1-2 kali. Tidak normal untuk tetap terjaga.
8. Hindari waktu yang tidak perlu di tempat tidur selama siang hari dan hindari tidur siang beberapa kali sepanjang hari.
O Untuk pasien yang tidur di tempat tidur perlu diberikan stimulasi kognitif di siang hari Tidur siang
Tidur siang hari harus dihindari, tidur siang < satu jam
Tabel 4. Edukasi Preventif dan supotif pada pasien kanker yang mengalami insomnia. Disadur dari situs The Canadian Association of Psychosocial Oncology (www.capo.ca). Penulis: Howell D., Oliver T, Keller-Olaman S., Davidson J., Garland S., Samuels C., Savard J., Harris CA., Aubin M., Olson K., Sussman J., Taylor, C.
Cognitive–behavioural therapy (CBT) termasuk kombinasi dari intervensi
kognitif dan perilaku dan perawatan insomnia. CBT bertujuan untuk meningkatkan tidur dengan mengubah kebiasaan tidur yang buruk dan mencegah perilaku atau
24
keyakinan negatif tentang tidur. Pasien mungkin perlu untuk melakukan aktivitas yang membuat santai untuk mengalihkan perhatiannya dari kecemasan dan tekanan untuk jatuh tertidur. Pola tidur yang tidak teratur perlu untuk diatur dengan memperkuat siklus istirahat-aktivitas tidur-bangun dan bagaimana seseorang bereaksi atas hal ini. Intervensi termasuk higiene tidur, pengaturan waktu tidur, pengaturan kontrol stimulus dan terapi relaksasi tidur seperti hipnosis dan pelatihan imajinasi somatik, progressive
muscle relaxation, psikoterapi, terapi komplementer, misalnya aromaterapi dan terapi
kognitif.
Terapi kognitif dan perilaku (CBT) dapat menguntungkan untuk beberapa pasien, seperti dibuktikan penelitian pada penyakit kronis, namun terbatas pada populasi tertentu, misalnya orang tua. Terapi perilaku fokus pada mengubah respon maladaptif dengan perilaku yang lebih sehat melalui reinforcement positif dan negatif. Keuntungannya adalah durabilitas, kurangnya ketergantungan dan rebound, kekurangannya adalah memerlukan latihan rutin dan perlu waktu 2 minggu sampai berefek. Terapi kognitif mengevaluasi dan mengubah pikiran negatif, pasien dididik untuk mengidentifikasi kepercayaan disfungsional, belajar teknik untuk mengurangi gejala dan meningkatkan percaya diri. CBT memerlukan partisipasi aktif pasien dan diarahkan pada tujuan. CBT dapat meningkatkan waktu untuk jatuh tertidur dan waktu terbangun malam, menginduksi penatalaksanaan nyeri, berkurangnya kecemasan (Mystakidou et al., 2015).
25
Latihan PMR (progressive muscle relaxation) 3 sesi dapat bermanfaat menurunkan latensi onset tidur pada pasien kanker dibandingkan kontrol. Pada penelitian lain, 12 pasien kanker memperoleh keuntungan dari kontrol stimulus, teknik relaksasi, higiene tidur dan pendekatan kognitif untuk menurunkan kecemasan dan kegelisahan emosional pada interval pra-tidur. CBT yang dikombinasikan dan difokuskan secara spesifik untuk menangani gangguan tidur dapat dinamakan CBT-I (Cognitive Behavioral Therapy for Insomnia). Penelitian menunjukkan CBT-I untuk insomnia primer menunjukkan effect size yang besar pada berbagai parameter tidur, mengurangi penggunaan obat. Penelitian CBT-I pada populasi penderita penyakit fisik menunjukkan keuntungan yang sama. Akses dan biaya untuk terapis CBT-I masih menjadi masalah bagi beberapa pasien (Voltz, Lorenzl and Nubling, 2015).
2.6.2 Farmakologi
Manajemen farmakologis dianggap sebagai intervensi jangka pendek atau sesekali sambil menunggu terapi perilaku kognitif diterapkan. Pertimbangkan terapi farmakologis jangka pendek jika tidak ada manfaat setelah periode sekitar 8 minggu menjalani terapi perilaku kognitif (yaitu, individu tetap tidak puas dengan kualitas tidur mereka). Tidak dianjurkan untuk melakukan perawatan farmakologi setiap hari selama 4 minggu, dapat ditawarkan kombinasi intervensi psikologis-farmakologis di mana obat secara bertahap dikurangi(Induru and Walsh, 2014).
Terapi farmakologi mungkin tepat pada pasien yang sangat sakit dan / atau tidak dapat menyelesaikan terapi perilaku kognitif untuk insomnia. Pemilihan obat harus
26
diinformasikan oleh faktor-faktor spesifik pasien, termasuk usia, panjang perawatan yang diusulkan, keluhan tidur utama, riwayat penyalahgunaan obat atau alkohol, profil efek samping obat, tolerabilitas pengobatan, termasuk potensi interaksi dengan obat lain saat ini, tanggapan terhadap perawatan sebelumnya, dan preferensi pasien. Pasien harus diperingatkan tentang potensi bahaya atau efek samping (Howell et al., 2013).
Benzodiazepine dan obat-obat lainnya yang bekerja pada reseptor benzodiazepin seperti cyclopyrolone (Zopiclone) adalah pengobatan standar pilihan dalam pengobatan insomnia sementara atau jangka pendek. Obat-obatan hipnotik sering digunakan pada perawatan paliatif dan mungkin meningkatkan kualitas hidup. Pemilihan hipnotik tergantung dari beberapa faktor, termasuk durasi keampuhan, laju absorpsi dan metabolisme dan potensial resiko dan efek samping. Sebagian besar diserap dengan cepat, mencapai konsentrasi puncak dalam satu jam atau kurang. Temazepam, lorazepam dan oxazepam memiliki waktu paruh menengah yaitu 8 sampai 15 jam pada orang dewasa sehat, sedangkan diazepam memiliki aksi lebih lama dan dikeluarkan lebih lambat. Chloral hydrate memiliki keampuhan sedang dalam jangka pendek, namun lebih toksik dibandingkan benzodiazepin. Clomethiazole (chlormethiazole) kadang digunakan. Hipnotik sedatif pada orang tua dihubungkan dengan jatuh, gangguan kognitif dan perburukan gangguan respirasi nokturnal dan seharusnya digunakan dengan dosis rendah. Terdapat sedikit bukti untuk mendukung keampuhan melatonin pada gangguan tidur sekunder, meskipun dipikirkan aman untuk penggunaan jangka pendek (Mercadante et al., 2015).
27
Agonis reseptor benzodiazepine Zolpidem, zaleplon dan zopiclone merupakan obat pilihan saat ini untuk mengatasi insomnia sementara dan jangka pendek. Meskipun efektifitas jangka panjang masih belum pasti, obat-obat ini juga digunakan untuk insomnia kronis. Efek samping minimal, sedikit kemungkinan penyalahgunaan, ketergantungan dan toleransi, serta tidak ada insomnia putus zat atau rebound. Secara umum dianggap aman, namun tetap waspada pada populasi penyakit tingkat lanjut. Metabolisme obat mungkin lebih lambat pada pasien dengan penyakit fisik dan orang tua sehingga akumulasi obat dapat terjadi. Penggunaan hipnotik-sedatif pada orang tua dihubungkan dengan meningkatnya risiko jatuh, fraktur panggul dan gangguan kognitif. Efek samping yang paling tidak nyaman adalah sedasi siang hari, kebingungan malam hari, dan penurunan performa (Voltz, Lorenzl and Nubling, 2015).
Obat trisiklik, seperti amitryptiline dan doxepin dapat diberikan dengan dosis lebih rendah daripada untuk depresi. Risiko toksisitas antara lain sedasi berlebihan, hipotensi orthostatik, kardiotoksisitas dan efek antikolinergik (termasuk delirium dari efek sentral). Trazodone adalah heterosiklik sedatif dengan efek samping antikolinergik yang lebih ringan dan waktu paruh yang lebih pendek dibandingkan sebagian besar trisiklik dan dapat diberikan dalam waktu yang lebih lama. Mirtazapine juga digunakan pada beberapa negara (Mercadante et al., 2015).
Melatonin dapat digunakan pada pasien yang sudah tua, karena produksi melatonin berkurang. Ramelteon, suatu agonis reseptor melatonin mungkin membantu memperbaiki ritme sirkadian pada dosis rendah. Antihistamine termasuk
28
diphenhydramine dan doxylamine succinate digunakan untuk menginduksi tidur. Antikejang seperti tiagabine hydrochloride dan pregabaline dilaporkan meningkatkan SWS dan menurunkan bangun setelah onset tidur dan menurunkan latensi tidur. Pregabaline dilaporkan menurunkan insomnia dan cemas pada pasien dengan komorbid cemas menyeluruh dan insomnia (Mercadante et al., 2017).
Terapi obat simptomatis mungkin diperlukan secara bersamaan. Setelah pengobatan dimulai, evaluasi berkala terus dilakukan. Jika mungkin, terapi obat diberikan secara intermiten. Menurut petunjuk terbaru, pengobatan insomnia diawali dengan agonis reseptor benzodiazepine aksi pendek atau sedang atau dengan ramelteon, kecuali pasien mengalami depresi dimana digunakan antidepresan yang sedatif. Antidepresan juga dipertimbangkan jika obat lini pertama tidak efektif. Bezodiazepine dengan waktu paruh lebih panjang mungkin dipilih jika durasi efek hipnotik kuraang memadai. Neuroleptik mungkin sesuai untuk gangguan tidur yang berhubungan dengan sindrom otak organic. Antipsikotik atipikal, quetiapine dan olanzapine kadang digunakan untuk insomnia terutama jika terdapat tanda kelainan organik. Semua obat diatas harus digunakan dengan hati-hati pada orang dengan penyakit fisik dengan memperhitungkan sedasi siang hari, pusing, gangguan kognitif dan resiko jatuh (Mystakidou et al., 2015).
29 BAB III KESIMPULAN
Insomnia adalah komplikasi yang sering ditemui pada lebih 70% penderita kanker stadium lanjut. Insomnia adalah keluhan subyektif oleh pasien tentang tidur yang buruk, biasanya berhubungan dengan konsekuensi di siang hari. Ini dapat mencakup keluhan kurangnya tidur, kesulitan untuk memulai tidur (inisiasi tidur) dan tetap tidur, kualitas tidur yang buruk, tidur yang tidak menyegarkan atau episode tidur yang terjadi pada waktu yang salah pada siklus siang-malam. Insomnia pada penderita kanker seringkali tidak diidentifikasi secara adekuat.
Pengetahuan mengenai fisiologi tidur dan patofisiologi insomnia primer telah berkembang pesat tetapi sangat sedikit yang diketahui tentang mekanisme yang menyebabkan insomnia pada kanker. Faktor risiko insomnia pada pasien dengan kanker bersifat multifaktorial. Penilaian menyeluruh harus dilakukan untuk menentukan karakteristik tidur individual dan untuk menentukan semua potensi penyebab reversibel. Penatalaksanaan insomnia pada penderita kanker dengan pendekatan non farmakologi dan farmakologi.
30
DAFTAR PUSTAKA
Davis, M. P. and Goforth, H. (2014) ‘Fighting insomnia and battling lethargy: The Yin and Yang of palliative care’, Current Oncology Reports, 16(4). doi: 10.1007/s11912-014-0377-1.
Howell, D. et al. (2013) ‘A Pan-Canadian practice guideline: Prevention, screening, assessment, and treatment of sleep disturbances in adults with cancer’, Supportive Care
in Cancer, 21(10), pp. 2695–2706. doi: 10.1007/s00520-013-1823-6.
Induru, R. R. and Walsh, D. (2014) ‘Cancer-Related Insomnia’, American Journal of
Hospice and Palliative Medicine, 31(7), pp. 777–785. doi: 10.1177/1049909113508302.
Mercadante, S. et al. (2015) ‘Sleep Disturbances in Patients with Advanced Cancer in Different Palliative Care Settings’, Journal of Pain and Symptom Management. Elsevier Inc, 50(6), pp. 786–792. doi: 10.1016/j.jpainsymman.2015.06.018.
Mercadante, S. et al. (2017) ‘Sleep disturbances in advanced cancer patients admitted to a supportive/palliative care unit’, Supportive Care in Cancer. Supportive Care in Cancer, 25(4), pp. 1301–1306. doi: 10.1007/s00520-016-3524-4.
Mystakidou, K. et al. (2015) ‘Sleep Disorders’, in Oxford Textbook of Palliative
Medicine, Fifth Edition. Oxford: Oxford University Press, pp. 457–467.
Rocker, G., Downar, J. and Morrison, R. S. (2016) ‘Palliative care for chronic illness: Driving change’, Cmaj, 188(17–18). doi: 10.1503/cmaj.151454.
Savard, J., Ivers, H. and Savard, M. H. (2016) ‘Capacity of the Edmonton Symptom Assessment System and the Canadian Problem Checklist to screen clinical insomnia in cancer patients’, Supportive Care in Cancer. Supportive Care in Cancer, 24(10), pp. 4339–4344. doi: 10.1007/s00520-016-3273-4.
Stein, D. J., Lerer, B. and Stahl, S. (2012) Essential evidence-based
psychopharmacology, second edition, Essential Evidence-Based Psychopharmacology, Second Edition. doi: 10.1017/CBO9780511910395.
Voltz, R., Lorenzl, S. and Nubling, G. S. (2015) ‘Oxford Textbook of Palliative Medicine’, Palliative Medicine, pp. 999–1003.
Yang, C. H. et al. (2013) ‘A comprehensive approach in hospice shared care in Taiwan: Nonelderly patients have more physical, psychosocial and spiritual suffering’,
Kaohsiung Journal of Medical Sciences. Elsevier, 29(8), pp. 444–450. doi:
10.1016/j.kjms.2012.12.005.
Zhou, E. S. et al. (2017) ‘Evaluation and treatment of insomnia in adult cancer survivorship programs’, Journal of Cancer Survivorship. Journal of Cancer
31