PENGARUH PERILAKU PENDERITA TB PARU DAN KONDISI RUMAH
TERHADAP PENCEGAHAN POTENSI PENULARAN TB PARU PADA
KELUARAGA DI KABUPATEN TAPANULI UTARA
TAHUN 2008
TESIS
Oleh
TONNY LUMBAN TOBING
057012032/AKK
SE
K O L A
H
P A
S C
A S A R JA
NA
SEKOLAH PASCA SARJANA
UNIVERSITAS SUMATERA UTARA
PENGARUH PERILAKU PENDERITA TB PARU DAN KONDISI RUMAH
TERHADAP PENCEGAHAN POTENSI PENULARAN TB PARU
PADA KELUARGA DI KABUPATEN TAPANULI UTARA
TAHUN 2008
TESIS
Untuk Memperoleh Gelar Magister Kesehatan (M.Kes)
dalam Program Studi Administrasi dan Kebijakan Kesehatan
Konsentrasi Administrasi dan Kebijakan Kesehatan/Epidemiologi
pada Sekolah Pascasarjana Universitas Sumatera Utara
Oleh
TONNY LUMBAN TOBING
057012032/AKK
SEKOLAH PASCASARJANA
UNIVERSITAS SUMATERA UTARA
3
Telah diuji pada
Tanggal : 02 Desember 2008
PANITIA PENGUJI TESIS
Ketua
: Prof. dr. Sutomo Kasiman, FIHA.FACC.Sp.PD.Sp.JP
Judul Tesis
: PENGARUH PERILAKU PENDERITA TB PARU DAN
KONDISI RUMAH TERHADAP PENCEGAHAN
POTENSI PENULARAN TB PARU PADA KELUARGA
DI KABUPATEN TAPANULI UTARA TAHUN 2008
Nama Mahasiswa : Tonny Lumban Tobing
Nomor Pokok
: 057012032
Program Studi
: Administrasi dan Kebijakan Kesehatan
Konsentrasi
: Administrasi dan Kebijakan Kesehatan
Menyetujui
Komisi Pembimbing
(Prof.dr.Sutomo Kasiman, FIHA.FACC.SpPD.SpJP) (dr.Surya Dharma, MPH)
Ketua
Anggota
Ketua Program Studi
Direktur
(Dr.Drs.Surya Utama,MS) (Prof.Dr.Ir.T.Chairun Nisa B.M.Sc)
5
PERNYATAAN
PENGARUH PERILAKU PENDERITA TB PARU DANKONDISI RUMAH
TERHADAP PENCEGAHANPOTENSIPENULARAN TBPARU
PADA KELUARGA DI KABUPATEN TAPANULI UTARA
TAHUN 2008
TESIS
Dengan ini saya menyatakan bahwa tesis ini tidak teradapat karya yang pernah
diajukan untuk memperoleh gelar kesarjanaan di suatu perguruan tinggi dan
sepanjang pengetahun saya juga tidak terdapat atau pendapat yang pernah ditulis atau
diterbitkan oleh orang lain, kecuali yang secara tertulis diacu dalam naskah ini
disebutkan dalam daftar pustaka.
ABSTRAK
TB Paru merupakan masalah kesehatan masyarakat di dunia. Dan Banyak
menyerang kelompok usia produktif. WHO (World Health Organization) tahun 1995,
memperkirakan insiden TB Paru setiap tahun sebanyak 583.000 kasus dengan angka
mortality sekitar 140.000 kasus. Penyakit TB Paru di Indonesia diperkirakan setiap
tahun 450.000 kasus TB Paru baru. Kasus TB Paru di Sumatera Utara tahun 2004
ditemukan 12.145 kasus BTA (+) dan di Kabupaten Tapanuli Utara tahun 2005
ditemukan sebanyak 5.303 kasus.
Tujuan penelitian untuk menganalisis pengaruh perilaku penderita dan
keluarga serta kondisi rumah dalam upaya pencegahan penularan TB Paru di
Kabupaten Tapanuli Utara. Jenis penelitian bersifat analitik dengan rancangan case
control. Sampel dalam penelitian adalah penderita TB Paru di Kabupaten Tapanuli
Utara tahun 2008 dengan kriteria kasus adalah penderita TB Paru sebanyak 100 orang
dan kriteria kontrol adalah kelompok masyarakat yang tidak menderita TB Paru di
Kabupaten Tapanuli Utara sebanyak 100 orang. Data diperoleh dengan wawancara
menggunakan kuesioner kemudian dianalisis dengan menggunakan uji Chi-Square.
Hasil penelitian berdasarkan uji bivariat menunjukkan ada 8 (delapan)
variabel yang memiliki hubungan secara signifikan yaitu sikap (p=0,000), kepadatan
hunian (p=0,000), ventilasi (p=0,000), pencahayaan (p=0,000), pendidikan (p=0,000),
pengetahuan (p=0,000), pembinaan petugas (p=0,000), dukungan keluarga (p=0,000)
dengan potensi penularan TB Paru. Variabel yang tidak memiliki hubungan
signifikan adalah lantai rumah (p=0,128).
Hasil uji multivariat dengan menggunakan uji regresi logistik ditemukan
bahwa faktor yang paling besar memberikan pengaruh terhadap potensi penularan TB
Paru adalah pendidikan (Nilai B=1,819). Pengaruh variable Independen berdasarkan
uji regresi logistik terhadap potensi Penularan TB Paru diprediksikan sebesar 67,1%.
Disarankan kepada Dinas Kesehatan Kabupaten Tapanuli Utara untuk
meningkatan program pencegahan melalui berbagai macam cara promosi kesehatan,
advokasi ke stake holder, peningkatan kerja sama lintas sektoral yang lebih
kompherensif dan adekuat, meningkatkan peran petugas dalam melaksanakan strategi
DOTS, memberdayakan masyarakat, meningkatkan kemitraan, dan kepada
pemerintah daerah diharapkan lebih memperhatikan sumber daya manusia,
penyediaan peralatan dan perbekalan dalam pencegahan penularan TB Paru.
Kata Kunci : TB Paru, Perilaku, Kondisi Rumah, Keluarga
7
ABSTRACT
Lung Tubercolusis is health problem of the people in the world and mostly
attack those in a productive age group. In 1995, the World Health Organization
(WHO) estimated that the incident of lung tubercolusis was 583,000 cases every year
with the mortality rate of 140,000 cases. In Indonesia, it is estimated that there are
450,000 lung tubercolusis cases every year. 12,145 cases of BTA (+) were found in
Sumatera Utara in 2004 and 5,303 cases were found in Tapanuli Utara district in
2005.
The purpose of this analytical study with case control design is to analyze the
influence of the behavior of lung Tubercolusis patient and family as well as home
condition in an attempt to prevent the spread of lung Tubercolusis in Tapanuli Utara
district. The samples for this study are the Lung Tubercolusis patients in Tapanuli
Utara district in 2008 with the criteria that 100 Lung Tubercolusis patients belonged
to the case group and 100 persons who are not suffering from Lung Tubercolusis
belonged to control group. The data for this study were collected through
questionnaire-based interviews and the data obtained were analyzed through
Chi-square test.
The result of bivariate analysis shows that 8 variables which have significant
relationship with the potential of Lung Tubercolusis spread are attitude (p = 0.000),
population density (p = 0.000), ventilation (p = 0.000), lighting (p = 0.000),
education (p = 0.000), knowledge (p = 0.000), workes’ development (p = 0.000) and
family support (p = 0.000). the variable which does not have significant relationship
is the floor of the house (p = 0.128).
The result of multivariate analysis using logistic regression test shows that the
factor which has a biggest influence on the potential of Lung Tubercolusis spread is
education (B = 1.819) . The influence of independent variable based on logistic
regression test on the potential of Lung Tubercolusis spread was predicted for 67.1%.
It is suggested that Tapanuli Utara Health Service improve the prevention
program through various kinds of ways such as health promotion, advocation to stake
holder, more comprehensive and adequate inter-sectoral cooperation, improving the
role of workers in implementing DOTS strategy, community empowerment, and
partnership development. The district government of Tapanuli Utara is expected to
pay more attention to human resources and supply and equipment provision in
preventing the spread of Lung Tubercolusis.
KATA PENGANTAR
Puji dan syukur penulis panjatkan kepada Tuhan Yang Maha Pengasih dan
pemurah yang menjadi tumpuan hidup dan harapan penulis dalam menyelesaikan
tesis ini dengan judul “Pengaruh Perilaku Penderita TB Paru dan Kondisi
Rumah Terhadap Pencegahan Potensi Penularan TB Paru Pada Keluarga di
Kabupaten Tapanuli Utara Tahun 2008”. Penyusunan tesis ini dimaksudkan untuk
memenuhi sebagian persyaratan menyelesaikan Pendidikan S2 pada Sekolah
Pascasarjana USU Medan.
Penulis menyadari begitu banyak dukungan, bimbingan, bantuan dan
kemudahan yang diberikan oleh berbagai pihak, sehingga tesis ini dapat diselesaikan.
Dengan penuh ketulusan hati, penulis menyampaikan ucapan terimakasih,
kepada Bapak Prof.dr. Sutomo Kasiman, FIHA. FACC. Sp.PD. Sp.JP dan Bapak
dr. Surya Dharma, MPH selaku pembimbing yang memberi perhatian, dukungan
dan pengarahan hingga selesai tesis ini.
Terimakasih tiada terkira juga kami sampaikan dengan tulus kepada Bapak
Drs. Tukiman, MKM dan Bapak dr. Taufik Ashar, MKM selaku tim penguji yang
telah memberi masukan sehingga dapat meningkatkan kesempurnaan tesis ini.
Di samping itu penulis ucapkan terima kasih sebesar-besarnya kepada :
1.
Bapak Prof. dr. Chairuddin P.Lubis, DTM&H, Sp.A(K) selaku Rektor Universitas
Sumatera Utara Medan.
9
2.
Ibu Prof. Dr. Ir. T. Chairun Nisa B, MSc selaku Direktur Sekolah Pascasarjana
Universitas Sumatera Utara Medan.
3.
Ketua Program Studi Administrasi dan Kebijakan Kesehatan Sekolah
Pascasarjana USU dan seluruh staf yang telah banyak membantu.
4.
Bapak Dr.Viktor, M.Kes selaku Kepala Dinas Kesehatan Kabupaten Tapanuli
Utara.
5.
Bapak Torang Lumban Tobing selaku Bupati Kabupaten Tapanuli Utara.
6.
Ibu Ruminta Sitompul selaku Kepala IBI Kabupaten Tapanuli Utara.
7.
Ayahanda G. Lumban Tobing yang telah banyak memberi dukungan secara moril
dan material selama penulis melakukan perkuliahan.
8.
Istri tercinta Hetty M. Girsang dan anak-anakku tersayang chandra, citra, michael
yang selalu setia mendampingi dalam segala situasi. Terimakasih atas doa,
perhatian, dukungan dan semangat yang tiada henti demi keberhasilan penulis.
9.
Sahabat handaitaulan yang memberikan dukungan moral dan spritual yang tidak
dapat disebutkan satu persatu.
Akhirnya penulis berharap tesis ini bermanfaat bagi kesehatan masyarakat
Indonesia, khususnya Kabupaten Taput.
RIWAYAT HIDUP
Nama
: Tonny Lumban Tobing,
Tempat/Tanggal Lahir
: Porsea, 07 September 1963
Agama
: Kristen
Alamat
: JL. Raja Johannes No. 92 Hutabarat Tarutung
Jumlah Anggota Keluarga
: 3 (tiga) Orang
RIWAYAT PENDIDIKAN
Tahun 1969 – 1975
: SD HKBP Medan
Tahun 1975 – 1979
: SMP Kesatria Medan
Tahun 1979 – 1982
: SMA N 5 Medan
Tahun 1983- 1996
: FK. UMI Medan
Tahun 2005 sekarang
: Sekolah Pascasarjana Universitas Sumatera Utara
Medan, Program Studi Administrasi dan Kebijakan
Kesehatan.
RIWAYAT PEKERJAAN
1996 – 1999
: Kapus Parsingkaman Kec. Adian Koting Kab. Taput
2000 – 2001
: Kepala RSU. HKBP Nainggolan Samosir
2001– 2002
: Kapus Parlilitan Kec. Parlilitan Kab. Taput
2002 – 2005
: Kapus Butar Kec. Pagaran Kab. Taput
2005- sekarang
: Kapus Siatas Barita Kec. Siatas Kab. Taput
11
DAFTAR ISI
Halaman
ABSTRAK ... ... vi
ABSTRACT ... vii
KATA PENGANTAR... viii
RIWAYAT HIDUP ... x
DAFTAR ISI... xi
DAFTAR TABEL ... xiv
DAFTAR GAMBAR ... xvi
DAFTAR LAMPIRAN ... xvii
BAB 1 PENDAHULUAN ... 1
1.1.
Latar Belakang ... 1
1.2.
Permasalahan ... 6
1.3.
Tujuan Penelitian ... 6
1.4.
Hipotesis ... 7
1.5.
Manfaat Penelitian ... 7
BAB 2. TINJAUAN PUSTAKA ... 8
2.1. Etiologi ... 8
2.2. Epidemiologi TB Paru ... 9
2.3. Penularan TB Paru ... 10
2.3.1. Gejala Penyakit TB Paru ... 11
2.3.2. Diagnosis TB Paru ... 12
2.3.3. Tipe Penderita TB Paru ... 15
2.4. Pendidikan dan Perilaku Kesehatan ... 17
2.4.1. Prinsip – Prinsip Pendidikan Kesehatan ... 17
2.4.2. Perilaku Kesehatan ... 23
2.5. Lingkungan Perumahan ... 24
2.5.1. Ventilasi ... 24
2.5.2. Tata Ruang dan Kepadatan Hunian ... 25
2.5.3. Lantai Rumah ... 26
2.5.4. Pencahayaan Ruangan ... 26
2.6. Landasan Teori ... 27
BAB 3. METODE PENELITIAN ... 29
3.1. Jenis Penelitian ... 29
3.2. Lokasi Penelitian dan Waktu Penelitian ... 29
3.3. Populasi dan Sampel ... 29
3.4. Metode Pengumpulan Data ... 30
3.5. Definisi Operasional ... 31
3.6. Metode Pengukuran Data ... 33
3.7. Metode Analisa Data ... 33
BAB 4. HASIL PENELITIAN ... 35
4.1. Gambaran Umum Lokasi Penelitian ... 35
4.1.1. Letak Geografis dan Astronomis ... 35
4.1.2. Luas Wilayah ... 36
4.1.3. Sosiodemografi ... 36
4.1.4. Sarana dan Tenaga Kesehatan ... 38
4.2. Analisis Univariat ... 39
4.2.1. Faktor Predisposisi ... 40
4.2.2. Faktor Enabling ... 43
4.2.3. Faktor Reinforcing ... 45
4.3. Analisis Bivariat ... 46
4.3.1. Hubungan Pendidikan dengan Pencegahan
Potensi Penularan TB Paru ... 47
4.3.2. Hubungan Pengetahuan dengan Pencegahan
Potensi Penularan TB Paru ... 48
4.3.3. Hubungan Sikap dengan Pencegahan
Potensi Penularan TB Paru ... 48
4.3.4. Hubungan Kepadatan Hunian dengan Pencegahan
Potensi Penularan TB Paru ... 49
4.3.5. Hubungan Ventilasi dengan Pencegahan
Potensi Penularan TB Paru... 50
4.3.6. Hubungan Pencahayaan Ruangan dengan Pencegahan
Potensi Penularan TB Paru... 50
4.3.7. Hubungan Lantai Rumah dengan Pencegahan
Potensi Penularan TB Paru... 51
4.3.8. Hubungan Pembinaan Petugas dengan Pencegahan
Potensi Penularan TB Paru... 52
13
4.3.9. Hubungan Dukungan Keluarga dengan Pencegahan
Potensi Penularan TB Paru... 52
4.4. Analisis Multivariat... 53
BAB 5. PEMBAHASAN ... 56
5.1. Faktor Predisposisi ... 56
5.2. Faktor Enabling... 58
5.3. Faktor Reinforcing ... 61
5.4. Strategi Pencegahan Penyakit TB Paru di Kabupaten Tapanuli Utara . 63
5.5. Aplikasi Model Regresi Logistik ... 64
5.6. Keterbatasan Peneliti... 65
BAB 6. KESIMPULAN DAN SARAN ... 67
6.1. Kesimpulan ... 67
6.2. Saran ... 68
DAFTAR TABEL
Nomor Judul
Halaman
3.1.
Definisi Operasional dan Pengukuran Variabel ...
31
4.1.
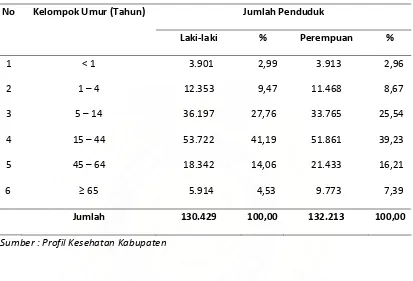
Jumlah Penduduk Menurut Jenis Kelamin dan Kelompok Umur di
Kabupaten Tapanuli Utara Tahun 2008 ...
36
4.2.
Jumlah Penduduk Menurut Tingkat Pendidikan di Kabupaten
Tapanuli Utara Tahun 2008 ...
37
4.3.
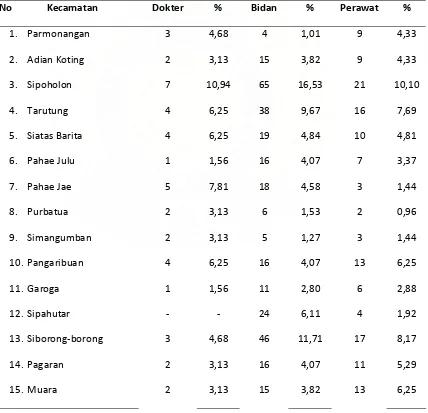
Jumlah Tenaga Kesehatan Menurut Kecamatan di Kabupaten
Tapanuli Utara Tahun 2008 ...
38
4.4.
Jumlah Fasilitas Tenaga Kesehatan Menurut Kecamatan
di Kabupaten Tapanuli Utara Tahun 2008 ...
39
4.5.
Distribusi Tingkat Pencegahan TB Paru Berdasarkan Kelompok
Umur di Kabupaten Tapanuli Utara Tahun 2008...
40
4.6.
Distribusi Tingkat Pencegahan TB Paru Berdasarkan Jenis
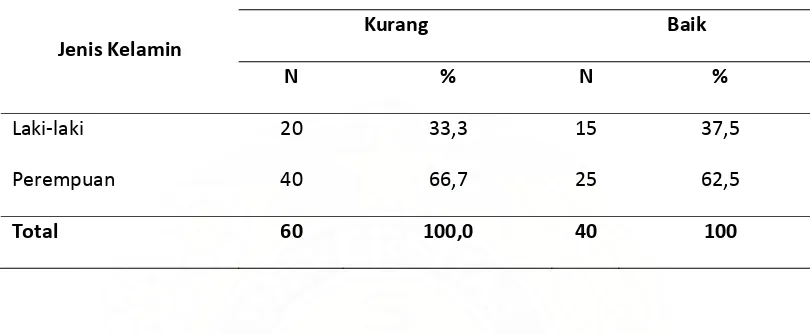
Kelamin di Kabupaten Tapanuli Utara Tahun 2008... 41
4.7.
Distribusi Tingkat Pencegahan TB Paru Berdasarkan Pendidikan
di Kabupaten Tapanuli Utara Tahun 2008
...
41
4.8.
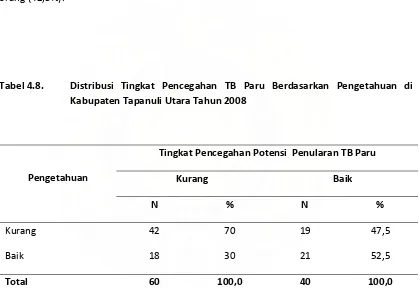
Distribusi Tingkat Pencegahan TB Paru Berdasarkan Pengetahuan
di Kabupaten Tapanuli Utara Tahun 2008
...
42
4.9.
Distribusi Tingkat Pencegahan TB Paru Berdasarkan Sikap
di Kabupaten Tapanuli Utara Tahun 2008
...
42
4.10.
Distribusi Tingkat Pencegahan TB Paru Berdasarkan Kepadatan
Hunian di Kabupaten Tapanuli Utara Tahun 2008... 43
4.11.
Distribusi Tingkat Pencegahan TB Paru Berdasarkan Ventilasi
di Kabupaten Tapanuli Utara Tahun 2008
...
44
4.12.
Distribusi Tingkat Pencegahan TB Paru Berdasarkan Pencahayaan
Ruangan di Kabupaten Tapanuli Utara Tahun 2008... 44
15
4.13.
Distribusi Tingkat Pencegahan TB Paru Berdasarkan Lantai Rumah
di Kabupaten Tapanuli Utara Tahun 2008
...
45
4.14.
Distribusi Tingkat Pencegahan TB Paru Berdasarkan Pembinaan
Petugas di Kabupaten Tapanuli Utara Tahun 2008 ...
45
4.15.
Distribusi Tingkat Pencegahan TB Paru Berdasarkan Dukungan
Keluarga di Kabupaten Tapanuli Utara Tahun 2008 ...
46
4.16.
Hubungan Pendidikan dengan Pencegahan Potensi Penularan
TB Paru di Kabupaten Tapanuli Utara Tahun 2008 ...
47
4.17.
Hubungan Pengetahuan dengan Pencegahan Potensi Penularan
TB Paru di Kabupaten Tapanuli Utara Tahun 2008 ...
48
4.18.
Hubungan Sikap dengan Pencegahan Potensi Penularan
TB Paru di Kabupaten Tapanuli Utara Tahun 2008 ...
48
4.19.
Hubungan Kepadatan Hunian dengan Pencegahan Potensi
Penularan TB Paru di Kabupaten Tapanuli Utara Tahun 2008 ...
49
4.20.
Hubungan Ventilasi dengan Pencegahan Potensi Penularan
TB Paru di Kabupaten Tapanuli Utara Tahun 2008 ...
50
4.21.
Hubungan Pencahayaan Ruangan dengan Pencegahan Potensi
Penularan TB Paru di Kabupaten Tapanuli Utara Tahun 2008 ...
50
4.22.
Hubungan Lantai Rumah dengan Pencegahan Potensi Penularan
TB Paru di Kabupaten Tapanuli Utara Tahun 2008 ...
51
4.23.
Hubungan Pembinaan Petugas dengan Pencegahan Potensi
Penularan TB Paru di Kabupaten Tapanuli Utara Tahun 2008 ...
52
4.24.
Hubungan Dukungan Keluarga dengan Pencegahan Potensi
Penularan TB Paru di Kabupaten Tapanuli Utara Tahun 2008 ...
52
4.25. Uji
Regresi
Logistik
untuk Identifikasi Variabel Dominan dalam
DAFTAR GAMBAR
Nomor Judul
Halaman
2.1.
Skema Modifikasi Teori Blum dan Green ...
22
2.2.
Kerangka Konsep ...
28
17
DAFTAR LAMPIRAN
Nomor Judul
Halaman
1.
Kuesioner Penelitian ...
71
2.
Master Data Penelitian ...
88
3.
Surat Izin Penelitian ...
90
4.
Surat Keterangan Selesai Penelitian ...
92
BAB 1
PENDAHULUAN
1.1.Latar Belakang
Derajat kesehatan merupakan salah satu indikator kemajuan suatu masyarakat.
Faktor yang mempengaruhi derajat kesehatan masyarakat diantaranya tingkat ekonomi,
pendidikan, keadaan lingkungan, kesehatan dan sosial budaya (Depkes RI, 2006)
TB paru merupakan penyakit infeksi kronik dan menular yang erat kaitannya dengan
keadaan lingkungan dan perilaku masyarakat. Penyakit TB paru merupakan penyakit infeksi
yang disebabkan oleh Mycobacterium tuberculosis. Penyakit ini ditularkan melalui udara
yaitu percikan ludah, bersin dan batuk. Penyakit TB paru biasanya menyerang paru akan
tetapi dapat pula menyerang organ tubuh lain (Aditama, 2002).
TB paru masih menjadi masalah kesehatan masyarakat di dunia. Penyakit TB paru
banyak menyerang kelompok usia produktif. Kebanyakan berasal dari kelompok sosial
ekonomi rendah dan tingkat pendidikan yang rendah (Aditama, 1994).
WHO (World Health Organization) tahun 1995, memperkirakan insiden TB paru
setiap tahun sebanyak 583.000 kasus dengan angka mortality sekitar 140.000 kasus. TB paru
merupakan penyebab kematian ketiga terbesar setelah penyakit kardiovaskuler dan
penyakit saluran pernapasan dan merupakan nomor satu terbesar penyebab kematian
19
TB paru adalah penyakit yang erat kaitannya dengan ekonomi lemah dan
diperkirakan 95% dari jumlah kasus TB paru terjadi di negara berkembang yang relatif
miskin. Menurut WHO tahun 1999, Indonesia merupakan penyumbang penyakit TB paru
terbesar nomor tiga di dunia sebanyak 583.000 kasus setelah India sebanyak 2 juta kasus
dan Cina sebanyak 1,5 juta kasus (Depkes RI, 2002).
Survei prevalensi TB paru yang dilaksanakan di beberapa negara seperti Ethiopia
189 per 100.000 penduduk BTA (+) pada kelompok umur di atas 14 tahun (2001), Cina 122
per 100.000 penduduk dengan BTA (+) (2000), Philipina 3,1 BTA(+) dan 8,1 kultur (+) per
1.000 penduduk, dan Korea 70 BTA (+) per 100.000 penduduk (1995) (Gotama, 2002).
Penyakit TB paru juga merupakan masalah kesehatan di Indonesia. Diperkirakan
setiap tahun 450.000 kasus baru TB paru, dimana sekitar 1/3 penderita terdapat di
puskesmas, 1/3 di pelayanan rumah sakit, klinik pemerintah maupun swasta dan 1/3
ditemukan di unit pelayanan kesehatan yang tidak terjangkau seperti pengobatan
tradisional. Penderita TB paru di Indonesia sebagian besar terjadi pada kelompok usia
produktif dan sosial ekonomi rendah (Depkes RI,2004).
Upaya penurunan TB paru di Indonesia telah di mulai sejak diadakan simposium
pemberantasan TB paru di Ciloto tahun 1969. Namun sampai sekarang perkembangan
penanggulangan TB paru belum menunjukkan hasil yang menggembirakan. Hal ini terlihat
Profil kesehatan Indonesia tahun 2004, cakupan penemuan kasus TB paru dengan
BTA (+) sebanyak 128.901 kasus. Propinsi dengan Case Detection Rate (CDR) terbesar adalah
Sulawesi Utara dengan ditemukan 3.056 kasus BTA (+), Gorontalo ditemukan 1.088 kasus
BTA (+), Sulawesi Selatan diperkirakan BTA (+) 9793 kasus (Depkes RI, 2004).
Insiden dan prevalensi dari hasil survei TB paru tahun 2004, tampak ada perbedaan
insiden dan prevalensi antara wilayah di Indonesia. Insiden BTA (+) bervariasi yaitu
64/100.000 penduduk untuk wilayah DI Yogyakarta dan Bali, 107/100.000 penduduk untuk
propinsi di Pulau Jawa (kecuali DI Yogyakarta) 160/100.000 penduduk untuk Sumatera dan
210/100.000 penduduk untuk propinsi propinsi di Wilayah Indonesia Timur (Depkes RI,
2004).
Kasus TB paru di Propinsi Sumatera Utara berdasarkan Profil Kesehatan Indonesia
tahun 2004 diperkirakan BTA (+) 14.310 kasus dan ditemukan 12.145 kasus BTA (+)
(84,87%). Berdasarkan profil kesehatan Propinsi Sumatera Utara tahun 2004, kasus TB paru
sebanyak 12.145 orang dengan angka kesembuhan 67,07%, (8145 orang) tahun 2005
penderita TB paru sebanyak 14.548 orang dengan angka kesembuhan sebesar 53,98% (7853
orang).
Profil kesehatan Propinsi Sumatera Utara tahun 2005, penyakit TB paru terbanyak
berada di Kabupaten Tapanuli Selatan dengan jumlah kasus sebanyak 5.303 orang,
Kabupaten Deli Serdang dengan jumlah kasus sebanyak 816 orang, Kabupaten Labuhan Batu
21
Profil Kesehatan Kab. Tapanuli Utara tahun 2005, dilaporkan jumlah penderita TB
paru sebanyak 182 orang, tahun 2006 sebanyak 216 orang, tahun 2007 sebanyak 434 orang.
Sedangkan tahun 2008 dilaporkan jumlah penderita TB paru sebanyak 534 orang.
Peningkatan TB paru di Tapanuli Utara yang signifikan terjadi pada tahun 2007 sebesar
101,8%. Peningkatan kasus TB paru tersebut dipengaruhi oleh berbagai macam faktor
seperti perilaku masyarakat, keluarga, penderita, lingkungan dan kondisi rumah.
Pengamatan yang dilakukan terhadap perilaku masyarakat di Kabupaten Tapanuli
Utara yang tidak patuh dalam pengobatan TB paru membuat bakteri TB paru menjadi
resisten pada tubuh. Pengawasan selama proses pengobatan yang berlangsung tidak dapat
terlaksana dengan baik oleh keluarga maupun penderita sendiri. Penderita merasa
pengobatan yang dijalani tidak memberikan dampak yang signifikan sebagai upaya
penyembuhan penyakit TB paru yang di derita dalam waktu yang relatif singkat.
Perilaku sebahagian masyarakat di Tapanuli Utara juga menganggap bahwa penyakit
TB paru merupakan penyakit memalukan sehingga tidak mau segera mengunjungi
pelayanan kesehatan untuk segera mendapatkan pengobatan. Masyarakat di Tapanuli Utara
yang masih memiliki adat istiadat yang kental dan terkadang masih ada yang percaya
terhadap kekuatan gaib, menganggap bahwa penyakit TB paru merupakan penyakit yang
disebabkan oleh kekuatan gaib sehingga penderita TB paru melakukan pengobatan secara
baru yang tercatat. Selain perilaku, lingkungan terutama kondisi rumah juga memiliki
peranan dalam penyebaran bakteri TB paru ke orang yang sehat. Bakteri TB paru yang
terdapat di udara saat penderita TB paru bersin akan dapat bertahan hidup lebih lama jika
keadaan udara lembab dan kurang cahaya. Penyebaran bakteri TB paru akan lebih cepat
menyerang orang sehat jika berada dalam rumah yang lembab, kurang cahaya dan padat
hunian.
Sikap masyarakat di Tapanuli Utara yang beranggapan bahwa TB paru merupakan
penyakit batuk biasa yang dapat sembuh dengan sendirinya dengan mengkonsumsi obat
batuk biasa yang dijual secara bebas juga menghambat upaya penanggulangan dan
penyembuhan TB paru. Penderita TB paru yang merasa batuknya merupakan batuk biasa
datang ke puskesmas setelah bakteri TB paru menyebar ke paru paru dan penderita
semakin lemah.
Menurut observasi lapangan yang dilakukan pada bulan April 2008 kondisi rumah
masyarakat di Tapanuli Utara yang kebanyakan kurang cahaya baik cahaya matahari
langsung maupun cahaya buatan menyebabkan bakteri TB paru dapat bertahan hidup
selama 3 bulan. Dengan kondisi bakteri TB paru yang bertahan hidup selama 3 bulan dan
rumah yang padat hunian mempunyai peluang besar untuk menimbulkan kasus baru dalam
satu rumah.
Berdasarkan survei awal tahun 2008 dan pengamatan yang dilakukan peneliti
terhadap jumlah kasus TB paru, perilaku masyarakat dan kondisi rumah di Tapanuli Utara
23
penyakit TB paru dengan memperhatikan perilaku penderita TB paru dan keluarga serta
kondisi rumah penderita sekaligus sebagai upaya penurunan dan penanggulangan kasus TB
paru di Kabupaten Tapanuli Utara.
1.2 Permasalahan
Upaya penanggulangan TB paru telah menjadi program nasional dengan
memberikan pengobatan gratis kepada penderita TB paru. Tetapi program tersebut belum
dapat terlaksana secara optimal dengan adanya insiden baru setiap tahunnya. Di Kabupaten
Tapanuli Utara penderita TB paru baru selalu muncul setiap tahunnya meskipun program
pemerintah telah dijalankan secara optimal. Berdasarkan kondisi tersebut maka muncul
suatu permasalahan yaitu bagaimana pengaruh perilaku dan kondisi rumah dalam upaya
pencegahan penularan TB paru di Kabupaten Tapanuli Utara.
1.3. Tujuan Penelitian
Penelitian ini bertujuan untuk menganalisa pengaruh perilaku penderita dan
keluarga serta kondisi rumah dalam upaya pencegahan penularan TB paru di Kabupaten
Tapanuli Utara.
1.4 Hipotesis
Ada pengaruh perilaku penderita dan keluarga serta kondisi rumah masyarakat
dalam upaya pencegahan penularan TB paru di Kabupaten Tapanuli Utara.
1.5. Manfaat Penelitian
1. Sebagai bahan masukan dan evaluasi dalam menetapkan serta menentukan
kebijakan kesehatan dalam upaya pencegahan penularan dan penurunan angka
penyakit TB paru.
xxv
BAB 2
TINJAUAN PUSTAKA
2.1. Etiologi
Penyakit TB paru merupakan penyakit infeksi yang disebabkan bakteri berbentuk
basil yang dikenal dengan nama Mycobacterium tuberkulosis dan dapat menyerang semua
golongan umur. Penyebaran TB paru melalui perantara ludah atau dahak penderita yang
mengandung basil tuberkulosis paru.
Bakteri ini berbentuk batang dan bersifat tahan asam sehingga dikenal juga sebagai
Batang Tahan Asam (BTA). Bakteri ini pertama kali ditemukan oleh Robert Koch pada
tanggal 24 Maret 1882, sehingga untuk mengenang jasanya bakteri tersebut diberi nama
baksil Koch. Bahkan, penyakit TBC pada paru paru kadang disebut sebagai Koch Pulmonum
(KP).
Penyakit TBC biasanya menular melalui udara yang tercemar dengan bakteri
Mikobakterium tuberkulosa yang dilepaskan pada saat penderita TBC batuk, dan pada anak
anak sumber infeksi umumnya berasal dari penderita TBC dewasa. Bakteri ini bila sering
masuk dan terkumpul di dalam paru paru akan berkembang biak menjadi banyak (terutama
pada orang dengan daya tahan tubuh yang rendah), dan dapat menyebar melalui pembuluh
darah atau kelenjar getah bening. Oleh sebab itulah infeksi TBC dapat menginfeksi hampir
getah bening, dan lain lain, meskipun demikian organ tubuh yang paling sering terkena yaitu
paru paru.
2.2. Epidemologi TB Paru
Survei prevalensi TB paru tahun 2004 di Indonesia dengan jumlah sampel 86.000
rumah tangga menemukan bahwa pengetahuan masyarakat yang berada di pedesaan lebih
rendah di banding masyarakat perkotaan mengenai gejala gejala penyakit TB paru,
penularan TB paru. Hasil survei juga menemukan bahwa sikap masyarakat pedesaan dalam
pencarian pengobatan TB paru lebih rendah dibanding masyarkat di perkotaan (Depkes RI,
2004).
Penelitian follow up yang dilakukan Gotama (2002), di Tangerang menyimpulkan
bahwa sanitasi perumahan yang jelek, pemakaian sumber air minum, dan air bersih yang
tidak terlindungi menyebabkan peningkatan kasus TB paru sebesar 0,5%.
Penelitian yang dilakukan Firdous (2005) di poli paru Rumah Sakit Persahabatan
jakarta menemukan bahwa faktor faktor yang mempunyai hubungan bermakna dengan
kesembuhan /ketidaksembuhan orang yang sedang berobat TB paru adalah merokok (OR =
7,78), penghasilan (OR = 7,56), pengetahuan tentang TB paru (OR = 5,51), sikap terhadap
proses poengobatan Tb paru (OR = 6,27), perilaku (OR
= 6,83), keadaan rumah di pandang dari segi kesehatan (OR = 6,68), program OAT gratis drai
pemerintah (OR = 4,15), PMO (OR = 4,52), keadaan gizi (OR = 9,95).
xxvii
Penelitian yang dilakukan Sukana (1998), di Daerah Tingkat II Kabupaten Tangerang,
diperoleh angka ketaatan minum obat penderita dengan memberdayakan tenaga anggota
keluarga lebih baik/berbeda makna dibandingkan dengan tanpa pemanfaatan anggota
keluarga tenaga PMO. Angka konversi BTA (+) setelah terapi intensif (2 bulan) adalah 81,8%
dan 62,5% untuk kasus dengan PMO dari anggota keluarga tanpa PMO, sedangkan angka
konversi BTA ( ) akhir terapi adalah masing masing 100%. Angka konversi dahak poenderita
setelah terapi intensif pada akhir terapi antara dua kelompok tidak berbeda makna (P>0,05).
2.3. Penularan TB paru
Sumber penularan TB paru adalah penderita TB paru BTA (+). Penularan terjadi pada
waktu penderita TB paru batuk atau bersin, penderita menyebarkan kuman bakteri ke udara
dalam bentuk droplet (percikan dahak). Droplet yang mengandung kuman dapat bertahan
di udara pada suhu kamar selama beberapa jam, orang dapat terinfeksi kalau droplet
tersebut terhirup ke dalam pernapasan. Setelah kuman TB paru masuk kebagian tubuh
lainnya melalui sistem peredaran darah, sistem saluran limfe, saluran nafas, atau
penyebaran langsung ke bagian bagian tubuh lainnya (Depkes RI, 2002).
Daya penularan dari seorang penderita ditentukan oleh banyaknya kuman yang
dikeluarkan dari parunya. Makin tinggi derajat positif hasil pemeriksaan dahak, makin
menular penderita TB paru tersebut. Bila hasil pemeriksaan dahak negatif (tidak terlihat
kuman) maka penderita tersebut tidak menularkan. Kemungkinan seorang terinfeksi TB
paru ditentukan oleh konsentrasi droplet dalam udara dan lamanya menghirup udara
Perlu diketahui bahwa basil tuberkulosis dalam paru tidak hanya keluar ketika
penderita TB paru batuk. Basil tuberkulosis juga dapat keluar bila penderita bernyanyi,
bersin atau bersiul. Di Jepang dan Inggris telah ada beberapa kali laporan menunjukkan
penularan tuberkulosis pada murid sekolah, terutama yang duduk di barisan depan yang
tertular dari guru yang mengajar di depan kelas (Aditama, 1994).
Hal penting yang perlu diketahui bahwa tidak semua orang yang terhirup basil
tuberkulosis akan mejadi sakit, walaupun tidak sengaja menghirup basil tuberkulosis. Risiko
orang terinfeksi TB paru untuk menderita TB Paru pada ARTI (Annual Risik of Tuberculosis
Infenction) sebesar 1%. Hal ini berarti diantara 100.000 penduduk rata rata terjadi 100
penderita TB paru baru setiap tahun, dimana 50 penderita adalah BTA positif (Depkes RI,
2002).
2.3.1 Gejala Penyakit TB Paru
Gejala penyakit pada penderita TB paru dapat dibagi menjadi gejala lokal di paru
dan gejala pada seluruh tubuh secara umum. Gejala di paru tergantung pada banyaknya
jaringan paru yang sudah rusak karena gejala penyakit TB paru ini berkaitan bagaimana
bentuk kerusakan paru yang ada (Aditama, 1994).
Gejala paru seseorang yang dicurigai menderita TB paru dapat berupa:
1. Batuk lebih dari 3 minggu
2. Batuk berdarah
3. Sakit di dada selama lebih dari 3 minggu
xxix
4. Demam selama lebih dari 3 minggu
Semua gejala tersebut diatas mungkin disebabkan penyakit lain, tetapi bila terdapat
tanda tanda yang manapun diatas, dahak perlu dilakukan pemeriksaan (Crofton, 2002)
Gejala tubuh penderita tuberkulosis secara umum dapat berupa;
1. Keadaan umum, kadang kadang keadaan penderita TB paru sangat kurus, berat
badan menurun, tampak pucat atau tampak kemerahan
2. Demam, penderita TB paru pada malam hari kemungkinan mengalami kenaikan
suhu badan secara tidak teratur
3. Nadi, pada umumnya penderita TB paru meningkat seiring dengan demam
4. Dada, seringkali menunjukkan tanda tanda abnormal. Hal paling umum adalah
krepitasi halus di bagian atas pada satu atau kedua paru. Adanya suara pernapasan
bronkial pada bagian atas kedua paru yang menimbulkan Wheezing terlokalisasi
disebabkan oleh tuberkulosis (Crofton, 2002).
2.3.2. Diagnosis TB Paru
Diagnosis TB paru ditegakkan berdasarkan gejala klinik, pemeriksan jasmani
radiologi dan pemeriksaan laboratorium. Di Indonesia, pada saat ini uji tuberkulin tidak
mempunyai arti dalam menentukan diagnosis TB paru pada orang dewasa, sebab sebagian
besar masyarakat Indonesia sudah terinfeksi Mycobacterium tuberculosis karena tingginya
prevalensi TB paru. Uji tuberkulin positif hanya menunjukkan bahwa orang yang
bersangkutan pernah terpapar Mycobacterium tuberculosis (Depkes RI, 2004).
Gejala klinik TB paru dapat dibagi menjadi 2 golongan yaitu, gejala respiratorik dan
gejala sistemik.
a. Gejala respiratorik dapat berupa
1) Batuk lebih atau sama dengan 3 minggu
2) Batuk darah
3) Sesak napas
4) Nyeri dada
b. Gejala sistemik
1) Demam
2) Gejala sistemik lain: malaise, keringat malam, anoreksia, berat badan
menurun.
2. Pemeriksaan Jasmani
Pemeriksaan jasmani akan dijumpai sangat tergantung luas dan kelainan struktural
paru. Pada awal perkembangan penyakit umumnya atau sulit sekali menemukan kelainan.
Kelainan paru pada umumnya terletak di daerah lobus superior terutama daerah apex dan
segmen posterior, serta daerah apex lobus inferior. Pada pemeriksaan jasmani dapat
ditemukan antara lain suara napas bronkial, amforik, suara napas lemah, ronkhi basa, tanda
tanda penarikan paru, diafragma dan mediastinum (Aditama, 2002).
3. Pemeriksaan Radiologik
Pemeriksaan radiologi standar adalah foto toraks PA dengan atau tanpa foto lateral.
Pemeriksaan lain atas indikasi:L foto apiko lordotik, oblik, CT scan. Pada pemeriksaan foto
xxxi
toraks tuberkulosis dapat memberi gambaran bermacam macam bentuk (multiforom).
Gambaran radiologik yang dicurigai sebagai lesi TB aktif:
a. Bayangan berawan/nodular di segmen apikal dan posterior lobus atas paru dan
segmen superior lobus bawah.
b. Kapitas, terutama lebih dari satu, dikelilingi oleh bayangan berawan atau nodular.
c. Bayangan bercak milier.
d. Efusi pleura unilateral.
Gambaran radiologist yang dicurigai lesi TB inaktif:
a. Fibrotik pada segmen apikal dan atau posterior lobus atas
b. Kalsifikasi atau fibrotik
c. Fibrothorax dan atau penebalan pleura
4. Pemeriksaan laboratorium
Pemeriksaan laboratorium dapat berupa pemeriksaan bakteriologi, pemeriksaan
darah dan uji tuberkulin.
a. Pemeriksaan bakteriologik
Pemeriksaan bakteriologi untuk menemukan kuman tuberkulosis mempunyai arti
yang sangat penting dalam menegakkan diagnosis. Bahkan untuk pemeriksaan bakteriologi
ini dapat berasal dari sputum, bilasan bronkhitis, jaringan paru, cairan pleura
b. Pemeriksaan darah
Hasil pemeriksaan darah rutin kurang menunjukkan indikator yang spesifik untuk
dipakai sebagai indikator tingkat kestabilan keadaan nilai keseimbangan biologi penderita,
sehingga dapat digunakan untuk salah satu respon terhadap pengobatan penderita serta
kemungkinan sebaga predeteksi tingkat penyembuhan penderita. Demikian pula kadar
limfosit dapat menggambarkan biologik/daya tahan tubuh penderita, yaitu dalam keadaan
supresi/tidak. LED sering meningkat pada proses aktif, tetapi laju endap darah yang normal
tidak menyingkirkan tuberkulosis.
c. Uji Tuberkulin
Pemeriksaan ini sangat berarti dalam usaha mendeteksi infeksi TB paru di darah
dengan prevalensi tuberkulosis rendah. Di Indonesia dengan prevalensi tuberkulosis yang
tinggi, pemeriksaan uji tuberkulin sebagai alat bantu diagnostik kurang berarti apalagi pada
orang dewasa. Uji ini akan mempunyai makna bila didapatkan konversi dari uji yang
dilakukan sebelumnya atau apabila ada kepositifan uji yang di dapat besar sekali atau timbul
bulae.
2.3.3. Tipe Penderita TB Paru
Tipe penderita ditetntukan berdasarkan riwayat pengobatan sebelumnya. Ada
beberapa tipe penderita, yaitu:
1. Kasus baru
Adalah penderita yang belum pernah diobati dengan OAT atau sudah pernah
menelan OAT kurang dari satu bulan (30 dosis harian).
xxxiii
2. Kambuh (Relaps)
Adalah penderita TB paru yang sebelumnya pernah mendapat pengobatan
tuberkulosis dan telah dinyatakan sembuh kemudian kembali lagi berobat dengan hasil
pemeriksaan dahak BTA positif.
3. Pindahan (Transfer In)
Adalah penderita yang sedang mendapat pengobatan di suatu kabupaten/kota lain
dan kemudian pindah berobat ke kabupaten/kota lain. Penderita pindahan tersebut harus
membawa surat rujukan/pindah.
4. Lalai
Adalah penderita yang sudah berobat paling kurang 1 bulan, dan berhenti 2 bulan
atau lebih, kemudian datang kembali berobat. Umumnya penderita tersebut kembali
dengan hasil pemeriksaan dahak BTA positif.
5. Lain lain
a. Gagal
Adalah penderita BTA positif yang masih tetap positif atau kembali menjadi positif
pada akhir bulan ke 5 (satu bulan sebelum akhir pengobatan atau lebih).
b. Kronis
Adalah penderita dengan hasil pemeriksaan basil BTA positif setelah selesai
pengobatan ulang kategori 2 (depkes RI, 2002).
Strategi :
1. Paradigma Sehat
a. Meningkatkan penyuluhan untuk menemukan kontak sedini mungkin, serta
meningkatkan cakupan program.
b. Promosi kesehatan dalam rangka meningkatkan perilaku hidup sehat.
c. Perbaikan perumahan serta peningkatan status gizi, pada kondisi tertentu.
2. Strategi DOTS, sesuai rekomendasi WHO
a. Komitmen politis dari para pengambil keputusan, termasuk dukungan dana.
b. Diagnosa TBC dengan pemeriksaan dahak secara mikroskopis.
c. Pengobatan dengan panduan Obat Anti Tuberkulosis (OAT) jangka pendek dengan
pengawasan langsung oleh Pengawas Menelan Obat (PMO).
d. Kesinambungan persediaan OAT jangka pendek dengan mutu terjamin.
e. Pencatatan dan pelaporan secara baku untuk memudahkan pemantauan dan
evaluasi program penanggulangan TBC.
3. Peningkatan mutu pelayanan.
a. Pelatihan seluruh tenaga pelaksana.
b. Ketetapan diagnosis TBC dengan pemeriksaan dahak secara mikroskopik.
c. Kualitas labolatorim diawasi melalui pemeriksaan uji silang (cross check).
xxxv
d. Untuk menjaga kualitas pemeriksaan labolatorium, dibentuklah KPP (Kelompok
Puskesmas Pelaksana) terdiri dari 1 (satu) PRM (Puskesmas Rujukan Mikroskopik)
dan beberapa PS (Puskesmas Satelit). Untuk daerah dengan geografis sulit dapat
dibentuk PPM (Puskesmas Pelaksana mandiri).
e. Ketersediaan OAT bagi semua penderita TBC yang ditemukan.
f. Pengawasan kualitas OAT dilaksanakan secara berkala dan terus menerus.
g. Keteraturan menelan obat sehari – hari diawasi oleh pengawas oleh Pengawas
Menelan Obat (PMO). Keteraturan pengobatan tetap merupakan tanggung jawab
petugas kesehatan.
h. Pencatatan dan pelaporan dilaksanakan dengan teratur, lengkap dan benar.
2.4. Pendidikan dan Perilaku Kesehatan
2.4.1. Prinsip Prinsip Pendidikan Kesehatan
Semua petugas kesehatan telah mengakui bahwa pendidikan kesehatan itu penting
untuk menunjang program program kesehatan lain, tetapi pada kenyataannya pengakuan
ini tidak didukung oleh kenyataan. Program program pelayanan kesehatan kurang
melibatkan pendidikan kesehatan, meskipun ada tetapi kurang efektif. Argumentasi yang
dikemukakan untuk hal ini adalah karena pendidikan kesehatan itu tidak segera dan tidak
jelas memperlihatkan hasilnya. Dengan perkataan lain pendidikan kesehatan itu tidak segera
pendidikan adalah behavior investment jangka panjang. Hasil investment pendidikan
kesehatan baru dapat dilihat beberapa tahun kemudian. Dalam waktu yang pendek
(immediate impact) pendidikan kesehatan hanya menghasilkan perubahan atau
peningkatan pengetahuan masyarakat, sedangkan peningkatan pengetahuan saja, belum
berpengaruh langsung terhadap indikator kesehatan.
Pengetahuan kesehatan akan berpengaruh kepada perilaku, sebagai hasil jangka
menengah (intermediate impact) dari pendidikan kesehatan. Selanjutnya perilaku kesehatan
akan berpengaruh kepada meningkatnya indikator kesehatan masyarakat sebagai keluaran
(outcome) pendidikan kesehatan. Hal ini berbeda dengan program kesehatan yang lain,
terutama program pengobatan yang dapat langsung memberikan hasil (immediate impact)
terhadap penurunan kesakitan.
Menurut H.L. Blum di Amerika Serikat, sebagai salah satu negara yang sudah maju.
Belum menyimpulkan bahwa lingkungan mempunyai andil yang paling besar terhadap
status kesehatan, dan berturut turut disusul oleh perilaku, memberikan andil nomor dua,
dan keturunan mempunyai andil yang paling kecil
terhadap suatu kesehatan (Notoatmodjo,2002).
Bagaimana proporsi pengaruh faktor faktor tersebut terhadap status kesehatan
dinegara negara berkembang terutama di Indonesia, belum ada penelitiannya. Bila
dilakukan penelitian, mungkin perilaku mempunyai kontribusi yang lebih besar. Meskipun
variabel ekonomi di sini belum mewakili seluruh variabel lingkungan, tetapi paling tidak
pengaruh perilaku lebih besar daripada variabel lain.
xxxvii
Selanjutnya Green dan Marshall (2005) menjelaskan bahwa perilaku itu
dilatarbelakangi atau dipengaruhi oleh tiga faktor pokok yakni : faktor faktor predisposisi
(predisposing factors), faktor faktor yang mendukung (enabling factor) dan faktor faktor
yang memperkuat atau mendorong (reinforcing factor). Oleh sebab itu, pendidikan
kesehatan sebagai faktor usaha intervensi perilaku harus diarahkan kepada ketiga faktor
pokok tersebut.
Faktor predisposisi adalah faktor yang dapat mempermudah atau
mempredisposisikan terjadinya perilaku pada diri seseorang atau masyarakat. Beberapa
komponen yang termasuk faktor predisposisi yang berhubungan langsung dengan perilaku,
antara lain pengetahuan, sikap, kepercayaan, nilai nilai, dan menyadari kemampuan dan
keperluan seseorang atau masyarakat terhadap apa yang dilakukannya. Hal ini berkaitan
dengan motivasi dari individu atau kelompok untuk melakukan sesuatu tindakan , (Green
dan Marshall, 2005).
Sebagai contoh perilaku masyarakat untuk memeriksakan kesehatannya akan lebih
baik, jika masyarakat tahu apa manfaat periksa kesehatan tahu siapa dan dimana periksa
kesehatan tersebut dilakukan. Demikian pula, perilaku tersebut akan dipermudah jika
masyarakat yang bersangkutan mempunyai sikap yang positif terhadap periksa kesehatan.
Kepercayaan, tradisi, sistem, nilai di masyarakat setempat juga dapat mempermudah
(positif) atau mempersulit (negatit) perilaku seseorang, (Notoatmodjo, 2005).
Pada umumnya, faktor enabling memudahkan penampilan seseorang atau
pelayanan kesehatan dan masyarakat yaitu ketersediaan, kemudahan, dan kesanggupan.
Termasuk juga keadaan fasilitas orang untuk bertindak seperti ketersediaan transportasi
atau ketersediaan program kesehatan. Faktor enabling juga meliputi keterampilan orang,
organisasi, atau masyarakat untuk melaksanakan perubahan perilaku, (Green dan. Marshall,
2005).
Faktor enabling menjadi target langsung dari organisasi masyarakat atau
perkembangan organisasi dan intervensi training dalam suatu program dan terdiri dari
somber daya dan keahlian baru yang diperlukan untuk melakukan tindakan kesehatan dan
tindakan kemasyarakatan yang diperlukan untuk mengubah lingkungan. Sumber daya
meliputi organisasi, individu dan kemudahan dari fasilitas
pelayanan kesehatan, sekolah dan klinik. Keahlian kesehatan perorangan seperti pendidikan
kesehatan sekolah, merupakan tindakan kesehatan khusus. Keahlian dalam rnempengaruhi
masyarakat, digunakan untuk tindakan sosial dan perubahan masyarakat dalam melakukan
tindakan kesehatan, (Green dan Marshall, 2005).
Menurut Notoatmodjo (2005), faktor enabling adalah faktor pemungkin atau
pendukung seperti fasilitas, sarana, atau prasarana yang mendukung atau yang
memfasilitasi terjadinya perilaku seseorang atau masyarakat.
Faktor reinforcing adalah konsekuensi dari determinan perilaku, dengan adanya
umpan balik (feedback) dan dukungan sosial. Faktor reinforcing meliputi dukungan sosial,
pengaruh dan informasi serta feedback oleh tenaga kesehatan. Dalam pengembangan
program kesehatan, sumber daya yang mendukung sangat tergantung pada tujuan dan jenis
xxxix
program. Dalam program kesehatan kerja, sumber daya manusia adalah pekerja, supervisor,
pemimpin; dan anggota keluarganya dapat
menjadi penguat program. Dalam perencanaan perawatan pasien, sebagai penguat
(reinforcement) adalah perawat pasien, dan anggota keluarganya, (Green dan Marshall
2005).
Reinforcing dapat positif atau negatif, tergantung dari sikap dan perilaku orang di
dalam lingkungannya (Green dan Marshall, 2005).
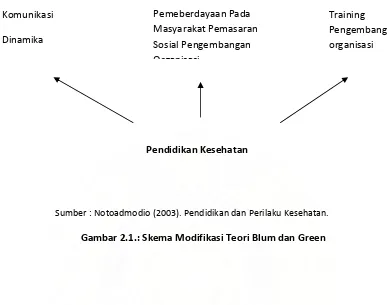
Pendapat Blum dan Green dapat dimodifikasi sebagai berikut :
Keturunan
Pelayanan Status
Lingkungan
Kesehatan Kesehatan
Perilaku
Predisposing Factors
(pengetahuan, sikap, kepercayaan, tradisi,
Enabling Factors
(ketersediaan sumber sumber/fasilitas)
Reinforcing Factors
(sikap dan perilaku
Pemeberdayaan Pada Masyarakat Pemasaran Sosial Pengembangan Organisasi
Komunikasi
Dinamika
Training Pengembangan organisasi
Pendidikan Kesehatan
Sumber : Notoadmodio (2003). Pendidikan dan Perilaku Kesehatan.
Gambar 2.1.: Skema Modifikasi Teori Blum dan Green
Dari skema tersebut dapat ditarik suatu kesimpulan bahwa, peranan pendidikan
kesehatan adalah melakukan intervensi faktor perilaku, sehingga perilaku individu,
kelompok atau masyarakat sesuai dengan nilai nilai kesehatan. Dengan perkataan lain
pendidikan kesehatan adalah suatau usaha untuk menyediakan kondisi
psikologis dari sasaran, agar mereka berperilaku sesuai dengan tuntutan nilai nilai
kesehatan (Notoatmodjo. S, 2003).
2.4.2. Perilaku Kesehatan
Perilaku dari pandangan biologis merupakan suatu kegiatan atau aktivitas organisme yang
bersangkutan. Jadi perilaku manusia pada hakekatnya adalah suatu aktivitas dari manusia
[image:40.612.117.504.119.424.2]xli
itu sendiri. Oleh sebab itu, perilaku manusia mempunyai bentangan yang sangat luas,
mencakup : berbicara, berjalan, bereaksi, berpakaian, dan lain sebagainya. Bahkan kegiatan
internal seperti berpikir, persepsi dan emosi juga merupakan perilaku manusia. Untuk
kepentingan kerangka analisis dapat dikatakan bahwa perilaku adalah apa yang dibedakan
oleh organisme tesebut baik dapat diamati secara langsung atau tidak langsung
(Notoatmodjo. S, 2003).
Perilaku dan gejala perilaku yang tampak pada kegiatan organisme tersebut
dipengaruhi oleh faktor genetik (keturunan) dan lingkungan. Secara umum dapat dikatakan
bahwa faktor genetik dan lingkungan ini merupakan penentu dari perilaku makhluk hidup,
termasuk perilaku manusia. Heriditas atau faktor keturunan adalah merupakan konsep
dasar atau modal untuk perkembangan perilaku makhluk itu untuk selanjutnya. Di sisi lain,
lingkungan adalah merupakan kondisi atau lahan untuk perkembangan perilaku tersebut.
Suatu mekanisme pertemuan antara kedua faktor tersebut dalam rangka terbentuknya
perilaku disebut proses belajar.
Perilaku kesehatan pada dasarnya adalah suatu respon seseorang terhadap stimulus yang
berkaitan dengan sakit dan penyakit, sistem pelayanan kesehatan, makanan, serta
lingkungan. Batasan ini mempunyai dua unsur pokok, yakni respon dan stimulus atau.
perangsangan. Respon atau reaksi manusia, baik bersifat pasif (pengetahuan, persepsi dan
sikap), maupun bersifat aktif (tindakan yang nyata). Sedangkan stimulus atau rangsangan di
sini terdiri 4 (empat) unsur pokok, yakni sakit dan penyakit, sistem pelayanan kesehatan dan
2.5. Lingkungan Perumahan
Faktor lingkungan memegang peranan penting dalam menentukan terjadinya
proses interaksi antara pejamu dengan unsur penyebab dalam proses terjadinya penyakit.
Secara garis besar lingkungan perumahan terdiri dari lingkungan fisik, biologis dan sosial.
Lingkungan fisik perumahan berpengaruh terhadap manusia baik secara langsung
maupun tidak terhadap lingkungan biologis dan lingkungan sosial. Lingkungan fisik meliputi
udara, kelembaban, air, pencemaran udara, pencahayaan, ventilasi rumah, dan lain
sebagainya.
2.5.1. Ventilasi
Ventilasi adalah suatu usaha untuk memelihara kondisi atmosphere yang
menyenangkan dan menyehatkan bagi manusia di dalam rumah. Atmosphere yang ideal
adalah bila udaranya kering tapi sejuk dan sirkulasi gerakan angin yang terus menerus. Inilah
sebenarnya fungsi ventilasi, menyediakan udara segar dan melenyapkan udara yang jenuh
dan tidak ada sangkut pautnya dengan kondisi khemis.
Mc. Nall dalam buku perumahan sehat karangan Pandapotan Lubis, bahwa
temperatur optimal di dalam rumah adalah 73 – 770F (23 – 250C), kelembaban antara 20 –
60%. Josef Lubart menganjurkan batas antara 680F dengan kelembaban relatif 50% sampai
dengan 760F.
Udara yang bersih merupakan komponen utama di dalam rumah dan sangat
diperlukan oleh manusia untuk hidup secara sehat. Sirkulasi udara berkaitan dengan
xliii
masalah ventilasi. Untuk itu luas ventilasi alamiah yang permanen seharusnya dirancang
10% dari luas lantai (Depkes RI, 1999).
Penelitian yang dilakukan Sumarjo (2004) di Kabupaten Banjarnegara mendapatkan
bahwa ada hubungan ventilasi rumah dengan kejadian TB paru dengan nilai OR = 6,176, p =
0,003.
2.5.2. Tata Ruang dan Kepadatan Hunian
Setiap rumah harus mempunyai bagian ruangan yang sesuai fungsinya. Penentuan
bentuk, ukuran dan jumlah ruangan perlu memperhatikan standar minimal jumlah ruangan.
Sebab rumah tinggal harus mempunyai ruangan yaitu kamar tidur, kamar tamu, ruang
makan, dapur, kamar mandi dan kakus.
Studi terhadap kondisi rumah menunjukkan hubungan yang tinggi antara koloni
bakteri dan kepadatan hunianper meter persegi sehingga efek sinergis yang diciptakan
sumber pencemar mempunyai potensi menekan reaksi kekebalan bersama dengan
terjadinya peningkatan bakteri patogen dengan kepadatan hunian pada setiap keluarga.
Dengan demikian bakteri TBC dirumah penderita TB paru semakin banyak, bila jumlah
penghuni semakin banyak jumlahnya. Jadi ukuran rumah yang kecil dengan jumlah
penghuni yang padat serta jumlah kamar yang sedikit akan memperbesar kemungkinan
penularan TB paru melalui droplet dan kontak langsung.
Untuk menilai kepadatan penghuni dalam rumah, konsep dari Fakultas Teknik
dalam 5 kategori yaitu 3,9m2/orang, 4 5 m2/orang, 5 6,9m2/orang, 7 8m2/orang dan
9m2/orang. Depkes RI (1999) menetapkan bahwa luas ruang tidur minimal 8 meter, dan
tidak dianjurkan digunakan lebih dari 2 orang tidur.
Penelitian Daryatno tahun 2000 di Semarang mendapatkan bahwa kepadatan
hunian ada kaitan dengan kejadian tersangka TB paru. Penelitian yang dilakukan Sugiharto
tahun 2004 juga menemukan bahwa ada hubungan kepadatan hunian ruang tidur dengan
kejadian TB paru dengan nilai OR = 3,161, 0 = 0,001.
2.5.3. Lantai Rumah
Kualitas tanah pada perumahan harus memenuhi syarat sebagai berikut: a) timah
hitam (Pb) maksimal 300 mg/kg, b) arsenik total maksimal 100 mg/kg, c) cadmium (Cd)
maksimal 20 mg/kg dan Benzo pyrene maksimal 1 mg/kg (Depkes RI, 1999).
Komposisi tanah tergantung kepada proses pembentukan, iklim, jenis tumbuhan
yang ada, suhu, air yang ada. Tanah merupakan sumber daya alam yang mengandung bahan
organik dan anorganik yang mampu mendukung hara dan air yang perlu ditambah untuk
pengganti yang habis pakai (Modul Kuliah pasca sarjana, 2005).
2.5.4. Pencahayaan Ruangan
Bakteri TBC akan mati jika terpapar cahaya matahari secara langsung memerlukan
waktu sekitar 6 8 jam dan cahaya ruangan yang kurang sekitar 2 – 7 hari. Sputum yang
mengandung bakteri TBC di dalam ruangan yang gelap dapat hidup berminggu minggu atau
berbulan bulan (Default dalam Crofton, 2002).
xlv
Pencahayaan alam dan/atau buatan langsung maupun tidak langsung dapat
menerangi seluruh ruangan minimal intensitasnya 60 lux dan tidak menyilaukan (Depkes RI,
1999).
2.6. Landasan Teori
MacMahon dan Pugh (1970) dalam Murti (2003) mengemukakan bahwa setiap efek
atau penyakit tak pernah tergantung kepada sebuah faktor penyebab, tetapi tergantung
kepada sejumlah faktor dalam rangkaian kausalitas sebelumnya. Faktor faktor yang
memudahkan terjadinya efek disebut promotor sedangkan yang menghambat
terjadinya efek disebut inhibitor.
Penyakit TB paru merupakan penyakit infeksi yang disebabkan bakteri berbentuk
basil yang dikenal dengan nama Mycobacterium tuberkulosis dan dapat menyerang semua
golongan umur. Penyebaran TB paru melalui perantara ludah atau dahak penderita yang
mengandung basil tuberkulosis paru.
Penyebaran penyakit TB paru dipengaruhi oleh banyak faktor antara lain lingkungan
sanitasi perumahan seperti pencahayaan, ventilasi, kepadatan hunian, lantai rumah, status
gizi, daya tahan tubuh.
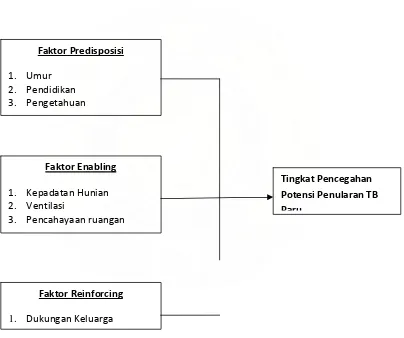
2.7. Kerangka Konsep
Berdasarkan uraian latar belakang dan studi kepustakaan maka peneliti membuat
suatu kerangka konsep penelitian seperti di bawah ini.
Faktor Predisposisi
1. Umur 2. Pendidikan 3. Pengetahuan
Tingkat Pencegahan
Potensi Penularan TB Paru
Faktor Enabling
1. Kepadatan Hunian 2. Ventilasi
3. Pencahayaan ruangan
i h
Faktor Reinforcing
1. Dukungan Keluarga
Gambar 2.2. Kerangka Konsep
[image:46.612.127.531.252.590.2]
xlvii
AB 3
METODE PENELITIAN
3.1. Jenis Penelitian
Penelitian ini merupakan penelitian bersifat analitik dengan rancangan penelitian
yang digunakan adalah, cross sectional yang mempelajari hubungan antara faktor
independen dengan faktor dependen.
3.2. Lokasi Penelitian dan Waktu Penelitian
Penelitian dilakukan di Kabupaten Tapanuli Utara karena berdasarkan survei awal
yang dilakukan jumlah kasus TB paru meningkat selama tahun 2008 sebanyak 534 orang
dibandingkan pada tahun 2007 sebanyak 436 orang. Waktu penelitian dimulai bulan April
2008 berlangsung selama 6 (enam) bulan.
3.3. Populasi dan sampel
3.3.1. Populasi
Populasi dalam penelitian adalah penderita TB paru di Kabupaten Tapanuli Utara
tahun 2008 sebanyak 534 orang.
) 1 , 0 ( 534 1 534 2 + = n
3.3.2. Sampel
Sampel penelitian adalah populasi yang memenuhi kriteria inklusi dan kriteria
eksklusi yang dapat mewakili keberadaan dari suatu populasi yang benar. Besar sampel
penelitian ini didapat melalui perhitungan dengan menggunakan rumus Toro Yamani, di
dalam Notoadmodjo 2005, sebagai berikut:
)
(
1
N
d
2N
n
+
=
Keterangan : n = besar sampel
N = besar populasi
d = tingkat kepercayaan dalam penelitian adalah 10%.
Sampel dalam penelitian ini dengan menggunakan rumus berdasarkan besar jumlah
populasi, maka sampel yang akan digunakan sebanyak 100 kasus. Pengambilan sampel
dilakukan dengan kriteria inklusi yaitu telah menderita batuk lebih dari 3 minggu, menderita
demam lebih dari 3 minggu, dan bersedia untuk dilakukan wawancara, sedangkan kriteria
eksklusi jika responden meninggal atau pindah dan tidak mau untuk dilakukan wawancara.
xlix
3.4. Metode Pengumpulan Data
1. Data Primer
Pengumpulan data langsung dari hasil wawancara terhadap responden yaitu:
dengan menggunakan instrument penelitian berupa kuesioner. Data primer yang
dikumpulkan adalah semua data yang termasuk variabel independen dan variabel
dependen.
2. Data Sekunder
Data sekunder diperoleh, catatan hasil pemeriksaan sputum dan formulir laporan
puskesmas dan rumah sakit serta data data yang ada di dinas kesehatan Kabupaten
Tapanuli Utara.
Ancok (Singarimbun,1987) menyatakan bahwa alat ukur dilakukan sahih apabila alat
ukur tersebut dapat mengukur konsep yang sebenarnya ingin diukur.
Apabila peneliti menggunakan kuesioner sebagai instrumen untuk pengumpulan data,
maka kuesioner tersebut harus dapat mengukur konsep yang hendak diukur. Untuk menguji
keterandalan instrumen, dilakukan uji ketepatan (validitas) dan uji ketelitian (reliabilitas).
3.5. Definisi Operasional
Tabel 3.1. Defenisi Operasional dan Pengukuran Variabel
Variabel Independent
Sub
Variabel
Defenisi Alat Ukur Hasil Ukur Kriteria Skala
Faktor Umur Usia responden penelitian di hitung
Kuesioner 1. 17 – 20 thn 2. 21 – 30 thn
[image:49.612.109.530.635.707.2]dari tanggal lahir sampai dengan ulang tahun terakhir
3. 31 40 thn 4. 40 – 50 thn 5. > 50 thn
Jenis Kelamin
Identitas yang menunjukkan perbedaan responden
Kuesioner 0 = perempuan
1 = laki laki
Nominal Predisposisi
Pendidikan Pendidikan fomal tertinggi yang pernah dijalani oleh responden dengan mendapat ijazah
Kuesioner 1. Tidak Sekolah 2. SD 3. SLTP 4. SLTA 5. DIII/PT
Rendah
Tinggi
Ordinal
Pengetahuan Segala sesuatu yang diketahui responden tentang penyakit TB paru
Kuesioner Jawaban benar < 35%.
Jawaban benar 35 %
Kurang
Baik
Ordinal
Sikap Suatu tindakan atau perilaku reponden dalam mengatasi atau mampu melaksanakan pelanggulangan penyakit TB Paru.
Kuesioner Jawaban benar < 35%.
Jawaban benar 35 %
li
Lanjutan Tabel 3.1.
Kepadatan Hunian
Jumlah anggota keluarga yang tinggal dalam satu rumah:
1. 2 3 orang
2. 4 5 orang
3. > 5 orang
Kuesioner 1. Baik 2. Kurang
Nominal
Ventilasi Kondisi rumah yang memiliki sirkulasi udara keluar masuk yang cukup dengan luas ventilasi minimal 10% dari luas lantai.
Kuesioner 1. Ya 2. Tidak
Nominal
Pencahayaan sinar matahari
Kondisi masuknya cahaya matahari yang dapat menerangi keseluruh ruangan
Kuesioner 1. Ya 2. Tidak
Nominal
Faktor Enabling Lantai Rumah
Kondisi keadaan ubin yang digunakan responden sebagai dasar rumah
Kuesioner 1. Ya 2. Tidak
Nominal
Faktor Reinforcing
Pembinaan Petugas
Ada tidaknya bimbingan dan penyuluhan yang dilakukan petugas
kesehatan terhadap responden
Kuesioner 1. Ada 2. Tidak Ada
Nominal
Dukungan Ada tidaknya Kuesioner 1. Ada 2. Tidak Ada
Keluarga dukungan keluarga terhadap responden
Variabel Dependent
Pencegahan Potensi penularan TB
Paru
Adalah suatu kegiatan yang dilakukan responden dalam penanganan pelanggulangan penyakit TB Paru
Kuesioner Jawaban benar < 35%.
Jawaban benar 35 70%
Jawaban benar 70 %
Kurang Sedang Baik Ordinal
3.6. Metode Pengukuran data
Untuk mengukur tingkat pengetahuan, sikap dan tindakan dengan mengunakan
kuesioner dalam bentuk pertanyaan tertutup dengan kategori :
a. Kurang
b. Cukup
3.7. Metode Analisa Data