HUBUNGAN MEAN PLATELET VOLUME (MPV) DAN C-
REAKTIF PROTEIN (CRP) DENGAN MORTALITAS 14 HARI
PADA PASIEN STROKE ISKEMIK AKUT
TESIS
Oleh
M. ISA ANSARI HARAHAP
NIM: 080141001
DEPARTEMEN ILMU PENYAKIT DALAM
FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA
MEDAN
HUBUNGAN MEAN PLATELET VOLUME (MPV) DAN C-
REAKTIF PROTEIN (CRP) DENGAN MORTALITAS 14 HARI
PADA PASIEN STROKE ISKEMIK AKUT
TESIS
Diajukan sebagai salah satu syarat untuk memperoleh Gelar MagisterIlmu
Penyakit Dalam dan Spesialis Penyakit Dalam pada Program Studi Ilmu
Penyakit Dalam Fakultas Kedokteran Universitas SumateraUtara
Oleh
M. ISA ANSARI HARAHAP
NIM: 080141001
DEPARTEMEN ILMU PENYAKIT DALAM
FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA
MEDAN
Judul Tesis
:
HUBUNGAN MEAN PLATELET VOLUME (MPV) DAN C- REAKTIF PROTEIN (CRP) DENGAN MORTALITAS 14 HARI PADA PASIEN STROKE ISKEMIK AKUTNama Mahasiswa : M. ISA ANSARI HARAHAP
NIM : 080141001
Program Magister : Magister Kedokteran Klinik
Konsentrasi : Penyakit Dalam
Menyetujui,
Komisi Pembimbing
Dr. DairionGatot S, SpPD-KHOM Dr,Savita H SpPD
PembimbingSatu PembimbingDua PembimbingTiga Dr.Yuneldi Anwar Sp.S
Ketua Program Studi Kepala Departemen
Ilmu Penyakit Dalam Ilmu Penyakit Dalam
Dr.Zainal Safri, SpPD,SpJP
NIP.19680504 199903 1 001 NIP.19610403 198709 1 001
Dr.Refli Hasan,SpPD,SpJP(K)
HALAMAN PERNYATAAN ORISINALITAS
Tesis ini adalah karya penulis sendiri,dan semua
sumber baik yang dikutip maupun dirujuk
telah penulis nyatakan dengan benar
Nama : M. ISA ANSARI HARAHAP
NIM : 080141001
HALAMAN PERNYATAAN PERSETUJUAN PUBLIKASI KARYA ILMIAH UNTUK KEPENTINGAN AKADEMIS
Sebagai sivitas akademik Universitas Sumatera Utara, saya yang bertanda tangan di
bawah ini:
Nama : M. Isa Ansari Harahap
NIM : 080141001
Program Studi : Magister Kedokteran Klinik
Konsentrasi : Ilmu Penyakit Dalam
JenisKarya : Tesis
Demi pengembangan ilmu pengetahuan, menyetujui untuk memberikan kepada Universitas Sumatera Utara Hak Bebas Royalti Non-eksklusif (Non-exclusive Royalty Free Right ) atas tesis saya yang berjudul:
HUBUNGAN MEAN PLATELET VOLUME (MPV) DAN C- REAKTIF PROTEIN (CRP) DENGAN MORTALITAS 14 HARI PADA PASIEN STROKE ISKEMIK AKUT Beserta perangkat yang ada (jika diperlukan). Dengan Hak Bebas Royalti Non-eksklusif ini, Universitas Sumatera Utara berhak menyimpan, mengalih media/formatkan, mengelola dalam bentuk database, merawat dan mempublikasikan tesis saya tanpa meminta izin dari saya selama tetap mencantumkan nama saya sebagai penulis dan sebagai pemilik hak cipta.
Demikian pernyataan ini saya buat dengan sebenarnya.
Dibuatdi : Medan
Pada : November 2014
Yang menyatakan
Telah diuji
Pada Tanggal : ………. 2014
PANITIA PENGUJI TESIS
Ketua : Prof. dr. Gontar A Siregar, SpPD,KGEH Anggota : Prof. dr. Haris Hasan, SpPD,SpJP(K)
dr. Armon R, SpPD, KPTI
Abstrak
HUBUNGAN MEAN PLATELET VOLUME (MPV) DAN C- REAKTIF PROTEIN (CRP) DENGAN MORTALITAS 14 HARI PADA PASIEN STROKE ISKEMIK AKUT
Mhd Isa Ansari,Dairion Gatot S, Savita Handayani, Yuneldi Anwar
Divisi Hematologi Onkologi Medik Departemen Ilmu Penyakit Dalam Fakultas Kedokteran Universitas Sumatera Utara
RSUP.H. Adam Malik Medan
Latar Belakang: MPV dan hitung trombosit merupakan salah satu indeks hemostasis dan disfungsinya dapat menyebabkan thrombosis. Perubahan MPV berperan penting dalam hemostasis daripada hitung trombosit. Stroke merupakan proses yang dinamis, salah satu yang berperan dalam perjalanan stroke adalah proses inflamasi. Inflamasi merupakan salah satu faktor terpenting sebagai penyebab penyakit serebrovaskular. Penanda inflamasi seperti C-reaktif protein (CRP) sering dihubungkan dengan luaran (outcome) yang buruk pada penderita stroke..Tujuan penelitian ini untuk mengetahui hubungan MPV dan CRP dengan mortalitas 14 hari pada pasien stroke iskemik akut. Metode: Penelitian potong lintang dilakukan terhadap 79 pasien Stroke Iskemik akut di Ruang Rawat Inap Departemen Neurologi RSUP H.Adam Malik Medan selama Juni – Oktober 2014. Dilakukan pemeriksaan kadar haemoglobin, leukosit, trombosit, MPV dan CRP. Hasil: Dijumpai perbedaan rerata MPV yang signifikan antara pasien yang meninggal dalam waktu 14 hari dan pasien yang masih dapat bertahan hidup (p=0,042) dan perbedaan rerata CRP yang signifikan antara pasien yang meninggal dalam waktu 14 hari dan pasien yang masih dapat bertahan hidup (p=0,0001). Dari hasil analisis menggunakan uji regresi logistik berganda dengan menggunakan metode enter diperoleh hasil bahwa CRP dan MPV memiliki hubungan yang signifikan dengan mortalitas (p<0,05). Kesimpulan: Nilai MVP dan CRP pada pasien stroke iskemik akut mempunyai hubungan dengan tingkat mortalitas. Dimana nilai MVP dan CRP yang tinggi dapat meningkatkan angka mortalitas.Kombinasi kedua parameter tersebut untuk kedepannya bisa bermanfaat dalam menentukan prognosis pasien stroke iskemik akut.
Abstract
CORRELATION BETWEEN MEAN PLATELET VOLUME (MPV) AND C – REACTIVE PROTEIN (CRP) WITH MORTALITY 14 DAYS OF PATIENTS STROKE
ACUTE ISCHEMIC
Mhd Isa Ansari,Dairion Gatot S, Savita Handayani, Yuneldi Anwar
Division Hematological Oncologi Medic Department of Internal Medicine University Medical School in North Sumatra
RSUP.H. Adam Malik Medan
Background: MPV and platelet count is one of the indices of hemostasis and dysfunction can cause thrombosis. MPV changes play an important role in hemostasis than platelet count. Stroke is a dynamic process, one of which play a role in the course of a stroke is an inflammatory process. Inflammation is one of the most important factors as the cause of cerebrovascular disease. Inflammatory markers such as C-reactive protein (CRP) is often associated with poor outcomes in patients with stroke. Purpose of this study to determine the relationship MPV and CRP with 14 day mortality in patients with acute ischemic stroke. Methods: Cross sectional study was conducted on 79 patients with acute ischemic stroke in the inpatient neurology department H.Adam Malik Hospital field during June-October 2014. Examination haemoglobin levels, leukocytes, platelets, MPV and CRP. Found significant differences between the mean MPV between patients who died within 14 days and the patient can still survive (p=0,042) and significant differences between the mean CRP between patients who died within 14 days and the patient can still survive (p=0,0001). The result of the analysis using multiple logistic regression using the enter method obtained results that CRP and MPV has a signoficant association with mortality (p<0,05). Conclusion MVP value and CRP in patients with acute ischemic stroke have a relationship with mortality. MPV and high CRP may increase mortality. Combination of both parameters for the future could be useful in determining the prognosis of patients with acute ischemic stroke.
KATA PENGANTAR
Alhamdulillahirabbil’alamin, puji syukur yang tidak terhingga senantiasa penulis
panjatkan ke hadirat Allah SWT yang telah memberikan rahmat dan karunia-Nya, sehingga
penulis dapat menyelesaikan tesis ini. Penulis sangat menyadari bahwa tanpa bantuan semua
pihak, tesis ini tidak mungkin dapat penulis selesaikan. Oleh karena itu, perkenankanlah penulis
mengucapkan terima kasih serta penghargaan yang setinggi-tingginya kepada semua pihak yang
telah membantu dalam penyelesaian tesis ini, baik secara langsung maupun tidak langsung. Rasa
hormat, penghargaan dan ucapan terima kasih sebesar-besarnya penulis sampaikan kepada:
1. dr. Refli Hasan, Sp.PD, Sp.JP(K) selaku KepalaDepartemen Ilmu Penyakit Dalam
FK-USU/RSUP H. Adam Malik Medan yang telah memberikan kesempatan kepada penulis
untuk mengikuti pendidikan serta senantiasa membimbing, memberikan dorongan dan
kemudahan selama penulis menjalani pendidikan.
2. dr. Zainal Safri, Sp.PD, Sp.JP sebagai Ketua Program Studi Ilmu Penyakit Dalam yang telah
dengan sungguh-sungguh membantu, membimbing, memberi dorongan dan membentuk
penulis menjadi dokter Spesialis Penyakit Dalam yang berbudi luhur serta siap mengabdi
dan berbakti pada nusa dan bangsa.
3. Khusus mengenai tesis ini, kepada Dr. Dairion Gatot S SpPD KHOM, dr.Savita Handayani,
Sp.PD, Dr. Yuneldi Anwar SpS selaku pembimbing tesis, yang telah memberikan
bimbingan dan kemudahan bagi penulis selama mengadakan penelitian juga telah banyak
meluangkan waktu dan dengan kesabaran membimbing penulis sampai selesainya tesis ini.
4. Seluruh staf Departemen Ilmu Penyakit Dalam FK-USU/RSUP H. Adam Malik/RSUD dr.
Pirngadi/Medan, Prof. dr. Harun Rasyid Lubis, Sp.PD-KGH, Prof. dr. Bachtiar Fanani
Lubis,Sp.PD-KHOM, Prof. dr. Habibah Hanum Nasution, Sp.PD-KPsi, Prof. dr. Sutomo
Kasiman, Sp.PD, Sp.JP(K), Prof. dr. Azhar Tanjung, Sp.PD-KP, KAI, Sp.MK(K), Prof. dr.
OK Moehad Sjah, Sp.PD-KR, Prof. dr. Lukman H. Zain, Sp.PD-KGEH, Prof. dr. M. Yusuf
Nasution, Sp.PD-KGH, Prof. dr. Azmi S Kar, Sp.PD-KHOM, Prof. dr. Gontar Alamsyah
Siregar, Sp.PD-KGEH, Prof. dr. Haris Hasan, Sp.PD, Sp.JP(K), (Alm) dr. Salli Roseffi
Nasution, Sp.PD-KGH, (Alm) dr. Zulhelmi Bustami, Sp.PD-KGH, dr. Rustam Effendi YS,
KGEH, (Alm) dr. Betthin Marpaung, KGEH,dr. Mabel Sihombing,
Sp.PD-KGEH,dr. Alwinsyah Abidin, Sp.PD-KP, dr. Abdurrahim Rasyid Lubis, Sp.PD-KGH, DR.
dr. Dharma Lindarto, Sp.PD-KEMD, dr. Yosia Ginting, Sp.PD-KPTI, dr. Refli Hasan,
Sp.PD, Sp.JP(K), dr. EN. Keliat, Sp.PD-KP, dr. Armon Rahimi, Sp.PD-KPTI, dr. Leonardo
Basa Dairi, KGEH, dr. Pirma Siburian, KGer, dr. Rustam Effendi YS,
Sp.PD-KGEH, dr. Zuhrial Zubir, Sp.PD-KAI, DR. dr. Blondina Marpaung, Sp.PD-KR, dr. Tambar
Kembaren, Sp.PD, dr. Mardianto, Sp.PD-KEMD, dr. Dairion Gatot, Sp.PD-KHOM, dr.
Ilhamd, Sp.PD, dr. Zainal Safri, Sp.PD, Sp.JP, dr. Santi Syafril, Sp.PD-KEMD, dr. Ariantho
S. Purba, Sp.PD, dr. Franciscus Ginting, Sp.PD, dr.Endang, Sp.PD, dr. Henny Lubis SpPD,
dr. Alwi T Nst SpPD, dr. Radar R Tarigan SpPD , dr. Syafrizal Nasution, Sp.PD, dr. Anita
Rosari Dalimunthe, Sp.PD, dr. Leni Sihotang, Sp.PD, dr. Taufik Sungkar, Sp.PD, dr. Dina
Aprillia Ariestine, Sp.PD, dr.Melati Silvani Nasution, Sp.PD, dr. Restuti Hidayani Saragih,
Sp.PD serta para guru lainnya yang tidak dapat penulis sebutkan satu persatu, yang dengan
kesabaran dan perhatian senantiasa membimbing penulis selama mengikuti pendidikan.
5. Para Staff Pengajar/ Pegawai Departemen Neurologi dan teman sejawat PPDS beserta
Paramedis Departemen Neurologi RSUP H. Adam Malik Medan.
6. Direktur RSUP H. Adam Malik, RSUD dr. Pirngadi yang telah memberikan begitu banyak
kemudahan dan izin dalam menggunakan fasilitas dan sarana Rumah Sakit kepada penulis
dalam menjalani penelitian dan pendidikan.
7. Rektor Universitas Sumatera Utara, Dekan FK USU, Ketua TKP-PPDS FK USU, dan Ketua
Program Studi Magister Kedokteran FK USU yang telah memberikan kesempatan kepada
penulis untuk mengikuti Program Pendidikan Dokter Spesialis Ilmu Penyakit Dalam dan
Magister Kedokteran Penyakit Dalam di Fakultas Kedokteran Universitas Sumatera Utara.
8. dr. Taufik Ashar, MKM selaku pembimbing statistik yang telah banyak meluangkan waktu
untuk membimbing dan berdiskusi dengan penulis dalam menyusun tesis ini.
9. Kepada Pimpinan Laboratorium RSUP H. Adam Malik Medan beserta staf yang telah
membantu dan memberikan kemudahan kepada penulis dalam hal pemeriksaan laboratorium
hingga penelitian ini dapat selesai.
10.Teman-teman seangkatan dan seperjuangan yang telah memberikan dorongan semangat, dr.
Feldi G Nst, dr. Riky M Sihombing, dr. Dodo A, dr. Novrin,dr. Koko I Tarigan,dr.Ali Imran
dr. Inva Y, dr. Rumbang S dan dr.Feri Merbawanto. Terimakasih untuk kebersamaan kita
dalam menjalani pendidikan selama ini.
11. Abang, kakak, dan adik-adik keluarga besar IKAAPDA dan peserta Program Pendidikan
Dokter Spesialis Ilmu Penyakit Dalam FK USU yang telah banyak membantu penulis
selama menjalani pendidikan ini.
12. Seluruh Perawat/Paramedis diberbagai tempat dimana penulis pernah bertugas selama
pendidikan.
13. Seluruh Pasien yang telah bersedia ikut dalam penelitian sehingga penulisan tesis ini dapat
terwujud.
14. Syarifuddin Abdullah, Lely Husna Nasution, Amd, Deny Mahyudi, SKom, Erjan, Sriwanti,
Tanti, Ita, Fitri, Julita Ramadayanti, Tika, Idriyanti, Ali dan seluruh pegawai administrasi
Departemen Ilmu Penyakit Dalam FK-USU, yang telah banyak membantu memfasilitasi
penulis dalam menyelesaikan pendidikan.
Rasa hormat dan terima kasih tidak terhingga penulis persembahkan kepada kedua
orangtua yang sangat penulissayangi dan cintai, AyahandaH.Abd. Halim Harahap dan
Ibunda(Almh) Hj. Nuraini Hrp, atas segala jerih payah, pengorbanan dan dengan kasih sayang
yang tulus telah melahirkan, membesarkan, mendidik, mendoakan tiada henti, memberikan
dukungan moril dan materil, serta mendorong penulis dalam berjuang menjalani hidup dan
mencapai cita-cita. Tidak akan pernah bisa penulis membalas jasa-jasa ayahanda dan ibunda,
semoga Allah SWT selalu memberikan kesehatan, kebahagian, rahmat dan karunia-Nya kepada
ayahanda dan ibunda.
Kepada Abangku Irsan Hamdani Hrp beserta istri, abangku A, Zuhri Hrp beserta istri,
kakakku Henni Herawati beserta suami, (Almh) Zuraida H Hrp beserta suami, Fauziah F Hrp
beserta suami, adikku (Alm) Hanafi Affan Hrp dan istriku Linda Rahmita Panjaitan,SH,Mkn,
anakku Sarah Azzura Desvithania Hrp, Ammara Azzleya Nauli Hrp, Amira Khalisya Nauli Hrp
yang telah membantu,mendoakan, memberi semangat, kritik, serta dorongan, ucapan terima
kasih yang tak terhingga saya ucapkan untuk segalanya.
Kepada semua pihak, baik perorangan maupun instansi yang tidak mungkin penulis
sebutkan satu persatu yang telah membantu dan berperan dalam menyelesaikan penelitian dan
Akhirnya, izinkanlah penulis memohon maaf yang sebesar-besarnya atas kesalahan dan
kekurangan yang pernah penulis lakukan selama menjalani pendidikan. Semoga tesis ini dapat
menjadi sumbangan yang berharga bagi perkembangan keilmuan dalam dunia kedokteran.
Semoga segala bantuan, dukungan, bimbingan dan petunjuk yang telah diberikan kiranya
mendapat balasan berlipat-ganda dari Allah SWT yang Maha Pengasih lagi Maha Penyayang.
Amin ya Rabbal Alamin.
Medan, Desember 2014
DAFTAR ISI
Halaman
Abstrak... i
Abstract... ii
Kata Pengantar... iii
Daftar Isi... vii
Daftar Tabel... ix
Daftar Gambar... x
Daftar Singkatan dan Lambang... xi
Daftar Lampiran... xiii
BAB I PENDAHULUAN ... 1
1.1 Latar Belakang... 1
1.2 Perumusan Masalah... 4
1.3 Hipotesa... 4
1.4 TujuanPenelitian... 5
1.5 Manfaat Penelitian... 2.3 Faktor Resiko Stroke Iskemik………... 2.4 Gambaran Klinis Stroke Iskemik……… 2.5 Diagnosis Stroke Iskemik……… 2.6 Hubungan MPV dan Stroke Iskemik………... 2.7 Hubungan CRP dan Stroke Iskemik……… 6 BAB III METODOLOGI PENELITIAN ... 19
3.1 Desain Penelitian... 19
3.2 Waktu dan Tempat Penelitian... 19
3.3 Subjek Penelitian…… ... 19
3.5 Besar Sampel………... 20
3.6 Cara Penelitian……... 20
3.6,1 Prosedur Pengambilan Data ... 3.6.2 Analisa Data ... 3.6.3 Defenisi Operasional……… 3.6.4Ethical Clearance dan Informed Consent... 3.6.5Kerangka Operasional... 20 20 21 21 22 BAB IV HASIL PENELITIAN ... 23
BAB V BAB VI PEMBAHASAN... KESIMPULAN DAN SARAN... 28 32
6.1 Kesimpulan... 32
6.2 Saran... 32
DAFTAR TABEL
Nomor Judul Halaman
2.1
4.1
4.2
4.3
4.4
4.5
4.6
Studi Prospektif MPV pada penyakit status protrombosis.………...
Karateristik Responden Penelitian...
Perbedaan Karakteristik Responden berdasarkan Mortalitas 14 Hari ………
Hubungan MPV dan CRP………...………...
Hubungan MPV dan CRP pada Pasien yang mengalami kematian…………
Hubungan MPV dan CRP pada kelompok Pasien yang bertahan hidup…….
Analisis Mutivariat Hubungan MPV dan CRP terhadap Mortalitas………...
15
23
24
25
26
27
DAFTAR GAMBAR
Nomor Judul Halaman
1.1 Kerangka Konseptual Penelitian... 5
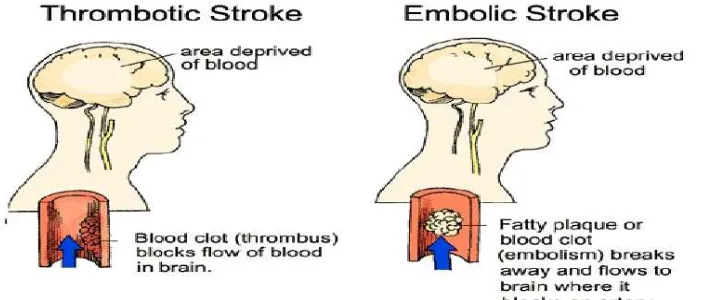
2.1 Stroke trombotik dan stroke embolik... 9
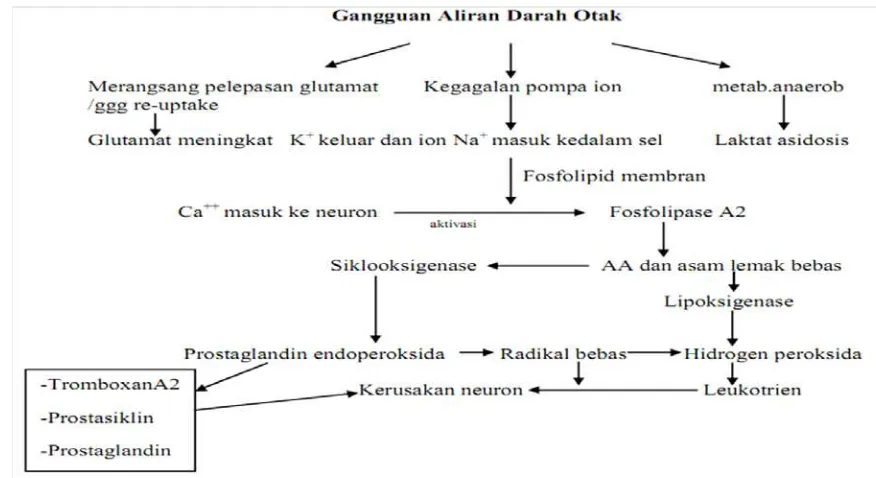
2.2 Patofisiologi Stroke Iskemik………... 12
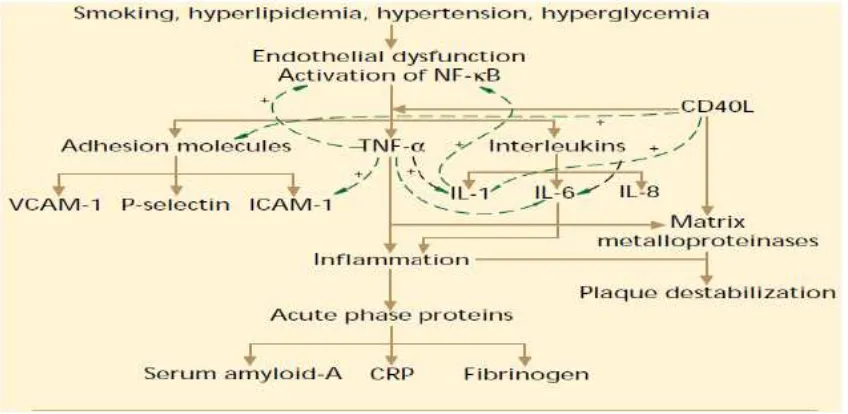
2.3 Mekanisme Peningkatan CRP………... 18
3.1 Kerangka Operasional Penelitian... 22
4.1 Perbedaan Rerata Kadar MPV antara pasien yang meninggal dalam waktu 14 hari dan pasien yang bertahan hidup ………... 25 4.2 Perbedaan Rerata Kadar CRP antara pasien yang meninggal dalam waktu 14 hari dan pasien yang bertahan hidup………... 25 4.3 Grafik Scatterplot hubungan MPV dan CRP pada seluruh pasien…………... 26
4.4 Grafik Scatterplot hubungan MPV dan CRP pada kelompok pasien yang meninggal……….
27
4.5 Grafik Scatterplot hubungan MPV dan CRP pada kelompok pasien yang hidup……….
DAFTAR SINGKATAN DAN LAMBANG Mean platelet volume
megakaryocyte platelet haemostatic axis Adenosine Diphosfat
WOrld Health Organization Survei Kesehatan Rumah Tangga Departemen Kesehatan Trancient Ischemic Attack High Density Lipoprotein Diabetes Mellitus
Computed Tonography Magnetic Resonance Imaging protrombin time
activated parsial thromboplastin time Ion Natium acute phase respons elements protein kinase C
Tumor Necrosis Factor-α Transforming Growth Factor Rumah Sakit Umum Pusat Fakultas Kedokteran Universitas Sumatera Utara Sistemic Lupus Erythematosus
Acquired Immuno Deficiensi Syndrom
DAFTAR LAMPIRAN
Nomor Judul Halaman
1 Persetujuan Komisi Etik Penelitian... 35
2 Lembar Informasi Subjek Penelitian... 36
3 Output Analisis………... 39
4 Lembar Penjelasan………... 55
5 Lembar Persetujuan Setelah Penjelasan ... 56
6 Lembar Data Peserta... 57
Abstrak
HUBUNGAN MEAN PLATELET VOLUME (MPV) DAN C- REAKTIF PROTEIN (CRP) DENGAN MORTALITAS 14 HARI PADA PASIEN STROKE ISKEMIK AKUT
Mhd Isa Ansari,Dairion Gatot S, Savita Handayani, Yuneldi Anwar
Divisi Hematologi Onkologi Medik Departemen Ilmu Penyakit Dalam Fakultas Kedokteran Universitas Sumatera Utara
RSUP.H. Adam Malik Medan
Latar Belakang: MPV dan hitung trombosit merupakan salah satu indeks hemostasis dan disfungsinya dapat menyebabkan thrombosis. Perubahan MPV berperan penting dalam hemostasis daripada hitung trombosit. Stroke merupakan proses yang dinamis, salah satu yang berperan dalam perjalanan stroke adalah proses inflamasi. Inflamasi merupakan salah satu faktor terpenting sebagai penyebab penyakit serebrovaskular. Penanda inflamasi seperti C-reaktif protein (CRP) sering dihubungkan dengan luaran (outcome) yang buruk pada penderita stroke..Tujuan penelitian ini untuk mengetahui hubungan MPV dan CRP dengan mortalitas 14 hari pada pasien stroke iskemik akut. Metode: Penelitian potong lintang dilakukan terhadap 79 pasien Stroke Iskemik akut di Ruang Rawat Inap Departemen Neurologi RSUP H.Adam Malik Medan selama Juni – Oktober 2014. Dilakukan pemeriksaan kadar haemoglobin, leukosit, trombosit, MPV dan CRP. Hasil: Dijumpai perbedaan rerata MPV yang signifikan antara pasien yang meninggal dalam waktu 14 hari dan pasien yang masih dapat bertahan hidup (p=0,042) dan perbedaan rerata CRP yang signifikan antara pasien yang meninggal dalam waktu 14 hari dan pasien yang masih dapat bertahan hidup (p=0,0001). Dari hasil analisis menggunakan uji regresi logistik berganda dengan menggunakan metode enter diperoleh hasil bahwa CRP dan MPV memiliki hubungan yang signifikan dengan mortalitas (p<0,05). Kesimpulan: Nilai MVP dan CRP pada pasien stroke iskemik akut mempunyai hubungan dengan tingkat mortalitas. Dimana nilai MVP dan CRP yang tinggi dapat meningkatkan angka mortalitas.Kombinasi kedua parameter tersebut untuk kedepannya bisa bermanfaat dalam menentukan prognosis pasien stroke iskemik akut.
Abstract
CORRELATION BETWEEN MEAN PLATELET VOLUME (MPV) AND C – REACTIVE PROTEIN (CRP) WITH MORTALITY 14 DAYS OF PATIENTS STROKE
ACUTE ISCHEMIC
Mhd Isa Ansari,Dairion Gatot S, Savita Handayani, Yuneldi Anwar
Division Hematological Oncologi Medic Department of Internal Medicine University Medical School in North Sumatra
RSUP.H. Adam Malik Medan
Background: MPV and platelet count is one of the indices of hemostasis and dysfunction can cause thrombosis. MPV changes play an important role in hemostasis than platelet count. Stroke is a dynamic process, one of which play a role in the course of a stroke is an inflammatory process. Inflammation is one of the most important factors as the cause of cerebrovascular disease. Inflammatory markers such as C-reactive protein (CRP) is often associated with poor outcomes in patients with stroke. Purpose of this study to determine the relationship MPV and CRP with 14 day mortality in patients with acute ischemic stroke. Methods: Cross sectional study was conducted on 79 patients with acute ischemic stroke in the inpatient neurology department H.Adam Malik Hospital field during June-October 2014. Examination haemoglobin levels, leukocytes, platelets, MPV and CRP. Found significant differences between the mean MPV between patients who died within 14 days and the patient can still survive (p=0,042) and significant differences between the mean CRP between patients who died within 14 days and the patient can still survive (p=0,0001). The result of the analysis using multiple logistic regression using the enter method obtained results that CRP and MPV has a signoficant association with mortality (p<0,05). Conclusion MVP value and CRP in patients with acute ischemic stroke have a relationship with mortality. MPV and high CRP may increase mortality. Combination of both parameters for the future could be useful in determining the prognosis of patients with acute ischemic stroke.
BAB I PENDAHULUAN 1.1 Latar Belakang
Trombosit merupakan sel darah terkecil dengan diameter 1-3 μm, berbentuk lempeng dan
tidak berinti. Trombosit dilepaskan oleh megakariosit matang yang dihasilkan di sumsum tulang
dan bersirkulasi dalam darah 7 - 10 hari. Trombosit dapat melekat pada pembuluh darah yang
rusak, dan berperan dalam hemostasis primer. Dalam proses hemostasis, trombosit melindungi
dari perdarahan dan mengkatalisis bekuan darah yang stabil melalui kaskade koagulasi.
Trombosit juga berfungsi melindungi dari infeksi melalui fagositosis antigen patogen.
Trombosit berperan dalam beberapa reaksi hemostasis, diaktivasi oleh luka pada
subendotelium atau agonis dalam sirkulasi, membentuk bekuan trombosit untuk mencegah
perdarahan lokal. Langkah trombosit pertama dan penting dalam menutup kerusakan pembuluh
darah adalah pembentukan ikatan reseptor glikoprotein trombosit Ibα dan faktor
vonWillebrand(vWF)A1.
(1,2)
Dalam proses aktivasinya, trombosit mengalami perubahan morfologi menjadi sel kecil,
melepaskan granul, perubahan jumlah glikoprotein, membran solubilisasi, dan mikropartikel
formasi. Sitoplasma trombosit kaya akan aktin dan miosin, berperan dalam perubahan morfologi
trombosit dan retraksi bekuan. Selain itu, trombosit aktif melepaskan granulanya, berfungsi
sebagai mediator migrasi dan proliferasi sel otot polos dan makrofag. Trombosit dapat berespon
terhadap perubahan aliran darah dan kerusakan matriks subendotelial untuk mempertahankan
integritas pembuluh darah. Trombosit bergerak menuju dinding pembuluh darah yang rusak,
melekat kemudian beragregasi membentuk bekuan yang membantu menutup kerusakan
pembuluh darah tersebut, kemudian melepaskan granul sitoplasmanya.
Di sisi lain, trombosit membentuk trombus di sisi plak aterosklerosis yang pecah, dan
inilah yang memicu terjadinya serangan jantung dan stroke. Imobilisasi trombosit pada daerah
cedera vaskular membutuhkan interaksi spesifik trombosit-dinding pembuluh darah (adhesi) dan
interaksi trombosit-trombosit (agregasi). Agregasi trombosit bergantung pada pelepasan granul
trombosit, reseptor pada membran trombosit, dan kadar fibrinogen dalam plasma. Hal ini
Mean platelet volume (MPV) yang menunjukkan ukuran trombosit merupakan parameter
fungsi trombosit diantaranya dalam menilai agregasi trombosit, pembentukan tromboxane A2
dan platelet factor 4 dan dalam sekresi tromboglobulin. MPV merupakan marker fungsi
trombosit dimana trombosit dengan ukuran yang lebih besar mengandung granul yang lebih
padat dan memproduksi tromboxane A2 yang lebih banyak. MPV dan hitung trombosit
merupakan salah satu indeks hemostasis dan disfungsinya dapat menyebabkan thrombosis.
Perubahan MPV memainkan peranan penting dalam hemostasis daripada hitung trombosit.
Volume trombosit di regulasi oleh berbagai faktor ekstrinsik dan intrinsik. Rata-rata masa hidup
trombosit dengan berat yang ringan juga lebih pendek daripada trombosit yang berat. Gangguan
megakaryocyte platelet haemostatic axis (MPHA) menghasilkan pembentukan trombosit yang
hiperfungsi yang berkontribusi pada perkembangan penyakit vaskular dan kejadian trombotik
akut seperti stroke iskemik atau infark miokard. Peningkatan MPV telah dihubungkan dengan
agregasi in vitro yang lebih besar terhadap ADP dan kolagen.
Level MPV yang tinggi merupakan salah satu faktor untuk infark miokard pada pasien
dengan penyakit jantung koroner dan untuk kematian atau kejadian vaskular rekuren setelah
infark miokard, serta juga sebagai faktor resiko untuk stroke. Peningkatan ukuran trombosit telah
dilaporkan pada pasien dengan faktor resiko vaskular diantaranya diabetes, hiperkolesterolemia,
perokok dan pada pasien dengan stenosis arteri renal. Level MPV yang lebih tinggi telah
ditunjukkan pada pasien dengan stroke iskemik akut daripada kontrol. Pada beberapa literatur
juga telah melaporkan pasien dengan MPV yang meningkat memiliki kondisi yang lebih berat
dan outcome yang lebih buruk. MPV telah diidentifikasi sebagai faktor prediktor independen
terhadap resiko stroke diantara individu dengan resiko tinggi dengan riwayat penyakit
serebrovaskular sebelumnya.
(2,3,4,5)
Menurut WHO, stroke didefinisikan sebagai suatu gangguan fungsional otak yang terjadi
secara mendadak dengan tanda dan gejala klinis baik fokal maupun global yang berlangsung
lebih dari 24 jam atau dapat menyebabkan kematian, disebabkan oleh gangguan peredaran darah
otak.
(2,3,4,5)
Stroke adalah istilah klinis untuk hilangnya perfusi di otak secara akut sesuai dengan
territorial vascular otak. Stroke dibagi dalam dua kelompok utama yaitu stroke iskemik dengan
persentase kurang lebih 87% dan sisanya 13% adalah stroke hemoragik.
(6)
Stroke merupakan salah satu sumber penyebab gangguan otak pada usia masa puncak
produktif dan menempati urutan kedua penyebab kematian sesudah penyakit jantung pada
sebagian besar negara di dunia. Di negara barat yang telah maju, stroke menempati urutan ketiga
sebagai penyebab kematian setelah penyakit jantung dan keganasan di Amerika. WHO
memperkirakan kejadian stroke selama tahun 2001 sebanyak 20 juta orang. Di Amerika Serikat,
prevalensi stroke sekitar 2,6% populasi dengan insidensi sebesar 700.000 orang setiap tahunnya
dimana sekitar 70% kasus merupakan serangan stroke pertama dan 88% merupakan stroke
iskemik.
Di Indonesia masih belum terdapat epidemiologi tentang insidensi dan prevalensi
penderita stroke secara nasional. Dari beberapa data penelitian yang minim pada populasi
masyarakat dilaporkan angka prevalensi penyakit stroke pada daerah urban sekitar 0,5% dan
angka insidensi penyakit stroke pada daerah rural sekitar 50/100.000 penduduk. Sedangkan data
dari Survei Kesehatan Rumah Tangga (SKRT) 1995 Depkes RI, menunjukkan bahwa penyakit
vaskular merupakan penyebab kematian pertama di Indonesia.
(3,5,6)
Berdasarkan gejala klinis, infark serebri dapat dibagi menjadi 3, yaitu infark
aterotrombotik (aterotromboli), infark kardioemboli, dan infark lakuner. Menurut Warlow, dari
penelitian pada populasi masyarakat, infark aterotrombotik merupakan penyebab stroke yang
paling sering terjadi, yaitu ditemukan pada 50% penderita aterotrombotik bervariasi antara
14-40%. Infark aterotrombotik terjadi akibat adanya proses aterotrombotik pada arteri ekstra dan
intrakranial.
(7)
Walaupun kebanyakan terjadi pada usia tua, sekitar 28% serangan stroke terjadi pada
usia dibawah 65 tahun, bahkan 5-10% kasus stroke infark dapat terjadi pada usia dibawah 65
tahun.Pada usia muda, hanya 40% kasus stroke merupakan suatu iskemik. Penelitian
epidemiologi di Taiwan, stroke iskemik pada usia muda yang disebabkan stenosis merupakan
penyebab kedua tersering setelah diseksi. Sedangkan Bevan ddk melaporkan bahwa 42% stroke
iskemik usia muda disebabkan oleh emboli kardiogenik dan aterosklerosis prematur.
(3,8)
Banyak faktor yang menyebabkan stroke iskemik, salah satunya adalah aterosklerosis,
dengan mekanisme thrombosis yang menyumbat arteri besar dan kecil dan juga melalui
mekanisme emboli.Trombosit memainkan peranan yang penting dalam pathogenesis komplikasi
aterosklerosis yang berkontribusi dalam pembentukan thrombus atau aposisi setelah ruptur
plak.
(8)
(2,8)
stroke adalah proses inflamasi. Inflamasi terjadi beberapa jam sesudah awitan iskemik dengan
karakteristik munculnya ekspresi adhesi molekul di endotel pembuluh darah dan adanya leukosit
di sirkulasi menuju parenkim otak. Pemberian anti-inflamasi pada hewan percobaan akan
mengurangi volume infark 30%. Inflamasi menyebabkan kerusakan sekunder sel neuron. Pada
proses inflamasi,leukosit menyebabkan vasokonstriksi dan agregasi. Inflamasi merupakan salah
satu faktor terpenting sebagai penyebab penyakit serebrovaskular. Penanda inflamasi seperti
C-reaktif protein (CRP) dan sitokin proinflamasi seperti interleukin-6 (IL-6) sering dihubungkan
dengan luaran (outcome) yang buruk pada penderita stroke. Penderita stroke akan didapatkan
peningkatan sitokin proinflamasi baik pada darah perifer maupun pada cairan serebrovaskular.
Kadar tertinggi akan didapatkan pada dua atau tiga hari setelah awitan stroke.
Penelitian oleh Christensen tentang Acute Stroke – a dynamic process, proses dinamik
melibatkan CRP dan leukosit, namun proses inflamasi sering bertumpang tindih dengan adanya
infeksi. Penelitian Anuk dkk, Winbeck dkk, mendapatkan korelasi negative antara CRP dengan
luas lesi stroke namun berkorelasi positif dengan luaran perawatan setelah 8-12 hari. Napoli dkk
mendapatkan bahwa CRP secara independen berkorelasi dengan luaran perawatan. Gregory dkk,
Jingtao dkk, Garcia dkk menunjukkan bahwa CRP berkorelasi positif terhadap luas lesi dan
derajat keparahan stroke.
(9,10)
Studi A.Arikanoglu dkk, yang menilai hubungan CRP dan MPV terhadap mortalitas
pasien stroke iskemik, didapatkan bahwa terdapat hubungan antara MPV dan CRP pada pasien
stroke iskemik, dimana CRP dan MPV ditemukan lebih tinggi secara signifikan pada pasien yang
meninggal dibandingkan pasien yang selamat.
(9,10,11)
(3)
1.2. Perumusan masalah
Apakah ada hubungan Mean Platelet Volume dan CRP dengan mortalitas 14 hari pada
pasien stroke iskemik akut.
1.3. Hipotesis
Ada hubungan Mean Platelet Volume dan CRP dengan mortalitas 14 hari pada pasien
1.4. Tujuan penelitian
• Untuk mengetahui hubungan Mean Platelet Volume dengan mortalitas 14 hari pasien
stroke iskemik akut.
• Untuk mengetahui hubungan CRP dengan mortalitas 14 hari pasien stroke iskemik akut. • Untuk mengetahui hubungan Mean Platelet Volume dan CRP dengan mortalitas 14 hari
pasien stroke iskemik akut.
1.5. Manfaat Penelitian
• Dengan dilakukannya penelitian hubungan Mean Platelet Volume dan CRP dengan
mortalitas 14 hari pasien stroke iskemik akut diharapkan dapat berguna bagi
perkembangan ilmu pengetahuan.
• Dengan mengetahui hubungan Mean Platelet Volume dan CRP dengan mortalitas 14 hari pasien stroke iskemik akut maka dapat digunakan dalam memperkirakan prognosis
pasien dengan stroke iskemik akut
• Dapat menjadi dasar untuk penelitian selanjutnya.
1.6. Kerangka Konseptual
Gambar 1.1 Kerangka Konseptual Penelitian
Stroke Iskemik Akut
Resiko Trombosis
Mean Platelet Volume(MPV)
C- Reactive Protein (CRP)
BAB II.
TINJAUAN PUSTAKA 2.1. Defenisi
Stroke iskemik didefinisikan sebagai sekumpulan tanda klinik yang berkembang oleh
sebab vaskular. Gejala ini berlangsung 24 jam atau lebih; pada umumnya terjadi akibat
berkurangnya aliran darah ke otak, yang menyebabkan cacat atau kematian. Stroke jenis ini
memiliki ciri khas onset defisit neurologis setempat yang tiba-tiba. Beberapa pasien mengalami
perkembangan gejala yang bertahap. Defisit neurologis yang lazim ditemukan meliputi
dysphasia, dysarthria, hemianopia, hemiparesis, ataxia, dan sensory loss. Gejala dan tandanya
biasanya satu sisi (unilateral).
2.2. Patofisiologi
(6)
Iskemia jaringan otak biasanya disebabkan oklusi mendadak arteri di otak (biasanya
arteri vertebrobasilar) bila ada ruptur plaque,kemudian akan mengaktivasi sistem pembekuan.
Interaksi ateroma dengan bekuan akan mengisi lumen arteri sehingga aliran darah mendadak
tertutup.
Aterosklerosis berhubungan dengan banyak faktor resiko, seperti hipertensi, obesitas,
merokok, diabetes mellitus, usia dan kadar kolesterol tinggi.
(8)
Stroke iskemik terjadi berdasarkan 3 mekanisme yaitu trombosis serebri, emboli serebri
dan pengurangan perfusi sistemik umum.
(2)
1. Stroke akibat trombosis serebri
(8,12,13,14)
Stroke yang disebabkan adanya penyumbatan lumen pembuluh darah otak karena
trombus yang makin menebal, sehingga aliran darah tidak lancar, dan menyebabkan iskemik.
Trombosis serebri adalah obstruksi aliran darah yang terjadi pada proses oklusi satu atau lebih
pembuluh darah lokal.
Trombosis diawali adanya kerusakan endotel, sehingga tampak jaringan kolagen di
bawahnya. Trombosis terjadi akibat interaksi antara trombosit dan dinding pembuluh darah,
adanya kerusakan endotel pembuluh darah.
(8,12,13)
Endotel normal bersifat antitrombosis karena adanya glikoprotein dan proteoglikan
melapisi sel endotel dan adanya prostasiklin (PGI
(8,12,13)
2) pada endotel bersifat vasodilator dan
pembuluh darah, merangsang agregasi trombosit dan merangsang trombosit mengeluarkan
zat-zat yang terdapat di dalam granula-granula di dalam trombosit dan zat-zat-zat-zat yang berasal dari
makrofag yang mengandung lemak. Akibat adanya reseptor pada trombosit menyebabkan
perlekatan trombosit dengan jaringan kolagen pembuluh darah.
Otak yang hanya merupakan 2% dari berat badan total, menerima perdarahan 15% dari
cardiac output dan memerlukan 20% oksigen yang diperlukan tubuh manusia, sebagai energi
yang diperlukan untuk menjalankan kegiatan neuronal. Energi yang diperlukan berasal dari
metabolisme glukosa, disimpan di otak dalam bentuk glukosa atau glikogen untuk persediaan
pemakaian selama 1 menit, dan memerlukan oksigen untuk metabolisme tersebut, lebih dari 30
detik gambaran EEG akan mendatar, dalam 2 menit aktivitas jaringan otak berhenti, dalam 5
menit maka kerusakan jaringan otak dimulai, dan lebih dari 9 menit akan meninggal.
(8,12,13,14,15)
Bila aliran darah jaringan otak berhenti, oksigen dan glukosa yang diperlukan untuk
pembentukan ATP menurun, terjadi penurunan Na-KATPase, sehingga membran potensial
menurun. K
(13)
+
berpindah ke ruang CES sementara ion Na dan Ca berkumpul di dalam sel. Hal ini
menyebabkan permukaan sel menjadi lebih negatif sehingga terjadi membran depolarisasi. Saat
awal depolarisasi membran sel masih reversibel, tetapi bila menetap terjadi perubahan struktural
ruang menyebabkan kematian jairngan otak. Keadaan ini terjadi segera apabila perfusi menurun
di bawah ambang batas kematian jaringan, yaitu bila aliran darah berkurang hingga di bawah
0,10 ml/100 gr .menit.
Akibat kekurangan oksigen terjadi asidosis yang menyebabkan gangguan fungsi
enzim-enzim, karena tingginya ion H. Selanjutnya asidosis menimbulkan edema serebral yang ditandai
pembengkakan sel, terutama jaringan glia, dan berakibat terhadap mikrosirkulasi. Oleh karena
itu terjadi peningkatan resistensi vaskular dan kemudian penurunan dari tekanan perfusi
sehingga terjadi perluasan daerah iskemik.
(12,13,14)
2. Emboli serebri
(12,13,15)
Selain oklusi trombotik pada tempat aterosklerosis arteri serebral, infark iskemik dapat
diakibatkan oleh emboli yang timbul dari lesi atheromatus yang terletak pada pembuluh darah
yang lebih distal. Gumpalan-gumpalan kecil dapat terlepas dari trombus yang lebih besar dan
dibawa ke tempat-tempat lain dalam aliran darah. Bila embolus mencapai arteri yang terlalu
mengakibatkan infark jaringan otak distal karena kurangnya nutrisi dan oksigen. Emboli
merupakan 32% dari penyebab stroke.
Stroke emboli dapat diakibatkan dari embolisasi dari arteri di sirkulasi pusat dari berbagai
sumber. Selain gumpalan darah, agregasi trombosit, fibrin, dan potongan-potongan plak
atheromatous, bahan-bahan emboli yang diketahui masuk ke sirkulasi pusat termasuk lemak,
udara, tumor atau metastasis, bakteri, dan benda asing. Tempat yang paling sering terserang
embolus serebri adalah arteri serebri media, terutama bagian atas.
(12,13,14)
Emboli akan lisis, pecah atau tetap utuh dan menyumbat pembuluh darah sebelah distal,
tergantung pada ukuran, komposisi, konsistensi, dan umur plak tersebut, dan juga tergantung
pada pola dan kecepatan aliran darah. Sumbatan pada pembuluh darah tersebut (terutama
pembuluh darah di otak) akan menyebabkan matinya jaringan otak, dimana kelainan ini
tergantung pada adanya pembuluh darah yang adekuat.
(8,12,15)
3. Hipoperfusi sistemik
(8,12,15)
Pengurangan perfusi sistemik dapat mengakibatkan kondisi iskemik karena
kegagalan pompa jantung atau proses perdarahan atau hipovolemik. Berkurangnya
aliran darah ke seluruh bagian tubuh karena adanya gangguan denyut jantung. (12)
2.3. Faktor resiko stroke iskemik
Stroke dapat dicegah dengan memanipulasi faktor-faktor resikonya. Faktor resiko stroke
ada yang tidak dapat diubah, tetapi ada yang dapat dimodifikasi dengan perubahan gaya hidup
atau secara medik. Menurut Sacco 1997, Goldstein 2001, faktor-faktor resiko pada stroke
adalah :
1. Hipertensi
(2,12,14)
Hipertensi merupakan faktor resiko mayor yang dapat diobati. Insidensi stroke bertambah
dengan meningkatnya tekanan darah dan berkurang bila tekanan darah dapat dipertahankan di
bawah 140/90 mmHg, baik pada stroke iskemik, perdarahan intrakranial maupun perdarahan
subarachnoid.
2. Penyakit jantung
Meliputi penyakit jantung koroner, kongestif, hipertrofi ventrikel kiri, aritmia jantung dan
atrium fibrilasi merupakan faktor resiko stroke.
3. Diabetes mellitus
Diabetes mellitus adalah faktor resiko stroke iskemik. Resiko pada wanita lebih besar
daripada pria. Bila disertai hipertensi, resiko akan menjadi lebih besar.
4. Viskositas darah
Meningkatnya viskositas darah baik karena meningkatnya hematokrit maupun fibrinogen
akan meningkatkan resiko stroke.
5. Pernah stroke sebelumnya atau TIA (Trancient Ischemic Attack)
50% stroke terjadi pada penderita yang sebelumnya pernah stroke atau TIA. Beberapa
laporan menyatakan bahwa 1/3 penderita TIA kemungkinan akan mengalami TIA ulang, 1/3
tanpa gejala lanjutan dan 1/3 akan mengalami stroke.
6. Peningkatan kadar lemak darah
Ada hubungan positif antara meningkatnya kadar lipid plasma dan lipoprotein dengan
aterosklerosis serebrovaskular; ada hubungan positif antara kadar kolesterol total dan
trigliserida dengan resiko stroke; dan ada hubungan negatif antara menigkatnya HDL dengan
7. Merokok
Resiko stroke meningkat sebanding dengan banyaknya jumlah rokok yang dihisap per
hari.
8. Obesitas
Sering berhubungan dengan hipertensi dan gangguan toleransi glukosa. Obesitas tanpa
hipertensi dan DM bukan merupakan faktor resiko stroke yang bermakna.
9. Kurangnya aktivitas fisik/olahraga
Aktivitas fisik yang kurang memudahkan terjadinya penimbunan lemak. Timbunan lemak
yang berlebihan akan menyebabkan resistensi insulin sehingga akan menjadi diabetes dan
disfungsi endotel.
10.Usia tua
Usia berpengaruh pada elastisitas pembuluh darah. Makin tua usia, pembuluh darah
makin tidak elastis. Apabila pembuluh darah kehilangan elastisitasnya, akan lebih mudah
mengalami aterosklerosis.
11.Jenis kelamin (pria > wanita)
12.Ras (kulit hitam > kulit putih)
2.4. Gambaran klinis stroke iskemik
Stroke iskemik merupakan penyakit progresif dengan berbagai macam tampilan klinis,
dari yang ringan hingga yang berat. Gambaran klinis stroke iskemik dapat berupa kelemahan
anggota tubuh (jarang pada kedua sisi), hiperrefleksia anggota tubuh, kelemahan otot-otot
wajah, dysarthria,dysfagia, peningkatan reflex muntah, diplopia, nystagmus, kelemahan otot
mata, dan penurunan kesadaran.
2.5. Diagnosis stroke iskemik
(12,14,16)
Untuk mendiagnosis kasus stroke, idealnya dengan observasi klinis sindrom/kumpulan
gejala dan perjalanan penyakit, serta karakteristik patofisiologi dan mekanisme penyakit yang
dikonfirmasi dengan data-data patologis, laboratoris, elektrofisiologi, genetik, atau radiologis.
2.5.1. Pemeriksaan radiologis
• Head CT-Scan: Pada kasus stroke, Head CT-Scan dapat menentukan dan memisahkan
antara jaringan otak yang infark dan daerah penumbra. Selain itu,bagus juga menilai
kalsifikasi jaringan. Berdasarkan beberapa studi terakhir, CT-Scan dapat mendeteksi
lebih dari 90% kasus stroke iskemik, dan menjadi baku emas dalam diagnosis stroke.
• Magnetic Resonance Imaging(MRI): Lebih sensitif bila dibandingkan Head CT-Scan.
MRI juga dapat digunakan pada kompresi spinal. Kelemahan alat ini adalah tidak dapat
mendeteksi adanya emboli paru, udara bebas dalam peritoneum dan fraktur. Kelemahan
lainnya adalah prosedur pemeriksaan lebih rumit dan lama, pemeriksaan sangat mahal
serta tidak dapat dipakai pasien yang memakai alat pacemaker jantung dan alat bantu
pendengaran.
(12,14,16)
2.5.2. Pemeriksaan laboratorium
(12,14,16)
Pemeriksaan laboratorium pada stroke akut meliputi; hematologi lengkap, kadar gula
darah, elektrolit, ureum, kreatinin, profil lipid, enzim jantung, analisis gas darah,
protrombin time (PT) dan activated parsial thromboplastin time (aPTT), kadar fibrinogen
serta D-dimer. Polisitemia vera dan trombositemia esensial merupakan kelainan darah
yang dapat menyebabkan stroke. Polisitemia, nilai hematokrit yang tinggi menyebabkan
hiperviskositas dan mempengaruhi darah otak. Trombositemia meningkatkan
kemungkinan terjadinya agregasi dan terbentuknya trombus. Kadar glukosa darah untuk
mendeteksi adanya hipoglikemia dan hiperglikemia dimana dapat dijumpai gejala
neurologis. Pemeriksaan elektrolit bertujuan mendeteksi gangguan natrium, kalium,
kalsium, fosfat dan magnesium yang semuanya dapat menyebabkan depresi susunan saraf
pusat. Analisis gas darah perlu dilakukan untuk mendeteksi penyebab metabolik, hipoksia
dan hiperkapnia. Profil lipid dan enzim jantung untuk menilai faktor resiko stroke. PT
dan aPTT untuk menilai aktivitas koagulasi serta monitoring terapi. Sedangkan D-dimer
Gambar 2.2 Patofisiologi stroke iskemik
2.6. Hubungan Mean Platelet Volume (MPV) dan Stroke Iskemik
(14)
Trombosit merupakan sel darah terkecil dengan diameter 1-3 μm, berbentuk lempeng dan
tidak berinti.Trombosit dilepaskan oleh megakariosit matang yang dihasilkan di sumsum tulang
dan bersirkulasi dalam darah 7 - 10 hari.Trombosit dapat melekat pada pembuluh darah yang
rusak, dan berperan dalam hemostasis primer. Dalam proses hemostasis, trombosit melindungi
dari perdarahan dan mengkatalisis bekuan darah yang stabil melalui kaskade koagulasi.
Trombosit juga berfungsi melindungi dari infeksi melalui fagositosis antigen patogen. Trombosit
bersifat heterogen dalam hal ukuran, densitas dan kemampuan hemostasis. Ukuran trombosit
(MPV) merupakan marker dari fungsi trombosit dimana trombosit yang lebih besar secara
potensial lebih reaktif karena memiliki granul yang lebih padat, respon agregasi terhadap ADP dan kolagen yang lebih besar dan dapat melepaskan serotonin, β-tromboglobulin (β-TG) dan tromboxane A2 (TXA2) yang lebih banyak per unit volume, serta dihubungkan dengan penuruna
masa perdarahan (Bleeding time).
Peningkatan MPV merupakan gambaran karakteristik pada stroke iskemik, hal ini dapat
muncul sebelum kejadian serebrovaskular akut dan dapat bertahan selama periode yang panjang
(3-6 bulan). MPV yang tinggi di hubungkan dengan volume kerusakan serebral yang luas dan
resiko outcome yang buruk selama periode awal post-stroke. Pada studi cross-sectional
multisenter dengan 776 pasien stroke iskemik atau transient ischemic attack, pasien dengan
baseline quintile MPV yang paling tinggi (11,3-15,3 fl) menderita stroke yang lebih berat 1
minggu setelah masuk rumah sakit dengan modified Rankin Scale Score (mRS) 3-6 (meninggal
atau dependence).
Studi A.Arikanoglu dkk yang meneliti hubungan MPV dan CRP pada 63 pasien stroke
iskemik, pasien dibagi menjadi 2 grup yaitu pasien yang meninggal dalam 10 hari pertama dan
yang bertahan. Didapatkan bahwa MPV pasien stroke lebih tinggi dibandingkan kontrol
(8,6±1,95 fl vs 7,93±0,82;p=0,027). MPV dan CRP pasien yang meninggal signifikan lebih
tinggi daripada yang bertahan (9.24±1,98 fl dan 10.8±7 mg/dl vs 8.09±1,75 fl dan 3.2±3.5
mg/dl;p<0,05). Didapati pula korelasi yang positif antara MPV dan CRP pada pasien stroke
iskemik.
(2,17,20)
Studi Greisennegger dkk yang menilai apakah MPV berhubungan dengan keparahan dan
outcome pada pasien dengan kejadian serebrovaskular iskemik akut pada populasi kulit putih.
Studi ini menilai hubungan MPV dan keparahan stroke berdasarkan modified Rankin Scale
(mRS) dan pengaruh MPV terhadap keparahan stroke setelah menyingkirkan faktor perancu
lainnya. Didapatkan bahwa pasien dengan MPV yang paling tinggi signifikan memiliki resiko
yang lebih tinggi untuk mendapat stroke berat yang didefinisikan mRS score 3-6
(OR=2.6;p<0.001).
(3)
PROGRESS studi yang melaporkan substudi yang menilai hubungan MPV dengan resiko
stroke dan major coronary event diantara 3134 partisipan. Didapati bahwa kejadian stroke 402
dan major coronary event 160. MPV berkorelasi positif dengan resiko stroke dengan peningkatan
resiko relatif 11% per femtoliter peningkatan MPV.
(4)
Beberapa faktor resiko kardiovaskular dan kombinasinya dengan morfologi dan
trombogenesis telah diteliti diantaranya :
(18)
A. Merokok
(2,12,14)
Merokok dan paparan terhadap nikotin dapat berpengaruh terhadap fungsi trombosit
namun terdapat faktor perancu antara lain usia, jenis kelamin, durasi merokok dan
B. Hipertensi
Perjalanan hipertensi ditandai dengan aktivasi trombosit terutama akibat efek simpatis
dan sistem renin angiotensin, shear stress, peningkatan produksi ROS, gangguan
regulasi kalsium, disfungsi endotel dan penurunan bioavaibilitas NO.
C. Diabetes
Gangguan endotel dan fungsi trombosit ditambah dengan efek injuri hiperlipidemia
terhadap dinding sel pembuluh darah memicu vaskulopati dan trombosis. Beberapa
faktor yang berperan terhadap aktivasi trombosit dan pelepasan agen proinflamasi dan
protrombotik pada diabetes antara lain inflamasi sistemik, stres oksidatif, gangguan
metabolisme kalsium, penurunan bioavaibilitas NO dan peningkatan fosforilasi protein
seluler. Trombosit pasien diabetes hiperaktif, hiposensitif terhadap efek antiagregasi
prostasiklin dan NO dan memproduksi lebih banyak tromboxane A2 sehingga
menghambat efek antiplatelet aspirin dan clopidogrel.
D. Dislipidemia dan Obesitas
Hiperkolesterolemia merupakan faktor resiko vaskular yang berinterksi dengan agen
inflamasi dan protrombotik dan menghasilkan aterogenesis. Dislipidemia memicu
pelepasan ligand CD40, IL-1β, platelet factor 4 dan kemokin lainnya dari trombosit.
Over produksi sitokin trombosit ini akan memobilisasi progenitor trombosit dari
Tabel 1. Prospective studies on MPV in prothrombotic disease state
Ref
(2)
P T Endpoint Main Results Antiplatelet Effects
[100] 1,716 post-MI quartile of MPV were twice more likely to develop MI or die compared to P at the lowest quartile. (P=0.019). Cut-off value 8.6 fl was used. The failure was more frequent in P with MPV >8.6 fl (31.8% vs. 16%; P=0.048). (> 10.3 fl). MPV> 10.3 fl predicted “no-reflow” (adjusted OR 4.7,
95%CI 2.3-9.9; P<0.0001) and 6-m mortality (OR 3.2, 95%CI 1.1.-9.3; P=0.0084).
Abciximab ↓ mortality in
<1 h Impaired reperfusion (based on TIMI scale)
and 1-m mortality
MPV was ↑ in P with TIMI 0-1 compared to TIMI 2-3 (median MPV 9 fl vs. 8.5 fl; P<0.0001). MPV predicted successful reperfusion (OR 0.63, 95%CI 0.51-0.78; P<0.0001).
MPV>8.95 fl predicted mortality in those who were not on abciximab compared to those who were (HR 3.67)
Stroke during a mean follow-up of 3.9 y
1fl increment of MPV was associated with a 15% [126] 25,923 subjects
aged 25-94 y
<12 h VTE during 1994- 2007
There were 186 (42%) unprovoked events (DVT and PE). Those with MPV >
unprovoked VTE compared to those with MPV<8.5 fl (HR 1.5, 95%CI 1.0-2.3; P=0.04).
9.5 fl had a
1.5-1-m mortality MPV was in non-survivors compared to survivors (P<0.01). Kaplan-Meier curves revealed differences in 7- (18% vs. 4%; P<0.01) and 30-day mortality rates (18% vs. 7%, P<0.05) between P with MPV>10.9 fl and < 10.9 fl. MPV predicted 7- (HR 2.0, 95%CI 1.3-3.0; P<0.001)and 30-day mortality (HR 1.7, 95%CI 1.2-2.5; P<0.01).
Aspirin intake did not differ
between survivors and nonsurvivors
and P with ↑ and ↓ MPV.
2.7. Hubungan C-Reaktif Protein (CRP) dan Stroke Iskemik
Gambaran utama dari inflamasi dan kerusakan jaringan adalah peningkatan kadar protein
fase akut misalnya C-reaktif protein (CRP), serum amiloid-A, D-dimer dan fibrinogen. CRP
adalah salah satu protein fase akut yang ditemukan dalam darah, kadarnya akan meningkat
yang terdapat pada permukaan sel yang telah mengalami kematian, yang akan mengikat system
komplemen melalui c1q. CRP merupakan anggota dari protein pentraxin dengan berat molekul
25106 Da. Istilah CRP pertama kali dilaporkan oleh Tiller dan Francis pada tahun 1930,
disebabkan senyawa ini dapat bereaksi dengan polisakarida C somatik dari Streptococcus
pneumonia. Kadarnya akan meningkat 100x dalam 24-48 jam setelah terjadi luka jaringan. CRP
secara normal ada dalam serum manusia dalam jumlah kecil dengan kadar< 1 mg/L dan akan
meningkat dalam waktu 24-48 jam setelah sel dirangsang oleh senyawa inflamasi. Sitokin dari
IL-6 merupakan stimulator utama produksi dan sekresi CRP oleh sel hati. Pada kultur sel
hepatosit, ditemukan bahwa 6 adalah penginduksi utama untuk transkripsi m-RNA, CRP,
IL-1 sendiri tidak aktif tetapi sinergis dengan IL-6. Promotor gen CRP terdiri dari 2 acute phase
respons elements (APRE). APRE 2 mengandung NF IL-6 binding site yang merupakan faktor
transkripsi yang diinduksi oleh IL-6 dan diaktivasi oleh protein kinase C (PKC) dependent
phosphorylation.Sitokin lain seperti IL-1, TNF-α dan Transforming Growth Factor (TGF-β) juga
berperan dalam sintesis CRP.
Penelitian laboratorium maupun klinis menunjukkan bahwa aterosklerosis bukan sekedar
penyakit dengan deposisi lemak, namun terutama juga merupakan suatu proses inflamasi dari
mulai awal terjadi aterogenesis sampai timbul gejala klinis yang disertai dengan rupturnya plak
dan thrombosis. Monosit, makrofag dan limfosit T terdapat dalam plak aterosklerosis di dinding
arteri. Pada daerah bahu plak yaitu daerah yang paling rentan terhadap rupture plak banyak
terdapat sel inflamasi seperti monosit dan makrofag. Sitokin IL-6, TNFα yang menstimulasi
produksi protein fase akut oleh hati seperti CRP meningkatkan kejadian vascular. CRP
merupakan penanda dini dari mediator inflamasi lain seperti IL-6 dan TNFα pada proses
inflamasi yang terjadi pada aterosklerosis.
(10,21,22,23)
Peningkatan CRP adalah non spesifik tetapi merupakan penanda respon fase akut yang
sensitive terhadap senyawa infeksius, stimulus imunologik, kerusakan jaringan dan inflamasi
akut lainnya. Peningkatan kadar CRP juga terjadi pada inflamasi kronik, yang meliputi penyakit
autoimun dan malignansi. Inflamasi kronik merupakan komponen yang penting dalam
perkembangan dan progresi aterosklerosis. Pada reaksi inflamasi, kadar CRP parallel dengan
respon inflamasi yang akan terus meningkat sampai tiga bulan atau lebih pada penderita yang
perjalanan klinisnya buruk dan kembali turun pada kadar yang tidak terdeteksi setaelah inflamasi
mereda selama 6 bulan. Kadar CRP yang diperiksa dari dalam darah donor yang sehat
didapatkan median 0,8 mg/L. kadar normal akan berbeda pada setiap laboratorium, secara umum
dikatakan normal kadarnya bila didaptkan antara 0-0,1 mg/dl atau kurang dari 10 mg/L. Pada
keadaan aktif dapat meningkat sampai lebih dari 500 mg/L, nilai tersebut akan keluar setelah 24
jam pemeriksaan. Jika terjadi proses inflamasi akut kadarnya akan mulai meningkat 6 jam
berikutnya dan mencapai puncaknya dalam 48 jam, CRP memiliki waktu paruh ± 12-19 jam,
selama inflamasi terjadi kadarnya akan terus konstan sampai proses tersebut berhenti.
Konsentrasi CRP di CSF terus meningkat setelah hari ke tiga. Peningkatan CRP memiliki
korelasi dengan skor klinis pada hari ke 21, kadar CRP pada hari pertama tidak dapat
memberikan prognostik. Titer CRP maksimal pada penderita defisit neurologi yang berat,
sedangkan pada penderita dengan good neurological recovery titer CRP rendah. Peningkatan
signifikan titer CRP di CSF pada hari ketiga tampaknya merupakan kriteria prognostik buruk
pada pembentukan inflamasi inflamasi otak. Penelitian Winbeck dkk yang melakukan serial CRP
pada awitan stroke kurang dari 12 jam, 24 Jam dan kurang dari 48 jam menunjukkan adanya
hubungan yang kuat antara kada pemeriksaan pada 12-24 jam dengan outcome yang buruk pada
iskemik akut.
(21,24,25)
Beberapa studi mencoba menghubungkan kadar CRP pada fase akut stroke dengan
perburukan stroke dan outcome pada bulan ke tiga dan dalam 1 tahun pertama serta
memprediksi serangan stroke berulang dan resiko kematian dalam tahun pertama didapatkan
nilai < 5 mg/L untuk nilai normal, 5-33 mg/L untuk resiko sedang dan > 33 mg/L untuk resiko
sangat tinggi.
(23)
Konsentrasi normal pada manusia normal adalah sekitar dibawah 10 mg dan kadarnya
akan sedikit meningkat pada usia lanjut. Kadar cukup tinggi ditemukan pada wanita hamil
trimester terakhir, inflamasi sedang dan infeksi virus sekitar 10-40 mg/L dan kadarnya akan
meningkat menjadi 40-200 mg/L bila didapatkan pada proses inflamasi aktif dan infeksi bakteri,
sedangkan pada infeksi bakteri yang parah serta luka bakar akan didapatkan peningkatan sampai
> 200 mg/L.
(25,26,27)
Gambar2.3. Mekanisme peningkatan CRP
Studi Di Napoli dkk yang menilai hubungan CRP pada saat masuk rumah sakit dan pada
waktu keluar rumah sakit dengan outcome 1 tahun terhadap 193 pasien , didapatkan dengan
cut-off CRP 1,5 mg/dl pada saat keluar dari rumah sakit memberikan sensitivitas dan spesifitas yang
optimal terhadap terhadap outcome yang buruk. CRP pada saat masuk dan pulang merupakan
prediktor terhadap kejdian vaskular baru atau kematian dalam 1 tahun.CRP pada saat keluar dari
rumah sakit merupakan predictor independen paling kuat terhadap outcome yang buruk setelah 1
tahun.
(27)
Studi Shantikumar dkk yang menilai hubungan CRP, komplemen C3 terhadap mortalitas
jangka panjang pada pasien stroke iskemik. 394 subjek penelitian dengan stroke iskemik akut
yang selamat setelah > 30 hari dinilai CRP dan C3 dengan median follow up 7,4 tahun.
Didapatkan CRP pasien yang meninggal signifikan lebih tinggi dibandingkan dengan yang
selamat (10,8 mg/dl vs 3,8 mg/dl). Hal ini mendukung terdapatnya hubungan antara CRP dan
post stroke mortalitas, menunjukkan terdapatnya aktivasi platelet dan disfungsi sel endothelial
yang diinduksi oleh inflamasi.
(21)
BAB III.
Metodologi Penelitian 3.1. Desain Penelitian
Penelitian dilakukan dengan observasional analitik dengan cara cross sectional (potong
lintang). Pengambilan sampel dengan cara consecutive sampling, dimana jumlah sampel dibatasi
minimal sesuai perkiraan jumlah sampel atau sampai batas waktu pengumpulan sampel yang
ditetapkan. Pengukuran variable dilakukan hanya satu kali.
3.2. Waktu dan Tempat Penelitian
Penelitian dilakukan mulai bulan Juni s/d 0ktober 2014 di ruang rawat inap Departemen
Neurologi RSUP H.Adam Malik Medan, dengan persetujuan Komisi Etik Penelitian FK-USU.
Medan
3.3. Subjek Penelitian
Pasien stroke iskemik akut yang dirawat di ruang rawat inap Departemen Neurologi
RSUP H.Adam malik Medan.
3.4. Kriteria Inklusi dan Eksklusi
Kriteria inklusi :
a. Pasien stroke iskemik akut ≤ 72 jam
b. Usia pasien lebih dari 30 tahun
c. Pasien menyetujui untuk ikut penelitian setelah diberikan penjelasan
Kriteria eksklusi :
a. Pasien stroke iskemik tidak dikonfirmasi CT-scan, stroke iskemik bukan
serangan pertama baik dari anamnesis ataupun data penunjang yang
menunjukkan silent infark pada CT-scan dan stroke perdarahan.
b. Pasien tidak sedang dalam pengobatan trombolitik atau terapi antikoagulan
sebelum kejadian stroke
d. Pasien yang menjalani pembedahan
e. Pasien yang mendapat serangan infark miokard dalam 3 minggu
f. Pasien demam/dijumpai tanda infeksi dalam 5 hari sebelum kejadian stroke
iskemik akut
g. Pasien mengalami gangguan system imunitas tubuh seperti SLE, AIDS dan
penggunaan obat antiinflamasi
3.5. Besar Sampel
Rumus yang digunakan : r-korelasi
Rumus : n = (Zα + Zβ)2
0,5ln
+ 3
1-r 1+r
n = jumlah sampel
Zα = nilai baku normal dari tabel Z yang besarnya
tergantung pada nilai α yang ditentukan. Untuk α = 0,05 Zα = 1,96 Zβ = nilai baku normal dari tabel Z yang besarnya
tergantung pada nilai β yang ditentukan . untuk β = 0,01 Zβ = 0,842 r = korelasi = 0,31
Maka jumlah Sampel : 79
3.6. Cara Penelitian
3.6.1. Prosedur pengambilan data
• Pasien stroke iskemik akut yang di ruang rawat Departemen Neurologi RSUP H.Adam Malik Medan.
• Dilakukan pemeriksaan CT-scan kepala pada pasien stroke.
• Pasien yang memenuhi criteria inklusi dan eksklusi diambil sebagai subjek penelitian. • Pasien dilakukan pemeriksaan darah rutin (Hb, leukosit, trombosit, MPV) dan
3.6.2. Analisa data
Analisa data dilakukan dengan perhitungan statistic. Untuk melihat perbandingan nilai
Hb, leukosit, trombosit, MPV dan CRP pada grup survivor dan non survivor digunakan
uji T independen jika data yang diamati berdistribusi normal. Sebaliknya jika data tidak
berdistribusi normal digunakan uji Mann-Whitney. Dikatakan bermakna apabila p < 0,05.
III.6.3. Definisi Operasional
• CT-scan otak merupakan proses pemeriksaan dengan menggunakan sinar-X untuk
mengambil gambar otak.
• Stroke iskemik adalah sekumpulan tanda klinik yang berkembang oleh sebab vaskular, berlangsung 24 jam atau lebih; pada umumnya terjadi akibat berkurangnya aliran darah
ke otak, yang menyebabkan cacat atau kematian.Pada gambaran CT-Scan kepala, warna
lebih gelap dibandingkan dengan otak normal.
• Fase akut stroke iskemik adalah waktu antara awitan awal mula serangan stroke yang
berlangsung sampai 1 minggu selama perawatan di rumah sakit.
• Mean platelet volume (MPV) merupakan penilaian menggunakan mesin terhadap ukuran
rata-rata trombosit yang ditemukan di darah sebagai bagian pemeriksaan hitung darah
lengkap.
• C-reaktif protein adalah suatu protein yang dihasilkan oleh hati, terutama saat terjadi
infeksi atau inflamasi didalam tubuh.
3.6.4. Ethical Clearance dan Informed Consent
• Ethical clearance diperoleh dari Komite Penelitian Bidang Kesehatan Fakultas
Kedokteran Universitas Sumatera Utara yang ditanda tangani oleh Prof. Dr. Sutomo
Kasiman, SpPD, SpJP(K) pada tanggal 18Juli 2014 dengan nomor surat
621/KOMET/FK USU/2014.
• Informed consent diminta secara tertulis dari subjek penelitian yang bersedia untuk ikut dalam penelitian setelah mendapatkan penjelasan mengenai maksud dan tujuan penelitian
3.6.5. Kerangka Operasional
Gambar 3.1 Kerangka Operasional Penelitian.
Pasien Stroke Iskemik Akut
Pemeriksaan Darah Rutin : Hb, Leukosit, Trombosit, MPV.
Pemeriksaan Hs-CRP dilakukan dalam 24 jam pertama
Follow Up selama 14 hari
Kriteria Inklusi:
- Pasien stroke iskemik akut ≤ 72 jam
- Usia pasien lebih dari 30 tahun
- Pasien menyetujui untuk ikut
penelitian
Kriteria Eksklusi:
-Tidak CT Scan dan bukan serangan pertama
-Tidak sedang dalam pengobatan trombolitik
-Gagal Ginjal dan Hati
-Menjalani Pembedahan
-Mendapat serangan MI dalam 3 minggu
-Demam dan dijumpai tanda infeksi 5 hr sblm kejadian stroke
-Gangguan imunitas tubuh
Survivor (Hidup)
BAB 4
HASIL PENELITIAN
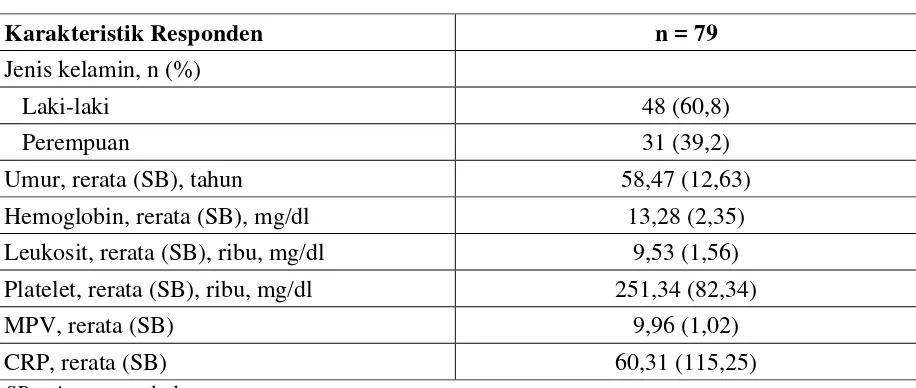
4.1. Karakteristik Responden Penelitian
Penelitian diikuti oleh 79 pasien stroke iskemik akut yang dirawat di ruang rawat inap
Departemen Neurologi RSUP H. Adam Malik yang telah memenuhi kriteria inklusi. Sebanyak
48 orang (60,8%) adalah pasien laki-laki, dengan rerata umur 58,47 tahun. Dari hasil
pemeriksaan kimia darah diperoleh kadar Hb 13,28 mg/dl, kadara leukosit 9,53 ribu mg/dl dan
kadar platelet 251,34 ribu mg/dl. Rerata MPV adalah 9,96 dan rerata CRP 60,31.
Tabel 4.1. Karakteristik Responden
Karakteristik Responden n = 79
Jenis kelamin, n (%)
Laki-laki 48 (60,8)
Perempuan 31 (39,2)
Umur, rerata (SB), tahun 58,47 (12,63)
Hemoglobin, rerata (SB), mg/dl 13,28 (2,35)
Leukosit, rerata (SB), ribu, mg/dl 9,53 (1,56)
Platelet, rerata (SB), ribu, mg/dl 251,34 (82,34)
MPV, rerata (SB) 9,96 (1,02)
CRP, rerata (SB) 60,31 (115,25)
SB : simpangan baku
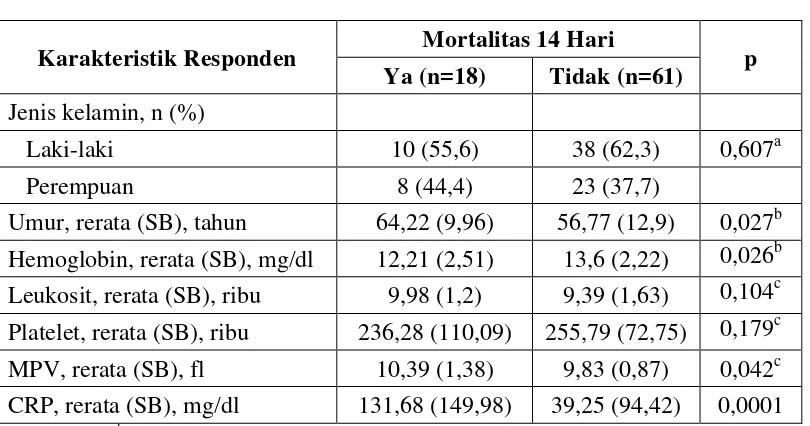
Tabel 4.2 menyajikan perbedaan karakteristik responden berdasarkan terjadinya
mortalitas 14 hari selama perawatan di rumah sakit. Kebanyakan pasien laki-laki megalami
kematian sebanyak 10 orang (55,6%) dibandingkan pasien perempuan. Dengan menggunakan uji
chi square tidak ditemukan perbedaan yang signifikan kematian dalam waktu 14 hari selama
perawatan di rumah sakit antara jenis kelamin laki-laki dan perempuan (p=0,607).
Berdasarkan uji T independent terdapat perbedaan yang signifikan rerata umur antara
pasien yang meninggal dan pasien yang bertahan hidup (p=0,027). Rerata umur pada kelompok
pasien yang meninggal lebih tua (64,22 tahun) bila dibandingkan dengan pasien yang masih
Rerata kadar Hb pada pasien yang meninggal dan pasien yang hidup juga berbeda secara
signifikan. Rerata kadar Hb pada pasien meninggal lebih rendah (12,21 mg/dl) dibandingkan
pasien yang hidup (13,6 mg/dl).
Tidak ditemukan perbedaan yang signifikan untuk parameter leukosit dan platelet antara
kedua kelompok studi (p>0,05).
Tabel 4.2. Perbedaan Karakteristik Repsonden berdasarkan Mortalitas 14 Hari
Karakteristik Responden Mortalitas 14 Hari p
Ya (n=18) Tidak (n=61)
Jenis kelamin, n (%)
Laki-laki 10 (55,6) 38 (62,3) 0,607a
Perempuan 8 (44,4) 23 (37,7)
Umur, rerata (SB), tahun 64,22 (9,96) 56,77 (12,9) 0,027b
Hemoglobin, rerata (SB), mg/dl 12,21 (2,51) 13,6 (2,22) 0,026b
Leukosit, rerata (SB), ribu 9,98 (1,2) 9,39 (1,63) 0,104c
Platelet, rerata (SB), ribu 236,28 (110,09) 255,79 (72,75) 0,179c
MPV, rerata (SB), fl 10,39 (1,38) 9,83 (0,87) 0,042c
CRP, rerata (SB), mg/dl 131,68 (149,98) 39,25 (94,42) 0,0001
a
Chi square, b T independent, c
Dari hasil analisis menggunakan uji Mann Whitney, ditemukan perbedaan rerata MPV yang
signifikan antara pasien yang meninggal dalam waktu 14 hari dan pasien yang masih dapat
bertahan hidup (p=0,042). Rerata MPV pada pasien yang meninggal adalah 10,39 fl sedangkan
Gambar 4.1. Perbedaan Rerata Kadar MPV antara pasien yang meninggal dalam waktu 14 hari
dan pasien yang bertahan hidup
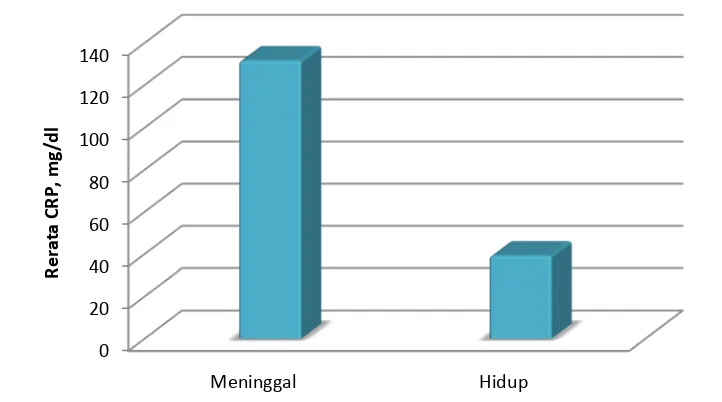
Dari hasil analisis menggunakan uji Mann Whitney, ditemukan perbedaan rerata CRP yang
signifikan antara pasien yang meninggal dalam waktu 14 hari dan pasien yang masih dapat
bertahan hidup (p=0,0001). Rerata MPV pada pasien yang meninggal adalah 131,68 mg/dl
sedangkan pada pasien yang masih bertahan hidup jauh lebih rendah yaitu 39,25 mg/dl.
Gambar 4.2. Perbedaan Rerata Kadar CRP antara pasien yang meninggal dalam waktu 14 hari
Tabel 4.3. Hubungan MPV dan CRP
p r (CRP)
MPV 0,098 0,188
Dari hasil analisis menggunakan uji korelasi Spearman, tidak ditemukan korelasi/hubungan yang
signifikan antara MPV dan CRP (p=0,098).
Gambar 4.3. Grafik Scatterplot hubungan MPV dan CRP pada seluruh pasien
Tabel 4.4. Hubungan MPV dan CRP pada kelompok Pasien yang Mengalami Kematian
p r (CRP)
MPV 0,214 -0,308
Dari hasil analisis menggunakan uji korelasi Spearman, tidak ditemukan korelasi/hubungan yang
Gambar 4.4. Grafik Scatterplot hubungan MPV dan CRP pada kelompok pasien yang meninggal
Tabel 4.5. Hubungan MPV dan CRP pada kelompok pasien yang bertahan hidup
p r (CRP)
MPV 0,116 0,203
Dari hasil analisis menggunakan uji korelasi Spearman, tidak ditemukan korelasi/hubungan yang
signifikan antara MPV dan CRP (p=0,116) pada kelompok pasien yang bertahan hidup.
Analisis Mutivariat Hubungan MPV dan CRP terhadap Mortalitas
Dari hasil analisis menggunakan uji regresi logistik berganda dengan menggunakan
metode enter diperoleh hasil bahwa CRP dan MPV memiliki hubungan yang signifikan dengan
mortalitas (p<0,05). Variabel yang paling dominan memengaruhi terjadinya mortalitas adalah
CRP karena memiliki nilai OR terbesar yaitu 1,863 (IK 95% : 1,065 – 3,259)
Tabel 4.6. Analisis Mutivariat Hubungan MPV dan CRP terhadap Mortalitas
B p OR IK 95%
MPV 0,008 0,023 1,008 1,001 - 1,014
CRP 0,622 0,029 1,863 1,065 - 3,259