HUBUNGAN TEKANAN DARAH SISTOLIK PADA PENDERITA
INFARK MIOKARD AKUT SEGMEN ST ELEVASI ONSET < 12 JAM
SAAT MASUK DENGAN MORTALITAS DI RSUP H. ADAM MALIK
TESIS MAGISTER
Oleh
ARY AGUNG PERMANA
NIM : 117115004
DEPARTEMEN KARDIOLOGI DAN KEDOKTERAN VASKULAR
FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA
MEDAN
Judul Proposal Tesis : Hubungan Tekanan Darah Sistolik Pada Penderita Infark Miokard Akut
Elevasi Segmen ST Dibawah 12 jam Saat Masuk Dengan Mortalitas Di
RSUP H. Adam Malik
Nama Mahasiswa : Ary Agung Permana
Nomor Registrasi : 117115004
Program Studi : Kardiologi dan Kedokteran Vaskular
Menyetujui
Pembimbing I Pembimbing II
Prof. dr. Haris Hasan, SpPD, SpJP(K)
NIP. 195604051983031004 NIP. 195911071986101001 dr. Parlindungan Manik, SpJP(K)
Mengetahui / Mengesahkan
Ketua Program Studi Ketua Departemen
SMF Ilmu Penyakit Jantung SMF Ilmu Penyakit Jantung FK-USU / RSUP HAM Medan FK-USU / RSUP HAM Medan
DR. dr. Zulfikri Mukhtar, SpJP (K) Prof. dr. A. Afif Siregar, SpA(K), SpJP(K) NIP. 195610261983121001 NIP. 195004161977111001
DAFTAR ISI
2.1.5 Sirkulasi Pembuluh Darah Koroner ... 10
2.1.6 Faktor-faktor yang mempengaruhi pembuluh darah koroner ... 11
2.1.6. A Konsumsi oksigen miokardium... ... 11
2.1.6. B Autoregulasi koroner... . 12
2.1.6 C Modulasi Tonus Koroner di Endotel... . 15
2.1.6 D Resistensi Vaskular Koroner... 16
2.1.7 Pengaruh Hipertensi terhadap IMA... . 17
2.1.8 Fungsi Sistolik Ventrikel Kiri pada IMA... 18
2.1.9 Pengaruh IMA Terhadap Tekanan Darah... ... 19
2.1.12 Pengukuran Tekanan Darah Pada Pasien Sindrom Koroner Akut... ... 20
2.2 Sindrom Koroner Akut... 22
2.2.2 Diagnosis Sindrom Koroner Akut... 22
3.5 Kriteria Inklusi dan Ekslusi ... 25
3.6 Definisi Operasional ... 25
4.2 Perbedaan Karakteristik Demografi, Laboratorium, dan Klinik terhadap Mortalitas di Rumah Sakit... ..30
4.3 Hasil Analisis Bivariat Variabel-Variabel yang dapat Memprediksi Mortalitas di Rumah Sakit...33
BAB V PEMBAHASAN...35
BAB VI KESIMPULAN DAN SARAN... 38
DAFTAR PUSTAKA ... 39
DAFTAR GAMBAR
No. Judul Halaman
2.1 Sirkulasi sistemik dan pulmonal ... ... 4
2.2 Tekanan intra arteri dari arteri brachialis... ... 6
2.3 Distribusi tekanan dan volume dalam sirkulasi sistemik... ... 7
2.4 Pengukuran tekanan darah sistolik dan diastolik... ... 8
2.5 Tekanan darah dan faktor yang mempengaruhinya... ... 9
2.6 Fase coronary arterial inflow dan venous outflow... ... 11
2.7 Persamaan Fick dan hubungan dengan denyut jantung – tekanan Darah sistolik dan konsumsi oksigen miokard... ... 12
2.8 Gambaran autoregulasi... ... 13
2.9 Variasi transmural pada autoregulasi koroner ... .... 14
2.10 Skema komponen resistensi vaskular koroner... ... 16
2.11 Paradigma syok klasik... ... 19
2.12 Sistem renin angiotensin aldosteron... 20
2.13 Pengaruh fungsi ventrikel kiri terhadap survival... ... 20
2.14 Diagnosis SKA... 23
2.15 Diagram kerangka teori... 23
2.16 Diagram kerangka konsep... 24
3.1 Diagram alur penelitian... 29
DAFTAR TABEL
No. Judul Halaman
1 Endothelium-dependent dan efek langsung stimulus, autocoid, dan
Vasodilator. ... ... ... 15
4.1 Karakteristik Demografi Subjek Penelitian saat Pasien Masuk Rumah
Sakit... ... 29
4.2 Perbedaan Karakteristik Demografi, Laboratorium dan Klinik terhadap Mortalitas di
Rumah Sakit... ... 31
DAFTAR SINGKATAN DAN LAMBANG
CKMB : Creatine Kinase Myocardial Band
CO : Cardiac Output
EKG : Elektrokardiografi
HR : Heart Rate
IMA : Infark Miokard Akut
IMA NSTE : Infark Miokard Akut Non ST Segmen Elevation
IMA STE : Infark Miokard Akut ST Segmen Elevation
MAP : Mean Arterial Pressure
MVO2 : Myocardial Oxygen Consumption
PaO2 : Arterial Oxygen Content
PCWP : Pulmonary Capillary Wedge Pressure
PJK : Penyakit Jantung Koroner
Pvo2 : Coronary Venous Oxygen Tension
RAAS : Renin Angiotensin Aldosteron System
RS HAM : Rumah Sakit Haji Adam Malik
SBP : Systolic Blood Pressure
SKA : Sindrom Koroner Akut
STEMI : ST elevasi miokard infark
SV : Stroke Volume
TPR : Total Paripheral Resistance
UGD :Unit Gawat Darurat
LAMBANG
n = jumlah sampel
po = proporsi mortalitas di rumah sakit = 25,7 % = 0,26
qo = 1 – po
pa = 0.2 + po
qa = 1 – pa
Zα = kesalahan tipe I
BAB I
PENDAHULUAN
1.1. Latar Belakang
Organisasi kesehatan dunia (WHO) memprediksi bahwa penyakit kardiovaskuler,
terutama infark miokard akut (IMA) akan menjadi penyebab utama morbiditas dan mortalitas di
negara-negara berkembang sebelum tahun 2020 (Katz, 2006). Pada tahun 2007 sedikitnya 17,3
juta atau setara dengan 30 % kematian diseluruh dunia disebabkan oleh penyakit kardiovaskular.
Dari angka kematian ini diperkirakan 7.3 juta yang meninggal akibat penyakit jantung koroner.
Baik laki-laki dan perempuan mendekati jumlah yang hampir sama. Jumlahnya akan terus
meningkat pada tahun 2030 mencapai 23.3 juta orang (WHO, 2011). Sindroma koroner akut
merupakan kumpulan gangguan yang heterogen disertai dengan berbagai faktor resiko. Faktor
resiko tersebut merupakan langkah penting dalam mengambil keputusan dalam penanganan
penderita. Resiko dinilai dengan beberapa penelitian mengenai angina tidak stabil / non ST
elevasi (Steg G, 2012).
Di Amerika Serikat, pada tahun 1998, penyakit jantung koroner merupakan penyebab
kematian utama dengan persentase sebesar 48% dan pada tahun 2004 didapatkan angka kematian
akibat penyakit jantung koroner di Amerika Serikat sebesar 450.000 kematian. Angka mortalitas
dalam rawatan di rumah sakit pada infark miokard akut ST elevasi (IMA-STE) dibanding infark
miokard akut non ST elevasi (IMA non STE) adalah 7% dibandingkan 4%, tetapi pada jangka
panjang (4 tahun), angka kematian pasien IMA non STE ternyata 2 kali lebih tinggi dibanding
pasien IMA-STE (GRACE, 2001).
Beberapa studi telah menunjukkan bahwa kejadian IMA akan mempengaruhi tekanan
darah. Shiraishi dkk tahun 2011 menunjukkan pada penderita IMA dengan tekanan darah sistolik
< 106 mmHg, dialami pada usia tua, killip ≥ 3, mengenai pembuluh darah koroner kanan atau
pembuluh darah utama kiri (left main) dan banyak pembuluh darah yang stenosis, sedikit Di Indonesia, menurut hasil Riset Kesehatan Dasar (RISKESDAS) tahun 2007
menunjukkan PJK menempati peringkat ke-3 penyebab kematian setelah stroke dan hipertensi
ditangani dengan trombolitik pra kateterisasi jantung, kadar enzim creatin kinase yang lebih
tinggi, dan mortalitasnya lebih tinggi selama rawatan di rumah sakit. Huang, dkk tahun 2014
pada studi observasi membandingkan tekanan darah sistolik saat masuk rumah sakit
pasien-pasien dengan sindrom koroner akut onset < 12 jam dengan kejadian kejadian mayor
kardiovaskular, menunjukkan pada tekanan darah normal (100-139 mmHg), tekanan darah tinggi
sedang (140-179 mmHg), dan tekanan darah tinggi berat (≥ 180 mmHg) tidak menunjukkan
resiko jangka pendek 7 hari dan 30 hari kematian dan pendarahan. Studi oleh Psaty tahun 2001
tentang hubungan level tekanan darah dan resiko IMA, stroke, dan mortalitas menunjukkan
bahwa tekanan darah sistolik, diastolik, dan tekanan pols berhubungan dengan insidensi IMA
dan stroke. Hanya tekanan darah sistolik yang berhubungan dengan mortalitas dan merupakan
prediktor penting dalam kejadian kardiovaskular dibandingkan tekanan darah diastolik dan
tekanan pols.
Pada studi SHOCK (Hochman, 2000), melibatkan 1190 pasien dari berbagai negara
dimana sebanyak 53% memiliki riwayat hipertensi. Syok kardiogenik merupakan komplikasi
mekanik pasien-pasien yang mengalami infark miokard akut sebesar 12 % berupa gagal jantung
kiri (78.2 %), gagal jantung kanan (2.8% ), mitral regurgitasi berat (6.9%), ruptur septal ventrikel
(3.9%), dan tamponade (1.4 %).
Melihat beberapa penelitian diatas, peneliti bermaksud untuk melakukan penelitian di
rumah sakit umum pusat (RSUP) Adam Malik Medan untuk melihat hubungan tekanan darah
sistolik pada penderita IMA-STE < 12 jam saat masuk dengan mortalitas di rumah sakit.
1.2. Pertanyaan Penelitian
Berdasarkan uraian di atas, maka pertanyaan penelitian adalah : apakah ada hubungan
tekanan darah sistolik pada penderita IMA STE onset < 12 jam saat masuk dengan mortalitas di
RSUP HAM ?
1.3. Hipotesis
Dijumpai hubungan tekanan darah sistolik pada penderita IMA STE onset < 12 jam saat
1.4. Tujuan Penelitian
1.4.1. Tujuan Umum
Untuk mengetahui hubungan tekanan darah sistolik saat tiba di rumah sakit (RS) dan
manifestasi klinisnya penderita IMA STE onset < 12 jam dengan mortalitas di
selama dirawat di rumah sakit.
1.4.2. Tujuan Khusus
Untuk mengetahui pada tekanan darah sistolik berapa dan manifestasi klinis apa
yang terjadi pada penderita IMA STE onset < 12 jam yang dapat menyebabkan
mortalitas yang tinggi di selama penderita dirawat di RS H Adam Malik.
1.5. Manfaat Penelitian
1.5.1. Kepentingan Akademik
Hasil penelitian ini diharapkan akan memberi manfaat ilmiah tentang pentingnya
mengetahui tanda vital dan manifestasi klinis penderita IMA STE onset < 12 jam
sehingga klinisi bisa memprediksi mortalitas penderita selama dirawat di rumah
sakit.
1.5.2. Kepentingan Masyarakat
Hasil penelitian ini diharapkan akan memberi manfaat ilmiah kepada masyarakat
agar dapat mengetahui tentang IMA dan komplikasi yang dapat menyertainya
sehingga dapat meningkatkan kewaspadaan terhadap terjadinya penyakit jantung
BAB II
TINJAUAN PUSTAKA
2.1. Tekanan Darah
2.1.1. Sistem Sirkulasi
Tekanan darah berperan penting pada sistem sirkulasi tubuh manusia dan berjalan dalam
keadaan homeostasis.Perubahan tekanan darah akan mempengaruhi sistem homeostasis ini,
bahkan bisa mengganggu sistem transportasi oksigen, karbondioksida, nutrien, dan zat
metabolisme lainnya. Bila hal ini terjadi fungsi organ-organ tubuh vitalakanterganggu seperti
jantung, otak dan ginjal. Tanpa aliran yang konstan kepada organ-organ ini, kematian jaringan
akan mengancam dalam hitungan menit, jam, atau hari. (Porth, 2011)
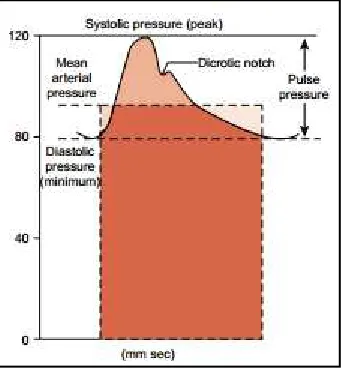
Gambar 2.1.Tekanan intra arteri dari arteri brachialis.Tekanan nadi adalah perbedaan antara tekanan darah sistolik dengan diastolik. Pada daerah yang lebih gelap
menunjukkan tekanan arteri rata-rata (mean arterial pressure = MAP).
Tekanan darah arteri menunjukkan ejeksi ritmis darah dari ventrikel kiri ke aorta.
Tekanan akan naik saat sistolik dan berkurang saat diastolik.Pada gambar 2.1 ditunjukkan
perubahan tekanan arteri pembuluh darah besar di sirkulasi sistemik.Terdapat kenaikan yang
tajam saat kontraksi ventrikel kiri mencapai puncak secara perlahan.Kira-kira 70% darah
notch atau takik saat tekanan ventrikel turun dibawah tekanan aorta. Saat katup aorta tertutup, tekanan sedikit meninggi yang merupakan kontraksi aorta dan pembuluh darah besar melawan
penutupan katup. Ketika ventrikel relaksasi dan darah menuju ke pembuluh darah perifer saat
diastolik, tekanan arteri turun tajam dan perlahan (Porth, 2011)
Pada orang dewasa sehat, tekanan darah sistolik < 120 mmHg dan tekanan darah diastolik
< 80 mmHg.Selisih antara kedua tekanan disebut tekanan nadi (kira-kira 40 mmHg).Tekanan
arteri rata-rata (MAP) normal sekitar 90-100 mmHg yang menunjukkan tekanan rata-rata sistem
arteri saat kontraksi dan relaksasi ventrikel. Rumus MAP (Porth, 2011) :
Kebanyakan penulis menetukan suatu keadaan hipotensi sistolik < 90 mmHg, MAP ≤ 65
-70 mmHg.Hipotensi menyebabkan distribusi aliran darah ke seluruh organ untuk menjaga
autoregulasi terganggu(Kruger, 2009; Hasdai 2002).
2.1.2.Menentukan Tekanan Darah
Komponen sistolik dan diastolik dari tekanan darah ditentukan oleh keluaran jantung
(cardiac output = CO) dan resistensi vaskular perifer (vascular peripheral resistance = TPR) dengan rumus :
Nilai tekanan darah tersebut dapat berubah-ubahsesuai dengan faktor yang berpengaruh
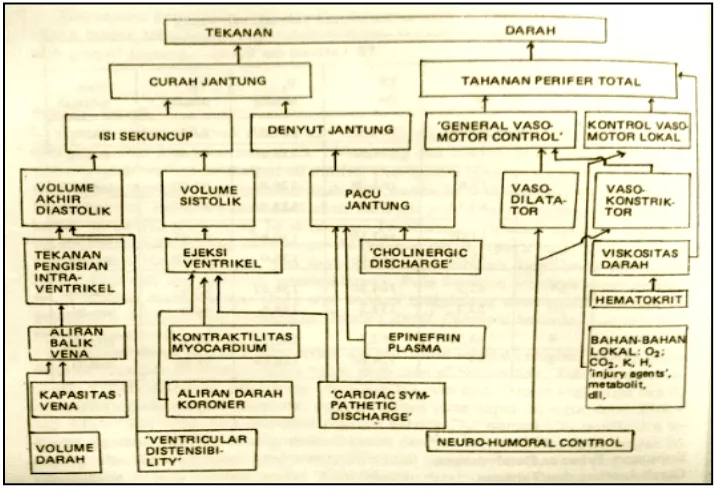
padanya seperti curah jantung,isi sekuncup, denyut jantung, tahanan perifer dan sebagainya
maupun padakeadaan olah raga, usia lanjut, jenis kelamin, suku bangsa, iklim,
danpenyakit-penyakit jantung atau pembuluh darahnya.Sedangkan keluaran jantung (cardiac output) adalah
hasil perkalian antara volume sekuncup (stroke volume = SV) dengan denyut jantung (heart rate
= HR), sesuai dengan rumus (Ibnu, 1996; Kruger, 2009):
MAP = TD sistolik + 2(TD diastolik) 3
Tekanan darah (TD) = CO x TPR
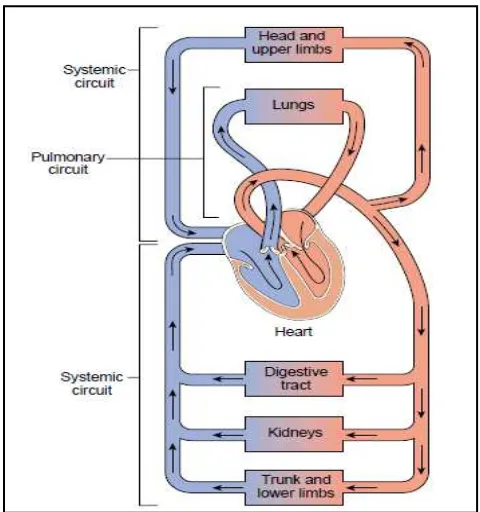
Sistem sirkulasi dibagi menjadi 2 bagian, yaitu sirkulasi pulmonal yang merupakan tepat
pertukaran gas dengan tekanan dan sirkulasi sistemik yang membawa oksigen dan nutrien ke
seluruh jaringan.Komponen sistem sirkulasi ini terdiri dari jantung yang memompa darah, sistem
arteri yang mendistribusikan darah teroksigenasi ke jaringan, sistem kapiler tempat pertukaran
gas, nutrien dan zat sisa, serta sistem vena yang mengembalikan darah deoksigenasi ke jantung
(Porth, 2011).
Meskipun sistem sirkulasi pulmonal dan sistemik memiliki fungsi yang sama namun pada
sistem sirkulasi pulmonal memiliki tekanan arteri rata-rata 12 mmHg memungkinkan darah
mengalir ke bagian pulmonal secara perlahan. Sistem sirkulasi sistemik memiliki tekanan arteri
rata-rata 90-100 mmHg untuk mengaliri darah ke seluruh jaringan dan melawan efek gravitasi.
Jantung memiliki dua fungsi pompa, jantung bagian kanan memompa darah ke sistem pulmonal
dan jantung bagian kiri memompa darah ke sistem sistemik. Untuk mendapatkan fungsi yang
baik dan efektif, kedua bagian jantung memompa darah dalam jumlah yang sama dalam satu
waktu. Jika CO jantung kiri lebih rendah dari jantung kanan maka darah akan terakumulasi di
paru-paru, jika keluaran jantung kanan menurun maka darah akan terakumulasi di sistemik
(Porth, 2011; Ibnu, 1996)
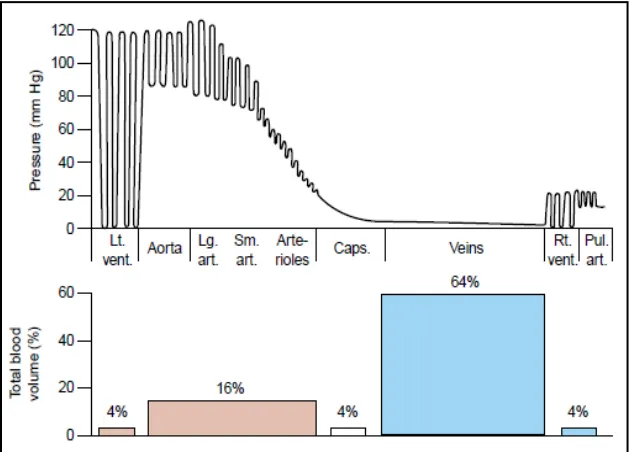
Aliran darah dalam sirkulasi tergantung dari volume darah dan perbedaan tekanan untuk
memudahkan perpindahan darah ke jaringan. Sekitar 4% jantung kiri dapat menampung volume
darah, 16% di arteri dan arteriol, 4% di kapiler, 64% di venula dan vena, dan 4% di jantung
kanan seperti yang ditunjukkan pada gambar 2.3. Arteri dan arteriol memiliki dinding yang tebal,
elastis, dan memiliki tekanan yang tinggi. Sedangkan kapiler berukuran kecil, berdinding tipis,
menghubungkan arteri dan vena. Venula dan vena berdinding tipis serta bertekanan rendah.
Perbedaan tekanan arteri dan vena berkisar 84 mmHg yang memberi kekuatan aliran darah ke
sistemik (Porth, 2011).
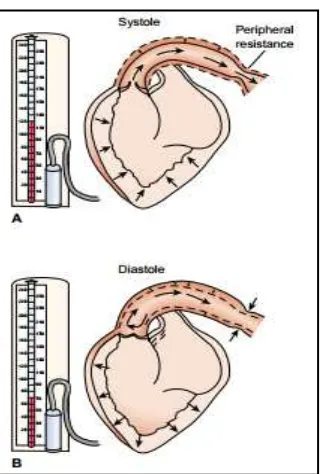
Tekanan darah sistolik menggambarkan tekanan darah yang dikeluarkan ke aorta dan
melawan regangan dinding aorta. Tekanan darah sistolik meningkat jika SV meningkat atau
aorta dalam keadaan kaku atau rigid misalnya pada orang tua. Tekanan darah diastolik berasal
dari energi dinding pembuluh aorta yang elastik, resistensi arteriol, dan kompetensi katup aorta.
Semakin kecil sistem arteriol maka resistensi semakin besar.
Gambar 2.3. Distribusi tekanan dan volume dalam sirkulasi sistemik. Pada grafik ditunjukkan hubungan terbalik tekanan internal dan volume dalam porsi yang berbeda di sirkulasi sistemik (Smith, 1990)
Saat PVR semakin besar sistem simpatis teraktifasi dan tekanan darah diastolik
menutup sempurna, darah yang dipompa jantung saat sistolik akan masuk kembali ke ventrikel
kiri sehingga menurunkan tekanan darah diastolik(Porth, 2011).
Gambar 2.4. A) Tekanan darah sistolik menunjukkan darah diejeksikan ke aorta, merefleksikan SV, distensibilitas aorta, dan kecepatan darah yang dipompa. B)Tekanan darah diastolik merefleksikan tekanan darah arteri saat diastolik yang ditentukan oleh PVR (Porth, 2011).
2.1.3. Regulasi Tekanan Darah
Menurut Ibnu Masud (1996),terdapat beberapa pusat yang mengawasi dan mengatur
perubahan tekanan darah, yaitu :
1) Sistem saraf, yang terdiri dari pusat-pusat saraf yang terdapat di batang otak, misalnya pusat
vasomotor dan diluar susunan saraf pusat, misalnya baroreseptor dan kemoreseptor.
2) Sistem humoral atau kimia, yang dapat berlangsung lokal atau sistemik, misalnya
renin-angiotensin, vasopressin, epinefrin, norepinefrin, asetilkolin, serotonin, adenosin dan kalsium,
3) Sistem hemodinamik, yang lebih banyak dipengaruhi oleh volume darah, susunan kapiler,
serta perubahan tekanan osmotik dan hidrostatik di bagian dalam dan di luar sistem vaskuler.
Hampir semua sistem tersebut sukar dipisahkan mekanismenya pada peristiwa pengendalian
tekanan darah dan tampaknya bekerja secara simultan dan saling melengkapi satu sama lain.
Gambar 2.5.Tekanan darah dan faktor yang mempengaruhinya (Ibnu, 1996; Cohn, 1984).
2.1.4. Pemeriksaan Tekanan Darah
Pada dasarnya pengukuran tekanan darah dapat dilakukan secara langsung maupun tidak
langsung. Pengukuran tekanan darah secara langsung dapat dilakukan dengan memasukkan
kanul atau jarum steril intra arteri kemudian dilihat perubahan tekanan pada manometer air raksa.
Hal ini tidak mungkin dilakukan oleh karena berbahaya, dapat terjadi pendarahan, infeksi, dan
komplikasi lain. Di lain pihak pemeriksaannya tidak mudah dan memerlukan keterampilan
tersendiri dan hanya mungkin dilakukan di meja operasi dengan segala perlengkapan dan
persyaratannya (Ibnu, 1996).
Mengukur tekanan darah secara tidak langsung dapat dilakukan menggunakan metode
darah sistolik dan diastolik. Secara auskultasi, manset dipasang pada lengan atas dengan jarak
sekitar 3 cm dari tepi bawah manset ke fossa cubiti, setelah itu raba arteri brachialis dan letakkan
stetoskop diatasnya. Selanjutnya karet dipompakan udara ke dalam manset yang diikuti oleh
kenaikan air raksa pada tabung manometer sampai dengan angka tertentu sehingga menyebabkan
arteri terkompresi sehingga darah tidak mengalir sedemikian rupa. Jika udara didalam manset
dikeluarkan perlahan, aliran udara keluar, dan disaat bersamaan terlihat penurunan air raksa
dalam tabungnya. Suatu saaat akan terdengar suara letupan halus semakin mengeras dan jelas
didengar. Desakan tersebut menimbulkan getaran pada dinding pembuluh darah dan gelombang
fibrasinya terdengar di stetoskop. Suara letupan mengeras mulai melemah dan akhirnya
menghilang sama sekali disebabkan darah mengalir tanpa hambatan sehingga hampir tidak
menimbulkan suara fibrasi dinding pembuluh darah. Manifestasi terdengarnya letupan suara
yang pertama kali terdengar merupakan tekanan darah sistolik dan menghilangnya suara letupan
merupakan tekanan darah diastolik (Ibnu, 1996; Berg 2006).
Dengan metode palpasi pengukuran tekanan darah juga dapat dilakukan, namun memiliki
kelemahan. Metode ini tidak dapat digunakan mengukur tekanan darah diastolik namun
keunggulannya dengan cara palpasi dapat memeriksa tekanan paling rendah pada sistem sirkulasi
umum yang terjadi seperti pada keadaan syok sirkulasi (Ibnu, 1996; Berg 2006).
2.1.5. Sirkulasi Pembuluh Darah Koroner
Sirkulasi koroner bertanggung jawab mengatur tekanan arteri yang diperlukan untuk
perfusi sirkulasi sistemik dan pada saat yang sama memiliki mekanisme penghambat saat fase
sistolik dalam siklus jantung. Kontraksi miokardium berhubungan dengan aliran darah koroner
dan pasokan oksigen, dan keseimbangan antara suplai dan kebutuhan oksigen merupakan faktor
penentu fungsi kontraksi jantung. Ketika hubungan ini terganggu tiba-tiba akan mempengaruhi
keseimbangan tersebut, menyebabkan disfungsi miokard, mengakibatkan hipotensi, dan iskemik
miokard. (Canon, 2012; Jeremias, 2010).
Saat fase sistolik dan diastolik dalam siklus jantung terjadi perubahan aliran koroner
(gambar 2.6).Kontraksi jantung saat fase sistolik meningkatkan tekanan jaringan untuk
mencapai titik terendah. Pada saat yang sama kompresi sistolik menurunkan mikrosirkulasi
pembuluh darah intramiokard (arteriol, kapiler, dan venula) dan meningkatkan aliran darah
keluar vena koroner mencapai titik puncak. Saat fase diastolik, aliran darah masuk ke dalam intra
koroner dengan gradien transmural menyokong perfusi ke pembuluh darah subendokardium
sehingga aliran darah vena koroner berkurang (Canon, 2012; Klocke, 1983).
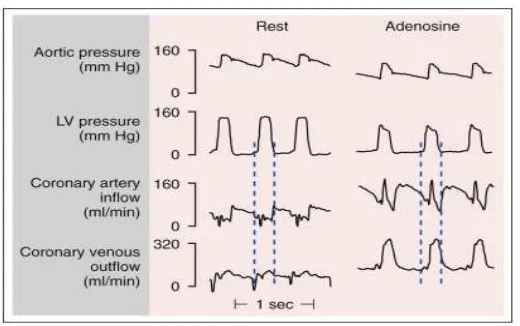
Gambar 2.6.Fase coronary arterial inflow dan venous outflow pada keadaan istirahat dan
pemberian adenosin vasodilatasi.Aretrial inflow secara primer muncul saat fase diastolik.
Saat fase sistolik (garis putus-putus vertikal), arterial inflow menurun pada saat
bersamaan venous outflow mencapai puncak, merefleksikan kompresi pembuluh darah
mikrosirkular. Setelah pemberian adenosine, fase venous outflow lebih menonjol
(Canty,1990)
2.1.6. Penentuan Konsumsi Oksigen Miokardium
Penarikan oksigen miokardium mendekati nilai maksimal saat istirahat kira-kira 75% dari
kadar oksigen arteri. Kemampuan untuk menarik oksigen untuk mencukupi kebutuhan
miokardium terbatas pada aktifasi sistem simpatis dan pada keadaan iskemia subendokardium.
Namun demikian coronary venous oxygen tension (Pvo2) hanya dapat menurun dari 25 sampai
kira-kira 15 torr. Penarikan oksigen miokard saat istirahat meningkatkan konsumsi oksigen
miokardium dan dapat ditunjukkan oleh peningkatan proporsi aliran koroner dan penghantaran
oksigen pada gambar 2.7. Sebagai tambahan aliran koroner, hantaran oksigen ditentukan
oleharterial oxygen content (PaO2). Hal ini sama dengan produk konsentrasi hemoglobin dan saturasi oksigen arteri ditambah sejumlah kecil oksigen terlarut dalam plasma yang berhubungan
hantaran oksigen dimana kurva disosiasi oksigen non linier menunjukkan berkurangnya kadar
oksigen sampai PaO2 jatuh seperti yang ditunjukkan pada kurva tersebut (< 50 torr).
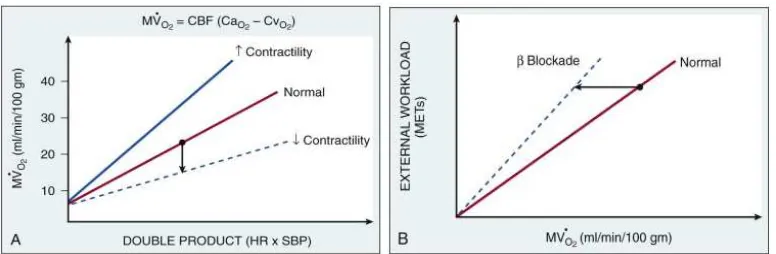
Gambar 2.7.Persamaan Fick dan hubungan denyut jantung (HR) – tekanan darah sistolik (SBP) dan konsumsi oksigen miokardium (MVO2). A) MVO2 meningkat diimbangi oleh peningkatan
aliran darah koroner secara linier berhubungan dengan produk ganda (double product).
Peningkatan sebanyak 2 x lipat denyut jantung, tekanan darah sistolik, atau kontraktilitas akan meningkatkan 50% konsumsi oksigen miokardium. B) Pemberian B bloker berguna untuk menurunkan keluaran jantung dengan cara menurunkan produk ganda dan kontraktilitas. CaO2 = coronary arterial oxygen content; CBF = coronary blood flow; CvO2 = coronary venous oxygen content (Canon, 2012).
Konsumsi oksigen miokardium ditentukan oleh denyut jantung, tekanan darah sistolik
(myocardial wall stress), dan kontraktilitas ventrikel kiri. Secara eksperimen, area tekanan-volume sistolik sebanding dengan kerja miokardium dan secara linier berhubungan konsumsi
oksigen miokardium. Kebutuhan basal oksigen miokardium diperlukan untuk menjaga fungsi
membran saat paling rendah, kira-kira 15% konsumsi oksigen saat istrahat (Canon, 2012;
Homoud, 2008).
2.1.7. Autoregulasi Koroner
Autoregulasi berfungsi melakukan proteksi perfusi organ akibat tekanan darah yang
berfluktuasi. Sistem autoregulasi menjaga tekanan darah saat hipotensi di otak. Di miokardium
menjaga aliran koroner yang terdapat stenosis saat hipotensi, dan pada ginjal menjaga perfusi
rerata filtrasi glomerulus dan tekanan kapiler glomerulus (Levick, 2010). Aliran darah koroner
dan konsumsi oksigen miokardium dipertahankan konstan (Canin, 2012; Kruger, 2009).
Fenomena ini disebut autoregulasi (gambar 2.8).
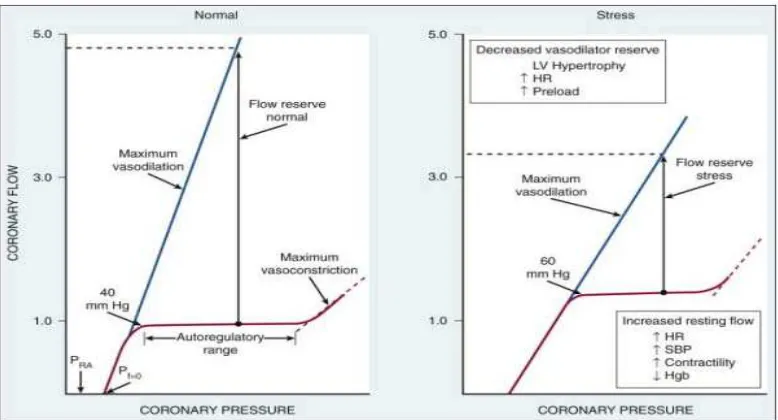
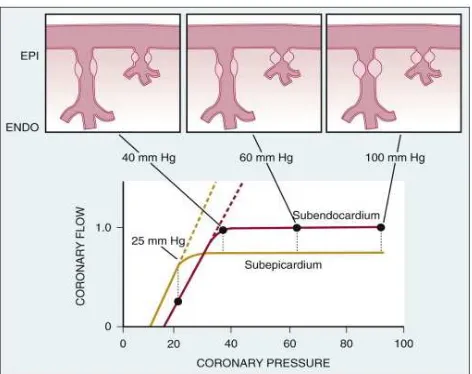
Gambar 2.8.Gambaran autoregulasi dalam keadaan basal diikuti keadaan stres metabolik (seperti takikardi). Pada jantung yang normal menjaga aliran darah koroner tetap konstan (gambar kiri) sebagai tekanan koroner regional yang bervariasi sesuai kebutuhan oksigen global (garis merah). Dibawah batas tekanan autoregulasi (± 40 mmHg), pembuluh darah subendokardium akan vasodilatasi maksimal dan terbentuk iskemik miokard. Aliran darah koroner berkurang pada
tekanan lebih tinggi dari tekanan atrium kanan (PRA) disebut tekanan aliran nol (Pf=0
Saat tekanan berkurang dibawah ambang autoregulasi, resistensi arteri koroner berada
dalam keadaan vasodilatasi maksimal dan aliran darah menjadi flow-dependent menghasilkan
keadaan iskemia miokardium. Dalam keadaan hemodinamik yang normal, aliran darah koroner
saat istirahat kira-kira 0.7-1.0 ml/menit/gr dan dapat meningkat 4-5x lipat saat vasodilatasi.
Kemampuan dalam meningkatkan aliran darah melewati ambang batas saat istirahat sebagai
respon vasodilatasi farmakologi disebut cadangan koroner (coronary reserve).Aliran darah saat
vasodilatasi maksimal tergantung dari tekanan arteri koroner. Perfusi maksimal dan cadangan
preload meningkat. Cadangan koroner bisa berkurang pada keadaan apapun yang bisa meningkatkan aliran saat istirahat yaitu konsumsi oksigen saat tekanan sistolik naik, denyut
jantung bertambah, dan perubahan kontraktilitas, serta berkurangnya suplai oksigen arteri (pada
anemia, hipoksia). Namun dalam keadaan normal, keadaan dapat berubah menjadi iskemik
subendokardium. Meskipun pada studi awal menunjukkan tekanan darah yang rendah
membatasi autoregulasi menjadi 70 mmHg, studi pada binatang percobaan pada keadaan basal
memperlihatkan bahwa aliran darah koroner dapat di autoregulasi menjadi tekanan koroner
rata-rata sampai posisi terendah 40 mmHg (tekanan darah diastolik 30 mmHg).
Gambar 2.9. Variasi transmural pada autoregulasi koroner dan metabolisme miokardium. Meningkatnya kerentanan subendokardium (ENDO) versus subepikardium (EPI) terhadap iskemia menggambarkan sistem autoregulasi mencapai titik lemah pada tekanan koroner tinggi (40 versus 25 mmHg). Ini dihasilkan dari aliran tinggi saat istirahat dan kebutuhan oksigen di subendokardium dan meningkatnya sensitifitas kompresi sistolik, oleh karena aliran subendokardium hanya berlangsung saat fase diastolik. Pembuluh darah subendokardium menjadi vasodilatasi maksimal sebelum di subepikardium bersamaan dengan berkurangnya tekanan arteri koroner. Perbedaan transmural ini dapat bertambah saat
takikardi atau preload yang besar yang mengurangi perfusi maksimal subendokardium
(Canon, 2012).
Tekanan darah koroner ini sama seperti pada manusia tanpa simtom iskemia, oklusi
kronik distal, menggunakan tekanan mikromanometer. Takikardi akan meningkatkan batas
tekanan auroregulasi yang rendah akibat kebutuhan aliran yang meningkat seiring berkurangnya
Gambar 2.9 adalah ilustrasi vasiasi transmural pada batas tekanan autoregulasi yang
rendah yang menghasilkan iskemik subendokardium. Aliran darah subendokardium berlangsung
saat fase diastolik dan berkurang dibawah tekanan koroner rata-rata 40 mmHg. Hal ini berbeda
dengan aliran darah subepikardium, berlangsung saat siklus jantung dan terjaga sampai tekanan
darah koroner 25 mmHg. Perbedaan ini oleh karena kebutuhan oksigen di subendokardium lebih
tinggi. Perbedaan transmural pada tekanan autoregulasi rendah menyebabkan subendokardium
rentan terhdap iskemia dengan adanya stenosis koroner (Canon, 2012).
2.1.8. Modulasi Tonus Koroner di Endotel
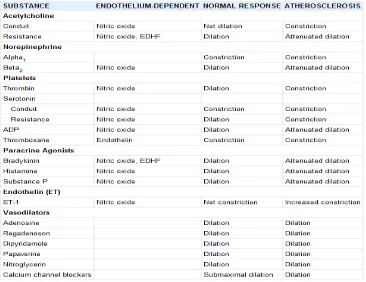
Arteri di pembuluh darah epikardium tidak secara normal berperan terhadap resistensi
vaskular koroner namun diameter arteri dimodulasi oleh sejumlah faktor parakrin yang dilepas
oleh platelet, demikian juga dari agonis neurohormonal yang ada di sirkulasi, tonus neural, dan
kontrol lokal vaskular shear stress. Faktor-faktor tersebut dapat dilihat pada tabel dibawah ini.
Tabel 1. Endothelium-dependent dan efek langsung stimulus neural, autacoid, dan vasodilator
ADP = adenosine diphosphate; EDHF = endothelium-dependent hyperpolarizing factor (Canty, 1990).
Menurut Levick, 2010, tonus vaskular dipengaruhi oleh 3 hirarki atau susunan, yaitu :
Susunan dasar : merupakan sistem autoregulasi; susunan pertengahan : agen vasoaktif intrinsik
yang diproduksi jaringan seperti vasodilator (adenosin, K+, CO2, laktat, fosfat, hiperosmolaritas,
H2O2), sekresi endotel (nictric oxide, endothelium derived hyperpolarizing factor, prostasiklin,
endotelin), mediator inflamasi autacoid (histamin, bradikinin, platelet activating factor,
leukotrien), dan vasospaame (serotonin, tromboxane); susunan teratas : regulasi ekstrinsik oleh
sistem saraf simpatis, parasimpatis, dan sirkulasi hormon (adrenalin, angiotensin II, vasopressin).
2.1.9. Resistensi Vaskular Koroner
Resistensi aliran darah koroner dibagi menjadi 3 komponen (gambar 2.10) dalam keadaan
normal tidak dijumpai tekanan yang rendah di arteri epikardial disebut negligible conduit
resistance (R1). Komponen kedua adalah coronary resistance (R2) yang dinamis dan secara primer berasal dari resistensi mikrosirkulasi arteri dan arteriol, didistribusikan melalui -
Gambar 2.10. Skema komponen resistensi vaskular koroner dengan atau tanpa stenosis
sekunder terhadap metabolik dan perubahan autoregulasi aliran koroner dan muncul di
arteriol dan resistensi arteri; dan R3 adalah compressive resistance yang lebih tinggi di
subendokardium daripada di epikardium. Pada jantung normal , R2>R3>R1.
Perkembangan stenosis arteri koroner proksimal atau vasodilatasi farmakologi
menurunkan resistensi arteriolar (R2).Pada keadaan epicardium mengalami stenosis yang
berat R1>R3>R2 (Canty, 1990).
miokardium melewati resistensi pembuluh darah yang luas. Komponen ketiga adalah
compressive reisitance (R3) tergantung siklus jantung dan berhubungan dengan kontraksi jantung dan tekanan sistolik di ventrikel kiri. Pada gagal jantung, efek kompresi akibat tekanan
diastolik ventrikel yang meningkat akan mengganggu perfusi koroner melalui kompresi pasif
pembuluh mikrosirkulasi dengan meningkatkan tekanan ekstravaskular jaringan. Preload yang
meningkat menaikkan tekanan balik koroner diatas level tekanan vena koroner (Canty, 1990).
2.1.10. Fungsi Sistolik Ventrikel Kiri
Terganggunya aliran arteri koroner epikardium, membuat miokardium kehilangan
kemampuan untuk memperpendek dan melakukan fungsi kontraksi (gambar 2.11) dengan 4 pola
kontraksi abnormal : 1) dissinkroni, merupakan dissosiasi waktu kontraksi pada segmen yang
berdekatan; 2) hipokinetik, berkurangnya jarak pemendekan otot miokardium; 3) akinetik,
penghentian pemendekan otot; 4) diskinetik, pengembangan otot yang paradoks dan systolic
bulging. Peningkatan gerakan otot jantung pada daerah non infark bertahan selama 2 minggu,
selama beberapa bagian otot jantung yang mendapat reperfusi akan menyembuh dan myocardial
stunning menghilang (Hochman, 2003).
Penderita STEMI menunjukkan berkurangnya fungsi kontraksi miokardium pada daerah
non infark.Penemuan ini menunjukkan riwayat obstruksi arteri koroner sebelumnya yang
menyuplai daerah non infark di ventrikel dan tidak mendapat cukup darah dari pembuluh darah
kolateral sehingga disebut iskemia. Adanya kolateral yang terbentuk sebelum proses STEMI
menyediakan suplai darah yang adekuat untuk fungsi sistolik pada daerah pembuluh darah arteri
yang tersumbat dan mampu memperbaiki fraksi ejeksi ventrikel kiri segera setelah infark
Gambar 2.11.Paradigma syok klasik (garis hitam). Pengaruh respon inflamasi (garis merah). iNOS = inducible nitric oxide synthase; LVEDP = LV end-diastolic pressure; NO = nitric oxide;
SVR = systemic vascular resistance.(Hochman, 2003).
Namun jika sejumlah besar miokardium terjadi cedera iskemia, fraksi ejeksi ventrikel kiri
akan menurun, CO, SV, tekanan darah, puncak dP/dt menurun (dP/dt merupakan perubahan
tekanan maksimum dan minimum pada ventrikel saat kontraksi isovolumik secara
ekokardiografi), dan volume akhir sistolik meningkat. Volume akhir sistolik yang meningkat
mungkin prediktor hemodinamik terhadap mortalitas pada pasien-pasien STEMI. Ekspansi
sistolik yang paradoks tersebut akan menurunkan SV ventrikel kiri. Miosit yang nekrotik tertarik
satu sama lain sehingga daerah yang infark akan menipis dan memanjang, khususnya pasien
dengan infark di anterior luas, menghasilkan semakin luasnya proses dilatasi. Tingkat dilatasi
ventrikel tergantung luas infark, patensi arteri yang mensuplai daerah infark, dan aktivasi sistem
Gambar 2.12.Sistem renin angiotensin aldosteron (Hochman, 2003).
2.1.11. Pengaruh Iskemia Miokard Terhadap Sirkulasi
Pasien STEMI terjadi gangguan regulasi sirkulasi. Proses ini berawal dari obstruksi
fungsional pembuluh darah koroner menghasilkan iskemia miokard regional sehingga
menurunkan fungsi ventrikel kiri dan SV namun tekanan pengisian bertambah. Tekanan aorta
menurun dan mengurangi perfusi koroner sehingga akan menambah berat iskemia dan
merupakan lingkaran setan. Inflamasi sistemik sekunder dari proses infark akan melepas sitokin
sehingga menyebabkan vasodilatasi dan menurunkan resistensi vaskular sistemik (gambar 2.11).
Ketidakmampuan ventrikel kiri mengeluarkan SV juga meningkatkan preload sehingga ventrikel
kiri berdilatasi dengan baik jika masih berkompensasi.Mekanisme kompensasi ini bertujuan
ventrikel kiri juga meningkatkan afterload, menurut hukum Laplace pada tekanan arteri tertentu
ventrikel kiri harus berdilatasi melawan wall tension yang lebih tinggi.Hal ini bukan hanya
menambah afterload namun juga menambah kebutuhan oksigen miokardium, yang mana
miokardium sudah dalam keadaan iskemia (Hochman, 2003).
2.1.12. Pengukuran Tekanan Darah Pada Pasien Sindrom Koroner Akut
Saat fase prehospital STEMI, monitor hemodinamik tidak ada dan mengenal keadaan ini
harus dilakukan penilaian secara klinis dan mengukur tekanan darah dengan cuff.Hipotensi
berhubungan dengan bradikardi sering menggambarkan vagotonia. Hipovolume relatif atau
absolut sering dijumpai saat hipotensi baik dengan denyut jantung normal maupun
takikardi..Keringat dingin, kurang minum, atau muntah sebelum keadaan infark menyertai
STEMI ini menyokong terbentuknya hipovolemia.Walaupun dengan volume vaskular yang
normal, hipovolemia relatif dapat muncul akibat fraksi ejeksi yang menurun dan tekanan
pengisian ventrikel kiri meningkat setinggi 20 mmHg (Canon, 2012).
Mengenal hipovolemia sangatlah penting pada pasien STEMI yang hipotensi, tak jarang
tersembunyi jika tidak disertai monitor hemodinamik. Hipotensi menjadi absolut dengan
tekanan pengisian ventrikel kiri 8 mmHg, atau relatif, dengan normal (8-12 mmHg) atau sedikit
meningkat (13-18 mmHg).
Pasien dengan hipotensi memiliki pulmonary capillary wedge pressure (PCWP)< 18
mmHg. Khusus untuk infark ventrikel kanan, hipotensi tekanan pengisian ventrikel kiri yang
normal, rendah, dan sedikit meningkat (Canon, 2012).
Gambar 2.13.Pengaruh fungsi ventrikel kiri terhadap survival pasien dengan infark
Disfungsi ventrikel kiri merupakan prediktor tunggal mortalitas pada pasien STEMI (gambar
2.13) Pasien dengan STEMI dapat terjadi disfungsi sistolik atau sistolik dan diastolik.Disfungsi
diastolik ventrikel kiri dapat menyebabkan udem paru. Manifestasi klinis gagal jantung kiri
semakin menonjol jika luas infark bertambah, pasien usia tua, dan diabetes.
2.2. Definisi dan Klasifikasi Sindrom Koroner Akut
Sindrom koroner akut (SKA) adalah istilah untuk mendeskripsikan gejala yang
disebabkan iskemik miokard akut. Iskemik akut disebabkan, namun tidak selalu, oleh karena
ruptur plak aterosklerosis, fisura, erosi, atau kombinasi proses thrombosis intrakoroner, dan
berhubungan dengan peningkatan kematian otot jantung (infark) yang terdiri dari infark miokard
akut elevasi segmen ST (IMA-STE), infark miokard non elevasi segmen ST (IMA-NSTE), dan
angina pektoris tidak stabil. Mengenal penderita dengan SKA sangatlah penting di suatu unit
gawat darurat rumah sakit (RS) dan harus dilakukan triase dengan melakukan pemeriksaan
elektrokardiografi (EKG) dan interpretasi yang akurat dalam waktu 10 menit sehingga diperoleh
penanganan yang tepat (Bender, 2011; Fuster, 2012).
2.2.1. Diagnosis Sindrom Koroner Akut
Diagnosis IMA STE ditegakkan apabila dijumpai nyeri dada khas infark, elevasi segmen
ST yang persisten atau dijumpai left bundle branch block (LBBB) yang dianggap baru,
peningkatan enzim jantung serial akibat nekrosis miokard (CKMB dan troponin) dan dijumpai
abnormalitas wall motion regional yang baru pada pemeriksaan ekokardiografi (Van de Werf,
2008).
SKA yang tidak disertai dengan elevasi segmen ST digolongkan menjadi angina pektoris
tidak stabil dan IMA NSTE. Jika dijumpai peningkatan enzim jantung, maka penderita
digolongkan ke dalam IMA NSTE dan jika enzim jantung normal maka kondisi ini disebut
Gambar 2.14. Diagnosis SKA (Fuster, 2012)
2.3. Kerangka Teori
Gambar 2.15. Diagram kerangka teori, NO = nictric oxide; iNOS = inducible nitric oxide
synthase; SVR = systemic vascular resisitance; LVEDP = left ventricle end diastolic pressure;
2.4. Kerangka Konsep
Gambar 2.16. Diagram kerangka konsep Penderita dengan diagnosis STEMI
onset < 12 jam
UGD RSHAM
Pengukuran tekanan darah sistolik : grup I TDS 90-139 mmHg, grup II TDS
140-180 mmHg
Kematian di RS
BAB III
METODOLOGI PENELITIAN
3.1. Desain Penelitian
Penelitian ini merupakan studi prospektif yang menilai hubungan tekanan darah sistolik
pada penderita IMA-STE onset < 12 jam dengan saat masuk dengan mortalitas di rumah sakit.
3.2. Tempat dan Waktu
Penelitian dilakukan terhadap pasien-pasien dengan diagnosis IMA STE onset < 12 jam
yang masuk melalui UGD Rumah Sakit Haji Adam Malik Medan (RSHAM) mulai 1 November
2014 sampai 31 Januari 2015.
3.3. Populasi dan Sampel
Populasi target adalah pasien-pasien dengan diagnosis IMA STE onset < 12 jam yang
masuk melalui UGD RSHAM. Sampel adalah populasi terjangkau yang memenuhi kriteria
inklusi dan eksklusi.
3.4. Besar Sampel
Besar sampel dihitung menggunakan rumus besar sampel yaitu :
n = pa - po
Z��.�� + Z��.��P
2
qo = 1 – po
Dengan menggunakan rumus tersebut diatas, maka didapat jumlah sampel minimal untuk
penelitian adalah 41 orang.
3.5. Kriteria Inklusi dan Eksklusi
3.5.1. Kriteria Inklusi
Semua pasien dengan diagnosa IMA- STE onset < 12 jam dengan trombolitik.
3.5.2. Kriteria Eksklusi
Semua pasien dengan gagal jantung kronik, gagal ginjal kronik, syok kardiogenik, dan
intra koroner perkutan primer.
3.6. Definisi Operasional
1. IMA-STE adalah subset dari sindrom koroner akut yang ditandai pada pemeriksaan EKG
dijumpai gelombang q patologis dan atau ST elevasi atau depresi pada pemeriksaan
serialnya, atau adanya angina pektoris tipikal atau atipikal disertai perubahan EKG dan
jantung tanpa perubahan EKG atau ada bukti oklusi koroner infark miokard baru pada
kematian mendadak (WHO, 2008).
2. Pemeriksaan klinis dilakukan untuk menyingkirkan penyakit lain diluar sindrom koroner
akut contohnya pneumonia, tuberculosis, nyeri dada non kardiak, pleuritis,
pneumotoraks.
3. Pasien dengan PJK adalah pasien yang pada pemeriksaan EKG dijumpai gelombang Q
patologis, atau dengan riwayat SKA sebelumnya atau telah dilakukan angiografi koroner
sebelumnya dan terbukti memiliki stenosis arteri koroner 50% atau lebih.
4. Riwayat hipertensi didefenisikan apabila memenuhi minimal salah satu kriteria berikut
(Karlsberg dkk, 2011) :
- Riwayat pernah didiagnosis oleh dokter menderita hipertensi dan telah diberikan obat
anti hipertensi serta advis diet dan olah raga.
- Pada anamnesis dijumpai riwayat pemakaian obat anti hipertensi.
5. Syok kardiogenik adalah hipoperfusi oleh karena gagal jantung dengan parameter
hemodinamik hipotensi dengan tekanan darah sistolik < 80 mmHg atau mean arterial
pressure < 30 mmHg, cardiac index < 1.8 L/menit/m2
6. Killip didefinisikan, killip 1 tidak dijumpai ronki basah basal, killip 2 dijumpai ronki
basah basal, killip 3 dijumpai ronki lebih dari setengah lapangan paru, killip 4 syok
kardiogenik (Van de Werf, 2008).
, dan left ventricle end diiastolic
pressure > 18 mmHg (Reynolds, 2008)
7. Hipotensi didefinisikan sebagai tekanan darah antara 80 - 90 mmHg dengan perfusi ke
seluruh jaringan berjalan baik tanpa tanda-tanda syok.
8. Intra koroner perkutan primer didefinisikan tindakan invasif kateterisasi pembuluh darah
koroner pada IMA-STE onset < 12 jam dengan masa persiapan tindakan yang tidak lebih
dari 60 menit.
9. Mortalitas didefinisikan sebagai kematian yang disebabkan akibat penyakit IMA-STE
yang terjadi selama pasien dirawat di RS.
10.Pengukuran TDS saat masuk didefinisikan sebagai pengukuran tekanan darah sistolik
yang pertama sekali dilakukan pada saat pasien tiba di UGD RSUP H Adam Malik
3.7. Identifikasi Variabel
Variabel independen adalah tekanan darah sistolik dan manifestasi klinis.
Variabel dependen adalah mortalitas.
3.8. Alur Penelitian
Semua pasien yang mempunyai keluhan nyeri dada atau angina equivalent. Peneliti
memeriksa semua rekam medis pasien untuk melihat anamnesis, pemeriksaan fisik, dan
pemeriksaan laboratorium untuk menegakkan IMA STE, data dasar dicatat secara lengkap.
Pemeriksaan tekanan darah sistolik dan diastolik diukur saat pertama kali pasien tiba di
UGD dengan sfigmomanometer merk SPIRIT, pemeriksaan fisik, pemeriksaan laboratorium.
Pasien dengan kriteria eksklusi dikeluarkan pada penelitian ini. Pasien dicatat tekanan darah
sistoliknya sebanyak 3x pengukuran kemudian diambil rata-rata tekanan darah sistolik lalu
dikelompokkan menjadi 2 grup, yaitu 90-139 mmHg dan 140-180 mmHg dengan pemeriksaan
fisik berupa killip dan denyut jantung. Selama masa rawatan di RS akan dipantau angka
kematiannya.
Gambar 3.1 Diagram alur penelitian
Pasien dengan diagnosa IMA-STE
Pengukuran tekanan darah, pemeriksaan fisik, elektrokardiografi, dan laboratorium saat tiba di RS
3.9. Analisa Data
Dalam data penelitian, perbedaan karakteristik demografi, laboratorium dan klinik
terhadap mortalitas di rumah sakit menggunakan uji statistik Fisher’s Exact, Mann-Whitney,
Kruskal-Wallis. Variabel-variabel yang dapat memprediksi mortalitas di rumah sakit digunakan
analisis bivariat. Odds ratio dan 95% confidence interval menilai resiko kematian di rumah sakit.
Dalam semua analisis, secara statistik dikatakan signifikan jika p < 0,05.
3.10. EtikaPenelitian
Penelitian ini akan meminta persetujuan dari komite etik Fakultas Kedokteran USU.
3.11. PerkiraanBiaya
Pengadaan alat tulis dan fotokopi Rp. 1.000.000,-
Pengumpulan dan pengolahan data Rp. 1.500.000,-
Biaya tidak terduga Rp. 500.000,-
BAB IV
HASIL PENELITIAN
4.1. Karakteristik Responden Penelitian
Penelitian ini diikuti oleh sebanyak 43 orang pasien yang didiagnosis dengan IMA STE
dengan onset < 12 jam yang telah memenuhi kriteria inklusi dan eksklusi. Karakteristik
demografi, klinik dan faktor risiko ditampilkan dalam tabel 4.1.
Tabel 4.1 Karakteristik Demografi Subjek Penelitian saat Pasien Masuk Rumah Sakit
Tidak naik 10 (23,3)
Pada tabel 4.1 didapati jumlah sampel pada penelitian ini terdiri dari laki-laki sebanyak
36 orang (83,7 %) dan perempuan sebanyak 7 orang (16,3 %), dengan rata-rata usia 55.6 tahun.
Faktor resiko terbanyak dari semua sampel adalah hipertensi sebanyak 24 orang (55,8 %) dan
usia lebih dari 45 tahun sebanyak 39 orang (90,7 %). Pada data laboratorium didapat kadar
CKMB naik sebanyak 23 orang (76,7 %), troponin T naik sebanyak 31 orang (72,1%), lekosit
naik sebanyak 29 orang (67,4%), dan kadar gula darah naik sebanyak 25 orang (58,1%). Dari
data klinis didapat bahwa pasien dengan killip I sebanyak 29 orang (67,4 %), diagnosis
terbanyak adalah STEMI inferior sebanyak 15 orang (34,9 %) dan onset rata-rata 7,38 jam.
Jumlah pasien yang meninggal selama dirawat di rumah sakit sebanyak 6 orang (14%).
4.2. Perbedaan Karakteristik Demografi, Laboratorium, dan Klinik terhadap
Mortalitas di Rumah Sakit
Perbedaan karakteristik demografi, laboratorium, dan klinis terhadap mortalitas di rumah
sakit disajikan pada tabel 4.2 di bawah ini.
Tabel 4.2 Perbedaan Karakteristik Demografi, Laboratorium dan Klinik terhadap Mortalitas di Rumah Sakit
Karakteristik Responden Meninggal (n=6) Tidak Meninggal (n=37) p
Karakteristik Demografi
Umur, rerata (SB), tahun 59,38 (7,43) 55,23 (10,47) 0,297
Troponin T, n (%)
Pada tabel 4.2 didapat pasien dengan jenis kelamin laki-laki lebih banyak yang
meninggal yaitu sebanyak 6 orang (16,7 %) sedangkan pasien berjenis kelamin perempuan
yang meninggal tidak ada (0%) dengan nilai p = 0,567. Rerata umur pasien yang meninggal
berumur 59,38 tahun (7,43 %) dan pasien yang tidak meninggal berumur 55,23 tahun (10,47 %)
dengan nilai p = 0,297.
Kruskal-Wallis
Pada pasien yang meninggal, didapati faktor risiko umur ≥ 45 tahun sebanyak 6 orang
(15,4 %) dengan nilai p = 1,000, faktor risiko merokok sebanyak 5 orang (17,9 %), faktor risiko
hipertensi sebanyak 2 orang dengan nilai p = 0,380, faktor risiko diabetes mellitus sebanyak 1
orang (9,1 %) dengan nilai p = 1,000, faktor risiko riwayat keluarga tidak dijumpai (0 %) dengan
nilai p = 0,567, dan faktor risiko dislipidemia tidak dijumpai (0 %) dengan nilai p = 0,571.
Dimana faktor risiko ini tidak dijumpai perbedaan yang signifikan secara statistik namun secara
Pada karakteristik laboratorium pasien yang meninggal dijumpai kadar leukosit naik
sebanyak 4 orang (13,8 %) dengan nilai p = 1,000, kadar CKMB naik sebanyak 5 orang (15,1
%) dengan nilai p = 1,000, kadar troponin T naik sebanyak 4 orang (12,9 %) dengan nilai p =
1,000, kadar gula darah naik sebanyak 2 orang (20 %) dengan nilai p = 0,375, riwayat infark
miokard tidak dijumpai (0 %) dengan nilai p = 1,000. Pada data laboratorium dan riwayat infark
miokard pasien yang meninggal tidak dijumpai perbedaan yang signifikan namun secara klinis
bermakna.
Dari karakteristik klinik, yaitu pemeriksaan tekanan darah sistolik pada pasien yang
meninggal dijumpai sebesar 101,7 mmHg (23,16 %) dan yang tidak meninggal sebesar 124,7
mmHg (25,56 %). Pada tekanan darah sistolik dijumpai perbedaan secara statistik antara kedua
grup dengan nilai p = 0,028. Namun apabila tekanan darah sistolik dikategorikan menjadi 2 grup
didapatkan pada pasien yang meninggal memiliki tekanan darah sistolik 139-180 mmHg
sebanyak 1 orang (6,7 %) dan yang tidak meninggal sebanyak 14 orang (93,3 %) dengan nilai p
= 0,403. Pada pasien dengan tekanan darah sistolik 90-139 mmHg yang meninggal sebanyak 5
orang (17,9 %) dan yang tidak meninggal sebanyak 23 orang (82,1 %) dengan nilai p = 0,777.
Dari kedua kategori tekanan darah sistolik ini secara statistik tidak dijumpai perbedaan yang
signifikan. Dari rerata denyut jantung pasien yang meninggal adalah 78,8 x/menit (24,9 %)
dibanding dengan pasien yang tidak meninggal sebesar 73,7 x/menit (13,31 %) dengan nilai p =
0,537. Dari kedua kategori denyut jantung ini tidak dijumpai perbedaan yang signifikan secara
statistik, namun frekuensi denyut jantung lebih cepat dari kelompok pasien yang meninggal.
Gambar 4.1 Perbandingan tekanan darah sistolik dengan mortalitas
Tekanan Darah Sistolik (mmHg)
Dari karakteristik klinik killip 1, 2, dan 3 dijumpai perbedaan yang signifikan dengan p =
0,001 dengan menggunakan perhitungan Kruskal Wallis diantara kedua grup.
Dari gambar 4.2 dibawah ini, hubungan TDS antara kedua grup dengan onset terjadinya
IMA-STE didapati bahwa pada grup 1 (TDS 90-139 mmHg) semakin lama onset IMA-STE atau
semakin lama pasien dengan grup 1 datang ke RS maka angka mortalitas di RS semakin tinggi
dibandingkan dengan grup 2 (TDS 140-180 mmHg).
Gambar 4.2 Hubungan Tekanan Darah Sistolik Antara Kedua Grup Dengan Onset
Tabel 4.3 Hubungan Tekanan Darah Sistolik Dengan Denyut Jantung
Dari tabel 4.3 menunjukkan bahwa TDS tidak berhubungan secara statistik dengan
denyut jantung dengan nilai p = 0.245.
Tabel 4.4 Hubungan Tekanan Darah Sistolik Dengan Killip
Dari tabel 4.4 TDS tidak berhubungan dengan killip 1 secara statistik dengan nilai p =
1.000, namun TDS berhubungan dengan killip 3 dengan nilai p = 0.041.
4.3. Hasil Analisis Bivariat Variabel-Variabel yang dapat Memprediksi Mortalitas di
Rumah Sakit
Tabel 4.5 Variabel-Variabel yang Memprediksi Mortalitas di Rumah Sakit
Karakteristik RR 95% IK P
Dari tabel 4.5 tentang variabel-variabel yang memprediksi mortalitas, apabila tekanan
darah sistolik dikategorikan menjadi 2 kategori, yaitu 140-180 mmHg dan 90-139 mmHg
didapatkan pada kategori sistolik 90-139 mmHg memiliki 2,68 kali menyebabkan mortalitas.
Namun hal ini tidak bermakna secara statistik dengan p value = 0,403.
Fraksi ejeksi tidak dapat dihitung sebagai variabel-variabel yang dapat memprediksi
mortalitas di rumah sakit oleh karena tidak didapati jumlah pasien yang meninggal dengan fraksi
ejeksi normal.
Secara umum tidak didapati perbedaan yang bermakna pada hubungan killip dan
kematian (p=0,06). Namun jika secara khusus dibandingkan antara killip 3 dan killip 1, didapati
Gambar 4.3 Forest Plot Variabel Perbandingan Antara Killip 2 dan 3 yang Dapat Memprediksi Kematian di Rumah Sakit
Pada gambar 4.3 tersebut didapati bahwa pasien dengan killip 3, 11,9 kali lebih berisiko
menyebabkan kematian dibandingkan dengan pasien killip 1. Perbandingan risiko antara killip 2
dan killip 1 adalah 3,93 lebih besar. Perbandingan nilai risiko antara killip 2 dan killip 1 tidak
bermakna secara statistik.
Jika killip 3 dibandingkan killip 2 maka pasien dengan killip 3 didapati 3,02 kali lebih
besar menyebabkan kematian di rumah sakit. Namun perbandingan risiko antara pasien dengan
killip 3 dan killip 2 juga tidak bermakna secara statistik. Hal ini dilihat dari interval kepercayaan
BAB V
PEMBAHASAN
Penelitian ini merupakan studi prospektif yang menilai hubungan tekanan darah sistolik
pada penderita IMA-STE onset < 12 jam dengan saat masuk dengan mortalitas di rumah sakit.
Dari hasil penelitian diperoleh rerata umur pasien yang meninggal berumur 59,38 tahun (7,43 %)
dan pasien yang tidak meninggal berumur 55,23 tahun (10,47 %) dengan nilai p = 0,297. Secara
statistik tidak menunjukkan perbedaan yang signifikan antara kedua grup, secara klinis jumlah
pasien yang meninggal lebih banyak didominasi pada pasien dengan usia yang lebih tua. Hal ini
sesuai dengan penelitian Shiraisi, dkk (2011) dengan sampel penelitian sebanyak 1211 orang,
dengan diagnosa IMA-STE onset < 12 jam pasien dilakukan IKPP dalam penelitiannya
menyebutkan pasien dengan usia 70,6 ± 11,7 tahun lebih banyak yang meninggal. Namun studi
yang dilakukan oleh Huang, dkk (2014) dengan sampel penelitian sebanyak 6591 orang, dengan
diagnosa IMA-STE onset < 12 jam dengan IKPP menyatakan bahwa tidak ada perbedaan secara
statistik menurut umur pasien.
Pada pasien yang meninggal, didapati faktor risiko umur ≥ 45 tahun sebanyak 6 orang
(15,4 %) dengan nilai p = 1,000, faktor risiko merokok sebanyak 5 orang (17,9 %) dengan nilai p
= 0,403, faktor risiko hipertensi sebanyak 2 orang (8,3 %) dengan nilai p = 0,380, faktor risiko
diabetes mellitus sebanyak 1 orang (9,1 %) dengan nilai p = 1,000, faktor risiko riwayat keluarga
tidak dijumpai (0 %) dengan nilai p = 0,567, dan faktor risiko dislipidemia tidak dijumpai (0 %)
dengan nilai p = 0,571. Dimana faktor risiko ini tidak dijumpai perbedaan yang signifikan secara
statistik namun secara klinis bermakna. Studi oleh Shiraisi, dkk (2011) menyatakan faktor risiko
usia, hipertensi, dan denyut jantung memiliki perbedaan yang signifikan secara statistik dengan p
= 0.001, namun diabetes mellitus tidak, dengan nilai p = 0,029. Studi oleh Huang, dkk (2014)
menyatakan bahwa hipertensi dan denyut jantung memiliki perbedaan yang signifikan secara
statistik dengan nilai p < 0.001, namun diabetes mellitus tidak, dengan nilai p = 0,202.
Pada karakteristik laboratorium pasien yang meninggal dijumpai kadar leukosit naik
sebanyak 4 orang (13,8 %) dengan nilai p = 1,000, kadar CKMB naik sebanyak 5 orang (15,1
1,000, kadar gula darah naik sebanyak 2 orang (20 %) dengan nilai p = 0,375, riwayat infark
miokard tidak dijumpai (0 %) dengan nilai p = 1,000. Pada data laboratorium dan riwayat infark
miokard pasien yang meninggal tidak dijumpai perbedaan yang signifikan namun secara klinis
bermakna. Hal ini sesuai dengan studi oleh Huang, dkk (2014) bahwa kadar gula darah dan
riwayat IMA sebelumnya tidak menunjukkan perbedaan secara statistik dengan nilai p = 0,008.
Namun pada studi Shiraisi, dkk (2011) menyatakan kadar enzim jantung Creatin kinase
menunjukkan perbedaan secara statistik dengan nilai p < 0,001 dan studi oleh Palmerini, dkk
(2011) menyatakan bahwa leukosit merupakan prediktor independen luas infark dan angka
kematian 1 tahun.
Pada pengukuran fraksi ejeksi abnormal (< 50 %) pasien yang meninggal didapat
sebanyak 6 orang (17,6 %) dengan nilai p = 0, 315 diperoleh secara statistik tidak dijumpai
perbedaan. Namun berbeda halnya dengan studi oleh Rasoul, dkk (2009) menyatakan bahwa
fraksi ejeksi < 30 % merupakan prediktor kuat terhadap mortalitas 30 hari dan 1 tahun.
Dari hasil penelitian, rerata denyut jantung pasien yang meninggal adalah 78,8 x/menit
(24,9 %) dibanding dengan pasien yang tidak meninggal sebesar 73,7 x/menit (13,31 %) dengan
nilai p = 0,537. Dari kedua kategori denyut jantung ini secara statistik tidak dijumpai perbedaan
yang signifikan secara statistik, namun secara klinik bermakna. Dalam penelitian Shiraisi, dkk
(2011) yang menyatakan semakin tinggi denyut jantung, semakin banyak komplikasi yang
terjadi.
Dari hasil penelitian, pemeriksaan tekanan darah sistolik pada pasien yang meninggal
dijumpai sebesar 101,7 mmHg (23,16 %) dan yang tidak meninggal sebesar 124,7 mmHg (25,56
%) sehingga dijumpai perbedaan secara statistik antara kedua grup dengan nilai p = 0,028.
Namun apabila tekanan darah sistolik dikategorikan menjadi 2 grup, pada pasien yang meninggal
memiliki tekanan darah sistolik 139-180 mmHg sebanyak 1 orang (6,7 %) dan yang tidak
meninggal sebanyak 14 orang (93,3 %) dengan nilai p = 0,403. Pada pasien dengan tekanan
darah sistolik 90-139 mmHg yang meninggal sebanyak 5 orang (17,9 %) dan yang tidak
meninggal sebanyak 23 orang (82,1 %) dengan nilai p = 0,777. Dari kedua kategori tekanan
darah sistolik ini secara statistik tidak dijumpai perbedaan yang signifikan. Pada hasil analisis
bivariat, tekanan darah sistolik 90-139 mmHg memiliki 2,68 kali menyebabkan mortalitas
Huang, dkk (2014) pada studi observasi membandingkan tekanan darah sistolik saat masuk,
pasien-pasien dengan sindrom koroner akut onset < 12 jam dengan kejadian kejadian mayor
kardiovaskular, tidak menunjukkan risiko jangka pendek kematian 7 hari, 30 hari, dan
pendarahan. Namun studi oleh Psaty, dkk (2001) dengan jumlah sampel 4902 orang tentang
hubungan level tekanan darah dan risiko IMA, stroke, dan mortalitas menunjukkan bahwa
tekanan darah sistolik merupakan prediktor tunggal terhadap mortalitas. Studi lain oleh Shiraisi,
dkk (2011) menyatakan jumlah pasien dengan tekanan darah sistolik < 106 mmHg yang
meninggal sebanyak 62 orang (25,7 %) dengan nilai p < 0,001, sehingga secara statistik
signifikan. Studi oleh Kang DG, dkk (2009) dengan sampel 3375 orang penderita hipertensi yang
mengalami infark miokard akut di Korea selama dirawat inap terjadi gagal ginjal akut, syok, dan
kejadian serebrovaskular lebih sering daripada yang non hipertensi. Secara multivariate usia tua,
killip ≥ 3, tekanan darah sistolik ≤ 90 mmHg, fraksi ejeksi ventrikel kiri < 45 % saat masuk,
riwayat hipertensi merupakan prediktor independen kematian di rumah sakit.
Dari hasil penelitian tidak dijumpai hubungan secara statistik antara TDS dengan denyut
jantung dengan nilai p = 0.245, dan tidak dijumpai hubungan TDS dengan killip I dengan nilai
p = 1.000. Namun jika TDS dibandingkan dengan killip 3 akan bermakna secara statistik dengan
nilai p = 0.041. Dari gambar Kaplan Meier, hubungan TDS antara kedua grup dengan onset
terjadinya IMA-STE didapati bahwa pada grup I (TDS 90-139 mmHg) semakin lama onset
IMA-STE atau semakin lama pasien dengan grup I datang ke RS maka angka mortalitas di RS
semakin tinggi dibandingkan dengan grup II (TDS 140-180 mmHg).
Dari karakteristik klinik killip 1, 2, dan 3 dijumpai perbedaan yang signifikan secara
statistik dengan p = 0,001 menggunakan perhitungan Kruskal Wallis. Hal ini sesuai dengan
penelitian yang dilakukan oleh Shiraisi, dkk (2011) yang menyatakan jumlah pasien yang
meninggal paling banyak dijumpai pada pasien dengan killip ≥ 3 dengan nilai p < 0,001. Namun
bila dilakukan analisa bivariat untuk memprediksi variabel-variabel yang dapat menyebabkan
BAB VI
KESIMPULAN DAN SARAN
6.1. Kesimpulan
1. Tekanan darah sistolik penderita IMA-STE onset < 12 jam saat masuk berhubungan
dengan mortalitas selama dirawat di rumah sakit.
2. Tekanan darah sistolik 101,7 mmHg dan killip 3 saat masuk merupakan penyebab
mortalitas selama dirawat di rumah sakit pada penderita IMA-STE onset < 12 jam.
6.2. Keterbatasan Penelitian
Penelitian memiliki keterbatasan diantaranya jumlah sampel penelitian yang kecil
sehingga apabila perhitungan tekanan darah sistolik dikategorikan dan uji bivariat dilakukan
menjadi tidak bermakna secara statistik. Pasien-pasien IMA-STE telah mendapat pengobatan
sesuai dengan panduan penatalaksaan pasien sindrom koroner akut sehingga angka kematian di
rumah sakit rendah.
6.3. Saran
Sebaiknya dilakukan penelitian lebih lanjut dengan sampel yang lebih besar oleh karena
beberapa variabel menunjukkan hasil secara klinis bermakna walaupun tidak bermakna secara
DAFTAR PUSTAKA
Antman EM. ST-Segment Elevation Myocardial Infarction: pathology, Pathophysiology, and
Clinical Features. Dalam Bonow RO, Mann DL, Zipes DP, Libby P. Braunwald’s Heart
Disease, A Textbook of Cardiovascular Medicine. Edisi 9. Philadelphia. Elsevier
Saunders. 2012.
Bender SB, Tune JD, Borbouse L, dkk. Altered Mechanism of Adenosine-Induced Coronary
Arteriolar Dilation in Early-Stage Metabolic Syndrome ExpBiol Med (Maywood).June
2009 234: 683-692.
Canon CP, Braunwald E. Coronary Blood Flow in Myocardial Ischaemia.Chapter
52.DalamBonow RO, Mann DL, ZipesDP, Libby P.Braunwald’s Heart Disease,a
Textbook of Cardiovascular Medicine. Edisi 9. Philadelphia. Elsevier Saunders. 2012.
Hal 1049-1067.
Berg D, Worzala K. Cardiovascular Examination. Dalam :Atlas of Adults Physical Diagnosis.
Edisi 1. Lippincott William Wilkins. 2006. Hal 76-78.
Canty JM Jr, Brooks A. Phasic Volumetric Coronary Venous Outflow Patterns in Conscious
Dogs. Am J Physiol. 1990; 258:1457.
Cohn, Davis RC, Hobbs FDR, Lip GYH, dkk. The Diagram of The Process of Ventricular
Remodelling. Dalam ABC of Heart Failure. N Engl J Med 1984. 311:819-23.
Fuster, Rourke, Walsh. ST Segment Myocardial Infarction. Chapter 60. Dalam Hurst the Heart.
Edisi 12. Mc Graw Hill. 2008.
GRACE investigator. Rationale and design of the GRACE (Global Registry of Acute Coronary
Events) Project: A Multinational Registry of Patients Hospitalized With Acute Coronary
syndromes
Hasdai, dkk. Cardiogenic Shock Diagnosis and Treatment. Humana Press. Totowa, New Jersey.
Hochman J. Cardiogenic Shock Complicating Acute Myocardial Infarction: Expanding the
paradigm. Circulation. 2003. 107:2998.
Homoud MK. Consequences of Reduced Blood Flow to The Myocardium. Dalam : Coronary
Artery Disease. New England Medical Center. 2008.
Huang B, Yang Y, Zhu J, Liang Y, Tan H. Clinical Characteristics and Short-Term Outcomes in
Patients With Elevated Admission Systolic Blood Pressure After Acute ST-Elevation
Myocardial Infarction: A Population Based Study. BMJ. 2014.
Ibnu M. Dasar-Dasar Fisiologi Kardiovaskuler. Jakarta : EGC, 1996. Hal 112-135
Jeremias A, Brown DL. Cardiac Intensive Care. Chapter 7. Dalam : Coronary Physiology and
Pathophysiology. Saunders. Edisi 2. Philadelphia. 2010. Hal 69-71
Kang DG, Jeong MH, Ahn Y, Chae SC, Hur SH, Hong TJ, dkk. Clinical Effects of Hypertension
on the Mortality of Patients with Acute Myocardial Infarction. J Korean Med Sci 2009;
24: 800-6
Karlsberg RP, Tcheng JE, Boris JR, dkk. ACCF/AHA 2011 Key Data Elements and Defenitions
of a Base Cardiovascular Vocabulary for Electronic Health Record.J Am CollCardiol.
2011;58(2):202-222
Katz AM. Physiology of The Heart. Wolter Kluwer, Lippincot William Wilkins. Philadelphia.
2006
Kruger W, Ludman AJ. Acute Heart Failure. Switzerland. 2009. Hal 20-21
Klocke FJ. Measurement of Coronary Blood Flow and Degree of Stenosis: Current Clinical
Implication and Continuing Uncertainties. J Am CollCardiol. 1983;1:31-41.
Levick JR. Control of Blood Vessel: Intrinsic Control. Chapter 13.Dalam : An Introduction to
Cardiovascular Physiology. Hodder Arnold. London. 2010. Hal 240-275.
Mehran R, Nicolsky E. Definition, Epidemiology, and Patient at Risk. Kidney Intl Supp.
Palmerini T, Mehran R, Dangas G, Nikolsky E, Witzenbichler, dkk. Impact of Leukocyte Count
on Mortality and Bleeding in Patients With Myocardial Infarction Undergoing Primary
Percutaneous Coronary Interventions. Circulation. 2011;123:2829-2837.
Perk J, Backer GD, Gohlke H, Reiner Z Verschuren WMM, dkk. European Guidelines on
Cardiovascular Disease Prevention in Clinical Practice (version 2012). European Heart
Journal. 2012;37:1-12.
Picariello C, Lazzeri C, Attana P, dkk. The Impact of Hypertension in Patients With Acute
Coronary Syndrome. SAGE-Hindawi Access to Research International Journal of
Hypertension Volume 2011, Article ID 563657.
Porth C, dkk . Alteration in Blood Pressure. Essentials of Pathophysiology: Concepts of Altered
Health States. Wolters Kluwer/Lippincott Williams & Wilkins.2011. Hal 274-279.
Psaty BM, Furberg CD, Kuller LH, dkk. Association Between Blood Pressure Level and The
Risk of Myocardial Infarction, Stroke, and Total Mortality: The Cardiovascular Health
Study. Arch Intern Med. 2001;161:1183-1192.
Rasoul S, Ottervanger JP, De Boer MJ, Dambrink JH, Gosselink M, dkk. Predictors of 30-days
and 1-year Mortality after Primary Percutaneous Coronary Intervention for ST-Elevation
in Myocardial Infarction. Pubmed. 2009;(6):415-21.
Reynolds HR, Hochman JS. Cardiogenic Shock: Current Concepts and Improving Outcomes.
Circulation.2008;117:686-697.
Smith JJ, Kampine JP. Circulatory physiology: The Essentials. Edisi 3. Baltimore: Williams
&Wilkins. 1990.
Shiraishi J, Sawada T, Kimura M, dkk. Systolic Blood Pressure at Admission, Clinical
Manifestation, and In-hospital Outcomes in Patients with Acute Myocardial Infarction.
Journal of Cardiology. 2011.58,54-60.
Steg G, James S, Atar G, Badano L, dkk. ESC Guidelines for the Management of Acute
Myocardial Infarction in Patients Presenting With ST-Segment Elevation. European
Swedberg K, Cleland J, Hull, Dargie H, Drexler H, Follath F, dkk. Guidelines or The Diagnosis
and Treatment of Chronic Heart Failure. Eur Heart J. 2005;26:1115-1140.
Van de Werf F, Bax J, Betriu A, dkk. Management of Acute Myocardial Infarction in Patient
Presenting with Persistent ST Segment Elevation, The Task Force on The Management
of ST-Segment Elevation Acute Myocardial Infarction. Euopean Heart
Journal.2012;33:2551-2567.
Volpi A, De Vita C, Franzosi MG, dkk. Determinants of 6-Month Mortality in Survivors of
Myocardial Infarction After Thrombolysis. Results of the GISSI-2 data base.Circulation.
1993. 88:416.
Wijns W, Kolh P, Danchin N, Di Mario C, Falk V, dkk. Guidelines of Myocardial
Revascularization. European Heart Journal (2010), 1-55.
WHO Media Center.Global Atlas on Cardiovascular Disease Prevention and Control. Diunduh
LEMBAR PENJELASAN KEPADA CALON SUBJEK PENELITIAN Lampiran 1
Yth. Bapak / Ibu ……….
1. Sebelumnya saya ingin memperkenalkan diri. Nama saya dokter Ary Agung Permana,
bertugas di divisi Kardiologi & Kedokteran Vaskular FK USU / RSUP H. Adam Malik
Medan. Saat ini, saya sedang melaksanakan penelitian tentang : Hubungan Tekanan
Darah Sistolik Pada Penderita Infark Miokard Akut Elevasi Segmen ST Dibawah 12
jam Saat Masuk Dengan Mortalitas Di RSUP H. Adam Malik.
2. Bapak / Ibu, pertama saya akan menjelaskan apa yang disebut sebagai infark miokard
akut yaitu sindroma klinis dengan karakteristik adanya rasa tidak nyaman di dada,
rahang, bahu, punggung, atau lengan yang semakin memberat bila beraktivitas atau
adanya stres emosional yang diketahui dari perubahan gelombang ST dari pemeriksaan
elektrokardiografi dan hasil enzim jantung yang positif. Saat pertma sekali Bapak/Ibu
masuk rumah sakit, akan dilakukan pemeriksaan tekanan darah oleh dokter
menggunakan alat sfigmomanometer merkuri merk “SPIRIT”. Hal ini sangat penting
dilakukan untuk mengetahui kondisi kesehatan secara menyeluruh saat terjadinya
serangan jantung, sehingga dokter dapat melakukan penanganan yang tepat. Bapak/Ibu
akan dirawat dan diamati komplikasi yang mungkin akan terjadi selama masa rawatan.
3. Biaya penelitian ditanggung oleh peneliti sepenuhnya.
4. Untuk info lebih lanjut, dapat menghubungi nomor telepon peneliti. Demikian,
mudah-mudahan keterangan saya diatas dapat dimengerti dan atas kesediaan Bapak/Ibu
berpartisipasi dalam penelitian ini saya ucapkan terima kasih.
PERSETUJUAN SETELAH PENJELASAN (PSP) Lampiran 2
Saya yang bertanda tangan di bawah ini :
Nama :
Jenis kelamin :
Umur :
Alamat :
Setelah mendapat keterangan secara terperinci dan jelas mengenai penelitian “Hubungan
Tekanan Darah Sistolik Pada Penderita Infark Miokard Akut Elevasi Segmen ST < 12 jam Saat
Masuk Dengan Mortalitas Di RSUP H. Adam Malik” dan setelah mendapat kesempatan tanya
jawab tentang segala sesuatu yang berhubungan dengan penelitian tersebut, maka dengan ini
saya secara sadar dan sukarela, tanpa paksaan menyatakan bersedia ikut menjadi peserta di
dalam penelitian tersebut, dan dapat mengundurkan diri sewaktu-waktu atau menolak.
Medan, ……… 2014
Yang membuat pernyataan persetujuan
DATA PASIEN
Komplikasi selama rawatan : ADHF /ALO / Syok kardiogenik / Hipertensi emergensi