EPSTEIN BARR NUCLEAR ANTIGEN-1 (EBNA-1) PADA PENDERITA
KARSINOMA NASOFARING DI RSUP H. ADAM MALIK MEDAN
TESIS
Oleh:
Siti Masliana Siregar
FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA
PROGRAM PENDIDIKAN DOKTER SPESIALIS
BIDANG STUDI ILMU KESEHATAN
TELINGA HIDUNG TENGGOROK BEDAH KEPALA LEHER
MEDAN
EPSTEIN-BARR NUCLEAR ANTIGEN (EBNA-1) PADA PENDERITA
KARSINOMA NASOFARING DI RSUP H. ADAM MALIK MEDAN
ABSTRAK
Latar Belakang:
Kesulitan diagnosis dini pada karsinoma nasofaring (KNF) sampai
saat ini masih menjadi masalah, hal ini disebabkan gejala dini penyakit yang tidak
khas, letak tumor yang tersembunyi sehingga sulit diperiksa. Etiologi karsinoma
nasofaring sampai saat ini belum diketahui dengan pasti. Beberapa teori telah
dikemukakan sebagai dugaan faktor penyebab terjadinya kanker ini, seperti implikasi
dari infeksi virus, faktor ras dan keturunan serta faktor lingkungan dan adat
kebiasaan. Virus Epstein Barr dapat menyebabkan karsinoma nasofaring. Hal ini
dapat dibuktikan dengan dijumpai adanya peningkatan konsentrasi antibodi anti EBV
jenis IgG dan IgA pada penderita karsinoma nasofaring. Beberapa penelitian
menunjukkan tingginya titer EBNA-1 pada penderita Karsinoma Nasofaring
menunjukkan adanya infeksi virus Epstein-Barr yang merupakan factor resiko
terjadinya karsinoma nasofaring.
Tujuan:
Penelitian ini bertujuan untuk mengetahui adanya peningkatan EBNA-1
pada penderita Karsinoma Nasofaring.
Metodologi
; Studi deskriptif untuk mengetahui titer EBNA-1 pada 34 orang
penderita Karsinoma Nasofaring, yang dilakukan di departemen THT-KL RSUP H
Adam Malik Medan, secara consecutive sampling mulai Oktober 2009.
Hasil Penelitian
: Hasil EBNA-1 positif dijumpai pada 13 subjek (38.2%).Dijumpai
pada penelitian ini jenis histopatologi terbanyak WHO tipe III. Nilai EBNA-1
terbanyak dijumpai pada jenis Histopatologi WHO Tipe III sebesar 38,2%.
Kesimpulan
: Terdapat peningkatan titer EBNA-1 positif pada karsinoma nasofaring,
selain itu tidak dijumpai perbedaan hasil EBNA-1 pada tiap jenis histopatologi.
Sehingga dari hasil penelitian peningkatan titer EBNA-1 pada karsinoma nasofaring
dapat dijadikan sebagai seromarker karsinoma nasofaring.
EPSTEIN-BARR NUCLEAR ANTIGEN-1 (EBNA-1) IN THE NASOPHARYNX
CARCINOMA PATIENTS IN THE ADAM MALIK HOSPITAL MEDAN
ABSTRACT
Background
: Early diagnosis for the nasopharynx carcinoma patient is difficult until
now and become a serious problem, it is caused by uncharacterized early symptoms
of the disease, and the location of the tumour behind the nose, it makes difficult on
the physical examination. Until nowadays, the etiologies of the carcinoma
nasopharynx still unclear. Many etiologies have been described such as, viral
infection, genetic and environment. Epstein-barr virus can cause nasopharynx
carcinoma. The IgA and IgG development in the serum of the patient has been
showed in Epstein-barr infection in the nasopharynx carcinoma patients. Review
literature shown increases of the EBNA-1 has indicated of the Epstein-barr infection
at the past time of the nasopharynx carcinoma patients.
Purpose
: This study to examination the development of EBNA-1 increases in the
nasopharynx carcinoma patients.
Study Design and Methods
: This is a descriptive study, performed in ENT HN
department of the Medical School University of North Sumatera/ H. Adam Malik
Hospital. Sample was collected by consecutive sampling, starting from October
2009.
Results
: Thirteen of thirtyfour subject (38,2%) have EBNA-1 positive in the
nasopharynx carcinoma, and in this study has shown the most common
histopathology is WHO type III. And the most common EBNA-1 value has been
shown in the histopathology type III.
Conclusion
: There is an increases of EBNA-1 in the nasopharynx carcinoma, and
there is no association between EBNA-1 and the histopathology of the nasopharynx
carcinoma. The increases of EBNA-1 as a seromarker of the Nasopharynx
Carcinoma.
Keywords
:
EBNA-1, Nasopharyngeal Carcinoma.
DAFTAR ISI
KATA PENGANTAR……… i
ABSTRAK………. viii
ABSTRACT……….. ix
DAFTAR ISI……….. x
DAFTAR GAMBAR………. xiii
DAFTAR TABEL………. xiv
BAB 1 PENDAHULUAN 1.1. Latar Belakang……….……….... 1
1.2. Perumusan Masalah... 3
1.3. Tujuan Penelitian... 4
1.3.1 Tujuan Umum ... 4
1.3.2 Tujuan Khusus ... 4
1.4. Manfaat Penelitian... 4
BAB 2 TINJAUAN PUSTAKA 2.1. Anatomi... 5
2.1.2. Batas-batas nasofaring... 5
2.1.3. Jaringan lunak yang membentuk nasofaring... 6
2.1.4. Perdarahan dan persyarafan... 8
2.1.5. Sistem Limfatik Nasofaring……… 9
2.2. Karsinoma Nasofaring………... 10
2.2.1. Hubungan struktur anatomi dengan jalan penyebaran tumor... 11
2.2.2. Patologi karsinoma nasofaring... 12
2.2.3. Epidemiologi ... 16
2.2.4. Etiologi dan faktor predisposisi... 18
2.2.5. Gejala Klinis karsinoma nasofaring... 23
2.2.6. Diagnosis ... 26
2.2.7. Stadium ... 31
2.2.8. Diagnosa Banding ... 34
2.2.9. Terapi……... 34
2.2.10 Prognosa... 38
2.3. Virus Epstein Barr... 38
2.3.1. Gambaran Molekuler Virus Epstein-Barr………. 39
2.3.2. Gambaran Virus Epstein-Barr……… 40
2.3.3. Epstein-Barr Nucelar Antigen (EBNA-1)………. 44
BAB 3 KERANGKA KONSEPSIONAL……….. 47
BAB 4 METODE PENELITIAN 4.1. Rancangan Penelitian... 48
4.2. Lokasi dan Waktu Penelitian ... 48
4.2.1. Lokasi Penelitian ... 48
4.2.2. Waktu Penelitian ... 48
4.3. Populasi, Sampel, Besar Sampel dan Teknik Pengambilan Sampel... 48
4.3.1. Populasi ... 48
4.3.1.1. Populasi Target... 48
4.3.1.2. Populasi Terjangkau... 48
4.3.2. Sampel ... 49
4.3.3. Besar Sampel ... 49
4.3.4. Teknik Pengambilan Sampel... 49
4.4. Definisi Batasan Operasional... 50
4.5. Alat dan Bahan Penelitian ... 51
4.5.1. Alat... 51
4.5.2. Bahan... 51
4.6. Cara Kerja ... 52
4.7. Kerangka Kerja ... 53
4.8. Cara Analisis Data ... 53
BAB 5 HASIL PENELITIAN... 54
BAB 6 PEMBAHASAN... 61
7.1. Kesimpulan... 68
7.2. Saran... 68
DAFTAR PUSTAKA... 69
DAFTAR GAMBAR
Gambar 2.1. Anatomi Nasofaring……….. 8
Gambar 2.2. Pendarahan Nasofaring……….
9
Gambar 2.3. Persarafan Nasofaring……… 10
Gambar 2.4. Siklus Hidup Epstein-Barr Virus……… 42
DAFTAR TABEL
Tabel 2.1. Karakteristik Jenis Histopatologi WHO dari berbagai Penelitian... 16
Tabel 2.2. Karakteristik Umur Penderita KNF dari berbagi Penelitian………….. 17
Tabel 2.3. Karakteristik Jenis Kelamin penderita KNF dari berbagai Penelitian. 18
Tabel 2.4. Karakteristik berdasarkan Gejala Hidung penderita KNF dari berbagai
penelitian………. 24
Tabel 2.5. Penelitian sebelumnya tentang Karakteristik Gejala Hidung Penderita
KNF……….. 25
Tabel 2.6. Penelitian sebelumnya tentang stadium KNF………
33
Tabel 2.7. Penelitian sebelumnya tentang EBNA-1 pada Penderita Karsinoma
Nasofaring………. 44
Tabel
5.1.1. Karakteristik Umur, Jenis Kelamin, dan Suku……… 54
Tabel
5.1.2. Sebaran Karakteristik Subjek berdasarkan Keluhan Telinga
Berdengung……….. 55
Tabel
5.1.3. Sebaran karakteristik subjek penelitian berdasarkan keluhan
pendengaran
berkurang 55
Tabel
5.1.4. sebaran karateristik subjek penelitian berdasarkan lama keluhan di
telinga
56
Tabel
5.1.5. sebaran karateristik subjek penelitian berdasarkan keluhan
epistaksis
56
Tabel 5.1.6. sebaran
karateristik
subjek penelitian berdasarkan keluhan
hidung
tersumbat 56
Tabel
5.1.7
sebaran karateristik subjek penelitian berdasarkan keluhan
Tabel 5.1.8. sebaran
karateristik
subjek penelitian berdasarkan keluhan
parese
orbita
57
Tabel 5.1.9. sebaran
karateristiksubjek penelitian berdasarkan pembesaran
kelenjer
getah
bening
58
Tabel 5.1.10.
sebaran
penelitian subjek penelitian berdasarkan metastase
organ
58
Tabel 5.1.11.
sebaran
karateristik
subjek penelitian berdasarkan jenis
histopatologi
59
Tabel 5.1.12.
sebaran
karateristik subjek penelitian berdasarkan stadium klinis
59
Tabel 5.1.13.
Tabel
nilai EBNA-1 pada subjek penelitian
KNF
59
Tabel
5.1.14.
Distribusi jenis histopatologi KNF pada EBNA-1
60
Tabel 5.1.15 Distribusi
stadium
Tumor
pada
EBNA-1
60
EPSTEIN-BARR NUCLEAR ANTIGEN (EBNA-1) PADA PENDERITA
KARSINOMA NASOFARING DI RSUP H. ADAM MALIK MEDAN
ABSTRAK
Latar Belakang:
Kesulitan diagnosis dini pada karsinoma nasofaring (KNF) sampai
saat ini masih menjadi masalah, hal ini disebabkan gejala dini penyakit yang tidak
khas, letak tumor yang tersembunyi sehingga sulit diperiksa. Etiologi karsinoma
nasofaring sampai saat ini belum diketahui dengan pasti. Beberapa teori telah
dikemukakan sebagai dugaan faktor penyebab terjadinya kanker ini, seperti implikasi
dari infeksi virus, faktor ras dan keturunan serta faktor lingkungan dan adat
kebiasaan. Virus Epstein Barr dapat menyebabkan karsinoma nasofaring. Hal ini
dapat dibuktikan dengan dijumpai adanya peningkatan konsentrasi antibodi anti EBV
jenis IgG dan IgA pada penderita karsinoma nasofaring. Beberapa penelitian
menunjukkan tingginya titer EBNA-1 pada penderita Karsinoma Nasofaring
menunjukkan adanya infeksi virus Epstein-Barr yang merupakan factor resiko
terjadinya karsinoma nasofaring.
Tujuan:
Penelitian ini bertujuan untuk mengetahui adanya peningkatan EBNA-1
pada penderita Karsinoma Nasofaring.
Metodologi
; Studi deskriptif untuk mengetahui titer EBNA-1 pada 34 orang
penderita Karsinoma Nasofaring, yang dilakukan di departemen THT-KL RSUP H
Adam Malik Medan, secara consecutive sampling mulai Oktober 2009.
Hasil Penelitian
: Hasil EBNA-1 positif dijumpai pada 13 subjek (38.2%).Dijumpai
pada penelitian ini jenis histopatologi terbanyak WHO tipe III. Nilai EBNA-1
terbanyak dijumpai pada jenis Histopatologi WHO Tipe III sebesar 38,2%.
Kesimpulan
: Terdapat peningkatan titer EBNA-1 positif pada karsinoma nasofaring,
selain itu tidak dijumpai perbedaan hasil EBNA-1 pada tiap jenis histopatologi.
Sehingga dari hasil penelitian peningkatan titer EBNA-1 pada karsinoma nasofaring
dapat dijadikan sebagai seromarker karsinoma nasofaring.
EPSTEIN-BARR NUCLEAR ANTIGEN-1 (EBNA-1) IN THE NASOPHARYNX
CARCINOMA PATIENTS IN THE ADAM MALIK HOSPITAL MEDAN
ABSTRACT
Background
: Early diagnosis for the nasopharynx carcinoma patient is difficult until
now and become a serious problem, it is caused by uncharacterized early symptoms
of the disease, and the location of the tumour behind the nose, it makes difficult on
the physical examination. Until nowadays, the etiologies of the carcinoma
nasopharynx still unclear. Many etiologies have been described such as, viral
infection, genetic and environment. Epstein-barr virus can cause nasopharynx
carcinoma. The IgA and IgG development in the serum of the patient has been
showed in Epstein-barr infection in the nasopharynx carcinoma patients. Review
literature shown increases of the EBNA-1 has indicated of the Epstein-barr infection
at the past time of the nasopharynx carcinoma patients.
Purpose
: This study to examination the development of EBNA-1 increases in the
nasopharynx carcinoma patients.
Study Design and Methods
: This is a descriptive study, performed in ENT HN
department of the Medical School University of North Sumatera/ H. Adam Malik
Hospital. Sample was collected by consecutive sampling, starting from October
2009.
Results
: Thirteen of thirtyfour subject (38,2%) have EBNA-1 positive in the
nasopharynx carcinoma, and in this study has shown the most common
histopathology is WHO type III. And the most common EBNA-1 value has been
shown in the histopathology type III.
Conclusion
: There is an increases of EBNA-1 in the nasopharynx carcinoma, and
there is no association between EBNA-1 and the histopathology of the nasopharynx
carcinoma. The increases of EBNA-1 as a seromarker of the Nasopharynx
Carcinoma.
Keywords
:
EBNA-1, Nasopharyngeal Carcinoma.
BAB 1
PENDAHULUAN
1.1 Latar Belakang
Kesulitan diagnosis dini pada karsinoma nasofaring (KNF) sampai saat ini masih
menjadi masalah, hal ini disebabkan gejala dini penyakit yang tidak khas, letak tumor yang
tersembunyi sehingga sulit diperiksa. Disamping itu pemeriksaan serologi dan histopatologi
yang belum memadai seperti pewarnaan immunohistokimia serta hampir seluruh penderita
datang pada stadium lanjut, bahkan sebagian lagi datang dengan keadaan umum yang
jelek. Selain itu KNF dikenal sebagai tumor yang berpotensi tinggi untuk mengadakan
metastasis regional maupun jauh. Keadaan inilah yang menyebabkan penatalaksanaan KNF
belum memberikan hasil yang memuaskan (Soetjipto, 1993; Mulyarjo, 2002).
Karsinoma nasofaring adalah tumor ganas yang paling banyak dijumpai diantara
tumor ganas di bidang THT di Indonesia yang dapat mengenai semua golongan umur
(Sastrowijoto,1995).
KNF merupakan tumor ganas kepala dan leher yang paling banyak ditemukan di
Indonesia dan menduduki urutan keempat dari seluruh keganasan setelah tumor ganas
mulut rahim, payudara, dan kulit, dapat terjadi pada semua golongan usia, insiden
meningkat pada dekade II akhir dan mencapai puncaknya pada usia 40-50 tahun (Hulu et al,
1999; Fachiroh et al, 2004). Prevalensi KNF di Indonesia 3,9 per 100.000 penduduk
pertahun (Fachiroh et al, 2004).
Etiologi karsinoma nasofaring sampai saat ini belum diketahui dengan pasti.
Beberapa teori telah dikemukakan sebagai dugaan faktor penyebab terjadinya kanker ini,
seperti implikasi dari infeksi virus, faktor ras dan keturunan serta faktor lingkungan dan adat
Beberapa faktor yang berperan untuk terjadinya karsinoma nasofaring ini adalah
faktor makanan seperti mengkonsumsi ikan asin, sedikit memakan sayur dan buah segar.
Faktor lain yaitu non makanan seperti debu, asap rokok, uap zat kimia, asap kayu bakar dan
asap dupa (kemenyan). Faktor genetik juga dapat mempengaruhi terjadinya karsinoma
nasofaring (Zachreni, 1999; Portis et al, 2004). Virus Epstein-barr (VEB/ EBV) terbukti dapat
menyebabkan karsinoma nasofaring. Oleh karena pada virus Epstein-barr mempunyai dua
siklus hidup yaitu siklus litik dan siklus laten, pada siklus laten inilah dihasilkan protein virus
seperti Epstein-barr Nuclear Antigen (EBNA) dan dua protein laten membrane (LMP).
Sehingga pada penderita karsinoma nasofaring sel yang terinfeksi oleh VEB akan
menghasilkan protein tertentu yang dapat dipakai sebagai petanda (marker) dalam
mendiagnosa karsinoma nasofaring, yaitu EBNA-1 dan LMP-1, LMP-2A, dan LMP-2B. Hal
ini dapat dibuktikan dengan dijumpai adanya peningkatan konsentrasi antibodi anti VEB
jenis IgG dan IgA pada penderita karsinoma nasofaring. Chang dkk (2007) pada penelitian
yang dilakukan di Taiwan menunjukkan bahwa dari 156 penderita karsinoma nasofaring
terdapat 134 penderita (85,9 %) dengan VEB IgA yang meningkat. Hal ini dibuktikan juga
oleh Mungerson et al (2003) dengan ditemukannya LMP-1 pada 50% serum penderita
karsinoma nasofaring, sedangkan EBNA-1 dijumpai di dalam serum semua pasien
karsinoma nasofaring. Selain itu dibuktikan oleh hasil penelitian Krisna et al (2004) terhadap
suku india asli bahwa VEB DNA di dalam serum penderita nasofaring dapat dipakai sebagai
biomarker pada penderita karsinoma nasofaring primer. Keterkaitan infeksi VEB dalam
patogenesis KNF telah banyak dikemukakan, yang dikarakteristikkan dengan adanya respon
antibodi terhadap VEB yang ditunjukkan adanya peningkatan titer IgG dan IgA pada pasien
KNF terhadap VEB viral capsid antigen (VCA), dan antigen yang berhubungan dengan
replikasi yang disebut early antigen (EA). Hal ini berhubungan dengan tumor primer, remisi
dan rekurensi (Traub, 2002).
Pemeriksaan terhadap karsinoma nasofaring dilakukan dengan cara anamnesa
immunohistokimia, dan juga pemeriksaan serologi dengan menggunakan teknik Enzyme
Linked Immunosorbent Assay (ELISA) (Simanjuntak, 2002).
Hubungan antara karsinoma nasofaring dan infeksi Epstein Barr virus dinyatakan
oleh berbagai peneliti dari bagian yang berbeda di dunia ini (Obernder et al, 1989). Pada
pasien karsinoma nasofaring dijumpai peninggian titer antibodi anti Epstein-barr virus
(EBNA-1) di dalam serum plasma dimana EBNA-1 merupakan suatu protein nuklear yang
berperan dalam mempertahankan genom virus. Huang (2003) dalam penelitiannya,
mengemukakan keberadaan VEB DNA dan EBNA di dalam sel penderita karsinoma
nasofaring.
Dengan adanya penelitian-penelitian dari berbagai sentra tersebut tentang
peningkatan titer EBNA-1 pada penderita KNF, maka peneliti tertarik untuk melakukan
penelitian tentang kadar EBNA-1 pada penderita KNF di RSUP. H. Adam Malik Medan,
melalui pemeriksaan immunoassay.
1.2. Perumusan Masalah
Adapun masalah dalam penelitian ini yang ingin diketahui adalah bagaimana titer nilai
EBNA-1 pada penderita karsinoma nasofaring di RSUP H. Adam Malik Medan
1.3. Tujuan Penelitian
1.3.1. Tujuan umum
Mengetahui kadar titer nilai EBNA-1 dalam serum penderita karsinoma
nasofaring.
a. Untuk mengetahui kadar antibodi anti Epstein-barr virus (EBNA-1) dari penderita
karsinoma nasofaring.
b. Untuk mengetahui karakteristik penderita karsinoma nasofaring dari segi umur,
jenis kelamin dan suku.
c. Untuk mengetahui distribusi histopatologi karsinoma nasofaring.
d. Untuk mengetahui distribusi stadium karsinoma nasofaring.
1.4. Manfaat Penelitian
1.4.1. Hasil penelitian diharapkan dapat digunakan sebagai data untuk mengetahui
kadar antibodi terhadap antigen Epstein-barr virus (EBNA-1).
1.4.2. Dapat digunakan untuk mengetahui salah satu penyebab karsinoma
BAB 2
TINJAUAN PUSTAKA
2.1 Anatomi
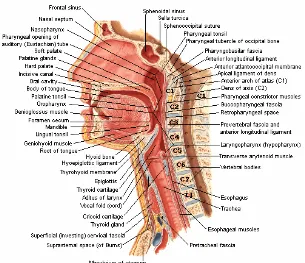
2.1.1 Nasofaring
Nasofaring merupakan suatu rongga yang berbentuk mirip kubus, terletak dibelakang
rongga hidung, diatas tepi bebas palatum molle dengan diameter anterior-posterior 2-4 cm,
lebar 4 cm yang berhubungan dengan rongga hidung dan telinga tengah melalui koana dan
tuba eustachius. Atap nasofaring dibentuk oleh dasar tengkorak, tempat keluar dan
masuknya saraf otak dan pembuluh darah (Neel dan Witte, 1998).
2.1.2 Batas-batas nasofaring
Dinding depan (anterior), dibentuk oleh kavum nasi posterior atau disebut juga
koana. Dinding depan ini merupakan lubang yang berbentuk oval yang berhubungan
dengan kavum nasi dan dipisahkan pada garis-garis tengah oleh septum nasi. Diameter
vertikal rata-rata sebesar 2,5 cm sedangkan diameter transversal 1,2 cm.
Dinding atas (superior) dan belakang (posterior) sedikit menonjol, dinding atas
dibentuk oleh basis sfenoid dan basis oksiput, dinding belakang dibentuk oleh fasia
faringobasilaris yang menutup vertebra servikalis pertama (tulang atlas) dan kedua. Kelenjar
limfoid adenoid terletak pada batas dinding posterior dan atap nasofaring, tetapi
kadang-kadang kelenjar adenoid ini dapat meluas sampai ke muara tuba eustachius. Pada bagian
tengah kelenjar ini yang tepatnya di bagian atas muskulus konstriktor superior terdapat
lekukan berbentuk kantong kecil yang disebut bursa faring. Kantong ini sering membentuk
sering mengalami hipertrofi dan hiperplasia, pertumbuhan ini menjadi lebih cepat pada usia
3-5 tahun dan sering menyebabkan sumbatan pernafasan melalui hidung dan tuba
eustachius. Setelah usia 5 tahun besarnya relatif menetap dan akan mengalami involusi
setelah masa pubertas, akan tetapi jaringan limfoid masih tetap ada.
Dinding bawah (inferior), merupakan permukaan atas palatum molle dan
berhubungan dengan orofaring melalui bagian bawah nasofaring yang menyempit yang
disebut dengan istmus faring. Dinding lateral nasofaring merupakan bagian yang terpenting,
dibentuk oleh lamina faringobasilaris dari fasia faringeal dan muskulus konstriktor faring
superior. Pada dinding lateral ini terdapat muara tuba Eustachius, tepi posterior merupakan
tonjolan tulang rawan yang dikenal sebagai torus tubarius, sedangkan fossa Rosenmuller
atau resesus lateralis terdapt pada supero-posterior dari tuba. Jaringan lunak yang
menyokong struktur nasofaring adalah fasia faringobasilar dan muskulus konstriktor
faringeus superior yang dimulai dari basis oksiput tepat di bagian anterior foramen magnum.
Fasia ini mengandung jaringan fibrokartilago yang menutupi foramen ovale, foramen
spinosum, foramen jugularis, kanalis karotis, dan kanalis hypoglosus. Struktur ini penting
diketahui karena merupakan tempat penyebaran tumor ke intrakranial (Gustafson dan Neel,
1989).
2.1.3 Jaringan Lunak yang Membentuk Rongga Nasofaring
a. Selaput Lendir (mukosa) Nasofaring
Selaput lendir yang meliputi rongga nasofaring permukaannya tidak rata tetapi
mempunyai lekukan dan tonjolan. Pada orang dewasa luasnya kurang lebih 50 sentimeter
persegi. Selaput lendir ini terdiri dari lapisan epitel, jaringan limfoid dan kelenjar saliva.
Aliran limfe dari nasofaring bersifat bilateral dan langsung ke bagian lateral kelenjar
spinalis. Jaringan epitel mukosa nasofaring bentuknya sangat bervariasi dan terdiri dari
epitel skuamosa bertingkat, pseudoepitel bertingkat bersilia dan epitel tak beraturan. Selama
masa kehidupan janin terdapat perubahan secara bertahap dari epitel saluran nafas bersilia
sampai epitel skuamosa di bagian bawah dan belakang nasofaring.
Kira-kira 60% dari seluruh epitel nasofaring merupakan epitel skuamosa bertingkat.
Di sekitar koana dan atap nasofaring diliputi oleh epitel bersilia. Dinding lateral dan sebagian
atap nasofaring terdiri dari kumpulan epitel skuamosa dan epitel bersilia bercampur dengan
pulau-pulau kecil epitel, transisional. Dinding belakang sebagian besar terdiri dari epitel
skuamosa.
Berbeda dengan selaput lendir saluran nafas lainnya, selaput lendir nasofaring
mengandung banyak sekali jaringan limfoid yang terletak didalam dan dibawah epitel yang
merupakan kumpulan sel limfosit tipe B dan sedikit tipe T yang membentuk folikel-folikel dan
pusat germinal tanpa kapsul. Struktur limfoid ini banyak terdapat di dinding lateral terutama
di sekitar muara tuba Eustachius, dinding posterior dan bagian nasofaring di paltum molle.
Struktur limfoid ini merupakan lengkung bagian atas dari cincin Waldeyer (Gustafson dan
Neel,1989; Chew, 1997).
b. Jaringan Submukosa Nasofaring
Dinding posterior dibentuk oleh 4 lapisan yaitu (1) mukosa faring, (2) aponeurosis
faring, (3) otot konstriktor faringeus superior, (4) fasia bukofaringeal. Otot dinding nasofaring
tidaklah lengkap, pada bagian atas dinding lateral hanya terdir atas 2 lapisan yaitu, mukosa
dan aponeurosis faring. Daerah dengan struktur otot 2 lapis ini disebut sinus morgagni
Gambar 2.1. Anatomi Nasofaring, dikutip dari Atlas Netter
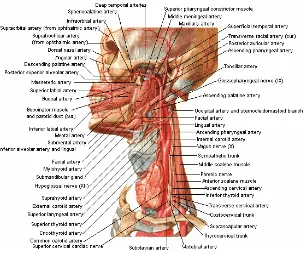
2.1.4 Pendarahan dan Persarafan
Pendarahan nasofaring berasal dari cabang-cabang arteri karotis eksterna, yaitu
arteri faringeal ascenden, arteri palatina ascenden dan descenden, dan cabang faringeal
arteri sfenopalatina. Pleksus vena terletak dibawah selaput lendir nasofaring dan
berhubungan dengan pleksus pterigoid diatas dan vena jugularis interna dibawah.
Daerah nasofaring dipersarafi oleh pleksus faringeal diatas otot konstriktor faringeus
media. Pleksus faringeus terdiri atas serabut sensoris saraf glossofaringeus (IX), serabut
motoris saraf vagus (X) dan serabut saraf ganglion servikalis simpatikus. Sebagian besar
saraf sensoris nasofaring berasal dari saraf glossofaringeus hanya daerah superior
nasofaring dan anterior orifisium tuba yang mendapat persarafan sensoris dari cabang
faringeal ganglion sfenopalatina yang berasal dari cabang maksila saraf trigeminus (V1)
Gambar 2.2. Perdarahan nasofaring, dikutip dari Atlas Netter
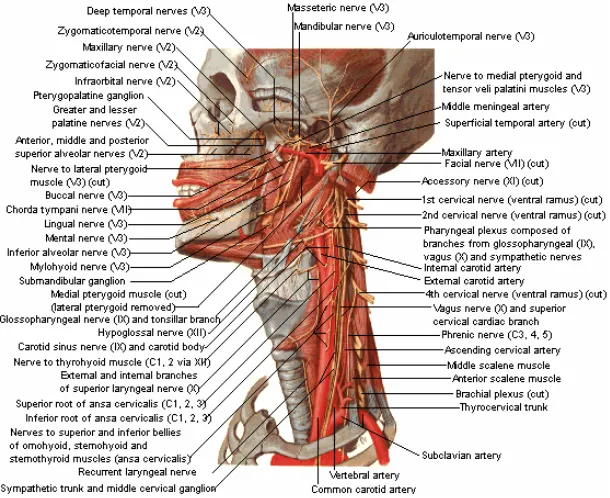
2.1.5 Sistem Limfatik Nasofaring
Sistem limfatik dari atap dan dinding posterior nasofaring berjalan ke arah
anteroposterior dan bergabung pada garis tengah. Setelah melalui fasia faringeal, aliran
limfe dari sisi kanan dan kiri akan menuju ke kelenjar limfe retrofaringeal. Beberapa aliran
limfe dari masing-masing sisi akan menuju ke kelenjar yang terletak paling proksimal dari
rantai kelenjar spinal dan jugularis interna. Pada dinding lateral, terutama di daerah tuba
Eustachius paling kaya akan pembuluh limfe. Aliran limfenya juga berjalan ke arah
anteroposterior dan bermuara di kelenjar retrofaringeal atau ke kelenjar yang paling
proksimal dari masing-masing sisi rantai kelenjar spinal dan jugularis interna, dimana rantai
kelenjar ini terletak di bawah otot sternokleidomastoid pada tiap prosesus mastoid.
Beberapa kelenjar dari rantai jugular letaknya sangat dekat dengan saraf-saraf kranial
Gambar 2.3. Persarafan nasofaring, dikutip dari Atlas Netter
2.2 Karsinoma Nasofaring
Karsinoma nasofaring (KNF) adalah tumor ganas yang berasal dari sel epitel
nasofaring (Gustafson dan Neel, 1989). Tumor ini bermula dari dinding lateral nasofaring
(fossa Rosenmuller) dan dapat menyebar kedalam atau keluar nasofaring menuju dinding
lateral, posterosuperior, dasar tengkorak, palatum, kavum nasi, dan orofaring serta
metastasis ke kelenjar limfe leher (Gustafson dan Neel, 1989). KNF pertama kali dilaporkan
secara terpisah oleh Regaud dan Schminke pada tahun 1921 (Brennan, 2006).
Tumor ganas mempunyai kemampuan menginvasi dan merusak sistem barier yang
ada. Tumor yang tumbuh di garis tengah nasofaring dapat menyebar ke salah satu sisi atau
sering bilateral. Jalan yang paling sering dilalui oleh penyebaran tumor yaitu.
a. Lumen/ Ruang Nasofaring
Jalan ini sering terjadi pada tumor yang sangat besar dan akan masuk dalam
orofaring atau kavum nasi. Kadang-kadang dapat masuk ke sinus maksila atau
orbita, tetapi sangat jarang masuk ke tuba Eustachius.
b. Ruang Retrofaring
Walaupun sering melalui jalan anatomis (retroparotidian), kadang-kadang
tumor dapat langsung masuk ke ruang retrofaring dengan mengadakan kompresi
atau infiltrasi ke ruang retrostiloid atau merusak bagian lateral vertebra servikais
pertama (vertebra atlas).
c. Ruang Parafaring
1. Ruang kecil prestiloid, tumor yang tumbuh di dinding lateral atau di daerah
fossa Rosenmuller dapat menjalar ke ruang kecil ini yang terletak di atasnya
dan akan mengenai serabut motorik dan sensorik saraf trigeminus (V). Tumor
dapat menginvasi otot pterigoid dan menyebabkan trismus atau menginfiltrasi
otot levator sehingga menyebabkan asimetri palatum mole. Tumor juga dapat
mengenai palatum durum, kelenjar parotis fisura pterigomaksila dan ke fossa
infratemporal. Pada tumor yang sangat besar dapat menginvasi sinus maksila
dan frontalis.
2. Ruang kecil retrostiloid, ruang kecil ini berisi selubung karotis dan isinya,
kelenjar limfe servikal dalam atas, saraf-saraf kranial terakhir (saraf IX,X,XI,XII)
dan cabang saraf simpatis servikalis. Ruang ini disebut juga ruang
retroparotidian yang selain dapat terinvasi melalui jalan anatomis (melalui aliran
dalam ruang parafaring. Dari ruang ini pula tumor dapat menyebabkan erosi
dasar tengkorak.
d. Intrakranial
Perluasan tumor ke intrakranial biasanya melalui foramen laserum dan ovale
atau melalui sinus kavernosus dan ganglion gaseri dan mengenai saraf kranial otot
bola mata, yaitu saraf III,IV,VI (penyebarab secara petrosfenoid) tetapi dapat juga
melalui erosi dasar kanalis karotis dan melalui arteri karotis interna masuk ke dalam
sinus kavernosus, juga dapat akibat tumor mendestruksi sinus sfenoid.
e. Tumor menyebar langsung ke sinus etmoid, selanjutnya mengenai sinus frontalis,
maksila, dan rongga orbita.
f. Metastasis jauh
Metastasis jauh dapat melalui aliran darah atau sistem limfatik dan mengenai
hati, tulang, dan paru (Gustafson dan Neel, 1989).
2.2.2 Patologi Karsinoma Nasofaring
a. Maskroskopis
Secara makroskopis pertumbuhan tumor dapat dibedakan menjadi 3 bentuk, yaitu,
1. Bentuk Ulseratif
Bentuk ini paling sering dijumpai pada dinding posterior atau di daerah fossa
Rosenmuller. Kadang-kadang terdapat di dinding lateral di depan tuba Eustachius
dan di atap nasofaring. Lesi ini biasanya kecil disertai jaringan nekrotik dan sangat
mudah mengadakan infiltrasi ke jaringan sekitarnya. Penjalaran ke intrakranial
sangat mudah terjadi melalui daerah lemah foramen laserum dan ovale. Penjalaran
beserta saraf-saraf kranial di sekitarnya. Tumor cepat membesar, meluas dan
merusak foramen-foramen di basis kranii dan masuk kedalam fossa kranii media.
2. Bentuk noduler/ lobuler
Bentuk ini paling sering timbul didaerah tuba Eustachius, sehingga cepat
menyebabkan sumbatan tuba. Tumor ini biasanya berbentuk seperti anggur atau
polipoid tanpa ada ulserasi kecil dibandingkan dengan besarnya tumor yang terlihat.
Tumor ini mula-mula mengadakan infiltrasi di sekitar tuba Eustachius dan meluas
masuk ke dalam ruang maksilofaring dan mengadakan kompresi cabang mandibular
saraf trigeminus (V2), tumor dapat menjalar ke bawah mendesak palatum mole dan
mudah menyebar ke daerah petrosfenoid di basis kranii. Walaupun saraf-saraf
kranial berada di sekitar tumor dan pertumbuhan tumor sangat cepat, tetapi kompresi
saraf-saraf kranial baru timbul setelah terjadi erosi basis kranii dan masuk ke dalam
fossa serebri media. Pada stadium lanjut tumor dapat mengadakan invasi ke dalam
rongga orbita melalui fissura orbita inferior dan melalui sinus etmoid masuk ke sinus
maksila.
3. Bentuk eksofitik
Bentuk ini biasanya tumbuh pada satu sisi nasofaring, tidak terdapat ulserasi,
kadang-kadang bertangkai dan permukaannya licin. Tumor ini tumbuh dari atap
dapat mengisi seluruh rongga nasofaring. Tumor dapat mendorong palatum mole ke
bawah, tumbuh ke arah koana dan masuk ke kavum nasi. Tumor bentuk ini cepat
mencapai sinus maksila dan rongga orbita sehingga menyebabkan eksophtalmus
unilateral atau menonjol ke luar nares anterior. Di daerah tuba Eustachius tumor
lebih cenderung, tumbuh secara submukosa ke arah basis kranii (Ackerman dan Del
b. Mikroskopis (Histopatologi)
Menurut WHO (1979) KNF diklasifikasikan dalam 3 tipe, yaitu:
1. Tipe I. Karsinoma sel skuamosa keratinisasi
Tampilannya mirip dengan karsinoma sel skuamosa pada traktus
aerodigestif. Ditandai dengan adanya bentuk kromatin di dalam mutiara skuamosa
atau sebagian sel mengalami keratinisasi (diskeratosis), adanya stratifikasi dari sel
terutama pada sel yang terletak di permukaan atau suatu rongga kistik, dan adanya
jembatan intersel (intercellular bridges). Sebanyak 25% KNF merupakan karsinoma
tipe I di Amerika Serikat, namun hanya 1-2% di populasi endemik (Neel dan Witte,
1989; Lin et al, 2003).
2. Tipe 2. Karsinoma sel skuamosa tanpa keratinisasi
Menunjukkan sekuensi maturasi yang karakteristik untuk epitel skuamosa,
namun secara mikroskopis tidak terdapat pembentukan keratin. Ditandai dengan
masing-masing sel tumor mempunyai batas yang jelas dan terlihat tersusun teratur/
berjajar, dan sering terlihat bentuk pleksiform yang mungkin terlihat sebagai sel
tumor yang jernih/ terang yang disebabkan adanya glikogen dalam sitoplasma sel,
serta tidak terdapat musin atau defferensiasi dari kelenjar (Lin et al, 2003).
3. Tipe 3. Karsinoma tidak berdiferensiasi
Sesuai pada reklasifikasi WHO (1991). Ditandai dengan susunan sel tumor
yang berbentuk sinsitial, batas sel yang satu dan lainnya sulit dibedakan, sel tumor
berbentuk spindel dan beberapa sel mempunyai nukleolus (inti) yang hiperkromatik
dan sel ini sering bersifat dominan, sel tumor tidak memproduksi musin. KNF WHO
dipopulasi risiko rendah seperti pada populasi kulit putih Amerika Utara hanya
ditemukan sebanyak 60% (Neel dan Witte, 1998; Lin et al, 2003; Zimmermann et
al,2006).
Kebanyakan kasus KNF pada anak-anak dan remaja adalah KNF WHO tipe
3, hanya beberapa yang tipe 2. pada KNF WHO tipe 2 dan 3 ditemui titer VEB yang
tinggi, tetapi tipe 1 tidak mempunyai hubungan dengan titer VEB. Pada KNF tipe 2
dan 3 dapat disertai dengan infiltrasi sel-sel radang seperti limfosit, sel plasma dan
eosinofil yang sangat banyak sehingga muncul terminologi “limfoepitelioma”
(Brennan, 2006).
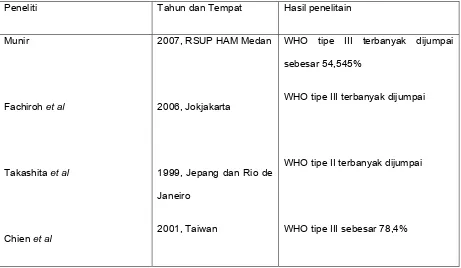
Tabel 2.1. Karakteristik jenis histopatologi WHO dari berbagai peneliti
Peneliti Tahun dan Tempat Hasil penelitain
Munir
Fachiroh et al
Takashita et al
Chien et al
2007, RSUP HAM Medan
2006, Jokjakarta
1999, Jepang dan Rio de Janeiro
2001, Taiwan
WHO tipe III terbanyak dijumpai sebesar 54,545%
WHO tipe III terbanyak dijumpai
WHO tipe II terbanyak dijumpai
WHO tipe III sebesar 78,4%
2.2.3 Epidemiologi
KNF merupakan tumor ganas daerah kepala dan leher yang paling banyak
dan urutan ke-4 dari seluruh keganasan pada wanita setelah tumor ganas mulut rahim,
payudara, dan kulit, dapat terjadi pada semua golongan usia, insiden meningkat pada
dekade II akhir dan mencapai puncaknya pada usia 40-50 tahun (Hulu et al, 1999; Fachiroh
et al, 2004). Perbandingan laki-laki dan perempuan 2:1 sampai 4:1 (Hadi dan Kusuma,
1999). Prevalensi KNF di Indonesia 3,9 per 100.000 penduduk pertahun (Fachiroh et al,
2004).
Di RSUP H. Adam Malik Medan selama tahun 1998-2002 ditemukan 130 penderita
KNF dari 1370 penderita baru onkologi kepala dan leher (Lutan,2003). Dari data rekam
medik jumlah penderita KNF yang datang berobat dari tahun 2002- Agustus 2007 ditemukan
924 orang laki-laki berjumlah 630 orang dan perempuan 294 orang, dengan rentang usia
15-82 tahun.
Pada populasi kulit putih Amerika Utara, Eropa, dan Jepang, KNF relatif jarang,
dengan insiden 1 tiap 100.000 penduduk. Insiden ini meningkat pada keturunan Afrika,
Afrika Utara, Indian, dan Polynesia menjadi 2-4 per 100.000. Ras Mongoloid merupakan
faktor dominan timbulnya KNF, sehingga kekerapan cukup tinggi pada penduduk Cina
Selatan sebesar 30 per 100.000 orang. Insiden tertinggi ditemukan pada Guangdong dan
kota-kota besar sekitarnya, termasuk Hongkong, Taiwan, dan Singapura. Keturunan
generasi pertama emigrasi dari Cina Selatan ke daerah dengan insidensi rendah mengalami
penurunan insiden KNF menjadi 15 per 100.000. Sumatera Utara merupakan ras Mongoloid
(Marzuki, 2001). Dari data ini menunjukkan kombinasi faktor genetik dan lingkungan
berperan terhadap meningkatnya kemungkinan terkena KNF (Neel dan Witte, 1998;
Fachiroh et al,2004). KNF terutama mengenai orang dewasa dengan puncaknya pada usia
40-60 tahun. Perbandingan antara pria dan wanita sekitar 3:1 (Thompson, 2005).
Peneliti Tahun dan Tempat Hasil penelitain
Lutan
Lee et al
Abdi
Henny
Suryanto
2003, RSUP HAM Medan
2003, Hongkong
2005, RSUP HAM Medan
2006, RSUP HAM Medan
2006, RSCM Jakarta
Dari 924 kasus (2002-agust 2007) dengan perbandingan perempuan: laki-laki= 2,1:1 dengan rentang usia 15-82 tahun
Kelompok usia terbanyak 50-59 tahun
Kelompok usia terbanyak 40-49 tahun (35,2%)
Kelompok usia terbanyak 41-50 tahun (44,1%)
Kelompok usia terbanyak 30-50 tahun (70,0%)
Tabel 2.3. Karakteristik Jenis kelamin penderita KNF dari berbagai penelitian
Peneliti Tahun dan Tempat Hasil penelitain
Armiyanto 1993, RSCM Jakarta
1996, RSUP Adam Malik
Perbandingan perempuan: laki-laki= 2,3:1
Adnan
Chien et al
Lin et al
Simanjuntak
Suryanto
Medan
2001, Taiwan
2003, Colorado
2004, RSUP HAM Medan
2006, RSCM Jakarta
laki-laki= 3,67:1
Perbandingan perempuan dan laki-laki= 2,6:1
Perbandingan perempuan dan laki-laki= 3:1
Perbandingan perempuan dan laki-laki= 3:1
Perbandingan perempuan dan laki-laki= 2,3:1
2.2.4 Etiologi dan Faktor Predisposisi
a. Faktor Genetik
Penyelidikan pertama tentang adanya kelainan genetik pada ras Cina yang
dihubungkan dengan kejadian KNF adalah penelitian tentang Human Leucocyte Antigen
(HLA). Disimpulkan dalam penelitian itu bahwa adanya HLA A2 dan HLA Bsin2 pada alel
yang sama merupakan faktor resiko terjadinya KNF. Lebih lanjut dilaporkan HLA Aw19,
Bw46 dan B17 berhubungan dengan peningkatan kejadian KNF, sedangkan HLA A11
berhubungan dengan kejadian sebaliknya (Hu, 1996). Pada keluarga dengan KNF, haplotipe
HLA yang sama ditemukan 21 kali lipat pada penderita dengan keluarga KNF (Zimmermann
et al, 2006).
Penelitian sitogenetika, genetika molekuler dan penggunaan teknik untuk
misalnya kromosom 1,3,9,11,12, dan 14 (Huang, 1998; Pathmanan, 1998). Kelainan
kromosom yang paling sering dijumpai adalah kelainan kromosom 3p dengan 3 lokus
utama, yaitu 50% pada lokus 3p25, 50% pada 3p14.1-14.3 dan 3p13 (Hu, 1996). Peneliti
lain melaporkan kelainan kromosom 3p pada 67-100% kasus KNF. Pada lokasi tersebut
kemudian dapai diidentifikasi adanya TSG FHIT. Dilaporkan juga adanya defek pada 3p26,
yang ternyata juga merupakan lokasi TSG lainyya. Dengan kekerapan yang lebih rendah
dilaporkan juga adanya kelainan pada 11q dan 14q (54% dan 33%). Pada lokasi spesifik
11q13.3-22 dan 11q22-24 sekurang-kurangnya terdapat dua jenis TSGs. Selain itu
dilaporkan juga adanya keterlibatan satu jenis ATM (ataxia telangiectasis malformation)
yang berlokasi di 14q31 (Huang, 1998). Disamping adanya berbagai delesihomozigot
dilaporkan juga adanya proses metilasi abnormal gen p15 dan 16 yang berlokasi di
kromosom 9p21. Protein p16 merupakan protein inhibitor siklin/cdk kinase yang secara
potensial berperan pada kontrol negatif masuknya sel ke fase S melalui induksi gen p53.
Gangguan fungsi gen p16 akan berpengaruh pada fungsi gen p53, yaitu tidak
diekspresikannya protein p53 bila ada kerusakan DNA. Akibatnya siklus sel tidak terhenti
pada fase G1 sehingga replikasi DNA yang rusak akan berlangsung terus menerus. Selain
itu gangguan fungsi gen ini akan mempertahankan keadaan protein rb tidak terfosforilasi,
sehingga faktor transkripsi E2F tetap bebas dab akan menggiring sel terus menerus masuk
ke fase S (Huang, 1998).
b. Faktor Lingkungan
1. Infeksi Virus Epstein Barr (VEB)
Virus ini pertama kali ditemukan oleh Epstein dan Barr pada tahun 1964
dalam biakan sel limfoblas dari penderita limfoma Burkitt. Virus ini merupakan virus
DNA yang diklasifikasi sebagai anggota famili virus Herpes (Herpesviridae) yang
mononucleosis infeksiosa, penyakit Hodgkin, limfoma-Burkitt dan KNF. Genom DNA
VEB mengandung 172 kbp dan memiliki kandungan guanin-plus-sitosin sebesar
59%. VEB dapat bereplikasi pada sel epitel orofaring dan kelenjar parotis, kemudian
menyebar lewat ludah dan menular melalui berciuman. Melalui tempat replikasinya di
orofaring, VEB dapat menginfeksi limfosit B yang immortal, sebagai virus laten pada
sel ini, menetap pada penderita yang terinfeksi tanpa menyebabkan suatu penyakit
yang berarti (Notopuro et al, 2005).
Ada dua jenis infeksi VEB yang terjadi, yaitu infeksi litik, dimana DNA dan
protein virus disintesis, disusul dengan perakitan partikel virus dan lisis sel. Jenis
infeksi kedua adalah infeksi laten non litik, disini DNA virus dipertahankan di dalam
sel terinfeksi sebagai episom. Infeksi laten inilah yang sering berlanjut menjadi
keganasan. Berbagai antigen yang disandi oleh virus dapat diidentifikasi dalam
nukleus, sitoplasma dan membran sel terinfeksi. Antigen ini dapat menginduksi
respon imun seperti EBNA (Epstein-barr nuclear antigen) yang diekspresikan pada
infeksi litik dini tapi juga dapat diekspresikan pada infeksi laten. Protein laten adalah
LMP (laten membrane protein) dan VCA (viral capsid antigen). Infeksi VEB
mempunyai dampak yang jelas pada sel B. Percobaan invitro membuktikan bahwa
virus ini merupakan aktivator proliferasi poliklonal sel B yang tidak tergantung pada
sel T, dan mengakibatkan sel B yang terinfeksi menjadi immortal dan mengalami
transformasi ganas. Walaupun dapat terjadi respon seluler atau respon humoral
terhadap antigen yang disandi oleh virus DNA tersebut, ternyata hanya sel T spesifik
terhadap antigen tersebutlah yang dapat memperantarai penolakan terhadap tumor
tersebut secara invivo. Jadi untuk mengatasi infeksi VEB diperlukan respon imun
seluler atau respon sel T. Pada keadaan defisiensi respon imun seluler, dapat
mengakibatkan sel yang terinfeksi VEB secara laten mengalami transformasi ganas
2. Faktor Makanan
Ho (1971) yang pertama kali menghubungkan ikan yang diasinkan yang
merupakan makanan kegemaran penduduk Cina Selatan kemungkinan sebagai
salah satu faktor etiologi terjadinya KNF. Teori ini didasarkan atas insiden KNF yang
tinggi pada masyarakat nelayan tradisional di Hongkong yang mengkonsumsi ikan
yang diasinkan dalam jumlah yang besar dan kurang mengkonsumsi vitamin, sayur,
dan buah segar. Penelitian di Hongkong tahun 1986 menyebutkan bahwa dari 250
penderita KNF dibawah usia 35 tahun, sebagian besar ternyata mengkonsumsi ikan
asin semenjak usia dibawah 10 tahun. Kebiasaan makan ikan yang diasinkan ini juga
terdapat pada penduduk keturunan Cina yang beremigrasi ke negara lain seperti
Malaysia Timur (Kadazans) dan negara Asia Tenggara lainnya. Zat nitrosamin juga
didapati pada makanan yang dikonsumsi masyarakat Tunisia, Cina Selatan,
Greenland dimana angka kejadian KNF cukup tinggi (Ahmad, 2002).
Beberapa penelitian juga mendapatkan bahwa makanan yang mengandung
nitrosamin dan nitrit yang dikonsumsi semasa kecil mempunyai resiko untuk
terjadinya KNF pada usia dewasa (Ward, 2000).
3. Sosial Ekonomi, Lingkungan dan Kebiasaan Hidup
Faktor lingkungan yang diduga berperan dalam terjadinya KNF adalah debu,
asap rokok, uap zat kimia, asap kayu bakar, asap dupa, obat-obatan tradisional,
tetapi hubungan yang jelas antara zat-zat tersebut dengan KNF masih belum dapat
dijelaskan. Serbuk kayu pada industri mempunyai hubungan yang kuat dengan
penderita KNF. Kebiasaan merokok lebih dari 30 batang mempunyai resiko 3 kali
lebih besar daripada yang bukan perokok (Yu et al, 1990). KNF juga berhubungan
anthrancene, gas kimia, asap industri, asap kayu dan beberapa ekstrak tumbuhan
(Ahmad, 2002).
4. Radang Kronis
Beberapa peneliti lain melaporkan adanya hubungan yang bermakna antara
adanya infeksi kronis di hidung seperti rhinitis, sinusitis, atau polip nasi dan infeksi
kronis di telinga tengah dengan timbulnya KNF. Adanya peradangan menahun di
nasofaring maka mukosa nasofaring menjadi lebih rentan terhadap karsinogen
penyebab KNF (Ahmad, 2002)
2.2.5 Gejala Klinis Karsinoma Nasofaring
Keluhan penderita KNF berhubungan dengan lokasi tumor primer, derajat, dan arah
penyebarannya (Soetjipto, 1989).
1. Gejala Dini
Menegakkan diagnosis KNF secara dini merupakan hal yang paling penting
dalam menurunkan angka kematian akibat penyakit ini. Gejala dini berupa:
Gejala Telinga
a. Oklusi tuba Eustachius/ kataralis
Umumnya keluhan berupa rasa penuh di telinga, telinga berdengung
(tinnitus), atau dengan gangguan pendengaran yang biasanya tuli konduktif dan
bersifat unilateral. Gejala ini disebabkan karna pertumbuhan atau infiltrasi tumor
oklusi dapat menjadi permanen, jika tumor menyebar dan menyumbat muara
tuba.
b. Gangguan pendengaran
Sering bersifat tuli konduktif dan unilateral. Gejala ini disebabkan karena otitis
media serosa akibat gangguan fungsi tuba. Tuli saraf mungkin terjadi pada
penderita KNF sebagai efek radioterapi dan jarang akibat penyebaran langsung
tumor ke saraf VIII.
c. Otitis media serosa sampai perforasi membran timpani
Penyebabnya adalah sumbatan muara tuba Eustachius oleh massa tumor.
d. Tinnitus
Sering dijumpai pada penderita KNF, dapat mengganggu dan sulit diobati.
Gejala ini juga disebabkan gangguan fungsi tuba.
e. Otalgia
Gejala ini jarang ditemukan dan bila ada menunjukkan bahwa tumor telah
[image:35.595.64.533.605.731.2]menginfiltrasi daerah parafaring dan mengerosi dasar tengkorak.
Table 2.4. Karakteristik berdasarkan gejala hidung penderita KNF dari berbagai penelitian
Peneliti Tahun dan Tempat Hasil Penelitian
Lee et al 1997, Hongkong Keluhan telinga pada
penderita KNF sebesar
Gejala Hidung
a. Epistaksis
Umumnya berupa ingus bercampur darah yang dapat terjadi berulang-ulang
dan biasanya jumlahnya sedikit. Gejala ini timbul akibat permukaan tumor rapuh
sehingga pada iritasi ringan dapat terjadi perdarahan.
b. Obstruksi hidung
Gejala ini biasanya menetap dan bertambah berat. Gejala ini akibat
pertumbuhan massa tumor menutupi koana. Gejala ini kadang-kadang disertai
gangguan penciuman. Bila terjadi obstruksi hidung total menunjukkan stadium
[image:36.595.63.531.459.585.2]yang lanjut dari KNF.
Tabel 2.5. Penelitian sebelumnya tentang karakteristik gejala hidung penderita KNF
Peneliti Tahun dan Tempat Hasil Penelitian
Suryanto 2006, RSCM Jakarta Keluhan Hidung tersumbat
sebesar 60,0% dan
epistaksis sebesar 56,7%
2. Gejala Lanjut
a. Limfadenopati servikal
Ditandai dengan pembesaran kelenjar limfe regional yang merupakan
penyebaran terdekat secara limfogen dari KNF. Dapat terjadi unilateral atau bilateral.
Kelenjar limfe retrofaringeal (Rouviere) merupakan tempat pertama penyebaran sel
yang khas penyebaran KNF ke kelenjar limfe leher yaitu terletak di bawah prosesus
mastoid (kelenjar limfe jugulodigastrik), dibawah angulus mandibula, di dalam otot
sternocleidomastoid, konsistensi keras, tidak terasa sakit, tidak mudah digerakkan
terutama bila sel tumor telah menembus kelenjar dan mengenai jaringan otot
dibawahnya.
Lebih dari 40% dari seluruh kasus KNF, keluhan adanya tumor di leher ini
yang paling sering dijumpai dan yang mendorong penderita untuk datang berobat
(Soetjipto, 1989; Ahmad, 2002).
b. Gejala Neurologis
Sindroma petrosfenoidal, akibat penjalaran tumor primer ke atas melalui
foramen laserum dan ovale sepanjang fosa kranii media sehingga mengenai saraf
kranial anterior berturut-turut yaitu saraf VI, saraf III, saraf IV, sedangkan saraf II
paling akhir mengalami gangguan. Dapat pula menyebabkan parese saraf V. Parese
saraf II menyebabkan gangguan visus, parese saraf III menyebabkan kelumpuhan
otot levator palpebra dan otot tarsalis superior sehingga menimbulkan ptosis, dan
parese saraf III, IV, dan IV menyebabkan keluhan diplopia karena saraf-saraf
tersebut berperan dalam pergerakan bola mata, dan saraf V (trigeminus) dengan
keluhan rasa kebas di pipi dan wajah yang biasanya unilateral (Neel dan Witte,
1998).
3. Gejala Metastase Jauh
Metastase jauh dari KNF dapat secara limfogen atau hematogen, yang dapat
mengenai spina vertebra torakolumbar, femur, hati, paru, ginjal, dan limfa. Metastase
jauh dari KNF terutama ditemukan di tulang (48%), paru-paru (27%), hepar (11%)
prognosis yang sangat buruk, biasanya 90% meninggal dalam waktu 1 tahun setelah
diagnosis ditegakkan (Chiesa dan De Paoli, 2001).
2.2.6 Diagnosis
a. Anamnesis
Anamnesis dilakukan berdasarkan keluhan penderita KNF. Limfadenopati servikal
pada leher bagian atas merupakan keluhan yang paling sering menyebabkan penderita KNF
berobat. Gejala hidung, telinga, gangguan neurologi juga sering dikeluhkan penderita KNF
(Soetjipto, 1989; Ahmad, 2002).
b. Pemeriksaan
1. Rinoskopi posterior tanpa menggunakan kateter
Pemeriksaan ini dilakukan pada penderita dewasa yang tidak sensitif, dilakukan
dengan menggunakan kaca nasofaring. Tumor yang tumbuh eksofitik dan sudah agak besar
akan tampak dengan mudah (Ahmad, 2002).
2. Rinoskopi posterior dengan menggunakan kateter
Dua buah kateter dimasukkan masing-masing ke dalam rongga hidung kanan dan kiri.
Setelah tampak di orofaring, ujung kateter tersebut dijepit dengan pinset dan ditarik keluar,
ditarik dengan keras agar palatum molle terangkat ke atas sehingga rongganya menjadi
luas, selanjutnya dikunci dengan klem. Dengan kaca nasofaring rongga nasofaring tampak
dengan jelas (Lore dan Medina, 2005).
3. Endoskopi
a. Nasofaringoskopi kaku (Rigid nasopharyngoscopy)
Alat yang digunakan terdiri dari teleskop dengan sudut bervariasi yaitu 0, 30, dan 70
derajat dengan tang biopsi.
Nasofaringoskopi dapat dilakukan dengan cara:
¾ Transnasal, teleskop dimasukkan melalui hidung
¾ Transoral, teleskop dimasukkan melalui rongga mulut (Wei,2006).
b. Nasofaringoskopi lentur (Flexible nasopharyngoscopy)
Alat ini bersifat lentur dengan ujungnya yang dilengkapi alat biopsi. Endoskopi
fleksibel memungkinkan pemeriksaan yang lebih menyeluruh terhadap nasofaring, meskipun
masuknya hanya melalui satu sisi kavum nasi. Biopsi massa tumor dapat dilakukan dengan
melihat langsung sasaran. Alat endoskopi fleksibel ini memiliki saluran khusus untuk suction
dimana forsep biopsi dapat dimasukkan melaluinya, sehingga biopsi tetap dapat dilakukan
dengan pandangan langsung (Wei, 2006).
4. Biopsi Nasofaring
a. Dengan anestesi lokal
Obat anestesi lokal disemprotkan ke daerah nasofaring dan orofaring. Melalui
diambil dengan tang biopsi. Biopsi dapat juga dilakukan melalui tuntunan
nasofaringoskopi kaku (Wei, 2006).
b. Eksplorasi nasofaring dengan anestesi umum
Cara ini dapat dilakukan pada hal-hal tertentu, yaitu:
a.1. Jika biopsi dengan anestesi lokal tidak mendapatkan hasil yang positif,
sedangkan gejala dan tanda yang ditemukan menunjukkan ciri KNF.
a.2. Keadaan umum penderita kurang baik, tidak kooperatif atau faringnya terlalu
sensitif, trismus, dan anak-anak.
5. Pemeriksaan radiologi
Pemeriksaan ini bertujuan untuk memeperkuat kecurigaan adanya tumor di
daerah nasofaring, menentukan lokasi tumor yang dapat membantu dalam
melakukan biopsi yang tepat dan menentukan luas penyebaran tumor ke jaringan
sekitarnya (Her, 2001).
Foto polos nasofaring dan dasar tengkorak dengan posisi lateral,
submentovertikal, oksipitosubmental, oksipitofrontal.
Foto toraks posisi PA, untuk menilai adanya metastase paru (Wei dan Sham,
2005).
CT Scan Nasofaring, pada KNF yang tumbuh secara endofitik/submukosa
dapat dideteksi dengan CT Scan (Her, 2001). Pemeriksaan ini dapat pula
mengetahui penyebaran tumor ke jaringan sekitarnya yang belum terlalu luas, dan
juga dapat mendeteksi erosi basis kranii dan penjalaran perineural melalui foramen
ovale sebagai jalur utama perluasan ke intrakranial. CT Scan dilakukan tanpa zat
menentukan batas tumor atau untuk menilai kelenjar limfe dan pembuluh darah (Wei
dan Sham, 2005).
Magnetic Resonance Imaging, merupakan sarana pemeriksaan diagnostik
terbaru dengan menggunakan medan magnet dan gelombang radio untuk
menghasilkan gambar. Berbeda dengan CT Scan, MRI lebih baik dalam
memperlihatkan jaringan lunak nasofaring yang superfisial maupun profunda, dan
membedakan tumor dari jaringan lunak sekitarnya (Wei dan Sham, 2005).
Bone Scintigraphy, jika dicurigai metastase ke tulang, selajutnya diikuti
dengan foto lokal pada tulang yang dicurigai pada bone scintigraph (Wei dan
Sham,2005).
6. Pemeriksaan patologi anatomi, yang dapat dilakukan berupa:
a. Sitologi
Sediaan sitologi eksfoliatif dari nasofaring didapat dengan beberapa cara
seperti melalui kerokan (scrapping), sikatan (brushing), usapan (swab) atau
dengan menggunakan alat khusus yang dihubungkan dengan penghisap. Akan
tetapi pemeriksaan ini hasilnya sering meragukan, sehingga pemeriksaan sitologi
ini belum dapat diterima untuk mendiagnosis KNF.
b. Biopsi Aspirasi Jarum Halus
Sebagian besar KNF ditemukan pembesaran kelenjar getah bening di leher.
Untuk membuktikannya merupakan metastase KNF dilakukan pemeriksaan
biopsi aspirasi. Pemeriksaan ini juga dapat dilakukan pada massa tumor di
nasofaring (Wei dan Sham, 2005).
Biopsi nasofaring mutlak dilakukan, tujuannya untuk konfirmasi dalam
menentukan subtipe histopatologi.
d. Pemeriksaan Imunohistokimia
Merupakan teknik deteksi antigen dalam jaringan yang melibatkan deteksi
substansi kimia spesifik dalam jaringan dengan menggunakan derivat antibodi
terhadap substans. Antibodi digunakan terhadap potongan jaringan dan dibiarkan
berikatan dengan antigen yang sesuia. Sistem deteksi digunakan untuk
identifikasi lokasi antibodi menggunakan penanda molekuler yang dapat dilihat.
Deteksi antibodi ini dihubungkan dengan molekul petanda seperti zat
fluororesens atau suatu enzim yang mengkatalis rekasi lebih lanjut membentuk
produk berwarna yang dapat dilihat (Sudiana, 2005).
e. Pemeriksaan Serologi
Adanya dugaan kuat virus Epstein Barr sebagai salah satu faktor yang
berperan dalam timbulnya KNF menjadi dasar dari pemeriksaan serologi ini.
Antibodi terhadap VEB baik Ig G dan Ig A penderita KNF meningkat sampai 8-10
kali lebih tinggi dibandingkan penderita tumor lain atau orang yang sehat
(Notopuro et al, 2005). Titer imunoglobulin A (Ig A) terhadap virus Epstein Barr
spesifik untuk kapsul virus (viral capsid antigen/VCA) dan antigen awal (early
antigen/EA) tetapi tingkat spesifisitasnya kurang terutama pada titer yang rendah,
sedangkan IgA VEB anti EA sangat spesifik untuk KNF tetapi kurang sensitif, dan
titernya akan menurun mendekati normal pada KNF stadium lanjut. Titer yang
tinggi dapat merupakan indikator KNF. Pemeriksaan ini juga berguna untuk
tindak lanjut penderita paska pengobatan untuk mengetahui kemungkinan residif
(Ahmad, 2002).
Digunakan untuk menyalin rantai DNA spesifik dalam jumlah besar, sehingga
dapat menunjukkan ada atau tidaknya sebuah gen, mendeteksi adanya mutasi,
amplifikasi, rekayasa genetika, dan untuk mendeteksi DNA virus atau bakteri
(Zachreni, 1999).
2.2.7 Stadium
Terdapat beberapa cara untuk menentukan stadium KNF. Di beberapa negara Asia
digunakan penentuan stadium yang dikemukakan oleh Ho pada tahun 1978 (Ho’s
System), sementara di Amerika dan Eropa lebih disukai penentuan stadium sesuai
dengan kriteria yang ditetapkan AJCC/UICC (American Joint Commitee on Cancer/
International Union Against Cancer). Cara penentuan stadium KNF yang terbaru
adalah menurut AJCC/UICC edisi ke-6 tahun 2002, yaitu (Brennan, 2006):
Tumor di nasofaring (T)
Tx : Tumor primer tidak dapat ditentukan
T0 : Tidak ditemukan adanya tumor primer
Tis : Carcinoma in situ
T1 : Tumor terbatas di nasofaring
T2 : Tumor meluas ke jaringan lunak
T2a : Tumor meluas sampai daerah orofaring dan/atau fossa nasalis tanpa
perluasan ke depan parafaring
T2b : Dengan perluasan ke parafaring
T4 : Tumor meluas ke intrakranial dan/atau mengenai saraf kranial, fossa
infratemporal, hipofaring, orbita atau ruang mastikator
Kelenjar limfe regional (N)
Nx : Pembesaran KGB regional tidak dapat ditentukan
N0 : Tidak ada pembesaran KGB regional
N1 : Metastase ke KGB unilateral, ukuran ≤ 6cm, terletak di atas fossa
supraklavikula
N2 : Metastase ke KGB bilateral, ukuran ≤ 6 cm, terletak di atas fossa
supraklavikula
N3 : Metastase ke KGB:
N3a : Ukuran KGB > 6 cm, diatas fossa supraklavikula
N3b : Terletak pada fossa supraklavikula
Metastasis jauh (M)
Mx : Adanya metastasis jauh tidak dapat ditentukan
M0 : Tidak ada metastasis jauh
M1 : Ada metastasis jauh
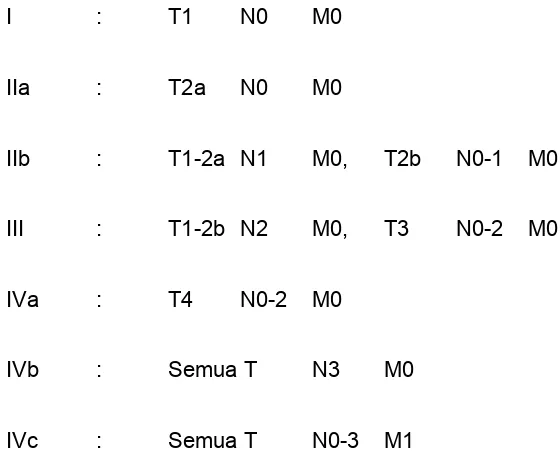
Stadium KNF
I : T1 N0 M0
IIa : T2a N0 M0
IIb : T1-2a N1 M0, T2b N0-1 M0
III : T1-2b N2 M0, T3 N0-2 M0
IVa : T4 N0-2 M0
IVb : Semua T N3 M0
[image:45.595.96.376.70.304.2]IVc : Semua T N0-3 M1
Tabel 2.6. Penelitian sebelumnya tentang stadium KNF
Peneliti Tahun dan Tempat Hasil Penelitian
Amiyanto
Hadi
Henny
1993, RSCM Jakarta
1999, RSUD dr. Soetomo, Surabaya
2006, RSUP HAM Medan
Stadium III-IV (93,3%) dari 30 kasus KNF
Stadium III-IV (95,25%) dari 129 kasus KNF
Stadium III (50%) dan IV (50%)
2.2.8 Diagnosis Banding
a. Angifibroma Juvenile, merupakan tumor yang terdiri dari 2 macam jaringan, yaitu jaringan
vaskular dan jaringan fibrosa. Pada pemeriksaan radiologis dengan menggunakan foto
polos didapatkan gambaran massa jaringan lunak di nasofaring ataupun dapat
digunakan pemeriksaan yang lebih sensitif seperti CT Scan, MRI, dan angiografi
b. Limfoma, terlihat licin, eksofitik, sub mucosal, non ulseratif. Limfoma yang terjadi di
nasofaring biasanya dapat terdeteksi lebih cepat daripada di daerah lain, karena akibat
dari oklusi tuba Eustachius menyebabkan munculnya penyakit otitis media serosa.
c. Kordoma, biasanya memiliki komponen intrakranial terutama mengisi sphenoid,
mengandung kalsifikasi ireguler dan dapat melibatkan jaringan retrofaringeal.
d. Rhabdomyosarkoma, yang biasanya terjadi pada anak-anak dan invasi dasar tengkorak
ditemukan pada 1/3 penderita dan biasanya melibatkan sinus kavernosus.
2.2.9 Terapi
Terapi standar KNF adalah radioterapi. Keuntungan dengan memberikan radioterapi
sebagai regimen tunggal pada kanker stadium I dan II akan memberikan harapan hidup 5
tahun 90-95%, namun kendala yang dihadapi adalah sebagian besar penderita datang
dengan stadium lanjut (stadium III dan IV), bahkan sebagian datang dengan keadaan yang
sudah jelek (Lin et al, 2003). Disamping itu KNF dikenal sebagai tumor ganas yang
berpotensi tinggi untuk mengadakan metastase regional maupun jauh. Keberhasilan terapi
sangat dipengaruhi oleh stadium. Keterlambatan untuk mendapatkan penanganan yang
adekuat menyebabkan hasil terapi jauh dari menggembirakan (Mulyarjo, 2002).
1. Radioterapi
Radioterapi sebagai terapi standar KNF sudah dimulai sejak lama (sekitar tahun
1930-an). Hasil radioterapi untuk KNF stadium dini cukup baik dengan complete response
sekitar 80-100% (Kentjono,2003). Respon tumor terhadap radioterapi secara keseluruhan
sebesar 25-65%. Kegagalan radioterapi konvensional dalam memberantas sel kanker di
nasofaring maupun anak sebarnya di kelenjar getah bening leher mencapai angka
akibat lokasi tumor yang dekat dengan organ-organ dengan dosis radiasi terbatas seperti
batang otak, medulla spinalis, aksis hipofise-hipotalamus, lobus temporalis, mata, telinga
tengah dan telinga dalam, dan kelenjar parotis (Kentjono, 2003; Wei dan Sham, 2005).
Brachytherapy (Radiasi Internal)
Radiasi interna pada karsinoma nasofaring bertujuan untuk memberikan dosis tinggi
pada regio nasofaring dan bukan untuk kelenjar. Indikasinya adalah sebagai booster bila
masih ditemukan residu dan sebagai pengobatan kasus kambuh (Marzaini, 2002).
2. Kemoterapi
Alternatif lain untuk mengobati penderita karsinoma sel skuamosa kepala dan leher
yang secara lokal berstadium lanjut adalah kemoterapi induksi diikuti dengan
kemoradioterapi sebagai terapi radikal, terutama pada penderita dengan respon yang
baik terhadap kemoterapi induksi.
Kombinasi kemoterapi dan radioterapi telah diterima oleh kebanyakan ahli onkologi
sebagai terapi standar terapi KNF stadium lanjut (Lin et al, 2003). Indikasi pemberian
kemoterapi adalah untuk KNF dengan penyebaran ke kelenjar getah bening leher,
metastase jauh, dan kasus-kasus residif (Zakifman dan Harryanto, 2002).
Dari banyak laporan penelitian, ternyata kemoradioterapi konkuren merupakan yang
paling efektif dalam penanganan KNF (Wei dan Sham, 2005). Dibandingkan dengan
kemoterapi induksi yang diikuti dengan radioterapi, kemoradioterapi konkomitan lebih
disukai (Graf et al, 2006).
Menurut Agulnik dan Siu (2005), dosis obat kemoterapi yang paling optimal
3. Imunoterapi
Imunoterapi dilakukan dengan memberikan vaksin anti virus Epstein-Barr pada
populasi yang rentan sebelum terinfeksi virus Epstein-Barr untuk mencegah terjadinya KNF
(Mauer, 2005).
4. Pembedahan
a. Diseksi leher radikal
Hal ini dilakukan jika masih ada sisa kelenjar paska radiasi atau adanya
kekambuhan kelenjar, dengan syarat bahwa tumor primer sudah dinyatakan bersih.
Adanya fibrosis dan reaksi jaringan paska radiasi sering menjadi sulit untuk
memperkirakan perluasan penyakit pada kelenjar limfe servikal baik secara klinis
maupun radiologi (Wei, 2006).
b. Nasofaringektomi
Ketika tumor di nasofaring yang menetap atau berulang meluas ke dalam
rongga paranasofaringeal, atau terlalu besar untuk radiasi interna, maka pilihan
selanjutnya adalah operasi. Nasofaringektomi efektif dalam eradikasi
penyakit-penyakit terlokalisir. Berbagai pendekatan pernah digunakan untuk mencapai
nasofaring. Posisi otak dan korda vertebralis membuat pendekatan secara posterior
dan superior menjadi tidak dapat dilakukan. Pendekatan-pendekatan anterior seperti
ini, meskipun mengikutsertakan pematahan palatum durum hanya dapat
memperlihatkan dinding posterior nasofaring sedangkan dinding lateral tidak terlihat.
Nasofaring dapat dicapai secara inferior dengan teknik transpalatal,
transmaksila, dan transservikal. Pendekatan-pendekatan ini berguna untuk
tumor-tumor yang terletak di tengah dan dinding posterior nasofaring. Secara umum
selama tumor menetap atau berulang dapat direseksi dengan batas yang jelas, maka
hasilnya cukup memuaskan (Wei, 2006).
Tujuan terapi gen adalah untuk mengenalkan materi genetik baru ke dalam sel
kanker yang akan secara selektif membunuh sel kanker tanpa menyebabkan toksik pada
sel-sel yang normal. Terapi gen digunakan untuk mengantar sekuensi DNA ke dalam sel
dan kemudian DNA bergabung sendiri di dalam gen seluler dan menghasilkan protein
yang mempunyai efek terapeutik.
2.2.10 Prognosa
a. Faktor usia dan jenis kelamin
b. Subtipe histologi
c. Stadium tumor
d. Genetik
2.3 Virus Epstein-Barr
Virus Epstein-Barr (VEB) diidentifikasi pertama kali tahun 1964 oleh Anthony
Epstein. Achong dan Yvonne Barr pada cell line dari spesimen Burkit’s lymphoma dengan
menggunakan mikroskop elektron. Kemudian ditemukan Burkit bahwa serum penderita
dengan limfoma, mempunyai titer antibodi lebih tinggi terhadap VEB dibandingkan dengan
kontrol tanpa limfoma (Thomson et al, 2004).
Virus Epstein-Barr (VEB) adalah herpes virus umum yang merupakan penyebab
infeksi mononucleosis akut dan salah satu factor etiologi pada karsinoma nasofaring,
karsinoma gaster, dan limfoma Burkitt. Genom DNA VEB adalah double-stranded,
mengandung 173 kbp dan memiliki kandungan guanine-plus-sitosin sebesar 60%. VEB
mempunyai komponen inti, kapsul dan selaput pembungkus. Didalam inti terdapat DNA, dan
pembungkus glikoprotein yang disebut envelope (Zurhausen et al, 1970; Pathmanan dan
Raab-Traub, 1999).
VEB merupakan virus yang terdapat dimana-mana dan menyebar melalui penularan
antar manusia. Infeksi primer oleh virus Epstein-Barr terjadi pada masa kanak-kanak,
menimbulkan gejala yang ringan seperti demam dan faringitis dan dapat sembuh dengan
sendirinya. Biasanya virus Epstein-Barr setelah menginfeksi akan hidup secara menetap di
dalam sel induk (Thomson et al, 2004).
Infeksi disertai dengan pembentukan antibodi yang spesifik dan pembentukan imun
yang permanen terhadap infeksi ulang, sehingga hanya sedikit yang menjadi sakit (Nilson et
al, 1971). Pada Negara-negara yang berkembang, 99,9 % dari anak-anak sudah terinfeksi
sejak berusia 3 tahun. Infeksi VEB pada masa kecil ini sangat berhubungan dengan KNF
(Anim et al, 1991). Di Negara maju, infeksi primer ini jarang mengenai anak yang berusia
lebih muda. Namun demikian 80% sampai 90% dari populasi sudah terinfeksi VEB. Apabila
infeksi primer terjadi pada usia dewasa, maka 50% akan terjadi mononucleosis infeksiosa
(Biggar et al, 1978; Anim et al,1991).
2.3.1 Gambaran Molekuler Virus Epstein-Barr
Berdasarkan struktur dan sifat imunologinya virus Epstein-Barr digolongkan ke dalam
keluarga Human Herpes Virus, sub famili Gamma Herpes Virus dan Genus
Lymphokriptovirus. Epstein-Barr Virus (VEB) dimasukkan dalam genus tersebut karena
mempunyai kemampuan untuk menginfeksi dan menetap di sel limfosit hostnya serta
menginduksi proliferasi sel yang terinfeksi secara laten (Paul, 2001). Struktur VEB adalah
toroid, dengan panjang 184 kb, nukleokapsid, protein tegument dan envelop di bagian
luarnya. Protein envelop yang paling banyak adalah bp 350/220. Genom VEB berupa DNA
berbentuk linier dan double stranded dan dapat mengkode kurang lebih 100 macam protein.
lapisan lipid yang saling berdekatan dan mengandung tiga protein (E1, E2, dan E3). Didalam
kapsid terdapat nukleokapsid dengan 162 kapsomer, tiap-tiap kapsomer terdiri dari protein.
Tegumen terdapat di luar nukleokapsid merupakan lapisan amorf dengan struktur yang
fibrous. Tegumen ini berada diantara nukleokapsid dan envelop. Di luar permukaan envelop
mengandung banyak spike yang terdiri dari glikoprotein (Thomson et al, 2004).
VEB dapat berbentuk linear pada virion yang matur dan bentuk episomal sirkuler
pada sel yang terinfeksi secara laten. Waktu VEB menginfeksi sel, maka DNA sel akan
menjadi bentuk episome sirkuler dengan sejumlah pengulangan pada terminal, tergantung
dari jumlah pengulangan terminal dalam gen induk. Jika infeksi meluas, maka terjadi infeksi
laten tetapi tidak terjadi replikasi (Thompson et al, 2004).
2.3.2 Gambaran virus Epstein-Barr
VEB menginfeksi hanya dua bagian tipe sel utama yaitu sel epitel kelenjar saliva dan
sel darah putih jenis limfosit B. Infeksi VEB pertama berkembang di dalam kelenjar saliva.
Jumlah virus banyak dilepas ke dalam saliva, dan dapat menyebar dari satu orang ke orang
lainnya. Infeksi di dalam sel B mengakibatkan virus berproliferasi. Proses proliferasi sel virus
ini dikontrol oleh sistem imun sel T sitotoksik (CTL). Ini dapat mengakibatkan infeksi
mononukleosis yang biasanya terjadi pada dewasa muda. Jika respon imun bekerja tidak
baik, maka pada individu yang terinfeksi dengan VEB ini merupakan resiko untuk
terbentuknya sel kanker (Margaret, 2001).
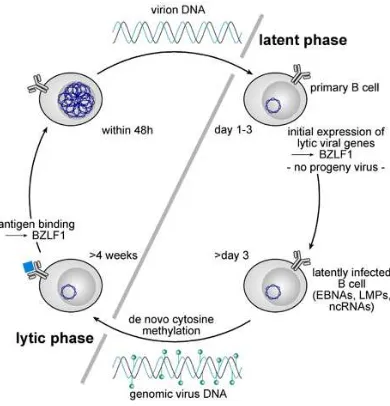
Pengetahuan mengenai siklus hidup VEB penting untuk lebih mengerti dan
mengetahui gejala klinis serta diagnostik VEB. Setelah masuk ke dalam tubuh melalui
kontak saliva virus Epstein-barr akan menginfeksi sel B dan virus akan mengalami proliferasi
dan dapat mempertahankan hidupnya di sel B. VEB seperti golongan virus Herpes lainnya
menghasilkan infeksi yang lisis dan juga dapat menetap di dalam tubuh yang terinfeksi