HUBUNGAN PENGGUNAAN OBAT BRONKODILATOR
TERHADAP TERJADINYA XEROSTOMIA PADA
PASIEN PENYAKIT PARU OBSTRUKTIF KRONIK
DI RSU Dr. PIRNGADI MEDAN
SKRIPSI
Diajukan untuk memenuhi tugas dan melengkapi
syarat memperoleh gelar Sarjana Kedokteran Gigi
Oleh:
JENNIFER
NIM: 110600054
Pembimbing:
Sayuti Hasibuan, drg., Sp.PM
FAKULTAS KEDOKTERAN GIGI
UNIVERSITAS SUMATERA UTARA
Fakultas Kedokteran Gigi Departemen Ilmu Penyakit Mulut
Tahun 2015
Jennifer
Hubungan Penggunaan Obat Bronkodilator Terhadap Terjadinya Xerostomia
Pada Pasien Penyakit Paru Obstruktif Kronik di RSU Dr. Pirngadi Medan.
x + 40halaman
Xerostomia merupakan sensasi subjektif mulut kering yang dapat
menyebabkan berbagai masalah di rongga mulut dan mempengaruhi kualitas hidup
seseorang. Xerostomia sering terjadi sebagai efek samping penggunaan obat dan
salah satu obat yang dapat menyebabkan xerostomia adalah obat bronkodilator yang
digunakan pasien PPOK. Tujuan penelitian ini adalah untuk mengetahui hubungan
penggunaan obat bronkodilator terhadap terjadinya xerostomia pada pasien PPOK
berdasarkan jenis obat dan lama pemberian obat. Jenis penelitian ini adalah survei
analitik pendekatan cross sectional dengan melibatkan 97 subjek (75 orang laki-laki dan 22 orang perempuan) yang merupakan pasien PPOK di RSU Dr. Pirngadi Medan.
Penelitian ini dilakukan dengan melakukan wawancara pada subjek, menggunakan
alat bantu kuesioner. Analisa data dilakukan secara manual dan komputerisasi. Hasil
yang diperoleh dari penelitian ini menunjukkan pasien PPOK yang mengalami
xerostomia sebanyak 63 orang (64,9%) dan yang tidak mengalami xerostomia
sebanyak 34 orang (35,1%). Persentase xerostomia berdasarkan jenis obat paling
tinggi terdapat pada penggunaan kombinasi obat agonis beta 2 dan obat
antikolinergik dan persentase xerostomia berdasarkan lama pemberian obat paling
tinggi terdapat pada penggunaan obat selama 1-5 tahun. Hasil uji statistik jenis obat
dan lama pemberian obat menggunakan Pearson chi-square menunjukkan hasil yang signifikan (p < 0,05) yaitu dengan nilai signifikansi dari jenis obat adalah p = 0,045
dan nilai signifikansi dari lama pemberian obat adalah p = 0,035. Berdasarkan hasil
dan lama pemberian obat bronkodilator yang digunakan pasien PPOK terhadap
terjadinya xerostomia. Jenis obat yang paling menyebabkan xerostomia adalah
penggunaan kombinasi agonis beta 2 dan antikolinergik dan penggunaan obat yang
semakin lama akan semakin meningkatkan risiko terjadinya xerostomia.
HUBUNGAN PENGGUNAAN OBAT BRONKODILATOR
TERHADAP TERJADINYA XEROSTOMIA PADA
PASIEN PENYAKIT PARU OBSTRUKTIF KRONIK
DI RSU Dr. PIRNGADI MEDAN
SKRIPSI
Diajukan untuk memenuhi tugas dan melengkapi
syarat memperoleh gelar Sarjana Kedokteran Gigi
Oleh:
JENNIFER
NIM: 110600054
Pembimbing:
Sayuti Hasibuan, drg., Sp.PM
FAKULTAS KEDOKTERAN GIGI
UNIVERSITAS SUMATERA UTARA
PERNYATAAN PERSETUJUAN
Skripsi ini telah disetujui untuk dipertahankan
di hadapan tim penguji skripsi
Medan, 01 April 2015
Pembimbing: Tanda tangan
TIM PENGUJI SKRIPSI
Skripsi ini telah dipertahankan di hadapan tim penguji
pada tanggal 01 April 2015
TIM PENGUJI
KETUA : Sayuti Hasibuan, drg., Sp.PM
ANGGOTA : Nurdiana, drg., Sp.PM
KATA PENGANTAR
Puji syukur kepada Tuhan Yang Maha Esa yang telah memberikan rahmat
dan karunia-Nya kepada penulis sehingga skripsi yang berjudul “Hubungan Penggunaan Obat Bronkodilator Terhadap Terjadinya Xerostomia Pada Pasien
Penyakit Paru Obstruktif Kronik Di RSU Dr. Pirngadi Medan” selesai disusun
sebagai salah satu syarat untuk mendapat gelar Sarjana Kedokteran Gigi di Fakultas
Kedokteran Gigi Universitas Sumatera Utara.
Dalam penulisan skripsi ini penulis telah mendapat banyak bimbingan dan
pengarahan dari berbagai pihak. Terima kasih yang tidak terhingga kepada Ayahanda
Ir. Susanto Limurti, Ibunda Linda Koesuma dan Adinda tersayang Lovelyn atas doa
restu, cinta dan kasih sayang dalam mendidik dan selalu memberi dukungan kepada
penulis.
Pada kesempatan ini pula, penulis ingin menyampaikan rasa terima kasih
yang sebesar-besarnya kepada yang terhormat:
1. Prof. Nazruddin, drg., C.Ort., Sp.Ort., Ph.D selaku Dekan Fakultas
Kedokteran Gigi Universitas Sumatera Utara.
2. Sayuti Hasibuan, drg., Sp.PM selaku Ketua Departemen Ilmu Penyakit
Mulut Fakultas Kedokteran Gigi Universitas Sumatera Utara sekaligus Dosen
Pembimbing Skripsi yang telah meluangkan waktu dan memberikan bimbingan,
pengarahan dan saran dalam penulisan skripsi ini.
3. Nurdiana, drg., Sp.PM dan Indri Lubis, drg selaku tim penguji skripsi atas
waktu yang telah diberikan dan saran yang bermanfaat buat penulis untuk
menyelesaikan skripsi dengan baik.
4. Cut Nurliza, drg., M.Kes selaku Dosen Pembimbing Akademis yang telah
membimbing dan mengarahkan penulis selama menjalani pendidikan di Fakultas
5. Seluruh Staf Pengajar Fakultas Kedokteran Gigi Universitas Sumatera
Utara yang telah mendidik dan membimbing penulis selama masa pendidikan, serta
staf pengajar Departemen Ilmu Penyakit Mulut yang telah membimbing dan
memberikan arahan selama masa penyusunan skripsi.
6. Direktur Utama RSU Dr. Pirngadi Medan, Direktur SDM dan Pendidikan
RSU Dr. Pirngadi Medan, Kepala Instalasi Litbang RSU Dr. Pirngadi Medan beserta
staf dan Kepala SMF Poli Paru RSU Dr. Pirngadi Medan beserta staf yang telah
memberikan izin dan bantuan dalam pelaksanaan penelitian ini.
7. Kakak Intan yang telah memberi saran dan bantuan kepada penulis.
8. Sahabat-sahabat penulis: Juliana, Imelda, Handayani, Shella, Erin, Novia,
Christina, Sumery, Fenny, Ingrid, Fredysen, Alvin, Sutanto, Vandersun yang telah
memberikan bantuan, motivasi dan doa kepada penulis.
9. Teman-teman seperjuangan skripsi di Departemen Ilmu Penyakit Mulut
yaitu Windy, Aldrian, Karina, Fatin, Shamini, Rizqa, Kiirtana, Khaera, Victor, Cindy,
dan kakak Letario serta teman-teman angkatan 2011 yang telah memberikan
kehidupan baru dan menghabiskan waktu bersama dalam menggapai cita-cita serta
memberikan motivasi dan semangat dalam menjalani pendidikan di Fakultas
Kedokteran Gigi Universitas Sumatera Utara.
Akhir kata penulis mengucapkan banyak terima kasih dan mengharapkan
saran dan kritik yang membangun untuk menghasilkan karya yang lebih baik lagi
dikemudian hari. Semoga skripsi ini dapat memberikan sumbangan pikiran yang
berguna bagi pengembangan disiplin ilmu di Fakultas Kedokteran Gigi, khususnya
Departemen Ilmu Penyakit Mulut, serta pengembangan ilmu dikalangan masyarakat.
Medan, 01 April 2015
Penulis,
DAFTAR ISI
2.4 Hubungan Penggunaan Obat Bronkodilator pada Pasien PPOK terhadap Terjadinya Xerostomia ... 17
2.5 Kerangka Teori... 19
BAB 3 METODOLOGI PENELITIAN
3.1 Jenis Penelitian ... 21
3.2 Lokasi dan Waktu Penelitian ... 21
3.3 Populasi dan Sampel ... 21
3.4 Kriteria Inklusi dan Eksklusi ... 23
3.5 Variabel Penelitian ... 23
3.5.1 Variabel Bebas ... 23
3.5.2 Variabel Terikat ... 23
3.5.3 Variabel Terkendali ... 23
3.5.4 Variabel Tak Terkendali ... 23
3.6 Definisi Operasional... 24
3.7 Sarana Penelitian ... 24
3.7.1 Alat ... 24
3.7.2 Bahan ... 24
3.8 Metode Pengumpulan Data ... 25
3.9 Pengolahan dan Analisis Data ... 25
3.10 Etika Penelitian ... 26
BAB 4 HASIL PENELITIAN 4.1 Data Demografi Subjek Penelitian ... 27
4.2 Frekuensi Xerostomia ... 27
BAB 5 PEMBAHASAN ... 31
BAB 6 KESIMPULAN DAN SARAN ... 35
DAFTAR PUSTAKA ... 36
DAFTAR TABEL
Tabel Halaman
1. Macam-macam obat agonis beta 2 ... 7
2. Kuesioner untuk mendiagnosis xerostomia ... 13
3. Distribusi dan frekuensi penggunaan obat bronkodilator terhadap pasien
PPOK berdasarkan jenis kelamin dan usia ... 27
4. Distribusi dan frekuensi xerostomia pada pasien PPOK yang
menggunakan obat bronkodilator ... 28
5. Distribusi dan frekuensi xerostomia pada pasien PPOK yang
menggunakan obat bronkodilator berdasarkan jenis kelamin ... 28
6. Distribusi dan frekuensi xerostomia pada pasien PPOK yang
menggunakan obat bronkodilator berdasarkan usia ... 29
7. Tabulasi silang antara jenis obat bronkodilator terhadap terjadinya
xerostomia pada pasien PPOK ... 29
8. Tabulasi silang antara lama pemberian obat bronkodilator terhadap
DAFTAR GAMBAR
Gambar Halaman
1. Pengumpulan saliva individu kelenjar parotid ... 16
2. Pengumpulan saliva individu kelenjar submandibula dan sublingual ... 16
DAFTAR LAMPIRAN
1. Persetujuan Komisi Etik Tentang Penelitian di Bidang Kesehatan
2. Surat Selesai Penelitian dari RSU Dr. Pirngadi Medan
3. Lembar Penjelasan Kepada Calon Subyek Penelitian
4. Lembar Persetujuan Subyek Penelitian
5. Lembar Pemeriksaan Pasien
6. Kuesioner
BAB 1
PENDAHULUAN
1.1 Latar Belakang
Xerostomia adalah keluhan subjektif kekeringan pada rongga mulut yang
tidak selalu berkaitan dengan hipofungsi kelenjar saliva dan hiposalivasi (penurunan
sekresi saliva).1-3 Xerostomia paling sering terjadi sebagai bentuk efek samping
obat-obatan di rongga mulut. Lebih dari 500 jenis obat-obat-obatan telah dikaitkan dengan
terjadinya xerostomia.2 Penelitian yang dilakukan oleh Nagler dan Hershkovich
(2005) pada kelompok usia lanjut menunjukkan penurunan sekresi saliva total tanpa
stimulasi sebagai akibat dari penggunaan obat-obatan.4 Obat-obatan yang
menyebabkan xerostomia adalah obat yang dalam mekanisme kerjanya menganggu
transimisi signal di saraf efektor parasimpatis, obat yang mengganggu akitivitas saraf
efektor adrenergik dan obat yang menyebabkan depresi sistem saraf pusat.2
Xerostomia dapat menyebabkan berbagai masalah di rongga mulut dan juga
dapat mempengaruhi kualitas hidup seseorang. Fungsi pengunyahan, penelanan dan
fungsi bicara akan terganggu. Xerostomia juga dapat menyebabkan mukosa menjadi
kering, sensitif dan rentan terhadap trauma, infeksi kandida, inflamasi, perubahan
pengecapan, sindroma mulut terbakar dan halitosis.3
Salah satu obat yang menyebabkan xerostomia adalah obat bronkodilator yang
digunakan pasien penyakit paru obstruktif kronik.4 Penyakit paru obstruktif kronik
(PPOK) merupakan penyakit paru yang ditandai dengan adanya hambatan aliran
udara, yang bersifat kronik progresif dan tidak sepenuhnya reversibel.5-7 PPOK terdiri
dari bronkitis kronik dan emfisema.7,8 PPOK telah menjadi masalah kesehatan
masyarakat Indonesia akibat semakin tingginya pajanan faktor risiko seperti
kebiasaan merokok, pencemaran udara dan akibat meningkatnya usia harapan
hidup.5,9-11 Berdasarkan Riskesdas tahun 2013, prevalensi PPOK di Indonesia sebesar
3,7% dan di Sumatera Utara sebesar 3,6%. Prevalensi PPOK meningkat seiring
kematian kelima di seluruh dunia dan WHO memprediksi pada tahun 2020 PPOK
akan menjadi penyebab kematian ketiga di seluruh dunia.9
Pasien yang menderita PPOK biasanya diberikan obat bronkodilator. Jenis
obat bronkodilator yang umumnya diberikan adalah agonis beta 2 dan antikolinergik
(antimuskarinik).7,11-13 Kedua jenis obat tersebut mempunyai efek samping sistemik
seperti tremor, takikardia, hipokalemia, nausea, konstipasi, sakit kepala dan efek
samping di rongga mulut.7,13,14 Salah satu efek samping yang ditimbulkan di rongga
mulut yaitu xerostomia.14,15
Ryberg (1987) melakukan penelitian terhadap laju sekresi saliva total dan laju
sekresi saliva kelenjar parotid pada penderita yang menggunakan agonis beta 2 dan
hasil menunjukkan terjadi penurunan sekresi saliva sebesar 26% dan 36%
berturut-turut pada saliva total dan saliva kelenjar parotid.16 Penelitan yang dilakukan
Najafizadeh dkk (2007) terhadap penggunaan salbutamol dan formoterol
(agonis beta 2) menunjukkan 36,7% terjadi efek samping xerostomia pada kedua
kelompok.17 Casaburi (2000) menyatakan xerostomia (9,3%) sebagai efek samping
yang sering terjadi akibat penggunaan tiotropium (antikolinergik) pada penderita
PPOK.18 Beberapa kelompok percobaan klinis dilakukan terhadap penggunaan
Spiriva Handihaler (antikolinergik jenis tiotropium) pada penderita PPOK dalam beberapa waktu, yaitu pada penggunaanya selama enam bulan, satu tahun dan empat
tahun. Hasil percobaan klinis menunjukkan terjadinya efek samping obat di rongga
mulut berupa xerostomia dengan prevalensi sebesar 16% pada penggunaan selama
enam bulan dan satu tahun, sementara penggunaan selama empat tahun menunjukkan
xerostomia sebesar 5,1%.19
Secara teoritis, penggunaan obat bronkodilator dapat menyebabkan
xerostomia, termasuk penggunaannya pada pasien PPOK. Namun dari penelitian
sebelumnya belum menjelaskan hubungan penggunaan obat bronkodilator pada
pasien PPOK dilihat dari jenis obat dan lama pemberian obat terhadap terjadinya
xerostomia. Oleh karena itu, peneliti perlu untuk melakukan penelitian tentang
hubungan obat bronkodilator terhadap xerostomia yang akan dilakukan pada pasien
1.2 Rumusan Masalah
1.2.1 Masalah Umum
Apakah terdapat hubungan penggunaan obat bronkodilator terhadap terjadinya
xerostomia pada pasien PPOK?
1.2.2 Masalah Khusus
1. Berapakah prevalensi xerostomia pada pasien PPOK yang menggunakan
obat bronkodilator?
2. Apakah terdapat hubungan antara penggunaan obat bronkodilator terhadap
terjadinya xerostomia pada pasien PPOK berdasarkan jenis obat?
3. Apakah terdapat hubungan antara penggunaan obat bronkodilator terhadap
terjadinya xerostomia pada pasien PPOK berdasarkan lama pemberian obat?
1.3 Tujuan Penelitian
1.3.1 Tujuan Umum
Untuk mengetahui hubungan penggunaan obat bronkodilator terhadap
terjadinya xerostomia pada pasien PPOK.
1.3.2 Tujuan Khusus
1. Untuk mengetahui prevalensi xerostomia pada pasien PPOK yang
menggunakan obat bronkodilator.
2. Untuk mengetahui hubungan antara penggunaan obat bronkodilator
terhadap terjadinya xerostomia pada pasien PPOK berdasarkan jenis obat.
3. Untuk mengetahui hubungan antara penggunaan obat bronkodilator
1.4 Hipotesis Penelitian
1. Ada hubungan antara terjadinya xerostomia dengan penggunaan obat
bronkodilator pada pasien PPOK.
2. Ada hubungan antara terjadinya xerostomia dengan penggunaan obat
bronkodilator pada pasien PPOK terhadap jenis obat.
3. Ada hubungan antara terjadinya xerostomia dengan penggunaan obat
bronkodilator pada pasien PPOK terhadap lama pemberian obat.
1.5 Manfaat Penelitian
1.5.1 Manfaat Teoritis
1. Memberikan informasi kepada masyarakat tentang penggunaan obat
bronkodilator pada pasien PPOK akan berhubungan dengan terjadinya xerostomia.
2. Menambah wawasan peneliti mengenai penggunaan obat bronkodilator
pada pasien PPOK berhubungan dengan terjadinya xerostomia.
3. Sebagai dasar penelitian lebih lanjut terhadap timbulnya xerostomia akibat
obat bronkodilator pada pasien PPOK.
1.5.2 Manfaat Praktis
1. Menambah wawasan pasien PPOK dan tenaga kesehatan tentang terjadinya
xerostomia pada pasien berhubungan dengan penggunaan obat bronkodilator.
2. Sebagai usaha dalam mengatur rencana perawatan bagi setiap gejala
BAB 2
TINJAUAN PUSTAKA
2.1 Penyakit Paru Obstruktif Kronik
Penyakit paru obstruktif kronik (PPOK) merupakan penyakit paru kronik
progresif yang tidak menular, ditandai dengan adanya hambatan aliran udara di
saluran napas yang bersifat reversibel parsial. Penyakit PPOK berhubungan dengan
respon inflamasi abnormal paru terhadap partikel berbahaya atau gas racun.11
Kebiasaan merokok merupakan faktor risiko utama penyakit PPOK. Selain itu,
terdapat faktor-faktor risiko lainnya seperti riwayat terpajan polusi udara di
lingkungan dan tempat kerja, hiperaktivitas bronkus, riwayat infeksi saluran napas
bawah berulang dan defisiensi antitripsin alfa-1 yang sangat jarang terjadi di
Indonesia.6,11
Diagnosis PPOK ditegakkan melalui anamnesis, pemeriksaan fisik,
pemeriksaan penunjang seperti foto toraks dan uji faal paru.8,12 Gejala awal PPOK
berupa batuk produktif yang sebagian besar terjadi diantara perokok berusia 40-50
tahun, sementara dyspnea (sesak napas) merupakan gejala lanjutan pada usia 50-60 tahun.12 Penyakit paru obstruktif kronik terdiri dari bronkitis kronik dan emfisema
atau sering merupakan gabungan keduanya.7,8,12
Bronkitis kronik adalah kelainan saluran napas dimana penderita mengalami
batuk kronis dan produksi sputum berlebihan yang terjadi minimal selama tiga bulan
dalam dua tahun berturut-turut, disertai rasa kelelahan dan rasa tidak nyaman pada
penderita.8,12,20 Gejala-gejala pada bronkitis kronik seperti batuk kronik dan
produktif, obstruksi jalan napas dan gangguan pertukaran gas merupakan akibat
perubahan patologi struktur paru. Perubahan struktur paru yang disebabkan oleh
proses inflamasi kronik tersebut berupa peningkatan ukuran epitel-epitel kelenjar,
hipertrofi otot polos dan jaringan penunjang pada dinding jalan napas, serta
degenerasi tulang rawan jalan napas. Perubahan bronkiolus dan gangguan pertukaran
tidak sesuai (mismatched), dimana sebagian tempat (alveoli) terdapat aliran darah yang adekuat, tetapi sangat sedikit aliran udara dan sebaliknya pada sebagian tempat
lain. Selain itu, juga terjadi penurunan kerja otot-otot respirasi dan penyempitan jalan
napas yang menimbulkan hipoventilasi dan tidak cukupnya udara ke alveoli, hingga
akhirnya menyebabkan peningkatan karbondioksida dalam darah dan kekurangan
oksigen. Sementara itu, mediator-mediator inflamasi yang didominasi oleh sel T
limfosit (CD8+), makrofag dan neutrofil mengakibatkan hipertrofi kelenjar-kelenjar
yang memproduksi mukus dan peningkatan jumlah sel goblet, sehingga terjadi
hipersekresi mukus.20
Emfisema adalah suatu kelainan anatomis paru ditandai oleh pelebaran rongga
udara distal bronkiolus terminal dan kerusakan dinding alveoli.8 Pada emfisema
terjadi penurunan elastisitas alveoli dan berkurangnya permukaan pertukaran gas
sehingga pernapasan menjadi susah. Merokok adalah penyebab utama selain polusi
dan faktor herediter.21,22 Gejala awal emfisema berupa sesak napas dan batuk yang
disertai penurunan aktivitas menjadi sangat terbatas, hingga akhirnya terjadi
kerusakan alveoli yang permanen dan hilangnya kemampuan pertukaran gas oleh
seluruh bagian paru. Emfisema tidak dapat disembuhkan, tetapi perubahan sikap
dengan berhenti merokok dan perawatan dapat menurunkan degenerasi paru dan
mengatasi simtom. 21
2.2 Obat Bronkodilator
Obat bronkodilator merupakan obat utama perawatan PPOK.13 Bronkodilator
menyebabkan relaksasi otot-otot saluran pernapasan sehingga saluran bertambah
lebar dan pernapasan menjadi lebih mudah.23 Bronkodilator diberikan dalam
perawatan reguler untuk mendapat efek bronkodilatasi dan juga digunakan untuk
meredakan gejala eksaserbasi PPOK.7,12 Jenis obat bronkodilator yang digunakan
dalam merawat PPOK yaitu obat golongan agonis beta 2 dan antikolinergik.13 Obat
bronkodilator dapat diberikan secara tunggal ataupun dikombinasi, sesuai dengan
klasifikasi derajat berat penyakit.8 Pemilihan bentuk obat diutamakan bentuk inhalasi
2.2.1 Agonis beta 2
Obat golongan agonis beta 2 merupakan obat yang umumnya digunakan
dalam perawatan penyakit asma dan PPOK.24 Efek farmakologi utama agonis beta 2
adalah sebagai bronkodilator yaitu untuk merelaksasi otot polos pernapasan melalui
stimulasi reseptor adrenergik beta 2 yang banyak terdapat pada otot polos saluran
napas.15,24 Stimulasi reseptor adrenergik beta 2 pada tingkat sel akan meningkatkan
siklik adenosin monofosfat intraselular (cAMP) yang berperan dalam mengatur tonus
otot polos pernapasan, sehingga terjadi bronkodilatasi. Selain itu, agonis beta 2 yang
juga menstimulasi reseptor adrenergik beta 2 pada presinaptik ganglia parasimpatis
saluran napas, menghambat pelepasan asetilkolin yang merupakan bronkokonstriktor
sehingga menyebabkan bronkodilatasi.15,24,25
Berdasarkan lama kerjanya, agonis beta 2 dibedakan menjadi agonis beta
berefek singkat/SABAs (Short Acting Beta Agonists) dan agonis beta berefek panjang/LABAs (Long Acting Beta Agonists). SABAs digunakan sebagai obat pereda simtom akut (reliever) karena memiliki onset kerja yang cepat (1-5 menit) walaupun tidak bertahan lama (4-6 jam).13,15,23 LABAs mempunyai efek bronkodilator yang
bertahan sekitar 12 jam hingga 24 jam sehingga lebih efektif penggunaanya dalam
pengobatan reguler penyakit PPOK.23
Agonis beta 2 dapat menimbulkan efek samping tremor, takikardia, gagal
jantung kronik dan efek samping di rongga mulut berupa xerostomia.26,27
Tabel 1. Macam-macam obat agonis beta 215,18
Agonis Beta 2 Macam Obat
SABAs Salbutamol (albuterol), terbutaline, pirbuterol
LABAs Salmeterol, formoterol, vilanterol, indacaterol
2.2.2 Antikolinergik
Pada PPOK, antikolinergik digunakan untuk mengurangi tonus otot yang
menyebabkan hambatan aliran udara dan untuk menekan sekresi mukus.28 Sistem
normal, rangsangan asetilkolin pada saraf parasimpatis reseptor muskarinik paru akan
menyebabkan bronkokonstriksi, yaitu pada reseptor muskarinik M1 dan M3,
sementara pada reseptor muskarinik M2 memiliki efek feedback untuk membatasi pelepasan asetilkolin. Selain itu, rangsangan asetilkolin pada reseptor muskarinik M3
di kelenjar submukosa saluran napas akan menyebabkan peningkatan sekresi
mukus.13,28 Antikolinergik atau antimuskarinik bronkodilator merupakan antagonis
reseptor muskarinik kolinergik non selektif yang bekerja dengan menghambat
asetilkolin padasaraf parasimpatis sehingga menimbulkan bronkodilatasi.28
Bronkodilator antikolinergik terdiri dari antikolinergik berefek singkat/SAMA
(Short acting muscarinic antagonist) seperti ipratropium bromida dan antikolinergik berefek panjang/LAMA (Long acting muscarinic antagonist) yaitu tiotropium bromida. SAMA bersifat non selektif dan menghambat ketiga reseptor muskarinik,
menyebabkan bronkodilatasi dan sedikit supresi mukus, sedangkan LAMA bersifat
lebih selektif terhadap reseptor M3.29 Seperti fungsi SABA, SAMA juga digunakan
untuk mengatasi simtom akut bronkospasme, sementara LAMA digunakan dalam
pengobatan reguler.15 Akan tetapi, jika dibandingkan dengan agonis beta 2,
antikolinergik memiliki onset kerja yang lebih lama sehingga kurang efektif
digunakan sebagai obat pereda simtom (reliever).23,28 Ipratropium bromida (SAMA) bekerja dalam 15 menit dan bertahan selama 6-8 jam, sementara tiotropium (LAMA)
membutuhkan waktu yang lebih lama untuk bekerja (20 menit), walaupun dapat
bertahan selama 24 jam.23
Bronkodilator antikolinergik memiliki lebih sedikit efek samping dibanding
agonis beta 2. Xerostomia dan retensi urin merupakan efek samping yang paling
sering dijumpai.23 Tiotropium menyebabkan xerostomia pada 6-13% pasien.27
2.3 Xerostomia
2.3.1 Definisi
Xerostomia berasal dari kata xeros (kering) dan stoma (mulut) yang artinya
mulut kering. Xerostomia bukan merupakan penyakit, melainkan merupakan sensasi
hiposalivasi.3 Dasar terjadinya xerostomia adalah perubahan kuantitatif atau kualitatif
fungsi kelenjar saliva.30 Perubahan komposisi dan kualitas saliva dapat menyebabkan
xerostomia, walaupun tanpa terjadi penurunan aliran saliva.3,31
Xerostomia sering ditemukan pada usia lanjut dan prevalensinya tinggi pada
wanita postmenopause. Prevalensi xerostomia juga meningkat seiring pertambahan
umur, dengan estimasi sekitar 30% populasi yang berumur 65 tahun ke atas menderita
xerostomia. Akan tetapi, dalam keadaan sehat/tanpa masalah medis dan tanpa
mengkonsumsi obat-obatan, aliran saliva dan komposisi saliva bersifat stabil dan
tidak berhubungan dengan peningkatan umur.3
2.3.2 Etiologi
Xerostomia dapat disebabkan oleh banyak faktor diantaranya akibat merokok,
penggunaan obat-obatan, proses penuaan, penyakit sistemik, penyakit kelenjar saliva,
efek radioterapi kepala leher dan akibat bernapas dari mulut.1-3,30,32 Selain
faktor-faktor tersebut, xerostomia juga dapat terjadi akibat perubahan inervasi saraf autonom
pada kelenjar saliva. Perubahan inervasi saraf yang didominasi rangsangan simpatis,
seperti pada episode stres dan cemas akut mengakibatkan perubahan komposisi saliva
yang menyebabkan sensasi mulut kering/xerostomia. Kondisi psikologis seperti
depresi dan insomnia juga dapat menyebabkan xerostomia.3 Beberapa penyebab
xerostomia dapat dijelaskan sebagai berikut:
1. Obat-obatan
Obat-obatan sering menyebabkan efek samping di rongga mulut berupa
xerostomia. Lebih dari 500 jenis obat menyebabkan xerostomia dan dari obat yang
sering diresepkan, 80% menyebabkan efek samping xerostomia. Obat-obatan yang
menyebabkan xerostomia diantaranya obat golongan antikolinergik, antidepresan,
antihistamin, obat diuretik, obat antihipertensi, bronkodilator dan opioid.3,27
Efek samping obat-obatan terhadap terjadinya xerostomia juga dipengaruhi
oleh kombinasi obat, dosis obat dan lama penggunaan obat. Semakin banyak
seseorang mengkonsumsi obat-obatan (polifarmasi) atau semakin tinggi dosis obat
2. Penyakit kelenjar saliva
Beberapa penyakit kelenjar saliva dapat menyebabkan hiposalivasi dan
xerostomia. Penyakit kelenjar saliva yang menyebabkan hiposalivasi/xerostomia
diantaranya seperti parotitis, sialolithiasis, mukokel, obstruksi kelenjar saliva,
adenoma dan karsinoma.1
3. Penyakit sistemik
Sejumlah besar penyakit sistemik dapat menyebabkan xerostomia, baik
sebagai efek samping penyakit maupun yang secara langsung mempengaruhi kelenjar
saliva dan menyebabkan berkurangnya sekresi saliva. Beberapa penyakit sistemik
yang menyebabkan xerostomia diantaranya sindrom Sjogren’s, diabetes, sarkoidosis, sistemik lupus eritematosus, infeksi HIV, hepatitis C, penyakit Graft-versus-host-disease, tuberkulosis dan penyakit ginjal kronik.1-3,30
Sindrom Sjogren’s merupakan penyakit autoimun yang ditandai dengan inflamasi kelenjar eksokrin, sehingga menyebabkan kekeringan permukaan mukosa,
terutama pada mukosa mata dan mukosa mulut. Infiltrasi limfosit yang progresif
merusak asini sekretori kelenjar saliva mayor dan kelenjar saliva minor secara
perlahan, mengakibatkan hiposalivasi dan xerostomia. Selain itu, hipofungsi kelenjar
juga diakibatkan adanya gangguan stimulus pada kelenjar saliva.3
Selain sindrom Sjogren’s, penyakit autoimun yaitu kronik Graft-versus-host-disease (cGVHD) juga menimbulkan manifestasi oral dan xerostomia merupakan keluhan yang paling sering ditemukan. Penyakit cGVHD menyebabkan fibrosis
kelenjar saliva dan perubahan komposisi saliva (berkurangnya konsentrasi Na+ dan
meningkatnya konsentrasi K+) sehingga terjadi penurunan aliran saliva. Pada tahap
lanjut, penyakit cGVHD akan merusak fungsi kelenjar saliva mayor dengan
menyerang reseptor muskarinik, transporter air dan ion kalsium.2,33
Keadaan xerostomia juga menjadi salah satu komplikasi oral penyakit
diabetes mellitus. Sebesar 38,5% anak-anak dan 53% dewasa penderita diabetes
mellitus tipe 1 mengalami xerostomia dan 14%-62% penderita diabetes mellitus tipe
2 mengalami xerostomia.30 Xerostomia terjadi terutama pada penderita penyakit
dengan keadaan poliuri dan dehidrasi yang dialaminya.30,33,34 Pada penderita dengan
kontrol diabetes buruk, pemeriksaan laju aliran saliva stimulasi pada kelenjar parotid
menunjukkan nilai terendah dibandingkan dengan kelompok diabetes terkontrol.
Sekitar 24%-48% penderita diabetes mengalami pembesaran kelenjar parotid.2
Penurunan laju sekresi saliva dan perubahan komposisi saliva terjadi sebagai akibat
komplikasi kronis penyakit diabetes mellitus berupa neuropati, kelainan
mikrovaskular dan disfungsi endotelial yang menyebabkan gangguan
mikrosirkulasi.34
4. Usia
Xerostomia sering menjadi keluhan saat usia lanjut dan diperkirakan sekitar
12-47% individu usia lanjut mengalami mulut kering.30 Proses penuaan
mengakibatkan berkurangnya sekresi saliva total saat istirahat.4,27 Sekitar 70% saliva
total saat istirahat berasal dari kelenjar saliva submandibular dan sublingual sehingga
berkurangnya aliran saliva yang berkaitan dengan usia disebabkan berkurangnya
aliran saliva kelenjar submandibula dan sublingual dan sedikit dipengaruhi oleh
kelenjar parotid.27 Pemeriksaan histomorfometrik pada jaringan kelenjar saliva
menunjukkan berkurangnya volume asinar, meningkatnya volume duktus, dan
terjadinya penggantian sel-sel asinar oleh jaringan adiposa dan jaringan fibrotik.4
Keadaan xerostomia pada manula dapat diperparah apabila manula menderita
penyakit sistemik maupun mengkonsumsi obat-obatan akibat penyakit sistemik yang
dideritanya.3,4 Penggunaan obat-obatan meningkat seiring bertambahnya umur. Lebih
dari 75% individu berusia 65 tahun ke atas mengkonsumsi minimal satu obat,
sehingga prevalensi xerostomia akibat obat-obatan tinggi pada usia lanjut.35
5. Terapi radiasi kepala dan leher
Radioterapi kepala dan leher dapat menyebabkan komplikasi akut dan
komplikasi kronis pada kelenjar saliva, menyebabkan perubahan komposisi saliva
dan akhirnya menyebabkan xerostomia.3 Pada tahap awal, ionisasi kelenjar saliva
mengakibatkan inflamasi dan degenerasi pada parenkim kelenjar saliva, terutama
sel-sel asinar, perubahan duktus epitelium, fibrosis dan degenerasi jaringan adiposa
kelenjar saliva.36
Kelenjar saliva yang paling radiosensitif yaitu kelenjar parotid, diikuti
kelenjar submandibula, sublingual dan kelenjar saliva minor. Efek akut radioterapi
pada fungsi salivasi berlangsung pada minggu pertama radioterapi. Radiasi pada
minggu pertama menyebabkan penurunan saliva sebesar 50%-60% dan setelah tujuh
minggu mengalami penurunan sebesar 20%.3 Fungsi salivasi terus menurun hingga
beberapa bulan setelah radioterapi (1-3 bulan).3,36 Jumlah dosis, durasi dan lamanya
radioterapi berhubungan dengan keparahan xerostomia.3
2.3.3 Tanda dan Gejala
Tanda dan gejala klinis xerostomia yaitu sebagai berikut:
1. Tanda
Mukosa oral terlihat kering dan eritema, dorsal lidah terlihat berlobus dan
fisur, yang disertai dengan atrofi papila filiformis.32,37 Xerostomia mengakibatkan
mukosa menjadi rentan terhadap trauma, kandidiasis, terjadinya sindrom mulut
terbakar dan halitosis.3 Prevalensi kandidiasis dan angular cheilitis meningkat akibat menurunnya aktivitas cleansing dan antimikroba saliva.37 Penderita xerostomia juga akan rentan terhadap karies servikal, karies rekuren, erosi enamel dan penyakit
periodontal.3,32,37
2. Gejala
Penderita xerostomia akan mengalami kesulitan berbicara, mengunyah dan
menelan serta mengalami perubahan pengecapan. Berkurangnya lubrikasi saliva saat
makan, bahkan dapat menyebabkan makanan melekat dengan membran oral. Selain
itu, penderita mengeluh adanya ketidaknyamanan oral dan pada yang memakai gigi
tiruan, xerostomia akan menyebabkan retensi gigi tiruan yang buruk. Penderita
xerostomia juga mengeluh adanya peningkatan kebutuhan untuk minum terutama
2.3.3 Diagnosis
Ada beberapa cara yang dapat dilakukan untuk mendiagnosis xerostomia,
diantaranya:
1. Anamnesis dan Kuesioner
Xerostomia merupakan keluhan subjektif mulut kering, sehingga diagnosis
xerostomia dapat ditegakkan dengan hanya melakukan anamnesis, menanyakan
pertanyaan-pertanyaan yang detail tentang keluhan mulut kering yang dialami
seseorang.4
Kuesioner juga dapat digunakan untuk menegakkan diagnosis xerostomia.
Pertanyaan dalam kuesioner meliputi gejala xerostomia dan perilaku dalam
mengatasinya.4,38
Tabel 2. Kuesioner untuk mendiagnosis xerostomia38
1 Apakah mulut anda terasa kering saat ini?
2 Apakah saat mengkonsumsi makanan mulut anda juga terasa kering?
3 Apakah anda mengalami kesulitan dalam mengkonsumsi makanan yang kering? 4 Apakah anda mengalami kesulitan saat menelan makanan?
5 Apakah mulut anda membutuhkan air minum saat menelan makanan? 6 Apakah anda mengisap permen untuk meringankan mulut kering? 7 Apakah pada malam hari anda bangun untuk minum?
8 Apakah bibir anda terasa kering? 9 Apakah kulit wajah anda terasa kering? 10 Apakah mata anda terasa kering? 11 Apakah hidung anda terasa kering?
2. Pemeriksaan klinis rongga mulut
Pemeriksaan klinis meliputi pemeriksaan tanda-tanda kekeringan mukosa
seperti bibir pecah, mukosa bukal yang pucat, lidah yang licin, eritema dan disertai
atrofi papila. Kandidiasis sering ditemukan dan berkontribusi menyebabkan mukosa
yang sensitif. Selain itu, lakukan pemeriksaan kelenjar saliva yaitu memeriksa apakah
terjadi pembesaran, perubahan tekstur dan rasa sakit, serta memeriksa kuantitas dan
Xerostomia juga ditandai oleh sarung tangan dan kaca mulut yang terasa lengket
dengan permukaan mukosa saat dilakukan pemeriksaan.3
3. Pemeriksaan laboratorium
Pemeriksaan fungsi kelenjar saliva dan laju sekresi saliva dapat dilakukan
secara objektif menggunakan metode sialometri.3 Pemeriksaan dapat dilakukan
terhadap saliva total (campuran cairan rongga mulut) maupun terhadap saliva
individu, baik dalam keadaan tanpa stimulasi/istirahat atau dalam keadaan
terstimulasi.27,33 Saliva total lebih banyak digunakan sebagai indikator mulut kering
dan penyakit sistemik yang bersangkutan, sementara pemeriksaan saliva individu
lebih bermanfaat dalam mendiagnosis penyakit kelenjar saliva.27
Teknik pengumpulan saliva dalam keadaan tanpa stimulasi diantaranya
dengan metode draining/drooling, metode spitting, metode swabbing dan metode suction.40 Pengumpulan saliva yang terstimulasi dapat dilakukan dengan metode mengunyah parafin ataupun dengan mengaplikasikan asam sitrat pada lidah.40 Total
waktu pengumpulan saliva sekitar 5-15 menit.27 Untuk melakukan pengumpulan
saliva istirahat, individu yang akan diukur salivanya, diinstruksikan untuk tidak
makan, minum, merokok atau melakukan stimulasi apapun (termasuk tindakan
higiene oral) selama 90 menit sebelum dilakukan pengukuran.33
a. Saliva total tanpa stimulasi
Dalam keadaan tanpa stimulasi, laju alir saliva total normalnya sekitar
0,5 ml/menit dan dikatakan hiposalivasi jika laju alir saliva total kurang dari
0,1 ml/ menit.35,39 Pengumpulan saliva total istirahat dapat dilakukan dengan metode
draining, spitting, suction dan absorbent (swab).3 Pada metode draining, saliva dibiarkan mengalir dari mulut ke dalam suatu wadah, sementara metode spitting yaitu mengumpulkan saliva dalam mulut yang kemudian ditampung dalam suatu
wadah/sialometer 1-2 kali setiap menit. Metode suction menggunakan saliva ejector, sementara pada metode swab caranya menggunakan cotton roll/sponge yang sebelumnya diukur beratnya, kemudian dimasukkan ke dalam mulut dan dibiarkan
untuk memperkirakan derajat salivasi pasien dengan keadaan xerostomia yang
parah.27
b. Saliva total terstimulasi
Pada keadaan terstimulasi, laju alir saliva meningkat menjadi 1,5-2 ml/menit
dan dikatakan hiposalivasi jika kurang dari 0,7 ml/menit.33 Pengumpulan saliva total
stimulasi dapat menggunakan metode mastikasi dengan parafin wax, metode
rangsangan dengan asam sitrat dan metode absorbent dengan sponge. Pada metode mastikasi, individu diberi parafin wax untuk dikunyah selama 5 menit. Setelah itu,
saliva yang terakumulasi dalam mulut ditampung setiap menit dalam suatu wadah.
Metode rangsangan dengan asam sitrat yaitu dengan mengaplikasikan asam sitrat
pada lateral lidah setiap 30 detik selama 5 menit, kemudian saliva dikumpulkan
dalam suatu wadah setiap menit. Pada metode absorbent/swab, sponge diletakkan di dalam mulut setelah sebelumnya ditimbang beratnya. Kemudian individu diinstruksi
untuk mengunyah sponge tersebut. Sponge kemudian diukur kembali beratnya dan
dicari hasil selisihnya.27
c. Saliva individu kelenjar parotid
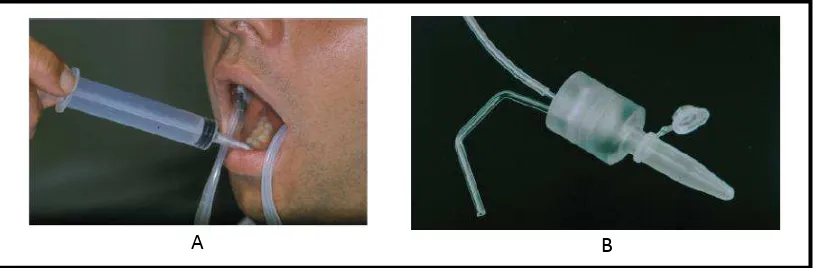
Pengumpulan saliva individu kelenjar parotid dapat dilakukan dengan
menggunakan alat cup Carlson-Crittenden/cupLashley. Alat cupLashley terdiri dari dua chamber, dimana bagian dalam chamber diletakkan diatas orifisi duktus stensen (mukosa bukal disekitar gigi molar satu permanen), sementara bagian luar chamber dihubungkan ke suction. Dalam keadaan tanpa stimulasi, aliran saliva individu kelenjar parotid sangat rendah/hampir tidak ada, sehingga pengumpulan saliva
individu kelenjar parotid biasanya dilakukan dalam keadaan terstimulasi
menggunakan larutan asam sitrat 2-4%. Larutan ini diaplikasikan pada lateral border
Gambar 1. Pengumpulan saliva individu kelenjar parotid. A= Alat cup Lashley, B= Posisi peletakan alat diatas orifisi kelenjar parotid (duktus Stensen)27
d. Saliva individu kelenjar submandibula dan sublingual
Pengumpulan saliva individu kelenjar submandibula dan sublingual juga dapat
dilakukan dalam keadaan tanpa stimulasi maupun dalam keadaan terstimulasi
(dengan asam sitrat 2-4%). Pengumpulan saliva biasanya dilakukan dengan
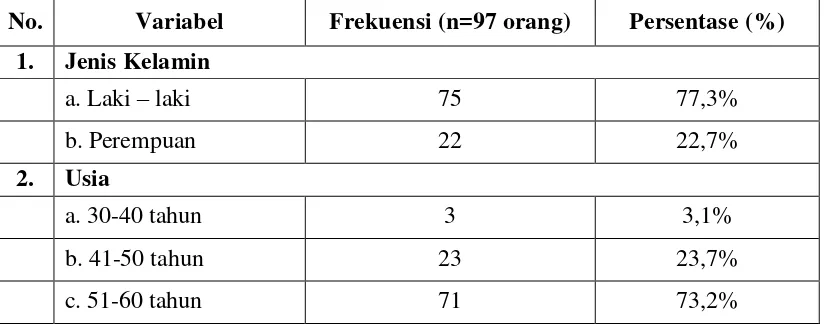
menggunakan metode suction. Pada teknik ini, duktus Stensen dihambat menggunakan cup Lashley atau cotton rolls dan saliva yang terakumulasi pada dasar mulut dapat diaspirasi menggunakan syringe atau menggunakan alat suction yang diperkenalkan Wolff.27
Gambar 2. Pengumpulan saliva individu kelenjar submandibula dan sublingual. A=Metode suction menggunakan syringe, B= alat suction menurut Wolff27
A B
B
4. Metode lain
Selain metode pemeriksaan seperti penjelasan sebelumnya, untuk
mengevaluasi fungsi saliva dapat juga dilakukan dengan melihat kemampuan
seseorang untuk mengunyah dan menelan biskuit kering dalam keadaan tanpa air.3
Sialografi, Ultrasonografi, MRI dan CT scan digunakan untuk mendeteksi adanya keadaan patologis seperti sialolith, obstruksi/kerusakan duktus, tumor dan kista yang
menyebabkan disfungsi kelenjar saliva.39
2.4 Hubungan Penggunaan Obat Bronkodilator pada Pasien PPOK
terhadap Terjadinya Xerostomia
Dalam keadaan istirahat, kelenjar saliva minor diperkirakan memproduksi
setengah bagian dari saliva di rongga mulut.33 Sementara dalam keadaan stimulasi,
sekitar 90% saliva dihasilkan oleh kelenjar mayor. Kelenjar mayor terdiri dari
kelenjar parotid, kelenjar submandibula dan kelenjar sublingual. Struktur anatomi
kelenjar saliva terdiri dari sel asinar dan sel duktus. Sel asinar membentuk hasil akhir
sekretori, sedangkan sel duktus membentuk sistem cabang yang mendistribusi saliva
dari sel asinar kedalam rongga mulut. Sel asini kelenjar parotid menghasilkan saliva
serous, kelenjar sublingual dan kelenjar minor menghasilkan saliva mukus dan
kelenjar submandibula menghasilkan saliva seromukus yang didominasi sifat
mukus.1,33 Saliva serous adalah saliva yang encer, sementara saliva mukus lebih
kental karena adanya kandungan musin, glikoprotein.1
Saliva terdiri dari dua komponen, yaitu komponen cairan yang mencakup
ion-ion dan komponen protein. Kedua komponen tersebut disekresi secara terpisah
dengan mekanisme berbeda yang berada di bawah rangsangan sistem saraf autonom.
Sekresi komponen cairan diatur oleh rangsangan parasimpatis melalui reseptor
muskarinik-kolinergik dan pelepasan komponen protein oleh rangsangan simpatis
melalui reseptor beta adrenergik. Rangsangan saraf parasimpatis akan menghasilkan
saliva dengan kandungan komponen cairan yang tinggi, tetapi dengan konsentrasi
protein yang tinggi, tetapi sedikit saliva. Oleh karena itu, rangsangan simpatis
menyebabkan sensasi mulut kering.33,41
Penggunaan agonis beta 2 menyebabkan perubahan komposisi saliva dan
berkurangnya sekresi saliva.16 Obat bronkodilator agonis beta 2, merupakan obat
simpatomimetik, yaitu obat yang bekerja pada saraf simpatis dan menyerupai kerja
neurotransmitter adrenergik.26 Dengan adanya rangsangan simpatis, maka akan terangsang kelenjar submandibula dan kelenjar sublingual yang menghasilkan saliva
mukus yang tebal dan kental, sedangkan kelenjar parotid yang tidak dipersarafi saraf
simpatis tidak menghasilkan saliva.26 Dengan demikian, volume saliva yang
dihasilkan akan lebih sedikit. Padahal dalam keadaan terstimulasi, kelenjar parotid
berkontribusi besar menghasilkan saliva (50-70%).1 Selain itu, obat golongan
simpatomimetik juga menyebabkan vasokonstriksi sehingga terjadi penurunan aliran
saliva dan akhirnya mengakibatkan xerostomia.26
Obat bronkodilator antikolinergik memiliki mekanisme kerja yang berbeda
dalam menyebabkan xerostomia. Obat golongan antikolinergik merupakan obat
parasimpatolitik yang bekerja antagonis pada saraf parasimpatis.26 Seperti uraian
sebelumnya, rangsangan parasimpatis berfungsi untuk mengatur sekresi komponen
cairan saliva. Dengan adanya kerja obat antikolinergik yang menghambat perlekatan
asetilkolin pada reseptor muskarinik-kolinergik saraf parasimpatis, maka akan terjadi
2.6 Kerangka Konsep
Xerostomia Obat bronkodilator pada pasien
PPOK
Jenis obat
Lama pemberian obat
Jenis Kelamin Usia pasien
BAB 3
METODOLOGI PENELITIAN
3.1 Jenis Penelitian
Penelitian ini dilakukan secara survei analitik dengan pendekatan cross sectional, yang berusaha mempelajari dinamika hubungan antara faktor-faktor risiko (variabel bebas) dengan dampak atau efeknya (variabel tergantung) dengan
melakukan pengukuran sesaat.42 Penggunaan obat bronkodilator pada pasien PPOK
dan xerostomia dapat diobservasi di satu waktu yang sama, yang artinya setiap pasien
PPOK yang menjadi subjek penelitian diobservasi hanya satu kali saja dan obat
bronkodilator yang dilihat dari jenis dan lama pemakaian obat dapat dilihat dari
rekam medik serta terjadinya xerostomia diukur menurut keadaan atau status saat
diobservasi.
3.2 Lokasi dan Waktu Penelitian
Penelitian ini dilakukan di Rumah Sakit Umum Dr. Pirngadi Medan (RSU Dr.
Pirngadi) yang berlokasi di Jalan Prof H. Yamin No. 47 Medan. Menurut SK Menkes
No. 433 tahun 2007 menetapkan RSU Dr. Pirngadi sebagai rumah sakit pendidikan
karena kelayakan rumah sakit dalam memenuhi sarana dan prasarana dalam
pelaksanaan pendidikan.43 Pemilihan RSU Dr. Pirngadi ini dikarenakan rumah sakit
ini merupakan rumah sakit pusat di Medan yang memiliki poli paru dengan alat
pemeriksaan dan rekam medik yang lengkap sehingga mempermudah peneliti
menemukan subjek penelitian. Waktu penelitian dimulai dari bulan Januari 2015
hingga bulan Februari 2015 sampai jumlah sampel terpenuhi.
3.3 Populasi dan Sampel
3.3.1 Populasi
3.3.2 Sampel
Sampel dalam penelitian ini adalah pasien PPOK di RSU Dr. Pirngadi Medan.
Jumlah sampel dalam penelitian ini diambil dengan menggunakan rumus penaksiran
proporsi populasi dengan ketentuan absolut (simpangan mutlak).44
Keterangan :
n : besar sampel yang diperlukan
d : tingkat akurasi = 10% (0,1)
P : proporsi populasi diambil nilai 50% (0,5) karena belum ada penelitian sebelumnya tentang persentase xerostomia yang ditemukan pada pasien PPOK yang mengkonsumsi obat bronkodilator.
Z : nilai kepercayaan 95% = 1,96
97 orang
Metode pengambilan sampel dalam penelitian ini adalah metode non-probability sampling jenis consecutive sampling, yaitu semua subjek yang datang secara berurutan dan memenuhi kriteria pemilihan diikutsertakan dalam penelitian
3.4 Kriteria Inklusi dan Eksklusi
3.4.1 Kriteria Inklusi
1. Pasien PPOK yang berusia 30-60 tahun.
2. Pasien PPOK yang setuju menjadi sampel penelitian.
3.4.2 Kriteria Eksklusi
1. Pasien PPOK yang menderita sindrom Sjogren’s, penyakit diabetes mellitus, infeksi HIV, penyakit ginjal kronik, penyakit sistemik lupus eritematosus
dan penyakit sistemik lain yang dapat menyebabkan xerostomia.
2. Pasien PPOK yang menggunakan obat antihipertensi, obat diuretik, obat
antihistamin, obat antidepresan dan obat-obatan lain yang dapat menyebabkan
xerostomia.
3.5 Variabel Penelitian
3.5.1 Variabel Bebas
Obat bronkodilator yang digunakan pasien PPOK.
3.5.2 Variabel Terikat
Xerostomia.
3.5.3 Variabel Terkendali
Usia.
3.5.4 Variabel Tidak Terkendali
3.6 Definisi Operasional
1. Obat bronkodilator yang digunakan pasien PPOK adalah obat yang
menyebabkan relaksasi otot-otot saluran pernapasan sehingga saluran bertambah
lebar dan pernapasan menjadi lebih mudah, yang akan dilihat jenis obat dan lama
pemberian obat.23
- Jenis obat bronkodilator yang digunakan pasien PPOK adalah jenis
obat-obatan yang digunakan pasien dalam terapi PPOK dan dapat dilihat dari rekam
medik, meliputi:13
a. Golongan Agonis beta 2
b. Golongan Antikolinergik
c. Kombinasi Agonis beta 2 dan Antikolinergik
- Lama pemberian obat bronkodilator adalah penggunaan obat bronkodilator
oleh pasien dari awal pemakaian sampai saat diteliti dengan satuan waktu (tahun)
yang dapat dilihat dari rekam medik dan anamnesis.
2. Xerostomia adalah sensasi subjektif mulut kering yang tidak selalu disertai
dengan hipofungsi kelenjar saliva/hiposalivasi, yang dinilai berdasarkan kusioner
dengan skor xerostomia lebih besar atau sama dengan lima.3,38
3. Usia adalah usia responden yang terhitung sejak lahir hingga ulang tahun
terakhir saat dilakukan penelitian yang dapat dilihat dari rekam medik.45
4. Jenis kelamin adalah aspek biologis yang membedakan seseorang menjadi
laki-laki atau perempuan yang dapat dilihat dari rekam medik.46
3.7 Sarana Penelitian
3.7.1 Alat
Alat yang digunakan meliputi kuesioner, lembar pemeriksaan, dan alat tulis.
3.7.2 Bahan
3.8 Metode Pengumpulan Data
Pengumpulan data ditujukan kepada pasien PPOK yang diperoleh dari rekam
medik pasien dan datang ke poli paru RSU Dr. Pirngadi Medan yang dilakukan mulai
pukul 09.00-01.00 dan pasien diberi informasi tentang tujuan penelitian ini. Setelah
pasien setuju menjadi subjek penelitian, pasien diminta menandatangani informed consent. Kemudian dari rekam medik dicatat data pribadi pasien (nama, umur, jenis kelamin), jenis obat bronkodilator dan lama pemberian obat bronkodilator.
Selanjutnya pertanyaan diajukan sesuai dengan kuesioner kepada pasien untuk
membuktikan ada atau tidaknya xerostomia.
3.9 Pengolahan dan Analisis Data
3.9.1 Pengolahan Data
Data yang dikumpulkan dari lembar hasil pemeriksaan pasien kemudian
dianalisis sesuai dengan sifatnya. Data yang bersifat univariat dianalisis secara
manual dan data yang bersifat bivariat dianalisis dengan menggunakan sistem
komputerisasi.
3.9.2 Data Univariat
Analisis univariat (analisis deskriptif) bertujuan untuk menguji hipotesis dari
peneliti yang bersifat deskriptif.47 Data univariat disajikan dalam bentuk tabel yang
meliputi:
1. Distribusi dan frekuensi penggunaan obat bronkodilator pada pasien PPOK
berdasarkan jenis kelamin dan usia.
2. Distribusi dan frekuensi xerostomia pada pasien PPOK yang menggunakan obat
bronkodilator.
3. Distribusi dan frekuensi xerostomia pada pasien PPOK yang menggunakan obat
bronkodilator berdasarkan jenis kelamin.
4. Distribusi dan frekuensi xerostomia pada pasien PPOK yang menggunakan obat
3.9.3 Data Bivariat
Analisis bivariat adalah analisis yang digunakan untuk menguji ada tidaknya
perbedaan atau perbandingan keberadaan variabel dari dua kelompok data atau
lebih.44 Data bivariat disajikan dalam bentuk tabel yang meliputi tabulasi silang antara
jenis obat bronkodilator dengan terjadinya xerostomia pada pasien PPOK dan tabulasi
silang antara lama pemberian obat bronkodilator dengan terjadinya xerostomia pada
pasien PPOK.
Analisis data pada penelitian ini menggunakan uji Pearson chi-square (X2) untuk mengetahui hubungan antara penggunaan obat yang digunakan pasien PPOK
dengan xerostomia.
Berdasarkan uji statistik tersebut dapat diputuskan :
1. Menerima Ha (menolak Ho), jika diperoleh nilai X2 hitung > X2 tabel atau nilai
p ≤ α (0,05).
2. Menolak Ha (menerima Ho), jika diperoleh nilai X2 hitung < X2 tabel atau nilai
p > α (0,05).
3.10 Etika Penelitian
Etika penelitian dalam penelitian ini mencakup hal sebagai berikut :
1. Ethical Clearance
Peneliti mengajukan persetujuan pelaksanaan penelitian kepada komisi etik
penelitian kesehatan berdasarkan ketentuan etika yang bersifat internasional maupun
nasional.
2. Lembar Persetujuan (Informed Consent)
Peneliti meminta secara sukarela subjek untuk berpartisipasi dalam penelitian
yang dilakukan. Bagi subjek yang setuju, dimohon untuk menandatangani lembar
persetujuan untuk berpartisipasi dalam kegiatan penelitian.
3. Kerahasiaan (Confidentiality)
Data yang terkumpul dalam penelitian ini dijamin kerahasiaanya oleh peneliti,
karena itu data yang ditampilkan dalam bentuk data kelompok bukan bentuk data
BAB 4
HASIL PENELITIAN
4.1 Data Demografi Subjek Penelitian
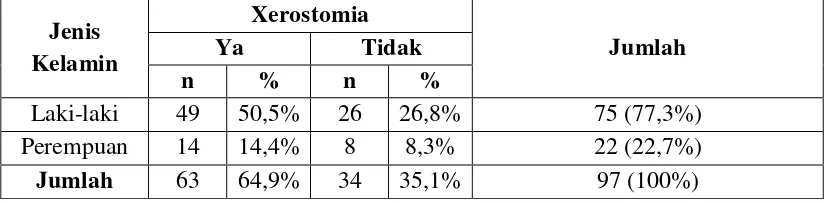
Penelitian ini menggunakan subjek sebanyak 97 orang pasien PPOK di RSU
Dr. Pirngadi Medan. Berdasarkan jenis kelamin pada penelitian ini terdapat subjek
laki-laki sebanyak 75 orang (77,3%), sedangkan subjek perempuan sebanyak 22
orang (22,7%). Berdasarkan usia subjek penelitian, kelompok usia 30-40 tahun
sebanyak 3 orang (3,1%), kelompok usia 41-50 tahun sebanyak 23 orang (23,7%)
serta kelompok usia 51-60 tahun sebanyak 71 orang (73,2%).
Tabel 3. Distribusi dan frekuensi penggunaan obat bronkodilator terhadap pasien PPOK berdasarkan jenis kelamin dan usia
No. Variabel Frekuensi (n=97 orang) Persentase (%)
1. Jenis Kelamin
a. Laki – laki 75 77,3%
b. Perempuan 22 22,7%
2. Usia
a. 30-40 tahun 3 3,1%
b. 41-50 tahun 23 23,7%
c. 51-60 tahun 71 73,2%
4.2 Frekuensi Xerostomia
Hasil penelitian menunjukkan subjek penelitian yang mengalami xerostomia
sebanyak 63 orang (64,9%) sedangkan yang tidak mengalami xerostomia sebanyak
Tabel 4. Distribusi dan frekuensi xerostomia pada pasien PPOK yang menggunakan
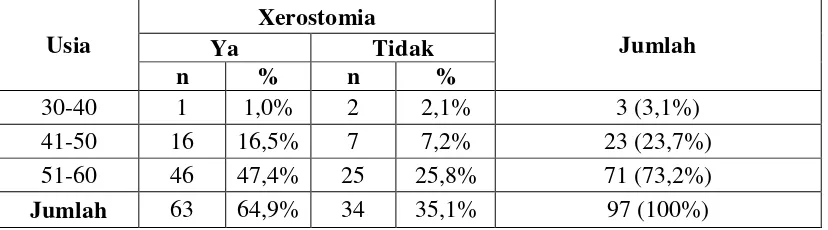
Pasien pada penelitian ini sebagian besar adalah laki-laki, sehingga mayoritas
pasien yang mengalami xerostomia adalah laki-laki. Penelitian menunjukkan dari 63
orang yang mengalami xerostomia, sebanyak 49 orang adalah laki-laki, sementara
hanya 14 orang perempuan yang mengalami xerostomia. Pasien yang tidak
mengalami xerostomia sebanyak 34 orang, terdiri dari 26 orang laki-laki dan 8 orang
perempuan. (Tabel 5)
Tabel 5. Distribusi dan frekuensi xerostomia pada pasien PPOK yang menggunakan obat bronkodilator berdasarkan jenis kelamin
Penelitian terhadap 97 subjek dengan rentang usia 30-60 tahun menunjukkan
73,2% pasien PPOK berada dalam rentang usia 51-60 tahun, 23,7% pasien berusia
41-50 tahun dan hanya 3,1% pasien berusia 30-40 tahun. Pada rentang usia 51-60
Tabel 6. Distribusi dan frekuensi xerostomia pada pasien PPOK yang menggunakan
Penelitian dari 97 subjek menunjukkan sebanyak 59 orang mengkonsumsi
kedua jenis obat bronkodilator, dimana 42 orang mengalami xerostomia dan 17 orang
lainnya tidak mengalami xerostomia. Hasil uji statistik menggunakan Pearson chi-square memperlihatkan bahwa nilai signifikansi p = 0,045 atau p < sig α (0,05). Dengan demikian, Ho ditolak atau Ha diterima sehingga dapat disimpulkan bahwa
terdapat hubungan yang signifikan antara jenis obat bronkodilator yang digunakan
pasien PPOK terhadap terjadinya xerostomia. (Tabel 7)
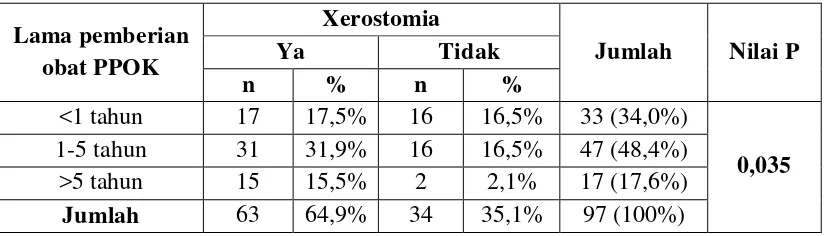
Penelitian melihat hubungan lama pemberian obat PPOK terhadap terjadinya
xerostomia pada pasien PPOK menunjukkan 48,4% pasien menggunakan obat
bronkodilator selama 1-5 tahun, 34% menggunakan obat bronkodilator <1 tahun dan
hanya 17,6% menggunakan obat bronkodilator >5 tahun. Berdasarkan lama
pemberian obat, hasil uji statistik menggunakan Pearson chi-square memperlihatkan
bahwa nilai signifikansi p = 0,035 atau p < sig α (0,05). Dengan demikian, Ho ditolak
atau Ha diterima sehingga dapat disimpulkan bahwa terdapat hubungan yang
signifikan antara lama pemberian obat bronkodilator pada pasien PPOK terhadap
terjadinya xerostomia. (Tabel 8)
Tabel 8. Tabulasi silang antara lama pemberian obat bronkodilator terhadap terjadinya xerostomia pada pasien PPOK
Lama pemberian obat PPOK
Xerostomia
Jumlah Nilai P
Ya Tidak
n % n %
<1 tahun 17 17,5% 16 16,5% 33 (34,0%)
0,035 1-5 tahun 31 31,9% 16 16,5% 47 (48,4%)
BAB 5
PEMBAHASAN
Xerostomia merupakan sensasi subjektif mulut kering yang sering terjadi
sebagai efek samping penggunaan obat-obatan.35 Salah satu obat yang menyebabkan
xerostomia adalah obat bronkodilator yang digunakan pasien PPOK, yaitu obat
agonis beta 2 dan antikolinergik.4,14,27 Beberapa penelitian terhadap penggunaan obat
bronkodilator, seperti penelitian Najafizadeh dkk terhadap penggunaan agonis beta 2
dan penelitian Casaburi dkk terhadap penggunaan antikolinergik menunjukkan
xerostomia sebagai efek samping yang paling sering terjadi.17,18
Penelitian yang dilakukan di poli paru RSU Dr. Pirngadi Medan menunjukkan
jumlah responden laki lebih banyak dibanding perempuan, yaitu 75 orang
laki-laki dan 22 orang perempuan. Keadaan ini sesuai dengan hasil penelitian Sidabutar
dkk pada tahun 2012 di RSUP H. Adam Malik yang menunjukkan mayoritas pasien
PPOK adalah laki-laki (86,5%).48 Hasil survei Rycroft dkk juga menunjukkan
prevalensi pasien PPOK lebih tinggi pada laki-laki.49 Tingginya persentase PPOK
pada laki-laki berkaitan dengan kebiasaan merokok sebagai faktor risiko utama yang
lebih tinggi pada laki-laki.5,6,9-11 Menurut Riskesdas 2013, proporsi perokok laki-laki
berusia ≥15 tahun sebesar 64,9%, sementara proporsi perokok perempuan hanya
sebesar 2,1%.10 Merokok dapat menyebabkan penyempitan pada bronkiolus,
inflamasi dan fibrosis, yang kemudian mengakibatkan obstruksi aliran udara.50 Asap
rokok dapat melemahkan mekanisme pertahanan saluran pernapasan antara lain
mengakibatkan penurunan produksi komponen sekretori IgA yang berfungsi
mencegah penetrasi antigen ke dalam mukosa saluran napas dan juga menyebabkan
paralise silia saluran pernapasan, mengakibatkan hilangnya kemampuan
menyingkirkan debris dan mukus dari paru-paru, sehingga dapat meningkatkan risiko
infeksi. Hilangnya kemampuan silia akan menimbulkan batuk sebagai usaha untuk
menyingkirkan mukus dan batuk yang kronis dapat berkembang menjadi bronkitis
memicu respon inflamasi pada saluran pernapasan dan alveoli paru. Enzim proteolitik
yang dikeluarkan oleh sel inflamatori alveoli pada akhirnya dapat menyebabkan
kerusakan jaringan alveolar paru, yaitu hilangnya elastisitas alveolar paru. Keadaan
ini disebut emfisema, yang merupakan efek akhir merokok akibat penyempitan
saluran napas yang progresif.12,20,21,50 Walaupun demikian, kebiasaan merokok bukan
merupakan satu-satunya faktor yang menyebabkan terjadinya PPOK. Beberapa faktor
risiko lain ikut mendukung perkembangan PPOK, diantaranya faktor genetik, polusi
lingkungan, infeksi dan adanya peningkatan usia harapan hidup, dimana terjadi
peningkatan penyakit degeneratif.9,50
PPOK merupakan suatu penyakit kronis yang membutuhkan waktu tahunan
untuk berkembang.12 Prevalensi terjadinya PPOK meningkat seiring bertambahnya
usia.10 Berdasarkan kelompok usia, jumlah responden terbanyak berada pada rentang
usia 51-60 tahun, yaitu sebanyak 71 orang dengan umur rata-rata adalah 53,85 ± 5,72.
Hasil penelitian Sidabutar dkk juga menunjukkan prevalensi PPOK yang tinggi pada
usia tua, yaitu sebesar 64,5% pasien PPOK berada pada kelompok usia ≥60 tahun.48 Dengan bertambahnya usia, kekuatan otot dan fungsi paru akan menurun. Proses
aging mengakibatkan kalsifikasi pada tulang kartilago yang dapat mempengaruhi kerja diafragma. Kekuatan diafragma pada manula yang sehat menurun sebesar 25%.
Selain itu, proses aging juga menyebabkan degenerasi serabut elastik duktus alveolar, mengakibatkan udara terperangkap. Keadaan tersebut yang disertai adanya
faktor-faktor risiko lainnya akan meningkatkan potensi terjadinya PPOK.51
Hasil penelitian yang dilakukan terhadap 97 subjek penelitian menunjukkan
sebanyak 63 orang mengalami xerostomia, yaitu terdiri dari 49 orang laki-laki dan 14
orang perempuan. Berdasarkan jenis kelamin, mayoritas pasien PPOK adalah
laki, sehingga sebagian besar pasien PPOK yang mengalami xerostomia adalah
laki-laki.
Prevalensi terjadinya xerostomia berdasarkan kelompok usia paling tinggi
dijumpai pada kelompok usia 51-60 tahun, yaitu sebesar 47,4% (46 orang). Keadaan
ini dikarenakan mayoritas subjek pada penelitian ini berada pada kelompok usia
Penelitian yang dilakukan terhadap 97 pasien PPOK yang menggunakan obat
bronkodilator menunjukkan terjadinya xerostomia sebesar 64,9% (63 orang). Jenis
obat bronkodilator yang paling banyak diberikan adalah kombinasi obat agonis beta 2
dan antikolinergik, yaitu pada 59 orang. Penggunaan kombinasi kedua golongan obat
menunjukkan terjadinya xerostomia paling banyak, yaitu sebesar 43,3% (42 orang).
Hal ini dapat terjadi karena efek dari masing-masing obat tersebut adalah xerostomia,
sehingga keadaan xerostomia semakin jelas terlihat pada yang menggunakan kedua
obat bonkodilator tersebut. Penggunaan obat bronkodilator secara tunggal
menunjukkan penggunaan antikolinergik lebih dapat menyebabkan xerostomia
dibanding penggunaan agonis beta 2, dimana dari 10 orang yang hanya menggunakan
antikolinergik, 8 orang mengalami xerostomia dan hanya 2 orang yang tidak
mengalami xerostomia, sedangkan dari 28 orang yang hanya menggunakan agonis
beta 2, yang tidak mengalami xerostomia sebanyak 15 orang, sedangkan hanya 13
orang yang mengalami xerostomia. Efek xerostomia yang disebabkan obat
antikolinergik lebih jelas terlihat dibanding efek obat agonis beta 2. Keadaan ini
dikarenakan obat antikolinergik memblokir saraf parasimpatis dan menyebabkan
penurunan volume saliva, sedangkan obat agonis beta 2 mempengaruhi saraf
simpatis, menyebabkan perubahan komposisi saliva.26,52 Amerongen menyatakan
bahwa penggunaan agonis beta menyebabkan perubahan komposisi protein saliva
yaitu menurunnya produksi dan sekresi musin saliva.53 Selain itu, adrenergik
simpatetik dapat menyebabkan vasokonstriksi mengakibatkan penurunan aliran darah
pada kelenjar saliva sehingga terjadi penurunan aliran saliva.52
Analisis hubungan jenis obat bronkodilator yang digunakan pasien PPOK
terhadap terjadinya xerostomia dengan uji statistik chi-square menunjukkan nilai p = 0,045 (p < 0,05) yang berarti adanya hubungan yang signifikan antara jenis obat
terhadap terjadinya xerostomia. Jenis obat yang paling menyebabkan xerostomia
adalah penggunaan kombinasi kedua golongan obat bronkodilator. Keadaan ini sesuai
dengan beberapa literatur yang menyatakan bahwa jumlah obat yang digunakan
mempengaruhi terjadinya xerostomia. Penggunaan obat yang semakin banyak akan
Hasil penelitian yang dilakukan di RSU Dr. Pirngadi Medan menunjukkan
mayoritas responden menggunakan obat bronkodilator selama 1-5 tahun dan
responden yang mengalami xerostomia juga lebih banyak dijumpai pada kelompok
tersebut, yaitu sebanyak 31 orang (31,9%). Xerostomia yang disebabkan penggunaan
obat-obatan tidak menyebabkan kerusakan yang permanen pada kelenjar saliva.
Simtom mulut kering yang terjadi bersifat transien, tergantung durasi dari efek
pengobatan.35 Tidak semua obat-obatan yang dapat menyebabkan xerostomia
menunjukkan simtom mulut kering pada awal pemakaian, tetapi simtom mulut kering
dapat terjadi setelah penggunaan obat selama beberapa tahun kemudian, tergantung
batas toleransi tertinggi yang bervariasi pada tiap individu.54
Berdasarkan hasil uji statistik chi-square melihat hubungan lama pemberian obat bronkodilator pada pasien PPOK terhadap terjadinya xerostomia diperoleh nilai
p = 0,035 (p < 0,05) yang berarti adanya hubungan yang signifikan antara lama
pemberian obat terhadap terjadinya xerostomia. Penggunaan obat yang semakin lama
akan meningkatkan risiko terjadinya xerostomia.3 Hasil ini sesuai dengan pernyataan
Benn tentang penggunaan obat antikolinergik dapat menyebabkan berkurangnya
aliran saliva pada pemakaian jangka panjang.1 Godara dkk juga menyatakan bahwa
penggunaan agonis beta 2 dalam jangka panjang berhubungan dengan berkurangnya
BAB 6
KESIMPULAN DAN SARAN
Berdasarkan hasil penelitian yang dilakukan di poli paru RSU Dr. Pirngadi
Medan dapat disimpulkan bahwa terdapat hubungan antara penggunaan obat
bronkodilator pada pasien PPOK terhadap terjadinya xerostomia. Prevalensi
terjadinya xerostomia pada pasien PPOK sebesar 64,9%. Frekuensi terjadinya
xerostomia tergantung pada jenis obat dan lama pemberian obat.
Penelitian yang dilakukan hanya melihat terjadinya xerostomia berdasarkan
jenis obat dan lama pemberian obat bronkodilator pada pasien PPOK dengan
menggunakan kuesioner. Diharapkan adanya penelitian lanjutan untuk mengevaluasi
lebih lanjut terjadinya xerostomia akibat penggunaan obat bronkodilator pada pasien
PPOK.
DAFTAR PUSTAKA
1. Benn A. Xerostomia among adult New Zealanders: a national survey. Thesis.
New Zealand: University of Otago, 2012: 1-27.
2. Sultana N, Sham ME. Xerostomia: an overview. International Journal of Dental
Clinics 2011; 3(2): 58-61.
3. Stipetic MM. Xerostomia-diagnosis and treatment. Rad 514 Medical Sciences
2012; 38: 69-81.
4. Putten van der GJ, Brand HS, Schols JMGA, Baat C de. The diagnostic
suitability of a xerostomia questionnaire and the association between xerostomia,
hyposalivation and medication use in a group of nursing home residents. Clin
6. Senior RM, Atkinson JJ. Chronic obstructive pulmonary disease: epidemiology,
pathophysiology, and pathogenesis. In: Fishman AP, eds. Fishman’s Pulmonary Diseases and Disorders. 4th ed. United States: McGraw-Hill, 2008: 707-08.
7. Wise RA. Chronic obstructive pulmonary disease: clinical course and
management. In: Fishman AP, eds. Fishman’s Pulmonary Diseases and Disorders. 4th ed. United States: McGraw-Hill, 2008: 729-30,737-40.
8. Perhimpunan Dokter Paru Indonesia. Penyakit paru obstruktif kronik (PPOK).
Jakarta 2003: 2-12.
9. Susanto AD, Prasenohadi, Yunus F. 2010: The year of the lung.
http://jurnalrespirologi.org/jurnal/Jan10/Lung%20of%20the%20year-2.pdf
(1 September 2014).
10. Badan Penelitian dan Pengembangan Kesehatan Kementerian Kesehatan RI.