PENGARUH FAKTOR INTERNAL DAN EKSTERNAL
TERHADAP KEPATUHAN MINUM OBAT PENDERITA
KUSTA DI KABUPATEN ASAHAN TAHUN 2007
T E S I S
Oleh
BASARIA HUTABARAT
057023003/AKKSEKOLAH PASCASARJANA
UNIVERSITAS SUMATERA UTARA
PENGARUH FAKTOR INTERNAL DAN EKSTERNAL
TERHADAP KEPATUHAN MINUM OBAT PENDERITA
KUSTA DI KABUPATEN ASAHAN TAHUN 2007
T E S I S
Untuk memperoleh Gelar Magister Kesehatan (M.Kes) dalam Program Studi Administrasi dan Kebijakan Kesehatan Konsentrasi administrasi kesehatan Komunitas/Epidemiologi
pada Sekolah Pascasarjana Universitas Sumatera Utara
Oleh
BASARIA HUTABARAT
057023003/AKKSEKOLAH PASCASARJANA
UNIVERSITAS SUMATERA UTARA
Judul Tesis : PENGARUH FAKTOR INTERNAL DAN EKSTERNAL TERHADAP KEPATUHAN MINUM OBAT PENDERITA KUSTA DI KABUPATEN ASAHAN TAHUN 2007 Nama Mahasiswa : Basaria Hutabarat
Nomor Pokok : 057023003
Program Studi : Administrasi dan Kebijakan Kesehatan
Konsentrasi : Administrasi Kesehatan Komunitas/Epidemiologi
Menyetujui
Komisi Pembimbing
(Dr.Drs.R. Kintoko Rochadi, MKM) (Dra. Syarifah, MS )
Ketua Anggota
Ketua Program Studi, Direktur,
( Dr.Drs. Surya Utama, MS) (Prof.Dr.Ir.T. Chairun Nisa B., MSc)
Telah diuji pada
Pada tanggal : 29 April 2008
PANITIA PENGUJI TESIS
Ketua : Dr.Drs.R. Kintoko Rochadi, MKM
PERNYATAAN
PENGARUH FAKTOR INTERNAL DAN EKSTERNAL TERHADAP
KEPATUHAN MINUM OBAT PENDERITA KUSTA
DI KABUPATEN ASAHAN TAHUN 2007
TESIS
Dengan ini saya menyatakan bahwa dalam tesis ini tidak terdapat karya yang pernah diajukan untuk memperoleh gelar kesarjanaan di suatu perguruan tinggi, dan sepanjang pengetahuan saya juga tidak terdapat karya atau pendapat yang pernah ditulis atau diterbitkan oleh orang lain, kecuali yang tertulis diacu dalam naskah ini dan disebutkan dalam daftar pustaka
Medan, April 2008
ABSTRAK
Penyakit kusta merupakan masalah kesehatan di Indonesia yang menimbulkan dampak bukan hanya dari segi medis, tetapi dari segi sosial, ekonomi dan psikologis. Peningkatan angka kesembuhan masih sangat sulit dilakukan karena ketakutan, ketidakpatuhan minum obat, ketiadaan dukungan keluarga dan petugas kesehatan. Pada tahun 2006 di Kabupaten Asahan ditemukan penderita kusta 56 orang, dengan angka kesembuhan sebesar 7,14%. Angka tersebut belum memenuhi standar pelayanan minimal sebesar lebih dari 90% pada tahun 2010. Berdasarkan hal tersebut maka dilakukan penelitian di Kabupaten Asahan tentang pengaruh faktor internal dan eksternal terhadap kepatuhan minum obat penderita kusta tahun 2007.
Penelitian ini menggunakan desain cross – sectional dengan jumlah populasi 56 penderita kusta, dan jumlah sampel total populasi sebanyak 56 penderita kusta. Tujuan penelitian adalah mengetahui pengaruh yang dominan dari faktor internal dan eksternal terhadap kepatuhan minum obat pada penderita kusta. Uji statistik yang digunakan adalah chis – quare dan regresi logistik.
Dari 13 variabel independen yang diteliti, terdapat 10 variabel yang signifikan secara statistik dengan nilai p < 0,05, yaitu variabel umur p = 0,013, jenis kelamin p = 0,036, pendidikan p = 0,019, pengetahuan p = 0,049, peran keluarga p = 0,031, peran petugas p = 0,003, lama minum obat p = 0,036, reaksi kusta p = 0,019, cacat kusta p = 0,016. Berdasarkan uji regresi logistik diketahui bahwa variabel jenis kelamin p = 0,048, pendidikan p = 0,011, peran petugas p = 0,024 , reaksi kusta p = 0,015 sangat besar pengaruhnya terhadap kepatuhan minum obat dan variabel pendidikan lebih dominan pengaruhnya karena nilai p value lebih kecil dari lainnya.
Disarankan Kepada Kepala Dinas Kesehatan Kabupaten Asahan untuk memberi kesempatan petugas kusta mengikuti pelatihan. Petugas kusta disarankan untuk memberikan penyuluhan tentang penyakit kusta dan akibat bila tidak patuh minum obat kepada penderita kusta dan kepada keluarga diharapkan menjadi pengawas minum obat bagi penderita kusta.
ABSTRACT
Leprosy is a health problem in Indonesia that has an brings impact only medically, but also socially, economically, and psychologically. The increase in recovery rate is still difficult to reach due to fear of compliance to take drugs, absence of support of family and healthcare providers. In 2006, in Asahan Regency, there were 56 cases of leprosy found with the recovery rate of 7.14 %. The rate still not met the minimal standard of health service more than 90% in 2010. Based on the fact, a research was carried out in Asahan Regency about the effect of internal and external effects on compliance to take drugs by the patients with leprosy in 2007.
The research used a cross-sectional design with the total population of 56 patiens with leprosy, and the total samples of 56 patiens with leprosy. The goal of the research is to find know the predominant effect of internal and external factors on the compliance to take drugs by the patiens with leprosy. The statistical test used chi-square and logistic regression.
Of the 13 independent variables, there were 9 variables satistically significant with p<0.05, such as age p = 0.034, sex with p = 0.036, education p = 0.019, knowledge p = 0.049, role of family p = 0.031, role of health worker p = 0.003, duration of taking drugs p = 0.036, leprosy reaction p = 0.019 and disability due to leprosy p = 0.016. Based on the logistic regression , it was found that the variables of sex p = 0,048, education p = 0,011, the role of healthcare providers with p = 0.024, leprosy reaction with p = 0.015 have significant effect on the compliance with taking drugs and the variable education has more dominant effect, due to the p value was less than others.
It is suggested that the Head of Regencial Health Departement Asahan allow the healthcare providers to take training. The healthcare providers are suggested to give guidance about leprosy and the consequences of incompliance with drugs to the patiens with leprosy and their families are expected to be controllers on the compliance with drugs by the patients with leprosy.
KATA PENGANTAR
Dengan memanjatkan puji dan syukur kepada Tuhan Yang Maha Esa, atas rahmat
serta karuniaNya maka penulis dapat menyelesaikan tesis ini.
Dalam penulisan tesis ini sudah tentu banyak pihak yang telah ikut memberikan
bantuan, baik secara langsung maupun tidak langsung, untuk semua itu penulis
menyampaikan terimakasih kepada :
Rektor Universitas Sumatera Utara, Prof. Chairuddin P. Lubis, DTM&H, DSAK
atas kesempatan dan fasilitas yang diberikan kepada kami untuk mengikuti dan
menyelesaikan pendidikan progran Magister.
Direktur Program Pascasarjana Universitas Sumatera Utara yang dijabat oleh
Prof. Dr. Ir. T. Chairun Nisa B, MSc atas kesempatan menjadi mahasiswa Program
Magister pada Program Pascasarjana Universitas Sumatera Utara.
Ketua Program Studi Administrasi dan Kebijakan Kesehatan Sekolah
Pascasarjana Universitas Sumatera Utara, Dr. Drs. Surya Utama, MS yang telah
membimbing kami dan memberikan masukan dan saran dalam penyelesaian tesis.
Sekretaris Program Studi Administrasi dan Kebijakan Kesehatan Sekolah
Pascasarjana Universitas Sumatera Utara, Dr. Dra. Ida Yustina, MSi yang telah
memberikan masukan dan saran penulisan tesis.
Secara khusus kami menyampaikan terima kasih yang sebesar - besarnya kepada
pembimbing atas segala ketulusan dalam menyediakan waktu untuk memberikan
bimbingan, dorongan, saran dan perhatian selama proses penyelesaian tesis.
Terimakasih kami juga kepada dr. Yosri Aswar,M.Kes dan drh. Hiswani, M.Kes
selaku dosen penguji telah memberikan bimbingan, masukan dan saran untuk
perbaikan tesis.
Kepala Dinas Kabupaten Asahan, dr. H. Armansyah yang telah memberikan izin
untuk pelaksanaan penelitian ini.
Wasor Kusta dan Petugas Kusta Kabupaten Asahan yang telah membantu
kelancaran pengumpulan data untuk penelitian ini.
Seluruh Staf Pengajar dan Staf Administrasi Program Studi Administrasi dan
Kebijakan Kesehatan Sekolah Pascasarjana Universitas Sumatera Utara yang telah
memberikan pengajaran, bimbingan dan pengarahan serta bantuan selama
pendidikan.
Seluruh teman - teman yang tidak dapat disebutkan satu persatu atas bantuan dan
memberikan semangat dalam penyusunan tesis ini
Akhirnya, kepada suami tercinta Ir. O. Pangaribuan, MSc, ananda tersayang :
Rugun Pangaribuan, Reguel Pangaribuan, Regina Pangaribuan dan seluruh keluarga
Mama, Kakak, Abang serta Delpi Pangaribuan yang senantiasa menghibur,
mendampingi serta memberikan dorongan moril maupun materil yang sangat berarti
Penulis yakin dalam penulisan tesis ini masih banyak kekurangan, untuk itu
penulis menerima kritik dan saran demi perbaikan tesis ini. Atas saran dan masukan
yang diberikan , penulis ucapkan terimakasih.
Medan, April 2008
RIWAYAT HIDUP
Basaria Hutabarat dilahirkan di Bahjambi pada tanggal 12 September 1968 anak
ke empat dari empat bersaudara dari pasangan Ayahanda Oberlin Hutabarat dengan
Ibunda Renia Silitonga. Telah menikah dengan Omry Pangaribuan dan dikaruniai tiga
anak Sekarang menetap di jalan Vanili 12 no. 23 Perumnas Simalingkar, Medan.
Menamatkan Sekolah Dasar Negeri No.4 Bahjambi tahun 1982, SMP YPU PNP
VII Bahjambi tahun 1985, SMA Negeri 3 Pematang Siantar tahun 1988, dan FKM
USU Medan tahun 1992.
Pengalaman bekerja, tahun 1993 sampai dengan tahun 1999 sebagai staf
Puskesmas PTC. Indrapura di Kabupaten Asahan dan tahun 1999 sampai dengan
sekarang staf Balai Teknik Kesehatan Lingkungan – Pemberantasan Penyakit
DAFTAR ISI
Halaman
ABSTRAK………... v
ABSTRACT………. vi
KATA PENGANTAR ……….…… vii
RIWAYAT HIDUP ………..……….. x
DAFTAR ISI... xi
DAFTAR TABEL... xiv
DAFTAR GAMBAR... xvii
DAFTAR LAMPIRAN... xviii
BAB I. PENDAHULUAN………... 1
1.1.Latar Belakang ... 1
1.2.Perumusan Masalah ... 7
1.3.Tujuan Penelitian ... 7
1.4.Hipotesis ... 8
1.5.Manfaat Penelitian ... 9
BAB II. TINJAUAN PUSTAKA... 10
2.1. Definisi Penyakit Kusta ... 10
2.2. Sejarah Pemberantasan Penyakit Kusta……….. 10
2.3. Epidemiologi Penyakit Kusta………. 12
2.3.1. Distribusi Penyakit Kusta menurut Tempat……… 12
2.3.2. Distribusi Penyakit Kusta menurut Waktu………. . 13
2.3.3. Distribusi Penyakit Kusta menurut Orang……… 14
2.3.4. Faktor-faktor yang Menentukan Terjadinya Sakit Kusta…. 15
2.4. Diagnosis dan Klasifikasi ... 18
2.5. Pencegahan Penyakit Kusta……… 22
2.5.1. Pencegahan Primer……… 22
2.5.2. Pencegahan Sekunder……… 23
2.5.3. Pencegahan Tertier……… 23
2.6. Pengobatan Penderita……….. 25
2.6.1. Release From Treatment……….…………. 27
2.8.1. Persepsi Masyarakat Tentang Sehat dan Sakit... 30
2.8.2. Perilaku Kesehatan... 32
2.8.3. Domain Perilaku... 35
2.9. Landasan Teori... 46
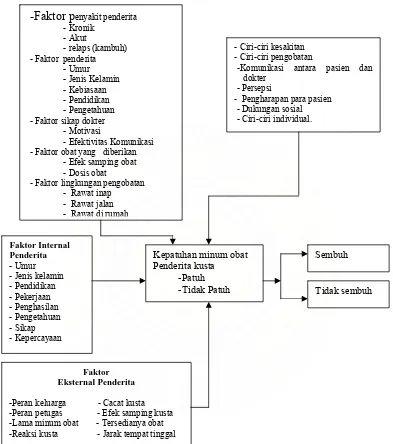
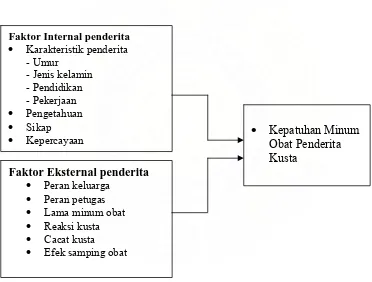
2.10. Kerangka Konsep... 48
BAB III. METODE PENELITIAN... 50
3.1. Jenis Penelitian... ... 50
3.2. Lokasi Penelitian dan Waktu Penelitian... 50
3.2.1. Lokasi Penelitian... 50
3.2.1. Waktu Penelitian... 50
3.3. Populasi dan Sampel ... ... 51
3.3.1. Populasi... 51
3.3.2. Sampel... 51
3.4. Metode Pengumpulan Data... ... 51
3.4.1. Alat Pengumpul Data... 51
3.4.2. Pelaksanaan Pengumpul Data... 51
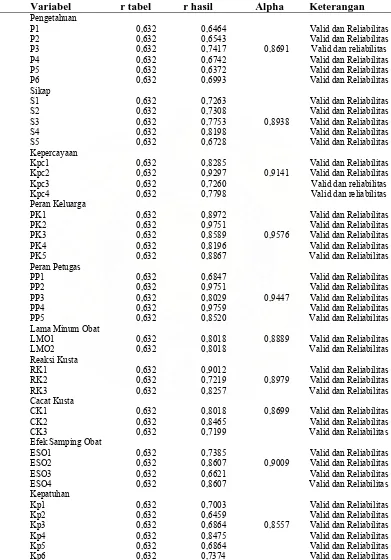
3.4.3. Uji Validitas dan Reliabilitas Kuesioner... 52
3.4.4. Pengolahan Data... 54
3.5. Variabel dan Definisi Operasional... .... 55
3.5.1. Variabel... 55
3.5.2. Definisi Operasional... 55
3.6. Metode Pengukuran... 57
3.6.1. Pengukuran Variabel Independent... 57
3.6.2. Pengukuran Variabel Dependent... 63
3.7. Metode Analisa Data... 63
BAB IV. HASIL PENELITIAN... 65
4.1. Deskripsi Lokasi Penelitian... 65
4.1.1. Keadaan Geografi……….. 65
4.1.2. Keadaan Penduduk………..…. 65
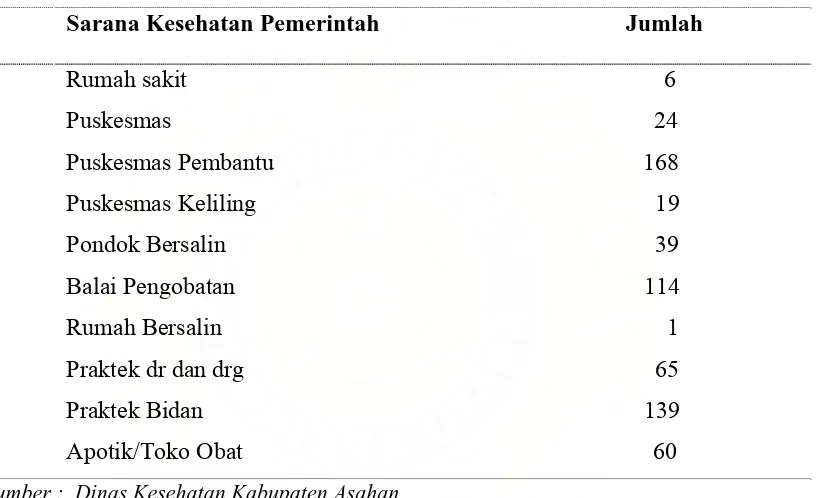
4.1.3. Sumber Daya Kesehatan………..…. 66
4.1.4. Penderita Kusta………. 67
4.2. Analisis Univariat……….… 68
4.2.1. Faktor Internal………... 69
4.2.2. Faktor Eksternal………. 71
4.2.3. Kepatuhan Minum Obat………. 72
4.3. Analisis Bivariat………... 72
4.3.1. Faktor Internal………... 72
4.3.2. Faktor Eksternal………. 76
4.4.1. Pemilihan Variabel Multivariat……… 79
4.4.2. Penentuan Variabel Yang Dominan……….………… 81
BAB V. PEMBAHASAN……….. 86
5.1. Faktor Internal………. 86
5.1.1. Karakteristik Penderita………. 86
5.1.2. Pengetahuan………. 90
5.1.3. Sikap……… 92
5.1.4. Kepercayaan……… 93
5.2. Faktor Eksternal………. 94
5.2.1. Peran Keluarga………. 94
5.2.2. Peran Petugas……….. 95
5.2.3. Lama Minum Obat……….. 96
5.2.4. Reaksi Kusta……… 97
5.2.5. Cacat Kusta………. 98
5.2.6. Efek Samping Obat………. 99
5.3. Keterbatasan Penelitian………. 100
BAB VI. KESIMPULAN DAN SARAN………. 101
6.1. Kesimpulan……….. 101
6.2. Saran………. 102
DAFTAR PUSTAKA……...………. 103
DAFTAR TABEL
Nomor Judul Halaman
1 Situasi Kusta Menurut Regional WHO Tahun 2006………. 12
2. Penemuan Kasus Baru di 17 Negara yang Melaporkan 1000 atau
Lebih Tahun 2002 sampai dengan 20……….………..… 13
3. Dosis Obat Tipe PB 1 : Lesi 1……….……..………..……. 26
4. Hasil Perhitungan Validitas dan Reliabilitas Kuesionar……….….. 53
5. Distribusi Sarana Kesehatan di Kabupaten Asahan Tahun 2007…. 66
6. Distribusi Puskesmas, Tenaga Kesehatan dan Petugas Kusta di Kabupaten Asahan Tahun 2007………..… ………. 67
7. Persentase Penderita Kusta Selesai Berobat di Kabupaten Asahan
Tahun 2007……… 68
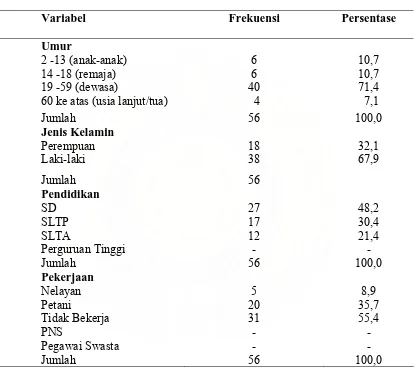
8. Distribusi Frekuensi menurut Karakteristik Umur, Jenis Kelamin,
Pendidikan dan Pekerjaan Penderita di Kabupaten Asahan Tahun 2007……….………..…… 69
9. Distribusi Frekuensi menurut Pengetahuan, Sikap dan Kepercayaan Penderita di Kabupaten Asahan Tahun 2007………..……… 70
10. Distribusi Frekuensi menurut Peran Keluarga, Peran Petugas, Lama Minum Obat, Reaksi Kusta, Cacat Kusta, dan Efek Samping Obat di Kabupaten Asahan Tahun 2007….……… 71
11. Distribusi Frekuensi menurut Kepatuhan Minum Obat di
Kabupaten Asahan Tahun 2007………..………..…..……. 72
12. Distribusi Responden menurut Umur dan Kepatuhan Minum
Obat di Kabupaten Asahan Tahun 2007……….………… …… 72
Minum Obat di Kabupaten Asahan Tahun 2007……..…..………… 73 14. Distribusi Responden menurut Pendidikan dan Kepatuhan
Minum Obat di Kabupaten Asahan Tahun 2007………. 73
15. Distribusi Responden menurut Pekerjaan dan Kepatuhan
Minum Obat di Kabupaten Asahan Tahun 2007……… 74
16 Distribusi Responden menurut Pengetahuan dan Kepatuhan
Minum Obat di Kabupaten Asahan Tahun 2007…..………….. 74
17 Distribusi Responden menurut Sikap dan Kepatuhan Minum
Obat di Kabupaten Asahan Tahun 2007………. 75
18. Distribusi Responden menurut Kepercayaan dan Kepatuhan
Minum Obat di Kabupaten Asahan Tahun 2007………. 76
19. Distribusi Responden menurut Peran Keluarga dan Kepatuhan
Minum Obat di Kabupaten Asahan Tahun 2007……….… 76
20. Distribusi Responden menurut Peran Keluarga dan Kepatuhan
Minum Obat di Kabupaten Asahan Tahun 2007……….… 77
21. Distribusi Responden menurut Lama Minum Obat dan
Kepatuhan Minum Obat di Kabupaten Asahan Tahun 2007…… 77
22. Distribusi Responden menurut Reaksi Kusta dan Kepatuhan
Minum Obat di Kabupaten Asahan Tahun 2007 …….…….… 78
23. Distribusi Responden menurut Cacat Kusta dan Kepatuhan
Minum Obat di Kabupaten Asahan Tahun 2007…………..….. 78
24. Distribusi Responden menurut Efek Samping Obat dan
Kepatuhan Minum Obat di Kabupaten Asahan Tahun 2007… 79
25. Hasil Analisis Bivariat antara Variabel Umur, Jenis Kelamin, Pendidikan, Pekerjaan, Pengetahuan, Sikap, Kepercayaan, Peran Keluarga, Peran Petugas, Lama Minum Obat, Reaksi Kusta, Cacat Kusta, dan Efek Samping Obat dengan
Kepatuhan Minum Obat di Kabupaten Asahan Tahun 2007..…… 80
Keluarga, Peran Petugas, Lama Minum Obat, Reaksi Kusta, dan Cacat Kusta dengan Kepatuhan Minum Obat
di Kabupaten Asahan Tahun……….……….……….… 81
27. Hasil Analisis Multivariat Regresi Logistik antara Variabel Umur, Jenis Kelamin, Pendidikan, Pengetahuan, Kepercayaan, Peran Keluarga, Peran Petugas,Lama Minum Obat dan Reaksi Kusta, dengan Kepatuhan Minum Obat di Kabupaten Asahan
Tahun 2007……….……….… 82
28. Hasil Analisis Multivariat Regresi Logistik antara Variabel Jenis Kelamin, Pendidikan, Pengetahuan, Kepercayaan, Peran
Keluarga, Peran Petugas, Lama Minum Obat, dan Reaksi Kusta, dengan Kepatuhan Minum Obat di Kabupaten
Asahan Tahun 2007…………..………. 82
29. Hasil Analisis Multivariat Regresi Logistik antara Variabel Jenis Kelamin, Pendidikan, Kepercayaan, Peran Keluarga, Peran Petugas, Lama Minum Obat, dan Reaksi Kusta, dengan
Kepatuhan Minum Obat di Kabupaten Asahan Tahun 2007…… 83
30. Hasil Analisis Multivariat Regresi Logistik antara Variabel Jenis Kelamin, Pendidikan, Kepercayaan, Peran Keluarga, Peran Petugas, dan Reaksi Kusta, dengan Kepatuhan Minum
Obat di Kabupaten Asahan Tahun 2007………….………. 84
31. Hasil Analisis Multivariat Regresi Logistik antara Variabel Jenis Kelamin, Pendidikan, Kepercayaan, Peran Petugas, Reaksi Kusta dengan Kepatuhan Minum Obat di Kabupaten
Asahan Tahun 2007……….…………... 84
32. Hasil Akhir Analisis Multivariat Regresi Logistik antara Variabel Jenis Kelamin, Pendidikan, Peran Petugas dan Reaksi Kusta,
dengan Kepatuhan Minum Obat di Kabupaten Asahan
Tahun 2007……….. 85
DAFTAR GAMBAR
Nomor Judul Halaman
1. Mata Rantai Penularan Penyakit Kusta ……… 25
2. Landasan Teori………..… 48
DAFTAR LAMPIRAN
Nomor Judul Halaman
1. Jadwal Pelaksanaan penelitian………... 107
2. Kuesioner Penelitian……….. 108
3. Uji Validitas dan Reliabilitas……… 112
4. Hasil Univariat dari Variabel Independent dan Dependent….. 117
5. Hasil Bivariat dengan Uji Chisquare………. 120
6. Hasil Bivariat untuk Penentuan Multivariat…………... 133
7. Hasil Multivariat dengan uji Regresi Logistik ……… 146
8. Master Data Uji Validitas dan Reliabilitas... 153
9. Master Data Penelitian………. 155
10. Surat Permohonan Izin Penelitian……….. 158
BAB I
PENDAHULUAN
1.1. Latar Belakang
Arah pembangunan kesehatan menuju Indonesia Sehat 2010 adalah bagian
integral dari pembangunan nasional. Konsep pembangunan nasional harus
berwawasan kesehatan yang telah memperhitungkan dengan seksama berbagai
dampak positif maupun negatif terhadap kesehatan masyarakat. Pembangunan
kesehatan diselenggarakan dengan memberikan prioritas kepada upaya peningkatan
kesehatan, pencegahan penyakit, penyembuhan dan pemulihan kesehatan masyarakat
(Rachmat 2004).
Salah satu program yang ditetapkan untuk mencapai tujuan dan sasaran
pembangunan di bidang kesehatan adalah pencegahan dan pemberantasan penyakit
menular. Penyakit menular yang masih menimbulkan masalah kesehatan masyarakat
adalah penyakit kusta. Penyakit kusta merupakan salah satu penyakit menular yang
disebabkan oleh kuman kusta (Mycobacterium leprae) dan menyerang saraf tepi,
kulit maupun jaringan tubuh lainnya (Haeria, 2006).
Dalam situs http://www.kbi.gemari.or.id/berita detail, Dirjen P2M PL Depkes
RI I Nyoman Kandun mengatakan masalah kusta bukan hanya masalah kesehatan
(medis) saja, tetapi juga masalah sosial ekonomi dan psikologis. Secara sosial
adanya cacat akibat penyakit kusta akan memperburuk kondisi ekonominya karena
kehilangan lapangan pekerjaan dan kehilangan kesempatan untuk bekerja. Secara
psikologis bercak dan benjolan-benjolan pada kulit penderita kusta membentuk paras
yang menakutkan. Hal ini menyebabkan penderita kusta merasa rendah diri, depresi,
menyendiri bahkan sering dikucilkan oleh keluarga maupun masyarakat sekitarnya.
Menghadapi masalah penyakit kusta tersebut, tahun 1991 organisasi kesehatan
dunia yaitu World Health Organitation (WHO) mengeluarkan resolusi program
eliminasi kusta untuk menurunkan angka kesakitan atau angka prevalens kurang dari
1 per 10.000 penduduk, sehingga penularan penyakit ini menjadi sangat rendah dan
tidak akan menjadi masalah kesehatan masyarakat (Finea, 2007).
Menurut Amiruddin dalam Harahap (2000) penderita kusta tersebar di seluruh
dunia, tetapi sejarah timbulnya penyakit kusta dan penyebarannya di dunia tidak
diketahui secara pasti, ada yang berpendapat penyakit kusta berasal dari Asia Tengah
kemudian menyebar ke Mesir, Eropah, Afrika dan Amerika.
Wilayah endemis utama penyakit kusta di dunia adalah Asia Selatan, Asia
Tenggara, Afrika Tropis dan Amerika Latin. Di Asia Tenggara terdiri dari negara
Filipina, Papua Nugini, Banglades, Myammar dan Indonesia (Chin, 2000). Tahun
2005, negara - negara yang memiliki prevalens rate di atas 1 per 10.000 penduduk
yaitu negara Afrika, Brazil dan Amerika Latin. Dan prevalens penyakit kusta di
Asia Tenggara berkurang dari 4,6 per 10.000 penduduk tahun 1996 menjadi 1,03 per
Tenggara sebanyak 514.718 kasus baru (33,28 per 100.000 penduduk) dan prevalensi
rate 2,46 per 10.000 penduduk, tahun 2004 menurun menjadi 407.791 kasus baru
(25,45 per 100.000 penduduk) dan prevalensi rate 1,90 per 10.000 penduduk dan
tahun 2005 jumlah penderita baru kusta menurun menjadi 201.635 (17,94 per
100.000 penduduk) dan prevalensi rate 1,13 per 10.000 penduduk. Di awal periode
tahun 2006-2010 diharapkan tiap tahunnya 100.000-200.000 kasus baru dan tahun
2010 diharapkan hanya sekitar 100.000 kasus baru (WHO, 2005).
WHO (2005) menjelaskan bahwa penurunan jumlah penderita kusta baru di
wilayah daerah endemis terjadi sebagian besar adalah akibat meminimalisir atau
berkurangnya faktor-faktor operasional seperti diagnosa yang salah, pendaftaran
kasus yang tidak teratur, penundaan pelaksanaan pengobatan, dan overtreatment,
selain maminimalisir faktor-faktor operasional juga disebabkan tingkat kepatuhan
pengobatan yang lebih baik, teratur dan memperbaharui register penderita kusta.
Tahun 2002, Indonesia telah mencapai eliminasi kusta dengan jumlah penderita
yang terdaftar sebanyak 19.805 kasus dan jumlah penderita yang baru 16.253 kasus
baru ( 6,75 per 100.000 penduduk) dengan angka prevalens rate 0,95 per 10.000
penduduk (Haeria, 2006). Tahun 2003 menurun jumlah penderita yang terdaftar
18.337 kasus dan 15.549 kasus baru (5,96 per 100.000 penduduk) dengan angka
prevalensi 0,81 per 10.000 (WHO, 2003). Jumlah kasus baru 15.549 orang tersebut
terdiri dari penderita kusta jenis Pauci Baciler (PB) 3.593 orang dan jenis Multi
dan 315 kabupaten/kota ) sudah mencapai eliminasi, hal ini bukan suatu kebetulan
akan tetapi didapatkan melalui usaha yang keras untuk menemukan, mengobati dan
memantau pengobatan penderita sampai dapat dinyatakan sembuh atau selesai
pengobatan (Depkes RI, 2004).
Pada tahun 2004, World Health Organization (WHO) mencatat bahwa
Indonesia memiliki penderita kusta yang terdaftar19.793 orang dengan jumlah
penderita baru 16.572 orang. Hal ini menjadikan Indonesia sebagai negara dengan
penderita kusta terbanyak ketiga di dunia setelah India (148.910 penderita kusta) dan
Brazil (49.384 penderita kusta) (Depkes RI, 2006). Tahun 2005 jumlah penderita
kusta yang terdaftar 21.537 penderita yang terdiri dari 18.742 penderita MB dan
2.795 penderita Pauci Baciler (PB) dengan angka prevalens rate 0,98 per10.000
penduduk (Depkes RI, 2006).
Berdasarkan Profil Kesehatan Propinsi Sumatera Utara, tahun 2004 jumlah
penderita kusta 175 orang yang selesai pengobatan 138 orang, tahun 2005 jumlah
penderita kusta 185 orang yang selesai pengobatan 147 dan tahun 2006 jumlah
penderita kusta sebanyak 194 orang yang selesai pengobatan 172 orang dan di
Sumatera Utara, jumlah penderita kusta yang termasuk 3 (tiga) besar adalah Medan
61 orang, Asahan 56 orang serta Madina 13 orang. Tahun 2006 Standar Pelayanan
Minimal Sumatera Utara penderita kusta yang sembuh atau yang teratur minum obat
(Release From Treatment ) mencapai 50% dan yang tidak teratur minum obat 50%,
Pencapaian target eliminasi kusta dan peningkatan angka kesembuhan untuk
semua Propinsi dan Kabupaten masih sangat berat dan sulit dilakukan karena :
a. Leprophobia atau ketakutan yang berlebihan pada masyarakat.
Dari zaman dulu hingga sekarang penyakit kusta masih ditakuti masyarakat,
keluarga termasuk sebagian petugas kesehatan. Hal ini disebabkan masih kurangnya
pengetahuan atau pengertian, kepercayaan yang keliru terhadap kusta dan cacat yang
ditimbulkannya (Depkes RI, 2005a).
b. Ketidakpatuhan minum obat pada penderita kusta.
Menurut Hardyanto dalam Saranani (2005) pengobatan yang adekuat dan
teratur minum obat akan mengurangi infeksiusitas penderita yang menular, dan
ketidakteraturan atau ketidaktaatan minum obat pada penderita kusta akan berakibat
sangat buruk bagi penderita karena akan menimbulkan resistensi terhadap
obat-obatan anti kusta.
Dalam penelitian Harjo (2000) di Kabupaten Majalengka ketidakteraturan
berobat penderita kusta sebesar 32,31% dan teratur berobat hanya sebesar 67,69%,
dari jumlah responden yang diteliti sebanyak 208 penderita kusta, terlihat ada
hubungan yang bermakna antara pengetahuan, sikap penderita, peran petugas
kesehatan, dan ketersediaan obat di puskesmas terhadap ketidakteraturan berobat
penderita kusta. Demikian halnya dengan penelitian yang dilakukan oleh Masduki
(1993) di Kabupaten Kuningan Jawa Barat bahwa 83,5% responden ternyata patuh
pekerjaan, jenis kelamin, pengetahuan, persepsi dan cacat akibat penyakit kusta
terhadap kepatuhan berobat.
c. Ketiadaan dukungan keluarga dan petugas kesehatan pada penderita kusta.
Hal ini terlihat dalam penelitian yang dilakukan oleh Fajar (2002) di Kabupaten
Gresik terhadap 100 penderita kusta, ada pengaruh sikap keluarga yang tidak
mendukung terhadap upaya untuk pengobatan teratur maupun minum obat teratur
oleh penderita kusta (http://digilib.litbang.depkes.go.id/). Dalam penelitian Harjo
(2000) ada hubungan yang bermakna antara peran petugas kesehatan terhadap
ketidakteraturan berobat penderita kusta.
Skiner dalam Notoatmodjo (2005) menyatakan determinan perilaku terdiri dari
faktor internal yakni karakteristik orang yang bersangkutan, bersifat bawaan seperti
tingkat kecerdasan, tingkat emosional, jenis kelamin dan faktor eksternal yakni
lingkungan baik lingkungan fisik, sosial budaya, ekonomi, politik dan sebagainya.
Berdasarkan teori di atas bahwa angka kesembuhan (yang teratur minum obat) pada
penderita kusta dipengaruhi oleh beberapa faktor yaitu ada yang berasal dari dalam
diri sipenderita (faktor internal) seperti jenis kelamin, pengetahuan, kepercayaan dan
persepsi dan dari luar diri si penderita (faktor eksternal) seperti kelainan kulit, cara
mendapatkan obat, cacat, peran keluarga dan peran petugas.
Berdasarkan Profil Kesehatan Kabupaten Asahan tahun 2006 diperoleh bahwa
jumlah penderita kusta tahun 2003, sebanyak 18 orang dengan jumlah penderita yang
orang dan jumlah penderita yang sembuh 23 orang (88,46%), tahun 2005 jumlah
penderita 38 orang dengan jumlah penderita yang sembuh hanya 2 orang (5,26%) dan
tahun 2006 jumlah penderita sebanyak 56 orang, yang sembuh atau yang teratur
minum obat hanya 4 orang (7,14%).Data tersebut menunjukkan terjadi peningkatan
jumlah penderita kusta namun angka kesembuhan semakin berkurang dari target
standar pelayanan minimal untuk Kabupaten pada tahun 2010 yaitu lebih dari 90%.
Berdasarkan latar belakang di atas maka peneliti merasa perlu untuk melakukan
penelitian tentang pengaruh faktor internal dan eksternal terhadap kepatuhan minum
obat pada penderita kusta di daerah Kabupaten Asahan. Dilakukan penelitian di
Kabupaten Asahan karena jumlah penderita kusta di Kabupaten Asahan terbanyak
ke dua setelah Kota Medan dan angka kesembuhannya (Release From Treatment)
masih rendah dari target standar pelayanan minimal.
1.2. Perumusan Masalah
Bagaimana pengaruh faktor internal dan eksternal terhadap kepatuhan minum
obat penderita kusta di Kabupaten Asahan tahun 2007.
1.3. Tujuan Penelitian
Tujuan penelitian adalah untuk :
1. Mengetahui pengaruh faktor internal dan eksternal terhadap kepatuhan minum
obat penderita kusta di Kabupaten Asahan tahun 2007.
1.4. Hipotesis
a. Ada pengaruh umur terhadap kepatuhan minum obat penderita kusta di Kabupaten
Asahan tahun 2007.
b. Ada pengaruh jenis kelamin terhadap kepatuhan minum obat penderita kusta di
Kabupaten Asahan tahun 2007.
c. Ada pengaruh pendidikan terhadap kepatuhan minum obat penderita kusta di
Kabupaten Asahan tahun 2007.
d. Ada pengaruh pekerjaan terhadap kepatuhan minum obat penderita
kusta di Kabupaten Asahan tahun 2007.
e. Ada pengaruh pengetahuan terhadap kepatuhan minum obat penderita kusta di
Kabupaten Asahan tahun 2007.
f. Ada pengaruh sikap terhadap kepatuhan minum obat penderita kusta di Kabupaten
Asahan tahun 2007.
g. Ada pengaruh kepercayaan terhadap kepatuhan minum obat penderita kusta di
Kabupaten Asahan tahun 2007.
h. Ada pengaruh peran keluarga terhadap kepatuhan minum obat penderita kusta di
Kabupaten Asahan tahun 2007.
i. Ada pengaruh peran petugas terhadap kepatuhan minum obat penderita kusta di
Kabupaten Asahan tahun 2007.
j. Ada pengaruh lama minum obat terhadap kepatuhan minum obat penderita kusta
k. Ada pengaruh reaksi kusta terhadap kepatuhan minum obat penderita kusta di
Kabupaten Asahan tahun 2007.
l. Ada pengaruh cacat kusta terhadap kepatuhan minum obat penderita kusta di
Kabupaten Asahan tahun 2007.
m. Ada pengaruh efek samping obat terhadap kepatuhan minum obat penderita kusta
di Kabupaten Asahan tahun 2007.
1.5. Manfaat Penelitian
1. Sebagai masukan bagi Pengambil Keputusan dan Pembuat Kebijaksanaan Pemda
Kabupaten Asahan dalam merencanakan program kesehatan .
2. Sebagai masukan dan informasi untuk Petugas Pelaksanan P2 Kusta di Kabupaten
Asahan.
3. Manfaat bagi akademis dan peneliti lainnya yaitu memberikan sumbangan
pemikiran untuk mencari alternatif upaya pemberantasan penyakit kusta yang
BAB II
TINJAUAN PUSTAKA
2.1. Definisi Penyakit Kusta
Amiruddin dalam Harahap (2002) menjelaskan penyakit kusta adalah penyakit
kronik disebabkan kuman Mycobacterium leprae yang pertama kali menyerang
susunan saraf tepi, selanjutnya menyerang kulit, mukosa (mulut), saluran pernapasan
bagian atas, sistem retikulo endotelial, mata, otot, tulang dan testis.
Menurut Depkes RI (1996) penyakit kusta adalah penyakit menular yang
menahun dan disebabkan oleh kuman kusta (Mycobacterium leprae) yang menyerang
syaraf tepi, kulit dan jaringan tubuh lainnya. Menurut Depkes RI (2006) penyakit
kusta adalah salah satu penyakit menular yang menimbulkan masalah yang sangat
kompleks. Masalah yang dimaksud bukan hanya dari segi medis tetapi meluas sampai
masalah sosial, ekonomi, dan psikologis.
2.2. Sejarah Pemberantasan Penyakit Kusta
Penyakit kusta telah dikenal hampir 2000 tahun sebelum Masehi. Hal ini dapat
diketahui dari peninggalan sejarah seperti di Mesir, di India 1400 Sebelum Masehi, di
Tiongkok 600 Sebelum Masehi dan di Mesopotamia 400 Sebelum Masehi (Depkes
RI, 2005a). Pada zaman tersebut pemberantasan penyakit kusta dilakukan dengan
mengasingkan penderita kusta secara spontan karena penderita merasa rendah diri,
Foster/Anderson (1986) sejak zaman masehi hingga masa modern penyakit kusta
masih selalu dianggap penyakit yang dikutuk, harus hidup sendiri di suatu tempat
jauh dari masyarakat yang tidak menderita kusta. Pada pertengahan abad ke 13
penderita kusta masih tetap diasingkan serta dipaksakan tinggal di perkampungan
khusus penderita kusta seumur hidup.
Dengan ditemukan Gerhard Ameur Hansen tahun 1873 kuman kusta, maka
dimulai era perkembangan baru untuk mencari obat anti kusta dan usaha
penanggulangannya (Depkes RI, 2006). Di Indonesia, Sitanala telah mempelopori
perubahan sistem pengobatan tadinya dilakukan secara isolasi dan kemudian secara
bertahap dilakukan dengan pengobatan rawat jalan.
Perkembangan pengobatan penyakit kusta di Indonesia dilakukan pemerintah
untuk mengurangi angka kesakitan penyakit kusta adalah sebagai berikut: tahun 1951
hanya menggunakan Diamino Diphenyl Sulfone (DDS) untuk pengobatan kusta,
tahun 1969 pemberantasan penyakit kusta mulai diintegrasikan di Puskesmas, tahun
1982 Indonesia mulai menggunakan obat kombinasi Multi Drug Therapy (MDT)
sesuai rekomendasi World Health Organation (WHO) untuk tipe Multi Baciler (MB)
24 dosis dan Pauci Baciler (PB) 6 dosis, tahun 1988 pengobatan Multi Drug Therapy
(MDT) dilaksanakan seluruh Indonesia dan tahun 1997 pengobatan Multi Drug
Therapy (MDT) diberikan 12 dosis untuk tipe Multi Baciler (MB) dan 6 dosis untuk
2.3. Epidemiologi Penyakit Kusta
2.3.1. Distribusi penyakit kusta menurut tempat
Penyakit kusta menyebar di seluruh dunia mulai dari Afrika, Amerika, Asia
Tenggara, Mediterania Timur dan Pasifik Barat. Jumlah penderita kusta di dunia pada
tahun 1997 sebanyak 888.340 orang. Jumlah penderita baru kusta tahun 2005 adalah
sekitar 296.499 orang. Dari jumlah tersebut paling banyak terdapat pada regional
Afrika 42.814 orang, Amerika 41.780 orang dan Asia Tenggara 201.635 orang yang
di dalamnya sudah termasuk data negara Indonesia (Depkes RI, 2006). Data tersebut
[image:31.612.115.521.390.496.2]dapat kita lihat dalam tabel dibawah ini :
Tabel 1. Situasi Kusta menurut Regional WHO Tahun 2006
Regional WHO Prevalensi
awal 2006
Kasus baru dilaporkan selama tahun 2005 Afrika 40.830 (0.59) 42.814 (5.92) Amerika 32.904 (0.36) 41.780 (4.98) Asia Tenggara 133.422 (0.81) 201.635 (12.17) Mediterran Timur 4.024 (0.09) 3.133 (0.67) Pasifik Barat 8.646 (0.05) 7.137 (0.41) Sumber : Depkes RI (2006)
Pada tahun 2002, di Indonesia, jumlah penderita kusta yang terdaftar 19.805
orang. Masih terdapat di 10 propinsi memiliki penderita kusta terbanyak diantara
propinsi lainnya yaitu Jawa Timur 4856 orang, Jawa Barat 1721 orang, Jawa Tengah
2334 orang, Sulawesi Selatan 1779 orang, Papua 1190 orang, Nanggroe Aceh
Darusalam 736 orang, Daerah Kota Istimewa Jakarta 1721 orang, Sulawesi Utara 404
orang, Maluku Utara 550 orang dan Kalimantan Selatan 473 orang, Maluku 522,
2.3.2. Distribusi penyakit kusta menurut waktu
Ada 17 negara melaporkan 1000 atau lebih kasus baru selama tahun 2005.
Sejak tahun 2002 secara global terjadi penurunan penemuan kasus baru, tetapi ada
[image:32.612.109.527.266.545.2]juga peningkatan penemuan kasus baru, hal ini dapat dilihat pada tabel di bawah ini :
Tabel 2. Penemuan Kasus Baru di 17 Negara yang Melaporkan 1000 atau Lebih Tahun 2002 sampai dengan 2005
Jumlah kasus baru yang ditemukan Negara
2002 2003 2004 2005
Angola 4727 2933 2109 1877
Bangladesh 9844 8712 8242 7882
Brazil 38365 49206 49384 38410
China 1646 1404 1499 1658
Demokrasi Kongo 5037 7165 11781 10737
Egypt 1318 1412 1216 1134
Ethiopia 4632 5193 4787 4698
India 473658 367143 260063 161457
Indonesia 12377 14641 16549 19695
Madagascar 5482 5104 3710 2709
Mozambique 5830 5907 4266 5371
Myanmar 5482 3808 3748 3571
Nepal 7386 8046 6958 6150
Nigeria 13830 4799 5276 5024
Philippines 5078 2397 2254 3130
Sri Lanka 2479 1925 1995 1924
United Republik of Tanzania 6497 5279 5190 4237
Total 599945 495074 389027 279664
Sumber : Depkes RI, 2006
Dari tabel di atas terlihat bahwa secara global terjadi penurunan penemuan
kasus baru pada penderita kusta, tetapi sejak tahun 2002 sampai dengan 2005 ada
beberapa negara mengalami peningkatan kasus baru yaitu seperti di Indonesia,
Demokrasi Kongo dan Philippina. Dan sebagai negara terbanyak penderita kusta
2.3.3. Distribusi penyakit kusta menurut orang
1. Distribusi menurut umur
Penyakit kusta jarang sekali ditemukan pada bayi. Angka kejadian penyakit
kusta meningkat sesuai umur dengan puncak kejadian pada umur 10-20 tahun
(Depkes RI, 2005b). Penyakit kusta dapat mengenai semua umur dan terbanyak
terjadi pada umur 15-29 tahun. Serangan pertama kali pada usia di atas 70 tahun
sangat jarang terjadi. Di Brasilia terdapat peninggian prevalensi pada usia muda,
sedangkan pada penduduk imigran prevalensi meningkat di usia lanjut (Harahap,
2000). Menurut Depkes RI (2006) kebanyakan penelitian melaporkan bahwa
distribusi penyakit kusta menurut umur berdasarkan prevalensi, hanya sedikit yang
berdasarkan insiden karena pada saat timbulnya penyakit sangat sulit diketahui.
2. Distribusi menurut jenis kelamin
Kejadian penyakit kusta pada laki-laki lebih banyak terjadi dari pada wanita,
kecuali di Afrika, wanita lebih banyak terkena penyakit kusta dari pada laki-laki
(Depkes RI, 2005b). Menurut Louhennpessy dalam Buletin Penelitian Kesehatan
(1999) bahwa perbandingan penyakit kusta pada penderita laki-laki dan perempuan
adalah 2,3 : 1,0, artinya penderita kusta pada laki-laki 2,3 kali lebih banyak
dibandingkan penderita kusta pada perempuan. Menurut Noor dalam Buletin
Penelitian Kesehatan (1999) penderita pria lebih tinggi dari wanita dengan
3. Distribusi penyakit kusta menurut ras atau etnik
Menurut Amiruddin dalam Harahap (2000) bahwa pada ras Cina, Eropa dan
Myanmar lebih rentan terhadap bentuk lepromatous dibandingkan dengan ras Afrika,
India dan Melanesia, sehingga bangsa Asia dan Bangsa Afrika lebih banyak
terjangkit penyakit kusta. Di Malaysia kejadian kusta lepromatosa lebih sering terjadi
pada etnik cina dibandingkan etnik melayu dan India, di Indonesia lebih banyak
terjadi pada etnik Madura dan Bugis dibandingkan dengan etnik Jawa dan Melayu
(Depkes RI, 2006).
2.3.4. Faktor-faktor yang menentukan terjadinya sakit kusta
a. Penyebab
Penyebab penyakit kusta adalah kuman Mycobacterium leprae yang berbentuk
batang dengan ukuran panjang 1-8 mic, lebar 0,2-0,5 mic biasanya berkelompok dan
ada yang tersebar satu-satu, hidup dalam sel dan bersifat tahan asam (Depkes RI,
1996). Di katakan bersifat tahan asam karena kuman Mycobacterium leprae
merupakan kuman erob tidak berbentuk spora, berbentuk batang yang tidak mudah
diwarnai (Jawetz dkk, 1992). Untuk mengetahui kuman tahan asam atau tidak
dengan pewarnaan teknik Ziehl - Neelsen dengan menggunakan larutan Karbol
Fuhsin, Asam Alkohol dan Metilen Blue. Cara pewarnaan adalah Karbol Fuhsin
diteteskan pada sediaan kemudian dipanaskan selama 5 menit lalu pewarna dibuang
dan ditetesi Asam Alkohol selama 1-2 detik sampai warna berubah, kemudian
diperiksa di bawah mikroskop hasil pewarnaan adalah bila kuman tahan asam, akan
berwarna merah karena mengikat larutan Karbol Fuhsin dan kuman tidak tahan asam,
berwarna biru karena mengikat larutan Metilen Blue (Zaini dan Kurniati, 1995).
b. Masa inkubasi
Masa inkubasi panyakit kusta dari mulai terpapar hingga menunjukkan gejala
klinis berkisar antara 2-5 tahun (Depkes RI, 2006), akan tetapi dapat juga mulai dari 9
bulan sampai dengan 20 tahun. Untuk kusta tuberkoloid masa inkubasinya rata-rata
4 tahun dan dua kali lebih lama untuk kuman lepromatosa (Chin, 2000).
c. Sumber penularan
Hanya manusia satu-satunya sampai saat ini dianggap sebagai sumber penularan
walaupun kuman kusta dapat hidup pada Armadillo, Simpanse dan pada telapak kaki
tikus yang tidak mempunyai kelenjar Thymus (Athymic nude mouse) (Chin, 2000).
d. Cara penularan
Penyakit kusta dapat ditularkan dari penderita kusta tipe Multi Baciler kepada
orang lain dengan cara penularan langsung. Penularan terjadi apabila kuman
Mycobacterium leprae yang utuh (hidup) keluar dari tubuh penderita dan masuk
kedalam tubuh orang lain.Cara penularan yang pasti belum diketahui, tetapi sebagian
besar para ahli berpendapat bahwa penyakit kusta dapat ditularkan melalui saluran
pernapasan dan melakukan kontak kulit yang tidak utuh. Secara teoritis penularan ini
sudah minum obat sesuai dengan regimen World Health Organization (WHO) tidak
akan menjadi sumber penularan kepada orang lain (Depkes RI, 2006).
e. Pejamu (tuan rumah/host)
Bila kontak dengan penderita kusta hanya sedikit yang terjangkit. Hal ini
disebabkan karena adanya imunitas. Menurut Cocrane dalam Zulkifli (1999) secara
kontak kulit hanya sedikit orang yang tertular dengan kasus kusta. Menurut Ress
dalam Zulkifli (1999) penularan dan perkembangan penyakit kusta tergantung dari
jumlah, keganasan Mycobacterium leprae dan daya tahan tubuh penderita. Kira-kira
5-15% penderita kusta menularkan Mycobacterium leprae, 95% manusia kebal
terhadap kusta dan hanya 5% yang dapat ditulari. Dari sebagian kecil ini 70% dapat
sembuh dan hanya 30% yang dapat menjadi sakit. (Depkes RI, 2005a). Misalnya dari
100 orang yang terpapar, 95 orang tidak menjadi sakit, 3 orang sembuh sendiri tanpa
obat, 2 orang menjadi sakit.
Seorang dalam lingkungan tertentu akan termasuk dalam salah satu dari tiga
kelompok berikut (Depkes RI, 2006):
1. Pejamu yang mempunyai kekebalan tubuh tinggi merupakan kelompok terbesar
yang telah akan menjadi resisten terhadap kuman kusta.
2. Pejamu yang mempunyai kekebalan rendah terhadap kuman kusta, bila menderita
kusta biasanya tipe Pauci Baciler
3. Pejamu yang tidak mempuyai kekebalan terhadap kuman kusta yang merupakan
2.4. Diagnosis dan Klasifikasi
Penderita penyakit kusta menimbulkan gejala yang jelas pada stadium lanjut dan
cukup didiagnosis hanya pemeriksaan fisik tanpa pemeriksaan bakteriologi. Ada 3
tanda – tanda utama yang dapat menetapkan diagnosis penyakit kusta yaitu: Lesi
(kelainan) kulit yang mati rasa, penebalan saraf tepi yang disertai dengan gangguan
fungsi saraf, adanya kuman tahan asam di dalam kerokan jaringan kulit. Pemeriksaan
kerokan hanya dilakukan pada kasus yang meragukan. Apabila ditemukan pada
seseorang salah satu tanda - tanda utama seperti diatas maka orang tersebut
dinyatakan menderita kusta (Depkes, 2005a).
Apabila petugas kesehatan ragu-ragu untuk menegakkan diagnosis, sebaiknya
penderita dirujuk ke rumah sakit terdekat untuk terapi anti kusta Multi Drug Therapy
(MDT) agar tidak menjadi sumber penularan, selain menghindari kemungkinan cacat
menjadi besar. Namun bila petugas ragu dan sulit merujuk ke rumah sakit karena
alasan jauh maka orang tersebut dianggap sebagai suspek. Tanda-tanda tersangka
kusta tidak dapat digunakan sebagai dasar diagnosis penyakit kusta. Tanda-tanda
pada kulit tersangka penderita kusta adalah sebagai berikut: Bercak/kelainan kulit
yang merah atau putih di bagian tubuh, kulit mengkilap, bercak yang tidak gatal,
adanya bagian-bagian tubuh yang tidak berkeringat atau tidak berambut, lepuh tidak
nyeri dan tanda-tanda pada saraf adalah sebagai berikut: rasa kesemutan,
tertusuk-tusuk dan nyeri pada anggota badan atau muka, gangguan gerak anggota badan atau
Seseorang yang telah didiagnosis menderita kusta selanjutnya akan ditentukan
tipe/klasifikasi penyakit kusta. Tujuan klasifikasi penyakit kusta adalah untuk
menentukan jenis, lamanya pengobatan, waktu penderita dinyatakan sembuh dan
perencanaan logistik. Menurut Soebono dan Suhariyanto dalam Djuanda dkk (1997)
klasifikasi pada penyakit kusta terdiri dari klasifikasi Madrid (klasifikasi
Internasional) dibuat tahun 1953 terdiri dari :
a. Indeterminate (I)
b. Tuberkuloid (T)
c. Borderline (B)
d. Lepromatosa (L)
Klasifikasi Ridley dan Jopling dibuat tahun 1962 terdiri dari :
a. Tuberkuloid tuberkuloid (TT)
b. Borderline tuberculoid (BT)
c. Borderline borderline (BB)
d. Borderline lepromatous (BL)
e. Lepromatosa lepromatosa (LL)
dan tahun 1981 World Health Organization (WHO) mengklasifikasi penyakit kusta
yang disebut klasifikasi WHO terdiri dari Pauci Baciler (PB) dan Multi Baciler (MB)
Menurut Depkes RI (2005a) pada tahun 1982 jenis klasifikasi World Health
Organization (WHO) yang dipakai oleh petugas kesehatan di seluruh Indonesia untuk
menentukan penyakit kusta tersebut menurut klasifikasi World Health Organization
yaitu :
A. Paucibacillary (PB)
Kelainan kulit dan hasil pemeriksaan :
1. Bercak (makula) mati rasa
a. Ukuran kecil dan besar
b. Distibusi unilateral atau bilateral asimetis
c. Konsistensi kering dan kasar
d. Batas tegas
e. Kehilangan rasa pada bercak : selalu ada dan jelas
f. Kehilangan kemampuan berkeringat, bulu rontok, bercak selalu ada dan jelas
2. Infiltrat
a.Kulit
b.Membrana mukosa (hidung tersumbat, pendarahan di hidung)
3. Ciri-ciri : central healing penyembuhan ditengah
4. Tidak ada Nodulus
5. Deformitas terjadi dini
6. Penebalan saraf tepi yang disertai dengan gangguan fungsi (Gangguan fungsi ,mati
rasa atau kelemahan otot yang dipersarafi oleh saraf yang bersangkutan):
hanya satu saraf
B. Multibacillary (MB)
1. Bercak (makula) mati rasa
a. Ukuran kecil - kecil
b. Distibusi bilateral asimetis
c. Konsistensi haus dan berkeringat
d. Batas kurang tegas
e. Kehilangan rasa pada bercak : biasanya tidak jelas, jika ada, terjadi sudah lanjut
f. Kehilangan kemampuan berkeringat, bulu rontok pada bercak : Biasanya tidak
jelas, jika ada, terjadi yang sudah lanjut
2. Infiltrat
a. Kulit : ada, ada kadang-kadang tidak ada
b. Membrana mukosa (hidung tersumbat, pendarahan di hidung) : ada,
kadang-kadang ada
3. Ciri-ciri : Punched out lesion ( lesi bentuk seperti donat), Madarosis, Gine
komasti, hidung pelana, suara sengau
4. Kadang-kadang ada Nodulus
5. Deformitas biasanya simetris
6. Penebalan saraf tepi disertai dengan gangguan fungsi (Gangguan fungsi ,mati rasa
atau kelemahan otot dipersarafi oleh saraf bersangkutan): lebih dari satu saraf
2.5. Pencegahan Penyakit Kusta
2.5.1. Pencegahan primer
Pencegahan primer dapat dilakukan dengan :
a. Penyuluhan kesehatan
Pencegahan primer dilakukan pada kelompok orang sehat yang belum terkena
penyakit kusta dan memiliki resiko tertular karena berada disekitar atau dekat dengan
penderita seperti keluarga penderita dan tetangga penderita, yaitu dengan
memberikan penyuluhan tentang kusta. Penyuluhan yang diberikan petugas kesehatan
tentang penyakit kusta adalah proses peningkatan pengetahuan, kemauan dan
kemampuan masyarakat yang belum menderita sakit sehingga dapat memelihara,
meningkatkan dan melindungi kesehatannya dari penyakit kusta. Sasaran penyuluhan
penyakit kusta adalah keluarga penderita, tetangga penderita dan masyarakat
(Depkes RI, 2005a)
b. Pemberian imunisasi
Sampai saat ini belum ditemukan upaya pencegahan primer penyakit kusta
seperti pemberian imunisasi (Saisohar,1994). Dari hasil penelitian di Malawi tahun
1996 didapatkan bahwa pemberian vaksinasi BCG satu kali dapat memberikan
perlindungan terhadap kusta sebesar 50%, sedangkan pemberian dua kali dapat
memberikan perlindungan terhadap kusta sebanyak 80%, namun demikian penemuan
ini belum menjadi kebijakan program di Indonesia karena penelitian beberapa negara
2.5.2. Pencegahan sekunder
Pencegahan sekunder dapat dilakukan dengan :
a. Pengobatan pada penderita kusta
Pengobatan pada penderita kusta untuk memutuskan mata rantai penularan,
menyembuhkan penyakit penderita, mencegah terjadinya cacat atau mencegah
bertambahnya cacat yang sudah ada sebelum pengobatan. Pemberian Multi drug
therapy pada penderita kusta terutama pada tipe Multibaciler karena tipe tersebut
merupakan sumber kuman menularkan kepada orang lain (Depkes RI, 2006).
2.5.3. Pencegahan tertier
a. Pencegahan cacat kusta
Pencegahan tertier dilakukan untuk pencegahan cacat kusta pada penderita.
Upaya pencegahan cacat terdiri atas (Depkes RI, 2006) :
i. Upaya pencegahan cacat primer meliputi penemuan dini penderita
sebelum cacat, pengobatan secara teratur dan penanganan reaksi untuk
mencegah terjadinya kerusakan fungsi saraf.
ii. Upaya pencegahan cacat sekunder meliputi perawatan diri sendiri untuk
mencegah luka dan perawatan mata, tangan atau kaki yang sudah
mengalami gangguan fungsi saraf.
b. Rehabilitasi kusta
Rehabilitasi merupakan proses pemulihan untuk memperoleh fungsi
secara fisik, mental, sosial dan kekaryaan untuk suatu kehidupan yang penuh sesuai
dengan kemampuan yang ada padanya. Tujuan rehabilitasi adalah penyandang cacat
secara umum dapat dikondisikan sehingga memperoleh kesetaraan, kesempatan dan
integrasi sosial dalam masyarakat yang akhirnya mempunyai kualitas hidup yang
lebih baik (Depkes RI, 2006)
Rehabilitasi terhadap penderita kusta meliputi:
i. Latihan fisioterapi pada otot yang mengalami kelumpuhan untuk
mencegah terjadinya kontraktur
ii. Bedah rekonstruksi untuk koreksi otot yang mengalami kelumpuhan agar
tidak mendapat tekanan yang berlebihan
iii. Bedah plastik untuk mengurangi perluasan infeksi
iv. Terapi okupsi ( kegiatan hidup sehari-hari ) dilakukan bila gerakan normal
terbatas pada tangan
v. Konseling dilakukan untuk mengurangi depresi pada penderita cacat
Tujuan pencegahan penyakit kusta adalah merupakan upaya pemutusan mata
rantai penularan penyakit kusta. Berikut ini adalah mata rantai penularan penyakit
Kuman Penyebab M. leprae
Tuan rumah Sumber PENGOBATAN yang kekebalan penularan
VAKSINASI kurang penderita kusta
Cara masuk : Cara keluar : saluran napas saluran napas
Cara penularan utama Saluran Napas (Droplet)
ISOLASI
MDT Masih dalam
Pengembangan
Tidak dianjurkan
Gambar 2.1. Mata Rantai Penularan Penyakit Kusta
2.6. Pengobatan Penderita
Setelah menegakkan diagnosa dan ternyata seseorang menderita kusta segera
diberikan pengobatan dengan kombinasi Multi Drug Therapy (MDT) secara gratis
dan dicatat oleh petugas dalam kartu penderita. Memberikan penderita dosis pertama
di puskesmas dan menganjurkan ambil obat secara teratur di puskesmas. Kemasan
blister obat kombinasi atau Multi Drug Ttherapy (MDT) adalah gratis, disimpan
ditempat yang kering, aman, teduh dan jauh dari jangkauan anak-anak. Selama
dirumah, pergi kesekolah, bekerja, bermain, menikah, mempunyai anak serta dalam
acara-acara sosial (Depkes RI, 2000).
Tujuan pengobatan penderita untuk memutuskan mata rantai penularan,
menyembuhkan penyakit penderita dan mencegah terjadinya cacat. Penderita yang
sudah cacat permanen, pegobatan yang dilakukan hanya mencegah cacat lebih lanjut.
Penderita kusta yang tidak meminum obat secara teratur maka kuman kusta dapat
aktif kembali dan menimbulkan gejala-gejala baru yang memperburuk keadaan
penderita. Pentingnya pengobatan sedini mungkin dan teratur minum obat agar tidak
timbul cacat yang baru.
Sejak tahun 1982 Indonesia memberikan pengobatan secara gratis pada
penderita kusta dengan kombinasi Multi Drug Therapy (MDT) yaitu kombinasi
Dapsone atau DDS (Diamino Diphenyl Sulfone), Lamprene atau Clofazimine dan
Rifampisin. Keuntungan Multi Drug Therapy (MDT) adalah: mengubah konsep dari
terapi panjang yang hanya mencegah perluasan penyakit ke terapi pendek yang
menyembuhkan penyakit, mencegah resistensi obat, meningkatkan ketaatan berobat
dari 50% ke 95%, mencegah deformitas secara lebih efisien dan menurunkan jumlah
kasus-kasus setiap tahunnya. Pengobatan pada penderita Pauci Baciler (PB) lesi 1
[image:45.612.114.528.638.683.2]diberikan dosis tunggal ROM ( Rifampisin Ofloxacin Minocylin).
Tabel 3. Dosis Obat Tipe PB 1 : Lesi 1
Rifampicin Ofloxacin Minocyclin
Dewasa 50-70 kg 600mg 400mg 100mg
Anak 5-14 tahun 300 mg 200mg 50mg
Obat yang diberikan pada penderita Tipe PB 1 Lesi 1 langsung di telan di depan
petugas dan apabila obat tersebut tidak ada maka sementara diobati dengan dosis obat
Pauci Baciler 2-5. Untuk tipe Pauci Baciler (PB) lesi 2-5, pada dewasa pengobatan
bulanan, hari pertama diminum di depan petugas 2 kapsul Rifampisin 600 mg dan 1
tablet Dapsone 100 mg, pengobatan harian hari ke 2- 28, 1 tablet Dapsone 100 mg 1
blister untuk 1 bulan dan diminum sebanyak 6 blister (Depkes RI, 2005a).
Untuk tipe Multi Baciler (MB) pada dewasa pengobatan bulanan, hari pertama
dosis diminum di depan petugas 2 kapsul Rifampisin 600 mg, 3 tablet Lampren 300
mg dan 1 tablet Dapsone 100 mg, pengobatan harian yang ke 2-28 hari 1 tablet
Lamprene 50 mg, 1 tablet dapsone 100 mg. Satu blister untuk 1 bulan dan diminum
sebanyak 12 blister.Untuk anak dibawah usia 10 tahun obat diberikan berdasarkan
berat badan dengan dosis sebagai berikut : Rifampisin 10-15 mg/kg BB, Dapsone 1-2
mg/Kg BB dan Clofazimin 1 mg/Kg BB (Depkes RI, 2005a).
2.6.1. Release from treatment
Penderita Kusta tipe Pauci Baciler (PB) dan Multi Baciler (MB) setelah
menyelesaikan pengobatan sesuai dengan aturan maka dinyatakan Release From
Treatment (RFT) tanpa diperlukan pemeriksaan laboratorium yang artinya dianggap
sudah sembuh. Petugas harus memberikan keterangan tentang arti dan maksud
Release From Treatment (RFT) kepada penderita bahwa tipe Pauci Baciler (PB)
pengobatan 6 dosis selesai dalam waktu 6-9 bulan langsung dinyatakan sembuh untuk
dinyatakan sembuh (Release From Treatment). Walaupun sudah sembuh petugas
tetap meyakinkan penderita bahwa bercak yang ada akan berangsur hilang dan
menjelaskan cara mencegah terjadinya luka jika terjadi kecacatan yaitu dengan
memelihara tangan dan kaki dengan baik dan bila penderita melihat bercak kulit yang
baru atau tanda-tanda baru mereka harus datang kembali kontrol atau pemeriksaan
ulang ke puskesmas.
2.7. Program Pemberantasan Penyakit Kusta
Program penyakit kusta mempunyai tujuan memutuskan rantai penularan untuk
menurunkan insidensi penyakit, mengobati, menyembuhkan penderita dan mencegah
timbulnya cacat. Program tersebut memiliki tujuan jangka panjang dan jangka
pendek. Tujuan jangka panjang adalah untuk menurunkan transmisi penyakit kusta
pada tingkat tertentu sehingga tidak menjadi masalah kesehatan, mencegah kecacatan
melalui pengobatan dan perawatan yang benar, memberikan pelayanan
rehabilitasi.Tujuan jangka pendek adalah mengintensifkan penemuan dan diagnosis
penderita kusta di daerah endemik tinggi dan endemik rendah, mengembangkan
puskesmas dengan perawatan cacat dengan dukungan sistem rujukan ke rumah sakit
umum dan rumah sakit khusus yang membutuhkan rehabilitasi medis, melaksanakan
pengelolaan program pengendalian kusta sesuai dengan endemisitas daerah,
menurunkan proporsi anak dan kecacatan tingkat 2 di antara penderita baru menjadi
kurang 5%, mencapai angka kesembuhan lebih dari 90% dan menurunkan proporsi
Target yang diharapkan dalam program pemberantasan penyakit menular adalah
tercapainya eliminasi kusta (Depkes RI, 2005b). Kebijakan program pemberantasan
kusta adalah pemberian obat kusta secara gratis, pengobatan kusta mengikuti
rekomendasi Word Health Organization, penderita kusta tidak diisolasi, dan program
pemberantasan penyakit kusta diintegrasikan dalam kegiatan pelayanan kesehatan
dasar di puskesmas.
Strategi program pemberantasan penyakit kusta ditujukan pada daerah endemik
tinggi dengan jumlah prevalensi rate > 1 per 10.000 penduduk dan daerah endemik
rendah dengan jumlah prevalens rate < 1 per 10.000 penduduk dengan melakukan
kegiatan perencanaan kesehatan terpadu, penyuluhan intensif, penemuan kasus,
pengembangan kemitraan yang intensif, memberikan pelayanan
rutin dengan perhatian khusus di daerah fokus, merujuk dan mendeteksi suspek
penderita kusta (Depkes RI, 2005b).
Kegiatan program pemberantasan penyakit kusta adalah penemuan
penderita,diagnosis dan klasifikasi, pengobatan, pencegahan cacat, rehabilitasi,
perencanaan, pelatihan, penyuluhan, supervisi, pencatatan dan pelaporan,
pemeriksaan laboratorium, monitoring dan evaluasi serta pengelolaan logistik
(Depkes RI, 2005a).
2.8. Konsep Prilaku
Prilaku adalah aksi dari individu terhadap reaksi hubungan dengan
dengan prilaku manusia adalah tindakan atau aktivitas manusia sendiri seperti
berbicara, menangis, tertawa, bekerja dan lain sebagainya (Machfoedz dan Suryani,
2006). Menurut Notoatmodjo (2005) dari aspek biologis prilaku adalah suatu
kegiatan atau aktivitas organisme atau mahkluk hidup yang bersangkutan. Aktivitas
yang dimaksud terdiri dari dua yaitu aktivitas yang dapat diamati oleh orang lain
yaitu berjalan, bernyanyi, tertawa dan sebagainya. Aktivitas yang tidak dapat diamati
oleh orang lain adalah berpikir, berfantasi, dan bersikap.
2.8.1. Persepsi masyarakat tentang sehat dan sakit
Pendapat masyarakat tentang tubuh sehat dan sakit sifatnya tidak selalu objektif,
bahkan selalu dipengaruhi oleh pengalaman terdahulu dan sosial budaya. Sebaliknya
petugas kesehatan berusaha menerapkan kriteria yang objektif berdasarkan gejala
yang tampak guna mendiagnosa kondisi fisik seseorang (Sarwono, 1997).
Sehat adalah konsep yang tidak mudah diartikan sekalipun dapat dirasakan dan
diamati keadaannya, misalnya orang yang tidak mempunyai keluhan fisik dipandang
sebagai orang yang sehat. Sebagian masyarakat beranggapan orang gemuk adalah
orang yang sehat. Tahun 1947 WHO mendefenisikan sehat yaitu sehat adalah suatu
keadaan yang sempurna baik secara fisik, mental dan sosial serta tidak hanya bebas
dari penyakit atau kelemahan. Menurut UU No.23,1992, sehat adalah keadaan
sejahtera dari badan, jiwa dan sosial yang memungkinkan hidup produktif secara
sosial dan ekonomi. Dalam pengertian ini maka kesehatan harus dilihat sebagai satu
kesehatan jiwa merupakan bagian integral kesehatan. Foster/Anderson (1986)
menyatakan bahwa sakit mempunyai peranan sosial seperti memberikan kebebasan
dari tekanan hidup yang tidak dapat ditahan, untuk menutupi kegagalan yang telah
dilakukan seseorang, mendapatkan perhatian dari orang lain, supaya dapat tinggal di
rumahsakit sebagai tempat hiburan maupun istirahat, sebagai alat pengawasan sosial
dan sebagai perwujudan untuk menebus dosa.
Di dalam hubungannya dengan peranan sakit Talcott dalam Sudarti (1996)
menyatakan bahwa pasien mempunyai dua hak yaitu dibebaskan dari tanggung jawab
dan memperoleh perawatan sampai sembuh, dan mempunyai 2 kewajiban yaitu
berkewajiban berusaha agar cepat sembuh dan mencari pertolongan pada dokter agar
segera mengatasi sakitnya. Selama seseorang masih mampu melaksanakan fungsinya
seperti biasa maka orang itu masih dikatakan sehat (Sarwono, 1997)
Dari hasil penelitian Rachmalina dan Sunanti (1998) di Kabupaten Bangkalan,
masyarakat Madura menggolongkan penyakit menjadi dua golongan yaitu penyakit
yang disebabkan oleh mahluk halus (sihir) dan penyakit karena kondisi tubuh tidak
baik, penyakit yang tidak wajar disebabkan oleh mahluk halus. Menurut mereka
penyakit seperti koreng, kudis, batuk bukanlah sakit, karena dapat disembuhkan oleh
pengobat formal atau dapat diobati sendiri secara tradisional. Demikian halnya
dengan penderita kusta di Banyusangkah pada umumnya seseorang akan marah bila
dikatakan menderita kusta, karena mereka menganggap penyakit kusta adalah
turunan atau karena sihir, sehingga mereka berobat untuk penyembuhan penyakit
kusta kepada dukun. Jika keadaannya sudah parah atau stadium lanjut maka dia akan
berobat pada petugas kesehatan.
2.8.2. Prilaku kesehatan
Menurut Notoatmodjo (2005) prilaku kesehatan adalah suatu respon seseorang
terhadap stimulus atau objek yang berkaitan dengan sehat-sakit, penyakit dan
faktor-faktor yang mempengaruhi sehat-sakit seperti lingkungan, makanan, minuman dan
pelayanan kesehatan. Prilaku kesehatan pada garis besarnya dikelompokkan menjadi
dua yaitu :
1. Prilaku orang yang sehat agar tetap sehat
2. Prilaku orang yang sakit atau telah terkena masalah kesehatan, untuk
memperoleh kesembuhan atau pemecahan masalah kesehatannya.
Menurut Becker dalam Notoatmodjo (2005) membuat klasifikasi prilaku kesehatan
menjadi tiga yaitu : Prilaku sehat, prilaku sakit dan prilaku peran orang sakit.
1. Prilaku sehat
Prilaku sehat adalah prilaku – prilaku berkaitan dengan upaya atau kegiatan
seseorang untuk mempertahankan dan meningkatkan kesehatannya, antara lain :
a. Makan dengan menu seimbang.
b. Kegiatan fisik secara teratur dan cukup.
c. Tidak merokok dan meminum minuman keras serta menggunakan narkoba.
e. Pengendalian atau manajemen stres.
f. Prilaku atau gaya hidup positif yang lain untuk kesehatan
Prilaku sehat adalah perilaku yang didasarkan prinsip-prinsip kesehatan.
Terciptanya keadaan sehat sebenarnya termasuk kebutuhan dasar manusia
(Machfoedz dan Suryani, 2006).
2. Prilaku sakit
Menurut Sarwono (1997) prilaku sakit adalah bentuk tindakan yang dilakukan
oleh seseorang sedang sakit agar memperoleh kesembuhan. Faktor pencetus prilaku
sakit adalah faktor persepsi dipengaruhi oleh medis dan sosial budaya, intensitas
gejala (menghilang atau terus menetap gejala), motivasi individu untuk mengatasi
gejala dan sosial psikologis yang mempengaruhi respon sakit.
Menurut Sucman dalam Sarwoto (1997) terdapat lima macam aksi dalam proses
mencari pengobatan untuk penyembuhan dari sakit :
1. Proses mencari alternatif sumber pengobatan guna menemukan seseorang yang
dapat memberikan diagnosa dan pengobatan yang sesuai dengan harapan si sakit
2. Proses pengobatan oleh beberapa fasilitas kesehatan pada lokasi yang sama,
contoh berobat ke dokter sekaligus ke sinse dan dukun.
3. Proses penundaan mencari pengobatan walau gejala penyakitnya sudah dirasakan
4. Pengobatan sendiri dengan menggunakan berbagai ramuan atau obat-obatan
dinilai tepat baginya.
Pemerintah wajib menyediakan sarana pelayanan kesehatan dan ansuransi
kesehatan bagi masyarakat. Dalam hal pelayanan kesehatan yang disediakan oleh
pemerintah belum tentu akan digunakan oleh si penderita atau masyarakat, karena
menurut teori Health Belief model oleh Rosenstock, prilaku seseorang ditentukan
oleh motif dan kepercayaan tanpa memperdulikan apakah motif dan kepercayaan
tersebut sesuai atau tidak dengan realitas atau dengan pandangan orang lain tentang
apa yang baik untuk seseorang. Meskipun berbeda dengan realitas menurut
Rosenstock pendapat subyektif inilah yang justru merupakan kunci dilakukannya
suartu tindakan kesehatan. Artinya seseorang baru akan melakukan tindakan untuk
menyembuhkan penyakitnya jika dia benar-benar merasa terancam oleh penyakit itu.
Model kepercayaan kesehatan ini memusatkan pada kesiapan seseorang untuk
menggunakan pelayanan kesehatan bergantung pada beberapa faktor yaitu
(Machfoedz dan Suryani, 2006):
1. Kepekaan seseorang terhadap penyakit.
2. Persepsi seseorang terhadap konsekwensi dari penyakit tertentu
3. Persepsi seseorang keuntungan diperoleh dari penggunaan pelayanan kesehatan.
4. Persepsi seseorang terhadap hambatan – hambatan di dalam menggunakan
pelayanan kesehatan.
3. Perilaku peran orang sakit
Orang sakit yang kondisinya lemah perlu bantuan orang lain, keluarga dan
dapat dimintakan dari dokter, perawat, petugas kesehatan lainnya, dukun dan sinse.
Untuk mencapai kesembuhan maka harus melakukan makan obat sesuai dengan
anjuran dokter, periksa laboratorium, diet makanan dan lain-lain. Penyebab
kegagalan untuk mencapai kesembuhan adalah karena lupa makan obat, jarak
pelayanan kesehatan jauh, sulit transport, pengetahuan yang rendah, tidak
mengindahkan nasehat dokter, ekonomi keluarga yang sulit, sosial budaya
masyarakat dan minimnya informasi kesehatan ( Notoatmodjo, 2005).
2.8.3. Domain prilaku
Skiner dalam Notoatmodjo (2005) mengeluarkan suatu teori yang disebut teori
S-O-R (stimulus-organisme-respons) yang mengelompokkan prilaku menjadi dua
yaitu prilaku tertutup dan prilaku terbuka. Prilaku tertutup terjadi bila respons
terhadap stimulus masih belum dapat diamati orang lain secara jelas. Respons
tersebut masih terbatas dalam bent