PENGARUH PERSEPSI PROVIDER SWASTA TENTANG IMPLEMENTASI JAMINAN KESEHATAN NASIONALTERHADAP KEIKUTSERTAAN
SEBAGAI PROVIDER PRATAMA BPJS KESEHATAN DI KOTA MEDAN TAHUN 2014
TESIS
Oleh
LIDIA MARIE WINARISKI 127032255/IKM
PROGRAM STUDI S2 ILMU KESEHATAN MASYARAKAT FAKULTAS KESEHATAN MASYARAKAT
UNIVERSITAS SUMATERA UTARA MEDAN
THE INFLUENCE THE PERCEPTION OF PRIVATE PROVIDERS ABOUT THE IMPLEMENTATION OF NATIONAL HEALTH INSURANCE ON THE
PARTICIPATION AS A PRATAMA BPJS HEALTH PROVIDER IN THE CITY OF MEDAN IN 2014
THESIS
By
LIDIA MARIE WINARISKI 127032255/IKM
MAGISTER OF PUBLIC HEALTH SCIENCE STUDY PROGRAM FACULTY OF PUBLIC HEALTH
UNIVERSITY OF SUMATERA UTARA MEDAN
PENGARUH PERSEPSI PROVIDER SWASTA TENTANG IMPLEMENTASI JAMINAN KESEHATAN NASIONALTERHADAP KEIKUTSERTAAN
SEBAGAI PROVIDER PRATAMA BPJS KESEHATAN DI KOTA MEDANTAHUN 2014
TESIS
Diajukan Sebagai Salah Satu Syarat
untuk Memperoleh Gelar Magister Kesehatan (M.Kes) dalam Program Studi S2 Ilmu Kesehatan Masyarakat
Minat Studi Administrasi dan Kebijakan Kesehatan pada Fakultas Kesehatan Masyarakat
Universitas Sumatera Utara
Oleh
LIDIA MARIE WINARISKI 127032255/IKM
PROGRAM STUDI S2 ILMU KESEHATAN MASYARAKAT FAKULTAS KESEHATAN MASYARAKAT
UNIVERSITAS SUMATERA UTARA MEDAN
Judul Tesis : PENGARUH PERSEPSI PROVIDER SWASTA
TENTANG IMPLEMENTASI JAMINAN KESEHATAN NASIONALTERHADAP KEIKUTSERTAAN SEBAGAI PROVIDER PRATAMA BPJS KESEHATAN DI KOTA MEDAN TAHUN 2014
Nama Mahasiswa : Lidia Marie Winariski
NIM : 127032255
Program Studi : S2 Ilmu Kesehatan Masyarakat
Minat Studi : Administrasi dan Kebijakan Kesehatan
Menyetujui Komisi Pembimbing :
Ketua
(Dr. Juanita. S.E, M.Kes)
Anggota
(Siti Khadijah,Nasution,S.K.M,M.Kes)
Dekan
(Dr. Drs. Surya Utama, M.S)
Telah Diuji
Pada Tanggal : 27 Agustus 2014
PANITIA PENGUJI TESIS
Ketua : Dr. Juanita, S.E, M.Kes
Anggota : 1. Siti Khadijah Nasution, S.K.M, M.Kes 2. dr. Heldy BZ, M.P.H
PERNYATAAN
PENGARUH PERSEPSI PROVIDER SWASTA TENTANG IMPLEMENTASI JAMINAN KESEHATAN NASIONAL TERHADAP KEIKUTSERTAAN
SEBAGAI PROVIDER PRATAMA BPJS KESEHATAN DI KOTA MEDAN TAHUN 2014
TESIS
Dengan ini saya menyatakan bahwa dalam tesis ini tidak terdapat karya yang pernah diajukan untuk memperoleh gelar kesarjanaan di suatu perguruan tinggi, dan sepanjang pengetahuan saya juga tidak terdapat karya atau pendapat yang pernah ditulis atau diterbitkan oleh orang lain, kecuali yang secara tertulis diacu dalam naskah ini dan disebutkan dalam daftar pustaka.
Medan, September 2014
ABSTRAK
Peningkatan keikutsertaan sebagai provider pratama adalah salah satu strategi untuk mengurangi penumpukan pasien di beberapa PPK I BPJS kesehatan. Berdasarkan Profil Kesehatan Kota Medan Tahun 2013 diketahui bahwa persentase provider pratama PBJS kesehatan sangat kecil dibandingkan dengan seluruh klinik swasta/praktek dokter yang ada yaitu sebesar 3,6%. Kepesertaan ini masih perlu ditingkatkan untuk memberikan pelayanan kesehatan primer yang bermutu dan terjangkau bagi seluruh peserta BPJS.
Jenis penelitian ini menggunakan tipe explanatory research yang bertujuan untuk menjelaskan pengaruh persepsi provider swasta tentang implementasi jaminan kesehatan nasional terhadap keikutsertaan sebagai provider pratama BPJS kesehatan di Kota Medan Tahun 2014. Populasi dalam penelitian ini adalah seluruh PPK I yang pernah bekerjasama dengan PT. Jamsostek dan PT.Askes yaitu sebanyak 68 responden. Data dikumpulkan dengan menggunakan kuesioner dan dianalisis dengan menggunakan uji regresi logistik berganda pada taraf kepercayaan 95%.
Hasil penelitian menunjukkan bahwa variabel yang mempunyai pengaruh signifikan terhadap variabel keikutsertaan sebagai provider pratama adalah variabel persepsi tentang profit (ρ=0,031) , persepsi tentang kredensialing (ρ=0,023), dan persepsi tentang kapitasi dan sistem klaim (ρ=0,018), sedangkan variabel yang tidak berpengaruh adalah persepsi tentang manfaat (ρ=0,11) dan persepsi tentang kepentingan (ρ=0,804).
Berdasarkan hasil penelitian diharapkan BPJS meningkatkan sosialisasi kepada provider swasta untuk membentuk persepsi yang baik tentang implementasi JKN. Meningkatkan kerjasama dengan dinas kesehatan dalam rangka membina provider swasta serta memperbaiki mekanisme dan peraturan dalam pelaksanaan JKN.
ABSTRACT
The increase of participation as pratama provider is one of the strategies to minimize reduce the accumulation of patients in the some BPJS health’s providers. Based on the Health Profile of Medan City in 2013,it was found out that the percentage of pratama BPJS health providers was very small compared to all private clinic/doctors available (3,6%). This membership still needs to be improved to provide qualified primary health care and affordable for all participants of BPJS. The purpose of this explanatory survey study was to describe the influence of the perception of private provider about the implementation of national health insurance on the participation as pratama BPJS health provider in the city of Medan in 2014. The population of this study was all of the 68 Health Care Implementors I (PPK I) that have cooperated with PT. Jamsostek and PT.Askes and all of them were selected to be the respondents for this study. The data for this study were obtained trough questionnaires distribution and the data obtained were analyzed trough multiple logistic regression test at the 95% confidence level.
The result of this study showed that the variables which had significant influence on the variable of participation in becoming pratama provider were the variables of perception on profit (ρ = 0.031), perception on credentialing (ρ =
0.023), and perception on capitation and claims systems (ρ = 0.018), while the variables that did not have any influence were perception on benefits (ρ = 0.11) and
perception on interest (ρ = 0.804).
Based on the results of study above, the management of BPJS is expected to increase the socialization towards the private providers to establish a good perception on the implementation of National Health Insurance (JKN), to improve cooperation with health service in order to provide the private providers with guidance and to improve the mechanisms and regulations in the implementation of JKN.
KATA PENGANTAR
Puji dan syukur penulis panjatkan kehadirat Allah SWT yang telah
memberikan kesehatan, kesempatan, kekuatan dan karuniaNya kepada penulis
sehingga dapat menyelesaikan tesis ini dengan judul “Pengaruh Persepsi Provider
Swasta tentang Implementasi Jaminan Kesehatan Nasional Terhadap Keikutsertaan
Sebagai Provider Pratama BPJS Kesehatan di Kota Medan Tahun 2014”.
Penulisan tesis ini merupakan salah satu syarat untuk menyelesaikan
pendidikan pada Program Studi S2 Ilmu Kesehatan Masyarakat Ilmu Kesehatan
Masyarakat Minat Studi Administrasi dan Kebijakan Kesehatan Universitas Sumatera
Utara.
Dalam penyusunan tesis ini penulis banyak mendapat bantuan, dorongan dan
bimbingan dari berbagai pihak secara langsung maupun tidak langsung, untuk itu
penulis mengucapkan terima kasih kepada:
1. Prof. Dr. dr. Syahril Pasaribu, DTM&H., M.Sc (CTM)., Sp.A (K) selaku
Rektor Universitas Sumatera Utara.
2. Dr. Drs. Surya Utama, M.S selaku Dekan Fakultas Kesehatan Masyarakat
Universitas Sumatera Utara.
3. Dr. Ir. Evawany Y Aritonang, M.Si selaku Sekretaris Program Studi S2 Ilmu
Kesehatan Masyarakat Universitas Sumatera Utara.
4. Drs. Hasan Basri, M.M selaku Kepala Badan Penelitian dan Pengembangan
5. Dr. Juanita, S.E, M.Kes selaku Ketua Komisi Pembimbing yang telah banyak
meluangkan waktu memberikan masukan dan arahan selama proses
penyusunan tesis ini.
6. Siti Khadijah Nasution, S.K.M, M.Kes selaku Anggota Komisi pembimbing
yang telah banyak meluangkan waktu memberikan masukan dan arahan
selama proses penyusunan tesis ini.
7. dr. Heldy BZ, M.P.H dan Drs. Alam Bakti Keloko, M.Kes selaku penguji
tesis yang telah banyak memberikan arahan dan masukan demi kesempurnaan
tesis ini.
8. Unggul Pasaribu, Kepala Unit Umum dan TI di Badan Penyelenggara
Jaminan Sosial (BPJS) Kota Medan.
9. Kepada Pemilik, Penanggung Jawab Klinik Swasta, Balai Pengobatan,
Praktek Dokter Keluarga dan Praktek Dokter yang telah meluangkan waktu
untuk menjadi responden dalam penelitian ini.
10.Teristimewa buat suami tercinta Irwanto yang selalu memberikan semangat
dan motivasi serta doa yang tulus kepada penulis sehingga penulis bisa
menyelesaikan tesis ini.
11.Rasa terima kasih tak terhingga penulis tujukan kepada Ayahanda Darwin
Pohan dan Ibunda Dominah Ritonga yang telah banyak memberikan do’a,
dukungan serta motivasi kepada penulis selama menjalani pendidikan.
12.Terkhusus buat anak-anakku tersayang (Syamil, Sholih, Ahmad, dan Shiddiq)
13.Teman-teman seperjuangan di AKK ( Roni, Safrijal, Kak Yuni, Kak Ruth,
Bang Cut, Hasbuh, Azis) dan semua teman-teman yang tidak bisa disebutkan
namanya satu persatu di Program Studi S2 Ilmu Kesehatan Masyarakat
Universitas Sumatera Utara (atas bantuan dan dorongannya dalam
penyusunan tesis ini).
Penulis menyadari bahwa tesis ini masih banyak kekurangan dan kelemahan,
untuk itu kritikan dan saran yang bersifat membangun sangat penulis harapkan demi
mkesempurnaan tesis ini. Hanya Allah SWT Yang Maha Pengasih dan Penyayang
yang dapat memberikan balasan atas kebaikan yang telah diperbuat.
Medan, September 2014 Penulis
RIWAYAT HIDUP
Lidia Marie Winariski dilahirkan di Padangsidimpuan, pada tanggal 15
September 1984, Anak pertama dari 6 bersaudara pasangan dari Ayahanda Darwin
Pohan dan Ibunda Dominah Ritonga, beragama Islam. Menikah dengan Irwanto dan
telah dikaruniai 4 anak yang bernama Syamil Bahrul Ulum, Muhammad Umar
Sholih, Ahmad Husein Alfalah dan Ibrahim Asshiddiq, alamat di Kompleks
Sidimpuan Baru No.54 Silandit, Kota Padangsidimpuan.
Penulis menempuh pendidikan Sekolah Dasar Negeri di SDN 142442
Padangsidimpuan dan lulus pada Tahun 1997, Sekolah Menengah Pertama Negeri 4
Padangsidimpuan lulus Tahun 2000, dan Sekolah Menengah Atas Negeri 2 (Plus)
Matauli Pandan lulus Tahun 2003. Pada Tahun yang sama penulis melanjutkan studi
pada Fakultas Kesehatan Masyarakat Universitas Sumatera Utara lulus Tahun 2010.
Tahun 2012 penulis melanjutkan pendidikan pada Program Studi S2 Ilmu Kesehatan
DAFTAR ISI
2.1.1. Definisi Jaminan Kesehatan Nasional ... 11
2.1.2. Mekanisme Jaminan Kesehatan Nasional ... 11
2.1.3. Prinsip Jaminan Kesehatan Nasional ... 12
2.1.4. Kepesertaan Jaminan Kesehatan Nasional ... 14
2.1.5. Pembiayaan ... 16
2.1.6. Cara Pembayaran Fasilitas Kesehatan ... 18
2.2. Pelayanan Kesehatan ... 18
2.2.1. Definisi Pelayanan Kesehatan ... 18
2.2.2. TujuanPelayanan Kesehatan ... 20
2.2.3. Syarat Pokok Pelayanan Kesehatan ... 21
2.2.4. Stratifikasi Pelayanan kesehatan ... 22
2.2.5. Jenjang Pelayanan Kesehatan ... 23
2.2.6. Upaya Pelayanan Rujukan ... 24
2.2.7. Bentuk dan Upaya Pelayanan Kesehatan ... 27
2.3. Pelayanan Kesehatan Pratama ... 30
2.3.1. Definisi Pelayanan Kesehatan Pratama ... 30
2.3.2. Persyaratan Klinik Pratama ... 30
2.3.3. Kredensialing dan Rekredensialing... 32
2.3.4. Cakupan Pelayanan kesehatan Pratama ... 35
2.4. Persepsi... 43
2.4.1. Definisi Persepsi ... 43
2.4.2. Faktor Penentu Kebijakan Kesehatan ... 45
2.5. Pengambilan Keputusan ... 46
2.5.1. Definisi Pengambilan Keputusan ... 46
2.5.2. Bentuk atau Jenis Keputusan ... 46
2.5.3. Teori Pengambilan Keputusan ... 47
2.5.4. Keputusan yang Kompleks ... 55
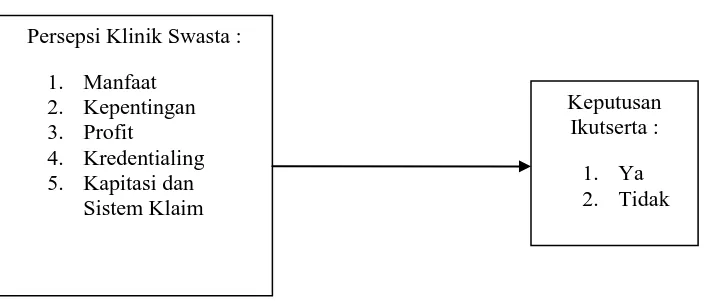
2.6. Kerangka Konsep ... 58
BAB 3. METODE PENELITIAN ... 59
3.1. Jenis Penelitian ... 59
3.2. Lokasi dan Waktu Penelitian... 59
3.3. Populasi dan Sampel ... 59
3.4. Teknik Pengambilan Data ... 60
3.5. Definisi Operasional ... 60
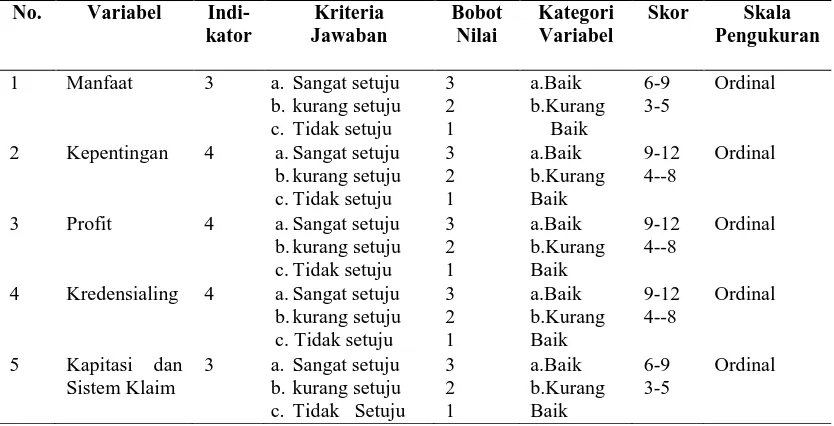
3.6. Aspek Pengukuran... 61
3.6.1. Aspek Pengukuran Variabel Bebas ... 61
3.6.2. Aspek Pengukuran Variabel Terikat ... 62
3.7. Teknik Analisis Data ... 62
BAB 4. HASIL PENELITIAN ... 63
4.1. Gambaran Umum Kota Medan ... 63
4.1.1. Kondisi Geografis ... 63
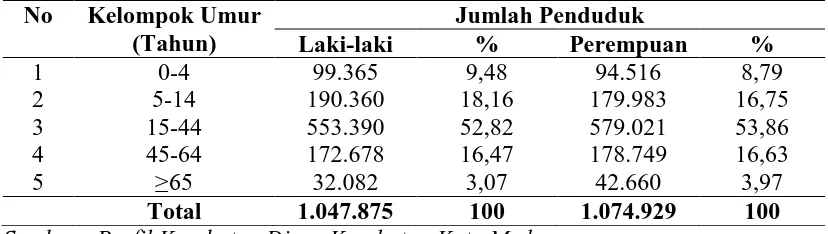
4.1.2. Ditribusi Penduduk Kota Medan Berdasarkan Kelompok Umur dan Jenis Kelamin ... 63
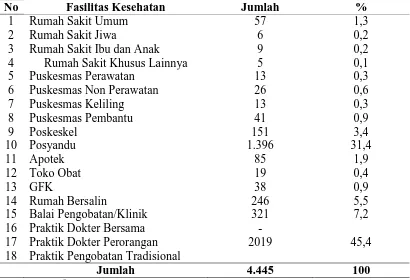
4.1.3. Distribusi Sarana Pelayanan Kesehatan di Kota Medan ... 64
4.2. Analisis Univariat ... 65
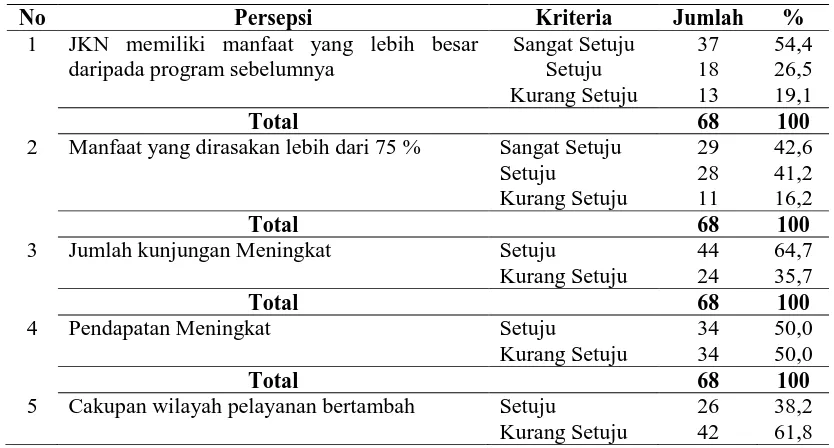
4.2.1. Distribusi Responden Berdasarkan Persepsi tentang Manfaat ... 65
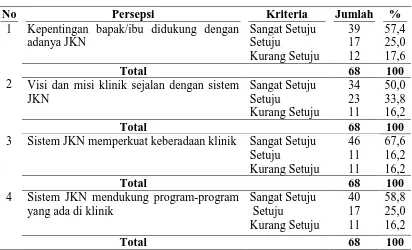
4.2.2. Distribusi Responden Berdasarkan Persepsi tentang Kepentingan ... 67
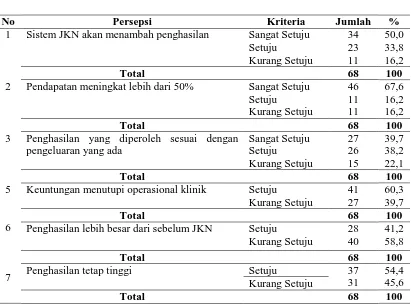
4.2.3. Distribusi Responden Berdasarkan Persepsi tentang Profit 69
4.2.4. Distribusi Responden Berdasarkan Persepsi tentang Kredensialing ... 71
4.2.5. Distribusi Responden Berdasarkan Persepsi tentang Kapitasi dan Sistem Klaim ... 72
4.2.6. Distribusi Responden Berdasarkan Keikutsertaan sebagai Provider Pratama BPJS Kesehatan ... 73
4.3. Hasil Analisis Bivariat ... 74 4.3.1. Hubungan antara Persepsi tentang Manfaat dengan
4.3.2. Hubungan antara Persepsi tentang Kepentingan dengan Keikutsertaan sebagai Provider Pratama BPJS Kesehatan . 76 4.3.3. Hubungan antara Persepsi tentang Profit dengan
Keikutsertaan sebagai Provider Pratama BPJS Kesehatan . 76 4.3.4. Hubungan antara Persepsi tentang Kredensialing dengan
Keikutsertaan sebagai Provider Pratama BPJS Kesehatan . 77 4.3.5. Hubungan antara Persepsi tentang Kapitasi dan Sistem
Klaim dengan Keikutsertaan sebagai Provider Pratama
BPJS Kesehatan ... 78
4.4. Analisis Multivariat ... 79
4.4.1. Pembuatan Faktor Penentu Keikutsertaan sebagai Provider BPJS Kesehatan ... 79
BAB 5. PEMBAHASAN ... 81
5.1. Pengaruh Persepsi Tentang Profit terhadap Keikutsertaan sebagai Provider BPJS Kesehatan ... 81
5.2. Hubungan antara Persepsi tentang Kredensialing dengan Keikutsertaan sebagai Provider Pratama BPJS Kesehatan ... 82
5.3. Hubungan antara Persepsi tentang Kapitasi dan Klaim dengan Keikutsertaan sebagai Provider Pratama BPJS Kesehatan ... 83
5.4. Hubungan antara Persepsi tentang Manfaat dengan Keikutsertaan sebagai Provider Pratama BPJS Kesehatan ... 87
5.5. Hubungan antara Persepsi tentang Kepentingan dengan Keikutsertaan sebagai Provider Pratama BPJS Kesehatan ... 89
BAB 6. KESIMPULAN DAN SARAN ... 93
6.1. Kesimpulan ... 93
6.2. Saran ... 93
DAFTAR PUSTAKA ... 94
DAFTAR TABEL
Nomor Judul Halaman
3.1. Aspek Pengukuran Variabel Bebas ... 61
3.2. Aspek Pengukuran Variabel ... 62
4.1. Distribusi Frekuensi Penduduk Berdasarkan Kelompok Umur dan Jenis Kelamin... 64
4.2. Distribusi Sarana Pelayanan Kesehatan di Kota Medan Tahun 2013 ... 65
4.3. Distribusi Responden Menurut Uraian tentang Manfaat sebagai Provider Swasta BPJS Kesehatan di Kota Medan Tahun 2014 ... 66
4.4. Distribusi Frekuensi Variabel Manfaat Sebagai Provider Swasta BPJS Kesehatan tentang Implementasi Jaminan Kesehatan Nasional ... 67
4.5. Distribusi Responden Menurut Uraian tentang Kepentingan sebagai Provider Swasta BPJS Kesehatan di Kota Medan Tahun 2014 ... 68
4.6. Distribusi Frekuensi Variabel Kepentingan Sebagai Provider Swasta BPJS Kesehatan tentang Implementasi Jaminan Kesehatan Nasional ... 69
4.7. Distribusi Responden Menurut Uraian tentang Profit sebagai Provider Swasta BPJS Kesehatan di Kota Medan Tahun 2014 ... 70
4.8. Distribusi Frekuensi Variabel Profit Sebagai Provider Swasta BPJS Kesehatan tentang Implementasi Jaminan Kesehatan Nasional ... 71
4.9. Distribusi Responden Menurut Uraian tentang Kredensialing sebagai Provider Swasta BPJS Kesehatan di Kota Medan Tahun 2014 ... 72
4.10. Distribusi Frekuensi Variabel Kredensialing sebagai Provider Swasta BPJS Kesehatan tentang Implementasi Jaminan Kesehatan Nasional ... 72
4.12. Distribusi Frekuensi Variabel Kapitasi dan Klaim sebagai Provider Swasta BPJS Kesehatan tentang Implementasi Jaminan Kesehatan Nasional ... 74
4.13. Distribusi Frekuensi Variabel Keikutsertaan sebagai Provider Swasta BPJS Kesehatan tentang Implementasi Jaminan Kesehatan Nasional ... 74
4.14. Hubungan antara Persepsi tentang Manfaat dengan Keikutsertaan sebagai Provider Pratama BPJS Kesehatan ... 76
4.15. Hubungan antara Persepsi tentang Kepentingan dengan Keikutsertaan sebagai Provider Pratama BPJS Kesehatan ... 77
4.16. Hubungan antara Persepsi tentang Profit dengan Keikutsertaan sebagai Provider Pratama BPJS Kesehatan ... 78
4.17. Hubungan antara Persepsi tentang Kredensialing dengan Keikutsertaan Sebagai Provider Pratama BPJS Kesehatan ... 79
4.18. Hubungan antara Persepsi tentang Kapitasi dan Sistem Klaim dengan Keikutsertaan Sebagai Provider Pratama BPJS Kesehatan ... 80
4.19. Hasil Analisis Bivariat antara Variabel Independen dengan Variabel Dependen ... 80
DAFTAR GAMBAR
Nomor Judul Halaman
DAFTAR LAMPIRAN
Nomor Judul Halaman
1. Kuesioner Penelitian ... 90
2. Hasil Pengolahan Data ... 100
3. Surat Izin Melakukan Penelitian ... 113
4. Surat Keterangan Selesai Penelitian ... 114
ABSTRAK
Peningkatan keikutsertaan sebagai provider pratama adalah salah satu strategi untuk mengurangi penumpukan pasien di beberapa PPK I BPJS kesehatan. Berdasarkan Profil Kesehatan Kota Medan Tahun 2013 diketahui bahwa persentase provider pratama PBJS kesehatan sangat kecil dibandingkan dengan seluruh klinik swasta/praktek dokter yang ada yaitu sebesar 3,6%. Kepesertaan ini masih perlu ditingkatkan untuk memberikan pelayanan kesehatan primer yang bermutu dan terjangkau bagi seluruh peserta BPJS.
Jenis penelitian ini menggunakan tipe explanatory research yang bertujuan untuk menjelaskan pengaruh persepsi provider swasta tentang implementasi jaminan kesehatan nasional terhadap keikutsertaan sebagai provider pratama BPJS kesehatan di Kota Medan Tahun 2014. Populasi dalam penelitian ini adalah seluruh PPK I yang pernah bekerjasama dengan PT. Jamsostek dan PT.Askes yaitu sebanyak 68 responden. Data dikumpulkan dengan menggunakan kuesioner dan dianalisis dengan menggunakan uji regresi logistik berganda pada taraf kepercayaan 95%.
Hasil penelitian menunjukkan bahwa variabel yang mempunyai pengaruh signifikan terhadap variabel keikutsertaan sebagai provider pratama adalah variabel persepsi tentang profit (ρ=0,031) , persepsi tentang kredensialing (ρ=0,023), dan persepsi tentang kapitasi dan sistem klaim (ρ=0,018), sedangkan variabel yang tidak berpengaruh adalah persepsi tentang manfaat (ρ=0,11) dan persepsi tentang kepentingan (ρ=0,804).
Berdasarkan hasil penelitian diharapkan BPJS meningkatkan sosialisasi kepada provider swasta untuk membentuk persepsi yang baik tentang implementasi JKN. Meningkatkan kerjasama dengan dinas kesehatan dalam rangka membina provider swasta serta memperbaiki mekanisme dan peraturan dalam pelaksanaan JKN.
ABSTRACT
The increase of participation as pratama provider is one of the strategies to minimize reduce the accumulation of patients in the some BPJS health’s providers. Based on the Health Profile of Medan City in 2013,it was found out that the percentage of pratama BPJS health providers was very small compared to all private clinic/doctors available (3,6%). This membership still needs to be improved to provide qualified primary health care and affordable for all participants of BPJS. The purpose of this explanatory survey study was to describe the influence of the perception of private provider about the implementation of national health insurance on the participation as pratama BPJS health provider in the city of Medan in 2014. The population of this study was all of the 68 Health Care Implementors I (PPK I) that have cooperated with PT. Jamsostek and PT.Askes and all of them were selected to be the respondents for this study. The data for this study were obtained trough questionnaires distribution and the data obtained were analyzed trough multiple logistic regression test at the 95% confidence level.
The result of this study showed that the variables which had significant influence on the variable of participation in becoming pratama provider were the variables of perception on profit (ρ = 0.031), perception on credentialing (ρ =
0.023), and perception on capitation and claims systems (ρ = 0.018), while the variables that did not have any influence were perception on benefits (ρ = 0.11) and
perception on interest (ρ = 0.804).
Based on the results of study above, the management of BPJS is expected to increase the socialization towards the private providers to establish a good perception on the implementation of National Health Insurance (JKN), to improve cooperation with health service in order to provide the private providers with guidance and to improve the mechanisms and regulations in the implementation of JKN.
BAB 1 PENDAHULUAN
1.1. Latar Belakang
Kesehatan merupakan kebutuhan yang utama bagi setiap penduduk yang
hidup di dunia ini, dan pembangunan kesehatan pada dasarnya menyangkut baik
kesehatan fisik maupun mental. Keadaan kesehatan seseorang akan dapat
berpengaruh pada segi kehidupan sosial ekonominya, maupun kelangsungan
kehidupan suatu bangsa dan negara dimanapun di dunia ini, baik di negara yang
sudah maju maupun di negara yang sedang berkembang seperti Indonesia.
Tujuan pembangunan kesehatan adalah tercapainya derajat kesehatan
masyarakat yang setinggi-tingginya agar terwujud manusia Indonesia yang bermutu,
sehat,dan produktif. Untuk mencapai tujuan pembangunan kesehatan dilaksanakan
upaya kesehatan masyarakat dan upaya kesehatan perorangan. Kedua upaya adalah
pelayanan berkesinambungan atau continuum care. Upaya kesehatan masyarakat
dilaksanakan pada sisi hulu untuk mempertahankan agar masyarakat tetap sehat dan
tidak jatuh sakit, sedangkan upaya kesehatan perorangan dilaksanakan pada sisi hilir
(Notoatmodjo,2005).
Dalam pembukaan Undang-Undang Dasar 1945 (UUD 1945) dinyatakan
bahwa negara bertujuan untuk melindungi segenap bangsa Indonesia dan untuk
pasal-pasal UUD 1945 yang mencakup banyak aspek dalam kehidupan berbangsa dan
bernegara.
Secara umum kondisi kesehatan rakyat Indonesia masih memprihatinkan. Hal
ini dapat digambarkan dengan beberapa indikator seperti Angka Kematian Ibu (AKI)
yang semakin meningkat 359/100.000 kelahiran hidup (KH) serta Angka Kematian
Bayi (AKB) yang masih tinggi 32/1.000 KH. Besarnya AKI dan AKB
menggambarkan masih rendahnya tingkat kesadaran perilaku hidup bersih dan sehat,
status gizi, status kesehatan ibu, cakupan dan kualitas pelayanan serta kondisi
kesehatan lingkungan (SDKI, 2012).
Situasi kesehatan rakyat Indonesia tidak terlepas dari kemampuan ekonomi
sebahagian besar rakyat dalam memenuhi kebutuhan hidupnya. Ketidakmampuan
finansial akan sangat berdampak terhadap pemenuhan kebutuhan hidup sehari-hari
seperti makanan pokok, pakaian, tempat tinggal yang layak serta kemampuan dalam
memperoleh pelayanan kesehatan yang layak apabila mengalami kondisi sakit.
Berdasarkan data Biro Pusat Statistik (BPS) tahun 2011 menunjukkan angka
kesenjangan ekonomi di Indonesia sebesar 0,413. Artinya, hanya 40% dari
pendapatan negara yang menyebar di masyarakat, selebihnya yakni 60% dikuasai
oleh perorangan. Ketidakseimbangan ini menimbulkan masalah-masalah sosial
lainnya di masyarakat.
Oleh sebab itu beberapa aspek yang diatur pemerintah adalah hak warga
negara untuk mendapatkan kesehatan melalui pelayanan kesehatan. Hal ini terdapat
sejahtera lahir dan bathin, bertempat tinggal, dan mendapatkan lingkungan hidup
yang baik dan sehat serta berhak memperoleh pelayanan kesehatan”. Pasal 34 ayat 3
juga menegaskan hal serupa bahwa “Negara bertanggung jawab atas penyediaan
fasilitas pelayanan kesehatan dan fasilitas pelayanan umum yang layak”.
Dalam beberapa tahun terakhir ini, berbagai negara berusaha untuk
mewujudkan jaminan kesehatan bagi seluruh penduduk atau jaminan kesehatan
semesta (universal health coverage) upaya ini dimaksudkan untuk meningkatkan
akses masyarakat pada pelayanan kesehatan yang komprehensif., bermutu, dan
merata bagi seluruh penduduk. Indonesia bersama negara-negara anggota Organisasi
Kesehatan Dunia Wilayah Asia Tenggara (WHO-SEARO) lainnya telah menyepakati
strategi pencapaian jaminan kesehatan semesta yang mencakup langkah
:1) menempatkan pelayanan kesehatan primer sebagai pusat jaminan kesehatan
semesta,2) meningkatkan pemerataan pelayanan kesehatan melalui perlindungan
sosial, 3) meningkatkan efisiensi pemberian pelayanan kesehatan, dan 4) memperkuat
kapasitas pelayanan kesehatan untuk mencapai jaminan kesehatan semesta
(Kemkokesra, 2012).
Sejarah dimulainya sistem jaminan kesehatan di Indonesia berlaku sejak tahun
1968. Pada tahun tersebut pemerintah mengeluarkan kebijakan jaminan kesehatan
dan masih terbatas kepada pegawai negeri yang dikelola oleh PT.Askes. Sedangkan
untuk masyarakat luas yang kurang mampu, pemerintah telah mengadakan program
dana sehat di puskesmas sejak tahun 1970an. Kemudian pada tahun 1992 secara
Jamsostek. Pada tahun yang sama pemerintah juga menerapkan Jaminan
Pemeliharaan Kesehatan Masyarakat (JPKM). Pada tahun-tahun berikutnya jaminan
kesehatan untuk masyarakat mengalami perkembangan. Munculnya Jaminan
Kesehatan Daerah (Jamkesda) di banyak propinsi dan kabupaten, Jaminan Sosial
Tenaga Kerja (Jamsostek), Asuransi Kesehatan Masyarakat Miskin (Askeskin) serta
Jaminan Kesehatan Masyarakat (Jamkesmas), keseluruhan ini adalah upaya-upaya
pemerintah dalam menyediakan pelayanan kesehatan yang baik dan terjangkau untuk
masyarakat. Hingga muncul sistem penjaminan kesehatan terbaru yaitu Sistem
Jaminan Kesehatan Nasional (Thabrany, 2011).
Menurut Kasim,dkk (2009) berdasarkan hasil monitoring dan evaluasi
pelaksanaan Jamkesda di pelayanan dasar di Puskesmas Banjar menyatakan bahwa
manfaat program jamkesda masih kurang dirasakan oleh masyarakat karena secara
khusus program ini lebih terasa di rumah sakit.. Penelitian Ginting (2011)
menunjukkan pasien rawat inap peserta jamkesmas hanya 60,4% saja yang ingin
dirawat inap kembali di Rumah Sakit Sembiring, Deli tua dimana mutu pelayanan
berupa daya tanggap, perhatian dan kepedulian petugas terhadap pasien jamkesmas
masih rendah. Adanya berbagai kelemahan dengan sistem jaminan kesehatan yang
sudah pernah ada diharapkan dapat diatasi dengan sistem jaminan kesehatan nasional
Terkait dalam pelaksanaan Sistem Jaminan Kesehatan Nasional (JKN) ini,
pada tahap awal JKN mengintegrasikan jaminan kesehatan yang diberikan kepada
peserta jamkesmas, askes, jamsostek, dan anggota TNI/Polri yang selama ini dikelola
Jaminan Sosial (BPJS) Kesehatan. Proses pentahapan ini direncanakan akan
dilaksanakan sampai tahun 2019 di mana seluruh warga negara akan tercakup dalam
sistem jaminan sosial ini (BPJS, 2012).
Hal penting lainnya yang menjadikan mengapa sistem jaminan sosial nasional
begitu dibutuhkan adalah, pertama memberikan manfaat yang komprehensif dengan
premi terjangkau. Kedua, asuransi kesehatan sosial nasional menerapkan kendali
mutu dan biaya.Sehingga peserta bisa mendapatkan pelayanan bermutu dan memadai
dengan biaya yang wajar.Ketiga, asuransi kesehatan sosial menjamin sustainabilitas
(kepastian pembiayaan pelayanan kesehatan yang berkelanjutan). Keempat, asuransi
kesehatan sosial memiliki portabilitas, sehingga dapat digunakan di seluruh wilayah
Indonesia. (Kemenkes, 2013).
Jaminan kesehatan nasional yang berlaku saat ini adalah bagian terintegrasi
dari sistem jaminan sosial nasional yang diselenggarakan dengan menggunakan
mekanisme asuransi kesehatan sosial yang bersifat wajib dan merupakan bagian yang
terintegrasi dari sub sistem pendanaan kesehatan. Sub sistem pendanaan kesehatan
merupakan bagian dari Sistem Kesehatan Nasional (SKN). Oleh karena itu,
pengembangan dari yang sudah ada tidak bisa dilepaskan dari sistem kesehatan di
Indonesia secara keseluruhan yang bertujuan akhir untuk mencapai derajat kesehatan
penduduk Indonesia yang memungkinkan penduduk untuk hidup produktif serta
berdaya saing (Kemenkes RI,2013).
Berdasarkan data Rifaskes tahun 2011 menunjukkan bahwa jumlah
memiliki dokter untuk menangani pasien. Sistem jaminan ini menghendaki penyedia
pelayanan tingkat pertama mampu menjadi gatekeeper yang akan melayani pasien
JKN. Untuk itu BPJS menggandeng klinik swasta dan praktek dokter/dokter gigi
sebagai bagian dari provider pratama dalam pelayanan kesehatan ini.
Untuk menangani seluruh pasien BPJS diperkirakan membutuhkan sekitar
41.000 fasilitas pelayanan kesehatan primer agar JKN bisa berjalan. Sementara saat
ini jumlah fasilitas pelayanan primer yaitu klinik swasta dan puskesmas yang ada di
Indonesia masih sekitar 15.100 unit. Artinya fasilitas yang tersedia sebagai pelaksana
pelayanan kesehatan primer masih kurang sekitar 25.900 unit untuk melayani sekitar
123 juta peserta BPJS (Pusat KPMAK UGM, 2013).
Untuk menjadi penyedia pelayanan pratama dalam sistem jaminan ini tentu
tidak mudah. Ada berbagai prasyarat yang harus dipenuhi oleh klinik swasta atau
praktek dokter sehingga dianggap layak untuk bekerja sama dengan BPJS, prosedur
tersebut disebut dengan sistem kredensialing. Sistem kredensialing akan
mempertimbangkan banyak hal sebagai persyaratan, antara lain : sumber daya
manusia, sarana dan prasarana, peralatan medis dan obat-obatan medis, lingkup
pelayanan, dan komitmen pelayanan.(Kemenkes RI, 2013).
Dalam penyelenggaraan pelayanan kesehatan yang telah melakukan uji
kelayanan adalah PT. Jamsostek Persero dan PT.Askes. Berdasarkan data PT.
Jamsostek (2013) jumlah PPK pratama yang selama ini telah melayani seluruh
peserta Jamsostek ada sekitar 4.896 unit yang tersebar diseluruh wilayah Indonesia.
bekerjasama dengan PT.Jamsostek dan PT. Askes untuk menjadi PPK pratama
dalam BPJS kesehatan.
Kuantitas (jumlah) dan kualitas (mutu) akan sangat mempengaruhi pelayanan
kesehatan yang akan diberikan. Ada berbagai penelitian yang telah dilakukan
terhadap mutu pelayanan klinik swasta terhadap kepuasan pasien. Menurut Wahyu
(2011), mutu pelayanan, harga dan fasilitas klinik Asy Syifa di Kota Bekasi
mempunyai pengaruh yang positif terhadap kepuasan pasien. Kesiapan klinik swasta
dan praktek dokter dalam penerapan sistem JKN ini adalah sesuatu yang mutlak
dilakukan.
Sebagai kota ketiga terbesar di Indonesia, Kota Medan diharapkan menjadi
salah satu pusat penyedia pelayanan kesehatan yang lengkap dan baik. Berdasarkan
Profil Dinas Kesehatan Kota Medan (2012) jumlah klinik swasta, balai pengobatan
dan praktek dokter/dokter gigi yang ada di Kota Medan berjumlah 1.345 unit. Jumlah
klinik swasta yang pernah menjadi PPK I dalam program Jamsostek ada sekitar 68
unit. Sedangkan jumlah klinik yang sudah layak atau lulus proses kredensialing
untuk menjadi penyedia fasilitas pelayanan pratama bagi masyarakat dan mau
melakukan kontrak kerjasama dengan BPJS kesehatan adalah sebanyak 52 unit.
Artinya yang sudah dinyatakan lulus kredensialing BPJS dan telah operasional dalam
JKN hanya 3,6 persen dari seluruh klinik pratama yang ada. Jumlah tersebut apabila
ditambah dengan puskesmas yang ada di Kota Medan dianggap sangat kurang
memadai untuk menampung seluruh peserta JKN yang akan ditangani di Kota
Proses kredensialing yang menjadi prasyarat untuk menjadi PPK I dalam JKN
menjadi dilema bagi seribu lebih klinik swasta. Mereka dianggap tidak layak menjadi
PPK dalam JKN sebelum memenuhi persyaratan yang telah ditetapkan oleh BPJS.
Di lain pihak, implementasi JKN yang telah berlangsung sejak Januari 2014 menuntut
PPK I yang cukup sehingga pasien JKN tidak menumpuk di beberapa PPK yang
telah menjalin kerjasama dengan BPJS. Sementara itu sesuai dengan aturan yang
telah ditetapkan oleh BPJS bekerjasama dengan Kementerian Kesehatan bahwa
penyakit-penyakit yang dapat ditangani di PPK I harus dirujuk kembali Ke PPK I
oleh rumah sakit yang menerima pasien dengan kondisi penyakit yang masuk ke
dalam daftar pelayanan PPK I.
Berdasarkan survei peneliti di lapangan, sejak BPJS mulai berlaku per 1
Januari 2014, jumlah masyarakat yang mendaftar untuk menjadi peserta dalam
program JKN mencapai ratusan orang per hari, bahkan hingga pertengahan bulan
Maret antrian masih mencapai 300 orang dalam sehari. Hal ini menggambarkan
antusiasme masyarakat yang besar untuk bisa memperoleh jaminan terhadap
pelayanan kesehatan yang bermutu dan terjangkau.
Peningkatan peserta JKN yang tidak diiringi dengan penambahan PPK dalam
jumlah yang memadai tentu menjadi dilema dalam penerapan JKN ini. Hal tersebut
di atas tentu harus dapat diakomodir oleh pemerintah dengan menyediakan
fasilitas-fasilitas kesehatan yang cukup dan memadai dalam segi jumlah dan kualitas
pelayanan. Bagaimanapun hal tersebut menjadi tantangan bagi pemerintah mengingat
Berdasarkan hasil wawancara yang dilakukan peneliti terhadap salah satu
pemilik klinik swasta di Kota Medan bahwa pemilik swasta ini sangat ingin untuk
menjadi salah satu penyelenggara pelayanan kesehatan pratama untuk JKN. Namun,
kurangnyanya sosialisasi tentang JKN oleh pemerintah dan BPJS membuat pemilik
klinik tersebut tidak paham hal apa yang harus diperbuat agar dapat menjadi salah
satu PPK dalam penyelenggaraan JKN. Untuk itu peneliti tertarik untuk mengetahui
bagaimana persepsi provider swasta tentang implementasi JKN terhadap
keikutsertaan sebagai provider pratama BPJS kesehatan di Kota Medan.
1.2. Permasalahan
Berdasarkan latar belakang diatas maka yang menjadi permasalahan dalam
penelitian ini adalah bagaimana pengaruh persepsi provider swasta tentang
implementasi JKN terhadap keikutsertaan sebagai provider pratama BPJS kesehatan
di Kota Medan tahun 2014.
1.3. Tujuan Penelitian
Tujuan penelitian ini adalah untuk mengetahui pengaruh persepsi provider
swasta tentang implementasi JKN terhadap keikutsertaan sebagai provider pratama
1.4. Manfaat Penelitian
Adapun manfaat penelitian ini adalah :
1. Memberikan masukan dalam proses penyelenggaraan JKN
2. Memberikan masukan kepada BPJS dalam bekerja sama dan menjalin
kemitraan dengan klinik swasta dalam implementasi JKN di lapangan
3. Memberikan masukan kepada Dinas Kesehatan Kota Medan dalam rangka
BAB 2
TINJAUAN PUSTAKA
2.1. Jaminan Kesehatan Nasional
2.1.1. Definisi Jaminan Kesehatan Nasional
Jaminan kesehatan adalah jaminan berupa perlindungan kesehatan agar
peserta memperoleh manfaat pemeliharaan kesehatan dan perlindungan dalam
memenuhi kebutuhan dasar kesehatan yang diberikan kepada setiap orang yang telah
membayar iuran atau iurannya dibayar oleh pemerintah. Jaminan kesehatan nasional
(JKN) merupakan bagian dari Sistem Jaminan Sosial Nasional (SJSN) yang
diselenggarakan dengan menggunakan mekanisme asuransi kesehatan sosial yang
bersifat wajib (mandatory) berdasarkan Undang-Undang Nomor 40 Tahun 2004
tentang SJSN dengan tujuan untuk memenuhi kebutuhan dasar kesehatan masyarakat
yang layak yang diberikan kepada setiap orang yang telah membayar iuran atau
iurannya telah dibayar oleh pemerintah.
2.1.2. Mekanisme Jaminan Kesehatan Nasional
1. Asuransi sosial merupakan mekanisme pengumpulan iuran yang bersifat
wajib dari peserta, guna memberikan perlindungan kepada peserta atas risiko
sosial ekonomi yang menimpa mereka dan atau anggota keluarganya (UU
2. Sistem jaminan sosial nasional adalah tata cara penyelenggaraan program
jaminan sosial oleh badan penyelenggara jaminan sosial (BPJS) kesehatan
dan BPJS ketenagakerjaan.
3. Jaminan sosial adalah bentuk perlindungan social untuk menjamin seluruh
rakyat agar dapat memenuhi kebutuhan dasar hidupnya yang layak.
2.1.3 Prinsip-prinsip Jaminan Kesehatan Nasional
Jaminan kesehatan nasional mengacu kepada prinsip-prinsip SJSNberikut :
1. Prinsip Kegotongroyongan
Gotong royong sesungguhnya sudah menjadi salah satu prinsip dalam hidup
bermasyarakat dan juga merupakan salah satu akar dalam kebudayaan kita. Dalam
SJSN, prisip gotong royong berarti peserta yang mampu membantu peserta yang
kurang mampu, peserta yang sehat membantu yang sakit atau yang berisiko tinggi,
dan peserta yang sehat membantu yang sakit. Hal ini terwujud karena kepesertaan
SJSN bersifat wajib untuk seluruh penduduk, tanpa pandang bulu.Dengan demikian,
melalui prinsip gotong royong jaminan sosial dapat menumbuhkan keadilan sosial
bagi seluruh rakyat Indonesia.
2. Prinsip Nirlaba
Pengelolaan dana amanat oleh BPJS adalah nirlaba bukan untuk mencari laba.
Sebaliknya, tujuan utama adalah untuk memenuhi sebesar-besarnya kepentingan
peserta. Dana yang dikumpulkan dari masyarakat adalah dana amanat, sehingga hasil
3. Prinsip Keterbukaan, Kehati-hatian, Akuntabilitas, Efisiensi, dan Efektifitas
Prinsip-prinsip manajemen ini mendasari seluruh kegiatan pengelolaan dana
yang berasal dari iuran peserta dan hasil pengembangannya.
4. Prinsip Portabilitas
Prinsip portabilitas jaminan sosial dimaksudkan untuk memberikan jaminan
yang berkelanjutan kepada peserta sekalipun mereka berpindah pekerjaan atau tempat
tinggal dalam wilayah Negara Kesatuan Republik Indonesia.
5. Prinsip Kepesertaan Bersifat Wajib
Kepesertaan wajib dimaksudkan agar seluruh rakyat menjadi peserta sehingga
dapat terlindungi. Meskipun kepesertaan bersifat wajib bagi seluruh rakyat.,
penerapannya tetap disesuaikan dengan kemampuan ekonomi rakyat dan pemerintah
serta kelayakan penyelenggaraan program. Tahapan pertama dimulai dari pekerja di
sektor formal, bersamaan dengan sektor informal dapat menjadi peserta secara
mandiri, sehingga pada pada akhirnya SJSN dapat mencakup seluruh rakyat.
6. Prinsip Dana Amanat
Dana yang terkumpul dari iuran peserta merupakan dana titipan kepada
badan-badan penyelenggara untuk dikelola sebaik-baiknya dalan rangka
mengoptimalkan dana tersebut untuk kesejahteraan peserta.
7. Prinsip Hasil Pengelolaan Dana Jaminan Sosial
Dipergunakan seluruhnya untuk pengembangan program dan untuk
2.1.4 Kepesertaan JKN
Peserta dalam sistem ini adalah penerima bantuan iuran (PBI) JKN dan bukan
PBI JKN dengan rincian sebagai berikut :
a. Peserta PBI jaminan kesehatan meliputi orang yang tergolong fakir miskin
dan orang tidak mampu.
b. Peserta bukan PBI adalah peserta yang tidak tergolong fakir miskin dan orang
tidak mampu terdiri atas :
a. Pekerja penerima upah dan anggota keluarganya, yaitu:
1. Pegawai negeri sipil
2. Anggota TNI
3. Anggota Polri
4. Pejabat Negara
5. Pegawai pemerintah non pegawai negeri
6. Pegawai swasta
7. Pekerja yang tidak termasuk huruf a sampai huruf f yang menerima
upah
b. Pekerja bukan penerima upah dan anggota keluarganya, yaitu:
1. Pekerja diluar hubungan kerja atau pekerja mandiri
2. Pekerja yang tidak termasuk huruf a yang bukan penerima upah
3. Pekerja sebagaimana dimaksud huruf a dan huruf b, termasuk warga
c. Bukan pekerja dan anggota keluarganya terdiri atas :
1. Investor
2. Pemberi kerja
3. Penerima pensiun
4. Veteran
5. Perintis kemerdekaan
6. Bukan pekerja yang tidak termasuk huruf a sampai dengan huruf e
yang mampu membayar iuran
d. Penerima pensiun terdiri atas :
1. Pegawai negeri sipil yang berhenti dengan hak pensiun
2. Anggota TNI dan anggota Polri yang berhenti dengan hak pensiun
3. Pejabat Negara yang berhenti dengan hak pensiun
4. Penerima pensiun selain huruf a, huruf b, dan huruf c
5. Janda, duda atau anak yatim piatu dari penerima pensiun
sebagaimana dimaksud pada huruf a sampai dengan huruf d yang
mendapat hak pensiun.
Anggota keluarga bagi pekerja penerima upah meliputi :
1. Istri atau suami yang sah dari peserta
2. Anak kandung, anak tiri dan/atau anak angkat yang sah dari peserta
e. WNI di Luar Negeri
Jaminan kesehatan bagi pekerja WNI yang bekerja di luar negeri diatur
dengan ketentuan peraturan perundang-undangan tersendiri.
2.1.5. Pembiayaan
a. Iuran
b. Iuran jaminan kesehatan adalah sejumlah uang yang dibayarkan secara
teraturoleh peserta, pemberi kerja, dan/atau pemerintah untuk program
jaminan kesehatan (Pasal 16, Perpres No. 12/2013) tentang jaminan
kesehatan.
c. Pembayar Iuran
- Bagi peserta PBI, iuran dibayar oleh pemerintah
- Bagi peserta penerima upah, iuran dibayar oleh pemberi kerja dan pekerja
- Bagi peserta pekerja bukan penerima upah dan peserta bukan pekerja
iuran dibayar oleh peserta yang bersangkutan
- Besarnya iuran ditetapkan melalui peraturan presiden dan ditinjau ulang
secara berkala sesuai dengan perkembangan sosial, ekonomi, dan
kebutuhan dasar hidup yang layak
d. Pembayaran Iuran
Setiap peserta wajib membayar iuran yang besarnya ditetapkan berdasarkan
persentase dari upah(untuk pekerja penerima upah) atau suatu jumlah
Setiap pemberi kerja wajib memungut iuran dari pekerjanya, menambahkan
iuran peserta yang menjadi tanggung jawabnya, dan membayarkan iurannya
tersebut setiap bulan kepada BPJS kesehatan secara berkala (paling lambat
tanggal 10 setiap bulan).Apabila tanggal 10 jatuh pada hari libur, maka iuran
dibayarkan pada hari kerja berikutnya. Keterlambatan pembayaran iuran JKN
dikenakan denda administratif sebesar 2% (dua persen) perbulan dari total
iuran yang tertunggak dan dibayarkan oleh pemberi kerja.
e. Peserta pekerja bukan penerima upah dan peserta bukan pekerja wajib
membayar iuran pada setiap bulan yang dibayarkan paling lambat tanggal 10
(sepuluh) setiap bulan kepada BPJS kesehatan. Pembayaran iuran dapat
dilakukan diawal.
BPJS kesehatan menghitung kelebihan atau kekurangan iuran sesuai dengan
gaji atau upah peserta.Dalam hal terjadi kelebihan atau kekurangan pembayaran
iuran, BPJS kesehatan memberitahukan secara tertulis kepada pemberi kerja dan/atau
peserta paling lambat 14 (empat belas) hari kerja sejak diterimanya iuran.Kelebihan
atau kekurangan pembayaran iuran diperhitungkan dengan pembayaran iuran bulan
berikutnya.
Mengingat kondisi geografis Indonesia, tidak semua fasilitas kesehatan dapat
dijangkau dengan mudah. Maka, jika di suatu daerah tidak memungkinkan
pembayaran berdasarkan kapitasi, BPJS kesehatan diberi wewenang untuk melakukan
Semua fasilitas kesehatan meskipun tidak menjalin kerja sama dengan BPJS
kesehatan wajib melayani pasien dalam keadaan gawat darurat, setelah keadaan
gawat daruratnya teratasi dan pasien dapat dipindahkan, maka fasilitas kesehatan
tersebut wajib merujuk ke fasilitas kesehatan yang bekerjasama dengan BPJS
kesehatan.
BPJS kesehatan akan membayar kepada fasilitas kesehatan yang tidak
menjalin kerjasama setelah memberikan pelayanan gawat darurat setara dengan tarif
yang berlaku di wilayah tersebut.
2.1.6. Cara Pembayaran Fasilitas Kesehatan
BPJS kesehatan akan membayar kepada fasilitas kesehatan tingkat pertama
dengan sistem kapitasi (Perpres No. 12, 2013). Apabila di suatu daerah tertentu tidak
memungkinkan dilakukan pembayaran secara kapitasi,maka BPJS akan melakukan
pembayaran dengan mekanisme lain yang lebih berhasil guna.
Semua fasilitas kesehatan meskipun tidak menjalin kerja sama dengan BPJS
kesehatan wajib melayani pasien dalam keadaan gawat darurat, setelah keadaan
gawat daruratnya teratasi dan pasien dapat dipindahkan, maka fasilitas kesehatan
tersebut wajib merujuk ke fasilitas kesehatan yang bekerja sama dengan BPJS.
2.2. Pelayanan Kesehatan
2.2.1. Definisi Pelayanan Kesehatan
Pengertian pelayanan kesehatan menurut para ahli dan institusi kesehatan
1. Menurut Notoatmodjo (2007) Pelayanan kesehatan adalah sub sistem pelayanan
kesehatan yang tujuan utamanya adalah pelayanan preventif (pencegahan) dan
promotif (peningkatan kesehatan) dengan sasaran masyarakat.
2. Menurut Azwar (1996)Pelayanan kesehatan adalah setiap upaya yang
diselenggarakan sendiri atau secara bersama-sama dalam suatu organisasi untuk
memelihara dan meningkatkan kesehatan, mencegah dan menyembuhkan
penyakit serta memulihkan perseorangan, bersama-sama dalam suatu organisasi
untuk memelihara dan meningkatkan kesehatan, mencegah, dan menyembuhkan
penyakit serta memulihkan kesehatan perorangan,keluarga, kelompok, dan
ataupun masyarakat.
3. Menurut Depkes RI (2009)
Pelayanan kesehatan adalah setiap upaya yang diselenggarakan sendiri atau
secarabersama-sama dalam suatu organisasi untuk memelihara dan meningkatkan
kesehatan, mencegah dan menyembuhkan penyakit serta memulihkan kesehatan
perorangan, keluarga, kelompok dan ataupun masyarakat.
4. Menurut Levey dan Loomba (1973)
Pelayanan Kesehatan adalah upaya yang diselenggarakan sendiri/secara,
keluarga,kelompok, atau masyarakat.
Jadi pelayanan kesehatan adalah sub sistem pelayanan kesehatan yang tujuan
utamanya adalah promotif (memelihara dan meningkatkan kesehatan), preventif
(pencegahan), kuratif (penyembuhan), dan rehabilitasi (pemulihan) kesehatan
sistem disini adalah sub sistem dalam pelayanan kesehatan yaitu input , proses,
output, dampak, umpan balik.
1. Input adalah sub elemen – sub elemen yang diperlukan sebagai masukan untuk
berfungsinya sistem
2. Proses adalah suatu kegiatan yang berfungsi untuk mengubah masukan sehingga
mengasilkan sesuatu (keluaran) yang direncanakan
3. Output adalah hal-hal yang dihasilkan oleh proses
4. Dampak adalah akibat yang dihasilkan oleh keluaran setelah beberapa waktu
lamanya
5. Umpan balik adalah hasil dari proses yang sekaligus sebagai masukan untuk
sistem tersebut
6. Lingkungan adalah dunia diluar sistem yang memengaruhi sistem tersebut.
2.2.2. Tujuan Pelayanan Kesehatan
1. Promotif (memelihara dan meningkatkan kesehatan), hal ini diperlukan misalnya
dalam peningkatan gizi, perbaikan sanitasi lingkungan
2. Preventif (pencegahan terhadap orang yang berisiko terhadap penyakit), terdiri
dari :
a. Preventif Primer
Terdiri dari program pendidikan, seperti imunisasi,penyediaan nutrisi yang
baik, dan kesegaran fisik.
b. Preventif Sekunder
dengan cara mengindari akibat yang timbul dari perkembangan penyakit
tersebut.
c. Preventif Tersier
Pembuatan diagnosa ditunjukan untuk melaksanakan tindakan rehabilitasi,
pembuatan diagnosa dan pengobatan.
d. Kuratif (penyembuhan penyakit).
e. Rehabilitasi (pemulihan), usaha pemulihan seseorang untuk mencapai fungsi
normal atau mendekati normal setelah mengalami sakit fisik atau mental ,
cedera atau penyalahgunaan.
2.2.3. Syarat Pokok Pelayanan Kesehatan
Syarat-syarat pokok pelayanan kesehatan yang baik adalah :
1. Tersedia dan berkesinambungan
Pelayanan kesehatan tersebut harus tersedia dimasyarakat serta bersifat
berkesinambungan artinya semua pelayanan kesehatan yang dibutuhkan
masyarakat tidak sulit ditemukan.
2. Dapat diterima danwajar
Artinya pelayanan kesehatan tidak bertentangan dengan keyakinan dan
kepercayaan masyarakat.
3. Mudah dicapai
Dipandang sudut lokasi untuk dapat mewujudkan pelayanan kesehatan yang baik
4. Mudah dijangkau
Dari sudut biaya untuk mewujudkan keadaan yang harus dapat diupayakan biaya
pelayanan kesehatan sesuai dengan kemampuan ekonomi masyarakat.
5. Bermutu
Menunjuk pada tingkat kesempurnaan pelayanan kesehatan yang
diselenggarakan yang disatu pihak dapat memuaskan para pemakai jasa
pelayanan dan dipihak lain tata cara penyelenggaraannya sesuai dengan kode etik
serta standar yang telah ditetapkan.
2.2.4. Stratifikasi Pelayanan Kesehatan
Stratifikasi pelayanan kesehatan merupakan pengelompokan pemberian
pelayanan kesehatan berdasarkan tingkat kebutuhan subjek layanan
kesehatan.Stratifikasi pelayanan kesehatan yang dianut oleh tiap negara tidaklah
sama. Namun secara umum stratifikasi pelayanan kesehatan dapat dikelompokkan
menjadi tiga macam, yaitu:
1. Pelayanan Kesehatan Tingkat Pertama
Pelayanan kesehatan jenis ini diperlukan untuk masyarakat yang sakit ringan dan
masyarakat yang sehat untuk meningkatkan kesehatan mereka (promosi
kesehatan).Yang dimaksud pelayanan kesehatan tingkat pertama adalah
pelayanan kesehatan yang bersifat pokok (basic health services), yang sangat
dibutuhkan oleh sebagian besar masyarakat serta mempunyai nilai strategis untuk
meningkatkan derajat kesehatan masyarakat.Pada umumnya pelayanan kesehatan
services).Bentuk pelayanan ini di Indonesia adalah puskesmas, puskesmas
pembantu, puskesmas keliling, dan balkemas.
2. Pelayanan Kesehatan Tingkat Kedua
Pelayanan kesehatan tingkat kedua adalah pelayanan kesehatan yang lebih lanjut
yang diperlukan oleh kelompok masyarakat yang memerlukan rawat inap (in
patient services) yang sudah tidak dapat ditangani oleh pelayanan kesehatan
primer dan memerlukan tersedianya tenaga-tenaga spesialis.Bentuk pelayanan ini
misalnya Rumah Sakit kelas C dan D.
3. Pelayanan Kesehatan Tingkat Ketiga
Pelayanan kesehatan tingkat ketiga adalah pelayanan kesehatan yang diperlukan
oleh kelompok masyarakat atau pasien yang sudah tidak dapat ditangani oleh
pelayanan kesehatan sekunder, bersifat lebih kompleks dan umumnya
diselenggarakan oleh tenaga-tenaga superspesialis. Bentuk pelayanan ini di
Indonesia adalah Rumah Sakit kelasA dan B (Azwar, 1996).
2.2.5. Jenjang Pelayanan Kesehatan
Berdasarkan tingkat pelayanan kesehatan maka jenjang pelayanankesehatan
dibedakan atas lima, yaitu:
1. Tingkat Rumah Tangga
Pelayanan kesehatan oleh individu atau oleh keluarga sendiri.
2. Tingkat Masyarakat
Kegiatan swadaya masyarakat dalam menolong mereka sendiri, misalnya:
3. Fasilitas Pelayanan Tingkat Pertama
Upaya kesehatan tingkat pertama yang dilakukan oleh puskesmas dan unit
fungsional dibawahnya, praktek dokter swasta, bidan swasta, dokter keluarga
dan lain-lain.
4. Fasilitas Pelayanan Tingkat Kedua
Upaya kesehatan tingkat kedua (rujukan spesial) oleh balai: balai pengobatan
penyakit paru (BP4), balai kesehatan mata masyarakat (BKMM), balai kesehatan
kerja masyarakat (BKKM), balai kesehatan olah raga masyarakat (BKOM),
sentra pengembangan dan penerapan pengobatan tradisional (SP3T), rumah sakit
kabupaten atau kota, rumah sakit swasta, klinik swasta, dinas kesehatan
kabupaten atau kota, dan lain-lain.
5. Fasilitas Pelayanan Tingkat Ketiga
Upaya kesehatan tingkat ketiga (rujukan spesialis lanjutan atau konsultan) oleh
rumah sakit provinsi atau pusat atau pendidikan, dinas kesehatan provinsi dan
departemen kesehatan.
2.2.6. Upaya Pelayanan Rujukan
Sistem rujukan adalah suatu sistem penyelenggaraan pelayanan yang
melaksanakan pelimpahan wewenang atau tanggung jawab timbal balik, terhadap
suatu kasus penyakit atau masalah kesehatan, secara vertikal dalam arti dari unit yang
terkecil atau berkemampuan kurang kepada unit yang lebih mampu atau secara
horisontal atau secara horizontal dalam arti antar unit-unit yang setingkat
Salah satu bentuk pelaksanaan dan pengembangan upaya kesehatan dalam
Sistem kesehatan Nasional (SKN) adalah rujukan upaya kesehatan.Untuk
mendapatkan mutu pelayanan yang lebih terjamin, berhasil guna (efektif) dan berdaya
guna (efesien), perlu adanya jenjang pembagian tugas diantara unit-unit pelayanan
kesehatan melalui suatu tatanan sistem rujukan. Dalam pengertiannya, sistem rujukan
upaya kesehatan adalah suatu tatanan kesehatan yang memungkinkan terjadinya
penyerahan tanggung jawab secara timbal balik atas timbulnya masalah dari suatu
kasus atau masalah kesehatan masyarakat, baik secara vertikal maupun horizontal,
kepada yang berwenang dan dilakukan secara rasional.
a. Menurut tata hubungannya, sistem rujukan terdiri dari :
1. Rujukan internal adalah rujukan horizontal yang terjadi antar unit pelayanan
di dalaminstitusi tersebut. Misalnya dari jejaring puskesmas (puskesmas
pembantu) ke puskesmas induk.
2. Rujukan eksternal adalah rujukan yang terjadi antar unit-unit dalam jenjang
pelayanan kesehatan, baik horizontal (dari puskesmas rawat jalan ke
puskesmas rawat inap) maupun vertikal (dari puskesmas ke rumah sakit
umum daerah).
b. Menurut lingkup pelayanannya, sistem rujukan terdiri dari :
1. Rujukan medik adalah rujukan pelayanan yang terutama meliputi upaya
penyembuhan (kuratif) dan pemulihan (rehabilitatif). Misalnya, merujuk
pasien puskesmas dengan penyakit kronis (jantung koroner, hipertensi,
2. Rujukan kesehatan adalah rujukan pelayanan yang umumnya berkaitan
dengan upaya peningkatan promosi kesehatan (promotif) dan pencegahan
(preventif). Contohnya, merujuk pasien dengan masalah gizi ke klinik
konsultasi gizi (pojok gizi puskesmas), atau pasien dengan masalah kesehatan
kerja ke klinik sanitasi puskesmas.
Rujukan secara konseptual terdiri atas:
1. Rujukan upaya kesehatan perorangan yang pada dasarnya menyangkut masalah
medik perorangan yang antara lain meliputi:
a. Rujukan kasus untuk keperluan diagnostik, pengobatan, tindakan operasional
dan lain-lain.
b. Rujukan bahan (spesimen) untuk pemeriksaan laboratorium klinik yang
lebih lengkap.
c. Rujukan ilmu pengetahuan antara lain dengan mendatangkan atau mengirim
tenaga yang lebih kompeten atau ahli untuk melakukan tindakan, memberi
pelayanan, ahli pengetahuan dan teknologi dalam meningkatkan kualitas
pelayanan.
2. Rujukan upaya kesehatan masyarakat pada dasarnya menyangkut masalah
kesehatan masyarakat yang meluas meliputi:
a. Rujukan sarana berupa antara lain bantuan laboratorium dan teknologi
kesehatan.
b. Rujukan tenaga dalam bentuk antara lain dukungan tenaga ahli untuk
penyakit serta penanggulangannya pada bencana alam, gangguan
kamtibmas, dan lain-lain.
c. Rujukan operasional berupa antara lain bantuan obat, vaksin, pangan pada
saat terjadi bencana, pemeriksaan bahan (spesimen) bila terjadi keracunan
masal, pemeriksaan air minum penduduk, dan sebagainya.
d. Dari puskesmas ke instansi lain yang lebih kompeten baik intrasektoral
maupun lintas sektoral
e. Bila rujukan ditingkat kabupaten atau kota masih belum mampu
menanggulangi, bisa diteruskan ke provinsi atau pusat (Trihono, 2005).
Jalur rujukan terdiri dari dua jalur, yakni:
1. Rujukan upaya kesehatan perorangan
a. Antara masyarakat dengan puskesmas
b. Antara puskesmas pembantu atau bidan di desa dengan puskesmas
c. Intern petugas puskesmas atau puskesmas rawat inap
d. Antar puskesmas atau puskesmas dengan rumah sakit atau fasilitas pelayanan
lainnya.
2. Rujukan upaya kesehatan masyarakat
Dari puskesmas ke dinas kesehatan kabupaten atau kota
2.2.7. Bentuk dan Upaya Pelayanan Kesehatan
1. Pelayanan kesehatan tingkat pertama (primer)
Pelayanan yang lebih mengutamakan pelayanan yang bersifat dasar dan
a. Dokter Umum (Tenaga Medis)
b. Perawat Mantri (Tenaga Paramedis)
Pelayanan kesehatan primer (primary health care), atau pelayanan kesehatan
masyarakat adalah pelayanan kesehatan yang paling depan, yang pertama kali
diperlukan masyarakat pada saat mereka mengalami gangguan kesehatan atau
kecelakaan. Primary health care pada pokoknya ditunjukan kepada masyarakat
yang sebagian besarnya bermukim di pedesaan, serta masyarakat yang
berpenghasilan rendah di perkotaan.Pelayanan kesehatan ini sifatnya berobat
jalan (Ambulatory Services).Diperlukan untuk masyarakat yang sakit ringan dan
masyarakat yang sehat untuk meningkatkan kesehatan mereka atau promosi
kesehatan.Contohnya : Puskesmas, Puskesmas keliling, klinik.
2. Pelayanan kesehatan tingkat kedua (sekunder)
Pelayanan kesehatan sekunder adalah pelayanan yang lebih bersifat spesialis dan
bahkan kadang kala pelayanan subspesialis, tetapi masih terbatas.Pelayanan
kesehatan sekunder dan tersier (secondary and tertiary health care), adalah
rumah sakit, tempat masyarakat memerlukan perawatan lebih lanjut (rujukan).Di
Indonesia terdapat berbagai tingkat rumah sakit, mulai dari rumah sakit kelas D
sampai dengan rumah sakit kelas A.
Pelayanan kesehatan dilakukan oleh:
a. Dokter Spesialis
Pelayanan kesehatan ini sifatnya pelayanan jalan atau pelayanan rawat
(inpantient services).Diperlukan untuk kelompok masyarakat yang memerlukan
perawatan inap, yang sudah tidak dapat ditangani oleh pelayanan kesehatan
primer.
Contoh : Rumah Sakit kelas C dan Rumah Sakit kelas D.
3. Pelayanan kesehatan tingkat ketiga (tersier)
Pelayanan kesehatan tersier adalah pelayanan yang lebih mengutamakan
pelayanan subspesialis serta subspesialis luas.
Pelayanan kesehatan dilakukan oleh:
a. Dokter Subspesialis
b. Dokter Subspesialis Luas
Pelayanan kesehatan ini sifatnya dapat merupakan pelayanan jalan atau
pelayanan rawat inap (rehabilitasi).Diperlukan untuk kelompok masyarakat atau
pasien yang sudah tidak dapat ditangani oleh pelayanan kesehatan sekunder.
Contohnya: Rumah Sakit kelas A dan Rumah sakit kelas B.
Menurut pendapat Hodgetts dan Casio, jenis pelayanan kesehatan secara
umum dapat dibedakan atas dua, yaitu:
1. Pelayanan Kedokteran
Pelayanan kesehatan yang termasuk dalam kelompok pelayanan kedokteran
(medical services) ditandai dengan cara pengorganisasian yang dapat bersifat sendiri
untuk menyembuhkan penyakit dan memulihkan kesehatan, serta sasarannya
terutama untuk perseorangan dan keluarga.
2. Pelayanan Kesehatan Masyarakat
Pelayanan kesehatan yang termasuk dalam kelompok kesehatan masyarakat
(public health service) ditandai dengan cara pengorganisasian yang umumnya secara
bersama-sama dalam suatu organisasi. Tujuan utamanya untuk memelihara dan
meningkatkan kesehatan serta mencegah penyakit, serta sasarannya untuk kelompok
dan masyarakat.
2.3. Pelayanan Kesehatan Pratama
2.3.1. Definisi Pelayanan Kesehatan Pratama
Pelayanan kesehatan tingkat pertama adalah pelayanan kesehatan perorangan
yang bersifat non spesialistik (primer) meliputi pelayanan rawat jalan dan rawat inap
( Permenkes No.71, 2013).
2.3.2. Persyaratan Klinik Pratama
Sesuai dengan peraturan Menteri Kesehatan Nomor 71 Tahun 2013 Pasal 5
ayat (1), beberapa persyaratan yang harus dipenuhi oleh fasilitas kesehatan pratama
untuk menjadi salah satu penyelenggara pelayanan kesehatan terdiri atas:
a. untuk praktik dokter atau dokter gigi harus memiliki:
1. Surat Ijin Praktik;
2. Nomor Pokok Wajib Pajak (NPWP);
4. surat pernyataan kesediaan mematuhi ketentuan yang terkait dengan Jaminan
Kesehatan Nasional.
b. untuk Puskesmas atau yang setara harus memiliki:
1. Surat Ijin Operasional;
2. Surat Ijin Praktik (SIP) bagi dokter/dokter gigi, Surat Ijin Praktik Apoteker
(SIPA) bagi Apoteker, dan Surat Ijin Praktik atau Surat Ijin Kerja (SIP/SIK)
bagi tenaga kesehatan lain;
3. perjanjian kerja sama dengan jejaring, jika diperlukan; dan
4. surat pernyataan kesediaan mematuhi ketentuan yang terkait dengan Jaminan
Kesehatan Nasional.
c. untuk Klinik Pratama atau yang setara harus memiliki:
1. Surat Ijin Operasional
2. Surat Ijin Praktik (SIP) bagi dokter/dokter gigi dan Surat Ijin Praktik atau
Surat Ijin Kerja (SIP/SIK) bagi tenaga kesehatan lain
3. Surat Ijin Praktik Apoteker (SIPA) bagi Apoteker dalam hal klinik
menyelenggarakan pelayanan kefarmasian
4. Nomor Pokok Wajib Pajak (NPWP) badan
5. perjanjian kerja sama dengan jejaring, jika diperlukan dan
6. surat pernyataan kesediaan mematuhi ketentuan yang terkait dengan Jaminan
Kesehatan Nasional.
d. Rumah Sakit Kelas D Pratama atau yang setara harus memiliki :
2. Surat Ijin Praktik (SIP) tenaga kesehatan yang berpraktik
3. Nomor Pokok Wajib Pajak (NPWP) badan
4. perjanjian kerja sama dengan jejaring, jika diperlukan dan
5. surat pernyataan kesediaan mematuhi ketentuan yang terkait dengan Jaminan
Kesehatan Nasional.
Dalam hal di suatu kecamatan tidak terdapat dokter berdasarkan penetapan
Kepala Dinas Kesehatan Kabupaten/Kota setempat, BPJS Kesehatan dapat bekerja
sama dengan praktik bidan dan/atau praktik perawat untuk memberikan Pelayanan
Kesehatan Tingkat Pertama sesuai dengan kewenangan yang ditentukan dalam
peraturan perundang-undangan (Permenkes pasal 8, 2013). Dalam rangka pemberian
pelayanan kebidanan di suatu wilayah tertentu, BPJS Kesehatan dapat bekerja sama
dengan praktik bidan. Persyaratan bagi praktik bidan dan/atau praktik perawat
sebagaimana dimaksud pada ayat (1) dan ayat (2) terdiri atas:
a. Surat Ijin Praktik (SIP);
b. Nomor Pokok Wajib Pajak (NPWP);
c. perjanjian kerja sama dengan dokter atau puskesmas pembinanya; dan
d. surat pernyataan kesediaan mematuhi ketentuan yang terkait dengan Jaminan
Kesehatan Nasional.
2.3.3. Kredensialing dan Rekredensialing
Kredensialing dan rekredensialingdilakukan kepada keseluruhan fasilitas
kesehatan yang akan dan masih berkerjasama dengan BPJS Kesehatan, baik faskes
kepada keseluruhan fasilitas kesehatan milik Pemerintah maupun Swasta /
Perorangan.
Kredensialing adalah penilain BPJS terhadap fasilitas kesehatan yang ada
untuk mengetahui fasilitas yang layak dan memenuhi syarat sesuai dengan ketentuan
BPJS (Askes, 2013). Beberapa kriteria yang harus dipenuhi dalam penilaian
kredensialing adalah :
a. Kriteria Administratif
1. Surat permohonan kerjasama
2. Surat Ijin Praktek
3. Surat Ijin Operasional (Bagi Klinik Pratama, Puskesmas dan fasilitas
kesehatan lain yang ditetapkan Menteri Kesehatan)
4. Nomor Pokok Wajib Pajak (NPWP)
5. Kontrak kerjasama dengan jejaring (jika diperlukan)
6. Surat Pernyataan Kesediaan mematuhi ketentuan Program Jaminan
Kesehatan Nasional.
b. Kriteria Teknis
1. Sumber Daya Manusia: ketenagaan, pelatihan kompetensi, pengalaman
kerja, pengalaman kerjasama dengan asuransi, penghargaan yang dimiliki.
2. Sarana dan Prasarana: bangunan, ruangan pendukung, perlengkapan praktek,
3. Peralatan Medis dan Obat-obatan :peralatan medis mutlak, peralatan
kedaruratan, obat-obatan, peralatan medis tambahan, peralatan kunjungan
rumah dan perlengkapan edukasi.
4. Lingkup Pelayanan: konsultasi/pemeriksaan, pelayanan gigi, pelayanan obat,
pelayanan laboratorium sederhana, pelayanan imunisasi, pelayanan KB,
promosi kesehatan dan kunjungan rumah.
5. Komitmen Pelayanan: pemenuhan jam praktek, penggunaan aplikasi SIM,
kepatuhan terhadap panduan klinik, penyelenggaraan prolanis, mendukung
aktifitas kesehatan masyarakat yang dilaksanakan BPJS Kesehatan
Dalam menetapkan pilihan Fasilitas Kesehatan, BPJS Kesehatan melakukan
seleksi dan kredensialing dengan menggunakan kriteria teknis yang meliputi:
a. sumber daya manusia;
b. kelengkapan sarana dan prasarana;
c. lingkup pelayanan; dan
d. komitmen pelayanan.
Rekredensialing adalah proses seleksi ulang terhadap pemenuhan persyaratan
dan kinerja pelayanan bagi fasilitas kesehatan yang telah dan akan melanjutkan
kerjasama dengan BPJS Kesehatan. Rekredensialing bertujuan untuk memperoleh
fasilitas kesehatan yang berkomitmen dan mampu memberikan pelayanan kesehatan
yang efektif dan efisien melalui metode dan standar penilaian yang terukur dan
objektif.Proses Rekredensialing dilakukan 3 bulan sebelum kontrak dengan faskes
penetapan kerja sama dengan BPJS Kesehatan, jenis dan luasnya pelayanan, besaran
kapitasi, dan jumlah Peserta yang bisa dilayani. Perpanjangan kerja sama antara
fasilitas kesehatan dengan BPJS kesehatan setelah dilakukan rekredensialing.
1. Kriteria Administratif
Updating Surat Ijin Praktek dan Surat Ijin Operasional
2. Kriteria Teknis
a. Sumber Daya Manusia (updating)
b. Sarana dan Prasarana (updating)
c. Peralatan Medis dan Obat-obatan (updating)
d. Lingkup Pelayanan (updating)
e. Realisasi Komitmen Pelayanan : pemenuhan jam praktek, penggunaan
aplikasi SIM, kepatuhan terhadap panduan klinik, penyelenggaraan prolanis,
mendukung aktifitas kesehatan masyarakat yang dilaksanakan BPJS
Kesehatan.
f. Kinerja Faskes : Angka kepuasan pasien, angka rujukan, angka
keberkunjungan prolanis, ketepatan waktu penyampaian laporan
2.3.4. Cakupan Pelayanan Kesehatan Pratama
1. Rawat Jalan Tingkat Pertama
1) Administrasi pelayanan, meliputi biaya administrasi pendaftaran peserta
untuk berobat, penyediaan dan pemberian surat rujukan ke fasilitas
kesehatan lanjutan untuk penyakit yang tidak dapat ditangani di fasilitas
2) Pelayanan promotif preventif, meliputi
1) Kegiatan penyuluhan kesehatan perorangan
Penyuluhan kesehatan perorangan meliputi paling sedikit penyuluhan
mengenai pengelolaan faktor risiko penyakit dan perilaku hidup bersih
dan sehat.
2) Imunisasi dasar
Pelayanan imunisasi dasar meliputi Baccile Calmett Guerin (BCG),
Difteri Pertusis Tetanus dan Hepatitis-B (DPTHB), Polio, dan Campak.
3) Keluarga berencana
a) Pelayanan KB meliputi konseling, kontrasepsi dasar, vasektomi dan
tubektomi bekerja sama dengan lembaga yang membidangi
keluarga berencana.
b) Penyediaan dan distribusi vaksin dan alat kontrasepsi dasar menjadi
tanggung jawab pemerintah pusat dan/atau pemerintah daerah.
c) BPJS Kesehatan hanya membiayai jasa pelayanan pemberian
vaksin dan alat kontrasepsi dasar yang sudah termasuk dalam
kapitasi, kecuali untuk jasa pelayanan pemasangan IUD/Implan dan
Suntik di daerah perifer.
4) Skrining kesehatan
a) Pelayanan skrining kesehatan diberikan secara perorangan dan