BAB 2
TINJAUAN PUSTAKA
2.1.Tuberkulosis Paru 2.1.1 Definisi
TB paru adalah suatu penyakit menular yang disebabkan oleh basil Mycobacterium tuberculosis. TB paru merupakan salah satu penyakit saluran pernapasan bagian bawah (Alsagaff et al., 2002).Tuberkulosis paru mencakup 80% dari keseluruhan kejadian penyakit tuberkulosis, sedangkan 20% selebihnya merupakan tuberkulosis ektrapulmonar (Djojodibroto, 2009)
2.1.2
Pembagian Tuberkulosis menurut riwayat pengobatan sebelumnya. Ada beberapa tipe penderita, yaitu :
Klasifikasi
Kategori 1: Kasus baru
Kasus baru adalah penderita yang belum pernah diobati dengan OAT atau sudah pernah menelan OAT kurang dari 1 bulan (30 dosis harian).
Kategori 2: Kasus Pengobatan ulang a) Kambuh (relaps)
Adalah penderita tuberkulosis yang sebelumnya pernah mendapat pengobatan tuberkulosis dan telah dinyatakan sembuh, kemudian kembali lagi berobat dengan hasil pemeriksaan dahak BTA Positif.
b) Kasus setelah gagal (Failure)
Adalah pasien yang hasil pemeriksaan dahaknya tetap positif atau kembali menjadi positif pada bulan kelima atau lebih selama pengobatan.
c) Setelah lalai (pengobatan setelah default / drop out)
Adalah penderita yang sudah berobat paling kurang 1 bulan, dan berhenti 2 bulan atau lebih, kemudian datang kembali berobat. Umumnya penderita tersebut kembali dengan hasil pemeriksaan dahak positif.
Kategori 3: Pindahan (transfer in)
Adalah penderita yang sedang mendapat pengobatan di suatu kabupaten lain dan kemudian pindah berobat ke kabupaten ini. Penderita pindahan tersebut harus membawa surat rujukan / pindah.
Kategori 4: Lain-lain a) Gagal
Adalah penderita BTA Positif yang masih tetap atau kembali menjadi positif pada akhir bulan kelima (satu bulan sebelum akhir pengobatan) atau lebih.Penderita dengan hasil BTA negatif, rontgen positif menjadi BTA Positif pada akhir bulan kedua pengobatan.
b) Kasus kronis
Adalah penderita dengan hasil pemeriksaan masih BTA positif setelah selesai pengobatan ulang kategori 2.
2.1.3
WHO menyatakan bahwa dari sekitar 1,9 milyar manusia, sepertiga penduduk dunia ini telah terinfeksi oleh kuman tuberkulosis. Pada tahun 1993 WHO juga menyatakan bahwa TB sebagai reemerging disease.
Epidemiologi
Angka penderita TB paru di negara berkembang cukup tinggi, di Asia jumlah penderita TB paru berkisar 110 orang penderita baru per 100.000 penduduk. Hasil survey prevalensi TB di Indonesia tahun 2004 menunjukkan bahwa angka prevalensi TB BTA positif secara nasional 110 per 100.000 penduduk. Secara regional prevalensi TB BTA positif di Indonesia dikelompokkan dalam 3 wilayah, yaitu: 1. wilayah Sumatera angka prevalensi TB adalah 160 per 100.000 penduduk 2. wilayah Jawa dan Bali angka prevalensi TB adalah 110 per 100.000 penduduk 3. wilayah Indonesia Timur angka prevalensi TB adalah 210 per 100.000 penduduk. Khusus untuk propinsi DIY dan Bali angka prevalensi TB adalah 68 per 100.000 penduduk.
Berdasar pada hasil survey prevalensi tahun 2004, diperkirakan penurunan insiden TB BTA positif secara Nasional 3-4 % setiap tahunnya
2.1.4
Mycobacterium tuberculosis ditemukan oleh Robert Koch (1882) yaitu kuman yang berbentuk batang lurus atau sedikit melengkung, tidak berspora dan tidak berkapsul. Bakteri ini berukuran lebar 0,3 – 0,6 mm dan panjang 1 – 4 mm. Kuman akan tumbuh optimal pada suhu sekitar 37° C dengan tingkat pH optimal pada 6,4 sampai 7,0. Untuk membelah diri dari satu sampai dua kuman membutuhkan waktu 14-20 jam (Aditama, 2006).
Dinding Mycobacterium tuberculosis sangat kompleks, terdiri dari lapisan lemak cukup tinggi (60%). Penyusun utama dinding selnya ialah asam mikolat, lilin kompleks (complex-waxes), trehalosa dimikolat yang disebut cord factor, dan mycobacterial sulfolipids yang berperan dalam virulensi.Struktur dinding sel yang kompleks tersebut menyebabkan bakteri Mycobacterium tuberculosis bersifat tahan asam. Dinding sel mengandung lipid sehingga memerlukan pewarnaan khusus agar dapat terjadi penetrasi zat warna . Yang lazim digunakan adalah pengecatan Ziehl-Nielsen.
Kandungan lipid pada dinding sel menyebabkan kuman TB sangat tahan terhadap asam basa dan tahan terhadap kerja bakterisidal antibiotika. M.Tuberculosis mengandung beberapa antigen dan determinan antigenik yang dimiliki mikobakterium lain sehingga dapat menimbulkan reaksi silang.
Kuman TB tumbuh secara obligat aerob. Energi diperoleh dari oksidasi senyawa karbon yang sederhana. CO₂ dapat merangsang pertumbuhan. Dapat tumbuh dengan suhu 30-40 ⁰C dan suhu optimum 37-38 ⁰C. Kuman akan mati pada suhu 60 ⁰C selama 15-20 menit. Pengurangan oksigen dapat menurunkan metabolisme kuman.
2.1.5
Penularan Penyakit ini sebagian besar melalui inhalasi droplet nuclei yang mengandung basil, khususnya yang didapat dari pasien TB paru dengan batuk berdarah atau berdahak yang mengandung BTA (Sudoyo et al., 2006). Faktor lingkungan terutama sirkulasi yang buruk, memperbesar penularan (Berhman et al., 1999). Lingkungan hidup yang sangat padat dan pemukiman di wilayah perkotaan kemungkinan besar telah mempermudah proses penularan dan berperan sekali atas peningkatan jumlah kasus TB (Sudoyo et al., 2006).
2.1.6
2.1.6.1 Tuberkulosis Primer Patogenesis
Sebagian besar basil Mycobacterium tuberculosis masuk ke dalam jaringan paru melalui airbone infection (Alsagaff et al., 2002). Partikel infeksi ini dapat menetap dalam udara bebas selama 1-2 jam, tergantung pada ada tidaknya sinar ultraviolet,ventilasi buruk dan kelembapan.Karena ukurannya yang sangat kecil (<5 mm), kuman TB dalam droplet nuclei yang terhirup dapat mencapai alveolus. Pada sebagian kasus, kuman TB dapat dihancurkan seluruhnya oleh mekanisme imunologis non spesifik, sehingga tidak terjadi proses imunologis spesifik. Akan tetapi, pada sebagian kasus lainnya, tidak seluruhnya dapat dihancurkan. Pada individu yang tidak dapat menghancurkan seluruh kuman, makrofag alveolus akan menfagosit kuman TB yang sebagian besar dihancurkan. Akan tetapi, sebagian kecil kuman TB yang tidak dapat dihancurkan akan terus berkembang biak di dalam makrofag, dan akhirnya menyebabkan lisis makrofag. Selanjutnya, kuman TB membentuk lesi di tempat tersebut, yang dinamakan fokus primer Gohn (Djitowiyono et al., 2008). Sarang primer ini dapat terjadi di setiap bagian jaringan paru. Bila menjalar sampai ke pleura,maka terjadi efusi pleura.Selama perkembangan kompleks primer, basili tuberkel di bawa ke kebanyakan jaringan tubuh melalui pembuluh darah dan limfe (Behrman et al., 1999).
Dari fokus primer akan timbul peradangan saluran getah bening menuju kelenjar limfe regional sehingga terbentuk suatu primer kompleks yang disebut primer kompleks dari Ranke. Infeksi primer dari Gohn dan primer kompleks dari Ranke dinamakan TB primer. TB paru primer adalah suatu keradangan yang terjadi sebelum tubuh mempunyai kekebalan spesifik terhadapa basil Mycobacterium tuberculosis. Sebagian besar penderita TB primer (90%) akan sembuh sendiri dan 10% akan mengalami penyebaran endogen (Alsagaff et al., 2002).
2.1.6.2 Tuberkulosis Pasca Primer (Tuberkulosis Sekunder)
Kuman yang dorman pada TB primer akan muncul bertahun-tahun kemudian sebagai infeksi endogen menjadi TB dewasa (Sudoyo et al., 2006). TB sekunder juga dapat berasal dari eksogen berupa infeksi ulang pada tubuh yang pernah menderita TB (Alsagaff et al.,2002). TB sekunder terjadi karena imunitas menurun seperti malnutrisi, alkohol, penyakit maligna, diabetes, AIDS, gagal ginjal. TB sekunder ini dimulai dengan sarang dini yang berlokasi di regio atas paru (bagian apikal posterior lobus superior atau inferior).
Invasinya adalah ke daerah parenkim paru-paru dan tidak ke nodus hiler paru (Sudoyo et al., 2006).Sarang dini ini mula-mula juga berbentuk sarang pneumonia kecil. Dalam 3-10 minggu sarang ini menjadi tuberkel yakni suatu granuloma yang terdiri dari sel-sel Histiosit dan sel Datia-Langhans yang dikelilingi oleh sel-sel limfosit dan berbagai jaringan ikat.
2.1.7
Keluhan yang dirasakan pasien TB dapat bermacam-macam atau malah banyak pasien ditemukan TB paru tanpa keluhan sama sekali dalam pemeriksaan kesehatan. Gejala respiratorik berupa batuk kering ataupun batuk produktif merupakan gejala yang paling sering terjadi dan merupakan indikator yang sensitif untuk penyakit ini. Bila bronkus belum terlibat dalam proses penyakit, maka pasien mungkin tidak ada gejala batuk. Batuk yang pertama terjadi karena iritasi bronkus, dan selanjutnya batuk diperlukan untuk membuang dahak ke luar. Keadaan lanjut adalah batuk berdarah karena terdapat pembuluh darah pecah. Gejala sesak napas timbul jika terjadi pembesaran nodus limfa pada hilus yang menekan bronkus, atau terjadi efusi pleura, ekstensi radang parenkim atau miliar. Nyeri dada biasanya
bersifat nyeri pleuritik karena terlibatnya gesekan kedua pleura sewaktu pasien menarik atau melepaskan napasnya.
Secara sistemik pada umumnya penderita akan mengalami demam.Demam dapat terjadi menetap dan naik turun sehingga pasien merasa tidak pernah terbebas dari serangan demam ini. Keadaan ini sangat dipengaruhi oleh daya tahan tubuh pasien dan berat ringannya infeksi kuman TB yang masuk. Gejala malaise sering ditemukan berupa anoreksia tidak nafsu makan, badan makin kurus (berat badan turun), sakit kepala, ,meriang, nyeri otot, keringat malam dan lain-lain. Gejala malaise ini makin lama makin berat dan terjadi hilang timbul secara tidak teratur (Sudoyo, 2007).
2.1.8
Pemeriksaan pertama terhadap keadaan umum pasien mungkin ditemukan konjungtiva mata atau kulit yang pucat karena anemia,suhu demam,badan kurus atau berat badan menurun.
Pemeriksaan Fisis
Pada pemeriksaan fisis pasien sering tidak menunjukkan suatu kelainan pun terutama pada kasus-kasus dini atau sudah terinfiltrasi secara asimtomatik. Bila dicurigai adanya infiltrate yang agak luas, maka di dapatkan perkusi yang redup dan auskultasi suara napas bronchial. Akan didapatkan juga suara napas tambahan berupa ronki basah,kasar dan nyaring. Tetapi bila infiltrate diliputi oleh penebalan pleura, suara napasnya menjadi vesikuler melemah. Bila terdapat kavitas yang cukup besar, perkusi memberi suara hipersonar atau timpani dan akultasi bersuara amforik.
2.1.9 Pemeriksaan Penunjang
2.1.9.1 Pemeriksaan Sputum
Pemeriksaan sputum berfungsi untuk menegakkan diagnosis, menilai keberhasilan pengobatan dan menentukan potensi penularan. Pemeriksaan sputum untuk menegakkan diagnosis dengan mengumpulkan 3 bahan dahak yang dikumpulkan dalam dua hari kunjungan yang berurutan yang dikenal dengan konsep Sewaktu-Pagi-Sewaktu (SPS):
Sewaktu : dahak dikumpulkan pada saat pasien yang diduga TB datang berkunjung pertama kali. Saat pulang suspek membawa pot penampung dahak.
Pagi : dahak dikumpulkan di rumah pada pagi hari kedua, segera setelah bangun tidur. Pot penampung dibawa sendiri kembali.
Sewaktu : dahak dikumpulkan pada hari kedua, saat pasien menyerahkan dahak pagi hari.
Pemeriksaan dahak BTA lazimnya dilakukan 3 X berturut-turut untuk menghundari faktor kebetulan. Bila hasil pemeriksaan dahak minimal 2 X positif, maka pasien sudah dapat dipastikan sakit TB paru (Hudoyo, 2008). Untuk interpretasi pemeriksaan mikroskopis dahak pasien dapat dibaca dengan skala IUATLD (rekomendasi WHO). Skala IUATLD (International Union Against Tuberculosis and Lung Disease) yaitu :
- Tidak ditemukan BTA dalam 100 lapang pandang, disebut negative
- Ditemuka n 1-9 BTA dalam 100 lapang pandang, ditulis jumlah kuman yang ditemuka n
- Ditemuka n 1-10 BTA dalam 1 lapang pandang, disebut ++ (2+) - Ditemukan >10 BTA dalam 1 lapang pandang, disebut +++ (3+)
Pada sebagian besar TB paru, diagnosis terutama ditegakkan dengan pemeriksaan dahak secara mikroskopis dan tidak memerlukan foto toraks karena pemeriksaan mikroskopis sangat spesifik (98%) untuk TB paru (WHO, 2002) . Namun pada kondisi tertentu pemeriksaan foto toraks sangat perlu dilakukan sesuai dengan indikasi sebagai berikut:
• Hanya 1 dari 3 spesimen dahak SPS hasilnya BTA positif. Harus dilakukan pemeriksaan foto toraks dada untuk mendukung diagnosis TB paru BTA (+)
• Ketiga spesimen dahak hasilnya tetap negatif setelah 3 spesimen dahak SPS pada pemeriksaan sebelumnya hasilnya BTA negatif dan tidak ada perbaikan setelah diberi pengobatan dengan antibiotik non-OAT.
•Pasien tersebut diduga mengalami komplikasi sesak nafas berat yang memerlukan penanganan khusus (seperti: pneumotorak, pleuritis eksudativa, efusi perikarditis atau efusi pleural) dan pasien yang mengalami hemoptisis berat.
2.1.9.2 Pemeriksaan Radiologis
Pemeriksaan rutin adalah foto toraks PA. Pemeriksaan atas indikasi seperti foto apikolordotik, oblik, CT Scan. Tuberkulosis memberikan gambaran bermacam-macam pada foto toraks. Gambaran radiologis yang ditemukan dapat berupa:
• bayangan lesi di daerah apeks paru tetapi dapat juga di lobus bawah dan daerah hilus
• Adanya kavitas tunggal atau ganda • Bayangan bercak milier
• Bayangan efusi pleura, umumnya unilateral • Destroyed lobe sampai destroyed lung • Kalsifikasi
• Schwarte
2.1.9.3 Pemeriksaan Khusus
Dalam perkembangan kini ada beberapa teknik baru yang dapat mendeteksi kuman TB seperti :
a. BACTEC: dengan metode radiometrik , dimana CO2 yang dihasilkan dari metabolisme asam lemak M.tuberculosis dideteksi growth indexnya.
b. Polymerase chain reaction (PCR) dengan cara mendeteksi DNA dari M.tuberculosis, hanya saja masalah teknik dalam pemeriksaan ini adalah kemungkinan kontaminasi.
c. Pemeriksaan serologi : seperti ELISA, ICT dan Mycodot
2.1.9.4 Pemeriksaan Penunjang Lain
Seperti analisa cairan pleura dan histopatologi jaringan, pemeriksaan darah dimana LED biasanya meningkat, tetapi tidak dapat digunakan sebagai indikator yang spesifik pada TB. Di Indonesia dengan prevalensi yang tinggi, uji tuberkulin sebagai
alat bantu diagnosis penyakit kurang berarti pada orang dewasa. Uji ini mempunyai makna bila didapatkan konversi, bula atau kepositifan yang didapat besar sekali.
2.1.9.4.1 Bronkoskopi
Jika hasil pemeriksaan bakteriologis tidak dijumpai kuman BTA, sedang dugaan yang mengarah ke diagnosis adanya TB paru sangat kuat maka selanjutnya tindakan bronkoskopi dapat menjadi langkah untuk menegakkan diagnostik. Bronkoskopi (bronkos = saluran napas, skopi = melihat) adalah tindakan pemeriksaan untuk menilai saluran napas penderita dengan alat .Kegunaan bonkoskopi dalam mendiagnosis TB adalah :
1. Bisa dilakukan pada penderita yang tidak dapat mengeluarkan dahak secara spontan
2. Merupakan cara mendapatkan diagnosis dengan cepat (melalui hapusan langsung ataupun histopatologi).
Tetapi bronkoskopi juga mempunyai beberapa kelemahan yaitu memerlukan biaya yang lebih besar dibandingkan dahak spontan dan induksi, serta kemungkinan adanya penularan pada pekerja kesehatan (operator bronkoskopi).
2.9.4.2 Bronchoaveolar Lavage (BAL)
Tindakan BAL adalah salah satu teknik pengambilan sampel pada saat tindakan bronkoskopi berlangsung. Tindakan BAL ditujukan untuk mengambil spesimen yang berada pada ujung saluran nafas (alveolus) yang terkadang sudah mengendap. Cairan yang didapat dari tindakan BAL ini sangat berguna karena dapat digunakan untuk pemeriksaan mikrobiologi (hapusan BTA dan kultur mycobacterium
tuberculosis), jumlah sel dan diferensiasi, penyakit infeksi oportunistik pada penderita immuno-compromised, tumor paru dan interstitial lung diseases, gambaran alveolar proteinosis, gambaran terpapar debu seperti badan asbestos, silika, dan sel ganas. Dari beberapa penelitian dapat disimpulkan bahwa hapusan dan kultur dari BAL lebih unggul dibandingkan hapusan dan kultur dari bilasan bronkial ataupun dari dahak setelah bronkoskopi.
2.1.10
Tuberkulosis paru cukup mudah dikenali mulai dari keluhan-keluhan klinis, gejala-gejala, kelainan fisis, kelainan radiologis sampai dengan kelainan bakteriologis.
Diagnosis
Diagnosis TB pada orang dewasa dapat ditegakkan, dengan ditemukannya BTA pada pemeriksaan sputum secara mikroskopis. Hasil pemeriksaan dinyatakan positif apabila sedikitnya dua dari tiga spesimen sputum SPS BTA hasilnya positif. Bila hanya satu spesimen sputum yang positif perlu diadakan pemeriksaan lebih lanjut yaitu foto roentgen dada atau pemeriksaan sputum SPS diulang. Kalau hasil roentgen mendukung TBC, maka penderita didiagnosis sebagai penderita TBC BTA Positif. Tetapi kalau hasil roentgen tidak mendukung TBC, maka pemeriksaan sputum SPS diulang kembali. (Departemen Kesehatan RI, 2002 dan Simanungkalit, 2006).
2.1.11
Pengobatan TB menggunakan obat anti tuberkulosis (OAT) harus adekuat dan minimal 6 bulan. Setiap Negara harus mempunyai pedoman dalam pengobatan TB yang disebut National Tuberculosis Programme (Program Pemberantasan TB).
Prinsip pengobatan TB adalah menggunakan multidrugs regimen. Hal ini bertujuan untuk mencegah terjadinya resistensi basil TB terhadap obat. OAT dibagi dalam dua golongan besar, yaitu obat lini pertama dan obat lini kedua (PDPI, 2006).
Obat lini pertama (utama) adalah isonoazid (H), etambutol (E), pirazinamid (Z), rifampisin (R), sedangkan yang termasuk obat lini kedua adalah etionamide, sikloserin, amikasin, kanamisin kapreomisin, klofazimin dan lain-lain yang hanya dipakai pada pasien HIV yang terinfeksi dan mengalami multidrug resistant (MDR).
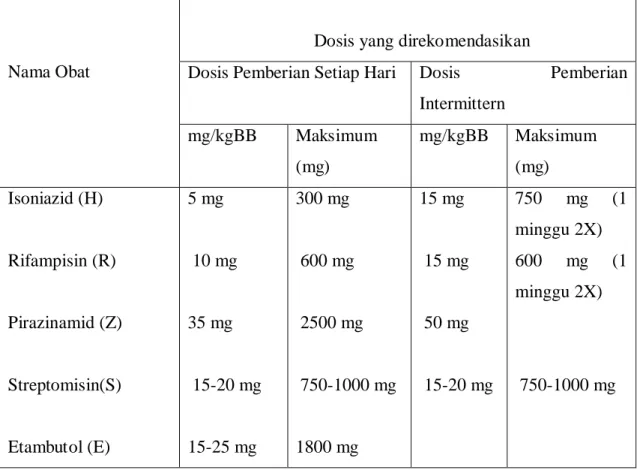
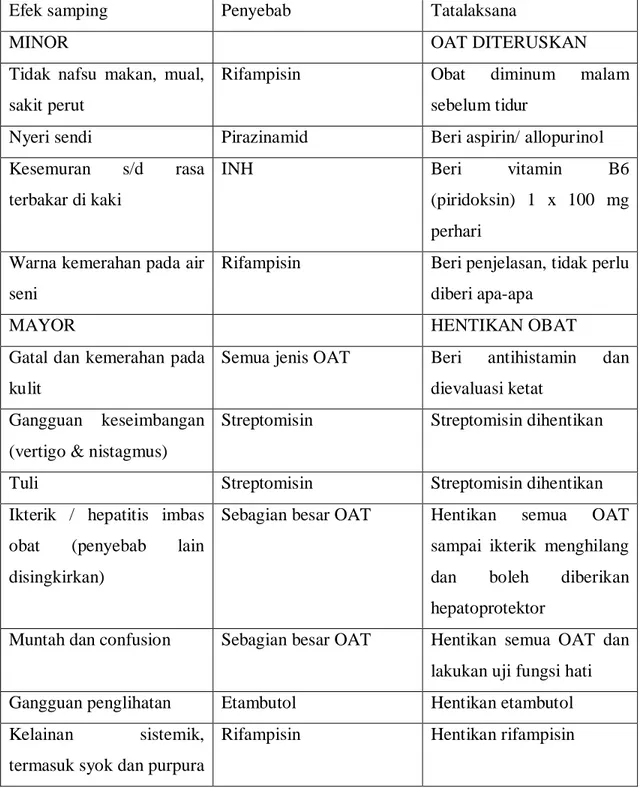
Dosis yang dianjurkan oleh International Union Against Tuberculosis (IUAT) adalah dosis pemberian setiap hari dan dosis pemberian intermitten. Perlu diingat bahwa dosis pemberian setiap hari berbeda dengan dosis intermitten yang lebih lama berkisar 3 hari 1 X [Tabel 2.1]. Dasar pemberian obat secara berkala adalah karena adanya ”lag periode”, yaitu jangka waktu tertentu dimana kuman-kuman TB tidak dapat tumbuh setelah kontak dengan obat habis, efek obat masih tetap berlangsung selama 24-72 jam (Simanungkalit, 2006).Setiap obat memiliki efek samping tertentu begitu juga dengan OAT, maka harus diperhatiakn cara penanganannya [Tabel 2.2].
Tabel 2.1. Dosis Obat Anti Tuberkulosis Paru
Nama Obat
Dosis yang direkomendasikan
Dosis Pemberian Setiap Hari Dosis Pemberian Intermittern mg/kgBB Maksimum (mg) mg/kgBB Maksimum (mg) Isoniazid (H) Rifampisin (R) Pirazinamid (Z) Streptomisin(S) Etambutol (E) 5 mg 10 mg 35 mg 15-20 mg 15-25 mg 300 mg 600 mg 2500 mg 750-1000 mg 1800 mg 15 mg 15 mg 50 mg 15-20 mg 750 mg (1 minggu 2X) 600 mg (1 minggu 2X) 750-1000 mg
Tabel 2.2. Efek Samping Obat Anti Tuberkulosis
Efek samping Penyebab Tatalaksana
MINOR OAT DITERUSKAN
Tidak nafsu makan, mual, sakit perut
Rifampisin Obat diminum malam
sebelum tidur
Nyeri sendi Pirazinamid Beri aspirin/ allopurinol Kesemuran s/d rasa
terbakar di kaki
INH Beri vitamin B6
(piridoksin) 1 x 100 mg perhari
Warna kemerahan pada air seni
Rifampisin Beri penjelasan, tidak perlu diberi apa-apa
MAYOR HENTIKAN OBAT
Gatal dan kemerahan pada kulit
Semua jenis OAT Beri antihistamin dan dievaluasi ketat
Gangguan keseimbangan (vertigo & nistagmus)
Streptomisin Streptomisin dihentikan
Tuli Streptomisin Streptomisin dihentikan
Ikterik / hepatitis imbas obat (penyebab lain disingkirkan)
Sebagian besar OAT Hentikan semua OAT sampai ikterik menghilang dan boleh diberikan hepatoprotektor
Muntah dan confusion Sebagian besar OAT Hentikan semua OAT dan lakukan uji fungsi hati Gangguan penglihatan Etambutol Hentikan etambutol Kelainan sistemik,
termasuk syok dan purpura
Rifampisin Hentikan rifampisin
(Perhimpunan Dokter Paru Indonesia, 2006. Tuberkulosis: Pedoman Diagnosis & Penatalaksanaan di Indonesia ( http://www.klikpdpi.com/konsensus/tb.tb.html).
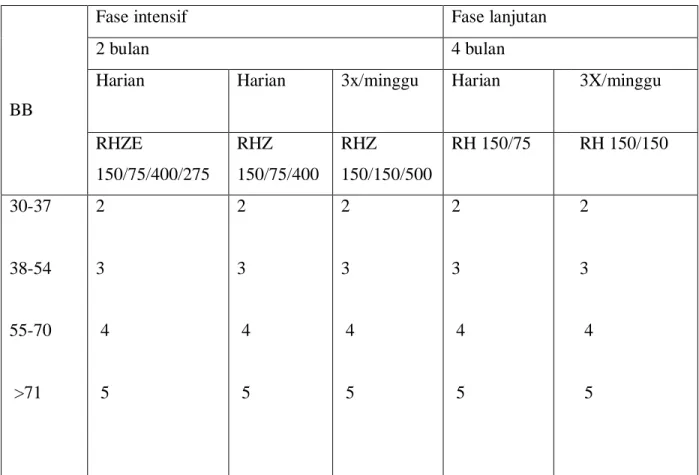
Pengembangan pengobatan TB paru yang efektif merupakan hal yang penting untuk menyembuhkan pasien dan menghindari MDR TB. International Union Against Tuberculosis and Lung Disease (IUALTD) dan WHO menyarankan untuk mengganti paduan obat tunggal dengan kombinasi dosis tetap yang terdiri dari fase intensif dengan fase lanjutan [Tabel 2.3] dalam pengobatan TB primer pada tahun 1998. Keuntungan kombinasi dosis tetap antara lain:
1. Penatalaksanaan sederhana dengan kesalahan pembuatan resep minimal
2. Peningkatan kepatuhan dan penerimaan pasien dengan penurunan kesalahan pengobatan yang tidak disengaja.
3. Peningkatan kepatuhan tenaga kesehatan terhadap penatalaksanaan yang benar dan standar.
4. Perbaikan manajemen obat karena jenis obat lebih sedikit.
5. Menurunkan risiko penyalahgunaan obat tunggal dan MDR akibat penurunan penggunaan monoterapi.
Tabel 2.3. Pemberian Obat Dosis Tetap
BB
Fase intensif Fase lanjutan
2 bulan 4 bulan
Harian Harian 3x/minggu Harian 3X/minggu
RHZE 150/75/400/275 RHZ 150/75/400 RHZ 150/150/500 RH 150/75 RH 150/150 30-37 38-54 55-70 >71 2 3 4 5 2 3 4 5 2 3 4 5 2 3 4 5 2 3 4 5
(Perhimpunan Dokter Paru Indonesia, 2006. Tuberkulosis: Pedoman Diagnosis & Penatalaksanaan di Indonesia. Available from:
Tahap Pengobatan TB Paru Menurut Simanungkalit (2006) tahap pengobatan sesuai WHO (1991) dibagi pada 2 tahap yaitu:
1. Tahap intensif
Melalui kegiatan bakterisid memusnahkan kuman terutama pada populasi kuman yang membelah dengan cepat, dengan menggunakan sedikitnya 2 obat bakterisid. Diberikan setiap hari selama 2 bulan, optimal pada 2 bulan dimana konversi sputum terjadi pada akhir bulan kedua.
2. Tahap lanjutan
Melalui kegiatan sterilisasi kuman pada pengobatan jangka pendek, atau kegiatan bakteriostatik pada pengobatan konvensional selama sisa masa pengobatan, dengan menggunakan 2 obat setiap hari atau berkala 2-3 kali seminggu. Paduan OAT Yang Digunakan di Indonesia paduan pengobatan yang digunakan oleh program nasional Penanggulangan TB oleh pemerintah Indonesia:
1. Kategori 1: 2 (HRZE) / 4 (HR)3
Tahap intensif diberikan untuk penderita baru TB paru BTA Positif, penderita TB paru BTA negatif rontgen positif dan penderita TB ekstra paru terdiri dari Isonazid (H),Rifampisin (R),Pirazinamid (Z) dan Etambutol (E). Obat-obatan ini diberikan setiap hari selama 2 bulan. Kemudian diteruskan dengan tahap lanjutan yang terdiri dari HR diberikan tiga kali dalam seminggu selama 4 bulan.
2. Kategori 2: 2 (HRZE)S / (HRZE) / 5 (HR)3E3
Tahap intensif diberikan untuk penderita kambuh (relaps), penderita gagal (failure), dan penderita dengan pengobatan setelah lalai (after default) diberikan selama 3 bulan, yang terdiri dari 2 bulan dengan HRZE dan suntikan streptomisin (S), diberikan setelah penderita selesai menelan obat. setiap hari. Dilanjutkan 1 bulan dengan HRZE setiap hari. Setelah itu diteruskan dengan tahap lanjutan selama 5 bulan dengan HRE yang diberikan tiga kali dalam seminggu.
3. Kategori 3 : 2(HRZ) / 4(HR)3
Tahap intensif terdiri dari HRZ diberikan setiap hari selama 2 bulan (2HRZ), diteruskan dengan tahap lanjutan terdiri dari HR selama 4 bulan diberikan 3 kali seminggu. Obat ini diberikan untuk penderita baru BTA negatif dan rontgen positif sakit ringan dan Penderita TB ekstra paru ringan.
2.11.2 Evaluasi Pengobatan Tuberkulosis Paru
Evaluasi pasien meliputi evaluasi klinis, bakteriologi, radiologi, dan efek samping obat, serta evaluasi keteraturan berobat (PDPI, 2006).
- Pasien dievaluasi setiap 2 minggu pada 1 bulan pertama pengobatan selanjutnya setiap 1 bulan. - Evaluasi : respons pengobatan dan ada tidaknya efek samping obat serta ada tidaknya komplikasi penyakit.
Evaluasi klinik
- Evaluasi klinis meliputi keluhan , berat badan, pemeriksaan fisis. Evaluasi bakteriologik (0 - 2 - 6 /9 bulan pengobatan
· Tujuan untuk mendeteksi ada tidaknya konversi dahak )
· Pemeriksaan & evaluasi pemeriksaan mikroskopik harus selalu dilakukan yaitu : - Sebelum pengobatan dimulai - Setelah 2 bulan pengobatan (setelah fase intensif) - Pada akhir pengobatan · Bila ada fasiliti biakan : dilakukan pemeriksaan biakan dan uji resistensi
Pemeriksaan dan evaluasi foto toraks dilakukan pada: Evaluasi radiologik (0 - 2 – 6/9 bulan pengobatan)
· Sebelum pengobatan · Setelah 2 bulan pengobatan (kecuali pada kasus yang juga dipikirkan kemungkinan keganasan dapat dilakukan 1 bulan pengobatan)
· Yang tidak kalah pentingnya adalah evaluasi keteraturan berobat dan minum obat tersebut. Dalam hal ini maka sangat penting penyuluhan atau pendidikan mengenai penyakit dan keteraturan berobat. Penyuluhan atau pendidikan dapat diberikan kepada pasien, keluarga dan lingkungannya. Ketidakteraturan berobat akan menyebabkan timbulnya masalah resistensi.
Evalusi keteraturan berobat
- BTA mikroskopis negatif dua kali (pada akhir fase intensif dan akhir pengobatan) dan telah mendapatkan pengobatan yang adekuat.
Kriteria Sembuh
- Pada foto toraks, gambaran radiologi serial tetap sama/ perbaikan.
- Adanya perbaikan klinis berupa hilangnya batuk, penambahn berat badan dan lain-lain
- Bila ada fasiliti biakan, maka kriteria ditambah biakan negatif.
2.1.11
1.Vaksinasi BCG, dari beberapa peneliti diketahui bahwa vaksinasi BCG hanya memberikan daya proteksi sebagian saja, yakni 0-80%. (Sudoyo et al., 2006).
Pencegahan
2.Kemoprofilaksis. isoniazid banyak dipakai selama ini karena harganya murah dan efek sampingnya sedikit. Obat alternatif lain adalah Rifampisin. (Sudoyo et al., 2006). Kemoprofilaksis hanya dapat digunakan di daerah endemic sahaja.
2.2. 2.2.1.
Strategi DOTS Pengertian DOTS
Directly Observed Treatment Shortcourse (DOTS) adalah suatu stategi pengobatan TB paru dengan OAT yang mengutamakan pengawasan minum obat selama masa pengobatan, mencegah pasien drop out (putus berobat) serta pencarian dan penemuan kasus baru di masyarakat. Dalam program ini terdapat pengawas minum obat (PMO) yang mempunyai tugas untuk PMO mengawasi pasien TB agar menelan obat secara teratur sampai selesai pengobatan, memberi dorongan dan semangat kepada pasien, mengingatkan pasien untuk periksa ulang dahak pada waktu yang telah ditentukan serta memberi penyuluhan kepada pasien. Organisasi kesehatan dunia, WHO (2010) menyatakan bahwa kunci keberhasilan program penanggulangan TB adalah dengan menerapkan strategi DOTS, yang juga telah dianut oleh negara kita dan mempunyai keberhasilan sebanyak 95%. Oleh karena itu pemahaman tentang DOTS merupakan hal yang sangat penting agar TB dapat ditanggulangi dengan baik.
2.2.2.
Menurut WHO (2010), DOTS mengandung lima komponen penting, yaitu : Komponen Strategi DOTS
1. Komitmen pemerintah untuk menjalankan program TB nasional.
2. Penemuan kasus TB dengan pemeriksaan BTA mikroskopis, utamanya dilakukan pada mereka yang datang ke fasilitas kesehatan karena keluhan paru dan pernapasan. 3. Pemberian obat jangka pendek yang diawasi secara langsung, dikenal dengan istilah DOT (Directly Observed Therapy). Pasien diawasi secara langsung ketika menelan obatnya, obat yang diberikan harus sesuai dengan standar.
4. Pengadaan OAT secara berkesinambungan (tersedia). Masalah uatama dalam hal ini adalah perencanaan dan pemeliharaan stok obat pada berbagai tingkat daerah. 5. Monitoring serta pencatatan dan pelaporan yang baku /stándar. Setiap pasien TB yang diobati harus mempunyai satu kartu identitas pasien yang kemudian tercatat di catatan TB yang ada di fasilitas kesehatan tersebut.
2.2.3
Untuk meningkatkan pelaksanaan DOTS, saat ini telah terdapat 6 elemen kunci dalam strategi stop TB yang direkomendasi oleh WHO dan IUALTD (WHO, 2006) yaitu:
Pelaksanaan DOTS
1. Peningkatan dan ekspansi DOTS yang bermutu, meningkatkan penemuan kasus dan penyembuhan melalui pendekatan yang efektif terhadap seluruh pasien terutama pasien tidak mampu.
2. Memberikan perhatian pada kasus TB-HIV, MDR-TB, dengan aktiviti gabungan TB-HIV, DOTS-PLUS dan pendekatan-pendekatan lain yang relevan
3. Kontribusi pada sistem kesehatan, dengan kolaborasi bersama program kesehatan yang lain dan pelayanan umum.
4. Melibatkan seluruh praktisi kesehatan, masyarakat, swasta dan non-pemerintah dengan pendekatan berdasarkan Public-Private Mix (PPM) untuk mematuhi International Standards of TB Care.
5. Mengikutsertakan pasien dan masyarakat yang berpengaruh untuk berkontribusi pada pemeliharaan kesehatan yang efektif.
6. Memungkinkan dan meningkatkan penelitian untuk pengembangan obat baru, alat diagnostik dan vaksin. Penelitian juga dibutuhkan untuk meningkatkan keberhasilan program.
2.2.4. Pengawas Minum Obat ( PMO)
Salah satu komponen DOTS yang paling penting adalah pengobatan paduan OAT jangka pendek dengan pengawasan langsung minum obat. Untuk menjamin keteraturan pengobatan diperlukan seorang Pengawas Minum Obat (PMO). Syarat-syarat PMO antara lain :
• Seseorang yang dikenal, dipercaya dan disetujui, baik oleh petugas kesehatan maupun pasien, selain itu harus disegani dan dihormati oleh pasien.
• Bersedia dilatih dan atau mendapat penyuluhan bersama-sama dengan pasien. PMO merupakan kunci dari keberhasilan DOTS tersebut. PMO memiliki beberapa tugas penting yaitu:
• Mengawasi pasien TB agar menelan obat secara teratur sampai selesai pengobatan (6-9 bulan)
• Memberi dorongan dan semangat kepada pasien berupa nasehat – nasehat
• mengingatkan pasien untuk periksa ulang dahak pada waktu yang telah ditentukan ataupun bila terdapat indikasi lain
• Memberi penyuluhan kepada pasien & keluarga pasien mengenai penyakit TB dan mengawasi keluarga pasien yang mempunyai gejala-gejala mencurigakan TB agar melakukan pemeriksaan.
Tugas seorang PMO bukanlah untuk mengganti kewajiban pasien mengambil obat dari unit pelayanan kesehatan (Depkes, 2006) Informasi penting yang perlu dipahami PMO untuk disampaikan kepada pasien dan keluarganya:
• TB dapat disembuhkan dengan berobat teratur. • TB bukan penyakit keturunan atau kutukan.
• Cara penularan TB, gejala-gejala yang mencurigakan dan cara pencegahannya. • Cara pemberian pengobatan pasien (tahap intensif dan lanjutan).
• Pentingnya pengawasan supaya pasien berobat secara teratur.
Kemungkinan terjadinya efek samping obat dan perlunya segera meminta pertolongan ke pelayanan kesehatan
2.2.5. Kendala Pelaksanaan DOTS
Masih banyak kendala dalam pelaksanaan DOTS merupakan faktor yang mempersulit dalam pemberantasan TB. Salah satu kendala yang paling sering terjadi adalah rendahnya compliance dan pengetahuan penderita yaitu pasien TB paru tidak mengerti dan tidak sadar akan pentingnya pengobatan yang berkelanjutan dan teratur yang diberikan kepadanya sehingga pasien biasanya tidak begitu peduli mengikuti prosedur pengobatan (Gitawati, 2002).
Kendala lain yang ditemukan dalam pengobatan dengan DOTS antara lain : 1, Pengawasan yang kurang dari PMO, dokter ataupun petugas kesehatan.
2. Pasien merasa bosan dengan pengobatan yang sangat lama sehingga menolak untuk minum obat lagi. Hal ini seharusnya bisa diatasi dengan pemberian penjelasan dari awal pengobatan.
3. Ketersedian obat juga salah satu kendala pengobatan khususnya pada daerah yang sulit terjangkau.