BAB 2
TINJAUAN PUSTAKA
2.1 Pengertian Mutu Pelayanan Kesehatan
Sejalan dengan peningkatan pembangunan di segala bidang maka peradaban
sistem nilai di masyarakat mulai semakin berkembang. Pengetahuan dan pendidikan
yang meningkat menyebabkan tuntutan masyarakat terhadap pelayanan yang bermutu
seperti pelayanan kesehatan semakin tinggi.
Nasution (2013) memaparkan bahwa Direktorat Jenderal Bina Upaya
Kesehatan Kementerian Kesehatan Republik Indonesia dengan Komisi Akreditasi
Rumah Sakit (KARS) menyadari bentuk tantangan tersebut dengan
mempertimbangkan perkembangan masalah serta kecenderungan-kecenderungan
pembangunan kesehatan ke depan.
Dalam upaya meningkatkan mutu perlu dilakukan pemantauan berkala
terhadap aspek-aspek yang mempengaruhi kinerja sarana kesehatan dalam
memberikan pelayanan kesehatan serta bagaimana pembinaan dilakukan oleh institusi
terkait. Saat ini upaya peningkatan mutu yang dilakukan terhadap rumah sakit-rumah
sakit yaitu Akreditasi Rumah Sakit.
Departemen Kesehatan (2008) yang menyatakan bahwa mutu adalah
kemampuan untuk memenuhi persyaratan-persyaratan berdasarkan karakteristik yang
dimiliki oleh suatu produk sedangkan Mutu Pelayanan Kesehatan adalah derajat
dengan standar profesi dan standar pelayanan kesehatan yang menggunakan sumber
daya yang tersedia, wajar, efisien dan efektif serta memberikan keamanan dan
memuaskan sesuai norma, etika, hukum dan sosial budaya dengan memperhatikan
keterbatasan dan kemampuan pemerintah dan masyarakat.
Menurut Suparyanto (2011) untuk mengatasi masalah dalam perbedaan
tingkat kepuasan setiap orang dalam menerima pelayanan kesehatan, maka telah
disepakati bahwa pembahasan tentang kepuasan pasien yang dikaitkan dengan mutu
pelayanan kesehatan mengenal paling tidak 2 (dua) pembatasan yaitu :
1. Pembatasan pada derajat kepuasan pasien
Untuk menghindari adanya subjektivitas individual yang dapat mempersulit
pelaksanaan program menjaga mutu, maka ditetapkan bahwa ukuran yang dipakai
untuk mengukur kepuasan pasien bersifat umum yaitu sesuai dengan tingkat
kepuasan rata-rata penduduk.
2. Pembatasan pada upaya yang dilakukan
Untuk melindungi kepentingan pemakai jasa pelayanan kesehatan, yang pada
umumnya awam terhadap tindakan kedokteran ditetapkanlah upaya
penyelenggaran pelayanan kesehatan yang bermutu harus sesuai dengan standar
profesi, standar pelayanan rumah sakit, standar prosedur operasional yang berlaku
dan etika profesi.
Parasuraman et.al dalam S.Thomas Foster (2004) menyatakan bahwa ada 5
1. Tangibles (berwujud) : mencakup penampilan fisik dari fasilitas pelayanan,
peralatan, personel, dan media komunikasi.
2. Reliability (keandalan) : mencakup kemampuan penyedia jasa melaksanakan jasa
yang sudah dijanjikan dengan tepat dan terpercaya.
3. Responsiveness (keresponsifan) : kemauan dari penyedia jasa untuk membantu
pelanggan dan memberikan pelayanan dengan cepat dan tanggap.
4. Assurance (keyakinan) : mencakup pengetahuan dan kesopanan para karyawan
serta kemampuan mereka untuk menumbuhkan rasa percaya pada pelanggan.
5. Empathy (empati) : mencakup perhatian kepada pelanggan secara individual,
Azwar (1996) menyatakan bahwa syarat-syarat pokok pelayanan kesehatan
menurut prioritas adalah :
1) Tersedia (available) dan berkesinambungan (continuous)
Semua jenis pelayanan kesehatan yang dibutuhkan oleh masyarakat dan mudah
dicapai oleh masyarakat.
2) Dapat diterima (acceptable) dan wajar (appropriate)
Pelayanan kesehatan tidak bertentangan dengan adat istiadat, kebudayaan,
keyakinan, kepercayaan masyarakat dan bersifat wajar.
3) Mudah dicapai (accessible)
Pengaturan sarana kesehatan dari sudut lokasi.
4) Mudah dijangkau (affordable)
Pendekatan sarana pelayanan kesehatan dan biaya kesehatan diharapkan sesuai
5) Bermutu (quality)
Pelayanan kesehatan yang diselenggarakan dapat memuaskan pemakai jasa
pelayanan dan tata cara penyelenggaraan pelayanan kesehatan oleh provider
sesuai dengan kode etik serta standar yang telah ditetapkan.
Suparyanto (2011) menjelaskan bahwa ada 5 (lima) faktor pokok yang
berperan penting dalam menentukan keberhasilan manajemen kesehatan, yaitu
masukan (input), proses (process) atau fungsi manajemen, keluaran (output), sasaran
(target) serta dampak (impact).
A. Input (masukan)
Adalah segala sesuatu yang dibutuhkan untuk dapat melaksanakan pekerjaan
manajemen. Berfokus pada sistem yang dipersiapkan dalam organisasi dari komitmen
manajemen dan stakeholder lainnya, prosedur serta kebijakan sarana dan prasarana
fasilitas dimana pelayanan diberikan.
Input ada 3 (tiga) macam, yaitu :
a) Sumber (resources)
Adalah segala sesuatu yang dapat dipakai untuk menghasilkan barang atau jasa.
Sumber (resources) dibagi 3 (tiga) macam yaitu sumber tenaga, sumber modal
dan sumber alamiah.
b) Tata cara (procedures)
Adalah berbagai kemajuan ilmu dan teknologi kesehatan yang dimiliki dan yang
c) Kesanggupan (capacity)
Adalah keadaan fisik, mental dan biologis tenaga pelaksana.
Input terdiri dari beberapa variasi yaitu Man, Capacity, Managerial dan
Technology. Untuk organisasi yang tidak mencari keuntungan berupa Man,
Money, Material dan Method sedangkan untuk organisasi yang mencari
keuntungan berupa Man, Money, Material, Method, Machinery dan Market.
B. Proses (Process) atau Fungsi Manajemen
Adalah langkah yang harus dilakukan untuk mencapai tujuan yang telah
ditetapkan. Fungsi manajemen mengutip pendapat Henry Fayol (1949), terdiri dari
Planning, Organizing, Commanding, Coordinating dan Controlling (POCCC).
C. Keluaran / Output
Output adalah hasil dari suatu pekerjaan manajemen atau hasil pelaksanaan
kegiatan yang dicapai dalam jangka pendek.
Untuk Manajemen Kesehatan output dikenal dengan nama pelayanan
kesehatan (health services) yang terdiri dari upaya kesehatan perorangan (UKP) dan
upaya kesehatan masyarakat (UKM).
Outcome adalah hasil yang terjadi setelah pelaksanaan kegiatan jangka
pendek.
D. Sasaran (Target)
Sasaran (target) adalah kepada siapa output yang dihasilkan, yakni upaya
kesehatan yang dilakukan untuk upaya kesehatan perorangan dan atau upaya
Sasaran (target) terdiri dari 2 (dua) macam yaitu sasaran langsung dan sasaran
tidak langsung.
E. Dampak (Impact)
Dampak (Impact) adalah akibat yang ditimbulkan oleh output.
Untuk manajemen kesehatan dampak yang diharapkan adalah untuk meningkatkan
derajat kesehatan. Peningkatan derajat kesehatan dapat tercapai jika kebutuhan
(needs) dan tuntutan (demands) perseorangan atau masyarakat dapat dipenuhi.
Indikator penilaian mutu pelayanan kesehatan yaitu :
1. Indikator yang mengacu pada aspek medis.
2. Indikator mutu pelayanan untuk mengukur tingkat efisiensi rumah sakit.
3. Indikator mutu yang mengacu pada keselamatan pasien.
4. Indikator mutu yang berkaitan dengan tingkat kepuasan pasien.
Kebijakan dalam menjamin mutu pelayanan kesehatan, yaitu :
1. Peningkatan kemampuan dan mutu pelayanan kesehatan.
2. Peningkatan dan penerapan berbagai standar dan pedoman.
3. Peningkatan mutu sumber daya manusia.
4. Penyelenggaraan Quality Assurance.
5. Percepatan pelaksanaan akreditasi.
6. Peningkatan publik.
7. Peningkatan kerjasama dan koordinasi.
Ada 4 (empat) hal yang perlu diperhatikan dalam pendekatan untuk mencapai
pelayanan prima melalui peningkatan mutu pelayanan, yaitu sebagai berikut :
1. Pelanggan dan harapannya.
2. Perbaikan kinerja.
3. Proses perbaikan.
4. Budaya yang mendukung perbaikan terus menerus.
Upaya peningkatan mutu pelayanan kesehatan mencakup :
1. Penataan organisasi.
2. Regulasi peraturan perundang-undangan.
3. Pemantapan jejaring.
4. Standarisasi.
5. Quality Assurance.
6. Pengembangan ilmu pengetahuan dan teknologi.
7. Peningkatan peran serta masyarakat dan organisasi profesi.
8. Peningkatan kontrol sosial.
Untuk memperkuat budaya organisasi, semua kegiatan harus menuju
peningkatan mutu yang terus menerus. Untuk mewujudkan peningkatan mutu
pelayanan terus menerus, pilar utamanya terdiri atas hal-hal berikut :
1. Visi manajemen dan komitmen.
2. Tanggung jawab.
3. Pengukuran umpan balik
5. Komunikasi.
6. Pengembangan staf dan pelatihan.
7. Keterlibatan tim kesehatan.
8. Penghargaan dan pengakuan.
9. Keterlibatan dan pemberdayaan staf.
10.Mengingatkan kembali dan pemberdayaan.
Mekanisme peningkatan mutu pelayanan menurut Trilogi Juran (1998) adalah
sebagai berikut :
1. Quality Planning, meliputi :
a. Menentukan pelanggan.
b. Menentukan kebutuhan pelanggan.
c. Mengembangkan gambaran produk sesuai dengan kebutuhan pelanggan.
d. Mengembangkan proses yang mampu menghasilkan produk sesuai dengan
gambaran produk.
e. Mentransfer rencana menjadi kebutuhan pelaksanaan
2. Quality Control, meliputi :
a. Mengevaluasi kinerja produk saat ini.
b. Membandingkan kinerja sesungguhnya dengan tujuan produk.
c. Melaksanakan atau memperbaiki perbedaan.
3. Quality Improvement, meliputi :
a. Mengembangkan infrastruktur.
c. Membentuk tim mutu.
d. Menyiapkan tim dengan sumber daya dan pelatihan serta memotivasi untuk
mendiagnosis penyebab, menstimulasi perbaikan dan mengembangkan
pengawasan untuk mempertahankan peningkatan.
2.2. Pengertian Akreditasi Rumah Sakit
Akreditasi rumah sakit, selanjutnya disebut akreditasi adalah pengakuan
terhadap rumah sakit yang diberikan oleh lembaga independen penyelenggara
akreditasi yang ditetapkan oleh Menteri, setelah dinilai bahwa rumah sakit itu
memenuhi standar pelayanan rumah sakit yang berlaku untuk meningkatkan mutu
pelayanan rumah sakit secara berkesinambungan (Peraturan Menteri Kesehatan
Republik Indonesia Nomor 012 tahun 2012).
Menurut International Society for Quality in Healthcare / ISQUA, 2001,
dalam Al-Assaf (2009) yang menyatakan bahwa Accreditation is a public recognition
by a national healthcare accreditation body of the achievements of its accreditation
standards by a healthcare organization, demonstrated through an independent
external peer assessment of that organizations level of performance in relation to the
standards.
Akreditasi adalah penilaian yang dilakukan oleh lembaga independen
pelaksana akreditasi rumah sakit untuk mengukur pencapaian dan cara penerapan
standar pelayanan. (Peraturan Menteri Kesehatan Republik Indonesia Nomor
Standar adalah nilai tertentu yang telah ditetapkan berkaitan dengan sesuatu
yang harus dicapai (Departemen Kesehatan, 2008).
Standar adalah pernyataan yang menjelaskan mengenai harapan tentang
performa oleh komponen struktur atau, proses yang harus ada pada suatu organisasi
yang memberi asuhan, pengobatan dan pelayanan yang aman dan bermutu tinggi
(Peraturan Menteri Kesehatan Republik Indonesia Nomor 659/Menkes/Per/VIII/
2009).
2.3. Perkembangan Akreditasi
A. Akreditasi Rumah Sakit di Manca Negara
Perkembangan akreditasi rumah sakit di manca negara perlu diketahui
berhubung program dan pelaksanaan akreditasi rumah sakit di Indonesia mengikuti
perkembangan akreditasi di manca negara dan menggunakan sistem dan instrumen
yang berlaku di luar negeri sebagai acuan penting dalam menetapkan program dan
pelaksanaannya di Indonesia.
1. Amerika Serikat
Pada tahun 1910 Dr. Codman, seorang ahli bedah, merintis dan mendorong
disusunnya Hospital Standardization Program, yang kemudian diberlakukan sebagai
Minimum Standard for Hospital oleh The American College of Surgeon pada tahun
1917. Pada tahun 1926 disusun Standard Manual yang pertama. Pada tahun 1951,
dibentuk badan akreditasi rumah sakit dengan nama Joint Commission on
pekerjaan badan JCAH berkembang dan bertambah luas meliputi Rumah Sakit,
Home Care Organization, Nursing Home, Health Care Network, Mental Health Care
Organization, Ambulatory Health Care Organization and Clinical Laboratory
sehingga badan tersebut berubah nama menjadi Joint Commission on Accreditation of
Health Care Organization (JCAHO) dengan misi untuk meningkatkan kualitas
pelayanan melalui penyelenggaraan akreditasi sarana pelayanan kesehatan.
Mulai tahun 1987 / 1998 akreditasi sebelumnya ditekankan pada penilaian
unsur struktur dan proses, melalui program ORYX (The Next Evolution in
Accreditation) mulai dikembangkan lebih mendalam dengan melakukan penilaian
terhadap unsur outcome dari pelayanan.
2. Australia
Pada mulanya Australia dibimbing oleh Amerika, yaitu ketika pada tahun
1958. JCAHO memaparkan sistem akreditasi yang diberlakukan di Amerika. Pada
tahun 1974 Australian Medical Association dan Australian Hospital Association
membentuk badan akreditasi dengan nama Australian Council on Hospital Standard
yang kemudian berubah menjadi Australian Council on Health Care Standard
(ACHS).
Pada tahun 1978 dilaksanakan program akreditasi untuk pertama kali dan
penilaian ditujukan hanya pada unsur struktur dan proses. Pada tahun 1989 program
Pada tahun 1996 dimulai program baru yang disebut dengan EQUIP
(Evaluation and Quality Improvement Program) dimasukkan dalam sistem akreditasi
dengan fokus penilaian beralih pada asuhan pasien (continuum of care of patients)
3. Kanada
Pada tahun 1951 Canadian Medical Association ikut berperan mendirikan
JCAH di Amerika dan pada tahun 1958 Kanada dibantu oleh Amerika mendirikan
The Canadian Council on Hospital Accreditation yang kemudian diubah namanya
menjadi The Canadian Council on Health Services Accreditation (CCHSA). Ditahun
1995 Client – Centered Accreditation Program (CCAP) merupakan program baru
yang dimasukkan ke dalam sistem akreditasi.
4. Jepang
Pada tahun 1990 dibentuk JHQAS (Japan Hospital Quality Assurance
Society) kemudian pada tahun 1995 namanya berubah menjadi JSQua (Japan Society
for Quality in Health Care) dan selanjutnya menjadi Japan Council for Quality
Health Care (JCQHC).
5. Afrika Selatan
Pada tahun 1995 dibentuk Council for Health Service Accreditation of
Southern Africa (COHSASA) yang bertujuan meningkatkan kualitas pelayanan sarana
pelayanan kesehatan melalui standard and process quality assurance.
6. Inggris
Pada tahun 1990 setelah dilakukan reformasi pelayanan yang pada intinya
dikembangkannya sistem akreditasi yang independen, dijalankan oleh tiga organisasi
yaitu King’s Fund Organizational Audit (KFOA) untuk Acute Hospitals, Hospital
Accreditation Program (HAP) untuk Small Community Non Acute Hospitals dan
Health Services Accreditation untuk sarana pelayanan kesehatan lainnya.
7. Amerika Latin
Melihat keberhasilan JCAHO di Amerika Serikat, pada tahun 1990-an Pan
American Health Organization Regional Office WHO menetapkan standar manual
untuk pelayanan rumah sakit disertai pembentukan Badan Akreditasi di 7 (tujuh)
negara anggota WHO regional office di daerah Amerika Latin.
Pada tahun 1998 negara anggota WHO regional office di daerah Amerika
Latin yang sudah mulai melaksanakan program akreditasinya adalah Argentina
(terbatas), Brazil, Chile (pada Public Hospitals), Cuba, Dominica, Guatemala,
Mexico, Nicaragua (terbatas), Peru, Uruguay (terbatas).
8. South East Asia WHO Region
Pada tanggal 7 – 11 Desember 1998 di Bangkok diadakan Intercountry
Meeting on Hospital Accreditation, yang disponsori oleh WHO, dihadiri oleh 9
(sembilan) negara, Bangladesh, Bhutan, India, Indonesia, Myanmar, Nepal, Sri
Lanka, Thailand, Malaysia, dan satu tamu dari Maroko. Dari pertemuan ini diketahui
hampir semua negara anggota ini masih berkonsentrasi pada pengembangan konsep
dan upaya Quality Assurance / Improvement kecuali Thailand, Malaysia dan
9. Taiwan
Pada tahun 1978 Taiwan melakukan akreditasi pertama kali terhadap rumah
sakit pendidikan dan secara bertahap terhadap rumah sakit pemerintah pada tahun
1979, 1982, 1984 dan 1986. Pada tahun 1986 diundangkan “Medical Care Law“
sehingga akreditasi untuk rumah sakit dikuatkan dengan suatu peraturan /
undang-undang. Pada tahun 1988 pertama kali dilakukan akreditasi rumah sakit berdasarkan
undang-undang tersebut.
10.Korea
Pada tahun 1961 peraturan tentang akreditasi rumah sakit telah siap namun
sampai tahun 1978 belum ada kegiatan akreditasi dari pemerintah karena kendala
sumber daya manusia ahli.
Pada tahun 1979 pemerintah mendelegasikan wewenang untuk melakukan
akreditasi rumah sakit pada “Korean Medical Association”. Oleh karena adanya
perbedaan tingkat dari fasilitas rumah sakit pada tahun 1985 maka Korean Hospital
Association dan Korean Medical Association yang merupakan Komite Standarisasi
Rumah Sakit mengembangkan standar akreditasi yang dibutuhkan rumah sakit
(Departemen Kesehatan Republik Indonesia, 2008).
B. Akreditasi Rumah Sakit di Indonesia
Menurut Departemen Kesehatan Republik Indonesia (2008) mengemukakan
bahwa pada tahun 1987 Departemen Kesehatan menerima bantuan teknis dari
Amerika Serikat melalui US-AID berhasil menyusun suatu sistem dan perangkat ukur
pelayanan rumah sakit dan standar pelayanan medik. Penyesuaian, pengurangan atau
penambahan dari standar acuan yang berlaku di Amerika Serikat dan Australia
dilakukan standar dapat diaplikasikan menurut kondisi di Indonesia. Penilaian lebih
berfokus kepada struktur dan proses yang kelak sebagai landasan kuat untuk
menyusun standar outcome di kemudian hari.
Pada tahun 1993 standar pelayanan rumah sakit yang terdiri dari 20 kegiatan
pelayanan dan standar pelayanan medik ditetapkan berlaku di seluruh rumah sakit di
Indonesia melalui Keputusan Menteri Kesehatan. Setiap kegiatan pelayanan terdiri
dari 7 (tujuh) standar yaitu falsafah dan tujuan, administrasi dan pengelolaan, staf dan
pimpinan, fasilitas dan peralatan, kebijakan dan prosedur, pengembangan staf dan
program pendidikan serta evaluasi dan pengendalian mutu. Ke-20 kegiatan pelayanan
tersebut adalah administrasi dan manajemen, pelayanan medik, pelayanan gawat
darurat, pelayanan perinatal risiko tinggi, pelayanan keperawatan, pelayanan anestesi,
pelayanan radiologi, pelayanan farmasi, pelayanan laboratorium, pelayanan
rehabilitasi medis, pelayanan gizi, rekam medik, pelayanan kesehatan, kebakaran dan
kewaspadaan bencana, kamar operasi, pelayanan intensif, pengendalian infeksi di
rumah sakit, pelayanan sterilisasi sentral, pemeliharaan sarana, pelayanan lain,
perpustakaan.
Pada tahun 1993 / 1994 dilakukan sosialisasi dan uji coba penerapan standar
pelayanan rumah sakit dan standar pelayanan medik tersebut. Hasil uji coba tidak
semua dari 20 kegiatan pelayanan dapat dilaksanakan dengan baik oleh rumah sakit
gawat darurat, pelayanan keperawatan dan rekam medik memberikan kontribusi nilai
skor diatas 60% sehingga dari dasar uji coba tersebut maka pelaksanaan akreditasi
pada tahap pertama adalah untuk 5 (lima) kegiatan pelayanan tersebut.
Akreditasi rumah sakit mulai dilaksanakan pada tahun 1995 dengan 5 (lima)
kegiatan pelayanan terhadap 10 rumah sakit yang ditunjuk oleh Departemen
Kesehatan karena rumah sakit tersebut pernah menjadi nominasi pemenang penilaian
kinerja rumah sakit dalam rangka Hari Kesehatan Nasional.
Adanya perkembangan ilmu pengetahuan dan teknologi serta manajemen
perumah-sakitan, pada tahun 1999 standar pelayanan rumah sakit dan standar
pelayanan medik tersebut direvisi dengan melibatkan berbagai organisasi profesi.
Kegiatan pelayanan ada yang dikurangi dan ada kegiatan pelayanan yang mengalami
perubahan nama dengan alasan adanya duplikasi dari substansi yang dimuat dalam
instrumen yang ada, baru dari hasil revisi. Kegiatan pelayanan saat itu berjumlah 16
(enam belas) . Standar pelayanan rumah sakit dan standar pelayanan medik hasil
revisi tahun 1999 pada tahun 2007 mengalami revisi lagi dengan menambahkan
Patient Safety (keselamatan pasien) yang diintegrasikan di kegiatan pelayanan
administrasi manajemen dan kegiatan pelayanan medik.
Sejalan dengan peningkatan tuntutan masyarakat terhadap pelayanan yang
berfokus kepada pasien dengan sistem akreditasi yang mengacu pada JCI maka pada
tahun 2012 telah dilakukan perubahan paradigma akreditasi dari yang semula
berfokus pada provider dengan dokumentasinya menjadi akreditasi yang berfokus
metodologi telusur. Perubahan ini merubah kompetensi dan fungsi dari seluruh staf
yang terlibat dalam akreditasi yang semula hanya mampu dan berfungsi untuk
mempersiapkan dokumen, tetapi sekarang dituntut harus mampu dan berfungsi
sebagai assessor internal dalam mempersiapkan akreditasi rumah sakit (Sutoto,
2013).
2.4. Standar Akreditasi Rumah Sakit Versi 2012
Menurut Kementerian Kesehatan Republik Indonesia (2011) yang
menyatakan bahwa Standar Akreditasi Rumah Sakit Versi 2012 terdiri dari :
a. Kelompok Standar Berfokus Kepada Pasien terdiri dari 7 bab, 161 standar, 626
elemen penilaian ;
Bab I : Akses ke Pelayanan dan Kontinuitas Pelayanan (APK)
Bab II : Hak Pasien dan Keluarga (HPK)
Bab III : Assessmen Pasien (AP)
Bab IV : Pelayanan Pasien (PP)
Bab V : Pelayanan Anestesi dan Bedah (PAB)
Bab VI : Manajemen dan Penggunaan Obat (MPO)
Bab VII : Pendidikan Pasien dan Keluarga (PPK)
b. Kelompok Standar Manajemen Rumah Sakit terdiri dari 6 bab, 153 standar, 568
elemen penilaian ;
Bab I : Peningkatan Mutu dan Keselamatan Pasien (PMKP)
Bab III : Tata Kelola, Kepemimpinan, dan Pengarahan (TKP)
Bab IV : Manajemen Fasilitas dan Keselamatan (MFK)
Bab V : Kualifikasi dan Pendidikan Staf ( KPS)
Bab VI : Manajemen Komunikasi dan Informasi (MKI)
c. Sasaran Keselamatan Pasien Rumah Sakit terdiri 1 bab, 6 standar, 24 elemen
penilaian ;
Sasaran I : Ketepatan Identifikasi Pasien.
Sasaran II : Peningkatan Komunikasi Yang Efektif.
Sasaran III : Peningkatan Keamanan Obat Yang Perlu Diwaspadai.
Sasaran IV : Kepastian Tepat Lokasi, Tepat Prosedur, Tepat Pasien Operasi.
Sasaran V : Pengurangan Risiko Infeksi Terkait Pelayanan Kesehatan.
Sasaran VI : Pengurangan Risiko Pasien Jatuh.
d. Sasaran Menuju Millineum Development Goals terdiri dari 1 bab, 3 standar 19
elemen penilaian ;
Sasaran I : Penurunan Angka Kematian Bayi Dan Peningkatan Kesehatan
Ibu.
Sasaran II : Penurunan Angka Kesakitan HIV / AIDS.
Sasaran III : Penurunan Angka Kesakitan TB
Dari 15 bab yang terdapat dalam kelompok Standar Akreditasi Rumah Sakit Versi
2012 dengan total keseluruhan standar 323 dan elemen penilaian 1237, disusun
Bab I : Sasaran Keselamatan Pasien Rumah Sakit (SKP) … kelompok c
Bab II : Hak Pasien dan Keluarga (HPK) … kelompok a bab II.
Bab III : Pendidikan Pasien dan Keluarga (PPK) … kelompok a bab VII.
Bab IV : Peningkatan Mutu dan Keselamatan Pasien (PMKP) … kelompok b
bab I.
Bab V : Millineum Development Goals (MDG’S) … kelompok d.
Bab VI : Akses ke Pelayanan dan Kontinuitas Pelayanan (APK) … kelompok a
bab I.
Bab VII : Assessmen Pasien (AP) … kelompok a bab III.
Bab VIII : Pelayanan Pasien (PP) … kelompok a bab IV.
Bab IX : Pelayanan Anestesi dan Bedah (PAB) … kelompok a bab V.
Bab X : Manajemen dan Penggunaan Obat (MPO) … kelompok a bab VI.
Bab XI : Manajemen Komunikasi dan Informasi (MKI) … kelompok b bab VI.
Bab XII : Kualifikasi dan Pendidikan Staf (KPS) … kelompok b bab V.
Bab XIII : Pencegahan dan Pengendalian Infeksi (PPI) … kelompok b bab II.
Bab XIV : Tata Kelola, Kepemimpinan, dan Pengarahan (TKP) … kelompok b
bab III.
Bab XV : Manajemen Fasilitas dan Keselamatan (MFK) … kelompok b bab IV.
Ketentuan Penilaian :
a. Penilaian suatu bab ditentukan oleh penilaian pencapaian (semua) standar pada
b. Penilaian suatu standar dilaksanakan melalui penilaian terpenuhinya Elemen
Penilaian (EP), menghasilkan nilai persentase bagi standar tersebut.
c. Penilaian suatu Elemen Penilaian dinyatakan sebagai berikut :
− Tercapainya Penuh (TP) → diberikan skor 10.
− Tercapainya Sebagian (TS) → diberikan skor 5.
− Tidak Tercapainya (TT) → diberikan skor 0.
− Tidak Dapat Diterapkan (TDD) → tidak masuk dalam proses penilaian dan
perhitungan.
d. Penentuan Skor 10 (Sepuluh)
− Temuan tunggal negatif tidak menghalangi nilai “tercapai penuh” dari
minimal 5 telusur pasien / pimpinan staf.
− Nilai 80% - 100% dari temuan atau yang dicatat dalam wawancara, observasi
dan dokumen (misalnya 8 dari 10) dipenuhi.
− Data mundur “tercapai penuh” adalah sebagai berikut :
a) Untuk survei awal : selama 4 bulan kebelakang.
Artinya rumah sakit yang menjalani survei akreditasi untuk pertama kali
diharuskan memiliki catatan balik ke belakang (track record) 4 (empat)
b) Untuk survei lanjutan : selama 12 bulan kebelakang.
Artinya rumah sakit yang menjalani survei ulang diharuskan dapat
menunjukkan catatan balik ke belakang (track record) selama 12 (dua
belas) bulan bukti mematuhi standar.
e. Penentuan Skor 5 (lima)
− Jika 20% sampai 79% (misalnya 2 sampai 8 dari 10 dari temuan atau yang
dicatat dalam wawancara, observasi dan dokumen).
− Bukti pelaksanaan hanya dapat ditemukan di sebagian daerah atau unit kerja
yang seharusnya dilaksanakan.
− Regulasi tidak dilaksanakan secara penuh / lengkap.
− Kebijakan / proses sudah ditetapkan dan dilaksanakan tetapi tidak dapat
dipertahankan.
− Data mundur sebagai berikut :
a) Untuk survei awal : 1 – 3 bulan mundur.
Artinya rumah sakit yang menjalani survei akreditasi untuk pertama kali
diharuskan memiliki catatan balik ke belakang (track record) 1 - 3 bulan
bukti sudah mematuhi standar.
b) Untuk survei lanjutan : 5 – 11 bulan mundur.
Artinya rumah sakit yang menjalani survei ulang diharuskan dapat
menunjukkan catatan balik ke belakang (track record) selama 5 – 12
f. Penentuan Skor 0 (nol)
− Jika ≤ 19% dari temuan atau yang dicatat dalam wawancara, observasi dan
dokumen.
− Bukti pelaksanaan tidak dapat ditemukan di daerah / unit kerja dimana harus
dilaksanakan.
− Regulasi tidak dilaksanakan.
− Kebijakan / proses tidak dilaksanakan
− Data mundur sebagai berikut :
a) Untuk survei awal : < 1 bulan mundur.
Artinya rumah sakit yang menjalani survei akreditasi untuk pertama kali
diharuskan memiliki catatan balik ke belakang (track record) < 1 bulan
bukti sudah mematuhi standar.
b) Untuk survei lanjutan : < 5 bulan mundur.
Artinya rumah sakit yang menjalani survei ulang diharuskan dapat
menunjukkan catatan balik ke belakang (track record) selama < 5 bulan
bukti mematuhi standar.
Kelulusan :
Proses akreditasi terdiri dari kegiatan survei oleh Tim Surveior dan proses
pengambilan keputusan kelulusan akreditasi oleh Ketua KARS, melalui Tim Penilai
Ketentuan hasil survei :
1. Lulus akreditasi
2. Diberikan kesempatan perbaikan / resurvey / remedial
3. Tidak lulus
Tingkat kelulusan dan kriterianya adalah sebagai berikut :
1. Tingkat Dasar
a. Empat bab digolongkan major, nilai minimum setiap bab harus 80 (delapan
puluh) % :
1) Sasaran Keselamatan Pasien Rumah Sakit (SKP)
2) Hak Pasien dan Keluarga (HPK)
3) Pendidikan Pasien dan Keluarga (PPK)
4) Peningkatan Mutu dan Keselamatan Pasien (PMKP)
b. Sebelas bab digolongkan minor, nilai minimum setiap bab harus 20 (dua
puluh) % :
1) Millineum Development Goal’s (MDG’S)
2) Akses ke Pelayanan dan Kontinuitas Pelayanan (APK)
3) Assessmen Pasien (AP)
4) Pelayanan Pasien (PP)
5) Pelayanan Anestesi dan Bedah (PAB)
6) Manajemen dan Penggunaan Obat (MPO)
7) Manajemen Komunikasi dan Informasi (MKI)
9) Pencegahan dan Pengendalian Infeksi (PPI)
10)Tata Kelola, Kepemimpinan, dan Pengarahan (TKP)
11) Manajemen Fasilitas dan Keselamatan (MFK)
Bila nilai dari 11 (sebelas) bab lainnya ada yang diatas 60 (enam puluh) %
maka rumah sakit dapat :
• Dilakukan remedial (re –survei) 3 – 6 bulan lagi, pada 11 (sebelas) bab
lainnya yang nilainya diatas 60 (enam puluh ) %.
• Bila keberatan dilakukan remedial, maka status akreditasi tingkat dasar
dapat ditetapkan.
2. Tingkat Madya
a. Delapan bab digolongkan major, nilai minimum setiap bab harus 80 (delapan
puluh) % :
1) Sasaran Keselamatan Pasien Rumah Sakit (SKP)
2) Hak Pasien dan Keluarga (HPK)
3) Pendidikan Pasien dan Keluarga (PPK)
4) Peningkatan Mutu dan Keselamatan Pasien (PMKP)
5) Millineum Development Goal’s (MDG’S)
6) Akses ke Pelayanan dan Kontinuitas Pelayanan (APK)
7) Assessmen Pasien (AP)
b. Tujuh bab digolongkan minor, nilai minimum setiap bab harus 20 (dua
puluh) % :
1) Pelayanan Anestesi dan Bedah (PAB)
2) Manajemen dan Penggunaan Obat (MPO)
3) Manajemen Komunikasi dan Informasi (MKI)
4) Kualifikasi dan Pendidikan Staf (KPS)
5) Pencegahan dan Pengendalian Infeksi (PPI)
6) Tata Kelola, Kepemimpinan, dan Pengarahan (TKP)
7) Manajemen Fasilitas dan Keselamatan (MFK)
Bila nilai dari 7 (tujuh) bab lainnya ada yang diatas 60 (enam puluh) % maka
rumah sakit dapat :
• Dilakukan remedial (re –survei) 3 – 6 bulan lagi, pada 7 (tujuh) bab
lainnya yang nilainya diatas 60 (enam puluh ) %.
• Bila keberatan dilakukan remedial, maka status akreditasi tingkat madya
dapat ditetapkan.
3. Tingkat Utama
a. Dua belas bab digolongkan major, nilai minimum setiap bab harus 80
(delapan puluh) % :
1) Sasaran Keselamatan Pasien Rumah Sakit (SKP)
2) Hak Pasien dan Keluarga (HPK)
4) Peningkatan Mutu dan Keselamatan Pasien (PMKP)
5) Millineum Development Goal’s (MDG’S)
6) Akses ke Pelayanan dan Kontinuitas Pelayanan (APK)
7) Assessmen Pasien (AP)
8) Pelayanan Pasien (PP)
9) Pelayanan Anestesi dan Bedah (PAB)
10)Manajemen dan Penggunaan Obat (MPO)
11)Manajemen Komunikasi dan Informasi (MKI)
12) Kualifikasi dan Pendidikan Staf (KPS)
b. Tiga bab digolongkan minor, nilai minimum setiap bab harus 20 (dua
puluh) % :
1) Pencegahan dan Pengendalian Infeksi (PPI)
2) Tata Kelola, Kepemimpinan, dan Pengarahan (TKP)
3) Manajemen Fasilitas dan Keselamatan (MFK)
Bila nilai bab yang lainnya diatas 60 (enam puluh) % maka rumah sakit dapat
mengajukan re-survei (remedial).
Bila nilai dari 3 (tiga) bab lainnya ada yang diatas 60 (enam puluh) % maka
rumah sakit dapat :
• Dilakukan remedial (re –survei) 3 – 6 bulan lagi, pada 3 (tiga) bab lainnya
• Bila keberatan dilakukan remedial, maka status akreditasi tingkat utama
dapat ditetapkan.
4. Tingkat Paripurna
Lima belas (semua) bab digolongkan major, nilai minimum setiap bab harus 80
(delapan puluh) % :
1) Sasaran Keselamatan Pasien Rumah Sakit (SKP)
2) Hak Pasien dan Keluarga (HPK)
3) Pendidikan Pasien dan Keluarga (PPK)
4) Peningkatan Mutu dan Keselamatan Pasien (PMKP)
5) Millineum Development Goal’s (MDG’S)
6) Akses ke Pelayanan dan Kontinuitas Pelayanan (APK)
7) Assessmen Pasien (AP)
8) Pelayanan Pasien (PP)
9) Pelayanan Anestesi dan Bedah (PAB)
10)Manajemen dan Penggunaan Obat (MPO)
11)Manajemen Komunikasi dan Informasi (MKI)
12) Kualifikasi dan Pendidikan Staf (KPS)
13) Pencegahan dan Pengendalian Infeksi (PPI)
14)Tata Kelola, Kepemimpinan, dan Pengarahan (TKP)
Komisi Akreditasi Rumah Sakit (2013) menyatakan rumah sakit yang
mendapat status akreditasi Dasar, Madya, atau Utama, pada waktu dilakukan
akreditasi ulang 3 (tiga) tahun lagi, harus terjadi peningkatan status akreditasinya dari
akreditasi pertama.
Rumah sakit dapat mengajukan peningkatan status akreditasi
sekurang-kurangnya 1 (satu) tahun setelah survei dilaksanakan.
Kriteria re-survei (remedial) adalah survei yang dilakukan pada rumah sakit yang
nilai pada bab-babnya minimal 60 (enam puluh) %. Untuk re-survei (remedial)
mempunyai tujuan dan ketentuan yaitu :
a. Tujuan dari re-survei adalah untuk perbaikan hasil survei pada rumah sakit yang
mendapat sertifikat akreditasi tingkat dasar, madya dan utama.
b. Ketentuan re-survei (remedial) sebagai berikut :
• Diajukan oleh rumah sakit dengan biaya ditanggung oleh rumah sakit.
• Re-survei (remedial) dapat diajukan pada bab yang nilainya diatas 60 (enam
puluh) %.
• Re-survei (remedial) dilakukan 3 – 6 bulan setelah survei dilakukan.
• Surveior akan ditunjuk oleh KARS, jumlah surveior dan jumlah hari survei
tergantung besar kecilnya rumah sakit dan banyaknya bab yang dilakukan
re-survei.
Kriteria Tidak lulus :
• Dan atau ada 11 (sebelas) bab lainnya dibawah 20 (dua puluh) %.
• Rumah sakit dapat mengajukan akreditasi secepat-cepatnya 1 (satu) tahun,
selambat-lambatnya 3 (tiga) tahun.
• Rumah sakit tidak diberi kesempatan remedial.
Manfaat Akreditasi :
a. Meningkatkan kepercayaan masyarakat bahwa rumah sakit menitik beratkan
sasarannya pada keselamatan pasien dan mutu pelayanan.
b. Menyediakan lingkungan kerja yang aman dan efisien sehingga staf merasa puas.
c. Mendengarkan pasien dan keluarga mereka, menghormati hak-hak mereka dan
melibatkan mereka sebagai mitra dalam proses pelayanan.
d. Menciptakan budaya mau belajar dari laporan insiden keselamatan pasien.
Membangun kepemimpinan yang mengutamakan kerjasama. Kepemimpinan ini
menetapkan prioritas untuk dan demi terciptanya kepemimpinan yang
berkelanjutan untuk meraih kualitas dan keselamatan pasien pada semua tingkatan
(Kementerian Kesehatan, 2011).
Acuan penyusunan Standar Akreditasi Rumah Sakit Versi 2012 menurut
Kementerian Kesehatan Republik Indonesia (2011) adalah :
1. International Principles For Healthcare Standards, A Framework of
requirements for standard, 3rd Edition December 2007, International Society for
2. Joint Commission International Accreditation Standards for Hospitals, 4th
3. Instrumen Akreditasi Rumah Sakit, edisi 2007, Komisi Akreditasi Rumah Sakit
(KARS).
Edition, 2011.
4. Standar spesifik lainnya untuk rumah sakit.
Standar Akreditasi Rumah Sakit Versi 2012 berbeda dengan Standar
Akreditasi Rumah Sakit International JCI dimana Sasaran Menuju Millineum
Development Goal’s dimasukkan dalam Standar Akreditasi Rumah Sakit Versi 2012
dan Academic Medical Center Hospital Standards tidak dibahas dalam Standar
Akreditasi Rumah Sakit Versi 2012.
Menurut Joint Commision International (2010) Standar Akreditasi Rumah Sakit
International JCI yang terdiri dari :
Section I Patient Centered Standards
1. International Patient Safety Goals (IPSG)
2. Access to Care and Continuity of Care (ACC)
3. Patient and Family Rights (PFR)
4. Assessment Of Patients (AOP)
5. Care Of Patients (COP)
6. Anesthesia and Surgical Care (ASC)
7. Medication Management and Use (MMU)
Section II Health care Organization Management Standards
1. Quality Improvement and Patient Safety (QPS)
2. Prevention and Control of Infections (PCI)
3. Governance, Leadership, and Direction (GLD)
4. Facility Management and Safety (FMS)
5. Staff Qualifications and Education (SQE)
6. Management of Communication and Information (MCI)
Section III Academic Medical Center Hospital Standards
1. Medical Profesional Education (MPE)
2. Human Subjects Research Program (HRP)
Kementerian Kesehatan Republik Indonesia mengupayakan di Indonesia agar
7 (tujuh) rumah sakit kelas A terakreditasi internasional oleh Joint Commission
International (JCI) pada tahun 2012 yaitu : Rumah Sakit Cipto Mangunkusumo –
Jakarta, Rumah Sakit Sanglah – Bali , Rumah Sakit Sardjito – Yogyakarta, Rumah
Sakit Fatmawati – Jakarta, Rumah Sakit Adam Malik – Sumatera Utara, Rumah Sakit
Wahidin Sudirohusodo – Makasar, dan RSPAD Gatot Subroto – Jakarta.
Menurut Sutoto (2013) rumah sakit pemerintah yang terakreditasi JCI adalah
Rumah Sakit Cipto Mangunkusumo – Jakarta dan Rumah Sakit Sanglah – Bali,
sedangkan rumah sakit swasta adalah Rumah Sakit Siloam di Karawaci - Tangerang,
Rumah Sakit Eka di Bumi Serpong Damai - Tangerang, Rumah Sakit Sentosa –
Bandung, Rumah Sakit Bintaro Premier – Tangerang, Rumah Sakit Jatinegara –
Menurut Komisi Akreditasi Rumah Sakit (2014), rumah sakit–rumah sakit
yang telah terakreditasi Standar Akreditasi Rumah Sakit Versi 2012 yaitu (1) RSUPN
dr. Cipto Mangunkusomo Jakarta, (2) Rumah Sakit Premier Bintaro Tangerang, (3)
Rumah Sakit Royal Progress Jakarta, (4) Rumah Sakit Premier Jatinegara Jakarta, (5)
Rumah Sakit Eka Tangerang, (6) Rumah Sakit Puri Indah Pondok Indah Jakarta, (7)
Rumah Sakit Santa Maria Pekan Baru, (8) Rumah Sakit Panti Nirmala Malang, (9)
RSUP Fatmawati Jakarta, (10) Rumah Sakit Mata Undaan Jawa Timur Surabaya,
(11) Rumah Sakit PT. Chevron Pacific Duri Riau, (12) Rumah Sakit Hermina Bekasi
Jawa Barat, (13) Rumah Sakit Eka Pekan Baru, Riau, (14) Rumah Sakit RSUP.
Dokter Kariadi Semarang, Jawa Tengah, (15) Rumah Sakit Omni Alam Sutera
Tangerang, Banten, (16) Rumah Sakit Hermina Depok, Jawa Barat, (17) Rumah Sakit
Telogorejo Semarang, Jawa Tengah, (18) Rumah Sakit Jakarta Eye Center Kedoya,
Jakarta, (19) Rumah Sakit Pondok Indah, Jakarta, (20) Rumah Sakit Ibu dan anak
Hermina Podomoro, Jakarta Utara, (21) Rumah Sakit Umum Surya Husahda
Denpasar, Bali, (22) Rumah Sakit Mitra Kemayoran Jakarta, Jakarta,
(23) RSUP Dokter Wahidin Sudirohusodo Makasar, Sulawesi Selatan, (24) Rumah
Sakit Hermina Daan Mogot Jakarta, Jakarta, (25) RSPAD Gatot Soebroto Ditkesad,
Jakarta.
Dalam rangka memantau kepatuhan standar akreditasi secara berkelanjutan
maka satu tahun setelah survei akreditasi dilaksanakan, KARS akan menugaskan
surveior verifikasi untuk melakukan verifikasi pelaksanaan perencanaan perbaikan
pelaporan insiden keselamatan pasien. Bila hasil verifikasi, rumah sakit belum
melaksanakan perbaikan strategis maka KARS akan melakukan evaluasi status
akreditasi rumah sakit tersebut. Dua tahun setelah pelaksanaan survei akreditasi
KARS kembali menugaskan surveior verifikasi untuk melakukan verifikasi
perencanaan perbaikan strategis yang belum dilaksanakan dan melihat persiapan
rumah sakit untuk akreditasi ulang. (Komisi Akreditasi Rumah Sakit, 2013).
2.5. Pengertian Rumah Sakit
Rumah sakit adalah institusi pelayanan kesehatan yang menyelenggarakan
pelayanan kesehatan perorangan secara paripurna yang menyediakan pelayanan rawat
inap, rawat jalan, dan gawat darurat (Undang Undang Republik Indonesia Nomor 44
tahun 2009).
Rumah Sakit adalah sarana kesehatan yang menyelenggarakan pelayanan
kesehatan perorangan meliputi pelayanan promotif, preventif, kuratif dan rehabilitatif
yang menyediakan pelayanan rawat inap, rawat jalan dan gawat darurat (Keputusan
Menteri Kesehatan Republik Indonesia Nomor 129/Menkes/SK/II/2008).
Hospital is an integral part of social and medical organization, the function of
which is to provide for the population complete health care, both curative and
preventive and whose out patient service reach out to the family and its home
environment; the hospital is also a centre for the training of health workers and for
Pelayanan kesehatan paripurna adalah pelayanan kesehatan yang meliputi
promotif, preventif, kuratif dan rehabilitatif (Undang Undang Republik Indonesia
Nomor 44 tahun 2009).
2.6. Sejarah Rumah Sakit
Menurut Wikipedia Bahasa Indonesia (2014), dalam sejarah kuno,
kepercayaan dan pengobatan berhubungan sangat erat. Salah satu contoh institusi
pengobatan tertua adalah kuil Mesir. Kuil Asclepius di Yunani juga dipercaya
memberikan pengobatan kepada orang sakit, yang kemudian juga diadopsi bangsa
Romawi sebagai kepercayaan. Kuil Romawi untuk Aesculapius dibangun pada tahun
291 SM di tanah Tiber, Roma dengan ritus-ritus hampir sama dengan kepercayaan
Yunani.
Institusi yang spesifik untuk pengobatan pertama kali, ditemukan di India.
Rumah Sakit Brahmanti pertama kali didirikan di Sri Lanka pada tahun 431 SM,
kemudian Raja Ashoka juga mendirikan 18 Rumah Sakit di Hindustan pada 230 SM
dengan dilengkapi tenaga medis dan perawat yang dibiayai anggaran kerajaan.
Rumah Sakit pertama kali yang melibatkan pula konsep pengajaran
pengobatan, dengan mahasiswa yang diberikan pengajaran oleh tenaga ahli, adalah
Akademi Gundishapur di Kerajaan Persia.
Bangsa Romawi menciptakan valetudinaria untuk pengobatan budak,
gladiator, dan prajurit sekitar 100 SM. Adopsi kepercayaan kristiani turut
memerintahkan pihak gereja untuk juga memberikan pelayanan kepada orang-orang
miskin, sakit, janda, dan musafir. Setiap satu katedral di setiap kota harus
menyediakan satu pelayanan kesehatan. Salah satu yang pertama kali mendirikan
adalah Saint Sampson di Konstantinopel dan Basil, bishop of Caesarea. Bangunan ini
berhubungan langsung dengan bangunan gereja, dan disediakan pula tempat terpisah
untuk penderita lepra.
Rumah Sakit abad pertengahan di Eropa juga mengikuti pola tersebut. Di
setiap tempat peribadatan terdapat pelayanan kesehatan oleh pendeta dan suster
(Frase Perancis untuk rumah sakit adalah hotel – Dieu, yang berarti“hostel of God.”).
Namun beberapa di antaranya bisa pula terpisah dari tempat peribadatan. Ditemukan
pula Rumah Sakit yang terspesialisasi untuk penderita lepra, kaum miskin, atau
musafir.
Rumah Sakit dalam sejarah Islam memperkenalkan standar pengobatan yang
tinggi pada abad 8 hingga 12. Rumah Sakit pertama dibangun pada abad 9 hingga 10
mempekerjakan 25 staf pengobatan dan perlakuan pengobatan berbeda untuk
penyakit yang berbeda pula. Rumah Sakit yang didanai pemerintah muncul pula
dalam sejarah Tiongkok pada awal abad 10.
Perubahan rumah sakit menjadi lebih sekuler di Eropa terjadi pada abad 16
hingga 17. Tetapi baru pada abad 18 rumah sakit modern pertama dibangun dengan
hanya menyediakan pelayanan dan pembedahan medis. Inggris pertama kali
memperkenalkan konsep ini. Guy’s Hospital didirikan di London pada 1724 atas
seperti ini kemudian menjamur di seluruh Inggris Raya. Di koloni Inggris di Amerika
kemudian berdiri Pensylvania General Hospital di Philadelphia pada tahun 1751
setelah terkumpul sumbangan £ 2,000. Di Eropa Daratan biasanya rumah sakit
dibiayai dana publik. Namun secara umum pada pertengahan abad 19 hampir seluruh
negara di Eropa dan Amerika Utara telah memiliki keberagaman rumah sakit.
2.7. Rumah Sakit dan Perkembangannya di Indonesia
Sejarah perkembangan rumah sakit di Indonesia pertama sekali didirikan oleh
VOC tahun 1626 dan kemudian juga oleh tentara Inggris pada zaman Raffles
terutama ditujukan untuk melayani anggota militer beserta keluarganya secara gratis.
Jika masyarakat pribumi memerlukan pertolongan, kepada mereka juga diberikan
pelayanan gratis. Hal ini berlanjut dengan rumah sakit-rumah sakit yang didirikan
oleh kelompok agama. Sikap karitatif ini juga diteruskan oleh rumah sakit Centrale
Burgelijke Ziekenhuis di Jakarta. Rumah Sakit ini juga tidak memungut bayaran pada
orang miskin dan gelandangan yang memerlukan pertolongan. Semua ini telah
menanamkan kesan yang mendalam di kalangan masyarakat pribumi bahwa
pelayanan penyembuhan di rumah sakit adalah gratis. Mereka tidak mengetahui
bahwa sejak jaman VOC, orang Eropa yang berobat di rumah sakit VOC (kecuali
tentara dan keluarganya) ditarik bayaran termasuk pegawai VOC (Wikipedia Bahasa
2.8.Asas dan Tujuan Rumah Sakit
Rumah Sakit diselenggarakan berasaskan Pancasila dan didasarkan kepada
nilai kemanusiaan, etika dan profesionalitas, manfaat, keadilan, persamaan hak dan
anti diskriminasi, pemerataan, perlindungan dan keselamatan pasien, serta
mempunyai fungsi sosial (Undang Undang Republik Indonesia Nomor 44 tahun
2009).
2.9. Tugas dan Fungsi Rumah Sakit
Rumah Sakit mempunyai tugas memberikan pelayanan kesehatan perorangan
secara paripurna. Untuk menjalankan tugas, Rumah Sakit mempunyai fungsi
(Undang Undang Republik Indonesia Nomor 44 tahun 2009) :
a. Penyelenggaraan pelayanan pengobatan dan pemulihan kesehatan sesuai dengan
standar pelayanan rumah sakit;
b. Pemeliharaan dan peningkatan kesehatan perorangan melalui pelayanan kesehatan
yang paripurna tingkat kedua dan ketiga sesuai kebutuhan medis;
c. Penyelenggaraan pendidikan dan pelatihan sumber daya manusia dalam rangka
peningkatan kemampuan dalam pemberian pelayanan kesehatan; dan
d. Penyelenggaraan penelitian dan pengembangan serta penapisan teknologi bidang
kesehatan dalam rangka peningkatan pelayanan kesehatan dengan memperhatikan
2.10. Jenis dan Klasifikasi Rumah Sakit
Menurut Undang Undang Republik Indonesia Nomor 44 tahun 2009 tentang
Rumah Sakit, jenis pelayanan rumah sakit dibagi atas :
a. Rumah Sakit Umum
Memberikan pelayanan kesehatan pada semua bidang dan jenis penyakit.
b. Rumah Sakit Khusus
Memberikan pelayanan utama pada satu bidang atau jenis penyakit tertentu
berdasarkan disiplin ilmu, golongan umur, organ, jenis penyakit, atau kekhususan
lainnya.
Berdasarkan pengelolaannya rumah sakit dibagi atas :
a. Rumah Sakit Publik dikelola oleh pemerintah, Pemerintah Daerah dan badan
hukum yang bersifat nirlaba.
b. Rumah Sakit Privat dikelola oleh badan hukum dengan tujuan profit yang
berbentuk Perseroan Terbatas atau Persero.
Berdasarkan fasilitas dan kemampuan pelayanannya rumah sakit diklasifikasi atas
Rumah Sakit Umum kelas A sampai dengan kelas D dan Rumah Sakit Khusus kelas
A sampai dengan kelas C.
2.11. Kewajiban dan Hak Rumah Sakit
Setiap rumah sakit mempunyai kewajiban :
a. Memberikan informasi yang benar tentang pelayanan rumah sakit kepada
b. Memberi pelayanan kesehatan yang aman, bermutu, anti diskriminasi, dan efektif
dengan mengutamakan kepentingan pasien sesuai dengan standar pelayanan
rumah sakit;
c. Memberikan pelayanan gawat darurat kepada pasien sesuai dengan kemampuan
pelayanannya;
d. Berperan aktif dalam memberikan pelayanan kesehatan pada bencana, sesuai
dengan kemampuan pelayanannya;
e. Menyediakan sarana dan pelayanan bagi masyarakat tidak mampu atau miskin;
f. Melaksanakan fungsi sosial antara lain dengan memberikan fasilitas pelayanan
pasien tidak mampu / miskin, pelayanan gawat darurat tanpa uang muka,
ambulan gratis, pelayanan korban bencana dan kejadian luar biasa, atau bakti
sosial bagi misi kemanusiaan;
g. Membuat, melaksanakan, dan menjaga standar mutu pelayanan kesehatan di
rumah sakit sebagai acuan dalam melayani pasien;
h. Menyelenggarakan rekam medik;
i. Menyediakan sarana dan prasarana umum yang layak antara lain sarana ibadah,
parkir, ruang tunggu, sarana untuk orang cacat, wanita menyusui, anak-anak,
lanjut usia;
j. Melaksanakan sistem rujukan;
k. Menolak keinginan pasien yang bertentangan dengan standar profesi dan etika
l. Memberikan informasi yang benar, jelas dan jujur mengenai hak dan kewajiban
pasien;
m. Menghormati dan melindungi hak-hak pasien;
n. Melaksanakan etika rumah sakit;
o. Memiliki sistem pencegahan kecelakaan dan penanggulangan bencana;
p. Melaksanakan program pemerintah di bidang kesehatan baik secara regional
maupun nasional;
q. Membuat daftar tenaga medis yang melakukan praktek kedokteran atau
kedokteran gigi dan tenaga kesehatan lainnya;
r. Menyusun dan melaksanakan peratuan internal rumah sakit (hospital bylaws);
s. Melindungi dan memberikan bantuan hukum bagi semua petugas rumah sakit
dalam melaksanakan tugas; dan
t. Memberlakukan seluruh lingkungan rumah sakit sebagai kawasan tanpa rokok
(Undang-Undang Republik Indonesia Nomor 44 tahun 2009).
Setiap Rumah Sakit mempunyai hak :
a. Menentukan jumlah, jenis dan klasifikasi sumber daya manusia sesuai dengan
klasifikasi rumah sakit;
b. Menerima imbalan jasa pelayanan serta menentukan remunerasi, insentif, dan
penghargaan sesuai dengan ketentuan peraturan perundang-undangan;
c. Melakukan kerjasama dengan pihak lain dalam rangka mengembangkan
d. Menerima bantuan dari pihak lain sesuai dengan ketentuan peraturan
perundang-undangan;
e. Menggugat pihak yang mengakibatkan kerugian;
f. Mendapatkan perlindungan hukum dalam melaksanakan pelayanan kesehatan;
g. Mempromosikan layanan kesehatan yang ada di rumah sakit sesuai dengan
ketentuan peraturan perundang-undangan; dan
h. Mendapatkan insentif pajak bagi rumah sakit publik dan rumah sakit yang
ditetapkan sebagai rumah sakit pendidikan (Undang-Undang Republik Indonesia
Nomor 44 tahun 2009).
2.12. Implementasi Kebijakan
Kebijakan publik adalah keputusan yang dibuat negara, khususnya
pemerintah, sebagai strategi untuk merealisasikan tujuan negara yang bersangkutan
(Nugroho, 2012).
Kebijakan rumah sakit adalah penetapan Direktur / Pimpinan rumah sakit
pada tataran strategis atau bersifat garis besar yang mengikat. Kebijakan bersifat garis
besar maka untuk penerapan kebijakan tersebut disusun pedoman / panduan dan
prosedur sehingga ada kejelasan langkah-langkah untuk melaksanakan kebijakan
tersebut (Komisi Akreditasi Rumah Sakit, 2012).
Kebijakan publik paling tidak mengandung tiga komponen dasar, yaitu :
(1) tujuan yang hendak dicapai, (2) sasaran yang memenuhi specific, measurable,
tersebut. Cara mencapai sasaran inilah yang sering disebut dengan implementasi,
yang biasanya diterjemahkan ke dalam program-program, ke proyek dan ke kegiatan.
Aktivitas implementasi ini biasanya terkandung di dalamnya : siapa yang terlibat
dalam implementasi kebijakan ? apa yang mereka kerjakan ? apa dampak dari isi
kebijakan ? (Nugroho, 2012).
Menurut Nugroho (2012), bahwa implementasi kebijakan pada prinsipnya
adalah cara agar sebuah kebijakan dapat mencapai tujuannya. Tidak lebih dan tidak
kurang. Dengan demikian bahwa tujuan kebijakan pada prinsipnya adalah melakukan
intervensi. Untuk mengimplementasikan kebijakan publik, ada dua pilihan langkah
yang ada, yaitu langsung mengimplementasikan dalam bentuk program atau melalui
formulasi kebijakan derivat atau turunan dari kebijakan publik tersebut.
Paparan sekuensi implementasi kebijakan publik yaitu kebijakan publik dalam
bentuk undang-undang atau Perda adalah jenis kebijakan publik yang memerlukan
kebijakan publik penjelas atau yang sering diistilahkan sebagai peraturan
pelaksanaan. Kebijakan publik yang bisa langsung operasional antara lain Keputusan
Presiden, Instruksi Presiden, Keputusan Menteri, Keputusan Kepala Daerah,
Keputusan Kepala Dinas dan lain-lain kemudian dimulai dari program, ke proyek, ke
kegiatan dan dirasakan oleh pemanfaat (beneficiaries).
Persentase keberhasilan kebijakan terdiri dari 20% rencana, 60%
implementasi dan 20 % sisanya adalah bagaimana kita mengendalikan implementasi.
kadang tidak dijumpai dalam konsep, muncul di lapangan. Selain itu, ancaman utama,
adalah inkonsistensi implementasi.
Menurut Nugroho (2012) yang mengutip pendapat Peter Deleon dan Linda
Deleon (2001), pendekatan-pendekatan dalam implementasi kebijakan publik dapat
dikelompokkan menjadi tiga generasi. Generasi pertama, yaitu pada tahun 1970-an,
memahami implementasi kebijakan sebagai masalah yang terjadi antara kebijakan
dan eksekusinya. Peneliti yang mempergunakan pendekatan ini antara lain Graham T.
Allison (1971, 1999). Generasi kedua, yaitu pada tahun 1980-an adalah generasi yang
mengembangkan pendekatan implementasi kebijakan yang bersifat ”dari atas ke
bawah / top – downer perspective”. Peneliti yang mempergunakan pendekatan ini
antara lain Daniel Mazmanian dan Paul Sabatier (1983), Robert Nakamura dan Frank
Smallwood (1980), dan Paul Berman (1980). Disamping itu pendekatan implementasi
kebijakan yang bersifat “ bottom – upper “ yang dikembangkan oleh Michael Lipsky
(1971, 1980), dan Benny Hjern (1982, 1983). Generasi ketiga, yaitu pada tahun
1990-an, dikembangkan oleh ilmuwan sosial Malcolm L. Goggin (1990), memperkenalkan
pemikiran bahwa variabel perilaku aktor pelaksanaan implementasi kebijakan lebih
menentukan keberhasilan implementasi kebijakan. Di samping itu pendekatan
implementasi kebijakan yang bersifat kontijensi atau situsional yaitu implementasi
kebijakan banyak didukung oleh adaptabilitas implementasi kebijakan tersebut. Para
ilmuwan yang mengembangkan pendekatan ini antara lain Richard Matland (1995),
Helen Ingram (1990), dan Denise Scheberle (1997). Menurut Deleon (2000), studi
policy implementation has reached an intellectual dead end). Nugroho (2012)
menyatakan bahwa studi implementasi kebijakan pada saat ini bukan berada di ujung
buntu, namun pada suatu muara dimana begitu banyak cabang ilmu pengetahuan
memberikan konstribusi pada studi implementasi kebijakan. Masuknya pengaruh
berbagai cabang ilmu pengetahuan, memang, membawa implikasi praktikalitas.
Nugroho (2012) memaparkan bahwa model-model implementasi kebijakan
sangat bervariasi dan tidak ada model yang terbaik. Setiap jenis kegiatan publik
memerlukan model implementasi kebijakan yang berlainan. Pilihan-pilihan model
yang harus dipilih secara bijaksana sesuai dengan kebutuhan kebijakannya sendiri
dan harus menampilkan keefektifan kebijakan itu sendiri berupa tepat kebijakannya,
tepat pelaksananya, tepat target, tepat lingkungan dan tepat proses, yang didukung
dengan dukungan politik, dukungan strategik, dan dukungan teknis. Model-model
implementasi kebijakan berupa (1) model Donald Van Meter dan Carl Van Horn
(1975) dengan implementasi kebijakan berjalan secara linear dari kebijakan publik,
implementor, dan kinerja kebijakan publik, (2) model Danield Mazmanian dan Paul
A. Sabatier (1983) dengan implementasi adalah upaya melaksanakan kebijakan, (3)
model Brian W. Hogwood dan Lewis A. Gunn (1978) untuk melakukan implementasi
kebijakan diperlukan sepuluh syarat, (4) model Malcolm L. Goggin, Ann Bowman
dan James Lester (1990) dengan “communication model “ untuk implementasi
kebijakan, yang disebutnya sebagai “generasi ketiga model implementasi kebijakan”,
(5) model Merilee S. Grindle (1980) implementasi kebijakan ditentukan oleh enam isi
Michael Lipsky (1971), dan Benny Hjern dan David O’Porter (1981) dengan
implementasi kebijakan yang berdasarkan jenis kebijakan publik yang mendorong
masyarakat untuk mengerjakan sendiri implementasi kebijakannya atau tetap
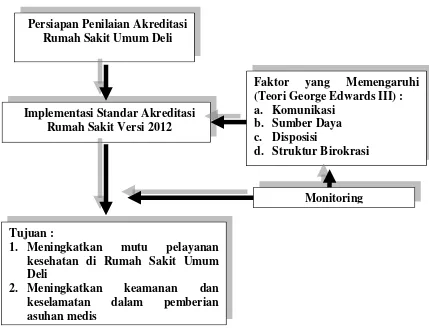
melibatkan pejabat pemerintah namun hanya di tataran rendah, (7) model George
Edward III (1980) menegaskan bahwa masalah utama administrasi publik adalah lack
of attention to implementation. Dikatakannya, without effective implementation the
decision of policymakers will not be carried out successfully. Edward menyarankan
untuk memperhatikan empat isu pokok agar implementasi kebijakan menjadi efektif,
yaitu communication / komunikasi, resources / sumber daya, disposition or attitudes /
disposisi, dan bureaucratic structures / birokrasi. George Edward III (1980)
memperkenalkan pendekatan masalah implementasi kebijakan dengan
mempertanyakan faktor-faktor apa yang mendukung dan menghambat keberhasilan
implementasi kebijakan. Berdasarkan pertanyaan retorika tersebut dirumuskan 4
(empat) faktor sebagai sumber masalah sekaligus prakondisi bagi keberhasilan proses
implementasi, yakni :
a) Komunikasi
Komunikasi kebijakan memiliki beberapa macam dimensi, antara lain dimensi
transmisi, kejelasan, dan konsistensi. Dimensi transmisi, menghendaki agar kebijakan
publik dapat ditransmisikan kepada para pelaksana, kelompok sasaran, dan pihak lain
yang terkait dengan kebijakan. Dimensi kejelasan menghendaki agar kebijakan yang
ditransmisikan kepada para pelaksana, kelompok sasaran, dan pihak lain yang
dengan jelas sehingga di antara mereka mengetahui apa yang menjadi maksud,
tujuan, dan sasaran serta substansi dari kebijakan publik tersebut. Dimensi
konsistensi, menghendaki konsisten dan jelasnya kebijakan publik dalam penafsiran
oleh pelaksana kebijakan.
b) Sumber Daya
1) Sumber Daya Manusia
Efektifitas pelaksanaan kebijakan sangat tergantung kepada sumber daya
manusia (aparatur) yang bertanggung jawab melaksanakan kebijakan. Sumber daya
manusia ini harus cukup (jumlah) dan cakap (ahli). Selain itu sumber daya manusia
tersebut harus mengetahui apa yang harus dilakukan. Oleh karena itu, sumber daya
manusia pelaku kebijakan tersebut juga membutuhkan informasi yang tidak saja
berkaitan dengan bagaimana cara melaksanakan kebijakan, tetapi juga mengetahui
arti penting (esensi) data mengenai kepatuhan pihak lain yang terlibat didalam
peraturan berlaku. Tidak cukupnya sumber daya berarti peraturan (law) tidak akan
bisa ditegakkan (enforced), pelayanan tidak disediakan, dan peraturan yang
digunakan tidak bisa dikembangkan.
2) Sumber Daya Anggaran
Sumber daya anggaran mempengaruhi efektifitas pelaksanaan kebijakan,
selain sumber daya manusia adalah dana (anggaran) dan peralatan yang diperlukan
untuk membiayai operasionalisasi pelaksanaan kebijakan. Terbatasnya anggaran yang
tersedia menyebabkan kualitas pelayanan publik yang harus diberikan kepada
pelaksana kebijakan dapat menyebabkan para pelaku kebijakan tidak dapat
melaksanakan tugas dan fungsinya secara optimal. Terbatasnya insentif tersebut tidak
akan mampu mengubah sikap dan perilaku (disposisi) para pelaku kebijakan. Oleh
karena itu, agar para pelaku kebijakan memiliki disposisi (sikap dan perilaku) tinggi
dalam melaksanakan kebijakan diperlukan insentif yang cukup. Besar kecilnya
insentif tersebut dapat mempengaruhi sikap dan perilaku (disposisi) pelaku kebijakan.
Insentif tersebut bisa diwujudkan dalam bentuk rewards and punishment.
3) Sumber Daya Fasilitas
Sumber daya fasilitas merupakan sarana yang digunakan untuk
operasionalisasi implementasi suatu kebijakan yang meliputi gedung, tanah, dan
sarana yang semuanya akan memudahkan didalam memberikan pelayanan dalam
implementasi kebijakan. Terbatasnya fasilitas yang tersedia, kurang menunjang
efisiensi dan tidak mendorong motivasi para pelaku dalam melaksanakan kebijakan.
4) Sumber Daya Informasi dan Kewenangan
Sebagaimana telah dikemukakan sebelumnya bahwa sumber daya informasi
juga menjadi faktor penting dalam implementasi kebijakan. Terutama, informasi yang
relevan dan cukup berkaitan dengan bagaimana cara mengimplementasikan suatu
kebijakan. Kewenangan juga merupakan sumber daya lain yang mempengaruhi
efektifitas pelaksanaan kebijakan. Kewenangan sangat diperlukan terutama untuk
menjamin dan meyakinkan bahwa kebijakan yang akan dilaksanakan adalah sesuai
c) Disposisi
Keberhasilan implementasi kebijakan bukan hanya ditentukan oleh sejauh
mana pelaku kebijakan mengetahui apa yang harus dilakukan dan mampu
melakukannya, tetapi juga ditentukan oleh kemauan para pelaku kebijakan tadi
memiliki disposisi yang kuat terhadap kebijakan yang sedang diimplementasikan.
Mereka akan tahu bahwa kebijakan akan menguntungkan organisasi dan dirinya,
manakala mereka cukup pengetahuan (cognitive), dan mereka sangat mendalami dan
memahaminya (comprehension and understanding). Pengetahuan, pendalaman, dan
pemahaman kebijakan ini akan menimbulkan sikap menerima (acceptance), acuh tak
acuh (neutrality), dan menolak (rejection) terhadap kebijakan.
d) Struktur Birokrasi
Struktur birokrasi ini mencakup aspek-aspek seperti struktur organisasi,
pembagian kewenangan, hubungan antara unit-unit organisasi yang ada dalam
organisasi bersangkutan, dan hubungan organisasi dengan organisasi luar dan
sebagainya. Oleh karena itu, struktur birokrasi mencakup dimensi fragmentasi dan
standar prosedur operasional yang akan memudahkan dan menyeragamkan
tindakan dari para pelaksana kebijakan dalam melaksanakan apa yang menjadi
bidang tugasnya.
Nugroho (2012) memaparkan bahwa di Indonesia sering terjadi inefektivitas
implementasi kebijakan karena kurangnya koordinasi dan kerjasama di antara
lembaga-lembaga negara dan / atau pemerintahan. Ini merupakan contoh dari
(8) Model Nakamura dan Smallwood (1980) dengan environments influencing
implementation yang terdiri atas tiga elemen dan masing-masing mempunyai actors
and arenas, (9) model jaringan oleh Walter Kickert, Erik Hans Klijn dan Joop
Koppenjan (1997) dengan proses implementasi kebijakan adalah sebuah complex of
interaction processes di antara sejumlah besar aktor yang berada dalam suatu jaringan
(network) aktor-aktor yang independen.
Implementasi kebijakan perlu diketahui paradigma kebijakan mana yang
digunakan, kebijakan sebelum di implementasikan, harus disosialisasikan, dicoba,
diperbaiki, diterapkan, dan kelak dievaluasi dalam proses yang “berwaktu” dan
adanya diskresi, atau ruang gerak bagi individu pelaksana di lapangan untuk memilih
tindakan sendiri yang otonom dalam batas wewenangnya apabila menghadapi situasi
khusus, misalnya apabila kebijakan tidak mengatur atau mengatur berbeda dengan
kondisi lapangan (Nugroho, 2012).
2.13. Pengendalian Kebijakan
Nugroho (2012) mengemukakan bahwa kebijakan publik adalah sebuah
manajemen, mengagendakan pemahaman bahwa kebijakan publik harus
dikendalikan. Pengendalian kebijakan terdiri atas tiga dimensi, yaitu : (1) monitoring
kebijakan, atau pengawasan kebijakan, (2) evaluasi kebijakan dan (3) pengganjaran
kebijakan.
Monitoring kebijakan atau pengawasan kebijakan berupa pemantauan dengan
rencana yang telah ditetapkan. Pengawasan sering kali dipahami sebagai “on-going
evaluation” atau “ formative evaluation”.
Menurut Nugroho (2012) yang mengutip pendapat Kunarjo, monitoring atau
pemantauan adalah usaha secara terus menerus untuk memahami perkembangan
bidang-bidang tertentu dari pelaksanaan tugas atau proyek yang sedang dilaksanakan.
Ada tiga tehnik monitoring yaitu on desk, on site dan gabungan dari keduanya.
Tujuan Monitoring hanya dua, yaitu memastikan pelaksanaan tidak menyimpang dari
perencanaan, dan membangun early warning system sebagai bagian penting untuk
memastikan jika terjadi penyimpangan dalam pelaksanaan.
Nugroho (2012) mengatakan evaluasi kebijakan merupakan penilaian
pencapaian kinerja dari implementasi. Evaluasi dilaksanakan setelah kegiatan “selesai
dilaksanakan” dengan dua pengertian “selesai”, yaitu (1) pengertian waktu (mencapai
/ melewati “tenggat waktu”) dan (2) pengertian kerja (“pekerjaan tuntas”).
Menurut Nugroho (2012) pengganjaran kebijakan termasuk didalamnya
penghukuman. Pengganjaran dengan demikian bermakna pemberian insentif atau
disinsentif yang ditetapkan dan diberikan sebagai hasil dari pengawasan dan penilaian
yang telah dilakukan. Hal ini penting diangkat karena jika monitoring dan evaluasi
tidak memberikan arti penting, tidak diberikan pengganjaran atasnya.
Sebagian besar pemahaman evaluasi kebijakan publik berada pada domain
evaluasi implementasi kebijakan publik. Hal ini bisa dipahami karena memang
implementasi merupakan faktor penting kebijakan yang harus dilihat benar-benar.
dalam indikator-indikator kinerja yang digunakan untuk menjawab tiga pertanyaan
pokok, yaitu (1) bagaimana kinerja implementasi kebijakan publik? Jawabannya
berkenaan dengan kinerja implementasi publik (variasi dari outcome) terhadap
variabel independen tertentu. (2) faktor-faktor apa saja yang menyebabkan variasi
itu? Jawabannya berkenaan dengan faktor kebijakan itu sendiri, organisasi
implementasi kebijakan dan lingkungan implementasi kebijakan yang mempengaruhi
variasi outcome implementasi kebijakan, (3) bagaimana strategi meningkatkan kinerja
implementasi kebijakan publik? Pertanyaan ini berkenaan dengan “tugas”
pengevaluasi untuk memilih variabel-variabel yang dapat diubah, atau actionable
variable – variabel yang bersifat natural atau variabel lain yang tidak bisa diubah
tidak dapat dimasukkan sebagai variabel evaluasi.
2.14. Landasan Teori
Akreditasi Rumah Sakit secara umum bertujuan untuk meningkatkan mutu
pelayanan rumah sakit dan secara khusus bertujuan untuk memberikan jaminan
kepuasan dan perlindungan kepada masyarakat, memberikan pengakuan kepada
rumah sakit yang telah menerapkan standar yang ditetapkan dan menciptakan
lingkungan internal rumah sakit yang kondusif untuk penyembuhan dan pengobatan
pasien sesuai standar input / struktur, proses dan hasil (outcome). (Departemen
Kesehatan, 2008).
Pelaksanaan akreditasi rumah sakit di Indonesia dimulai pada tahun 1995
pada struktur / input berupa dokumentasi dan seiring dengan tuntutan masyarakat
yang semakin selektif terhadap pelayanan kesehatan yang lebih berrmutu dan aman
maka Standar Akreditasi Rumah Sakit Versi Lama mengalami perubahan menjadi
Standar Akreditasi Rumah Sakit Versi 2012 yang lebih berfokus pada proses dan
hasil (outcome) menuju standar internasional yang mengacu pada sistem Joint
Commision International, juga dilengkapi dengan muatan lokal berupa program
prioritas nasional yang berupa program Millenium Development Goals (MDG’S)
meliputi PONEK, HIV, dan TB DOTS. Adapun perubahan paradigma Standar
Akreditasi Rumah Sakit Versi 2012 :
1. Tujuan akreditasi adalah peningkatan mutu pelayanan rumah sakit dan bukan
semata-mata sertifikat kelulusan.
2. Standar akreditasi harus memenuhi kriteria-kriteria internasional dan bersifat
dinamis.
3. Peran Direktur sangat sentral.
4. Pelayanan berfokus pada pasien.
5. Keselamatan pasien menjadi standar utama.
6. Kesinambungan pelayanan dilakukan, baik saat merujuk keluar maupun serah
terima pasien di dalam rumah sakit (antar unit, antar shift, antar petugas).
7. Proses akreditasi tidak semata-mata meneliti secara cross sectional tapi juga
longitudinal.
8. Proses akreditasi mencari bukti-bukti terhadap penerapan dan pengembangan