BAB IV
GERONTOFARMAKO
LOGI
TUJUAN BELAJAR
TUJUAN KOGNITIF
Setelah membaca bab ini dengan seksama, maka anda sudah akan dapat: 1. Memahami farmakologi klinik dan lanjut usia.
Mengetahui farmakologi klinik dan lanjut usia.
Mengetahui farmakologi klinik dan lanjut usia untuk membantu diagnosa.
TUJUAN AFEKTIF
Setelah membaca bab ini dengan penuh perhatian, maka penulis mengharapkan anda sudah akan dapat:
1. Menunjukkan perhatian terhadap farmakologi klinik dan lanjut usia. Membaca lebih lanjut tentang farmakologi klinik dan lanjut usia.
I. PENDAHULUAN
Penggunaan obat pada lanjut usia merupakan masalah tersendiri yang perlu mendapat perhatian khusus dari bidang profesi kedokteran, apalagi dengan semakin bertambahnya jumlah populasi lanjut usia.
Karena terjadinya proses menua tidak selalu sama pada setiap orang, penggunaan obat yang efektif dan aman adalah suatu masalah individualisasi terapi. Menua fisiologis tidak selalu berjalan pararel dengan menua kronologis, namun terlepas dari adanya penyakit penyerta yang sering berpengaruh besar, proses menua fisiologislah yang menentukan nasib dan kerja dari suatu obat. Hal-hal berikut ini menggambarkan keadaan-keadaan yang dihadapi dalam hubungan farmakoterapi pada lanjut usia:
Penyakit pada lanjut usia cenderung terjadi pada banyak organ dan bersifat kronik sehingga pemberian obat juga cenderung bersifat polifarmasi, belum lagi kalau diingat kecenderungan mengunjungi banyak dokter, sehingga polifarmasi lebih sering terjadi.
Polifarmasi menyangkut biaya yang besar untuk pembelian obat. Juga lebih banyak terjadi interaksi obat, efek samping obat dan reaksi samping yang merugikan.
Proses menua yang fisiologis menyebabkan perubahan farmakokinetik dan farmakodinamik obat, juga penurunan fungsi dari berbagai organ, sehingga tingkat keamanan obat dan efektifitas obat berubah dibanding usia muda.
Keadaan gizi dan kepatuhan berobat yang kurang mendapat perhatian pada lanjut usia.
Oleh karena itulah, seorang dokter diharapkan memahami perubahan-perubahan fisiologi dan farmakologi yang terjadi sejalan dengan proses menua sehingga bisa memberikan pengobatan yang lebih rasional, individualistik dan cermat mengevaluasi respons-respons terapi yang terjadi.
Beberapa Istilah Pokok
Farmakologi klinik ialah cabang farmakologi yang mempelajari efek obat pada manusia dengan tujuan mendapatkan dasar ilmiah untuk penggunaan suatu obat.
Farmakoterapi ialah cabang ilmu farmakologi yang berhubungan dengan penggunaan obat dalam pencegahan dan pengobatan suatu penyakit. Baik dalam farmakologi klinik maupun farmakoterapi dipelajari aspek farmakokinetik dan farmakodinamik suatu obat.
Farmakokinetik mempelajari nasib obat di dalam tubuh yaitu absorpsi, distribusi, metabolisme (biotransformasi) dan ekskresinya.
Farmakodinamik mempelajari efek obat, baik efek terapeutik maupun efek non-terapeutik (efek samping / side effect / adverse drug reaction), terhadap fisiologi dan biokimia berbagai organ tubuh serta mekanisme kerjanya.
II. FARMAKOKLINIK DAN LANJUT USIA
Jumlah obat, dosis dan aturan pakai kepatuhan penderita ketepatan medikasi Dosis yang diminum
Faktor-faktor farmakokinetik absorpsi
distribusi
metabolisme (biotransformasi) - kondisi fisiologis ekskresi - kondisi patologik - interaksi obat Kadar obat di jaringan - gizi dan diet tempat kerja obat - faktor genetik
Faktor-faktor farmakodinamik - toleransi sensitivitas reseptor
mekanisme homeostatik
Intensitas efek farmakologik = Respons penderita (termasuk efek terapeutik dan non-terapeutik)
Faktor-faktor farmakokinetik menentukan dari jumlah obat yang diminum berapa yang dapat mencapai jaringan tempat kerja obat untuk bereaksi dengan reseptornya. Faktor-faktor farmakodinamik menentukan intensitas efek farmakologi yang ditimbulkan oleh kadar obat di reseptor. Sedangkan faktor-faktor lain yang turut berpengaruh mencakup kondisi fisiologis dan patologis, interaksi obat, keadaan gizi dan diet, serta kepatuhan penderita. Semua faktor-faktor ini akan dibahas lebih terperinci sebagai berikut:
1. Perubahan Fisiologis
Kapasitas fungsional kebanyakan sistem organ menunjukkan penurunan yang dimulai sejak dewasa dan berlangsung seumur hidup. Seperti tampak pada gambar di bawah ini, tidak terdapat “middle age plateau” (plateau usia pertengahan), namun perubahan fisiologis merupakan penurunan linear yang sudah dimulai pada usia tidak lebih dari 45 tahun. Akan tetapi, hal ini tidak terjadi pada semua orang. Kurang lebih 1/3 orang mengalami penurunan fungsi yang tidak berhubungan dengan usia, misalnya penurunan klirens kreatinin.
Perubahan fisiologis dalam komposisi tubuh mencakup:
o Penurunan berat badan total termasuk lean body mass, akibat penurunan jumlah cairan intraselular (body water). Keadaan ini berakibat menurunnya distribusi obat yang sebagian besar terikat pada air, misalnya litium.
o Peningkatan kadar lemak tubuh mengakibatkan peningkatan kadar obat yang larut dalam lemak , misalnya diazepam.
o Penurunan kadar albumin terutama pada lanjut usia yang sakit, menyebabkan penurunan ikatan obat dengan protein, misalnya salisilat, tiroksin, warfarin.
Distribusi obat dalam tubuh sangat dipengaruhi oleh keadaaan komposisi tubuh. Perubahan-perubahan ini akan mempengaruhi respons tubuh terhadap obat, dengan kata lain mempengaruhi farmakokinetik dan farmakodinamik obat. Secara ringkas perubahan farmakokinetik dan farmakodinamik dapat dilihat pada gambar berikut:
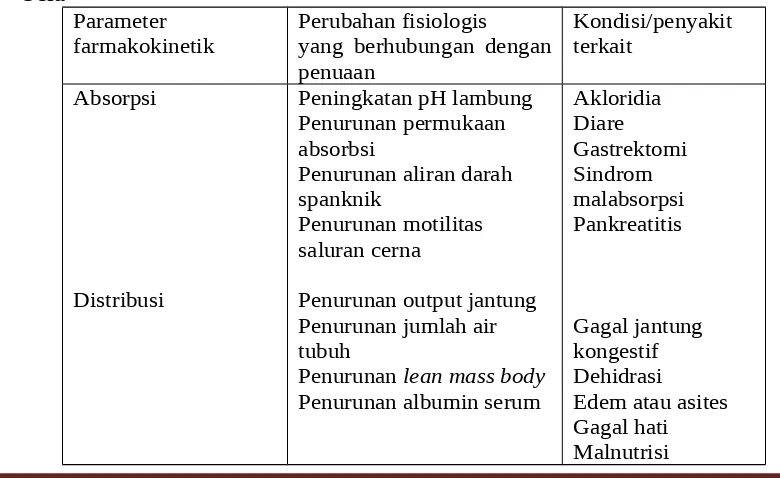
Tabel 1. Perubahan yang Berkaitan dengan Menua yang Mempengaruhi Farmakokinetik Obat.
Variabel Dewasa Muda
(20 – 30 tahun)
Usia Lanjut (60 – 80 tahun) Air tubuh (% dari berat badan)
Lean body mass (% dari berat badan) Lemak tubuh (% dari berat badan)
Albumin serum (g/dL)
Berat ginjal (% dari dewasa muda) Aliran darah hepar (% dari dewasa muda)
61 19 26 – 33 (wanita)
18 – 20 (pria) 4,7 100 100
53 12 38 – 45 36 – 38
3,8 80 55 – 60 a. Farmakokinetik
Dari keempat faktor farmakokinetik pada lanjut usia, yang terpenting adalah faktor ekskresi oleh ginjal.
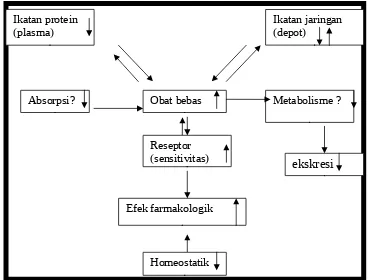
Ikatan protein (plasma)
Absorpsi? Obat bebas Metabolisme ?
ekskresi
Efek farmakologik
Ikatan jaringan (depot)
Reseptor (sensitivitas)
Absorbsi
Absorbsi menentukan bioavailabilitas atau availabilitas sistemik (F). Bila obat diberikan secara intravena maka F=1, bila diberikan secara oral maka F biasanya kurang dari 1. Penyerapan obat per oral terjadi terutama di lambung dan usus halus. Kecepatan dan tingkat absorbsi obat dari lambung dan usus praktis secara keseluruhan tidak mengalami perubahan yang berarti, kecuali pada beberapa obat seperti Fenitoin, Barbiturat, dan Prazosin. Perubahan ini tidak bermakna secara klinis, terutama selama pengobatan jangka panjang. Kadang malah dapat terjadi keadaan sebaliknya yaitu meningkatnya bioavailabilitas Levodopa dan Propanolol akibat menurunnya inaktivasi di saluran cerna. Peningkatan pH lambung mempengaruhi proses ionisasi dan daya kelarutan beberara jenis obat. Penurunan aliran darah usus mengurangi kecepatan absorbsi aktif obat seperti Fe, Ca, Tiamin, Levodopa dan obat-obat antineoplastik. Penurunan motilitas tidak memberikan banyak pengaruh. Absorpsi melalui otot dengan pemberian obat intramuskular cenderung sedikit melambat dikarenakan turunnya aliran darah pada otot, seperti pada obat Lidokain dan Klordiazepoksid.
Distribusi
Parameter distribusi disebut volume distribusi (Vd) yang menunjukkan volume penyebaran obat dalam tubuh dengan kadar plasma atau serum. Besarnya Vd ditentukan oleh ukuran dan komposisi tubuh, fungsi kardiovaskular, kemampuan obat memasuki kompartemen tubuh dan derajat ikatan protein plasma. Obat yang tertimbun dalam jaringan sehingga kadar plasma rendah memiliki Vd yang besar, seperti digoksin. Sebaliknya, obat yang terikat kuat pada protein plasma mempunyai Vd yang kecil seperti warfarin. Vd dapat dirumuskan sebagai berikut:
Vd = X X = jumlah obat dalam tubuh
C C = kadar obat dalam plasma
Perubahan fisiologis yang terjadi seiring dengan proses menua memang tidak banyak berpengaruh pada distribusi obat, tetapi untuk obat-obat yang disebutkan di atas, hendaknya faktor distribusi obat menjadi suatu hal yang harus dipertimbangkan dalam farmakoterapi lanjut usia.
Metabolisme
Kapasitas fungsi hepar sebagai tempat metabolisme utama obat-obatan pada lanjut usia menurun banyak oleh karena faktor-faktor penurunan aktivitas intrinsik enzim mikrosomal hati, berkurangnya massa hepar dan penurunan aliran darah hepar. Aktivitas enzim-enzimnya dapat dirangsang (induced) misalnya rifampisin, luminal dan diazepam, maupun dihambat (inhibited) misalnya oleh Simetidin, Eritromisin, Allopurinol, Kalsium antagonis dan Siprofloksasin. Obat-obat yang mengalami metabolisme di hepar misalnya Parasetamol, Salisilat, Diazepam, Prokain, Propanolol, dan Warfarin, eliminasinya akan menurun sejalan dengan kemunduran kapasitas fungsional hepar. Penurunan massa hati konstan sesuai dengan berat badan (massa hepar 2,5% dari berat badan total). Mulai usia pertengahan, massa hati mengalami penurunan sebesar 0,2% per tahun. Aliran darah hati juga berkurang 0,3-1,5% pertahun. Hal ini menyebabkan kecepatan metabolisme hati menjadi bekurang, sehingga waktu paruh eliminasi obat dalam plasma juga meningkat. Obat-obat yang terpengaruh adalah: Propranolol, Imipramin, Desipramin, Amitriptilin, Nortriptilin.
Ekskresi
Perubahan fisiologis yang mempengaruhi farmakokinetik obat meliputi penurunan massa ginjal, penurunan aliran darah ginjal (laju filtrasi glomerulus menurun 30% pada usia 65 tahun dan tinggal ± 35% pada usia 90 tahun), penurunan fungsi sekretorik.
Pemberian dosis obat pada pasien lanjut usia memerlukan acuan nilai bersihan/klirens kreatinin (creatinine clearance). Nilai ini bisa diperoleh dengan rumus Cockroft-Gault, yaitu:
Kl kreatinin = (140-umur <thn>) x berat badan <kg> 72 x kreatinin serum <mg/dl>
Untuk wanita, nilai ini dikalikan lagi dengan 0,85.
Selain dengan rumus Cockroft-Gault, perkiraan klirens kreatinin bisa didapatkan dengan normogram Sierbaek-Nielsen. Selanjutnya, hasil bersihan kreatinin ini dimasukkan ke dalam formula Giusti Hayton. Formula ini sebenarnya dipakai pada pasien gagal ginjal, namun karena pada pasien lanjut usia juga terjadi penurunan fungsi ginjal maka formula ini dapat dipakai.
G = ( 1-fR ) x (1- Kl kreatinin pasien ) Kl kreatinin normal G = Faktor penyesuaian dosis.
fR = fraksi obat yang diekskresi utuh oleh urin dari dosis yang bioavailabel
Dosis yang ingin diberikan bisa dihitung dengan cara: Dosis per kali pemberian tetap, interval diperpanjang
T = TN x 1/G
D = DN x G
Cara gabungan kedua cara diatas, yaitu dosis per kali pemberian diperkecil dan interval diperpanjang, asalkan dosis per satuan waktu sama dengan nilai tersebut pada ginjal normal dikali dengan G.
Perhitungan ini bisa membantu dalam memperkirakan dosis, namun pemeriksaan kadar obat plasma beberapa obat yang relatif toksik perlu dilakukan seperti digoksin dan antibiotik aminoglikosida. Selain itu, harus diingat bahwa perhitungan tersebut hanya didasarkan atas penurunan fungsi ginjal penderita yang bersangkutan (berlaku untuk obat-obat yang ekskresinya melalui filtrasi glomerulus maupun yang melalui sekresi tubulus) dan belum memperhitungkan berbagai perubahan lainnya yang terjadi pada lanjut usia. Oleh karena itu, perhitungan ini hanya berguna sebagai perkiraan awal yang harus diikuti penyesuaian lebih lanjut sesuai respons klinik penderita dan/atau kadar plasma obatnya.
Fungsi ginjal adalah suatu kerja yang dinamis, sehingga dosis rumatan perlu diubah sesuai kondisi patologis yang terjadi pada pasien. Pasien lanjut usia mudah mengalami kerusakan ginjal akibat dehidrasi, gagal jantung kongestif, hipotensi, retensi urin, dan nefropati diabetikum.
Beberapa obat yang terutama mengalami ekskresi utama di ginjal adalah simetidin, penisilin, litium, obat anti diabetik oral, pankuronium dan tetrasiklin. Paru-paru penting dalam ekskresi obat berupa gas. Sebagai akibat berkurangnya kapasitas respiratori dan peningkatan penyakit paru aktif pada lanjut usia, pemakaian anestesi inhalasi menjadi pertimbangan tersendiri dan bisa diganti dengan anestesi parenteral.
Ekskresi obat juga terjadi melalui keringat, liur, air mata, air susu dan rambut tetapi dalam jumlah kecil sekali sehingga tidak berarti dalam pengakhiran efek obat.
Metabolisme
Ekskresi
Peningkatan -1 glikoprotein
Peningkatan lemak tubuh Penurunan massa hati Penurunan aktivitas enzim
Penurunan aliran darah hati
Penurunan aliran darah ginjal
Penurunan laju filtrasi glomerulus
Penurunan sekresi tubulus
Gagal ginjal
Gagal jantung kongestif Demam
Insufisiensi hepar Keganasan Malnutrisi Penyakit tiroid Infeksi virus atau imunisasi
Hipovolemia Insufisiensi ginjal
b. Farmakodinamik
Farmakodinamik adalah pengaruh obat terhadap tubuh. Perubahan-perubahan dari aspek farmakodinamik lanjut usia meliputi penurunan maupun peningkatan sensitivitas obat dengan reseptor (interaksi obat-reseptor), penurunan jumlah reseptor, kejadian pasca penangkapan oleh reseptor, serta perubahan mekanisme homeostatis.
Obat menimbulkan serentetan reaksi biokimiawi dari reseptor sampai efektor. Di dalam sel terjadi proses biokimiawi yang menghasilkan respons selular. Respons ini pada lanjut usia secara keseluruhan menurun. Penurunan ini tidak dapat diprediksi dengan ukuran-ukuran matematis seperti yang terjadi pada farmakokinetik.
Pada umumnya obat-obat yang cara kerjanya merangsang proses biokimiawi selular intensitas pengaruhnya akan menurun, misalnya agonis β untuk terapi asma bronkial diperlukan dosis yang lebih besar, padahal dengan dosis yang besar, efek samping akan lebih besar pula. Sebaliknya obat-obat yang cara kerjanya menghambat proses biokimiawi selular, pengaruhnya akan menjadi lebih nyata sekali terlebih-lebih dengan mekanisme regulasi homeostasis yang melemah, efek farmakologi obat dapat sangat menonjol sehingga toksik, misalnya obat-obat antagonis β dan antikolinergik.
Secara umum, didapatkan peningkatan kepekaan sistem saraf pusat usia lanjut terhadap psikotropika seperti Morfin, Benzodiazepin, sebagian besar antipsikotik dan analgesik. Sebaliknya didapatkan penurunan efek obat kardiovaskular terutama Propanolol karena penurunan sensitivitas reseptor yang terjadi.
termoregulasi juga berkurang nyata dan hipotermia akibat obat yang disebabkan oleh efek farmakologi langsung atau tak langsung melalui berkurangnya mobilitas, adalah masalah utama pada usia lanjut. Fenotiazin menimbulkan kesukaran yang nyata dalam hal ini. Jatuh pada lanjut usia juga dapat disebabkan oleh efek obat pada mekanisme pengendalian sikap tubuh, misalnya kejadian aritmia oleh obat.
Pemeliharaan fungsi intelektual yang normal, pengaturan kadar gula darah dan pengendalian saraf atas fungsi berkemih dan buang air besar juga menjadi kurang efisien. Akibatnya, meningkatlah kepekaan terhadap efek farmakologi atau efek samping obat.
2. Kondisi Patologis
Penderita lanjut usia biasanya menderita beberapa penyakit sekaligus. Penyakit-penyakit ini biasanya bersifat kronis seperti gagal jantung/gagal ginjal, hipertensi, aterosklerosis, penyakit jantung koroner, penyakit serebrovaskular, diabetes, artritis, osteoporosis, katarak demensia dan sebagainya. Selain itu, masih ada lagi komplikasi dari berbagai penyakit yang diderita. Dari uraian ini, dapat dilihat bahwa lanjut usia memerlukan obat-obat yang di antaranya memiliki batas keamanan yang sempit seperti digitalis, anti-aritmia, antidiabetik oral, antipsikotik dan lain-lain. Hendaknya diingat bahwa kadang terjadi perubahan respons terhadap penyakit sehingga memungkinkan diagnosa dan pengobatan yang keliru dengan segala akibatnya. Salah satu contoh adalah keluhan-keluhan psikis yang sering muncul sebagai gejala penyakit somatis.
Diantara penyakit-penyakit yang sering diderita lanjut usia, yang dapat mempengaruhi respons terhadap obat adalah:
- Penyakit yang menurunkan aliran darah ke organ, diantaranya adalah gagal jantung kongestif (cardiac heart failure/CHF). Pada pasien CHF terjadi pengurangan luasnya distribusi obat seperti lidokain, digoksin dan teofilin sehingga dosis awal obat-obat tersebut harus dikurangi paling sedikit 1/3nya. Berkurangnya aliran darah pada hepar akan mengurangi metabolisme obat-obat seperti Propanolol, Lidokain dan Morfin. Pada ginjal, berkurangnya aliran darah akan mengurangi ekskresi obat-obat dengan klirens tinggi di ginjal, terutama obat yang tidak hanya difiltrasi oleh glomerulus tetapi juga disekresi aktif oleh tubulus ginjal, seperti Penisilin dan Neostigmin.
- Penyakit hati, dibedakan antara penyakit hepar yang kronik seperti sirosis hepatis dan yang akut seperti hepatitis viral akut. Pada penyakit hati kronik terjadi penurunan aliran darah hepar, penurunan produksi albumin dan penurunan aktivitas intrinsik enzim-enzim metabolisme sehingga pengurangan dosis obat-obat tertentu yang dimetabolisme maupun terikat albumin perlu dikurangi seperti Fenitoin dan Warfarin. Berapa besar dosis yang dikurangi diperkirakan dari respons klinik atau monitoring kadar plasma obat. Pada penyakit hepar akut, aliran darah dapat meningkat dengan aktivitas enzim yang bisa meningkat atau menurun, kadar albumin plasma tetap atau menurun dengan kadar bilirubin meningkat. Oleh karena itu, klirens obat-obat dapat meningkat, menurun atau tetap.
diturunkan, terutama obat dengan batas keamanan yang sempit. Besarnya penurunan dosis dapat diperkirakan dari mengukur atau menghitung klirens kreatinin.
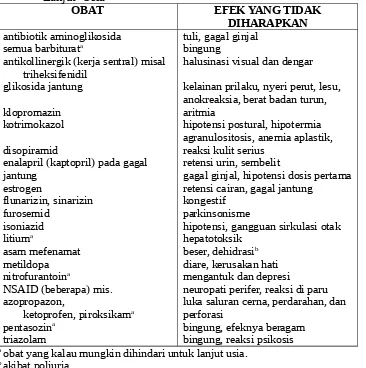
Tabel 3. Perubahan Respons Terhadap Obat pada Lanjut Usia
OBAT RESPONS MEKANISME UTAMA
3. Interaksi Obat
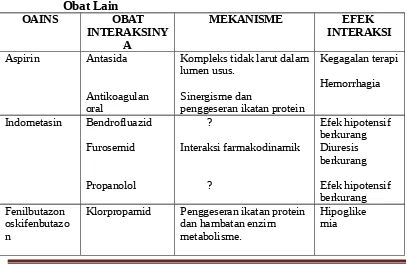
Interaksi obat dari segi efek yang ditimbulkan bisa bersifat menguntungkan seperti kombinasi obat antihipertensi dan kombinasi antituberkulosis, atau merugikan seperti interaksi warfarin dengan obat anti-inflamasi non-steroid (OAINS). Efek yang menguntungkan mencakup peningkatan efektifitas obat, efek samping yang berkurang, mencegah resistensi antagonisme efek toksik oleh antidotnya. Sedangkan pada efek yang merugikan mencakup penurunan efektifitas obat yang berinteraksi (misalnya antagonisme) dengan akibat efek terapi tidak tercapai, peningkatan efek samping dan/atau toksisitas.
Mekanisme interaksi obat secara garis besar dibagi 3 yakni interaksi farmaseutik atau inkompatibilitas, interaksi farmakokinetik, dan interaksi farmakodinamik
Interaksi farmaseutik / inkompatibilitas terjadi di luar tubuh sebelum obat diberikan antara obat yang tidak dapat dicampur (inkompatibel). Pada pencampuran ini terjadi interaksisecara kimiawi dan fisik, yang hasilnya dapat dilihat seperti endapan dan perubahan warna. Contohnya pemberian infus
amfoterisin B yang mengendap dalam larutan garam fisiologis atau Ringer laktat.
Interaksi farmakokinetik terjadi bila salah satu obat mempengaruhi absorbsi, distribusi, metabolisme atau ekskresi obat kedua sehingga kadar plasma obat kedua meningkat atau menurun dengan akibat meningkatnya toksisitas atau penurunan efektivitas. Contohnya adalah antasid yang mengurangi absorpsi Fe (tingkat absorpsi), asam mefenamat yang menggeser ikatan protein warfarin sehingga efek/toksisitas warfarin meningkat (tingkat distribusi), fenitoin menginduksi enzim metabolisme kortikosteroid (tingkat metabolisme), furosemid menghambat sekresi gentamisin dalam tubuli ginjal (tingkat sekresi).
Interaksi farmakodinamik adalah interaksi antara obat yang bekerja pada sistem reseptor, tempat kerja atau sistem fisiologik yang sama sehingga terjadi efek yang aditif, sinergistik atau antagonistik. Interaksi farmakodinamik ini mempunyai arti yang penting dalam klinis. Contoh interaksi pada reseptor ialah reseptor kolinergik dengan asetilkolin (agonis) dan atropin (antagonis), interaksi fisiologik seperti antihipertensi dengan diuretik, interaksi digitalis dan diuretik sehingga terjadi hipokalemia sehingga toksisitas digitalis meningkat.
4. Faktor Genetik
dan sebab-sebab pada tingkat molekular, dan mengembangkan cara-cara sederhana untuk mengenali orang-orangnya sehingga obat maupun dosis yang diberikan dapat disesuaikan. Contoh pada gangguan tingkat gen ini adalah penderita defisiensi glukosa-6-fosfat dehidrogenase yang mengalami hemolisis pada pemberian obat-obat seperti primakuin dan golongan sulfa. 5. Toleransi
Toleransi adalah penurunan efek farmakologik akibat pemberian berulang. Berdasarkan mekanismenya ada 2 jenis toleransi, yaitu toleransi farmakokinetik, yang biasanya terjadi karena obat meningkatkan metabolismenya sendiri seperti rifampisin, serta toleransi farmakodinamik (toleransi selular) terjadi karena proses adaptasi sel terhadap obat yang terus menerus berada di lingkungannya, misalnya pada amfetamin dan opiat. Takifilaksis adalah toleransi farmakodinamik yang bersifat akut.
6. Faktor-faktor Lain Kepatuhan Penderita
Kepatuhan makan obat merupakan masalah yang cukup kompleks. Dalam suatu penelitian, kesalahan tersering yang ditemui yaitu tidak memakan obatnya, penggunaan obat yang tidak diberikan dokter, kesalahan besarnya dosis, urutan atau waktu makan obat. Mereka yang membuat kesalahan umumnya berumur lebih 75 tahun, hidup sendiri, dan menderita banyak penyakit sekaligus.
Faktor-faktor yang dapat menyebabkan ketidakpatuhan pasien minum obat:
Sifat penyakit
Penyakit kronik yang memerlukan terapi profilaksis atau supresif jangka lama, dan yang bila obat tidak dimakan akibatnya tidak terlihat langsung, cenderung menimbulkan ketidakpatuhan.
Regimen obat yang kompleks yang memerlukan berbagai jenis obat dan pemberian dosis yang sering atau timbulnya efek samping.
Hambatan fisik, psikologik, sosial dan ekonomi.
Kepatuhan penderita dapat ditingkatkan dengan menyederhanakan regimen obat dan melakukan langkah-langkah berikut:
Jelaskan mengenai obat yang diberikan meliputi efek obat, cara minum, dan efek samping, baik kepada penderita atau teman dan kerabatnya, bila perlu beri petunjuk secara tertulis.
Pilihan preparat, dipilih yang cocok dengan penderita seperti pemberian bentuk sirup lebih cocok untuk penderita dengan kesukaran menelan.
Wadah obat jelas dengan label yang jelas, mudah dibuka, terbuat dari bahan transparan seperti plastik atau gelas karena para lanjut usia sering mengenali obatnya dari bentuk ukuran, dan warna.
Bantuan mengingat misalnya dengan kalender harian atau buku harian.
Anjurkan membuang obat-obat yang lama agar tidak membingungkan pasien sendiri.
Kepatuhan penderita dapat dicek misalnya dengan melakukan pemeriksaan mendadak di lemari obat sewaktu kunjungan rumah. Bila gagal harus dilakukan supervisi pengobatan.
Telah diketahui bahwa diet tinggi protein meningkatkan aktivitas enzim-enzim metabolisme obat di hati seperti sehingga mempercepat metabolisme obat-obat seperti Teofilin, Propanolol, Fenitoin dengan akibat berkurangnya masa kerja, efek farmakologik dan toksisitas. Kurang protein dan vitamin sering terjadi pada lanjut usia yang tidak atau kurang aktif. Pada lanjut usia golongan ini, berbagai faktor seperti rasa kesepian, depresi, keuangan terbatas, penyakit yang membatasi aktivitas seperti artritis menyebabkan mereka hanya makan sedikit dan mengalami penurunan nafsu makan. Telah diketahui pula bahwa merokok dapat menginduksi enzim metabolisme hati untuk beberapa obat seperti Teofilin, Propanolol, Diazepam pada usia muda dan pertengahan sedangkan pada lanjut usia efek induksi ini hampir tidak ada. Dengan demikian, memasuki lanjut usia malah dapat terjadi pengurangan enzim-enzim ini. Akibatnya toksisitas obat mudah terjadi bila dosis obat-obat tersebut tidak diturunkan.
Ketepatan Medikasi
Ini adalah tanggung jawab dokter bila obat didapatkan dari resep dokter. Diagnosa yang tepat dan pengetahuan akan prinsip-prinsip pengobatan pada usia lanjut menjadi kunci keberhasilan. Selain itu, permasalahan dalam tepatnya pemakaian obat dapat diakibatkan oleh diagnosa yang keliru oleh pasien sendiri karena mengkonsumsi obat-obat yang dijual bebas tanpa konsultasi terlebih dahulu.
7. Efek Nonterapi pada Lanjut Usia
Efek nonterapi atau efek samping (side effect / adverse drug reaction) adalah semua efek yang tidak diharapkan atau yang berbahaya akibat obat yang diminum dengan cara dan dosis yang sesuai dengan anjurannya. Kejadian ini pada lanjut usia meningkat 2-3 kali lipat yang mencakup paling banyak mengenai sistem gastrointestinal. Peningkatan efek nonterapi dapat diakibatkan oleh semua faktor yang mempengaruhi respons penderita lanjut usia terhadap obat seperti yang telah diuraikan di atas.
Klasifikasi efek samping obat:
- Tipe A (efek samping obat yang dapat diprediksi)
Reaksi tipe A merupakan efek komponen faarmakologis obat yang bersangkutan. Insidensnya tinggi, tetapi jarang mengancam jiwa.
- Tipe B (efek samping obat yang tidak dapat diprediksi)
Tipe ini mencakup reaksi idiosinkrasi, reaksi alergi dan anafilaktik. Reaksi ini jarang terjadi tapi berpotensi mengancam jiwa.
Yang perlu diingat adalah suatu penyakit mungkin merupakan akibat dari suatu efek samping obat. Cara terbaik dalam menangani pasien yang dicurigai mengalami efek nonterapi adalah menghentikan pemberian obat atau mengurangi dosisnya di bawah pengawasan serta mengubah jenis obat. Kadang diperlukan tambahan obat lain untuk membantu menangani hal ini, seperti pemberian kalium pada hipokalemia akibat diuretik. Beberapa contoh obat yang menimbulkan kelainan yang sering terjadi pada usia lanjut:
- Hipotensi postural oleh obat antihipertensi.
Tabel 4. Obat Berpotensi Efek Samping Berat atau Tidak Biasa pada
Lanjut Usia
OBAT EFEK YANG TIDAK
DIHARAPKAN antibiotik aminoglikosida
semua barbiturata
antikollinergik (kerja sentral) misal triheksifenidil
glikosida jantung
klopromazin kotrimokazol
disopiramid
enalapril (kaptopril) pada gagal jantung
estrogen
flunarizin, sinarizin furosemid
isoniazid litiuma
asam mefenamat metildopa nitrofurantoina
NSAID (beberapa) mis. azopropazon,
ketoprofen, piroksikama pentasozina
triazolam
tuli, gagal ginjal bingung
halusinasi visual dan dengar
kelainan prilaku, nyeri perut, lesu, anokreaksia, berat badan turun, aritmia
hipotensi postural, hipotermia agranulositosis, anemia aplastik, reaksi kulit serius
retensi urin, sembelit
gagal ginjal, hipotensi dosis pertama retensi cairan, gagal jantung
kongestif parkinsonisme
hipotensi, gangguan sirkulasi otak hepatotoksik
beser, dehidrasib diare, kerusakan hati mengantuk dan depresi
neuropati perifer, reaksi di paru luka saluran cerna, perdarahan, dan perforasi
bingung, efeknya beragam bingung, reaksi psikosis a obat yang kalau mungkin dihindari untuk lanjut usia.
b akibat poliuria.
III. FARMAKOTERAPI PADA LANSIA
Bab ini membahas aspek-aspek farmakoterapi yang penting pada lanjut usia pada beberapa keadaan patologis yang menyertainya.
Pengobatan Hipertensi pada Lanjut Usia
Kebanyakan orang tua yang mengalami hipertensi, kecuali hipertensi sistolik, menunjukkan resistensi perifer yang meningkat. Di samping itu pembuluh darah besar khususnya aorta menjadi kaku sehingga sukar mengembang. Naiknya resistensi perifer menjadi unsur untuk terjadinya peningkatan diastolik yang diikuti tekanan sistolik. Di lain pihak, kekakuan aorta akan meningkatkan tekanan sistolik. Pemilihan obat hipertensi dipengaruhi pula oleh volume intravaskular yang rendah dan tonus neurogenik yang tinggi. Adanya penyakit-penyakit lain seperti diabetes melitus, penyakit paru, jantung, gout serta penyakit sendi merupakan pertimbangan khusus dalam memilih obat.
Diuretik
Diuretik tiazid dapat merupakan pilihan pertama, sebaiknya diberikan sekali sehari dalam dosis kecil dan dinaikkan (bila perlu) setelah waktu yang cukup. Dosis hidroklorotiazid 12,5 mg atau klortalidon 25 mg sehari umumnya memuaskan. Harus diingat bahwa pemberian berlebihan dapat menimbulkan hipovolemia. Hipokalemia dapat dihindarkan dengan diuretik hemat kalium seperti spironolakton atau triamteren atau dengan memberikan substitusi kalium, terutama pada penderita penyakit jantung koroner dan penderita yang juga memakai preparat digitalis. Efek samping lain yang perlu diingat ialah golongan tiazid dapat mencetuskan hiperglikemia dan serangan gout.
Beta-bloker
Variasi individu farmakoninetik β-bloker sangat nyata sehingga dosis perlu perhatian penyesuaian yang cermat. Efek nonterapi ringan cukup sering terjadi, dan yang paling penting pada kaum usia lanjut adalah hipotensi postural, bradikardia dan asma bronkiale. Penghentian tiba-tiba setelah penggunaan jangka panjang kadang dapat menyebabkan hipersensitivitas simpatis sementara seperti takikardia.
Verapamil Disopiramid Turunan nitrat Zat simpatomimetik
Blok jantung, hipotensi postural, asistol Gagal jantung, hipotensi postural Hipotensi postural
Berkurangnya efek antihipertensi
Kelompok obat β-bloker dapat dibagi menjadi 2 yaitu yang bekerja pada reseptor β1 dan β2 (β-bloker nonselektif) dan yang terutama bekerja pada reseptor β1 (β-bloker selektif). β-bloker nonselektif yang bisa dipakai berupa propanolol 20mg, 2 kali sehari dengan dosis maksimum 120 mg atau sotalol 40 mg, 2 kali sehari. Sedangkan β-bloker selektif dapat berupa atenolol 25 mg sekali sehari dengan dosis maksimum 100 mg atau metoprolol 25 mg sekali sehari dengan dosis maksimum 200mg.
Efek hipertensi mungkin baru timbul 1-3 minggu. Yang perlu diingat ialah denyut nadi tidak boleh kurang dari 45 kali per menit sebelum terapi dan kontraindikasinya yaitu gangguan aliran nafas dan gagal jantung. Ekskresi atenolol dan sotalol bergantung pada fungsi ginjaldan dosis harus diturunkan sampai 50% bila nilai klirens kreatinin di bawah 30 ml/mnt.
Penghambat ACE ( angiotensin converting enzyme )
Pengalaman pada usia lanjut terbatas pada kaptopril 25 mg, dua kali sehari atau 12,5 mg, tiga kali sehari dan enalapril dosis rendah. Obat ini bermanfaat juga bagi gagal jantung. Eliminasi obat maupun metabolitnya melalui ginjal sehingga pada lanjut usia dengan penurunan fungsi ginjal harus diberikan hati-hati terutama terhadap kemungkinan hiperkalemia.
Kalsium antagonis
Kalsium antagonis adalah segolongan obat yang dipakai pada jantung koroner juga mempunyai efek hipotensif, terutama pada orang hipertensi. Dari berbagai jenis dalam golongan obat ini, yang terbanyak dipakai ialah verapamil, diltiazem dan nifedipin. Akhir-akhir ini amlodipin juga semakin banyak dipergunakan. Semua analog dihidropiridin relatif aman dan efektif untuk mengatasi hipertensi pada lanjut usia dengan penyesuaian dosis menurut berat badan dan fungsi ginjal. Perhatian perlu diberikan pada pasien dengan angina tidak stabil. Dikatakan pula golongan obat ini kurang memberikan manfaat bila dikombinasikan dengan obat lain.
Antihipertensi lainnya
Banyak obat lain yang bersifat vasodilator seperti metildopa, prazosin dan doksazosin dipakai pada usia lanjut namun obat-obat ini biasanya kurang efektif dan memberikan resiko tertentu. Tak satu pun yang telah dipelajari mendalam pada pasien lanjut usia dengan hipertensi. Karena itu penggunaannya secara umum tidak dianjurkan.
Pengobatan Hiperlipidemia pada Lanjut Usia
Seperti halnya pengobatan hipertensi, sasaran penggunaan obat penurun kadar lipid bukanlah untuk mengadakan koreksi biokimiawi atau memperbaiki variabel-variabel klinis-fisiologis, melainkan untuk mengurangi morbiditas dan mortalitas kardiovaskular. Telah diperhitungkan bahwa kadar kolesterol serum yang tinggi pada orang berusia di atas 65 tahun tetap merupakan faktor resiko, tetapi belum dibuktikan bahwa resiko ini dapat diturunkan hanya dengan menggunakan obat penurun kadar kolesterol. Obat-obat yang lebih tua (asam nikotinat, fibrat) relatif kurang aman bagi kaum lanjut usia. Kalau diputuskan untuk menggunakan obat, pilihannya adalah penghambat HMG-CoA reduktase, misalnya simvastatin dengan dosis serendah mungkin seperti 10 mg per hari satu kali sehari.
Penggunaan Obat Kardiovaskular pada Lanjut Usia Glikosida Jantung
Masalah timbul dari meningkatnya waktu paruh digoksin akibat lanjut usia maupun kondisi patologi yang menyertai seperti penurunan fungsi ginjal yang penting untuk tahap ekskresi obat ini. Dosis toksik dan terapi berdekatan sehingga memiliki “margin of safety” yang rendah. Interaksi dengan diuretik terutama pengosongan kalium yang bisa berakibat toksik terhadap jantung. Efek samping banyak dan dapat dikelompokkan sebagai efek samping susunan saraf pusat seperti kebingunan, mual, muntah dan pusing, serta efek samping kardiovaskular seperti bradikardia, ekstrasistol dan aritmia yang dapat fatal. Kadang dapat terjadi pula ginekomastia. Untuk penilaian efektivitas digoksin, hasil monitoring kadar digoksin plasma tidak boleh dipakai sebagai pedoman mutlak, tetapi harus dikaitkan juga dengan penilaian secara klinis penderita. Glikosida jantung diindikasikan untuk terapi gagal jantung, sering diberikan dalam dosis beban (loading dose) untuk segera mengatasi gejala lalu dilanjutkan dengan dosis pemeliharaan. Untuk dosis beban, digoksin dapat diberikan 0,5-0,75mg ; 0,125-0,25 adalah dosis pemeliharaan yang lazim.
Antiaritmia
Efek samping antiaritmia sering terjadi pada lanjut usia sehingga pengobatan dibatasi pada aritmia yang menyebabkan gejala yang serius dan parah saja serta mengancam jiwa. Hendaknya dihindari kombinasi dua atau lebih antiaritmia karena dapat memicu terjadinya blok jantung yang parah, gagal jantung dan hipotensi postural. Umumnya antiaritmia bervariasi farmakokinetiknya dari orang ke orang. Karena batas keamanan yang sempit, obat ini harus dititrasi dosisnya. Pengukuran kadar dalam serum secara rutin dianjurkan untuk penggunaan kebanyakan antiaritmia pada lanjut usia.
Amiodaron merupakan antiaritmia yang efektif, sayangnya menimbulkan sejumlah efek samping. Diantaranya adalah perubahan fungsi tiroid, fibrosis paru dan hepatitis. Dengan dosis serendah-rendahnya (tidak lebih dari 200mg/hari), obat ini diindikasikan untuk takiaritmia dengan sindrom pra-eksitasi.
tirotoksikosis. Kuinidin berkurang klirensnya sampai 30% pada usia di atas 60 tahun. Penurunan klirens terjadi pada ginjal dan hati. Lidokain digunakan untuk mengobati aritmia ventrikular. Obat ini mengalami metabolisme terutama di hati sehingga kemunduran faal hati akan meningkatkan toksisitas seperti pengaruh sedasi dan kejang-kejang. Untuk glikosida jantung, selain untuk terapi gagal jantung, dapat pula diberikan pada fibrilasi atrium.
Antiangina
Nyeri iskemia sangat menakutkan dan melumpuhkan sehingga harus selalu diobati. Antiangina dapat diberikan untuk keadaan akut seperti nitrogliserin sublingual atau untuk mencegah serangan. Semua obat golongan ini dapat menyebabkan hipotensi postural. Antiangina dapat berupa β-bloker, antagonis kalsium atau sediaan nitrat.
β-bloker yang dipakai yang bersifat kardioselektif. Karena sifatnya hidrofilik, maka obat ini sukar masuk ke dalam otak dan efek sentralnya seperti kelemahan dan depresi juga berkurang. Atenolol tidak mengalami metabolisme hati yang berarti dan mempunyai masa kerja yang lama dan dapat diramalkan, karena itu dapat diberikan dalam dosis tunggal.
Kalsium antagonis relatif aman untuk lanjut usia untuk angina pasca kerja maupun nokturnal, kecuali angina tidak stabil dan dapat digunakan untuk penderita asma. Efek samping yang tersering adalah hipotensi postural, sakit kepala, udem dan sembelit. Untuk nifedipin, sediaan lepas lambat lebih disukai pada usia lanjut. Dosis awal untuk nifedipin, verapamil dan diltiazem berturut-turut 3x5 mg, 3x40 mg dan 3x60 mg.
Derivat nitrat mencakup nitrogliserin, isosorbiddinitrat dan isosorbid mononitrat. Efek antianginanya efektif dan aman bagi pasien gagal jantung dan asma. Namun penggunaan berlebihan dapat menyebabkan toleransidan angina yang lebih parah ketika obat dihentikan. Efek samping yang sering berupa hipotensi postural dan sakit kepala. Isosorbid dinitrat merupakan derivat nitrat yang paling umum digunakan dengan dosis 5-10 mg, 3-4 kali sehari untuk pencegahan serangan dan 5-10 mg sublingual untuk serangan akut.
Penggunaan Antidiabetik pada Lanjut Usia
Tujuan pengobatan diabetes pada lanjut usia adalah meringankan gejala, mencegah komplikasi dan mengendalikan penyakit dalam keadaan darurat. Kelompok obat antidiabetik ini adalah:
- Sulfonilurea
Golongan ini mencakup glibenklamid, glipizid, glikuidon dan glibenklamid yang sering digunakan. Walaupun tersedia di pasar, klorpropamid yang diekskresi melalui ginjal, dan karenanya akan tertimbun terutama pada penderita gagal ginjal, tidak boleh digunakan pada lanjut usia. Hal ini dapat menyebabkan hipoglikemia berat dan lama (dengan kemungkinan kerusakan otak menetap), hiponatremia dan retensi cairan. Efek samping tersering mencakup ruam kulit dan hipoglikemia. Interaksi utama adalah dengan antikoagulan (resiko perdarahan meningkat) dan sulfonamid (resiko hipoglikemia meningkat) Pada banyak pasien, respons terhadap sulfonilurea menurun sejalan dengan usia.
Obat Dosis harian ( mg ) Kerja singkat (2-4 kali sehari)
Glibenklamid Glipizid Glikuidon Tolbutamid Kerja lama (1 kali sehari )
Klorpropamid
5-45 2,5-7,5 15-45 500-1500
(pada lanjut usia sebaiknya dihindari ) 12,5-75
- Biguanid
Kini hanya metformin yang tersedia. Obat ini dapat menyebabkan asidosis laktat pada lanjut usia dan tidak boleh diberikan pada penderita penyakit jantung, ginjal dan hati berat. Efek samping berupa anoreksia dan diare. Efek anoreksia ini digunakan untuk mengurangi berat badan penderita. - Insulin
Insulin dikelompokkan menjadi kerja singkat, menengah, lama dan kombinasinya. Untuk lanjut usia dan rumatan , sekali suntik dalam sehari lebih baik daripada dua kali atau lebih sehingga dapat dipakai insulin kombinasi. Dosis insulin pada lanjut usia harus selalu disesuaikan dengan perubahan nutrisi dan berpegang prinsip bahwa mencegah hipoglikemia lebih penting daripada hiperglikemia.
Penggunaan Obat Anti Inflamasi Non Steroid (OAINS) pada Lanjut Usia Golongan obat ini banyak digunakan dalam regimen terapi penyakit sendi seperti osteoartritis, artritis reumatoid dan artritis gout. Banyak tersedianya OAINS menyulitkan pemilihan obat yang rasional. Banyak di antaranya menimbulkan interaksi yang serius dengan obat lain seperti antikoagulan warfarin. Semua OAINS menyebabkan gangguan saluran cerna termasuk perdarahan. Jika suatu jenis OAINS tidak efektif, lebih baik ganti dengan jenis lain daripada melanjutkan dengan dua macam obat. Jika nyeri tidak dapat hilang dengan OAINS saja, penambahan analgesik seperti paracetamol dapat berguna.
Klasifikasi OAINS: - Derivat salisilat
Biasanya sangat efektif, namun sering menimbulkan mual, muntah, diare atau perdarahan saluran cerna. Kaum lanjut usia lebih besar kemungkinannya untuk menderita tinitus dan pusing. Gangguan saluran cerna dapat dikurangi dengan sediaan salut enterik.
- Derivat pirazol
dewasa muda. Jika tidak perlu sekali, sebaiknya obat ini tidak diberikan pada lanjut usia.
- Derivat asam asetat
Indometasin relatif sering menimbulkan dispepsia dan iritasi lambung dibandingkan OAINS lain. Efek samping lain termasuk nyeri kepala dan bingung/pusing dan retensi cairan dapat juga pada lanjut usia. Sedangkan diklofenak dan fenklofenak memiliki sifat farmakologik yang sama dengan efek samping yang lebih rendah.
- Derivat asam propionat
Derivat ini mencakup banyak obat seperti yang umum dikenal antara lain ibuprofen, ketoprofen dan naproksen. Absorpsi obat golongan ini cukup baik dan fraksi yang terikat protein plasma cukup tinggi. Karena ikatan protein obat-obat ini terjadi di tempat lain daripada ikatan obat hipoglokemik dan antikoagulan oral, maka interaksi antara obat-obat ini tidak begitu bermakna secara klinis. Secara umum derivat propionat lebih sedikit menimbulkan efek samping gastro-intestinal di banding salisilat. - Derivat fenamat
Obat ini sering menimbulkan diare dan dapat mengakibatkan dehidrasi. Contoh golongan obat ini adalah asam mefenamat dan asam flufenamat. - Derivat oksikam
Suatu contoh yang umum adalah piroksikam. Obat ini mempunyai masa kerja panjang sehingga dapat diberikan sekali sehari. Perlu diperhatikan bahwa hambatan terhadap biosintesis prostaglandin yang penting untuk homeostasis seperti PGI2 (prostasiklin) untuk mukosa lambung mungkin mengandung resiko yang lebih besar dibanding OAINS yang masa kerja pendek.
Tolbutamid
Tabel 8. Resiko dan Kontra Indikasi Relatif OAINS pada Lanjut Usia
KEADAAN OAINS DAN KETERANGANNYA
a.Resiko toksik sistem hematopoeitik akan sangat bertambah pada pemberian fenilbutazon dan oksifenbutazon.
b.Presipitasi decompensatio-cordis dengan fenilbutazon dan oksifenbutazon.
Fenilbutazon dan oksifenbutazon menambah kemungkinan retensi cairan.
Resiko toksik akan bertambah dengan semua OAINS karena hampir semua menjalani metabolisme hepar.
Resiko toksik akan bertambah dengan OAINS yang juga diekskreasi melalui ginjal seperti aspirin, azapropazon dan alklofenak.
Semua obat OAINS bersifat iritan terhadap mukosa lambung dan seringkali menimbulkan eksaserbasi ulkus dan juga perdarahan gastro-intestinal. Beberapa OAINS memang lebih baik toleransinya.
Aspirin menimbulkan asma pada penderita yang sensitive. OAINS lainnya ternyata dapat menimbulkan juga gejala asma atau penurunan dalam FEV1.
Pemberian fenilbutazon dan oksifenbutazon dapat meningkatkan toksik terhadap sIstem hematopoetik.
OAINS sejenis asam mefenamat dapat memperhebat diare.
Penggunaan Kortikosteroid pada Lanjut Usia
lambung, memburuknya diabetes dan berkurangnya ketahanan terhadap infeksi. Karena alasan inilah kortikosteroid tidak boleh diberikan pada usia lanjut, kecuali jika benar-benar diperlukan. Pengobatan dengan steroid mencakup indikasi yang luas misalnya injeksi intra-artikular untuk artritis, krim untuk dermatitis, tetes mata, obat hirup untuk asma. Karena cakupan yang luas ini, bentuk, dosis dan lama pengobatan disesuaikan dengan masing-masing kondisi fisiopatologis penderita.
Penggunaan Antimikroba pada Lanjut Usia
Secara umum indeks terapi antimikroba cukup lebar. Banyak di antara obat antimikroba memiliki waktu paruh yang pendek sehingga bila ada perubahan akibat usia, maka pemanjangan waktu paruh secara absolut bernilai kecil. Keberhasilan terapi dengan antimikroba pada lanjut usia juga dipengaruhi
terutama oleh keadaan imunitas dan kondisi patologis lain yang menyertai. Pada lanjut usia dapat terjadi penurunan fungsi imunologis yang ditandai dengan malfungsi dan deteriorisasi sel-sel T yang berperan dalam imunitas selular. Kadar imunoglobulin IgM juga sangat menurun. Adanya penyakit-penyakit seperti diabetes melitus, malnutrisi dan pengobatan dengan sitostatika akan menyebabkan kemunduran reaksi pertahanan tubuh dan umumnya infeksi lebih berat dan lebih sulit untuk diatasi. Pemilihan antibiotika juga harus hati-hati karena misalnya kloramfenikol dan sulfonamida menyebabkan potensiasi kerja obat sulfonilurea.
Toksisitas antimikroba sering dianggap remeh. Efek nonterapi sering terjadi walaupun kebanyakan ringan, misalnya reaksi kulit yang sering terjadi. Obat yang ototoksik atau nefrotoksik seperti aminoglikosida sedapat mungkin dihindari atau dosisnya dikurangi. Tetrasiklin dapat meningkatkan urea darah dan berbahaya pada gangguan ginjal. Tetrasiklin dan sulfadiazin dapat mengganggu aktivasi sistem komplemen sehingga hal ini berarti pula penghambatan kerja bakterisidal fisiologik.
Terdapat hal-hal yang harus diperhatikan dalam pemakaian antimikroba: 1. Ratio untung/rugi. ( Benefit/Risk ratio )
Pertimbangan untung-rugi ini harus diterapkan lebih ketat pada lanjut usia. Aminoglikosida, tetrasiklin, amfoterisin B dan vankomisin yang disekresi melalui ginjal perlu perhatian khusus. Perlu diperoleh data dasar dan periodik dari klirens kreatinin. Lanjut usia mungkin pula disertai gangguan kardiovaskular, hepar, gastrointestinal, endokrin atau anemia. Semua keadaan ini dipertimbangkan pada pemilihan dan pemakaian antibiotik. 2. Keterbatasan penggunaan bakteriostatik.
Tujuan penggunaan antibiotik adalah memusnahkan mikroorganisme. Pada pemakaian bakteriostatik diperlukan bantuan pertahanan tubuh untuk proses eliminasi total kuman-kuman dari tubuh yang mungkin kurang adekuat sehingga untuk mencapai hasil pengobatan yang optimal untuk kelompok usia lanjut ini sebaiknya diberikan preferensi untuk menggunakan bakterisida.
Masalah kapan menghentikan terapi timbul bila tidak ditemukan suatu kausa yang jelas dari kelainan penderita. Suatu pedoman yang dapat dipakai adalah meneruskan obat selama 5 hari setelah penderita tidak demam lagi bila infeksi diduga disebabkan oleh bakteri. Pemberian antimikroba yang lama tanpa indikasi yang jelas akan memperbesar kemungkinan superinfeksi dan membahayakan keadaan penderita. Usaha ke suatu diagnosis yang pasti perlu ditingkatkan.
4. Memperhatikan interaksi antibiotika dengan obat yang lain.
Contoh yang umum telah dikemukakan seperti interaksi antara kloramfenikol dan sulfonilurea yang dapat mempotensiasi kerja sulfonilurea. Kloramfenikol juga menghambat enzim hati yang merusak fenitoin sehingga meningkarkan kadar fenitoin. Tetrasiklin dan sulfonilurea akan meningkatkan toksisitas pada hepar.
Penggunaan Obat Susunan Saraf Pusat pada Lanjut Usia
Pada umumnya telah disetujui bahwa para lanjut usia lebih sensitif terhadap obat-obat yang bekerja terhadap susunan saraf pusat karena jumlah neuron di korteks serebri berkurang, adanya akumulasi pigmen lipofusin di sel-sel otak, adanya gangguan endokrin dan turunnya peredaran darah otak sebagai akibat aterosklorosis. Sebagai akibat insufisiensi ginjal dan hepar serta akumulasi zat-zat yang biasanya didetoksifikasi, terdapat suatu peninggian respons sistem saraf terhadap berbagai psikofarmaka.
Klirens levodopa berkurang pada lanjut usia karenanya perlu dosis permulaan yang lebih rendah dan harus dimonitor akan efek samping yang terjadi. Pada penggunaan jangka panjang dapat terjadi komplikasi motorik seperti fluktuasi on-off dan diskinesia. Disarankan oleh sebagian ahli neurologis untuk menggunakan agonis dopamin (bromokriptin, pergolide) awal sebelum menggunakan levodopa sehingga bisa menghindari atau menunda komplikasi-komplikasi ini. Karena pasien lanjut usia dengan parkinson mungkin mengalami juga gangguan kognitif, obat-obat antikolinergik sebaiknya dihindari jika mungkin. Parkinsonisme akibat obat (drug-induced) bisa berlangsung sampai 9 bulan setelah obat dihentikan.
Untuk obat-obat antipsikotik, umumnya menyebabkan sedasi, hipotensi postural, efek antikolinergik dan akatisia. Jika digunakan, obat antipsikotik sebaiknya sekitar ¼ dosis dewasa muda dan ditingkatkan perlahan-lahan. Klorpromazin suatu neuroleptik kuat hanya digunakan bila benar-benar perlu. Resiko terjadinya disfungsi ekstrapiramidal tampak lebih jarang terjadi pada obat antipsikotik baru seperti olanzepin, quetiapin dan risperidon. Hal ini merupakan suatu keuntungan tersendiri untuk pasien lanjut usia. Namun, pengalaman dengan obat-obat ini masih jarang dan pengurangan dosis awal diperlukan misalnya risperidon 2-4 mg/hari.
Penanganan insomnia harus dibatasi pada terapi jangka pendek kalau memungkinkan karena toleransi dan ketergantungan dapat terjadi, dan putus obat jangka panjang bisa menyebabkan rebound insomnia dan ansietas yang lebih berat. Buspiron, suatu agonis serotonin partial, seefektif benzodiazepin pada penanganan gangguan kecemasan. Namun karena mula kerja yang lama (2-3 minggu), pada keadaan akut kurang berguna.
Pada umumnya, antidepresi pilihan adalah golongan SSRI (selective serotonin re-uptake inhibitor, misalnya fluoksetin, paroksetin, sertralin). SSRI seefektif antidepresi trisiklik namun dengan toksisitas yang lebih rendah. Paroksetin dapat menginhibisi aktivitas enzim sitokrom P-450 hepar dengan akibat terganggunyametabolisme beberapa obat seperti beberapa antipsikotik, antiaritmia dan antidepresi trisiklik. Dosis awal SSRI sebaiknya dikurangi sampai 50% pada lanjut usia. Antidepresi trisiklik dengan efek antikolinergik signifikan (amitriptilin dan imipramin), efek antihistamin (doksepin) dan efek antidopaminergik (amoksapin) sedapat mungkin dihindari. Nortriptilin dan desipramin dengan efek antikolinergik minimal dapat dipakai, misalnya dengan dosis 10-20 mg/hari. Penghambat monoamin oksidase seperti transipromin dan fenelzin diresepkan hanya oleh psikiatrist yang berpengalaman dengan pasien lanjut usia.
IV. PRINSIP PERESEPAN DAN PEMBERIAN OBAT PADA LANSIA
Ada tiga faktor yang menjadi acuan dasar dalam proses pembuatan preskripsi (peresepan obat):
1. Diagnosis dan patofisiologi penyakit. 2. Kondisi dan konstitusi tubuh/organ. 3. Farmakologi klinik obat.
Setelah diagnosis ditegakkan perlu dibuat pemetaan proses patofisiologis yang sedang berlangsung. Dan dengan peta ini ditentukan titik-titik sasaran obat dengan cermat. Secara farmakologik dipilih obat-obat yang sesuai/pas dengan kondisi/konstitusi organ pasien. Dengan kaidah-kaidah farmakologi klinik (farmakokinetik dan farmakodinamik), ditentukan dosis, cara, frekwensi dan lama pemakaian serta cara penghentian obat.
Lima kriteria pokok pemakaian obat secara rasional adalah: 1. Tepat indikasi.
2. Tepat pasien. 3. Tepat obat.
4. Tepat dosis (cara dan lama pemberian). 5. Waspada efek samping obat.
Adapun prinsip-prinsip pemberian obat pada lanjut usia pada hakekatnya sama dengan pada penderita muda, dengan beberapa modifikasi berdasarkan adanya perubahan-perubahan yang khusus terdapat pada lanjut usia sebagaimana telah diuraikan di atas.
Prinsip-prinsipnya adalah sebagai berikut:
1. Tinjau apakah perlu dimulainya suatu terapi farmakologis.
a. Tidak semua penyakit yang dialami oleh pasien lanjut usia perlu penanganan secara medis.
penatalaksanaan farmakologis dengan segera, untuk meningkatkan kualitas hidup pasien tersebut.
c. Terapi hendaknya disesuaikan dengan diagnosa dan hindari sedapat mungkin pengobatan atas dasar simptom.
2. Perhatikan riwayat dan kebiasaan penggunaan obat pasien. a. Pasien sering kali berobat pada dokter yang berbeda-beda.
b. Pengetahuan tentang terapi yang sering dan sudah diterima pasien, baik yang diresepkan oleh dokter maupun yang tidak diresepkan sangat membantu dalam mengantisipasi terjadinya interaksi obat.
c. Kebiasaan merokok, minum alkohol, dan kafein dapat mempengaruhi respons tubuh terhadap obat.
3. Pengetahuan tentang farmakologi obat yang akan diresepkan.
a. Gunaakan sesedikit mungkin obat, dengan tujuan yang jelas tetapi efektif daripada mengunakan banyak macam obat tetapi tidak efektif.
b. Hati-hati pada perubahan fisiologis yang terkait usia.
c. Perhatikan kemungkinan efek samping obat dan interaksi obat. d. Hati-hati pada perubahan fisiologis yang terkait usia.
e. Bila terdapat keragu-raguan, lebih baik tidak memberikan obat. 4. Berikan dosis obat yang rendah.
a. Dosis standar sering terlalu besar untuk pasien lanjut usia.
b. Metabolisme obat oleh hati kurang dapat diprediksi, sedangkan ekskresi obat melalui ginjual cenderung menurun pada pasien lanjut usia.
5. Titrasi obat berdasarkan respons pasien terhadap terapi.
a. Mulai dengan dosis rendah, naikkan perlahan-lahan sampai dosis yang adekuat tercapai, misalya dengan ½ lebih sedikit dosis biasa pada penderita dewasa muda.
b. Efek samping obat yang tidak diinginkan membatasi peningkatan dosis. c. Gunakan dosis yang cukup. Hal ini penting pada pasien-pasien yang
mengalami rasa nyeri yang hebat terkait dengan keganasan.
d. Kadang kala terapi kombinasi lebih efektif daripada terapi dengan satu macam obat.
6. Sederhanakan regimen pemberian obat dan kepatuhan berobat.
a. Hindari regimen pemberian obat yang rumit. Sekali sehari atau dua kali sehari adalah regimen pemberian yang ideal. Upayakan bersaman dengan kegiatan rutin harian, misalnya makan.
b. Pilih bentuk obat yang tepat untuk pasien.
c. Berikan label obat dengan jelas atau jika perlu berikan tempat khusus yang mudah diingat untuk tiap macam obat.
d. Berikan penjelasan yang cukup kepada pasien mengenai obat yang diberikan.
e. Sarankan penggunaan kalender obat atau diari/catatan harian.
f. Sarankan pasien untuk membuang obat-obatan yang sudah lama. Jangan sampai pasien mencari dan memakai obat yang telah lama dibuka meskipun tanggal kadaluarsa belum dilampaui.
g. Sarankan adanya pengawasan pemantauan minum obat oleh tetangga, keluarga, teman atau tenaga medis.
8. Ingat bahwa suatu penyakit mungkin merupakan efek samping obat.
V. KESIMPULAN
DAFTAR PUSTAKA
Ahronheim JC : Special Problems in Geriatrics Patient. Cecil’s Textbook of Medicine. Goldman L, Bennett SC (editors), WB Saunders Company, 2000
Bietje IS, dr. : Farmakoterapi pada Lanjut Usia. Kumpulan Kuliah Farmakologi Kedokteran, fakultas Kedokteran Universitas Tarumanagara.
Erton AN, Overstall PW : Principles of Drug Theraphy. Guidelines in Geriatrics Medicine, vol 1. University Rock Press, 1979.
Hazzard WR, Andres R, et al : Clinical Pharmacology. Principles of Geriatrics and Gerontology, 2nd ed. Mc Graw Hill, 1990.
Katzung BG : Special Aspects of Geriatrics. Pharmacology and Clinical Pharmacology, 4th ed. Prentice-Hall Int Inc, 1989.
Martono HH, Nasution I, et al : Penggunaan Obat Secara Rasional pada Usia Lanjut. Buku Ajar Geriatri, Boedhi R, Martono AVASCULAR NECROSIS (editor). FKUI, 1999
Muchtar A, Setiawati A : Faktor-faktor yang Mempengaruhi Respons Penderita terhadap Obat. Buku Ajar Farmakologi dan Terapi, edisi 4. Fakultas Kedokteran Universitas Indonesia, 1999.
Ofterhaus L : Obat untuk Kaum Lanjut usia (terjemahan), edisi 2. World Health Organization, Penerbit ITB, 1997.
Setiawati A, Suyatna FD, et al : Pengantar Farmakologi. Buku Ajar Farmakologi dan Terapi, edisi 4. Fakultas Kedokteran Universitas Indonesia, 1999.
Suherman SK, Wilmana F, et al : Simposium obat pada Usia Lanjut. Ikatan Ahli Farmakologi Indonesia, 1983.
Wilmana PF : Problem Geriatri dalam Terapi Obat. Acta Medica Indonesiana X, 1979.
www.merck.com/mrkshared/mmg,sec1/ch6/ch6e.jsp