MODUL
N E U R O - I N F E K S I
(BUKU PANDUAN PESERTA DIDIK)
KOLEGIUM NEUROLOGI INDONESIA
PERHIMPUNAN DOKTER SPESIALIS SARAF INDONESIA
2008
PENYUSUN
Dr. Jofizal Jannis, Sp.S(K)
PENYUSUN PEMBANTU
Prof. DR. Dr.Hasan Sjahrir, Sp.S(K)
Prof. Dr. Siwi Kotambunan, Sp.S(K)
Dr. Darma Imran, Sp.S
Modul ini telah dipresentasikan kepada seluruh Ketua Program Studi
Institusi Pendidikan Dokter Spesialis Saraf. Para Ketua Program Studi
tersebut adalah sebagai berikut:
Prof. DR.Dr. A.A. Raka Sudewi, Sp.S(K) – KPS FK UNUD
Dr. Abdul Muis, Sp.S(K) – KPS FK UNHAS
Dr. Ahmad Asmedi, Sp.S., M.Kes – KPS FK UGM
Dr. Alwi Shahab, Sp.S(K) – KPS FK UNSRI
Dr. Endang Kustiowati, Sp.S(K) – KPS FK UNDIP
Dr. Jofizal Jannis, Sp.S(K) – KPS FK UI
Dr. Rusli Dhanu, Sp.S(K) – KPS FK USU
Dr. Saiful Islam,Sp.S(K) – KPS FK UNAIR
Dr. Thamrin Syamsudin,Sp.S(K), M.Kes – KPS FK UNPAD
Dr. Yuliarni Syafrita,Sp.S – KPS FK UNAND
BUKU PANDUAN PESERTA
Modul Neuro infeksi terdiri dari :
1. Punksi Lumbal
2. Infeksi SSP ( meningitis, ensefalitis, mielitis )
3. NeuroAIDS
4. Spondilitis
5. Tetanus
6. Malaria serebral
7. Rabies
8. Abses otak
9. Neurosistiserkosis
I.
Punksi Lumbal
o Referensi : Standar kompetensi spesialis saraf 2006, KNI PERDOSSI
De Meyer W.E., Technique of neurologic examination a programme text, fifth ed., 2004. 637-648.
Ropper A.H., Robert HB., Adams and Victor, Principles of Neurology, eight ed. Mc Graww Hill, 2005, 11-13, 541-542.
Campbell WW., De Jong’s, The Neurologic examination, Lippincott Williams & Wilkins, 2005, 597-600.
Scheld WM et.al., Infection of the central nervous system, third ed., 2004, 10-12
KOMPETENSI
• Melakukan tindakan lumbal pungsi (LP) dengan benar
• Mempunyai kompetensi menyeluruh tentang jenis pemerisaan ini, meliputi indikasi dan kontra indikasi, prosedur dan pemeriksaan cairan serebrospinal
KETERAMPILAN
Setelah menyelesaikan modul ini, peserta didik diharapkan memiliki keterampilan:
• Menguasai anatomi dan fisiologi tulang vertebra
• Menjelaskan indikasi dan kontraindikasi punksi lumbal
• Mengetahui efek samping trauma akibat punksi lumbal
• Menentukan posisi penderita sewaktu akan dilakukan punksi lumbal
• Menentukan daerah desinfeksi punksi lumbal
• Menentukan posisi penusukan jarum spinal
• Mengetahui cara anestesi lokal pada intervertebra
• Menentukan posisi jarum spinal
• Menentukan jumlah liquor serebrospinal yang akan dibuat sampel
• Mengeluarkan liquor serebrospinal sesuai yang dibutuhkan
• Mengetahui tehnik perlakuan terhadap liquor sererbrospinal yang telah diambil secara benar, termasuk rencana pengiriman spesimen liquor sererbrospinal ke laboratorium sesuai dengan indikasi (jenis dan jumlah sel, protein, glukosa, serologi, mikrobiologi)
Gambaran umum
Pelatihan dengan modul ini dimaksudkan untuk memberi bekal pengetahuan dan praktik ketrampilan dalam hal teknik punksi lumbal secara benar dengan memperhatikan asepsis dan antisepsis serta sesuai dengan prosedur. Peserta didik belajar mandiri tentang anatomi dan fisiologi liquor serebrospinal.
Contoh Kasus
Laki-laki, 27 tahun pekerjaan mahasiswa. Datang ke IGD dengan keluhan utama nyeri kepala hebat sejak 2 hari SMRS. Nyeri kepala disertai dengan muntah. Kadang-kadang pasien bicara kacau. Kejang, kelemahan sesisi disangkal. Demam (+) sejak 1 minggu yang lalu. Pasien juga mengeluhkan sariawan dan lidah menjadi putih. Pasien pengguna narkoba suntik sejak 5 tahun lalu.
II. Pada pemeriksaan fisik didapatkan, kesadaran apatis-somnolen. TD 140/90, N96x/menit P: 20x/menit, Suhu: 38,50 C. Lain-lain dalam batas normal. Kulit: tatto
(+), needle track (+). Status neurologis, GCS: E3M6V4. Kaku kuduk (+). Funduskopi: papil batas jelas, tidak hiperemis, cupping (-), A:V:1:3. R Babinski -/-.
Diskusi
1 .Apakah tindakan punksi lumbal ini berbahaya ?
2. Dimana lokasi yang paling aman untuk melakukan tindakan punksi lumbal ini
3. komplikasi apa yang mungkin terjadi saat melakukan dan setelah melakukan tindsakan ini
Rangkuman
Tindakan punksi lumbal dilakukan untuk diagnosis penyakit infeksi SSP.Walaupun demikian 4
tindakan harus berdasarkan indikasi dan memperhatikan kontraindikasi dan inform consent dan memberikan pengeretian tentang maksud dan tujuan tindakan ini.. Apabila telah dikerjakan maka penderita harus berbaring selama 2 jam dan mengingatkan pada penderta atau keluarganya bahwa kemu.ngkinan nyeri kepala dapat timbul yang dapat diatasi dengan pemberian analgetik Keadaan lain yang memperburuk umumnya disebabkan oleh penyakitnya, bukan karena tindakannya .
Penilaian kompetensi
• Hasil observasi selam alih pengetahuan dan ketrampilan
• Hasil kuesioner
• Hasil penilaian peragaan ketrampilan
Tujuan Pembelajaran
a. Mengetahui indikasi dan kontraindikasi tindakan Lumbal Pungsi (LP) b. Mengetahui komplikasi yang dapat ditimbulkan akibat LP
c. Dapat menangani komplikasi dari tindakan LP
d. Mengetahui perlu tidaknya pemeriksaan CT Scan sebelum tindakan LP e. Mengetahui peralatan apa saja yang diperlukan untuk tindakan ini f. Dapat melakukan tindakan LP dengan benar dan league artist
g. Mengetahui tehnik perlakuan terhadap liquor serebrospinal (LCS) yang telah diambil secara benar
h. Dapat menjelaskan kepada pasien maupun keluarga pasien tentang tindakan ini (indikasi, prosedur, komplikasi, pemeriksaan LCS)
Tujuan 1: Mengetahui indikasi dan kontraindikasi tindakan LP
• Menjelaskan indikasi dan kontraindikasi tindakan LP
• Menjelaskan anatomi meningens dan sirkulasi LCS
Tujuan 2: Mengetahui perlu tidaknya pemeriksaan CT Scan sebelum tindakan LP
• Menjelaskan kapan pemeriksaan CT Scan perlu dilakukan sebelum tindakan LP
• Menjelaskan cost-benefit dari pemeriksaan ini
• Menggunakan video dan demonstrasi alat-alat yang diperlukan
1. Memperlihatkan kepada peserta didik alat-alat yang diperlukan untuk tindakan LP
2. Menjelaskan kegunaan dari alat-alat tersebut
3. Menjelaskan bagaimana perlakuan terhadap alat-alat tersebut, mis: sterilisasi manometer
Tujuan 4: Dapat melakukan tindakan LP dengan benar dan league artist
• Menggunakan video
• Menjelaskan langkah-langkah dalam tindakan LP
• Mendemonstrasikan tindakan LP
Tujuan 5: Mengetahui komplikasi yang dapat ditimbulkan akibat LP
• Menjelaskan komplikasi tindakan LP dan patofisiologinya
• Menjelaskan bagaimana menangani komplikasi-komplikasi tersebut Tujuan 6: Mengetahui tehnik perlakuan terhadap liquor serebrospinal (LCS) yang telah diambil secara benar
• Menjelaskan urut-urutan langkah yang harus dilakukan setelah LCS mengalir
• Menjelaskan cara membuat surat pengantar pemeriksaan LCS ke laboratorium sesuai dengan indikasinya
• Menjelaskan prioritas pemeriksaan analisa LCS sesuai indikasi dan pertimbangan biaya
• Menjelaskan tehnik pengiriman LCS yang benar
• Menjelaskan cara menginterpretasi hasil analisa LCS dan hasil pemeriksaan LCS lainnya.
Tujuan 8: Dapat menjelaskan kepada pasien maupun keluarga pasien tentang tindakan ini (indikasi, prosedur, komplikasi dan pemeriksaan LCS)
• Menjelaskan pentingnya penjelasan kepada pasien maupun keluarga pasien sebelum tindakan LP
• Menjelaskan perlunya pasien atau keluarga pasien menandatangani surat persetujuan setelah penjelasan
• Menjelaskan kepada pasien maupun keluarga pasien apakah tindakan LP perlu diulangi lagi atau tidak
Kasus untuk proses pembelajaran
Seorang laki-laki, usia 35 tahun, pekerja bangunan, datang ke rumah sakit dengan keluhan nyeri kepala hebat, demam disertai kejang pada lengan dan seluruh tubuh Sebelumnya penderita pernah demam disertai batuk dan berkeringat sewaktu malam hari. Di puskesmas penderita mendapat obat beberapa macam . sejak makan obat tersebut, buang air kecil berwarna kemerahan.Penderita merasa lebih baik dan tidak kontrol lagi setelah makan obat selama 3 bulan. Selang berapa lama penderita mulai demam dan batuk yang kadang kadang berwarna merah.
Hasil pemeriksaan fisik
• Kesadaran delirium
• Tekanan darah 130/80 mmHg
• Frekuensi nadi 105 x/menit
• Suhu 38 oC
• Respirasi 23 x/menit
• KGB leher : scofuloderma
+/-• Jantung dalam batas normal, paru : vbs ki=ka, rhonki +/+, wheezing
-/-• Abdomen supel, hepar dan lien tidak teraba
• Ekstremitas tidak ada edema
• Status neurologik :
o Glasgow Coma Scale : 4-5-4
o Pupil bulat isokor diameter 3 mm/ 3mm RCL +/+ RCTL +/+
o Tanda rangsang meningeal : kaku kuduk positif, Bruzinsky I positif, Kernig >135/ >135, Bruzinsky II dan III (-)
o Nervi kranial : paresis (-)
o Motorik : hemiparesis (-)
o Sensorik : belum dapat dinilai
o Refleks fisiologik ++/++
o Refleks patologik
-/-o Klonus
-/-o Saraf otonom : dalam bataas normal Hasil pemeriksaan penunjang
• Pemeriksaan laboratorium
• Pemeriksaan foto thoraks
• Pemeriksaan CT Scan
Monitoring
• Tanda vital
• Defisit fokal Diskusi
1.Apakah tindakan punksi lumbal segera dilakukan tanpa persetujuan keluarga 2.Apakah pengobatan segera setelah diagnosis sementara ditegakkan
3.Apakah kegawatdaruratan yang mungkin timbul sebelum atau sesudah tindakan punksi lumbal Rangkuman
.
.Pengobatan empirik pada penderita segera harus dilakukan walaupun punksi lumbal belum dilakukan, karena angka kematian tinggi apabila kondisi penderita lebih berat.Walaupun demikian pelaksanaan punksi lumbal tetap dianjurkan untuk memastikan diagnosis yang sesuai dengan tindakan terapi.Pemantauan penderita harus diperhatikan karena gejala-gejala yang timbul bisa menjadi lebih progresif.
MATERI BAKU
Lumbal Pungsi
Tehnik Lumbal Pungsi (LP) atau spinal tap pertama kali diperkenalkan oleh Quinke pada tahun 1891. Tindakan LP sebenarnya cukup sederhana dan sudah dikenal luas akan tetapi sayangnya kemampuan LP belum banyak dikuasai oleh dokter terutama neurolog. Tindakan LP yang tampak sederhana ini ternyata juga memiliki risiko yang perlu diperhatikan.
Lumbal pungsi dilakukan untuk tujuan diagnostik dan terapi. Selain itu LP juga dilakukan insidental seperti pada pemeriksaan mielografi.
Lumbal pungsi diagnostik Indikasi
1. Infeksi susunan saraf pusat (meningitis, ensefalitis)
Umumnya ditemukan peningkatan tekanan, pleositosis, kadar glukosa menurun, dan konsentrasi protein meningkat.
2. Meningitis aseptik
Didapatkan perubahan non spesifik pada LCS, pleositosis dan peningkatan protein. 3. Infeksi parameningeal dan abses
Pada LCS hanya tampak perubahan non spesifik. Evaluasi lebih baik dengan pencitraan. 4. Perdarahan subarachnoid (SAH)
Ditemukan LCS dengan sel darah merah dan tampak xantokrom. Pada SAH tindakan LP hanya dilakukan bila dengan CT scan diagnostik belum dapat ditegakkan, CT Scan tidak tersedia, masih dicurigai meningitis.
LCS d-dimer dapat membedakan LP traumatik dengan SAH. 5. Penyakit demielinisasi
Ditemukan abnormalitas IgG yang dapat mendukung diagnosis 6. Inflammatory polyneuropathies
Terjadi peningkatan protein. LCS imunoglobulin mendukung diagnosis kelainan imunologis.
7. Leptomeningeal metastasis
Pleositosis, peningkatan protein, menurunnya kadar glukosa. Pemeriksaan sitologi LCS dengan LP berulang mempunyai spesifisitas yang tinggi dan sensitivitas yang bervariasi sesuai jenis keganasan. Pemeriksaan tumor marker pada LCS dan mengkonfirmasi diagnosis tetapi tidak spesifik untuk neoplasma.
8. Sindrom paraneoplastik
Tampak abnormalitas ringan pada LCS sering disertai dengan autoantibodi yang spesifik. 9. Tumor otak
Gambaran LCS nonspesifik, beberapa memilliki marker spesifik:
∗ Trophoblastic metastasis dan germ cell: human chorionic gonadotropin
∗ Germ cell: α fetoprotein 10. Pseudotumor serebri
LP diperlukan untuk mengetahui peningkatan tekanan intrakranial dan menyingkirkan meningitis.
11.Normal pressure hydrocephalus
Perbaikan klinis setelah pengambilan 50 ml LCS dapat memprediksi respon yang baik untuk tindakan shunting.
12. Septik serebral emboli Tampak pleositosis.
13. Lupus eritematosa sistemik
Ditemukan kadar C4 yang menurun dan peningkatan respon imun intratekal. 14. Ensefalopati hepatik
Dapat diidentifikasi dengan cukup spesifik dan sensitif bila ditemukan peningkatan konsentrasi glutamin LCS.
Kontraindikasi
1. Peningkatan tekanan intrakranial yang disertai dengan massa intrakranial atau penyumbatan aliran LCS yang beresiko herniasi serebri dan kematian.
2. Infeksi di lokasi LP
3. Trombositopeni (< 20 000/uL) atau pemanjangan PT dan APTT yang tidak terkoreksi 4. Trauma medula spinalis akut
Komplikasi
1. Herniasi serebri
Dapat dicegah dengan tidak melakukan tindakan LP pada pasien yang beresiko atau dengan pemberian antiedema sebelum LP.
2. Postspinal positional headache
Merupakan komplikasi tersering (5-40%). Biasanya sakit kepala muncul 72 jam setelah LP dan menghilang kurang dari 5 hari. Nyeri dirasakan bilateral terutama pada posisi berdiri dan batuk. Nyeri kepala akan membaik dengan posisi berbaring.
Berdasarkan patofisiologinya pada Postspinal positional headache terjadi robekan dura pada lokasi penusukan jarum spinal. Robekan ini mengakibatkan kebocoran LCS keluar dari dura sehingga tekanan akan menurun. Akibatnya otak akan bergeser turun dan terjadi traksi pada area sensitif nyeri seperti bridging vessels, dura dan nervus yang menyebabkan rasa nyeri. Pada posisi supine tekanan di sepanjang kolumna spinalis sama sehingga otak tidak bergeser ke bawah dan tidak terjadi traksi pada area sensitif nyeri. Beberapa cara dapat dilakukan untuk mengurangi nyeri kepala ini. Gunakan jarum spinal berukuran kecil. Semakin kecil jarum semakin kecil pula robekan dura yang ditimbulkan. Memasang mandrein kembali ke dalam jarum sebelum mencopot jarum spinal dapat menurunkan insiden nyeri kepala hingga 50%. Nyeri kepala sendiri dapat diatasi dengan analgesik dan berbaring.
3. Nyeri punggung lokal
Kurang lebih 1/3 pasien mengeluhkan nyeri punggung lokal setelah tindakan LP yang berlangsung selama beberapa hari. Hal ini terjadi akibat trauma lokal jaringan lunak sekitar lokasi LP.
4. Perdarahan lokal
Dapat dicegah dengan menunda pemberian antikoagulan, mengoreksi status koagulasi dan menggunakan jarum kecil.
5. Infeksi lokal
Lumbal pungsil terapeutik Indikasi
1. Infeksi
Meningitis Kriptokokus dengan peningkatan tekanan intrakranial yang refrakter. Tindakan LP dapat dilakukan berulang kali untuk menurunkan tekanan intrakranial
2. Neoplasma
Beberapa jenis keganasan seperti leukemia serebral, leptomeningeal limfoma dan meningeal karsinomatosis memerlukan kemoterapi intratekal.
3. Nyeri
Nyeri hebat yang sulit diatasi terutama pasca operasi dan nyeri pada kanker dapat disuntikkan morfin dosis kecil ke rongga subarakhnoid.
4. Nyeri kepala pada hipertensi intrakranial idiopatik
Tindakan LP dapat mengurangi nyeri kepala dengan mengeluarkan sejumlah LCS.
Kontraindikasi
Sama dengan kontraindikasi LP diagnostik. Perlu diperhatikan apakah pasien alergi terhadap obat yang akan disuntikkan. Dosis, jenis obat dan pelarut harus tepat. Beberapa obat dapat menyebabkan chemical meningitis.
Lumbal Pungsi insidental
Untuk pemeriksaan mielografi LP perlu dilakukan untuk menyuntikkan kontras. Dilakukan dengan kontrol fluoroskopi setelah sebelumnya dilakukan foto vertebra. Sebaiknya tindakan menghindari daerah yang diduga lesi. Analisa LCS tidak harus dilakukan kecuali ada indikasi untuk LP diagnostik.
Pertimbangan CT Scan sebelum LP
Tidak semua pasien yang terindikasi tindakan LP harus menjalani pemeriksaan CT Scan.
Anatomi meningen, ventrikel dan cairan serebrospinal Meningen
Otak dan medula spinalis dilindungi oleh 3 selaput otak yaitu: 1. Duramater
2. Arakhnoid 3. Piamater
Piamater dan arakhnoid disebut juga leptomening.
Duramater terdiri atas 2 lapisan. Lapisan yang terluar melekat erat pada tulang. Lapisan yang lebih dalam adalah selaput otak yang sebenarnya dan menghadap rongga subdural yang sangat sempit. Arteri duralis atau meningealis berjalan di antara kedua lapisan ini. Lapisan meningeal dalam dari dura terpisah dari lapisan luar pada tempat di mana lapisan ini membentuk sinus duralis. Sepanjang sinus longitudinalis superior dan sinus transversus, lapisan dalam berduplikat dan menyekat kavitas kranial sebagai falks dan tentorium.
Lapisan kedua setelah duramater adalah arakhnoid. Strukturnya halus dan kuat serta terdiri dari membran selular luar dan lapisan jaringan ikat dalam di mana melekat jaringan longgar trabekula yang tipis. Jaringan ini melintasi rongga subarakhnoid seperti sarang laba-laba (araknoidea). Arakhnoid tidak terikat pada dura kecuali daerah sepanjang sinus duralis, di mana arakhnoid melekat melalui granulationes pachioni atau villi.
Piamater adalah lapisan yang menutupi semua permukaan otak dan medula spinalis baik yang terlihat maupun yang tersembunyi, kecuali permukaan ventrikel. Membran ini mengikuti semua pembuluh darah yang memasuki atau meninggalkan parenkim saraf dan merupakan batas perifer dari spasium perivaskular Virchow-Robin.
Rongga subarakhnoid berisi cairan serbrospinal yang bersirkulasi. Semua pembuluh darah dan saraf otak dan medula spinalis melewati cairan ini. Area pada rongga yang melebar disebut sisterna.
Ventrikel dan cairan serebrospinal
Sistem ventrikel otak terdiri atas dua ventrikel lateral, ventrikel ketiga dan ventrikel keempat. Masing-masing ventrikel lateral mempunyai kornu anterior, sela media, kornu posterior dan kornu inferior atau temporal. Kedua ventrikel tersebut berhubungan dengan ventrikel ketiga melalui foramen Monro atau foramen interventrikularis. Akuaduktus sylvii menghubungkan ventrikel ketiga dan keempat. Ventrikel keempat berhubungan dengan rongga subarakhnoid melalui tiga foramen yaitu dua foramen Luschka dan satu foramen Magendie. Foramen ini terletak di belakang medula dan menghadap sisterna magna.
Cairan serebrospinal diproduksi oleh pleksus koroid yang terdapat pada dinding ventrikel. LCS memasuki rongga subarakhnoid melalui foramen Luschka dan Magendie. Di dalam rongga subarakhnoid LCS bersirkulasi ke atas dan mengitari otak serta ke bawah mengitari medula spinalis. LCS jernih seperti air mengandung sangat sedikit sel (± 2 sel/mm3)
dan sedikit protein. Volume total LCS dalam ventrikel dan rongga subarakhnoid dalam otak orang dewasa sekitar 130-150 ml. Kira-kira 400-500 ml diproduksi setiap 24 jam. Tekanan LCS normal dalam posisi terlentang adalah antara 70-120 mmHg. LCS akan diresorbsi oleh villi arakhnoidalis ke dalam aliran darah di sinus-sinus duralis.
Anatomi Lumbal Pungsi
Lumbal pungsi biasanya dilakukan pada intervertebra L2-3. Pada orang dewasa medula spinalis lebih pendek daripada kolumna spinalis. Medula spinalis berakhir kira-kira pada tingkat diskus intervertebralis antara vertebra lumbalis pertama dan kedua. Sebelum usia 3 bulan segmen medula spinalis langsung menghadap ke vertebra yang bersangkutan. Sesudah itu kolumna tumbuh lebih cepat daripada medula. Radiks tetap melekat pada foramina intervertebralis asalnya dan menjadi bertambah panjang ke arah akhir medula (konus terminalis) yang pada akhirnya terletak pada tingkat vertebra lumbalis ke-2. Di bawah tingkat ini, spasium subarakhnoid yang seperti kantong hanya mengandung radiks posterior dan anterior yang membentuk kauda ekuina. Kadang-kadang konus terminalis dapat mencapai tingkat vertebra lumbalis ke-3.
Pada tindakan LP, jarum spinal ditusukkan distal dari L2 untuk mencegah trauma pada medula spinalis. Hal ini berarti jarum spinal akan masuk ke rongga subarakhnoid pada tingkat kauda ekuina yang mobile. Jarum spinal akan menembus kulit, jaringan subkutis, ligamentum supraspinal, ligamentum interspinal, ligamentum flavum, duramater, arakhnoid dan masuk ke ruang subarakhnoid.
Lokasi penusukan LP biasanya dilakukan pada tingkat L3-4 atau L4-5. Ruang intervertebra L3-4 kurang lebih setinggi krista iliaka posterior.
Peralatan Lumbal Pungsi
Peralatan yang diperlukan untuk tindakan lumbal pungsi adalah sebagai berikut. 1. Sarung tangan steril
2. Iodine solusio 3. Alkohol 4. Kassa steril 5. Duk 6. Lidocaine (1%) 7. Syringe 5 ml 8. Jarum spinal (22G) 9. Manometer 10. Tabung LCS
11. Reagen Nonne dan Pandy 12. Plester
Tindakan Lumbal Pungsi
Agar LP berhasil posisi pasien haruslah tepat. Biasanya LP dilakukan dengan pasien pada posisi lateral dekubitus. Pasien berbaring di tepi tempat tidur membelakangi pemeriksa. Vertebra lumbalis difleksikan maksimal agar ruang intervertebra terbuka. Panggul dan bahu dipertahankan tetap pada bidang vertikal. Hiperfleksi leher tidak perlu dilakukan karena tidak akan menambah fleksi pada punggung.
Setelah pasien berada pada posisi yang tepat, tentukan tempat penusukan. Ruang intervertebra L3-4 dapat ditentukan dengan menarik garis imajiner dari krista iliaka posterior kanan dan kiri.
Pastikan semua perlengkapan berada dalam jangkauan tangan pemeriksa. Sesuaikan tinggi kursi dengan tempat tidur pasien untuk memudahkan prosedur penusukan.
Selanjutnya pakai sarung tangan steril. Lakukan tindakan a dan antisepsis pada lokasi penusukan dan sekitarnya dengan menggunakan iodine solusio dilanjutkan dengan alkohol.
Kemudian dilakukan tindakan anestesi lokal dengan lidocain 1%.
Setelah itu siapkan jarum spinal. Dengan mandrein terpasang tusukkan jarum spinal pada lokasi yang telah ditentukan dengan jarum pararel permukaan tempat tidur dan mengarah ke sefalik atau ke umbilikus. Bevel dari jarum harus menghadap ke atas.
Jarum ditusukkan sampai menembus dura (sampai terasa ”pop”). Setelah itu tarik mandrein untuk melihat apakah LCS sudah mengalir. Bila LCS telah mengalir segera masukkan kembali mandrein lalu siapkan manometer. Pasangkan manometer pada jarum spinal dan ukur opening pressure. Selanjutnya masukkan LCS ke dalam tabung penampung. Setelah jumlah yang diinginkan terpenuhi masukkan kembali mandrein dan tarik jarum spinal dengan 1 kali tarikan. Bersihkan lokasi LP dan tutup dengan kassa steril dan plester.
Anjurkan pasien untuk tetap berbaring 1-2 jam untuk menghindari sakit kepala pasca LP.
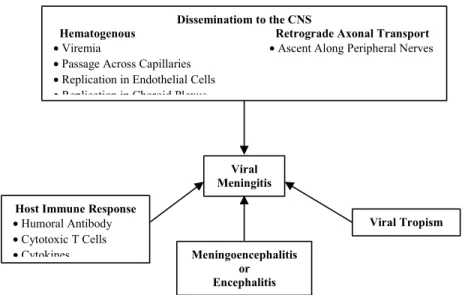
II. Infeksi Susunan saraf pusat
Terdiri dari :
o
Meningitis
o
Ensefalitis
o
Mielitis
o Referensi : Standar kompetensi spesialis saraf 2006, KNI PERDOSSI
Ropper A.H., Robert HB., Adams and Victor, Principles of Neurology, eight ed. Mc Graww Hill, 2005, 11-13, 541-542.
Scheld WM et.al., Infection of the central nervous system, third ed., 2004, 10-12
William J.W et all, Emergent and urgent Neurology, Second edition, 1999
Wood. M, Neurological Infection, 1988
Kompetensi
• Menegakkan diagnosis dan tatalaksana infeksi susunan saraf pusat mencakup epidemiologi, etiologi, klasifikasi, patogenesis, dan patofisiologi, gambaran klinik, pemeriksaan penunjang dan interpretasinya disertai manajemen pengobatan terpadu.
KETERAMPILAN
Setelah menyelesaikan modul ini, peserta didik diharapkan memiliki keterampilan:
• Menguasai mekanisme terjadinya infeksi susunan saraf pusat
• Identifikasi, anamnesis dan diagnosis infeksi susunan saraf pusat
• Menguasai tatalaksana dan pengelolaan pasien dengan infeksi susunan saraf pusat
• Mengetahui efek samping obat-obatan yang digunakan pada infeksi susunan saraf pusat
• Memprediksi dan mengelola komplikasi yang terjadi pada infeksi susunan saraf pusat
Gambaran umum
Maksud pelatihan adalah untuk memberi bekal pengetahuan praktek dan manajemen infeksi susunan saraf pusat secara komprehensif melalui pendekatan berbasis kasus (case based learning). Subyek yang dipelajari secara mandiri dan aktif oleh peserta didik adalah tentang terjadinya infeksi susunan saraf pusat, diagnosis, dan evaluasi serta terapi farmakologi.
Contoh kasus Kasus 1
Wanita usia 23 tahun, tidak bekerja , datang kerumah sakit dengan keluhan utama panas tinggi mendadak disertai nyeri kepala hebat.Selang berapa lama pasien gelisah, disusul dengan kejang. Ada riwayat keluar cairan dari telinga kanan, berbau dan bewarna kuning kental
Pada pemeriksaan ditemukan ,kesadaran delirium, TD 120/80, suhu 39C , nadi 90 X, penafasan 20X., tampak cairan keluar dari telinga kanan, kelelenjar submandibular sedikit membesar. Pada pemeriksaan neurologi
didapatkan , tanda rangsang meningeal (+), tidak ada edema papil, refleks patologi /
-Kasus 2
Laki2, usia 35 tahun, pekerja bangunan, datang ke rumah sakit dengan keluhan nyeri kepala hebat, demam disertai kejang pada lengan dan gerakan kepala .Riwayat makan obat lama tidak teratur dari puskesmas
Pada Pemeriksaan, kesadaran delirium, TD 110/70, suhu 38 C, nadi 84 kali, pernafasan 28 X. Pemeriksaan thorax Pulmo ronkhi diseluruh lap paru. Kel getah bening sub mandibular
membesar, tampak bekas sikatrik. Pada pemeriksaan saraf kranial tampak gangguan pergerakan bolamata ( paresis n. III dan VI)
Kasus 3
Laki, usia 24 tahun, tiba2 sewaktu dirumah mengalami panas
tinggi,menggigau.Sebelum itu sering radang tengorokan. Langsung dibawa ke Rumah Sakit. Saat itu ada kejang.
Pada pemeriksaan umum , tanda vital Suhu 39.5 C. Pada pemeriksaan neurologi Kesadaran delirium., Tanda rangsang meningeal ada. Motorik baik, saraf kranial normal. Refleks fisiologi dan patologi normal.
Kasus 4
Wanita, usia 19 tahun , pelajar SMA, dibawa keluarga ke RS karena kejang dan penurunan kesadaran. Sebelumnya penderita baik, kebetulan waktu itu penderita lelah sehabis piknik bersama teman2nya.. Tidak ada riwayat kejang sebelumnya. Pada pemeriksaan umum Suhu 39.5 C, Nadi 100 X /menit.TD normal, Pernafasan 24x/ menit. C/P normal, Abdomen , H/L tidak teraba. Pemeriksaan neerologi : delirium, tanda rangsang meningeal tidak ada, motorik normal, pupil bulat , miosis, refleks lambat. Refleks fisiologi +++/+++ meninglkat, refleks patologi +/+
Kasus 5
Laki2, usia 38 tahun , baru PHK dari perusahaan penerbangan nasional, mengeluh kedua tungkai dan kaki lemah. Diawali kesemutan mulai selangkangan, semakin naik keatas dan berhenti setinggi puting susu. Demam ada, mulai susah bak, sampai keluar tanpa diketahui, bab tidak bisa udah lebih 3 hari. Pada pemeriksaan umum, tanda vital normal kecuali S i39 C. Pemeriksaan Neurolog , kompos mentis, paraparesis, hipestesia setinggi papila mamae. Refleks fisiologi +/+ menurun, Refleks patologi
.
Diskusi
1. Apakah diagnosis ditegakkan berdasarkan anamnesis untuk melakukan pengobatan segera?
2. Apakah punksi lumbal segera dilakukan untuk menegakkan diagnosis?
3. Apakah pemeriksaan CT Scan kepala dilakukan setelah atau sebelum punksi lumbal
Rangkuman
a. Kompetensi pendekatan klinik dicapai dengan cara anamnesis, pemeriksaan fisik neurologis, pemeriksaan penunjang, diagnosis klinik, topis, etiologi, patologi anatomi dan diagnosa banding.
b. Kompetensi pengobatan dicapai dengan cara keragaman epidemiologi berdasarkan usia, punksi lumbal, empiris.
Tujuan pembelajaran
o Identifikasi kelainan melalui anamnesis dan pemeriksaan klinik
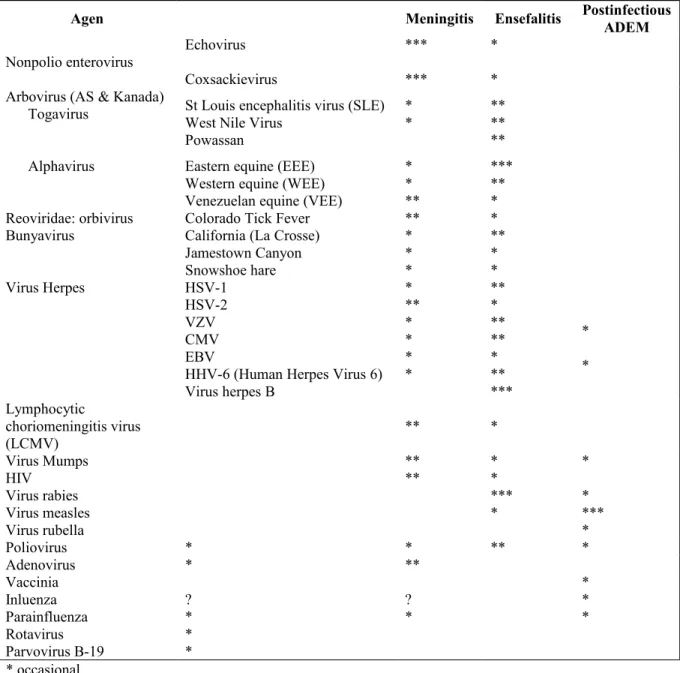
o Mengetahui penyebab meningitis, ensefalitis, mielitis
o Menjelaskan epidemiologi infeksi SSP
o Mengetahui komplikasi
o Mengetahui indikasi dan kontraindikasi pemeriksaan penunjang
o Mengetahui indikasi pemeriksaan CT sken
o Melakukan dan menjelaskan terapi infeksi SSP dan manajemen serta resistensi antibiotik
o Mempertimbangkan /menganjurkan tindakan operatif
Tujuan 1. Identifikasi kelainan melalui anamnesis dan pemeriksaan klinik
• Mengetahui Anamnesis dan pemeriksaan klinik meningitis
• Mengetahui anamnesis dan pemeriksaan klinik ensefalitis
• Mengetahui anamnesis dan pemeriksaan klinik mielitis
Tujuan 2 Mengetahui penyebab meningitis, ensefalitis, mielitis
o Mengetahui penyebab Meningitis, ensefalitis dan mielitis
o Mengetahui anatomi meningen, otak, mielum dan
fisiologis likuor serebrospinalis
o Mengetahui jenis bakteri, viruus penyebab dan proses molekular yang terjadi sampai terjadi infeksi
o Mengetahui farmakologi obat dan efek samping
Tujuan 3 Menjelaskan epidemiologi meningitis tuberkulosis
• mengetahui anatomi meningen dan fisiologi likuor serebrospinalis
• Mengetahui jenis bakteri spesifik penyebab dan proses yang terjadi
• mengetahui farmakologi OAT dan efek samping
Tujuan 4 Menjelaskan epidemiologi meningitis virus
Mengetahui penyebab meningitis virus
Mengetahui virus penyebab dan mekanisme
Mengetahui farmakologi obat anti virus dan efek samping
Tujuan 5 Menjelaskan epidemiologi ensefalitis virus
• Mengetahui penyebab ensefalitis virus
• Mengetahui patogenesis terjadinya
• Mengetahui jenis2 virus
• Mengetahui farmakologi obat2
Tujuan 6 Menjelaskan epidemiologi mielitis
• Mengetahui penyebab mielitis
• Mengetahui mekanisme terjadinya
• Antisipasi kelainan otonom
• Manajemen dan pengobatan
• Rehabilitasi
Tujuan 7 Mengetahui komplikasi infeksi SSP
• Mengetahui komplikasi infeksi SSP
• Menjelaskan komplikasi awal, intermediate, spesifik dan longterm
• Mengetahui cara mengatasi komplikasi
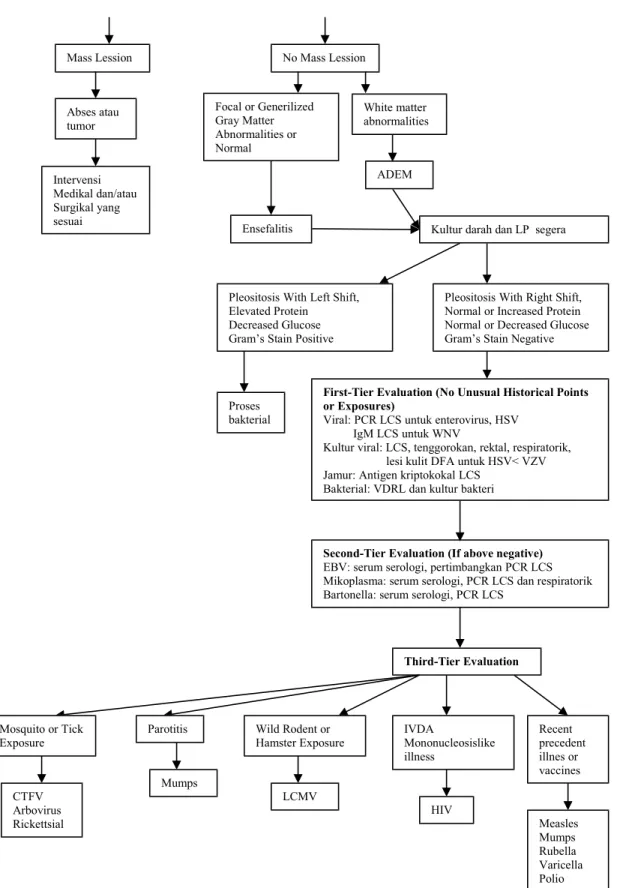
Tujuan 8 Mengetahui indikasi dan kontraindikasi pemeriksaan penunjang
• Mengetahui indikasi dan kontraindikasi pemeriksaan penunjang
• Mengetahui jenis pemeriksaan penunjang
• Dapat menginterpretasikan pemeriksaan likuor serebrospinalis
• Mengetahui indikasi pemeriksaan CT Sken
• interpertasi hasil CT Sken
• mempertimbangkan tindakan operatif pada hidrosefalus
Tujuan 10 Melakukan dan menjelaskan terapi infeksi SSP dan manajemen serta resistensi antibiotik
• Mengetahui manajemen dan terapi
• melakukan tindakan emergensi
• manajemen makanan dan cairan
• pertimbangan terapi empirik
• mengevaluasi hasil terapi
Kasus untuk pembelajaran
Seorang laki-laki umur 27 tahun, datang ke rumah sakit dengan keluhan utama penurunan kesadaran. Sejak tiga hari yang lalu pasien tampak cenderung diam dan sulit diajak bicara, tujuh hari sebelumnya pasien tampak bicara tidak nyambung tidak sesuai isi pembicaraannya. Keluhan disertai sakit kepala terasa berdenyut di seluruh bagian kepala, pandangan ganda terutama saat pasien melihat jauh. Keluhan demam sebelumnya dirasakan hilang timbul. Keluhan tidak disertai kejang, bicara pelo, mulut mencong, ataupun kelemahan anggota gerak sesisi. Lebih kurang 3 bulan terakhir pasien mengeluh batuk-batuk lama yang tidak kunjung sembuh, dan disertai penurunan berat badan. Riwayat narkoba sebelumnya tidak ada
a. Hasil pemeriksaan fisik adalah sebagai berikut :
• kesadaran somnolen
• Tekanan darah : 110/70 mmHg
• Frekuensi nadi 105 x/ menit
• Suhu 37,9 C
• Respirasi 21 x / menit
• Konjunctiva anemis, sklera tak ikterik
• Jantung dalam batas normal
• Paru-paru : ronki basah apeks kedua paru, whezing tidak ada
• Abdomen supel, hepar dan lien tak teraba
• Ekstremitas tidak ada edema
• Status neurologis
Glasgow Coma Scale : E 3 M 5 V 3
Status mental : belum dapat dinilai
Tanda rangsangan meningeal positif
Pupil isokor, refleks positif/positif lemah
Nervi kranialis : paresis N VI kiri
Motorik : kesan hemiparesis tidak ada
Sensorik belum dapat dinilai
Refleks fisiologis ++/++
Refleks patologis
-/- Klonus –
Saraf otonom dalam batas normal b. Hasil pemeriksaan penunjang :
• Pemeriksaan laboratorium : darah perifer lengkap, hitung jenis, laju endap darah
• Pemeriksaan foto thoraks
• Pemeriksaan CT Scan otak dengan kontras c. Monitoring
• Kesadaran
• Tanda vital
• Defisit fokal
1. Apakah keluhan demam, sakit kepala, dan tanda perangsangan meningeal merupakan tanda klinis ptognomonik pada infeksi susunan saraf pusat
2. Apakah kelumpuhan saraf kranialis dapat terjadi pada meningitis tuberkulosis
3. Apakah diagnosis ditegakkan berdasarkan pemeriksaan penunjang
4. Berapa lama terapi OAT diberikan penderita dengan tuberkulosis otak 5. Komplikasi apa yang dapat terjadi pada tuberkulosis otak
Rangkuman
a. Kompetensi pendekatan klinik dicapai dengan cara :
• Anamnesis
• Pemeriksaan fisik/neurologis
• Diagnosis banding
• Diagnosis (klinis, topis, etiologi, patologi-anatomi)
• Pemeriksaan penunjang
• Sistem rujukan
b. Penilaian kompetensi
• Hasil observasi selama alih pengetahuan dan ketrampilan
Materi Baku
MENGITIS SEPTIK AKUT
PENDAHULUAN
Infeksi susunan saraf pusat dapat mengenai leptomeninx (meningitis), otak (ensefalitis) dan medula spinalis (mielitis). Seluruh infeksi ini dapat disebabkan oleh kuman non spesifik, spesifik, parasit atau jamur. Selain itu infeksi dapat terjadi karena “toxic mediated syndrome”, karena toksin bereaksi spesifik terhadap jaringan. Keadaan ini disebabkan oleh kuman Clostridum tetani (tetanus) atau Clostridum botulinum (botulismus).
Pada kesempatan ini penjelasan dibatasi hanya mengenai infeksi leptomeninx akibat kuman non spesifik yang menyebabkan terjadinya meningitis septik. Umumnya jenis meningitis ini terjadi akut disertai perubahan sel dan kimiawi cairan likuor. Sindroma klinik ini dihubungkan dengan profil likuor serebro spinalis yang akan menentukan diagnosis kerja untuk terapi empiris. Biasanya pengobatan dilakukan atas dasar scientific guess dengan melihat usia, temuan klinis dan data epidemiologis. Jadi sebelum jarum LP menyentuh lumbal penderita, pengobatan segera dilakukan karena akan mempengaruhi prognosis penderita. Oleh karena itu alasan menunggu hasil LP/pemeriksaan mikrobiologis tanpa memberikan antibiotik yang memadai dalam pengobatan meningitis tidak dapat diterima.
Sebelum ditemukan antibiotik angka kematian sangat tinggi ( > 90 %) dan menjadi 30 % setelah ada antimikroba. Walaupun demikian penemuan antibiotik baru ternyata tidak memperbaiki prognosis karena selain peranan kuman tampaknya proses imunologis juga berperan terhadap efektifitas pengobatan.
Walaupun mekanisme pasti terjadinya komplikasi tidak sepenuhnya dimengerti, namun beberapa bukti mengatakan bahwa organisme dan produk bakteri, respon inflamasi pejamu dan perubahan fisiologi normal otak akibat infeksi menjadi dasar terjadinya komplikasi meningitis septik akut berupa proses akut, intermediate/spesifik dan jangka panjang dengan skwele.
FAKTOR RISIKO MENINGITIS SEPTIK AKUT
Pada dewasa, gangguan imun merupakan faktor resiko penting. Defek antibodi atau fungsi komplemen meningkatkan resiko infeksi dengan organisme yang encapsulated seperti Streptokok pneumoni, Hemofilus influenza dan Neisseria meningitidis. Sementara itu defek pada cells mediated immunity (melibatkan T sel atau makrofag) menyebabkan infeksi dengan intraselular patogen seperti Listeria monositogenes.
Defek neutrofil menyebabkan infeksi dengan organisme gram (-) tertentu terutama Pseudomonas aeruginoenase dan enterobacteriase. Infeksi parameningeal seperti sinusitis, otitis, empiema subdural/epidural dan infeksi paru dapat menjadi sumber meningitis. Faktor-faktor risiko tertentu seperti pemakaian shunting, endokarditis, cedera kepala terbuka mempunyai kemungkinan terjadinya meningitis Stapilokok. Pasien yang memakai respirator mempunyai resiko meningitis karena spesies proteus, pseudomonas, serratia atau florobakterius. Sedangkan cedera kranio-serebral terbuka, sepsis, infeksi parasit (strongiloidiasis) mempunyai resiko menjadi meningitis karena agen gram negatif seperti Klebsiela, E.coli dan Pseudomonas.
PATOGENESIS RESPONS IMUN
Tanpa menggunakan antibiotik, angka mortalitas meningitis septik akut akan meningkat, dan infeksi ini menyebabkan kerusakan jaringan SSP sebagai akibat respons imun dan radang pada pejamu. Bakteri penyebab meningitis mempunyai dinding sel dan komponen membran luar yang mempunyai potensi memacu radang. Semuanya mempunyai efek pada monosit, lekosit, sel endotelial dan astrosit yang menyebabkan sel-sel ini menghasilkan sitokin proinflamatori dan kemokin yang memperlihatkan aktivasi dengan adesi molekul. Citokin pro radang seperti TNF α
dan interleukin 1β (IL 1β) mempunyai implikasi pada percepatan kaskade radang yang mengakibatkan kerusakan Sawar Darah Otak (BBB), inflamasi meningeal, edema serebral, peningkatan tekanan intrakranial dan menurunnya perfusi serebral.
Implikasi dari skenario patofisiologi ini adalah pengobatan bersama menggunakan antibiotik dan obat tambahan lain. Sehingga disarankan untuk menggunakan terapi ajuvan seperti kortikosteroid, anti radang/pengaturan sitokin, blokade perlengketan dan aktivasi molekul, antioksidan, nitric-oxide synthase inhibitor dan terapi anti radang lain diberikan bersama antibiotik.
Faktor-faktor Pejamu yang mengkontribusi kerusakan pada Meningitis Septik Akut
- Sitokin
• proinflamatori : TNFα, IL 1β, IL6
• chemokin : IL 8
- Spesies oksigen reaktif
• NO
• Superoxide
• Peroxynitrite - Asam amino excitatory
• glutamat
• glisin
• aspartat
• taurine
• alanin
- Metabolik as. Arakhidonat
• Prostaglandin - Kinin
• Bradikinin - Endothelin - Protease
PRINSIP PEMBERIAN ANTIBIOTIK
Beberapa hal yang menjadi pertimbangan pemberian antibiotik pada penderita meningitis septik akut adalah :
1. Terapi segera dengan antibiotik yang bakterisid secepatnya, dilakukan sebelum ada hasil likuor.
2. Semua obat yang digunakan untuk meningitis ini mempunyai rasio toksik-terapeutik yang tinggi. Setelah itu dilakukan monitor level di serum dan likuor.
3. Obat harus mudah penetrasi ke likuor
Beberapa faktor menentukan penetrasi likuor adalah : - Kelarutan lipid
Kelarutan yang tinggi dalam lipid akan meningkatkan level obat dalam likuor. Penetrasi aminoglikosida buruk.
- Ionisasi
Molekul nonpoler menembus membran lipid lebih baik dari pada molekul ionized. Obat-obat asam seperti penisilin dan sefaloporin di ionisasi pada PH plasma, karena itu penetrasi buruk ke likuor, sedangkan obat-obat seperti trimetoprin dan klorampenikol, un-ionized pada PH plasma, kelarutan lipid tinggi dan penetrasi baik. - Gradient PH
Normal gradient PH antara plasma (PH = 7,4) dan likuor (PH = 7,3) kecil. Apabila PH gradient meningkat, penetrasi obat meningkat. Penetrasi obat menurun selama asidosis metabolik sistemik dan meningkat pada meningitis bila PH likuor menurun karena lepasnya metabolit asam.
- Pengikatan protein
Senyawa protein yang mempunyai ikatan tinggi seperti sulfonamid, penetrasi ke likuor buruk. Generasi ke – 3 sefalosporin termasuk pengecualian.
- Susunan dan ukuran molekular
Makin luas molekul, transportasi melintasi sawar darah otak lambat, seperti aminoglikosida.
- Transport aktif
Pleksus khoroideus aktif mentransport beberapa asam organik dan glukosa pada likuor, seperti penisilin.
- Inflamasi meningeal
Merupakan faktor utama peningkatan penetrasi obat di likuor. Perubahan permeabilitas kapiler (meningkat) akan mengubah transpot aktif. Transport ampisilin meningkat (2 – 5) kali selama meningitis.
4. Konsentrasi obat
Penisilin dan aminoglikosida, memerlukan konsentrasi (20 – 100) x MIC (minimum inhibitory consentration) diperlukan untuk membunuh bakteri.
5. Pada awal terapi, bila penyebab tidak diketahui, digunakan kombinasi obat, tetapi kombinasi antara bakteriostatik & bakterisid tidak tepat karena terjadi peningkatan angka kematian dari 30% menjadi 79% (kombinasi tetrasiklin dan penisilin), sebaliknya kombinasi antara penisilin (bakterisid) dan klorampenikol (bakteriostatik) sangat efektif.
6. Antibiotik diberikan sesuai dengan sensitifitas.
7. Pemberian antibiotik i.v. selama 10 hari untuk golongan streptokok dan listeria monocytogenes. Selama (2-3) minggu, untuk entrobaktericea.
8. Kuman pneumokok yang resisten penisilin, dianjurkan vankomisin, rifampisin, sefotaksin, sefritriakson dan seftazidim.
Meningitis septik akut merupakan emergensi, destruksi segera bakteri di mening dan likuor perlu karena dapat menurunkan angka kematian. Oleh karena pemberian obat, dosis yang tepat yang mempunyai aktivitas bakterisid dapat dipakai sesegera mungkin. Beberapa terapi yang di rekomendasikan adalah :
1. Orang dewasa dengan meningitis karena pneumokok, meningokok dan listeria diberikan Penisilin G (18 –24) juta unit i.v / 4 – 6 jam.
Ampisilin (12 – 18 gr/hari i.v) atau klorampenikol (4 – 6 gr/i.v) merupakan terapi alternatif. Pada anak-anak dosis ampisilin (300 – 400 mg/kg/hari). Selain itu dapat diberikan, sefalosporin generasi ke-3, sefotaksim (2gr i.v setiap 4 jam) atau sefritriakson (2gr i.v/dosis tunggal) efektif untuk meningokok & pneumokok terapi kurang baik untuk listeria. Trimetoprin 160 mg/ sulfa metoksazal 80 mg i.v/6 jam) atau klorampenikol digunakan untuk listeria meningitis.
2. Untuk anak-anak diatas 2 bulan meningitis karena H. Influenza atau yang penyebabnya tidak diketahui diberikan 200mg/kg/hari/4-6 jam atau 100mg/kg/hari sefritriakson dengan dosis maksimum 2 gr/hari/dosis tunggal.
Regimen lama yang diberikan adalah ampisilin (300 – 400) mg/kg/hari i.v ditambah dengan klorampenikol (75-100)mg/kg/hari i.v. Alasan menggunakan kombinasi ini adalah bahwa 15 – 25% H. influenza resisten terhadap ampisilin, dan pernah dilaporkan juga H. Influenza yang resisten klorampenicol. Untuk mencegah interferensi kedua obat ini, ampisilin diberikan 30 menit sebelum klorampenikol.
Pada dewasa dengan meningitis H Influenza, dosis ampisilin (12 –18 gr/kg klorampenikol (4 – 6gr/hari) i.v dan sebagai alternatif di gunakan sefotaksim atau seftriakson.
3. Penderita dewasa dengan meningitis pneumokok/meningokok atau H. Influenza yang alergi penisilin dapat diberikan hanya klorampenikol 4 – 6gr /hari atau sefalosporin generasi ke 3 4. Meningitis karena basil enterik gram (-) diberikan sefalosporin generasi ke 3 atau kombinasi
antibiotik. Terapi dimulai dengan sefotaksim (2gr.i.v/4 jam), seftazidin (2gr/i.v/6jam) atau sefritriakson 2gr/hari dan aminoglikosida (gentamisin atau tobramisin 3 – 5 mg/kg/hari). Pemberian gentamisin intratekal (8 – 10 mg)/hari dapat digunakan.
Apabila bakteri dapat di identifikasi, gentamisin atau tobramisin parentral/intratekal dapat bersama seftazidim trimetoprin /sulfametoksazal digunakan untuk meningitis gram (-) (kecuali Pseudomonas aeroginosa) bila penyebab resisten terhadap selfalosporin generasi ke 3.
5. Meningitis karena stopilokok aureus diterapi dengan penisilase resisten penisilin. Nafsilin atau oxasilin (12 –18) gr/hari. Bila alergi penisilin diberikan vancomisin i.v (1gr/8 –12 jam) dan intratekal (10 – 20 mg/hari).
6. Apabila etilogi meningitis tidak jelas, pilihan obat pada dewasa adalah ampisilin (12 – 18)gr/hari atau penisilin (18 – 24) juta unit/hari ditambah sefotaksim atau sefritriakson. Bila alergi penisilin diberikan klorampenikol (75 – 100)mg/kg/hari.
7. Apabila terdapat fokus infeksi di sinus/mastoid, atau shunt yang infeksi, osteomielitis kranial. Drainage dilakukan dan kalau perlu shunt dapat diganti.
8. Pasien meningitis ini tidak perlu antibiotik melebihi 10 hari kecuali bila terdapat fokus infeksi atau penyebab meningitis adalah P.aeruginase, listeria monocytogenes (diberikan 3 minggu untuk mencegah relaps. Antibiotik diberikan dosis penuh parentral (i.v).
9. LP ulang tidak perlu untuk menentukan efektifitas terapi bila penderita baik dan kuman patogen telah di identifikasi.
Pemeriksaan likuor pada akhir terapi meningitis P.aeruginosa, perlu melakukan punksi lumbal secara priodik menentukan respons terapi dan memastikan kuman. Selain itu pemeriksaan ulang khusus indikasi pada meningitis akibat komplikasi “shunt”.
10. Meningitis pasca trauma sering kali terjadi sebagai komplikasi neurotrauma. Insiden berkisar antara (0.2 – 17,8 %).
Sebagai faktor risiko meningitis pasca trauma adalah kebocoran likuor dan fraktur basis kranii dengan manifestasi rhinorrhoe dan otorrhoe. Terapi profilaksis untuk fraktur basis kranii ini masih kontroversial. Walaupun demikian beberapa studi menganjurkan pemberian antibiotik sebagai profilaksis.
Dianjurkan pemberian sefriakson, sefotaksim atau piperasilin pada cedera kepala tembus, impresi fraktur, perawatan lama (prolonged hospital stay), infeksi nosokomial dan post operasi yang disebabkan basil gram negatif.
Piperasilin diberikan 3 – 4 gr/i.v/4 – 6 jam.
11. Telah dilakukan test kepekaan piperasilin dengan “disk 100 mgr”. Zona diameter 23 mm atau lebih menunjukkan kepekaan piperasilin.
Kepekaan ini dipertajam dengan pelarutan menggunakan sistim mikro-titer.
Terapi penggunaan piperasilin loading dose 2gr i.v selama 20 menit diikuti continous infuse
(320 – 436 mg/kg BB) selama 24 jam digunakan pada meningitis septik akut.
12.Piperasilin merupakan ureido penisilin sebagai derivat ampisilin. Ureido penisilin ini dirusak
β-lactamase dari Stapilokok aureus, E.Coli, Klebsiella dan Bacteroides. Piperasilin mempunyai aktifitas terbaik melawan Streptokok, Neisseria, Hemofilus dan paling afektif terhadap Pseudomonas aeruginosa. Jadi dapat digunakan untuk meningitis akut dengan perkiraan penyebab kuman diatas.
13. Sefalosporin generasi ke 4 (sefpirom) merupakan broad spectrum mempunyai aktivitas sama dengan seftriakson melawan kuman patogen meningeal. Obat ini dilaporkan mempunyai aktivitas yang baik terhadap penisilin resisten strain streptokok pneumonia. Jika sefpirom dikombinasi dengan ampisilin, penetrasi ampisilin pada likuor cerebro spinal akan meningkat dan tidak demikian halnya bila diberikan pada generasi lain. Dari hasil evaluasi difusi sefpirom pada pasien meningitis yang menerima terapi konvensional. Sefpirom single dose 2 gr diinfuskan lebih dari 5 menit pada hari ke 2-3 setelah onset yang disebabkan oleh S.pneumonia, N.meningitis, L. monositogenes. Dilakukan klasifikasi berdasarkan waktu 2,4,6 dan 12 jam setelah infus ternyata cefpirom berdifusi ke dalam Lss bila meningen mengalami inflamasi oleh karena itu sefpirom mempunyai potensi untuk terapi meningitis bagi organisme yang peka.
Terapi antibiotik empiris untuk meningitis akut (menurut American Academy of Neurology 1998)
- Seftriakson atau sefotaksim.
- Tambahan ampisilin untuk bayi , 3 bulan dan dewasa diatas 50 - Untuk imunosupresi gunakan seftazidim + ampisilin.
- Dewasa dengan resisten S. pneumonia tambahkan vankomisin
- Untuk trauma kepala/tindakan bedah saraf gunakan seftazidim + vankomisin - Untuk kecurigaan listeria tambahan gentamisin
- Pada neonatus digunakan ampisilin + gentamisin
Terapi diberikan se-kurang-kurangnya 7 hari untuk N. meningitidis dan H. Influenzae, (10 – 14) hari untuk Streptokok pneumonia, (14 – 21) hari sedangkan untuk Listeria monocytogenes dan 21 hari untuk basil gram negatif.
TERAPI TAMBAHAN
1. Steroid
Terdapat bukti bahwa sekuele neurologi terjadi akibat kerusakan otak karena efek toksik bakteri di LSS terutama endotoksin dari hasil gram (-) dan produk toksik inflamasi sekunder. Kortikosteroid diberikan untuk mengurangi intensitas inflamasi dan karena itu menurunkan insidensi komplikasi neurologi. Pada anak-anak terbukti bermanfaat sedangkan pada dewasa masih dipertanyakan. Terdapat 2 penelitian, studi di Mesir menyarankan pemakaian steroid sedangkan studi di Chicago tidak.
Tetapi beberapa ahli merekomendasikan pemberian rutin prednison 40-80 mg/hari pada dewasa yang non imunosupresi dengan meningitis septik akut. Dosis besar dianjurkan sebagai terapi edema serebal sedangkan pemberian steroid sebagai maintenans dilakukan pada kecurigaan nekrosis adrenal (Sindroma Waterhouse Friderichfeen).
Gambaran Meningitis septik akut yang tidak perlu kortikosteroid atau diberikan dengan hati-hati.
- Onset subakut/kronik - LSS cairan atipik
• Sedimen gram (-)
• Test antigen bakteri (-)
• Predominan sel mononuklear
• Eosinofil atau limfosit atipik
• Level glukosa (n) atau mendekati normal
• Kultur bakteri menunjukkan pertumbuhan (-) selama inkubasi 24 jam. - Diagnosis partiallytreated meningitis
- Imunodefisiensi
- Pemakaian Vankomisin (kortikosteroid menghambat antibiotik masuk LSS).
- Adanya kecurigaan infeksi jamur, infeksi bakteri organ lain atau diabetes mellitus berat.
2. Terapi Imunoglobulin
Faktor virulensi bakteri pada Meningitis septik akut adalah :
- Kapsul polisakharida bakteri mempunyai konsekuensi adesi mukosa, invasi likuor serebro spinalis dan evasi dari jalur alternatif komplemen.
- Dinding sel lipopolisakharida bakteri mempunyai konsekuensi inflamasi mening, aktivasi lekosit, penglepasan sitokin (TNF, IL) dan kerusakan sawar darah otak. Pada Meningitis septik akut, immunoglobulin digunakan segera untuk menetralkan yang terjadi karena penggunaan antibiotik bakteriolisis. Kortikosteroid dan anti radang lain bekerja tidak pada tingkat endotoksin tetapi pada tingkat kaskade yang dipacu oleh pelepasan endotoksin. Apabila terapi immunoglobulin digunakan sebagai ajuvan, harus menetralkan endotoksin dengan cepat untuk mem-blok endotoksin sebelum memasuki sawar darah otak. Intra vena Imunoglobulin (IVIG) dosis besar dengan interval pendek untuk menjaga konsentrasi plasma anti-endotoksin spesifik.
Pada salah satu clinical trial diberikan 150 mg/kgBB selama 3 hari selang 12 jam. Kecepatan infus (40 – 60 ) tetes per jam.
TERAPI INTRA-TEKAL MENINGITIS SEPTIK AKUT
Oleh karena konsentrasi antibiotik relatif rendah pada pemberian intravena, maka dicoba untuk melakukan penyuntikan intra-tekal (langsung injeksi subarakhnoid).
Indikasi penyebab : 1. Meningitis gr (-).
Bila sensitif terhadap ampisilin atau sefalosporin generasi ke 3, dosis bakterisid dapat dicapai dengan pemberian i.v. Strain-strain tertentu (Pseudomonas, serratia, Acinetobakteri, protens biasanya resisten terhadap antibiotik diatas).
Dalam keadaan ini dapat digunakan aminoglikosida intratekal. 2. Meningitis Stapilokok
Bacitrasin (5000-10000 unit) dapat diberikan. 3. Meningitis enterokokkal (Streptokokkus faecalis).
Kuman ini sensitif ampisilin. Tetapi perlu kombinasi dengan gentamisin intratekal bila respons tidak adekuat. Di samping itu bila ampisilin resisten strain diterapi dengan vankomisin.
TERAPI PROFILAKTIK
Diberikan pada kontak - Keluarga
- Pegawai RS yang langsung merawat penderita. Obat yang diberikan adalah :
1. Jika sensitif sulfonamid dapat digunakan sulfadiazin 1 gr. peroral/12 jam pada dewasa, 500 mg/12 jam (usia 1-12 tahun) dan 500 mg (0-1 tahun).
2. Bila sensitif terhadap organisme yang tidak diketahui terapi resisten sulfa, maka diberikan rifampisin 600 mg/peroral/12 jam untuk 4 dosis (dewasa), 10 mg/kg/(anak-anak) 1 tahun) dan 5 mg minosiklin (200 mg) per oral kemudian 100 mg per oral /12 jam/5 dosis.
3. Kontak dekat.
Orang lain yang kontak langsung dengan penderita dapat diberikan procain penisilin 600.000 u i.m/8 jam untuk 6 dosis kemudian penisilin v 500 mg per oral/8 jam untuk 8 hari.
Komplikasi Meningitis Septik Akut
Pada meningitis septik akut, komplikasi dapat terjadi :
- Akut (terjadi hari 1 dan kedua perawatan) dan spesifik
- Intermediate (manifest selama perawatan dan menetap setelah dipulangkan) - Lanjut dengan gejala sisa infeksi
Komplikasi akut :
1. Edema otak
Pada penelitian eksperimental (kelinci), edema terjadi pada meningitis karena escheria coli yang diobati dengan antibiotik bakterisid secara cepat dan menyebabkan konsenstrasi endotoksin dalam likuor dihubungkan dengan tingkat edema. Studi ini menerangkan bahwa
pelepasan cepat endotoksin oleh antibiotik litik mempercepat disfungsi otak. Efek yang sama juga terjadi pada fragmen dinding sel pneumokok.
Edema menyebabkan peninggian tekanan intrakranial. Pada keadaan ekstrim terdapat tanda-tanda impending herniasi (anisokor, pola pernafasan abnormal, refleks pupil tidak ada). Bila ringan menimbulkan gejala subjektif nyeri kepala berat dan penurunan kesadaran.
2. Peningkatan tekanan intrakranial
Biasanya disebabkan oleh kegagalan absorpsi likuor serebro-spinalis karena akumulasi fibrin dan sel radang sekeliling vili arakhnoid dan membaik dengan terapi. Peningkatan tekanan intrakranial dapat terjadi karena adanya edema otak atau hidrosefalus.
Edema terjadi pada proses difus yang disebabkan produk bakteri dan lekosit yang akan meningkatkan permeabilitas kapiler (edema vasogenik) dan bersama dengan integritas membran sel (edema sitotoksik).
Edema otak dapat fokal, atau sekunder karena terjadinya arteritis atau tromboplebitis venosa kortikal dengan disertai iskemia dan infark otak.
Terapi
- Tekanan umumnya menurun cepat bila responsif terhadap antibiotik
- Bila pasien afebril, sadar tanpa tanda fokal dapat diperkirakan peningkatan CSF membaik
- Tetapi peningkatan tekanan intrakranial (ICP) pada meningitis adalah konservatif - Bradikardia dan peninggian tekanan darah (refleks cushing) dapat menjadi pertanda
peningkatan ICP. Tetapi bila terjadi hipotensi dan syok seringkali karena meningkatnya ICP.
- Keseimbangan cairan
Diberikan perfusi adekuat 1500 cc NaCl 0,9 % /hari. Batasi pemberian cairan berlebihan. Bila pasien dapat mengatur cairan serebri, cairan dibatasi < 2000 cc intake total sehari (per oral + i.v.) sampai tekanan CSF tidak meningkat
- Steroid
Dexametason 10 mg.iv. , dilanjutkan dengan (4-6) mg.iv, setiap 6 jam sampai ICP terkontrol. Dosis diturunkan setelah (5-10) hari.
- Zat hiperosmolar
Manitol 1,0 –1,5 gr/kg pada keadaan peningkatan ICP ↑ karena bahaya terjadinya herniasi transtentral. Dosis diturunkan 0,25-0,5 gr/kg 2 s/d 4 jam interval.
- Furosemid (0,5 mg/kg) digunakan sebagai kekurangan Na & Air dari atas akan mengurangi pembentuk likuor serebro-spinalis.
3. Abnormalitas Aliran Darah Otak (CBF)
Mekanisme terjadi karena melibatkan beberapa faktor, termasuk penurunan CPP disebabkan oleh hipertensi intrakranial, hipotensi sistemik atau trombus antara vaskulitis serebral, vasospasmus atau trombosis atau kemungkinan penurunan metabolisme otak. Ditambahkan, hilangnya autoregulasi cerebrovaskuler dengan menurunnya CPA. Cerebral Perfusion Pressure (CPP) Iskemia serebral ditandai dengan menurunnya kesadaran.
Terapi
Tidak ada spesifik terapi untuk memperbaiki aliran darah
Komplikasi spesifik
1. Syndrome of Inappropriate Antiduretic Hormon Release (SIADH). Sindrom ini terjadi kira-kira pada 30 % penderita Meningitis akut pada anak-anak. ADH dilepaskan oleh neuron pada Nucleus Supraoptik hipotalamus dan disimpan dalam lobus posterior kelenjar hipofise. Dalam keadaan tidak normal, hormon ini dilepaskan untuk menurunkan volume sirkulasi dan bekerja untuk meningkatkan absorpsi air bebas dari duktu di nephron. Pada beberapa pasien meningitis, mungkin dilepaskan dalam jumlah banyak, menyebabkan intoksikasi air.
Terjadi biasanya pada 24 jam pertama. Pasien memperlihatkan oliguri biarpun tidak ada tanda klinis dehidrasi. Seluruh pasien dengan meningitis seharusnya diperiksa elektrolit urine dan osmolalitas.
SIADH menampakkan hiponatremia disertai osmolalitas urin lebih besar dari osmolalitas serum.
Terapi
Bila ada SIADH, pemberian cairan dibatasi (2/3 kebutuhan maintenans). Monitor serum elektrolit setiap 6 jam sampai natrium serum kembali normal. Setelah itu pemberian cairan dapat seperti biasa.
2. Seizure (Kejang)
Terdapat pada (15-25 %) penderita Meningitis, dapat fokal/umum. Umumnya seizure terjadi awal infeksi dan mungkin karena peningkatan tekanan intrakranial atau efek iritatif infeksi dan karena respons radang. Bila kejang terjadi terlambat maka dicurigai ada lesi masa empiema. Seandainya terjadi kejang dalam 24 jam pertama biasanya prognosa tidak buruk, tetapi bila menetap atau refrakter antikonvulsan, menjadi petunjuk kelainan otak serius. Apabila terjadi kejang fokal kemungkinan karena peninggian tekanan intrakranial atau akibat adanya infark arteri/vena.
Seizure merupakan pertanda komplikasi sering infeksi susunan saraf pusat seperti : - ensefalitis bakteri
- trombosis vena kortikal dengan infark venosa - efusi subdural /empiema
- vaskulitis - abses otak
- abnormalitas metabolit misalnya : Hiponatremia karena SIADH.
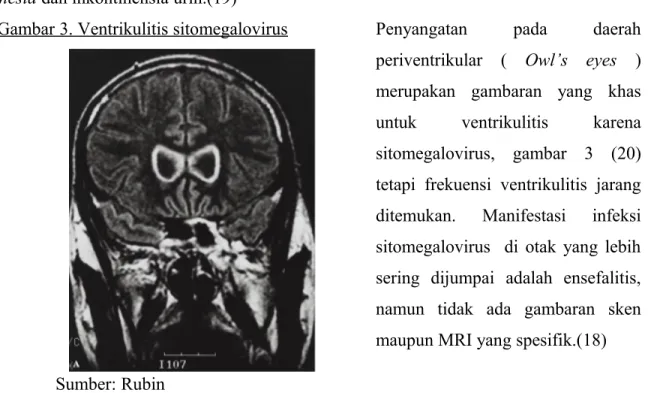
3. Ventrikulitis
Biasanya terjadi pada 30 % pasien meningitis. Kita curiga ventrikulitis bila seizure
sukar untuk dikontrol. Pada keadaan ini sebaiknya dibuat kultur Lss.
Komplikasi Intermediat 1. Efusi subdural
Biasanya pada anak-anak pada hari ke 5 – 7 perawatan. Pasien mengalami panas yang turun naik disertai penurunan kesadaran. Kadang-kadang disertai tanda peninggian intrakranial dengan akibat kelumpuhan saraf kranial dan hilangnya upward gaze. Seluruh gejala ini harus dibedakan dengan empiema subdural/epidural menggunakan CT/MRI
- Observasi, efusi ini jarang menyebabkan masalah klinik, tapi seringkali diragukan dengan kelainan intrakranial lain.
- Apabila terdapat peninggian tekanan intrakranial, dilakukan evaluasi pemberian cairan
2. Empiema subdural /epidural
Jarang terjadi (1-2)%. Terjadinya empiema karena penetrasi organisme melalui membran arakhnoida atau durameter. Lebih sering terjadi akibat infeksi streptokokkus pneumonia. Gejala dan tanda kelainan ini sama seperti efusi subdural dengan gejala kejang dan kelumpuhan sesisi. Bila diagnosis tegak, dilakukan tindakan bedah dan pemberian antibiotik yang tepat.
3. Panas (fever)
Panas pada penderita Meningitis septik akut akan menurun setelah hari 3,4 pengobatan. Bila terjadi panas sekunder maka harus dicurigai penyebab lain.
4. Abses otak
Merupakan komplikasi yang jarang kecuali bila disebabkan oleh Citrobacter sp. (50% kasus) atau Listeria. Kelainan ini timbul segera pada minggu kedua penyakit tetapi paling sering setelah minggu ke 3 dan ke 4.
Penderita abses otak akan panas dengan tanda dan gejala lesi massa intrakranial. Terapi dan tindakan operatif dipertimbangkan dengan melihat lokasi/besarnya abses.
Patofisiologi terjadinya abses diawali dengan edema dan kerusakan jaringan otak (serebritis). Pada keadaan ini pengobatan antibiotik sangat bermanfaat tanpa tindakan operasi. Tetapi apabila lebih dari 4-9 hari pusat infeksi membentuk pus semi likuid dan jaringan otak nekrotik. Pada keadaan ini pengobatan antibiotik tidak berhasil. Selanjutnya terjadi encapsulasi jaringan gliotik dan membentuk abses bebas dengan gambaran penyangatan
(ring enhancement) pada CT Sken.
Tanda dan Gejala frekuensi
Nyeri kepala ……… 75 %
Perubahan mental ……….…… 50 %
Demam ……….………. 40 – 80 %
Hemiparesis………. 30 %
Kelumpuhan saraf kranial ……… 15 – 30 %
Kejang ……….. 25 – 45 %
Nausea & Muntah ………. 20 – 50 %
Kaku Kuduk ……….. 25-30 %
Edema papil ………. 25 – 30 %
Aphasia……… ………. 10 %
5. Hidrosefalus
a. Hidrosefalus komunikans, merupakan komplikasi meningitis septik akut karena gangguan absorpsi likuor serebro spinalis karena meningen menebal dan fibrotik setelah peradangan. Sindroma ini dapat terjadi segera atau setelah dipulangkan. Umumnya terdapat tanda peninggian intrakranial.
Keadaan ini bukan merupakan kedaruratan dan dapat membaik spontan tanpa “shunting”. b. Hidrosefalus non komunikans
Jarang terjadi karena komplikasi meningitis septik karena umumnya yang terjadi adalah obstruksi parsial.
- Obstruksi total “ventricular outflow” jarang.Tetapi bila ada obstruksi total ini merupakan tindakan emergensi.
Bila pada pemeriksaan terdapat koma, tanda Babinski bilateral dan paralisis
“upwward gaze” dapat membantu menegakkan diagnosis yang dapat dikonfirmasi dengan CT Scan/MRI. Kadang-kadang papiledema tidak ada.
- Obstruksi parsial pada akuaduktus atau ventrikel IV “outflow” bukan tindakan emergensi. Pada kondisi ini perlu diperhatikan obstruksi total.
Komplikasi lanjut dan gejala sisa infeksi 1. Kegagalan fungsi kognitif
Dapat terjadi ringan (“learning disability”) sampai kelainan global. Usia merupakan determinan kritis terhadap keluaran, skuele serius terjadi pada usia muda.
2. Deafness (Tuli)
Kejadian berkisar antara (5-25) %. Tidak diketahui pasti apakah cedera karena kerusakan vaskuler N VIII atau straktur telinga dalam. Biasanya terjadi pada awal-awal kejadian, tetapi diketahui setelah dipulangkan.
3. Handicap (cacat) motorik
Dapat terjadi paresis saraf kranial kuadriplegia. Kelemahan terjadi pada kelompok otot-otot tertentu seperti ptosis, hemiparesis/plegia. Semua kelainan ini bila diketahui setelah dipulangkan, umumnya menetap sampai dengan 1 tahun follow up.
KESIMPULAN
Meningitis septik akut merupakan problema penting karena tingginya angka kematian dan adanya skuele. Banyak kasus terjadi pada usia muda sehingga akan menurunkan produktivitas kerja yang akan mempengaruhi ekonomi keluarga.
Dewasa ini, pengertian tentang patogenesis terjadi cedera otak karena infeksi belum dimengerti sepenuhnya. Beberapa penelitian pada binatang dan trial klinik mencoba menerangkan secara lebih mendasar studi masa depan. Dilakukan penelitian pada bakteri dan faktor-faktor pejamu, metabolisme asam arakhidonat, sitokin, neuro-transmiter eksitatorik dan konsekuensi patofisiologis dari infeksi dengan tujuan pemberian pengobatan tambahan sehingga hasil terapi akan lebih nyata.
MENINGITIS SEPTIK AKUT GEJALA KLINIS PEMERIKSAAN
PENUNJANG TERAPI KHUSUS
Timbul akut / subakut
Sakit kepala
Kaku Kuduk, Kernig (+), Brudzinski (+)
Demam (40° - 40,5°)
Muntah
Letargi / kesadaran menurun
Kejang umum / fokal
Pada S pneumococcus gejala klinis lebih berat dibangdingkan
meningococcus / H influenza (oleh karena mengeluarkan toksin a.l. hemolisin, imunoglobulin A protease, neuroaminidase dan hyaluronidase)
Perubahan kesadaran dari stupor / koma
Kejang berulang
Defisit neurologis terjadi pada awal stadium
Pemeriksaan darah Darah tepi : Lekositosis LED ↑ Gangguan pembekuan/perdarahan
Ureum, kreatinin (bila akan menggunakan cephalosporin) Pemeriksaan LCS Lekosit ↑ (> 1000 / UL, 90% PMN) Protein > 150 mg / dl Glukosa < 30 mg / dl Pewarnaan Gram
Untuk identifikasi kuman, hasil (+) bila > 103 CFU
(Colony Forming Unit)/cc LCS
Lactat LCS
Untuk membedakan bakteri/virus
1. Infeksi bakteri : kadar laktat mendekati 30 mg/dl 2. Infeksi virus : < 25 mg / dl CRP : (+) ada inflamasi meningeal bila > 100 mg / ml
Brain CT: bila ada tanda neurologis fokal/papil edema
Pilihan I :
Cephalosporin generasi III
− Cefotaxim 6 x 2 gr IV
− Ceftriaxone 1 x 2 gr IV Selama 15 hari
→ Meningokok, pneumokok
Pilihan II :
Untuk Listeria monocytogenes dapat diberikan cotrimoxazole dengan dosis 10 mg/kgBB/hari selama 12 hari
Dexamethason (0,15 mg/kgBB) ± 4 hari
Manitol / glycerol untuk menurunkan TIK
Rifampisin dapat diberikan ± 2 hari (pada kasus pneumokok yang resisten terhadap β -lactam), dosis 20
mg/kgBB/hari
MENINGOKOKUS MENINGITIS
GEJALA KLINIS PEMERIKSAAN PENUNJANG TERAPI KHUSUS
Ruam eritema makulopapular difus pada tubuh dan ekstremitas bawah
Petekiae dapat dijumpai pada :
Kulit, membrane mukosa atau konjungtiva tetapi tak pernah dijumpai pada kuku, memudar dalam 3 – 4 hari.
Terdapat pada 50 – 75% anak
Pada septikemia meningokok fulminan dapat dijumpai sindroma Waterhouse Friderichsen, ditandai dengan:
Demam mendadak
Petekiae yang besar pada kulit dan membran mukosa
Kolaps kardiovaskuler
DIC
Pada pasien dengan infeksi
meningokok, 10 – 20% mendapat septikemia meningokok fulminan
Pemeriksaan ruam petekiae secara mikroskopis dengan cara aspirasi.
Apusan darah tepi pada meningokok fulminan
LCS: Sel 10 – 65.000/ mm3
Glukosa rendah Protein > 1 g/l
Kultur LCS dapat
menunjukkan hasil positif terutama pada meningitis meningokok awal
Kultur serum
Tes CIE
(Counterimmuneelectrophore sis) mempunyai sensitivitas 50 – 90%.
Penicillin G 250.000 U/kg/hari IV dalam dosis terbagi setiap 4 jam dengan dosis maksimum 20 juta unit selama 7 hari adalah antibiotik pilihan untuk terapi meningitis yang disebabkan N meningitides
Jika terdapat resistensi dapat dipergunakan Ceftriaxone atau
Cefuroxim 200 mg/kg/hari
Plasmaferesis untuk menghilangkan endotoksin bakterial, kompleks imun dan tromboplastin jaringan monosit dari sirkulasi.
SIADH
SYNDROME OF INAPPROPRIATE ANTI DIURETIC HORMONE GEJALA KLINIS
TERAPI KHUSUS
Hiponatremi (< 115 meq)
Osmolaritas serum menurun (< 280 mOsm/l)
Natrium urin > 20 meq/l
Ureum (BUN) < 10 mg/dl
Asam urat plasma < 4 mg/dl
Normovolemik
Restriksi cairan 2/3 dari kebutuhan normal
Koreksi dengan NaCl 3%:
Dosis : 8 – 10 meq/l dalam 24 jam
Dosis maksimal : 12 meq/l
Fungsi tiroid dan adrenal normal
KEPUSTAKAAN :
1. Scheld, MW, Whitley R.J et al, Infection of Central Neurons System 1991, page 335 – 342
2. Coyle PR, Davis LE, Neurologic Infektion ; Acute Septic Meningitis in American Academy of Neurology, Volume 10,1998. 3. Dickinson G,et al. Penetration of Piperasillin into Cerebrospinal Fluid in Patient wise Bacterial Meningitis.
4. J. Steven et al. Post Traumatic Infection of the Central Nervous Systim in Neurology and Trauma, 1998 5. Goodman and Gilman’s, The Pharmacological Basis of Therapeutics, 1991
6. Delire M, et al. Intravenous 5S – Imunoglobulins in Therapy of Acute Bacterial Meningitis. 7. Sager MS, Mc. Guire Dawn; Infections disease is manual of neurological therpeutic, 1999. 8. Tureen. JH, Sande MA; Complication of Bacterial Meningitis in Neurological Infection, 1996.
9. Spranger M. et.al, Excess Glutamate levels in cerebrospinal flind predict clinical outcome of Bacterial Meningitis, Arch Neurol/Vol 53, Oct. 1996.
10. Tyler KL, Bacterial Brain Abscess, American Academy of Neurology, 1998. 11. Wispelwey, B. et al, Brain Abscess, infections of the nervous system, 1991.
12. Coyle PK, corticosteroid treatment of CNS infections the upside, American Academy of Neurology, 1998.
13. Fitonssi F, et al; Killing activity of cefpirome against pinicillin resistant streptococcus pneumonia isolates from patients with meningitis in a pharmacodynamic model simulating les concentration profile, in antimicr agent chemotherapy 1995; 39; 2560 – 2563.
14. Wolff, et al, Diffusion of Cefpirome into the cerebrospinal fluid of patient with purulent meningitis, J. Antimicrob chemother 1992, 29 (Suppl. A.) 59 – 62.