PROSIDING
Pertemuan Ilmiah Tahunan Fetomaternal 19
Tema:
“
Implementation of Clinical Risk Management for Fetal and Maternal
Practices to Improve Quality of Services
”
Medan, 17
–
21 Maret 2018
Departemen Obstetri dan Ginekologi
PROSIDING
Pertemuan Ilmiah Tahunan Fetomaternal 19
Tema:
“
Implementation of Clinical Risk Management for Fetal and Maternal Practices to Improve Quality
of Services
”
Panitia Proceeding:
dr. Sanusi Piliang, Sp.OG
dr. Dudi Aldiansyah, M.Ked(OG), Sp.OG.K
dr. Edwin Martin Asroel, M.Ked(OG), Sp.OG
dr. Melvin N. G. Barus, M.Ked(OG), Sp.OG
dr. Yudha Sudewo, M.Ked(OG), Sp.OG.K
dr. Qisthi Aufa Lubis
dr. M. Iqsan
dr. Chairul Adilla Ardy
dr. Muhammad Rafi J Adnani
dr. Thomson
dr. Anditha Namira
Editor: Dr. dr. Sarma N. Lumbanraja, M.Ked(OG), Sp.OG.K
Penerbit
:
Departemen Obstetri dan Ginekologi
Fakultas Kedokteran Universitas Sumatera Utara / RSUP H. Adam Medan
Jalan Bunga Lau Nomor 17
Telp: (061) 8363760
Fax: (061) 8362292
Email: [email protected]
ISBN 978-602-51590-0-8
All Right Reserved
KATA PENGANTAR
Pertemuan ilmiah tahunan Fetomaternal 19 yang diselenggarakan di medan mulai tanggal 17-21
Maret merupakan forum pertemuan ilmiah bagi Konsultan Fetomaternal, Spesialis Obstetri dan
Ginekologi, Dokter Spesialis lainya, Dokter Umum, Peserta PPDS, Bidan yang berminat dalam bidang
ilmu Fetomaternal. Adapun tema yang di usung pada PIT FM 19 ialah ―
Implementation of Clinical Risk
M
anagement for Fetal and Maternal Practices to Improve Quality of Services”.
Sebelum kegiatan
simposium, telah dilakukan beberapa kegiatan workshop baik untuk konsultan Fetomaternal, Spesialis
Obstetri dan Ginekologi, Dokter Umum dan Bidan, pada rangkaian kegiatan diatas juga akan dilakukan
publikasi makalah dalam bentuk
proceeding
. Untuk itu kami ucapkan terimakasih dan penghargaan
yang tinggi pada semua pihak yang telah berkontribusi dalam meluangkan waktu dan pikiranya demi
terbitnya
proceeding
ini, saran dan kritik selalu kami harapkan demi penerbitan
proceeding
ini
Medan, Maret 2018
DAFTAR ISI
KATA PENGANTAR ... iii DAFTAR ISI ... iv
SIMPOSIUM
STEM CELL IN FETAL THERAPY
Erry Gumilar Dahlan ... 3
THE MORAL LOGIC OF EMBRYONIC STEM CELLS RESEARCH
Dikman Angsar... 4
PREECLAMPSIA – AN UPDATE
Gustaaf Albert Dekker ... 5
IMMUNOLOGY OF PREECLAMPSIA – A DISEASE OF AN INDIVIDUAL COUPLE
Gustaaf Albert Dekker ... 8
ASPEK ETIK PADA PEMERIKSAAN USG OBSTETRI
Johanes C. Mose ... 10
PENCEGAHAN DAN MANAJEMEN PADA PRE-EKLAMSIA
Sarma N. Lumbanraja ... 16
INTRAUTERINE GROWTH RESTRICTION (IUGR) SCREENING WITH DOPPLER VELOCIMETRY
Azen Salim ... 20
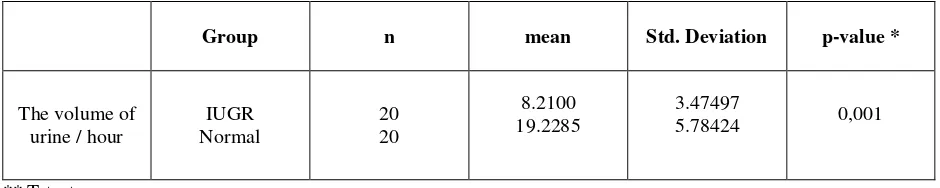
EXAMINATION ON FETAL RENAL VOLUME AND FUNCTION IN NORMAL AND GROWTH RESTRICTED FETUSES AT 36 WEEKS GESTATION
Makmur Sitepu, R. Haryono Roeshadi, Djafar Siddik, Damar Prasmusinto ... 21
PRE-KONSEPSI PADA KELAINAN JANTUNG BAWAAN
Joserizal Serudji ... 25
PENYAKIT JANTUNG DALAM KEHAMILAN: MASA PERIPARTUM
Jusuf Sulaeman Effendi ... 29
PEMERIKSAAN ANTENATAL PADA PENYAKIT JANTUNG DALAM KEHAMILAN
Deviana Soraya Riu ... 32
GAMBARAN DAN MANAJEMEN TERBARU PRETERM DI INDONESIA
Yusrawati ... 36
HUBUNGAN KETEBALAN KOLAGEN DENGAN KEJADIAN KETUBAN PECAH DINI
Johny Marpaung ... 39
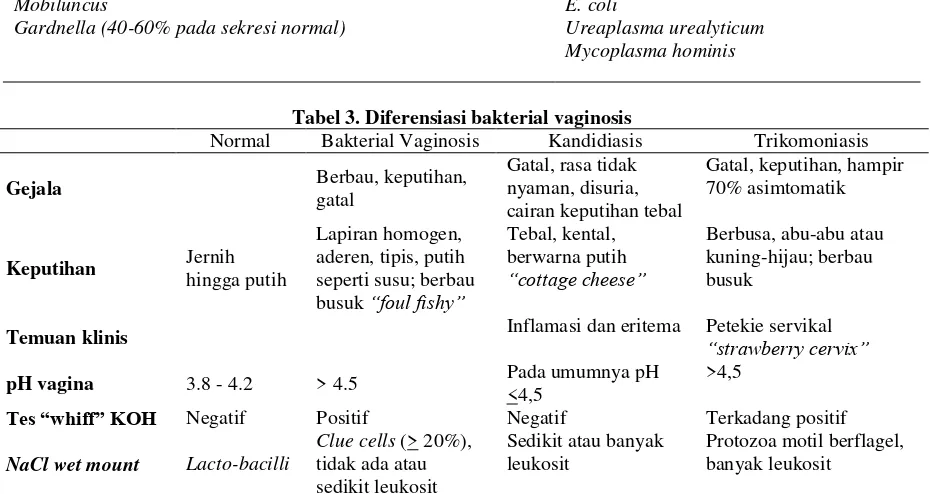
DETEKSI DINI DAN PENGOBATAN INFEKSI BAKTERIAL VAGINOSIS
Ali Sungkar ... 42
FERRITIN LEVEL AFTER FERROUS FUMARATE SUPPLEMENTATION AT THE 2ND TRIMESTER PREGNANCY
Letta S Lintang ... 45
HIDDEN ANEMIA IN PREGNANCY
PENGARUH DEFISIENSI BESI TERHADAP PERKEMBANGAN OTAK JANIN
Muhammad Adrianes Bachnas ...51
INFEKSI CMV (CYTOMEGALO VIRUS) PRIMER DALAM KEHAMILAN
Sofie Rifayani Krisnadi ...57
VIROLOGI CYTOMEGALOVIRUS DAN RUBELLA
R. Lia Kusumawati Iswara ...61
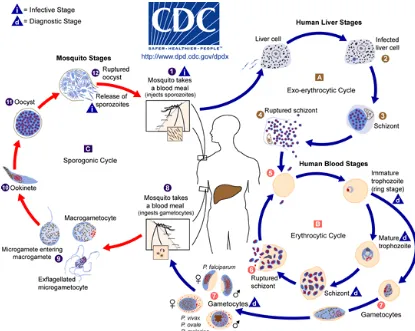
MALARIA DALAM KEHAMILAN
Freddy W. Wagey ...64
CURRENT STATUS OF FETAL THERAPY
Tuangsit Wataganara ...71
INVASIVE AND NON-INVASIVE PRENATAL DIAGNOSIS
Azen Salim ...72
EPIDEMI PERSALINAN SECTIO CAESAREA DAN KOMPLIKASI PLASENTASI ABNORMAL
Makmur Sitepu ...73
CAESAREAN SCAR ECTOPIC PREGNANCY
Azen Salim ...76
SISTEM RUJUKAN PADA ADHESI PLASENTA
Christoffel L Tobing ...77
EPIDEMIOLOGI DAN KEJADIAN LUAR BIASA IKTERIK PADA KEHAMILAN
Yudianto Budi Saroyo ...81
SKRINING KELAINAN BAWAAN
AA Ngurah Jaya Kusuma ...85
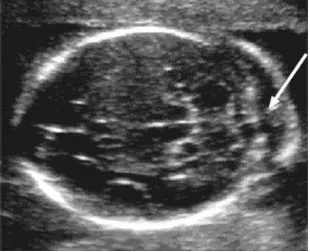
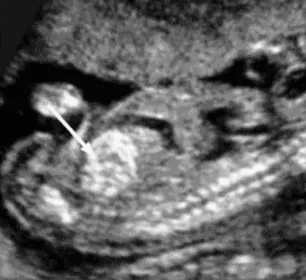
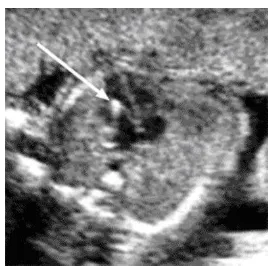
ULTRASOUND MARKERS OF CHROMOSOMAL ANOMALY IN FIRST TRIMESTER
Makmur Sitepu ...90
SOFT MARKER SECOND TRIMESTER
Wiku Andonotopo ...93
PREGNANCY IN WOMEN WITH THALASEMIA : CHALENGE AND SOLUTION
Donel S ...102
INKOMPATIBILITAS RHESUS PADA IBU HAMIL
Efendi Lukas ...106
DIABETES DAN OBESITAS DALAM KEHAMILAN – IMPLICATIONS FOR NEXT GENERATION Hermanto Tri Joewono ...107
KETOASIDOSISDIABETIKPADAKEHAMILAN
John J. E. Wantania ...108
KELAINAN IRAMA JANTUNG JANIN: DIAGNOSIS & TERAPI
Adhi Pribadi ...114
FETAL DEATH ASSESTMENT IN CONGENITAL ANOMALIES
Aditiawarman ...118
MASALAH PADA KEHAMILAN KEMBAR: “ APAKAH PENENTUAN KORIONISITAS LEBIH PENTING DIBANDING PENENTUAN ZIGOSITAS?”
LASER SURGERY IN TTTS
Tuangsit Wataganara ... 123
PENTINGNYA PERIODE PRAKONSEPSI
Udin Sabarudin ... 124
INTRA PARTUM ULTRASONOGRAPHY
Aditiawarman ... 126
ACTIVE MANAGEMENT OF PREECLAMPSIA
Johannes C Mose ... 129
MANAJEMEN KONSERVATIF PADA PRE-EKLAMSIA
Sarma N. Lumbanraja ... 130
MANAJEMEN AKTIF KETUBAN PECAH DINI PRETERM
Tjokorda Gde Agung Suwardewa ... 133
INDUCTION OF LABOR
Nuswil Bernolian ... 136
SCREENING FOR SPONTANEOUS PRETERM LABOR AND DELIVERY
Setyorini Irianti ... 141
CENTRAL NEURAXIAL ANALGESIA AND ANESTHESIA IN OBSTETRICS
M. Alamsyah Aziz ... 149
PAIN MANAGEMENT DURING LABOR AND BIRTH
Cut Meurah Yeni ... 153
PERINEAL REPAIR AND PELVIC FLOOR INJURY
Dovy Djanas ... 160
MANAJEMEN OEDEMA PULMONUM
Sri Sulistyowati ... 164
EMBOLI AIR KETUBAN
Budi Wicaksono, Jacob T Salean, Jojor S, Wijayanti ... 165
INDUKSI PERSALINAN, PRINSIP DASAR
M Yasin ... 172
ULTRASONOGRAFI PENGUKURAN PANJANG SERVIKS DALAM MEMPREDISI KEBERHASILAN INDUKSI PERSALINAN
Putri Mirani ... 176
TREATMENT OF INTERTITIAL ECTOPIC PREGNANCY WITH METHOTREXATE
Roza Sriyanti ... 180
CONSERVATIVE AND ACTIVE MANAGEMENT OF ECTOPIC PREGNANCY
Tin Elasari ... 184
LAPAROSCOPY AND SURGERY FOR TREATMENT OF ECTOPIC PREGNANCY
Frans OHP ... 188
APAKAH VERSI LUAR MASIH DIPERLUKAN?
Akhmad Yogi Pramatirta ... 191
HOW TO PREDICT SUCCESSFUL OF VAGINAL DELIVERY IN BREECH PRESENTATION WITH ULTRASOUND
EPIDEMIOLOGI HIV DALAM KEHAMILAN
Wisnu Prabowo ...198
WOMEN LIVING WITH HIV
Eric Edwin ...203
VIRAL LOAD COUNT ASSOCIATION WITH ROUTE OF DELIVERY
AA Ngurah Jaya Kusuma ...206
PERSIAPAN PREKONSEPSI
Budi Handomo ...208
KEHAMILAN DAN LAKTASI: PENYESUAIAN FISIOLOGIS, KEBUTUHAN NUTRISI DAN PERAN SUPLEMEN MAKANAN
David Randell ...214
PRESERVASI UTERUS PADA PLASENTA AKRETA
Agus Sulistyono ...220
FETAL BRAIN NEUROPROTECTOR
Ernawati ...221
TATALAKSANA SLE DALAM KEHAMILAN
M. Ilham Aldika Akbar ...224
HEPATITIS B MANAGEMENT IN THE PREGNANT PATIENT : MOTHER-TO-CHILD-TO OBSTETRICIAN-GYNECOLOGISTS TRANSMISSION
Herlambang Nurjasin ...228
MODE OF DELIVERY PADA KEHAMILAN DENGAN INFEKSI HEPATITIS B
I Nyoman Hariyasa Sanjaya ...231
MAKALAH BEBAS
PERBANDINGAN JUMLAH PERDARAHAN OBSTETRI DENGAN MENGGUNAKAN
PIKTOGRAMVISUAL AID DAN GRAVIMETRI
Chamayasinta ASR, Sitepu M, Aldiansyah D, Sahil MF, Aboet A and Hartono H ...235
HUBUNGAN ANEMIA PADA IBU HAMIL TERHADAP BAYI BERAT LAHIR RENDAH DI RSUD ASY-SYIFA’ SUMBAWA BARAT TAHUN 2016
Bernas Arion Napitupulu, Satrio Budi Susetyo, Tjok Krisna ...236
HUBUNGAN STATUS GRAVIDA, USIA, BMI (BODY MASS INDEX)DENGAN KEJADIAN PREEKLAMPSIA PERIODE 1 JANUARI 2017 - 31 DESEMBER 2017
Berriandi Arwan, Roza Sriyanti ...237
KADAR SERUM F2-ISOPROSTANES PADA PREEKLAMPSIA BERAT DI RSUP HAJI ADAM MALIK DAN RUMAH SAKIT JEJARING MEDAN
Dina Kusuma W, Letta S. Lintang, Dudy Aldiansyah, Deri Edianto, Henry S. Siregar, Edy
Ardiansyah ...238
HUBUNGAN ANTARA KADAR FIBRINOGEN DENGAN INFARK PLASENTA PADA MISSED ABORTION
Dyah Permatahayyu, Efendi Lukas, A.MardiahTahir ...239
PERBEDAAN RERATA FAKTOR HEMOSTASIS PADA PREEKLAMPSIA BERAT DAN EKLAMPSIA
PERBANDINGAN SKOR BISHOP DAN PENGUKURAN PANJANG SERVIKS DENGAN MENGGUNAKAN USG TRANSVAGINAL SEBAGAI PREDIKSI KEBERHASILAN INDUKSI PERSALINAN
Finianty Raynelda, Efendi Lukas ... 241
ANALISIS FAKTOR RISIKO KEJADIAN KEHAMILAN DENGAN PLASENTA PREVIA DI RSUP SANGLAH DENPASAR
Gde Bagus Rizky Kornia, Tjokorda Gde Agung Suwardewa ... 242
PERBEDAAN RERATA RASIO KADAR NATRIUM KALIUM MATERNAL ANTARA PREEKLAMSIA BERAT DAN EKLAMSIA
Gunawan, Ferdinal, Dovy... 243
INCREASING NUMBERS OF ABNORMALLY INVASIVE PLACENTA CASES IN AN INDONESIAN TERTIARY HOSPITAL
Muhammad Ikhsan, Allan T. Rivai, M. Adya F. Dilmy, Raymond Surya, Rima Irwinda, Yuditiya Purwosunu, Yudianto Budi Saroyo, Noroyono Wibowo ... 244
EKSPRESI PROTEIN P53 SEL TROPHOBLAS PLASENTA PADA KEHAMILAN PREEKLAMPSIA BERAT/ EKLAMPSIA DAN KEHAMILAN NORMOTENS
Ika Sulaika, Mashdarul Ma‘arif, Christoffel. L, Herbert Sihite ... 245
PENGARUH PEMBERIAN SINBIOTIK TERHADAP KADAR SERUM INTERLEUKIN 10 PADA WANITA HAMIL DENGAN VAGINOSIS BAKTERIAL
Natami Dewi Ratih, St Maisuri T Chalid ... 246
MEDAN DAN RSU Dr. PIRNGADI MEDAN, RUMAH SAKIT JEJARING SELAMA JANUARI 2014 – DESEMBER 2016
Novi Rindi Puji Astuti, Hotma P Pasaribu, Herbert Sihite, Edy Ardyansah, Khairani Sukatendel,
Mulda F Situmorang, Citra lestari Hasibuan ... 247
PERBEDAAN KADAR INTERLEUKIN-6 PADA KEHAMILAN TRIMESTER KETIGA NORMOTENSI DAN PREEKLAMPSIA
Renny Junitasari, Sarma N. Lumban Raja, Hotma Partogi Pasaribu ... 248
PERBANDINGAN LUARAN IBU DAN BAYI PADA PENDERITA SLE DENGAN BERBAGAI MANIFESTASI KLINIS YANG BERBEDA DI RSUD DR. ZAINOEL ABIDIN BANDA ACEH TAHUN 2016-2017
Harahap Rudy, Roziana, Rizka Aditya ... 249
PERBEDAAN KADAR SERUM ADIPONEKTIN PADA HAMIL PREEKLAMPSIA BERAT DAN HAMIL NORMAL DI RSUP. H. ADAM MALIK, RSUD Dr. PIRNGADI
DAN RS JEJARING FK USU MEDAN
Canitry IF, Lumbanraja SN, Lintang LS, Sitepu Makmur, Halim Binarwan, Sahil MF ... 250
PERBEDAAN KADAR SELENIUM SERUM PADA KEHAMILAN TRIMESTER KETIGA PREEKLAMPSIA DAN NORMOTENSI
Amalia T, Pandia WN, Kaban RF, Marpaung J, Adenin I, and Dina S. ... 251
ANEMIA IN PREGNANCY IS ASSOCIATED WITH A HIGHER RISK FOR UTERINE ATONY AND LOW BIRTH WEIGHT : A STUDY AT DR. ZAINOEL ABIDIN HOSPITAL, BANDA ACEH Mohd. Andalas,Roziana, Zhafira Salsabila Zahruddin ... 252
POSTER
SACROCOCCYGEAL TERATOMA
Abdul Bari, Nuswil Bernolian ... 255
TUBERCULOSIS INFECTION IN PREGNANCY
CONGENITAL MELANOCYTIC NEVI IN INFANT
Almuhir Yuliansyah, Nuswil Bernolian ...257
OBSTETRIC MANAGEMENT OF THE FETUS WITH OMPHALOCELE
Hutasoit Andre, Sofian Amru ...258
PEMPHIGOID GESTASIONAL DARI GAMBARAN HISTOPATOLOGI DAN TERAPI KORTIKOSTEROID
Andy Yusrizal, AAN Jaya Kusuma ...259
MANAGEMENT OFADHERENT PLACENTA ADAPTED FROM PALACIO TECHNIQUE
Arlen Resnawaldi, Efendi Lukas, Sharvianty Arifuddin ...260
MENINGOENCEPHALOCELE FRONTONASAL KONGENITAL DISERTAI HIDROCEPHALUS NON KOMUNIKANS : PENDEKATAN BERBASIS USG ANTENATAL DAN KLASIFIKASI SUWANWELA – SUWANWELA
Bayu Pratama Putra, Siti Maisuri T. Chalid ...261
UDEM PARU AKUT PADA WANITA HAMIL 16 MINGGU DENGAN GAGAL GINJAL KRONIS STADIUM V
Belva Prima Geniosa, Winarni Risanto ...262
CHARACTERISTICS OF PLASENTA ACCRETA IN MOEWARDI HOSPITAL
Dedik Supriyanto, Sri Sulistyowati, Eric Edwin Yuliantara ...263
HETEROTOPIC PREGNANCY
Dhamayanti Eka Octavia, Sri Sulistyowati, Wisnu Prabowo ...264
HASIL NEGATIF PALSU PADA PEMERIKSAAN URIN Β HCG PADA MOLA HIDATIDOSA
Didy Hamidi, Niken A Utami ...265
LUARAN BERAT BAYI LAHIR RENDAH PERIODE JANUARI 2014 s.d DESEMBER 2017 DI RSUD dr. SOETOMO
M. Dimas Abdi Putra, Nareswari Cininta M ...266
SEKSIO SESAREA DAN MIOMEKTOMI HARUSKAH MIOMANYA DIANGKAT?
Eka Lydia Sari, Mohd. Andalas ...267
IMMINENT UTERINE RUPTURE ON PREVIOUS MULTIPLE CESAREAN DELIVERY WITH CHORIOAMNIONITIS
Eric Gradiyanto Ongko, Abdur Rohim Lubis ...268
LYMPHANGIOMA COLLI
Fella Halimah Pratami, Nuswil Bernolian ...269
CHARACTERISTICS AND OUTCOMES OFPREGNANCY WITH CHRONIC KIDNEY DISEASES IN MOEWARDI HOSPITAL
M. Firdinan Dekawan, Eric Edwin Y, Sri Sulystyowati, M. Adrianes Bachnas, Wisnu Prabowo, Nutria Purna Widya ...270
SUCCESFUL MANAGEMENT IN PREGNANCYWITH HEART DISEASE IN DR. ZAINOEL ABIDIN HOSPITAL BANDA ACEH
Mohd.Andalas Cut Meurah Yeni, Fauzal Aswad 4FitraRizia ...271
PERIMORTEM CAECAREAN SECTION DELIVERY IN SARDJITO HOSPITAL, YOGYAKARTA Gulo GS, Emilia O, Rahman IT ...273
PERBANDINGAN KADAR SERUM PROGESTERON PADA PERSALINAN PRETERM DAN KEHAMILAN NORMAL
FETUS PAPYRACEUS WITH PLACENTA PREVIA
Irwin L Lumbanraja, Yufi Permana ... 275
GAMBARAN ULTRASONOGRAFI CYSTIC HYGROMA COLLI PADA JANIN 11-12 MINGGU DENGAN DIAGNOSIS THANATOPHORIC DYSPLASIA
Ita Fatati, Adhi Pribadi, Bremmy Laksono ... 276
TINDAKAN AMNIONINFUSION PADA ANHIDRAMNION DENGAN HIDRONEFROSIS JANIN Baringbing JN, Pramatirta AY ... 277
KEHAMILAN DENGAN GROWN UP CONGENITAL HEART DISEASE (GUCH) /CYANOTIC HEART DISEASE
I Nyoman Hariyasa Sanjaya, AA Ngurah Jaya Kusuma, Made Putra Swi Antara, I Putu Gde Wardhiana,
JR Ayu Sukma Agung ... 278
TRIPLET PREGNANCIES WITH INTRAUTERINE FETAL DEATH OF TWO FETUSES
Lini Astetri, Sri Sulistyowati, Wisnu Prabowo ... 279
FETUS VENTRIKULOMEGALI
I Nyoman Hariyasa Sanjaya, I Gede Ngurah Harry Wijaya Surya, A.A. Gede Putra Wiradnyana,
Made Gandhi Mahardika ... 280
KARAKTERISTIK KARDIOTOKOGRAFI GAWAT JANIN YANG DILAKUKAN SEKSIO CAESARIA DI RSUP SANGLAH DENPASAR PERIODE 1 JANUARI 2015 – 31 DESEMBER 2016
I Wayan Artana Putra, AA Putra Wiratnyana, I Wayan Megadhana, Mervinna Giovanni ... 281
BILATERAL HYDRONEPHROSIS AND MEGAVESICA CAUSED BY POSTERIOR URETHRAL VALVES
Nico Poundra Mulia, Peby Maulina Lestari ... 282
GIANT VULVO-PERIANAL CONDYLOMA ACCUMINATA (BUSCHKE LOWENSTEIN TUMOR) DURING PREGNANCY IN A HIV INFECTED WOMAN
Nurkamilawati Arista, Efendi Lukas, Sharvianty Arifuddin ... 283
DICEPHALIC PARAPAGUS CONJOINED TWINS: A CASE REPORT AND LITERATURE REVIEW
Pramana Pananja Putra, Tatang Mulyana ... 284
COMPLETE HEART BLOCK IN PREGNANCY: A REPORT OF EMERGENCY CAESAREAN SECTION IN PRETERM LABOR WOMEN WITH PACEMAKER
Irmayani P, Munizar, Andalas Mohd. ... 285
RUPTUR UTERI SPONTAN PADA PASIEN TANPA RIWAYAT OPERASI UTERUS
Rachmad, Sarah Ika Nainggolan ... 286
PROFIL SEKSIO SESAREA PADA ERA BPJS
Mohd. Andalas, Cut R Maharani, Raudhatul Jannah, Siti Harisah, Muhammad Haekal, Ichsan ... 287
HEMORRHAGE STROKE IN SECOND TRIMESTER OF PREGNANCY : A LIFE-THREATENING COMPLICATION OF HYPERTENSION DURING PREGNANCY
Razi, Munizar ... 288
NEFRITIS LUPUS DALAM KEHAMILAN
Risma, Roziana ... 289
KEMBAR SIAM (Parapagus Dicephalus Dibrachius)
Rizka Arsil, Roza Sri Yanti ... 290
RIWAYAT OBSTETRI BURUK PADA PASIEN SINDROM ANTIFOSFOLIPID
OVARIAN PREGNANCY
Rubin Enhui Tjiang, Sri Sulistyowati, Wisnu Prabowo ...292
CONGENITAL ANOMALIES PATAU SYNDROM AT RSUD DR. MOEWARDI SURAKARTA
Imanuel Siegfrit Auparay, Sri Sulistyowati, Eric Edwin ...293
PREGNANCY WITH PYOGENIC ULCER
Singgih Prasetyo N, Putri Mirani ...294
KEHAMILAN KEMBAR DIKORION DENGAN SATU MOLA HIDATIDOSA KOMPLIT DAN SATU KEHAMILAN NORMAL
Suryantha Adisastra, I Wayan Artana Putra, Tjokorda G.A. Suwardewa, I Nyoman Bayu Mahendra ...295
CONGENITAL DIAPHRAGMATIC HERNIA
Syafali Prima, Nuswil Bernolian ...296
SERIAL AMNIOREDUCTION ON THE PREGNANCY WITH ATRESIA ESOPHAGUS
Sanjaya I.N.H, Malonda T.A, Pangkahila E.S, Mulyana R.S ...297
MANAGEMENT OF ABDOMINAL PREGNANCY IN MOEWARDI HOSPITAL
Uswatun Khasanah Kartikasari,Wisnu Prabowo, Sri Sulistyowati, M. Adrianes Bachnas, Eric Edwin Y.,
Nutria Widya P.A. ...298
THANATOPHORIC DYSPLASIA
Wiwin Suhandri, Yusrawati ...299
OBSTETRICS MANAGEMENT OF THE FETUS WITH SUSPECT IUGR + SD+
LABIOPALATOSCHISIS
Muara P. Lubis, Qisthi Aufa Lubis, D. Levana Diandra, Muhammad Rafi Adnani ...300
ESOPHAGEAL ATRESIA
STEM CELL IN FETAL THERAPY
Prof. Dr. dr. Erry Gumilar, SpOG(K) Erry Gumilar D
Airlangga University Medical Faculty Obs & Gyn Department –DR. Soetomo Surabaya
Stem cells are unique cells that have capacityfor self-renewal and are capable of forming at least 1 and sometimes many specialized cell types. Stem cells are present in many tissues of adult animals and are important in tissue repair and homeostasis. Stem cells can be categorized as unipotent, multipotent, and pluripotent.
Human pluripotent stem cell which categorized can give rise theoritically to every cell type the animal body and are derived from embryonic tissues with its application to in utero stem cell transplantation promising theurapeutic option for genetic diseases
It is likely that the fist broad application for in utero stem cell therapy will be targeted at hematologic and immunodeficiency disease utilizing hematopoetic stem cells (HSC). The HSC is a multipotent stem cell that maintains functional hematopoesis by generation of hematopoetic leneages throughout fetal and adult life. It is the most extensively caracterized stem cell and the only adult derived stem cell that has been prospectively isolated to purity.
Improvements in prenatal screening and the early diagnosis of genetic disease allow for preemptive treatment of anticipated postnatal disease by stem cell or genetic therapy. While currently awaiting clinical application, in utero stem cell therapy has made significant advances in overcoming the engrafment and immunologic barriers in both murine and pre-clinical large animal models.
However at present the benefit of in utero fetal therapy using stem cell can be included: 1. Early inhibitions of disease progression
2. The availability of niches in the developing bone marrow for engrafting of donor stem cells 3. A sterile fetal environment which provides protection and isolation from environmental pathogens 4. Fetal immunological immaturity and potential for induction of donor-specific tolerance
Actually with this in utero approach tries to remove the 3 crucial disadvantages of conventional postnatal bone marrow transplant as follows:
1. The necesity for conditioning the recipient with attended morbidity and mortality 2. The risk of graft versus host disease
3. The lack of suitable human leucocyte antigen matched donors
However, establishment of stem cell transplantation as apart of fetal therapy looks promising by bears several ethical and medical questions that must be addressed.
Safety and ethical risks still need to be addressed prior to human application. Then the current status and future direction of stem cell for the fetus should be observed.
THE MORAL LOGIC OF EMBRYONIC STEM CELLS RESEARCH
Prof. Dr. dr. Dikman Angsar, SpOG(K)
Dept/Smf Obstetri & Ginekologi FK UNAIR-RSUD Dr Sutomo-RS UNAIR Surabaya
The increasing curiosity of scientists to invent new treatment method of diseases promote the escalating of biomedical research. The mission of biomedical research and its clinical translation is to alleviate and prevent human suffering caused by illness and injury . One of the most exaggerating in biomedical research in now days is the research of using embryonic stem cells for clinical purpose.
PREECLAMPSIA
–
AN UPDATE
Prof. Gustaaf Albert Dekker, MD,Ph.D, FDCOG, FRANZCOG University of Adelaide, Lyell McEwin Hospital
Preeclampsia – A Heterogeneous Syndrome
Pregnancy imposes a substantial systemic inflammatory stress on all pregnant women in the2nd half of pregnancy. The inflammatory stimulus may arise from ‗debris‘ shed into the maternalcirculation from the syncytiotrophoblast, which may signal ‗danger‘ to the maternal innate immunesystem. Preeclampsia occurs when this response is increased to the point of decompensation.
These features, which are clinically apparent, comprise the so-called 2nd stage of preeclampsia. The 2-stage model of preeclampsia, originally proposed more than a decade ago by Redman et al envisaged that preeclampsia arises in various ways including from placental ischemia/reperfusion injurysecondary to deficient placentaton. Whereas some consider abnormal placentation to be the start and invariable cause of preeclampsia, it is much more likely that it is a completely separate but predisposing condition. Some, but certainly not all, cases of preeclampsia are associated with poor placentation. Poor placentation comprises the 1st stage, which would appear to have a different origin; first stage immune responses, localized in the decidua, involving maternal recognition of paternal antigens on trophoblast, account for the primipaternity and possible partner specificity of preeclampsia . Second stage responsesare all secondary to the systemic inflammatory response, could also explain why women bearing pregnancies with unusually large placentas are susceptible to preeclampsia. In a completely normal woman, although normal pregnancy stimulates a systemic inflammatory response, this response is not intense enough to generate the signs of preeclampsia. To do that requires the abnormal stimulus from an oxidatively stressed placenta (‗placental preeclampsia‘). In a woman with a chronic systemic inflammatory response associated with conditions such as chronic hypertension, diabetes or obesity that predispose to preeclampsia, the starting point is abnormal enough such that even a normal placenta can stimulate a systemic response of an intensity to give the signs of preeclampsia (‗maternal preeclampsia‘). In clinical practice there are many mixed presentations with both maternal constitution and placental ischemia contributing to the presentation. Based on the ‗inflammatory paradigm, preeclampsia is not a separate entity but simply the extreme end of a range of maternal systemic inflammatory responses engendered by pregnancy itself. The corollary is that any factor enhancing this response would predispose to preeclampsia. Indeed, studies have shown that, not only autoimmune disorders, but also certain maternal infections (e.g., urinary tract, periodontal disease, chlamydia, and cytomegalovirus) are associated with preeclampsia. Inflammation is probably also an important part of the causal pathway through which obesity predisposes to preeclampsia.
More recently Chris Redman introduced the concept of senescence of the syncytiotrophoblast; the aging syncytiotrophoblast (STB) will undergo a ‗stress response‘ resulting in positive and negative cellular responses. A nowadays well documented positive stress response id the increases STB release of sFlt-1, the negative stress response is evidenced by the decreased release of PlGF. As such this positive versus negative stress response underpins the typical anti-angiogenic state and the endothelial cell dysfunction in preeclampsia. Lots of lifestyle factors – diet, obesity, ‗allostatic load‘ , diabetes, and of course superficial cytotrophoblast invasion in the spiral arteries (oxidative stress) can accelerate this ‗aging of the STB‘. Importantly, only the imbalance sFlt-1/PLGF (although of major importance) is not enough to cause the disease – this imbalance just makes the maternal endothelium more susceptible to other adverse factors like inflammation.
Preeclampsia is a heterogeneous syndrome, risk factors and pathogenetic pathways involved will differ between different populations.
Management of Complicated Preeclampsia
The primary objective of management of preeclampsia must always be safety of the mother. Although delivery is always appropriate for the mother, it may not be optimal for the fetus that is extremely premature. The decision between delivery and expectant management depends on fetal gestational age, fetal status, and severity of maternal condition at time of evaluation. This objective can be achieved by formulating a management plan that takes into consideration one or more of the following: fetal gestational age, maternal and fetal status at time of initial evaluation, presence of labor or rupture of fetal membranes. The focus of this abstract is on some of the more controversial and/or more complicated aspects of managing complicated preeclampsia.
weeks‘ gestation where maternal condition is stable and fetal condition is reassuring. The Cochrane review on interventionist versus expectant care, states that it is not possible to draw firm conclusions, as there are only two small trials (133 women) that have compared a policy of early elective delivery, with a policy of delayed delivery, and the confidence intervals for all outcomes are wide. However, the evidence is promising that short-term morbidity for the baby may be reduced by a policy of expectant care. The individual decision will be made on the basis of access to a maternal ICU, presence of skilled nursing and midwifery staff and the capacity and quality of the NICU.
Antihypertensive medications: The objective of treating acute hypertension is to prevent potential cerebrovascular and cardiovascular complications which are the most common cause of maternal mortality and morbidity in developed countries. Although the use of antihypertensive agents in women with preeclampsia and severe elevations in blood pressure has been shown to prevent cerebrovascular accident, such treatment does not prevent preeclampsia or alter the natural course of the disease in women with mild preeclampsia. The most recent Cochrane review concluded that it remains unclear whether antihypertensive drug therapy for mild-moderate hypertension during pregnancy is worthwhile. A meta-regression of antihypertensive drugs in pregnancy also suggested that lowering blood pressure in women with mild disease may increase the risk of a small for gestational age baby. Antihypertensive therapy is recommended by some for sustained systolic BP values of at least 160 mm Hg and for sustained diastolic values of at least 110 mm Hg. Parenteral hydralazine, labetalol, and short acting oral nifedipine are the most commonly used medications to control acute severe hypertension in women with preeclampsia. However, intravenous hydralazine is considered the first drug of choice for this purpose by several groups. Magee and colleagues performed a meta-analysis of 21 trials (893 women); eight trials compared hydralazine with nifedipine, and five compared hydralazine to labetalol. This meta-analysis showed that hydralazine was associated with significantly higher maternal side effects and worse maternal and perinatal outcomes than either labetalol or nifedipine. They also concluded that adequately powered clinical trials are needed to compare labetalol versus nifedipine for treating severe hypertension in women with preeclampsia. If antihypertensive treatment is chosen, there is no clear choice of drugs. By subgroup analysis (in the most recent meta-analysis), blockers could be less effective than calcium channel blockers.
For the relatively rare hypertensive crisis the 2 most powerful agents include diazoxide and sodium nitroprusside (ICU required). Diazoxide (ampoule 300 mg) is given in 1-3 x an intravenous bolus of 100 mg; the effect of 1 bolus of 100 mg will typically be obtained within 3 minutes. With this approach severe maternal hypotension is a very rare event.
Use of corticosteroids to improve pregnancy outcome in women with severe preeclampsia/HELLP syndrome: There is ongoing uncertainty regarding the efficacy and safety of corticosteroids in women with severe preeclampsia with or without HELLP syndrome. A prospective, double blind, randomized trial of 218 women with severe preeclampsia and gestational age between 26 and 34 weeks assigned either betamethasone or a placebo reported a significant reduction in the rate of respiratory distress syndrome in the steroids group. Corticosteroid use also was associated with a reduction in the risks of neonatal intraventricular hemorrhage, infection, and neonatal death. There were no differences in maternal complications between the two groups. Four trials compared dexamethasone plus standard therapy versus standard therapy alone in women with HELLP syndrome. There were no cases of liver hematoma or rupture, pulmonary edema, renal failure or placental abruption in either group, and there was no difference in perinatal morbidities. Because of the small sample sizes in the trials reviewed, there is no evidence that either supports or refutes the use of steroids in HELLP syndrome antenatally and in the postpartum period in order to decrease or increase maternal and perinatal mortality. However, the data support the efficacy and safety of corticosteroids to reduce neonatal complications in women with severe preeclampsia at 34 weeks‘ gestation or less.
A recent large trial could not confirm the benefits of steroids for maternal indication, with the exemption of women with so-called class I (< 50,000 platelets) HELLP syndrome.
Dr Ernawati (Surabaya) studied the efficacy of high dose prednisolone in early-onset preeclampsia. Her study did show that tertiary centers Indonesia can provide expectant management, and typically gain10-14 days (of major importance for neonatal outcome), but she also was able to demonstrate that high dose prednisolone did NOT confer any maternal benefit, and if any was associated with increased risk for serious infectious maternal morbidity.
Many patients with early-onset HELLP syndrome will deliver by LSCS. It should be emphasized that a midline incision is the preferred way to perform a laparotomy in patients with fulminating HELLP syndrome; benefits include a lower risk of abdominal wound haematomas, and access to liver if required. In patients with very low platelet counts, platelet administration will reduce the risk for hemorrhage. Since the half-life of transfused platelets is very short, the actual platelet administration should be started at the time the baby has been delivered at initial haemostasis has been obtained. Repeated administration of platelets just on the basis of a very low platelet count should be avoided since the half-life will shorten progressively.
Plasma volume expansion: Some women with severe preeclampsia have a restricted circulating plasma volume and are hemoconcentrated. This has led to the recommendation that plasma volume should be expanded with either colloid or crystalloid solutions, in an effort to improve maternal systemic and uteroplacental circulation. However, intravascular volume expansion carries a serious risk of volume overload, which may lead to pulmonary or cerebral edema. Also, large volume expansion often requires invasive monitoring of intravascular pressure, procedures carrying risks of their own. Three small trials (61 women) have compared a colloid solution with placebo or no infusion. These studies were too small for reliable conclusions, but suggest plasma volume expansion is not beneficial. A recent trial from Amsterdam showed a lack of benefit associated with plasma volume expansion. On the other hand, in case of an indicated rapid drop in blood pressure, an initial one-off infusion of 500-750 ml of colloids is indicated. This treatment will always require CTG monitoring and if possible also pulse oximetry.
Prevention of convulsions and control of acute convulsions: Eclampsia is defined as the onset of convulsions in women who have either gestational hypertension or preeclampsia. In recent years, several randomized trials were reported that compared the efficacy of magnesium sulfate with other anticonvulsants in women with eclampsia. In these trials, magnesium sulfate was compared to diazepam, phenytoin, or a lytic cocktail. The results of these studies revealed that magnesium sulfate is associated with significantly lower rate of recurrent seizures and lower rate of maternal death than that observed with other anticonvulsants.
The primary objective of magnesium sulfate prophylaxis in women with preeclampsia is to prevent or reduce the rate of eclampsia and its complications. Secondary benefits also include reduced maternal and perinatal morbidities in women with severe preeclampsia and reduced rate of progression to severe disease in women with mild preeclampsia. There are 4 large randomized controlled trials comparing the use of magnesium sulfate to prevent convulsions in patients with severe preeclampsia. The overall results of the 4 trials demonstrate that magnesium sulfate prophylaxis compared to placebo (two trials, 10,795 women), nimodipine (one trial, 1750 women), and with no treatment (one trial, 228 women) in severe preeclampsia is associated with a significantly lower rate of eclampsia (RR 0.39, 95% CI 0.28-0.55). The largest trial to date, the Magpie trial, enrolled 10,141 women with preeclampsia (largely in the developing countries). Most of the enrolled patients had severe disease, and the rate of eclampsia was significantly lower in those assigned to magnesium sulfate (0.8% versus 1.9%; RR 0.42; 95% CI 0.29, 0.60). However, among the 1560 women enrolled in the Western world, the rates of eclampsia were 0.5% in the magnesium group and 0.8% in the placebo, a difference that was not significant (RR 0.67; 95% CI 1.19, 2.37). Nevertheless, the trial was not designed or powered to test efficacy of magnesium sulfate in patients in the Western World. There are also 2 randomized trials comparing magnesium sulfate to a placebo in women with mild preeclampsia. The results of these 6 trials were recently summarized, and demonstrate no benefit of magnesium sulfate on perinatal outcome. In addition, the use of magnesium sulfate did not affect serious maternal complications of severe preeclampsia, such as pulmonary edema, stroke, liver, hematoma, or renal failure. Based on available evidence, it is suggested that magnesium sulfate be given during labor and immediately postpartum in a select group of women with severe preeclampsia because the benefit of magnesium sulfate in women with mild preeclampsia remains unclear.
Table 1: Maternal and fetal complications in severe preeclampsia Maternal Complications
Long-term cardiovascular morbidity associated with low birth weight (fetal origin of adult disease)
___________________________________________________________________________
IMMUNOLOGY OF PREECLAMPSIA
–
A DISEASE OF AN INDIVIDUAL COUPLE
Prof. Gustaaf Albert Dekker, MD,Ph.D, FDCOG, FRANZCOG University of Adelaide
Airlangga University, Surabaya
Preeclampsia still ranks as one of obstetrics major problems. Clinicians typically encounter preeclampsia as maternal disease with variable degrees of fetal involvement. More and more the unique immunogenetic maternal-paternal relationship is appreciated, and as such also the specific ‗genetic conflict‘ that is characteristic of haemochorial placentation. From that perspective preeclampsia can also been seen as a disease of an individual couple with primarily maternal and fetal manifestations.
The frequency of preeclampsia is between 2-7%in healthy nulliparous women. In these women, the disease is mostly mild, the onset mostly near term or intrapartum (75% of cases), and only conveys a negligible increased risk for adverse pregnancy outcome. By contrast, frequency and severity of the disease are substantially higher in women with multifetal gestation, chronic hypertension, previous preeclampsia, pre-gestational diabetes mellitus, and pre-existing thrombophilia‘s.
The typical obstetric textbook would state ‗ Preeclampsia is a disease for women in their first ongoing pregnancy (primigravidity)‘. This is wrong; preeclampsia is a disease of first pregnancy within a couple (primipaternity). A previous abortion (spontaneous or induced) or healthy pregnancy with the same partner is associated with a reduced risk of preeclampsia, although this protective effect is lost with a change of partner.
In 2002, The primipaternity concept was recently challenged by Skjaerven et al. . These investigators used
data from the Medical Birth Registry of Norway, a population-based registry that includes births that occurred between 1967 and 1998. According to these authors, prolonged birth interval and not paternity change was the explanation for the increased preeclampsia risk in multiparous women with a new partner. More critical analysis of their data and various subsequent studies have clearly demonstrated that the primipaternity concept still stands. The risk also increases in those who have limited sperm exposure with the same partner before conception. A (sexual) relationship < 6 months more than doubles the risk for preeclampsia, and triples the risk for SGA associated with abnormal uterine artery Doppler velocity waveforms.
Also, men who fathered one preeclamptic pregnancy are nearly twice as likely to father a preeclamptic pregnancy in a different woman, irrespective of whether she had already had a preeclamptic pregnancy or not.Advances in assisted reproductive technology have also increased the risk of preeclampsia. These include women who are older than 40 years, obese with polycystic ovaries syndrome, and/or pregnant by donated gametes. In addition, many of these women will have multifetal gestations. Obesity is a definite risk for preeclampsia. The worldwide increase in obesity is probably one of the main reasons for the increased frequency of preeclampsia in many developed countries with a ‗Western lifestyle. Factors triggering or augmenting a maternal systemic inflammatory response, e.g. chronic infections and auto-immune disorders are also known to increase the preeclampsia risk.
ASPEK ETIK PADA PEMERIKSAAN USG OBSTETRI
Johanes C. Mose
Bagian Obstetri dan Ginekologi FK UNPAD/ RSHS Bandung
Pendahuluan
Pada beberapa tahun terakhir ini, penggunaan USG terutama dalam bidang obstetri telah meningkat dengan sangat cepat. Hal ini dimungkinkan oleh antara lain, karena semakin membanjirnya peralatan USG di pasaran yang diikuti oleh semakin terjangkaunya harga beli-nya, dan semakin meningkatnya kebutu-han akan pemeriksaan USG. Pada gilirannya, semakin banyak pula dokter (dan paramedis) yang merasa tertantang (baca ‗tergoda‘) untuk memiliki alat USG agar dapat ikut memenuhi atau menjawab permintaan pasar yang semakin meningkat.
Isu globalisasi yang merambah sampai ke dunia profesi kedokteran sehubungan dengan membanjirnya hasil bioteknologi yang masuk ke negara kita, tanpa disadari telah membentuk citra seolah-olah kepemilikan atau pengu-asaan pada alat-alat canggih adalah ciri dari seorang dokter yang profesional. Persepsi ini kemudian tertular kepada pasien & masyarakat , sehingga seorang SpOG yang tidak mempunyai USG sendiri dianggap kurang/ tidak profesio-nal.(1)
Bersamaan dengan semakin mening-katnya teknologi dan resolusinya mem-buat semakin meningkat pula kemam-puan USG dalam bidang diagnostik maupun terapi obstetri dan ginekologi. Namun seringkali dilupakan bahwa alat USG, seperti pada salat bantu diagnostik lainnya, akan dapat menegakkan diag-nosis yang tepat apabila dikerjakan oleh seorang pemeriksa yang telah mem-peroleh pendidikan dan pengalaman yang cukup. Semuanya ini akan semakin menambah besarnya dampak baik di bidang hukum maupun etika yang terkait dengan rendahnya mutu/ kualitas tinda-kan medik.
Aspek etik pemeriksaan USG sangat terkait dengan prinsip dasar ‗benefi-cence‟ atau ‗nonmaleficence‟ dan
‗autonomy‟. Dalam hal ini akan tersangkut pelbagai aspek yang berkaitan dengan komunikasi dan tindakan dokter terhadap pasiennya.
Pada kesempatan ini akan dibahas secara singkat beberapa aspek etik termasuk etiket pemeriksaan USG terutama di bidang obstetri dan ginekologi yang sistematika pemba-hasannya di lakukan melalui pendekatan 5 kata tanya: what, who, when, how, danwhich.
Perubahan akibat keberadaan USG:
Penggunaan USG pada pemeriksaan kehamilan (PNC) saat ini menjadi semakin dominan. Bahkan, semakin terasa ‗ada sesuatu yang kurang‘ apabila selama kehamilannya seorang ibu tidak pernah dilakukan pemeriksaan USG. Pemeriksaan USG selama kehamilan menjadi sesuatu yang sama pentingnya (atau lebih penting lagi) dibandingkan dengan pemeriksaan laboratorium darah rutin.
Mutu gambar USG dipasaran sema-kin baik, kemampuannya semakin meningkat terutama dengan masuk-nya USG 3D dan 4D.
Informasi tentang manfaat USG dan keunggulannnya di bidang obstetri telah memasyarakat melalui pelbagai media informasi yang ada.
Harga persatuan unitnya terasa relatif ‗semakin menurun‘ dan terjangkau.
Semuanya ini menyebabkan kebutu-han akan pemakaian alat ini juga semakin meningkat demikian juga kebutuhan akan kepemilikan alat atau penguasaan teknologi ini di kalangan dokter dan paramedis.
Pada gilirannya, semua ini akan menim-bulkan permasalahan baru di bidang etika dan hukum, antara lain: Siapa yang berhak memberi/ melakukan pemeriksaan dengan alat ini ?
Siapa yang harus diperiksa ?
Etika medis merupakan suatu pedoman yang berkaitan dengan moralitas pelayanan kesehatan yang harus ditaati oleh para klinisi dalam mengaplikasikan profesinya kepada pasien. Pada umumnya prinsip dasar etika medis (medical ethics)(2) yaitu :
1. Beneficence. Segala tindakan medis yang dilakukan pada pasien harus memperhatikan segi manfaat yang
melebihi kerugiannya. Disini ter-masuk melakukan tindakan yang terbaik bagi pasien.
2. Non-maleficence. Do no harm. Prin-sip ini merupakan sisi lainnya dari koin prinsip beneficence. Keba-nyakan
ini kita harus memilih untuk tidak merugikan pasien lebih dahulu daripada pilihan keuntungan bagi pasien (Primum non nocere).
3. Respect for autonomy. Dokter harus menghargai hak pasien untuk memperoleh informasi, mengerti dan
mengambil keputusan apapun bentuknya. Ketiga langkah ini dapat diamati melalui proses „informed consent‟ yaitu: proses pemberian informasi sejelas mungkin oleh dokter kepada pasien, proses/waktu yang diperlukan oleh pasien untuk bertanya dan mengerti akan rencana tindakan yang akan di alaminya, dan proses pengambilan keputusan oleh pasien (baik setuju maupun menolak) dengan membubuhi tanda tangan pada formulir yang tersedia.
4. Justice. Dalam menjalankan praktek klinis nya seorang dokter harus menghindari sikap tidak adil yang
membedakan pasien berdasarkan suku, agama, warna kulit, bangsa maupun status sosialnya.
Telah disepakati adanya beberapa prin-sip dasar etika secara umum sbb(3) :
1. Semua pasien (dan suaminya) berhak mendapat informasi tentang risiko cacat bawaan yang mungkin didapat dan proses diagnosis prenatal yang akan dijalani.
2. Informasi mengenai cara diagnosis prenatal yang akan dilakukan harus mencakup antara lain indikasi, risiko dan pemeriksaan alternatifnya.
3. Dokter tidak diperkenankan memak-sakan pendapatnya sendiri tetapi harus menjelaskan semua cara & pilihan yang ada.
4. Semua pemeriksaan USG dikatego-rikan sebagai tindakan invasif se-hingga harus dilakukan secara lex artis (cukup pengalaman, teknologi yang sesuai dan lingkungan yang menyokong). Bila tidak, maka
pasien harus dirujuk ke tingkat yang sesuai. 5. Hasil yang ditemukan harus diraha-siakan
6. Pemeriksa harus dilengkapi dengan pengetahuan tentang konseling gene-tik bagi pasangan untuk membantu menentukan pilihan.
7. Pemeriksa harus menyetujui pilihan yang diambil oleh pasien.
Aspek hukum:
Berdasarkan pada pemahaman bah-wa setiap prosedur diagnosis prenatal yang invasif merupakan suatu ‗tindakan medis‘, maka secara hukum pelaksana-annya diijinkan apabila memenuhi beberapa persyaratan dasar yang disebut lex artis(3), sbb:
1. Dokter yang melakukan tindakan tsb harus memiliki kualifikasi yang cukup (kompeten).
2. Spesialis (kandungan, radiologi, dsb) yang melakukan pemeriksaan USG harus sudah mendapat pelatihan yang cukup untuk itu.
3. Diperlukan adanya persetujuan setelah informasi (PSI) dari pasien yang bersangkutan.
Di beberapa negara, pemeriksaan USG bisa dilakukan (baik sebagian atau seluruhnya) oleh paramedis atau tenaga nonmedis. Namun seorang spesialis (radiologi atau OBSGIN) harus menjadi penanggung jawabnya dan yang akhir-nya menentukan diagnosis atas hasil pemeriksaan yang dia tanda tangani.(3)
What :
Masalah etik yang terkait disini adalah mengenai jenis alat USG yang digunakan dan teknik atau cara pemeriksaan yang dilakukan.
Seperti yang sudah diketahui, bahwa kemajuan teknologi dan peralatan USG yang dikenal saat ini telah melewati waktu yang cukup panjang yang dimulai dari teknologi yang sangat sederhana sampai pada teknologi USG yang menampilkan gambaran 3D bahkan live 3D (yang dikenal sebagai 4D); dari cara pemeriksaan
transabdominal, trans-perineal, maupun transvaginal. Teknolo-gi Doppler berwarna bisa berupa color maupun power Doppler.
Semua ini sejalan dengan semakin meningkatnya kemampuan resolusi alat yang sanggup menampilkan gambar di layar monitor dengan kualitas yang semakin baik sehingga semakin kontras dan jelas serta mudah untuk dikenal.
Dalam keadaan seperti itu, apakah masih etis apabila ada sejawat yang masih mempertahankan alat USGnya yang sudah ―kuno‖ hanya oleh karena merasa sangat berjasa atau sayang untuk dibuang/ di ganti ? Alat yang sudah lama, tanpa peneraan / kalibrasi kembali , apakah masih layak untuk memberikan hasil yang optimal dan menguntungkan bagi pasien ? Masihkah dapat dijamin intensitas suara yang dikeluarkan oleh tranduser tsb tetap berada dalam batas-batas yang aman bagi sel-sel janin yang sedang tumbuh ? Apakah kemampuan diagnostiknya masih bisa dipertanggung jawabkan? Bagaikan kemampuannya untuk membantu prosedur invasif? Apakah prinsip
beneficence,non-maleficenec masih dapat dijamin ?
Who :
Yang berhubungan dengan Who disini adalah, siapa yang berkompeten menggunakan alat USG ini.
diagnosis yang invasif adalah ‗tindakan medis‘ (medical act) yang memiliki persyaratan dalam pelaksanaannya,
yaitu secara lex artis.(3)
Alat USG untuk keperluan diagnostik memiliki keamanan, dalam artian efek biologis, yang dapat dipertanggung jawabkan. Namun, alat ini ditangan operator yang tidak mendapat cukup pendidikan dan pelatihan yang berkompeten bisa menjadi sarana untuk melakukan malapratek yang dapat merugikan pasien. Konsekuensi dari hasil interpretasi pemeriksaan yang salah akan mengakibatkan diambilnya tindakan yang berlebihan atau tidak diambilnya tindakan yang diperlukan. Sebagai contoh, dapat dikemukan tindakan induksi haid atau terminasi kehamilan pada diagnosis yang salah dari blighted ovum. Tindakan seksio sesarea atas indikasi belitan tali pusat
pada leher bayi atau justeru membiarkan bayi dengan PJT yang berat dengan oligohidramnion yang berat, dsb. Di Indonesia kita mengenal adanya organisasi PUSKI (Perkumpulan Ultasonogarfi Kedokteran Indonesia) yang mempunyai program pendidikan & pelatihan USG yang berjenjang mulai dari pendidikan USG dasar, madia dan lanjut. POGI melalui satgas USGnya sejak tahun 1990-an telah menyelengga-rakan program pendidikan & pelatihan USG setiap tahunnya bersamaan dengan penyelenggaraan Pertemuan Ilmiah Tahunan (PIT). Semuanya ini, walaupun masih harus dibenahi lebih baik lagi, bertujuan untuk memberikan bekal pengetahuan dan keterampilan bagi peserta didiknya untuk memperoleh kualifikasi atau kompetensi yang diperlukan bagi penggunaan alat ini.
Lebih dari semua itu, upaya updating berupa pendidikan kedokteran berkelanjutan yang seharusnya
senantiasa diikuti pada setiap kesempatan didalam dan di luar negeri merupakan salah satu sikap profesional yang dianjurkan.
Dalam hal ini akan terasa bahwa, sungguh tidak etis apabila seseorang yang hanya karena kemampuan finansialnya yang sanggup memiliki alat USG namun tidak dibekali oleh pendidikan dan pengalaman yang cukup untuk melakukan pemeriksaan USG dengan tujuan yang menyimpang dari prinsip beneficence. Dipihak lain
seseorang yang terkualifikasi kedalam level 1 (telah mengikuti kursus dasar USG) tentu saja diharapkan untuk tidak memaksakan dirinya untuk misalnya, mendiagnosis kelainan kongenital pada trimester pertama atau pemeriksaan kelainan jantung janin.
Untuk menjamin ketersediaan dan kualitas mutu pelayanan USG disuatu negara/ daerah tertentu maka, Carrera(4) menganjurkan klasifikasi ultrasonografer kedalam 3 tingkat (level), sbb :
1. Level 1. Melakukan pemeriksaan USG di pusat kesehatan primer atau sejenisnya, sudah mengikuti pendidi-kan USG dasar & melakupendidi-kan peme-riksaan kehamilan normal (risiko rendah).
2. Level 2. Melakukan pemeriksaan di rumah sakit daerah atau sejenisnya, seorang spesialis atau telah mengikuti pendidikan USG madia (highly trained physician), memiliki pengetahuan yang cukup tentang dysmorphology
dan fetomaternal, memiliki pengalaman yang cukup di rumah sakit dengan cakupan kasus yang banyak. 3. Level 3. Melakukan pemeriksaan di rumah sakit pusat rujukan fetomaternal (center of prenatal diagnosis)
yang melakukan pemeriksaan pada kasus yang kompleks dengan teknik yang khusus, misalnya pemeriksaan ekokardiografi janin.
When :
Hal selanjutnya yang terkait dengan masalah etik penggunaan USG adalah, kapan saat yang tepat untuk melakukannya. Apakah perlu ada indikasi pemeriksaan USG ? ataukah karena keamanannya dan kemudahannya serta potensinya yang besar untuk menghasilkan jasa sehingga kapanpun dapat dilakukan ?
Semuanya sependapat bahwa USG sangat berperan pada praktek obstetri moderen dan hanya dilakukan apabila ada indikasinya serta telah memperoleh persetujuan dari pasien ybs.(5,6) Dengan demikian tidak etis apabila dilakukan pemeriksaan USG tanpa indikasi yang jelas. Namun sebaliknya tidak dapat dibenarkan apabila melakukan tindakan tertentu misalnya amniosentesis atau korion biopsi tanpa didahului atau dituntun oleh pemeriksaan USG.
Hal penting lainnya yang sering masih luput dari praktek kita sehari-hari adalah permintaan persetujuan setelah informasi (informed consent ) dari pasien yang akan dilakukan pemeriksaan USG sehubungan dengan prinsip autonomy.
Akhir-akhir ini telah dikembang-kan suatu bentuk persetujuan setelah informasi (PSI) yang khusus yang disebut PICS (Prenatal Informed Consent for Sonogram).(6,7) Dengan demikian, apabila didasarkan pada prinsip beneficence, pemeriksaan USG rutin bukan merupakan indikasi pemeriksaan USG. Namun berdasarkan prinsip patient autonomy, sering kali kita diminta langsung oleh pasien untuk dilakukan pemeriksaan USG. Dengan
mempertimbangkan bahwa sejauh ini pemeriksaan USG untuk tujuan diagnostik adalah cukup aman bagi ibu maupun bayinya sehingga prinsip primum non nocere tidak dilanggar dengan melakukan pemeriksaan USG rutin.
Oleh sebab itu program pemeriksaan USG rutin lebih berdampak pada masalah ‗biaya pemeriksaan‘ dari pada masalah keamanan/ kesejahteraan janin. (7,8,9)
Jika hal ini dibenarkan maka kita sependapat bahwa pemeriksaan USG yang dilakukan tanpa indikasi sama saja dengan pemeriksaan diagnostik lainnya yang dilakukan secara rutin tanpa indikasi, misalnya pemeriksaan darah rutin, atau urine rutin selama PNC.
How :
Cara atau teknik pemeriksaan juga sangat penting dan menjadi faktor penting yang terkait dengan masalah etik dan etiket.
Hal ini sangat berhubungan dengan budaya dan adat istiadat yang berlaku setempat. Cara menyapa, memberi informasi, mengajak, menganjurkan, menawarkan jenis tindakan termasuk melakukan prosedur baku baik pada pemeriksaan transvaginal maupun transabdominal. Misalnya meminta ijin untuk membuka baju di bagian perut ibu untuk pemeriksaan transabdominal, memberitahukan penggunaan jelly di perut ibu, memasang dan melepaskan kondom pada transduser transvaginal, dsb.
Prinsip autonomy dan non-maleficence harus senantiasa diperhatikan.
Which :
Hal berikut yang akan dibicarakan disini adalah beberapa contoh kasus yang terkait dengan masalah etik penggunaan USG di bidang obstetri dan ginekologi, sbb:
Penentuan jenis kelamin janin:
Kemampuan USG untuk menen-tukan jenis kelamin adalah sebesar 89,4%(10) sampai 91,3%(11) dengan angka kesalahan sebesar 0,7-2,4%(10,11). Tidak dapat dipungkiri bahwa cukup banyak pasien yang datang meminta pemeriksaan USG dengan tujuan untuk mengetahui jenis kelamin janinnya. Harrington dkk melaporkan bahwa kenyataannya 74,7% ibu hamil menginginkan informasi tentang jenis kelamin janinnya.(10) Dalam keadaan ini, prinsip patient autonomy mengatasi keengganan operator untuk tidak memberikan informasi ini. Namun tidak
jarang terjadi seorang pasien datang dengan maksud untuk tidak ingin mengetahui kelamin bayinya. Oleh sebab itu sebelum menyampaikan informasi ini, perlu ditanyakan dulu secara rutin keinginan pasien tsb melalui proses pengambilan PSI (informed consent).(6,7,8,12)
Ketakutan atau hambatan untuk menyampaikan informasi jenis kelamin adalah timbulnya perasaan atau perlakuan yang berbeda terhadap janinnya yang bisa berakhir dengan tindakan abortus provokatus.(6) Namun, sisi positifnya adalah pasangan suami istri ini akan lebih dahulu mengetahuinya dan mempersiapkan hal-hal khusus bagi kelahiran bayinya termasuk nama, warna baju, dsb.
Prenatal Informed Consent for Sonogram (PICS):
Terkait dengan prinsip patient autonomy dan lex artis, maka sudah seyogianyalah setiap pasien yang hamil
ditawari pemeriksaan USG yang sebelumnya harus mengikuti proses PICS (6,7,9,12), sbb: 1. Ibu hamil harus diberikan informasi tentang keuntungan dan kerugian dari USG obstetri.
2. Ibu hamil diberi kesempatan untuk memikirkan dan mengevaluasi informasi yang baru diperolehnya.
3. Ibu hamil harus menyatakan secara lisan keinginan dan persetujuannya maupun penolakannya terhadap pemeriksaan USG yang ditawarkan.
4. Pemeriksa / ultrasonografer dapat merekomendasikan pendapatnya.
5. Ibu hamil diberi kesempatan ber-tanya atau berdiskusi mengenai hal-hal yang belum dimengerti.
6. Ibu hamil akhirnya dimintakan kepu-tusannya baik berupa persetujuan maupun penolakan terhadap pemeri-ksaan USG.
Skrining kelainan kongenital
Pemeriksaan USG telah diketahui sebagai salah satu metode yang non-invasif untuk diagnosis prenatal. Walaupun hasil penelitian RADIUS (Routine Antenatal Diagnostic Imaging Ultrasound) menyimpulkan bahwa
skrining USG tidak memberikan manfaat klinik yang signifikan, namun secara tegas menyimpulkan bahwa pemeriksaan USG rutin meningkatkan kemampuan deteksi dini kelainan kongenital janin, kehamilan kembar, menurunkan pemakaian tokolisis dan diagnosis serotinus.(9,12,13,14)
Sebagai konsekuensi dari terdiag-nosisnya kelainan kongenital prenatal maka permintaan akan terminasi kehamilan sebelum viable maupun sesudah viable akan meningkat. Hal ini merupakan aspek etik penting yang
harus diantisipasi.
Salon Foto janin (Boutique Fetal imaging):
Yang dimasudkan disini adalah penggunaan USG bukan untuk tujuan diagnostik tapi hanya sekedar untuk memperoleh foto dari janin. Praktek semacam ini telah banyak menjamur di banyak tempat pelayanan USG. Misalnya di Amerika (bahkan pada beberapa tempat di ibukota), ditemukan tempat-tempat yang menawarkan jasa pemeriksaan USG untuk menampilkan wajah janin melalui pemeriksaan USG 3D. Mereka menampilkan iklan dengan nama yang mencolok seperti ‗Fetal Fotos‟, ―Prenatal Peak‖ atau ‗Womb with a view‟ dengan memasang
tarif sampai mencapai $295 per album atau CD.(16)
Keadaan ini kemudian memicu timbulnya pelbagai masalah etik yang terkait, seperti :
Blanket prescription. Pasien yang terpengaruh iklan ini akan meminta dan bekerja sama dengan dokternya
untuk membuat resep/ rujukan per-mintaan foto bayi tsb agar biayanya dapat dibebankan pada asuransi kesehatannya.
Baby picture menjadi komoditas ekonomi yang cukup ‗mengun-tungkan‘ bagi dokter praktek pribadi yang
‗peka‘ dengan selera pasar.
Biologic risk. Walaupun sampai saat ini belum pernah dilaporkan adanya efek biologis akibat penggunaan alat
USG untuk keperluan diagnostik, namun ditangan operator amatiran yang hanya untuk mencari gambar janin yang terbaik, bisa terjadi lama pemeriksaan dan intensitas suara yang dipakai melebihi batas pema-kaian yang normal menurut standar FDA.
Psychosocial risk. Termasuk disini adanya kemungkinan tidak terdeteksinya kelainan kongenital atau akibat
psikologis dengan terdeteksinya kelainan kongenital. Pada umumnya operator amatiran ini tidak memiliki kemampuan konse-ling atau informasi tentang konseling genetika yang diperlukan oleh pasien seperti ini, terutama apabila peme-riksaan ini dilakukan di shopping mall. Konflik kejiwaan akan terus berlanjut sampai
pada keputusan untuk melakukan terminasi atau mempertahankan kehamilannya. Tidak jarang, akibat persepsi yang salah mengenai gambar janin yang dikandungnya, seorang ibu cende-rung untuk memilih persalinan deng-an bedah sesar agar tidak merusak gambar bayinya akibat persalinan pervaginam.
Medical cosmesis adalah tindakan medis yang diambil untuk memper-baiki konflik kejiwaan (psychosocial deficit) akibat ketidak puasan penam-pilan fisik seorang pasien. Misalnya tindakan bedah kosmetik yang
secara etik dapat diterima walaupun secara medis mengandung risiko. Boutique fetal imaging bukanlah suatu medical cosmesis karena bukan untuk mem-perbaiki konflik kejiwaan akibat ketidak puasan fisik tapi lebih
me-rupakan keingintahuan pasien akan keadaan janinnya.
Economic conflict merupakan isu yang penting oleh karena menyang-kut penggunaan biaya yang terkait
dengan jasa atau foto janin yang di-berikan.
This is not an issue when, without charge or additional scanning time, physicians offer pictures or videos at the end of the medical examination to women who undergo medical obstetric ultrasound imaging.(12)
Penutup
Demikianlah telah disampaikan beberapa aspek etik yang terkait dengan pemakaian alat USG dibidang obstetri. Pembahasan telah dimulai dari meninjau ke 4 aspek etik dasar di bidang medis yaitu beneficence, non-maleficence, autonomy dan justice. Namun pemba-hasannya terutama di fokuskan pada ke tiga aspek pertama
yang di jabarkan pada pelaksanaan pemeriksaan USG.
Perubahan akibat keberadaan USG telah terlihat pada timbulnya permasa-lahan dibidang etika dan hukum teruta-ma bila dikaitkan dengan prinsip lex artis.
Masalah etik pemeriksaan USG sangat terkait dengan pelbagai aspek seperti, jenis alat & cara pemeriksaan, siapa yang berkompeten untuk melaksanakan pemeriksaan, indikasi pemeriksaan, etiket dan beberapa hal khusus seperti penentuan jenis kelamin, PICS, skrining kelainan kongenital dan salon foto janin.
Pustaka Acuan :
1. Djamhoer Martaadisoebrata. Pengan-tar ke duia profesi kedokteran. Jakar-ta: YBPSP 2004.
2. Hope T, Savulescu J, Hendrick J. Medical ethics and law. The core curriculum. Edinburgh: Churchill Livingstone 2003.
3. Carrera JM. Bioethical aspects of ultrasonographic and invasive prena-tal diagnosis. Dalam: Carrera JM, Chervenak FA, Kurjak A.Eds. Con-troversies in perinatal medicine. Studies on the fetus as a patient. London: The Parthenon Publishing Group 2003. pp. 282-8.
4. Carrera JM. Editorial: The decalogue of prenatal ultrasonographic diagno-sis. Ultrasound Review Obstet Gynecol 2002;2:193-4.
5. Callen PW. The obstetric ultrasound examination. Dalam : Callen PW. Ultraso-nography in obstetrics and gyneco-logy. 3rd ed. Philadelphia: WB Saun-ders Co. 1994. pp.1-14.
6. Chervenak FA, McCullough LB, Chervenak JL. Prenatal Informed consent for sonogram: An indication for obstetric scan Ultrasound Obstet Gynecol 1989;161:857-860.
8. Chervenak FA, McCullough LB. Ethics, an emerging subdiscipline of obstetric ultrasound, and its rele-vance to the routine obstetric scan. Ultrasound Obstet Gynecol 1991 ; 1:18-20.
9. Skupski DW, Chervenak FA, McCullough LB. Routine obstetric ultrasound. Internat J Gynaecol Obs-tet 1995;50:233-42.
10. Harrington K, Armstrong V, Freeman J, Aqulina J, Campbell S. Fetal sexing by ultrasound in the second trimester: maternal prefer-ence and professional ability. Ultra-ound Obstet Gynecol 1996;8:318-21.
11. Meager S, Davison G. Early second-trimester determination of fetal gender by ultrasound. Ultrasound Obstet Gynecol 1996;8:322-4.
12. Chervenak FA, McCullough LB. Ethical dimentions of ultrasound screening for fetal anomalies. Baill-iere‘s Clinical Obstet 1999;13:185-90.
13. Chervenak FA, McCullough LB, Skupski D, Chasen ST. Ethical issues in the management of pregnancies complicated by fetal anomalies. CME Review article 18. 2003;58: 473-83.
14. Chervenak FA, McCullough LB. Ethics in fetal medicine. Bailliere‘s Clinical Obstet 1999;13:491-502. 15. Macer DRJ. Ethics and prenatal diagnosis. In: Milunsky A. Genetic disorders and te fetus: Diagnosis,
Prevention and Tratment. New York: John Hopkins University Press 1998.pp.999-1024.
PENCEGAHAN DAN MANAJEMEN PADA PRE-EKLAMSIA
Sarma N. Lumbanraja
Department of Obstetrics and Gynecology, Faculty of Medicine University of Sumatera Utara Medan, Indonesia, 2018
Latar Belakang
Pre-eklamsia adalah gangguan yang terjadi pada wanita hamil yang berefek pada maternal dan fetal. Selain itu masih merupakan penyebab utama mortalitas dan morbiditas maternal dan perinatal sampai lima kali lipat setelah perdarahan dan infeksi. Di Indonesia, pre-eklamsia memiliki insidensi 3-10%.1Perjalanan penyakit pre-eklamsia pada awalnya tidak memberi gejala dan tanda, namun pada suatu ketika dapat memburuk dengan cepat.2Pada pre-eklamsia akan terjadi perubahan-perubahan anatomi dan fisiologi pada berbagai organ seperti sistem hemodinamik, ginjal, retina, dan kimia darah. Kondisi nutrisi yang baik sebelum hamil memegang peranan yang penting dalam mencegah terjadinya pre-eklamsia.1Sampai saat ini terdapat berbagai temuan biomarker yang dapat digunakan untuk meramalkan kejadian pre-eklamsia, namun belum ada satu tes pun yang memiliki sensitivitas dan spesifisitas yang tinggi.2
Selama etiologi pre-eklamsia masih tidak jelas, pengobatan pre-eklamsia secara umum masih berdasarkan pengobatan empirik dan simptomatik.3 Pre-eklamsia dan eklamsia memiliki dampak besar pada morbiditas dan mortalitas ibu dan bayi baru lahir. Namun mayoritas yang terkait dengan pre-eklamsia dan eklamsia dapat dihindari jika wanita menerima perawatan yang efektif dan tepat waktu.4Praktisi kesehatan diharapkan dapat mengidentifikasi faktor resiko pre-eklamsia dan mengkontrolnya, sehingga memungkinkan dilakukan pencegahan dan manajemen pre-eklamsia yang tidak hanya bermanfaat bagi ibu dan janin, bahkan lebih jauh akan berdampak pada biaya pemeliharaan kesehatan nantinya. Maka dari latar belakang tersebut didapatkan pertanyaan penelitian, bagaimana manajemen dan pencegahan pre-eklamsia?
Pencegahan Pre-eklamsia
Pada dasarnya upaya pencegahan penyakit pre-eklamsia dapat dilakukan melalui 3 tahapan, yaitu : (1) Pencegahan primer yaitu upaya untuk menghindari terjadinya peyakit (2) Pencegahan sekunder yaitu memutus proses terjadinya penyakit yang sedang berlangsung sebelum timbul gejala atau kedaruratan klinis karena penyakit tersebut. (3) Pencegahan tersier yaitu pencegahan dari komplikasi yang disebabkan oleh proses penyakit, sehingga pencegahan ini juga merupakan tata laksana.2,5
Pencegahan primer pre-eklamsia
Pemeriksaan antenatal care dilakukan secara rutin untuk deteksi awal faktor-faktor resiko.3Berdasarkan pengumpulan beberapa studi pada PNPK tahun 2016 didapatkan 17 faktor yang terbukti meningkatkan risiko pre-eklamsia yang sebenarnya bisa dinilai pada kunjungan antenatal pertama, umur >40 tahun, nulipara, multipara dengan riwayat preeklampsia sebelumnya, multipara dengan kehamilan oleh pasangan baru, multipara yang jarak kehamilan sebelumnya 10 tahun atau lebih, riwayat pre-eklamsia pada ibu atau saudara perempuan, kehamilan multiple, IDDM (Insulin Dependent Diabetes Melitus), Hipertensi Kronik, Penyakit Ginjal, Sindrom antifosfolipid,
kehamilan dengan inseminasi donor sperma, oosit atau embrio, obesitas sebelum hamil; serta didapatkannya indeks massa tubuh >35, tekanan darah diastolic >80 mmHg, proteinuria (dipstick >+1 pada 2 kali pemeriksaan berjarak 6 jam atau secara kuantitatif 300 mg/24 jam) pada pemeriksaan fisik.5
Pencegahan sekunder pre-eklamsia
Manajemen Pre-eklamsia
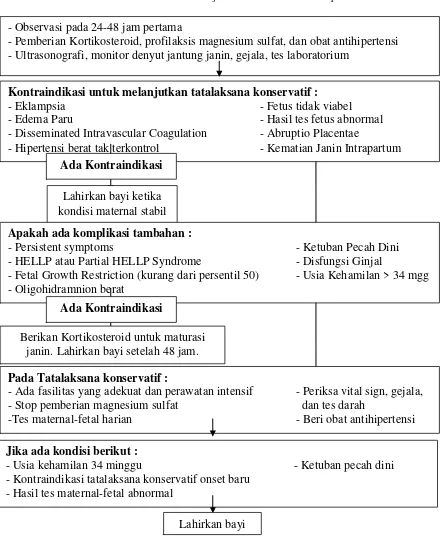
Selama etiologi pre-eklamsia masih tidak jelas, pengobatan pre-eklamsia secara umum masih berdasarkan pengobatan empirik dan simptomatik. Sementara pengukuran secara langsung melalui pengobatan edema dan hipertensi belum ada terapi spesifik untuk proteinuria yang secara otomatis berkurang dengan mengontrol hipertensi.3Pengelolaan kehamilan menurut HKFM (Himpunan Kedokteran Fetomaternal) terbagi menjadi dua, yaitu :Manajemen aktif .Manajemen aktif / agresif dilakukan jika usia kehamilan >37 minggu, kehamilan diakhiri setelah mendapat terapi medikamentosa untuk stabilisasi ibu. Manajemen ekspektatif.Manajemen ekspektatif / konservatif dilakukan jika usia kehamilan <37 minggu, maka kehamilan selama mungkin dipertahankan dengan memberikan terapi medikamentosadengan syarat kondisi ibu dan janin yang stabil. Bagi wanita yang melakukan perawatan ekspektatif pre-eklamsia berat, pemberian kortikosteroid direkomendasikan untuk membantu pematangan paru janin.10
Diagram manajemen preeklamsia dengan usia kehamilan di bawah 34 minggu
Referensi
1. Cunningham FG, Leveno KJ, Bloom SL, Gilstrap LC, Hauth JC, Wenstrom KD. Hypertensive Disorders in Pregnancy. William Obstetrics. 22nd ed, McGraw-Hill Publisher; Chapter 34: 763-765 2. Dekker G, Sibai BM. Primary, secondary, and tertiary prevention of pre-eclampsia. Lancet 2001;
357:209-15
3. Dutta DC. Text book of Obstetrics including Perinatology and Contraception. 6th edition. New Central book agency India; 2015: pp256
4. WHO recommendations for prevention and treatment of preeclampsia and eclampsia
6. Sibai BM, Dekker G, Kupferminc M. Preeclampsia. Lancet 2005:365:785-99
7. L Duley. DJ Henderson-Smart, S Meher, JF King. Antiplatelet agents for preventing preeclampsia and its complications. Cochrane database of systematic reviews. 2010
8. Hofmeyr GJ, Lawrie TA, Atallah AN, Duley L. Calcium supplementation during pregnancy for preventing hypertensive disorders and related problems. Cochrane database of systematic reviews. 2010
9. Rumbold A, Duley L, Crowther CA, Haslam RR. Antioxidants for preventing preeclampsia. Cochrane database of systematic reviews. 2008
10. Canadian Hypertensive Disorders of Pregnancy Working Group, Diagnosis, Evaluation, and Magement of the Hypertensive Disorders of Pregnancy: Executive Summary. Journal of Obstetrics Gynaecology Canada. 2014: 36