PERANAN PROCALCITONIN DAN MARKER
INFLAMASI RUTIN SEBAGAI PREDIKTOR INFEKSI
PADA PASIEN STROKE ISKEMIK AKUT
T E S I S
Oleh
MAULINA SRI RIZKY
Nomor Register CHS : 19264
PROGRAM STUDI ILMU PENYAKIT SARAF
FAKULTAS KEDOKTERAN USU /
RSUP.H. ADAM MALIK
MEDAN
PERANAN PROCALCITONIN DAN MARKER
INFLAMASI RUTIN SEBAGAI PREDIKTOR INFEKSI
PADA PASIEN STROKE ISKEMIK AKUT
TESIS
Oleh
MAULINA SRI RIZKY
Nomor Register CHS : 19264
PROGRAM STUDI ILMU PENYAKIT SARAF
FAKULTAS KEDOKTERAN USU /
RSUP.H. ADAM MALIK
MEDAN
PERANAN PROCALCITONIN DAN MARKER
INFLAMASI RUTIN SEBAGAI PREDIKTOR INFEKSI
PADA PASIEN STROKE ISKEMIK AKUT
T E S I S
Untuk Memperoleh Gelar Dokter Spesialis Saraf pada Program
Pendidikan Dokter Spesialis Ilmu Penyakit Saraf pada
Fakultas Kedokteran Universitas Sumatera Utara
Oleh
MAULINA SRI RIZKY
Nomor Register CHS : 19264
PROGRAM STUDI ILMU PENYAKIT SARAF
FAKULTAS KEDOKTERAN USU /
PERNYATAAN
PERANAN PROCALCITONIN DAN MARKER
INFLAMASI RUTIN SEBAGAI PREDIKTOR INFEKSI
PADA PASIEN STROKE ISKEMIK AKUT
TESIS
Dengan ini saya menyatakan bahwa dalam tesis ini tidak terdapat karya yang pernah diajukan untuk memperoleh gelar kesarjanaan di suatu perguruan tinggi, dan sepanjang sepengetahuan saya juga tidak terdapat karya atau pendapat yang pernah dituliskan atau diterbitkan oleh orang lain, kecuali yang secara tertulis diacu dalam naskah ini dan disebutkan dalam daftar pustaka.
Medan, Juni 2014
LEMBAR PENGESAHAN
Judul Tesis : PERANAN PROCALCITONIN DAN MARKER INFLAMASI SEBAGAI PREDIKTOR INFEKSI PADA
PASIEN STROKE ISKEMIK AKUT
Nama : Maulina Sri Rizky
Nomor Register CHS : 19264
Program Studi : Ilmu Penyakit Saraf
Menyetujui
Pembimbing I
dr. Rusli Dhanu, SpS(K) NIP. 19530916 198203 1 003
Pembimbing II Pembimbing III
dr. Aldy S. Rambe, Sp.S(K) dr.Kiki M. Iqbal, Sp.S NIP. 19660524 199203 1 002 NIP. 19771005 200312 1 001
Mengetahui / mengesahkan
Ketua Departemen Studi / SMF Ketua Program Studi / SMF Ilmu Penyakit Saraf Ilmu Penyakit Saraf
FK-USU/ RSUP HAM Medan FK-USU/ RSUP HAM Medan
Telah diuji pada
Tanggal: 3 Juni 2014
PANITIA TESIS
1. Prof. DR. Dr. Hasan Sjahrir, Sp.S(K) (Penguji)
2. Prof. Dr. Darulkutni Nasution, Sp.S(K)
3. Dr. Darlan Djali Chan, Sp.S
4. Dr. Yuneldi Anwar, Sp.S(K)
5. Dr. Rusli Dhanu, Sp.S(K)
6. Dr. Kiking Ritarwan, MKT, Sp.S(K)
7. Dr. Aldy S. Rambe, Sp.S(K)
8. Dr. Puji Pinta O. Sinurat, Sp.S
9. Dr. Khairul P. Surbakti, Sp.S
10. Dr. Cut Aria Arina, Sp.S
11. Dr. Kiki M. Iqbal, Sp.S
12. Dr. Alfansuri Kadri, Sp.S
13. Dr. Aida Fitri, Sp.S
14. Dr. Irina Kemala Nasution, Sp.S
15. Dr. Haflin Soraya Hutagalung, Sp.S
16. Dr. Fasihah Irfani Fitri, M.Ked(Neu), Sp.S
17. Dr. Iskandar Nasution, Sp.S, FINS
UCAPAN TERIMA KASIH
Puji dan syukur penulis panjatkan kepada Allah SWT yang telah
memberikan segala berkah dan rahmat-Nya sehingga penulis dapat
menyelesaikan penulisan tesis ini.
Penulisan tesis ini adalah untuk memenuhi persyaratan dan
merupakan tugas akhir Program Pendidikan Dokter Spesialis Saraf di
Fakultas Kedokteran Universitas Sumatera Utara/ Rumah Sakit Umum
Pusat Haji Adam Malik Medan.
Pada kesempatan ini perkenankanlah penulis menyatakan
penghargaan dan ucapan terima kasih yang sebesar-besarnya kepada:
1. Rektor Universitas Sumatera Utara, Dekan Fakultas Kedokteran
Universitas Sumatera Utara, dan Ketua TKP PPDS-I Fakultas
Kedokteran Universitas Sumatera Utara yang telah memberikan
kesempatan kepada penulis untuk mengikuti Program Pendidikan
Dokter Spesialis Saraf di Fakultas Kedokteran Universitas Sumatera
Utara.
2. Dr. Rusli Dhanu, Sp.S (K), selaku Ketua Departemen Neurologi
Fakultas Kedokteran Universitas Sumatera Utara / RSUP. H. Adam
Malik Medan dan guru penulis yang tidak pernah bosan dan penuh
kesabaran dalam membimbing, mengoreksi, serta selalu
memberikan masukan-masukan
3. Dr. Yuneldi Anwar, Sp.S (K), Ketua Program Studi PPDS-I Neurologi
Fakultas Kedokteran Universitas Sumatera Utara yang banyak
memberikan masukan-masukan berharga kepada penulis selama
mengikuti Program Pendidikan Dokter Spesialis Saraf di Fakultas
Kedokteran Universitas Sumatera Utara dan dalam penyelesaian tesis
ini.
4. Dr. Kiki M.Iqbal, Sp.S, Dr. Aldy S. Rambe, Sp.S (K) dan Dr. Rusli
Dhanu, Sp.S (K), selaku pembimbing penulis yang dengan sabar dan
sepenuh hati dalam membimbing, mengoreksi dan mengarahkan
penulis mulai dari perencanaan, pembuatan dan penyelesaian tesis ini.
5. Guru-guru penulis: Prof. DR. Dr. Hasan Sjahrir, Sp.S (K); Prof. Dr.
Darulkutni Nasution, Sp.S (K), (Alm.) Dr. Muchtar Nasution, Sp.S, Dr.
Darlan Djali Chan, Sp.S; Dr. Irsan NHN Lubis, Sp.S; Dr. Kiking
Ritarwan, MKT, Sp.S(K); Dr. Iskandar Nasution, Sp.S, FINS, Dr. Puji
Pinta O. Sinurat, Sp.S; Dr. Khairul P. Surbakti, Sp.S; Dr. Cut Aria
Arina, Sp.S; (Alm.) Dr. S. Irwansyah, Sp.S; Dr. Kiki M.Iqbal, Sp.S; Dr.
Alfansuri Kadri, Sp.S; Dr. Dina Listyaningrum, Sp.S, MSi.Med; Dr. Aida
Fithrie, Sp.S, Dr. Antun Subono, Sp.S, M.Sc, Dr. Fasihah Irfani Fitri,
M.Ked(Neu), Sp.S, Dr. RA. Dwi Pujiastuti, M.Ked(Neu), Sp.S dan
guru-guru lainnya yang tidak dapat penulis sebutkan satu persatu, yang
telah banyak memberikan masukan selama mengikuti Program
6. Direktur Rumah Sakit Umum Pusat H. Adam Malik Medan yang telah
memberikan kesempatan, fasilitas dan suasana kerja yang baik
sehingga penulis dapat mengikuti Program Pendidikan Dokter
Spesialis Saraf.
7. Drs. Abdul Jalil Amri Arma, M.Kes, selaku pembimbing statistik yang
telah banyak meluangkan waktu untuk membimbing dan berdiskusi
dengan penulis dalam pembuatan tesis ini.
8. Rekan-rekan sejawat peserta PPDS-I Departemen Neurologi FK-USU/
RSUP. H. Adam Malik Medan, yang banyak memberikan masukan
berharga kepada penulis melalui berbagai diskusi dalam beberapa
pertemuan formal maupun informal, serta yang selalu memberikan
dorongan semangat kepada penulis dalam menyelesaikan Program
Pendidikan Dokter Spesialis Saraf.
9. Para perawat dan pegawai di berbagai tempat dimana penulis pernah
bertugas selama menjalani Program Pendidikan Magister Kedokteran
Klinik ini, serta berbagai pihak yang tidak dapat penulis sebutkan satu
persatu, yang telah banyak membantu penulis dalam menjalani
Program Pendidikan Dokter Spesialis Saraf.
10. Semua pasien stroke akut yang telah bersedia ikut serta untuk
berpartisipasi secara sukarela dalam penelitian ini.
11. Kedua orang tua yang sangat penulis hormati dan sayangi H. Ibrahim
kasih dan pengorbanannya dalam membesarkan, mendidik,
membimbing, dan memotivasi serta selalu mendoakan penulis.
12. Ucapan terima kasih kepada kedua Bapak / Ibu mertua saya, Mohd.
Riswan R dan Rosmidawani, yang selalu memberikan dorongan,
semangat dan nasehat serta doa yang tulus agar tetap sabar dan
tegar dalam mengikuti pendidikan sampai selesai.
13. Teristimewa kepada suamiku tercinta Afriansyah SE, yang selalu
dengan sabar dan penuh pengertian, mendampingi dengan penuh
cinta dan kasih sayang dalam suka dan duka, saya ucapkan
terimakasih yang setulus-tulusnya.Beserta anak-anakku tersayang M.
Wildan Al-Kahfi, Hashshad Arzaq Majid dan Aisyah Zaafira Athahirah,
yang selalu membuat saya tersenyum selama suka-duka menjalani
pendidikan dan menjadi alasan saya untuk terus maju dan tidak
menyerah.
Semoga Allah SWT akan membalas semua jasa-jasa dan
perbuatan baik mereka yang telah membantu penulis dengan tanpa
pamrih dalam mewujudkan cita-cita penulis.
Akhirnya penulis mengharapkan semoga penelitian dan tulisan ini
dapat bermanfaat bagi kita semua.
Amin.
Penulis
DAFTAR RIWAYAT HIDUP
Nama lengkap : dr. Maulina Sri Rizky
Tempat / tanggal lahir : Medan, 19 Januari 1981
Agama : Islam
Nama Ayah : H. Ibrahim AR
Nama Ibu : Hj. Elmiaty Zen, SKM
Nama Suami : Afriansyah, SE
Anak : M. Wildan Al-Kahfi
Hashshad Arzaq Majid
Aisyah Zaafira Athahirah
Riwayat Pendidikan
1. Sekolah Dasar di SD Neg. 060884 Medan tamat tahun 1993.
2. Sekolah Menengah Pertama di SMP Neg 8 Medan tamat tahun 1996.
3. Sekolah Menengah Umum di SMU. Negeri 4 Medan tamat tahun 1999.
4. Fakultas Kedokteran di Universitas Islam Sumatera Utara tamat tahun
2006.
Riwayat Pekerjaan
II.4.2. Patogenesa Stroke-Associated Infections (SAI) 32
III.2. SUBJEK PENELITIAN 42
III.2.1. Populasi Sasaran 42 III.2.2. Populasi Terjangkau 43
III.2.3. Besar Sampel 44
III.2.4. Kriteria Inklusi 44 III.2.5. Kriteria Eksklusi 45
III.3.BATASAN OPERASIONAL 45
III.4.INSTRUMEN PENELITIAN 46
III.4.1.Pemeriksaan Head Ct Scan 46 III.4.2. Pemeriksaan kadar procalcitonin 46 III.4.3. Pemeriksaan Kadar HsCRP 46 III.4.4. Pemeriksaan Kadar Leukosit dan Monosit 46
III.5. RANCANGAN PENELITIAN 46
III.6. PELAKSANAAN PENELITIAN 47
III.6.1. Pengambilan Sampel 47 IV.1.2. Rerata Nilai Kadar Procalcitonin dan Marker 52
Stroke Iskemik Akut
IV.1.3.2. Rerata Nilai Kadar Procalcitonin dan Marker 53 Inflamasi Rutin Berdasarkan Infeksi dan
Tidak Infeksi pada Penderita Stroke Iskemik Akut IV.1.4. Resiko Kejadian Procalcitonin dan Marker 61 Inflamasi Rutin Berdasarkan Infeksi dan
Tidak Infeksi pada Penderita Stroke Iskemik Akut IV.2.4. Resiko Kejadian Procalcitonin dan Marker 83
Inflamasi Rutin Sebagai Prediktor Infeksi pada Pasien Stroke Iskemik Akut
Inflamasi Rutin Sebagai Prediktor Infeksi pada Pasien Stroke Iskemik Akut
IV.2.6. Keterbatasan Penelitian 87
BAB V. KESIMPULAN DAN SARAN 88
V.1. KESIMPULAN 88
V.2. SARAN 89
DAFTAR PUSTAKA 90
LAMPIRAN
DAFTAR SINGKATAN
ACTH = Adrenocorticotropic hormone
CAPA =Calcitonin Gene-Related Peptideamylin (Pro)Calcitonin-Adrenomedullin
CDC = Center for Disease Control
CGRP = Calcitonin Gene-Related Peptides CIDS = CNS Injury-Induced Immunodepression CRP = C-reactive protein
CT-Scan = Computed Tomography Scan Da = dalton
HsCRP = High sentivityC-reactive protein HPA = Hypothalamic Pitutary Adrenal ICU = Intensive Care Unit
NETs = Neutrophil Extracellular Traps NK = Natural Killer
PACI = Partial Anterior Circulation Infarct PC = Phosphocholine
PCT = Procalcitonin
PDPI = Perhimpunan Dokter Paru Indonesia PMS = Polimorfonuklear
POCI = Posterior Circulation Infarct RS = Rumah Sakit
SAI = Stroke Associated Infection SAP = Serum amyloid P component SIID = Stroke-Induced Immunodepression SSP = Susunan Saraf Pusat
DAFTAR LAMBANG
α = alfa
= beta
L = liter
ml = mililiter
n = Besar sampel ng = nanogram
p = Tingkat kemaknaan Po = Proporsi 0,172
Po-Pa = Beda proporsi yang bermakna (0,20) Pa = Perkiraan proporsi yang diteliti 0,372
Z(1-α/β) = Deviat baku alpha; untuk α = 0,05 Z(1-α/β)= 1,96 Z(1- ) = Deviat baku beta; untuk = 0,10 Z(1- ) = 1,β8β
DAFTAR TABEL
Tabel 1. Tabel 2
Nilai Normal Leukosit pada Sirkulasi Darah Perbedaan Limfosit B dan Limfosit T
18 21 Tabel 3 Kriteria untuk definisi Klinis Pneumonia berdasarkan Centers
for Disease Control
Kriteria untuk Infeksi Saluran Kemih berdasarkan Centers for Disease Control
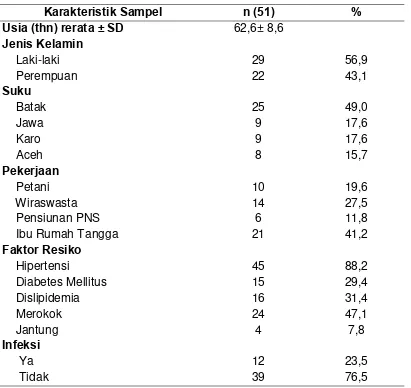
Karakteristik Subjek Penelitian
Rerata Nilai Kadar Procalcitonin dan Marker Inflamasi rutin pada Penderita Stroke Iskemik Akut
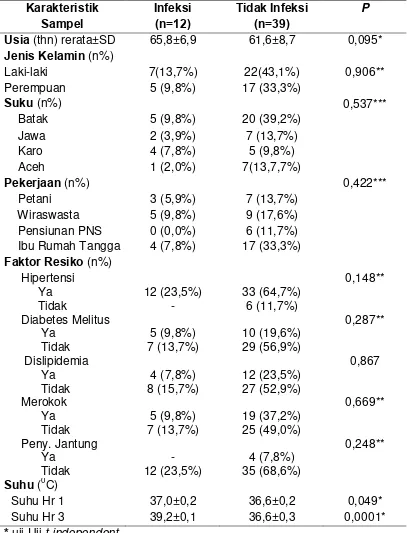
Karakteristik Subjek Penelitian berdasarkan Infeksi dan Tidak Infeksi pada Pasien Stroke Iskemik Akut
31
Rerata Nilai Kadar Procalcitonin dan Marker Inflamasi Rutin Berdasarkan Infeksi dan Tidak Infeksi pada Pasien Stroke Iskemik
Resiko Kejadian Procalcitonin dan Marker Inflamasi sebagai faktor prediktor infeksi pada pasien Sroke Iskmik Akut pada Pemeriksaan Hari Pertama
Resiko Kejadian Procalcitonin dan Marker Inflamasi sebagai faktor prediktor infeksi pada pasien Sroke Iskmik Akut pada Pemeriksaan Hari Pertama
Hasil Penelitian Diagnostik PCT terhadap Hasil Kultur pada pemeriksaan Hari Pertama
Hasil Penelitian Diagnostik PCT terhadap Hasil Kultur pada pemeriksaan Hari Ketiga
Hasil Penelitian Diagnostik Leukosit terhadap Hasil Kultur pada pemeriksaan Hari Pertama
Hasil Penelitian Diagnostik Leukosit terhadap Hasil Kultur pada pemeriksaan Hari Ketiga
Hasil Penelitian Diagnostik Monosit terhadap Hasil Kultur pada pemeriksaan Hari Pertama
Hasil Penelitian Diagnostik Monosit terhadap Hasil Kultur pada pemeriksaan Hari Ketiga
Hasil Penelitian Diagnostik HsCRP terhadap Hasil Kultur pada pemeriksaan Hari Pertama
DAFTAR GAMBAR
Gambar 1 Gambar 2
Elemen dan Tipe Leukosit Normal pada Manusia Struktur Molekuler dan Morfologi dari CRP
21 23 Gambar 3 Hipotesa Terjadinya Immunodepresi Akibat Terjadinya Stroke 36 Gambar 4
Gambar 5
Gambar 6
Gambar 7
Reflek antiinflamasi dan infeksi pada Stroke Associated Infections
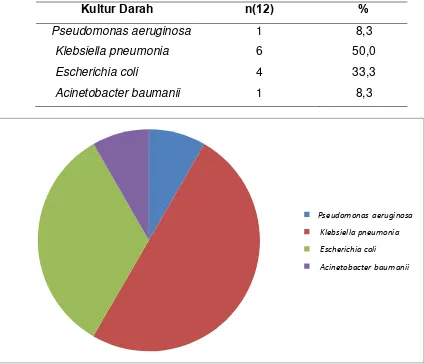
Diagram Kultur Bakteri pada Pasien Stroke Iskemik Akut Yang Terinfeksi
Grafik Besar Resiko (OR) Marker Inflamasi dan Procalcitonin terhadap Kejadian Infeksi pada Stroke Iskemik Akut pada pemeriksaan Hari Pertama
Grafik Besar Resiko (OR) Marker Inflamasi dan Procalcitonin terhadap Kejadian Infeksi pada Stroke Iskemik Akut pada pemeriksaan Hari 1
39
57
62
LAMPIRAN
Lampiran 1: Lembar Penjelasan Kepada Penderita/ Keluarga Lampiran 2: Surat persetujuan Ikut Dalam Penelitian
Lampiran 3: Persetujuan Komisi Etik Tentang Pelaksanaan Penelitian Bidang Kesehatan
Lampiran 4: Lembar Pengumpulan Data
ABSTRAK
Latar Belakang : Salah satu komplikasi dari stroke adalah infeksi. Infeksi dapat terjadi pada hari pertama setelah stroke iskemik yang dapat terjadi sekitar 23-65% pasien. Untuk itu digunakanlah berbagai macam pemeriksaan untuk memprediksi terjadinya stroke-associated infection. Ini berguna sebagai prediksi awal untuk pasien-pasien yang mempunyai faktor resiko dan menurunkan infeksi pasca stroke dan mortalitas pada pasien stroke iskemik.
Metode : Penelitian ini merupakan studi potong lintang pada 51 pasien stroke iskemik akut, yang diambil antara tanggal September 2013 hingga Maret 2014 yang di rawat di RSHAM. Sampel darah dari pasien stroke iskemik akut yang memenuhi kriteria inklusi dan eksklusi akan diperiksa nilai procalcitonin (PCT), leukosit, monosit dan HsCRP dan diulang pada hari ketiga rawatan. Data dianalisa dengan menggunakan uji regresi logistik untuk melihat resiko kejadian sedangkan untuk melihat sensitifitas dan spesifitas dari masing-masing marker digunakan uji diagnostik.
Hasil : Jumlah total dari subjek penelitian adalah 51 orang yang memenuhi kriteria, dimana dijumpai 12 pasien mangalami infeksi setelah onset stroke. Pada pemeriksaan hari pertama dijumpai leukosit, monosit, HsCRP dan PCTberturut-turut didapatkan OR 2,61 (CI 95% 1,98-15,12, p < 0,01), OR 1,12 (CI 95% 0,87-10,21, p 0,8), OR 1,35 (CI 95% 1,07-12,43, p < 0,001) dan OR 1,64 (CI 95% 1,18-3,45, p 0,007). Sedangkan pada pemeriksaan hari ketiga didapatkan hasil pemeriksaan leukosit, monosit, HsCRP dan PCT berturut-turut adalah OR 3,25 (CI 95% 2,23-38,72, p 0,04), OR 1,42 (CI 95% 1,58-16,2, p 0,035), OR 1,66 (CI 95% 1,23-2,04, p 0,01) dan OR 2,13 (CI 95% 1,74-7,37, p 0,008). Perbandingan sensitifitas dan spesifisitas PCT (91,7% dan 64,1 %), HsCRP (85,7% dan 43,2%), leukosit (75,0% dan 64,1%) dan monosit (61,5% dan 60,5%) pada hari pertama. Sedangkan pada hari ketiga dijumpai PCT lebih baik daripada marker lainnya dengan sensitifitas 92,3% dan spesifisitas 81,6%.
Kesimpulan : Pemeriksaan PCT merupakan diagnostik yang paling baik digunakan untuk memprediksi kejadian infeksi pada pasien stroke iskemik baik pada hari pertama dan hari ketiga.
ABSTRACT
Background: One of the complications of stroke was infection. Infection can occur on the first day after ischemic stroke, approximately 23-65% of patients. It is used for a variety of tests to predict the occurrence of stroke-associated infection. It was useful as an early prediction for patients who have risk factors for post-stroke, lower infection and mortality in patients
with ischemic stroke.
Methods: This was a cross sectional study in 51 patients with acute ischemic stroke, which was taken between September 2013 to March 2014, treated in RSHAM. Blood samples from patients with acute ischemic stroke who meet the inclusion and exclusion criteria will be checked value of procalcitonin (PCT), leukocytes, monocytes, HsCRP and repeated on the third day of treatment. Data were analyzed using logistic regression to look at the risk of incident while to look at the sensitivity and specificity of each marker used diagnostic test.
Results: The total number of study subjects was 51 people who meet the criteria, which encountered 12 patients had been infection after stroke onset. On the first day of the examination found leukocytes, monocytes, HsCRP and PCT respectively obtained OR of 2.61 (95% CI 1.98 to 15.12, p <0.01), OR 1.12 (95% CI 0.87 -10.21, p 0.8), OR 1.35 (95% CI 1.07 to 12.43, p <0.001) and OR 1.64 (95% CI 1.18 to 3.45, p 0.007 ). The examination on the third day showed leukocytes, monocytes, hsCRP and PCT, respectively, OR 3.25 (95% CI 2.23 to 38.72, p 0.04), OR 1.42 (95% CI 1 0.58 to 16, 2, p 0.035), OR 1.66 (95% CI 1.23 to 2.04, p 0.01) and OR 2.13 (95% CI 1.74 to 7.37, p 0.008). Comparison of the sensitivity and specificity of PCT (91.7% and 64.1%), hsCRP (85.7% and 43.2%), leukocytes (75.0% and 64.1%) and monocytes (61.5% and 60.5%) on the first day. The PCT on the third day found better than other marker with a sensitivity of 92.3% and a specificity of 81.6%.
Conclusion: PCT examination was the best diagnostic used to predict the incidence of infection in patients with ischemic stroke either on the first and third day.
ABSTRAK
Latar Belakang : Salah satu komplikasi dari stroke adalah infeksi. Infeksi dapat terjadi pada hari pertama setelah stroke iskemik yang dapat terjadi sekitar 23-65% pasien. Untuk itu digunakanlah berbagai macam pemeriksaan untuk memprediksi terjadinya stroke-associated infection. Ini berguna sebagai prediksi awal untuk pasien-pasien yang mempunyai faktor resiko dan menurunkan infeksi pasca stroke dan mortalitas pada pasien stroke iskemik.
Metode : Penelitian ini merupakan studi potong lintang pada 51 pasien stroke iskemik akut, yang diambil antara tanggal September 2013 hingga Maret 2014 yang di rawat di RSHAM. Sampel darah dari pasien stroke iskemik akut yang memenuhi kriteria inklusi dan eksklusi akan diperiksa nilai procalcitonin (PCT), leukosit, monosit dan HsCRP dan diulang pada hari ketiga rawatan. Data dianalisa dengan menggunakan uji regresi logistik untuk melihat resiko kejadian sedangkan untuk melihat sensitifitas dan spesifitas dari masing-masing marker digunakan uji diagnostik.
Hasil : Jumlah total dari subjek penelitian adalah 51 orang yang memenuhi kriteria, dimana dijumpai 12 pasien mangalami infeksi setelah onset stroke. Pada pemeriksaan hari pertama dijumpai leukosit, monosit, HsCRP dan PCTberturut-turut didapatkan OR 2,61 (CI 95% 1,98-15,12, p < 0,01), OR 1,12 (CI 95% 0,87-10,21, p 0,8), OR 1,35 (CI 95% 1,07-12,43, p < 0,001) dan OR 1,64 (CI 95% 1,18-3,45, p 0,007). Sedangkan pada pemeriksaan hari ketiga didapatkan hasil pemeriksaan leukosit, monosit, HsCRP dan PCT berturut-turut adalah OR 3,25 (CI 95% 2,23-38,72, p 0,04), OR 1,42 (CI 95% 1,58-16,2, p 0,035), OR 1,66 (CI 95% 1,23-2,04, p 0,01) dan OR 2,13 (CI 95% 1,74-7,37, p 0,008). Perbandingan sensitifitas dan spesifisitas PCT (91,7% dan 64,1 %), HsCRP (85,7% dan 43,2%), leukosit (75,0% dan 64,1%) dan monosit (61,5% dan 60,5%) pada hari pertama. Sedangkan pada hari ketiga dijumpai PCT lebih baik daripada marker lainnya dengan sensitifitas 92,3% dan spesifisitas 81,6%.
Kesimpulan : Pemeriksaan PCT merupakan diagnostik yang paling baik digunakan untuk memprediksi kejadian infeksi pada pasien stroke iskemik baik pada hari pertama dan hari ketiga.
ABSTRACT
Background: One of the complications of stroke was infection. Infection can occur on the first day after ischemic stroke, approximately 23-65% of patients. It is used for a variety of tests to predict the occurrence of stroke-associated infection. It was useful as an early prediction for patients who have risk factors for post-stroke, lower infection and mortality in patients
with ischemic stroke.
Methods: This was a cross sectional study in 51 patients with acute ischemic stroke, which was taken between September 2013 to March 2014, treated in RSHAM. Blood samples from patients with acute ischemic stroke who meet the inclusion and exclusion criteria will be checked value of procalcitonin (PCT), leukocytes, monocytes, HsCRP and repeated on the third day of treatment. Data were analyzed using logistic regression to look at the risk of incident while to look at the sensitivity and specificity of each marker used diagnostic test.
Results: The total number of study subjects was 51 people who meet the criteria, which encountered 12 patients had been infection after stroke onset. On the first day of the examination found leukocytes, monocytes, HsCRP and PCT respectively obtained OR of 2.61 (95% CI 1.98 to 15.12, p <0.01), OR 1.12 (95% CI 0.87 -10.21, p 0.8), OR 1.35 (95% CI 1.07 to 12.43, p <0.001) and OR 1.64 (95% CI 1.18 to 3.45, p 0.007 ). The examination on the third day showed leukocytes, monocytes, hsCRP and PCT, respectively, OR 3.25 (95% CI 2.23 to 38.72, p 0.04), OR 1.42 (95% CI 1 0.58 to 16, 2, p 0.035), OR 1.66 (95% CI 1.23 to 2.04, p 0.01) and OR 2.13 (95% CI 1.74 to 7.37, p 0.008). Comparison of the sensitivity and specificity of PCT (91.7% and 64.1%), hsCRP (85.7% and 43.2%), leukocytes (75.0% and 64.1%) and monocytes (61.5% and 60.5%) on the first day. The PCT on the third day found better than other marker with a sensitivity of 92.3% and a specificity of 81.6%.
Conclusion: PCT examination was the best diagnostic used to predict the incidence of infection in patients with ischemic stroke either on the first and third day.
BAB I
PENDAHULUAN
I.1. LATAR BELAKANG
Stroke merupakan salah satu sumber penyebab gangguan otak
pada usia masa puncak produktif dan menempati urutan kedua penyebab
kematian sesudah penyakit jantung pada sebagian besar negara di dunia.
Di negara barat yang telah maju, stroke menempati urutan ketiga sebagai
penyebab kematian sesudah penyakit jantung iskemik dan kanker. Setiap
tahunnya, lebih kurang 795.000 orang mengalami stroke, baik yang
pertama, maupun serangan ulangan. Diperkirakan 610.000 merupakan
serangan pertama dan 185.000 adalah serangan berulang (Goldstein dkk,
2006; Lloyd-Jones dkk, 2009; Sjahrir, 2003).
Di Indonesia, data nasional stroke menunjukkan angka kematian
tertinggi, yaitu 15,4% stroke sebagai penyebab kematian (Soertidewi dkk,
2011). Data di Indonesia juga menunjukkan kecendrungan peningkatan
kasus stroke baik dalam hal kematian, kejadian, maupun kecacatan.
Angka kematian berdasarkan umur adalah sebesar 15,9% (umur 45 – 54 tahun), 26,8% (umur 55 – 64 tahun) dan 23,5% (umur ≥ 65 tahun). Kejadian stroke (insiden) sebesar 51,6/100.000 penduduk, dan kecacatan
didapati 1,6% tidak berubah, serta 4,3% semakin memberat. Stroke
masalah baru dalam pembangunan kesehatan secara nasional di
kemudian hari (Guideline Stroke, 2011).
Beberapa penelitian retrospektif telah melaporkan bahwa
komplikasi medis dan neurologis dapat terjadi pada 59% hingga 95%
pasien stroke iskemik, tergantung pada periode observasi dari penelitian
tersebut, dan infeksi merupakan salah satu komplikasi medis yang paling
sering ditemukan pada pasien stroke iskemik (Wani dkk, 2012). Penelitian
sebelumnya telah melaporkan bahwa infeksi yang terjadi selama hari
pertama setelah terjadinya stroke iskemik dapat ditemukan pada 25-65%
pasien, dimana penumonia dan infeksi saluran kemih (ISK) merupakan
komplikasi infeksi yang paling sering ditemukan setelah stroke iskemik
(Fluri dkk,2012).
Dari meta-analisis 87 penelitian yang dilakukan oleh Westendrop
dkk (2011), menemukan bahwa infeksi merupakan komplikasi yang paling
sering pada fase akut stroke, dimana rerata pooled infeksi secara keseluruhan adalah 30%, dan pneumonia serta ISK ditemukan
masing-masing pada 10% pasien stroke.
Penelitian Koennecke dkk (2011), dalam waktu 3 tahun, mendapati
dari 16.518 penderita stroke iskemik dan hemoragik dan dijumpai 12,2%
mengalami komplikasi berupa pneumonia. Pneumonia erat kaitannya
dengan resiko mortalitas yang tinggi pada stroke fase akut, sehingga
pneumonia dapat menentukan panderita stroke yang memerlukan
pengawasan ketat dan pengobatan profilaksis (Hoffman dkk, 2012).
Fluri dkk (2012) yang melakukan penelitian untuk melihat predictive value dari biomarker sebagai prognostik infeksi post stroke, menemukan bahwa dari 383 pasien stroke yang ikut dalam penelitian tersebut, sekitar
66 pasien (17,2%) yang mengalami infeksi.
Dari penelitian cohort yang dilakukan di Belanda, menemukan bahwa dari jumlah sampel 521 pasien, sekitar 78 pasien (15%) yang
mengalami stroke associated infections (SAI), dengan 39 pasien (7,5%) yang mengalami pneumonia, dan 23 pasien (4,4%) yang mengalami ISK
(Vermeijdkk, 2009).
Terdapat dugaan bahwa terjadinya infeksi pada stroke akut
berhubungan dengan mekanisme selain tindakan invasif, penurunan
kesadaran, atau refleks batang otak yang abnormal. Infeksi yang terjadi
selama fase gangguan neurologis yang maksimal (3 hari pertama), dan
jika dibandingkan dengan insiden infeksi yang terjadi dibangsal umum,
neurologis, intensive care unit (ICU), atau stroke unit, diduga bahwa infeksi berhubungan dengan stroke induced immunological mechanism. Dihipotesakan bahwa sistem saraf pusat memodulasi aktivitas sistem
Defek fungsi sistem imun yang terjadi setelah stroke yaitu meliputi
penurunan peripheral blood lymphocyte count, gangguan limfosit T dan aktivitas sel NK (natural killer), penurunan produksi interferon gamma dan mitogen yang menginduksi produksi sitokin dan proliferasi sel imun
(Johnsen dkk 2012; Wani dkk 2012).
Beberapa penelitian telah menemukan hubungan yang
independent antara SAI dan outcome fungsional yang buruk setelah terjadinya stroke iskemik. Sehingga, pemberian antibiotik yang dini
direkomendasikan jika ditemukan infeksi, akan tetapi untuk melakukan
gold standard diagnostik klinis memerlukan waktu yang banyak sehingga dapat menghambat pemberian terapi antibiotik yang dini. Oleh sebab itu,
marker yang akurat dan tersedia untuk stratifikasi resiko yang optimal
diperlukan (Fluri dkk,2012).
Peranan marker darah yang tersedia untuk prediktor SAI masih
belum diteliti secara ekstensif, meskipun begitu pemeriksaan leukosit, C-reactive protein (CRP) dan monosit merupakan pemeriksaan inflamasi yang rutin diperiksa pada hari pertama rawatan di rumah sakit (RS) (Fluri
dkk,2012). C-reactive protein telah diketahui sebagai marker biokimiawi inflamasi dan terlibat dalam fungsi imunologis. Dari penelitian sebelumnya,
diduga bahwa CRP merupakan marker yang baik untuk infeksi. Povoa dkk
(2005) yang melakukan penelitian untuk menilai peranan kadar CRP dan
leukosit serta suhu tubuh sebagai diagnosis infeksi pada pasien yang
temperatur memiliki hubungan dengan infeksi dengan masing-masing
sensitivitas 93,4% dan 54,8% serta spesifisitas 86,1% dan 88.9%.
Penelitian lain menemukan bahwa 16 pasien (9%) dengan kadar CRP ≥ 7 mg/L dan 15 pasien (4%) dengan kadar CRP <7 mg/L mengalami infeksi
selama masa rawatan di RS (Hertog dkk, 2009).
Procalcitonin (PCT) merupakan biomarker yang umum digunakan dan mempunyai akurasi diagnostik untuk berbagai infeksi. Evidence based saat ini menunjukkan PCT digunakan sebagai ―gold standar‖ untuk diagnosis klinis bakteri (Christ-Crain dkk, 2005). Studi yang dilakukan oleh
Su dkk (2009) bahwa kadar PCT dan CRP memiliki peranan dalam
diagnosis sepsis yang dini pada pasien yang dirawat di ICU dengan
masing-masing sensitivitas adalah 72,9% dan 67,9%.
Penelitian yang dilakukan oleh Wartenberg dkk (2011) menemukan
bahwa leukosit, CRP, monocyt count maupun PCT yang diperiksa pada hari pertama rawatan tidak sensitif untuk memprediksi terjadinya SAI.
Penelitian lainnya, leukosit dan monocyt count yang diperiksa pada hari pertama rawatan tidak berbeda antara pasien stroke yang terjadi infeksi
dengan yang tidak mengalami infeksi (Vogelgesang dkk, 2008). Hanya
pada hari pertama setelah onset stroke, temperatur tubuh dan leukosit
ditemukan menjadi lebih signifkan berhubungan dengan infeksi setelah
stroke. Tetapi predictive value dari biomarker yang diperiksa pada kedua penelitian ini tidak diketahui (Vogelgesang dkk, 2008; Wartenberg dkk,
Menurut Carrol dkk (2002) ditemukan perbandingan karakteristik
hitung leukosit, CRP dan PCT sebagai petanda infeksi kadar PCT >2
ng/ml dengan menunjukkan nilai sensitifitas 94%, spesifisitas 93%, PPV
95%, dan NPV 91% sedangkan untuk CRP >30 mg/l didapati sensitifitas
81%, spesifisitas 89%, PPV 91%, dan NPV 76% dan jumlah leukosit
<4000 atau >15.000/mm3 terdapat sensitifitas 69% spesifisitas 67%, PPV
77% dan NPV 56% dibandingkan pula jika PCT + CRP ditemukan
sensitifitas 80%, spesifisitas 95%, PPV 96% dan NPV 76%.
Pada penelitian Iskandar dkk (2010) menunjukkan rerata kadar
PCT 0,93 mg/L, nilai ROC 0,400 mempunyai sensitifitas 20% dan
spesifisitas 30,4% dengan nilai p=0,490. Rerata kadar CRP 8,4 mg/L, nilai
ROC 0,422 mempunyai sensitifitas 60% dan spesifisitas 69,6 % dengan
nilai p=0,589. Sedangkan rerata kadar leukosit 8835/iu dengan nilai ROC
0,500 mempunyai sensitifitas 20% dan spesifisitas 21,7 % dengan nilai
p=1,00.
I.2. PERUMUSAN MASALAH
Berdasarkan latar belakang penelitian-penelitian terdahulu seperti
yang telah diuraikan diatas, dirumuskan masalah sebagai berikut :
I.3. TUJUAN PENELITIAN
Penelitian ini bertujuan :
I.3.1. Tujuan umum
Untuk mengetahui peranan procalcitonin dan marker inflamasi rutin sebagai prediktor infeksi pada pasien stroke iskemik akut?
I.3.2. Tujuan khusus
1.3.2.1. Untuk mengetahui nilai sensitifitas dan spesifisitas
procalcitonin dan marker inflamasi rutin sebagai prediktor infeksi pada pasien stroke iskemik akut RSUP H.Adam
Malik Medan dengan menggunakan uji diagnostik.
1.3.2.2. Untuk mengetahui resiko kejadian procalcitonin dan marker inflamasi rutin sebagai prediktor infeksi pada
pasien stroke iskemik akut RSUP H.Adam Malik Medan
1.3.2.3. Untuk mengetahui karakteristik demografik, kadar
procalcitonin dan marker inflamasi rutin berdasarkan infeksi dan tidak infeksi pada pasien stroke iskemik akut.
1.3.2.4.. Untuk melihat rerata nilai kadar procalcitonin dan marker inflamasi pada penderita stroke iskemik akut pada pasien
stroke iskemik akut
1.3.2.5. Untuk mengetahui gambaran karakteristik demografik
pada pasien stroke iskemik akut di RSUP H. Adam Malik
I.4. HIPOTESIS
Kadar procalcitonin dan marker inflamasi rutin memiliki peranan sebagai prediktor infeksi pada pasien stroke iskemik akut
I.5. MANFAAT PENELITIAN
I.5.1. Manfaat Penelitian Untuk Peneliti
Memberikan kontribusi keilmuan mengenai peranan procalcitonin dan marker inflamasi rutin sebagai prediktor infeksi pada pasien stroke
iskemik akut
I.5.2. Manfaat Penelitian Untuk Pendidikan
Memberikan kontribusi penelitian tentang peranan procalcitonin dan marker inflamasi rutin sebagai prediktor infeksi pada pasien stroke iskemik
akut dan diharapkan dapat menjadi salah satu acuan penelitian
selanjutnya untuk mencari biomarker lainnya dalam rangka untuk menilai
resiko infeksi pada pasien stroke
I.5.3. Manfaat Penelitian Untuk Masyarakat
Dengan adanya penelitian ini diharapkan penanganan pasien
BAB II
TINJAUAN PUSTAKA
II.1. STROKE ISKEMIK
II.1.1. Definisi
Stroke adalah suatu episode disfungsi neurologi akut yang
disebabkan oleh iskemik atau perdarahan yang berlangsung 24 jam atau
meninggal, tetapi tidak memiliki bukti yang cukup untuk diklasifikasikan
(Sacco dkk, 2013).
Stroke iskemik adalah episode disfungsi neurologis yang
disebabkan oleh infark fokal serebral, spinal dan infark retinal. Dimana
infark susunan saraf pusat adalah kematian sel pada otak, medula
spinalis, atau sel retina akibat iskemia, berdasarkan :
- Patologi, pencitraan atau bukti objektif dari injury fokal iskemik pada serebral, medula spinalis atau retina pada suatu distribusi
vaskular tertentu.
- Atau bukti klinis dari injury fokal iskemk pada serebral, medula
spinalis atau retina berdasarkan gejala yang bertahan ≥ β4 jam
atau meninggal dan etiologi lainnya telah disingkirkan (Sacco
II.1.2. Epidemiologi
Insidens terjadinya stroke di Amerika Serikat lebih dari 700.000
orang per tahun, dimana 20% darinya akan mati pada tahun pertama.
Jumlah ini akan meningkat menjadi 1 juta per tahun pada tahun 2050.
Secara internasional insidens global dari stroke tidak diketahui (Becker
dkk, 2010).
Di Indonesia, data nasional epidemiologi stroke belum ada. Tetapi dari
data sporadik di rumah sakit terlihat adanya tren kenaikan angka
morbiditas stroke, yang seiring dengan semakin panjangnya life expentancy dan gaya hidup yang berubah (Modul Neurovaskular PERDOSSI, 2009).
Dari hasil Survei Kesehatan Rumah Tangga di Indonesia dilaporkan
bahwa proporsi stroke di rumah sakit antara tahun 1984 sampai dengan
tahun 1986 meningkat, yaitu 0,72 per 100 penderita pada tahun 1984 dan
naik menjadi 0,89 per 100 penderita pada tahun 1985 dan 0,96 per 100
penderita pada tahun 1986. Sedangkan di Jogyakarta pada penelitian
Lamsudin dkk (1998) dilaporkan bahwa proporsi morbiditas stroke di
rumah sakit di Jogyakarta tahun 1991 menunjukkan kecendrungan
meningkat hampir 2 kali lipat (1,79 per 100 penderita) dibandingkan
dengan laporan penelitian sebelumnya pada tahun 1989 (0,96 per 100
II.1.3. Klasifikasi Stroke
Dasar klasifikasi yang berbeda – beda diperlukan, sebab setiap jenis stroke mempunyai cara pengobatan, pencegahan dan prognosa
yang berbeda, walaupun patogenesisnya sama (Misbach,2011)
I. Berdasarkan patologi anatomi dan penyebabnya :
1. Stroke iskemik
a. Transient Ischemic Attack (TIA) b. Thrombosis serebri
c. Emboli serebri
2. Stroke Hemoragik
a. Perdarahan intraserebral
b. Perdarahan subarachnoid
II. Berdasarkan stadium / pertimbangan waktu
1. Transient Ischemic Attack (TIA) 2. Stroke in evolution
3. Completed stroke
III. Berdasarkan jenis tipe pembuluh darah
1. Sistem karotis
2. Sistem vertebrobasiler
IV. Klasifikasi Bamford untuk tipe infark yaitu (Soertidewi, 2007) :
4. Posterior Circulation Infarct (POCI)
V. Klasifikasi Stroke Iskemik berdasarkan kriteria kelompok peneliti
TOAST (Sjahrir, 2003)
1. Aterosklerosis Arteri Besar
Gejala klinik dan penemuan imejing otak yang signifikan (>50%) stenosis
atau oklusi arteri besar di otak atau cabang arteri di korteks disebabkan
oleh proses aterosklerosis. Gambaran computed tomography (CT) scan kepala MRI menunjukkan adanya infark di kortikal, serebellum, batang
otak, atau subkortikal yang berdiameter lebih dari 1,5 mm dan potensinya
berasal dari aterosklerosis arteri besar.
2. Kardioembolisme
Oklusi arteri disebabkan oleh embolus dari jantung. Sumber embolus dari
jantung terdiri dari :
a. Resiko tinggi
• Prostetik katub mekanik
• Mitral stenosis dengan atrial fibrilasi
• Fibrilasi atrial (other than lone atrial fibrillation)
• Atrial kiri / atrial appendage thrombus
• Sick sinus syndrome
• Miokard infark baru (<4 minggu)
• Thrombus ventrikel kiri
• Kardiomiopati dilatasi
• Atrial myxoma
• Infeksi endokarditis
b. Resiko sedang
• Prolapsus katub mitral
• Kalsifikasi annulus mitral
• Mitral stenosis tanpa fibrilasi atrial
• Turbulensi atrial kiri
• Aneurisma septal atrial
• Paten foramen ovale
• Atrial flutter
• Lone atrial fibrillation
• Katub kardiak bioprostetik
• Trombotik endokarditis nonbacterial
• Gagal jantung kongestif
• Segmen ventrikuler kiri hipokinetik
• Miokard infark (> 4minggu, < 6 bulan)
3. Oklusi Arteri Kecil
Sering disebut juga infark lakunar, dimana pasien harus mempunya satu
gejala klinis sindrom lakunar dan tidak mempunyai gejala gangguan
disfungsi kortikal serebral. Pasien biasanya mempunyai gambaran CT
4. Stroke Akibat dari Penyebab Lain yang Menentukan
a. Non-aterosklerosis Vaskulopati
• Noninflamiasi
• Inflamasi non infeksi
• Infeksi
b. Kelainan Hematologi atau Koagulasi
5. Stroke Akibat dari Penyebab Lain yang Tidak Dapat Ditentukan
II.1.4. Faktor Resiko
Faktor resiko untuk terjadinya stroke yang pertama dapat
diklasifikasikan berdasarkan pada kemungkinannya untuk dimodifikasi
(nonmodifiable, modifiable, or potentially modifiable) dan bukti yang kuat (welldocumented or less well documented) (Goldstein, 2006)
1. Non-modifiable risk factors : 1. Age
2. Sex
3. Low birth weight 4. Race / ethnicity 5. Genetic
2. Modifiable risk factors
a. Well-documented and modifiable risk factor 1. Hipertensi
3. Diabetes
4. Atrial fibrillation and certain other cardiac condition 5. Dislipidemia
6. Stenosis arteri carotis
7. Sickle cell disease
8. Terapi hormon postmenopause
9. Poor diet
10. Physical inactivity
11. Obesitas dan distribusi lemak tubuh
b. Less well-documented and modifiable risk factor 1. Sindroma metabolik
2. Alcohol abuse
3. Penggunaan kontrasepsi oral
4. Slepp-disordered breathing 5. Nyeri kepala migren
6. Hiperhomosisteinemia
7. Peningkatan lipoprotein (a)
8. Elevated lipoprotein-associated phospholipase 9. Hypercoagulability
10. Inflamasi
II.1.5. Patofisiologi
Secara umum daerah regional otak yang iskemik terdiri dari bagian
inti (core) dengan tingkat iskemia terberat dan berlokasi di sentral. Daerah ini akan menjadi nekrotik dalam waktu singkat jika tidak ada reperfusi. Di
luar daerah core iskemik terdapat daerah penumbra iskemik. Sel - sel otak dan jaringan pendukungnya belum mati akan tetapi sangat berkurang
fungsi - fungsinya dan menyebabkan juga defisit neurologis. Tingkat
iskemiknya makin ke perifer makin ringan. Daerah penumbra iskemik, di
luarnya dapat dikelilingi oleh suatu daerah hiperemik akibat adanya aliran
darah kolateral (luxury perfusion area). Daerah penumbra iskemik inilah yang menjadi sasaran terapi stroke iskemik akut supaya dapat direperfusi
dan sel-sel otak berfungsi kembali. Reversibilitas tergantung pada faktor
waktu dan jika tidak terjadi reperfusi, daerah penumbra dapat
berangsur-angsur mengalami kematian (Misbach, 2011).
Iskemik otak mengakibatkan perubahan dari sel neuron otak secara
bertahap (Sjahrir, 2003) :
Tahap 1 : a. Penurunan aliran darah
b. Pengurangan O2
c. Kegagalan energi
d. Terminal depolarisasi dan kegagalan homeostatsis ion
Tahap 2. : a. Eksitoksitas dan kegagalan homeostasis ion
Tahap 3 : Inflamasi
Tahap 4 : Apoptosis
II.2. MARKER INFLAMASI
II.2.1. LEUKOSIT
Leukosit adalah sistem pertahanan tubuh yang merupakan
kumpulan unit yang bergerak. Sistem daya tahan tubuh ini adalah
kemampuan tubuh untuk bertahan dan menyingkirkan material yang
berbahaya dan sel-sel abnormal dalam tubuh (Sherwood dkk,2012).
Leukosit dan turunannya serta protein plasma membentuk sistem
immun yang merupakan sistem yang dapat mengenal, menghancurkan
dan menetralisir material yang seharusnya tidak terdapat dalam tubuh.
Secara spesifik sistem pertahanan tubuh berperan dalam :
1. Melawan patogen yang menginvasi tubuh seperti mikroorganisme yang
menimbulkan penyakit.
2. Menyingkirkan sel yang tidak dibutuhkan oleh tubuh seperti eritrosit
yang sudah tua ataupun jaringan debris
3. Mengidentifikasi dan menghancurkan sel yang abnormal yang muncul
dalam tubuh. Dalam hal ini leukosit berperan sebagai mekanisme
pertahanan pertama dalam melawan kanker (Sherwood dkk,2012).
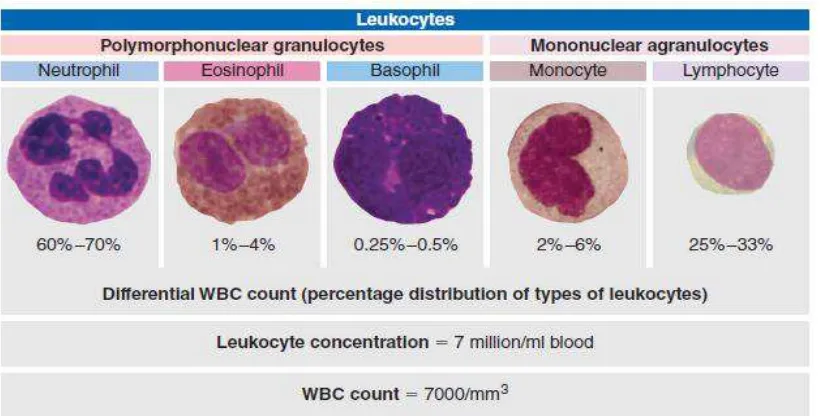
Jumlah normal sel darah putih adalah 4500-11.000/µl darah
manusia, dimana diantara ini semua, sel granulosit (sel
memiliki bentuk seperti tapal kuda dan akan berubah menjadi sel
multilobus. Sebagian besar dari sel polimorfonuklear ini terdiri dari granul
(neutrofil), dan sebagian kecil lagi adalah eusinofil, basophil, limposit yang
memiliki inti sel yang lebar dengan sedikit sitoplasma serta monosit
dengan sitoplasma dalam jumlah besar dan nukleus berbentuk ginjal.
Seluruh sel ini akan melindungi tubuh dengan bekerja sama melawan
tumor, virus, bakteri dan infeksi parasit(Ganong, 2003).
Tabel 1. Nilai Normal Leukosit pada Sirkulasi Darah(sel/µl)
Tipe Sel Nilai
Dikutip dari : English, D. 2003. Components, Immunity, and Hemostasis. In Rhoades RA, Tanner GA, editors. Medical Physiology. 2sd
edition.Philadelphia. Lippincott Williams & Wilkins Publishers. Available at: http://elib.fk.uwks.ac.id/asset/archieve/e-book/fisiologi%20%20faal%20-%20phisiology%20%20pathofisiology/medical%20physiology%202nd%20 edition%20-%20rhoades.pdf
Peran leukosit secara spesifik
1. Neutrofil
Neutrofil berperan dalam sistem fagosit dengan cara memakan dan
merusak bakteri secara intraselular. Neutrofil juga berperan sebagai
“suicide bombers” dan mengatur kematian sel bakteri dengan
menggunakan material dalam sel untuk membentuk serat yang disebut
cairan ektraselular. Lebih jauh lagi neutrofil akan membersihkan
jaringan debris. Melalui seluruh fungsi ini neutrofil akan berperan dalam
infeksi bakteri akut.
2. Eusinofil
Jumlah eusinofil yang meningkat dalam sirkulasi berhubungan dengan
kondisi alergi dan adanya infeksi parasit seperti cacing. Eusinofil tidak
dapat memakan parasit yang berukuran besar melainkan dengan cara
menempel pada parasit dan mensekresikan substan untuk
menghancurkan parasit tersebut.
3. Basofil
Basofil adalah bagian dari leukosit yang paling sedikit yang memiliki
fungsi dan struktur yang hampir sama seperti sel mast. Basofil tidak ikut
bersirkulasi dalam darah namun tersebar di jaringan ikat. Basofil dan
sel mast mensintesa dan menyimpan histamin dan heparin yang
merupakan substans kimia yang akan dikeluarkan pada stimulus
tertentu. Produksi histamin berperan penting pada reaksi alergi
sedangkan heparin berperan untuk mempercepat perpindahan partikel
lemak dalam darah serta mencegah proses pembekuan darah
sehingga digunakan sebagai obat antikoagulasi namun hal ini masih
bersifat kontroversi. Basofil ini diproduksi di sum-sum tulang, setelah itu
akan beredar di sirkulasi selama kurang dari satu hari, memasuki
4. Monosit
Bekerja seperti neutrofil dengan cara memfagosit. Monosit akan
berpindah dari sum-sum tulang saat masih immature dan bersirkulasi dalam darah selama 1-2 hari sebelum memasuki jaringan. Dalam
jaringan inilah monosit akan berkembang menjadi matur dan disebut
sebagai makrofag. Makrofag ini akan bertahan beberapa bulan sampai
beberapa tahun jika mereka tidak melakukan aktivitas fagosit.
5. Limfosit
Limfosit melakukan aktivitas sistem imun dengan melawan target yang
secara spesifik mengaktifkan mereka. Terdapat dua limfosit yaitu
limfosit B dan limfosit T (Sel B dan sel T) yang terlihat sama. Limfosit B
akan memproduksi antibodi yang bersirkulasi dalam darah sehingga
disebut antibody-mediated atau hummoral immunity. Antibodi ini akan berikatan dan menandai sel asing yang menginduksi mereka dan
kemudian akan merusak sel asing itu. Limfosit T tidak memproduksi
antibodi, namun secara langsung merusak sel target yang spesifik
degan mengeluarkan substansi kimia. Proses ini disebut dengan cell mediated immunity. Limfosit ini akan bertahan hidup 100-300 hari. Hanya limfosit dalam jumlah kecillah yang bersirkulasi dalam darah di
waktu tertentu selebihnya tinggal di jaringan getah bening. (Ganong,
Tabel 2. Perbedaan Limfosit B dan Limfosit T
Dikutip dari : Ganong, W., F. 2003. Review of Medical Physiology . 21th edition . Lange Medical Books/McGraw-Hill Medical Publishing Division. USA.
Gambar 1 . Element dan Tipe Leukosit Normal pada Manusia
II.2.2 C-REACTIVE PROTEIN
C-reactive protein (CRP) pertama kali ditemukan pada tahun 1930 oleh William Tillet dan Thomas Francis. Pada penelitian, di dalam darah
pasien-pasien yang menderita infeksi akut Streptococcus pneumonia ditemukan serum yang membentuk presipitan dengan ekstrak dari bakteri
streptokokus. Ekstrak ini mula-mula dinamakan fraksi C yang kemudian diketahui sebagai polisakarida. Oleh karena itu substansi dalam serum
hasil dari reaktivitas C-polisakarida dari dinding sel streptokokus disebut
CRP. Ikatan kalsium dari CRP yang berikatan dengan afinitas tinggi
terhadap phoshocholine (unsur dasar membran sel phospholipid, phosphatidylcholine). Jika terjadi kerusakan sel maka phosphatidylcholine akan terekspos dan mudah terjangkau oleh CRP (Semple, 2006; Husain
dkk, 2002).
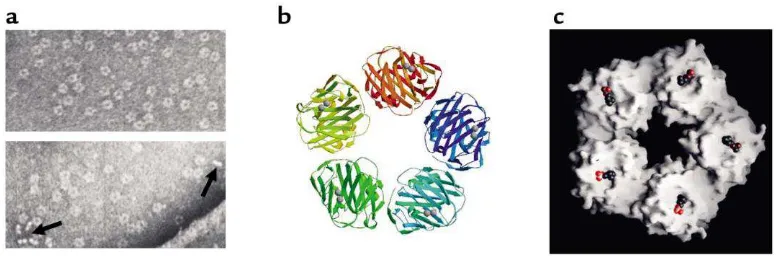
C-Reactive Protein merupakan protein fase akut dengan struktur homopentametric dan ikatan kalsium yang spesifik untuk phospocholine (PCh). C-Reactive protein merupakan bagian dari famili pentraxin nonglikosilasi yang termasuk dalam “lectin fold superfamily”. Molekul human CRP terdiri dari 5 subunit polipeptida nonglikosilasi (promoter) yang berkeliling non kovalen, tersusun secara cyclic pentametric simetris dan dirakit keliling dengan sebuah poros sentral dengan konfigurasi
seperti sebuah piringan. Setiap subunit mempunya massa 23,027 Da
(terdiri dari 206 asam amino residu) dan secara keseluruhan massa
Gambar 2. Struktur Molekuler dan Morfologi dari CRP
Dikutip dari : Mark B. Pepys and Gideon M. Hirschfield. 2003. C-reactive protein: a critical update. J. Clin. Invest; 111:1805–1812
C-Reactive Protein disintesa dalam bentuk pecahan dari hepatosit lalu disekresikan kedalam sirkulasi darah. Produksi dari CRP di induksi
oleh sitokin pro inflamasi IL-1 dan IL-17 di hati. Sitokin menekan efek
bilologisnya terhadap CRP dengan memberikan sinyal melalui reseptor
pada sel hepatik dan mengaktivasi kinase dan fosfatase yang berbeda,
mengarah paa translokasi dari berbagai faktor transkripsi pada gen
promoter dan produksi dari CRP (Di Napoli dkk, 2011).
Konsentrasi CRP sistemik dikatakan normal bila kurang dari 5 mg/L
namun konsentrasi rata-rata pada populasi umum dan sedentary adalah 2 mg/L. Tidak ditemukan perbedaan konsentrasi ada pria maupun wanita.
Tidak ditemukan pula perbedaan konsentrasi diurnal ataupun berdasarkan
musim (Semple, 2006).
24-48 jam. Konsentrasi CRP akan tetap tinggi selama respon fase akut,
dan akan kembali normal dengan pulihnya struktur dan fungsi jaringan.
Kenaikan CRP bersifat eksponensial, dan menjadi dua kali lipat setiap 8– 9 jam. Waktu paruh (half-life) dari CRP kurang dari 24 jam. Pengukuran CRP dapat dilakukan secara langsung dan kuantitatif. Pengukuran CRP
serial dapat digunakan sebagai alat diagnostik untuk infeksi, kemajuan
pengobatan, atau deteksi awal peradangan ulang (Husain dkk,2002).
Fungsi utama CRP adalah berikatan dan detoksifikasi terhadap
toksik endogen yang diproduksi sebagai hasil dari kerusakan jaringan. C-Reactive Protein juga membantu pemindahan sel yang mati, sel-sel asing (seperti mikroba) melalui ikatan fosfokolin pada permukaan sel, aktivasi
sistem komplemen dan inisiasi, opsoniasi dan fagositosis (Volanakis,2001;
Coric dkk, 2012).
II. 3 PROCALCITONIN
Procalcitonin adalah polipeptida yang terdiri dari 116 asam amino dan merupakan prohormon calcitonin. Calcitonin terdiri dari 32 asam amino, sedangkan PCT dibentuk oleh prePCT yang terdiri dari 141 asam
amino dengan bobot molekul 16 kDa. Pemecahan terjadi di sel C kelenjar
tiroid. Pemeriksaan semikuantitatif PCT sangat praktis dan dapat
digunakan secara bed-side. Peningkatan PCT yang cukup besar terjadi bila terdapat reaksi peradangan sistemik yang disebabkan oleh
penyakit di luar infeksi yang dapat meningkatkan PCT antara lain malaria
penyakit jamur,penyakit autoimun, bedah jantung, pankreatitis, luka bakar,
penyakit Kawasaki dan syok kardiogenik. Terjadi peningkatan sedikit
kadar PCT pada keadaan infeksi virus, neoplastik, dan penyakit autoimun,
sedangkan pada infeksi bakteri kronik tanpa inflamasi, reaksi alergi, dan
infeksi bacterial yang terlokalisasi tidak didapatkan peningkatan PCT.
Konsentrasi normal PCT dalam serum/plasma di bawah 0,5 ng/ml. Pada
keadaan inflamasi kronik dan penyakit autoimun, infeksi virus, dan infeksi
lokal kadar PCT <0,5 ng/ml, sedangkan pada keadaan SIRS, multipel
trauma, dan luka bakar kadar PCT 0,5–2 ng/ml dan kadar PCT >2 (paling sering 10–100) ng/ml merupakan prediktor infeksi berat, sepsis, dan kegagalan beberapa organ (multiple organ failure) (Iskandar dkk, 2010).
Pemeriksaan PCT merupakan surrogate marker untuk infeksi, dalam kaadaan normal PCT dimetabolisme menjadi kalsitonin, pada
keadaan infeksi atau stres lain perubahan PCT menjadi kalsitonin
terganggu sehingga kadar PCT meningkat (Iskandar dkk,2010).
Mekanisme tentang sintesa dan peran PCT setelah peradangan
sampai sekarang sama sekali tidak diketahui. Selama infeksi mikroba,
akan terjadi peningkatan ekspresi gen CALC-I yang menyebabkan
pelepasan PCT dari seluruh jaringan parenkim dan seluruh sel
terdiferensiasi di seluruh tubuh. Pelepasan PCT pada saat peradangan
diinduksi dalam dua jalur utama yaitu: cara langsung diinduksi oleh toksin
langsung melalui respon immun pejamu yang bersifat cell-mediated yang dimediasi oleh sitokin inflamasi (seperti interleukin-1b [IL-1b], interleukin-6
[IL-6], tumor necrosis factor-α [TNF-α]) (Hatzizsilianou, 2011).
Pada infeksi bakteri, serum PCT nilainya akan meningkat 4 jam
setelah onset infeksi bakteri, dan puncaknya antara 8 dan 24 jam (Kibe
dkk,2011). Procalcitonin bukan hanya merupakan marker spesifik untuk infeksi, tetapi juga dapat digunakan sebagai monitoring respon penjamu
terhadap infeksi dan pengobatan. Jika nilai PCT turun lebih dari 30% dari
nilai awal setelah onset 24 jam pengobatan antibakteri, ini
mengindikasikan bahwa pengobatan sesuai dan infeksi dapat dikontrol.
Tetapi jika nilai PCT meningkat, ini menunjukkan pengobatan anti mikroba
harus diganti. Jika nilai PCT secara terus menerus meningkat, ini
menunjukkan respon penjamu untuk terserang infeksi sangat buruk dan
sistem imun penjamu harus diperkuat (Hatzizsilianou, 2011).
Pada gambaran endokrin yang lalu, kalsitonin matur kebanyakan
dihasilkan pada neuroendokrin sel C dari tiroid. Jika tidak ada infeksi,
transkripsi ekstratiroid dari gen CALC-1 akan tertekan dan terbatas
ekspresi selektif pada sel neuroendokrin yang dijumpai pada tiroid dan
paru. Pada sel neuroendokrin, hormon yang matur akan diproses dan
disimpan pada granul sekretoris. Jika ada infeksi mikroba akan
menginduksi peningkatan dari ekspresi gen CALC-1 dan melepaskan PCT
dari semua jaringan parenkim dan perbedaan tipe sel dalam tubuh
II.3.1 Kelompok Protein CAPA
Procalcitonin, calcitonin gene-related peptides (CGRP) I dan II, amylin, adrenomedullin, calcitonin dan prekursornya adalah satu kelompok protein. Calcitonin gene-related peptides (CGRP) I dan mRNA yang merupakan prekursor kalsitonin I dan II akan dikode di gen CALC-1 pada
kromosom 11. Gen ini akan mengkode calcitonin, PCT-I, PCT-II dan produk lainnya. calcitonin gene-related peptides (CGRP) II diproduksi dari gen CALC-II pada kromosom 11, sedangkan amilin diproduksi pada
kromosom 12. Semua protein ini akan disekresikan. Untuk mendapatkan
akses ke sistem golgi, protein ini akan diproduksi dengan menggunakan
sekitar 100 asam amino yang terdiri dari residu sistein. Produk yang
dihasilkan ini akan aktif dan berikatan pada reseptor G-Coupled 7TM dan
disebut sebagai ―calcitonin gene-related peptideamylin (pro)calcitonin-adrenomedullin family,’’ atau „„CAPA protein family” yang merupakan cikal bakal kalsitonin (Kibe dkk, 2011).
II.3.2 Sintesis mRNA pada beberapa tipe sel
Procalcitonin mRNA disintesis di gen CALC-I pada kromosom 11 pada saat sepsis atau inflamasi. Gen CALC-I ini merupakan sumber
menghasilkan dua protein yang berbeda yaitu PCT I dan PCT II yang
dibedakan pada asam amino C-terminal. (Sherwood dkk,2012)
Mekanisme tentang sintesis dan peran PCT setelah peradangan
sampai sekarang sama sekali tidak diketahui. Selama infeksi mikroba,
akan terjadi peningkatan ekspresi gen CALC-I yang menyebabkan
pelepasan PCT dari seluruh jaringan parenkim dan seluruh sel
terdiferensiasi di seluruh tubuh. Pelepasan PCT pada saat peradangan
diinduksi dalam dua jalur utama yaitu: cara langsung diinduksi oleh toksin
atau lipopolisakarida yang dilepaskan oleh mikroba, dan induksi tidak
langsung melalui respon immun pejamu yang bersifat cell-mediated yang dimediasi oleh sitokin inflamasi (seperti interleukin-1b [IL-1b], interleukin-6
[IL-6], tumor necrosis factor-α [TNF-α]) (Kibe dkk, 2011).
II. 4. STROKE-ASSOCIATED INFECTIONS (SAI)
II. 4.1. Definisi Stroke-associated infections (SAI)
Stroke-associated infections ialah infeksi yang terjadi selama tujuh hari pertama daripada onset stroke (Vargas dkk, 2006)
Infeksi dapat terjadi setelah hari pertama stroke iskemik pada
sekitar 25-65% pasien. Pneumonia dan infeksi saluran kemih (ISK)
merupakan komplikasi infeksi yang sering terjadi setelah stroke iskemik.
Insiden untuk pneumonia yang berhubungan dengan stroke sekitar 5-22%
dengan infeksi saluran kemih biasanya 3-10% pasien perhari setelah
pemasangan kateter (Harms dkk, 2010; Fluri dkk, 2012).
A. Pneumonia setelah stroke
Diagnosis pneumonia ditentukan oleh :
1. Pemeriksaan paru yang abnormal, infiltrasi paru pada foto thorak
2. batuk yang produktif dengan sputum purulen, pada kultur
ditemukan moikrobiologi positif ataupun kultur darah (Harms
dkk,2010 )
Tabel 3. Kriteria untuk Definisi Klinis Pneumonia berdasarkan
Centers for Disease Control
Dikutip dari : Harms H, Halle E, Andreas Meisel A. 2010. Post-Stroke Infections – Diagnosis, Prediction, Prevention And Treatment To Improve Patient Outcomes. European Neurological Review;5(1):39–43
Dokter Paru Indonesia), yaitu: (Perhimpunan Dokter Paru Indonesia,
2003)
Pneumonia ditegakkan atas dasar:
1. Gambaran foto toraks terdapat infiltrat baru atau progresif.
2. Ditambah dua di antara kriteria berikut:
a. Batuk – batuk bertambah
b. Perubahan karakteristik dahak/ sekret purulen
c. Suhu tubuh ≥ γ8 0C (diukur di aksila)
d. Pemeriksaan fisik: ditemukan tanda – tanda konsolidasi, suara nafas bronkial dan ronki
e. Leukositosis (≥10.000) atau leukopenia (<4500)
B. Infeksi Saluran Kemih
Diagnosis infeksi saluran kemih ditentukan oleh :
1. Demam ≥ γ80 C
2. Pemeriksaan urin dijumpai positif untuk nitrat
Tabel 4. Kriteria untuk Infeksi Saluran Kemih berdasarkan Centers for Disease Control
Dikutip dari : Harms H, Halle E, Andreas Meisel A. 2010. Post-Stroke Infections – Diagnosis, Prediction, Prevention And Treatment To Improve Patient Outcomes. European Neurological Review;5(1):39–43
C. Infeksi lainnya
Diagnosis ini ditentukan oleh :
1. Suhu ≥ γ80 C
2. Leukosit ≥ 11000/mL
II.4.2. Patogenesa Stroke-Associated Infections (SAI)
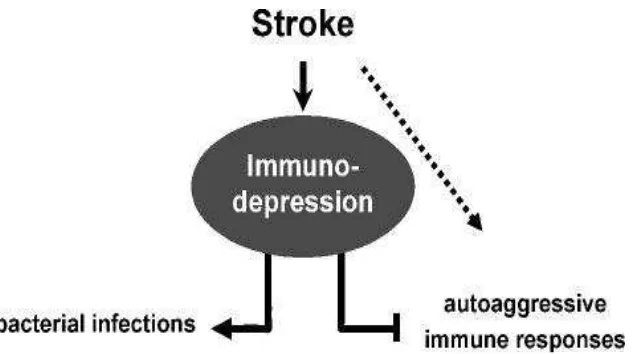
Keadaan infeksi dapat ditemukan pada pasien stroke dan
dihubungkan dengan outcome stroke yang lebih buruk. Bagaimana infeksi menyebabkan perburukan outcome stroke masih belum jelas sampai sekarang. Satu penelitian menunjukkan bahwa respon inflamasi yang
berhubungan dengan infeksi sistemik menjadi predisposi perkembangan
respon autoimun dari sel T helper 1 terhadap antigen SSP yang terpapar
oleh limfosit dari sirkulasi akibat kerusakan sawar darah otak yang
diinduksi oleh stroke atau keadaan iskemik otak. Sebagai tambahan,
strategi untuk menghambat perkembangan respon T helper 1 ini
berhubungan dengan outcome yang lebih baik. Hubungan antara infeksi yang terjadi paska stroke dan outcome klinis yang lebih buruk adalah perkembangan respon autoimun di SSP yang dicetuskan oleh infeksi
(Becker, 2012).
Suatu penelitian menemukan perubahan otonom dihubungkan
dengan frekuensi infeksi yang tinggi dan keparahan stroke, ataupun
volume darah intraserebral. Hal ini sejalan dengan penelitian sebelumnya
yang menunjukkan hubungan antara katekolamin dan infeksi paska stroke
yang tidak bergantung pada keparahan stroke. Pada beberapa penelitian
sederhana ditemukan localization-dependent pattern pada disfungsi imunitas setelah stroke. Hal lain yang lebih penting adalah semua
penelitian ini dilakukan terhadap pasien stroke iskemik. Akan tetapi pada
intraventrikel pada autonomic and immunoregulatory centers (talamus, hipotalamus, peri-aqueductal gray, formasio retikularis) mungkin berperan penting dalam aktivasi saraf simpatik dan dalam proses immunodepresi
setelahnya. Penelitian ini menyimpulkan hubungan kuat antara luasnya
perdarahan intraventrikular dan aktivasi saraf simpatis yang tidak
bergantung pada volume perdarahan dan keparahan stroke awal (Sykora
dkk, 2011).
Sebagai biomarker diagnostik pada sepsis bakterial, substansi yang
diukur harus naik melebihi nilai normal pada awal proses infeksi. Pada
infeksi bakteri, konsentrasi PCT serum akan mulai naik sejak 4 jam
setelah onset infeksi, dan mencapai puncaknya 8 atau 24 jam setelahnya.
Kebalikannya, CRP dengan leukosit sebagai pengecualiannya
merupakan biomarker infeksi yang paling sering digunakan di Inggris
ditentukan meningkat secara perlahan dan mencapai puncaknya hingga
36 jam setelah terjadi perubahan endotoksin (Kibe dkk, 2011).
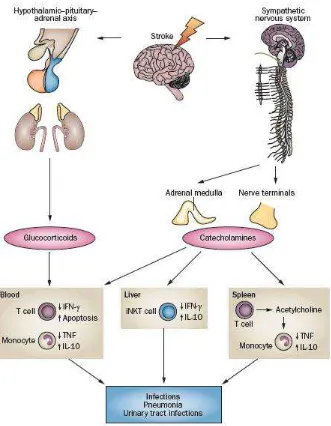
II.4.2.1. Perubahan Imunologis Setelah Iskemik Otak Akut
Pada pasien-pasien dengan stroke akut, konsentrasi ACTH dan
kortisol yang tinggi atau terlalu rendah dihubungkan dengan daerah infark
yang lebih besar, outcome fungsional yang lebih buruk, dan peningkatan kematian. Hal ini mengindikasikan bahwa kedua respon aksis HPA yang
sangat ekstrim bersifat mengganggu. Pasien dengan peningkatan kortisol
mungkin memiliki respon peradangan yang kuat, dengan peningkatan
konsentrasi IL-6. Konsentrasi kortisol yang tinggi pada beberapa
penelitian, tapi tidak di penelitian lainnya, juga telah dihubungkan dengan
ekspresi katekolamin yag lebih tinggi, dan infark lobus frontal atau infark
insular. Tetapi, rerata infeksi dan keadaan imun pasien tidak digambarkan
di dalamnya. Pada mencit yang mengalami iskemik otak, stroke
menginduksi depresi imunitas selular yang berlangsung lama, seperti
deaktivasi monosit, limfopenia, dan perubahan (shift) sel Th1/ Th2 yang dihubungkan dengan bakterimia spontan, dan pneumonia. Pada tikus,
iskemia serebri fokal akan menurunkan selularitas limfa dan respon
terhadap mitogen sehingga menghasilkan produksi faktor inflamasi yang
cepat dan luas oleh splenosit dalam hubungannya dengan sinyal
adrenergik. Preconditioning lipopolisakarida terbukti menginduksi neuroproteksi yang signifikan terhadap oklusi arteri serebri media,
penekanan infiltrasi kedua jenis netrofil, dan aktivasi mikroglia/ makrofag
pada keadaan iskemik hemisfer, dan aktivasi monosit pada darah tepi
(Chamorro dkk, 2007).
II.4.2.2. Sistem Pertahanan Tubuh yang Diinduksi oleh Stroke
Penyebab kematian yang paling tinggi pada pasien stroke adalah
infeksi. Hampir 85% pasien stroke mengalami komplikasi, dan paling
banyak diantaranya adalah infeksi. Pada masa rehabilitasi, infeksi adalah
komplikasi yang paling sering dan merupakan penyebab kematian nomor
satu pada perawatan stroke hari pertama. Pada kerusakan sistem saraf