LAMPIRAN 1
DAFTAR RIWAYAT HIDUP
Data Peribadi
Nama : Morna Gresella
NIM : 120100340
Alamat : Komp. Griya Riatur C43 Medan Nomor Telpon : 082161323009
Email : [email protected]
Jenis kelamin : Perempuan
Tempat/ Tanggal lahir : Medan, 30 Juli 1994 Warganegara : Indonesia
Agama : Kristen Protestan
Status Pendidikan : 1. TK Perguruan Kristen Immanuel Medan 2. SD Perguruan Kristen Immanuel Medan 3. SMP Swasta Santo Thomas 1 Medan 4. SMA Swasta Santo Thomas 1 Medan
5. Fakultas KedoktekranUniversitas SumateraUtara Riwayat Organisasi : Porseni FK USU 2014
Demikian Curriculum Vitae ini saya buat dengan sebenarnya.
Medan, 7 Juli 2015
`
LAMPIRAN 2
RINCIAN BIAYA PENELITIAN
1. Persiapan Proposal
Biaya Jumlah Harga Satuan Total
Tinta print 1 Rp 40.000,00 Rp 40.000,00
Kertas A4 1rim Rp 40.000,00 Rp 40.000,00
Jilid proposal awal 6 Rp 2.000,00 Rp 12.000,00 Jilid proposal revisi 6 Rp 2.000,00 Rp 12.000,00
Total Rp 104.000,00
2. Taksasi Analisis data dan revisi
Tinta print 1 Rp 40.000,00 Rp 40.000,00
Kertas A4 1rim Rp 40.000,00 Rp 40.000,00
Jilid KTI softcover 6 Rp 2.000,00 Rp 12.000,00 Jilid KTI hardcover 6 Rp 25.000,00 Rp 150.000,00
Total Rp 242.000,00
3. Transportasi Rp 200.000,00
DAFTAR PUSTAKA
Ali M., Curram J., Davis S.M,, Diener H.C., Donnan G.A.2007. The Virtual
International Stroke Trials Archieve. Stroke, 38: 1905-1910.
Arif. 2000. Kapita Selekta Kedokteran, Edisi ketiga jilid 2, Media Aesculavius,
FKUI, Jakarta.
Basjiruddin, A. 2009. Diabetes Mellitus and Stroke: The Pathobiogenesis.
Dalam: Sjahrir, H., Anwar, Y., Kadri, A., (eds). Neurology Update
2009. FK USU, Medan.
Bender, M. 2012. High VWF, Low ADAMTS13 Puts Women at Risk. Available: http://www.bloodjournal.org/content/119/6/1329?sso-checked=true (Accessed 24 Juni 2015)
Burhanuddin, M., Wahinuddin, Jumriani, 2013. Faktor Risiko Kejadian Stroke
pada Dewasa Awal (18-40 tahun) di Kota Makassar tahun 2010-2012.
Universitas Hasanuddin: Makassar.
Bustan, M.N. 2000. Epidemiologi Penyakit Tidak Menular. Rineka Cipta,
Jakarta.
Caplan, L.R. 2009. Caplan’s Stroke: A Clinical Approach, 4th ed. Saunders.
Elsevier, Philadelphia.
Darmanto, A. 2014. Hubungan Antara Hipertensi dengan Kejadian Strok
Iskemik di Bangsal dan Poliklinik Saraf RSUD dr. Soedarso Pontianak. Naskah Publikasi. Universitas Tanjungpura: Pontianak
Davenport, R. & Dennis, M., 2000. Neurological Emergencies: Acute Stroke. J
Donnan, Geoffrey, A. 2007. How to Make Better Use of Thrombolytic Therapy
in Acute Ischemic Stroke.
Available: http://www.medscape.com/viewarticle/745913 (Accessed
31 May 2015)
Depkes RI. 2009. Profil Kesehatan Indonesia. Departemen Republik Indonesia,
Jakarta.
Fang, J., Yan, W., Jiang, G. X., Li, W., Cheng, Q. 2011. Time interval between
stroke onset and hospital arrival in acute ischemic stroke patients in
Shanghai, China.Available:www.ncbi.nlm.nih.gov/pubmed/20889252
(Accessed 10 Desember 2015)
Fauziah, I.2013. Karakteristik Penderita Stroke Iskemik Dengan Infark yang
Rawat Inap Di Rsup Haji Adam Malik, Medan. Available:
http://repository.usu.ac.id/xmlui/handle/123456789/40316 (Accessed
9 January 2016)
Gofir, A. 2009. Evidence Based Medicine Manajemen Stroke. Pustaka Cendikia
Press, Yogyakarta.
Goldstein, L.B., Adams, R., Alberts, M.J., Appel, L.J., Brass, Sacco, R.L., et al.
2006. Primary Prevention of Ischemic Stroke: A Guideline From the
American Heart Association / American Stroke Association Stroke
Council. Stroke. 37:1583-1633
Goldszmidt, A.J., Caplan, L.R. 2013. Stroke Esensial, Edisi kedua (Melfiawati,
penerjemah. Penerbit Indeks, Jakarta.
Gusev, E., Skvorsova, V.I. 2003. Brain Ischemia. Kluwer Academic/Plenum
Hacke, W., Kaste, M., Bogousslavsky, J., et al. 2003. European Stroke Initiative
Recommendation for Stroke Management Update 2003.
Cerebrovasculer Disease, 16: 311-37.
Harsono. 2000. Kapita Selekta Neurologi. Gajah Mada University Press,
Yogyakarta.
Hussein, O., Kandeel, W.A., Elghany, A.F., Youssif, S.Y. 2012. Relation
Between Obesity and Ischemic Stroke Using Multiclice C.T. Journal
of Applied Sciences Research.8(1): 200-2006.
Jellinger, P.S., Smith, D.A., Mehta, A.E., Ganda, O., Handelsman, Y., Rodbard,
H.W. 2012. American Association of Clinical Endocrinologist
Guidelines For Manageent of Dyslipidemia and Prevention of
Atherosclerosis. Endocrine Practice. 18: 1-77
Junaidi, Iskandar. 2011. Stroke Waspadai Ancamannya. ANDI, Yogyakarta.
Kay, R., Woo, J., Poon, W.S. 1992. Hospital Arrival Time After Onset of
Stroke. Available: http://www.ncbi.nlm.nih.gov/pubmed/1431964
(Accessed 2 January 2016)
Kelompok Studi Stroke (Edisi Revisi) PERDOSSI. 2007. Guideline Stroke.
PERDOSSI, Jakarta.
Kristiyawati, S.P., Irawaty, D., Hariyati, Rr.T.S. 2009. “Faktor Risiko yang Berhubungan dengan Kejadian Stroke di RS Panti Wilasa Citarum
Semarang”, Jurnal Keperawatan dan Kebidanan (JIKK),Volume 1 (1),
29 hal. 1-7. STIKES Telogorejo, Semarang.
Kusumoputro, S. 1995.Peranan stimulasi berdasarkan konsep spesialisasi dua
belahan dan plastisitas otak pada peningkatan kualitas sumber daya
manusia. Pidato Pengukuhan. Fakultas Kedokteran Universitas
Lahano, A.K., Chandio, M.H., Bhatti, M.I. 2014. Frequency of Common
Modifible Risk Factors For Stroke. Gomal Journal of Medical
Sciences. 12(4): 222-226.
Machfoed, M.H. 2003. The Latest Clinical Epidemiological Data of Ischemic
and Hemorrhagic Stroke Patients in Surabaya and Surroundings. A
Hospital Based Study. Folia Medica Indonesia, 39:242-50.
Mansjoer, A,.Suprohaita, Wardhani WI,.& Setiowulan. 2000. Kapita Selekta
Kedokteran. Edisi ketiga jilid2. Media Aesculapius, Jakarta.
Margatan, Arcole. 1997. Mewaspadai Buruk dan Serangan Stroke. Aneka Solo.
Jakarta.
Marlina, Y. 2011. Gambaran Faktor Risiko pada Penderita Stroke Iskemik di
RSUP H. Adam Malik Medan Tahun 2010. Skripsi Sarjana
(Diterbitkan). Medan: Universitas Sumatera Utara.
Medicastore. 2011. Stroke the Silent Killer. Available:
http://medicastore.com/stroke.html (Accessed 30 May 2015)
Misbach, J. 1999. Stroke. Aspek Diagnostik, Patofisiologi, Managemen. Balai
Penerbit FK UI, Jakarta.
Misbach, J. 2007. Pandangan Umum Mengenai Stroke. Dalam : Rasyid A. dan
Soertidewi, L. (eds). Unit Stroke. Manajemen Stroke Secara
Komprehensif. Balai Penerbit Universitas Indonesia, Jakarta: 1-9.
Misbach, J., Janni, J. 2011. Diagnosis Stroke. Dalam: Misbach, J, Soretidewi L,
Janis J,. (Ed) Stroke. Aspek Diagnostik, Patofisiologi, Manajemen.
Monakow, C.V. 1996. Diaschisis. In: Pribram, K.H., ed. Brain and Behavior:
Mood, States, Mind. Penguin Book, Baltimore: 27-36.
Mundiartasari, I. 2014. Perbedaan Kejadian Depresi pada Pasien Stroke
Iskemik Lesi Hemisfer Kiri dan Hemisfer kanan di RSUD Kabupaten Kudus. Universitas Muhammadiyah: Surakarta.
Nasution D, 2007. Strategi Pencegahan Stroke Primer. Pidato Pengukuhan
Jabatan Guru Besar Tetap Neurologi FK USU. Universitas Sumatera
Utara, Medan.
Perkeni. 2011.Pengelolaan dan Pencegahan Diabetes Melitus Tipe 2 di
Indonesia. Perkumpulan Endokrinologi Indonesia.
Price, S.A., Wilson. L.M. 2006. Patofisiologi: Konsep Klinis Proses-Proses
Penyakit. Edisi 6 vol 2. EGC, Jakarta.
Purwaningtiyas, D. P., Kusumawati, Y., Nugroho, F. S. 2014. Prosiding Seminar
Nasional Fakultas Ilmu Kesehatan. Update: Upaya Promotif,
Preventif, dan Rehabilitatif dalam Penanganan Stroke. ISSN
2460-4143. Universitas Muhammadiyah, Surakarta.
Qadrina, S. 2011. Gambaran Lipid Profile pada Pasien Stroke Iskemik di RSUP
H. Adam Malik Medan 2010. Available:
http://repository.usu.ac.id/bitstream/123456789/31672/7/Cover.pdf
(Accessed 9 January 2016)
Riskesdas. 2013. Badan Penelitian dan Pengembangan Kesehatan. Kementrian
Rossamond, W., Flegal, K.,Friday, G., Furie, K., Go, A., Greenlund, K., et al.
2007. Heart Disease and Stroke Statistics 2007 Update : A Report
from the American Heart Association Statistics Comittee and Stroke
Statistics Subcomittee. Circulation, 115:e69-e171.
Runde, T. 2008. Risk Factor Management to Prevent First Stoke.
PubMedCentral.
Sacco, R.L. 2000. Pathogenesis, Classification, and Epidemiology of
Cerebrovascular Disease. In Rowland L.P., 9th ed. Merrit’s
Neurology, 10th ed. Pp. 219-29. Lippincott Williams & Willkins.
Philadelphia.
Sacco, R.L., Kasner, S.E.,Broderick, S.P., Caplan, L.R., Culebras, A., Elkind, M.
S.V., et al. 2013. An Up Date Definition of Stroke for the 21st
Century: A Statement for Healthcare Professionals from the American
Heart Association/ American Stroke Association. Stroke, 44:2064-89.
Shah, R.S., Cole, J.W. 2010. Smoking and Stroke: The More You Smoke The
More You Stroke. Expert Review of Cardiovascular Theraphy; 8(7):
917-932.
Sidharta, P. 2000. Neurologi Klinis dalam Praktek Umum. Dian Rakyat, Jakarta.
Sinaga, S.A. 2010. Karakteristik Penderita Stroke Rawat Inap Di Rumah Sakit
Haji Medan Tahun 2002-2006. Available:
http://repository.usu.ac.id/handle/123456789/16617 (Accessed 3
January 2016)
Smith, M., Minson, C.T. 2012. Obesity and Adipokines: Effect on Symphathetic
Sofwan, R. 2010. Stroke dan Rehabilitasi Pasca-Stroke. PT Bhuana Ilmu
Popouler, Jakarta.
The National Collaborating Centre for Chronic Conditions. 2008. Stroke:
National Clinical Guideline for Diagnosis and Initial Management of Acute Stroke and Transient Ischaemic Attack (TIA).Royal College of
Physicians, United Kingdom.
Wibowo, S. 2001. Farmakoterapi Dalam Neurologi. Salemba Medika, Jakarta.
Widiastuti, M. 2000.Stroke. Pengelolaan Mutakhir. Badan Penerbit Universitas
Diponegoro, Malang.
Wijayakusuma, Hembing. 2003. Atasi Penyakit Jantung Koroner Secara Dini
dengan Cara Alamiah. Available:
http://www.mastel.or.id/artikel%20kesehatan.htm (Accessed 3
January 2016)
Wirawan, S.P. 2009.Rehabilitasi Stroke pada Pelayanan Kesehatan Primer.
Majalah Kedokteran Indonesia Vol 59 No 2, Jakarta. Available:
http://indonesia.digitaljournals.org/index.php/idnmed/article/downloa
d/626/614 (Accessed 2 June 2015)
Yastroki. 2012. Indonesia Tempati Urutan Pertama di Dunia Dalam Jumlah
Terbanyak Penderita Stroke. Available:
BAB 3
KERANGKA KONSEP DAN DEFINISI OPERASIONAL
3.1. Kerangka Konsep
Berdasarkan tujuan penelitian di atas maka kerangka konsep dalam
penelitian ini adalah:
Variabel independen Variabel dependen
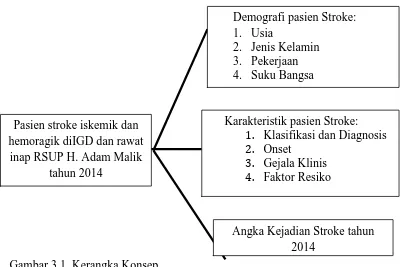
Gambar 3.1. Kerangka Konsep
Demografi pasien Stroke: 1. Usia
2. Jenis Kelamin 3. Pekerjaan 4. Suku Bangsa
Pasien stroke iskemik dan hemoragik diIGD dan rawat
inap RSUP H. Adam Malik tahun 2014
Angka Kejadian Stroke tahun 2014
Karakteristik pasien Stroke:
1. Klasifikasi dan Diagnosis 2. Onset
3.2 Definisi Operasional
3.2.1. Stroke
Stroke adalah suatu episode disfungsi neurologi akut yang disebabkan
oleh iskemik atau perdarahan yang berlangsung 24 jam atau meninggal, tetapi
tidak memiliki bukti yang cukup untuk diklasifikasikan (Sacco et al, 2013).
3.2.2. Variabel Independen
Variabel independen dalam penelitian ini adalah pasien stroke di IGD
dan rawat inap RSUP H. Adam Malik tahun 2014.
3.2.3. Variabel Dependen
Variabel dependen dalam penelitian ini adalah gambaran demografi,
karakteristik, dan angka kejadian stroke di IGD dan rawat inap RSUP H. Adam
Malik tahun 2014.
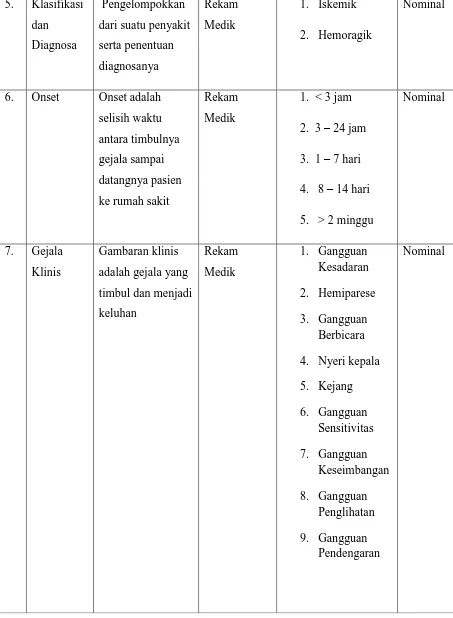
Tabel 3.1. Definisi Operasional
No Variabel Definisi Operasional
2. Jenis
Rekam medik 1. Laki-laki
2. Perempuan
Nominal
3. Pekerjaan Pekerjaan adalah
Tabel 3.2. Definisi dan Klasifikasi Tekanan Darah dari JNC-VII 2003
Kategori Sistolik (mmHg) Diastolik (mmHg)
Normal < 120 dan < 80
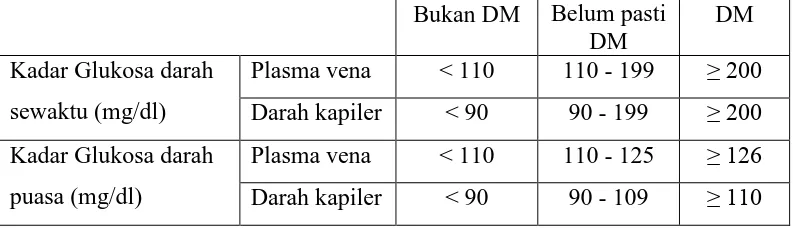
Tabel 3.3. Kadar Glukosa Darah Sewaktu dan Puasa sebagai Patokan Penyaring dan Diagnosis DM dari Perkeni 2011
Bukan DM Belum pasti
Menurut klasifikasi National Cholesterol Education Panel Adult
Treatment Panel (NCEP-ATP) ke III kriteria dislipidemia adalah penurunan kadar kolesterol HDL ≤ 40 mg/dl, peningkatan kadar kolesterol LDL ≥ 100 mg/dl, peningkatan kadar kolesterol total ≥ 200 mg/dl, peningkatan kadar trigliserida ≥ 150 mg/dl (Grundy dkk, 2002).
3.2.3.2. Obesitas
Indeks Massa Tubuh dapat dinilai dari hasil berat badan (BB)
meter (m). Dapat disederhanakan dalam rumus berikut (Wadden dkk,
2002; Suyono dkk, 2011).
���= ��
(��)2 = (��) (�)2
Tabel 3.4. Klasifikasi IMT berdasarkan WHO dalam The Asia-Pasific Perspective: Redifining Obesity and its Treatment
Klasifikasi IMT (Kg/��)
BB Kurang <18,50
BB Normal 18,50 – 22,99
BB Berlebih ≥ 23,00
Dengan Resiko 23,00 – 24,90
Obes I 25,00 – 29,90
Obes II > 30
3.3 Hipotesis
Hipotesis dari penelitian ini adalah “Ada perbedaan waktu onset antara stroke iskemik dengan hemoragik di IGD dan rawat inap RSUP H. Adam
BAB 4
METODE PENELITIAN
4.1. Jenis Penelitian
Penelitian ini adalah analitik untuk mengetahui perbandingan waktu
onset antara stroke iskemik dan hemoragik di IGD dan rawat inap RSUP H.
Adam Malik Medan tahun 2014. Adapun yang digunakan pada desain penelitian
ini dengan pendekatan retrospektif study, dimana akan dilakukan pengumpulan
data berdasarkan rekam medis.
4.2 Waktu dan Tempat Penelitian
Penelitian ini dilakukan di RSUP H. Adam Malik di Kota Medan.
Adapun pertimbangan memilih lokasi tersebut dikarenakan rumah sakit pusat
dan rujukan dari Sumatera Utara. Penelitiandilaksanakan dari bulan April -
Desember 2015, lalu dilanjutkan dengan pengolahan dan analisa data.
4.3. Populasi dan Sampel 4.3.1. Populasi Penelitian
Populasi dalam penelitian ini adalah semua pasien stroke di IGD dan
rawat inap di RSUP H. Adam Malik di Kota Medan Provinsi Sumatera Utara.
4.3.2. Sampel Penelitian
Sampel penelitian adalah data semua pasien stroke yang di IGD dan rawat
inapdi RSUP H. Adam Malik dari bulan Januari 2014 sampai bulan Desember
2014 dengan menggunakan semua data sesuai dengan periode yang ditentukan
(total sampling).
Data yang dikumpul terdiri dari data sekunder. Data diperoleh dengan
melihat rekam medik pasien di IGD dan rawat inap penderita stroke yang
melakukan pemeriksaan di RSUP H. Adam Malik di Kota Medan dari bulan
Januari 2014 sampai Desember 2014.
4.5. Pengelolahan dan Analisa data
Pengelolahan data dilakukan melalui beberapa tahapan yaitu tahap
pertama editing yaitu memeriksa nama, umur, jenis kelamin, dan hasil
pemeriksaan, tahap kedua coding yaitu memberi kode atau angka pada label.
Tahap ketiga entry yaitu memasukan data dari rekam medis ke dalam program
SPSSversi 22, tahap keempat adalah melakukan cleaning yaitu memeriksa
kembali data yang telah di-entry untuk mengetahui ada kesalahan atau tidak.
Setelah data diolah kemudian data tersebut dianalisa secara statistik
menggunakan program SPSS versi 22 dengan uji chi-square dimana signifikan
apabila nilai p < 0,05 untuk mengetahui perbandingan waktu onset antara stroke
iskemik dan hemoragik di IGD dan rawat inap RSUP H. Adam Malik Medan
BAB 5
HASIL PENELITIAN DAN PEMBAHASAN
5.1. Hasil Penelitian
5.1.1. Deskripsi Lokasi Penelitian
Penelitian ini dilakukan di RSUPH. Adam Mal di Jalan Bunga Lau No.
17 Medan Sumatera Utara. Rumah Sakit umum Pusat ini berdiri pada tanggal 21
Juli 1993 dan terakreditasi A, yang merupakan salah satu rumah sakit rujukan di
Provinsi Sumatera Utara dan rumah sakit pendidikan. Data Penelitian ini diambil
dari bagian instalasi rekam medis yang terletak di lantai 1.
5.1.2. Deskripsi Demografi Sampel
Data yang digunakan pada penelitian ini adalah data sekunder, yaitu data
yang berasal dari rekam medis pasien stroke iskemik dan hemorhagik di RSUP
H. Adam Malik Medan pada tahun 2014.
5.1.2.1. Angka Kejadian
Didapati jumlah sampel sebanyak 636 pasien stroke pada tahun 2014 di
RSUP H. Adam Malik.
5.1.2.2. Deskripsi Karakteristik Usia Stroke
Dijumpai rerata usia sebesar pasien stroke sebesar 57,3 tahun.Pada
penelitian ini dijumpai rerata usia penderita stroke sebesar 57,28 ± 11,88;
dimana usia paling muda yaitu 19 tahun dan usia paling tua yaitu 93 tahun.
Dari Tabel 5.1. dapat dilihat bahwa usia paling banyak pada penderita
stroke adalah lansia akhir dengan jumlah 210 pasien (33,0%), diikuti dengan
(23,7%), dewasa akhir yaitu 67 pasien (10,5%), dewasa muda yaitu 22 pasien
(3,5%), dan yang paling sedikit adalah remaja akhir yaitu 6 pasien (0,9%).
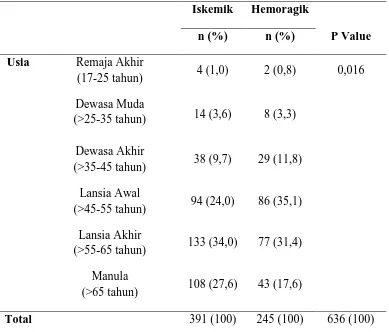
Tabel 5.1. Distribusi Frekuensi Usia
Iskemik Hemoragik
P Value n (%) n (%)
Usia Remaja Akhir
(17-25 tahun) 4 (1,0) 2 (0,8) 0,016
Dewasa Muda
(>25-35 tahun) 14 (3,6) 8 (3,3)
Dewasa Akhir
(>35-45 tahun) 38 (9,7) 29 (11,8)
Lansia Awal
(>45-55 tahun) 94 (24,0) 86 (35,1)
Lansia Akhir
(>55-65 tahun) 133 (34,0) 77 (31,4)
Manula
(>65 tahun) 108 (27,6) 43 (17,6)
Total 391 (100) 245 (100) 636 (100)
Dari Tabel 5.1. dapat dilihat bahwa usia paling sering untuk stroke iskemik
adalah lansia akhir yaitu 133 pasien (34,0%), dilanjutkan dengan manula
sebanyak 108 pasien (27,6%), kemudian lansia awal sebanyak 94 pasien
(24,0%), dewasa akhir adalah 38 pasien (9,7%), dewasa muda sebanyak 14
pasien (3,6%), dan yang paling sedikit adalah remaja akhir sebanyak 4 pasien
(1,0%). Sedangkan usia stroke hemoragik paling banyak adalah lansia awal yaitu
86 pasien (35,1%), diikuti dengan lansia akhir sebanyak 77 pasien (31,4%),
kemudian manula yaitu 43 pasien (17,6%), dilanjutkan dengan dewasa akhir
sebanyak 29 pasien (11,8%), kemudian dewasa muda sebanyak 8 pasien
(0,8%).Didapati nilai p=0,016, ini menunjukkan bahwa ada perbedaan usia
antara stroke iskemik dengan stroke hemoragik yang tidak signifikan.
5.1.2.3. Deskripsi Karakteristik Jenis Kelamin Stroke
Dapat dilihat bahwa jumlah sampel paling banyakdi RSUP. H. Adam
Malik adalah laki – laki dengan dengan jumlah 337 pasien (53,0%) sedangkan
jenis kelamin perempuan didapati sebanyak 299 pasien (47,0%).
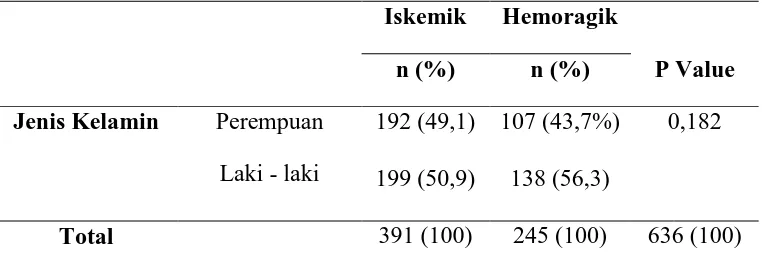
Tabel 5.2. Distribusi Frekuensi Jenis Kelamin
Iskemik Hemoragik
P Value n (%) n (%)
Jenis Kelamin Perempuan 192 (49,1) 107 (43,7%) 0,182
Laki - laki 199 (50,9) 138 (56,3)
Total 391 (100) 245 (100) 636 (100)
Dari Tabel 5.2. didapati jenis kelamin paling banyak untuk stroke iskemik
adalah perempuan yaitu 192 pasien (49,1%) dan yang paling sedikit adalah laki – laki yaitu 199 pasien (50,9%). Sedangkan jenis kelamin paling banyak untuk stroke hemoragik adalah laki – laki yaitu 138 pasien (56,3%) dan yang paling
sedikit adalah perempuan yaitu 107 pasien (43,7%).Didapati nilai p=0,182, ini
menunjukkan bahwa tidak ada perbedaan jenis kelamin antara stroke iskemik
dengan stroke hemoragik dan tidak signifikan.
5.1.2.4. Deskripsi Karakteristik Pekerjaan Stroke
Didapati pekerjaan paling banyak pada penderita strokedi RSUP. H.
Adam Malik adalah wiraswasta yaitu sebanyak 180 pasien (28,3%), dilanjutkan
dengan ibu rumah tangga sebanyak 165 pasien (25,9%), kemudian lain – lain
yaitu 148 pasien (23,3%), pensiun sebanyak 73 pasien (11,5%), dan yang paling
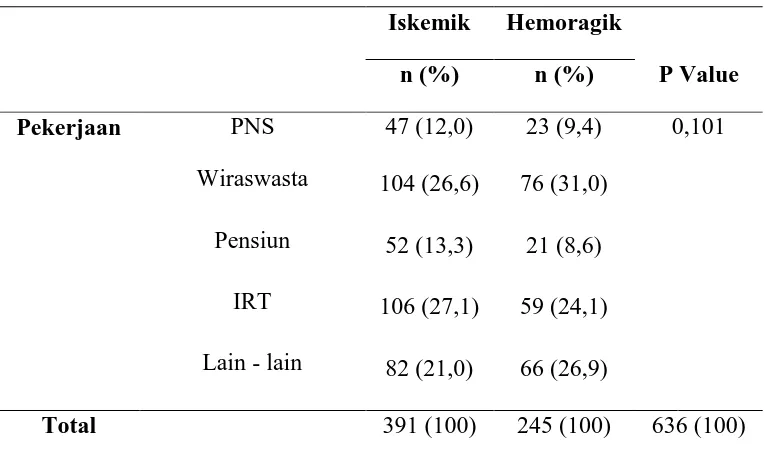
Tabel 5.3. Distribusi Frekuensi Pekerjaan
Iskemik Hemoragik
P Value n (%) n (%)
Pekerjaan PNS 47 (12,0) 23 (9,4) 0,101
Wiraswasta 104 (26,6) 76 (31,0)
Pensiun 52 (13,3) 21 (8,6)
IRT 106 (27,1) 59 (24,1)
Lain - lain 82 (21,0) 66 (26,9)
Total 391 (100) 245 (100) 636 (100)
Dari tabel 5.3. dapat dilihat bahwa pekerjaan paling sering untuk stroke iskemik
adalah IRT yaitu 106 pasien (27,1%), dilanjutkan dengan wiraswasta sebanyak
104 pasien (26,6%), kemudian lain -lain sebanyak 82 pasien (21,0%), pensiun
adalah 52 pasien (13,3%), dan yang paling sedikit adalah PNS sebanyak 47
pasien (12,0%). Sedangkan pekerjaan stroke hemoragik paling banyak adalah
wiraswasta yaitu 76 pasien (31,0%), diikuti dengan lain – lain sebanyak 66
pasien (26,9%), dilanjutkan dengan IRT sebanyak 59 pasien (24,1%), kemudian
PNS sebanyak 23 pasien (9,4%), dan yang paling sedikit adalah pensiun yaitu 21
pasien (8,6%).Didapati nilai p=0,101, ini menunjukkan bahwa tidak ada
perbedaan pekerjaan antara stroke iskemik dengan stroke hemoragik dan tidak
5.1.2.5. Deskripsi Karakteristik Suku Bangsa Stroke
Didapati suku paling banyak pada penderita stroke di RSUP. H. Adam
Malik adalah suku Batak yaitu 330 pasien (51,9%), diikuti dengan suku Jawa
yaitu sebanyak 163 pasien (25,6%), kemudian suku Aceh yaitu 53 pasien
(8,3%), suku Padang yaitu 45 pasien (7,1%), dan lain – lain adalah 45 pasien
(7,1%).
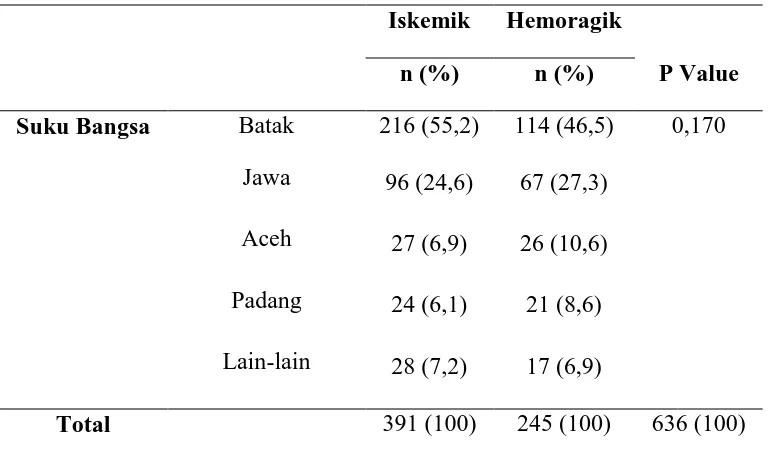
Tabel 5.4. Distribusi Frekuensi Suku Bangsa
Iskemik Hemoragik
P Value n (%) n (%)
Suku Bangsa Batak 216 (55,2) 114 (46,5) 0,170
Jawa 96 (24,6) 67 (27,3)
Aceh 27 (6,9) 26 (10,6)
Padang 24 (6,1) 21 (8,6)
Lain-lain 28 (7,2) 17 (6,9)
Total 391 (100) 245 (100) 636 (100)
Dalam Tabel 5.4. dapat dilihat bahwasuku bangsa paling sering untuk stroke
iskemik adalah suku Batak yaitu 216 pasien (55,2%), dilanjutkan dengan suku
Jawa sebanyak 96 pasien (24,6%), kemudian lain -lain sebanyak 28 pasien
(7,2%), suku Aceh adalah 27 pasien (6,9%), dan yang paling sedikit adalah suku
Padang sebanyak 24 pasien (6,1%). Sedangkan suku bangsa stroke hemoragik
paling banyak adalah suku Batak yaitu 114 pasien (46,5%), diikuti dengan suku
Jawa sebanyak 67 pasien (27,3%), dilanjutkan dengan suku Aceh sebanyak 26
pasien (10,6%), kemudian suku Padang sebanyak 21pasien (8,6%), dan yang
paling sedikit adalah lain - lain yaitu 17 pasien (6,9%).Didapati nilai p=0,170,
ini menunjukkan bahwa tidak ada perbedaan suku bangsa antara stroke iskemik
5.1.3. Deskripsi Karakteristik Klasifikasi dan Diagnosis Stroke
Tabel 5.5. Distribusi Frekuensi Klasifikasi dan Diagnosa Stroke
Klasifikasi dan Diagnosa
Frekuensi Presentase
Iskemik 391 61,5
Hemoragik 245 38,5
Total 636 100
Dari Tabel 5.5. dapat dilihat bahwa jumlah sampel paling banyak adalah stroke
iskemik adalah 391 pasien (61,5%) dan stroke hemoragik adalah 245 pasien
(38,5%).
5.1.4. Deskripsi Karakteristik Onset Stroke
Didapati onset stroke paling banyak di RSUP. H. Adam Malik adalah1 –
7 hari yaitu sebanyak 421 pasien (66,2%), dilanjutkan dengan 3 – 24 jam
sebanyak 129 pasien (20,3%), kemudian < 3 jam yaitu 43 pasien (6,8%), 8 – 14
hari yaitu 37 pasien (5,8%), dan yang paling sedikit adalah >14 hari yaitu 6
pasien (0,9%).
Tabel 5.6. Distribusi Frekuensi Onset Stroke
Iskemik Hemoragik
P Value
n (%) n (%)
Kelompok Onset
< 3 jam 7 (1,8) 36 (14,7) 0,001
3-24 jam 33 (8,4) 96 (39,2)
1-7 hari 311 (79,5) 110 (44,9)
8-14 hari 35 (9,0) 2 (0,8)
>14 hari 5 (1,3) 1 (0,4)
Dari Tabel 5.6. dapat dilihat bahwa untuk stroke iskemik onset yang paling
banyak sampai di rumah sakit adalah setelah 1 – 7 hari yaitu 311 pasien (79,5%),
kemudian 35 pasien (9,0%) setelah 8 – 14 hari, diikuti dengan 3 – 24 hari yaitu
33 pasien (8,4%), di bawah 3 jam yaitu 7 pasien (1,8%), dan yang paling sedikit
adalah di atas 14 hari yaitu 5 pasien (1,3%). Kemudian untuk stroke hemoragik
onset yang paling banyak sampai di rumah sakit adalah setelah 1-7 hari yaitu
110 pasein (44,9%), diikuti dengan 96 pasien (39,2%) setelah 3 – 24 jam,
kemudian di atas 3 jam yaitu 36 pasien (14,7%), setelah 8 – 14 hari yaitu 2
pasien (0,8%), dan yang paling sedikit adalah di atas 14 hari yaitu 1 pasien
(0,4%). Didapati nilai p=0,001, ini menunjukkan bahwa tidak ada perbedaan
antara onset stroke iskemik dengan stroke hemoragik secara signifikan.
5.1.5. Deskripsi Karakteristik Gejala Klinis Stroke
Didapati gejala klinis stroke paling banyak di RSUP. H. Adam Malik
adalah gejala hemiparese yaitu 450 pasien (40,6%), dilanjutkan dengan gejala
gangguan kesadaran sebanyak 358 pasien (32,3%), kemudian gejala nyeri kepala
sebanyak 182 pasien (16,4%), gejala kejang adalah 59 pasien (5,3%), gejala
gangguan bicara sebanyak 57 pasien (5,1%), gejala gangguan pendengaran
adalah 2 pasien (0,2%), kemudian yang paling sedikit adalah gejala gangguan
penglihatan sebanyak 1 pasien (0,1%), dan tidak ada pasien yang mengalami
gangguan sensitivitas dan gangguan keseimbangan.
Dari Tabel 5.6. dapat dilihat bahwa gejala klinis paling sering untuk
stroke iskemik adalah hemiparese yaitu 297 pasien (51,8%), dilanjutkan dengan
gejala gangguan kesadaran sebanyak 137 pasien (23,9%), kemudian gejala nyeri
kepala sebanyak 70 pasien (12,2%), gejala gangguan bicara adalah 45 pasien
(7,9%), gejala kejang sebanyak 23 pasien (4,0%), kemudian yang paling sedikit
adalah gejala gangguan penglihatan sebanyak 1 pasien (0,2%), dan tidak ada
pasien yang mengalami gangguan sensitivitas, gangguan keseimbangan, dan
gangguan pendengaran. Sedangkan gejala klinis stroke hemoragik paling banyak
gejala hemiparese sebanyak 153 pasien (28,6%), dilanjutkan dengan gejala nyeri
kepala sebanyak 112 pasien (20,9%), kemudian gejala kejang sebanyak 36
pasien (6,7%), gejala gangguan bicara yaitu 12 pasien (2,2%), dan yang paling
sedikit adalah gejala gangguan pendengaran sebanyak 2 pasien (0,4%),
sementara tidak ada pasien yang mengalami gejala gangguan sensitivitas,
gangguan keseimbangan, dan gangguan penglihatan.Didapati nilai p=0,001, ini
menunjukkan bahwa ada perbedaan gejala klinis antara stroke iskemik dengan
stroke hemoragik secara signifikan.
Tabel 5.7. Distribusi Frekuensi Gejala Klinis Stroke
Iskemik Hemoragik
P Value n (%) n (%)
Gejala Klinis
Gangguan Kesadaran 137 (23,9) 221 (41,2) 0,001
Hemiparese 297 (51,8) 153 (28,6)
Gangguan Bicara 45 (7,9) 12 (2,2)
Nyeri Kepala 70 (12,2) 112 (20,9)
Kejang 23 (4,0) 36 (6,7)
Gangguan Sensitivitas 0 (0) 0 (0)
Gangguan Keseimbangan 0 (0) 0 (0)
Gangguan Penglihatan 1 (0,2) 0 (0)
Gangguan Pendengaran 0 (0) 2 (0,4)
5.1.6. Deskripsi Karakteristik Faktor Resiko Stroke
Didapati faktor resiko stroke paling banyak di RSUP. H. Adam Malik
adalah hipertensi yaitu 356 pasien (53,6%), dilanjutkan dengan diabetes melitus
sebanyak 106 pasien (16,0%), kemudian gaya hidup sebanyak 90 pasien
(13,6%), dislipidemia adalah 70 pasien (10,5%), kemudian yang paling sedikit
adalah penyakit jantung yaitu 42 pasien (6,3%), dan tidak ada yang mengalami
obesitas.
Tabel 5.8. Distribusi Frekuensi Faktor ResikoStroke
Iskemik Hemoragik
pasien (12,3%), penyakit jantung sebanyak 34 pasien (11,2%),kemudian yang
paling sedikit adalah dislipidemia sebanyak 18 pasien (6,0%), dan tidak ada
yang mengalami obesitas. Sementara faktor resiko stroke hemoragik paling
banyak adalah hipertensi yaitu 184 pasien (50,8%), diikuti dengan diabetes
melitus yaitu 65 pasien (18,0%), gaya hidup sebanyak 53 pasien (14,6%),
kemudian dislipidemia sebanyak 52 pasien (14,4%), kemudian yang paling
mengalami obesitas.Didapati nilai p=0,001, ini menunjukkan bahwa tidak ada
perbedaan faktor resiko antara stroke iskemik dengan stroke hemoragik secara
signifikan.
5.2. Pembahasan
5.2.1. Pembahasan Angka Kejadian
Pada penelitian ini didapati jumlah sampel penderita stroke di RSUP H.
Adam Malik Medan tahun 2014 adalah sebanyak 636 pasien yang diambil dari
636 rekam medis. Menurut penelitian Fauziah I (2013), terdapat 117 pasien
tahun 2012 di RSUP H. Adam Malik Medan. Pada tahun 2010 terdapat 84 orang
subjek penelitian di RSUP H. Adam Malik Medan (Qadrina S, 2011).
5.2.2. PembahasanDemografi Sampel
Pada penelitian ini ditemukan usia paling banyak pada penderita stroke
adalah lansia akhir (33,0%), diikuti dengan lansia awal (28,3%), kemudian
manula (23,7%), dewasa akhir(10,5%), dewasa muda (3,5%), dan yang paling
sedikit adalah remaja akhir (0,9%).Hasil penelitian ini sejalan dengan hasil
penelitian Lestari (2010) yang mendapatkan bahwa persentasi kelompok umur >
55 tahun(67,5%), lebih banyak menderita strokedibandingkan dengan kelompok
umur 40-55 tahun(32,5%). Menurut Kristiyawati (2009), peningkatan frekuensi
stroke seiring dengan peningkatan umur berhubungan dengan proses penuaan,
dimana semua organ tubuh mengalami kemunduran fungsi termasuk pembuluh
darah otak. Pembuluh darah menjadi tidak elastis terutama bagian endotel yang
mengalami penebalan pada bagian intima, sehingga mengakibatkan lumen
pembuluh darah semakin sempit dan berdampak pada penurunan aliran darah
otak.Menurut Gofir (2009), bertambahnya usia mulai 55 tahun akan diikuti
dengan peningkatan tekanan darah yang terus meningkat sampai usia 80 tahun
yang kemudian akan cenderung turun. Keadaan ini terjadi akibat perubahan
struktural jantung dan pembuluh darah yang menua. Kekakuan dinding
dalam melaksanakan fungsinya. Sehingga pada penderita stroke dengan usia >60
tahun lebih besar risiko untuk terjadinya stroke ulang.
Dari hasil penelitian ini, didapati jenis kelamin pasien stroke tahun 2014
di RSUP H. Adam Malik Medan yang paling banyak adalahlaki – laki(53%) dan
yang paling sedikit adalah perempuan (47%). Pada penelitian lain juga
ditemukan bahwa berdasarkan jenis kelamin, responden lebih banyak berjenis
kelamin laki – laki(54,4%) (Purwaningtiyas, 2014). Sama halnya dengan
penelitian oleh Burhanuddin (2013), menunjukkan bahwa pasien stroke yang
berjenis kelamin laki-laki(54,3%) lebih banyak daripada perempuan(45,7%).
Penelitian yang dilakukan oleh Marlina (2011) menyatakan bahwa berdasarkan
hasil tabulasi silang antara jenis kelamin dan faktor risiko stroke, wanita lebih
sering mengalami hiperkolesterolemia dan kejadian stroke sebelumnya.
Kejadian stroke pada perempuan juga dikatakan meningkat pada usia pasca
menopause, karena sebelum menopause wanita dilindungi oleh hormon
esterogen yang berperan dalam meningkatkan HDL, dimana HDL berperan
penting dalam pencegahan proses aterosklerosis (Price dan Wilson, 2006).
Didapati bahwa pekerjaan terbanyak pasien stroke tahun 2014 di RSUP
H. Adam Malik Medan yang didiagnosa stroke adalah wiraswasta (28,3%),
dilanjutkan dengan ibu rumah tangga (25,9%), kemudian lain – lain (23,3%),
pensiun (11,5%), dan yang paling sedikit adalah PNS (11,0%).Hal ini sejalan
dengan penelitian oleh Purwaningtiyas (2014) bahwa berdasarkan jenis
pekerjaan, mayoritas jenis pekerjaan responden adalah wiraswasta(43,8%).
Penelitian ini mendapatkan suku pasien stroke tahun 2014 di RSUP H.
Adam Malik Medan terbanyak adalah suku Batak (51,9%), diikuti dengan suku
Jawa (25,6%), kemudian suku Aceh (8,3%), suku Padang (7,1%), dan lain – lain
(7,1%).Hal ini mungkin dikarenakan tempat penelitian dilaksanakan di Kota
Medan yang dominan suku Batak. Selain itu, hal ini mungkin juga dapat terjadi
karena suku Batak lebih sering mengkonsumsi daging dan lemak dibandingkan
5.2.3. Pembahasan Klasifikasi dan Diagnosa Sampel
Pada penelitian ini didapati lebih banyak pasien stroke mengalami stroke
iskemik (61,5%) daripada stroke hemoragik (38,5%). Menurut Davenport dan
Dennis (2000), secara garis besar stroke dapat dibagi menjadi stroke iskemik dan
stroke hemoragik. Di negara barat, dari seluruh penderita stroke yang terdata,
80% merupakan jenis stroke iskemik sementara sisanya merupakan jenis stroke
hemoragik. Berdasarkan penelitian-penelitian sebelumnya, di Indonesia kejadian
stroke iskemik lebih sering ditemukan dibandingkan stroke hemoragik. Dari
studi rumah sakit yang dilakukan di Medan pada tahun 2001, yang tidak sempat
dipublikasi, ternyata pada 12 rumah sakit di Medan pada tahun 2001, dirawat
1263 kasus stroke terdiri dari 821 (65%) stroke iskemik dan 442 (35%) stroke
hemoragik, di mana meninggal 201 orang (15,91%) terdiri dari 98 (11,93%)
stroke iskemik dan 103 (23,30%) stroke hemoragik (Nasution, 2007).
5.2.4. Pembahasan Onset sampel
Pada penelitian ini didapati waktu kedatangan pasien ke rumah sakit
terbanyak adalah setelah 1 – 7 hari (66,2%). Sedangkan penelitian lain
mengatakan bahwa 51,9% data sampai di rumah sakit dalam waktu 6 jam (Fang
J, 2011). Pasien yang menderita stroke 63% sampai di rumah sakit dalam 12
jam, 76% dalam 24 jam, dan 85% dalam 48 jam. Variasi waktu sampainya
pasien ke rumah sakit bergantung dari jenis stroke tersebut. Pasien dengan
perdarahan intraserebral cenderung sampai lebih cepat daripada infark serebral
(Kay R, 1992). Hal ini mungkin juga terjadi karena masalah transportasi pasien
atau karena ketidakpahaman keluarga.
5.2.5. Pembahasa Gejala Klinis Sampel
Gejala klinis terbanyak yang ditemukan dalam penelitian ini adalah
hemiparese (40,6%). Hal ini mungkin terjadi dikarenakan lokasi lesi yang
sejalan dengan penelitian Sinaga (2010), bahwa gejala klinis paling banyak
adalah hemiparese sinistra (46,3%).
5.2.6. Pembahasan Faktor Resiko Sampel
Pada penelitian ini, responden yang mengalami hipertensi merupakan
faktor resiko terbanyak (53,6%). Hal ini sejalan dengan penelitian Mundiartasari
(2014) yang mengatakan bahwa berdasarkan tabel 4, penderita stroke paling
banyak mempunyai faktor risiko hipertensi yaitu sebanyak 12 orang (66,7%).
Sama halnya dengan penelitian yang dilakukan oleh Darmanto (2014) bahwa
hipertensi merupakan faktor resiko utama untuk terjadinya stroke, yakni
penderita hipertensi mempunyai risiko mengalami stroke 4,59 kali lebih besar
dibandingkan dengan subjek yang tidak mengalami hipertensi.
Menurut Lahano dkk (2014), sebagian besar pasien di Pakistan dengan
stroke memiliki penyakit komorbiditas seperti hipertensi, diabetes melitus,
rokok, dislipidemia, dan obesitas. Dalam penelitian ini, tekanan darah tinggi
adalah faktor risiko untuk stroke iskemik yang lebih dari stroke hemoragik.
Namun hipertensi lebih sering terlihat dalam penanganan pasien yang
mengalami iskemik. Bagaimanapun hipertensi merupakan faktor risiko tersering
pada stroke iskemik tetapi hasilnya tidak mencapau nilai yang signifikan.
Hipertensi tidak terkontrol meningkatkan proses atherosklerosis yang
dapat menyebabkan pendarahan maupun infark otak. Selain itu hipertensi
tidakter kontrol menyebabkan gangguan autoregulasi pembuluh darah otak
sehingga pada tekanan darah yang sama aliran darah ke otak pada penderita
hipertensi sudah berkurang dibandingkan penderita normotensi (Junaidi, 2010).
Diabetes Melitus merupakan risiko mayor pada stroke dan berhubungan
dengan meningkatnya angka morbiditas. Walaupun hubungan erat antara DM
dan penyakit vaskular belum dimengerti secara jelas, hilangnya peranan
pengubahan pengaturan dari endotel dapat dilibatkan dalam patogenesis
beban glikasi (glucosetoxicity) dan oksidasi berlebihan, gangguan fungsi
endotel, kegagalan fibrinolisis, dan resistensi insulin selanjutnya diikuti dengan
komplikasi makrivaskular. Pada DM yang lama juga akan terjadi
ketidakseimbangan antara faktor vasodilator, mediator trombolik dan
fibrinolitik, serta bahan-bahan penghambat dan perangsang pertumbuhan yang
berkaitan dengan penurunan produksi pelepasan dan atau aktifasi Nitrit Oksida
(NO) yang pada akhirnya berakumulasi membentuk aterosklerosis (Basjiruddin,
2009).
Kelainan pada satu atau lebih pembuluh darah arteri koroner, yaitu
terjadinya penebalan dari dinding dalam pembuluh darah disertai adanya plak
akan mempersempit lumen arteri koroner dan akhirnya menganggu aliran darah
ke otot jantung. Gangguan aliran darah ke otot jantung ini dapat menyebabkan
kerusakan otot jantung. Penyakit jantung disebabkan oleh penyempitan dan
pengerasan pembuluh darah arteri. Penyempitan ini disebabkan oleh
penumpukan zat-zat lemak dan kolesterol (Wijayakusuma, 2003).
Kecenderungan untuk timbulnya trombus (gumpalan darah) dalam jantung yang
kemudian ikut sirkulasi darah ke dalam otak, mungkin dialami pasien yang
menderita penyakit jantung setelah menderita demam rematik. Hal ini terjadi,
terutama bila ritme jantung menunjukkan adanya kelainan. Mereka yang pernah
merasakan gejala jantung berdebar-debar (palpitasi), atau ketika denyut nadinya
tidak teratur (random), harus segera menjalani pemeriksaan lebih lanjut yang
menyeluruh, karena kondisi semacam ini juga merupakan salah satu risiko yang
memicu terjadinya serangan stroke (Margatan, 1997).
Dislipidemia adalah kelainan metabolisme lipid yang ditandai dengan
peningkatan maupun penurunan fraksi lipid dalam plasma. Kenaikan fraksi lipid
yang utama adalah kenaikan kadar kolesterol total, kolesterol Low Density
Obesitas dan stroke adalah dua masalah utama kesehatan masyarakat di
seluruh dunia, obesitas dan khususnya obesitas abdomen berperan utama dalam
patogenesis beberapa metabolik, jantung dan gangguan medis serebrovaskular
(Hussein dkk, 2012). Jaringan adiposa tidak lagi dilihat sebagai sebuah
repositori pasif untuk penyimpanan triasilgliserol dan menjadi sumber asam
lemak bebas (Free Fatty Acids / FFAs). Pre-adiposit berkembang menjadi
adiposit matur. Adiposit matur merupakan organ parakin dan endokrin aktif
yang mensekresi sejumlah mediator untuk proses metabolisme. Jaringan adiposa
diakui sebagai sumber yang kaya mediator proinflamasi yang dapat langsung
menyebabkan cedera atau injuri vaskular, resistensi insulin dan aterogenesis
(Smith dan Minson, 2012).
Penelitian yang dilakukan oleh Shah dan Cole (2010) yang dilakukan
pada seluruh etnis dan populasi menunjukkan sebuah hubungan yang kuat antara
merokok dan resiko stroke. Dimana perokok memiliki setidaknya dua sampai
empat kali lipat terjadi resiko stroke dibandingkan dengan bukan perokok atau
individu yang telah berhenti merokok lebih dari 10 tahun sebelumnya. Dalam
satu studi, resiko meningkat menjadi enam kali lipat pada individu dengan
perokok pasif. Karboksihemoglobinemia, peningkatan agregasi trombosit,
peningkatan kadar fibrinogen, berkurangnya kolesterol HDL, dan efek toksik
langsung dari senyawa seperti 1,3-butadiena, dapat mempercepat aterosklerosis
dalam hewan model. Paparan asap tembakau pada percobaan juga telah
dikaitkan dengan perkembangan aterosklerosis yang diukur dengan ultrasound
model B pada dinding arteri karotis, juga pada kerusakan awal arteri pada
dilatasi endotelium arteri brakialis. Pada akhirnya, patogenesis terjadinya stroke
meningkat pada populasi yang terpapar asap rokok disertai dengan proses
BAB 6
KESIMPULAN DAN SARAN
6.1. Kesimpulan
Berdasarkan penelitian yang telah dilakukan didapatkan kesimpulan
sebagai berikut :
1. Angka kejadian pasien stroke di RSUP H. Adam Malik Medan tahun
2014 adalah sebanyak 636 pasien.
2. Demografi penderita pasien stroke di RSUP H. Adam Malik Medan
tahun 2014 paling banyak adalah lansia akhir (33,0%), jenis kelamin
paling banyak adalah laki – laki (53,0%), jenis pekerjaan paling banyak
adalah wiraswasta (28,3%), dan suku terbanyak pada penelitian ini
adalah suku Batak (51,9%).
3. Klasifikasi dan diagnosa pasien stroke di RSUP H. Adam Malik Medan
tahun 2014 paling banyak adalah stroke iskemik (61,5%).
4. Onset kedatangan pasien stroke ke rumah sakit di RSUP H. Adam Malik
Medan tahun 2014 untuk stroke iskemik dan stroke hemoragik keduanya
tidak berbeda secara signifikan dengan p=0,001 yaitu paling banyak
setelah 1 – 7 hari (79,5% dan 44,9%).
5. Gejala klinis pasien stroke di RSUP H. Adam Malik Medan tahun 2014
untuk stroke iskemik dan stroke hemoragik keduanya berbeda secara
signifikan dengan p=0,001 dimana pada stroke iskemik paling banyak
adalah gejala hemiparese (51,8%), sedangkan pada stroke hemoragik
adalah gejala gangguan kesadaran (41,2%).
6. Faktor resiko stroke di RSUP H. Adam Malik Medan tahun 2014 untuk
stroke iskemik dan stroke hemoragik keduanya tidak berbeda secara
signifikan dengan p=0,001 yaitu paling banyak hipertensi (56,9%) dan
6.2. Saran
Dari hasil penelitian ini, maka peneliti ingin memberikan beberapa saran
yaitu :
1. Bagi masyarakat, agar dapat lebih mengenal stroke dan diharapkan untuk
membawa pasien stroke ke rumah sakit secepatnya agar diberikan
pengobatan untuk hasil yang optimal.
2. Bagi peneliti selanjutnya, diharapkan di masa yang akan datang dapat
digunakan sebagai salah satu sumber data untuk penelitian selanjutnya
dan dilakukan penelitian dengan skala yang lebih besar yang
berhubungan dengan stroke.
3. Bagi tenaga kesehatan, diharapkan agar dapat berkomunikasi dan
melakukan penyuluhan yang lebih baik lagi agar masyarakat dapat
mengubah pola pikir mereka bahwa pengobatan yang lebih cepat akan
BAB 2
TINJAUAN PUSTAKA
2.1.Stroke 2.1.1. Definisi
Stroke adalah suatu episode disfungsi neurologi akut
disebabkan oleh iskemik atau perdarahan berlangsung 24 jam atau
meninggal, tapi tidak memiliki bukti yang cukup untuk diklasifikasikan
(Sacco dkk, 2013).
Stroke iskemik adalah episode disfungsi neurologis disebabkan
infark fokal serebral, spinal, dan infark retinal. Dimana infark susunan
saraf pusat adalah kematian sel pada otak, medulla spinalis, atau sel
retina akibat iskemia, berdasarkan:
1. Patologi, imaging atau bukti objektif dari injuri fokal iskemik
pada serebral, medulla spinalis atau retina pada suatu distribusi
vaskular tertentu.
2. Atau bukti klinis dari injuri fokal iskemik pada serebral, medulla
spinalis atau retina berdasarkan simptom yang bertahan ≥ 24
jamatau meninggal dan etiologis lainnya telah di eksklusikan
(Sacco dkk, 2013).
Stroke hemoragik adalah disfungsi neurologis yang berkembang
dengan cepat yang disebabkan oleh perdarahan di parenkim otak, atau
2.1.2. Epidemiologi
Stroke merupakan penyebab kematian dan kecacatan serta
merupakan satu dari tiga penyebab terbesar kematian di Amerika Serikat,
termasuk di banyak negara lainnya di dunia, setelah penyakit jantung dan
kanker. Hampir 3⁄4 juta individu di Amerika Serikat mengalami stroke setiap tahunnya dan dari jumlah tersebut sebanyak 150.000 orang (90.000
wanita dan 60.000 pria) meninggal akibat stroke. Sekitar 1,5 juta
penduduk di Cina meninggal setiap tahunnya akibat stroke (Ali dkk,
2007; Sacco dkk, 2000; Caplan, 2009).
Insiden stroke bervariasi di berbagai negara Eropa, diperkirakan
terdapat 100-200 kasus stroke baru per 100.000 penduduk per tahun
(Hacke dkk, 2003). Di Amerika diperkirakan terdapat lebih dari 700.000
insiden stroke per tahun, dengan 4,8 juta penderita yang bertahan hidup
(Goldstein dkk, 2006). Di antara penduduk asli Amerika, Indian / Alaska
yang berumur diatas usia 18 tahun, 5,1% mengalami stroke. Diantara
orang Amerika yang berkulit hitam atau Afrika angkanya 3,2%, pada
mereka yang berkulit putih 2,5% dan pada orang-orang Asia 2,4%
(Rosamond dkk, 2007).
Prevalensi silent infark serebri diantara umur 55-64 tahun
kira-kira 11%. Prevalensi ini meningkat menjadi 22% diantara umur 65-69
tahun, 28% diantara umur 70-74 tahun, 32% diantara umur 75-79 tahun,
40% diantara umur 80-85 tahun dan 43% pada umur diatas 85 tahun. Bila
angka ini digunakan pada tahun 1998 pada perkiraan populasi di
Amerika maka diperkirakan 13 juta penduduk mengalami silent stroke
(Rosamond dkk, 2007).
Meskipun dapat mengenai semua usia, insiden stroke meningkat
dengan bertambahnya usia dan terjadi lebih banyak pada wanita usia
Perbandingan insiden pria dan wanita pada umur 55-64 tahun
adalah 1,25; pada umur 65-74 tahun adalah 1,50; 75-84 tahun adalah
1,07; dan pada umur ≥85 tahun adalah 0,76 (Rosamond dkk, 2007).
Penelitian yang dilakukan oleh Machfoed di beberapa rumah
sakit di Surabaya diperoleh data bahwa dari 1.397 pasien yang
didiagnosa dengan stroke, 808 pria dan 589 wanita. Sebanyak 1001
(71,73%) pasien adalah stroke iskemik dan 396 (28,27%) adalah stroke
hemoragik. Umur rata-rata untuk semua pasien stroke adalah 76,43 tahun
dengan umur rata-rata untuk pasien stroke iskemik 77,43 tahun dan 75,21
tahun untuk stroke hemoragik (Machfoed, 2003).
2.1.3. Klasifikasi
Dasar klasifikasi yang berbeda-beda diperlukan, sebab setiap
jenis stroke mempunyai cara pengobatan, pencegahan, dan prognosis
yang berbeda, walaupun patogenesisnya sama (Misbach, 1999).
1. Berdasarkan patologi anatomi dan penyebabnya:
a. Stroke Iskemik
i. Transient Ischemic Attack (TIA)
ii. Thrombosis serebri
iii. Emboli serebri
b. Stroke Hemoragik
i. Perdarahan intraserebral
2. Berdasarkan stadium / pertimbangan waktu:
a. Transient Ischemic Attack (TIA) b. Stroke in evolution
c. Completed stroke
3. Berdasarkan jenis tipe pembuluh darah:
a. Sistem karotis
b. Sistem vetebrobasiler
4. Klasifikasi Bamford untuk tipe infark yaitu:
a. Partial Anterior Circulation Infarct (PACI)
b. Total Anterior Circulation Infarct (TACI)
c. Lacunar Infarct (LACI)
d. Posterior Circulation Infarct (POCI)
2.1.4. Patofisiologi
1. Stroke Iskemik
Pada stroke iskemik, berkurangnya aliran darah ke otak
menyebabkan hipoksemia daerah regional otak dan menimbulkan reaksi
berantai yang berakhir dengan kematian sel-sel otak dan unsur-unsur
pendukungnya (Misbach, 2007).
Secara umum daerah regional otak yang iskemik terdiri dari
bagian inti (core) dengan tingkat iskemik terberat dan berlokasi di
sentral. Daerah ini akan menjadi nekrotik dalam waktu singkat jika tidak
ada reperfusi. Di luar daerah core iskemik, terdapat daerah penumbra
sangat berkurang fungsi-fungsinya dan menyebabkan juga defisit
neurologis. Tingkat iskemiknya makin keperifer makin ringan. Daerah
penumbra iskemik, di luarnya dapat dikelilingi oleh suatu daerah
hiperemik akibat adanya aliran darah kolateral. Daerah penumbra
iskemik inilah yang menjadi sasaran terapi agar dapat direperfusi dan
sel-sel otak berfungsi kembali (Misbach, 2007).
2. Stroke Hemoragik
Perdarahan intraserebral biasanya timbul karena pecahnya
mikroaneurisma akibat hipertensi maligna. Hal ini paling sering terjadi di
daerah subkortikal, serebelum, dan batang otak. Hipertensi kronik
menyebabkan pembuluh arteriola berdiameter 100-400 mikrometer
mengalami perubahan patologi pada dinding pembuluh darah tersebut
berupa lipohialinosis, nekrosis fibrinoid, serta timbulnya aneurisme tipe
Bouchard. Pada kebanyakan pasien, peningkatan tekanan darah yang
tiba-tiba menyebabkan rupturnya arteri penetrating yang kecil. Keluarnya
darah dari pembuluh darah kecil membuat efek penekanan pada arteriol
dan pembuluh kapiler yang akhirnya membuat pembuluh ini pecah juga.
Hal ini mengakibatkan volume perdarahan semakin besar (Caplan,
2009).
Elemen-elemen vasoaktif darah yang keluar serta kaskade
iskemik akibat menurunnya tekanan perfusi, menyebabkan
neuron-neuron di daerah yang terkena darah dan sekitarnya lebih tertekan lagi.
Gejala neurologik timbul karena ekstravasasi darah ke jaringan otak yang
2.1.5. Faktor Resiko
Faktor resiko stroke menurut Sofwan (2010) dibagi menjadi dua
yaitu faktor resiko yang dapat dimodifikasi seperti gaya hidup dan faktor
resiko yang tidak dapat dimodifikasi seperti usia, jenis kelamin dan
kecenderungan genetik,. Faktor resiko yang terpenting adalah :
1. Hipertensi (Tekanan darah tinggi).
Tekanan darah yang meningkat terus secara perlahan akan
merusak dinding pembuluh darah dengan memperkeras arteri dan
mendorong terbentuknya bekuan darah dan aneurisme, yang pada
akhirnya akan menyebabkan stroke, terutama pada orang berusia
di atas 45 tahun.
2. Diabetes melitus (Kencing manis).
Diabetes menyebabkan perubahan pada sistem pembuluh darah,
dan berperan dalam proses aterosklerosis yang pada akhirnya
akan menyebabkan stroke. Pada orang dengan diabetes, darah
menjadi lebih kental dan beban pada dinding pembuluh darah
menjadi lebih besar sehingga dikhawatirkan lebih mudah
tersumbat (terutama di pembuluh darah yang kecil seperti di otak
dan jantung)
3. Penyakit jantung.
Pada orang yang menderita penyakit jantung (misalnya kelainan
pada katup jantung) oleh karena fungsi jantung yang terganggu,
akan timbul embolus/gumpalan darah. Embolus tersebut akan
karena ukuran diameter pembuluh darah di otak sangat kecil,
sehingga terjadilah stroke iskemik.
4. Kegemukan (Obesitas).
Berat badan dan indeks massa tubuh berhubungan erat dengan
tekanan darah. Distribusi lemak pada tubuh juga merupakan
faktor penting dalam hubungannya dengan hipertensi, yang pada
akhirnya juga bisa memicu stroke.
5. Kebiasaan merokok.
Merokok bukan hanya merupakan faktor risiko stroke, melainkan
juga merupakan faktor risiko penyakit jantung koroner dan
penyakit-penyakit lainnya. Seperti diketahui asap rokok
mengandung banyak zat kimia seperti tar, nikotin,
karbonmonoksida. Merokok menyebabkan aliran darah di dalam
tubuh menjadi lebih lambat, menyebabkan darah lebih mudah
menggumpal, dan mendorong terjadinya aterosklerosis pada
pembuluh darah otak, jantung dan tungkai.
6. Kebiasaan makan makanan yang mengandung kolesterol
tinggi.
Kolesterol berlebih dalam darah, yang disebut hiperlipidemia,
merupakan faktor risiko tidak langsung dari stroke.Karena
kolesterol yang berlebihan dalam darah ini tidak langsung
menyebabkan stroke, tetapi lebih pada meningkatnya risiko
pembentukan plak aterosklerosis pada pembuluh darah. Seperti
diketahui, plak aterosklerosis ini bertanggung jawab pada proses
7. Gangguan hemostasis (Von Willebrand Disease).
Kelainan kualitatif atau kuantitatif protein VWF (Von Willebrand
Factor) menyebabkan penyakit Von Willebrandyang merupakan
penyakit gangguan perdarahan yang menurun, ditandai oleh pembentukan trombus di arteriol dan kapiler. Kurangnya VWF sangat memicu stroke iskemik (Bender, 2012).
2.1.6. Gejala Klinis
Tabel 2.1. Perbedaan gejala stroke hemoragik dan stroke iskemik
Gejala Klinis Stroke Hemoragik Stroke Iskemik
PIS PSA
Gelaja defisit lokal Berat Ringan Berat/ringan SIS (Stroke Impact
Scale) sebelumnya
Amat jarang - + / biasa
Permulaan (onset) Menit/jam 1-2 menit Pelan (jam/hari) Nyeri kepala Hebat Sangat hebat Ringan/tidak ada Muntah pada awalnya Sering Sering Tidak, kecuali lesi
di batang otak
Kesadaran Bisa hilang Bisa hilang sebentar
Dapat hilang
Kaku kuduk Jarang Bisa ada pada
permulaan
Tidak ada
Hemiparesis Sering sejak awal
Tidak ada Sring dari awal
Deviasi mata Bisa ada Tidak ada Mungkin ada
Gangguan bicara Sering Jarang Sering
Likuor Dering
berdarah
Selalu berdarah
Jernih
Menurut Price & Wilson (2006) tanda dan gejala penyakit stroke
adalah kelemahan atau kelumpuhan lengan atau tungkai pada salah satu
sisi tubuh, hilangnya sebagian penglihatan atau pendengaran, penglihatan
ganda atau kesulitan melihat pada satu atau kedua mata, pusing dan
pingsan, nyeri kepala mendadak tanpa kausa yang jelas, bicara tidak jelas
(pelo), sulit memikirkan atau mengucapkan kata-kata yang tepat, tidak
mampu mengenali bagian dari tubuh, ketidakseimbangan dan terjatuh,
dan hilangnya pengendalian terhadap kandung kemih.
2.1.7. Diagnosis
Konsensus Nasional Pengelolaan Stroke di Indonesia 1999
mengemukakan bahwa diagnosis dapat ditegakkan dengan melakukan
anamnesis, pemeriksaan fisik dan pemeriksaan penunjang (Bustan, 2000;
Arif, 2000; Wibowo, 2001).
1. Anamnesis
Anamnesis dapat dilakukan pada penderita sendiri, keluarga yang
mengerti tentang penyakit yang diderita. Anamnesis dilakukan
dengan mengetahui riwayat perjalanan penyakit, misalnya waktu
kejadian, penyakit lain yang diderita, faktor-faktor risiko yang
menyertai stroke.
2. Pemeriksaan Fisik
Pemeriksaan fisik yang dilakukan antara lain : pemeriksaan fisik
umum (yaitu pemeriksaan tingkat kesadaran, tekanan darah,
3. Pemeriksaan Penunjang
Kemajuan teknologi kedokteran memberi kemudahan untuk
membedakan antara stroke hemoragik dan stroke iskemik
diantaranya : Computerized Tomography scanning (CT Scan),
Cerebral angiografi, Elektroensefalografi (EEG), Magnetic
Resonance Imaging (MRI), Elektrokardiografi (EKG), pemeriksaan laboratorium dan lainnya.
2.1.8. Penatalaksanaan
Harsono (2000) membedakan penatalaksanan stroke ke dalam tahap
akut dan paska tahap akut, yang meliputi :
1. Tahap akut (hari ke 0 – 14 setelah onset penyakit)
Pada tahap akut ini sasaran pengobatan yaitu menyelamatkan
neuron yang cedera agar tidak terjadi nekrosis, serta agar proses
patologis lainnya yang menyertai tidak mengganggu / mengancam
fungsi otak. Tindakan dan obat yang diberikan haruslah menjamin
perfusi darah keotak adekuat dengan pemeliharaan beberapa
fungsi diantaranya respirasi yang harus dijaga agar tetap bersih
dan bebas dari benda asing. Fungsi jantung harus tetap
dipertahankan, bila perlu lakukan pemantauan jantung dengan
EKG. Tekanan darah juga harus tetap dipertahankan pada tingkat
yang optimal agar tidak menurunkan perfusi otak. Kadar gula
darah yang tinggi pada tahap akut, tidak diturunkan dengan
drastis.
penurunan kesadaran, maka keseimbangan cairan, elektrolit dan
asam basa darah harus dipantau dengan ketat. Penggunaan
obat-obatan untuk meningkatkan aliran darah dan metabolisme otak
diantaranya adalah obat-obatan anti edema seperti gliserol 10%
dan kortikosteroid. Selain itu pada stroke iskemik digunakan obat
anti agregasi trombosit dan antikoagulansia.Untuk stroke
hemorragik, pengobatan perdarahan otak ditujukan untuk
hemostasis.
2. Tahap paska akut / tahap rehabilitasi
Setelah tahap akut berlalu, sasaran pengobatan dititik beratkan
pada tindakan rehabilitasi penderita dan pencegahan terjadinya
stroke berulang. Rehabilitasi yang dilakukan bertujuan untuk
pemulihan keadaan dan mengurangi derajat ketidakmampuan. Ini
dilakukan dengan pendekatan memulihkan keterampilan lama,
untuk anggota tubuh yang lumpuh, memperkenalkan sekaligus
melatih keterampilan baru untuk anggota tubuh yang tidak
mengalami kelumpuhan, memperoleh kembali hal – hal atau
kapasitas yang telah hilang dan diluar kelumpuhan, serta
mempengaruhi sikap penderita, keluarga dan therapeutic team.
Menurut Donnan et all (2007), ada 4 penatalaksanaan fase akut
untuk memperbaiki prognosis penderita stroke yakni perawatan pada
stroke unit, pemberian aspirin, hemicraniektomi, dan penggunaan
trombolisis. Agen trombolitik menunjukkan peran yang utama dalam
penatalaksanaan stroke. Trombolitik digunakan untuk memicu tingkat
rekanalisasi endogen sehingga terjadi reperfusi jaringan. Diantara agen
trombolitik tissue plasminogen activator (tPA) 0,9 mg/kgBB intravena
Satu-satunya obat yang diakui FDA sebagai standar ini adalah
r-TPA (recombinant-Tissue Plasminogen Activator) yang diberikan pada
penderita stroke iskemik akut dengan syarat-syarat tertentu baik
intravena maupun intra arterial sebelum kurang dari 3 jam setelah
awitan (onset) stroke. Diharapkan dengan pengobatan ini, terjadi
penghancuran trombus dan reperfusi jaringan otak dan perubahan
ireversibel pada otak yag terkena, terutama daerah penumbra (Misbach,
2011).
Berdasarkan Guideline Stroke PERDOSSI 2007, syarat
pemberian tPA adalah hanya diberikan pada 3 jam pertama sejak
serangan, tidak ada tanda perdarahan pada CT scan, tidak ada serangan
stroke maupun trauma pada 3 bulan terakhir dan tekanan darah sistolik
< 185 mmHg sedangkan menurut The European Cooperative Acute
Stroke Study (ECASS) III trial tahun 2008, penggunaan trombolitik
dalam 4,5 jam masih bermanfaat dan aman. Namun studi meta analisis
terhadap tPA, penggunaan tPA ada 90 menit pertama dua kali lebih
bermanfaat dibandingkan pada 3 jam pertama sejak serangan.
Penggunaan tPA bukan tanpa risiko. Perdarahan, angioedema, dan
sistemic embolism dilaporkan menjadi risiko dari penggunaan tPA.
Penanganan stroke hemoragik dapat bersifat medik atau bedah
tergantung keadaan dan syarat yang diperlukan untuk masing-masing
jenis terapi. Penanganan medik fase akut dilakukan pada penderita
stroke hemoragik dengan menurunkan tekanan darah sistemik yang
tinggi dengan obat-obat anti hipertensi yang biasanya kerja cepat untuk
mecapai tekanan darah pre morbid atau diturunkan kira-kira 20% dari
tekanan darah waktu masuk rumah sakit. Jika keadaan penderita cukup
berat karena peninggian tekanan intrakranial (TIK) yang drisertai
dengan deteriorasi intubasi, hiperventilasi terkontrol dan pemantauan
diuresis. Untuk perawatan ini mungkin memerlukan perawatan ICU
2.1.9. Prognosis
Proses pemulihan setelah stroke dibedakan atas pemulihan
neurologis (fungsi saraf otak) dan pemulihan fungsional (kemampuan
melakukan aktivitas fungsional). Pemulihan neurologis terjadi awal
setelah stroke. Mekanisme yang mendasari adalah pulihnya fungsi sel
otak pada area penumbra yang berada di sekitar area infark yang
sesungguhnya, pulihnya diaschisis dan atau terbukanya kembali sirkuit
saraf yang sebelumnya tertutup atau tidak digunakan lagi. Kemampuan
fungsional pulih sejalan dengan pemulihan neurologis yang terjadi
(Wirawan, 2009).
Setelah lesi otak menetap, pemulihan fungsional masih dapat
terus terjadi sampai batas-batas tertentu terutama dalam 3-6 bulan
pertama setelah stroke. Hal itulah yang menjadi fokus utama rehabilitasi
medis, yaitu untuk mengembalikan kemandirian pasien mencapai
kemampuan fungsional yang optimal (Wirawan, 2009).
Resolusi diaschisis telah juga dikemukakan sebagai suatu
mekanisme potensial pemulihan. Terminologi diaschisis dikemukakan
oleh Von Monakow (1996) sebagai konsep bahwa kerusakan pada satu
area otak dapat membuat tidak hanya efek lokal tetapi juga efek pada
daerah otak yang berjauhan yang dihubungkan dengan fungsi akibat lesi
primernya.
Kusumoputro S (1995) mengartikan plastisitas sebagai
kemampuan struktur otak dan fungsi yang terkait untuk tetap
berkembang karena adanya suatu stimulus. Stimulasi sensoris mengubah
struktur dan fungsi bagian otak tertentu. Dengan stimulasi lingkungan
tersebut terjadi pertumbuhan jaringan dendrit sel dan terjadilah koneksi
Dahulu dianggap bahwa plastisitas otak hanya terjadi pada masa
perkembangan otak anak. Sejak tahun 1974 Creschwind mengajukan
bahwa otak dewasa dapat terjadi plastisitas otak. Otak dewasa yang
mengalami kelainan dapat pulih dalam waktu tertentu. Perubahan
plastisitas mungkin melibatkan perubahan fungsi dan struktur pada
jaringan neuron, beberapa terjadi secara cepat (dalam beberapa menit
atau jam) dan plastisitas jangka panjang menunjukan keterlibatan
ekspresi gen dan perubahan morfologi neuron (Gusev, 2003).
Penyelidikan pada Cornell Medical Center New York
menunjukkan bahwa dari 107 pasien, kesembuhan (dalam arti masih
dapat hidup mandiri) terbanyak pada usia antara 51 dan 70 tahun. Di atas
rentang usia tersebut (71-80 tahun) dan di bawahnya (40 sampai dengan
50 tahun kesembuhan lebih sedikit. Angka kematian 21%, 15% terjadi
dalam bulan pertama, 19% setelah 3 bulan (Widiastuti, 2000).
Pengobatan terjadi baik pada mortalitas dan morbiditas. Dari
tahun 1965 sampai tahun 1974 penurunan angka kematian karena stroke
2,4% perahun. Selama 5 tahun berikutnya lebih menurun lagi, sampai
5,9% per tahun (Widiastuti, 2000).
Indsidens dan mortalitas dapat berbeda dari negara yang satu
dengan yang lain: ini dapat oleh karena diagnosis yang tidak akurat,
utamanya diagnosis ke dalam subtipe, dan pola pelaporan yang berbeda.
Harus diingat kemungkinan adanya perubahan subtipe Cerebrovascular
Disease (CVD), dan adanya pergeseran rata-rata usia penderita dengan