Gambaran Penggunaan Uji Serologis Ig M dan Ig G Serta
Antigen NS1 Untuk Diagnosis Pasien Demam Berdarah
Dengue di RSUP Haji Adam Malik Tahun 2012
Oleh:
CARLOS JONATHAN
100100116
FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA
Gambaran Penggunaan Uji Serologis Ig M dan Ig G Serta
Antigen NS1 Untuk Diagnosis Pasien Demam Berdarah
Dengue di RSUP Haji Adam Malik Tahun 2012
KARYA TULIS ILMIAH
Oleh:
CARLOS JONATHAN
100100116
FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA
LEMBAR PENGESAHAN
Judul : Gambaran Penggunaan Uji Serologis IgM dan IgG Serta Antigen NS1
Untuk Diagnosis Pasien Demam Berdarah Dengue di RSUP Haji Adam
Malik Tahun 2012
Nama : Carlos Jonathan Tampubolon
NIM : 100100116
Pembimbing Penguji 1
(dr. DewiSaputri, MKT) (dr. Flora M. Lubis Sp. KK)
NIP : 19760808 200212 2 003 NIP : 19770323 200912 2 002
Penguji 2
(dr. T. Sofia Hanum, Sp.THT-KL(K))
NIP : 19510428 197802 2 001
Medan, Desember 2013 Dekan
Fakultas Kedokteran Universitas Sumatera Utara
ABSTRAK
Demam Berdarah Dengue (DBD) merupakan penyakit akibat infeksi virus dengan vector nyamuk yang paling umum bagi manusia. Penderita DBD di Provinsi Sumatera Utara merupakan terbanyak ke 3 di Indonesia dengan angka kematian yang cukup tinggi.Untuk menekan angka mortalitas dan morbiditas diperlukan sebuah metode diagnosis yang cepat dan efisien, diantaranya adalah penggunaan uji serologis IgG + IgM dan uji antigen NS1 sebagai tambahan.
Tujuan penelitian ini adalah untuk mengetahui gambaran penggunaan uji serologis IgG dan IgM serta uji antigen NS1 untuk mendiagnosa pasien demam berdarah dengue di RSUP Haji Adam Malik pada tahun 2012. Penelitian ini menggunakan metode penelitian deskriptif dan obserfasiretrospektif dengan pendekatan cross-sectional dan sample diambil dari rekam medis pasien. Data yang diambil dari tiap pasien adalah dari pemeriksaan yang pertama kali dilakukan pada saat masuk rumah sakit dengan jumlah sampel sebanyak 156 sampel.
Dari hasil penelitian ini ditemukan sebagian besar sampe adalah wanita (56.4%), sampel terbanyak berumur 11-20 tahun (22.9%), sampel terbanyak melakukan pemeriksaan di demam hari ke 4 (27.6%). Sensitivitas dan spesitisitas RDT IgG+IgM 45.55% dan 90.9%, RDT NS1 71.43% dan 100%, RDT IgG+IgM+NS1 51.11% dan 92.43%.
Uji NS1 terbukti diperlukan dalam mendiagnosa DBD khususnya ketika digunakan bersama uji IgG +IgM. Setiap rumah sakit dapat mempertimbangkan untuk menggunakan gabungan uji tersebut untuk mendiagnosa pasien DBD lebih sering.
ABSTRACT
Dengue Hemorrhagic Fever (DHF) is the most common human mosquito-borne viral disease. Province of North Sumatera is number 3 due to number of infection in Indonesia with high mortality rate. In response to decrease mortality and morbidity rate, good diagnostic methods are needed. One of them is using combine of IgG and IgM serologic test also NS1 antigen test as a additional test.
Aim of this research is to determinate characteristic IgG and IgM serologic test with NS1 antigen test to diagnose DHF patient in RSUP Haji Adam Malik in 2012. This research use retrospective observational descriptive method with cross sectional approach and samples were taken from medical records of patients admitted to adult dengue infection in RSUP Haji Adam Malik. Number of sample is 156 people. The data is data from the first time patient approach in hospital.
Results from this research found that 56.4 sample are woman, 22.9% sample are 11-20 years old, and 27.6% sample come after 4 days if fever. The sensitivity and specificity of IgG+IgM test are 45.55% and 90.9%; NS1 test 71.43% and 100%; IgG+IgM+NS1 test 51.11% and 92.43%.
Conclusions : NS1 test is need to be used in diagnose of DHF especially when used together with IgG+IgM test. Every hospital should consider in using this test to diagnose DFH patient.
KATA PENGANTAR
Segala puji dan syukur saya panjatkan kepada Tuhan Yesus Kristus karena
berkat, rahmat, dan penyertaan-Nya sehingga saya dapat menyelesaikan Karya Tulis
Ilmiah ini yang merupakan salah satu syarat untuk menyelesaikan program
pendidikan dokter dan memperoleh gelar sarjana kedokteran di Fakultas Kedokteran
Universitas Sumatera Utara. Judul Karya Tulis Ilmiah ini adalah“Gambaran
Penggunaan Uji Serologis IgM dan IgG Serta Antigen NS1 Untuk Diagnosis
Pasien Demam Berdarah Dengue di RSUP Haji Adam Malik Tahun 2012”
Dalam menulis karya tulis ilmiah ini, penulis telah memperoleh bantuan dari
berbagai pihak. Untuk itu penulis ingin mengucapkan terima kasih dan penghargaan
setinggi-tingginya kepada :
1. Prof. Dr. dr. Syahril Pasaribu, DTM&H, M.Sc.(CTM), Sp.A(K), selaku
Rektor Universitas Sumatera Utara, yang telah memberikan kesempatan
kepada penulis untuk mengikuti program studi Pendidikan Dokter di Fakultas
Kedokteran Universitas Sumatera Utara.
2. Prof. dr. Gontar Alamsyah Siregar, Sp.PD-KGEH, selaku Dekan Fakultas
Kedokteran Universitas Sumatera Utara.
3. dr. Dewi Saputri, MKT selaku Dosen Pembimbing yang telah banyak
memberikan arahan dan masukan kepada penulis, sehingga karya tulis ilmiah
ini dapat terselesaikan dengan baik.
4. Orang tua penulis, Martua Hasoloan Tampubolon, dan Esther L. Tobing yang
telah memberikan doa, motivasi baik secara moril dan materil sehingga
penulis dapat menyelesaikan karya tulis ilmiah ini.
5. Teman penulis, Citra Mega Kharisma dan Nia Sutanto yang telah memberi
6. Teman-teman dan pihak-pihak yang telah banyak memberikan masukan dan
bantuan dalam pembuatan karya tulis ilmiah ini.
Semoga karya tulis ilmiah ini dapat bermanfaat bagi semua yang membacanya.
Penulis
DAFTAR ISI
Halaman
HALAMAN PERSETUJUAN ... i
ABSTRAK ... ii
ABSTACT ... iii
KATA PENGANTAR ... iv
DAFTAR ISI ... vi
DAFTAR TABEL ... ix
DAFTAR GAMBAR ... x
DAFTAR LAMPIRAN ... xi
BAB 1 PENDAHULUAN ... 1
1.1 Latar Belakang ... 1
1.2 Rumusan Masalah ... 2
1.3 Tujuan Penelitian ... 3
1.4 Manfaat Penelitian ... 3
BAB 2 TINJAUAN PUSTAKA ... 4
2.1 Definisi DBD ... 4
2.2 Epidemiologi DBD ... 4
2.3 Etiologi DBD ... 6
2.4 Struktur Virus DBD ... 7
2.5 Vektor Virus Dengue ... 9
2.6 Respon Imun ... 10
2.7 Patogenesis DBD ... 11
2.8 Gejala Klinis ... 16
2.9 Diagnosis DBD ... 19
BAB 3 KERANGKA KONSEP DAN DEFINISI OPERASIONAL ... 31
3.1 Kerangka Konsep ... 31
3.2 Definisi Operasional ... 32
BAB 4 METODE PENELITIAN ... 34
4.1 Jenis Penelitian ... 34
4.2 Waktu dan Tempat Penelitian ... 34
4.2.1 Waktu Penelitian ... 34
4.2.2 Tempat Penelitian ... 34
4.3 Populasi dan Sampel ... 34
4.3.1 Populasi Penelitian ... 34
4.3.2 Sampel Penelitian ... 35
4.4 Metode Pengumpulan Data ... 35
4.5 Alur Kerja ... 35
4.6 Metode Pengolahan dan Analisa Data ... 35
BAB 5 HASIL DAN PEMBAHASAN ... 36
5.1 Hasil Penelitian ... 36
5.1.1 Deskripsi lokasi penelitian ... 36
5.1.2 Deskripsi karakteristik umum sampel ... 36
5.1.3 Distribusi gambaran hasil pemeriksaan laboratorium ... 38
pada sampel dengan diagnosis akhir DBD 5.1.4 Distribusi gambaran hasil pemeriksaan serologis dan antigen ... 40
5.1.5 Gambaran sensitifitas dan spesitisitas dari uji diagnostik DBD ... 42
BAB 6 KESIMPULAN DAN SARAN ...
6.1 Kesimpulan ... 45
6.2 Saran... 45
DAFTAR PUSTAKA ... 46
DAFTAR TABEL
Nomor Judul Halaman
Tabel 2.1 Klasifikasi derajat penyakit infeksi Virus Dengue 21
Tabel 2.2 Sensitivitas dari 2 tes kit NS1 terhadap tiap jenis
serotipe Virus Dengue, diambil pada hari ke 5 setelah
munculnya tanda infeksi
27
Tabel 2.3 Perbandingan beberapa jenis uji laboratorium DBD 30
Tabel 3.1 Definisi operasional 32
Tabel 5.1 Distribusi frekuensi karakteristik sampel berdasarkan
jenis kelamin
36
Tabel 5.2 Distribusi karakteristik sampel berdasarkan umur 37
Tabel 5.3 Distribusi karakteristik sampel berdasarkan lama
demam
37
Tabel 5.4 Distribusi karakteristik sampel berdasarkan diagnosis
akhir
38
Tabel 5.5 Gambaran hasil pemeriksaan jumlah leukosit pada
sampel dengan diagnosis akhir DBD
38
Tabel 5.6 Gambaran hasil pemeriksaan kadar hematokrit pada
sampel dengan diagnosis akhir DBD
39
Tabel 5.7 Gambaran hasil pemeriksaan jumlah trombosit pada
sampel dengan diagnosis akhir DBD
39
Tabel 5.8 Gambaran hasil pemeriksaan RDT IgG 40
Tabel 5.9 Gambaran hasil pemeriksaan RDT IgM 40
DAFTAR GAMBAR
Nomor Judul Halaman
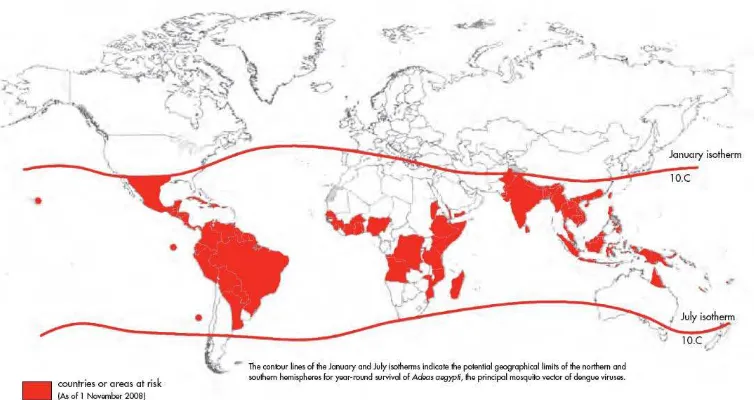
Gambar 2.1 Negara dan daerah yang berisiko DBD 5
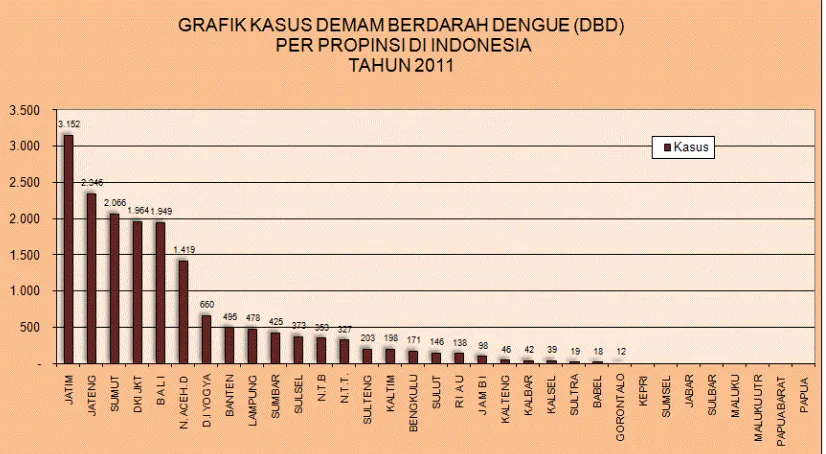
Gambar 2.2 Grafik kasus DBD per provinsi di Indonesia Tahun 2011 6
Gambar 2.3 Struktur flavivirus 7
Gambar 2.4 Genom dan susunan gen Flavivirus 8
Gambar 2.5 Reaksi imun pada infeksi Virus Dengue 11
Gambar 2.6 Patogenesis terjadinya syok pada DBD 12
Gambar 2.7 Peranan mast cell terhadap terjadinya DHF/DSS 13 Gambar 2.8 Karakteristik penyakit Demam Dengue 19
Gambar 2.9 Kriteria WHO untuk klasifikasi pasien DD 22
Gambar 2.10 Pemeriksaan laboratorium berdasarkan onset of symptoms 25 Gambar 2.11 Hubungan terbalik antara accessibility dengan confidence
uji laboratorium DBD
26
Gambar 3.1 Kerangka Konsep 31
DAFTAR LAMPIRAN
Lampiran 1 Daftar Riwayat Hidup
Lampiran 2 Data Induk
Lampiran 3 Output SPSS
ABSTRAK
Demam Berdarah Dengue (DBD) merupakan penyakit akibat infeksi virus dengan vector nyamuk yang paling umum bagi manusia. Penderita DBD di Provinsi Sumatera Utara merupakan terbanyak ke 3 di Indonesia dengan angka kematian yang cukup tinggi.Untuk menekan angka mortalitas dan morbiditas diperlukan sebuah metode diagnosis yang cepat dan efisien, diantaranya adalah penggunaan uji serologis IgG + IgM dan uji antigen NS1 sebagai tambahan.
Tujuan penelitian ini adalah untuk mengetahui gambaran penggunaan uji serologis IgG dan IgM serta uji antigen NS1 untuk mendiagnosa pasien demam berdarah dengue di RSUP Haji Adam Malik pada tahun 2012. Penelitian ini menggunakan metode penelitian deskriptif dan obserfasiretrospektif dengan pendekatan cross-sectional dan sample diambil dari rekam medis pasien. Data yang diambil dari tiap pasien adalah dari pemeriksaan yang pertama kali dilakukan pada saat masuk rumah sakit dengan jumlah sampel sebanyak 156 sampel.
Dari hasil penelitian ini ditemukan sebagian besar sampe adalah wanita (56.4%), sampel terbanyak berumur 11-20 tahun (22.9%), sampel terbanyak melakukan pemeriksaan di demam hari ke 4 (27.6%). Sensitivitas dan spesitisitas RDT IgG+IgM 45.55% dan 90.9%, RDT NS1 71.43% dan 100%, RDT IgG+IgM+NS1 51.11% dan 92.43%.
Uji NS1 terbukti diperlukan dalam mendiagnosa DBD khususnya ketika digunakan bersama uji IgG +IgM. Setiap rumah sakit dapat mempertimbangkan untuk menggunakan gabungan uji tersebut untuk mendiagnosa pasien DBD lebih sering.
ABSTRACT
Dengue Hemorrhagic Fever (DHF) is the most common human mosquito-borne viral disease. Province of North Sumatera is number 3 due to number of infection in Indonesia with high mortality rate. In response to decrease mortality and morbidity rate, good diagnostic methods are needed. One of them is using combine of IgG and IgM serologic test also NS1 antigen test as a additional test.
Aim of this research is to determinate characteristic IgG and IgM serologic test with NS1 antigen test to diagnose DHF patient in RSUP Haji Adam Malik in 2012. This research use retrospective observational descriptive method with cross sectional approach and samples were taken from medical records of patients admitted to adult dengue infection in RSUP Haji Adam Malik. Number of sample is 156 people. The data is data from the first time patient approach in hospital.
Results from this research found that 56.4 sample are woman, 22.9% sample are 11-20 years old, and 27.6% sample come after 4 days if fever. The sensitivity and specificity of IgG+IgM test are 45.55% and 90.9%; NS1 test 71.43% and 100%; IgG+IgM+NS1 test 51.11% and 92.43%.
Conclusions : NS1 test is need to be used in diagnose of DHF especially when used together with IgG+IgM test. Every hospital should consider in using this test to diagnose DFH patient.
BAB 1
PENDAHULUAN
1.1.Latar Belakang
Demam Berdarah Dengue (DBD) merupakan penyakit akibat infeksi virus
dengan vektor nyamuk yang paling umum bagi manusia yang dalam beberapa tahun
terakhir telah menjadi perhatian kesehatan publik internasional. Penyakit ini dapat
ditemukan di hampir seluruh belahan bumi dimana nyamuk sebagai vektor penyakit
ini dapat hidup khususnya di daerah tropis dimana curah hujan cukup tinggi
sepanjang tahun. Pada tahun 2012 WHO mencatat terdapat lebih dari 100 negara
yang menjadi endemik DBD dengan 50 – 100 juta pasien baru setiap tahun di seluruh
dunia. Lebih dari 2,5 miliar atau setara dengan 40% penduduk dunia berpotensi untuk
terkena penyakit ini dan sampai saat ini belum ditemukan vaksin untuk penyakit ini
(Depkes RI, 2004; WHO, 2012).
Indonesia merupakan wilayah endemis DBD dengan sebaran di seluruh
wilayah Indonesia. Insidensi DBD di Indonesia antara 6 hingga 15 kasus per 100.000
penduduk (1989 hingga 1995) dan pernah meningkat tajam saat kejadian luar biasa
tahun 1998 dengan insidensi hingga 35 per 100.000 penduduk, sedangkan mortalitas
DBD cenderung menurun mencapai 2% tahun 1999. Di Indonesia, dimana lebih dari
35% populasi negara tinggal di daerah perkotaan, terdapat 150.000 kasus pada tahun
2007 dimana 25.000 kasus di Jakarta dan Jawa Barat. Tingkat kematian DBD sebesar
1% (Suhendro et al, 2009).
Sampai saat ini, DBD masih menjadi penyakit dengan tingkat mortalitas yang
tinggi. Pada tahun 2011 terdapat 49.868 kasus DBD dengan tingkat mortalitas / Case Fatality Rate (CSR) mencapai 0,81% dan Incidence Rate (IR) sebesar 20,83/100.000 penduduk. Nilai ini menurun dari tahun 2010 dengan 148.560 kasus, CSR : 0,87%,
dan IR sebesar 65,70/100.000 penduduk. Walaupun dengan penurunan jumlah kasus
yang cukup besar (66,43%), CSR dari DBD belum menunjukkan penurunan yang
Sumatera Utara merupakan daerah endemis DBD , tahun 2010 kasus DBD di
Sumut mencapai 8.889 penderita dengan korban meninggal sebanyak 87 jiwa (Dinkes
Provinsi Sumatera Utara, 2012). Tahun 2011 Provinsi Sumatera Utara menempati
peringkat nomor 3 di Indonesia untuk kasus DBD dengan jumlah kasus sebesar 2.066
dan Incidence Rate (IR) sebesar 15,88% (Depkes RI, 2011).
Pemeriksaan laboratorium sampai sekarang masih menjadi lini depan dalam
penegakan diagnosis DBD. Pada akhir fase akut infeksi Virus Dengue, serologi
adalah metode pilihan dalam penegakan diagnosis. Sayangnya sampai saat ini
penggunaan tes serologis pada pasien curiga DBD belum begitu luas. Harga yang
cukup mahal serta perlengkapan yang tidak memadai adalah faktor yang
mempengaruhi hal tersebut. Padahal dengan menggunakan tes serologis antibodi IgM
dan IgG kita dapat menentukan apakah seseorang terkena infeksi dengue primer atau
sekunder. Infeksi sekunder adalah salah satu faktor resiko terjadinya Dengue Shock Syndrome (DSS) yang sangat berbahaya (Guzman et al, 2004). Sedangkan dengan menggunakan uji NS1 kita dapat mengetahui infeksi DBD dari hari pertama
munculnya sindrom. Dengan menggunakan gabungan keduanya, tingkat diagnosis
DBD tentu lebih baik lagi (Depkes RI, 2010)
Berdasarkan WHO Global Strategy For Dengue Prevention And Control
untuk tahun 2012-2020, rumah sakit umum pusat diharapkan mengadakan
pemeriksaan serologis dan uji antigen misalnya NS1 sebagai uji diagnosis bagi pasien
DBD baik uji rapid test maupun uji ELISA. Sedangkan di Indonesia sendiri menurut “Penatalaksanaan Demam Berdarah Dengue di Indonesia” diagnosis untuk pasien
DBD sudah bisa ditegakkan dengan uji ELISA saja namun uji NS1 belum disebut
sebagai salah satu pemeriksaan utama dalam penegakan diagnosis DBD.
Banyaknya jurnal yang mengatakan tentang pentingnya penggunaan uji IgG
IgM dan NS1 sebagai uji diagnosis utama dalam penegakan diagnosis DBD maka
peneliti ingin melihat gambaran penggunaan uji serologis IgG IgM dan NS1 untuk
1.2.Rumusan Masalah
Berdasarkan penjelasan di atas, maka permasalahan dalam penelitian ini adalah
bagaimanakah gambaran penggunaan uji serologis IgG dan IgM serta uji antigen
NS1 untuk mendiagnosa pasien demam berdarah dengue di Rumah Sakit Umum
Pusat (RSUP) Haji Adam Malik pada tahun 2012?
1.3.Tujuan Penelitian
A. Tujuan Umum
Mengetahui gambaran penggunaan uji serologis IgG dan IgM serta uji antigen
NS1 untuk mendiagnosa pasien demam berdarah dengue di RSUP Haji Adam
Malik pada tahun 2012.
B. Tujuan Khusus
1. Mengetahui gambaran karakteristik jenis kelamin (Tabel 5.1), umur
(Tabel 5.2) dan lama hari demam saat pengujian laboratorium
(Tabel 5.3) pada pasien DBD
2. Mendapatkan gambaran penggunaan uji antibodi IgG (Tabel 5.8) dan IgM
( Tabel 5.9) pada pasien DBD
3. Mendapatkan gambaran penggunaan uji antigen NS1(Tabel 5.10) pada
pasien DBD
4. Mendapat persentase hasil uji antibodi IgG dan IgM dan antigen NS1 pada
pasien DBD (Tabel 5.11)
1.4.Manfaat Penelitian
A. Hasil penelitian dapat digunakan untuk menilai penggunaan pemeriksaan
serologis sebagai uji diagnosis di RSUP HAM pada tahun 2012
B. Hasil penelitian dapat digunakan pihak rumah sakit untuk mempertimbangkan
penggunaan uji serologis dalam diagnostik pasien DBD
BAB 2
TINJAUAN PUSTAKA
2.1 Definisi DBD
Penyakit Demam Berdarah Dengue (DBD) adalah penyakit yang disebabkan
oleh infeksi Virus Dengue serotipe I, II, III, IV (Soegijanto 2003). DBD merupakan
kondisi lanjutan dari DD dimana terjadi perembesan plasma yang ditandai oleh
hemokonsentrasi (peningkatan hematokrit) atau penumpukan cairan di rongga tubuh.
Sedangkan kondisi paling berat dari DBD adalah Sindrom Syok Dengue (SSD) yaitu
DBD yang ditandai oleh syok (Suhendro et al, 2009).
2.2 Epidemiologi DBD
Demam Dengue merupakan penyakit infeksi virus yang paling cepat
penyebarannya di dunia. Dalam 50 tahun terakhir insidensinya meningkat 30 kali dan
disertai ekspansi ke negara-negara baru. Pada dekade sekarang, penyebarannya
berubah dari urban ke rural (WHO, 2009).
World Health Assembly (WHA) tahun 2002 menghasilkan resolusi WHA55.17 yang isinya supaya WHO dan semua negara anggotanya lebih
meningkatkan komitmennya dalam melawan dengue. Sementara itu pada resolusi
WHA58.3 pada pertemuan WHA tahun 2005 merevisi International Health Regulation (IHR) yang memasukkan dengue sebagai contoh penyakit yang mungkin merupakan keadaan darurat kesehatan publik internasional yang berimplikasi pada
keamanan kesehatan akibat gangguan dan epidemi yang cepat menyebar ke luar
perbatasan negara (WHO, 2009).
Beban terberat dalam mengatasi DBD ada pada negara – negara di Asia
Pasifik. Dari 2.5 miliar orang yang berisiko di seluruh dunia, 1.8 miliar atau lebih dari
70% nya berada di negara Asia Pasifik. Penyebarannya yang cepat ke
dan kurangnya akses ke pengobatan yang memadai. Hal ini semakin diperberat
dengan perkembangan daerah urban yang tidak terencana, jeleknya penyimpanan air
dan kondisi sanitasi yang belum memadai di negara-negara Asia Pasifik. Kondisi
tersebut dapat meningkatkan jumlah vektor utama Virus Dengue yaitu nyamuk Aedes aegypti. Dengan meningkatnya jumlah vektor dan meningkatnya kepadatan penduduk, kemungkinan untuk penularan Virus Dengue juga semakin besar
(WHO-SEARO, 2008).
Gambar 2.1 Negara dan daerah yang berisiko DBD (WHO, 2009)
Di Indonesia sendiri kasus Demam Dengue (DD) sudah ditemukan sejak abad
ke – 18 namun lebih dikenal dengan nama demam lima hari (vijfdaagse koorts) kadang- adang disebut juga sebagai demam sendi. Disebut demikian karena demam
yang terjadi menghilang dalam lima hari, disertai dengan nyeri pada sendi, nyeri otot,
dan nyeri kepala. Umumnya gejala bersifat ringan dan hilang dengan sendirinya
tetapi sejak tahun 1952 ditemukan DD dengan gejala berat disebut juga Demam
Berdarah Dengue (DBD) di Manila, Filipina. Sejak saat itu DBD mulai ditemukan
Gambar 2.2 Grafik kasus DBD per provinsi di Indonesia Tahun 2011 (Depkes RI,
2011)
2.3 Etiologi
Virus Dengue termasuk kelompok B Arboviroses yaitu jenis virus yang
ditularkan oleh arthropoda. Virus Dengue sekarang dikenal sebagai genus Flavivirus,
famili Flaviviridae (Depkes RI, 2010). Karena merupakan family Flaviviridae maka harus dibedakan dengan demam yang disebabkan virus Japanese Enchephalitis dan
Yellow Fever (demam kuning) (Soegijanto, 2003). DBD ditularkan ke manusia melalui gigitan nyamuk Aedes yang terinfeksi Virus Dengue (Depkes RI, 2010).
2.4 Struktur Virus Dengue (DENV)
Virus Dengue (DEN) adalah sebuah virus RNA berantai tunggal kecil dengan
diameter 30nm dengan berat molekul 4x106yang memiliki 4 strain (DEN 1, DEN 2,
terbentuk terhadap serotipe lain sangat kurang, sehingga tidak dapat memberikan
perlindungan yang memadai terhadap serotipe lain tersebut (Depkes RI, 2010).
Meskipun keempat serotip Virus Dengue berbeda antigennya, terdapat bukti
bahwa mungkin ada serologis subkomplek dalam grup Virus Dengue. Misalnya,
ditemukan adanya hubungan genetik yg dekat antara DEN 1 dan DEN 3 dengan
menggunakan pemeriksaan hybrid antara sequence homology dan complementary deoxyribonucleic acid (cDNA). Dan secara mengejutkan, DEN 2 menunjukkan adanya sequence yang homolog dengan Edge Hill virus, sebuah flavivirus khas Australia, sebesar 71% (Gubler, D.J., 2001).
Gambar 2.3. Struktur flavivirus (Gubler, D.J., 2001)
Virion Virus DEN tersusun oleh suatu untaian genom RNA dikelilingi oleh
nukleokapsip, ditutupi oleh suatu envelope (selubung) dari lipid yang mengandung 2 protein, yaitu selubung protein (E) dan membran protein (M). Genomnya sendiri
mengkode 3 protein struktural yaitu kapsid (C), membran (M) dan selubung (E) serta
7 protein nonstruktural, yaitu NS1, NS2A, NS2B, NS3, NS4A, NS4B, NS5
Diperkirakan bahwa Virus Dengue dan flavivirus lainnya menginfeksi sel
dengan menempel pada reseptor selular melalui protein selubung (E), meskipun
protein reseptor spesifik belum diidentifikasi (Gubler, D.J., 2001). Selain untuk
infeksi, protein selubung juga berguna untuk hemaglutisasi sel darah, menginduksi
respon imun positif, fusi membrane dan pembentukan virion (Guzman et al, 2004).
Gambar 2.4 Genom dan susunan gen Flavivirus (Gubler, D.J., 2001)
Sementara itu NS1 adalah protein nonstruktur 1, merupakan glukoprotein
yang berfungsi dalam siklus kehidupan virus yang belum jelas diketahui. NS1
dideteksi dengan kadar yang tinggi pada penderita infeksi Virus Dengue dengan
reaksi imun sekunder, tetapi jarang dijumpai pada penderita yang menunjukkan reaksi
imun primer (Soegijanto, 2009). Diakui adanya NS1 pada perrmukaan sel di sel
endoltel dihipotesiskan sebagai mekanisme kebocoran pembuluh darah yang terjadi
selama infeksi Virus Dengue yang parah. Namun, tetap tidak jelas bagaimana
hubungan NS1 dengan membran plasma, sebagaimana membrane plasma tidak
mengandung motif sequence yang membrane-spanning (Avirutnan, 2007).
Menurut Avirutnan (2007), protein NS1 Virus Dengue mengikat langsung ke
terhadap sebagian besar sel sel darah perifer. Selain itu, DENV NS1 lebih suka
berikatan dengan kultur dari mikrovaskuler manusia dibandingkan dengan aorta atau
sel endotel pada vena tali pusar. Perbedaan pengikatan NS1 yang larut pada jaringan
endotel dan diikuti oleh pengenalan oleh anti-NS1 antibodi dapat berkontribusi pada
sindrom kebocoran vaskular yang terjadi selama infeksi Virus Dengue yang parah.
NS2 memiliki 2 protein (NS2A dan NS2B) yang berperan pada proses
poloprotein sedangkan NS3 memiliki sebagian proteinase yang berfungsi sebagai
sitosol. Gen NS4 memiliki 2 protein hidrofobik yang berperan pada kompleks
replikasi membran RNA. NS5 memiliki berat molekul 105.000 dan merupakan
petanda protein Flavivirus. Berdasarkan sequence asam amino, protein ini dapat dipercaya untuk mewujudkan RNA Encoded virus yang tergantung pada polymerase
RNA (Soegijanto, 2009).
2.5 Vektor Virus Dengue
Vektor utama dari Virus Dengue adalah nyamuk Aedes sp. terutama Aedes aegypti. Nyamuk ini tersebar di seluruh daerah tropis mulai dari 35o lintang utara sampai 35o lintang selatan dan jarang ditemukan di daerah dengan ketinggian di atas
1000m. Fase imaturnya dapat ditemukan di tempat-tempat dengan genangan air.
Beberapa penelitian mengatakan bahwa nyamuk betina menghabiskan hidupnya di
tempat dia beranjak dewasa. Telurnya dapat bertahan beberapa bulan tanpa air
(Depkes, 2010).
Selain Aedes aegypti ada juga beberapa jenis nyamuk lainnya yang dapat menjadi vektor dari Virus Dengue yaitu Aedes albopictus, Aedes polynesiensis dan beberapa spesies Aedes scutellaris complex. Namun tidak seperti Aedes aegypti, spesies nyamuk yang lain umumnya mempunyai ekologi, cara hidup yang khas dan
2.6 Respon Imun
Menurut Rothman (2010), berikut ini adalah respon imun yang terjadi dari mulai
masuknya Virus Dengue ke dalam darah.
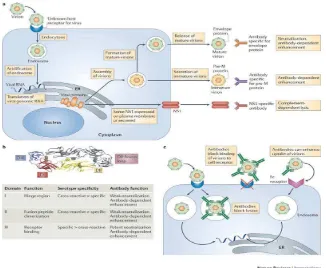
a| Alur hidup dan sumber antigen. Virion-virion dengue berikatan ke reseptor di
permukaan sel, dan virion tersebut masuk melalui proses endositosis. Pengasaman
vesikel endosit menyebabkan pembentukan kembali glikoprotein permukaan kapsul
(E), penggabungan antara virus dan membrane vesikel dan pelepasan RNA virus ke
sitoplasma. Genom RNA dari virus kemudian di translasikan untuk memproduksi
protein virus di struktur membrane dari endoplasmic reticulum (ER), kemudian protein dan RNA virus yang baru dibentuk disatukan menjadi virion yang immature
di lumen ER. Pemotongan prekusor membran (pre-M) virus oleh enzim furin sel
induk mengarah kepada pembentukan virion yang mature, yang kemudian
disekresikan dari sell. Pada saat yang sama beberapa non-structural protein 1 (NS1)
virus yang sudah disintesis diekpresikan ke membran plasma sel induk dan sebagian
disekresikan dan sebagian virion juga disekresikan dalam bentuk immature.
Virion yang mature maupun immature menginduksi respon antibodi ke protein E, dan
antibody ini dapat berfungsi dalam meneutralisasi atau dalam infeksi yang
antibody-dependent. Virion yang immature juga menginduksi respon antibodi terhadap protein
pre-M. Antibodi spesifik untuk NS1 dapat bereaksi dengan membran yang berikatan
dengan NS1, menyebabkan complement-dependent lysis dari sel induk.
b| Struktur glikoprotein E Virus Dengue dan karakteristik dari antibody
spesifik-protein E. 3 domain dari spesifik-protein E diwarnai dengan merah (domain I), kuning
Gambar 2.5 Reaksi imun pada infeksi Virus Dengue (Rothman, 2010)
c| Mekanisme neutralisasi dan pelekatan oleh antibody yang spesifik Virus
Dengue. Pada akupasi epitop tingkat tinggi, antibodi dapat memblok ikatan virus
dengan reseptor sel induk atau memblok penyatuan virion pada tahan setelah
pengikatan. Pada akupasi epitop tingkat rendah, antibody dapat menyebabkan
masuknya kembali virion kedalam sel melalui interaksi dengan reseptor
immunoglobulin (Fc).
2.7 Patogenesis DBD
Patogenesis DBD dan SSD (Sindrom syok dengue) masih merupakan masalah
yang kontroversial. Dua teori yang banyak dianut pada DBD dan SSD adalah
hipotesis infeksi sekunder (teori secondary heterologous infection) atau hipotesis
immune enhancement. Hipotesis ini menyatakan secara tidak langsung bahwa pasien yang mengalami infeksi yang kedua kalinya dengan serotipe Virus Dengue yang
Antibodi heterolog yang telah ada sebelumnya akan mengenai virus lain yang akan
menginfeksi dan kemudian membentuk kompleks antigen antibodi yang kemudian
berikatan dengan Fc reseptor dari membran sel leokosit terutama makrofag. Oleh
karena antibodi heterolog maka virus tidak dinetralisasikan oleh tubuh sehingga akan
bebas melakukan replikasi dalam sel makrofag (Sohendro, 2009).
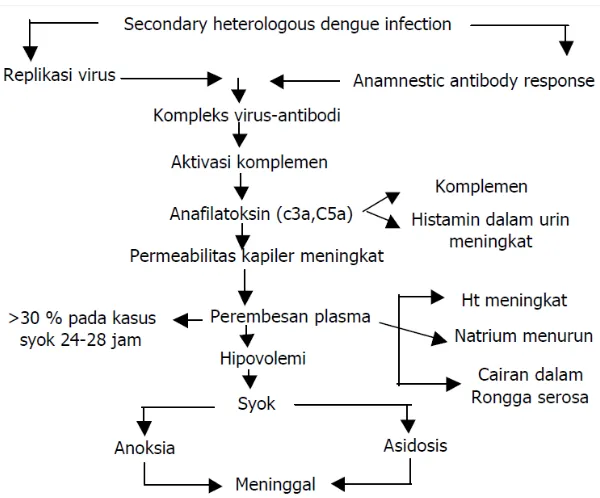
Gambar 2.6 Patogenesis terjadinya syok pada DBD (Depkes RI, 2010)
Menurut hipotesis infeksi sekunder (gambar 2.6), sebagai akibat infeksi
sekunder oleh tipe Virus Dengue yang berbeda, respon antibodi anamnestik pasien akan terpicu, menyebabkan proliferasi dan transformasi limfosit dan menghasilkan
titer tinggi IgG antidengue. Karena terjadi di sel limfosit, proliferasi limfosit juga
menyebabkan tingginya angka replikasi Virus Dengue. Hal ini mengakibatkan
terbentuknya kompleks virus-antibodi yang selanjutnya mengaktifasi sistem
komplemen. Pelepasan C3a dan C5a menyebabkan peningkatan permeabilitas
dengan peningkatan kadar hematokrit, penurunan natrium dan terdapatnya cairan
dalam rongga serosa (Depkes RI, 2010).
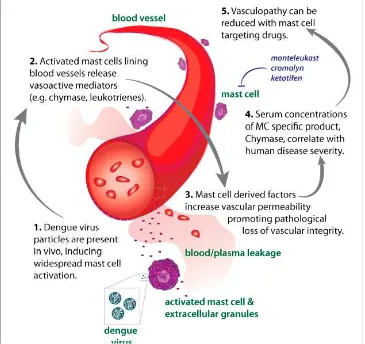
Gambar 2.7 Peranan mast cell terhadap terjadinya DHF/DSS (Saint John et al, 2013)
Respon imun yang diketahui berperan dalam patogenesis DBD adalah : a)
respons humoral berupa pembentukan antibodi yang berperan dalam proses
netralisasi virus, sitolisis yang dimediasi antibodi. Antibodi terhadap Virus Dengue
berperan dalam mempercepat replikasi virus pada monosit atau makrofag. Hipotesis
Dengue. Diferensiasi T helper yaitu TH1 akan memproduksi interferon gamma, IL-2
dan limfokin, sedangkan TH2 memproduksi IL-4, IL-5, IL-6 dan IL-10; c)monosit
dan makrofag berperan dalam fagositosis virus dengan opsonisasi antibodi. Namun
proses fagositosis ini menyebabkan peningkatan replikasi virus dan sekresi sitokin
oleh makrofag; d).selain itu aktifasi komplemen oleh kompleks imun menyebabkan
terbentuknya C3a (Complement 3a) dan C5a (Complement 5a) (Sohendro, 2009).
Menurut Martina (2009), terdapat beberapa factor-faktor terlarut dalam darah
yang berperan dalam munculnya DBD/SSD, yaitu :
a. Trombin : mengubah fibrinogen di sirkulasi menjadi fibrin dan memicu aktivasi platelet, yang menyebabkan agregasi platelet. Trombin mengaktifasi
endothelial cell (EC) untuk meningkatkan permibialitasnya, menyebabkan kebocoran plasma dan pembentukan edema. Trombin adalah kemotaktik untuk monosit dan juga
mitogenik untuk limfosit dan sel-sel mesenkim. Platelet aktif melepaskan beberapa
faktor soluble dengan aktifitas inflamasi, antimikroba dan modulasi imun, misalnya
Matrix metalloproteinase 9 (MMP-9), yang meningktakan permeable EC. Platelet aktif juga melepaskan CD40 ligand terlarut, yang bisa memicu EC untuk memproduksi beberapa jenis oksigen reaktif, molekus adhesi, kemokin, dan Tissue Factor (TF). Trombin juga menghambat produksi IL-12 oleh sel mononuclear.
b. C3a dan C5a : C3a mengkativasi platelet dan meningkatkan aktivasi dan sifat adhesinya. C5a meningkatkan pembentukan trombosit darah dengan upregulasi TF
dan ekspresi plasminogen activator inhibitor 1 (PAI-1) di berbagai tipe sel. C5a
menstimulasi monosit untuk memproduksi IL-1, IL-6, IL-8, dan TNF-α. Aktifasi dari
komplemen-komplemen itu meningkatkan thrombin, yang membelah C3 dan C5
menjadi C3a/b dan C5a/b secara perlahan. Platelet aktif juga ikut dalam pembelahan
C3, yang menginduksi aktifasi pathway komplemen klasik.
d. IL-1 (Interleukin-1) : adalah mediator utama dari aktifasi EC oleh platelet, menyebabkan peningkatan pelepasan kemokin dan upregulasi dari soluble vascular cell adhesion molecule 1 (VCAM-1). VCAM-1 membantu adhesi dari monosit ke
endotel. IL-1 meningkatkan ekspresi dari TF di EC dan menekan aktifitas koagulan
permukaan sel EC. Bergantung pada konsentrasinya, dia mungkin menyebabkan
upregulasi produksi TNF – α atau downrelugasi TNF-receptor. IL-1 menstimulasi hipotalamus dan sebagai lanjutannya, kelenjar pituitary untuk memproduksi mediator
antiinflamasi seperti endorphin, melanocyte-stimulating hormone dan hormone adrenokortitropik.
e. IL-6 (Interleukin-6) : Bersama-sama dengan sitokin proinflamasi lainnya, IL-6 mempotensialkan kaskade koagulasi. Dia dapat menyebabkan down regulasi produksi
TNF-α dan reseptor TNF. IL-6, bersama dengan IL-1 adalah pemicu poten dari
demam.
f. IL-8 (Interleukin-8) : IL-8 adalah kemokin yang banyak diproduksi oleh monosit, EC dan hepatosit. Kerusakan pada EC di hepar dapat meningkatkan
konsentrasi sitemiknya, Aktifasi sistem koagulan adalah akibat dari meningkatnya
ekpresi EL-6 dan IL-8 oleh monosit, sementara pathway antikoagulan APC-PS downregulasi produksi IL-8 oleh EC.
g. IL-10 (Interleukin-10) : IL-10 diproduksi oleh monosit dan diregulasi oleh sel T helper dan dapat menyebabkan platelet membusuk. Trombin dapat menstimulasi
produksi IL-10 oleh monosit. Sitokin menyebabkan dwonregulasi respon inflamasi
dan membentuk proviral survival milieu. IL-10 mempromosikan original antigenic sin (OAS) dengan menginhibisi perkembangan dari efektor sel T ke epitop baru. IL-10 juga menghambat ekpresi dari TF dan menghambat fibrinolisis.
h. TNF – α (Tumor Necroting Factor- α): TNF – α adalah aktifator kuat dari EC dan meningkatkan permiabilitas kapiler. Upregulasi dari TNF – α mengekpresikan TF
ke atas monosit dan EC serta menyebabkan downregulasi ekpresi trombomodulin ke
nitric oxide (NO) dan memediasi activation-induced kematian sel T dan dia dipercaya berimplikasi pada pemusnahan sel T perifer.
i. TGF – β : Transforming Growth Factor - β (TGF – β) dapat berperan sebagai proinflamasi atau sitokin anti-inflamasi, bergantung pada konsentrasinya. Pada awal
infeksi, TGF - β yang rendah dapat memicu sekresi IL-1 dan TNF – α. Namun, pada
fase akut, sitokin menghambat respon T-helper 1 (Th1) dan meningkatkan produksi
sitokin T-Helper 2 seperti IL-10. TGF – β meningkatkan ekpresi TF ke EC dan
menyebabkan upregulasi ekspresi dan pelepasan dari plasminogen activator inhibitor
(PAI-1).
j. NO : Nitric Oxide (NO) mempunyai beberapa faktor dalam reaksi inflamasi. Dia meningkatkan vasodilatasi dan pembentukan edema. Dia menyebabkan
upregulasi produksi TNF – α di monosit. Pada konsentrasi rendah dia memproteksi
sel dari apoptosis, sementara pada konsentrasi tinggi dia merangsang apoptosis. NO
menyebabkan downregulasi ekspresi MHC class II dan menekan ekpasnsi sel Th1. Pemeliharaan pelindung EC membutuhkan NO dengan tingkat dasar. Baik
kekurangan maupun kelebihan NO mengganggu kestabilan ikatan EC.
k. VEGF : vascular endothelial growth factor (VEGF) adalah kunci merubah permiabiliti vascular. Dia mengurangi okludin, klaudin dan isi VE-cadherin dari EC, yang semuanya adalah komponen junction EC. Selama aktifasinya, VEGF merangsang ekpresi intracellular adhesion molecule 1 (ICAM-1), VCAM – 1, dan
E-selectin di EC.
2.8 Gejala Klinis
a.Fase Demam
Penderita mengalami demam akut 2-7 hari disertai muka wajah memerah, kulit
memerah, nyeri seluruh badan, mialgia, atralgia dan sakit kepala. Ada juga gejala
nyeri tenggorokan, faring hiperemis, konjunctiva hiperemis. Anorexia, nausea dan
muntah muntah umum terjadi. Sulit untuk membedakan dengue dengan non dengue
pada fase demam, uji torniquet positip mempertinggi kemungkinan penderita
mengalami infeksi Virus Dengue. Diperlukan monitor untuk menilai timbulnya tanda
bahaya (warning sign) yang akan membuat pasien masuk ke fase ke 2 fase kritis. Manifestasi perdarahan ringan seperti petekie dan perdarahan membran mukosa
(seperti perdarahan hidung dan gusi) dapat terjadi. Perdarahan pervaginam yang
masif dapat terjadi pada wanita usia muda dan perdarahan saluran cerna dapat terjadi
pada fase ini tetapi jarang. Hati dapat membesar dan tegang/nyeri setelah demam
beberapa hari. Tanda paling awal dari pemeriksaan darah rutin adalah menurunnya
total leukosit (leukopenia) yang dapat menjadi dasar klinisi untuk menilai pasien
sudah terjangkit Virus Dengue.
b. Fase Kritis
Selama fase rawatan, pada saat temperatur tubuh turun menjadi ≤ 37,5 -38oC
dan bertahan pada suhu tersebut, terjadi pada hari ke 3-7, meningkatnya permeabilitas
kapiler bersamaan dengan meningkatnya kadar hematokrit dapat terjadi. Ini
merupakan tanda awal fase kritis. Leukopenia yang progresif diikuti dengan
menurunnya jumlah trombosit mengiindikasikan kebocoran plasma. Efusi pleura dan
asites dapat terdeteksi tergantung dari derajat kebocoran plasma dan volume dari
terapi cairan. Foto thorax dan ultrasonografi abdomen dapat digunakan untuk
mendiagnosa efusi pleura dan asites. Shok dapat terjadi didahului oleh timbulnya
tanda bahaya (warning sign). Temperatur tubuh dapat subnormal saat shok terjadi. Shok yang memanjang, terjadi hipoperfusi organ yang dapat mengakibatkan
kegagalan organ, metabolik asidosis dan disseminated intravascular coagulation
yang masif dapat terjadi. Pasien yang membaik dalam fase ini disebut sebagai non-severe dengue. Pasien yang memburuk akan menunjukkan tanda bahaya. Pasien ini bisa membaik dengan rehidrasi intravena atau memburuk kembali yang disebut
severe dengue.
Severe dengue didefinisikan bila didapati satu atau lebih hal-hal berikut ini (WHO,2009) :
• Kebocoran plasma yang mengarah pada syok
• Perdarahan hebat
• Gangguan berat organ
Biasanya terjadi pada hari ke-4 atau ke-5 demam (berkisar antara hari ke 3-7),
ditandai dengan tanda bahaya. Kompensasi tubuh untuk mempertahankan tekanan
sistolik menyebabkan takikardia dan vasokonstriksi perifer, ditandai dengan akral
dingin dan peningkatan capillary refill time. Akhirnya terjadi dekompensasi dan TD menghilang. Syok akibat hipotensi dan hipoksia akan menyebabkan kegagalan
multiorgan (WHO,2009).
c.Fase Penyembuhan
Bila pasien telah melewati 24-48 jam fase kritis, reabsorpsi cairan dari
kompartemen extravaskular terjadi dalam 48-72 jam. Keadaan umum membaik,
kembalinya nafsu makan, berkurangnya gejala gastrointestinal, hemodinamik stabil
dan cukup diuresis. Bradikardia dan perubahan EKG dapat terjadi pada fase ini.
Hematokrit kembali normal atau lebih rendah karena efek dilusi cairan yang
diberikan. Leukosit kembali meningkat disusul dengan meningkatnya trombosit.
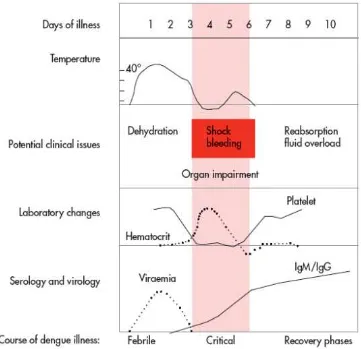
Gambar 2.8 Karakteristik penyakit Demam Dengue (WHO, 2009)
2.9 Diagnosis DBD
Diagnosa dengue berdasarkan 2 kriteria (WHO 1997 dalam Suhendro et al, 2009) :
A. Kriteria klinis:
1. Demam tinggi mendadak tanpa sebab yang jelas, berlangsung terus menerus
selama 2-7 hari
2. Terdapat manifestasi perdarahan yang ditandai dengan:
a) Uji torniquet positif
c) Perdarahan mukosa (tersering epistaksis atau perdarahan gusi), atau
perdarahan dari tempat lain
d) Hematemesis dan atau melena
3. Pembesaran hati (hepatomegali)
4. Syok ditandai dengan nadi cepat dan lemah serta penurunan tekanan nadi,
hipotensi, kaki dan tangan dingin, kulit lembab dan pasien gelisah
B.Kriteria Laboratorium
1. Trombositopenia (100.000/ml atau kurang)
2. Adanya kebocoran plasma (plasma leakage) karena peningkatan permeabilitas
kapiler dengan manifestasi :
− Peningkatan hematokrit ≥20% dibandingkan standar sesuai dengan umur dan jenis kelamin
− Penurunan hematokrit ≤20% setelah mendapat terapi cairan, dibandingkan dengan nilai hematokrit sebelumnya
− Tanda kebocoran plasma seperti : efusi pleura, asites, atau hipoproteinemia
Dua kriteria klinis pertama ditambah salah satu dari kriteria laboratorium (atau hanya
peningkatan hematokrit) sudah dapat menegakkan diagnosis klinis DBD.
Dari diagnosis itu, pasien DD dapat diklasifikasikan ke dalam beberapa kriteria.
Tabel 2.1 Klasifikasi Dinkes RI terhadap derajat penyakit infeksi Virus Dengue
DD/DBD Derajat Gejala laboratorium
DD
Demam, disertai 2 atau lebih
tanda: sakit kepala, nyeri
DBD I Gejala di atas ditambah uji
Gejala di atas ditambah
kegagalan sirkulasi (kulit
dingin dan lembab serta
gelisah
Syok berat disertai dengan
tekanan darah dan nadi tidak
terukur
Trombositopenia
(<100.000),bukti
ada kebocoran
plasma
Sumber : Suhendro et al, 2009
Sementara WHO melalui guidelinenya tahun 2009 menyatakan bahwa pasien
DD dapat diklasifikasikan ke dalam 3 kriteria yaitu, probable dengue, warning sign
dan severe dengue :
5.1.1 Dengue tanpa tanda bahaya
Merupakan kemungkinan infeksi Virus Dengue pada pasien yang bertempat
tinggal atau memiliki riwayat perjalanan ke daerah endemik. Pasien tersebut
demam dan memiliki dua atau lebih dari gejala dan tanda berikut :
A. Mual, muntah
B. Ruam
C. Tes tourniquet positif
D. Nyeri kepala
E. Mialgia
5.1.2 Dengue dengan tanda bahaya
Merupakan infeksi Virus Dengue yang membutuhkan observasi ketat. Kriteria
pada derajat ini adalah berdasarkan tanda dan gejala pada derajat 1 disertai
adanya tanda bahaya, yaitu :
A. Nyeri perut
B. Muntah persisten
C. Perdarahan mukosa
D. Letargi
E. Kegelisahan
F. Hepatomegali >2 cm
G. Asites
H. Efusi pleura
5.1.3 Dengue berat
Merupakan infeksi Virus Dengue yang membutuhkan observasi ketat dan
merupakan kegawatdaruratan medik. Kriteria pada derajat ini adalah
berdasarkan tanda dan gejala pada derajat 1 dan 2 disertai adanya tanda dan
gejala berupa :
- Syok (SSD)
- Penumpukan cairan dengan distress respirasi B. Perdarahan berat
C. Kerusakan organ yang berat, meliputi :
- Hepar : SGOT atau SGPT ≥ 1000
- SSP : Penurunan kesadaran
- Jantung dan organ yang lainnya
2.10 Pemeriksaan Laboratorium
Beberapa parameter pemeriksaan laboratorium sederhana bagi pasien DD adalah :
1. Leukosit : dapat normal atau menurun. Mulai hari ke 3 dapat ditemui
limfositosis relative (>45% dari total leukosit) disertai adanya limfosit plasma
biru (LPB) >15% dari total leukosit yang pada fase syok akan meningkat
2. Trombosit : Umumnya terdapat trombositopenia ( <100.000/mm3) pada hari
ke 3-8
3. Hematokrit : kebocoran Plasma dibuktikan dengan ditemukannya peningkatan
hematokrit > 20% dari hematokrit awal, umumnya dimulai pada hari ke-3
demam
Metode diagnosis laboratorium lanjutan untuk mengkonfirmasikan infeksi Virus
Dengue melibatkan deteksi virus, asam nukleat virus, antigen atau antibodi, atau
kombinasi dari teknik ini. Setelah timbulnya penyakit, virus dapat dideteksi dalam
serum, plasma, sirkulasi sel darah dan jaringan lain selama 4-5 hari. Selama tahap
awal penyakit, isolasi virus, asam nukleat atau deteksi antigen bisa digunakan untuk
mendiagnosa infeksi. Pada akhir fase akut infeksi, serologi adalah metode pilihan
Respon antibodi terhadap infeksi berbeda sesuai dengan status kekebalan dari
penderita. Ketika infeksi dengue terjadi pada orang yang sebelumnya belum pernah
terinfeksi sebuah flavivirus atau diimunisasi dengan vaksin flavivirus (misalnya untuk
demam kuning, Japanesse encephalitis), pasien menghasilkan respon antibodi primer yang ditandai dengan peningkatan antibodi spesifik secara perlahan. (WHO 2009).
Antibodi IgM adalah imunoglobulin yang pertama muncul. Antibodi ini terdeteksi
pada 50% pasien selama hari ke 3-5 setelah onset penyakit, meningkat menjadi 80% pada hari ke-5 dan 99% pada hari ke 10. Tingkat IgM mencapai puncaknya sekitar
dua minggu setelah timbulnya gejala dan kemudian menurun umumnya ke tingkat
tidak terdeteksi selama 2-3 bulan. Serum anti dengue IgG umumnya terdeteksi pada
titer rendah pada akhir minggu pertama penyakit, meningkat perlahan-lahan
setelahnya, dengan serum IgG masih terdeteksi setelah beberapa bulan, dan mungkin
bahkan seumur hidup (Guzman, 2004).
Selama infeksi dengue sekunder (infeksi dengue pada host yang sebelumnya telah terinfeksi oleh Virus Dengue, atau kadang-kadang setelah vaksinasi flavivirus
non-dengue atau infeksi), titer antibodi meningkat pesat dan bereaksi secara luas terhadap
banyak flavivirus. IgG adalah immunoglobulin yang dominan terdeteksi pada tingkat
tinggi, bahkan di fase akut, dan menetap selama periode yang berlangsung dari 10
bulan sampai seumur hidup. Tingkat IgM lebih rendah pada infeksi sekunder
dibandingkan yang primary dan mungkin tidak terdeteksi dalam beberapa kasus. Untuk membedakan Infeksi dengue primer dan sekunder, rasio antibodi IgM / IgG
sekarang lebih sering digunakan dibandingkan dengan tes haemagglutination-inhibition (HI) (WHO, 2009).
Antibody IgM dengue umumnya diperiksa dengan menggunakan IgM Antobody-Captured Enzyme-Linked Immunosorbent Assay (MAC – ELISA) sementara IgG diperiksa dengan IgG ELISA test. Sementara itu NS1 diperiksa dengan NS1 Kit
(Malavige, G.N., 2004). Sementara di Indonesia menurut Depkes RI (2011),
digunakan Rapid Diagnosis Test (RDT) untuk mendeteksi NS1, IgG dan IgM sebagai uji diagnostik.
Secara umum, tes dengan sensitivitas dan spesifisitas tinggi memerlukan
teknologi yang lebih kompleks dan keahlian teknis, sedangkan tes cepat dapat
mengganggu sensitivitas dan spesifisitas demi kemudahan kinerja dan kecepatan.
Isolasi virus dan deteksi asam nukleat lebih mahal, tetapi juga lebih spesifik daripada
deteksi antibodi menggunakan metode serologi. Gambar di bawah ini menunjukkan
hubungan terbalik antara kemudahan menggunakan dan memperoleh uji diagnostic
Gambar 2.11 Hubungan terbalik antara accessibility dengan confidence uji
laboratorium DD (WHO, 2009)
Hasil Analisia Pok et al (2010) menunjukkan bahwa RT-PCR adalah metode
diagnostic paling sensitive dan paling specific (100%) dalam 3 hari pertama demam.
Sementara sensitifitas rata-rata dari pemeriksaan antigen NS1 dengue dalam periode
yang sama adalah 81,7%, yang menunjukkan bahwa pemeriksaan ini cukup potensial
sebagai pemeriksaan yang cukup terpercaya dan lebih hemat sebagai metode
diagnosis alternative deman dengue dari RT-PCR di pusat kesehatan primer. Namun
rendahnya sensitifitas dalam mendiagnosa infeksi DBD sekunder menjadi salah satu
kelemahan pemeriksaan uji antigen NS1 dengue.
Tabel 2.2 Sensitivitas dari 2 tes kit NS1 terhadap tiap jenis seotipe Virus Dengue,
diambil pada hari ke 5 seletah munculnya tanda infeksi
Kit Tipe sampel No. (%) spesimen %Sensitivitas (CI95)
Positif Negatif Equivocal
akut lainnya
Sumber Bessoff et al, 2008
Sementara menurut Hunsperger et al (2009), tingka sensitifitas dari
pemeriksaan IgM tergantung dari alat yang kita gunakan. Pada perbandingan antara 9
buah MAC-ELISA kit yang dijual bebas didapati sensitivitasnya berkisar dari
21%-99% sementara spesitifitasnya 77%-98%. Ditemukan juga adanya False positif pada
pasien malaria dan mantan pasien DBD.
Menurut Libraty et al 2002, tingkat sekresi nonstructural protein NS1 (sNS1)
bebas Virus Dengue dalam plasma berhubungan dengan tingkat viremia dan lebih
tinggi pada pasien dengan DHF dibandingkan dengan DF. sNS1 yang meningkat (≥
600 ng/mL) dalam 72 jam setelah onset penyakit mempunyai risiko yang tinggi untuk
menjadi DHF.
Berikut ini adalah Rapid Diagnostic Test (RDT) yang digunakan di Indonesia
(Depkes RI, 2010)
a. Rapid Test NS1
• Kit yang digunakan Dengue Dx NS1 Antigen Rapid Tes
• Setiap tes berisikan satu membrane strip, yang telah dilapisi dengan
anti-dengue NS1 antigen capture pada daerah garis tes. Anti-dengue NS1 antigen-colloid gold conjugate dan serum sampel bergerak sepanjang membran menuju daerah garis tes (T) dan membentuk suatu
memiliki dua garis hasil, garis ”T” (garis tes) dan ”C” (garis kontrol).
Kedua garis ini tidak akan terlihat sebelum sampel ditambahkan. Garis
kontrol C digunakan sebagai kontrol prosedur. Garis ini selalu muncul
jika prosedur tes dilakukan dengan benar dan reagen dalam kondisi
baik.
• Interpretasi Hasil Pengujian
Hasil Negatif: Jika hanya terbentuk garis pada area garis kontrol (C)
Hasil Positif: Jika terbentuk garis pada area garis (T) dan (C).
Hasil Invalid: jika tidak terbentuk garis pada area garis kontrol (C).
Untuk hasil Invalid dilakukan tes ulang.
b. Rapid Tes IgG/IgM
• Kit yang digunakan adalah Dengue Dx IgG/IgM Rapid Tes
• Dengue Dx IgG/IgM tes memiliki tiga garis pre-coated pada permukaan membran. Garis tes dengue IgG (G), garis tes dengue IgM
(M), dan garis kontrol (C). Ketiga garis ini terletak dibagian jendela
hasil dan tidak akan terlihat sebelum sebelum dilakukan penambahan
sampel. Garis kontrol C digunakan sebagai kontrol prosedur. Garis ini
selalu muncul jika prosedur tes dilakukan dengan benar dan reagen
dalam kondisi baik. Garis “G” dan “M” akan terlihat pada jendela
hasil jika terdapat antobodi IgG dan IgM terhadap virus dengue dalam
sampel. Jika tidak terdapat antibodi, maka tidak akan terbentuk garis
“G” atau “M”
• Interpretasi hasil lab
Negatif
Hanya terlihat garis kontrol “C” pada tes. Tidak terdeteksi adanya
antibodi IgG atau IgM. Ulangi tes 3-5 hari kemudian jika diduga ada
IgM Positip
Terlihat garis kontrol “C” dan garis IgM (“M”) pada tes. Positip
antibodi IgM terhadap virus dengue. Mengindikasikan infeksi dengue
primer
IgG Positip
Terlihat garis Kontrol “C” dan garis IgG (“G”) pada tes. Positip
antibodi IgG terhadap virus dengue. Mengindikasikan infeksi dengue
sekunder ataupun infeksi dengue masa lalu
IgG dan IgM Positip
Terlihat garis Kontrol “C”, garis IgG (“G”), dan garis IgM (“M”) pada
tes. Positip pada kedua antibodi IgG dan IgM terhadap virus dengue.
Mengindikasikan infeksi dengue primer akhir atau awal infeksi dengue
sekunder
Invalid
Tidak terlihat garis Kontrol “C” pada tes. Jumlah sampel yang tidak
sesuai, atau prosedur kerja yang kurang tepat dapat mengakibatkan
hasil seperti ini. Ulangi pengujian dengan menggunakan tes yang baru.
Tabel 2.3 Perbandingan beberapa jenis uji laboratorium DBD
Metode Waktu keluar hasil
Spesimen Date of ill Fasilitas dibutuhkan Cost
Isolasi virus
1-5 hari Fasilitas kultur sel atau nyamuk, Lab
BSL-2/BSL-1-5 hari Lab BSL-2, peralatan untuk biologi molekular
Deteksi antigen
≥ 1 hari Serum, jaringan untuk immuno-chemistry
1-6hari Fasilitas ELISA, Fasilitas histologi
$$$
IgM ELISA 1-2 hari Serum, plasma,
whole blood
Setelah 5 hari
Fasilitas ELISA
$ IgM rapid test 30 menit Tidak perlu alat tambahan IgG ELISA,
HI atau neutralization test
7 hari/lebih Serum, plasma,
whole blood
Fasilitas ELISA, Lab BSL-2 untuk pemeriksaan neutralization
$
BAB 3
KERANGKA KONSEP DAN DEFINISI OPERATIONAL
3.1 Kerangka Konsep
Diagnosis DBD
Kriteria Klinis :
- Demam
Laboratorium standar :
- Trombosit
- Hematokrit
- Leukosit
Laboratorium tingkat lanjut :
- Uji Ig M
- Uji Ig G
3.2Definisi Operational
Variabel Definisi operasional Alat ukur Hasil Ukur Skala
ukur
positif/ negatif DBD Nominal
Demam Jumlah hari demam saat
dilakukan pemeriksaan
Jumlah leukosit pada
pasien DBD yang
terdapat di rekam medis
pasien
Kadar hematokrit pada
pasien DBD yang
terdapat di rekam medis
Diatas nilai normal
dikatakan hematokrit
meningkat
Jumlah
Trombosit
Kadar hematokrit pada
pasien DBD yang
terdapat di rekam medis
pasien
pada pasien DBD yang
terdapat di rekam medis
pasien
pada pasien DBD yang
terdapat di rekam medis
pasien
Uji NS1 Penggunaan Uji NS1
pada pasien DBD yang
terdapat di rekam medis
BAB 4
METODOLOGI PENELITIAN
4.1 Jenis Penelitian
Penelitian ini adalah penelitian deskriptif dengan pendekatan cross-sectional
(studi potong lintang), dimana penelitian ini bertujuan untuk mengetahui
gambaran penggunaan uji serologis Ig M dan Ig G serta antigen NS1 untuk
diagnosis pasien demam berdarah RSUP H. Adam Malik. Pada penelitian ini
pendekatan atau pengumpulan data dilakukan secara simultan atau dalam
waktu yang bersamaan (point time approach).
4.2 Waktu dan Tempat Penelitian
4.2.1 Waktu Penelitian
Pengambilan sampel dalam penelitian ini dilaksanakan pada bulan November
2013 sampai dengan bulan Desember 2013. Pemilihan waktu penelitian
dengan mempertimbangkan waktu, dana dan sumberdaya.
4.2.2 Tempat Penelitian
Penelitian ini dilakukan di instalasi rekam medis RSUP H. Adam Malik
Medan. Penelitian ini dilakukan dengan menggunakan data hasil rekam medis
yang didiagnosis dengan DBD di RSUP H. Adam Malik. Adapun
pertimbangan memilih lokasi tersebut karena RSUP H. Adam Malik
merupakan rumah sakit pendidikan dan pusat rujukan dari wilayah provinsi
Sumatera Utara, Sumatera Barat, Nanggroe Aceh Darussalam, dan Riau.
4.3 Populasi dan Sampel
4.3.1 Populasi Penelitian
Populasi target dari penelitian ini adalah seluruh pasien yang didiagnosis
4.3.1 Sampel Penelitian
Sampel dari penelitian ini adalah seluruh populasi (total sampling).
4.4 Teknik Pengumpulan Data
Pengumpulan data dilakukan dengan cara mengambil data sekunder penderita
DBD dari kartu status bagian rekam medis. Data yang diambil adalah data
dari pemeriksaan yang pertamakali dilakukan pada saat masuk rumahsakit.
Data sekunder ini diambil dari RSUP H. Adam Malik Medan Tahun 2012.
4.5 Alur Penelitian
Gambar 4.1
4.6 Pengolahan dan Analisa Data
Data yang diperoleh dari penelitian ini akan dimasukkan ke dalam komputer.
Data yang diperoleh, berupa berapa banyak yang menggunakan uji serologis
serta hasil Ig M dan Ig G serta antigen NS1, hasi uji Ig G dan Ig M, distribusi
menurut umur, jenis kelamin dan hari pengambilan sampel dianalisis dengan
menggunakan program SPSS (Statistic Package for Social Science) for windows.
Mengambil nomor rekam medik pasien yang melakukan pemeriksaan IgG IgM
dan NS1 di Bagian Patologi Klinik
Melihat rekam medis dan mencatat data-data yang diperlukan
BAB 5
HASIL PENELITIAN DAN PEMBAHASAN
5.1 Hasil Penelitian
5.1. 1 Deskripsi lokasi penelitian
Pengambilan data hasil laboratorium ini dilakukan di bagian rekam medik di
RSUP H. Adam Malik sedangkan nomor rekam medik sampel diperoleh dari
Departemen Patologi Klinik RSUP H. Adam Malik. RSUP H. Adam Malik terletak di
Jalan Bunga Lau No. 17 Medan dan merupakan rumah sakit rujukan untuk pasien
DBD di Provinsi Sumatera Utara.
5.1. 2 Deskripsi karakteristik umum sampel
Jumlah keseluruhan sampel yang berhasil didapat adalah 156 sampel.
Gambaran karakteristik sampel yang ada dapat dibedakan berdasarkan umur, jenis
kelamin, lama demam dan diagnosis akhir. Data lengkap distribusi karakteristik
sampel dapat dilihat pada tabel-tabel berikut.
Dari Tabel 5.1. dapat dilihat bahwa sampel berjenis kelamin perempuan lebih
banyak dibandingkan laki-laki dengan jumlah 88 sampel (56.4 %). Sedangkan sampel
berjenis kelamin laki-laki berjumlah 68 sampel (43.6 %).
Tabel 5.1 Distribusi frekuensi karakteristik sampel berdasarkan jenis kelamin
Jenis Kelamin Frekwensi (n) Persentase (%)
Laki-laki 68 43.6
Perempuan 88 56.4
Tabel 5.2 Distribusi karakteristik sampel berdasarkan umur
Umur (tahun) Frekwensi (n) Persentase (%)
0-10 30 17.1 %
11-20 40 22.9 %
21-30 25 14.3 %
31-40 23 13.1 %
>40 38 21.7 %
Total 156 100%
Dari Tabel 5.2. dapat dilihat bahwa frekwensi umur sampel terbanyak adalah
umur 11-20 tahun sebanyak 40 sampel (22.9%), diikuti oleh umur >40 tahun
sebanyak 38 sampel (21.7%), umur 0-10 tahun sebanyak 30 sampel (17.1%), umur
21-30 tahun sebanyak 25 sampel (14.3%) dan umur 31-40 tahun sebanyak 23 sampel
(13.1%).
Tabel 5.3 Distribusi karakteristik sampel berdasarkan lama demam
Lama Demam (hari) Frekwensi (n) Persentase (%)
2 8 5.1
3 21 13.5
4 43 27.6
5 34 21.8
6 19 12.2
7 13 8.3
>7 18 11.5
Total 156 100
Dari Tabel 5.3. dapat dilihat bahwa frekwensi lama demam sampel terbanyak
3 hari sebanyak 21 sampel (13.5 %), 6 hari sebanyak 19 sampel (12.2%), >7 hari
sebanyak 18 sampel (11.5%), dan 2 hari sebanyak 8 sampel (5.1%).
Tabel 5.4 Distribusi karakteristik sampel berdasarkan diagnosis akhir
Diagnosis akhir Frekwensi (n) Persentase (%)
DBD 90 57.7
Bukan DBD 66 37.7
Total 156 100
Dari Tabel 5.4 dapat dilihat bahwa sampel yang didiagnosis akhir sebagai
pasti DBD di sebanyak 90 sampel (57.7%) sedangkan yang didiagnosis akhir sebagai
pasti bukan DBD sebanyak 66 sampel (37.7%).
5.1. 3 Distribusi gambaran hasil pemeriksaan laboratorium pada sampel
dengan diagnosis akhir DBD
Dari 90 sample yang terdiagnosis akhir sebagai penderita DBD dilihat bagaimana
hasil pemeriksaan laboratorium sampel meliputi, jumlah leukosit, kadar hematokrit,
dan jumlah trombosit. Data lengkap distribusinya adalah sebagai berikut.
Tabel 5.5 Gambaran hasil pemeriksaan jumlah leukosit pada sampel dengan
diagnosis akhir DBD
Jumlah Leukosit Frekwensi (n) Persentase (%)
<4000/mm3 18 20
4000-10000/mm3 59 65.6
>10000/mm3 13 14.4
Dari Tabel 5.5 dapat dilihat bahwa frekwensi terbanyak berdasarkan hasil
pemeriksaan leukosit pada penderita dengan diagnosis akhir DBD adalah jumlah
leukosit normal (4000-10000/mm3) sebanyak 59 sampel (65.6%) lalu diikuti dengan
jumlah leukosit menurun atau leukopenia (<4000/mm3) sebanyak 18 sampel (20%)
dan dengan jumlah leukosit meningkat atau leukositosis sebanyak 13 sampel (14.4%)
Tabel 5.6 Gambaran hasil pemeriksaan kadar hematokrit pada sampel dengan
diagnosis akhir DBD
Hematokrit (%) Frekwensi (n) Persentase (%)
Ht menurun 36 40
Ht normal 48 53.3
Ht meningkat 6 6.7
Total 90 100
Dari Tabel 5.6 dapat dilihat bahwa frekwensi terbanyak berdasarkan hasil
pemeriksaan hematokrit pada sampel dengan diagnosis akhir DBD adalah hematokrit
normal sebanyak 48 sampel (53.3%) lalu diikuti hematokrit menurun sebanyak 36
sampel (40%) dan hematokrit meningkat sebanyak 6 sampel (6.7%).
Tabel 5.7 Gambaran hasil pemeriksaan jumlah trombosit pada sampel dengan
diagnosis akhir DBD
Trombosit ( .000/mm3) Frekwensi (n) Persentase (%)
<100 64 71.1
100-150 22 24.5
151- 450 4 4.4
Dari Tabel 5.7 dapat dilihat bahwa frekwensi terbanyak berdasarkan hasil
pemeriksaan trombosit pada sampel dengan diagnosis akhir DBD adalah jumlah
trombosit <100.000/mm3 yaitu sebanyak 64 sampel (71.1%) kemudian dengan
jumlah trombosit 100-150.000/mm3 sebanyak 22 sampel (24.5%) dan jumlah
trombosit 151-450.000/mm3 sebanyak 4 sampel (4.4%).
5.1.4 Distribusi gambaran hasil pemeriksaan serologis dan antigen
Berikut ini adalah hasil hasil pemeriksaan IgG, IgM dan NS1.
Tabel 5.8 Gambaran hasil pemeriksaan RDT IgG
Hasil IgG Diagnosis akhir Total
DBD Bukan DBD
+ 27 (87%) 4 (13%) 100% 31 (19,8%)
- 63 (50.4%) 62 (49.6%) 100% 125 (80.2%)
Total 90 66 156 (100%)
Dari Tabel 5.8 dapat dilihat bahwa 31 sampel (19.8%) mendapat hasil positif.
Dari hasil tersebut, 27 sample (87%) adalah sampel dengan diagnosis akhir DBD
sementara 4 sampel (13%) adalah sampel dengan diagnosis akhir bukan DBD.
Dari Tabel 5.8 juga dapat dilihat bahwa 125 sampel (80.2%) mendapat hasil
negatif. Dari hasil tersebut, 63 sampel (50.4%) adalah sampel dengan diagnosis akhir
DBD sementara itu 62 sampel (49.6%) adalah sampel degan diagnosis akhir bukan
Tabel 5.9 Gambaran hasil pemeriksaan RDT IgM
Hasil IgM Diagnosis Total
DBD Bukan DBD
+ 24 (92.3%) 2 (7.7%) 100% 26 (16.7%)
- 66 (50.7%) 64 (49.3%) 100% 130 (83.3%)
Total 90 66 156
Dari Tabel 5.9 dapat dilihat bahwa 26 sampel (16.7%) mendapat hasil positif.
Dari situ didapati 24 sample (92.3%) adalah sampel dengan diagnosis akhir DBD
sementara 2 sampel (7.7%) adalah sampel dengan diagnosis akhir bukan DBD.
Dari Tabel 5.9 juga dapat dilihat bahwa 130 sampel (83.3%) mendapat hasil
negatif. Dari hasil tersebut, 66 sampel (50.7%) adalah sample dengan diagnosis akhir
DBD sementara itu 64 sampel (49.3%) adalah sampel degan diagnosis akhir bukan
DBD.
Tabel 5.10 Gambaran hasil pemeriksaan RDT NS1
NS1 Diagnosis Total
DBD Bukan DBD
+ 5 (100%) 0 (0%) 100% 5 (3.2%)
- 2 (28.5%) 5 (71.5%) 100% 7 (4.4%)
Tidak Melakukan 144 (92.4%)
Total 7 5 156 (100%)
Dari Tabel 5.10 dapat dilihat bahwa 5 sampel (3.2%) mendapat hasil positif. Dari
situ didapati 5 sample (100%) adalah sampel dengan diagnosis akhir DBD sementara
tidak ada sampel dengan diagnosis akhir bukan DBD.
Dari Tabel 5.10 juga dapat dilihat bahwa 7 sampel (4.4%) mendapat hasil negatif.
sementara itu 5 sampel (71.5%) adalah sampel degan diagnosis akhir bukan DBD.
144 sampel (92.4%) tidak melakukan pemeriksaan NS1.
5.1. 5 Gambaran sensitifitas dan spesitisitas dari uji diagnostik DBD
Berikut ini adalah hasil perhitungan sensitifitas dan sensitisitas dari
masing-masing alat diagnosis dan dari gabungan ketiganya.
Tabel 5.11 Gambaran sensitivitas dan spesitifitas uji diagnositik
Jenis Uji Diagnostik Sensitivitas Spesitifitas
IgG 30% 93.9%
IgM 26.7% 96.9%
IgG+IgM 45.55% 90.9%
NS1 71.43% 100%
IgG+IgM+NS1 51.11% 92.42%
Dari Tabel 5.11 dapat dilihat bahwa pemeriksaan dengan sensitivitas tertinggi
adalah NS1 dengan 71.43% lalu diikuti IgG+IgM+NS1 dengan 51.11%, IgG+IgM
dengan 45.55%, IgG dengan 30% dan IgM dengan 26.7%. Sedangkan pemeriksaan
dengan spesitifitas tertinggi adalah NS1 dengan 100% lalu diikuti IgM dengan 96.9%,
IgG dengan 93.9%, IgG+IgM+NS1 dengan 92.42% dan IgG+IgM dengan 90.9%.
5.2 Pembahasan
Dari Tabel 5.1 dapat dilihat bahwa sebagian besar sampel berjenis kelamin
wanita (54%). Penelitian Rainmunda et al (2012) yang dilakukan di Brazil juga
mendapatkan hasil wanita lebih banyak yang terinfeksi DBD yaitu 53,25% dari 154
sampel adalah wanita. Sementara itu Libraty et al (2002) yang melakukan penelitian
pada 726 anak-anak di Thailand menemukan ratio laki-laki dan perempuan adalah 2.2
(55.4%) adalah wanita dari total 83 sampel. Penelitian ini dilakukan di Sulawesi
Selatan.
Dari Tabel 5.2. dapat dilihat bahwa frekwensi umur sampel terbanyak adalah
umur 11-20 tahun sebanyak 40 sampel (22.9%). Menurut penelitian Guzman et al
(2004), penderita DBD terbanyak berumur 0-10 tahun sebanyak 26%. Sedangkan
menurut Simmon (2009), telah terjadi perubahan pola infeksi DBD dari yang
sebelumnya usia median antara 7-19 tahun pada tahun 1985-1999 berubah menjadi
usia median antara 13-19 tahun.
Dari Tabel 5.3. dapat dilihat bahwa frekwensi lama demam sampel terbanyak
adalah 4 hari sebanyak 43 sampel (27.6%). Menurut Hasil penelitian Agus et al
(2011) hari terbaik untuk melakukan diagnosis DBD adalah pada hari ke 4-7 yaitu
mencapai 100%. Sementara menurut Depkes RI (2010) mulai demam hari ke 3 adalah
waktu terbaik melakukan pemeriksaan darah rutin karena sudah mulai ditemukan
perubahan nilai pemeriksaan dengan cukup signifikan.
Menurut WHO (2009) salah satu kriteria pasien DBD adalah peningkatan
hematokrit. Namun pada Tabel 5.6 didapati hanya terdapat 6% saja yang mengalami
peningkatan hematokrit. Hal serupa juga ditemukan oleh Valentino, B. (2012). Dalam
penelitiannya hanya ditemukan 2 sampel (1.8%) dari 114 sampel yang mengalami
peningkatan hematokrit. Hasil penelitiannya juga mengatakan bahwa tidak ada
hubungan berarti antara derajat DBD dengan kadar hematokrit.
Pada Tabel 5.7 ditemukan peningkatan jumlah trombosit sebanyak 86 sampel
dengan 64 sampel (71.1%) jumlah trombositnya <100.000/mm3 yang menurut WHO
sudah merupakan kriteria pasien DBD. Menurut Agus et al (2011) penurunan jumlah
trombosit adalah uji dianositik yang cukup baik. Spesitifitas pemeriksaan jumlah
trombosit mencapai <85% sejak hari pertama dan meningkat sampai 100% pada hari
ke 7.
Pada Tabel 5.8 dapat dilihat bahwa sebagian besar sample mempunyai jumlah
leukosit yang normal (4000-10000/mm3) yaitu sebanyak 59 sample (65.6%). Hal