UIN SYARIF HIDAYATULLAH JAKARTA YANG BERASAL DARI DAERAH ENDEMIS
MALARIA DI INDONESIA
Laporan penelitian ini ditulis sebagai salah satu syarat untuk memperoleh gelar SARJANA KEDOKTERAN
OLEH : Izzatul Hanifa NIM: 11141030000054
PROGRAM STUDI KEDOKTERAN DAN PROFESI DOKTER FAKULTAS KEDOKTERAN DAN ILMU KESEHATAN
UNIVERSITAS ISLAM NEGERI SYARIF HIDAYATULLAH
JAKARTA
1438 H/2017 M
Dengan ini saya menyatakan bahwa:
1. Laporan penelitian
ini
merupakan hasil karya asli saya yang diajukan untuk memenuhi salah satu persyaratan memperoleh gelar strata 1 di UIN Syarif Hidayatull ah Jakarta.2.
semua sumber yang saya gunakan dalam penuiisanini
telah sayacantumkan sesuai dengan ketentuan yang berlaku
di UIN
Syarif Hidayatullah Jakarta.3.
Jika di kernudian hari terbukti bahwa karya ini bukan karya asli saya ataumerupakan hasil jiplakan dari karya orang lain, maka saya bersedia menerima sanksi yang berlaku di UIN Syarif Hidayatullah Jakarla.
Jakarta, 14 November 2077
Laporan Penelitian
Diajukan kepadaProgram studi Kedokteran dan profesi Dokter, Fakultas Kedokteran dan Ilmu Kesehatan untuk Memenuhi Persyaratan Memperoleh Gelar
Sarjana Kedokteran (S.Ked)
Oleh
Ifzatul Hanifa NIM: 11141030000054
Pembimbing 2
Silvia
PROGRAM STUDI KEDOKTERAN DAN PROFESI DOKTER FAKULTAS KEDOKTERAN DAN ILMU KESEHATAN'
UNIVERSITAS ISLAM NEGERI SYARIF HIDAYATULLAH
JAKARTA
1438 r{/2017 M
Pembimbing 1
g,wM
rIF. Nasution,
l'/
M.Biomed111
ahab, Sp.U, Ph.D, FICS, FACS 19721103 200604 I 001
Laporan Penelitian berjudul ANGKA KEJADIAN INFEKSI MALARIA PADA MAHASISWA KEDOKTERAN
UIN
SYARIF HIDAYATULLAH JAKARTA YANG BIRASAL DARI DAERAH ENDEMIS MALARIA DI TNDONESIA yang diajukan oleh Izzatul Hanifa O[IM: 11141030000054), teiah diujikan dalam sidang di Fakultas Kedokteran dan Ilmu Kesehatan pada 14 November 2017. Laporan penelitian ini telah diterima sebagai salah satu syarat memperoleh gelar Sarjana Kedokteran (S.Ked) pada Program Studi Kedokteran dan Profesi Dokter.Jakarta, 14 November 2017 DEWAN PENGUJI
Ketua Sidang
Silvia F.
Pembimbing
I
sirvia
rMriomed
Penguji 1
dr. Rahmatin4 Sp.KK NIP. 19790s26200s0t 2 005
M.Biomed
mbing 2
dr. Nouval , FACS
NIP-
dr. Ahmad Azsttar Habibi, M.Biomed NrP. 19800s22 2AA9D 1 00s
FAKULTAS
i
PSIfD
UIN Jakarta PIMPINANn FKIK LIIN Jakarta
lV
dr. Nouval J, Ph.D, FICS, FACS 200604 I 001
, Sp.U, Ph.D, 1103 200604 1 001
NIP 9721103
v
Assalamualaikum Warahmatullahi Wabarakatuh
Alhamdulilahirabbil’alamin, puji dan syukur kepada Allah SWT, karena atas segala rahmat, hidayah, dan karunia-Nya, penulis dapat menyelesaikan penulisan penelitian dengan judul “Angka Kejadian Infeksi Malaria Pada Mahasiswa Kedokteran UIN Syarif Hidayatullah Jakarta yang Berasal dari Daerah Endemis Malaria di Indonesia.” Shalawat serta salam tak lupa untuk selalu penulis haturkan kepada Nabi Muhammad SAW yang telah membawa umat Muslim dari zaman kegelapan hingga zaman yang penuh dengan perkembangan ilmu dan teknologi sehingga penulis mampu menjadi saksi atas segala kebesaran-Nya.
Selama proses penelitian ini dilaksanakan, tentunya penulis tidak terlepas dari berbagai pihak yang turut membantu menyelesaikan penelitian ini.
Oleh karena itu, penulis menyampaikan rasa terima kasih kepada:
1. Prof. Dr. H. Arif Sumantri, S.KM, M.Kes selaku Dekan Fakultas Kedokteran dan Ilmu Kesehatan UIN Syarif Hidayatullah Jakarta.
2. dr. Nouval Shahab, Sp.U, Ph.D, FICS, FACS selaku Ketua Program Studi Kedokteran dan Profesi Dokter FKIK UIN Syarif Hidayatullah Jakarta, serta seluruh Dosen Program Studi Kedokteran dan Profesi Dokter yang selalu membimbing serta memberikan arahan yang membangun kepada penulis selama menjalani masa pendidikan.
3. Ibu Silvia F. Nasution, M.Biomed dan dr. Nouval Shahab, Sp.U, Ph.D, FICS, FACS selaku dosen pembimbing penelitian yang telah membimbing saya dan mencurahkan waktu, tenaga, ilmu pengetahuan, serta motivasi sehingga penelitian ini selesai dengan penuh manfaat.
4. dr. Rahmatina, Sp.KK dan dr. Ahmad Azwar Habibi, M.Biomed selaku dosen penguji yang telah meluangkan waktu serta memberikan kritik dan saran yang membangun untuk menyempurnakan penelitian ini.
5. Bapak Chris Adhiyanto, M.Biomed, Ph.D selaku Penanggung Jawab riset yang telah membantu angkatan penulis untuk menyelesaikan rangkaian penelitian.
6.
Kedua orang tua penulis, dr. Hj. Ria Banuria dan Ir. H. Elliyun Hilal yang telah mencurahkan segala kasih sayang, waktu, keiingat, motivasi, nasihat,ilmu
serta doa yang besamya tidak dapat dikonversi oleh alat ukur manapun.7.
Saudara penulis, Ishlahi Nasiya S.Psi, Fany Rizky Syaiftiawan, S.T, M.Dzaki lzzudin, dan Ikrimatul Lathifa yang telah menemani dan membuka
mata penulis untuk memahami indahnya warna-warni kehidupan yang dijalani bersama.
8.
Teman seperjuangan penelitian, Laelatul Sofiah yang membuat penulis bertemu dengan Doraemon setiap hari sehingga penulis memahami bahwa biru tidak selalu sendu.9.
Sahabat penulis, Ajeng Ristia, Annisa Luthfi, Annisa Tsania M, Auliya Yasmin, Dewi Mutiara, Desti Asihanti, Iftina Amalia, S.Ked, Irfiani N, Rahmawati Ayu P, Thalia Audina dan Wafa Sofia F yang menjadi survival frzr penulis dalam mengendarai roda waktu selama berada di pendidikankedokteran ini.
10. Kabinet Harmoni HMPS PD UIN 2016-2017, M. Ade Wijaya, Ade Aurora Imani, Alya N{asinta Woelandari, Fitria Tahta Alfina, Laelaiul Sofiah, Maskur Fahmi Adi Baskoro, Moch. Rizki Ramadhan, Neti Kumiawati, Putri Rahmah Ajizah, Syahriani Syukri, Taqiyya Maryam, Widda Mayyala Shofie, Widyandini Sekar Pratiwi, serta squad lainnya yang telah setia menemani penulis untuk berjalan beriringan di garda terdepan organisasi.
11.Teman seperjuangan carotis PSKPD Angkatan 2a14 yang telah rnenjadi rumah kedua penulis.
Peneliti sangat mengharapkan kritik dan saran yang dapat membangun
demi menyempumakan hasil penelitian
ini.
Semoga penelitianini
rnampu memberikan inspirasi serta manfaat bagi banyak orang.Was al amu' alaikum Warahmatullahi Wabarakatuh
ber 2017
vi
Izzatul Hanifa
vii Daerah Endemis Malaria di Indonesia.
Latar belakang: Angka insiden parasit malaria di Indonesia dilaporkan mengalami tren penurunan sejak tahun 2011 hinga 2015. Pada tahun 2015, dari total penduduk di Indonesia sebanyak 10.7% hidup di daerah penularan malaria dengan risiko sedang hingga tinggi. Diagnosis awal dalam menemukan parasit dalam darah mampu membantu memutus mata rantai infeksi Plasmodium sp. Tujuan: Mengetahui angka kejadian infeksi malaria pada mahasiswa kedokteran UIN Syarif Hidayatullah Jakarta yang berasal dari daerah endemis malaria. Metode: Penelitian dilaksanakan dengan studi potong lintang pada 28 responden yang berasal dari beberapa daerah endemis malaria di Indonesia dengan pemeriksaan secara mikrsokopis dan diagnosis cepat (rapid diagnostic test/RDT) dari sampel darah jari (SDJ). Hasil: Hasil pemeriksaan mikroskopis didapatkan infeksi malaria sebesar 50% (14/28), sedangkan hasil RDT menunjukkan negatif pada seluruh sampel. Spesies parasit malaria yang ditemukan adalah Plasmodium vivax dan Plasmodium falciparum. Hasil uji diagnostik perbandingan antara pemeriksaan mikroskopis dan RDT didapatkan nilai sensitivitas sebesar 0% dan spesifisitas sebesar 100%. Untuk mendukung hasil pemeriksaan tersebut, didapakan data kuesioner berupa informasi tentang perilaku responden yang berisiko kontak dengan vektor malaria, riwayat klinis dan pegobatan malaria, serta letak geografis daerah asal yang menjadi habitat perindukan vektor. Kesimpulan: Angka kejadian malaria pada mahasiswa kedokteran UIN Syarif Hidayatullah Jakarta didapatkan separuh dari jumlah seluruh responden yang berasal dari daerah endemis malaria.
Kata kunci: malaria, endemis, insiden
Izzatul Hanifa. Medical Education Study Program. UIN Syarif Hidayatullah Jakarta. Malaria Incidence Rate On Medical Students of UIN Syarif Hidayatullah Jakarta from Malaria Endemic Area in Indonesia.
Background: The incidence of malaria in Indonesia is reportedly decreasing trend since 2011 to 2015. In 2015, roughly 10,7% of Indonesian population lives in medium to high risk of malaria infection area. Early diagnosis by finding parasite in the blood could break Plasmodium sp. infection chain. Objective: Knowing the incidence of malaria infection on medical students of UIN Syarif Hidayatullah Jakarta coming from malaria-endemic areas. Method: The study uses cross-sectional design on 28 respondents coming from several malaria-endemic areas in Indonesia, using microscopic tests and rapid diagnostic tests (RDT) from fingertip blood samples. Result: Microscopic tests shows that the incidence of malaria infection is 50%, while RDT shows negative results on all samples.
Malaria parasites found in this study are Plasmodium vivax and Plasmodium falciparum.
Diagnostic comparison between microscopic tests and RDT shows sensitivity value of 0% and specificity value of 100%. In support the result in this study, questionnaire data was obtained in the form of information regarding respondents behavior in which favors malaria vector contact, clinical history and malaria treatment, and geographical location of respondents’ origin locations. Conclusion: The incidence of malaria on medical students of UIN Syarif Hidayatullah Jakarta is half of the entire respondents coming from malaria endemic areas.
Keywords: malaria, endemic, incidence
viii
LEMBAR JUDUL... i
LEMBAR PERNYATAAN... ii
LEMBAR PERSETUJUAN... iii
LEMBAR PENGESAHAN... iv
KATA PENGANTAR... v
ABSTRAK... vii
DAFTAR ISI... viii
DAFTAR TABEL... x
DAFTAR GAMBAR... xi
DAFTAR SINGKATAN... xii
DAFTAR LAMPIRAN... xiii
BAB 1 PENDAHULUAN 1.1 Latar Belakang ... 1
1.2 Rumusan Masalah... 2
1.3 Tujuan penelitian ... 2
1.3.1 Tujuan Umum ... 2
1.3.2 Tujuan Khusus ... 3
1.4 Manfaat penelitian ... 3
BAB 2 TINJAUAN PUSTAKA 2.1 Pengertian Malaria dan Epidemiologinya di Indonesia ... 4
2.2 Etiologi Malaria ... 6
2.3 Daur Hidup Plasmodium sp ... 12
2.3.1 Daur Hidup Plasmodium Pada Manusia ... ………13
2.3.2 Daur Hidup Plasmodium dalam Nyamuk Anopheles ... 14
2.4 Nyamuk Anopheles Sebagai Vektor Malaria ... 15
2.5 Faktor Manusia dalam Transmisi Malaria ... 17
2.6 Faktor Lingkungan Pendukung Transmisi Malaria ... 18
2.7 Patologi Malaria dan Gejala Klinisnya ... 19
2.8 Cara Deteksi Infeksi Malaria ... 22
2.9 Program Pemberantasan Malaria di Indonesia ... 28
2.9.1 Jenis Kegiatan Deteksi ... 29
2.9.2 Menghindari atau Mengurangi Kontak Nyamuk ... 30
2.9.3 Pengendalian Vektor ... 32
2.9.4 Profilaksis Malaria ... 32
2.9.5 Pengobatan Malaria ... 33
2.10 Kerangka Teori ... 36
2.11 Kerangka Konsep ... 37
ix BAB 3 METODOLOGI PENELITIAN
3.1 Jenis dan Desain Penelitian ... 39
3.2 Tempat dan Waktu Penelitian... 39
3.2.1 Tempat Penelitian ... 39
3.2.2 Waktu Penelitian... 39
3.3 Subyek Penelitian ... 40
3.4 Perhitungan Besar Sampel ... 40
3.5 Kriteria Inklusi dan Kriteria Eksklusi ... 40
3.5.1 Kriteria Inklusi ... 40
3.5.2 Kriteria Eksklusi ... 40
3.6 Variabel Penelitian ... 40
3.6.1 Variabel Bebas ... 40
3.6.2 Variabel Terikat ... 41
3.7 Alat dan Bahan ... 41
3.8 Cara Kerja ... 42
3.8.1 Pemeriksaan Mikroskopis Apusan Darah ... 42
3.8.2 Pemeriksaan Rapid Diagnostic Test (RDT) Malaria ... 43
3.9 Alur Penelitian ... 44
3.10 Output yang Diharapkan ... 45
BAB 4 HASIL PENELITIAN 4.1 Karakteristik Responden ... 46
4.2 Perilaku Responden di Daerah Asal ... 48
4.3 Kejadian Malaria ... 51
4.3.1 Kejadian Malaria Berdasarkan Asal Provinsi ... 56
4.3.2 Kejadian Malaria Berdasarkan Jenis Kelamin ... 57
4.3.3 Kejadian Malaria Berdasarkan Riwayat Malaria ... 57
4.3.4 Kejadian Malaria Berdasarkan Gejala Klinis ... 58
4.3.5 Kejadian Malaria Berdasarkan Karakteristik Geografis .... 59
4.4 Keterbatasan Penelitian ... 61
BAB 5 SIMPULAN DAN SARAN 5.1 Simpulan ... 62
5.2 Saran ... 62
DAFTAR PUSTAKA... 64
LAMPIRAN... 68
x
Tabel 2.1 Perbandingan Sifat dan Diagnostik Spesies Plasmodium ... 12
Tabel 2.2 Perbedaan Masa Inkubasi Spesies Plasmodium ... 20
Tabel 4.1 Karakteristik Responden ... 46
Tabel 4.2 Riwayat Malaria dan Kebiasaan Pulang ke Daerah Asal ... 47
Tabel 4.3 Distribusi Responden Berdasarkan Perilaku di Daerah Asal ... 48
Tabel 4.4 Distribusi Hasil Pemeriksaan Mikroskopik dan RDT Responden ... 51
Tabel 4.5 Skema Struktur Dasar Uji Diagnostik ... 52
Tabel 4.6 Hasil Uji Diganostik RDT dengan Pemeriksaan Mikroskopis ... 53
Tabel 4.7 Hasil Identifikasi Spesies Plasmodium... 55
Tabel 4.8 Distribusi Kejadian Malaria Berdasarkan Jenis Kelamin ... 57
Tabel 4.9 Distribusi Kejadian Malaria Berdasarkan Riwayat Malaria ... 57
Tabel 4.10 Distribusi Gejala Klinis Pada Responden ... 58
Tabel 4.11 Distribusi Karakteristik Geografis Asal Daerah Responden ... 59
xi
Gambar 2.1 Tren API di Indonesia Tahun 2005 - 2015 ... 5
Gambar 2.2 API Berdasarkan Provinsi di Indonesia ... 6
Gambar 2.3 Morfologi Stadium Plasmodium falciparum ... 8
Gambar 2.4 Morfologi Stadium Plasmodium vivax ... 9
Gambar 2.5 Morfologi Stadium Plasmodium ovale ... 10
Gambar 2.6 Morfologi Stadium Plasmodium malariae ... 11
Gambar 2.7 Daur Hidup Plasmodium sp ... 13
Gambar 2.8 Daur Hidup Plasmodium sp Pada Nyamuk Anopheles Betina ... 15
Gambar 2.9 Target Antigen Pada RDT Malaria ... 24
Gambar 2.10 Cassette RDT ... 26
Gambar 2.11 Hasil Deteksi DNA Plasmodium pada PCR ... 28
Gambar 2.12 Algoritma Penatalaksanaan Malaria Tanpa Komplikasi ... 35
Gambar 4.1 Distribusi Kejadian Malaria Berdasarkan Asal Provinsi ... 56
xii ACD : Active Case Detection
ACT : Artemisin-based Combination Therapy API : Annual Parasite Incidence
DDT : Dichlorodiphenyltrichloroethane HCI : High Case Incidence
IRS : Insecticide Residual Spray ITN : Insecticide-treated Nets LCI : Low Case Incidence MCI : Middle Case Incidence MFS : Mass fever Survey
PCR : Polymerase Chain Reaction PCD : Passive Case Detection RDT : Rapid Diagnostic Test SDJ : Survei Darah Jari
WHO : World Health Organization
xiii
Lampiran 1 Lembar Persetujuan Mengikuti Penelitian ... 68
Lampiran 2 Kuesioner Penelitian ... 69
Lampiran 3 Alat dan Bahan Penelitian ... 73
Lampiran 4 Cara Kerja Penelitian ... 74
Lampiran 5 Foto Pemeriksaan Mikroskopik dan RDT Subyek Penelitian ... 75
Lampiran 6 Pengolahan Data Responden ... 77
Lampiran 7 Riwayat Penulis ... 85
1 1.1 Latar Belakang
Malaria merupakan penyakit menular yang disebabkan oleh infeksi Plasmodium sp melalui gigitan nyamuk Anopheles betina. Gigitan nyamuk tersebut membawa Plasmodium sp ke dalam sel darah merah manusia dan akan berkembang biak menimbulkan gejala klinis berupa demam, menggigil, dan berkeringat yang disebut sebagai “Trias Malaria”, terkadang disertai sakit kepala, mual atau muntah.1 Menurut data WHO 2015, infeksi Plasmodium yang banyak ditemukan kasusnya di Indonesia adalah Plasmodium falciparum (55%) dan Plasmodium vivax (44%). Penyakit ini dapat menyerang semua jenis kelamin dan seluruh kelompok umur.2
Annual Parasite Incidence (API) merupakan jumlah kasus positif malaria per 1.000 penduduk dalam satu tahun. Menurut data Dirjen Pencegahan dan Penanggulangan Penyakit Kemenkes RI tahun 2016, tren API Indonesia tahun 2011 mencapai 1,75 dan mulai menurun sejak tahun 2012 menjadi 1,69, diikuti 1,38 pada tahun 2013, 0,99 pada tahun 2014 dan mencapai titik terendah pada 2015 menyentuh angka 0,85.3
Meskipun secara nasional Indonesia telah terjadi penurunan tren API, namun di wilayah dengan endemis tinggi malaria angka API masih sangat tinggi dibandingkan angka nasional. Sedangkan pada wilayah dengan endemis rendah malaria masih sering dilaporkan kejadian luar biasa (KLB).4 Pada tahun 2015, dari total penduduk di Indonesia sebanyak 255,6 juta tercatat 15,3% penduduk yang hidup di daerah dengan risiko rendah penularan malaria, dan 10,7% hidup di daerah dengan risiko sedang hingga tinggi penularan malaria.3 Hal ini menunjukkan bahwa kurang lebih 66 juta penduduk Indonesia masih memiliki risiko yang tinggi untuk terjadinya penularan malaria.
Mahasiswa kedokteran UIN Syarif Hidayatullah Jakarta berasal dari daerah yang berbeda-beda. Diantaranya merupakan daerah yang tergolong endemis malaria. Walaupun kini DKI Jakarta, Jawa Barat, Bali, Jawa Timur dan Banten telah dinyatakan bebas malaria, namun masih terdapat 29 provinsi lainnya yang belum dinyatakan sebagai provinsi bebas malaria.2 Dalam mendukung program pemberantasan malaria oleh pemerintah tentunya diagnosis awal dalam menemukan parasit dalam darah mampu membantu memutus mata rantai infeksi Plasmodium sp. Diagnosis awal dapat dilakukan melalui pemeriksaan survei darah jari (SDJ), yaitu pengambilan sampel darah kapiler untuk dilakukan pemeriksaan deteksi parasit.6 Penelitian ini dilakukan untuk memperoleh data mengenai status infeksi pada mahasiswa kedokteran UIN Syarif Hidayatullah Jakarta yang berasal dari daerah endemis malaria dengan metode pemeriksaan mikroskopis dan rapid diagnostic test (RDT) malaria dari SDJ.
1.2 Rumusan Masalah
Dalam mendukung program pemerintah dalam pemberantasan malaria, diagnosis awal dalam menemukan parasit dalam darah mampu membantu memutus mata rantai infeksi Plasmodium sp. Mahasiswa Kedokteran UIN Syarif Hidayatullah berasal dari berbagai daerah yang masih digolongkan sebagai daerah endemis malaria. Bagaimana angka kejadian malaria oleh infeksi Plasmodium sp dari hasil pemeriksaan survei darah jari (SDJ) mahasiswa kedokteran UIN Syarif Hidayatullah Jakarta yang berasal dari daerah endemis malaria?
1.3 Tujuan Penelitian 1.3.1 Tujuan Umum
Diketahuinya angka kejadian malaria oleh infeksi Plasmodium sp pada mahasiswa kedokteran UIN Syarif Hidayatullah Jakarta yang berasal dari daerah endemis malaria di Indonesia.
1.3.2 Tujuan Khusus
1. Diketahuinya angka kejadian infeksi malaria dengan pemeriksaan mikroskopis dan rapid diagnostic test (RDT).
2. Diketahuinya jenis Plasmodium sp yang terdapat dalam darah.
3. Diketahuinya gambaran perilaku di daerah asal (keluar rumah pada malam hari, penggunaan kelambu, pemasangan kasa anti nyamuk, pemakaian anti nyamuk).
4. Diketahuinya gambaran kejadian malaria berdasarkan karakteristik individu (jenis kelamin, riwayat malaria sebelumnya, gejala klinis demam tinggi, berkeringat dan menggigil).
5. Diketahuinya gambaran kejadian malaria berdasarkan karakteristik geografis daerah asal.
1.4 Manfaat penelitian
Mampu mendeteksi secara dini infeksi Plasmodium sp serta menjadi informasi yang mampu mendukung evaluasi program eliminasi malaria di Indonesia.
4
TINJAUAN PUSTAKA
2.1 Pengertian Malaria dan Epidemiologinya di Indonesia
Malaria merupakan penyakit menular yang disebabkan oleh infeksi Plasmodium sp melalui gigitan nyamuk Anopheles betina. Gigitan nyamuk tersebut membawa Plasmodium sp ke dalam sel darah merah manusia dan akan berkembang biak menimbulkan gejala klinis berupa demam, menggigil, dan berkeringat yang disebut sebagai “Trias Malaria”.1 Penyakit ini dapat menyerang semua jenis kelamin dan seluruh kelompok umur.2
World Malaria Report 2015 menyatakan bahwa kini malaria telah menyerang 106 negara di dunia. Tingginya kasus malaria tersebut melahirkan komitmen global dalam melakukan pemberantasan terhadap malaria yang dituangkan melalui tujuan ketiga pada Sustainable Development Goals (SDGs).2 Pemerintah Indonesia menunjukkan komitmennya menuju Indonesia bebas malaria tahun 2030 yang dituang dalam Keputusan Menkes No.
293/Menkes/SK/IV/2009 tanggal 28 April 2009 tentang Eliminasi malaria di Indonesia.
Dalam menentukan tren morbiditas malaria serta penentuan status endemisitas di suatu daerah digunakan angka Annual Parasite Incidence (API).
API merupakan jumlah kasus positif malaria per 1000 penduduk pada kurun waktu satu tahun. API terbagi menjadi beberapa kategori, yaitu2:
1. Daerah Endemis Tinggi atau High Case Incidence (HCI) adalah suatu daerah dengan API >5.
2. Daerah Endemis Sedang atau Middle Case Incidence (MCI) adalah suatu daerah dengan API 1 - 5.
3. Daerah Endemis Rendah atau Low Case Incidence (LCI) adalah suatu daerah dengan API <1.
4. Daerah Bebas Malaria adalah suatu daerah dengan kasus malaria nol.
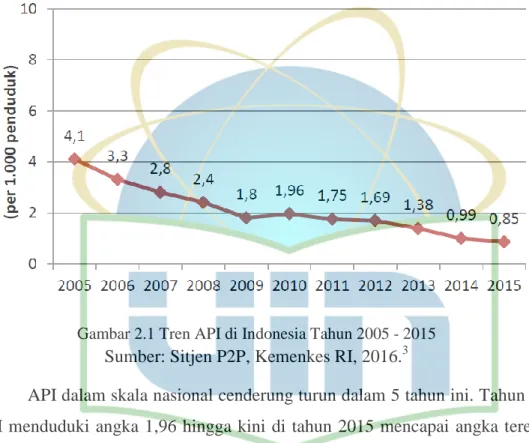
Gambar 2.1 Tren API di Indonesia Tahun 2005 - 2015 Sumber: Sitjen P2P, Kemenkes RI, 2016.3
API dalam skala nasional cenderung turun dalam 5 tahun ini. Tahun 2010 API menduduki angka 1,96 hingga kini di tahun 2015 mencapai angka terendah yaitu 0,85. Berdasarkan status endemisitas per Kabupaten/Kota di Indonesia sampai tahun 2015, kini terdapat 232 kabupaten/kota yang telah menerima sertifikat eliminasi malaria.3 Namun, status endemisitas rendah masih menjadi angka yang paling tinggi yaitu sebanyak 379 kabupaten/kota, diikuti status endemisitas sedang pada 90 kabupaten/kota, dan status endemisitas tinggi pada 45 kabupaten/kota.2
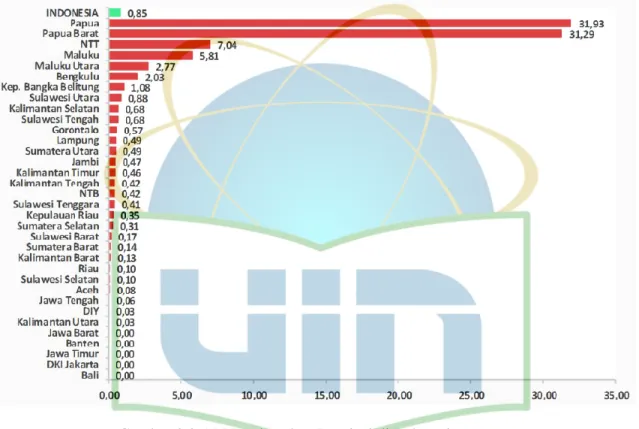
Apabila dipetakan berdasarkan provinsi sebanyak 29 provinsi di Indonesia belum dinyatakan bebas malaria, hanya 5 provinsi yang telah mencapai angka API nol, yaitu Jawa Barat, Banten, Jawa Timur, DKI Jakarta, dan Bali sehingga dikategorikan sebagai provinsi bebas malaria. Sebaran kasus malaria di Indonesia masih berpusat di wilayah Timur dilihat dari angka API pada provinsi Papua, Papua Barat, NTT, dan Maluku yang masih jauh meninggalkan API skala nasional.2
Gambar 2.2 API Berdasarkan Provinsi di Indonesia Sumber: Kemenkes RI, 2016.2
Status endemisitas juga menggambarkan jumlah penduduk berisiko tertular malaria. Pada tahun 2015, dari total penduduk di Indonesia sebanyak 255,6 juta, 74% nya hidup di daerah bebas penularan malaria, 15,3% hidup di daerah dengan risiko rendah penularan malaria, dan sisanya hidup di daerah dengan risiko sedang hingga tinggi penularan malaria.3
2.2 Etiologi Malaria
Malaria merupakan penyakit yang disebabkan oleh infeksi protozoa obligat intraseluler yang termasuk genus Plasmodium. Spesies Plasmodium yang dapat ditemukan pada manusia adalah1: Plasmodium vivax (P. vivax), Plasmodium falciparum (P. falciparum), Plasmodium malariae (P. malariae), dan Plasmodium ovale (P.ovale). Jenis Plasmodium yang banyak ditemukan di
Indonesia adalah Plasmodium falciparum yang telah ditemukan sebanyak 1.915 (81%) lokasi dan Plasmodium vivax yang telah ditemukan sebanyak 1.786 (75%) lokasi.5
Identifikasi spesies Plasmodium sp. penting dilakukan untuk melakukan eliminasi yang spesifik untuk tiap spesies. Identifikasi ini dapat dilakukan dengan pemeriksaan mikroskopis sampel darah jari. Masing-masing spesies memiliki morfologi yang beragam pada setiap stadiumnya.
1. Plasmodium falciparum
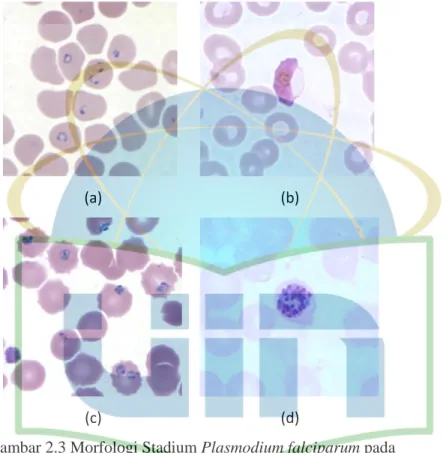
Sel darah merah yang terinfeksi oleh P. falciparum memiliki ukuran yang normal namun bentuknya mengikuti bentuk parasit yang menginfeksi didalamnya. Kadang pula dapat ditemukan celah Maurer (Maurer’s clefts).
Pada bentuk cincin (ringform) terlihat sitoplasma yang halus disertai 1 - 2 titik kromatin yang kecil. Dibanding spesies lain, multiple infection dalam sebuah sel darah merah lebih sering ditemukan. Bentuk trofozoit memiliki sitoplasma yang lebih pekat yang masih memiliki titik kromatin. Bentuk gametosit yang dijumpai berbentuk seperti pisang atau bulan sabit. Pada makrogametosit terdapat kromatin yang berkumpul menjadi satu, sedangkan pada mikrogametosit memiliki kromatin yang tampak difus. Skizon matang pada P.falciparum memiliki 8 – 24 merozoit yang kecil disertai pigmen hitam terlihat berkumpul menjadi satu massa.6, 7
(a) (b)
(c) (d)
Gambar 2.3 Morfologi Stadium Plasmodium falciparum pada apusan darah tipis (a) Bentuk cincin (b) Gametosit (c)
Trofozoit (d) Skizon Sumber: CDC, 2017.7 2. Plasmodium vivax
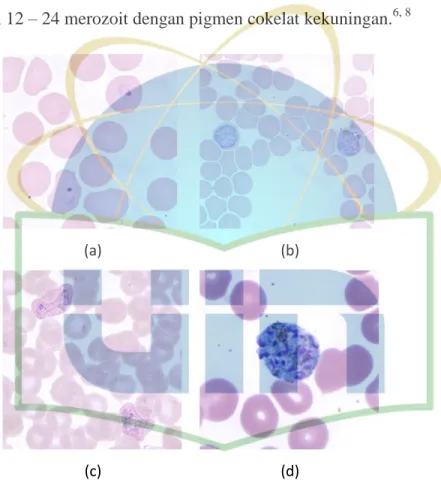
Sel darah merah yang terinfeksi oleh P.vivax dapat berukuran normal hingga membesar sampai 2 kali lipatnya. Kadang dapat dijumpai titik Schuffner pada pewarnaan Giemsa. Bentuk cincinnya terlihat memiliki sitoplasma yang besar kadang berbentuk ameboid disertai titik kromatin yang besar. Satu sel darah merah dapat terjadi multiple infection dimana ditemukan bentuk cincin lebih dari satu. Bentuk trofozoit dapat membuat bentuk sel darah merah terdistorsi disertai adanya sitoplasma yang luas dan titik kromatin yang besar. Dapat pula dijumpai adanya pigmen kuning kecokelatan. Bentuk gametosit yang dijumpai berbentuk oval atau bulat memenuhi sel darah merah dengan pigmen kecokelatan yang tersebar. Pada makrogametosit memiliki kromatin yang berkumpul di tepi (eksentris), sedangkan kromatin terlihat difus pada
mikrogametosit. Bentuk skizon terlihat memenuhi seluruh sel darah merah berisikan 12 – 24 merozoit dengan pigmen cokelat kekuningan.6, 8
(a) (b)
(c) (d)
Gambar 2.4 Morfologi Stadium Plasmodium vivax pada apusan darah tipis (a) Bentuk cincin (b) Gametosit (c)
Trofozoit (d) Skizon Sumber: CDC, 2017.8 3. Plasmodium ovale
Sel darah merah yang terinfeksi oleh P.ovale memiliki ukuran yang normal atau membesar hinggan 1,25 kali dari ukuran normalnya. Bentuk sel darah merah pun dapat tetap bulat atau berubah menjadi rumbai-rumbai (fimbriated). Kadang pula dapat ditemukan titik Schuffner. Bentuk cincinnya memiliki titik kromatin serta sitoplasma yang besar. Bentuk trofozoit yang ditemukan memiliki sitoplasma serta titik kromatin yang besar dan kompak disertai pigmen berwarna kecokelatan. Bentuk gametosit dari P.ovale berbentuk bulat atau oval yang mengisi keseluruhan sel darah merah. Kadang disertai dengan pigmen kecokelatan yang lebih kasar apabila dibandingan
dengan P.vivax. Pada makrogametosit memiliki kromatin yang berkumpul di tepi (eksentris), sedangkan kromatin terlihat difus pada mikrogametosit.
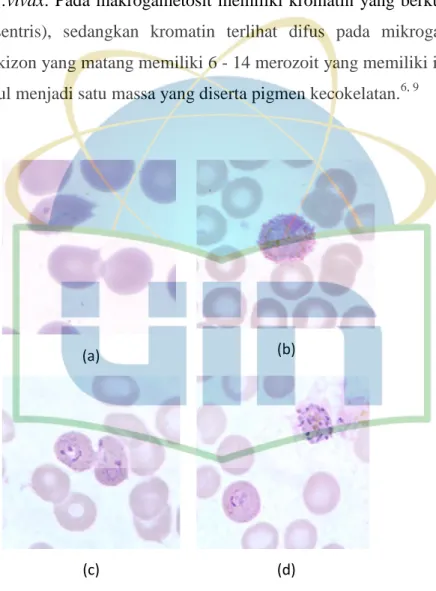
Bentuk skizon yang matang memiliki 6 - 14 merozoit yang memiliki inti besar berkumpul menjadi satu massa yang diserta pigmen kecokelatan.6, 9
(a) (b)
(c) (d)
Gambar 2.5 Morfologi Stadium Plasmodium ovale pada apusan darah tipis (a) Bentuk cincin (b) Gametosit (c)
Trofozoit (d) Skizon Sumber: CDC, 2017.9 4. Plasmodium malariae
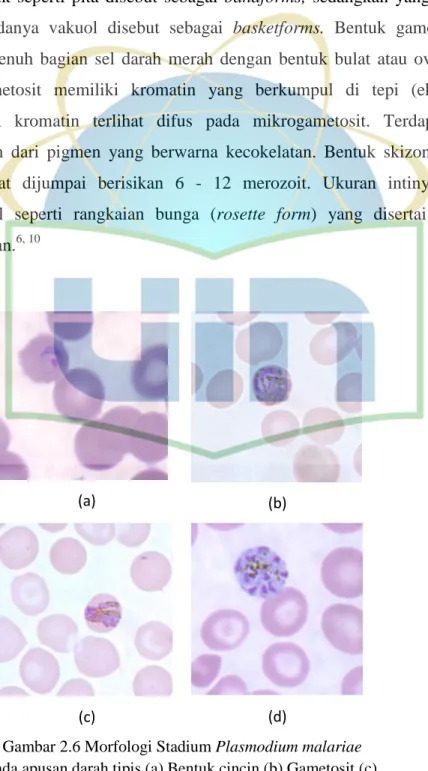
Sel darah merah yang terinfeksi oleh P.malariae ukurannya dapat normal dapat pula lebih kecil hingga 0,75 kali dari ukuran normal. Dapat pula ditemukan adanya bitnik-bintik Ziemann pada sel darah merah. Bentuk cincinnya ditandai dengan adanya titik kromatin yang besar serta sitoplasma yang jelas. Bentuk trofozoitnya memiliki sitoplasma yang kompak dengan titik kromatin yang besar. Sitoplasma dari trofozoit yang memanjang
membentuk seperti pita disebut sebagai bandforms, sedangkan yang lonjong disertai adanya vakuol disebut sebagai basketforms. Bentuk gametositnya mengisi penuh bagian sel darah merah dengan bentuk bulat atau oval. Pada makrogametosit memiliki kromatin yang berkumpul di tepi (eksentris), sedangkan kromatin terlihat difus pada mikrogametosit. Terdapat pula persebaran dari pigmen yang berwarna kecokelatan. Bentuk skizon matang yang dapat dijumpai berisikan 6 - 12 merozoit. Ukuran intinya besar, berkumpul seperti rangkaian bunga (rosette form) yang disertai pigmen kecokelatan.6, 10
(a) (b)
(c) (d)
Gambar 2.6 Morfologi Stadium Plasmodium malariae pada apusan darah tipis (a) Bentuk cincin (b) Gametosit (c)
Trofozoit (d) Skizon Sumber: CDC, 2017.10
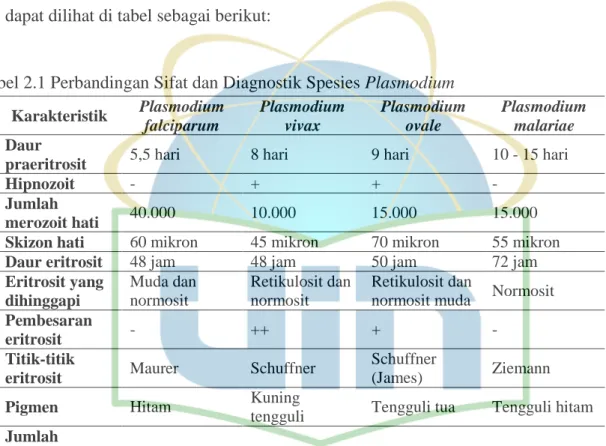
Perbandingan sifat dan diagnostik dari keempat Spesies Plasmodium ini dapat dilihat di tabel sebagai berikut:
Tabel 2.1 Perbandingan Sifat dan Diagnostik Spesies Plasmodium Karakteristik Plasmodium
falciparum
Plasmodium vivax
Plasmodium ovale
Plasmodium malariae Daur
praeritrosit 5,5 hari 8 hari 9 hari 10 - 15 hari
Hipnozoit - + + -
Jumlah
merozoit hati 40.000 10.000 15.000 15.000
Skizon hati 60 mikron 45 mikron 70 mikron 55 mikron
Daur eritrosit 48 jam 48 jam 50 jam 72 jam
Eritrosit yang dihinggapi
Muda dan normosit
Retikulosit dan normosit
Retikulosit dan
normosit muda Normosit Pembesaran
eritrosit - ++ + -
Titik-titik
eritrosit Maurer Schuffner Schuffner
(James) Ziemann
Pigmen Hitam Kuning
tengguli Tengguli tua Tengguli hitam Jumlah
merozoit eritrosit
8 - 24 12 - 18 8 - 10 8
Daur dalam nyamuk pada 27°C
10 hari 8 - 9 hari 12 - 14 hari 26 - 28 hari
Sumber: Parasitologi FK UI, 2013.1
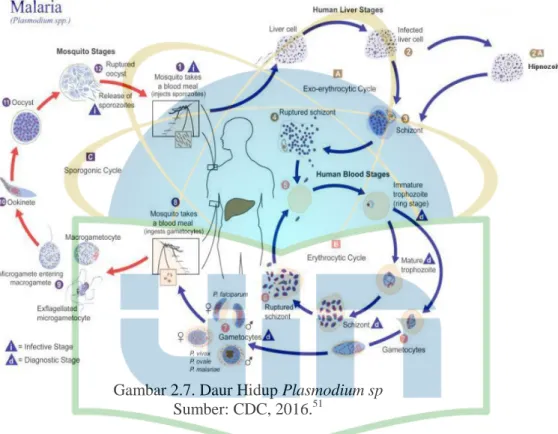
2.3 Daur Hidup Plasmodium sp
Keempat spesies Plasmodium memiliki daur hidup yang umumnya sama.
Plasmodium memerlukan dua hospes yaitu manusia sebagai hospes perantara untuk fase aseksual (skizogoni) dan nyamuk Anopheles betina sebagai hospes definitif untuk fase seksual eksogen (sporogoni).1
Gambar 2.7. Daur Hidup Plasmodium sp Sumber: CDC, 2016.51
2.3.1 Daur Hidup Plasmodium Pada Manusia
Sporozoit yang berada di kelenjar liur nyamuk betina akan masuk ke dalam peredaran darah manusia saat nyamuk Anopheles infektif menghisap darah manusia. Sporozoit akan mengikuti peredaran darah hingga sampai ke sel hati sekitar ½ jam sampai 1 jam dan menjadi tropozoit hati. Tropozoit hati akan berkembang menjadi skizon hati yang terdiri dari 10.000 – 30.000 merozoit hati.
Proses ini disebut sebagai skizogoni praeritrosit atau eksoeritrositer primer.4, 11 Pada P. vivax dan P. ovale sebagian tropozoit hati akan membentuk hipnozoit sebagai bentuk dorman.1 Hipnozoit dapat tinggal di dalam sel hati bertahun - tahun dan akan aktif kembali dengan memulai fase eksoeritrosit sekunder dan menimbulkan relaps dimana parasit dapat ditemukan lagi di dalam darah.12
Skizon hati akan pecah dan mengeluarkan merozoit yang masuk ke dalam peredaran darah dan menginfeksi eritrosit. Merozoit akan melekat pada membran
eritrosit kemudian menebal dan bergabung dengan membran plasma eritrosit.
Selanjutnya merozoit akan melakukan invaginasi sehingga terbentuk vakuol yang berisi parasit di dalamnya. Parasit berkembang menjadi trofozit yang mencerna hemoglobin dan menghasilkan sisa metabolisme berupa pigmen malaria yaitu hemozoin dan hematin yang akan terlihat sebagai titik-titik eritrosit. Pada stadium lanjut akan terlihat butir- butir kuning tengguli hingga kehitaman yang merupakan pigmen mengandung zat besi.1, 11
Parasit berkembang menjadi skizon yang berisi 8 - 30 merozoit yang prosesnya disebut sebagai skizogoni. Suatu saat, eritrosit tersebut akan pecah dan merozoit akan keluar dan menginfeksi eritrosit yang lain. Siklus ini disebut sebagai eritrositer.4 Setelah 2 - 3 siklus skizogoni darah, sebagian merozoit membentuk stadium seksual. Proses gametogoni atau disebut juga dengan gametositogenesis ini melakukan pembelahan namun intinya tidak ikut membelah. Proses ini menghasilkan mikrogametosit dan makrogametosit yang dapat terhisap nyamuk Anopheles.1 Pembentukan gametosit pada P.vivax terjadi di awal infeksi dan dapat terlihat di darah perifer sebelum atau saat munculnya gejala klinis. Sehingga individu yang membawa gametosit P.vivax di dalam darahnya asimtomatik namun dapat menjadi reservoir dalam transmisi ke nyamuk.12
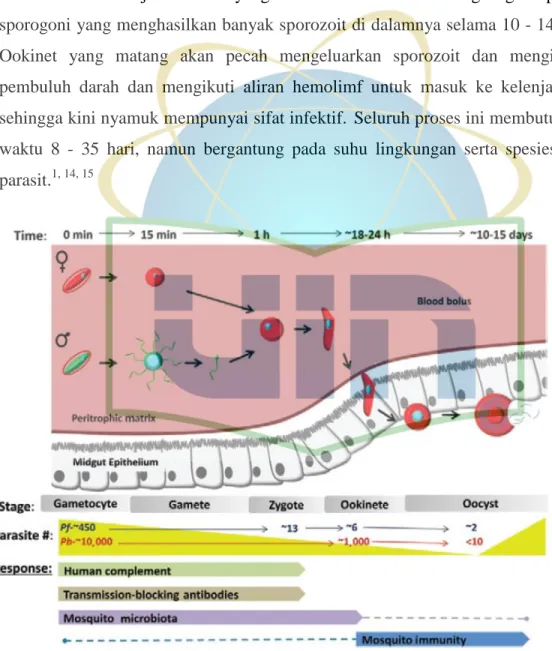
2.3.2 Daur Hidup Plasmodium dalam Nyamuk Anopheles Betina
Nyamuk dapat terinfeksi Plasmodium jika kadar gametosit lebih dari 12 parasit per milliliter darah.13 Nyamuk Anopheles betina menghisap darah yang mengandung gametosit maka akan masuk ke dalam lambung nyamuk.
Mikrogametosit akan membelah dan membentuk struktur yang panjang seperti flagel. Proses ini disebut sebagai eksflagelasi yang hasilnya disebut sebagai mikrogamet. Mikrogamet ini akan membuahi makrogametosit yang telah mengalami pematangan (makrogamet). Hasil pembuahannya berupa zigot.1, 14
Zigot akan berkembang menjadi ookinet dalam waktu 24 jam dan mampu menembus dinding lambung nyamuk. Selama melewati sel epitel, ookista akan
berdiferensiasi menjadi ookinet yang berbentuk bulat dan melangsungkan proses sporogoni yang menghasilkan banyak sporozoit di dalamnya selama 10 - 14 hari.
Ookinet yang matang akan pecah mengeluarkan sporozoit dan menginvasi pembuluh darah dan mengikuti aliran hemolimf untuk masuk ke kelenjar liur sehingga kini nyamuk mempunyai sifat infektif. Seluruh proses ini membutuhkan waktu 8 - 35 hari, namun bergantung pada suhu lingkungan serta spesies dari parasit.1, 14, 15
Gambar 2.8. Daur Hidup Plasmodium sp Pada Nyamuk Anopheles Betina Sumber: Smith, Ryan, et al. 2014.14
2.4 Nyamuk Anopheles Sebagai Vektor Malaria
Malaria dapat ditularkan oleh nyamuk Anopheles yang terdiri dari berbagai macam spesies yang persebarannya bergantung pada daerah geografis dan lingkungannya. Empat dari 20 spesies nyamuk Anopheles yang dapat menjadi vektor malaria diantaranya An.aconitus, An.maculatus,
An.sundaicus, dan An.barbirostris tersebar paling banyak pada pulau-pulau di Indonesia. Keempat spesies ini aktif menghisap darah malam hari hingga dini hari.6
An.aconitus aktif menghisap di dalam rumah dan beristirahat di tempat lembab. Tempat berkembang biaknya di genangan air tawar seperti sawah dan sungai. An.maculatus banyak ditemukan di daerah pegunungan dan kepadatannya meningkat selama musim kemarau. An.sundaicus aktif menghisap di dalam rumah dan beristirahat di dinding rumah bagian dalam.
Tempat berkembang biaknya di daerah pantai. An.barbirostris mencari darah tiga hari sekali dan beristirahat di pepohonan sekitar rumah. Tempat berkembang biaknya di sawah dan kolam.6, 16
Nyamuk betina menggunakan darah manusia sebagai bahan untuk proses produksi telur, hal ini menjadikan manusia sebagai mata rantai penghubung siklus hidup parasit yang dapat menyerang manusia. Nyamuk Anopheles memiliki umur yang cukup panjang dibandingkan dengan nyamuk lain.
Waktu yang dibutuhkan dari telur menjadi pupa 5 - 14 hari dan akan menjadi nyamuk dewasa saat berumur 2 minggu. Nyamuk dewasa dapat hidup 1 - 2 minggu yang membuat parasit dapat melengkapi siklus hidupnya, dimana siklus sporogoni dapat menghabiskan waktu hingga 10 - 18 hari lamanya.6
Nyamuk Anopheles dapat dibagi menjadi beberapa kelompok berdasarkan kebiasaan makan dan istirahatnya, menjadi13:
1. Endofili, tinggal di dalam bangunan.
2. Eksofili, tinggal di luar bangunan.
3. Endofagi, aktivitas menggigit di dalam bangunan.
4. Eksofagi, aktivitas menggigit di luar bangunan.
5. Antropofili, suka menggigit manusia.
6. Zoofili, suka menggigit hewan.
Menurut Harijanto, 2000, terdapat beberapa hal yang mampu menjadi faktor yang mempengaruhi efektivitas vektor untuk menularkan malaria, yaitu:
1. Kepadatan vektor dekat dengan pemukiman manusia.
2. Antropofilia (suka menggigit manusia).
3. Frekuensi menghisap darah yang dipengaruhi suhu lingkungan.
4. Lama siklus sporogoni (waktu yang dibutuhkan parasit untuk berkembang dalam nyamuk menjadi stadium infektif).
5. Lama waktu hidup nyamuk dewasa.
2.5 Faktor Manusia dalam Transmisi Malaria
Pada dasarnya setiap orang dapat terinfeksi Plasmodium sp, terdapat beberapa faktor yang membuat manusia menjadi rentan (susceptible) atau lebih kompeten dalam menghadapi infeksi dari malaria17:
1. Usia
Malaria lebih sering menyerang anak-anak karena imunitas yang dimiliki belum terbentuk sempurna serta pasien usia lanjut karena seiring bertambahnya umur imunitas tubuh berkurang.17
2. Jenis Kelamin
Pada umumnya penyakit infeksi seperti malaria ini dapat menyerang semua jenis kelamin. Berdasarkan hasil Riskesdas tahun 2013, laki-laki berisiko 2,36 kali dibandingkan perempuan. Namun, hal tersebut dapat berkaitan dengan aktifitas sosio-ekonomi. Selain itu, wanita hamil menjadi salah satu kategori orang dengan risiko tinggi malaria karena dapat mempunyai dampak buruk baik bagi ibu yang mengandung maupun janin yang dikandung.17, 30 3. Kebiasaan sosial
Kebiasaan yang dimaksud dapat berupa aktifitas di luar rumah, karena memungkinkan vektor dengan sifat eksofilik dan eksofagik menggigit lebih
tinggi.17 Selain itu, pengetahuan masyarakat atas tindakan pencegahan malaria dapat mempengaruhi upaya dalam pemberantasan malaria salah satunya penggunaan kelambu. Pada penelitian Kalangie et al (2015) menyatakan terdapat risiko 4,727 lebih besar terkena malaria pada responden yang tidak memakai kelambu.
4. Hereditas
Faktor-faktor genetik dapat mempengaruhi terjadinya malaria melalui berbagai cara, seperti pencegahan invasi parasit ke dalam sel, mengubah respons imunologik, dan mengurangi keterpaparan terhadap vektor. Selain itu, faktor genetik yang dapat bersifat protektif terhadap infeksi Plasmodium, diantaranya17:
a. Golongan darah Duffy negative
b. Hemoglobin S penyebab sickle cell anemia c. Thalassemia
d. Hemoglobinopati lain seperti HbF dan HbE
e. Defisiensi G-6-PD (glucose-6-phosphate dehydrogenase)
2.6 Faktor Lingkungan Pendukung Transmisi Malaria
Siklus hidup nyamuk sangat dipengaruhi oleh keadaan lingkungan terutama nyamuk Anopheles yang menjadi host definitf dari parasit Plasmodium, sehingga secara epidemiologi lingkungan perlu dikaji agar mampu memotong mata rantai penyakit infeksi ini.17
1. Suhu
Suhu memiliki peran dalam perkembangan parasit di dalam tubuh nyamuk. Suhu yang optimum bagi parasit berkisar 20 - 30ºC. Dalam batas suhu tersebut, semakin tinggi suhu di lingkungan parasit semakin pendek masa inkubasi sporogoni dan begitu pula sebaliknya.
2. Kelembaban
Kelembaban tidak mempengaruhi parasit, namun mempengaruhi umur nyamuk. Semakin rendah kelembaban di lingkungan sekitar
nyamuk, maka semakin pendek umur yang dapat dicapai oleh nyamuk.
Batas paling rendah yang dapat ditoleransi oleh nyamuk adalah 60%.
Semakin tinggi kelembaban maka semakin aktif nyamuk dalam menggigit sehingga meningkatkan risiko penularan malaria.
3. Ketinggian
Ketinggian berhubungan dengan suhu rata-rata. Semakin tinggi daratan maka semakin berkurang transmisi malaria. Namun, hal ini bergantung pada global warming dan pengaruh El-Nino.
4. Angin
Angin mampu menentukan jumlah kontak antara nyamuk dan manusia karna mampu membawa kepadatan vektor nyamuk lebih dekat ke pemukiman penduduk. Namun, hal ini dipengaruhi oleh kecepatan serta arah angin.
5. Arus Air
Faktor ini bervariasi, tergantung pada spesies Anopheles seperti An.
barbirostris yang menyukai perindukan berada di air yang mengalir lambat dibandingkan dengan An.minimus yang menyukai aliran air yang deras.
6. Kadar Garam
Tiap spesies Anopheles memiliki variasi kadar garam dalam mencapai pertumbuhan optimalnya, seperti An.sundaicus yang akan tumbuh optimal pada air payau dengan kadar garamnya 12 - 18% dan tidak dapat melakukan perkembangan pada kadar garam yang mencapai 40%.
2.7 Patologi Malaria dan Gejala Klinisnya
Malaria dapat diklasifikasikan menjadi malaria asimtomatik, malaria tanpa komplikasi, malaria berat, dan malaria bentuk khusus. Malaria asimtomatik merupakan penderita yang ditemukan parasit di dalam pemeriksaan darah namun tidak menunjukkan adanya gejala klinis.11 Hal ini bisa dikarenakan
parasitemia yang belum menyentuh batas pyogenic treshold yang mampu merangsang respon imun dan menimbulkan demam, infeksi yang intermiten sehingga gejala yang dirasakan individu belum cukup parah untuk dikonsultasikan, serta infeksi berkepanjangan yang tidak dapat dikontrol oleh respon imun secara adekuat.18 Biasanya terjadi pada penderita dengan imunitas tinggi sehingga adanya parasit dalam darahnya tidak memberi gejala. Bila dijumpai kasus seperti ini maka harus diberikan obat anti-malaria.11 Pada penelitian yang dilakukan oleh Zuleima Pava, et al, disebutkan bahwa pada individu dengan malaria asimtomatik ini memiliki risiko angka anemia yang cukup tinggi sehingga perlunya tindakan deteksi dan strategi intervensi lebih lanjut.19
Malaria tanpa komplikasi merupakan individu yang ditemukan parasit dalam pemeriksaan darahnya disertai adanya gejala klinis malaria tanpa adanya komplikasi. Malaria berat merupakan malaria yang disertai satu atau lebih komplikasi. Hal ini umumnya disebabkan oleh P.falciparum. Malaria pada kehamilan, malaria dengan HIV/AIDS, malaria pada pelancong, serta malaria karena transfusi darah dimasukkan pada klasifikasi malaria kondisi khusus.11
Rentang waktu sejak sporozoit masuk ke tubuh manusia sampai timbulnya gejala klinis berupa demam disebut sebagai masa inkubasi. Masa inkubasi bervariasi antar spesies Plasmodium seperti pada tabel dibawah ini:
Tabel 2.2 Perbedaan Masa Inkubasi Spesies Plasmodium
Plasmodium sp Masa Inkubasi (Rata-rata)
P.falciparum 9 - 14 hari (12)
P.vivax 12 - 17 hari (15)
P.ovale 16 - 18 hari (28)
Pmalariae 10 - 12 hari (11)
Sumber: PMK, 2013.4
Pada malaria, periodisitas demam berdasarkan waktu pecahnya sejumlah skizon matang mengeluarkan merozoit dan masuk ke dalam peredaran darah (sporulasi). Serangan demam malaria memiliki beberapa stadium:
1. Stadium menggigil, pasien merasakan badan sangat dingin, nadi cepat, bibir dan jari tangan cenderung biru dan dapat disertai muntah atau kejang pada anak. Stadium ini berlangsung 15 menit sampai 1 jam.
2. Stadium puncak demam, perasaan dingin tadi berubah menjadi rasa panas.
Penderita terlihat mukanya merah, kulit kering dan pusing kepala hebat.
Stadium ini berlangsung 2 - 6 jam.
3. Stadium berkeringat, keringat keluar sangat banyak. Ditandai pula dengan suhu tubuh yang turun cepat dan biasanya dapat tidur nyenyak namun lemah. Stadium ini berlangsung 2 - 4 jam.
Walaupun umumnya terdiri dari tiga stadium diatas, namun tiap spesies memiliki periodisitas yang berbeda-beda. Pada P.vivax dan P.ovale daur berlangsung selama 48 jam sehingga disebut sebagai malaria tersiana dan malaria ovale. Pada P.malariae daur berlangsung selama 72 jam sehingga disebut sebagai malaria kuartana. Sedangkan pada P.falciparum periodisitasnya khas tersiana namun terdapat kelompok dengan waktu sporulasi yang tidak sinkron sehingga gejala yang dirasakan tidak teratur.11
Anemia pada malaria disebabkan oleh beberapa faktor yaitu akibat penghancuran eritrosit yang terinfeksi dan yang tidak terinfeksi di limpa,4 eritrosit yang tidak terinfeksi tidak hidup lama (Reduced Survival Time),1 dan gangguan pembentukan eritrosit karena depresi eritropoiesis dalam sumsum tulang atau disebut sebagai diseritropoiesis.1
Plasmodium dihancurkan oleh sel-sel makrofag dan limfosit di organ retikuloendotelilal yaitu limpa.1 Tingginya aktivitas sistem kekebalan tubuh ini mengakibatkan terjadinya kongesti pada aliran darah, hipertrofi disertai hiperplasia yang membuat limpa membesar atau disebut sebagai splenomegali.20
2.8 Cara Deteksi Infeksi Malaria
Penegakkan diagnosis malaria penting untuk menetapkan tindakan dan pengobatan yang akan diberikan selanjutnya. Diagnosis pasti infeksi malaria adalah dengan menemukan parasit di dalam darah yang diperiksa.21 Diagnosis laboratorium dapat dilakukan melalui berbagai cara:
1. Pemeriksaan survei darah jari (SDJ) dengan mikroskop
Pemeriksaan mikroskopis ini bertujuan untuk menemukan parasit di dalam darah penderita. Metode ini sederhana dan mudah. Sampai sekarang pemeriksaan ini menjadi standar emas (gold standard) dalam diagnosis rutin.1 Pada tahun 2015 persentase pemeriksaan sediaan darah sudah mencapai 99% melebihi target yaitu sebesar 95%. Hal tersebut menunjukkan konfirmasi melalui pemeriksaan mikroskopis dilaksanakan hampir pada semua kasus suspek malaria.2 Ambang deteksi parasit pada pewarnaan Giemsa mencapai 4 - 20 parasit/mcL. Namun, pemeriksaan ini bergantung oleh banyak faktor seperti pembuatan preparat, kondisi mikroskop hingga subjektifitas pemeriksa dalam melakukan identifikasi.22
Darah yang diambil dapat berupa darah kapiler melalui penusukan pada ujung jari karena konsentrasi parasit Plasmodium cukup merata sebarannya di dalam darah.23 Namun darah juga dapat diambil melalui darah vena menggunakan spuit. Kemudian dibuat sediaan darah tebal dengan membuat lingkaran berdiameter 1 - 2 cm dan tidak perlu dilakukan fiksasi agar sel darah merah dapat dihemolisis dan didehemoglobinisasi.24 Selain itu dibuat pula sediaan darah tipis yang dilakukan fiksasi dengan menggunakan methanol absolute agar tidak terjadi lisis pada darah.21 Hal ini memungkinkan untuk melihat morfologi parasit Plasmodium lebih optimal, sehingga mampu menentukan jenis spesies, stadium, serta kepadatan parasit Plasmodium.24 Namun, kelemahan dari perhitungan kepadatan parasit adalah antar satu pemeriksa dengan yang lain varietas perbedaannya cukup tinggi.22
Sediaan darah jari diberikan pulasan Giemsa yang sebelumnya sudah diencerkan yang idealnya memakai buffer dengan pH 7.2 dan dilihat dibawah mikroskop untuk menemukan parasit Plasmodium.23 Pewarnaan Giemsa mudah dilakukan dan tahan lama untuk dilakukan penyimpanan sehingga menjadi pewarnaan Romanowsky yang sering dipakai untuk metode ini.
Penghitungan kepadatan parasit secara semikuantitatif menunjukkan nilai :
(-) : Tidak ditemukan parasit pada 100 LPB (+) : Ditemukan 1 - 10 parasit perr 100 LPB (++) : Ditemukan 11 - 100 parasit per 100 LPB (+++) : Ditemukan 1 - 10 per LP
(++++) : Ditemukan >10 parasit per LPB
Penghitungan kepadatan parasit secara kuantitatif dengan sediaan darah tebal berdasarkan jumlah leukosit per mikroliter, leukosit diasumsikan 8000 apabila tidak diketahui.23 Sehingga penghitungan jumlah parasit dalam 1 mikroliter darah dihitung dengan cara:
Sedangkan pada sediaan darah tipis penghitungan parasit secara kuantitatif berdasarkan hitungan per eritrosit. Sedikitnya 500 sel darah merah yang harus diperiksa.24 Sehingga persentase eritrosit terinfeksi dihitung dengan cara:
2. Rapid diagnostic test (RDT)
RDT merupakan pemeriksaan untuk mendeteksi antigen dari parasit malaria yang telah lisis dalam darah dengan menggunakan prinsip
Jumlah parasit x (8000/Jumlah leukosit terhitung)
Jumlah eritrosit terinfeksi / Jumlah eritrosit yang dihitung x 100
imunokromatografi.15 Pengikatan antigen oleh antibodi monoklonal di daerah perifer akan dikonjugasikan dengan zat warna. Kompleks antigen antibodi yang terbentuk akan bermigrasi pada fase mobile di sepanjang strip nitroselulosa yang kemudian diikat dengan antibodi monoklonal pada fase immobile yang menghasilkan visualisasi berupa garis yang berwarna apabila penderita tersebut mengandung antigen tertentu.25
Terdapat 3 jenis antigen dari parasit Plasmodium yang dijadikan target pada pemeriksaan ini, yaitu:
1. Pan Aldolase15
Merupakan enzim yang dihasilkan oleh ke empat spesies Plasmodium.
2. pLDH (pan Lactate Dehydrogenase)23
Merupakan enzim dalam glycolytic pathway yang dihasilkan oleh stadium seksual dan aseksual dari ke empat spesies Plasmodium. Isomer enzim tersebut pada setiap spesies juga berbeda, apabila dikombinasikan dengan HRP-2 dapat digunakan untuk melakukan deteksi pada infeksi campuran.
3. HRP-2 (Histidine Rich Protein-2)24
Merupakan antigen yang disekresikan oleh stadium trofozoit, skizon, dan gametosit muda dari P. falciparum.
Gambar 2.9 Target Antigen Pada RDT Malaria Sumber: WHO, 2011.32
RDT memiliki 2 jenis pemeriksaan, yaitu single yang hanya mampu menegakkan diagnosis infeksi oleh spesies P.falciparum serta Combo/Pan specific yang dapat menegakkan diagnosis malaria yang dibedakan menjadi infeksi oleh P.falciparum dan non P.falciparum. Sehingga hanya mampu mendeteksi F.falciparum dengan non-falciparum yang tidak pesifik dalam menunjuk ke spesies seperti P.vivax, P.malariae, dan P. ovale.24
Sensitivitas RDT dalam mendeteksi infeksi plasmodium falciparum bergantung pada jumlah parasit dalam darah. Jika 100/µl darah sensitivitas dapat mencapai 90%, namun sensitivitas akan menurun jika jumlah parasit dalam darah lebih rendah.23 Spesifitas RDT umumnya >85% dan mendekati 100% apabila digunakan pada pelancong.22
Metode ini lebih mahal, namun lebih cepat (15 - 20 menit) dan mudah diinterpretasikan sehingga risiko terjadinya variasi interpretasi sangatlah kecil. RDT mampu mendeteksi P.falciparum yang sedang bersekuestrasi pada kapiler alat dalam yang tidak dapat dideteksi oleh pemeriksaan mikroskopis. Walaupun begitu, pemeriksaan ini tidak dapat berdiri sendiri dan membutuhkan pemeriksaan mikroskopis sebagai komponen tambahan.23, 31
Reaksi positif palsu dapat ditemukan pada penderita dengan faktor rematoid karena terjadinya reaksi silang dengan monoklonal IgG dalam kit RDT sehingga harus dilakukan dengan kit yang mengandung monoklonal IgM. Reaksi negatif palsu dilaporkan dapat ditemui pada penderita dengan parasitemia rendah akibat produksi antigen yang rendah sehingga tidak cukup untuk di deteksi.22
Gambar 2.10 Cassette RDT Sumber: WHO, 2011.32 3. ELISA
Pemeriksaan ELISA (Enzyme Linked Immunoassay) merupakan pemeriksaan imunoserologis yang bertujuan untuk mendeteksi adanya antibodi spesifik ataupun antigen spesifik terhadap parasit Plasmodium. Keunggulan dari metode ini adalah sensitivitasnya yang dapat mencapai 500 - 50 parasit permikro liter darah.17 Kelemahannya adalah metode ini tidak dapat mendeteksi derajat parasitemia karena tidak dapat menghitung jumlah parasit dalam sirkulasi, sehingga sulit dalam menegakkan diagnosis pada malaria berat dan evaluasi pengobatan pada pasien.
ELISA menggunakan enzim yang direaksikan dengan substart kromogen sebagai detektor. Saat ini modifikasi ELISA dengan teknik imunokromatografi banyak dipakai karena praktis. Beberapa tes yang telah dipasarkan adalah ParaSight F test (PF test) dan Optima.
PF test dapat mendeteksi antigen Histidine Rich Proteinn II (HRP-II) yang merupakan protein yang disekresikan oleh eritrosit yang sudah terinfeksi P. falciparum. Sampel yang dapat diambil untuk melakukan tes ini dapat berupa darah, serum, maupun urin. Prinsip yang digunakan adalah sandwich ELISA, dimana HRP-II yang terdapat pada sampel dilekatkan dengan antbodi spesifik terhadap HRP-II pada fase padat. Metode ini juga menambahkan rabbit anti HRP—II liposome yang berguna sebagai konjugat berkromogen. Sampel dikatakan positif apabila terbentuk pita merah pada
fase padat disamping pita kontrol. Metode ini memiliki sensitivitas dan spesifitas mendekati 95%.17
Optima dapat mendeteksi antigen Lactat Dehidrogenase spesifik untuk mendeteksi P.vivax maupun P.falciparum. Tes ini dikatakan positif P.vivax apabila terbentuk satu pita biru dan dua pita biru pada positif P.falciparum.
4. Pemeriksaan PCR
Pemeriksaan Polymerase Chain Reaction (PCR) merupakan pemeriksaan secara molekuler terhadap rantai DNA atau RNA spesifik yang dimiliki parasit malaria. PCR mampu mengonfirmasi penegakkan diagnosis malaria apabila jumlah parasit berada di bawah ambang mikroskop.26 Dilaporkan bahwa sensitivitas teknik biologi molekuler ini dapat mencapai 5 parasit/µL darah.23
Target diagnostik berupa asam nukleat didapatkan dengan melisiskan membran parasit terlebih dahulu kemudian didenaturasikan agar untai ganda DNA dipisah menjadi segmen DNA dengan rantai tunggal. Prinsip selanjutnya adalah annealing yaitu menyatukan DNA rantai tunggal tadi dengan primer yang merupakan segmen DNA spesifik dari spesies Plasmodium. Target tersebut kemudian diamplifikasi dan divisualisasikan melalui gel elektroforesis.23
Kelebihan menggunakan PCR yaitu metode ini tidak dipengaruhi oleh riwayat klinis dan imunokompetensi dari hospes. Penggunaan small-subunit 18S rRNA sebagai primer juga mampu membedakan keempat spesies Plasmodium yang memiliki morfologi serupa dan/atau epitop antigen yang sama.23 Ketepatan metode ini dalam mengidentifikasi spesies organisme diperlukan dalam memberikan penatalaksanaan yang tepat. Organisme yang akan di evaluasi juga tidak dibutuhkan hidup-hidup. Namun, apabila terdapat variasi sekuens DNA tertentu tidak dapat terdeteksi oleh PCR dan tidak mampu membedakan stadium seksual dan aseksual dari parasit terkait.
Dengan teknik real time PCR hasil dapat diperoleh dalam waktu 2 jam. Walaupun demikian, metode ini belum banyak dilakukan di Indonesia karena biaya yang mahal, peralatan canggih dan diperlukan kemampuan khusus untuk mampu melakukan diagnosis dengan menggunakan PCR.
Jalur S: Base molecular standar Jalur 1: Pita diagnosis P.vivax Jalur 2: Pita diagnosis P. malariae Jalur 3: Pita diagnosis P. falciparum Jalur 4: Pita diagnosis P. ovale
Gambar 2.11 Hasil Deteksi DNA Plasmodium pada PCR
Sumber: CDC, 2016
2.9 Program Pemberantasan Malaria di Indonesia
Program pemberantasan malaria merupakan usaha komprehensif yang terorganisir utntuk melaksanakan berbagai upaya dalam menurunkan angka kesakitan serta angka kematian yang ditimbulkan oleh penyakit malaria sehingga dapat meningkatkan taraf kehidupan masyarakat terutama di bidang kesehatan.
Pemberantasan dilakukan agar dapat memutuskan mata rantai siklus hidup parasit Plasmodium sp. sehingga nantinya diharapkan penyakit malaria penularannya dapat dikontrol serta dieradikasi.
Tantangan dalam melaksanakan program pemberantasan malaria ini tentunya beragam pada tiap negara maupun daerah. Di Indonesia sendiri maksimalnya program tersebut dipengaruhi oleh beberapa faktor penyulit, seperti6:
a. Perubahan lingkungan yang saat ini semakin sulit dikendalikan dan diprediksi menyebabkan timbulnya breeding place nyamuk.
b. Spesies Anopheles yang mejadi vektor penyakit malaria ini memliki sifat bionomik, habitat, serta karakteristik breeding place yang beragam.
c. Mobilitas penduduk yang tinggi memungkin terjadinya penularan lebih luas termasuk parasit Plasmodium yang sudah memiliki sifat resisten terhadap obat-obatan anti malaria.
d. Luas wilayah geografis, tingkat ekonomi masyakarat, serta terbatasnya sumber daya dalam menjalankan program pemberantasan menjadi salah satu tantangan yang sulit ditaklukan.
2.9.1 Jenis Kegiatan Deteksi
Deteksi penderita malaria bertujuan untuk mengetahui sesegera mungkin secara tepat individu yang sudah terinfeksi sehingga dapat dilakukan tindakan kuratif dan preventif di waktu yang sama. Tindakan kuratif bagi penderita untuk meningkatkan mutu kesehatannya sekaligus preventif untuk masyarakat disekitarnya agar tidak terjadi penularan lebih lanjut.
1. Active case detection (ACD)
Merupakan kegiatan deteksi dalam menemukan penderita secara aktif melalui kunjungan ke rumah - rumah penduduk. Sasaran pada kegiatan deteksi ini adalah semua penderita malaria klinis.
Target pada daerah HCI dengan 20% penduduk dan untuk MCI pada 10% penduduk. Metode yang dilakukan berupa pengambilan preparat darah tebal dan tipis yang dilakukan setiap 2 minggu sekali pada daerah HCI dan 1 bulan sekali pada daerah MCI.13, 27
2. Passice case detection (PCD)
Sasaran pada kegiatan deteksi ini adalah semua penderita malaria klinis disertai penderita yang gagal obat. Perbedaannya dengan ACD adalah sasaran merupakan individu yang datang ke
pusat pelayanan kesehatan daerah tersebut. Sasaran untuk daerah HCI pada 10% penduduk sedangkan MCI/LCI pada 5% penduduk.
Metode yang dilakukan berupa pengambilan preparat darah tebal yang dilakukan pada setiap hari kerja.13, 27
3. Mass fever survey (MFS)
Sasaran pada kegiatan deteksi ini adalah semua penderita dengan keluhan demam di daerah malaria klinis. Metode yang dilakukan berupa pengambilan preparat darah tebal diikuti MFT atau mass fever treatment.13, 27
4. Surveilans Migrasi
Sasaran kegiatan deteksi ini adalah semua penduduk yang berasal dari daerah endemik. Metode yang dipakai adalah pengambilan preparat tebal. Apabila dilakukan pemeriksaan dibawah mikroskop dikatakan positif maka individu tersebut harus diberikan pengobatan anti-malaria.27
2.9.2 Menghindari atau Mengurangi Kontak Nyamuk
Upaya ini paling efektif karena berbasis pribadi dalam mencegah transmisi penyakit malaria, dapat dilkukan diantaranya dengan:
a. Menghindari atau sebisa mungkin tidak beraktivitas di luar rumah sejak senja hingga malam hari, apabila mengharuskan untuk keluar rumah maka sebaiknya memakai pakaian yang yang panjang dan berwarna terang.27 Penelitian Prihatin (2012) di wilayah kerja Puskesmas Mantangai menemukan adanya hubungan antara keluar rumah dengan kejadian malaria. Bahkan menurut penelitian Yawan (2006) menunjukkan bahwa orang yang mempunyai kebiasaan keluar malam hari mempunyai risiko terkena penyakit malaria sebesar 4,680 kali lebih besar dari pada orang yang tidak memiliki kebiasaan keluar rumah di malam hari. 42, 43