i
PENATALAKSANAAN GANGGUAN SALURAN PENCERNAAN DI
RUMAH SAKIT PANTI RINI YOGYAKARTA PERIODE JULI 2012
KAJIAN : DOSIS OBAT dan KEMUNGKINAN INTERAKSI OBAT
SKRIPSI
Diajukan untuk Memenuhi Salah Satu Syarat Memperoleh Gelar Sarjana Farmasi (S. Farm)
Program Studi Ilmu Farmasi
Oleh:
Maria Rosari Quincy Pang
NIM : 098114107
FAKULTAS FARMASI
UNIVERSITAS SANATA DHARMA YOGYAKARTA
iv
“Selalu ada uluran tangan saat ku terjatuh”
Kupersembahkan untuk:
Tuhan Yesus Kristus penolongku
Orang tuaku serta keluargaku atas doa dan pengorbanannya
vii
PRAKATA
Puji dan syukur penulis panjatkan kepada Tuhan yang Maha Kasih atas
rahmat, bimbingan dan berkatNya yang telah Dia berikan sehingga penulis dapat
menyelesaikan penulisan skripsi yang berjudul “Penatalaksanaan Gangguan
Saluran Pencernaan di Rumah Sakit Panti Rini Yogyakarta Periode Juli
2012 (Kajian: Kemungkinan Interaksi Obat dan Dosis Obat)“ ini dengan baik sebagai salah satu syarat guna memperoleh gelar Sarjana Farmasi pada Fakultas
Farmasi Sanata Dharma Yogyakarta. Pada kesempatan ini juga penulis ingin
mengucapkan terimakasih kepada pihak-pihak lain yang turut membantu penulis
untuk menyelesaikan skripsi ini yaitu:
1. Dekan Fakultas Farmasi Universitas Sanata Dharma atas bimbingan dan
arahan selama penulis melakukan pembelajaran di Fakultas Farmasi
Universitas Sanata Dharma
2. Direktur Rumah Sakit Panti Rini Yogyakarta, dr Y. Wibowo Soerahjo yang
telah memberikan izin kepada penulis dalam melakukan penelitian
3. Ibu Maria Wisnu Donowati M.Si., Apt atas dukungan, semangat dan
kesabarannya selama proses penyusunan skripsi ini
4. Ibu dr. Fenty, M.Kes., Sp.PK sebagai dosen penguji yang telah memberikan
arahan dan dukungan selama proses penyusunan skripsi
5. Ibu Aris Widayati, M.Si., Apt sebagai dosen penguji yang telah memberikan
arahan dan dukungan selama proses penyusunan skripsi Kepala Seksi
Keperawatan (Sr. Lucia Utami, CB), Kepala Sub Seksi Rawat Inap Umat dan
viii
Pesonalia (Yoseph Ardianto), Staff Personalia (Lehman Anri), Kasubsi bagian
Rekam Medis (Hary Budiarto) serta Kasubsi Farmasi (Y.Betty Husadani
S.Farm., Apt) atas bantuan dan dukungan selama penelitian
6. Seluruh dosen pengajar, staf dan laboran atas dukungan dan bantuan selama
penulis menjalani pembelajaran di Fakultas Farmasi Universitas Sanata
Dharma
7. Untuk Kedua orang tuaku tersayang Stevanus Irwin dan Clara Agneta yang
telah mendidik dan menyemangati penulis dalam segala hal
8. Adikku tersayang Nino yang memotivasi penulis dan menginspirasi penulis
dalam menyusun penelitian
9. Rekan-rekan skripsi (Silvia, Frisca, Arning) yang memberi semangat bagi
penulis dalam menyelesaikan skripsi
10.Teman-teman FKK B 2009 yang telah memberikan semangat dan dukungan
kepada penulis selama penyusunan skripsi
11.Teman-teman Kost “Dewi 2” : Adel, Agnes, Nindy, Lani, Sheila, Melisa, Melvina yang memberi semangat dan dukungan kepada penulis selama
penyusunan skripsi
12.Teman-teman KKN 2013 kelompok 25 Tanjung 2 : Monic, Dayu, Sari, Endah,
Deu, Indra, Fajar, Hans yang telah memberi semangat dan dukungan kepada
ix
Semoga Tuhan yang Maha Kuasa memberikan rahmatNya kepada
seluruh pihak yang berperan membantu dalam penyelesaian penelitian ini.Dengan
segala kerendahan hati penulis menyadari bahwa skripsi ini tidak sempurna, maka
Penulis menerima kritik, saran dan koreksi dari berbagai pihak untuk menjadikan
skripsi lebih baik.Akhir kata semoga skripsi berguna bagi banyak pihak.
Penulis
x
DAFTAR ISI
HALAMAN JUDUL ... ii
HALAMAN PERSETUJUAN PEMBIMBING ... iii
HALAMAN PENGESAHAN ... iv
HALAMAN PERSEMBAHAN ... v
LEMBAR PERNYATAAN PERSETUJUAN PUBLIKASI... vi
PERNYATAAN KEASLIAN KARYA ... vii
PRAKATA ... viii
DAFTAR ISI ... xi
DAFTAR TABEL ... xv
DAFTAR GAMBAR ... xvi
DAFTAR LAMPIRAN ... xvii
INTISARI ... xix
ABSTRACT ... xx
BAB I PENGANTAR ... 1
A. Latar Belakang ... 1
1. Permasalahan ... 3
xi
3. Manfaat Penelitian ... 6
B. Tujuan Penelitian ... 6
BAB II PENELAAHAN PUSTAKA... 7
A. Pharmaceutical care... 7
B. Anatomi dan Fisiologi Saluran Cerna ... 8
C. Pengobatan Gangguan Saluran Pencernaan ... 9
a. Gastroenteritis ... 9
b. Dispepsia ... 10
c. Peptic Ulcer Disease... 11
1. Definisi ... 11
2. Epidemiologi ... 11
3. Etiologi ... 11
4. Patofisiologi ... 12
5. Manifestasi klinis ... 13
6. Diagnosis ... 14
7. Strategi Terapi ... 14
d. Mual Muntah ... 17
1. Definisi ... 17
2. Epidemiologi ... 17
3. Etiologi ... 17
4. Patofisiologi ... 18
5. Manifestasi klinis ... 19
xii
e. Konstipasi ... 21
1. Definisi ... 21
2. Epidemiologi ... 22
3. Etiologi ... 22
4. Patofisiologi ... 23
5. Manifestasi klinis ... 23
6. Diagnosis ... 23
7. Strategi Terapi ... 24
f. Diare ... 25
1. Definisi ... 25
2. Epidemiologi ... 25
3. Etiologi ... 26
4. Patofisiologi ... 26
5. Manifestasi klinis... 27
6. Diagnosis ... 27
7. Strategi Terapi ... 28
D. Interaksi Obat ... 31
E. Keterangan Empiris ... 33
BAB III METODOLOGI PENELITIAN... 34
A. Jenis dan Rancangan Penelitian ... 34
B. Definisi Operasional... 35
C. Subyek Penelitian ... 37
xiii
E. Tempat penelitian ... 37
F. Tata Cara penelitian ... 37
G. Tata Cara Analisis Data ... 39
H. Keterbatasan Penelitian ... 40
BAB IV HASIL dan PEMBAHASAN ... 41
A. Profil penggunaan obat gangguan saluran pencernaan ... 45
B. Evaluasi penatalaksanaan gangguan saluran pencernaan berdasarkan kemungkinan interaksi obat dan dosis obat ... 51
C. Rangkuman Pembahasan ... 58
BAB V KESIMPULAN dan SARAN A. Kesimpulan ... 59
B. Saran ... 60
DAFTAR PUSTAKA ... 61
xiv
DAFTAR TABEL
Tabel I Penyebab Peptic Ulcer Disease ... 12
Tabel II Golongan obat antagonis reseptor H2 ... 15
Tabel III Golongan obat PPI ... 16
Tabel IV Antibiotik untuk diare akibat bakteri ... 29
Tabel V Tingkat Signifikansi Interaksi ... 31
Tabel VI Beberapa Kemungkinan Interaksi Obat Gangguan Saluran Pencernaan ... 32
Tabel VII Jenis Cairan Rehidrasi yang Diberikan pada Pasien Rawat Inap RS Panti Rini periode Juli 2012...42
Tabel VII Manifestasi klinis yang pada kasus gangguan saluran cerna pada RS Panti Rini Periode Juli 2012 ... 42
Tabel VIII Kondisi keluar pasien ... 44
Tabel IX Profil Penatalaksanaan gangguan saluran cerna pada Rumah Sakit Panti Rini periode Juli 2012 ... 49
Tabel X Analisis penggunaan dosis obat pada penatalaksanaan gangguan saluran cerna di RS Panti Rini periode Juli 2012 ... 52
xv
DAFTAR GAMBAR
xvi
DAFTAR LAMPIRAN
Lampiran 1: Penatalaksanaan gangguan saluran cerna pada Rumah Sakit panti
Rini ... 65
Lampiran 2: Rekam medis kasus 1 ... 70
Lampiran 3: Rekam medis kasus 2 ... 71
Lampiran 4: Rekam medis kasus 3 ... 72
Lampiran 5: Rekam medis kasus 4 ... 73
Lampiran 6: Rekam medis kasus 5 ... 74
Lampiran 7: Rekam medis kasus 6 ... 75
Lampiran 8: Rekam medis kasus 7 ... 76
Lampiran 9: Rekam medis kasus 8 ... 77
Lampiran 10: Rekam medis kasus 9 ... 78
Lampiran 11: Rekam medis kasus 10 ... 79
Lampiran 12: Rekam medis kasus 11 ... 80
Lampiran 13: Rekam medis kasus 12 ... 81
Lampiran 14: Rekam medis kasus 13 ... 82
Lampiran 15: Rekam medis kasus 14 ... 83
Lampiran 16: Rekam medis kasus 15 ... 84
Lampiran 17: Rekam medis kasus 16 ... 85
Lampiran 18: Rekam medis kasus 17 ... 87
xvii
Lampiran 20: Rekam medis kasus 19 ... 89
Lampiran 21: Rekam medis kasus 20 ... 90
Lampiran 22: Rekam medis kasus 21 ... 91
Lampiran 23: Rekam medis kasus 22 ... 92
Lampiran 24: Rekam medis kasus 23 ... 93
Lampiran 25: Rekam medis kasus 24 ... 94
Lampiran 26: Rekam medis kasus 25 ... 95
Lampiran 27: Rekam medis kasus 26 ... 96
Lampiran 28: Rekam medis kasus 27 ... 97
Lampiran 29: Rekam medis kasus 28 ... 98
Lampiran 30: Rekam medis kasus 29 ... 99
Lampiran 31: Rekam medis kasus 30 ... 100
Lampiran 32: Rekam medis kasus 31 ... 101
Lampiran 33: Rekam medis kasus 32 ... 102
Lampiran 34: Rekam medis kasus 33 ... 103
Lampiran 35: Rekam medis kasus 34 ... 104
xviii
Intisari
Gangguan saluran pencernaan merupakan masalah umum yang sering dijumpai di masyarakat.Gangguan saluran cerna yang tidak diterapi dengan benar dapat mengakibatkan keparahan hingga kematian.Salah satu contohnya adalah diare, yang sering terjadi di Indonesia. Kajian penelitian meliputi ada tidaknya kemungkinan interaksi obat yang dapat terjadi akibat penggunaan 2 obat atau lebih dan dosis obat yang digunakan selama terapi, yang keduanya penting untuk optimalitas terapi.
Penelitian termasuk dalam non eksperimental dengan rancangan penelitian eksploratif deskriptif yang bersifat prospektif.Data pada penelitian yang diambil yaitu melihat lembar medik pasien selama mendapatkan perawatan. Data penelitian dianalisis dengan Drug Information Handbook dan Stockley: Drug Interaction serta MIMS edisi 10 2010/2011 dan disesuaikan dengan kondisi pasien yang bersangkutan.
Kasus yang memenuhi kriteria inklusi penelitian sebesar 34 kasus. Golongan obat yang banyak digunakan adalah antiemetik, antibakteri dan preparat kombinasi (probiotik). Terdapat kemungkinan interaksi obat 19 kasus (55,88%) dan ketidaktepatan dosis yaitu dosis terlalu tinggi 17 kasus (50%) sehingga perlu adanya monitoring.
xix
Abstract
Gastrointestinal (GI) disorders are common among the society, in which diarrhea is prevalent. It is known that actual and potential unsafe medication can lead to fatality. Therefore, this study investigated potential drug interactions and over dosage (dosage too high) on medication of patients with GI disorders.
This study is a non-experimental study with a descriptive evaluative design and a prospective approach. Data were collected from medical records of patients with GI disorders in Panti Rini Hospital Yogyakarta. Data were analyzed using the Drug Information Handbook, Drug Interaction by Stockley, and MIMS issue 10 2010/2012.
This study involved 34 cases. The most medication applied in the cases is a combination of antibacterial, antiemetic, and pro-biotic. This study found that there are 19 cases (56%) of potential drug interactions and 17 cases (50%) of over dosage (dosage too high).
1
BAB I
PENGANTAR
A. Latar Belakang
Pharmaceutical care adalah tanggung jawab farmasis untuk memaksimalkan hasil terapi dan meminimalkan efek negatif terapi sehingga
tercapai tujuan meningkatkan kualitas hidup pasien. Salah satu aspek
pharmaceutical care adalah patient safety yang merupakan suatu strategi pencapaian terapi untuk evaluasi penggunaan obat kepada pasien (Siregar, 2004).
Gangguan saluran cerna merupakan masalah yang umum dijumpai di
masyarakat dengan angka kejadian populasi dewasa berkisar antara 13-48 %
(Irawati dan Herawati, 2011). Salah satu contoh gangguan saluran pencernaan
yang paling sering terjadi adalah diare. Diare dan gastroenteritis merupakan
penyakit rawat inap yang menempati peringkat pertama di seluruh Provinsi
Daerah Istimewa Yogyakarta (Depkes, 2010).
Kajian pada penelitian ini adalah kemungkinan interaksi obat pada terapi
gangguan saluran pencernaan. Peneliti tertarik dengan kajian tersebut karena pada
gangguan saluran pencernaan diberikan terapi dengan penggunaan banyaknya
macam obat, seperti pengeblok H2, Proton Pump Inhibitor, antiemetik sehingga
sebagai calon farmasis peneliti berusaha menganalisa ada tidaknya kemungkinan
interaksi obat akibat adanya pemberian berbagai macam obat pada gangguan
Kemungkinan interaksi obat dapat terjadi bila penggunaan obat untuk
gangguan saluran cerna diberikan dalam 2 macam obat atau lebih sehingga
terdapat kemungkinan interaksi obat dapat mengurangi efek obat atau
meningkatkan toksisitas obat atau terjadi efek yang tidak diinginkan serta
keefektifan obat lain berkurang. Keselamatan pasien menjadi tanggung jawab
yang penting untuk tenaga kesehatan seperti dokter, perawat, farmasis dan
lainnya. Farmasis mempunyai tanggung jawab dalam menjamin penyediaan obat
aman bagi pasien dengan mengecek ada tidaknya kemungkinan interaksi obat
serta efek samping obat.
Pemberian terapi yang tepat dapat meminimalkan resiko untuk
menghindarkan dari bertambah parahnya penyakit serta kemungkinan adanya
komplikasi penyakit. Pemberian terapi tepat juga meliputi penggunaan dosis yang
sesuai yang juga disesuaikan dengan kondisi pasien. Selain itu titik kritis,
ketepatan dalam terapi adalah pemberian obat yang tepat oleh perawat pada
bangsal rawat inap di rumah sakit. Maka peneliti juga menambahkan kajian
penggunaan dosis obat pada proses terapi.
Penelitian dilakukan di Rumah Sakit Panti Rini Yogyakarta, Rumah
Sakit Panti Rini merupakan rumah sakit yang memiliki pelayanan dasar, umum
dan gigi. Pada analisis situasi, gastroenteritis akut pada bulan Juni 2012
menempati peringkat pertama dari 10 besar penyakit rawat inap sehingga peneliti
memperkirakan penelitian dapat dilakukan. Penelitian dilakukan pada bagian
rawat inap karena adanya sistem yang lebih terkontrol sehingga peneliti lebih
1. Perumusan Masalah
a. Seperti apa profil penggunaan obat pada pasien gangguan saluran cerna di
instalasi rawat inap rumah sakit Panti Rini?
b. Apakah terjadi interaksi obat dalam pengobatan gangguan saluran cerna di
Rumah Sakit Panti Rini?
c. Seperti apa regimen dosis yang diberikan untuk pasien gangguan saluran
cerna di Rumah Sakit Panti Rini?
2. Keaslian Penelitian
Penelitian mengenai Evaluasi Pengobatan Gangguan Saluran Pencernaan di
Rumah Sakit Panti Pini Yogyakarta Periode Juli 2012 Kajian : Kemungkinan
Interaksi Obat dan Dosis Obat belum pernah dilakukan. Ada pula penelitian
terkait yang pernah dilakukan sebelumnya sejauh penelusuran penulis adalah:
a. Pola Peresepan Diare Akut pada Pasien Pediatri di Instalasi Rawat Inap
Rumah Sakit Panti Rapih Yogyakarta Periode Juli-Desember 2002 yang
dilakukan oleh Lestari pada tahun 2002 jenis penelitian observasional
dengan rancangan deskriptif evaluatif yang bersifat retrospektif dengan
hasil adanya potensial interaksi antara obat diare dengan obat lain
sebanyak 51 kasus.
b. Pola Pengobatan Penyakit Diare Akut Anak di Instalasi Rawat Inap
Rumah Sakit Bethesda Yogyakarta Periode Juli-Desember Tahun 2004
observasional dengan rancangan deskriptif evaluatif yang bersifat
retrospektif yang terdapat 71 kasus diare dengan pemberian terapi 8 kelas
dan cara pemberian secara oral dan parenteral.
c. Evaluasi Drug Therapy Problems pada Pengobatan pasien Diare Akut Anak di Instalasi Rawat Inap Rumah Sakit Panti Rini Kalasan Yogyakarta
periode Juli 2007- Juni 2008 yang dilakukan oleh Fanny pada tahun 2009
dengan jenis penelitian observasional dengan rancangan deskriptif
evaluatif yang bersifat retrospektif, didapatkan data DRPs adalah tidak
butuh obat 35.2 %, dosis terlalu rendah 13.0 % dan pemakaian obat tidak
efektif 38.9 % serta pasien diare akut pulang dengan kondisi klinis
membaik.
d. Evaluasi Peresepan Kasus Pediatri di Bangsal Anak Rumah Sakit
Bethesda Yogyakarta yang Menerima Resep Racikan periode Juli 2007:
Kajian Kasus Gangguan Sistem Saluran Cerna yang dilakukan oleh
Marselin pada tahun 2008 dengan jenis penelitian non experimental
dengan rancangan deskriptif evaluatif yang bersifat prospektif, didapatkan
hasil jenis DRPs yang terjadi adalah interaksi obat sebanyak 24 kasus, obat
tanpa indikasi sebanyak 31 kasus, dosis terlalu tinggi 2 kasus dan dosis
terlalu rendah 11 kasus.
e. Evaluasi Ketaatan antara Pasien yang diberi Informasi vs Informasi plus
Alat Bantu Ketaatan serta Dampak Terapinya pada Pasien Rawat Jalan RS
Panti Rini Yogyakarta periode Juni-Juli 2009 (Kajian Penggunaan Obat
penelitian experimental semu dengan rancangan analitik deskriptif yang
didapatkan hasil ketaatan antara kelompok perlakuan dan kelompok
kontrol berdasarkan jumlah unit obat, cara pakai obat dan aturan pakai
memiliki perbedaan tidak bermakna.
f. Evaluasi Drug Related Problems pada Pengobatan Pasien Stroke di Unit Stroke di Rumah Sakit Umum Daerah Banyumas periode Januari Juni
2009: Kajian Obat Sistem Pencernaan dan Pernapasan yang dilakukan oleh
Septiana pada tahun 2010 dengan jenis penelitian non experimental
dengan rancangan deskriptif eksploratif yang bersifat retrospektif,
didapatkan hasil DRPs terdapat 23 kasus dosis kurang, 2 kasus dosis
berlebih, dan 1 kasus efek samping dan interaksi obat.
Perbedaan penelitian dibandingkan yang disebutkan diatas adalah penelitian ini
dilakukan pada pasien rawat inap dengan evaluasi kasus gangguan saluran cerna
pada kategori kemungkinan interaksi obat dan dosis obat. Perbedaan dengan
penelitian terdahulu terletak pada subyek penelitian yaitu pasien dengan gangguan
saluran pencernaan periode Juli 2012 di instalasi rawat inap RS Panti Rini, waktu
pelaksanaan penelitian serta kajian penelitian yaitu aspek keamanan yang meliputi
kemungkinan interaksi obat dan dosis obat. Persamaan dengan penelitian
3. Manfaat penelitian
a. Penelitian diharapkan memberikan informasi dan sebagai bahan
pertimbangan dalam pengambilan keputusan pemilihan obat yang
tepat kepada tenaga kesehatan
b. Penelitian diharapkan memberikan penggunaan terapi yang aman
berdasarkan ketepatan pemberian dosis dan meminimalkan
kemungkinan interaksi obat khususnya pada pasien gangguan saluran
cerna di Rumah Sakit Panti Rini Yogyakarta
B.Tujuan Penelitian
a. Mengidentifikasi profil pengobatan pasien gangguan saluran cerna di
instalasi rawat inap Rumah Sakit Panti Rini Yogyakarta
b. Menyediakan informasi sehingga dapat meminimalkan kemungkinan
interaksi obat yang dapat terjadi selama terapi pada pengobatan
saluran cerna di Rumah Sakit Panti Rini Yogyakarta
c. Mendapatkan informasi mengenai regimen dosis yang digunakan
dalam penggunaan obat gangguan saluran cerna di Rumah Sakit Panti
7
BAB II
PENELAHAN PUSTAKA
A. Anatomi dan Fisiologi Saluran Cerna
Sistem pencernaan meliputi penerimaan makanan dan
mempersiapkannya untuk diasimilasi oleh tubuh. Saluran pencernaan terdiri atas
mulut, faring, esophagus, ventrikulus, tekak, kerongkongan, lambung, usus halus
dan usus besar (Pearce, 2002).
Saluran cerna berfungsi untuk menyerap zat makanan, zat-zat penting,
garam dan air serta mengeksresi bagian-bagian makanan yang tak diserap dan
sebagian hasil akhir metabolisme. Pencernaan makanan adalah suatu
proses biokimia yang bertujuan mengolah makanan yang dimakan menjadi zat-zat
yang mudah diserap oleh selaput lendir usus, zat tersebut dapat berlangsung
secara optimal dan efisien bila dipengaruhi oleh enzim-enzim yang dikeluarkan
oleh fraktus digestivus sendiri maka enzim-enzim tersebut dapat
mempengaruhi proses pencernaan secara optimal dan efisien sehingga dibutuhkan
Gambar I. Anatomi sistem pencernaan (Virtual Medical Centre,2010)
B. Pharmaceutical Care
Pharmaceutical care merupakan penyediaan, pelayanan langsung dan tanggung jawab terkait obat dengan tujuan pencapaian hasil yang pasti dan
meningkatkan mutu kehidupan pasien. Hasil pasti yaitu kesembuhan penyakit,
peniadaan atau pengurangan gejala pasien, penghentian atau memperlambat
C. Pengobatan Gangguan Saluran Pencernaan
A. Gastroenteritis
Gastroenteritis adalah inflamasi membran mukosa lambung dan usus
halus. Gastroenteritis akut ditandai dengan diare dan pada beberapa kasus dapat
terjadi mual muntah yang berakibat kehilangan cairan dan gangguan
keseimbangan elektrolit. Gastroenteritis dapat disebabkan akibat mikroorganisme
seperti Campylobacter jejuni, Salmonella typimurium dan dapat disebabkan akibat virus seperti Virus Norwalk atau Rotovirus yang tercerna dalam makanan, atau
dapat disebabkan makanan yang terkontaminasi Escherichia coli, Staphylococcus aureus, Clostridium botulinum (Booker,2008).
Manifestasi klinis gastroenteritis adalah konsistensi feses cair dan
frekuensi defekasi meningkat, muntah (umumnya tidak lama), demam (mungkin
dapat terjadi), kram abdomen, membran mukosa kering, fontanel cekung (pada
bayi), berat badan turun dan malaise. Pada pemeriksaan untuk uji laboratorium
dan diagnosis dapat dilakukan pengujian feses untuk mengevaluasi ada tidaknya
mukus atau pus dan evaluasi warna dan konsistensi. Maka penatalaksanaan bila
dehidrasi ringan dapat dilakukan dengan rawat jalan secara per oral misal dengan
Pedialyte atau Ricelyte. Cairan rehidrasi oral diberikan sedikit tetapi sering (5
hingga 15 ml). bila dalam keadaan dehidrasi berat dapat dirawat dirumah sakit
untuk mendapatkan terapi intravena yaitu dengan melakukan resusitasi cairan
dilakukan diet dengan menghentikan sementara konsumsi makanan tinggi protein,
lemak, jus, minuman berenergi dan softdrink (Betz, 2004).
B. Dispepsia
Dispepsia adalah nyeri abdomen atau rasa tidak enak yang terpusat pada
abdomen bagian atas sekitar linea mediana. Spektrum dispepsia adalah nyeri
epigastrium, rasa tidak enak diperut bagian atas, mual-mual, rasa cepat kenyang
meskipun baru makan sedikit, rasa ketat perut bagian atas (bloating) dan rasa
penuh (fullness) (Mansjoer, 2001).
Ada 2 macam dispepsia yaitu ulcus like dyspepsia (nyeri timbul bila terlambat makan) dan dismotility like dyspepsia (rasa cepat penuh atau kenyang setelah makan padahal tidak makan banyak. Penyebab dispepsia adalah
ketidakseimbangan antara asam lambung dengan penetralnya. Kadar asam
lambung yang dapat diatas normal dipicu oleh makanan yang terlalu asam dan
pedas, stress, obat OAINS (seperti Ibuprofen, Aspirin). Dispepsia yang tidak
segera diobati dapat berlanjut menjadi gastritis (peradangan di lambung)
(Puspitasari, 2006).
Strategi terapi untuk dispepsia dengan prinsip menyeimbangkan kadar
asam lambung dengan penetralnya seperti menghindari makanan yang asam dan
pedas, menghindari stress.
Dapat juga dengan memberikan pengobatan seperti Antasida, pengeblok
C. Peptic Ulcer Disease
1. Definisi
Peptic Ulcer Disease merupakan ulcer yang membentuk pada otot mukosa pada dinding saluran pencernaan. Ulcerasi ini biasanya terletak di
duodenum atau lambung tetapi dapat ditemukan di tempat lain pada
saluran pencernaan. Peptic ulcer disease umum terjadi dan dapat berbahaya bagi tubuh bila tidak didiagnosis dan diterapi dengan benar
(Goodman and Gillman, 2011).
2. Epidemiologi
Kira-kira, 25 juta orang Amerika terinfeksi oleh PUD, dengan
prevalensi diperkirakan 12% pada pria dan 10% pada wanita. Tingginya
prevalensi dan angka kekambuhan yang terkait dengan PUD
menimbulkan beban ekonomi yang besar (Dipiro, 2008).
Prevalensi PUD meningkat 5 hingga 10 % seiring dengan
pertambahan usia. Duodenum ulcer dapat terjadi pada pria dan wanita dan dapat terjadi pada pasien yang lebih muda, sedangkan gastric ulcer terjadi biasa pada usia 55 hingga 65 tahun dan dapat terjadi pada pria dan wanita.
Risiko gastric ulcer dan duodenum ulcer berkisar 11 hingga 30% untuk pasien yang mendapatkan NSAID harian lebih tinggi daripada pasien yang
mendapatkan kortikosteroid selain itu dapat meningkatkan resiko
pendarahan gastrointestinal terutama pada lansia (Brashers, 2003).
Tukak lambung yang paling sering disebabkan oleh HP (infeksi
Helicobacter Pylori), penggunaan NSAID, atau terkait dengan stres kerusakan mukosa. Helicobacter Pylori terdapat pada saluran pencernaan akibat kontaminasi pada makanan atau minuman. Penggunaan NSAID
dalam dosis besar dan jangka waktu yang lama dapat memicu terjadinya
PUD. Selain itu merokok dapat meningkatkan prevalensi ulcer karena mengurangi produksi mukosa lambung (Dipiro, 2008).
Tabel I. Penyebab Peptic Ulcer Disease
H.Pylori NSAID Stress mucosal
Onset kronis kronis Akut
Lokasi yang bermasalah
duodenum lambung Lambung
Adanya gejala sering jarang Jarang
Ulcer yang
ditimbulkan
pada permukaan dalam pada permukaan
Pendarahan gastrointestinal
minor major Major
(Dipiro, 2008).
4. Patofisiologi
Ulcer terjadi bila terdapat kerusakan pada mukosa akibat tidak mampunya perbaikan yang normal dengan cara adanya lapisan mukus dan
bikarbonat yang membentuk sistem buffer yang mencegah difusi pepsin ke
lapisan mukosa. Adanya pasokan darah untuk lapisan mukosa dapat
menghilangkan kelebihan ion Hidrogen dan mempertahankan aliran nutrisi
agar fungsi dan perbaikan berjalan normal (Brashers, 2003).
induksi gastritis aktif dan kronis dan gastritis atropikans serta
meningkatkan sekresi gastrin, pepsin dan asam. NSAID menyebabkan
penghambatan COX-1 yang mengakibatkan penurunan sintesis
Prostaglandin yang berguna untuk perlindungan mukosa. NSAID juga
menyebabkan cedera mukosa lokal dengan adanya ion Hidrogen yang
terjerap dalam sel sehingga mendorong penetrasi gastrin dan pepsin
sampai bagian mukosa lambung (Brashers, 2003).
5. Manifestasi klinik
Manifestasi klinis utama tukak peptik adalah kronik dan nyeri
epigastrium. Nyeri biasanya timbul 2 sampai 3 jam setelah makan atau
pada malam hari sewaktu lambung kosong. Nyeri digambarkan sebagai
teriris, terbakar atau rasa tidak enak.
Keluhan lain yaitu nafsu makan menurun, perut kembung, perut merasa
selalu penuh atau lekas kenyang, timbulnya konstipasi sebagai akibat
instabilitas neromuskuler dari kolon. Secara umum penderita tukak
lambung mengalami dispepsia. Dispepsia adalah suatu gejala beberapa
penyakit saluran cerna seperti mual, muntah, kembung, nyeri ulu hati,
sering sendawa, rasa terbakar, dan cepat merasa kenyang (Lindseth, 2005).
6. Diagnosis
Diagnosis tukak peptik biasanya dipastikan dengan pemeriksaan
barium radiografi. Bila radiografi barium tidak berhasil membuktikan
adanya tukak lambung atau duodenum tetapi menunjukkan gejala, maka
berdasarkan pengamatan klinis, hasil pemeriksaan radiologi dan
endoskopi, disertai biopsi untuk pemeriksaan histopatologi. Biopsi dapat
memperlihatkan ada tidaknya Helicobacter pylori (Mayoclinic, 2011). 7. Strategi Terapi
Dalam terapi tukak lambung yang menjadi sasaran terapi adalah
menetralkan asam lambung, melindungi pertahanan mukosa, dan
membunuh H.Pylori (hal ini dilakukan jika tukak lambung disebabkan oleh infeksi H.Pylori). Tujuan terapi tukak lambung adalah menyembuhkan tukak, mencegah tukak kambuh, menghilangkan nyeri
tukak, dan menghindari terjadinya komplikasi. Strategi terapi untuk tukak
lambung meliputi terapi non-farmakologis dan farmakologis (Dipiro,
2008).
Strategi terapi yang dapat dilakukan yaitu terapi non farmakologi
berupa menghindari merokok dan konsumsi alkohol serta mengatur
makanan maupun minuman yang dapat memicu ulcer. Selain dapat
dilakukan menhindari stress yang berlebihan dan menjaga sanitasi diri
sendiri dan lingkungan (Dipiro, 2008).
Terapi farmakologis PUD dapat dilakukan dengan:
1. Antasida 20-150 ml/ hari
Pemakaian antasida mengandung campuran Na bikarbonat,
Al(OH)3, Mg(OH)2 dan Mg trisilikat. Antasida berguna untuk terapi
simptomatis yaitu mengurangi nyeri dengan menetralkan asam lambung.
Memiliki kemampuan untuk mengurangi sekresi asam lambung dengan cara memblok reseptor histamin dalam sel-sel parietal lambung.
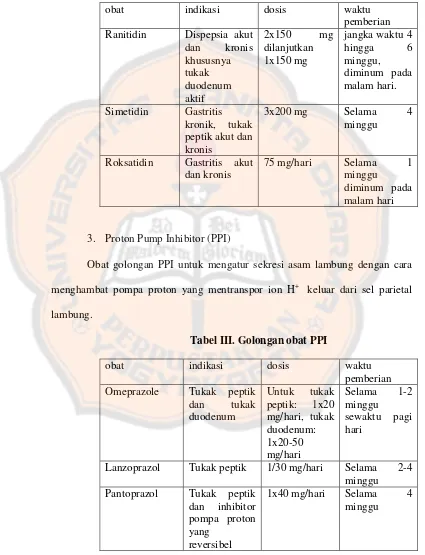
Tabel II. Golongan obat antagonis reseptor H2
obat indikasi dosis waktu
pemberian Ranitidin Dispepsia akut
dan kronis Simetidin Gastritis
kronik, tukak peptik akut dan kronis
3x200 mg Selama 4 minggu
Roksatidin Gastritis akut dan kronis
75 mg/hari Selama 1 minggu
diminum pada malam hari
3. Proton Pump Inhibitor (PPI)
Obat golongan PPI untuk mengatur sekresi asam lambung dengan cara menghambat pompa proton yang mentranspor ion H+ keluar dari sel parietal lambung.
Tabel III. Golongan obat PPI
obat indikasi dosis waktu
pemberian Omeprazole Tukak peptik
dan tukak
Lanzoprazol Tukak peptik 1/30 mg/hari Selama 2-4 minggu Pantoprazol Tukak peptik
4. Sitoprotektif
Analog prostaglandin juga dapat mencegah terjadinya tukak
lambung dengan efek sitoprotektif meliputi stimulasi sekresi musin dan
bikarbonat. Selain bersifat sitoprotektif juga dapat menekan sekresi asam
lambung oleh sel parietal. Sukralfat berfungsi meningkatkan sekresi
prostaglandin endogen yang berguna untuk memperbaiki mikrosirkulasi
dan meningkatkan produksi mukus Dengan membentuk suatu kompleks
berbentuk gel dengan mukus, Sukralfat menciptakan barrier yang
menghalangi mencegah kekambuhan (Mansjoer, 2001).
5. Terapi Kombinasi
Bismuth toksik terhadap H. pylori dan sebagai satu pilihan yang digunakan untuk eradikasi organisme dan menurunkan kekambuhan tukak.
Kombinasi Ranitidin dan Bismut sebagai Ranitidin Bismuth Sitrat dalam
kombinasi dengan 2 antibiotik yaitu Klaritromisin dan Amoksisilin
berhasil mengeradikasi H. pylori sebesar lebih dari 90% (Brashers, 2003). Kombinasi PPI (Proton pump inhibitor) ditambah Claritromisin
maupun Amoxicillin dan Metronidazole. Kombinasi dari dua antimikroba
dan PPI menyebabkan angka kesembuhan lebih besar dari 80% dan
mengurangi resiko resistensi organisme. (Goodman and Gillman, 2011).
D. Mual dan Muntah
1. Definisi
Mual dan muntah adalah interaksi kompleks dari sistem
sebagai keinginan untuk muntah atau perasaan tidak enak pada bagian
tenggorokan atau daerah epigastrium untuk merangsang individu untuk
muntah. Muntah didefinisikan sebagai pengeluaran isi lambung melalui
mulut dan biasanya adanya tekanan. Komponen sensorik dan motorik
refleks muntah diatur oleh sistem saraf otonom (Dipiro, 2008).
2. Epidemiologi
Mual dan muntah terjadi dalam 50-90% kehamilan. Gejalanya
biasanya dimulai pada kehamilan minggu ke 9-10, memuncak pada
minggu ke 11-13, dan berakhir pada minggu ke 12-14. Pada 1-10%
kehamilan, gejala dapat berlanjut melewati 20-22 minggu. Hiperemesis
berat yang harus dirawat inap terjadi dalam 0,3-2% kehamilan (Mochtar,
2004).
3. Etiologi
Penyebab muntah adalah stimulus yang bekerja pada pusat
muntah atau CTZ (Chemoreceptor Trigger Zone). Zona tersebut berada
pada luar sawar darah otak dalam medula yang berbeda dengan pusat
muntah namun letaknya berdekatan. Mual dan muntah bergantung pada
banyak faktor misal pemberian obat yang merangsang mual dan muntah,
kondisi emosional, rasa nyeri, kerusakan jaringan atau perubahan
homeostatis (Jordan, 2002).
Penanganan muntah harus ditangani secara efektif karena
berpotensi menimbulkan konsekuensi yaitu:
b. Gangguan keseimbangan elektrolit (kehilangan Natrium serta Kalium yang
dapat mengakibatkan kelemahan tubuh
c. Gangguan keseimbangan pH
d. Pembentukan keton
e. Gangguan pada pemberian obat per oral
f. Risiko hipotensi
g. Risiko trauma pada traktus gastrointestinal
h. Konsekuensi jangka panjang : malnutrisi
a. (Jordan, 2002).
4. Patofisiologi
Sensor utama stimulus somatik berlokasi di usus dan CTZ.
Stimulus emetik dari usus berasal dari dua tipe serat saraf aferen vagus
yaitu:
a. Mekanoreseptor : berlokasi pada dinding usus dan diaktifkan oleh
kontraksi dan distensi usus, kerusakan fisik dan manipulasi selama
operasi.
b. Kemoreseptor : berlokasi pada mukosa usus bagian atas dan sensitif
terhadap stimulus kimia.
Reseptor seperti 5-HT
3, dopamin tipe 2 (D2), opioid dan neurokinin-1 (NK-1) dapat dijumpai di CTZ. Reseptor-reseptor ini mengirim pesan ke
pusat muntah ketika dirangsang. Reseptor NK-1 juga dapat ditemukan di
saraf spinal, pernafasan dan otot- otot perut untuk melakukan refleks
muntah (Dipiro, 2008).
5. Manifestasi klinik
Manifestasi klinik yang timbul pada mual muntah, pada mual
sering dikeluhkan ketidaknyaman, pucat, dan sekresi air liur. Mual muntah
yang berkepanjangan dapat menunjukkan tanda-tanda malnutrisi,
pengurangan berat badan, dan dehidrasi (Dipiro, 2008).
6. Strategi terapi
Strategi terapi yang dapat dilakukan adalah terapi non farmakologi
yaitu makan frekuensi sering namun dengan porsi kecil, menghindari
makanan pedas serta berlemak, makan makanan ringan tinggi protein.
Penanganan yang dapat dilakukan untuk mengatasi muntah adalah sebagai
berikut:
1. Pemberian cairan (minum) untuk menggantikan cairan yang telah hilang
dan mencegah terjadinya dehidrasi.
2. Mengusahakan agar pasien berdiri tegak agar isi lambung tidak naik ke
atas (melawan gravitasi) yang mengakibatkan muntah
3. Dengan terapi farmakologis yaitu menggunakan obat-obat antimuntah,
seperti:
a. Prometasine. Golongan antihistamin, bermanfaat untuk segala jenis
muntah. Efek sampingnya mengantuk dan gejala ekstra piramidal
b. Domperidone/Butyrophenones. Memiliki efek ringan – sedang jika digunakan pada kondisi kemoterapi atau post operasi.
Domperidone meningkatkan peristaltik esophagus dan tekanan
sfingter esophagus bagian distal, meningkatkan motilitas dan
peristaltik gaster serta memperbaiki koordinasi gastroduodenal
sehingga memfasilitasi pengosongan lambung dan menurunkan
waktu transit usus halus.
c. Chlorpromazine. Merupakan golongan phenolthiazine yang
mempunyai reaksi antikolinergik dan antihistamin. Obat ini
mengurangi transisi dopamin ke CTZ dan mengurangi rangsang
aferen dari pusat muntah ke usus halus. Efek samping obat ini
adalah sedasi, reaksi ekstra piramidal, jaundice dan gangguan
darah.
d. Metochlopramide. Suatu golongan antagonis dopamin, bekerja
pada reseptor dopamin pada CTZ.
e. Cisapride. Obat prokinetik baru yang meningkatkan pelepasan
asetilkolin pada pleksus mienterikus. Cisapride juga dapat
meningkatkan motilitas gastrointestinal, meningkatkan peristaltik
dan tekanan sfingter esophagus bagian distal, meningkatkan
pengosongan lambung. Cisapride juga dikontraindikasikan untuk
pasien dengan interval QT memanjang, riwayat aritmia, gagal
jantung kongestif, gagal ginjal, gangguan elektrolit serta gagal
f. Ondansetron. Merupakan serotonergis agonis dan antagonis terbaru
dengan efek antimuntah yang sangat efektif
(Sherwood, 2001).
E. Konstipasi
1. Definisi
Konstipasi adalah gangguan kesulitan mengeluarkan feses diikuti dengan
pengeluaran tinja yang tidak teratur dengan jumlah tinja yang dikeluarkan sedikit,
sulit mengeluarkan tinja disertai rasa sakit saat mengeluarkan tinja. Seseorang
dianggap mengalami bila tidak dapat buang air besar selama 2 hari atau lebih
(Wells, 2005).
2. Epidemiologi
Konstipasi terjadi pada 20% populasi dan terdapat 90000 kasus di
Amerika yang dirawat dirumah sakit akibat konstipasi. Resiko konstipasi
meningkat pada lansia diatas 60 tahun karena lansia mengalami penurunan pada
kekuatan otot usus (Dipiro, 2008).
3. Etiologi
Penyebab konstipasi dapat disebabkan karena:
1. Gaya hidup tidak sehat. Penyebab paling umum, yang biasanya merupakan
kombinasi dari kurangnya asupan cairan, kurangnya serat dalam makanan,
kurangnya gerakan yang merangsang BAB
3. obatan. Sembelit dapat merupakan efek samping obat diare.
Obat-obatan lain yang dapat menyebabkan sembelit adalah antidepresan,
antikolinergik, antasid, psikotropika, kodein dan obat tekanan darah tinggi
4. Ketidakseimbangan elektrolit: defisiensi kalium (hipokalemia) dan
kelebihan kalsium (hiperkalsemia)
5. Penyumbatan oleh penyakit: divertikulitis, polip usus , fisura dan abses
anus, ambeien/wasir , penyakit Crohn, kanker kolorektal
6. Penyumbatan oleh gangguan saraf, misalnya diabetes, Parkinson , multiple sclerosis
7. Gangguan hormonal: misalnya tiroid kurang aktif (hipotiroidisme),
kehamilan
(Majalah kesehatan, 2010).
4. Patofisiologi
Konstipasi umumnya terjadi karena kelainan pada transit pada kolon atau
pada fungsi anorektal sebagai akibat gangguan motilitas primer, penggunaan
obat-obat tertentu atau adanya penyakit sistemik yang memperngaruhi traktus
gastrointestinal. Konstipasi dapat mengalami eksaserbasi akibat sakit kronik yang
menimbulkan gangguan fisik atau mental yang mengakibatkan imobilitas fisik.
Konstipasi juga dapat disebabkan karena adanya gangguan pada sistem saraf pusat
misalkan akibat penyakit Parkinson. Konstipasi yang dapat dijumpai pada masa
kehamilan karena adanya perubahan kadar estrogen serta progesteron yang
5. Manifestasi klinik
Manifestasi klinik dari konstipasi adalah adanya mengejan disertai tinja
yang keras, adanya rasa tidak tuntas setelah buang air besar, sakit saat mengejan
ketika buang air besar, kembung (Dipiro, 2008).
6. Diagnosis
Diagnosis konstipasi berdasarkan kriteria Rome yaitu mengejan minimal
seperempat waktu defekasi, feses berbentuk bongkahan atau keras minimal
seperempat waktu defekasi, sensasi pengeluaran yang tidak komplet minimal
seperempat waktu defekasi, defekasi sebanyak dua kalo atau kurang per minggu
(Booker, 2008).
7. Strategi terapi
Terapi yang dilakukan dapat dengan terapi non farmakologis dengan
masukan makanan yang mengandung serat tinggi misal berasal dari sayuran dan
buah-buahan serta masukan cairan yang cukup (misal mengonsumsi air putih
minimal 8 gelas sehari) juga perlu latihan otot-otot rectum dengan membiasakan buang air besar setiap hari. Bila dengan terapi non farmakologis tidak berhasil
maka dapat diberikan obat pencahar, jenis obat pencahar antara lain:
a. Obat untuk melunakkan feses dalam 1-3 hari
Bulk forming agents: Metilselulosa (4-6 gram per hari), Policarpophil (4-6 gram per hari), dan Psilium (bervariasi
Emollients: Natrium Dokusat (50-360 mg per hari), Kalsium Dokusat (50-360 mg per hari), Kalium Dokusat (100-300 mg per
hari)
Laktulosa 15-30 ml per oral
Sorbitol 30-50 gram/ hari per oral
Mineral oil sebanyak 15-30 ml per oral b. Obat untuk melunakkan feses dalam 6-12 jam
Bisakodil secara per oral 5-15 mg
Phenolptalein 30-270 mg secara per oral
Senna dengan dosis yang disesuaikan formulasi
Magnesium Sulfat dengan dosis yang rendah (< 10 gram secara per oral)
c. Obat yang membuat feses menjadi cair dalam 6-12 jam
Magnesium Sitrat18 g dilarutkan pada 300 ml air
Magnesium Hidrooksida 2.4–4.8 g secara per oral
Magnesium Sulfat (dalam dosis tinggi) 10–30 g secara per oral
Bisacodyl (dalam bentuk suppositoria) 10 mg dimasukkan ke rektal (Dipiro, 2008).
F. Diare
1. Definisi
Diare dapat didefinisikan sebagai defekasi encer lebih dari tiga kali
Diare akut adalah diare yang onset gejalanya tiba-tiba dan berlangsung kurang
dari 14 hari, sedang diare kronik yaitu diare yang berlangsung lebih dari 14 hari.
Diare dapat disebabkan infeksi maupun non infeksi. Dari penyebab diare yang
terbanyak adalah diare infeksi. Diare infeksi dapat disebabkan Virus, Bakteri, dan
Parasit (Friedman, 2003).
2. Epidemiologi
Di Amerika Serikat keluhan diare menempati peringkat ketiga dari
daftar keluhan pasien pada ruang praktek dokter, sementara di beberapa rumah
sakit di Indonesia data menunjukkan diare akut karena infeksi terdapat peringkat
pertama hingga keempat pasien dewasa yang datang berobat ke rumah sakit. Diare
lebih banyak terdapat pada negara yang berkembang daripada negara maju yaitu
12.5 kali lebih banyak dalam kasus mortalitas, di antara banyak bentuk penyakit
diare yang dihadapai anak-anak yang berusia dibawah 5 tahun yang paling parah
adalah kolera, infeksi rotavirus, dan disentri (Rachman, 1996).
3. Etiologi
Penyebab diare yang paling sering diseluruh dunia adalah infeksi usus
(infectious diarrhea). Frekuensi, jenis dan berat diare ditentukan oleh siapa yang diserang, dimana serta bilamana diare tersebut terjadi.
a. Infeksi
Dapat karena virus (rotavirus, adenovirus, Norwalk), bakteri
b. Malabsorpsi berupa intoleransi laktosa, lemak atau protein
c. Makanan yaitu karena Makanan basi, beracun, alergi terhadap
makanan.
d. Imunodefisiensi
e. Adanya rasa takut dan cemas
(Mansjoer, 2001).
4. Patofisiologi
Diare akut infeksi diklasifikasikan secara klinis dan patofisiologis
menjadi diare non inflamasi dan Diare inflamasi. Diare Inflamasi disebabkan
invasi bakteri dan sitotoksin di kolon dengan manifestasi sindroma disentri
dengan diare yang disertai lendir dan darah. Pada diare non inflamasi, diare
disebabkan oleh enterotoksin yang mengakibatkan diare cair dengan volume yang
besar tanpa lendir dan darah.
Pada dasarnya mekanisme terjadinya diare akibat kuman enteropatogen
meliputi penempelan bakteri pada sel epitel dengan atau tanpa kerusakan mukosa,
invasi mukosa, dan produksi enterotoksin atau sitotoksin. Satu bakteri dapat
menggunakan satu atau lebih mekanisme tersebut untuk dapat mengatasi
pertahanan mukosa usus (Wilson, 2003).
5. Manifestasi klinis
Gejala klinis pada diare disertai inflamasi yang menyertai keluhan adalah
abdomen seperti mulas sampai nyeri seperti kolik, mual, muntah, demam,
tenesmus, serta gejala dan tanda dehidrasi. Pada pemeriksaan tinja rutin secara
leukosit polimorfonuklear. Pada diare tanpa inflamasi mengalami abdomen tidak
sakit atau sedikit sakit, namun gejala dan tanda dehidrasi cepat timbul, terutama
pada kasus yang tidak mendapat cairan pengganti. Pada pemeriksaan tinja secara
rutin tidak ditemukan leukosit (Wilson, 2003).
6. Diagnosis
Evaluasi laboratorium pasien tersangka diare infeksi dimulai dari
pemeriksaan feses adanya leukosit. Kotoran biasanya tidak mengandung leukosit,
jika ada itu dianggap sebagai penanda inflamasi kolon baik infeksi maupun non
infeksi. Karena netrofil akan berubah, sampel harus diperiksa sesegera mungkin.
Sensitifitas lekosit feses terhadap inflamasi patogen (Salmonella, Shigella dan
Campylobacter) yang dideteksi dengan kultur feses bervariasi dari 45% - 95% tergantung dari jenis patogennya (Friedman, 2003).
Penanda yang lebih stabil untuk inflamasi intestinal adalah laktoferin.
Laktoferin adalah glikoprotein bersalut besi yang dilepaskan netrofil,
keberadaannya dalam feses menunjukkan inflamasi kolon. Positip palsu dapat
terjadi pada bayi yang minum ASI. Pada suatu studi, laktoferin feses, dideteksi
dengan menggunakan uji agglutinasi lateks yang tersedia secara komersial,
sensitifitas 83 – 93 % dan spesifisitas 61 – 100 % terhadap pasien dengan
Salmonella,Campilobakter, atau Shigella spp, yang dideteksi dengan biakan kotoran. Pasien dengan diare berat, demam, nyeri abdomen, atau kehilangan
cairan harus diperiksa kimia darah, natrium, kalium, klorida, ureum, kreatinin,
7. Strategi terapi
A. Penggantian cairan dan elektrolit
Terapi intra vena bila diperlukan dengan cairan normotonik seperti cairan
normal saline atau Ringer Laktat harus diberikan dengan suplementasi Kalium
sebagaimana panduan kimia darah. Status hidrasi harus dimonitor dengan baik
dengan memperhatikan tanda-tanda vital, pernapasan, dan urin, dan penyesuaian
infus jika diperlukan.
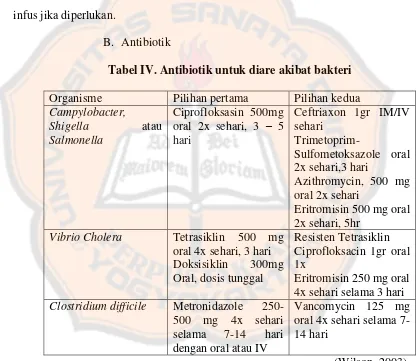
B. Antibiotik
Tabel IV. Antibiotik untuk diare akibat bakteri
Organisme Pilihan pertama Pilihan kedua
Campylobacter,
Eritromisin 500 mg oral 2x sehari, 5hr Ciprofloksacin 1gr oral 1x
Eritromisin 250 mg oral 4x sehari selama 3 hari
Clostridium difficile Metronidazole 250-500 mg 4x sehari selama 7-14 hari dengan oral atau IV
Vancomycin 125 mg oral 4x sehari selama 7-14 hari
(Wilson, 2003).
C. Obat Anti Diare
Dapat digunakan: Loperamid : 4 mg per oral (dosis awal) lalu tiap tinja
cair diberikan 2 mg dengan dosis maksimal 16 mg/ hari, Difenoksilat: 4
kali sehari 5 mg, Kodein Fosfat: 15-60 mg tiap 6 jam
b. Obat dengan absorpsi zat toksik
Dapat digunakan Norit sebanyak 1-2 tablet diulang sesuai kebutuhan,
dapat digunakan pula attapulgit aktif, bismut subsalisilat, pektin, kaolin
dengan efek tersebut maka sel mukosa usus terhindar kontak langsung
dengan zat-zat yang dapat merangsang sekresi elektrolit
c. Zat hidrofilik
Ekstrak tumbuh-tumbuhan yang berasal dari Plantago oveta, Psyllium, Karaya (Strerculia), Ispraghulla, Coptidis dan Catechu dapat membentuk kolloid dengan cairan dalam lumen usus dan akan mengurangi frekuensi
dan konsistensi feses tetapi tidak mengurangi kehilangan cairan dan
elektrolit. Pemakaiannya adalah 5-10 cc/ 2x sehari dilarutkan dalam air
atau diberikan dalam bentuk kapsul atau tablet
d. Probiotik
Kelompok probiotik yang terdiri dari Lactobacillus dan Bifidobacteria
atau Saccharomyces boulardii, bila mengalami peningkatan jumlahnya di saluran cerna akan memiliki efek yang positif karena berkompetisi untuk
nutrisi dan reseptor saluran cerna.
D. Interaksi Obat
Bila pasien diberikan dua atau lebih obat maka terdapat kemungkinan
terjadi interaksi antara obat-obat didalam tubuhnya. Efek masing-masing obat
dapat saling menggangu dan/atau efek samping dapat timbul. Interaksi antara obat
dengan obat merupakan masalah signifikan yang mengurangi efikasi terapi obat.
Interaksi obat dengan makanan perlu diwaspadai terkait farmakokinetika obat
sehingga dapat memungkinkan terjadi perubahan parameter farmakokinetik dan
perubahan dalam efikasi terapi obat (Siregar, 2004).
Tingkat signifikansi interaksi obat berdasarkan Tatro (2001) yaitu:
Tabel V. Tingkat Signifikansi Interaksi
Tingkat signifikansi
Keparahan Laporan
1 Berat (major) Terbukti
2 Sedang
(moderate)
Terbukti
3 Ringan
(minor)
Terbukti
4 Berat/sedang Mungkin terjadi
5 Ringan Mungkin terjadi
Tidak ada Tidak mungkin terjadi (Tatro, 2001)
Tingkat keparahan berat berpotensi menimbulkan kerusakan organ yang
permanen. Efek dari tingkat keparahan sedang tergantung dari kondisi klinis
pasien dapat berupa butuh terapi tambahan, rawat inap di rumah sakit maupun
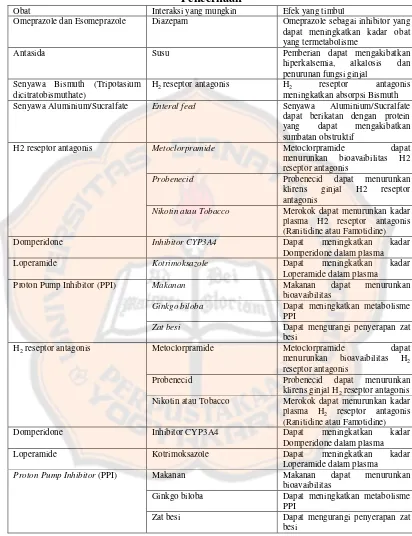
Tabel VI. Beberapa Kemungkinan Interaksi Obat Gangguan Saluran Pencernaan
Obat Interaksi yang mungkin Efek yang timbul
Omeprazole dan Esomeprazole Diazepam Omeprazole sebagai inhibitor yang dapat meningkatkan kadar obat yang termetabolisme
Antasida Susu Pemberian dapat mengakibatkan
hiperkalsemia, alkalosis dan penurunan fungsi ginjal
Senyawa Bismuth (Tripotasium dicitratobismuthate)
H2 reseptor antagonis H2 reseptor antagonis meningkatkan absorpsi Bismuth Senyawa Aluminium/Sucralfate Enteral feed Senyawa Aluminium/Sucralfate
dapat berikatan dengan protein yang dapat mengakibatkan sumbatan obstruktif
H2 reseptor antagonis Metoclorpramide Metoclorpramide dapat menurunkan bioavaibilitas H2 reseptor antagonis
Probenecid Probenecid dapat menurunkan klirens ginjal H2 reseptor antagonis
Nikotin atau Tobacco Merokok dapat menurunkan kadar plasma H2 reseptor antagonis (Ranitidine atau Famotidine)
Domperidone Inhibitor CYP3A4 Dapat meningkatkan kadar
Domperidone dalam plasma
Loperamide Kotrimoksazole Dapat meningkatkan kadar
Loperamide dalam plasma Proton Pump Inhibitor (PPI) Makanan Makanan dapat menurunkan
bioavaibilitas
Ginkgo biloba Dapat meningkatkan metabolisme PPI
Zat besi Dapat mengurangi penyerapan zat besi
H2 reseptor antagonis Metoclorpramide Metoclorpramide dapat menurunkan bioavaibilitas H2 reseptor antagonis
Probenecid Probenecid dapat menurunkan klirens ginjal H2 reseptor antagonis Nikotin atau Tobacco Merokok dapat menurunkan kadar plasma H2 reseptor antagonis (Ranitidine atau Famotidine)
Domperidone Inhibitor CYP3A4 Dapat meningkatkan kadar
Domperidone dalam plasma
Loperamide Kotrimoksazole Dapat meningkatkan kadar
Loperamide dalam plasma Proton Pump Inhibitor (PPI) Makanan Makanan dapat menurunkan
bioavaibilitas
Ginkgo biloba Dapat meningkatkan metabolisme PPI
Zat besi Dapat mengurangi penyerapan zat besi
E. Keterangan Empiris
Penelitian mengenai Penatalaksanaan Gangguan Saluran Pencernaan di Rumah
Sakit Panti Rini Yogyakarta Periode Juli 2012 Kajian : Kemungkinan Interaksi
dan Dosis Obat diharapkan dapat memberikan gambaran mengenai
penatalaksanaanpada pasien gangguan saluran cerna di RS Panti Rini, serta dapat
digunakan untuk mencegah kemungkinan interaksi obat dan menggunakan dosis
yang tepat untuk memaksimalkan terapi pada penggunaan obat gangguan saluran
33
BAB III
METODOLOGI PENELITIAN
A. Jenis dan Rancangan Penelitian
Penelitian termasuk dalam non eksperimental dengan rancangan
penelitian deskriptif evaluatif yang bersifat prospektif. Penelitian non
eksperimental merupakan penelitian yang observasinya dilakukan terhadap
sejumlah variabel subjek menurut keadaan apa adanya tanpa manipulasi dan
intervensi dari peneliti (Pratiknya, 1986). Rancangan penelitian deskriptif
evaluatif karena data yang diperoleh dari lembar catatan medik kemudian
dievaluasi berdasarkan studi pustaka dan kemudian dideskripsikan dengan
memaparkan fenomena yang terjadi dan ditampilkan dalam bentuk tabel dan
gambar. Penelitian ini bersifat prospektif karena data pada penelitian mengikuti
keadaan kasus selama mendapatkan perawatan di rumah sakit dengan melihat
lembar catatan mediknya serta bertanya kepada perawat dan dokter bila terjadi
B. Definisi Operasional
a. Periode penelitian dimulai dari bulan Juli 2012 yang dimulai dari tanggal 1
Juli 2012 sampai dengan 1 Agustus 2012
b. Kasus dalam penelitian ini adalah pasien yang menerima resep dan
menggunakan obat gangguan saluran pencernaan pada instalasi rawat inap
Rumah Sakit Panti Rini periode Juli 2012 yang dilihat melalui rekam
medis
c. Gangguan saluran cerna yang termasuk dalam penelitian ini adalah diare,
PUD (peptic ulcer disease), konstipasi dan mual-muntah dan ditegakkan dalam diagnosis.
d. Karakteristik peresepan obat meliputi unsur jumlah obat, jenis obat,
bentuk sediaan obat, aturan pemakaian obat, kekuatan obat dan frekuensi
pemberian obat
e. Penggolongan obat untuk gangguan saluran cerna didasarkan menurut
MIMS Petunjuk Konsultasi Edisi 10: 2010/2011
f. Kemungkinan interaksi obat merupakan kemungkinan interaksi yang
terjadi antara obat dengan obat yang diterima pasien selama menjalani
terapi
g. Evaluasi kemungkinan interaksi obat berdasarkan sumber informasi Stockley’s Drug Interaction 9th edition, serta kondisi pasien yaitu
pemeriksaan laboratorium dan pemeriksaan fisik pada catatan rekam
h. Ketepatan dosis obat disesuaikan dengan sumber informasi Drug Information Handbook 16th edition bila obat tidak terdapat pada DIH maka sumber informasi yang diacu adalah MIMS Petunjuk Konsultasi Edisi 10:
2010/2011 dan kondisi pasien yaitu pemeriksaan laboratorium dan
pemeriksaan fisik pada catatan rekam medik
i. Lembar catatan medik adalah catatan pengobatan dan perawatan pasien
yang memuat data karakteristik pasien meliputi usia, jenis kelamin,
alamat, diagnosis, instruksi dokter, catatan keperawatan, catatan
penggunaan obat, hasil laboratorium, lama perawatan yang menerima
pengobatan gangguan saluran cerna di RS Panti Rini periode Juli 2012
C. Subyek Penelitian
Subyek penelitian meliputi: pasien rawat inap di RS Panti Rini periode Juli
2012. Kriteria inklusi subyek adalah pasien yang dirawat di rumah sakit Panti
Rini yang terdiagnosa gangguan saluran cerna yang meliputi: diare, konstipasi,
Peptic Ulcer Disease, dan mual-muntah serta menerima resep pengobatan gangguan saluran cerna pada RS Panti Rini periode Juli 2012. Kriteria
eksklusi subyek adalah pasien yang mengalami gangguan saluran cerna namun
D. Bahan Penelitian
Bahan penelitian yang digunakan adalah lembar catatan medik pasien kasus
gangguan saluran cerna yang menerima resep obat gangguan saluran
pencernaan dirawat inap pada bangsal rumah sakit Panti Rini periode Juli
2012 yang ditulis dokter dan perawat mengenai data klinis pasien.
E. Tempat Penelitian
Penelitian “Penatalaksanaan Gangguan Saluran Pencernaan di Rumah Sakit Panti Rini Yogyakarta Periode Juli 2012 Kajian : Kemungkinan Interaksi dan
Dosis Obat“ dilakukan di RS Panti Rini Yogyakarta untuk kasus rawat inap.
F. Tata Cara Penelitian
1. Tahap orientasi
Pada tahap ini penelitian dimulai dengan penyusunan proposal. Pada
tahap orientasi peneliti mencari informasi dan melakukan analisis situasi
terkait insidensi gangguan saluran pencernaan pada rumah sakit Panti Rini
dan mencari teknis pengambilan data yang sesuai agar tidak menggangu
pekerjaan petugas kesehatan lainnya.
2. Tahap pengambilan data
a. Pengumpulan data
Pada proses ini subyek penelitian ditentukan berdasarkan kriteria inklusi
Pengumpulan data dilakukan dengan mengikuti perkembangan kasus
melalui lembar catatan medis kasus. Data yang dikumpulkan meliputi
identitas, tanda vital, riwayat pengobatan, riwayat penyakit, anamnesis,
diagnosis, obat yang diberikan, data laboratorium serta keterangan
kesembuhan kasus.
b. Tahap penelusuran informasi
Pada proses ini dilakukan penelusuran informasi pada pihak perawat yang
bertugas pada instalasi rawat inap Rumah Sakit Panti Rini. Hasil informasi
yang diperoleh digunakan sebagai penunjang untuk membantu dalam
evaluasi kemungkinan interaksi obat dengan diketahuinya minum obat
bersamaan atau tidak. Penelusuran informasi juga pada pihak apoteker
untuk mengetahui resep racikan yang digunakan pada pengobatan
gangguan saluran cerna pada bangsal rawat inap RS Panti Rini serta
melihat formularium pengobatan saluran cerna pada rumah sakit Panti
Rini. Penelusuran informasi juga dilakukan pada dokter, yaitu dokter anak
mengenai tujuan terapi yang diberikan yang digunakan sebagai informasi
dalam evaluasi penatalaksanaan gangguan saluran cerna.
G. Tata Cara Analisis Data
Data dianalisis dengan bantuan tabel
1. Persentase berdasarkan manifestasi klinis yang timbul pada gangguan
cara menghitung jumlah kasus pada tiap kelompok berdasarkan jumlah
manifestasi klinis yang timbul dibagi keseluruhan pasien dirawat
dengan gangguan saluran cerna dan menggunakan obat gangguan
saluran pencernaan kemudian dikalikan 100%.
2. Persentase berdasarkan golongan obat yang digunakan pasien pada
gangguan saluran pencernaan. Dapat dihitung dengan cara menghitung
jumlah kasus penggunaan golongan obat tertentu dibagi keseluruhan
pasien dirawat dengan gangguan saluran cerna dan menggunakan obat
gangguan saluran pencernaan kemudian dikalikan 100%.
3. Mengevaluasi ada tidaknya interaksi obat. Evaluasi ada tidaknya
interaksi obat dilakukan dengan pedoman pustaka Stockley’s Drug
Interaction 9th edition dan menggunakan drug interaction checker pada Medscape.
4. Mengevaluasi dosis yang digunakan sesuai atau tidak. Evaluasi dosis
obat dilakukan menggunakan pustaka pedoman Drug Information Handbook 19th edition dan menggunakan MIMS edisi 2010/2011 khususnya untuk obat yang diproduksi lokal di Indonesia.
5. Hasil evaluasi kategori interaksi dan dosis obat akan disajikan dalam
H. Keterbatasan Penelitian
Keterbatasan penelitian ini adalah pada pembahasan penelitian hanya
sebatas aspek safety dari pharmaceutical care. Pada pembahasan hanya aspek safety sehingga penelitian tidak melihat seluruh aspek pharmaceutical care.
Keterbatasan penelitian adalah penelitian ini sebatas kemungkinan
interaksi obat pada gangguan saluran pencernaan dengan penggunaan bersama
obat lain. Sebatas kemungkinan interaksi obat karena yang dilakukan pengecekan
ada tidaknya interaksi obat berdasarkan guideline, peneliti tidak meneliti kadar obat pada pasien untuk melihat spesifik interaksi yang terjadi.
Pada analisis dosis obat keterbatasan penelitian adalah penentuan dosis
terlalu tinggi. Pada penggunaan obat untuk simptomatik terkadang dosis yang
digunakan dokter dapat berlebih yang disesuaikan kondisi pasien. Namun peneliti
tidak melihat langsung kondisi pasien.
Pada luaran setelah pemberian terapi untuk gangguan saluran cerna
peneliti menilai kesesuaian dosis dengan hasil laboratorium untuk menilai
kesembuhan setelah pemberian terapi. Pada penelitian hasil laboratorium pasien
hanya diperiksa diawal ketika pasien rawat inap, kemudian tidak dicek hasil
40
BAB IV
HASIL DAN PEMBAHASAN
Penelitian mengenai Penatalaksanaan Gangguan Saluran Pencernaan di
Rumah Sakit Panti Rini Yogyakarta Periode Juli 2012 Kajian: Kemungkinan
Interaksi Obat dan Dosis Obat dilakukan dengan mengikuti pasien dengan melihat
catatan medik pasien yang dirawat pada instalasi rawat inap yang didiagnosis
gangguan saluran cerna. Gangguan saluran cerna dimaksud adalah untuk pasien
yang terdiagnosis peptic ulcer disease, gastroenteritis, dispepsia, mual muntah, diare dan konstipasi.
Pada penelitian selama bulan Juli 2012 terdapat 42 pasien yang dirawat
dengan adanya pengobatan untuk gangguan saluran cerna, hanya 34 pasien yang
memenuhi kriteria penelitian. Adanya pasien tidak memenuhi kriteria penelitian
dikarenakan pasien bukan didiagnosis utama gangguan saluran cerna. Setelah
dilakukan penelitian didapatkan hasil pasien yang didiagnosis peptic ulcer disease
tidak ditemukan pada penelitian, pasien yang didiagnosis konstipasi tidak
ditemukan pada penelitian. Diagnosa yang terbanyak yang didapatkan selama
penelitian adalah GEA (Gastroenteritis akut) yang manifestasi klinisnya meliputi
diare sebanyak 21 pasien. Diagnosa mual muntah selama penelitian didapatkan
sebanyak 12 pasien. Diagnosis dispepsia pada penelitian didapatkan sebanyak 1
Manifestasi klinis yang timbul pada gangguan saluran pencernaan pada
instalasi rawat inap rumah sakit Panti Rini adalah diare, mual muntah, demam,
perut tidak enak dan kejang. Pada beberapa pasien manifestasi klinis yang timbul
dapat lebih dari 1 macam.
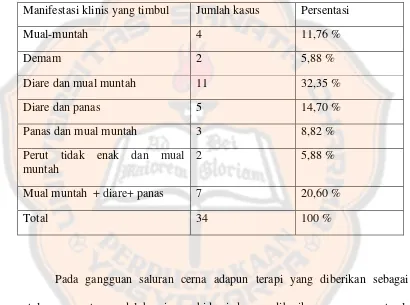
Tabel VII. Persentase manifestasi klinis yang timbul pada kasus gangguan saluran cerna di RS Panti Rini Periode Juli 2012
Manifestasi klinis yang timbul Jumlah kasus Persentasi
Mual-muntah 4 11,76 %
Demam 2 5,88 %
Diare dan mual muntah 11 32,35 %
Diare dan panas 5 14,70 %
Panas dan mual muntah 3 8,82 %
Perut tidak enak dan mual muntah
2 5,88 %
Mual muntah + diare+ panas 7 20,60 %
Total 34 100 %
Pada gangguan saluran cerna adapun terapi yang diberikan sebagai
pertolongan pertama adalah cairan rehidrasi dengan diberikan secara parenterel.
Pada penatalaksanaan gangguan saluran cerna di Rumah Sakit Panti Rini periode
Juli 2012, semua kasus menggunakan cairan rehidrasi yang diberikan secara
Tabel VII. Jenis Cairan Rehidrasi yang Diberikan pada Pasien Rawat Inap RS Panti Rini periode Juli 2012
Nomor Cairan Parenteral Rekam medis
kasus
Komposisi masing-masing cairan rehidrasi meliputi:
1. Komposisi RL adalah Natrium Laktat 3,1 gram, NaCl 6 gram, KCl 0.3
gram, CaCl2 0,2 gram, air untuk injeksi add 1000 mL.
2. Komposisi KAEN 3A adalah Natrium 60 mEq, Kalium 10 mEq, Laktat 20
mEq, glukosa 27 gram tiap liter.
3. Komposisi KAEN 1B adalah Natrium 38 mEq, Klorida 38,5 mEq, glukosa
37,5 gram tiap liter
4. Komposisi KAEN 3B adalah Natrium 50 mEq, Kalium 20 mEq, Klorida
50 mEq, laktat 20 mEq, glukosa 27 gram tiap liter
6. Komposisi TRIDEX 27A adalah tiap 1000 ml infus: Natrium 60 mEq/L,
Klorida 50 mEq/L, Kalium 10 mEq/L, Laktat 20 mEq/L, Dextrosa 27 g/L.
7. Komposisi TRIDEX 27A adalah tiap 1000 ml infus: Natrium 50 mEq/L,
Klorida 50 mEq/L, Kalium 20 mEq/L, Laktat 20 mEq/L, Dextrosa 27 g/L
Setelah pemberian terapi, sebagian besar pasien kasus gangguan saluran
cerna di rumah sakit Panti Rini periode Juli 2012 keluar dari rumah sakit dengan
kondisi sembuh dan membaik. Sebagian besar kasus pulang atas persetujuan
dokter yang merawat dan tetap melakukan kontrol dalam jangka waktu beberapa
hari setelah rawat inap. Maka pemberian obat yang dibawa pulang setelah rawat
inap , jumlahnya sesuai dengan jadwal pasien kontrol.
Tabel VIII. Kondisi keluar pasien setelah Rawat Inap pada RS Panti Rini periode Juli 2012
Nomor Kondisi keluar Jumlah (kasus)
1. Sembuh 7
2. Membaik 26
3. Belum sembuh 1
A. Profil Penggunaan Obat Gangguan Saluran Pencernaan
Pada penelitian ini digunakan obat untuk mengobati penyebab gangguan
saluran cerna dan gejala yang timbul akibat gangguan saluran cerna. Dari data
dibagi menjadi 7 golongan obat yang diberikan pada pasien gangguan saluran
cerna di instalasi rawat inap Rumah Sakit Panti Rini Yogyakarta periode Juli 2012
yaitu meliputi:
a. Antitukak
Golongan antitukak yang digunakan pada pengobatan gangguan
saluran cerna di instalasi rawat inap Rumah Sakit Panti Rini
Yogyakarta periode Juli 2012 meliputi antagonis reseptor H2 yaitu
Ranitidine (Tricker®, Gastridin®), khelator senyawa kompleks yaitu
Sukralfat (Inpepsa®) dan penghambat pompa proton (PPI) yaitu
Omeprazole (Rocer®) dan Pantoprazole (Panso®). Pasien yang
menggunakan obat antitukak yaitu pada rekam medis kasus: 1, 2, 5, 9,
12, 15, 24, 34.
Tujuan terapi tukak lambung adalah meringankan atau menghilangkan
gejala, mempercepat penyembuhan, mencegah komplikasi yang serius
(hemoragi, perforasi, obstruksi).
b. Antispasmodik
Golongan antispasmodik yang digunakan pada pengobatan gangguan