i
EFEKTIVITAS PENGOBATAN PASIEN GANGGUAN SALURAN PENCERNAAN DI INSTALASI RAWAT INAP RUMAH SAKIT
PANTI RINI YOGYAKARTA PERIODE JULI 2012
SKRIPSI
Diajukan untuk Memenuhi Salah Satu Syarat Memperoleh Gelar Sarjana Farmasi (S. Farm)
Program Studi Ilmu Farmasi
Oleh :
Silvia Agustina NIM : 098114061
FAKULTAS FARMASI UNIVERSITAS SANATA DHARMA
ii
EFEKTIVITAS PENGOBATAN PASIEN GANGGUAN SALURAN PENCERNAAN DI INSTALASI RAWAT INAP RUMAH SAKIT
PANTI RINI YOGYAKARTA PERIODE JULI 2012
SKRIPSI
Diajukan untuk Memenuhi Salah Satu Syarat Memperoleh Gelar Sarjana Farmasi (S. Farm)
Program Studi Ilmu Farmasi
Oleh :
Silvia Agustina NIM : 098114061
FAKULTAS FARMASI UNIVERSITAS SANATA DHARMA
v
Bekerja lebih keras tidak lebih
efektif dari bekerja lebih pintar
(Jack Trout)
Dalam hidup, akan selalu ada orang yg tak menyukaimu,
namun itu bukan urusanmu
.
Lakukan apa yg kamu anggap benar dan ENJOY.
Dibalik kebencian orang terhadap kita, sebenarnya
terdapat kekaguman atas yang tidak mereka mampu
atau miliki pada diri kita.
Kupersembahkan karya ini bagi :
Tuhan Yesus Kristus yang telah memberkati dan melindungiku
Papa dan Mama tercinta atas doa, kasih sayang dan pengorbanan selama ini
Adik-adikku tersayang
viii PRAKATA
Puji dan syukur penulis panjatkan kepada Tuhan Yang Maha Esa karena
atas rahmat dan bimbingan-Nya penulis dapat menyelesaikan penulisan skripsi
yang berjudul “Efektivitas Pengobatan Pasien Gangguan Saluran Pencernaan
Di Instalasi Rawat Inap Rumah Sakit Panti Rini Yogyakarta Periode Juli
2012” dengan baik.
Penulisan skripsi ini ditujukan untuk memenuhi salah satu syarat
memperoleh gelar Sarjana Farmasi (S.Farm) pada program studi Farmasi, Jurusan
Farmasi, Fakultas Farmasi Universitas Sanata Dharma Yogyakarta.
Penulis menyadari bahwa dalam penulisan skripsi ini banyak dibantu dan
didukung oleh berbagai pihak sehingga penulis mampu menyelesaikan skripsi ini
dengan baik. Oleh karena itu, penulis mengucapkan terima kasih sebesar-besarnya
kepada :
1. dr. Y. Wibowo Soerahjo, MMR selaku Direktur Rumah Sakit Panti Rini
Yogyakarta yang telah memberikan ijin bagi penulis untuk melakukan
penelitian di Rumah Sakit Panti Rini.
2. Ipang Djunarko, M.Sc., Apt. selaku Dekan Fakultas Farmasi Universitas
Sanata Dharma yang telah membantu memberikan ijin pada peneliti untuk
melakukan penelitian di luar kampus.
3. Maria Wisnu Donowati, M.Si, Apt. selaku dosen pembimbing yang telah
memberikan bimbingan, saran dan dukungan dalam proses penyusunan
skripsi.
4. dr. Fenty, M.Kes., Sp.PK selaku dosen penguji yang telah memberikan saran
ix
5. Aris Widayati, M.Si., Apt selaku dosen penguji yang telah memberikan saran
dan masukan yang berharga dalam penyusunan skripsi ini.
6. Ibu Betty selaku kepala instalasi farmasi Rumah Sakit Panti Rini yang telah
memberikan bimbingan selama penulis melakukan pengambilan data untuk
penelitian ini.
7. Suster A.M. Siti Listiyani selaku Kepala Subseksi Rawat Inap Umum dan
IMC yang telah banyak membantu peneliti dalam proses pengambilan data.
8. Bapak Harry selaku Kepala Bagian Rekam Medis Rumah Sakit Panti Rini
beserta staf karyawan yang telah mengijinkan dan membantu peneliti dalam
pengambilan data.
9. Ayahanda Budiyanto dan Ibunda Sieny Susilowati yang telah melahirkan,
merawat, menjaga, mengasihi serta mendukung penulis dalam setiap langkah
di kehidupan penulis.
10.Adikku yang terkasih Fransisca Natalia dan Albert Adi Kurniawan atas
perhatian, kasih saying, serta dukungannya kepada penulis selama proses
penyusunan skripsi ini.
11.Friska, Maria dan Arning atas kekompakan dan kebersamaan selama proses
penyusunan skripsi ini.
12.Teman-teman kos Dewi 2 (Adel, Nindy, Lani, Sheilla, Agnes) atas
dukungannya selama kuliah S1 di Universitas Sanata Dharma.
13.Anak-anak Farmasi angkatan 2009 khususnya FSM kelas C dan FKK kelas B
atas semua dukungan dan canda tawa selama kuliah S1 di Universitas Sanata
x
14.Semua pihak yang tidak dapat penulis sebutkan satu per satu.
Akhirnya penulis menyadari bahwa tidak ada yang tidak sempurna di dunia
ini. Segala keterbatasan baik tenaga, pikiran dan waktu yang membuat
penulisan skripsi ini kurang sempurna. Oleh karena itu, penulis mengharapkan
kritik dan saran yang membangun sehingga penulisan skripsi ini menjadi lebih
baik lagi. Semoga skripsi ini berguna dalam pengembangan ilmu pengetahuan.
Yogyakarta,11 Februari 2013
xi
DAFTAR ISI
HALAMAN JUDUL ... ii
HALAMAN PERSETUJUAN PEMBIMBING ... iii
HALAMAN PENGESAHAN ... iv
HALAMAN PERSEMBAHAN ... v
LEMBAR PERNYATAAN PERSETUJUAN PUBLIKASI ... vi
PERNYATAAN KEASLIAN KARYA ... vii
C. Anatomi dan Fisiologi Sistem Saluran Pencernaan ... 8
D. Gangguan Saluran Pencernaan ... 10
xii
A. Jenis dan Rancangan Penelitian ... 30
B. Variabel Penelitian dan Definisi Operasional ... 31
C. Subyek Penelitian ... 33
D. Bahan Penelitian ... 33
E. Tempat Penelitian ... 33
F. Tata Cara Penelitian ... 34
G. Tata Cara Analisis Hasil ... 35
H. Kesulitan/Keterbatasan Penelitian ... 36
BAB IV HASIL DAN PEMBAHASAN ... 37
A. Profil Penggunaan Obat Gangguan Saluran Pencernaan Di Rumah Sakit Panti Rini Yogyakarta Meliputi Jumlah Macam Dan Golongan Obat ... 40
xiii
DAFTAR TABEL
Tabel I Kategori dan penyebab umum DTPs ... 7
Tabel II Pemberian Oralit yang Diharuskan dalam Tiga Jam Pertama... 16
Tabel III Oralit yang Harus Diberikan Setiap Habis BAB ... 16
Tabel IV Mekanisme dan Penyebab Konstipasi ... 18
Tabel V Golongan Obat-Obat Ulkus Peptikum Dan Contoh Sediaannya 29
Tabel VI Pengelompokkan Berdasarkan Diagnosa Masuk dan Manifestasi Klinik Pada Pasien Gangguan Saluran Pencernaan di Rumah Sakit Panti Rini Yogyakarta Periode 2012 ... 38
Tabel VII Jenis Cairan Rehidrasi Yang Diberikan Pada Pasien Gangguan Saluran Pencernaan di Rumah Sakit Panti Rini Yogyakarta Periode Juli 2012 ... 39
Tabel VIII Pengelompokkan Jumlah Macam Obat Berdasarkan Golongan Obat yang Diterima Pasien Gangguan Saluran Pencernaan di Rumah Sakit Panti Rini Yogyakarta Periode Juli 2012 ... 40
xiv
DAFTAR GAMBAR
xvi
Lampiran 31 Rekam Medis Kasus 31 ... 93
Lampiran 32 Rekam Medis Kasus 32 ... 94
Lampiran 33 Rekam Medis Kasus 33 ... 95
Lampiran 34 Rekam Medis Kasus 34 ... 97
Lampiran 35 Pengelompokkan Berdasarkan Jumlah Macam dan Golongan Obat yang Diterima Pasien Gangguan Saluran Pencernaan di Rumah Sakit Panti Rini Yogyakarta Periode Juli 2012 ... 98
Lampiran 36 Pengobatan Pasien Gangguan Saluran Pencernaan di Rumah Sakit Panti Rini Yogyakarta Periode Juli 2012 Yang Diduga Mengalami Masalah Terkait Efektivitas Obat ... 101
Lampiran 37 Surat Bukti Penerimaan Penelitian di Rumah Sakit Panti Rini ... 102
xvii INTISARI
Pasien gangguan saluran pencernaan dapat menerima obat dengan macam dan jumlah yang banyak, oleh karena itu diperlukan peran farmasis untuk melakukan evaluasi pengobatan. Salah satu evaluasi yang dapat dilakukan adalah efektivitas. Efektivitas pengobatan dapat mempengaruhi kesembuhan pasien. Evaluasi efektivitas dilihat dari indikasi yang muncul dan dosis obat tidak terlalu rendah. Penelitian ini melihat profil penggunaan obat dan efektivitas pengobatan pada pasien gangguan saluran pencernaan di Instalasi Rawat Inap Rumah Sakit Panti Rini Yogyakarta periode Juli 2012.
Penelitian ini merupakan penelitian non eksperimental, rancangan penelitian deskriptif evaluatif yang bersifat prospektif. Data yang digunakan pada penelitian ini adalah rekam medik pasien dan wawancara tentang kondisi pasien ke perawat yang bertugas. Efektivitas pengobatan dievaluasi berdasarkan standar pelayanan RS, evidence based medicine dan kondisi pasien.
Pasien pada penelitian ini berjumlah 34 orang dengan diagnosis masuk terbanyak adalah gastroenteritis akut (GEA). Diagnosis masuk lainnya adalah vomitus dan dispepsi ulkus tipe vomitus. Jumlah obat yang paling banyak diterima oleh pasien GEA dan vomitus adalah 7 macam dan pada pasien dispepsi ulkus tipe vomitus adalah 5 macam. Golongan obat paling banyak diterima oleh pasien GEA adalah antidiare probiotik. Golongan obat paling banyak diterima oleh pasien vomitus adalah antiemetik ondansetron. Obat yang paling banyak mengalami masalah terkait efektivitas adalah ondansetron dan probiotik.
xviii ABSTRACT
Patients with gastrointestinal disorder may receive many kinds of medicines. Therefore, it is required that pharmacists should take their responsibilities related to pharmaceutical care practice on those patients. One of the pharmaceutical care components is evaluation of the medication effectiveness. The effectiveness evaluation includes the right indications of the medicines used and not too low dosage. Therefore, this study evaluates the effectiveness of medication applied to patients with gastrointestinal disorders at in patient unit of Panti Rini Hospital Yogyakarta in July 2012.
This study is a non experimental descriptive evaluative with a prospective approach. Data were collected from medical records of patients with gastrointestinal disorders during July 2012 and from interviews with nurses in that unit regarding clinical conditions of the patients. The evaluation was conducted using the hospital therapeutic guideline and evidences published in journals.
There are 34 cases involve in this study in which the most cases are acute gastroenteritis followed by vomitus and vomitus related to ulcer dyspepsia. The highest amount of medicines are 7 and 5 in acute gastroenteritis as well as in vomitus and in vomitus related to ulcer dyspepsia, respectively. The most medicines used in AGE is probiotic and in vomitus is ondansetron.
1
BAB I
PENGANTAR
A. Latar Belakang
Pharmaceutical care merupakan salah satu tugas dari farmasis dimana farmasis mampu bertanggung jawab terhadap obat yang diberikan kepada pasien.
Tujuan pharmaceutical care adalah untuk meningkatkan kualitas hidup pasien. Pengobatan yang efektif dapat dilihat dari pemilihan obat yang digunakan dan
dosisnya (Cipolle and Strand, 2004).
Kesehatan pencernaan dapat dikatakan menentukan keadaan kesehatan
kita secara keseluruhan. Disadari atau tidak, kebanyakan penyakit termasuk
penyakit serius biasanya dimulai dari adanya gangguan pencernaan. Gangguan
pencernaan dapat menyerang segala jenis umur, mulai dari anak-anak, dewasa dan
lansia. Gangguan pencernaan yang muncul dapat berbeda antara orang yang satu
dengan yang lainnya. Seringkali orang beranggapan adanya gangguan pencernaan
merupakan hal yang sepele dan biasanya diabaikan. Padahal gangguan pencernaan
jika diabaikan dapat berbahaya akibatnya. Salah satu contoh gangguan pencernaan
yang sering diabaikan adalah sembelit atau konstipasi. Banyak racun yang
seharusnya telah dibuang melalui buang air besar, tetapi malah terserap kembali
ke dalam tubuh dan dapat menjadi racun yang berbahaya (Pangkalan Ide, 2007).
Macam gangguan pencernaan menurut Dipiro antara lain
Pancreatitis, Viral Hepatitis (Dipiro, 2008). Menurut WHO, pada tahun 2004 insidensi gangguan saluran pencernaan terutama diare memiliki angka kejadian
yang tinggi dibandingkan penyakit lainnya yaitu 4620,4 juta di dunia (WHO,
2008).
Berdasarkan International Database US Census Bureau pada tahun 2003 prevalensi konstipasi di Indonesia sebesar 3.857.327 jiwa (Friedman dan
Grendell, 2003). Prevalensi PUD (peptic ulcer disease) di negara barat/industri diperkirakan 10% populasi pernah mengalami PUD. Sedangkan di Indonesia
belum ada data lengkap. Diare merupakan penyakit nomor 1 dalam 10 besar
penyakit terbesar di Indonesia (Kemenkes RI, 2011). Kasus Penyakit Diare di
Provinsi D.I.Yogyakarta yang dilaporkan pada tahun 2007 sebesar 54.802 kasus
dengan angka kesakitan sebesar 15,89%. Jumlah kasus tahun 2007 meningkat
dibanding tahun 2006 yang berjumlah 36.875 kasus (Dinas Kesehatan Propinsi
DIY, 2008). Di Indonesia, diare merupakan salah satu penyebab kematian kedua
terbesar pada balita. Di Indonesia, sekitar 162 ribu balita meninggal setiap tahun
atau sekitar 460 balita setiap harinya (Amiruddin, 2007).
Gangguan pada saluran pencernaan dipilih menjadi topik penelitian
karena beragamnya jenis gangguan pencernaan dan banyaknya jumlah obat yang
diberikan ke pasien. Karena penggunaan obat untuk gangguan pencernaan sangat
banyak, maka diperlukan peran farmasis untuk melakukan evaluasi pengobatan.
Salah satu evaluasi pengobatan yang dapat dilakukan oleh seorang farmasis
adalah efektivitas pengobatan. Efektivitas pengobatan berhubungan dengan
obat menjadi salah satu faktor penentu kesembuhan dari seorang pasien. Evaluasi
efektivitas dilakukan berdasarkan standar pelayanan RS, kondisi pasien dan
evidence based medicine berupa jurnal-jurnal penelitian yang terkait dengan efektivitas obat. Penelitian ini dilakukan di Rumah Sakit Panti Rini Yogyakarta
karena pada bulan Juni 2012 didapatkan data penyakit terbanyak yang muncul di
Rumah Sakit Panti Rini adalah gangguan saluran pencernaan terutama
gastroenteritis. Hal ini sesuai dengan data yang didapatkan dari Kemenkes RI
yang mengatakan bahwa diare menjadi penyakit no 1 pada kasus pasien rawat
inap di rumah sakit Indonesia pada tahun 2010.
1. Permasalahan
Berdasarkan uraian di atas dapat dirumuskan permasalahan sebagai
berikut:
a. Seperti apa profil penggunaan obat yang diberikan pada pasien gangguan
saluran pencernaan di Instalasi Rawat Inap Rumah Sakit Panti Rini
Yogyakarta periode Juli 2012 ?
b. Seperti apakah efektivitas pengobatan untuk gangguan saluran pencernaan di
Instalasi Rawat Inap Rumah Sakit Panti Rini Yogyakarta ?
2. Keaslian Penelitian
Penelitian mengenai Efektivitas Pengobatan Pasien Gangguan Saluran
Pencernaan Di Instalasi Rawat Inap Rumah Sakit Panti Rini Yogyakarta Periode
Juli 2012 belum pernah dilakukan. Akan tetapi, terdapat beberapa penelitian yang
terkait dengan masalah gangguan saluran pencernaan telah dilakukan oleh
a. Evaluasi Ketaatan Antara Pasien Yang Diberi Informasi Vs Informasi Plus
Alat Bantu Ketaatan Serta Dampak Terapinya Pada Pasien Rawat Jalan RS
Panti Rini Yogyakarta Periode Juni-Juli 2009 (Kajian Penggunaan Obat
Saluran Cerna) oleh Sewa. Penelitian ini berjenis eksperimental semu dengan
rancangan analitik deskriptif. Hasil yang didapat adalah ketaatan antara
kelompok perlakuan dan kelompok kontrol yang dihitung berdasarkan jumlah
unit obat golongan saluran cerna non infeksi yang diminum berbeda tidak
bermakna (p=0,447), berdasarkan cara pakai obat berbeda tidak bermakna
(p=1,000) dan aturan pakai pada kelompok taat dan kelompok tidak taat
berbeda tidak bermakna (p=0,997 dan 0,998).
b. Evaluasi Peresepan Kasus Pediatrik Di Bangsal Anak Rumah Sakit Bethesda
Yogyakarta Yang Menerima Resep Racikan Periode Juli 2007 (Kajian Kasus
Gangguan Sistem Saluran Cerna) oleh Marselin. Penelitian ini berjenis non
eksperimental rancangan penelitian deskriptif evaluatif yang bersifat
prospektif. Hasil yang didapat adalah jumlah kasus gangguan saluran cerna
sebanyak 32 kasus. Jenis DRPs yang terjadi, yaitu : interaksi obat sebanyak 24
kasus, obat tanpa indikasi 31 kasus, dosis terlalu tinggi sebanyak 2 kasus dan
dosis terlalu rendah sebanyak 11 kasus.
c. Evaluasi Drug Related Problems Pada Pengobatan Pasien Stroke Di Unit
Stroke Rumah Sakit Umum Daerah Banyumas Periode Januari Juni 2009 :
Kajian Obat Sistem Pencernaan Dan Sistem Pernapasan oleh Septiana.
Penelitian ini berjenis non eksperimental dengan rancangan deskriptif
obat sistem pencernaan terbanyak pada pasien stroke adalah ranitidine.
Identifikasi DRPs penggunaan obat sistem pencernaan dan sistem pernapasan
pada pasien stroke diperoleh 24 kasus, yang terdiri dari 23 kasus dosis kurang,
2 kasus dosis berlebih dan 1 kasus efek samping dan interaksi obat.
Perbedaan penelitian ini dibandingkan dengan yang telah disebut
diatas adalah penelitian ini dilakukan untuk mengetahui efektivitas
pengobatan pasien gangguan saluran pencernaan di Instalasi Rawat Inap
Rumah Sakit Panti Rini Yogyakarta. Perbedaan dengan penelitian terdahulu
terletak pada subyek yang diteliti, tempat penelitian, serta waktu
pelaksanaannya. Penelitian Efektivitas Pengobatan Pasien Gangguan Saluran
Pencernaan Di Instalasi Rawat Inap Rumah Sakit Panti Rini Yogyakarta
Periode Juli 2012, berjenis eksploratif deskriptif yang bersifat prospektif.
Persamaan dengan penelitian terdahulu terletak pada topik penelitian, yaitu
penyakit pada saluran pencernaan.
3. Manfaat Penelitian
Penelitian ini diharapkan dapat digunakan sebagai acuan untuk
pengambilan keputusan mengenai penggunaan obat gangguan saluran pencernaan
oleh farmasis dan dokter.
B. Tujuan Penelitian
Penelitian ini bertujuan untuk :
a. Mengidentifikasi profil penggunaan obat gangguan saluran pencernaan pada
pasien di Instalasi Rawat Inap Rumah Sakit Panti Rini Yogyakarta periode
b. Mengetahui efektivitas pemilihan obat untuk pasien gangguan saluran
pencernaan di Instalasi Rawat Inap Rumah Sakit Panti Rini Yogyakarta
7 BAB II
PENELAAHAN PUSTAKA
A. Drug Therapy Problems (DTPs)
Drug Therapy Problems adalah masalah yang tidak diinginkan atau yang mungkin dialami pasien selama proses terapi, sehingga akan mengganggu tujuan
terapi yang sebenarnya. Drug Therapy Problems menjadi tanggungjawab dari seorang farmasis (Cipolle and Strand, 2004)
Tabel I. Kategori dan penyebab umum Drug Therapy Problems (Cipolle and Strand, 2004)
No DTPs Penyebab
1
Obat tanpa indikasi (unnecessary drug therapy)
Ada pengobatan yang tidak valid
Adanya polifarmasi untuk pengobatan tunggal
Lebih baik menggunakan terapi non farmakologis
Terapi efek samping dari suatu obat
Penyalahgunaan obat, alkohol dan
merokok
2
Butuh tambahan terapi obat (need for additional drug
therapy)
Ada kondisi medis baru yang
memerlukan tambahan obat
Obat untuk mencegah risiko baru yang mungkin terjadi
Perlunya pencapaian efek sinergis atau efek tambahan dari suatu obat
3 Obat yang tidak efektif
(ineffective drug)
Obat yang tidak berguna untuk suatu kondisi medis
Adanya resistensi obat
Kombinasi obat yang salah
Obat yang digunakan bukan yang efektif atau bukan yang paling efektif
4 Dosis terlalu rendah
(dosage too low)
Dosis terlalu rendah untuk mencapai respon yang diharapkan
Waktu pemberian yang tidak tepat
Interaksi obat yang dapat mengurangi jumlah zat aktif yang ada
Durasi obat yang terlalu singkat
5 Efek samping
(adverse drug reaction)
Obat menyebabkan reaksi yang tidak diharapkan
Obat yang lebih aman diperlukan untuk mengurangi faktor risiko
Lanjutan Tabel I
No DTPs Penyebab
Obat yang menyebabkan reaksi alergi Kontraindikasi obat berhubungan dengan faktor risiko
6 Dosis terlalu tinggi (dosage too high)
Dosis terlalu tinggi
Frekuensi pemberian obat yang terlalu singkat
Durasi pemberian obat terlalu lama Interaksi obat yang menghasilkan reaksi toksik
7 Ketidakpatuhan (noncompliance)
Pasien tidak mengerti aturan pakai
Pasien tidak mau minum obat
Pasien lupa minum obat
Harga obat yang terlalu mahal
Pasien tidak dapat menelan atau
menggunakan obat dengan tepat
Obat tidak tersedia untuk pasien
B. Dosis dan Frekuensi Pemberiaan Obat
Apoteker perlu mempertimbangkan regimen obat (dosis dan frekuensi).
Faktor seperti umur, tinggi, bobot dan status penyakit atau terapi obat yang
bersamaan dapat mempengaruhi regimen obat. Obat-obat dengan indikasi
multiterapi, dapat ditetapkan dosis yang berbeda untuk tiap indikasi (Siregar,
2006).
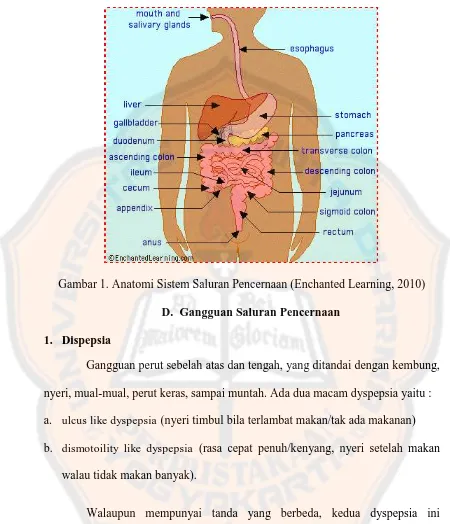
C. Anatomi dan Fisiologi Sistem Saluran Pencernaan
Sistem pencernaan berurusan dengan penerimaan makanan dan
mempersiapkannya untuk diasimilasi oleh tubuh. Saluran pencernaan terdiri atas
bagian-bagian berikut : mulut,faring,esofagus,ventrikulus,usus halus dan usus
besar,tekak,kerongkongan dan lambung (Pearce, 2009).
Sistem pencernaan terdiri dari saluran pencernaan (alimentar),yaitu tuba
aksesoris,seperti gigi,lidah,kelenjar saliva,kandung empedu dan pankreas. Saluran
pencernaan yang terletak di bawah area diafragma disebut saluran gastrointestinal
(GI) (Sloane, 2004).
Fungsi sistem pencernaan. Fungsi utama sistem ini adalah untuk
menyediakan makanan,air dan elektrolit bagi tubuh dari nutrien yang dicerna
sehingga siap diabsorbsi. Pencernaan dapat berlangsung secara mekanik dan
kimia (Sloane, 2004).
Proses-proses dalam kegiatan pencernaan adalah sebagai berikut :
1. Ingesti : masuknya makanan ke dalam mulut.
2. Pemotongan dan pengilingan makanan dilakukan secara mekanik oleh gigi.
Makanan kemudian bercampur dengan saliva sebelum ditelan.
3. Peristaltis : gelombang kontraksi otot polos involunter yang menggerakkan
makanan tertelan melalui saluran pencernaan.
4. Digesti : hidrolisis kimia (penguraian) molekul besar menjadi molekul kecil
sehingga absorbsi dapat berlangsung.
5. Absorbsi : pergerakan produk akhir pencernaan dari lumen saluran pencernaan
ke dalam sirkulasi darah dan limfatik sehingga dapat digunakan oleh sel tubuh.
6. Egesti (defekasi) : proses eliminasi zat-zat sisa yang tidak tercerna,juga bakteri
Gambar 1. Anatomi Sistem Saluran Pencernaan (Enchanted Learning, 2010)
D. Gangguan Saluran Pencernaan
1. Dispepsia
Gangguan perut sebelah atas dan tengah, yang ditandai dengan kembung,
nyeri, mual-mual, perut keras, sampai muntah. Ada dua macam dyspepsia yaitu :
a. ulcus like dyspepsia (nyeri timbul bila terlambat makan/tak ada makanan) b. dismotoility like dyspepsia (rasa cepat penuh/kenyang, nyeri setelah makan
walau tidak makan banyak).
Walaupun mempunyai tanda yang berbeda, kedua dyspepsia ini
penyebabnya sama, yakni adanya ketidakseimbangan antara factor defensive
(factor pertahanan) dengan factor agresif (factor penyerang). Yang termasuk
sel-sel lambung) sedangkan yang dimaksud factor defensive adalah mucus
bikarbonat, PG dan gastrin (Puspitasari, 2010).
2. Diare
a. Definisi
Diare adalah keadaan terjadinya Buang Air Besar (BAB) lebih dari tiga
kali dalam sehari dengan konsistensi encer. Diare digolongkan sebagai diare akut
dan kronis berdasarkan lamanya terjadi diare. Bila diare terjadi selama kurang dari
2 minggu, maka digolongkan diare akut, selebihnya bersifat kronis (Puspitasari,
2010).
Bila diare disebabkan oleh adanya infeksi baik bakteri, parasit maupun
virus, maka disebut diare spesifik. Diare nonspesifik dapat terjadi akibat salah
makan (makanan terlalu pedas sehingga mempercepat peristaltik usus),
ketidakmampuan lambung dan usus dalam memetabolisme laktosa (yang terdapat
dalam susu hewani), sayuran atau buah tertentu (kubis, kembang kol, sawi,
nangka, durian), juga infeksi virus-virus noninvasive yang terjadi pada anak umur
di bawah 2 tahun karena rotavirus. Tanda diare nonspesifik adalah tidak terjadi
kenaikan suhu tubuh penderita, tidak ditemukan lender atau darah di feses
penderita (Puspitasari, 2010).
b. Epidemiologi
Rotavirus masih merupakan penyebab utama diare akut
pada anak-anak di seluruh dunia, baik di negara maju dan berkembang. WHO
Surveillance 2001-2008 menunjukkan bahwa pada anak di bawah usia lima tahun
penelitian sebelumnya yang dilakukan di Indonesia menunjukkan bahwa kejadian
diare akibat rotavirus pada anak-anak berkisar 20% -60% kasus. Namun, ada
beberapa studi mengidentifikasi genotipe strain rotavirus di Indonesia (Kadim,
M., et al., 2011).
Diare akut merupakan masalah umum yang terjadi diseluruh dunia. Di
Amerika Serikat keluhan diare menempati peringkat ketiga dari daftar keluhan
pasien pada ruang praktek dokter, sementara di beberapa rumah sakit di Indonesia
data tentang diare akut karena infeksi mendapat peringkat pertama s/d ke empat
pada pasien dewasa yang datang berobat ke rumah sakit (Hendarwanto, 1996).
Di negara maju diperkirakan insiden kasus diare sekitar 0,5-2
episode/orang/tahun sedangkan di negara berkembang lebih dari itu. Di USA
dengan penduduk sekitar 200 juta diperkirakan 99 juta episode diare akut pada
dewasa terjadi setiap tahunnya (Manatsathit, S., et al., 2002). WHO memperkirakan ada sekitar 4 miliar kasus diare akut setiap tahun dengan
mortalitas 3-4 juta pertahun (Soewondo, E.S., 2002).Bila angka itu diterapkan di
Indonesia, setiap tahun sekitar 100 juta episode diare pada orang dewasa per tahun
(Rani, H.A.A., 2002).
c. Etiologi
1) Diare akut
Rotavirus merupakan penyebab diare nonbakteri (gastroenteritis) yang paling
sering. Bakteri penyebab diare akut antara lain organism Escherichia coli dan
infeksi traktus urinarius dan pernapasan atas), pemberian makan yang
berlebihan, antibiotik, toksin yang teringesti, irritable bowel syndrome, enterokolitis dan intoleransi terhadap laktosa (Muscari, 2005).
2) Diare kronis
Biasanya dikaitkan dengan satu atau lebih penyebab berikut ini : sindrom
malabsorbsi, defek anatomis, reaksi alergik, intoleransi laktosa, respon
inflamasi, imunodefisiensi, gangguan motilitas, gangguan endokrin, parasit,
diare non spesifik kronis (Muscari, 2005).
3) Faktor predisposisi diare antara lain usia yang masih kecil, malnutrisi,
penyakit kronis, penggunaan antibiotik, air yang terkontaminasi, sanitasi atau
hygiene buruk, pengolahan dan penyimpanan makanan yang tidak tepat
(Muscari, 2005).
d. Patofisiologi
Patofisiologi bergantung pada penyebab diare.
1) Enterotoksin bakteri menginvasi dan menghancurkan sel-sel epitel usus,
menstimulasi sekresi cairan dan elektrolit dari sel kripta mukosa.
2) Penghancuran sel-sel mukosa vili oleh virus menyebabkan penurunan
kapasitas untuk absorbsi cairan dan elektrolit karena area permukaan usus
yang lebih kecil.
3) Patofisiologi diare kronis bergantung pada penyebab utamanya (Muscari,
Pada dasarnya diare terjadi bila terdapat gangguan transport terhadap
air dan elektrolit pada saluran pencernaan. Mekanisme gangguan tersebut ada
lima kemungkinan, yaitu :
1) Osmolaritas intraluminer yang meningkat (diare osmotic)
2) Sekresi cairan dan elektrolit meningkat (diare sekretorik)
3) Absorbsi elektrolit berkurang
4) Motilitas usus yang meningkat (hiperperistaltik) atau waktu transit yang
pendek
5) Sekresi eksudat (diare eksudat) (Priyanto, 2009)
e. Manifestasi klinik
Berdasarkan tingkat keparahan diare :
1) Diare ringan dengan karakteristik sedikit pengeluaran feses encer tanpa gejala
lain.
2) Diare sedang dengan karakteristik pengeluaran feses cair atau encer beberapa
kali, peningkatan suhu tubuh, muntah dan iritabilitas (kemungkinan), tidak
ada tanda-tanda dehidrasi (biasanya), dan kehilangan berat badan atau
kegagalan menambah berat badan.
3) Diare berat dengan karakteristik pengeluaran feses yang banyak, gejala
dehidrasi sedang sampai berat, terlihat lemah, menangis lemah, iritabilitas,
gerakan yang tak bertujuan, respon yang tidak sesuai, dan kemungkinan
letargi, sangat lemah atau terlihat koma.
4) Gejala-gejala terkait dapat meliputi demam, mual, muntah dan batuk
f. Strategi terapi
1) Non-farmakologi
Upaya pencegahan dapat dilakukan dengan menghindari pemicu
diare. Contohnya, bila tidak mampu memetabolisme laktosa, maka dapat
minum susu nabati (berasal dari kedelai, beras merah). Namun upaya yang
paling penting dalam penanganan diare adalah mengoreksi kehilangan
cairan dan elektrolit tubuh (dehidrasi) dengan penggantian cairan dan
elektrolit secepat mungkin (rehidrasi). Bila masih memungkinkan secara
oral, maka larutan gula garam atau oralit buatan pabrik telah mencukupi
asalkan diberikan sesuai patokan (sesuai umur penderita dan berat
ringannya dehidrasi). Penyebab kematian terbesar pada kasus diare adalah
terjadinya dehidrasi, bukan karena bakteri atau penyebab lainnya
(Puspitasari, 2010).
Berikut ini tanda-tanda dehidrasi :
a) Dehidrasi ringan : mulut kering/bibir kering, kehausan. Cairan yang
keluar jumlahnya sekitar 5% dari berat badan penderita.
b) Dehidrasi sedang : selain mulut kering, kehausan, juga terjadi
penurunan tonus kulit (bila dicubit, kulit akan kembali secara lambat).
Cairan yang keluar berkisar 10% dari berat badan penderita. Urine
mulai sedikit dan warnanya mulai lebih tua dari keadaan normal.
c) Dehidrasi berat : mata cekung, kulit pucat, bila dicubit sangat lambat
kembali, ujung-ujung jari dingin, kesadaran menurun. Urine sudah
pekat. Cairan yang keluar lebih dari 50% berat badan penderita
(Puspitasari, 2010).
Menjaga agar dehidrasi segera terkoreksi, oralit harus
diberikan dalam 3 jam pertama dari saat terjadinya diare. Bila
penderita muntah, tunggulah sampai sepuluh menit, segera berikan
oralit. Pada anak-anak, bila sulit diberikan langsung, dapat diberikan
sesendok the tiap 1-2 menit (Puspitasari, 2010).
Dapat digunakan rumus : oralit yang diberikan = berat badan
penderita (kg) x 75 ml. Atau dapat juga dilakukan pemberian oralit
sesuai dengan tabel di bawah ini.
Tabel II. Pemberian Oralit yang Diharuskan dalam Tiga Jam Pertama (Puspitasari, 2010)
Umur Oralit yang Harus Diberikan
< 1 tahun 300 ml (1,5 gelas)
1-4Tahun 600 ml (3 gelas)
> 5 tahun 1200 ml (6 gelas)
Dewasa 2400 ml (12 gelas)
Selain itu, juga harus diperhatikan pemberian oralit setiap habis BAB.
Tabel III. Oralit yang Harus Diberikan Setiap Habis BAB (Puspitasari, 2010)
Umur Penderita Oralit yang Harus Diberikan Setiap
Habis BAB
< 1 tahun 50-100 ml (0,25-0,5 gelas)
1-5Tahun 100-200 ml (0,5-1 gelas)
> 5 tahun 200-300 ml (1-1,5 gelas)
Dewasa 300-400 ml (1,5-2 gelas)
2) Farmakologi
Pemberian obat pada diare nonspesifik bertujuan untuk :
a) Mengurangi frekuensi diare dengan zat yang bersifat pengental.
b) Mengurangi penyerapan air di usus dengan zat pengecil pori-pori
saluran cerna/adstringensia. Contoh : tannin (dalam the, daun jambu
biji dan buah salak muda).
c) Mengurangi motilitas/gerakan usus dengan zat parasimpatolitik.
Contoh : golongan narkotika (codein, loperamide) (Puspitasari, 2010).
3. Konstipasi
a. Definisi
Konstipasi adalah defekasi abnormal yang tidak teratur dan terjadi
pengerasan feses sehingga sulit untuk dikeluarkan dan terkadang terasa sakit
(Baughman dan Hackley, 2000).
b. Epidemiologi
Konstipasi (sembelit) sudah menjadi masalah umum, terutama di negara
Barat. Di Amerika Serikat, prevalensi konstipasi adalah 2-27% dengan 2,5 juta
kunjungan ke dokter dan hampir 100.000 rawat inap per tahun (Higgins and
Johanson, 2004). Sebuah survei yang dilakukan pada orang dengan usia di atas 60
tahun di beberapa kota di Cina menunjukkan tingginya insiden konstipasi yaitu
sekitar 15-20%. Survei lain yang dilakukan pada orang dengan usia 18-70 tahun
di Beijing menunjukkan ada sekitar 6,07% kasus konstipasi dengan rasio laki-laki
dan perempuan rasio 1: 4 (Chinese Society of Gastroenterology and Chinese
Medical Association, 2004).
Tabel IV. Mekanisme dan Penyebab Konstipasi (Brooker, 2005) Penyebab Konstipasi
Mekanisme Penyebab
Tidak cukup material di dalam usus
Kurang serat dalam diet, Kurang asupan cairan
Kontrol neurologis abnormal Cedera saraf spinalis yang memengaruhi sistem
saraf otonom, Penyakit Hirschsprung (kondisi dinding usus yang tidak memiliki saraf), Faktor psikologis, dengan efek inhibisi pada inervasi otonom
Obstruksi Tumor, Penyakit divertikel, Hemoroid,
Abnormalitas congenital
Kehamilan Kadar progesteron tinggi yang menyebabkan
penurunan motilitas pada saluran cerna
Metabolik Diabetes mellitus, Hipotiroidisme, Dehidrasi
Obat-obatan Aluminium (antasid), Antikolinergik, Diuretik, Zat
besi, Analgesia opioid, Verapamil
Penyalahgunaan laksatif Kelebihan penggunaan laksatif dapat menyebabkan
kerusakan saraf di dalam kolon, yang
menyebabkan atonia usus
Lingkungan Apapun yang mencegah defekasi (mis., kurangnya
privasi, toilet yang kotor, toilet yang tidak memadai)
Imobilitas Kurang beraktivitas menyebabkan usus kurang
aktif, Kesulitan ke toilet
d. Patofisiologi
Ada dua mekanisme yang menyebabkan terjadinya sembelit. Yang
pertama adalah disfungsi motilitas kolon atau dismotilitas. Hal ini biasanya
dipengaruhi oleh beberapa faktor antara lain : makanan, obat-obatan yang dapat
mengubah motilitas, atau penyakit sistemik (misalnya neurologis, metabolik,
endokrin atau gangguan lainnya). Mekanisme kedua adalah adanya disfungsi
dasar panggul, atau gangguan dari anorectum. Kedua mekanisme konstipasi
tersebut dapat terjadi sekaligus pada beberapa pasien, sehingga sulit untuk
menentukan penyebab pasti terjadinya konstipasi (Sultan, 1994 and Cheung,
2004).
1. Distensi abdomen, borbogimus (bunyi gaduh dalam usus/keroncongan),
nyeri dan rasa sesak.
2. Penurunan nafsu makan, sakit kepala, keletihan, tidak dapat mencerna,
rasa tak nyaman setelah defekasi (seperti tidak selesai).
3. Mengejan saat defekasi, eliminasi dalam jumlah kecil, keras, feses kering
(Baughman dan Hackley, 2000).
f. Strategi Terapi
1. Terapi non-farmakologi
a) Dilakukan dengan masukan makanan/diet seimbang, yakni
terpenuhinya serat tinggi berasal dari sayuran dan buah-buahan serta
masukan cairan yang memadai (setidaknya delapan gelas per hari).
b) Juga perlu dilakukan latihan otot-otot rectum, yakni dengan membiasakan BAB setiap hari (Puspitasari, 2010).
2. Terapi farmakologi
Bila dengan terapi nonfarmakologi/tanpa obat tidak berhasil,
barulah dilakukan pemberian obat laksan/pencahar. Jenis pencahar yang
dikenal antara lain :
a) Pencahar pembentuk massa : merupakan pilihan pertama karena
relative aman. Biasanya berasal dari biji atau karbohidrat sebagai
sumber serat tinggi, tapi harus disertai dengan masukan cairan yang
banyak karena obat bekerja dengan memperbesar massa feses dalam
keadaan cairan tinggi di usus besar/kolon. Contohnya : biji Plantago
b) Iritan, yang merupakan senyawa yang mampu memacu kolesistokinin
dan pankreasimin sehingga terjadi peningkatan peristaltic usus.
Contohnya : alakaloid dari daun Senna, akar klembak?Rhei radix,
alkaloid ricinol dari minyak jarak (oleum ricini), bisakodil.
c) Osmosis, berkaitan dengan penarikan air dari sekitar usus besar oleh
senyawa seperti sorbitol, gliserol, Mg sulfat.
d) Emolien/pelican, berasal dari minyak, yakni paraffin cair (Puspitasari,
2010).
4. Mual dan Muntah
a. Definisi
Muntah dapat dianggap sebagai suatu cara perlindungan alamiah dari
tubuh terhadap zat-zat merangsang dan beracun yang ada dalm makanan. Segera
setelah zat-zat tersebut dikeluarkan dari saluran cerna, muntah juga akan berhenti.
Namun demikian, sering kali muntah hanya merupakan gejala penyakit, misalnya
dari kanker lambung, mabuk darat dan pada masa hamil. Tidak jarang muntah
merupakan efek samping yang tidak nyaman dari obat-obat, seperti
onkolitika/sitolitika, obat Parkinson, digoksin dan sebagai akibat radioterapi
kanker (Tjay, 2007).
b. Etiologi
Penyebab mual dan muntah biasanya sangat mirip. Banyak hal yang
dapat menyebabkan rasa mual antara lain mabuk laut, penyakit tertentu, awal
kandung empedu, keracunan makanan, gangguan pencernaan, berbagai virus, dan
bau (The Cleveland Clinic Foundation, 2010).
Penyebab muntah dapat dibedakan menurut usia. Untuk orang
dewasa, muntah umumnya akibat dari infeksi virus dan keracunan makanan, dan
kadang-kadang akibat dari mabuk dan penyakit di mana seseorang mengalami
demam tinggi. Untuk anak-anak, biasanya muntah terjadi karena infeksi virus,
keracunan makanan, mabuk, makan berlebihan, batuk, dan penyakit di mana anak
mengalami demam. Meskipun jarang, usus yang tersumbat dapat menyebabkan
muntah, biasanya di awal masa bayi (The Cleveland Clinic Foundation, 2010).
Biasanya muntah tidak berbahaya, tetapi dapat menjadi tanda
penyakit yang lebih serius. Beberapa contoh kondisi yang dapat mengakibatkan
mual atau muntah adalah gegar otak, ensefalitis, meningitis, penyumbatan usus,
radang usus buntu, sakit kepala migrain, dan tumor otak (The Cleveland Clinic
Foundation, 2010).
c. Patofisiologi
Muntah pada umumnya didahului oleh rasa mual (nausea), yang
bercirikan muka pucat, berkeringat, liur berlebihan, takikardia dan pernapasan
tidak teratur. Pada saat ini lambung mengendur dan di usus halus timbul aktivitas
antiperistaltik yang menyalurkan isi usus halus bagian atas ke lambung.
Gejala-gejala tersebut kemudian disusul oleh menutupnya glottis (bagian pangkal
tenggorok), napas ditahan, katup oesophagus dan lambung merelaks. Akhirnya
timbul kontraksi ritmis dari diafragma serta otot-otot pernapasan disusul oleh
Muntah diakibatkan oleh stimulasi dari pusat muntah di sumsum
sambung (medulla oblongata) dan berlangsung menurut beberapa mekanisme, yaitu akibat rangsangan langsung melalui CTZ, atau melalui kulit otak (cortex). 1. Akibat rangsangan langsung dari saluran cerna. Bila peristaltic dan perlintasan
lambung tertunda, terjadilah dispepsi dan mual. Jika gangguan tersebut
menghebat, pusat muntah dirangsang melalui saraf vagus (saraf otak ke-10)
dengan akibat muntah. Susunan makanan dalam hal ini memegang peranan
penting. Pusat muntah dirangsang pula bila terdapat kerusakan pada mukosa
lambung-usus, seperti pada radioterapi dan oleh sitostatika. Organ-organ lain
juga dapat secara langsung merangsang pusat muntah, yaitu jantung (infark)
dan buah zakar (tekanan) (Tjay dan Raharja, 2007).
2. Secara tak langsung melalui CTZ. Chemoreceptor Trigger Zone adalah suatu daerah dengan banyak reseptor, yang letaknya berdekatan dengan pusat
muntah di sumsusm sambung, tetapi di luar barrier darah otak. Dengan
bantuan neurotransmitter dopamine (DA), CTZ dapat menerima isyarat-isyarat
mengenai kehadiran zat-zat kimiawi asing di dalam sirkulasi. Rangsangan
tersebut lalu diteruskan ke pusat muntah. Menurut perkiraan, CTZ juga
berhubungan langsung dengan darah dan cairan otak (Tjay dan Raharja,
2007).
Obat-obat yang terkenal merangsang kemoreseptor itu sebagai efek samping
adalah glikosida digitalis, alkaloida ergot, estrogen, morfin dan sitostatika.
Menurut mekanisme ini, gangguan pada fungsi labirin (organ keseimbangan di
pada mabuk darat. Gangguan metabolisme keto acidosis dan uremia (adanya
keton/asam dan urea dalam darah) dapat juga menyebabkan muntah. Begitu
pula diabetes dan penyakit ginjal, seperti naik turunnya kadar estrogen atau
naiknya kadar gonadotropin pada wanita hamil (Tjay dan Raharja, 2007).
3. Melalui kulit otak (cortex cerebri), misalnya adakala pada waktu melihat,
mencium. Atau merasakan sesuatu sudah cukup untuk menimbulkan mual dan
muntah (Tjay dan Raharja, 2007).
d. Manifestasi Klinik
1. Produksi air liur meningkat
2. Berkeringat
3. Denyut jantung meningkat
4. Pucat
5. Gerakan-gerakan mual muntah (Virtual Medical Centre, 2002)
e. Strategi Terapi
1. Terapi non-farmakologis
a) Minum minuman yang dingin (seperti air putih)
b) Makan ringan, makanan lunak (seperti biskuit asin atau roti biasa)
c) Hindari gorengan, makanan berminyak, atau manis.
d) Makan secara perlahan dan makan dalam porsi kecil tetapi dengan
frekuensi sering
e) Jangan mencampur makanan panas dan dingin
f) Minum minuman secara perlahan
h) Hindari menggosok gigi setelah makan.
i) Memilih makanan yang sesuai tetapi dengan asupan gizi yang cukup
untuk tubuh (The Cleveland Clinic Foundation, 2010)
2. Terapi farmakologis
a) Antihistaminergik
Indikasi :
Motion sickness, Inner-ear disorders. Prometazin juga digunakan untuk mual dan muntah yang diakibatkan oleh penyebab lain.
b) Antikolinergik
Indikasi :
Motion sickness, Inner-ear disorders, mual dan muntah pasca operasi. c) Antidopaminergic
Indikasi :
Pengobatan muntah akibat keracunan atau gangguan metabolik
d) Antagonis serotonin 5-HT3
Indikasi :
Muntah akibat pascaoperasi, setelah terapi radiasi, pencegahan
muntah akibat kemoterapi kanker.
e) Antagonis NK1
Indikasi :
Mual dan muntah akibat kemoterapi
f) Antidepresan trisiklik
Mual idiopatik kronis, muntah fungsional, Sindrom muntah siklik
(Cyclic vomiting syndrome), pasien diabetes dengan mual dan muntah dalam jangka waktu yang lama (Harrison’s Practice, 2009)
5. Peptic Ulcer Disease (PUD)
a. Definisi
Penyakit tukak peptic (PUD) adalah defek pada mukosa gastrointestinal
yang meluas sampai ke mukosa otot yang terjadi di esophagus, lambung atau
duodenum (Brashers, 2008).
b. Epidemiologi
Prevalensi PUD seumur hidup adalah 5%-10%, risiko semakin
meningkat seiring dengan pertambahan usia. Tukak duodenum lebih sering dari
pada tukak lambung dan terjadi pada pasien yang lebih muda, lebih sering
mengenai pria daripada wanita. Puncak terjadinya tukak lambung adalah pada
usia 55-65 tahun dan jarang terjadi sebelum usia 40 tahun, dengan angka insidensi
yang sama antara pria dan wanita. Angka rawat inap untuk PUD semakin
menurun tetapi angka komplikasi (perforasi, perdarahan dan kematian) relatif
stabil (Brashers, 2008).
H.pylori teridentifikasi 95% pada tukak duodenum dan 80%-85% pada tukak lambung. Di USA, prevalensi H.pylori lebih tinggi pada orang Amerika keturunan Afrika dan Hispanik. Selain meningkatkan risiko PUD, infeksi H.pylori
meningkatkan risiko adenokarsinoma lambung sampai 9 kali lipat. Di USA,
penggunaan NSAID diperkirakan menyebabkan 100.000 rawat inap dan
dengan NSAID. Risiko tukak lambung dan tukak duodenum berkisar dari
11%-30% untuk pasien yang mendapat NSAID harian, jauh lebih tinggi bila pasien
juga mendapat kortikosteroid, juga meningkatkan risiko perdarahan
gastrointestinal atas sebanyak 4 kali lipat, terutama pada lansia (Brashers, 2008).
c. Etiologi
Penyebab utama tukak adalah infeksi oleh bakteri Helicobacter pylori. Penyebab lainnya adalah obat-obat antiradang yang bukan senyawa steroid, atau
dikenal dengan NSAIDs (Non Steroidal Anti Inflammatory Drugs), yang dikonsumsi dalam jangka panjang. Stres dan mengkonsumsi alcohol dalam jumlah
berlebihan tidak dianggap penyebab, namun dapat memperburuk kondisi tukak
yang sudah ada, atau bersama-sama dengan faktor infeksi, obat antiradang dan
merokok akan menyebabkan munculnya tukak. H.pylori merupakan bakteri yang hidup dan berkembang biak di air minum dan makanan yang tidak ditangani
secara higienis atau dimasak dengan benar. Sebagian besar penderita tukak
memperoleh infeksi H.pylori sejak masa kanak-kanak, namun gejalanya baru muncul beberapa puluh tahun kemudian. H.pylori merupakan salah satu bakteri yang tahan terhadap asam lambung, sedangkan sebagian besar bakteri lainnya
akan mati karena tidak tahan asam lambung (Misnadiarly, 2009).
d. Patofisiologi
Infeksi bakteri H.pylori dan penggunaan obat antiinflamasi nonsteroids (NSAIDs) menjadi penyebab utama terjadinya tukak lambung. H.pylori
merupakan bakteri gram negative berbentuk spiral yang hidupnya pada bagian
yang dapat memecah pertahanan mucus kemudian menempel di sel epitel
lambung atau usus 12 jari (Misnadiarly, 2009).
Di lambung, bakteri akan menghasilkan karbon dioksida, ammonia dan
produk lain seperti protease, katalase dan fosfolipase yang bersifat toksik.
Produk-produk yang dihasilkan akan terakumulasi sehingga merusak pertahanan mukosa
lambung dan menyebabkan ulcerasi atau tukak (Misnadiarly, 2009).
Selain H.pylori, penggunaan obat NSAIDs (contohnya aspirin, piroxicam, ibuprofen, meloxicam, dan lain-lain) menjadi penyebab lainnya dari
tukak lambung. Menurut Dipiro, obat NSAIDs dapat menyebabkan tukak
lambung melalui dua cara, mengiritasi epithelium lambung secara langsung atau
melalui penghambatan sintesis prostaglandin. Namun, penghambatan sintesis
prostaglandin merupakan factor dominan penyebab tukak lambung oleh NSAIDs.
Prostaglandin merupakan senyawa yang disintesis di mukosa lambung yang
melindungi fungsi fisiologis tubuh seperti fungsi ginjal, homeostasis dan mukosa
lambung (Misnadiarly, 2009).
e. Manifestasi klinik
1. Dispepsia, termasuk bersendawa, kembung, distensi, dan intoleransi
makanan berlemak
2. Mulas
3. Dada terasa tidak nyaman
4. Hematemesis atau melena akibat adanya perdarahan gastrointestinal
6. Dapat menimbulkan gejala yang hampir mirip dengan anemia (misalnya,
kelelahan, dyspnea)
7. Tiba-tiba dapat mengalami gejala yang menunjukkan terjadinya perforasi
8. Gastritis atau ulcer akibat OAINS mungkin tidak menunjukkan gejala,
terutama pada pasien lanjut usia (Anand, 2012)
f. Strategi terapi
1. Terapi non-farmakologis
a) Makan secara teratur
b) Menyediakan krekers, biscuit atau roti tawar setiap saat agar bisa
mencegah perut terlalu kosong
c) Hindari mengkonsumsi makanan pedas, berbumbu tajam dan berlemak
d) Selama pengobatan, hindari mengkonsumsi makanan yang perlu dikunyah
dan dicernakan cukup lama.
e) Berhenti merokok, karena kandungan nikotin dari rokok akan
memperlambat proses penyembuhan.
f) Kurangi stress, beristirahat dan tidur lebih banyak (Misnadiarly, 2009)
2. Terapi farmakologis
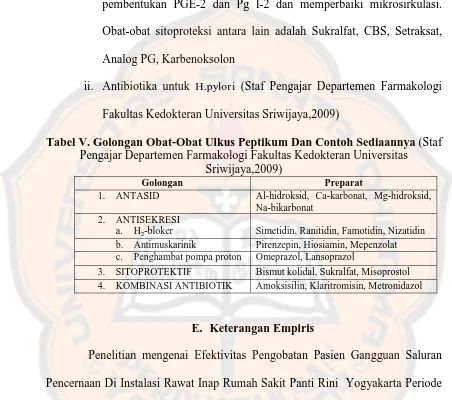
Menurut mekanisme kerjanya, obat-obat ulkus peptikum
dibedakan menjadi :
1) Obat-obat yang mengurangi keasaman lambung
i. Antasid
ii. Antisekresi : Antihistamin-H2, Antimuskarinik, Penghambat pompa
2) Obat-obat yang memperkuat mekanisme pertahanan mukosa
i. Golongan Sitoproteksi yang bekerja dengan : Meningkatkan
pembentukan PGE-2 dan Pg I-2 dan memperbaiki mikrosirkulasi.
Obat-obat sitoproteksi antara lain adalah Sukralfat, CBS, Setraksat,
Analog PG, Karbenoksolon
ii. Antibiotika untuk H.pylori (Staf Pengajar Departemen Farmakologi Fakultas Kedokteran Universitas Sriwijaya,2009)
Tabel V. Golongan Obat-Obat Ulkus Peptikum Dan Contoh Sediaannya (Staf Pengajar Departemen Farmakologi Fakultas Kedokteran Universitas
Sriwijaya,2009)
Golongan Preparat
1. ANTASID Al-hidroksid, Ca-karbonat, Mg-hidroksid,
Na-bikarbonat
2. ANTISEKRESI
a. H2-bloker Simetidin, Ranitidin, Famotidin, Nizatidin
b. Antimuskarinik Pirenzepin, Hiosiamin, Mepenzolat
c. Penghambat pompa proton Omeprazol, Lansoprazol
3. SITOPROTEKTIF Bismut kolidal, Sukralfat, Misoprostol
4. KOMBINASI ANTIBIOTIK Amoksisilin, Klaritromisin, Metronidazol
E. Keterangan Empiris
Penelitian mengenai Efektivitas Pengobatan Pasien Gangguan Saluran
Pencernaan Di Instalasi Rawat Inap Rumah Sakit Panti Rini Yogyakarta Periode
Juli 2012 diharapkan dapat memberikan gambaran mengenai profil penggunaan
obat saluran cerna dan adanya kejadian terkait efektivitas dalam pengobatan yang
terjadi di RS Panti Rini. Hasil penelitian diharapkan pula dapat dijadikan bahan
30 BAB III
METODE PENELITIAN
A. Jenis dan Rancangan Penelitian
Penelitian Efektivitas Pengobatan Pasien Gangguan Saluran Pencernaan
Di Instalasi Rawat Inap Rumah Sakit Panti Rini Yogyakarta Periode Juli 2012
merupakan penelitian non eksperimental, rancangan penelitian deskriptif evaluatif
yang bersifat prospektif.
Penelitian non eksperimental merupakan penelitian yang dilakukan
dengan cara mengobservasi tanpa ada manipulasi atau intervensi dari peneliti.
Data pada penelitian deskriptif evaluatif diperoleh dari lembar catatan medik yang
kemudian dievaluasi berdasarkan studi pustaka dan kemudian dideskripsikan
dengan memaparkan fenomena yang terjadi dan ditampilkan dalam bentuk tabel
dan gambar. Fenomena disajikan secara apa adanya tanpa manipulasi dan peneliti
tidak mencoba menganalisis bagaimana dan mengapa fenomena tersebut bisa
terjadi, oleh karena itu penelitian ini tidak memerlukan adanya suatu hipotesis
(Nursalam, 2008).
Penelitian prospektif merupakan penelitian yang bersifat longitudinal
dengan mengikuti proses perjalanan penyakit ke depan berdasarkan urutan waktu.
Tujuan penelitian prospektif ini dimaksudkan untuk menemukan insidensi
penyakit pada kelompok yang terpajan oleh faktor risiko maupun pada kelompok
yang tidak terpajan, sehingga dapat diketahui apakah terdapat hubungan sebab
Data yang digunakan dalam penelitian ini adalah observasi data rekam
medik pasien selama perawatan sedang berlangsung dan wawancara tentang
kondisi pasien ke perawat yang bertugas.
B. Variabel Penelitian dan Definisi Operasional 1. Variabel penelitian
Variabel dalam penelitian ini adalah macam, jumlah dan dosis obat gangguan
saluran pencernaan yang digunakan.
2. Definisi Operasional
a. Kasus dalam penelitian ini adalah kasus pasien rawat inap yang
menggunakan obat gangguan sistem saluran pencernaan di Instalasi
Rawat Inap Rumah Sakit Panti Rini Yogyakarta periode Juli 2012.
b. Gangguan saluran pencernaan yang dimaksud dalam penelitian ini adalah
dyspepsia, PUD (Peptic Ulcer Disease), diare, konstipasi serta mual dan muntah yang ditegakkan oleh diagnosa masuk dari dokter.
c. Profil penggunaan obat yang dimaksud meliputi macam dan golongan
obat yang diterima pasien. Penggolongan obat dilakukan dengan pustaka
MIMS Edisi 10 2010/2011
d. Efektivitas adalah obat yang diberikan sesuai dengan indikasi dan
diagnosis yang telah ditentukan serta jumlahnya cukup. Evaluasi
efektivitas tidak termasuk cairan infus yang diberikan. Evaluasi
efektivitas berdasarkan standar pelayanan RS, evidence based medicine
berupa jurnal/artikel penelitian yang terkait dengan efektivitas obat dan
disesuaikan dengan kondisi pasien. Jurnal/artikel yang digunakan adalah
1) Evidence Based Medicine On Acute Diarrhea In Children
2) Acute Gastroenteritis: From Guidelines To Real Life
3) Peran Probiotik Pada Diare Akut Anak
4) Khasiat Klinik Pemberian Probiotik Pada Diare Akut Nonspesifik
Bayi Dan Anak
5) Oral Diosmectite Reduces Stool Output And Diarrhea Duration In Children With Acute Watery Diarrhea
6) Treatment Of Acute Diarrhea In Adults With Dioctahedral Smectite (Smecta) : A Prospective Randomized Study
7) Zinc For The Treatment Of Diarrhea : Effect On Diarrhea Morbidity, Mortality And Incidence Of Future Episodes
8) Acute Infectious Diarrhea
9) Antibiotics For The Empirical Treatment Of Acute Infectious Diarrhea In Children
10)Therapeutic Guidelines Antibiotic
11)A Review On The Management Of Acute Gastroenteritis In Children
12)European Society for Paediatric Gastroenterology, Hepatology, and Nutrition/European Society for Paediatric Infectious Diseases Evidence-based Guidelines for the Management of Acute Gastroenteritis in Children in Europe
13)World Gastroenterology Organisation practice guideline : Acute diarrhea
15)Peptic Ulcer Disease
16)Penanganan Demam Pada Anak
17)Demam Pada Anak
C. Subyek Penelitian
Subyek penelitian meliputi : pasien yang dirawat inap di bangsal Rumah
Sakit Panti Rini Yogyakarta periode Juli 2012 dengan mengalami gangguan
pencernaan sebagi keluhan utamanya. Kriteria inklusi subyek adalah pasien yang
dirawat di bangsal Rumah Sakit Panti Rini Yogyakarta yang menerima terapi
obat sistem saluran pencernaan pada bulan Juli 2012 serta keluhan utama pasien
berupa gangguan pencernaan. Bahan penelitian meliputi catatan medik pasien
termasuk peresepannya. Kriteria eksklusi subyek adalah pasien yang mengalami
gangguan pencernaan tetapi bukan merupakan keluhan utama.
Sebagai subyek wawancara adalah perawat, dokter dan apoteker yang
bekerja di bangsal Rumah Sakit Panti Rini Yogyakarta.
D. Bahan Penelitian
Bahan penelitian yang digunakan adalah lembar catatan medik dan form
pemantauan pasien yang menerima resep obat gangguan sistem saluran
pencernaan dan dirawat inap di bangsal Rumah Sakit Panti Rini Yogyakarta
periode Juli 2012 yang ditulis oleh dokter dan perawat mengenai data klinis
pasien.
E. Tempat Penelitian
Penelitian Efektivitas Pengobatan Pada Pasien Gangguan Saluran
Juli 2012 dilakukan di bangsal Rumah Sakit Panti Rini Yogyakarta untuk kasus
rawat inap.
F. Tata Cara Penelitian
Terdapat tiga tahapan dalam penelitian ini, yaitu tahap orientasi, tahap
pengambilan data dan tahap analisis data.
1. Tahap Orientasi
Pada tahap orientasi ini peneliti mencari informasi mengenai insidensi
gangguan saluran pencernaan di bangsal Rumah Sakit Panti Rini Yogyakarta.
Selain itu, untuk mencari teknis pengambilan data yang sesuai sehingga tidak
menggangu aktivitas di bangsal tersebut.
2. Tahap pengambilan data
Pada tahap ini, pengambilan data terbagi menjadi 2, yaitu pengambilan
data primer dan pengambilan data sekunder.
Pengumpulan data primer dilakukan dengan cara bertanya langsung
kepada perawat yang menanggani kasus pasien dengan gangguan saluran
pencernaan.
Data sekunder dikumpulkan adalah dari catatan medis pasien. Data yang
dikumpulkan meliputi identitas, tanda vital, riwayat pengobatan, riwayat penyakit,
lama tinggal di rumah sakit, anamnesis, diagnosis, obat yang diberikan (terapi)
dan data laboratorium serta keterangan kesembuhan pasien.
3. Tahap Analisis Data
Data yang diperoleh, diolah dan disajikan dalam bentuk tabel dengan
pemakaian, tanggal pemberian obat, data laboratorium, tanda vital, waktu
penggunaan obat oleh pasien, serta nama obat yang diberikan kepada pasien di
Rumah Sakit Panti Rini Yogyakarta yang menerima obat gangguan sistem saluran
pencernaan.
Data tersebut kemudian dievaluasi berdasarkan standar RS, evidence based medicine berupa jurnal-jurnal penelitian yang terkait dengan efektivitas obat dan disesuaikan dengan kondisi pasien. Penggolongan macam obat yang
diterima oleh pasien berdasarkan MIMS.
G. Tata Cara Analisis Hasil
1. Persentase berdasarkan manifestasi klinik pada pasien dengan diagnosis
GEA, vomitus, dyspepsia, konstipasi dan peptic ulcer disease (PUD). Persentase dilakukan dengan cara menghitung jumlah kasus pada tiap
kelompok manifestasi klinik dibagi jumlah total pasien yang mengkonsumsi
obat gangguan saluran pencernaan lalu dikali 100%.
2. Persentase berdasarkan jumlah macam obat gangguan pencernaan yang
diterima oleh pasien dan kemudian dikelompokkan menurut golongan obat.
Persentase dihitung dengan cara menghitung jumlah kasus yang
menggunakan jumlah macam obat gangguan pencernaan dan kemudian
dibagi dengan jumlah keseluruhan kasus pasien dikalikan 100%.
3. Mengevaluasi pola peresepan dan kerasionalan terapi, dengan cara
mengidentifikasi obat yang tidak efektif.
H. Kesulitan/Keterbatasan Penelitian
Kesulitan dalam metode penelitian ini adalah membandingkan efektivitas
obat yang diterima pasien dengan evidence based medicine berupa jurnal/artikel penelitian yang ada disebabkan karena susahnya memperoleh jurnal yang bersifat
obyektif. Jurnal/artikel yang didapatkan biasanya merupakan penelitian di
beberapa populasi saja, sehingga informasi yang didapatkan mungkin ada yang
tidak bisa diterapkan ke populasi lain yang lebih luas. Selain itu pada evaluasi
dosis obat yang terlalu rendah (terutama untuk terapi simptomatik) sulit
disimpulkan secara pasti dikarenakan peneliti tidak langsung mengunjungi pasien.
37 BAB IV
HASIL DAN PEMBAHASAN
Penelitian mengenai Efektivitas Pengobatan Pasien Gangguan Saluran
Pencernaan Di Instalasi Rawat Inap Rumah Sakit Panti Rini Yogyakarta Periode
Juli 2012 dilakukan dengan cara menelusuri kasus pasien rawat inap yang
terdiagnosis gastroenteritis dan peptic ulcer disease atau memiliki manifestasi
klinik berupa diare, mual muntah, dyspepsia dan konstipasi yang dapat
mengindikasikan terjadinya gangguan saluran pencernaan.
Hasil dan pembahasan penelitian ini akan dibahas menjadi beberapa
bagian, yaitu profil penggunaan obat gangguan saluran pencernaan di Rumah
Sakit Panti Rini Yogyakarta meliputi jumlah macam dan golongan obat dan
kerasionalan terapi kasus pasien di Rumah Sakit Panti Rini Yogyakarta terkait
efektivitas pengobatan.
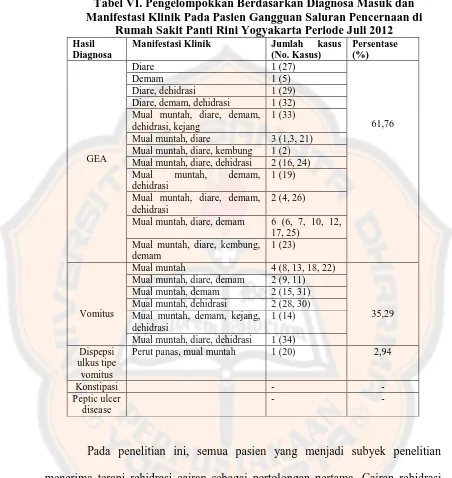
Selama periode Juli 2012, terdapat 42 pasien yang dirawat di bangsal
Rumah Sakit Panti Rini Yogyakarta yang menggunakan obat gangguan saluran
pencernaan, dengan 34 pasien yang memenuhi kriteria penelitian. Ditemukan 21
orang dengan diagnosis masuk gastroenteritis akut (GEA), 12 orang dengan
diagnosis masuk vomitus dan 1 orang dengan diagnosis masuk dispepsi ulkus tipe
vomitus. Selama penelitian tidak ditemukan pasien dengan diagnosis masuk
peptic ulcer disease dan konstipasi. Data manifestasi klinik pada Tabel VI. dapat menunjukkan pasien dengan diagnosa masuk yang sama dapat memiliki
manifestasi klinik yang berbeda. Sehingga dalam pengobatannya pun dapat
Tabel VI. Pengelompokkan Berdasarkan Diagnosa Masuk dan Manifestasi Klinik Pada Pasien Gangguan Saluran Pencernaan di
Rumah Sakit Panti Rini Yogyakarta Periode Juli 2012
Pada penelitian ini, semua pasien yang menjadi subyek penelitian
menerima terapi rehidrasi cairan sebagai pertolongan pertama. Cairan rehidrasi
yang diberikan kepada pasien diberikan secara intravena. Jenis cairan rehidrasi
yang paling banyak diberikan oleh pasien adalah ringer laktat (RL). Jumlah pasien
yang menerima ringer laktat sebanyak 19 pasien. Hasil
Diagnosa
Manifestasi Klinik Jumlah kasus
(No. Kasus)
Diare, demam, dehidrasi 1 (32)
Mual muntah, diare, demam, dehidrasi, kejang
1 (33)
Mual muntah, diare 3 (1,3, 21)
Mual muntah, diare, kembung 1 (2)
Mual muntah, diare, dehidrasi 2 (16, 24)
Mual muntah, demam,
Mual muntah, dehidrasi 2 (28, 30)
Mual muntah, demam, kejang, dehidrasi
1 (14)
Mual muntah, diare, dehidrasi 1 (34)
Tabel VII. Jenis Cairan Rehidrasi Yang Diberikan Pada Pasien Gangguan Saluran Pencernaan di Rumah Sakit Panti Rini
YogyakartaPeriode Juli 2012 Jenis Cairan Elektrolit Jumlah Pasien Yang
Menerima Cairan Elektrolit
CaCl2 0.2 g, air untuk injeksi ad 1000 ml
Komposisi KA-EN 1B Per L : Na 38.5 mEq, Cl 38.5 mEq, glucose 37.5 g
Komposisi KA-EN 3A Per L : Na 60 mEq, K 10 mEq, Cl 50 mEq, lactate 20
mEq, glucose 27 g
Komposisi Tridex 27A Per L : Na 60 mEq, Cl 50 mEq, K 10 mEq, lactate 20
mEq, anhydrous glucose 100 g (NaCl 2.34 g, KCl 0.75 g, Na lactate 2.24 g, water
for injection 1000 ml)
Komposisi Tridex 27B Per L : Na 50 mEq, Cl 50 mEq, K 20 mEq, lactate 20
mEq, anhydrous glucose 100 g (NaCl 1.75 g, KCl 1.55 g, Na lactate 2.24 g, water
A. Profil Penggunaan Obat Gangguan Saluran Pencernaan Di Rumah Sakit
Panti Rini Yogyakarta Meliputi Jumlah Macam Dan Golongan Obat
1. Jumlah Macam Obat
Seluruh pasien dalam penelitian di Rumah Sakit Panti Rini Yogyakarta
periode Juli 2012 di kelompokkan berdasarkan jumlah macam obat yang diterima
selama menjalani perawatan di rumah sakit. Jumlah obat paling banyak yang
diterima oleh pasien GEA adalah 7 macam (diazepam, paracetamol, probiotik,
digestan, metamizole Na, hyosine-n-butylbromide, ondansetron). Tujuh macam
obat tersebut diberikan pada pasien dengan diagnosis GEA yang memilki
manifestasi klinik berupa mual muntah, diare, demam, dehidrasi, kejang. Jumlah
obat paling banyak yang diterima oleh pasien vomitus adalah 7 macam
(metronidazole, kaolin pektin, Zn sulfat heptahydrat, domperidone, cefixime,
ondansetron, ranitidin). Tujuh macam obat tersebut diberikan pada pasien dengan
diagnosis vomitus yang memilki manifestasi klinik berupa mual muntah,
dehidrasi. Jumlah obat yang diterima oleh pasien dispepsi ulkus tipe vomitus
adalah 5 macam (sukralfat, pantoprazole, ranitidin, ondansetron, cefotaxime).
Tabel VIII. Pengelompokkan Jumlah Macam Obat Berdasarkan Golongan Obat yang Diterima Pasien Gangguan Saluran Pencernaan di
Rumah Sakit Panti Rini Yogyakarta Periode Juli 2012 Diagnosa
Probiotik + kaolin pectin 5
Probiotik 8
Probiotik + Zn sulfate
heptahydrate + kaolin pektin
2
Probiotik + loperamid 1
Probiotik + Dioctahedral smectite 1
Kaolin pectin 2
Lanjutan Tabel VIII Diagnosa
Masuk
Pengobatan Jumlah
GEA Golongan Jenis Obat
ANOAP Paracetamol 11
AB Cotrimoxsazol 5
Pancreatin, dimethylpolisiloxane 1
ASP Hyosine-N-butylbromide 1
AS Diazepam 2
ANARAU Ranitidin 3
Sukralfat + Pantoprazole 1
RGIT Domperidon 1
Paracetamol & n-asetilsistein 1
ANARAU
Probiotik + kaolin pectin 2
Attapulgite + loperamid 1
Probiotik 2
Domperdone + metoclorpramid 1
Domperidone 2
ASP Chlordiazepoxide, clidinium,
Hyosine-N-butylbromide
1
ABAM Metronidazole 2
D Pancreatin, dimethylpolisiloxane 1
Dispepsi ulkus tipe vomitus
ANARAU Sukralfat + pantoprazole + ranitidine 1
AE Ondansentron 1
AB : antibiotik
VMP : vitamin&mineral pediatrik OAINS : obat anti inflamasi non steroid
AE : antiemetik
AS : ansiolitik
D : digestan
ASP : antispasmodik
ANARAU : antacid, antirefluks, antiulserasi
RGIT : regulator GIT, antiflatulen, antinflamasi, antiemetik ABAM : antibiotik, antiamuba
2. Jumlah Golongan Obat
Seluruh pasien dalam penelitian di Rumah Sakit Panti Rini Yogyakarta
periode Juli 2012 di kelompokkan berdasarkan golongan obat yang diterima
selama menjalani perawatan di rumah sakit. Semua obat yang diberikan kepada
pasien berupa kombinasi. Golongan obat yang paling banyak diberikan kepada
pasien GEA adalah antidiare. Obat antidiare yang sering diberikan adalah berisi
probiotik dan diterima oleh 17 pasien. Golongan obat yang paling banyak
diberikan kepada pasien vomitus adalah antiemetik. Obat antiemetik yang sering
diberikan adalah berisi ondansentron dan diterima oleh 11 pasien.
B. Evaluasi Efektivitas Pengobatan Pasien Gangguan Saluran Pencernaan
Periode Juli 2012
Berdasarkan hasil evaluasi efektivitas pengobatan pasien gangguan
saluran pencernaan di instalasi rawat inap Rumah Sakit Panti Rini Yogyakarta
Periode Juli 2012, ditemukan masalah terkait efektivitas obat yang digunakan
tidak sesuai dengan literatur. Masalah tentang efektivitas obat yang ditemukan
paling banyak adalah pada penggunaan antiemetik dan antidiare. Antiemetik yang