Skripsi
Diajukan Untuk Memenuhi Salah Satu Syarat Memperoleh Gelar Sarjana Farmasi ( S. Farm. )
Program Studi Farmasi
Oleh :
Felisita Anesti Kusumastuti NIM : 068114084
FAKULTAS FARMASI
UNIVERSITAS SANATA DHARMA YOGYAKARTA
v
HALAMAN PERSEMBAHAN
Kalau kau pernah takut mati, sama..
Kalau kau pernah sakit hati, aku juga iya..
Dan sering kali sial datang dan pergi tanpa permisi kepadamu, suasana hati.. tak
peduli..
Kalau kau kejar mimpimu, selalu..
Kalau kau ingin berhenti, ingat tuk mulai lagi..
Tetap semangat, dan teguhkan hati di setiap hari, sampai nanti..
Tetap melangkah, dan keraskan hati di setiap hari sampai nanti.. sampai mati..
(Sampai nanti sampai mati, Letto)
vi
LEMBAR PERNYATAAN PERSETUJUAN PUBLIKASI KARYA ILMIAH UNTUK KEPENTINGAN AKADEMIS
Yang bertanda tangan di bawah ini, saya mahasiswa Universitas Sanata Dharma:
Nama : Felisita Anesti Kusumastuti
Nomor Mahasiswa : 068114084
Demi pengembangan ilmu pengetahuan, saya memberikan kepada Perpustakaan
Universitas Sanata Dharma karya ilmiah saya yang berjudul:
“Evaluasi Penatalaksanaan Kasus Mual-Muntah pada Kemoterapi Kanker
Paru-paru di RSUP Dr. Sardjito Yogyakarta Tahun 2008” beserta perangkat yang
diperlukan (bila ada). Dengan demikian saya memberikan kepada Perpustakaan
Universitas Sanata Dharma hak untuk menyimpan, mengalihkan dalam bentuk
media lain, mengelolanya dalam bentuk pengkalan data, mendistribusikan secara
terbatas dan mempublikasikannya dalam internet atau media lain untuk
kepentingan akademis tanpa meminta izin dari saya maupun memberikan royalti
kepada saya selama tetap mencantumkan nama saya sebagai penulis.
Demikian pernyataan ini saya buat dengan sebenarnya.
Yogyakarta, 2 Februari 2010
vii
PRAKATA
Puji dan syukur ke hadirat Tuhan Yesus Kristus yang telah melimpahkan
berkat, kesabaran, kekuatan, dan karunia-Nya, sehingga penulis dapat
menyelesaikan skripsi ini dengan baik. Skripsi yang penulis susun berjudul
EVALUASI PENATALAKSANAAN KASUS MUAL-MUNTAH PADA
KEMOTERAPI KANKER PARU-PARU DI RSUP Dr. SARDJITO
YOGYAKARTA TAHUN 2008.
Skripsi ini disusun untuk memenuhi salah satu syarat memperoleh gelar
Sarjana Farmasi (S.Farm) Program Studi Farmasi, Fakultas Farmasi Universitas
Sanata Dharma Yogyakarta. Pada kesempatan ini tidak lupa penulis mengucapkan
banyak terimakasih kepada :
1. Tuhan Yesus Kristus yang telah memberi bimbingan, kesehatan, dan
perlindungan sehingga penulis dapat menyelesaikan skripsi ini.
2. Bapak, Ibu, dan mas Dian atas doa, kasih sayang, perhatian, dan dukungannya
baik moril maupun materiil yang selalu diberikan.
3. Direktur RSUP Dr. Sardjito Yogyakarta yang telah memberikan ijin bagi
penulis untuk melakukan penelitian di RSUP Dr. Sardjito Yogyakarta.
4. Ibu Rita Suhadi, M.Si., Apt. selaku Dekan Fakultas Farmasi dan dosen
pembimbing yang telah memberikan ijin kepada penulis untuk melakukan
penelitian ini dan meluangkan waktu untuk membimbing, memotivasi, dan
memberikan saran demi terselesaikannya skripsi ini.
5. Ibu Maria Wisnu Donowati, M.Si., Apt selaku dosen penguji yang telah
viii
yang berharga dalam proses penyempurnaan skripsi ini.
6. Ibu dr. Fenty, M.Kes.,Sp.PK selaku dosen penguji yang telah meluangkan
waktu untuk menguji, member saran, semangat, dan masukan yang berharga
dalam proses penyempurnaan skripsi ini.
7. Karyawan di Diklit dan bagian Catatan Medik RSUP Dr. Sardjito Yogyakarta
yang telah membantu kelancaran pengambilan data dalam penelitia n ini.
8. Uti dan Akung (Alm) beserta keluarga besar di Borobudur atas doa, perhatian,
kasih sayang, dan dukungan untukku.
9. Antonius Alfian Yuan Dias P atas doa, perhatian, cinta dan cita-cita,
kesabaran, serta dukungan yang sangat besar dan berkesan untukku.
10.Reno, terimakasih atas kebersamaan, suka dan duka, dan rasa saling
memotivasi selama penyusunan skripsi ini.
11.Pak Mukmin, Mas Narto, dan Mas Dwi selaku Staff Sekretariat Fakultas
Farmasi Universitas Sanata Dharma, terimakasih telah membantu dalam
memperlancar administrasi hingga tersusunnya skripsi ini.
12.Teman-teman diskusi sepert Lia, Valida, Fea, Winny, dan Yunni atas
masukan- masukannya sehingga skripsi ini dapat selesai dengan baik.
13.Teman-teman Farmasi angkatan 2006 khususnya minat FKK atas
kebersamaan dan perjuangan menuju cita-citanya yang dihiasi dengan
sorak-sorak semangat yang membara. Terimakasih dan selalu semangat!
14.Semua pihak yang telah membantu dan mendukung penulis hingga
tersusunnya skripsi ini.
ix
kesalahan dan kekurangan, oleh karena itu saran dan kritik yang sifatnya
membangun sangat penulis harapkan demi kesempurnaan penulisan ini.
Akhirnya penulis berharap semoga skripsi ini bermanfaat bagi
pengembangan ilmu farmasi pada khususnya dan kemajuan ilmu pengetahuan
pada umumnya.
Yogyakarta, 20 Januari 2010
penulis
xi
INTISARI
Kemoterapi merupakan salah satu pengobatan kanker paru-paru. Kemoterapi dilakukan dengan memberikan obat-obat sitostatika yang mekanisme kerjanya akan merusak DNA atau bertindak sebagai inhibitor umum pada pembelahan sel. Kemoterapi ini dapat memberikan efek samping yang merugikan pasien salah satunya yaitu mual- muntah. Berkaitan dengan hal itu maka dilakukan penelitian mengenai penatalaksanaan mual- muntah pada kemoterapi kanker paru-paru.
Penelitian ini termasuk penelitian non eksperimental dengan mengikuti rancangan deskriptif yang bersifat retrospektif dengan menggunakan data rekam medik pasien kanker paru-paru di RSUP Dr. Sardjito Yogyakarta tahun 2008. Analisis data dilakukan secara kualitatif dalam bentuk tabel yang disajikan secara deskriptif dan dievaluasi berdasarkan Drug Related Problems (DRPs).
Hasil penelitian menunjukkan bahwa kasus kanker paru-paru di RSUP Dr. Sardjito Yogyakarta tahun 2008 terbanyak pada interval tahun 50 - <60 tahun (33%), pada stadium III yaitu sebanyak 26%, dengan jumlah penyakit penyerta terbanyak adalah hipertensi sebanyak 4 kasus. Ada 27 pasien mengalami mual-muntah pada kemoterapi kanker paru-paru. Dari 27 kasus mual- mual-muntah tersebut terdapat 48 episode DRPs yaitu butuh tambahan terapi obat sebanyak 27 kasus, obat tidak tepat 20 kasus, dan dosis terlalu tinggi 1 kasus. Presentasi dampak terapi mual- muntah yaitu 41% masih mual dan 59% membaik.
xii
ABSTRACT
One of lung cancer therapy is chemotherapy. Chemotherapy were executed by cytology medicine that will destroying DNA or personating as common inhibitor to bisection of cell. This chemotherapy was causing side effects included nausea and vomiting. From that causes, today were performed the research about the procedure of nausea and vomiting case management in chemotherapy.
This research counted the non-experimental research by following the descriptive design with retrospective characteristic, then using the medical record data from lung cancer patient at RSUP Dr. Sardjito in the period of 2008. The data analysis were performed by qualitative in the table form which presenting by descriptive and evaluated by Drug Related Problems method (DRPs).
The result was presenting lung cancer in RSUP Dr. Sardjito Yogyakarta in the period of 2008, there is more in age interval 50 - <60 years old (33%), in III stadium 26%, with the other desease like hypertension became the most, on 4 cases. There were 27 patient feel nausea vomiting, 48 chemotherapy episodes feel DRPs, that 27 cases need for additional drug therapy, 20 cases wrong drug, and 1 cases dosage too high. The effect from nausea- vomiting cases management presentation 59% becomes better and 41% not yet secured.
xiii
DAFTAR ISI
HALAMAN JUDUL ... ii
HALAMAN PERSETUJUAN PEMBIMBING... iii
HALAMAN PENGESAHAN... iv
HALAMAN PERSEMBAHAN ... v
LEMBAR PERNYATAAN PERSETUJUAN PUBLIKASI KARYA ILMIAH UNTUK KEPENTINGAN AKADEMIS ………. vi
PRAKATA ... vii
PERNYATAAN KEASLIAN KARYA... x
INTISARI... xi
ABSTRAC ... xii
DAFTAR ISI... xiii
DAFTAR TABEL ... xvii
DAFTAR GAMBAR ... xx
DAFTAR LAMPIRAN ... xxi
BAB I. PENGANTAR A. Latar Belakang... 1
1. Permasalahan... 3
2. Keaslian Penelitian... 4
3. Manfaat Penelitian... 4
B. Tujuan Penelitian... 5
xiv
A. Kanker Paru ... 6
1. Definisi ... 6
2. Epidemiologi ... 7
3. Etiologi ... 8
4. Patofisiologi ... 9
5. Tanda dan Gejala ... 10
6. Diagnosis ... 12
7. Stadium ... 14
8. Penatalaksanaan Terapi ... 15
B. Kemoterapi ... 17
C. Mual- muntah ... 19
1. Definisi ... 19
2. Mekanisme mual- muntah ... 19
3. Tipe mual- muntah ... 21
4. Penatalaksanaan mual- muntah ... 22
D. Drug Related Problems ... 28
BAB III. METODOLOGI PENELITIAN ... 31
A. Jenis dan Rancangan Penelitian ... 31
B. Definisi Operasional ... 31
C. Subyek Penelitian ... 33
D. Bahan Penelitian ... 33
E. Lokasi Penelitian ... 34
xv
G. Tata cara Penelitian ... 34
H. Analisis Hasil ... 36
BAB IV. HASIL DAN PEMBAHASAN ... 38
A. Profil Pasien Kanker Paru-paru... 38
1. Presentase Pasien Kanker Paru-paru Berdasarkan Kelompok Umur ... 38
2. Presentase Pasien Kanker Paru-paru Berdasarkan Stadium... 39
3. Jumlah Penyakit Penyerta pada Pasien Kanker Paru-paru ... 40
4. Riwayat Merokok pada Kasus Kanker Paru-paru ... 40
B. Profil Obat-obatan yang Digunakan Dalam Kasus Kemoterapi Kanker Paru-paru Di RSUP Dr. Sardjito Yogyakarta tahun 2008... 41
1. Obat Gastrointertinal dan Hepatobilier ... 43
2. Obat Kardiovaskular dan Hemapoietik ... 43
3. Sistem Pernafasan ... 44
4. Sistem Saraf Pusat ... 45
5. Hormon Kortikosteroid ... 45
6. Antiinfeksi ... 46
7. Obat Kemoterapi ... 46
8. Sistem endokrin dan Metabolik ... 47
9. Vitamin dan Mineral ... 48
10.Nutrisi ... 48
xvi
C. Strategi Penatalaksanaan Mual-Muntah pada Kemoterapi Kanker
Paru-paru di RSUP Dr. Sardjito Yogyakarta ... 50
D. Drug Related Problems (DRPs) ... 53
E. Dampak Terapi Kasus Mual-Muntah pada Kemoterapi Kanker Paru-paru ... 60
F. Rangkuman Pembahasan ... 64
BAB V. KESIMPULAN DAN SARAN ... 66
A. Kesimpulan ... 66
B. Saran ... 67
DAFTAR PUSTAKA ... 68
LAMPIRAN ... 70
xvii
DAFTAR TABEL
Tabel I. TNM (Tumor, Node, Metastase) International Staging System
untuk kanker paru-paru ………... 15
Tabel II. Klasifikasi kanker paru-paru berdasarkan TNM ... 15
Tabel III. Terapi antagonis 5-HT3 untuk mual- muntah kelas IV... 23
Tabel IV. Terapi untuk mual- muntah kelas III ... 24
Tabel V. Terapi antiemetik untuk mual- muntah tipe breakthrough ... 27
Tabel VI. Jumlah dan jenis penyakit penyerta pada kasus kemoterapi kanker paru-paru di RSUP Dr. Sardjito Yogyakarta tahun 2008………... 40
Tabel VII. Golongan dan jenis obat saluran gastrointestinal dan sistem hepatobilier pada kasus kemoterapi kanker paru-paru di RSUP Dr. Sardjito Yogyakarta tahun 2008 ……….. 43
Tabel VIII. Golongan dan jenis obat kardiovaskular dan s istem hematopoietik pada kasus kemoterapi kanker paru-paru di RSUP Dr. Sardjito Yogyakarta tahun 2008 ……… 44
Tabel IX. Golongan dan jenis obat saluran nafas pada kasus kemoterapi kanker paru-paru di RSUP Dr. Sardjito Yogyakarta tahun 2008……….. 45
xviii
Tabel XI. Golongan dan jenis hormon kortikosteroid pada kasus
kemoterapi kanker paru-paru di RSUP Dr. Sardjito Yogyakarta
tahun 2008……….... 46
Tabel XII. Golongan dan jenis obat anti infeksi pada kasus kemoterapi
kanker paru-paru di RSUP Dr. Sardjito Yogyakarta tahun
2008 ………. 46
Tabel XIII. Golongan dan jenis obat kemoterapi pada kasus kemoterapi
kanker paru-paru di RSUP Dr. Sardjito Yogyakarta tahun
2008 ………. 47
Tabel XIV. Golongan dan jenis obat sistem endokrin dan metabolik pada
kasus kemoterapi kanker paru-paru di RSUP Dr. Sadjito
Yogyakarta tahun 2008 ……… 47
Tabel XV. Gologan dan jenis vitamin & mineral pada kasus kemoterapi
kanker paru-paru di RSUP Dr. Sardjito Yogyakarta tahun
2008 ……….. ………. 48
Tabel XVI. Golongan dan jenis nutrisi pada kasus kemoterapi kanker
paru-paru di RSUP Dr. Sardjito Yogyakarta tahun 2008……… 48
Tabel XVII. Golongan dan jenis obat lain- lain pada pasien kasus kemoterapi
paru-paru di RSUP Dr. Sardjito Yogyakarta tahun 2008……… 49
Tabel XVIII. Rangkuman risiko mual- muntah vs kasus mual- muntah pada
kemoterapi kanker paru-paru di RSUP Dr. Sardjito Yogyakarta
2008………..……… 50
xix
paru-paru di RSUP Dr. Sardjito Yogyakarta tahun
2008……….. 51
Tabel XX. DRPs butuh tambahan terapi obat pada kasus kemoterapi kanker
paru-paru di RSUP Dr. Sardjito Yogyakarta tahun 2008…... 54
Tabel XXI. DRPs obat tidak tepat pada kasus kemoterapi kanker paru-paru
di RSUP Dr. Sardjito Yogyakarta tahun 2008….………. 58
Tabel XXII. DRPs dosis terlalu tinggi pada kasus kemoterapi kanker paru-paru
di RSUP Dr. Sardjito Yogyakarta tahun 2008……… 60
Tabel XXIII. Riwayat mual- muntah pada pasien kanker paru-paru di RSUP Dr.
xx
DAFTAR GAMBAR
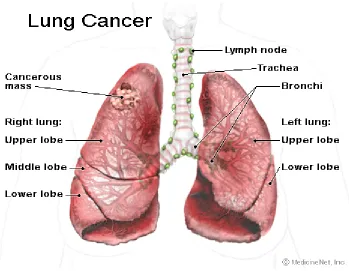
Gambar 1. Kanker Paru-paru ... 6
Gambar 2. Mekanisme mual- muntah ... 20
Gambar 3. Skema inklusi subyek penelitian ... 33
Gambar 4. Presentase interval umur pasien kanker paru-paru di RSUP
Dr. Sardjito Yogyakarta tahun 2008 ... 38
Gambar 5. Presentase stadium pasien kanker paru-paru di RSUP Dr. Sardjito
Yogyakarta tahun 2008……….. 39
Gambar 6. Presentase riwayat merokok pada kasus kanker paru-paru... 41
Gambar 7. Presentase kelas terapi obat yang digunakan pada kasus
kemoterapi kanker paru-paru di RSUP Dr. Sardjito Yogyakarta
tahun 2008………. 42
Gambar 8. Presentase dampak terapi kasus mual- muntah pada kemoterapi
kanker paru-paru di RSUP Dr. Sardjito Yogyakarta tahun
xxi
DAFTAR LAMPIRAN
Lampiran 1. Data 10 besar diagnosa di Instalasi Rawat Inap RSUP Dr. Sardjito
Yogyakarta Tahun 2008 ……….. 71
Lampiran 2. Data pasien kasus mual- muntah pada kemoterapi kanker paru-paru
di RSUD Dr. Sardjito Yogyakarta tahun 2008………. 72
Lampiran 3. Rangkuman DRPs pada penatalaksanaan kasus mual- muntah
kemoterapi kanker paru-paru di RSUP Dr. Sardjito Yogyakarta
tahun 2008………..……….... 93
Lampiran 4. Daftar komposisi obat yang digunakan pada kasus mual- muntah
kemoterapi kanker paru-paru di RSUP Dr. Sardjito Yogyakarta
1
Kanker paru-paru merupakan perkembangan yang tidak terkendali dari
sel-sel abnormal dari salah satu atau kedua sisi paru, sementara sel-sel jaringan
paru yang normal tumbuh dan berkembang dalam jaringan paru yang sehat, sel-sel
yang tidak normal tumbuh dan berkembang secara cepat tidak pada jaringan paru
yang normal. Kumpulan sel-sel kanker tersebut merusak dan menganggu kerja
paru (Anonim, 2004). Kanker paru-paru merupakan penyakit yang paling banyak
menyebabkan kematian pada pria-pria dan wanita-wanita di seluruh dunia
dibandingkan dengan kanker jenis lainnya. The American Cancer Society
memperkirakan bahwa 213.380 kasus-kasus baru kanker paru-paru di Amerika
akan didiagnosis dan 160.390 kematian-kematian yang disebabkan kanker
paru-paru akan terjadi pada tahun 2007. Kanker paru-paru-paru-paru sebagian besar adalah suatu
penyakit dari orang tua, hampir 70% dari orang-orang yang terdiagnosis dengan
kondisi ini adalah berumur diatas 65 tahun, kurang dari 3% kasus-kasus terjadi
pada orang-orang dibawah umur 45 tahun (Anonim, 2009a). Di Indonesia, kanker
paru-paru menjadi penyebab kematian utama kaum pria dan lebih dari 70% kasus
kanker itu baru terdiagnosis pada stadium lanjut (stadium IIIB atau IV) sehingga
hanya 5 % penderita yang bisa bertahan hidup hingga 5 tahun setelah dinyataka n
Salah satu penanganan kanker paru-paru adalah melalui kemoterapi.
Kemoterapi merujuk pada pemberian obat-obat yang menghentikan pertumbuhan
sel-sel kanker dengan membasmi mereka atau mencegah mereka
membelah/membagi. Kemoterapi mungkin diberikan sendirian, sebagai suatu
adjuvant pada terapi operasi, atau dalam kombinasi dengan radioterapi.
Kemoterapi menyebabkan terjadinya pelepasan substansi serotonin
(5-HT), dan zat kimia lain dalam usus yang dapat menstimulasi pusat muntah dan
dapat menyebabkan muntah (Anonim, 2006a). Sekitar 70% sampai 80% pasien
yang menerima kemoterapi mengalami mual- muntah, dan 10% sampai 44% dari
jumlah tersebut pasien mengalami mual dan atau muntah tipe anticipatory
(DiPiro, 2005). Tingginya angka kejadian mual dan muntah akibat kemoterapi
menjadi dasar pentingnya dilakukan penelitian mengenai penatalaksanaan mual
dan muntah pada kemoterapi kanker paru-paru.
Penelitian ini dilakukan di RSUP Dr. Sardjito Yogyakarta yang berada di
Jalan Kesehatan 01 Sekip Yogyakarta 587333. RSUP Dr. Sardjito mempunyai
pelayanan terpadu spesialis kanker di Instalasi Kanker “Tulip” dan merupakan
rumah sakit rujukan yang memiliki banyak kasus yang menarik untuk dievaluasi
penatalaksanaannya terutama kasus mual dan muntah. Visi dari RSUP Dr.
Sardjito yaitu menjadi salah satu rumah sakit unggulan dalam bidang pelayanan,
pendidikan dan penelitian di Asia Tenggara tahun 2010 yang bertumpu pada
kemandirian, sedangkan misinya yaitu memberikan pelayanan kesehatan yang
paripurna, bermutu dan terjangkau masyarakat, melaksanakan pendidikan dan
menyelenggarakan penelitian dan pengembangan IPTEK Kesehatan yang
berwawasan global, meningkatkan kesejahteraan karyawan; dan meningkatkan
pendapatan untuk menunjang kemandirian rumah sakit (Anonim, 2009c). Menurut
data 10 besar diagnosa di RSUP Dr. Sardjito Yogyakarta tahun 2008, peringkat
pertama diduduki oleh kemoterapi kanker. Dapat dikatakan bahwa pada tahun
2008 sebagian besar pasien datang ke RSUP Dr. Sardjito Yogyakarta untuk
melakukan program kemoterapi kanker. Semakin banyak kasus kemoterapi
memungkinkan semakin banyak pula kejadian Drug Related Problems (DRPs)
pada penanganan efek samping kemoterapi. Berdasarkan hal tersebut maka
dilakukan penelitian tentang evaluasi penatalaksanaan mual dan muntah sebagai
efek samping kemoterapi pada pasien kanker paru-paru agar dapat tercapainya
pengobatan yang optimal.
1. Permasalahan
Berdasarkan latar belakang yang telah diuraikan maka dapat dirumuskan
permasalahan sebagai berikut:
a. Seperti apakah profil pasien kanker paru-paru yang mengalami
mual-muntah di RSUP Dr. Sardjito Yogyakarta tahun 2008 yang meliputi
umur, stadium, penyakit penyerta, dan riwayat merokok?
b. Seperti apakah profil pengobatan kasus kemoterapi kanker paru-paru
yang mengalami mual- muntah di RSUP Dr. Sardjito Yogyakarta tahun
c. Seperti apakah strategi penatalaksanaan mual- muntah pada kemoterapi
kanker paru-paru di RSUP Dr. Sardjito Yogyakarta tahun 2008 meliputi
terapi obat, golongan, dan jenis obat yang diberikan?
d. Seperti apakah DRPs yang timbul pada penatalaksanaan kasus mual-
muntah pada kemoterapi kanker paru-paru yang meliputi keadaan: butuh
tambahan terapi obat, tidak perlu terapi obat, pilihan obat tidak tepat,
dosis terlalu rendah, adverse drug reactions, dosis terlalu tinggi?
2. Keaslian Karya
Berdasarkan penelusuran pustaka yang dilakukan penulis, penelitian
mengenai penatalaksanaan kasus mual dan muntah pada kemoterapi kanker
paru-paru di RSUP Dr. Sardjito Yogyakarta tahun 2008 belum pernah
dilakukan.
3. Manfaat Penelitian
a. Manfaat teoritis
Hasil dari penelitian ini diharapkan dapat memberikan informasi
mengenai penatalaksanaan kasus mual dan muntah pada kemoterapi
kanker paru-paru.
b. Manfaat praktis
Hasil dari penelitian ini dapat digunakan sebagai bahan pertimbangan
dalam usaha peningkatan mutu pelayanan kesehatan dalam hal
B. Tujuan Penelitian 1. Tujuan Umum
Secara umum penelitian ini dilakukan untuk mengevaluasi
penatalaksanaan kasus mual- muntah pada kemoterapi kanker paru-paru di
RSUP Dr. Sardjito Yogyakarta tahun 2008.
2. Tujuan Khusus
a. Menggambarkan profil pasien kanker paru-paru yang mengalami
mual-muntah di RSUP Dr. Sardjito Yogyakarta tahun 2008 yang meliputi umur,
stadium, penyakit penyerta, dan riwayat merokok.
b. Menggambarkan profil pengobatan kasus kemoterapi kanker paru-paru
yang mengalami mual- muntah di RSUP Dr. Sardjito Yogyakarta tahun
2008 meliputi golongan obat, jenis obat, dan kelas terapi.
c. Menggambarkan strategi penatalaksanaan kasus mual dan muntah pada
kemoterapi kanker paru-paru di RSUP Dr. Sardjito Yogyakarta tahun 2008
meliputi terapi obat, golongan, dan jenis obat yang diberikan.
d. Menggambarkan DRPs yang timbul pada penatalaksanaan kasus mual dan
muntah pada kemoterapi kanker paru-paru yang meliputi keadaan: butuh
tambahan terapi obat, tidak perlu terapi obat, pilihan obat tidak tepat, dosis
6
BAB II
TINJAUAN PUSTAKA A. Kanker Paru-paru 1. Definisi
Kanker paru-paru adalah tu mor padat yang berasal dari sel-sel epitel bronkial.
Berdasarkan perbedaan sejarah dan respon terapinya kanker paru-paru dibedakan menjadi
non-small cell cancer dan small cell lung cancer (SCLC) (DiPiro, 2009).
1. Epidemiologi
Prevalensi kanker paru-paru di negara maju sangat tinggi, di USA tahun
2002 dilaporkan terdapat 169.400 kasus baru (merupakan 13% dari semua
kanker baru yang terdiagnosis) dengan 154.900 kematian (merupakan 28%
dari seluruh kematian akibat kanker), di Inggris prevalensi kejadiannya
mencapai 40.000/tahun, sedangkan di Indonesia menduduki peringkat 4
terbanyak, di RS Dharmais Jakarta tahun 1998 menduduki urutan ke 3 sesudah
kanker payudara dan leher rahim. Angka kematian akibat kanker paru-paru di
seluruh dunia mencapai kurang lebih satu juta penduduk tiap tahunnya.
Karena sistem pencatatan kita yang belum baik prevalensi pastinya belum
diketahui tetapi klinik tumor dan paru di Rumah Sakit merasakan benar
peningkatannya. Di negara berkembang lain dilaporkan insidennya naik
dengan cepat antara lain karena konsumsi rokok berlebihan seperti di China
yang mengkonsumsi 30% rokok dunia. Sebagian besar kanker paru-paru
mengenai pria (65%) dengan life time risk 1:13 dan pada perempuan 1:20
(Amin, 2006).
Sebuah artikel menceritakan bahwa kemampuan untuk bertahan hidup
selama lima tahun dari penderita NSCLC bervariasi tergantung dari
stadiumnya. Stage I memiliki survival terbaik yaitu mendekati 50%.
Kira-kira 25% dari pasien stadium II dapat bertahan selama 5 tahun dan 8% untuk
pasien stadium III. Penelitian mengatakan hanya 2% pasien stadium IV dapat
bertahan hidup selama lima tahun. Pada jenis SCLC sebanyak 10-50% dari
(Valentino, 2010). Kemampuan ketahanan hidup selama 2 tahun juga
dipaparkan pada sebuah penelitian di Rumah Sakit Kanker Dharmais yang
hasilnya 10,02% untuk stadium IV dan 25,96% untuk stadium ≤ IIIB (Rasyid,
2001).
2. Etiologi
Seperti umumnya kanker yang lain penyebab kanker paru-paru yang
pasti belum diketahui, tapi paparan atau inhalasi berkepanjangan suatu zat
yang bersifat karsinogenik merupakan faktor penyebab utama disamping
adanya faktor lain separti sistem kekebala n tubuh, genetik, dan lain- lain
(Amin, 2006).
Umumnya kanker paru-paru disebabkan oleh karsinogen yang berasal
dari rokok. Prevalensi merokok di Amerika adalah 28 % untuk laki- laki dan
25% untuk perempuan keduanya dari kalangan usia 18 tahun ke atas, dan 38%
untuk perokok usia pelajar SMA. Resiko perkembangan kanker paru-paru
meningkat sekitar 13 kali lipat pada perokok aktif dan sekitar 1,5 kali lipat
pada perokok pasif yang terpapar asap rokok dalam waktu yang lama.
Penyakit chronic obstructive pulmonary, yang juga berhubungan dengan
rokok, meningkatkan resiko kanker paru-paru menjadi semakin luas (Minna,
2001). Terdapat hubungan antara rata-rata jumlah rokok yang dihisap per hari
dengan tingginya insiden kanker paru-paru. Dikatakan bahwa 1 dari 9 perokok
berat akan menderita kanker paru-paru. Perokok pasif pun akan beresiko
terkena kanker paru-paru. Anak-anak yang terpapar asap rokok selama 25
dibandingkan dengan yang tidak terpapar, dan perempuan yang hidup dengan
suami/pasangan perokok juga terkena resiko kanker paru-paru 2-3 kali lipat.
Diperkirakan 25% kanker paru-paru dari bukan perokok adalah berasal dari
perokok pasif. Insiden kanker paru-paru pada perempuan di USA dalam 10
tahun terakhir juga naik menjadi 5% per tahun, antara lain karena
meningkatnya jumlah perempuan perokok dan sebagai perokok pasif
(Amin,2006).
Usaha untuk menghimbau orang-orang supaya tidak merokok sudah
dilakukan tetapi menghentikan merokok memang hal yang sangat sulit, karena
kebiasaan merokok menggambarkan kekuatan sifat adiksi terhadap nikotin
sehingga mencegah orang untuk memulai merokok adalah tindakan yang lebih
efektif, dan upaya itu perlu ditargetkan untuk anak-anak (Minna, 2001).
3. Patofisiologi
Kanker paru-paru berasal dari sel-sel epitel majemuk yang berpotensi
setelah terkena karsinogen akan menyebabkan peradangan kronis yang
mengarah ke genetik dan perubahan sitologi dan akhirnya untuk karsinoma.
Aktivasi protooncogen, inhibisi atau mutasi tumor gen supresor, dan
produksi dari faktor pertumbuhan autokrin berkontribusi pada proliferasi
seluler dan transformasi ganas. Perubahan molekular, seperti mutasi P53 dan
ekspresi berlebihan dari reseptor faktor pertumbuhan epidermal juga
mempengaruhi prognosis penyakit dan respon terhadap terapi.
Merokok merupakan faktor resiko dari 80% kasus kanker paru-paru.
misalnya asbes dan benena, faktor- faktor risiko genetik, dan sejarah penyakit
paru-paru lainnya misalnya tuberculosis dan fibrosis paru.
Jenis sel utama adalah SCLC (~ 15 % dari semua kanker paru-paru),
adenokarsinoma (~ 50%), karsinoma sel skuamosa (kurang dari 30%), dan
karsinoma sel besar (large cell carcinoma). Tiga jenis yang terakhir
dikelompokkan bersama-sama dan disebut sebagai NSCLC (DiPiro, 2009).
4. Tanda dan ge jala
Tanda dan gejala kanker paru-paru dapat dikelompokkan menjadi tiga
subdivisi yaitu pulmonary, extrapulmonary, dan sindrom paraneoplastik.
Membedakan antara kelas-kelas ini penting karena dapat membantu dalam
menentukan tingkat keparahan penyakit, panduan pilihan pengobatan, dan
mempengaruhi prognosis.
a. Gejala pulmonary
Merupakan gejala karena efek langsung dari tumor primer yang sering
muncul pertama dan yang paling umum. Gejala ini antara lain:
1) Batuk
2) Nyeri dada
3) SVC obstruksi
4) Sesak napas
5) Disfagia
6) Hemoptisis
b. Gejala extrapulmonary
Setelah tumor menginvasi jaringan di luar rongga pleura, itu dapat
menghasilkan beragam gejala, antara lain:
1) Nyeri tulang
2) Adrenal insufisiensi
3) Kebingungan
4) Perubahan kepribadian
5) Pembesaran kelenjar getah bening
6) Berat badan menurun
7) Kejang
8) Mual
9) Gejala focal neurologis
10)Horner’s syndrome
11)Kelelahan
12)Sakit kepala
13)Muntah
14)Nodul kulit bawah kulit
c. Sindrom paraneoplastik
Sindrom paraneoplastik merupakan gejala yang bukan merupakan hasil
dari efek langsung dari tumor ini disebut sindrom paraneoplastik. Gejala ini
mungkin disebabkan oleh bahan yang dikeluarkan oleh tumor atau sebagai
respons terhadap tumor dan sering terjadi di jaringan jauh dari lokasi
berbagai sistem, termasuk endokrin, neurologis, kerangka, ginjal,
metabolik, vaskular, dan sistem hematologi.
Gejala klinis terlihat tidak umum sampai kanker paru-paru tumor
menjadi besar dan / atau metastasis. Ini adalah kunci faktor dalam buruknya
prognosis yang terkait dengan kanker paru-paru. Pasien yang didiagnosis
klinis pada tahap awal lebih mungkin untuk merespon pengobatan daripada
mereka di tahap-tahap selanjutnya. Oleh karena itu, pada diagnosis kanker
paru-paru sangat penting dilakukan pemeriksaan sebelumnya dan
identifikasi tanda dan gejala awal. Teknik penyaringan belum cukup halus
untuk menunjukkan tingkat tinggi dari sensitivitas dan spesifisitas sehingga
mengidentifikasi pasien kanker paru-paru pada presentasi gejala adalah
yang paling penting (Chisholm- Burns, 2008).
5. Diagnosis
Prosedur diagnosis pada kanker paru-paru meliputi:
a. Foto rontgen dada secara posterior-anterior (PA) dan lateral
Pemeriksaan awal sederhana yang dapat mendeteksi adanya kanker
paru-paru.penelitian dari Mayo Clinic USA, menhatakan bahwa 61% tumor
paru terdeteksi dalam pemeriksanaan rutin dengan foto rongent dada biasa
sedangkan pemeriksaan sitologi sputum hanya bisa mendeteksi 19%.
b. Pemeriksaan Computed Tomography dan Magnetic Resonance Imaging
Pemeriksaan CT Scan pada torak lebih sensitif daripada pemeriksaan
foto dada biasa karena bisa mendeteksi kelainan atau nodul dengan
mencapai 25-60%. Bila fasilitas ini memungkinkan, pemeriksaan CT Scan
bisa sebagai pemeriksaan skrining kedua setelah foto dada biasa.
Pemeriksaan Magnetic Resonance Imaging (MRI) tidak rutin dikerjakan,
karena hanya terbatas untuk menilai kelainan tumor yang menginvasi ke
dalam vertebra, medula spinal, mediastum, di samping biayanya juga
mahal.
Pemeriksaan MRI torak tidak lebih superior dibandingkan CT Scan
torak.Saat ini sedang dikembangkan teknik imaging yang lebih akurat yakni
Positron Emission Tomography (PET) yang dapat membedakan tumor
jinak dan ganas berdasarkan perbedaan biokimia dalam metabolisme zat-zat
seperti glukosa, oksigen, protein, asam nukleat.
Tumor yang kurang dari 1 cm, agar sulit dideteksi karena ukuran kecil
tersebut kurang diresolusi oleh PET Scanner. Sensitivitas dan spesifitas
cara PET ini dilaporkan 83-93% sensitif dan 60-90% spesifik. Beberapa
positif palsu juga ditemukan pada lesi inflamasi dan infeksi seperti
aspergilosis dan tuberkulosis. Sungguhpun begitu dari beberapa penelitian
diketahui bahwa PET mempunyai nilai akurasi lebih baik daripada
pemeriksaan CT Scan.
c. Pemeriksaan Bone Scanning
Pemeriksaan ini diperlukan apabila diduga ada tanda-tanda metastasis
ke tulang. Insiden tumor Non Small Cell Lung Cancer (NSCLC) ke tulang
d. Pemeriksaan Sitologi
Pemeriksaan sitologi sputum rutin dikerjakan terutama bila pasien ada
keluhan seperti batuk. Pemeriksaan sitologi tidak selalu menghasilkan hasil
positif karena tergantung pada letak tumor terhadap bronkus, jenis tumor,
teknik mengeluarkan sputum, jumlah sputum yang diperiksa (dia njurkan
pemeriksaan 3-5 berturut-turut), dan waktu pemeriksaan sputum (sputum
harus segar).
Pada kanker paru-paru yang letaknya sentral, pemeriksaan sputum
yang baik dapat memberikan hasil positif sampai 67-85% pada karsinoma
sel skuamosa. Pemeriksaan sputum dianjurkan sebagai pemeriksaan rutin
dan skrining untuk diagnosis dini kanker paru-paru.
e. Pemeriksaan Histopatologi
Pemeriksaan histopatologi adalah standar emas diagnosis kanker
paru-paru untuk mendapatkan spesimennya dapat dengan cara biopsi melalui
bronkoskopi (Amin, 2006).
6. Stadium
The American Joint Committee on Cancer telah menegakkan sebuah
dasar pengklasifikasian stadium dari kanker paru-paru ke dalam ukuran dan
luas tumor (T), adanya kelenjar getah bening (KGB) yang terlibat (N), dan ada
atau ketiadaan metastase (M). Faktor TNM ini untuk menunjukkan perbedaan
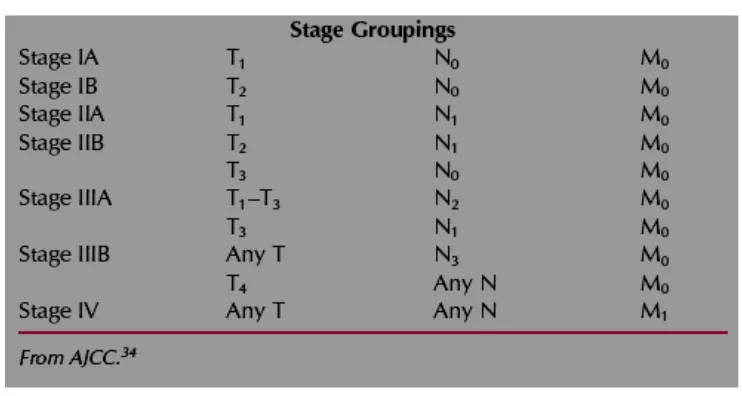
Tabel I. TNM (Tumor, Node, Metastase) International Staging System untuk kanker paru-paru (DiPiro, 2005).
Tabel II. Klasifikasi kanker paru-paru berdasarkan TNM (DiPiro, 2005).
Keterangan:
Tx : positif terdapat tumor ganas, tetapi tidak terlihat adanya lesi
Tis : carcinoma in situ T1 :tumor, diameter < 3 cm
T2 : tumor, diameter > 3 cm atau terdapat atelektasis pada distal hilus
T3 : tumor ukuran apapun meluas ke pleura, dinding dada, diafragma,
perikardium, < 2 cm dari carina, terdapat etelektasis total.
T4 : tumor ukuran apapun invasi ke mediastinum, janutng, great vessel, trakhea, esofagus, badan bagian tulang belakang, atau carina, atau terdapat efusi pleura malignant
No : tidak ada keterlibatan kelenjar getah bening (KGB) yang terlibat N1 : metastasis KGB bronkopulmoner atau ipsilateral hilus
N2 : metastasis KGB mediastinal atas sub carina
N3 : metastasis KGB mediastinal kontra lateral atau hilus atau KGB skaleneus atau supraklavikular
Mo : tidak ada metastasis jinak
M1 : metastasis jinak pada organ (otak, hati, dll)
7. Penatalaksanaan Terapi
Pengobatan kanker paru-paru memiliki tujuan kuratif, paliatif, dan
suportif. Pada tujuan kuratif, terapi kanker menyembuhkan atau
pasien. Sedangkan tujuan paliatif, terapi kanker mengurangi dampak kanker,
meningkatkan kualitas hidup. Pada terapi suportif, terapi kanker menunjang
pengobatan kuratif paliatif dan terminal seperti pemberian nutrisi, tranfusi
darah dan komponen darah, growth factors obat anti nyeri dan anti infeksi.
Hasil yang ingin dicapai adalah mengeradikasi sel kanker (Amin, 2006).
Terdapat beda fundamental perangai biologis Non Small Cell Lung
Cancer (NSCLC) dengan Small Cell Lung Cancer (SCLC) sehingga
pengobatannya harus dibedakan.
Staging TNM yang didasarkan pada ukuran tumor (T), kelenjar getah
bening yang terlibat (N), dan ada tidaknya metastase bermanfaat sekali dalam
penentuan tatalaksana NSCLC. Staging dimulai dengan anamnesis dan
pemeriksaan fisik yang teliti dengan perhatian khusus kepada keadaan
sistemik, kardio pulmonal, neurologi, dan skeletal.
Terapi bedah adalah pilihan pertama pada stadium I atau II. Survival
pasien yang dioperasi pada stadium I mendekati 60%, pada stadium II 26-37%
dari IIA 17-36,3%. Pada stadium IIIA masih ada kontroversi mengenai
keberhasilan operasi bila kelenjar mediastinum epsilateral atau dinding torak
terdapat metastase.
Pasien stadium IIIB dan IV tidak dioperasi. Combined modality therapy
yaitu gabungan radiasi, kemoterapi dengan operasi (dua atau tiga modalitas)
dilaporkan memperpanjang survival dari studi-studi yang masih berlangsung.
Pada beberapa kasus yang inoperable, radioterapi dilakukan sebagai
dengan komplikasi seperti mengurangi efek obstruksi/penekanan terhadap
pembuluh darah/bronkus.
Pasien dengan metastase sebatas N1-2 atau saat operasi terlihat tumor
sudah merambat sebatas sayatan operasi maka radiasi post operasi dianjurkan
untuk diberikan. Radiasi preoperasi untuk mengecilkan ukuran tumor pada
pancoast tumor atau stadium IIIB dilaporkan bermanfaat dari beberapa sentra
kanker.
Kemoterapi digunakan sebagai terapi baku untuk pasien mulai dari
stadium IIIA dan untuk pengobatan paliatif. Kemoterapi adjuvan diberikan
mulai dari stadium II dengan sasaran lokoregional tumor dapat direseksi
lengkap, cara pemberian diberikan setelah terapi lokal definitif dengan
pembedahan, radioterapi atau keduanya (Amin, 2006).
A. Kemoterapi
Salah satu pengobatan kanker paru yaitu dengan kemoterapi. Tujuan
kemoterapi adalah mengendalikan dan mengurangi jumlah sel kanker. Kemoterapi
dilakukan dengan obat sitostatika yang akan merusak DNA atau bertindak sebagai
inhibitor umum pada pembelahan sel. Kemoterapi dapat dilakukan secara tunggal
maupun kombinasi (Prayogo, 2003).
Pemberian obat kemoterapi tidak sama dengan pemberian obat lain.
Obat-obat kemoterapi merupakan toksik untuk semua sel sehingga selain membunuh
sel-sel kanker juga mengganggu sel normal. Mekanisme kerja obat kemoterapi
pada umumnya berdasarkan atas gangguan pada salah satu proses sel yang
maka semua antikanker bersifat mengganggu sel normal (sitotoksik), mekanisme
obat kemoterapi tersebut adalah:
1. Alkilator, mekanisme kerjanya dengan memindahkan gugus alkil ke
bagian-bagian sel tumor. Alkilasi DNA diduga merupakan interaksi utama yang dapat
membunuh sel tumor.
2. Antimetabolit, anti purin dan anti pirimidin mengambil tempat dari purin dan
pirimidin dalam pembentukan nukleosida, sehingga mengganggu berbagai
reaksi penting dalam tubuh. Metabolisme purin dan pirimidin lebih tinggi pada
sel kanker daripada sel normal sehingga penghambatan sintesis DNA sel
kanker oleh obat ini lebih kuat dibanding terhadap sel normal. Contoh dari
obat golongan ini adalah metotreksat, antagonis purin (6-thiopurin, fludarabin,
fosfat, kladribin), antagonis pirimidin (fluororasiol, sitarabin, azatidin).
3. Antibiotik antikanker, golongan obat ini terikat rantai DNA terputus dan
mengganggu replikasi sel. Contoh dari golongan obat ini adalah antrasiklin,
daktinomisin, plikamisin, mitomisin, dan bleomisin.
4. Alkaloid tanaman, contoh dari obat ini adalah vinblastin dan vinkristin.
Mekanisme kerja vinblastin meliputi depolimerisasi mikrotubulus yang
merupakan bagian penting untuk rangka sel dan spindle mitotic. Mekanisme
kerja vinkristin identik dengan vinblastin. Vinkiristin dikatakan juga
merupakan racun spindel yang menyebabkan terhentinya siklus mitotik.
5. Obat hormon, golongan obat ini diresepkan untuk mengubah pertumbuhan
neoplasma ganas atau untuk mengelola atau mengatasi efek psikologinya
B. Mual – muntah 1. Definisi
Mual adalah sensasi tidak enak yang biasanya terjadi sebelum keinginan
untuk muntah. Sedangkan muntah sendiri adalah pengeluaran isi lambung
dengan kuat lewat mulut. Muntah terjadi apabila pusat muntah di susunan
saraf pusat terstimulasi (Anonim, 2009a). Muntah dikendalikan oleh pusat
muntah pada dasar ventrikel otak keempat. Pusat ini terletak dekat dengan
pusat vasomotor, pernafasan dan salvasi. Pusat muntah menerima impuls dari
chemoreceptor trigger zone (CTZ), hipotalamus, korteks serebri dan area
vestibular. Peranan dari pusat muntah adalah untuk mengkoordinir semua
komponen kompleks yang terlibat dalam proses muntah. Stimulus psikologis,
neurologis, refleks, endokrin, dan kimiawi dapat menyebabkan muntah
(Walsh, 1997).
2. Mekanisme mual-muntah
Muntah adalah hasil stimulasi dari jalur refleks yang dikontrol oleh otak.
Muntah dipicu oleh impuls afferent ke pusat muntah (yang berada di medula)
dari chemoreceptor trigger zone, faring dan saluran gastrointestinal, dan
korteks serebral. Muntah ditemukan ketika impuls dikirim dari pusat muntah
ke pusat salivasi, otot abdominal, pusat pernafasan, dan saraf c ranial (Anonim,
Gambar 2. Mekanisme mual- muntah (Anonim, 2007)
Terjadinya muntah didahului oleh salvasi dan inspirasi dalam. Sfingter
esofagus akan relaksasi, laring dan palatum mole terangkat, dan glotis
menutup. Selanjutnya diafragma akan berkontraksi dan menurun, dan dinding
perut juga berkontraksi mengakibatkan suatu tekanan pada lambung, sehingga
isinya dimuntahkan. Sensasi mual biasanya disertai dengan motilitas lambung
dan peningkatan kontraksi duodenum. Mual biasanya disusul muntah, namun
keduanya tidak selalu harus terjadi bersama-sama. Mual kronik dapat terjasi
tanpa adanya muntah; pada kasus muntah sentral, muntah terjadi tanpa
didahului oleh mual (Walsh, 1997).
Chemoreceptor trigger zone, pusat muntah, dan saluran gastrointestinal
memiliki banyak reseptor neurotransmiter. Aktivasi dari reseptor ini oleh obat
diinduksi karena kemoterapi. Neuroreseptor pokok yang terlibat dalam respon
mual- muntah adalah serotonin (5-hydroxytryptamine [5-HT3]) dan dopamin.
Neuroresptor lainnya yaitu acetylcholine, kortikosteroid, histamin, cannaboid,
opiat, dan neurokinin-1 (NK-1) yang lokasinya di pusat muntah dan pusat
vestibular di otak (Anonim, 2009a).
3. Tipe mual-muntah
Menurut NCCN 2009, mual- muntah sebagai efek samping dari
kemoterapi diklasifikasikan menjadi empat tipe yaitu:
a. Akut : mual- muntah terjadi dalam hitungan menit hingga beberapa jam
pertama setelah kemoterapi berlangsung hingga 24 jam. Umumnya puncak
dari tipe akut ini adalah setelah 6-8 jam. Tipe ini dipengaruhi oleh umur
pasien, jenis kelamin, lingkungan dilaksanakannya kemoterapi, sejarah
penggunaan alkohol kronis, potensi mengala mi mual- muntah, dosis
penyebab emesis yang diberikan serta keefektifan regimen antiemetik yang
diberikan.
b. Delayed : terjadi lebih dari 24 jam setelah kemoterapi diberikan, tipe ini
berkaitan dengan pemberian obat kemoterapi seperti cisplatin, carboplatin,
cyclophosphamide dan atau doxorubicin. Untuk cysplatin, mual- muntah
dapat terjadi intensitas maksimal pada 48 sampai 72 jam setelah kemoterapi
dan dapat tejadi selama 6-7 hari.
c. Anticipatory : terjadi sebelum pasien menerima kemoterapi selanjutnya, hal
ini akibat rasa trauma dari pasien karena penanganan mual- muntah akibat
d. Breakthrough : mual- muntah masih terjadi di samping terapi pencegahan
yang diberikan sehingga memerlukan terapi profilaksis sebagai terapi
tambahan.
e. Refractory : mual- muntah terjadi setelah salah satu atau beberapa kali
kemoterapi karena pemberian terapi antiemetik dalam terapi sebelumnya
gagal (Anonim, 2009a).
4. Penatalaksanaan mual-muntah
a. Tujuan
Terapi mual- muntah digunakan untuk mencegah atau mengurangi kejadian
mual- muntah selama atau sesudah proses kemoterapi. Selain itu terapi
mual- muntah juga bertujuan mengurangi muntah pada awal kemoterapi
sehingga dapat memberikan rasa nyaman pada pasien dan meningkatkan
keefektifan kemoterapi.
b. Sasaran
Pencegahan terbaik untuk mual- muntah adalah dengan mengendalikan
langsung dipusatnya. Pusat muntah beradapada dasar ventrikel otak, pusat
muntah tersebut akan menerima rangsang dari chemoreceptor trigge zone
(CTZ) yang nantinya akan menyebabkan muntah. Antiemetik merupakan
obat yang diindikasikan untuk mencegah mual- muntah. Antiemetik
mengontrol mual- muntah yang bekerja dengan memblok sinyal pada otak
c. Strategi Farmakologi
Strategi farmakologi untuk mengatasi mual- muntah adalah dengan
memberikan obat antiemetik. Terdapat berbagai pilihan antiemetik dengan
dosis dan rute pemberian yang berbeda-beda. Faktor yang mendasari
pemilihan antiemetik meliputi penyebab terjadinya mual- muntah;
frekuensi, durasi, serta keparahan mual- muntah yang terjadi; kemampuan
pasien untuk menerima obat oral, rectal, injeksi, atau transdermal; serta
kualitas kerja dari antiemetik yang diberikan (DiPiro, 2005). Antiemetik
paling baik diberikan sebelum pasien menerima kemoterapi. Pemberian
antiemetik dapat dikombinasikan dua atau lebih obat (Anonim, 2006b).
Penatalaksanaan mual- muntah berdasarkan NCCN 2009 dan NCI 2006
sebagai berikut:
1) Mual- muntah kelas IV (tinggi)
a). Hari 1 : aprepitan 125 mg p.o, hari 2-3 80 mg p.o, dan
b). Hari 1 : dexamethasone 12 mg p.o atau i.v, hari 2-4, 80 mg p.o atau
i.v, dan antagonis 5HT3.
c). Lorazepam ± 0,5 – 2 p.o atau i.v atau sublingual setiap 4-6 jam pada
hari 1 – 4.
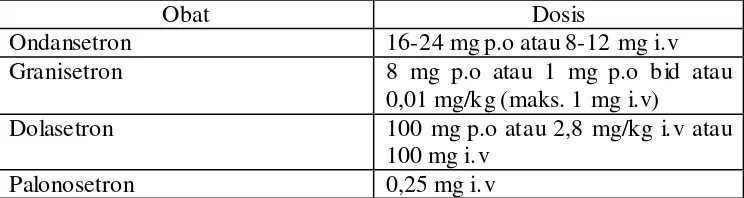
Tabel III. Terapi antagonis 5-HT3 untuk mual- muntah kelas IV (salah satu)
Obat Dosis
Ondansetron 16-24 mg p.o atau 8-12 mg i.v
Granisetron 8 mg p.o atau 1 mg p.o bid atau
0,01 mg/kg (maks. 1 mg i.v)
Dolasetron 100 mg p.o atau 2,8 mg/kg i.v atau
100 mg i.v
2) Mual- muntah kelas III (sedang)
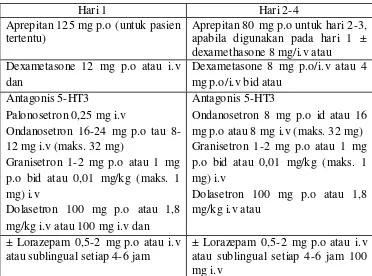
Tabel IV. Terapi untuk mual- muntah kelas III (sedang)
Hari 1 Hari 2-4
Aprepitan 125 mg p.o (untuk pasien tertentu)
Aprepitan 80 mg p.o untuk hari 2-3, apabila digunakan pada hari 1 ± dexamethasone 8 mg/i.v atau
Dexametasone 12 mg p.o atau i.v dan
Dexametasone 8 mg p.o/i.v atau 4 mg p.o/i.v bid atau
Antagonis 5-HT3
Palonosetron 0,25 mg i.v
Ondanosetron 16-24 mg p.o tau 8-12 mg i.v (maks. 32 mg)
Granisetron 1-2 mg p.o atau 1 mg p.o bid atau 0,01 mg/kg (maks. 1 mg) i.v
Dolasetron 100 mg p.o atau 1,8 mg/kg i.v atau 100 mg i.v dan
Antagonis 5-HT3
Ondanosetron 8 mg p.o id atau 16 mg p.o atau 8 mg i.v (maks. 32 mg) Granisetron 1-2 mg p.o atau 1 mg p.o bid atau 0,01 mg/kg (maks. 1 mg) i.v
Dolasetron 100 mg p.o atau 1,8 mg/kg i.v atau
± Lorazepam 0,5-2 mg p.o atau i.v atau sublingual setiap 4-6 jam
± Lorazepam 0,5-2 mg p.o atau i.v atau sublingual setiap 4-6 jam 100 mg i.v
3) Mual- muntah kelas II (rendah)
Diberikan sebelum kemoterapi dan diberikan sesuai jadwal kemoterapi.
a) Dexamethasone 12 mg p.o atau i.v
b)Proklorperazin 10 mg p.o atau i.v setiap 4-6 jam.
c) Metochlopramide 20-40 mg p.o setiap 4-6 jam 12 mg/kg i.v dengan
atau tanpa diphenhydramine.
4) Mual- muntah kelas I (minimal)
Tidak diberikan antiemetik profilaksis, namun apabila terjadi mual/
muntah maka sebagai akan digunakan terapi sama seperti terapi untuk
emesis kelas rendah.
Pencegahan mual- muntah juga perlu dilakukan disamping terapi yang telah
disebut di atas.
1) Pencegahan mual- muntah tipe akut
Terapi antiemetik diberikan sebelum kemoterapi kemudian diulang
dalam waktu 24 jam. Untuk mual- muntah kelas tinggi, sedang, rendah,
dan minimal seperti tertulis diatas.
Antiemetik profilaksis diberikan sebelum kemoterapi sesuai dengan
kelas obat antineoplastik penyebab mual- muntah (tinggi, sedang, rendah,
dan minimal). Antiemetik profilaksis diberikan sebelum kemoterapi.
Rekomendasi untuk antiemetik primer meliputi dosis obat.
Mual- muntah kelas IV (tinggi) akibat kelas obat alteramin, carmustine >
250 mg/m2, cisplatin 50 mg/m2 atau lebih, cyclophosphamide 1500
mg/m2, dacarbazine, mechlorethamine, prokarbazin (oral), streptozocin
atau kombinasi doxorubicin/epirubicin dengan cyclophosphamide.
Antiemetik untuk mual kelas tinggi meliputi dexamethasone dan
antagonis 5-HT3 dengan atau tanpa lorazepam.
Mual- muntah kelas III (sedang) pada hari pertama diberikan
dexamethasone dan antagonis 5-HT3 dengan atau tanpa lorazepam,
antrasiklin dan cyclophosphamide, serta untuk pasien yang menerima
carboplatin, cisplatin, doxorubicin, epirubicin, ifosfamide, irinotecan,
atau methotrexate.
Mual- muntah kelas II (ringan) diberikan regimen non 5-HT3 antagonis
seperti dexamethasone, prochlorperazine, atau metochlopamide dengan
atau tanpa lorazepam. Regimen untuk pasien berpotensi tinggi
mengalami mual- muntah diberikan aprepitan 125 mg hari 1 dan 80 mg
pada hari 2 dan 3 p.o.
2) Pencegahan mual- muntah tipe delayed
Pilihan terapi terbaik untuk mual- muntah tipe delayed adalah dengan
terapi pencegahan. Untuk mual- muntah kelas IV (tinggi), terapi utama
yaitu dengan melanjutkan terapi profilaksis sebelumnya hingga 2-3 hari
setelah kemoterapi. Mual- muntah tipe delayed untuk akibat obat
antineoplastik kelas sedang, pencegahannya tergantung pada antiemetik
yang digunakan sebelum kemoterapi, misalnya ondansetron hanya
digunakan pada hari pertama, diberikan dengan atau tanpa deksametason
atau lorazepam.
3) Pencegahan mual- muntah tipe breakthrough
a). Tidak mual- muntah : terapi dilakukan sesuai dengan regimen
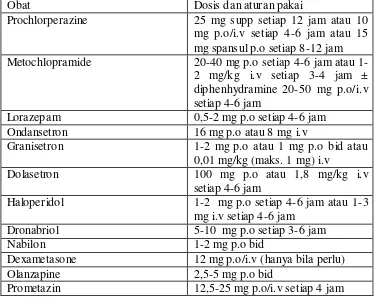
Tabel V. Terapi antiemetik untuk mual- muntah tipe breakthrough
Obat Dosis dan aturan pakai
Prochlorperazine 25 mg supp setiap 12 jam atau 10
mg p.o/i.v setiap 4-6 jam atau 15 mg spansul p.o setiap 8-12 jam
Metochlopramide 20-40 mg p.o setiap 4-6 jam atau
1-2 mg/kg i.v setiap 3-4 jam ± diphenhydramine 20-50 mg p.o/i.v setiap 4-6 jam
Lorazepam 0,5-2 mg p.o setiap 4-6 jam
Ondansetron 16 mg p.o atau 8 mg i.v
Granisetron 1-2 mg p.o atau 1 mg p.o bid atau
0,01 mg/kg (maks. 1 mg) i.v
Dolasetron 100 mg p.o atau 1,8 mg/kg i.v
setiap 4-6 jam
Haloperidol 1-2 mg p.o setiap 4-6 jam atau 1-3
mg i.v setiap 4-6 jam
Dronabriol 5-10 mg p.o setiap 3-6 jam
Nabilon 1-2 mg p.o bid
Dexametasone 12 mg p.o/i.v (hanya bila perlu)
Olanzapine 2,5-5 mg p.o bid
Prometazin 12,5-25 mg p.o/i.v setiap 4 jam
Apabila mual- muntah bisa teratasi, lanjutkan terapi untuk breakthrough
emesis. Apabila mual- muntah tidak teratasi maka lanjutkan terapi
antiemetik dengan level yang lebih tinggi.
4) Pencegahan mual- muntah tipe anticipatory
Terapi pencegahan bisa menggunakan antiemetik secara optimal setiap
kali sebelum kemoterapi. Terapi behavioral dengan relaksasi, hypnosis,
terapi musik, akupuntur/akupresur. Pemberian antiemetik dengan
alprazolam 0,5-2 mg p.o malam hari sebelum terapi diberikan serta
lorazepam pada malam sebelum dan pada pagi saat kemoterapi
d. Strategi non-farmakologis
Terapi non- farmakologis yang diberikan untuk mual- muntah dengan
pengaturan makanan, tindakan serta secara psikologis. Terapi tersebut
antara lain :
1) Minum cairan sepanjang hari seperti air dan jus, penting untuk
mengganti cairan yang hilang untuk menghindari dehidrasi.
2) Makan makanan dalam jumlah kecil sepanjang hari.
3) Hindari santapan berat, berlemak tinggi, dan berminyak tepat sebelum
kemoterapi.
4) Jangan rebah datar selama paling sedikit 2 jam setelah makan, istirahat
dengan duduk atau bersandar dengan kepala diangkat.
5) Jika muntah, berhentilah makan, apabila muntah sudah berhenti,
mulailah lagi makan dengan perlahan- lahan.
6) Hindari kafein (kopi, teh) dan merokok (Sati, 2007).
C. Drug Related Problems (DRPs)
Proses evaluasi dalam penelitian ini difokuskan pada permasalahan dalam
farmasi klinis yang terutama muncul karena pemakaian obat. Drug Related
Problems (DRPs) merupakan masalah- masalah yang timbul akibat
pengobatan/terapi yang dialami oleh pasien. DRPs tersebut meliputi tidak perlu
obat, perlu tambahan obat, obat tidak efektif, dosis obat terlalu rendah, adverse
drug reaction, dosis obat terlalu tinggi, ketidakpatuhan pasien. Menurut Cipolle
1. Tidak perlu terapi obat, meliputi tidak adanya indikasi yang memerlukan
terapi obat, pemakaian lebih dari satu macam obat dalam kondisi yang
sebenarnya cukup dengan satu macam obat saja, kondisi yang lebih baik
dirawat tanpa terapi obat, serta menggunakan obat untuk mencegah adverse
reaction yang sebenarnya dapat dihindari
2. Butuh tambahan terapi obat, meliputi kondisi baru membutuhkan obat, kondisi
adanya resiko yang memerlukan terapi obat untuk mencegahnya, kondisi yang
membutuhkan terapi obat kombinasi.
3. Obat tidak tepat, meliputi kondisi yang menyebabkan obat menjadi tidak
efektif, mengalami refractory terhadap obat, bentuk sediaan obat tidak tepat
untuk kondisi saat itu, obat yang digunakan bukan yang paling efektif.
4. Dosis terlalu rendah, meliputi dosis obat yang diberikan terlalu rendah untuk
memberikan efek, interval dosis jarang menghasilkan respon yang diinginkan,
durasi pemberian obat terlalu singkat untuk memberikan respon yang
diinginkan.
5. Adverse drug reactions (ADR), meliputi reksi yang tidak diinginkan, adanya
interaksi oat yang kemudian menyebabkan reaksi obat yang tidak diinginkan,
obat yang dipejankan terlalu cepat, ada reaksi alergi terhadap obat.
6. Dosis terlalu tinggi, meliputi dosis terlalu tinggi untuk pasien, frekuensi
pemberian terlalu sering, durasi pemberian obat terlalu lama, adanya interaksi
obat yang menghasilkan reaksi toksik, serta dosis obat terlalu cepat dinaikkan.
7. Ketidakpatuhan pasien, meliputi pasien kurang memahami petunjuk, pasien
produk obat terlalu mahal untuk pasien, pasien tidak dapat
mengkonsumsi/menelan/menggunakan obat sendiri, produk obat tidak tersedia
untuk pasien (Cipolle, 2004).
D. Keterangan Empiris
Penelitian ini diharapkan dapat memberikan gambaran evaluasi Drug
Related Problems (DRPs) pada penatalaksanaan kasus mual- muntah kemoterapi
31
Penelitian mengenai evaluasi penatalaksanaan mual- muntah pada kemoterapi
pasien kanker paru-paru di RSUP Dr. Sardjito Yogyakarta pada tahun 2008
merupakan jenis penelitian non eksperimental denga n mengikuti rancangan deskriptif
yang bersifat retrospektif. Penelitian ini merupakan penelitian non eksperimental
karena tidak ada perlakuan terhadap subjek uji. Rancangan penelitian ini bersifat
deskriptif karena penelitian ini bertujuan melakukan eksplorasi secara deskriptif
terhadap fenomena yang terjadi (Pratiknya, 2001). Di dalam penelitian ini dilakukan
pula evaluasi yaitu untuk melihat apakah timbul gejala mual- muntah selama
kemoterapi dan bagaimana penatalaksanaannya kemudian mengidentifikasikannya ke
dalam Drug Related Problems (DRPs), penelitian ini bersifat retrospektif karena data
yang digunakan dalam penelitian ini diambil dengan melakukan penelusuran terhadap
dokumen terdahulu, yaitu data rekam medik pasien kanker paru-paru tahun 2008.
B. Definisi Operasional
1. Evaluasi adalah melihat, menganalisis penatalaksanaan kasus mual- muntah pada
kemoterapi kanker paru-paru apakah sudah sesuai dengan prosedur standar yang
ada, dan mengidentifikasikan DRPs yang timbul menggunakan standar
Pharmaceutical Care Practice 2004, National Comprehensive Cancer Network
(NCCN) Clinical Practice Guideline in Oncology Antiemesis 2009, serta Standar
2. Drug Related Problems (DRPs) pada penelitian ini berupa masalah yang timbul
dari penatalaksanaan kasus mual- muntah selama kemoterapi meliputi tidak perlu
terapi obat, butuh tambahan terapi obat, obat tidak tepat, dosis terlalu rendah,
adverse drug reaction, dosis terlalu tinggi.
3. Pasien adalah semua pasien yang terdiagnosis menderita kanker paru-paru dan
menjalani kemoterapi menurut rekam medis.
4. Kasus adalah semua kasus pasien kanker paru yang menjalani kemoterapi dan
mengalami mual- muntah selama kemoterapi.
5. Mual adalah perasaan tidak enak atau sakit pada perut akibat adanya rangsangan
pada pusat muntah yang merupakan salah satu efek samping dari kemoterapi.
6. Muntah adalah salah satu efek samping kemoterapi berupa pengosongan perut
secara paksa melalui mulut akibat adanya rangsangan pada pusat muntah di otak
yang merupakan salah satu efek samping kemoterapi.
7. Golongan obat meliputi kelompok obat-obatan prekemoterapi, kemoterapi, pasca
kemoterapi dan antimual- muntah yang diberikan kepada pasien.
8. Jenis obat adalah nama generik atau kandungan zat aktif kecuali golongan obat
lain- lain yang disebutkan dalam merk dagangnya karena merupakan kombinasi
dari beberapa jenis obat dan vitamin yang diberikan kepada pasien.
9. Profil pasien adalah sekumpulan keterangan yang berkaitan dengan pasien kanker
10.Profil pengobatan adalah sekumpulan keterangan yang berkaitan dengan
pengobatan pasien kanker paru-paru yang meliputi golongan obat, jenis obat, dan
kelas terapi.
11.Dampak terapi adalah dampak yang timbul akibat penanganan mual- muntah
sebagai akibat kemoterapi.
C. Subyek Penelitian
Subyek yang digunakan dalam penelitian ini yaitu seluruh kasus
mual-muntah pada kemoterapi kanker paru-paru di RSUP Dr. Sardjito Yogyakarta pada
tahun 2008. Dari keseluruhan kasus kemoterapi kanker paru-paru yaitu 83 kasus
hanya digunakan 27 kasus yang memenuhi kriteria inklusi. Subyek yang digunakan
untuk evaluasi DRP adalah kasus pasien yang mengalami mual- muntah yaitu
sebanyak 27 kasus tersebut.
Gambar 3. Skema inklusi subyek penelitian
D. Bahan Penelitian
Bahan yang digunakan dalam penelitian ini adalah rekam medis pasien
kanker paru-paru yang menjalani kemoterapi di RSUP Dr. Sardjito Yogyakarta tahun
2008. Pengumpulan data dilakukan dengan menelusuri dan mengevaluasi lembar
rekam medis tersebut.
208 kasus kanker paru-paru
83 kasus kemoterapi kanker paru-paru
27 kasus mual-muntah akibat
E. Lokasi Penelitian
Penelitian mengenai penatalaksanaan kasus mual- muntah pada kemoterapi
pada kanker paru-paru di RSUP Dr. Sardjito Yogyakarta tahun 2008 ini dilakukan di
RSUP Dr. Sardjito Yogyakarta Jalan Kesehatan 01 Sekip Yogyakarta 587333.
F. Waktu Penelitian
Penelitian mengenai penatalaksanaan kasus mual- muntah pada kemoterapi
kanker paru-paru di RSUP Dr. Sardjito Yogyakarta pada tahun 2008 ini dilakukan
pada bulan September – Desember 2009.
F. Tata Cara Penelitian
Penelitian mengenai penatalaksanaan kasus mual- muntah pada kemoterapi
kanker paru-paru di RSUP Dr. Sardjito Yogyakarta tahun 2008 dilakukan dalam tiga
tahap yaitu tahap penelusuran pustaka, tahap pengambilan data dan tahap pengolahan
data.
1. Tahap penelusuran pustaka
Pada tahap penelusuran pustaka ini dilakukan pencarian landasan teori yang
mendukung permasalahan yang akan diteliti, sehingga diperoleh gambaran acuan
yang jelas mengenai permasalahan tersebut.
2. Tahap pengambilan data
a. Penelusuran data
Tahap penelusuran data ini dilakukan di RSUP Dr. Sardjito Yogyakarta
bagian rekam medis. Proses pengambilan data ini dimulai dengan melakukan
yang menjalani kemoterapi. Pada tahap ini diperoleh 34 pasien menjalani
kemoterapi dengan total kasus kemoterapi sebanyak 83 kasus. Dari 83 kasus
tersebut didapat 27 kasus pasien mengalami mual- muntah.
b. Pengambilan data
Tahap pengambilan data ini dilakukan untuk semua pasien kanker paru-paru
yang menjalani kemoterapi.
c. Pencatatan data
Tahap pencatatan data dilakukan untuk mempermudah tahap pengolahan data,
yaitu dengan mencatat nomor rekam medis, umur pasien, tanggal masuk, dan
keluar rumah sakit, diagnosis utama, riwayat penyakit, riwayat pengobatan
yang meliputi jenis obat, jumlah obat, dosis dan cara pemakaian obat serta
data laboratorium, serta keadaan pasien selama menjalani kemoterapi hingga
pasien keluar dari rumah sakit.
3. Tahap pengolahan data
Pada tahap ini dilakukan evaluasi dari data yang telah diperoleh secara deskriptif
retrospektif. Data yang diperoleh disajikan dalam bentuk tabel dan gambar beserta
penjelasannya demikian pula untuk data analisis Drug Related Problems (DRPs).
Analisis untuk data Drug Related Problems ini lebih menitikberatkan pada setiap
kasus yang muncul dari penatalaksanaan mual- muntah yang terjadi pada pasien
kanker paru-paru dalam setiap kali kemoterapi. Data yang diperoleh kemudian
G. Analisis Hasil
Analisis hasil dalam penelitian dilakukan secara deskriptif dan disajikan
dalam bentuk tabel atau gambar.
1. Umur pasien kanker paru-paru dikelompokkan dalam beberapa interval. Data
yang diambil adalah semua pasien yang menjalani kemoterapi, lalu data tersebut
diambil untuk dibahas lebih lanjut mengenai penatalaksanaan mual- muntah pada
kemoterapi. Pada penelitian ini, umur dikelompokan menjadi 5 interval yaitu 30 -
<40 tahun , 40 - <50 tahun, 50 - <60 tahun, 60 - <70 tahun, 70 - <80 tahun.
2. Stadium kanker paru-paru meliputi I, II, IIIA, IIIB, IV. Presentase stadium kanker
paru-paru dihitung dengan cara menghitung kasus pasien setiap stadiumnya
kemudian dibagi dengan jumlah keseluruhan kasus pada penelitian kemudian
dikalikan 100%.
3. Jenis obat yang digunakan disajikan menurut tiap golongan obat dan dihitung
berdasarkan jumlah jenis obat yang digunakan dibagi jumlah seluruh kasus pada
penelitian kemudian dikalikan 100%.
4. Kelas terapi obat yang digunakan mengikuti kelas terapi obat menurut MIMS
Petunjuk dan Konsultasi 2007/2008 dan 2008/2009. Persentase kelas terapi obat
yang digunakan kemudian dibagi jumlah keseluruhan kasus pada penelitian
kemudian dikalikan 100%.
5. Analisis Drug Related Problems dalam penelitian ini dilakukan dengan melihat
penatalaksanaan setiap kasus mual- muntah pada kemoterapi kanker paru-paru
Practice 2004, National Comprehensive Cancer Network (NCCN) Clinical
Practice Guideline in Oncology Antiemesis 2009, serta Standar Pelayanan Medis
38 BAB IV
HASIL DAN PEMBAHASAN A. Profil Pasien Kanker Paru-paru
1. Persentase pasien kanker paru-paru be rdasarkan kelompok umur
Pemberian dosis obat kemoterapi pada pasien kanker paru-paru
didasarkan pada perhitungan luas permukaan tubuh. Namun pengelompokan
berdasarkan umur juga perlu dilakukan sebagai dasar penentuan terapi
penyakit penyertanya. Umur pasien ini digunakan untuk menentukan cara
pemberian obat yang akan diberikan. Penentuan cara pemberian obat
bertujuan untuk menciptakan kenyamanan pasien dalam menerima obat di
samping menerima program kemoterapi.
Gambar 4. Persentase interval umur pasien kanker paru-paru di RSUP Dr. Sardjito Yogyakarta tahun 2008
Berdasarkan grafik, persentase terbesar pasien kanker paru-paru pada
penelitian ini terletak pada interval 50 - <60 tahun yaitu sebesar 33%. Menurut
paru-paru adalah berumur di atas 65 tahun. Namun dalam penelitian ini, banyak
orang berumur di bawah 65 tahun yang sudah terdiagnosis kanker paru-paru.
Hal itu dimungkinkan kurangnya kesadaran akan menjaga kesehatan.
1. Persentase pasien kanker paru-paru be rdasarkan stadium
Penentuan stadium sangat penting kaitannya dengan pene ntuan jenis
terapi kanker yang akan dilakukan. Stadium kanker paru-paru ditentukan
melalui pemeriksaan riwayat medis lengkap, pemeriksaan fisik, pemeriksaan
laboratorium, rongent dada secara posterior-anterior (PA) dan lateral. Pada
jenis kemoterapi, stadium juga berpengaruh pada jenis obat yang akan
diberikan.
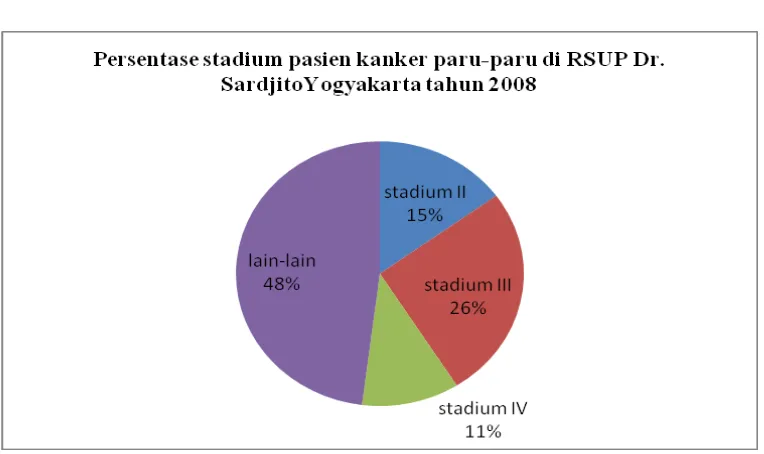
Gambar 5. Persentase stadium pasien kanker paru-paru di RSUP Dr. SardjitoYogyakarta tahun 2008
Dari gambar dapat dilihat bahwa pada umumnya pasien kanker
paru-paru datang ke RSUP Dr. Sardjito pada stadium yang sudah lanjut. Kanker
paru-paru stadium III memiliki persentase sebesar 26%, stadium II 15%, dan