GAMBARAN DEMOGRAFI PENDERITA
PENYAKIT PERLEMAKAN HATI NON ALKOHOLIK
DENGAN STATUS GIZI LEBIH DI RSUP FATMAWATI
TAHUN 2013-2014
Laporan Penelitian ini diajukan sebagai salah satu syarat untuk memperoleh gelar SARJANA KEDOKTERAN
Disusun oleh:
Noor Shabrina
1112103000086
PROGRAM STUDI PENDIDIKAN DOKTER
FAKULTAS KEDOKTERAN DAN ILMU KESEHATAN
UNIVERSITAS ISLAM NEGERI SYARIF HIDAYATULLAH
JAKARTA
KATA PENGANTAR
Segala puji dan syukur penulis panjatkan kepada Allah SWT, Tuhan pemilik semesta alam, karena hanya dengan rahmat, hidayah dan ridho-NYA penulis dapat menyelesaikan penelitian yang berjudul “GAMBARAN DEMOGRAFI PENDERITA PENYAKIT PERLEMAKAN HATI NON ALKOHOLIK DENGAN STATUS GIZI LEBIH DI RSUP FATMAWATI TAHUN 2013-2014” ini tepat pada waktunya.
Penulis menyadari bahwa dalam penyelesaian penelitian ini turut dibantu oleh berbagai pihak. Oleh sebab itu penulis ini menyampaikan rasa terima kasih yang tidak terhingga kepada:
1. Dr. Arif Sumantri, SKM., M.Kes selaku dekan Fakultas Kedokteran dan Ilmu Kesehatan Universitas Islam Negeri Syarif Hidayatullah Jakarta.
2. dr. Achmad Zaki, M.Epid, SpOT selaku Ketua Program Studi Pendidikan Dokter Universitas Islam Negeri Syarif Hidayatullah Jakarta.
3. dr. Femmy Nurul Akbar, SpPD-KGEH selaku dosen pembimbing 1 yang telah banyak menyediakan waktu, tenaga dan pikiran untuk mengarahkan dan membimbing peneliti dari awal hingga akhir terselesaikannya penelitian ini. 4. dr. D. A. Woro Setyaningrum, M. Biomed selaku dosen pembimbing 2 yang
telah banyak menyediakan waktu, tenaga dan pikiran untuk mengarahkan dan membimbing peneliti dari awal hingga akhir terselesaikannya penelitian ini. 5. dr. Edi Mulyana, SpPD-KGEH selaku dosen penguji yang telah menyediakan
waktu dan tenaga untuk menguji, mengarahkan serta memberikan masukan untuk penelitian ini.
6. dr. Witri Ardini, M.Gizi, SpGK selaku dosen penguji yang telah menyediakan waktu dan tenaga untuk menguji, mengarahkan serta memberikan masukan untuk penelitian ini.
Program Studi Pendidikan Dokter 2012.
8. Mahfudz Ali dan Yuni Prihatini selaku orang tua penulis yang telah tanpa lelah memberikan dukungan baik moril maupun materiil serta kakak dan adik tercinta Tetta Migota dan Omar Muhammad serta Noor Fadhillah yang selalu menjadi motivasi demi terselesaikannya laporan penelitian ini.
9. Kawan-kawan seperjuangan riset Hylman Mahendra dan Nadya Magfira yang sejak awal hingga akhir terselesaikannya penelitian ini selalu membantu ketika sedang mengalami kebuntuan hingga mendapatkan pencerahan serta selalu menemani dalam suka maupun duka.
10.Seluruh sahabat dan teman–teman Program Studi Pendidikan Dokter 2012 termasuk didalamnya teman-teman CSSMORA seperjuangan serta seluruh staf pengajar Program Studi Pendidikan Dokter, Fakultas Kedokteran dan Ilmu Kesehatan UIN Syarif Hidayatullah Jakarta.
11.Semua pihak yang telah membantu penulis menyelesaikan penelitian ini.
Wassalamu’alaikum Warahmatullahi Wabarakatuh.
Ciputat, 29 September 2015
ABSTRAK
Noor Shabrina. Program Studi Pendidikan Dokter. Gambaran Demografi Penderita Penyakit Perlemakan Hati Non-Alkoholik dengan Status Gizi Lebih di RSUP Fatmawati Tahun 2013-2014.
Latar Belakang: Penyakit Perlemakan Hati Non Alkoholik (PPHNA) merupakan penyakit hati kronik pada penderita yang tidak mengkonsumsi alkohol dan menjadi masalah kesehatan diberbagai negera. PPHNA melibatkan sindroma metabolik sebagai faktor resiko utamanya termasuk obesitas. Jumlah kasus PPHNA meningkat pada pasien dengan obesitas sebesar 60-80%. Tujuan penelitian ini mengetahui gambaran kejadian penyakit perlemakan hati non alkoholik dengan Status Gizi Lebih. Metode: Penelitian menggunakan metode observasional dengan pendekatan cross sectional deskriptif, data diperoleh dari rekam medis pasien yang terdiagnosa PPHNA dengan status gizi lebih di RSUP Fatmawati secara total sampling dengan jumlah sampel sebesar 50 sampel. Hasil: Frekuensi pasien PPHNA yang memiliki status gizi lebih di RSUP Fatmawati tahun 2013-2014 adalah 71,42%. Berdasarkan IMT didapatkan overweight 26%, obesitas I 52% dan obesitas II 22%. Berdasarkan jenis kelamin terbanyak pada perempuan 54%, kelompok usia terbanyak >45-55 tahun 44%, riwayat pendidikan terbanyak pada perguruan tinggi 48% dan pekerjaan tertinggi ibu rumah tangga 32%.
Kata kunci : Penyakit Perlemakan Hati Non-Alkoholik, Status Gizi Lebih.
ABSTRACT
Noor Shabrina. Medical Education Program. Dermograpic Characteristic of Patient Non Alcoholic Fatty Liver Disease with Overnutrition in General Hospital Center Fatmawati from 2013 to 2014.
Background: Non Alcoholic Fatty Liver Disease (NAFLD) is a chronic liver disease in patients who do not consume alcohol and become an important health issue in many countries. NAFLD involving the metabolic syndrome as the main risk factors, including obesity. NAFLD number of cases increased in obese patients by 60-80%. The aim of the study to find the incidence description of non alcoholic fatty liver disease with risk factors of obesity. Methods: The study used observational method with cross sectional descriptive, the data obtained from the medical records of patients diagnosed with NAFLD with overnutrition in general hospital centers Fatmawati through total sampling with a sample size of 50 samples. Result: The frequency of NAFLD patients who overnutrition in Fatmawati Hospital in 2013-2014 was 71.42%. Based on the BMI obtained overweight 26%, obesity I 52% and obesity II 22%. Based on the sex highest in women 54%, age group the largest >45-55 years 44%, education history most in college education 48% and the highest job in housewives 32%.
DAFTAR ISI
LEMBAR JUDUL ... i
LEMBAR PERNYATAAN KEASLIAN KARYA ... ii
LEMBAR PERSETUJUAN PEMBIMBING ... iii
LEMBAR PENGESAHAN PANITIA UJIAN ... iv
KATA PENGANTAR ... v
1.4.1 Manfaat Penelitian bagi Penelitian ... 3
1.4.2 Manfaat Penelitian bagi Perguruan Tinggi ... 4
1.4.3 Manfaat Penelitian bagi RSUP Fatmawati ... 4
BAB 2 : TINJAUAN PUSTAKA ... 5
2.1 Penyakit perlemakan hati non alkoholik ... 5
2.1.7 Prognosis dan Komplikasi ... 23
2.3 Penyakit Perlemakan hati non alkoholik dan Obesitas ... 36
2.4 Kerangka Teori ... 40
4.1 Gambaran Karakteristik Subjek Penelitian di RSUP Fatmawati Jakarta ... 49
4.2 Keterbatasan Penelitian ... 58
BAB 5 : PENUTUP ... 55
5.1 Simpulan ... 55
DAFTAR TABEL DAN GAMBAR
Daftar Tabel
Tabel 2.1 Penyakit Perlemakan Hati Non Alkoholik dan Definisi Terkait ... 5 Tabel 2.2 Penyebab Utama pada Steatosis Hepatik Sekunder ……….. 6 Tabel 2.3 Prevalensi Penyakit Perlemakan Hati Non Alkoholik pada Populasi Resiko Tinggi Di Regional Asia Pasifik ……… 8 Tabel 2.4 Kondisi dan Faktor Resiko Terkait dengan Perlemakan Hati …... 8 Tabel 2.5 Kriteria Eksklusi Perlemakan Hati Non Alkoholik ……….. 18 Tabel 2.6 SHNA Sistem Skoring Berdasarkan Histologis ……… 20 Tabel 2.7 Tes Diagnostik Untuk Penyakit Perlemakan Hati ……… 21 Tabel 2.8 Prevalensi Perjalanan Perkembangan PPHNA Menjadi SHNA dan
Sirosis pada Berbagai Populasi yang Diteliti ………. 24 Tabel 2.9 Hormon dan Adipokin yang Disekresikan oleh Jaringan Adiposa 28 Tabel 2.10 Contoh Neuropeptida yang Berpengaruh dalam Kebiasaan Makan 29 Tabel 2.11 Klasifikasi Berat Badan Berlebih dan Obesitas Berdasarkan IMT
Menurut Kriteria Asik Pasifik ………... 32 Tabel 2.12 Klasifikasi Berat Badan Berlebih dan Obesitas Berdasarkan IMT
serta Lingkar Perut Menurut Kriteria Asik Pasifik ………. 32 Tabel 2.13 Komplikasi yang Mungkin Terjadi Akibat Obesitas Diberbagai
Sistem ………. 33
Tabel 4.1 Gambaran Pasien PPHNA dengan Status Gizi Lebih Tahun 2013-2014 di RSUP Fatmawati Berdasarkan Karakterisitik Indeks Massa Tubuh
(IMT) ………... 50
Tabel 4.2 Gambaran Pasien PPHNA dengan Status Gizi Lebih Tahun 2013-2014 di RSUP Fatmawati Berdasarkan Jenis Kelamin dan
Umur ………. 51
Tabel 4.3 Gambaran Pasien PPHNA dengan Status Gizi Lebih
Tahun 2013-2014 di RSUP Fatmawati Berdasarkan Tingkat
Daftar Gambar
Gambar 2.1 (a) Tradisional 2-hit hipotesis (b) Modifikasi 2-hit hipotesis…. 10 Gambar 2.1 (c) Third Hipotesis……….. 11 Gambar 2.2 Mekanisme Akumulasi Lemak di Hepar………. 12 Gambar 2.3 Patogenesis SHNA serta Perkembangannya Menjadi Sirosis dari
Berbagai Mekanisme………..………… 15
Gambar 2.4 Pendekatan Diagnosis Perlemakan Hati……… 22 Gambar 2.5 Perjalanan Penyakit Perlemakan Hati Non Alkoholik……….. 23 Gambar 2.6 Kontrol Neuroendokrin dalam Asupan Makan; Leptin dan Insulin
DAFTAR LAMPIRAN
Lampiran 1. Jadwal Penelitian dan Anggaran Penelitian Lampiran 2. Surat Izin Penelitian dan Kajian Etika Penelitian Lampiran 3. Hasil Analisis Data
DAFTAR ISTILAH
ALT : Alanine aminotransferase Apo-b : Apolipoprotein B
AST : Aspartate aminotransferase CT scan : Computerized tomography scan DM : Diabetes mellitus
DNL : De novo lipogenesis FFA : Free Fatty Acid
GD2PP : Gula darah 2 jam post prandial GDP : Gula darah puasa
GGT : Gamma glutamyl transpeptidase HDL : High density lipoprotein
HIV : Human immunodeficiency virus IL : Interleukin
IMT : Indeks massa tubuh LDL : Low density lipoprotein MRI : Magnetic resonance imaging MTP : Mikosomal transfer protein NAFLD : Non alcoholic fatty liver disease NASH : Non-alcoholic steatohepatitis NFkβ : Nuklear factor kappa B PHNA : Perlemakan hati non alkoholik
PPHNA : Penyakit perlemakan hati non alkoholik ROS : Reactif oxygen species
SHNA : Steatohepatitis non alkoholik TAG : Trigliserida
TNF-α : Tumor necrosis factor alpha USG : Ultrasonografi
BAB I PENDAHULUAN 1.1Latar Belakang
Penyakit perlemakan hati non alkoholik (PPHNA) atau non alcoholic fatty liver disease (NAFLD) merupakan penyakit hati kronik yang terjadi pada penderita yang tidak mengkonsumsi alkohol, yang melibatkan peran resistensi insulin dan stres oksidatif dalam patogenesisnya serta dapat berakhir menjadi sirosis.1 Spektrum dari perlemakan hati terbagi menjadi perlemakan hati non alkoholik (PHNA) dan steatohepatitis non alkoholik (SHNA) yang hanya dapat dibedakan secara histologis.2,3
Penyakit perlemakan hati non alkoholik merupakan steatosis (perlemakan) tanpa inflamasi dari hepatosit, sedangkan SHNA adalah steatosis disertai peradangan hepatosit dengan atau tanpa fibrosis.2
Prevalensi kejadian PPHNA di populasi umum dari berbagai negara adalah 10-24%.4
Di Eropa, prevalensi PPHNA berdasarkan ultrasonografi adalah 20-30%, dan 16% diantara kejadian tersebut terjadi pada orang tanpa risiko sindroma metabolik.3
Di Inggris kasus penyakit hati kronik 39% nya adalah PPHNA, menjadikan perlemakan hati sebagai penyebab utama kejadian penyakit hati kronik di negara barat.3
Untuk Asia berdasarkan yang diteliti, 18-28% angka prevalensi di Asia timur serta 10% untuk Asia selatan.4,5 Penyakit perlemakan hati non alkoholik di Indonesia didapatkan dari sebuah penelitian di pinggiran kota Jakarta yaitu 30,6% dan insidensi terbanyak pada usia pertengahan yaitu 37,2%.6
Prevalensi perlemakan hati meningkat sejalan dengan peningkatan umur, dengan insidensi tertinggi laki-laki usia 40 sampai dengan 65 tahun.3
Namun penyebab utama peningkatan prevalensi perlemakan hati adalah faktor metabolik seperti obesitas, diabetes melitus tipe II (DM II), dislipidemia dan hipertensi arterial.2,3
Dari faktor metabolik tersebut obesitas dan DM II memiliki angka kejadian paling tinggi pada penderita PPHNA, yaitu obesitas sebanyak 60-80% dan sebanyak 60% DM II.4,5
Namun obesitas dalam berbagai derajat, sering kali dikatakan sebagai satu-satunya kondisi yang paling sering ditemukan pada pasien PPHNA.4,7
Di Amerika Serikat dan negara berkembang pada 10-15 tahun terakhir kejadian PPHNA semakin meningkat karena terdapat pula peningkatan faktor metabolik terutama obesitas yang terjadi pada semua golongan umur.4
Prevalensi peningkatan angka kejadian obesitas di dunia yaitu dari tahun 1980 hingga 2013 adalah 28,8% menjadi 36,9 untuk laki-laki, serta 29,8% menjadi 38% untuk perempuan.8 Sedangkan di Indonesia berdasarkan data Riskesdas tahun 2013, prevalensi nasional status gizi lebih pada dewasa lebih dari 18 tahun yaitu 13,5% untuk overweight dan 15,4% untuk obesitas, serta menurut jenis kelamin 19,7% untuk laki-laki terdapat peningkatan jika dibandingkan 2010 sebesar 7,8% dan 32,9% untuk perempuan yang asalnya pada tahun 2010 sebesar 15,5%. Presentase obesitas berdasarkan provinsi terendah yaitu Nusa tenggara timur (6,2%) dan tertinggi Sulawesi utara (24%), sedangkan DKI Jakarta menduduki posisi ketiga sebagai provinsi dengan angka kejadian tertinggi obesitas di Indonesia.9
Di Indonesia kecenderungan peningkatan angka kejadian obesitas dari tahun 2007, 2010 hingga 2013 berdasarkan data Riskesdas tahun 2014 namun belum terdapat data yang pasti mengenai prevalensi peningkatan obesitas tersebut.9 Menurut WHO di tahun 2015 akan terdapat peningkatan yang lebih signifikan untuk angka kejadian obesitas, hal tersebut menyebabkan obesitas menjadi salah satu dari sepuluh masalah kesehatan di dunia.
Faktor metabolik berhubungan erat dengan kejadian perlemakan hati disebabkan oleh peningkatan kadar dari trigliserida dan LDL yang mampu berdiri sendiri atau berkombinasi.4,10
Mekanisme secara pasti belum diketahui, namun patogenesis yang dipahami saat ini adalah resisten insulin dan obesitas viseral mempengaruhi masuknya asam lemak bebas ke hepar, yang mengakibatkan peningkatan sintesis trigliserida dan penurunan ekspor trigliserida. Hal tersebut menyebabkan terjadinya steatosis (akumulasi lemak) hati tanpa inflamasi. Pada tahap ini, dikatakan bahwa pasien memiliki kondisi perlemakan hati yang relatif ringan.7,11 Hingga saat ini perlemakan hati penting untuk menjadi pembahasan karena prevalensi kejadian PPHNA ini terus meningkat dan berpotensi untuk berkembang menjadi sirosis hati dan hepatoma.12
kejadian perlemakan hati pada populasi umum khususnya di Jakarta, terutama pada pasien dengan status gizi lebih. Penelitian ini ditujukan untuk mengetahui gambaran demografi penderita penyakit perlemakan hati non alkoholik dengan status gizi lebih di RSUP Fatmawat sehingga hasil penelitian ini dapat digunakan untuk meningkatkan kewaspadaan terhadap pasien dengan status gizi lebih yang dapat menjadi faktor risiko kejadian PPHNA.
1.2 Masalah Penelitian
Berdasarkan latar belakang penelitian ini, permasalahan yang dibahas adalah bagaimanakah gambaran demografi penderita penyakit perlemakan hati non alkoholik dengan status gizi lebih?
1.3 Tujuan Penelitian
1.3.1 Tujuan Umum
Mengetahui gambaran demografi kejadian penyakit perlemakan hati non alkoholik dengan status gizi lebih.
1.3.2 Tujuan Khusus
Mengetahui gambaran penyakit perlemakan hati non alkoholik di poliklinik rawat bangsal ataupun rawat jalan bagian penyakit dalam di RSUP Fatmawati tahun 2013-2014, berdasarkan:
a. Kategori status gizi lebih b. Karakteristik dermografis
1.4 Manfaat Penelitian
1.4.1 Manfaat Penelitian bagi Peneliti
1.4.1.2 Menjadi salah satu bentuk perwujudan penelitian
dalam melaksanakan kewajiban mahasiswa Tri
Dharma Perguruan Tinggi.
1.4.2 Manfaat penelitian bagi Perguruan Tinggi
1.4.2.1 Menambah referensi penelitian di FKIK UIN Syraief
Hidayatullah Jakarta di bidang kedokteran.
1.4.2.2 Menjadi dasar untuk melakukan penelitian lebih
lanjut mengenai penyakit perlemakan hati non
alkoholik di masa depan.
1.4.3 Manfaat bagi Rumah Sakit Umum Pusat Fatmawati Jakarta
1.4.3.1 Menjadi dasar untuk peningkatan kewaspadaan
terhadap kejadian penyakit perlemakan hati non
alkoholik pada pasien yang memiliki status gizi
lebih.
1.4.3.2 Menjadi dasar untuk data gambaran secara
dermografis dari penyakit perlemakan hati non
BAB II
TINJAUAN PUSTAKA
2.1. Penyakit perlemakan hati non alkoholik (PPHNA) atau Non alkoholik fatty liver disease (NAFLD)
2.1.1 Definisi
Penyakit perlemakan hati non alkoholik (PPHNA) adalah akumulasi lipid di dalam hepatosit yang melebihi 5% dari berat hati tanpa adanya asupan etanol yang berlebihan (secara konvensional didefinisikan 20g/hari) dan tanpa penyebab penyakit hati lain.1 Perlemakan hati non alkoholik menjadi istilah yang sering digunakan mengacu kepada spektrum luas dari kerusakan hati, dimulai dari gangguan hati yang ditandai oleh mikrovascular lemak hati saja disebut dengan steatosis sederhana atau bisa disertai dengan tanda-tanda cedera hepatosit, infiltrasi sel radang campuran, dan variabel fibrosis hati yang di sebut dengan steatohepatitis non alkoholik (SHNA).14,15 Steatohepatitis non alkoholik dapat menyebabkan sirosis dan karsinoma hepatoseluler.14 Dalam tabel 2.1 dijelaskan mengenai definisi terkait dengan PPHNA.
Tabel 2.1 Penyakit Perlemakan Hati Non Alkoholik dan Definisi Terkait2
Penyakit Definisi
Nonalcoholic Fatty Liver Disease (NAFLD)
Mencakup seluruh spektrum penyakit perlemakan hati pada individu tanpa konsumsi alkohol, mulai dari perlemakan hati sederhana hingga steatohepatitis dan sirosis. Nonalcoholic Fatty Liver
(NAFL)
Keadaan steatosis hati tanpa adanya bukti cedera hepatoseluler dalam bentuk pembengkakan hepatosit atau fibrosis, dan memiliki resiko sirosis dan kegagalan hati yang minimal.
Nonalcoholic steatohepatitis (NASH)
Sirosis NASH Keadaan sirosis yang dibuktikan dari hasil histologis dengan keadaan sebelumnya steatosis atau steatohepatitis.
Sirosis kriptogenik Keadaan sirosis tanpa etiologi yang jelas, pasien dengan sirosis kriptogenik sangat berhubungan erat dengan faktor resiko metabolik.
NAFLD Activity Score (NAS)
Skor yang digunakan untuk mengukur perubahan hsitologi hati pada pasien dengan perlemakan hati dalam uji klinis, komposisi yang mampu ditimbang yaitu skor steatosis, peradangan dan pembengkakan.
Berdasarkan penyebab PPHNA dapat disebabkan oleh makro atau mikrovascular dijelaskan dalam tabel 2.2.
Tabel 2.2 Penyebab Utama pada Steatosis Hepatik Sekunder16 Macrovascular steatosis Microvascular steatosis
Konsumsi alkohol yang
Penyakit perlemakan hepar karena kehamilan
Obat-obatan (valproate, obat anti retroviral)
Sindrom HELLP
Inborn errors of metabolism (contoh; defisiensi LCAT, kolesterol ester storage disease, penyakit wolman)
2.1.2 Epidemiologi
berbagai negara, yaitu negara barat 15-30% khususnya 25% di Amerika dan 30% di Italia, lalu regio Asia Pasifik untuk Jepang 9-10%, China 5-24%, India 5-28%, Malaysia 15-17% dan Indonesia 30%.17,18,19
Penyakit perlemakan hati non alkoholik telah terbukti menjadi penyebab peningkatan aminotransferase dalam 42-90% kasus tanpa gejala klinis lainnya serta mengeksklusi penyebab penyakit hati lainnya.20 Hubungan antara PPHNA dengan obesitas, dislipidemia dan diabetes melitus pun telah dibuktikan di berbagai penelitian.17 Walaupun obesitas bukan merupakan faktor resiko yang didiagnosis melalui USG, namun pasien dengan PPHNA dilaporkan memiliki tingkat lemak tubuh, BMI, lingkar pinggang dan panggul yang lebih tinggi dari kontrol.17
Prevalensi PPHNA meningkat signifikan dari 57,5% menjadi 74% pada individu dengan obesitas.20 Di Amerika Serikat diperkirakan PPHNA mempengaruhi lebih dari dua pertiga dari populasi individu dengan obesitas, sedangkan untuk SHNA ditemukan 19%.20 Selanjutnya sepertiga dari penduduk di AS menderita diabetes melitus juga terdiagnosis terkena PPHNA.20 Untuk prevalensi populasi risiko tinggi ini di regio asia pasifik juga memiliki angka yang cukup tinggi terdapat dalam tabel 2.3.21 Sangat dimungkinkan bahwa terjadi peningkatan prevalensi PPHNA di negara maju dan berkembang sejalan dengan lonjakan angka kejadian obesitas dan diabetes yang telah terjadi bahkan pada semua kelompok umur.20
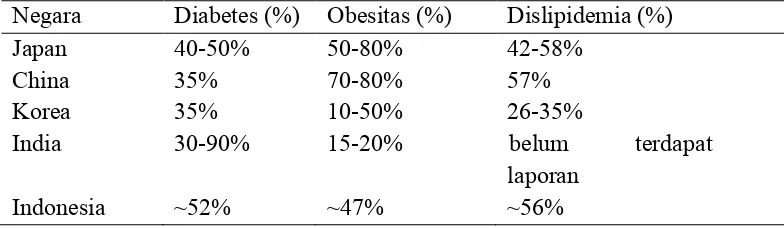
Tabel 2.3 Prevalensi Penyakit Perlemakan Hati Non Alkoholik pada Populasi Resiko Tinggi Di Regional Asia Pasifik21
Negara Diabetes (%) Obesitas (%) Dislipidemia (%)
2.1.3 Faktor Risiko
Dalam tabel 2.4 disebutkan berbagai kondisi dan faktor resiko yang berhubungan dengan kejadian PPHNA.
Tabel 2.4 Kondisi dan Faktor Resiko Terkait dengan Perlemakan Hati18,20,22,23
Kondisi Faktor resiko
Resistensi Insulin Didapat Obesitas
Diabetes Melitus Dislipidemia
Disfungsi Hypothalamic Pituitary
Genetik/ Inborn errors of metabolism Abetalipoproteinemia Penyakit Weber–Christian
Operasi Jejunoileal bypass
Gastroplasty untuk obesitas
Malnutrisi kalori protein: marasmus dan kwashiorkor
Inflammatory bowel disease
Obat dan Toksin Amiodarone
Etnik Resiko tertinggi pada Hispanik
dan Asia serta rendah pada Afrika dan Amerika
Faktor lain Hepatitis B/C
Wanita dengan sindrom polikista ovarium
2.1.4 Patogenesis
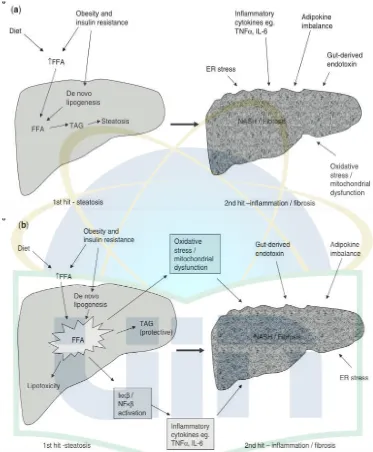
Pada kejadian obesitas dan resistensi insulin terjadi peningkatan masukan asam lemak bebas ke hati. Asam lemak bebas ini mengalami β-oksidasi atau esterifikasi dengan gliserol membentuk trigliserida yang mengakibatkan penumpukan lemak di hati. Namun sekarang telah dibuktikan bahwa substansi dari asam lemak bebas secara langsung dapat menyebabkan efek toksik dengan cara meningkatkan stres oksidatif dan aktivasi jalur inflamasi. Oleh karena itu akumulasi trigliserida di hati dianggap sebagai mekanisme perlindungan terhadap efek toksik dari asam lemak bebas yang tidak teresterifikasi.18
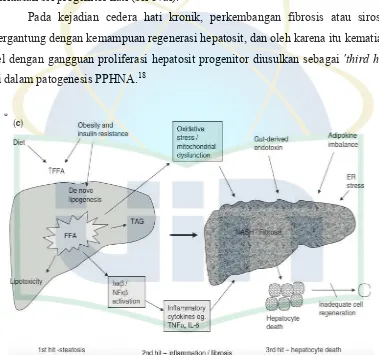
Selanjutnya terdapat komponen tambahan mengenai 'third hit' yaitu mencerminkan regenerasi hepatosit yang tidak adekuat dalam gambar 2.1.c. Pada hati yang normal, kematian sel menstimulasi replikasi hepatosit yang matur menggantikan sel-sel yang mati dan menyusun kembali fungsi jaringan normal. Namun stres oksidatif merupakan patogenesis utama dalam kejadian perlemakan hati, dengan menghambat replikasi dari hepatosit yang matur yang menghasilkan perluasan sel progenitor hati (sel oval). 18
Pada kejadian cedera hati kronik, perkembangan fibrosis atau sirosis bergantung dengan kemampuan regenerasi hepatosit, dan oleh karena itu kematian sel dengan gangguan proliferasi hepatosit progenitor diusulkan sebagai 'third hit' di dalam patogenesis PPHNA.18
I. Akumulasi Lemak (steatosis)
Perlemakan hati non alkoholik (PPHNA) dideskripsikan sebagai akumulasi trigliserida, yang terbentuk dari esterifikasi asam lemak bebas dan gliserol dalam hepatosit. Asam lemak bebas muncul dalam hati dari tiga sumber yang berbeda, lipolisis yaitu hidrolisis asam lemak bebas dan gliserol dari trigliserida dalam jaringan adiposa, sumber makanan, dan de novo lipogenesis
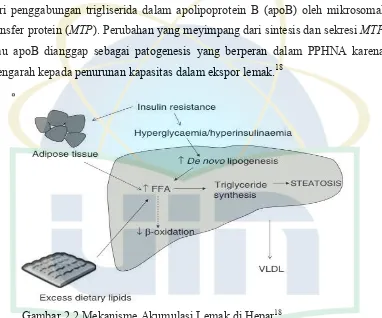
(DNL). Sebaliknya asam lemak bebas dapat digunakan melalui b-oksidasi, reesterifikasi untuk trigliserida dan penyimpanan sebagai droplet lipid, dan di ekspor sebagai VLDL (very low density lipoprotein). Oleh karena akumulasi lemak dapat terjadi akibat peningkatan sintesis lemak, dan atau penurunan oksidasi lemak, seperti tampak pada gambar 2.2.18
Trigliserida bisa diekspor dari hati dalam bentuk VLDL, yang dibentuk dari penggabungan trigliserida dalam apolipoprotein B (apoB) oleh mikrosomal transfer protein (MTP). Perubahan yang meyimpang dari sintesis dan sekresi MTP atau apoB dianggap sebagai patogenesis yang berperan dalam PPHNA karena mengarah kepada penurunan kapasitas dalam ekspor lemak.18
II. Resistensi Insulin
Pada individu yang normal, pengikatan insulin dengan reseptor menyebabkan fosforilasi beberapa substrat termasuk insulin reseptor substrat (IRS) -1,-2,-3 dan -4 yang menyebarkan sinyal insulin. Stimulasi insulin dari IRS -1 dan -2 menyebabkan aktivasi dari fosfoinostida-3 kinase (PI3) intrasel dan jalur AKT/PKB (protein kinase B), yang sangat erat terlibat dalam mediasi efek metabolik insulin. Aktivasi dari AKT/PKB menyebabkan translokasi transporter glukosa (GLUT4), yang mengandung vesikel dengan membran plasma sehingga memudahkan penyerapan glukosa. Selain itu ekspresi gen lipogenik meningkat,
terjadi bersamaan dengan penurunan dalam ekspresi gen glukoneogenik melalui regulasi forkhead (FOXO) aktivitas faktor transkripsi.18
Insulin memiliki kemampuan untuk menekan lipolisis dalam jaringan adiposa, namun dalam situasi resistensi insulin, seperti perlemakan hati penekanan ini terganggu sehingga mengakibatkan peningkatan pemasukan asam lemak bebas dari jaringan adiposa. Kondisi hiperinsulinemia berkaitan dengan resistensi insulin menyebabkan peningkatan regulasi faktor transkripsi strerol regulator element binding protein 1-c (SREBP-1c) yang merupakan kunci dari transkripsi pengatur gen yang terlibat dalam DNL dan penghambatan β-oksidasi dari asam lemak bebas yang menyebabkan semakin meningkatnya akumulasi lemak dihati.18
Banyak kelainan yang terjadi pada perlemakan hati yang mengganggu kaskade sinyal insulin, sehingga berkontribusi dalam restensi insulin, termasuk asam lemak bebas, tumor nekrosis faktor-alfa (TNF-a), nuklear factor kappa B (NF-kB), ceramide, jun N-terminal kinase 1 (JNK1), SOCS (suppressors of cytokine signalling) dan sitokrom CYP2E1. Peningkatan metabolit lemak seperti diasilgliserol (DAG) terlibat dalam protein kinase Ce (PKCe) yang mengganggu sinyal insulin melalui penghambatan aktivitas dan modullasi IRS-2 fosforilasi. 18
III. Inflamasi/stetatohepatitis
1) Sitokin Inflamasi dan Asam lemak bebas
Kejadian steatosis erat kaitannya dengan peradangan hati kronis, yang dimediasi oleh aktivasi jalur sinyal Ikk-b/NF-kB. Pada steatosis diet tinggi lemak, terjadi melalui aktivitas NF-kB yang berkaitan degan peningkatan ekspresi sitokin inflmasi di hati seperti TNF-a, interleukin- 6 (IL-6), interleukin 1-beta (IL-1b), dan aktivasi sel kuppfer. Penghambatan NF-kB di hati mencegah diet tinggi lemak menginduksi ekspresi gen inflamasi, sedangkan diet tinggi lemak yang diinduksi oleh hiperglikemia dan resistensi insulin dapat dihasilkan dari ekpresi berlebihan Ikk-b di hepatosit. 18
berfungsi sebagai pelindung untuk mencegah toksisitas lipoprotein secara
langsung di hati. Penghambatan DGAT2 yaitu enzim yang mengkatalis langkah
terakhir dalam sintesis trigliserida, mengakibatkan peningkatan steatosis hati dan
resistensi insulin namun sudah mengarah ke cedera dan fibrosis.18
2) Adipokin
Jaringan adiposa bukan hanya sebagai tempat penyimpanan energi tapi
juga merupakan organ endokrin yang aktif mengeluarkan sekret. Leptin adalah
hormon berukuran 16kDa yang diproduksi oleh adiposit matur yang bertindak
dalam pengaturan pemasukan dan pengeluaran energi, regulasi kekebalan tubuh,
dan peradangan serta fibrinogenesis. Kadar leptin yang tinggi dapat diamati pada
pasien obesitas dengan PPHNA, yang umumnya dianggap sebagai bagian dari
resistensi leptin. Hal ini membuktikan bahwa leptin kemungkinan memiliki peran
dalam patogenesis PPHNA.18
Berbeda dengan leptin, sekresi dan kadar adiponektin dalam sirkulasi
berbanding terbalik dengan kadar lemak tubuh dan berkurang pada pasien dengan
PPHNA. Adiponektin memiliki efek berlawanan terhadap TNF-a, yang dengan
sendirinya menekan produksi adiponektin. Pentingnya adiponektin pada PPHNA
diperkuat oleh penelitian yang menunjukan bahwa kadar serum adiponektin dapat
membantu membedakan SHNA dan dengan steatosis sederhana. Komponen
jaringan adiposa lainnya dapat ditemukan lebih dalam perlemakan hati termasuk
TNF-a, IL-6, angiotensinogen dan resistin, yang semuanya itu menentang efek
lipogenik dari insulin, namun perannya dalam patogenesis PPHNA masih harus
3) Stres oksidatif dan disfungsi mitokondria
Peran stres oksidatif dan disfungsi mitokondria pada SHNA cukup jelas, derajat lebih besar dari stres oksidatif mengakibatkan pula keparahan lebih lanjut dari penyakit. β-oksidasi dalam hati yang normal terjadi di dalam mitokondria, tetapi dalam konteks perlemakan hati proses ini dapat menjadi akibat peningkatan beban asam lemak bebas, sehingga menimbulkan reactive oxygen species (ROS).
ROS menginduksi stres oksidatif dengan mengaktivasi jalur inflamasi dan kerusakan mitokondria. Struktur mitokondria yang tidak normal dan penurunan aktivitas mitokondria rantai pernapasan telah diamati pada individu dengan SHNA. Sumber potensial dari ROS diamati pula pada individu dengan SHNA merupakan akibat dari peningkatan ekspresi dan aktivasi dari asam lemak mikrosomal hati oksidari enzim sitokrom P450 2E1. Yang penting, transgenik over ekspresi aktivitas CYP2E1 dikaitkan dengan stress oksidatif, resistensi insulin dan akumulasi lemak dihati.18
4) Stres retikulum endoplasmik dan pertumbuhan bakteri berlebih
Mekanisme lain yang terlibat dalam patogenesis SHNA adalah stres retikulum endoplasmik dan usus yang diturunkan endotoxinaemia. Tekanan terhadap retikulum endoplasmik disebabkan oleh berbagai tekanan biologis, termasuk di dalamnya hiperinsulinemia dan hiperlipidemia yang dapat
mengaktivasi berbagai jalur yang mengarah ke dalam resistensi insulin,
peradangan, apoptosis dan disfungsi mitokondria. Bukti lain juga menunjukan
bahwa pertumbuhan bakeri berperan dalam patogenesis SHNA. Pertumbuhan
bakteri yang berlebihan menyebabkan produksi etanol dan pelepasan
lipopolisakarida, yang keduanya dapat mengaktifkan produksi TNF-a pada sel
kuppfer dan dengan demikian menyebabkan peradangan hati. Pada usus halus
pertumbuhan bakteri yang berlebihan dan peningkatan permeabilitas usus lebih
sering ditemukan pada pasien NASH. Hal ini membuktikan terjadinya NASH dan
fibrosis hati sebagai komplikasi operasi bypass jejunoileal.18 5) Glukokortikoid
Glukokortikoid baik yang berasal dari dalam atau luar tubuh diketahui
sebagai penyebab PPHNA. Pasien dengan cushing syndrom, dengan tingkat
glukokortikoid yang tinggi mengembangkan karakteristik fenotip metabolik
seperti obesitas sental, resistensi insulin dan diabetes. Proporsi yang signifikan
dari pasien tersebut juga mengembangkan steatosis hati. Mekanisme glukortikoid
dalam kejadian akumulasi lemak di hati meliputi penghambaan asam lemak
b-oksidasi dan promosi hepatosit DNL. Namun kebanyakan pasien perlemakan hati
memiliki kadar kortisol dalam jumlah normal disirkulasi, menunjukan bahwa
mekanisme jaringan secara spesifik mendorong disfungsi metabolik.18 6) Predisposisi genetik
Meskipun PPHNA umumnya terjadi pada pasien dengan obesitas dan
resistensi insulin, namun hanya sebagian kecil dari pasien PPHNA yang
berkembang menjadi SHNA dan sirosis menunjukan terjadinya interaksi antara
predisposisi genetik dan faktor lingkungan. Polimorfisme gen yang berhubungan
dengan metabolisme lipid, resistensi insulin, stres oksidatif, sitokin atau adipokin
dan fibrogenesis mungkin semua berperan peningkatan kerentanan terhadap
kejadian SHNA. Beberapa penelitian pada SHNA telah mengidentifikasi
polimorfisme di angiotensinogen dan gen TGF-b1 berhubungan dengan fibrosis
hati pada pasien obesitas. Selain itu, single nukleotida polimorfisme dalam
angiotensin II reseptor tipe 1 berhubungan dengan peningkatan risiko perlemakan
penelitian lebih lanjut yang kelak berguna bukan hanya dalam patogenesis
melainkan target terapi.18
2.1.5 Diagnosis
i. Gejala
Seperti penyakit hati kronis lainnya, kebanyakan dari pasien PPHNA pada
48-100%nya adalah asimtomatik.24 Perlemakan hati sering kali ditemukan secara
kebetulan pada saat pemeriksaan kesehatan berkala, ditemukan hasil pemeriksaan
laboratorium atau pencitraan hati yang abnormal. Gejala-gejala yang muncul
biasanya tidak spesifik, namun gejala yang paling sering ditemukan seperti nyeri
pada kuadran atas kanan perut, kelelahan dan malaise. Sedangkan untuk gejala
yang jarang ditemukan seperti pruritus, anoreksia dan mual dapat pula terjadi.
Selanjutnya gejala yang muncul pada keadaan perlemakan hati yang telah
berlanjut ke sirosis yang masih terkompensasi dapat ditemukan ikterus,
perdarahan gastrointestinal, dan kebingungan (ensefalopati).20
ii. Tanda
Tidak terdapat tanda patognomonik dari penyakit perlemakan hati non
alkoholik. Obesitas merupakan kelainan yang umum terjadi pada pemeriksaan
fisik terjadi pada 30-100% pasien dan hepatomegali dilaporkan pula pada 75%
pasien dalam berbagai penelitian. Prevalensi hepatomegali meningkat jika dinilai
berdasarkan USG. Kemudian splenomegali tercatat pada 25% pasien, sedangakan
stigmata hipertensi portal lebih jarang terjadi. Dari berbagai stigmata, spider nevi
dan palmar eritema yang paling umum terjadi. 20
iii. Temuan Laboratorium
Peningkatan ringan sampai sedang serum aminotransferase (ALT dan
AST) adalah satu-satunya temuan laboratorium yang paling umum ditemukan
pada pasien perlemakan hati. Tidak terdapat hubungan antara tingginya
peningkatan serum aminotransferase dengan keparahan histologis dari peradangan
atau fibrosis hati. Tidak seperti pada pasien PPHNA yang diindusi alkohol,
peningkatan serum aminotransferase tidak proporsional digambarkan dengan
biasanya memiliki rasio kurang dari 1 AST / ALT. Rasio AST / ALT cenderung
meningkat dengan terjadinya perkembangan ke arah sirosis, sehingga kehilangan
akurasi diagnostik. Serum alkali fosfatase juga mengalami sedikit peningkatan
pada sepertiga dari pasien. Hiperbilirubinemia, hipoalbuminemia, dan waktu
protrombin yang memanjang juga tercacat jarang serta umumnya terjadi pasien
yang sampai ke tahap gagal hati. Tingginya angka profil lipid dan konsentrasi
glukosa umumnya ditemukan pada 25-75% kasus. Sebagian kecil dari pasien
memiliki antibodi antinuclear (ANA) positif dengan titer rendah (≤1: 320).20 Peran besi dalam patogenesis PPHNA masih kontroversial begitu pula
dengan peningkatan zat besi dihubungkan dengan tingkat keparahan fibrosis.
Namun hasil penelitan menunjukan pada pasien SHNA memiliki temuan
kelebihan zat besi, kemudian dijelaskan peningkatan kejenuhan transferin (dalam
6-11%) dan kadar serum feritin (kira-kira 50%), dan indeks besi hati secara
konsisten <1,9.20
Kejadian PPHNA sangat mungkin terjadi bila penyebab lain dari penyakit
hati sudah di singkirkan. Seperti pada pasien dengan peningkatan ALT tanpa
sebab yang jelas, memiliki kemungkinan terkena perlemakan hati jika gambaran
hasil pencitraan sesuai.20 Oleh karena itu sangat penting untuk menyingkirkan
penyebab sekunder perlemakan hati sehingga diagnosis primer dapat
ditegakkan.20
Tabel 2.5 Kriteria Eksklusi Perlemakan Hati Non Alkoholik25
Kriteria Eksklusi Perlemakan Hati Penjelasan
1. Konsumsi Alkohol Wanita > dari 60 gr/hari atau 420
Pasien dengan riwayat penyakit sistemik yang diketahui menyebabkan perlemakan hati
Pasien yang sedang diterapi dengan obat yang dapat meningkatkan ALT dan GGT, termasuk juga obat herbal 3. Penyakit Hati Lain Hepatitis B dan C
autoimun, penyakit celiac, gangguan genetik seperti penyakit wilson dan defisiensi alfa-1-antitrypsin
Kanker hati
Infeksi hepatobilier Penyakit saluran empedu
iv. Pencitraan
Penyakit perlemakan hati non alkoholik harus dicurigai pada mereka yang memiliki faktor risiko sindroma metabolik seperti obesitas, diabetes tipe 2, dan dislipidemia.20 Selanjutnya diagnosis dari perlemakan hati bisa dilakukan dengan beberapa teknik pencitraan non invasif seperti CT scan dan MRI namun sejauh ini USG yang paling sering digunakan.20,26 Ultrasonografi (USG) memiliki tingkat sensitivitas 80% dan spesifisitas 99%.17 USG dapat pula digunakan untuk menentukan derajat keparahan dari steatosis.17 Namun inflamasi dan fibrosis hanya dapat didiagnosis dengan biopsi hati, suatu tindakan yang invasif.17 Penyakit perlemakan hati non alkoholik dapat didiagnosis oleh terdapatnya setidaknya dua dari tiga gambaran abnormal pada USG abdomen, termasuk diantaranya secara difus echotextur hyperechoic (bright liver), peningkatan echotextur hati dibandingkan dengan ginjal atau limpa, pembuluh darah yang
kabur, dan sinyal yang tertimbun dalam USG.22,25
Pada CT scan gambaran yang terlihat adalah kepadatan parenkim yang rendah akibat infiltrasi lemak hati. Pada perbandingan langsung antara CT scan dan USG, USG terbukti lebih sensitif dalam mendeteksi perubahan lemak. Namun bila perubahan lemak patchy atau fokal, CT scan dan MRI mendeteksi lebih baik dibandingkan dengan USG. Pencitraan ini tidak cukup sensitif untuk mendeteksi peradangan hati, fibrosis, atau sirosis. Keadaan ini hanya dapat didiagnosis dengan biopsi hati yang termasuk kedalam suatu tindakan invasif untuk SHNA.17,20
v. Histologi Hati
hati dan prognosis jangka panjang. Pegambilan keputusan untuk melalukan biopsi
hati dalam praktek klinis harus ditentukan pada gambar 2.4.20 Tidak terdapat
perbedaan hasil baik dari laboratorium, pencitraan, atau gambaran histologi yang secara pasti membedakan perlemakan hati non alkoholik dan perlemakan hati yang diinduksi alkohol atau steatohepatitis kecuali berdasarkan tidak adanya
riwayat konsumsi alkohol.18
Terdapat dua lesi yang terkait dengan perlemakan hati : (i) steatosis yang didominasi macrovesicular tunggal atau (ii) steatosis didominasi macrovesicular
dan jumlah yang bervariasi dari sitologi bengkak (ballooning) dan nekrosis spotty,
tersebar mixed neutrofil-limfositik peradangan, inti glikogen, hialin mallory, dan
fibrosis perisinusoidal (SHNA). Semua fitur dari steatohepatitis tidak seluruhnya terdapat dalam gambaran histologis steatohepatitis pada kenyataannya. Untuk
tingkat keparahan steatosis dinilai berdasarkan keterlibatan parenkim.20 Perbedaan
setiap tes diagnostik tercantum dalam Tabel 2.7.22
Tabel 2.6 SHNA Sistem Skoring Berdasarkan Histologis22
Derajat aktivitas SHNA, grade = total skor : S+L+B (range 0-8)
Steatosis S skor Inflamasi
Lobular
Ringan, zona 3 fibrosis perisinusoidal 1a
Sedang, zona 3 fibrosis perisinusoidal 1b
Fibrosis portal/periportal saja 1c
Zona 3 fibrosis perisinusoidal dan portal/periportal
2
Bridging fibrosis 3
Sirosis 4
Tabel 2.7Tes Diagnostik Untuk Penyakit Perlemakan Hati22
Tes Sensitivitas Spesifisitas Penanda
Histologis, yang signifikan antar klinisi dalam membaca sampel yang sama; dibutuhkan hepatophatologist yang berpengalaman dalam menentukan diagnosis Enzim hati Rendah Rendah AST/ALT biasanya <1,0;
nilainya dapat normal
Pencitraan
2.1.6 Perjalanan penyakit
Gambar 2.5 Perjalanan Penyakit Perlemakan Hati Non Alkoholik22,27,28,29
2.1.7 Prognosis dan Komplikasi
Perlemakan hati non alkoholik bisa berkembang mendekati stadium akhir
dimulai dengan SHNA, sirosis, gagal hati dan hepatoma. Biopsi hati dapat
menunjukan keparahan penyakit namun hanya peradangan atau nekrosis, bukan
fibrosis yang digunakan untuk memprediksi prognosis penyakit. Faktor yang
mempercepat perkembangan ke fibrosis diantaranya adalah umur > 45-50 tahun,
IMT > 28-30kg/m2,derajat dari resistensi insulin, diabetes dan hipertensi. Pada kejadian perlemakan hati disertai dengan hepatitis C atau HIV dapat
memperburuk prognosis dan menurunkan respon terhadap pemberian terapi.
Gagal hati, perdarahan varises esofagus, sepsis, hepatoma, penyakit jantung
Tabel 2.8 Prevalensi Perjalanan Perkembangan PPHNA Menjadi SHNA dan
Sirosis pada Berbagai Populasi yang Diteliti22
Populasi yang Diteliti Prevalensi Perkembangan Penyakit
PPHNA !SHNA
Populasi Umum 10-20%
Tanpa peradangan atau fibrosis 5%
Resiko Tinggi, Obesitas berat 37%
PPHNA !Sirosis
Steatosis sederhana 0-4% selama 10-20 tahun
2.1.8 Tata Laksana
Pasien perlemakan hati (steatosis) tanpa peradangan memiliki prognosis
yang jauh lebih baik jika dibandingkan dengan yang mengalami peradangan dan
target utama dalam tata laksana pasien ini adalah memperlambat perkembangan
penyakit hati serta mencegah kejadian penyakit hati terkait.2,23 Pengobatan yang
direkomendasikan terhadap pasien ini terutama modifikasi gaya hidup dan
penurunan berat badan. Oleh karena sebagain besar pasien PPHNA menderita
obesitas, resistensi insulin dan penyakit kardiovascular secara bersamaan
penurunan berat badan sekitar 10% telah disarankan oleh Asosiasi
Gastroenterologi Amerika. Namun belum terdapat data hubungan antara efek
penurunan berat badan jangka pada penyakit hati seperti sirosis atau komplikasi
lainnya.26
Secara farmakologi obat yang digunakan diantara : Obat penurun berat
badan (orlistat dan sibutramin), Antioksidan karena perannya dalam stress
oksidatif (vitamin C dan E), Ursodeoxycholic acid (UDCA) yang berperan dalam
penurunan porsi asam empedu hodrofobik yang juga berperan dalam stress
oksidatif, Metformin untuk pengobatan dm tipe 2 namun belum didapatkan bukti
efek dari penggunaannya, Tiazolidinedion generasi kedua (pioglitazone dan
rosiglitazone) dinyatakan lebih efektif jika dikombinasi dengan vit.E, Obat
efektivitas penggunaanya, Adiponektin sintesis.26 Pada tahap akhir transplantasi
hati kemungkinan menjadi alternatif bagi pasien dengan gagal hati stadium akhir,
namun perlemakan hati dapat kembali muncul atau berkembang setelah proses
transplantasi hati.23
2.2 Obesitas
2.2.1 Definisi
Obesitas adalah ketidakseimbangan energi dengan pengeluaran energi dan
asupan energi yang melebihi, serta didefinisikan sebagai indeks massa tubuh
(IMT) > 25 menurut kriteria asia pasifik. Peningkatan massa lemak tubuh juga
dinyatakan dalam kelainan metabolik yang meningkat selama dua dekade terakhir
secara signifikan. Obesitas menjadi penyebab utama morbiditas dan mortalitas di
seluruh dunia, serta menjadi faktor resiko untuk berbagai penyakit diantaranya
hipertensi, stroke, penyakit hepatobilier, perlemakan hati dan lainnya.1
Penyebab dari obesitas adalah multifaktorial, seperti herediter (gen), pola
makan (asupan energi), aktivitas fisik termasuk diantaranya adalah kurang
berolahraga, gangguan hormonal (cushing, hipotiroid, cedera hipotalamus),
budaya, status sosial ekonomi.1,13
2.2.2 Epidemiologi
Sekitar 1,2 miliar orang didunia memiliki kelebihan berat badan
(overweight) dan 300 juta dari mereka terkena obesitas. Menurut WHO obesitas
merupakan satu dari 10 resiko masalah kesehatan yang paling dapat dicegah. Di
Amerika Serikat setidaknya 300.000 kematian setiap tahun terjadi akibat obesitas,
namun dikaitkan dengan penyakit lainnya seperti hipertensi, obesitas,
hiperkolesterolemia dan penyakit hati. Prevalensi angka kejadian obesitas di
Eropa dan negara maju lainnya yaitu 15-20% dari populasi. Hsil penelitian
melaporkan bahwa angka obesitas juga terjadi peningkatan di regio Asia Pasifik
yang dikaitkan pula dengan meningkatnya angka kejadian dm tipe 2.30 Prevalensi peningkatan angka kejadian obesitas di dunia yaitu dari tahun 1980 hingga 2013
perempuan.8
Sedangkan di Indonesia berdasarkan data Riskesdas tahun 2007,
prevalensi nasional obesitas sentral pada penduduk umur ≥15 tahun adalah 18,8%,
serta menurut jenis kelamin 13,9 untuk laki-laki dan 23,8 untuk perempuan. Data
nasional ini juga mejelaskan masalah gizi pada penduduk dewasa di atas 18 tahun
adalah 12,6% kurus, dan 21,7% gabungan kategori berat badan lebih dan obese,
yang bisa juga disebut obesitas. Presentase obesitas berdasarkan provinsi DKI
Jakarta sendiri yaitu 15%, menduduki 3 provinsi dengan angka kejadian tertinggi
di Indonesia. Prevalensi tertinggi untuk obesitas adalah di Provinsi Sulawesi Utara
37,1%, dan yang terendah adalah 13,0 persen di provinsi Nusa Tenggara Timur.9
2.2.3 Patogenesis
Melibatkan interaksi antara sitokin, hormon dan neurotransmiter. Adiposit
mensekresikan sejumlah hormon dan sitokin yang dikenal sebagai "adipokin"
dalam Tabel 2.9. Adipokin berperan dalam pengaturan asupan makanan,
penyimpanan lipid dan metabolisme, sensitivitas insulin, sistem alternatif
komplemen, homeostasis vaskular, regulasi tekanan darah, angiogenesis,
inflamasi, respon imun, reproduksi wanita dan regulasi metabolisme energi.
Akumulasi lemak viseral menyebab disfungsi adiposit yang menghasilkan
perubahan dalam regulasi dan interaksi hormon serta sitokin yang berkontribusi
terhadap penyebab dan komplikasi obesitas.1
Pengatuan nafsu makan dan kenyang terjadi melalui regulasi
neuroendokrin untuk kebiasaan makan, metabolisme energi, dan massa lemak
tubuh. Rangkaian ini kompleks dan diatur oleh rangkaian dinamis molekul sinyal
dari periferal yang bekerja pada kontrol central termasuk batang otak,
hipotalamus, dan sistem saraf otonom. Ketidakseimbangan sistem ini biasanya
berhubungan dengan asupan kalori yang berlebihan yang erat kaitannya dengan
peningkatan berat badan dan obesitas.1
Nukleus arkuatus (ARC) di hipotalamus memiliki dua set neuron dengan efek yang berlawanan yang saling berinteraksi untuk mengatur dan
menyeimbangkan asupan makanan dan metabolisme energi. Satu set neuron
merangsang man dan menurunkan metabolisme (anabolik). Set neuron lainnya
mensitesis pro-opiomelanocortin (POMC) produksi peptida dan kokain serta
amphetamine regulated transcripsi (CART), yang selanjutnya dikenal dengan
neuron POMC/CART. Mereka menghambat makan dan meningkatkan
metabolisme (katabolik). Kedua set neuron tersebut mengaktifkan neuron orde
kedua di hipotalamus yang meningkat atau menurunkan nafsu makan serta
metabolisme energi dalam gambar 2.6.1
Gambar 2.6 Kontrol Neuroendokrin dalam Asupan Makan; Leptin dan Insulin
Menurunkan Nafsu Makan dan Meningkatkan Rasa Kenyang1
Molekul yang merangsang makan disebut dengan orexins yaitu hipocretins dari hipotalamus, termasuk kedalam peptida yang berfungsi sebagai neurotransmiter untuk merangsang makan. Sedangkan molekul yang menghambat makan disebut dengan anorexins lihat tabel 2.10. Efek periferal jalur sinyal
nafsu makan, asupan makanan, dan metabolisme energi. 1
Tabel 2.9 Hormon dan Adipokin yang Disekresikan oleh
Jaringan Adiposa1
Hormon / Adipokin " Leptin
-Kenyang (penekan nafsu makan/kelaparan) dan regulasi kebiasaan makan di hipotalamus
-Sympathoaktivasi -Insulin Sensitizing
-Berperan dalam reproduksi, angiogenesis, respon imun, kontrol tekanan darah dan osteogenesis
-Meningkatkan resistensi insulin dan kadar glukosa darah -Menghambat diferensiasi adiposit dan berfungsi sebagai
Tabel 2.10 Contoh Neuropeptida yang Berpengaruh dalam Urocortin (a CRF satiety signaling hormone)
Cocaine- and amphetamine-regulated transcript (CART) Alpha-melanocyte-stimulating hormone (α-MSH)
Bombesin Serotonin Calcitonin
Banyak hormon yang berbeda dalam mengendalikan nafsu makan, kenyang, dan berat badan. Sumber hormon tersebut dari perut seperti ghrelin, dari
usus peptida YY, cholecystokinin (CCK) dan glukagon like peptida (GLP-1), dari pankreas insulin, dan dari jaringan adiposa leptin adiponektin dan resistin. Hormon tersebut beradar dalam darah dengan konstentrasi sebanding dengan massa lemak tubuh, dan bertindak sebagai sinyal perifer ke nukleus arkuatus di hipotalamus dimana terjadi pengaturan nafsu makan (asupan makanan) dan
metabolisme (pengeluaran) diatur. 1
Leptin dan insulin biasanya mengurangi nafsu makan dengan menghambat neuron NPY/AGRP sirkuit anabolik dan merangsang neuron POMC/CART sirkuit katabolik lihat gambar 2.6. Ghrelin, CCK, dan hormon lainnya merangsang nafsu makan dengan aktivasi NPY/AGRP. Sedangkan peptida YY (PYY) menghambat
Reseptor leptin dalam hipotalamus berfungsi mengatur rasa kenyang dan berat
badan. Kadar leptin yang rendah pada saat berpuasa biasanya merangsang asupan
makanan dan mengurangi pengeluaran energi, sedangkan tingkat leptin yang
tinggi menghambat asupan makanan dan meningkatkan pengeluaran energi.1
Sekresi leptin meningkat seiring dengan peningkatan adiposit dalam
ukuran dan jumlah atau disebut dengan hiperleptinemia. Tingginya kadar leptin
pada obesitas tidak efektif lagi dalam menghambat asupan makanan dan
meningkatkan pengeluaran energi keadaan ini dikenal dengan resistensi leptin.
Resistensi leptin ini mengganggu sinyal pusat kenyang dihipotalamus dan
memerintahkan makan berlebihan sehingga terjadi peningkatan berat badan.
Penyebab dari resistensi leptin tidak diketahui secara pasti, namun diduga
berkaitan dengan defect dalam transportasi leptin, ketidakmampuan leptin
menyebrangi sawar darah otak, perubahan dalam efek permisif leptin pada
urocortin (molekul sinyal kenyang), atau defek pada reseptor leptin.
Hiperleptinemia juga merangsang sistem saraf simpatis, peradangan kronik, stress
oksidatif, hipertrofi ventrikel dan dapat berkontribusi dalam patogenesis
hipertensi, aterosklerosis dan penyakit kardiovascular terkait obesitas.1
Ghrelin diproduksi oleh lambung pada saat kelaparan dan merangsang asupan makanan dan menyebabkan perubahan metabolik yang mengarah ke peningkatan berat badan dan massa lemak tubuh. Ghrelin juga merangsang pelepasan hormon pertumbuhan (GH) dari sel-sel hipofisis anterior, pelepasan
asam lambung, motilitas lambung, dan mempengaruhi fungsi pankreas. Leptin dan ghrelin saling melengkapi, namun sinyal antagonis mencerminkan perubahan akut dan kronis dalam keseimbangan energi efek yang dimediasi oleh hipotalamus neuropeptida, seperti NPY dan AGRP. Ghrelin plasma menurun pada obesitas, dan perannya dalam memberikan kontribusi terhadap obesitas belum didefinisikan. Leptin dapat mengatur kadar ghrelin.1
yang mendorong trombosis dan peradangan. Penurunan kadar adiponektin
berhubungan dengan peningkatan tanda peradangan, seperti IL-6 dan TNF-α.
Adiponektin mampu berfungsi sebagai protein plasma anti-inflamasi dan anti
aterogenik dan memiliki peran penting dalam remodeling vaskuler yang artinya
menjadi terbatas pada individu dengan obesitas. 1
Obesitas dikaitkan dengan resistensi insulin, yang merupakan predisposisi
individu terkena dm tipe 2. Resistensi insulin mungkin berhubungan dengan
sebuah defek reseptor insulin atau post reseptor dikaitkan efek perubahan dalam
fungsi transporter glukosa. Kelebihan insulin mungkin juga merupakan respon
terhadap masukan kalori yang berlebihan. Terjadi peningkatan signifikan kadar
resistin pada pasien obesitas yang dianggap memiliki efek antagonis aksi insulin
dan mediator dari inflamasi. 1
2.2.4 Diagnosis
Obesitas berkaitan bukan hanya dengan berat badan namun juga distribusi
lemak dalam tubuh. Dapat dikenali seperti wajah membulat, pipi tembam, dagu
rangkap, leher yang relatif pendek, payudara membesar, dada membusung, kedua
tungkai membentuk huruf X, dan pada anak laki-laki penis tampak kecil. Banyak
cara yang digunakan untuk mengukur akumulasi lemak dalam tubuh, diantaranya
dengan menggunakan indeks massa tubuh (IMT) dan dengan mengukur lingkar
perut. Namun cara yang paling banyak diguakan adalah dengan menggunakan
IMT, dengan rumus :
Kemudian hasilnya dilihat dalam tabel 2.11 menurut kriteria Asia-Pasifik,
sedangkan berdasarkan penghitungan lingkar perut WHO menganjurkan
sebaiknya diukur di pertengahan pada batas bawah iga dan krista iliaka, dengan
menggunakan ukuran pita secara horizontal pada saat akhir ekspirasi dengan
kedua tungkai dilebarkan 20-30 cm. Pasien diminta untuk tidak menahan perutnya
Tabel 2.11 Klasifikasi Berat Badan Berlebih dan Obesitas Berdasarkan IMT
Tabel 2.12 Klasifikasi Berat Badan Berlebih dan Obesitas Berdasarkan IMT serta Lingkar Perut Menurut Kriteria Asik Pasifik13
Resiko Ko-Morbiditas Lingkar Perut Klasifikasi IMT
(kg/m2)
<90 cm (laki-laki) ≥90 cm (laki-laki)
<80 cm (perempuan) ≥80 cm (perempuan) Underweight <18,5 Rendah (namun risiko
meningkat pada masalah klinis lain)
Sedang
Normal 18,5-22,9 Sedang Meningkat
Overweight ≥23,0
Berisiko 23,0-24,9 Meningkat Moderat
Obes I ≥25,0-29,9 Moderat Berat
Obes II ≥30,0 Berat Sangat Berat
2.2.5 Prognosis dan Komplikasi
Peningkatan lemak viseral sangat berhubungan erat dengan sindroma
metabolik (hipertrigliserida, penurunan HDL, peningkatan LDL, hipertensi dan
resistensi insulin) kemudian menjadi faktor resiko terhadap kejadian jantung iskemik
mekanis akibat ketidakmampuan menahan beban terutama pinggul dan lutut yang
kemudian menyebabkan inflamasi dan berakhir pada erosi kartilago. Obesitas juga menjadi faktor resiko untuk terjadinya kanker, namun mekanisme secara pasti belum diketahui namun sampai saat ini diduga salah satunya akibat stress oksidatif dan sistem nuklear faktor kappa beta namun masih menjadi bahan evaluasi. Komplikasi
yang dapat terjadi pada seluruh sistem dapat dilihat dalam tabel 2.13.1
Tabel 2.13 Komplikasi yang Mungkin Terjadi Akibat Obesitas Diberbagai Sistem13,30
2.2.6 Tata Laksana
Modifikasi perilaku adalah pendekatan ini menjadi strategi utama dalam standar pengobatan obesitas, namun bila cara ini tidak berhasil dilanjutkan dengan
terapi lainnya seperti penggunaan obat. Intervensi perilaku ini biasanya dibuat oleh seorang psikolog, terapis perilaku, ahli gizi atau olahragawan guna mendorong individu untuk membuat pilihan gaya hidup sehat dengan memasukan
Sistem Komplikasi yang terjadi
Saraf (Psikososial) Judge di lingkungan sosial serta diskriminasi
Gastrointestinal Kolelitiasis, pankreatitis, hernia abdomen, GERD,
penyakit hati.
Metabolik Endokrin Sindroma metabolik, resistensi insulin, toleransi glukosa terganggu, DM tipe II, dyslipidemia.
Kardiovascular Hipertensi, penyakit jantung koroner, gagal jantung
kongestif, aritmia, cor pulmonale, stroke iskemik, thrombosis vena dalam, emboli paru.
Respirasi Abnormalitas fungsi paru, obstructive sleep apnea,
sindrom hipoventilasi obesitas
Muskuloskeletal Osteoarthritis, gout arthritis, low back pain
Genikologi Gangguan menstruasi, infertilitas, Poliksitik ovary
sindrom.
Genitourinaria Inkontinensia Urin
Ophtalmologi Katarak
Neurologi Hipertensi intrakranial idiopatik (pseudotumor cerebri)
Kanker Esophagus, colon,rektum, empedu, prostat, payudara,
peningkatan aktivitas fisik dan modifikasi kebiasaan makan terutama. Kegiatan ini
harus selalu berada dibawah kontrol/ pengawasan dan apabila perubahan ini dapat
terjadi walaupun kecil dianggap baik karena diharapkan mampu bertahap. Pada
obesitas cara ini juga dapat dikombinasikan dengan pengobatan kognitif perilaku,
dijelaskan bahwa dengan penurunan berat badan mampu menurunkan stigma
sosial yang terjadi tentang kelebihan berat badan, meningkatkan kepercayaam diri
dan mengurangi ketidakpuasan atas postur tubuh sendiri.30
Selanjutnya modifikasi dalam hal asupan makanan, dirancang untuk
membuat perubahan pola makan yang termasuk didalamnya adalah sarapan,
ukuran porsi makan yang terkontrol, penghentian minuman tinggi kalori dan
makanan ringan, penurunan frekuensi makan diluar. Selain itu terdapat pula
intervensi makanan, dijelaskan dalam guideline American Heart Association
(AHA) :
1. Jumlah asupan lemak harus kurang dari 30% energi
2. Asupan lemak jenuh harus kurang dari 10% dari total energi
3. Asupan lemak tak jenuh ganda sebaiknya tidak lebih dari 10% dari total energi
4. Asupan lemak tak jenuh tunggal harus membuat sisa asupan lemak total, sekitar
10% sampai 15% dari total energi
5. Asupan kolesterol sebaiknya tidak lebih dari 300 mg /hari
6. Asupan Natrium sebaiknya tidak lebih dari 3000 mg (3 g) per hari
AHA dalam pedoman dietnya juga merekomendasikan pilihan makanan
sebagai berikut :
1. Tidak lebih dari 5-8 sendok teh lemak dan minyak per hari, termasuk lemak
yang digunakan dalam memasak
2. Enam ons atau kurang untuk daging tidak berlemak, ikan, atau unggas tanpa
kulit
3. Tidak lebih dari tiga atau empat kuning telur per minggu
4. Dua sampai empat porsi susu tanpa lemak atau rendah lemak dan produk
olahan susu per hari
5. Lima atau lebih porsi buah dan sayuran per hari
Cara lain yang digunakan dengan aktivitas fisik terutama olahraga.
yang dilakukan adalah dengan suplemen penurunan berat badan. Terdapat banyak
sekali suplemen yang dijual dipasarkan namun yang paling populer dan efektif
adalah ephedra dan kafein. Walupun belakangan ini ephedra dilarang
penggunaannya namun hasil penelitian menunjukan bukti yang efektif
penggunaan ephedra bersama kafein serta dijelaskan pada orang dewasa muda
dengan kelebihan berat badan tidak terdapat efek samping yang terlihat dalam
klinis akibat suplemen tersebut. Suplemen lain yang tidak populer namun
memiliki efek terhdap penurunan berat badan adalah kalsium dan ekstrak teh
hijau. Kalsium telah terbukti menekan metabolisme lemak selama periode asupan
kalori tinggi dan meningkatkan metabolisme lemak selama pembatasan kalori,
lalu untuk ekstrak teh hijau berperan dalam meningkatkan pengeluaran energi dan
merangsang thermogenesis jaringan adiposit coklat.30
Terapi menggunakan obat menjadi pertimbangan pada pasien obesitas
dengan IMT > 30 atau > 27 dengan faktor resiko dan telah mengalami kegagalan
dalam program diet, olahraga dan terapi perilaku. Sibutramin adalah agen yang
tidak menstimulasi sekresi serotonin, yag berarti mempengaruhi pemasukan
makanan oleh karena peningkatan aktivitas noradrenergik dan serotonin di saraf
pusat. Dalam sebuah penelitian selama satu tahun sibutramin dikonsumsi 10 mg
setiap hari dan hasilnya dapat menurunkan 4,8kg. Terdapat obat lain seperti
orlistat bekerja sebagai penghambat gastrointestinal lipase. menyebabkan
penurunan aktivitas enzim di usus.30
Pilihan terakhir dalam penatalaksanaan obesitas dengan terapi bedan yaitu
operasi bariatrik. Menjadi pilihan bagi pasien dengan IMT > 40 atau 35 s/d 40
namun dengan faktor resiko penyakit tinggi atau memiliki kondisi fisik yang
mengganggu gaya hidup terkait dengan obesitas. Terdapat dua prosedur dalam
operasi salah satunya vertikal banded gastroplasty dimana dibuat kantong kecil
terbatas disekitar kurvaktura minor lambung, yang kedua dengan bypass lambung
dimana dibuat kantong lambung proksimal berbentuk Y dari usus halus. Namun
diperlukan pengawasan seumur hidup setelah dilakukan terapi bedah ini. Terdapat
pula komplikasi setelah operasi bariatrik ini diantaranya adalah emboli paru, gagal
pernafasan, kebocoran pencernaan akibat robeknya jahitan, obstruksi stomal atau
tetapi meningkat signifikan pada pasien dengan insufisiensi pernapasan akibat
obesitas.30
2.3 Penyakit Perlemakan hati non alkoholik dan Obesitas
Pada metabolisme lipid normal, setelah makan trigliserida (TAG) diangkut
ke hati dari usus melalui kilomikron, selain itu sintesis trigliserida hati dari asam
lemak bebas dan gliserol terjadi dibawah pengaruh insulin dalam keadaan
postprandial. TAG disekresikan ke dalam darah sebagai lipoprotein densitas
sangat rendah (VLDL) yang tersimpan dalam jaringan adiposa sebagai TAG
reesterifikasi atau dimetabolisme menjadi asam lemak digunakan sebagai sumber
energi. TAG yang berlebihan dalam hati dapat disimpan sebagai tetesan (droplet)
lemak dalam hepatosit dalam gambar 2.7. Sumber asam lemak untuk
pembentukan TAG hati yaitu dari plasma atau asam lemak non-esterifikasi
(NEFA) atau asam lemak bebas yang baru disintesis dalam hati melalui de novo
lipogenesis (DNL). Dalam keadaan postprandial energi (ATP) berlebih, kelebihan
glukosa digunakan sebagai substrat asam lemak. Glukosa melalui konversi
menjadi piruvat memasuki siklus kreb mitokondria. Sitrat terbentuk dalam sikus
kreb bergerak menuju sitosol dan dikonversi menjadi asetil-koA dengan ATP
sitrat lipase. Asetil-koA karboksil-1 (ACC-1) enzim kemudian mengubah asetil
koA menjadi malonil koA, yang digunakan oleh asam lemak sintase untuk
membentuk rantai panjang asam lemak yang berbeda dalam sitosol.31
Penyerapan asam lemak dihati dari sumber NEFA tidak diatur dan sebagai
hasilnya masuk secara langsung berkaitan dengan konsentrasi asam lemak bebas
plasma. Diet pada zaman modern seperti saat ini menyebabkan akumulasi lemak
di hepatosit dengan masukan TAG, asam lemak (sumber NEFA meningkat), serta
glukosa (sebagai substrat DNL) lebih banyak dari makanan. Peningkatan kadar
insulin setelah makan mendukung semua jalur akumulasi lemak dihati. Oksidasi
asam lemak terjadi di mitokondria, peroksisom dan mikrosom. Dengan
pembagian sebagai berikut : asam lemak rantai pendek dan sedang hanya
dioksidasi dimitokondria, sedangkan rantai panjang dan sangat panjang
oksidasi pertama dan kemudian enzim mitokondria untuk proses lengkapnya.31
Masuknya asam lemak ke dalam mitokondria dibatasi sebagai langkah
oksidasi. Asam lemak harus diaktifkan oleh lemak asil koA sintase untuk lemak
asil koA dalam sitoplasma. Pengangkutan lemak asil koA ke dalam mitokondria
dibantu oleh intermediation of carnitine acyltransferaseI (CPT-1) yaitu enzim
yang berada diluar membran mitokondria.31
Gambar 2.7 Metabolisme Lemak dihati. Semua step distimulasi oleh insulin,
insulin menekan sekresi dari VLDL dan B-oksidasi dari asam lemak. Pada
keadaan hiperinsulinemia dimana terjadi resistensi insulin menyebabkan
akumulasi TAG di hati.31
Terdapat tiga mediator molekul metabolisme lipid yang penting yaitu :
Sterol regulatory element-binding protein (SREBP1-c), carbohydrate response
element-binding protein (ChREBP) dan peroxisome proliferative activated
receptor (PPAR-γ). Insulin bekerja pada SREBP1-c pada membran sel hepatosit,
yang diaktifkan sebagian besar oleh gen yang teribat dalam DNL. SREBP1-c juga
mengaktifkan ACC-2, sebuah isoform dari ACC yang menghasilkan malonil-CoA
pada membran mitokondria. Kenaikan malonil-CoA menurunkan b-oksidasi
karena menghambat CPT-1 pada konsentrasi yang lebih tinggi dan karenanya
mengarah kepada pembentukan asam lemak.31
Hiperglikemia juga bisa menstimulasi lipogenesis langsung dengan
(L-PK) yaitu enzim kunci dalam regulasi glikolisis. L-PK mengkatalis konversi
phosphoenolpyruvate (PEP) menjadi piruvat yang kemudian memasuki siklus
kreb menghasilkan sitrat. Sitrat merupakan sumber utama asetil-KoA yang
digunakan untuk mensitesis asam lemak. Oleh karena hiperglikemia menstimulasi
glikolisis dan lipogenesis, sehingga memfasilitasi konvergensi glukosa menjadi
asam lemak pada kondisi kelebihan energi.31
Pada keadaan resistensi insulin, kondisi dimana dibutuhkan kadar insulin
yang lebih tinggi dari biasanya agar mencapai respon metabolik normal, kadar
insulin yang normal gagal untuk mempertahankan respon metabolik normal.
Resistensi insulin hepatik dimanifestasikan dengan produksi glukosa hepatik yang
terkendali akibat gangguan sintesis glikogen dan kegagalan insulin untuk
menekan glukoneogenesis, keadaan resistensi insulin ini bisa juga disebebkan
oleh penumpukan lemak di hepatosit sendiri. Metabolisme dan mekanisme yang
menjelaskan hubungan antara resitensi insulin dan PPHNA belum sepenuhnya
diketahui, namun keadaan PPHNA dapat diperberat misalnya dengan obesitas,
dm, dan lipoatrofi.31
Jaringan adiposa dan obesitas, sekitar 60-85% dari berat jaringan adiposa
putih adalah lipid, dengan 90-99% menjadi TAG. Terdapat pula sejumlah kecil
dari asam lemak bebas, digliserida, kolesterol dan fosfolipid. Asam lemak
dikonversi menjadi TAG dalam adiposit pada keadaan kelebihan kalori dan
dikeluarkan kembali sebagai NEFA ke sirkulasi pada keadaan kekurangan kalori
seperti saat puasa, kelaparan dan olahraga. Jaringan adiposa pada orang dewasa
dibagi menjadi dua jenis, bergantung kepada lokasi yaitu subkutan dan viseral
(intraperitoneal; omentum dan mesenterika). Adipositas viseral lebih kaut
berkorelasi dengan PPHNA.31
Peran jaringan adiposa dalam kejadian PPHNA, kelebihan jaringan
adiposa menjadi predisposisi terhadap berkembangnya kejadian resistensi insulin
berdasarkan faktor yang disekresikannya. Lebih dari 100 faktor yang disekresikan
telah diidentifikasi. Salah satunya adipokines, protein aktif yang disekresikan oleh
stroma jaringan adiposa. Selain itu adiposit juga mensekresikan asam lemak,
sitokin, kolesterol, hormon steroid dan prostaglandin. Sekresi dari seluruh faktor