PREVALENSI TB LATEN PADA PETUGAS KESEHATAN DI RSUP H. ADAM MALIK
TESIS
OLEH UCOK MARTIN
PROGRAM PENDIDIKAN DOKTER SPESIALIS I DEPARTEMEN ILMU PENYAKIT PARU FK USU/ SMF PARU RSUP H. ADAM MALIK
ABSTRACT
Objective : Health care workers (HCWs) in developing countries are at risk for nosocomial tuberculosis (TB). In this study, we are going to determine the prevalence of latency tuberculosis among HCWs in H. Adam Malik hospital in Medan.
Method : It is a cross sectional study, conducted between July and August 2008. Tuberculin skin test (TST) survey was conducted among 100 HCWs and measured the induration size. Afterward, individuals with positive TST result were examined chest x-ray to determine latency TB.
the risk factors that were assessed had statistically significant (p > 0,05).
Conclusions : The prevalence of latency tuberculosis among HCWs in H. Adam Malik hospital in Medan is 53% that is similar to the prevalence latency tuberculosis in developing countries.
DAFTAR RIWAYAT HIDUP PENULIS
IDENTITAS
Nama : Dr. Ucok Martin
Tempat/Tanggal lahir : Cimahi, 14 September 1970 Agama : Kristen Protestan
Pekerjaan : Dokter Dinas Kesehatan Propinsi Sumatera Utara
Alamat : Jl. Gn. Martimbang No. 1 Medan
KELUARGA
Bapak : B. Tambunan, SH
Ibu : N. Br Sormin
Isteri : Dr. Juli Yanti Merrika Pasaribu PENDIDIKAN
1. SD Angkasa III Bandung Ijazah 1983 2. SMP Negeri 2 Maospati - Magetan Ijazah 1986 3. SMA Negeri 2 Medan Ijazah 1989 4. Fakultas Kedokteran USU Medan Ijazah 1998
PEKERJAAN
1. Dokter Puskesmas Muara Tapanuli Utara 1999 2. Dokter di RS Kusta Lau Simomo Propinsi Sumatera Utara 2003 3. Dokter PPDS Ilmu Penyakit Paru FK USU Medan 2004
PERKUMPULAN PROFESI
1. Anggota IDI Kotamadya Medan
LATIHAN YANG PERNAH DIIKUTI
1. Pelatihan Tenaga Pengumpul Data Studi Mortalitas SURKESNAS 2001 di Pekanbaru
2. Pelatihan Advanced Trauma Life Support di Medan
3. Pelatihan Hiperkes dan Keselamatan Kerja bagi Dokter Perusahaan / Instansi di Jakarta
PARTISIPASI DALAM KEGIATAN ILMIAH 1. Panitia pada TB Day 2004 di Medan
2. Peserta pada KONAS X PDPI 2005 di Solo
3. Menyajikan makalah pada PIK XI PDPI 2006 di Batam 4. Peserta pada KONKER XI PDPI 2007 di Bali
5. Peserta pada KONAS XI PDPI 2008 di Bandung
TUGAS
Selama mengikuti Program Pendidikan Dokter Spesialis (PPDS) Ilmu Penyakit Paru FK USU telah membawakan :
1. Sari pustaka 6 buah 2. Laporan kasus 5 buah 3. Journal reading 12 buah 4. Karya ilmiah tingkat nasional 1 buah
KATA PENGANTAR
Segala puji syukur dan terima kasih penulis ucapkan kehadirat Tuhan Yang Maha Esa, sebab berkat rahmat dan kasih karuniaNya penulis dapat menyelesaikan tesis ini dengan judul “Prevalensi TB laten pada petugas kesehatan di RS H. Adam Malik Medan ”, yang merupakan persyaratan akhir pendidikan keahlian di Departemen Ilmu Penyakit Paru Fakultas Kedokteran Universitas Sumatera Utara/ RSUP H. Adam Malik Medan. Keberhasilan penulis dalam menyelesaikan penelitian ini tidak terlepas dari bantuan, bimbingan dan pengarahan dari berbagai pihak baik dari guru-guru yang penulis hormati, teman sejawat asisten Departemen Ilmu Penyakit Paru FK USU, paramedis dan nonmedis serta dorongan dari pihak keluarga. Pada kesempatan ini penulis menyampaikan penghargaan dan rasa terima kasih yang sebesar-besarnya kepada : Prof. Dr. H. Luhur Soeroso, Sp.P(K) sebagai Ketua Departemen Ilmu Penyakit Paru FK-USU/ SMF Paru RSUP H. Adam Malik Medan, yang tiada henti-hentinya memberikan bimbingan ilmu pengetahuan, senantiasa menanamkan disiplin, ketelitian dan perilaku yang baik serta pola berpikir dan bertindak ilmiah, yang mana hal tersebut sangat berguna bagi penulis untuk masa yang akan datang.
Pendidikan Dokter Spesialis (PPDS) di FK-USU/ SMF Paru RSUP. H. Adam Malik Medan.
Dr. Hilaluddin Sembiring, DTM&H, Sp.P sebagai Ketua Program Studi Ilmu Penyakit Paru yang senantiasa tiada jemunya berupaya menanamkan disiplin, ketelitian, berpikir dan berwawasan ilmiah serta selalu mendorong penulis dalam meyelesaikan pendidikan ini.
Dr. Pantas Hasibuan, Sp.P sebagai Sekretaris Program Studi Ilmu Penyakit Paru dan pembimbing penulis yang banyak memberikan motivasi, saran serta nasehat yang bermanfaat dalam penyempurnaan penulisan tesis ini sehingga penulis dapat menyelesaikan tesis ini.
Dr. H. Zainuddin Amir, Sp.P(K), yang telah banyak memberikan bimbingan dan ilmu serta pengalamannya selama penulis mengikuti pendidikan .
Prof. Dr. Tamsil Syafiuddin, Sp.P(K), sebagai koordinator penelitian ilmiah Departemen Ilmu Penyakit Paru yang telah banyak memberikan dorongan, bimbingan, kritikan, pengarahan dan masukan dalam rangka penyusunan dan penyempurnaan tulisan ini.
Penghargaan dan ucapan terima kasih yang sebesar-besarnya penulis sampaikan kepada Dr. Sumarli, SpP(K), Prof. Dr. RS Parhusip, SpP(K), Dr. H. Sugito, Sp.P (K) yang telah banyak memberikan bimbingan, nasihat, ilmu pengetahuan dan pengalaman klinis beliau selama mengabdi pada Departemen Ilmu Penyakit Paru yang sangat berguna selama penulis menjalani pendidikan ini.
Penghargaan dan ucapan terima kasih penulis sampaikan kepada perawat RS H. Adam Malik Medan di bagian Paru, Neurologi, THT, Penyakit Dalam, ICU Dewasa, ICU Anak, Paska Bedah, Kardiologi, Bronkoskopi dan semua yang terlibat dalam penelitian.
Penghargaan dan ucapan terima kasih penulis sampaikan kepada Dr. Usman, SpP, Dr. Adlan Lutfi Sitompul, SpP, Dr. Fajrinur Syarani, SpP, Dr. Parluhutan Siagian, SpP, Dr. Amira P, SpP, Dr. Bintang, SpP, Dr. Supiono, SpP, Dr Noni Soeroso SpP, Dr Setia Putra Tarigan SpP yang telah banyak memberikan bantuan, masukan dan pengarahan selama penulis menjalani pendidikan ini.
kesempatan dan bimbingan kepada penulis selama menjalani pendidikan ini.
Penulis juga mengucapkan terima kasih kepada teman sejawat peserta Program Pendidikan Dokter Spesialis Ilmu Penyakit Paru FK-USU, pegawai tata usaha, perawat/ petugas poliklinik , ruang bronkoskopi, ruang rawat inap bagian paru , instalasi perawatan intensif, unit gawat darurat RSUP H. Adam Malik Medan, perawat/ petugas BP4 Medan yang telah bekerja sama dan membantu penulis selama menjalani pendidikan ini.
Dengan rasa hormat dan terima kasih yang tiada terbalas penulis sampaikan kepada Ayahanda B. Tambunan, SH dan Ibunda N. br Sormin tercinta yang telah membesarkan, mendidik dan memberi dorongan semangat serta doa kepada penulis hingga dapat menyelesaikan pendidikan ini.
penghargaan atas segala kesetiaan maupun dukungan isteri tercinta selama ini.
Akhirnya pada kesempatan ini perkenankanlah penulis menyampaikan permohonan maaf yang sebesar-besarnya atas segala kekurangan, kekhilafan dan kesalahan yang pernah diperbuat selama ini. Semoga ilmu, keterampilan dan pembinaan kepribadian yang penulis dapatkan selama ini dapat bermanfaat bagi agama, nusa dan bangsa dan mendapat restu dari Tuhan Yang Maha Esa.
Medan, 28 Oktober 2008
Penulis
DAFTAR ISI
Halaman
ABSTRAK ... 1
DAFTAR RIWAYAT HIDUP ... 3
DAFTAR LAMPIRAN ... 14
3.8. Cara Kerja ………... 57
3.9. Kerangka Kerja ………... 61
3.10. Pengolahan Data ………... 61
3.11. Analisis Data ………... 62
3.12. Jadwal Penelitian ………... 63
3.13 Biaya Penelitian ………. 63
BAB IV. HASIL PENELITIAN DAN PEMBAHASAN... 64
4.1. Hasil Penelitian ………... 64
4.2. Pembahasan ……. ………. 71
BAB V. KESIMPULAN DAN SARAN ……….. 78
5.1. Kesimpulan ... 78
5.2. Saran ... 78
DAFTAR GAMBAR
Halaman
Gambar 1. Peranan denrit, makrofag alveolar dll .... ……….. 39
Gambar 2. Hipersensitifitas tipe IV ...………... 40
Gambar 3. Cara penyuntikan tes kulit tuberkulin yang benar... 59
DAFTAR TABEL
Halaman
Tabel 1. Penyebab negatif palsu ... 42
Tabel 2. Kriteria tes tuberkulin positif dengan kelompok risiko... 44
Tabel 3. Karakteristik Peserta Penelitian Berdasarkan Umur... 65
Tabel 4. Karakteristik Penelitian Berdasarkan Jenis Kelamin... 65
Tabel 5. Karakteristik Penelitian Berdasarkan Lama Bekerja... 66
DAFTAR LAMPIRAN
Lampiran 1. Persetujuan Komite Etik Tentang Penelitian Lampiran 2. Lembaran Penjelasan Calon Subjek Penelitian Lampiran 3. Lembaran Persetujuan Calon Subjek Penelitian Lampiran4. Lembaran Data penelitian Subyek
DAFTAR SINGKATAN
ACHA : The American College Health Association
ACET : The Advisory Council for the Elimination of tuberculosis AIDS : acquired immunodeficiency syndromes
APC : antigen presenting cells AS : Amerika Serikat
BCG : Bacille Calmette-Gu rin BTA : Basil Tahan Asam
CD : Clusters of differentiation
CDC : Centers for Disease Control and Prevention CMI : cell mediated immunity
CR 3 : complement receptor 3 CRF : Chronic Renal Failure DCs : Dendritic Cells
DC-SIGN :DC specific inter-cellular adhesion molecular-3 grabbing non-integrin
FDA : Food and Drug Administration HAART : highly active antiretroviral therapies HIV : Human Immunodeficiency Virus IFN- : Interferron gamma
IL : Interleukin
MOTT : Mycobacterium Other Than Tuberculosis NK : Natural killer
NO : Nitrogen Oxide
PPD : purified protein derivative QFT : Quantiferon TB Gold Test ROI : Reactive Oxygen Intermediates TB : Tuberculosis
TLR : Toll-like receptor
BAB I PENDAHULUAN
1.1. LATAR BELAKANG
Tuberkulosis tetap menjadi salah satu masalah kesehatan yang paling serius. Pada tahun 1992 World Health Organization (WHO) telah mencanangkan tuberkulosis sebagai Global Emergency. Laporan WHO tahun 2004 menyatakan bahwa terdapat 8,8 juta kasus baru tuberkulosis pada tahun 2002 dimana 3,9 juta adalah kasus dengan BTA (Basil Tahan Asam) positif.1
terjadi konversi pada uji tuberkulin. Petugas kesehatan yang terinfeksi HIV lebih mudah terinfeksi daripada yang tanpa HIV dimana sedikitnya 17 tenaga kesehatan (8 dengan HIV positif) telah terinfeksi TB dengan resistensi ganda dan 5 orang ( 4 diantaranya HIV positif) telah meninggal.2 Infeksi TB terjadi karena inhalasi droplet nuclei yang mengandung kuman tuberkulosis. Setelah terpapar kuman TB ada empat keadaan yang bisa terjadi yaitu pertama tidak terjadi infeksi (ditandai dengan tes kulit tuberkulin yang negatif), kedua terjadi infeksi kemudian menjadi TB yang aktif (TB primer), ketiga menjadi TB laten dimana mekanisme imun mencegah progresifitas penyakit menjadi TB aktif dan keempat menjadi TB laten tetapi kemudian terjadi reaktivasi dan berkembang menjadi TB aktif dalam beberapa bulan sampai beberapa tahun kemudian.3 Infeksi TB laten ini didefinisikan sebagai kondisi seseorang yang terinfeksi M.tuberculosis tetapi saat ini orang tersebut tidak sakit, tidak mempunyai gejala / asymptomatic dan gambaran foto toraks normal.4 Kira – kira 5% - 10% dari orang dengan infeksi laten, akan terjadi reaktivasi dan menjadi TB aktif.5
bekerja di ruang gawat darurat, ruang rawat inap dan ruang rawat pasien HIV. Penularan M.tuberculosis pada petugas kesehatan juga terjadi pada petugas autopsi, petugas yang merawat luka, petugas bronkoskopi dan petugas ruang rawat intensif.6
negara yang mempunyai insiden dan prevalensi TB yang tinggi, pelayanan kesehatan yang kurang, populasi dengan penghasilan rendah, populasi yang secara ras atau etnik minoritas yang berisiko tinggi, bayi, anak atau remaja yang terpapar terhadap orang dewasa yang masuk dalam kategori berisiko tinggi.4,7
Sampai sekarang ini, isoniazid adalah satu – satunya obat yang terbukti efektif dan direkomendasikan untuk pengobatan TB laten.10
Sampai sekarang ini di Medan belum ada data mengenai prevalensi infeksi TB aktif maupun infeksi laten pada petugas kesehatan dan peneliti telah berusaha mencari bahan – bahan, baik melalui Internet maupun majalah kesehatan mengenai penelitian yang serupa di Indonesia tetapi belum dijumpai. Penelitian ini bertujuan untuk mengetahui prevalensi TB laten pada petugas kesehatan dan menghubungkannya dengan lokasi pekerjaan dan lamanya bekerja sebagai petugas kesehatan.
1.2. PERUMUSAN MASALAH
Berdasarkan uraian dalam latar belakang masalah tersebut di atas, dapat dirumuskan masalah penelitian berapakah prevalensi TB laten pada petugas kesehatan di RSUP H. Adam Malik medan ?.
1.3. TUJUAN PENELITIAN 1.3.1. Tujuan umum
Untuk mengetahui prevalensi TB laten pada petugas kesehatan yang bekerja di rumah sakit.
1.3.2. Tujuan khusus
Untuk menilai faktor – faktor yang mempengaruhi infeksi TB laten pada petugas kesehatan di rumah sakit yaitu :
b. Pengaruh lamanya bekerja terhadap infeksi TB laten. c. Pengaruh lokasi kerja terhadap infeksi TB laten.
d. Pengaruh riwayat vaksinasi BCG semasa kecil terhadap reaksi tes tuberkulin.
1.4. HIPOTESIS PENELITIAN
Terdapat hubungan tingginya prevalensi infeksi TB laten diantara petugas kesehatan di RSUP H. Adam Malik Medan dengan lokasi pekerjaan, umur dan lamanya bekerja.
1.5. MANFAAT PENELITIAN
a. Dari hasil penelitian ini, kita mempunyai data prevalensi infeksi TB laten pada petugas kesehatan di rumah sakit.
BAB II
TINJAUAN PUSTAKA
2.1. EPIDEMIOLOGI
penyebab kematian nomor tiga setelah penyakit jantung dan penyakit pernapasan akut pada seluruh kalangan usia.1
Corbett dkk. (2006) menilai konversi tes kulit tuberkulin pada 6, 12 dan 18 bulan diantara 159 perawat pelajar dan 195 pelajar sekolah politeknik di Harare Zimbabwe. Mendapat kesimpulan kedua kelompok mempunyai angka konversi tes kulit tuberkulin yang tinggi, tetapi angka yang sangat tinggi ada pada kelompok perawat pelajar, hal ini menyatakan secara tidak langsung tingginya paparan M.tuberculosis pada lingkungan kerja. Kuatnya paparan oleh pasien TB yang dirawat dilaporkan selama pendidikan. Perlunya dukungan pada institusi penularan M.tuberculosis untuk melakukan upaya pencegahan, surveillance dan manajemen yang lebih baik sebagai bagian dari respons Internasional terhadap beratnya epidemi infeksi HIV dan krisis petugas kesehatan di Afrika.13
Rahbar dkk. (2005) melakukan penelitian tes kulit tuberkulin pada 350 petugas kesehatan dan membandingkan dengan grup kontrol dari pasien yang datang ke RS Imam Khomeini Hospital of Uremia Iran. Grup kontrol ini tidak ada riwayat pernah bekerja di rumah sakit. Didapat kesimpulan bahwa reaksi tes tuberkulin pada petugas kesehatan lebih tinggi dibandingkan dengan grup kontrol, artinya pada grup ini berisiko tinggi untuk mendapat TB.14
dengan kontak pasien TB daripada kelompok kontrol. Tes tuberkulin meningkat berhubungan dengan umur, jenis kelamin laki-laki, lamanya tinggal dalam lingkungan keluarga BTA direct smear positif tetapi tidak berhubungan dengan adanya scar BCG. Dalam kelompok rumah tangga dengan BTA direct smear positif risiko tes kulit tuberkulin yang positif lebih tinggi pada laki-laki dan bertambahnya usia, kedekatan hubungan sosial dan luasnya gambaran penyakit pada foto toraks dari penderita TB. Sebagai kesimpulan adalah di daerah endemi TB yang tinggi, risiko terinfeksi TB pada orang yang kontak dengan orang penderita TB yang infeksius dihubungkan dengan umur, jenis kelamin, Intensitas paparan terhadap kasus dan derajat beratnya penyakit pada kasus, tetapi mungkin faktor genetik berkontribusi pada kerentanan terhadap infeksi M.tuberculosis.15
pendidikan di Lima Peru. Dimana juga dilakukan survei tes kulit tuberkulin di rumah sakit ini. Didapatkan 36 orang didiagnosa TB paru aktif. Angka TB lebih tinggi secara bermakna diantara 171 petugas kesehatan yang bekerja dilaboratorium daripada petugas kesehatan yang bekerja di lokasi lainnya. Tingginya angka TB paru aktif ditemukan diantara petugas kesehatan di rumah sakit ini dan lingkungan pekerjaan di laboratorium dihubungkan dengan penularan diantara petugas kesehatan.6
2.2. KARAKTERISTIK MYCOBACTERIUM TUBERCULOSIS
filtrat biakan dan ekstrak M.tuberculosis, dimana peranannya dalam patogenesis belum jelas, namun dapat merangsang timbulnya reaksi hipersensitifitas tipe cepat dan mengganggu beberapa reaksi antigen – antibodi in vitro. Tuberkulo protein / tuberculin yang terikat pada fraksi lilin dapat membangkitkan sensitifitas tuberkulin dan dapat merangsang pembentukan bermacam – macam antibodi. 19
Bakteri M.tuberculosis bersifat aerob obligat dan tumbuh lambat, untuk membelah dari 1 sel menjadi 2 dibutuhkan waktu 20 jam. Akibatnya kultur BTA menjadi lama yaitu sekitar 3 – 8 minggu, sedangkan bakteri lain cukup 18 – 24 jam. Energi diperoleh dari oksidasi senyawa karbon yang sederhana dan CO2 dapat merangsang pertumbuhan. Bakteri dapat
dan berwarna kuning serta bersifat hidrofobik disebabkan karena kadar lemak dinding kuman yang semakin tinggi.19
2.3. PATOGENESIS
endogen atau reinfeksi eksogen. Stead dalam tinjauan klasik membuktikan bahwa aktivasi endogen adalah cara yang paling lazim aktifnya tuberkulosis pada orang dewasa. Diperkirakan bahwa sekitar 90% kasus tuberkulosis pada orang dewasa adalah sebagai akibat reaktivasi endogen dari infeksi laten. Dengan bantuan molecular genotyping, proporsi kasus reaktivasi diperkirakan 60% sampai 70% dengan 30% sampai 40% kasus diakibatkan oleh infeksi yang baru. Sekarang ini banyak ahli percaya bahwa bentuk dewasa tuberkulosis biasanya sebagai akibat dari reaktivasi infeksi laten yang didapat sebelumnya.20
dan infeksi HIV adalah faktor risiko infeksi TB. Merokok dan infeksi virus khususnya influenza mengurangi gerakan dari ciliary dan produksi mukus oleh sel goblet yang diketahui sebagai lini pertama pertahanan pada saluran napas, sehingga meningkatkan kerentanan terhadap infeksi TB. Keramaian dan kemiskinan meningkatkan risiko pemaparan sehingga terhadap M.tuberculosis. Tenaga kesehatan juga dicatat mempunyai risiko paparan yang lebih tinggi dan infeksi laten. 15,21
Faktor genetik juga berperan dalam menentukan perjalanan penyakit setelah terjadi pemaparan oleh M.tuberculosis. Molekul HLA – DR2 diketahui berkaitan dengan kerentanan terhadap TB dalam populasi. Genetic polymorphism dan bagian – bagian kromosom seperti reseptor vitamin D, reseptor 1 dan 2 y-interferon , MBL2, IL-1RA, TLR2, HLA STAT
1, SP110 dan masih banyak lagi yang diketahui berkaitan dengan kerentanan genetik terhadap TB. 21
yang berselang seling diantara sel-sel epitelioid, dikelilingi oleh sel-sel CD4+ dalam lapisan limfosit dan lingkaran sel-sel T CD8+ yang berikatan satu sama lain oleh matrix ekstraselular. Granulomata yang stabil mungkin tidak pernah menyebabkan penyakit sehingga disebut infeksi laten dan ditandai oleh tes kulit tuberkulin yang positif. Tetapi organisme laten akhirnya dapat berkembang yang disebut dengan reaktivasi. 3,21
Pada tahap awal infeksi, basil dalam makrofag dibawa ke pembuluh limfe regional dimana mereka menyebar melalui penyebaran limfatik atau lebih luas lagi kebanyak organ dan jaringan melalui penyebaran hematogen yang dapat menyebabkan TB milier. Vaksinasi BCG (Bacille-Calmette-Gu rin) tampaknya dapat mencegah terjadinya TB milier dan pengobatan antibiotik mencegah penyakit menjadi kronik.8,21
2.4. SISTEM IMUN TERHADAP INFEKSI
imunologis bawaan / innate resistance. Sedang makrofag teraktivasi mempunyai kemampuan bakterisidal atau bakteriostatik sangat kuat yang merupakan hasil aktivasi sel T bagian dari respons imun spesifik / acquired resistance.22
Sel T merupakan mediator utama pertahanan imun melawan M.tuberculosis, Sel T terdiri dari limfosit T helper, disebut juga Clusters of differentiation 4 (CD4) karena mempunyai molekul CD4+ pada permukaannya, jumlahnya 65% dari limfosit T darah tepi. Sebagian kecil (35%) lainnya berupa limfosit T supresor atau sitotoksik, mempunyai molekul CD8+ pada permukaannya dan sering disebut CD8. Sel T helper (CD4) berproliferasi dan berdiferensiasi menjadi sel T helper 1 (Th1) dan dan sel T helper 2 (Th2). Subset sel T tidak dapat dibedakan secara morfologik tetapi dapat dibedakan dari perbedaan sitokin yang diproduksinya. Sel Th1 membuat dan membebaskan sitokin tipe 1 meliputi IL-2, IL-12, IFN- dan tumor nekrosis faktor alfa (TNF ). Sitokin yang dibebaskan oleh Th1 adalah aktivator yang efektif untuk membangkitkan respons imun seluler melalui pola Th1. Sel Th2 membuat dan membebaskan sitokin tipe 2 antara lain IL-4, IL-5, IL-6, IL-9, IL-10. Sitokin tipe 2 menghambat proliferasi sel Th1, sebaliknya sitokin tipe 1 menghambat produksi dan pembebasan sitokin tipe 2.22
antigen spesifik.22 Respons imun sebagai pertahanan melawan M.tuberculosis melibatkan sebagian besar limfosit T yang mengaktivasi makrofag dan fungsi mikrobicidal melalui pelepasan IFN- . Hal ini menyebabkan pembentukan granuloma yang penting untuk menahan M.tuberculosis. Makrofag / sel dendritic ditemukan dalam inti granuloma ini, bersama dengan M.tuberculosis yang dikelilingi limfosit T. Persiapan limfosit T melawan antigen M.tuberculosis diduga terjadi dibagian proximal aliran pembuluh limfe dan mengandalkan subset tertentu dari sel fagosit yaitu sel Dendritic (DCs / Dendritic Cells). Sel dendritic mempunyai kemampuan yang unik untuk mengaktifkan limfosit setelah mereka bermigrasi dari lokasi infeksi. Mereka menangkap antigen dan membawanya ke pembuluh limfe, dimana mereka akan mengeluarkan sejumlah besar molekul seperti Major Histocompatibility Complex (MHC) I atau II, juga molekul co-stimulatory (seperti CD80 dan CD86), dan soluble factor seperti IL-12, IL-18 atau IL-23. 23
immunodeficiency virus (HIV) ditangkap oleh reseptor DC-SIGN yang sama, yang memperbolehkan masuknya HIV dan M.tuberculosis dalam sel dendritic invivo. Hal ini mungkin mempengaruhi persistensi bakteri dan ketahanan tubuh terhadap M.tuberculosis. DC-SIGN mungkin menerangkan beberapa aspek patologi dan imunologi infeksi M.tuberculosis pada orang yang juga terinfeksi HIV, yang menyebabkan meningginya insiden mediastinal adenitis dan tuberkulosis diseminata. 23
Penemuan penting dari keluarga protein yaitu Toll-like receptor (TLR) dalam respons imun pada serangga, tumbuh – tumbuhan dan vertebrata, telah memberikan pandangan yang baru terhadap mata rantai antara imunitas bawaan dan imunitas adaptif (yang didapat). Medzhitov dkk. menunjukkan bahwa signal Drosophila Toll protein yang sama pada manusia mengaktivasi imunitas adaptif. Mycobacterium memberikan dua signal untuk mengaktifkan lipid reactive T cells (antigen lipid yang mengaktifkan reseptor sel T) dan lipoid adjuvant yang mengaktifkan antigen-presenting cells (APCs) melalui TLR-2. 23,24
mengandung kuman itu. Kemampuan sel CD4 dan CD8 untuk membunuh patogen secara intraseluler tergantung pada kemampuan mereka untuk menarik sel yang terinfeksi dan juga sekresi molekul sitolitik dan molekul efektor mycobacterium. Sebagai contoh : sel T CD8 dapat melepaskan kemokin seperti CCL5 yang secara efisien menarik makrofag yang terinfeksi M.tuberculosis. In vitro, makrofag yang terinfeksi mencetuskan pengeluaran granulysin dan perforin oleh sel T CD8, dua senyawa yang sangat aktif terhadap sensitivitas obat dan resistensi obat dari isolat klinis M.tuberculosis. 23
Sel Natural killer (NK Cells) adalah bakterisidal terhadap M.tuberculosis. Limfosit killer ini dapat diaktifkan pada kehadiran antigen asing, saat APC tidak ada. Sel – sel NK adalah efektor imunitas bawaan yang menghasilkan sitokin imunoregulator yang penting sebagai pertahanan pertama host dalam melawan patogen virus, bakteri dan parasit. Telah dilaporkan bahwa interaksi aktivasi timbal balik terjadi diantara sel NK dan sel dendritic melalui mekanisme yang tergantung pada sel – sel kontak dan faktor soluble. 23,24
membunuh M.tuberculosis. Sel – sel ini juga merupakan sekretor IFN- yang poten dan mungkin dapat mengaktifkan makrofag. 23
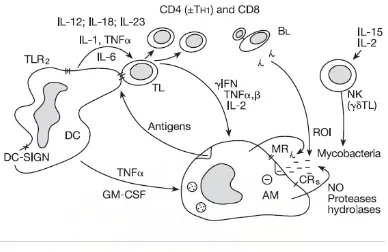
Gambar 1 Peranan sel dendritic (DC), makrofag alveolar (AM), Limfosit T (TL), CD4,
CD8, Natular Killer (NK), Toll like receptor (TLR-2), DC specific inter-cellular adhesion
molecular-3 grabbing non-integrin (DC-SIGN), Reactive Oxygen Intermediates (ROI),
Nitrogen Oxide (NO), Tumour Necrosis Factor (TNF), Interferon (IFN) dan Interleukin
(IL)22
Tes kulit tuberkulin yang dilakukan secara intradermal akan menghasilkan hipersensitifitas tipe lambat. Masuknya protein TB saat injeksi akan menyebabkan sel T tersensitisasi dan menggerakkan limfosit ke tempat suntikan. Limfosit akan merangsang terbentuknya indurasi dan vasodilatasi lokal, edema deposit fibrin dan penarikan sel inflamasi ketempat suntikan seperti tampak pada gambar 29
Gambar 2. Hipersensitifitas tipe IV9
2.5. DIAGNOSIS TUBERKULOSIS LATEN
lebih baik.8,22 Infeksi M.tuberculosis biasanya mengakibatkan reaksi hipersensitifitas tipe lambat sebagai reaksi terhadap disuntikannya tuberkulin PPD yang dapat dideteksi setelah 2 – 12 minggu terinfeksi. Reaksi hipersensitifitas tipe lambat biasanya dimulai 5 – 6 jam setelah injeksi tuberkulin dan mencapai maksimal pada 48 – 72 jam dan hilang setelah jangka beberapa hari, meskipun reaksi sering menetap sampai 1 minggu.25
Hasil tes tuberkulin negatif dapat diartikan sebagai seseorang tersebut tidak terinfeksi dengan basil TB. Selain itu dapat juga karena terjadi pada saat kurang dari 10 minggu sebelum imunologi seseorang terhadap basil TB terbentuk. Jika terjadi hasil yang negatif maka tes tuberkulin dapat diulang 3 bulan setelah suntikan pertama. Hasil tes tuberkulin yang positif dapat diartikan sebagai seseorang tersebut sedang terinfeksi basil TB. Yang terpenting adalah jika seseorang sedang terinfeksi M.tuberculosis apakah sedang terinfeksi atau sakit TB. Sehingga guideline ACHA (The American College Health Association) menyebutkan jika hasil tes tuberkulin positif maka harus dikonfirmasi dengan pemeriksaan foto toraks dan pemeriksaan dahak. Jika hasil foto toraks tersebut normal maka dapat dilakukan pemberian terapi TB laten, tetapi jika hasil foto toraks terjadi kelainan dan menunjukkan ke arah TB maka dapat dimasukkan dalam TB paru aktif.9
atau vaksinasi Bacille Calmette-Gu rin (BCG) hal ini merupakan penyebab positif palsu pada tes kulit tuberkulin. Reaksi positif yang ditimbulkan oleh vaksinasi BCG dapat bertahan beberapa tahun tetapi biasanya reaksi lebih lemah dan sering berdiameter kurang dari 10 mm (<6 mm).9,26-29 Adapun yang menyebabkan negatif palsu dapat dilihat pada tabel 1 dibawah ini.
Tabel 1. Penyebab negatif palsu9 Faktor yang berhubungan dengan orang yang diperiksa :
- Infeksi virus, bakteri, jamur - Vaksinasi virus hidup
- Ketidakseimbangan metabolik seperti CRF (Chronic Renal Failure)
- Rendahnya status protein
- Penyakit yang mempengaruhi organ limfoid - Obat
- Usia - Stress
Lanjutan tabel 1.
Faktor yang berhubungan dengan metode penyuntikan : - Injeksi subkutan
- Penyuntikan yang lambat setelah jarum masuk intradermal - Tempat injeksi yang tertutup dengan skin tes lain
- Injeksi bersamaan dengan antigen lain
Faktor yang berhubungan dengan pencatatan hasil dan pembacaan : - Pembaca yang tidak handal
- Bias
- Kesalahan dalam membaca
infeksi TB laten bervariasi berdasarkan karakteristik orang yang terinfeksi.8 Kriteria positif dapat dilihat pada tabel 2 dibawah ini :
Tabel 2. Kriteria tes tuberkulin positif dengan kelompok risiko10 Reaksi Indurasi Dipertimbangkan positif pada :
5 mm atau lebih - Orang yang terinfeksi Human Immunodeficiency Virus (HIV) / AIDS.
- Kontak baru dengan penderita tuberkulosis. - Orang dengan lesi fibrosis pada radiografi torak
yang sesuai dengan penyembuhan TB.
- Orang dengan transplantasi organ dan orang dengan imunosupresi lainnya (seperti mendapat pengobatan prednison > 15 mg/hari selama lebih dari 1 bulan.
- Orang yang mendapat pengobatan tumor necrosis factor-alpha (TNF- ) antagonis.
10 mm atau lebih - Imigran baru (dalam 5 tahun) dari negara dengan insiden atau prevalensi TB yang tinggi (contoh berasal dari Afrika, Asia, Amerika latin, Eropa Timur, Rusia atau dari kamp pengungsi. - Pemakai obat injeksi atau bahan – bahan
berisiko tinggi lainnya seperti kokain. - Peminum alkohol.
Lanjutan tabel 2.
10 mm atau lebih
- Penduduk atau pekerja di daerah risiko tinggi, berada pada lokasi seperti penjara, lama tinggal pada fasilitas perawatan seperti perawatan rumah, rumah sakit jiwa dll, ; rumah sakit dan fasilitas kesehatan lainnya, panti asuhan/panti jompo dan kamp pengungsi.
- Petugas laboratorium mikrobiologi
- Orang dengan kondisi medis yang berisiko terhadap penyakit TB.
- Anak usia < 5 tahun atau anak – anak dan remaja yang terpapar pada orang dewasa dengan risiko tinggi.
15 mm atau lebih - Orang yang tanpa faktor risiko TB
2.6. TES KULIT TUBERKULIN
Tes kulit tuberkulin telah digunakan sebagai tes diagnostik infeksi TB laten sejak awal tahun 1900. Tes ini murah dan relatif mudah untuk dilakukan.31 Sejarahnya berawal pada tahun 1882 yang lalu, segera setelah ditemukan basil TB, Robert Koch mengambil konsentrat steril dari biakan cair yang sudah mati yang disebut tuberculin. Tes kulit tuberkulin adalah salah satu metode yang digunakan untuk mendiagnosis infeksi TB. Ini sering digunakan untuk skrining individu dari infeksi laten dan menilai rata – rata infeksi TB pada populasi tertentu. Tes tuberkulin dilakukan untuk melihat seseorang mempunyai kekebalan terhadap basil TB, sehingga sangat baik untuk mendeteksi infeksi TB. Tetapi tes tuberkulin ini tidak dapat untuk menentukan M.tuberculosis tersebut aktif atau tidak aktif (laten).9
standar dari pada OT, yang didapat dengan penguapan kultur M.tuberculosis dengan memakai sterilisator Arnold dan pemurnian protein dengan cara presipitasi berulang kali dengan ammonium sulfat netral. Pada tahun 1939 Seibert membuat PPD lot 49608 yang menjadi standar rujukan oleh US Public Health Service’s Bureau of Biologics Standart. Pada tahun 1944 lot ini diganti namanya menjadi PPD-S (S berarti Standar) dan pada tahun 1952 PPD-S diadopsi sebagai standar internasional oleh Badan kesehatan dunia (WHO). Dengan ketentuan 5 TU (test unit) adalah kadar aktivitas test kulit yang terkandung dalam 0,0001 mg PPD-S. Pada perkembangan selanjutnya ada dua tes kulit tuberkulin (TST) komersial yang dipasarkan di Amerika Serikat yaitu Aplisol (Parkdale Pharmaceuticals) dan Tubersol (Connaught). Meskipun keduanya diuji agar secara biologi sama dengan PPD-S namun sejumlah laporan menyatakan Aplisol memberikan reaksi yang lebih besar. Diluar Amerika yang dipakai adalah PPD RT-23 yang dibuat oleh Biological Standards Staten, Serum Institute, Copenhagen, Denmark. diperkenalkan pada tahun 1958 oleh WHO. Dosis standar untuk tes kulit adalah 2 TU dan tes pada manusia mengindikasikan bahwa tes yang dilakukan secara simultan pada orang yang sensitif didapatkan reaksi rata – rata 16,8 mm untuk 2 TU RT-23 dan 18,7 mm untuk 5 TU Tubersol.9,29,32
Orang dengan risiko yang harus dites terhadap infeksi TB laten yaitu : - Bertambahnya risiko paparan terhadap kasus yang infeksius,
dengan orang yang menderita TB aktif, petugas kesehatan yang bekerja pada tempat pasien TB menjalani pengobatan .
- Bertambahnya risiko terhadap infeksi TB, contoh orang yang lahir dari negara dengan prevalensi TB yang tinggi, orang yang dipenjara, orang yang tinggal dan bekerja pada fasilitas yang menyediakan perawatan jangka lama.
- Bertambahnya risiko menjadi TB aktif pada waktu infeksi terjadi, contoh pada pasien yang terinfeksi HIV, pemakai obat suntik, pasien gagal ginjal terminal, pasien silicosis, pasien diabetes mellitus, pasien yang mendapat terapi imunosupresif, pasien dengan keganasan hematology, orang dengan malnutrisi atau orang yang baru turun berat badannya lebih dari 10% berat badan ideal, orang yang dilakukan gastrektomi atau jejunoileal bypass, orang dengan infeksi baru termasuk anak – anak umur kurang dari 4 tahun dan orang yang ditemukan mempunyai konversi tuberkulin yang didefinisikan sebagai peningkatan indurasi sedikitnya 10 mm pada tes kulit tuberkulin dalam periode dua tahun.33
Ada beberapa hal yang harus diperhatikan dalam melakukan tes tuberkulin, yaitu :
a. Vaksinasi BCG (Bacillus Calmette-Guerin)
vaksinasi BCG pada hasil tes tuberkulin sering menyebabkan kebingungan. Reaksi tuberkulin yang disebabkan BCG umumnya semakin berkurang dengan berlalunya waktu, tetapi tes tuberkulin yang dilakukan secara periodik mungkin memperpanjang (booster) reaktivitas pada orang yang divaksinasi. Riwayat vaksinasi BCG bukan kontra indikasi tes kulit tuberkulin atau pengobatan TB laten pada orang yang hasil tes tuberkulinnya positif. Reaksi tes tuberkulin harus ditafsirkan tanpa menghiraukan riwayat vaksinasi BCG.
b. Infeksi HIV
hasil tes tuberkulin yang lalu negatif karena penyusunan kembali sistem imun mungkin mengakibatkan pemulihan reaktivitas tes tuberkulin.
c. Booster Phenomenon
d. Kontak
Orang yang kontak dengan dengan kasus TB yang infeksius, tes ulangan setelah 8 – 10 minggu dianjurkan jika hasil tes mula-mula negatif. Anak umur kurang dari 5 tahun dan orang dengan imunosupresif (contoh infeksi HIV) dengan hasil tes tuberkulin negatif harus diobati dan tes tuberkulin lainnya dalam waktu 8 – 10 minggu setelah kontak terakhir. Jika hasil tes ulangan positif, pengobatan harus dilanjutkan. Jika hasil tes ulangan negatif, pengobatan bisa dihentikan. Pengulangan tes bukan disebut two-step testing, tes kedua diperlukan pada kasus terjadi infeksi karena onsetnya terlalu awal pada saat dilakukan tes pertama.
e. Wanita hamil
BAB III
BAHAN DAN METODE
3.1. RANCANGAN PENELITIAN
Rancangan penelitian berupa deskriptif analitik dengan pendekatan secara cross sectional .
3.2. TEMPAT DAN WAKTU PENELITIAN
Penelitian ini dilakukan pada petugas kesehatan yang bekerja di RSUP H. Adam Malik Medan selama kurun waktu 6 bulan atau sampel telah terpenuhi.
3.3. SUBJEK PENELITIAN 3.3.1. Populasi
Populasi penelitian ini adalah petugas kesehatan yang bekerja di RSUP H. Adam Malik Medan.
3.3.2. Sampel
3.4. JUMLAH SAMPEL
Jumlah sampel dihitung berdasarkan rumus : n = Z 2 . p ( 1-p )
d2 dimana :
n = besar sampel
Z 2. = batas kepercayaan 95% = 1,96
p = prevalensi TB laten dari kepustakaan : 50% d = ketepatan penelitian = 0,1
sehingga : n = 1,962 . 0,5 (1-0,5 ) 0,12
n = 3,8416 . 0,5 . 0,5 0,01
n = 96,04 digenapkan menjadi 100 sampel.
3.5. KRITERIA INKLUSI DAN EKSKLUSI 3.5.1. Kriteria Inklusi :
a. Petugas kesehatan.
b. Bersedia mengikuti penelitian. 3.5.2. Kriteria Eksklusi :
c. Sedang menderita infeksi virus (HIV, measles, mumps, chiken pox), bakteri (demam tifoid, brucellosis, typhus, lepra, pertusis) atau jamur (kandida).
d. Sedang menderita penyakit yang mempengaruhi organ limfoid (penyakit Hodgin, lymphoma, sarcoidosis, chronic lymphocytic leukemia).
e. Sedang mendapat terapi immunosupresif (kortikosteroid). f. Baru menjalani pembedahan.
3.7. DEFINISI OPERASIONAL
a. Penyakit TB: termasuk semua bentuk TB paru dan ekstra paru. Diagnosis definitif yang dibuat berdasarkan mikrobiologi atau dugaan TB (didasarkan klinis, radiologi atau kriteria patologi).
b. TB laten : kondisi seseorang yang terinfeksi M.tuberculosis (ditandai dengan tes kulit tuberkulin positif) tetapi saat ini orang tersebut tidak sakit, tidak mempunyai gejala / asymptomatic dan gambaran foto toraks normal.
c. Petugas kesehatan: orang yang bekerja di tempat pelayanan kesehatan, termasuk dokter, perawat, bidan, petugas laboratorium, komunitas petugas kesehatan, teknisi dan petugas administrasi. d. Lama kerja: dihitung mulai bekerja sebagai petugas kesehatan. e. Lokasi kerja : meliputi bangsal paru, penyakit dalam, neurologi,
THT, Intensive Care Unit (ICU), radiologi, laboratorium mikrobiologi dan lain – lain.
f. Umur : dihitung dalam tahun.
g. Tes kulit tuberkulin : metode untuk mengidentifikasi adanya infeksi M.tuberkulosis memakai 1 TU (Tuberculin Unit) atau 2 TU purified protein derivate of tuberculin (PPD) RT 23 atau 5 TU PPD S.
3.8. CARA KERJA26
a. Sebelum penelitian dimulai, diminta persetujuan dan kesediaan penderita untuk mengikuti penelitian.
b. Petugas kesehatan yang memenuhi kriteria inklusi dicatat nama, umur, jenis kelamin, berat badan, tinggi badan, riwayat vaksinasi BGC sebelumnya, jenis pekerjaan, lokasi bekerja saat ini, lokasi kerja sebelumnya dan lamanya bekerja sebagai petugas kesehatan.
c. Pemeriksaan tes kulit tuberkulin (dilakukan oleh peneliti) dengan prosedur sebagai berikut :
1. Pilihlah daerah kulit di volar / permukaan belakang lengan bawah. Lengan tidak boleh dibersihkan dengan aseton atau eter. Jika digunakan sabun dan air, pastikan lengan tersebut sudah kering sebelum dilakukan tes.
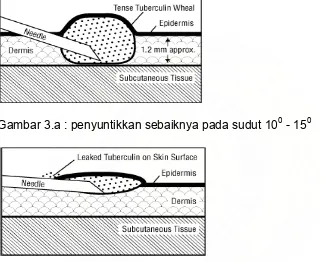
3. Dengan ringan meregangkan kulit. Masukkan jarum dengan bevel diatas kedalam kulit (bukan di bawah kulit). Jangan sentuh pengisap hingga ujung jarum berada pada posisi yang tepat. Suntikan tepat 0,1 ml. Lepaskan jari kita dari pengisap sebelum kita menarik jarum. Ini akan menghasilkan bilur yang pucat, datar, berlubang – lubang yang jelas dan garis batas yang tegas (lihat gambar 3).
4. Jika ada pembocoran tuberkulin yang nyata (antara jarum dan tabung atau karena jarum tidak tepat kedalam kulit) ulangi tes dengan benar pada lengan yang lain, buatlah tanda khusus pada lengan tersebut sehingga kita akan membaca tes pada lengan yang benar
6. Dilakukan pemeriksaan foto toraks di RSUP H. Adam Malik Medan pada orang yang mendapat hasil prediksi positif dan dinilai oleh ahli radiologi untuk membedakan TB laten dengan TB paru.
Gambar 3.a : penyuntikkan sebaiknya pada sudut 100 - 150
Gambar 3.b : penyuntikan yang terlalu dangkal.
Gambar 3.c : penyuntikan yang terlalu dalam
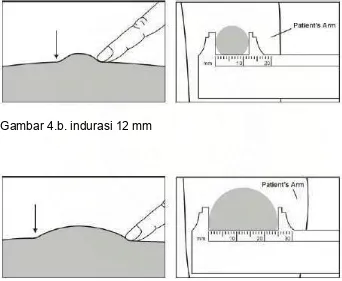
Gambar 4.a. indurasi 2 mm
Gambar 4.b. indurasi 12 mm
Gambar 4.c. indurasi 25 mm
3.9. KERANGKA KERJA
TB Laten
Hasil foto toraks normal Pembacaan dilakukan 72 jam,
Jika indurasi ≥ 10 mm dilakukan pemeriksaan
foto toraks Tes kulit tuberkulin Petugas kesehatan di RSUP
H.Adam Malik Medan Klinis : sakit TB (-)
3.10. PENGOLAHAN DATA
Pengolahan data hasil penelitian ini diformulasikan dengan menggunakan langkah-langkah berikut :
a. Editing, dimaksudkan untuk mengevaluasi kelengkapan, konsistensi dan kesesuaian antara kriteria data yang diperlukan untuk menjawab tujuan penelitian.
terutama dalam rangka pengolahan data, baik secara manual maupun dengan menggunakan komputer.
c. Entry.
Data yang telah terkumpul dan tersusun secara tepat sesuai dengan variabel penelitian kemudian dimasukkan ke dalam program komputer untuk diolah.
d. Cleaning.
Pemeriksaan data yang telah dimasukkan ke dalam program komputer guna menghindari terjadinya kesalahan pada pemasukan data.
3.11. ANALISIS DATA
3.12. JADWAL PENELITIAN
Kegiatan I II III IV V VI
1. Persiapan √ √
2.Pengumpulan data √ √
3. Analisis data √ √
4. Penulisan laporan √
5. Seminar √
3.13. BIAYA PENELITIAN
a. Pengumpulan kepustakaan Rp 700.000,- b. Pembuatan proposal Rp 500.000,-
c. Seminar proposal Rp 500.000,-
d. Laboratorium Rp 10.000.000,- e. Pembuatan dan penggandaan laporan Rp 600.000,- f. Tim pendukung penelitian Rp 1.000.000,- g. Seminar hasil penelitian Rp 900.000,- ---
BAB IV
HASIL PENELITIAN DAN PEMBAHASAN
4.1. HASIL PENELITIAN
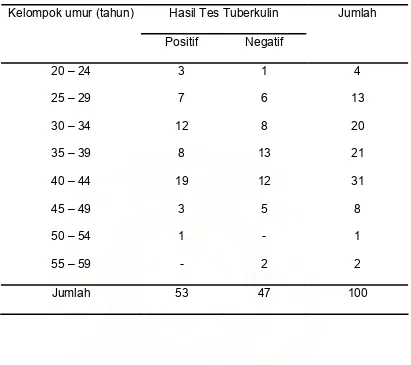
Peserta pada penelitian ini berjumlah 100 orang yang memenuhi kriteria untuk dilakukan tes tuberkulin dan semua peserta penelitan adalah perawat. Didapatkan sebanyak 53 orang dengan hasil tes positif (indurasi
≥ 10 mm) dan 47 orang dengan hasil tes negatif (indurasi ≤ 10 mm),
selanjutnya pada 53 orang yang positif dilakukan foto toraks dan tidak didapatkan gambaran foto toraks yang mengarah pada gambaran TB yang aktif (infiltrat, kavitas, bercak milier dan lain – lain) pada semua foto toraks yang diperiksa. Data peserta penelitian dilakukan analisis statistik seperti yang dikemukakan dibawah ini.
4.1.1. Karakteristik peserta penelitian
Tabel 3. Karakteristik Penelitian Berdasarkan Umur
Tabel 4. Karakteristik Penelitian Berdasarkan Jenis Kelamin
Jenis kelamin Jumlah Persentase
Laki - laki 4 4%
Perempuan 96 96%
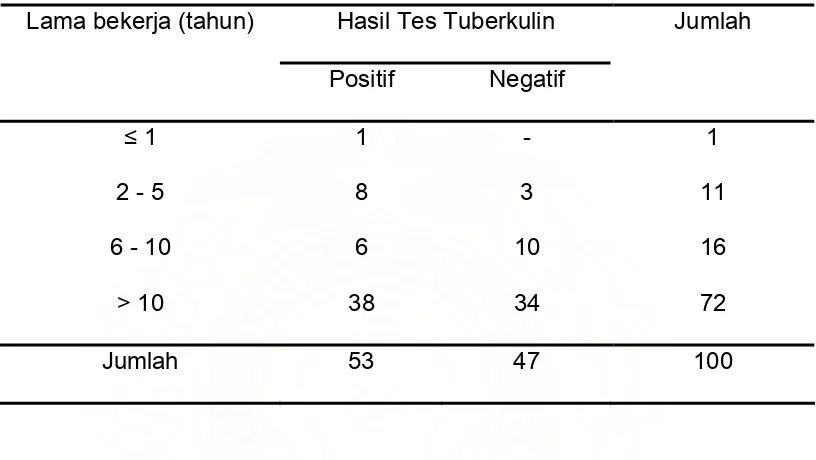
Berdasarkan lama bekerja, pada penelitian ini hasil tes tuberkulin yang positif paling banyak pada perawat yang telah bekerja lebih dari 10 tahun (tabel 5).
Tabel 5. Karakteristik Penelitian Berdasarkan Lama Bekerja
Hasil Tes Tuberkulin
Pada penelitian ini didapatkan hampir semua peserta penelitian pernah mendapat vaksinasi BCG semasa kecil (96%) dan ada 4 (4%) orang tidak pernah divaksinasi BCG yang diketahui dari tidak adanya scar bekas vaksinasi BCG (tabel 6).
Tabel 6. Karakteristik Penelitian Berdasarkan Riwayat Vaksinasi BCG
Pada penelitian ini didapatkan 4 (4%) orang dengan indeks massa tubuh < 18,5 dimana 2 orang dengan hasil tes tuberkulin positif dan 2 orang dengan hasil tes tuberkulin negatif (tabel 7).
Tabel 7. Karakteristik Penelitian Berdasarkan Indeks massa tubuh
Hasil Tes Tuberkulin
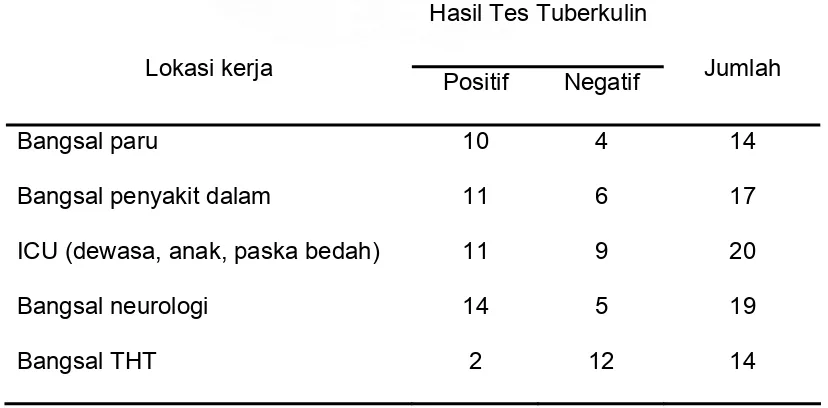
Berdasarkan lokasi kerja, pada penelitian ini hasil tes tuberkulin positif paling banyak pada lokasi kerja di bangsal neurologi dan paling sedikit pada yang bekerja di bangsal THT (tabel 8).
Tabel 8. Karakteristik Penelitian Berdasarkan Lokasi Kerja
Hasil Tes Tuberkulin Lokasi kerja
Positif Negatif Jumlah
Bangsal paru
Bangsal penyakit dalam
Lanjutan tabel 8
Instalasi Rawat Inap A Bronkoskopi
4.1.2.Pemeriksaan Variabel Faktor Risiko
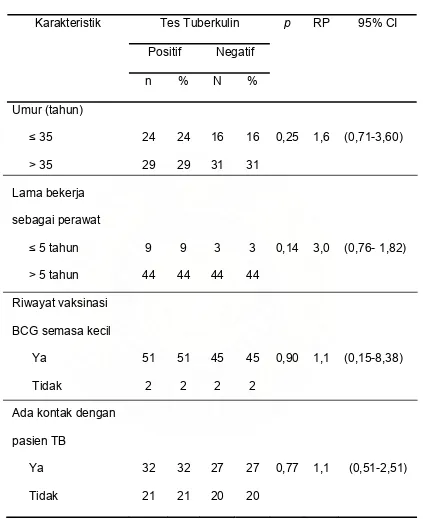
Tabel 9. Analisa bivariat berdasarkan variabel demografi
Usia lebih dari 35 tahun mempunyai risiko 1,6 kali (95% CI 0,71-3,60) mendapat tes tuberkulin yang positif, lama bekerja sebagai perawat didapat 3 kali (95% CI 0,76- 1,82), riwayat vaksinasi BCG semasa kecil 1,1 kali (95% CI 0,15-8,38) dan mengetahui ada kontak dengan pasien TB 1,1 kali (95% CI 0,51-2,51) resiko untuk mendapat tes tuberkulin yang positif. Tidak satupun dari variabel faktor risiko yang dianalisa secara statistik mempunyai perbedaan yang bermakna (p > 0,05).
Investigasi pada lokasi kerja didapatkan prevalensi TB laten sebagai berikut : bangsal Paru (71,4%), bangsal Penyakit Dalam (64,7%), ICU (55%), bangsal Neurologi (73,7%), bangsal THT (14,3%), poli Paru (40%) dan lain – lain (27,3%) seperti pada tabel 10 di bawah ini.
Tabel 10. Prevalensi TB Laten Berdasarkan Lokasi Kerja
Lokasi kerja Prevalensi TB Laten
Bangsal paru
Bangsal penyakit dalam
ICU (dewasa, anak, paska bedah) Bangsal neurologi
4.2. PEMBAHASAN
prevalensi menjadi 23% pada petugas kesehatan di Sevagram, India. Echanove dkk.(2001)6 melaporkan tes tuberkulin yang dilakukan pada petugas kesehatan di University Hospital di Lima, Peru didapat hasil 63% dengan indurasi ≥ 10 mm dan 46% pada indurasi dengan diameter ≥ 15 mm. Kesimpulan yang didapat oleh Joshi dkk (2006)12 prevalensi TB laten pada petugas kesehatan di negara – negara yang berpenghasilan rendah dan sedang berkisar 33% sampai 79% dengan rata – rata 54%. Hal yang berbeda dilaporkan oleh Harada dkk. (2006)39, tes tuberkulin yang dilakukan pada petugas kesehatan di Fukujuji Hospital, Tokyo mendapatkan hasil yang cukup besar yaitu 93,1 % dimana 46,4% mempunyai indurasi dengan diameter 20 mm atau lebih. Drobniewski dkk.(2007)40 melaporkan penelitian infeksi TB laten pada petugas kesehatan di kota Samara, Rusia dengan melakukan pemeriksaan Interferon gamma dengan cara Quantiferon TB Gold Test (QFT) mendapatkan prevalensi TB laten sebesar 40,8% pada petugas kesehatan. Plitt dkk.(2001)41 mendapatkan prevalensi reaktivitas tes tuberkulin sebesar 45,9% pada dokter di Edmonton Canada.
bekerja di bidang medis lebih dari 5 tahun merupakan faktor risiko mendapatkan infeksi TB laten. Pai dkk.38 menyatakan usia dan lama bekerja merupakan faktor risiko yang bermakna secara statistik tetapi vaksinasi BCG dimasa lalu tidak berhubungan dengan reaksi positif tes tuberkulin. Menurut Bailey (1995)42 usia > 35 tahun prevalensi tes tuberkulin positif berbeda bermakna dengan usia ≤ 35 tahun. Masih menjadi perdebatan apakah riwayat vaksinasi BCG semasa kecil mempunyai pengaruh terhadap reaktivitas tes tuberkulin, tetapi bukti menyatakan bahwa hanya 25% orang yang divaksinasi setelah umur 5 tahun akan terjadi reaktifitas dalam interval waktu 10 sampai 25 tahun dan hanya 8% orang yang divaksinasi BCG pada masa bayi akan terjadi reaktifitas.41 Rata – rata usia pada penelitan ini adalah 37 tahun maka reaktifitas tes tuberkulin akibat vaksinasi BCG tampaknya sedikit berpengaruh. Dimasa datang pemeriksaan kadar interferon gamma dalam darah akan menjadi pilihan untuk mengurangi positif palsu yang disebabkan oleh vaksinasi BCG.
tinggi pada staf yang bekerja di departemen penyakit dalam dibandingkan dengan departemen lainnya (anastesi, psikiatri, anak, neurologi dll). Plitt dkk.41 melaporkan petugas yang bekerja di bagian Paru, Penyakit Dalam dan Bedah dengan prevalensi tes tuberkulin yang tinggi dibanding lokasi lainnya. Pada penelitian ini kita mendapatkan prevalensi yang paling tinggi pada petugas yang bekerja di bangsal neurologi tetapi ternyata dari 14 orang yang tes tuberkulin positif ada 5 orang pernah bekerja di bangsal penyakit dalam dan paru. Walaupun demikian jika dibandingkan dengan petugas yang bekerja di bangsal THT dimana hanya terdapat 2 orang yang positif (1 orang pernah bekerja di bangsal penyakit dalam) ternyata prevalensi TB laten dihubungkan dengan lokasi kerja di bangsal neurologi masih tinggi, maka hal ini harus menjadi perhatian apakah sumber paparan berasal dari pasien (comorbid penyakit neurologi dengan TB paru) sehingga untuk kasus seperti ini perlu ruang isolasi khusus.
dianjurkan untuk dilengkapi dengan alat high – efficiency particulate air filtration units. Keempat, petugas kesehatan dianjurkan dilakukan tes tuberkulin secara periodik setiap 6 bulan atau 1 tahun sekali.42,44,45
BAB V
KESIMPULAN DAN SARAN
5.1. KESIMPULAN
RSUP H. Adam Malik Medan dengan jumlah tenaga kesehatan 1,381 orang dan telah dilakukan survei tes tuberkulin pada 100 orang tenaga kesehatan maka dari survei tersebut dapat disimpulkan bahwa prevalensi TB laten pada petugas kesehatan (perawat) adalah 53 persen dan hasil ini sama dengan prevalensi TB laten pada petugas kesehatan di negara – negara yang sedang berkembang. Faktor risiko untuk terjadinya reaksi tes tuberkulin yang positif adalah usia lebih dari 35 tahun, lama bekerja sebagai petugas kesehatan lebih dari 5 tahun, riwayat vaksinasi BCG semasa kecil dan adanya kontak dengan pasien TB tetapi tidak bermakna secara statistik ( p > 0,05 ).
5.2. SARAN
1. Ruang perawatan dianjurkan mempunyai ruang isolasi untuk pasien TB paru dan dilengkapi dengan sistem ventilasi udara yang baik. 2. Petugas kesehatan atau pengunjung disarankan memakai alat
3. Tes kulit tuberkulin perlu dilakukan secara periodik 1 tahun sekali untuk mengetahui adanya paparan kuman TB di rumah sakit terhadap petugas kesehatan.
4. Pada perawat yang hasil tes tuberkulin negatif perlu dilakukan pengulangan tes tuberkulin dalam jangka 1 minggu (two-step method).
5. Pemeriksaan kadar interferon gamma dalam darah dapat menjadi pilihan untuk menghindarkan reaksi positif palsu karena vaksinasi BCG semasa kecil.
DAFTAR PUSTAKA
1. Tuberkulosis. Pedoman Diagnosis dan Penatalaksanaan di Indonesia. PDPI. Jakarta, 2006.
2. Menzies D, Fanning A, Yuan L, Fitzgerald M. Tuberculosis among health care workers. N Eng J Med 1995 ; 332 : 92 – 98.
3. Blumberg HM, Leonard MK. Tuberculosis : pathogenesis. Available from : http://www.medscape.com/viewarticle/534782 Accessed on July 06, 2006.
4. American Thoracic Society Documents. American thoracic society / centers for disease control and prevention / infectious diseases society of America : controlling tuberculosis in the united states. Amj J Respir Crit Care Med 2005 ; 172 : 1169 – 227
5. Flynn JL, Chan J. Tuberculosis : latency and reactivation. Infection and Immunity 2001; 69 : 4195 – 201.
6. Echanove JA, Granich RM, Laszio A, Chu G, Borja N, Blas R et al. Occupational transmission of mycobacterium tuberculosis to health care workers in a university hospital in lima, peru. Clinical Infection Diseases 2001 ; 33 : 589 – 96.
7. Bloch AB. Screening for tuberculosis and tuberculosis infection in high-risk populations recommendations of the advisory council for the elimination of tuberculosis. Available from : http://www.phppo.cdc.gov/CDCrecommends/AdvSearch.asp
Accessed on August 09, 1995.
8. Moore KL, Dooley S, Jarvis WR. Mycobacterium tuberculosis. In: Mayhall CG. Hospital Epidemiology and infection control. 3thed.Philadelphia : Lippincott Williams & Wilkins ; 2004.p.635 – 6. 9. Kenyorini, Suradi, Surjanto E. Uji tuberkulin. Jurnal Tuberkulosis
Indonesia 2006 ; 3 (2) : 1 – 5.
10. American Thoracic Society. Targeted Tuberculin Testing and Treatment of latent tuberculosis infection. Am J Respir Crit Care Med 2000 ; 161 : S221 – 47.
12. Joshi R, Reingold AL, Menzies D, Pai M. Tuberculosis among health-care workers in low- and middle- income countries: a systematic review. PloS Medicine 2006 ; 3 : 2376 – 91.
13. Corbett EL, Muzangwa J, Chaka K, Dauya E, Cheung YB, Munyati SS et al. Nursing and community rate of mycobacterium tuberculosis infection among students in Harare, Zimbabwe. Clinical Infectious Diseases 2007 ; 44 : 317 – 23.
14. Rahbar M, Karamiyar M, Hajia M. Prevalence and determinant of tuberculin skin test among health care workers of imam Khomeini hospital of uremia, Iran. Shiraz E-Medical Journal 2007 ; 8
15. Lienhardt C, Fielding K, Sillah J, Tunkara A, Donkor S, Manneh K et al. Risk Factors for tuberculosis infection in sub-saharan Africa. Am J Respir Crit Care Med 2003 ; 168 : 448 – 55.
16. Palwatwichai A. Tuberculosis in Thailand. Respirology 2001 ; 6 : 65 – 70.
17. Leitch AG. Tuberculosis : pathogenesis, epidemiology and prevention. In : Seaton A, Seaton D, Leitch AG, eds. Crofton and Douglas’s respiratory diseases I . 5th ed. Oxford : Blackwell Science ; 2000.p.476 – 506.
18. Iswara RLK. Aspek Mikrobiologis Tuberkulosis MDR. Buku makalah seminar tuberkulosis. Medan : PDPI, Dinkes Sumut, PPTI, 2004 : 13 – 18.
19. Budiarti LY. Mikrobiologi tuberkulosis. In : Isa M, Soefyani A, Juwono O, Budiarti L.Y eds. Tuberkulosis Tinjauan Multidisipliner. Banjarmasin : Pusat Studi FK Universitas Lambung Mangkurat, 2001 (1) : 40 – 51.
20. Daley CL. Tuberculosis Latency in humans. In : Rom WN, Garay SM, Bloom BR, eds. Tuberculosis.2nd ed. Philadelphia : Lippincott Williams & Wilkins ; 2004.p.85 – 99.
21. Meya DB, McAdam KPWJ. The TB pandemic : an old problem seeking new solutions.Journal of Internal Medicine 2007 ; 261: 309 – 29.
23. Nicod LP. Immunology of tuberculosis. Swiss Med Wkly 2007 ; 137 : 357 – 62.
24. Raja A. Immunology of tuberculosis. Indian J Med Res 2004 ; 120 : 213 – 32.
25. Handayani S. Respon imunitas seluler pada infeksi tuberkulosis paru. Cermin Dunia Kedokteran 2002 ; 137 : 34 – 37.
26. Crofton J, Horner N, Miller F. Tuberkulosis klinik. Jakarta : Widya Medika, 2002 (2) : 206 -11
27. Fishman JA. Mycobacterial Infection. In : Fishman AP, Elias JA, Fishman JA, Grippi MA, Kaiser LR, Senior RM, eds. Fishman’s manual of pulmonary diseases and disorders. 3th ed. New York : McGraw-Hill ; 2002 .p.763 – 819
28. Hopewell PC, Bloom BR. Tuberculosis and other mycobacterial diseases. In : Murray JF, Nadel JA, Mason RJ, Boushey HA, editors. Textbook of respiratory medicine 3thed.Philadelphia, WB Saunders Co ; 2000.p. 1043 – 97.
29. Fraser RS, Müller NL, Colman N, Paré PD. Mycobacteria. In : Fraser RS, Müller NL, Colman N, Paré PD, eds. Fraser and paré diagnosis of diseases of the chest. 4th ed. Philadelphia ; 1999.p.798 – 861.
30. Division of Tuberculosis Elimination (US). Guide for primary health care providers : targeted tuberculin testing and treatment of latent tuberculosis infection 2005. Atlanta ; 2007.
31. Lopes LKO, Teles SA, Souza ACS, Rabahi MF, Tipple AFV. Tuberculosis risk among nursing professionals from central Brazil. Am J Infect Control 2008 ; 36 : 148 – 51.
32. Lee E, Holzman RS. Evolution and current use of the tuberculin test. Clinical Infectious Diseases 2002 ; 34 : 365 – 70.
33. Jasmer RM, Nahid P, Hopewell PC. Latent tuberculosis infection. N Engl J Med 2002 ; 347 : 1860 – 66.
35. Francis J.Curry National Tuberculosis Center (US). Policy and procedures for tuberculosis screening of health-care workers.San Fransisco : Institutional Consultation Services ; 1999.
36. World Health Organization. Global Tuberculosis Control. 2007 37. Orrett FA. Prevalence of tuberculin skin test reactivity among health
care workers at a teaching hospital in Trinidad. Clinical Microbiology and Infection 2000 ; 6 (1) : 45 – 48.
38. Pai M, Gokhale K, Joshi R, Dogra S, Kalantri S, Mendiratta DK, et al. Mycobacterium tuberculosis infection in health care workers in Rulal India. JAMA 2003 ; 293 : 2746 – 55.
39. Harada N, Nakajima Y, Higuchi K, Sekiya Y, Rothel J, Mori T. Screening for tuberculosis infection using whole blood interferon- and mantoux testing among Japanese healthcare workers. Infect Control Hosp Epidemiol 2006 ; 27 : 442 8.
40. Drobniewski F, Balabanova Y, Zakamova E, Nikolayevskyy V, Fedorin I. Rates of laten tuberculosis in health care staff in Russia. PloS Medicine 2007 ; 4 (2) : 0273 – 79.
41. Plitt SS, Soskolne CL, Fanning EA, Newman SC. Prevalence and determinants of tuberculin reactivity among physicians in Edmonton, Canada : 1996 – 1997. International Journal of Epidemiology 2001 ; 30 : 1022 – 8.
42. Bailey TC, Fraser VJ, Spitznagel EL, Dunagan WC. Risk factors for a positive tuberculin skin test among employees of an urban, Midwestern teaching hospital. Ann Intern Med 1995 ; 122 : 580 – 5. 43. Blumberg HM, Sotir M, Erwin M, Bachman R, Shulman JA. Risk of
house staff tuberculin skin test conversion in an area with a high incidence of tuberculosis. Clinical Infections Diseases 1998 ; 27 : 826 – 33
44. Silva VMC, Cunha AJLA, Kritski AL. Tuberculin skin test conversion among medical students at a teaching hospital in Rio de Janeiro, Brazil. Infection Control and Hospital Epidemiology 2002 ; 23 : 591 – 4.
LEMBARAN PENJELASAN KEPADA CALON SUBJEK PENELITIAN
Bapak/ Ibu, saya dokter Ucok Martin , residen ilmu penyakit paru yang akan melakukan penelitian yang berjudul :
“PREVALENSI TB LATEN PADA PETUGAS KESEHATAN DI RS H. ADAM MALIK MEDAN”
Infeksi TB terjadi karena inhalasi kuman tuberkulosis. Setelah terpapar kuman TB ada empat keadaan yang bisa terjadi yaitu pertama tidak terjadi infeksi (ditandai dengan tes kulit tuberkulin yang negatif), kedua terjadi infeksi kemudian menjadi TB yang aktif (TB primer), ketiga menjadi TB laten dimana mekanisme imun mencegah berkembangnya penyakit menjadi TB aktif dan keempat menjadi TB laten tetapi kemudian terjadi reaktivasi dan berkembang menjadi TB aktif dalam beberapa bulan sampai beberapa tahun kemudian. Infeksi TB laten ini didefinisikan sebagai kondisi seseorang yang terinfeksi M.tuberkulosis tetapi saat ini orang tersebut tidak sakit, tidak mempunyai gejala dan gambaran foto toraks normal. Kira – kira 5% - 10% dari orang dengan infeksi laten, akan terjadi reaktivasi dan menjadi TB aktif.
masukkan kepada direktur rumah sakit dalam penanggulangan dan pencegahan infeksi tuberkulosis pada petugas kesehatan.
Sebelum penelitian dimulai, saya akan meminta kepada Bapak/Ibu mengisi surat persetujuan dan kesediaannya untuk mengikuti penelitian ini. Bagi Bapak/ Ibu yang telah setuju mengikuti penelitian, akan dilakukan pencatatan data dari Bapak/Ibu. Adapun penelitian yang saya lakukan adalah melakukan pemeriksaan tes kulit tuberkulin yaitu akan dilakukan penyuntikan bahan 0,1 ml PPD RT-23 pada permukaan belakang lengan bawah Bapak / Ibu kemudian dilakukan pembacaan hasil tes 3 hari kemudian (72 jam). Jika didapat hasil positif yaitu adanya indurasi (pembengkakan) pada tempat penyuntikkan yang lebih besar dari 10 mm akan dilakukan pemeriksaan foto toraks pada Bapak/ Ibu. Hasil dari pemeriksaan ini dapat diketahui prevalensi Infeksi TB Laten pada petugas kesehatan di RS H. Adam Malik dan saya juga hendak menilai faktor – faktor apa saja yang mempengaruhi infeksi TB laten pada petugas kesehatan ini.
Bila masih terdapat pertanyaan, maka Bapak / Ibu dapat menghubungi saya.
Nama : dr. Ucok Martin
Alamat : Jl. Gn. Martimbang No.1 Kec. Medan Timur No. Telepon : 061-6614791 (Rumah)
: 08126359100 (HP)
Demikian penjelasan ini saya sampaikan, kiranya hasil dari penelitian ini banyak bermanfaat bagi kita semua.
Medan, 2008
Peneliti
FORMULIR PERSETUJUAN SETELAH PENJELASAN ( INFORMED CONSENT )
Surat Persetujuan Ikut Penelitian Saya yang bertanda tangan dibawah ini :
Nama :
Umur :
Jenis kelamin :
Pekerjaan : Alamat :
Setelah mendapat penjelasan secukupnya serta menyadari manfaat dan resiko dari penelitian
“ PREVALENSI TB LATEN PADA PETUGAS KESEHATAN DI RS H.ADAM MALIK MEDAN “
Saya dengan sukarela menyetujui untuk diikutsertakan dalam penelitian di atas. Bila sewaktu – waktu saya sebagai pihak yang diteliti merasa dirugikan oleh pihak peneliti maka berhak membatalkan persetujuan ini tanpa menuntut kerugian.
Medan, 2008
Peneliti, Peserta Penelitian,
DATA PENELITIAN (SUBYEK)
Nama : ………
Umur (Tahun) : ………
Jenis Kelamin : ……….
Pekerjaan : ………..
Tempat bekerja saat ini : ……….. Tempat bekerja sebelumnya : ………..