DI RSUP H. ADAM MALIK MEDAN
T E S I S
SELASTRI AGNES
117111002 / PK
PROGRAM MAGISTER KLINIK - SPESIALIS ILMU PATOLOGI
KLINIK FAKULTAS KEDOKTERAN UNIVERSITAS
DI RSUP H. ADAM MALIK MEDAN
T E S I S
Untukmemperolehgelar Magister KedokteranKlinik di Bidang
Ilmu PatologiKlinik / M. Ked (Clin.Path) pada FakultasKedokteran
Universitas Sumatera Utara
SELASTRI AGNES
117111002 / PK
PROGRAM MAGISTER KLINIK - SPESIALIS ILMU PATOLOGI KLINIK
FAKULTAS KEDOKTERAN
Judul Tesis : Beberapa faktor resiko infeksi pada pasien oleh E.coli dan K.pneumonia penghasil ESBL di RSUP H. Adam Malik Medan
Nama Mahasiswa : Selastri Agnes Nomor Induk Mahasiswa : 117111002
Program Magister : Magister Kedokteran Klinik Konsentrasi : Patologi Klinik
Menyetujui Komisi Pembimbing
dr. Ricke Loesnihari, Mked (Clin-path), Sp.PK-K Pembimbing I
dr. Muzahar, DMM, Sp.PK-K Pembimbing II
Disahkan oleh :
Ketua Departemen Patologi Klinik Ketua Program Studi Departemen FK-USU/RSUP H. Adam Malik Patologi Klinik FK-USU/
Medan RSUP H. Adam Malik Medan
Prof. dr. Adi Koesoema Aman, Sp.PK-KH Prof.DR.dr.Ratna Akbari Gani, Sp.PK-KH NIP. 19491011 1979 01 1 001 NIP. 1948711 1979 03 2 001
Telah diuji pada
Tanggal : 21 Agustus 2014
PANITIA PENGUJI TESIS
Ketua : Prof. dr. Adi Koesoema Aman, Sp. PK-KH ...
Anggota : 1. Prof. DR. dr. Ratna Akbari Ganie, Sp.PK-KH ...
2. dr. Ricke Loesnihari, MKed (ClinPath), Sp.PK-K ...
3. dr. Muzahar, DMM, Sp.PK-K ………..
4. Prof. Herman Hariman, Ph.D, Sp. PK-KH ...
5. Prof.dr.Burhanuddin Nasution, SpPK-KN, KGEH ...
KATA PENGANTAR
Puji dan syukur atas segala kasih karunia Tuhan Yesus Kristus yang telah
memberikan rahmat, berkat serta penyertaan selama seluruh proses ini, sehingga
akhirnya saya dapat menyelesaikan tesis saya yang berjudul “Beberapa Faktor
Resiko Infeksi Oleh Escherecia coli Atau Klebsiella pneumonia Penghasil
Extended Spectrum Beta Lactamase” sebagai salah satu persyaratan dalam
menyelesaikan pendidikan magister di bidang Patologi Klinik Fakultas Kedokteran
Universitas Sumatera Utara.
Selama saya mengikuti pendidikan sampai saat ini, saya telah banyak
menerima bimbingan, petunjuk, bantuan dan pengarahan serta dorongan dari
berbagai pihak. Untuk semua itu, izinkan saya menyampaikan rasa hormat dan
terima kasih saya yang tidak terhingga kepada :
Yth.Prof. dr. Adi Koesoema Aman, SpPK(KH),Ketua Departemen Patologi
Klinik Fakultas Kedokteran Universitas Sumatera Utara yang telah banyak
memberikan bimbingan, petunjuk, pengarahan, bantuan dan dorongan selama dalam
pendidikan dan proses penyusunan sampai selesainya tesis ini. Saya mengucapkan
terimakasih, kiranya Allah Yang Maha Kuasa membalas semua kebaikannya.
Yth. Prof. Dr. dr.Ratna Akbari Ganie, SpPK(KH), sebagai Kepala Program
Studi Departemen Patologi Klinik Fakultas Kedokteran Universitas Sumatera Utara,
yang telah bimbingan, arahan dan dorongan dalam pendidikan dan proses
penyelesaian tesis ini.
Yth. Dr. Ricke Loesnihari, Mked (ClinPath), SpPK(K), sebagai Sekretaris
Sumatera Utara dan dan juga sebagai pembimbing pertama saya, atas bimbingan
dan arahan dalam pendidikan dan penyelesaian tesis ini.
Yth. dr. Muzahar, DMM, SpPK-K sebagai pembimbing kedua saya yang
telah banyak membantu dan memudahkan saya dalam menyelesaikan pembuatan
tesis saya ini. Rasa terima kasih juga saya sampaikan kepada beliau yang telah
banyak memberikan bimbingan, petunjuk, arahan, bantuan dan dorongan dalam
pendidikan, semoga Allah membalas semua kebaikannya.
Yth, seluruh guru-guru saya, Prof. Dr. Burhanuddin Nasution SpPK-KN,
Prof. dr. Herman Hariman, PhD, SpPK(K), Dr. Zulfikar Lubis SpPK-K, Dr. Ozar
Sanuddin SpPK-K, dan Dr. Nelly Elfrida Samosir SpPK, yang telah banyak
memberikan bimbingan, nasehat, arahan dan dukungan selama saya mengikuti
pendidikan dan hingga selesainya tesis ini.
Seluruh teman-teman sejawat Pendidikan Magister Bidang Patologi Klinik
pada Fakultas Kedokteran Universitas Sumatera Utara, para analis, dan semua
pihak yang tidak dapat disebutkan satu persatu yang telah memberikan bantuan dan
kerjasama yang baik selama saya menjalani pendidikan dan proses penyelesaian
tesis ini.
Terima kasih setulus-tulusnya kepada kedua orang tua saya. Drs.
Waldiger Pakpahan, MM dan Hertha Nainggolan, serta mertua saya Jaya Lintar
Ginting dan Melinda Situmorang atas cinta, pengorbanan dan kesabaran mereka
yang telah membesarkan, mendidik, mendorong dan memberikan bantuan serta
selalu tanpa bosan-bosannya mendoakan saya sehingga dapat menyelesaikan
Kepada teman hidup saya yang terkasih dr. Guntur M.J Ginting, serta dua
malaikat kecilku Jesslyn Elnina Ginting dan Glenn Elnino Ginting yang selalu
menjadi motivasi dan tujuan hidup saya. Semoga Tuhan senantiasa menjadikan kita
keluarga yang paling bahagia.
Kepada saudara-saudara saya yang tercinta :Elisabeth Ade Putri, Gerginto,
Herdinto, Ditha Tamara, Monalisa Ginting, Guruh Ginting, Topan Ginting saya
ucapkan terima kasih atas doa dan segala dukungan yang kalian berikan. Semoga
Yesus Kristus selalu menyertai mereka.
Kepada sahabat-sahabat saya, teman seiring perjalanan, Imee Surbakti,
Naomi Dwipayana, Soraya Masyitah, Kurnia Sari Dewi, Edisyah Raskita, Andy
Arfan terima kasih banyak untuk kebersamaan, pengertian, kisah dan inspirasi.
Semoga Tuhan Yang Maha Penyayang membalas kebaikan mereka.
Akhir kata, semoga kiranya tesis ini dapat bermanfaat bagi kita semua.
Semoga Allah Yang Maha Pengasih senantiasa melimpahkan Rahmat dan
BerkatNya kepada kita semua.
Medan , Agustus 2014
Penulis
DAFTAR ISI
Lembar Pengesahan Tesis ii
Lembar Penetapan Panita Penguji iii
Ucapan Terima Kasih iv
Daftar Isi ix
Daftar Tabel xii
Daftar Lampiran xiii
Daftar Singkatan xiv
Abstrak xvi
BAB 1. PENDAHULUAN
1.1. Latar Belakang 1
1.2. Rumusan Masalah 7
1.3. Hipotesis Penelitian 8
1.4. Tujuan Penelitian
1.4.1. Tujuan Umum 10
1.4.2. Tujuan Khusus 11
1.5. Manfaat Penelitian 11
1.6. Kerangka Konsep 12
BAB 2. TINJAUAN PUSTAKA
2.1.1.β-Lactamase 13
2.1.2. ESBL 15
2.2 Klasifikasi ESBL 16
2.3. Epidemiologi 20
2.4. Organisme penghasil ESBL 23
2.4.1. Klebsiella pneumonia 24
2.4.2. Escherichia coli 25
2.5. Faktor Resiko Infeksi oleh Organisme Penghasil ESBL 25
2.6. Metode Deteksi ESBL
2.6.1. Skrining ESBL
2.6.1. Disk Diffusion Test 27
2.6.1.2 Dilution antimicrobial susceptibility tests 28
2.6.2. Tes Konfirmasi Fenotipik 29
2.6.3. Metode deteksi lain untuk organism penghasil ESBL
2.6.3.1 Double Disk Synergy Test (DDST) 31
2.6.3.2. Tes Komersil ESBL 31
2.7. ESBL Kaitannya dengan Tingkat Mortalitas, Lamanya
Rawatan, dan Beban Ekonomis 32
2.8. Terapi ESBL 35
BAB 3. METODE PENELITIAN
3.1. Desain Penelitian
3.2. Tempat dan Waktu Penelitian 39
3.3. Populasi Penelitian 39
3.4. Sampel Penelitian
3.4.1. Cara Pengambilan Sampel Penelitian 39
3.4.2. Besar Sampel . 40
3.5. Kriteria Penelitian
3.5.1. Kriteria Inklusi 41
3.5.2. Kriteria Eksklusi . 42
3.6. Identifikasi Variabel
3.6.1. Variabel Bebas . 42
3.6.2. Variabel Terikat 42
3.7. Definisi Operasional 43
3.8. Cara Kerja
3.8.1 Kultur Darah, Sputum, Urin, Cairan Tubuh, dan Sekret
3.8.1.1 Kultur Darah 45
3.8.1.2 Kultur Sputum 46
3.8.1.3 Kultur Urin 47
3.8.1.4. Kultur Cairan Tubuh 47
3.8.1.5. Kultur Sekret 48
3.8.2 Pewarnaan Gram 49
BD Phoenix 50
3.8.4 Memasukkan Panel yang telah diinokulasi koloni
bakteri ke dalam Mesin Phoenix 55
3.8.5. Mengeluarkan panel dari mesin Phoenix 56
3.8.6. Interpretasi hasil 57
3.9. Pemantapan Kualitas
3.9.1. Pemantapan Kualitas Media Kultur 58
3.9.2. Pemantapan Kualitas Pewarnaan 58
3.9.3. Pemantapan Kualitas BD Phoenix 59
3.10.Etichal Clearance dan Informed Consent 59
3.11.Rencana Pengolahan dan Analisis Data 59
3.12. Perkiraan Biaya Penelitian 60
3.13. Jadwal Kegiatan 60
3.14. Kerangka Kerja 61
BAB 4. HASIL
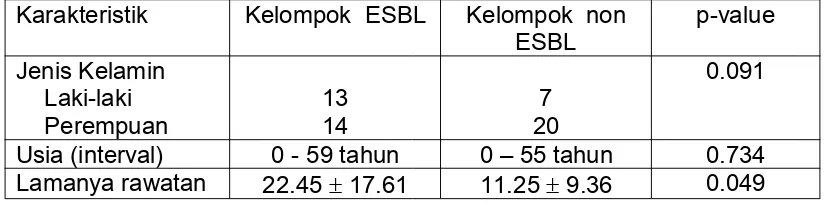
4.1. Karakteristik Subjek Penelitian 62
4.2. Pola Tes Kepekaan Antibiotik 64
4.3 Faktor Resiko 68
BAB 6. KESIMPULAN dan SARAN
6.1 Kesimpulan 72
6.1 Saran 72
DAFTAR PUSTAKA 77
DAFTAR SINGKATAN
BES : Brazilian Extended Spectrum Beta-Laktamase
CLSI : Clinical and Laboratory Standards Institute
CTX-M-2 : Cefotaxime-Munich-2
CTX-M -3 : Cefotaxime-Munich-3
CTX-M-10 : Cefotaxime-Munich-10
CTX-M : Cefotaxime-Munich
CTX-M -14 : Cefotaxime-Munich-14
CTX-M -15 : Cefotaxime-Munich-15
CTX-M -44 : Cefotaxime-Munich-44
DDST : Double Disk Synergy Test
EARSS : European Antimicrobial Resistance Surveillance System
ESBL : Extended Spektrum β-Laktamase
GES : Guiana Extended Spectrum Beta-Laktamase
IBC : Integron Brone Cephalosporin
MIC : Minimum Inhibitory Concentration
NCCLS : National Committee for Clinical Laboratory Standards
PEARLS : The Pan European Antimicrobial Resistance using Local Surveillance
PER : Pseudomonas Aeruginosa
PER -1 : Pseudomonas Aeruginosa-1
SFO : Serratia fonticola enzyme
SHV : Sulfhydryl Variable
SHV-1 : Sulfhydryl Variable-1
TEM : Temoneira
TEM-1 : Temoniera-1
TEM-2 : Temnoniera-2
TEM-17 : Temnoniera-17
TEM-42 : Temnoniera-42
TEM-63 : Temnoniera-63
TLA : Tlahuicas Indians
VEB : Vietnam Extended Spectrum Beta-Laktamase
DAFTAR GAMBAR
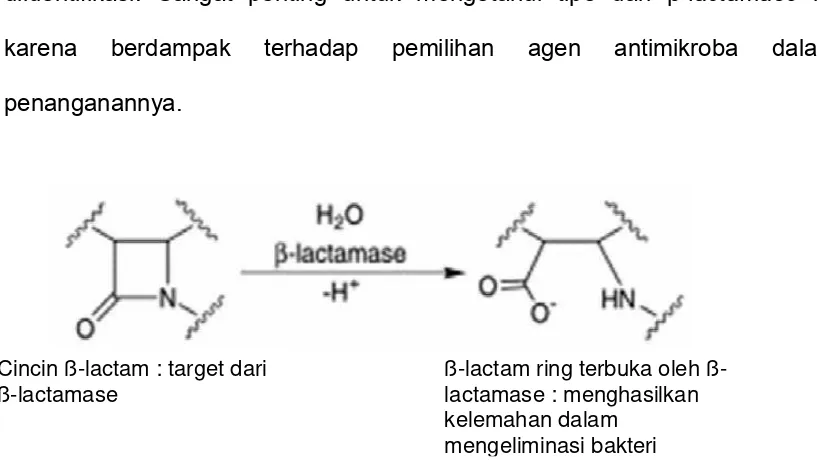
Gambar 1. Reaksi hidrolitik oleh β-laktamase pada ikatan amida dari
cincin β-laktam 13
Gambar 2. Prevalensi ESBL pada E. Coli dan K. Pneumonia dari
berbagai studi dan EAR 23
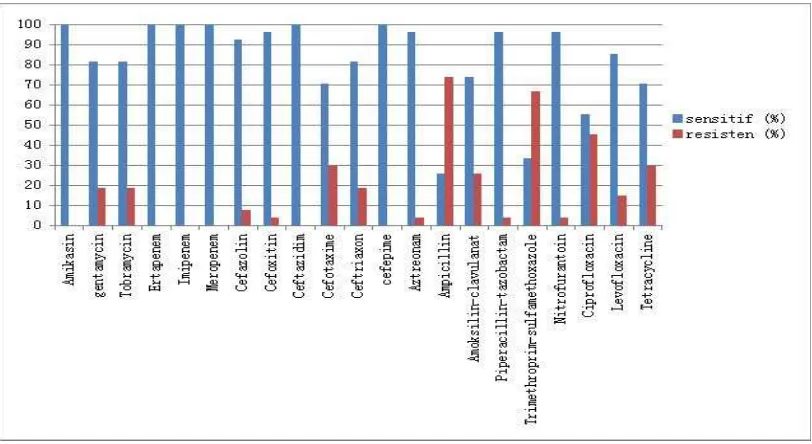
Gambar 3. Tes Kepekaan Antibiotik pada Kelompok ESBL 64
DAFTAR TABEL
Tabel 1. Klasifikasi β-lactamaseberdasarkan kelas molekuler dan
fungsional 14
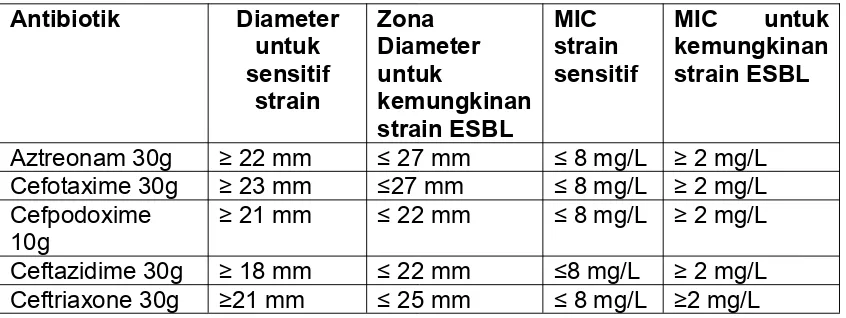
Tabel. 2. Kriteria MIC dan Zona Inhibitor untuk mendeteksi ESBL
pada K.pneumoniae and E.coli 29
Tabel 3. Outcomedari pasien-pasien dengan bakteremia yang
disebabkan oleh organism epenghasil ESBL :
studi retrospektif 32
Tabel 4. Karakteristik Subjek Penelitan 62
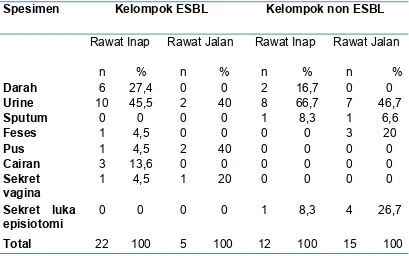
Tabel 5. Jenis Spesimen 63
Tabel 6. Sumber spesimen yang menghasilkan ESBL 64
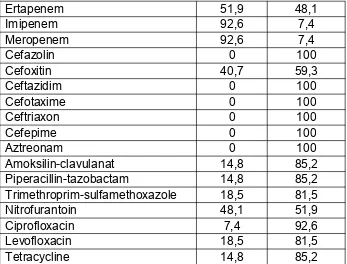
Tabel 7. Pola tes kepekaan antibiotik kelompok ESBL 65
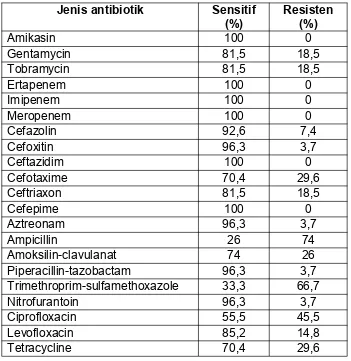
Tabel 8. Tes Kepekaan Antibiotik pada Kelompok ESBL 66
Tabel 9. Faktor resiko terkait infeksi oleh E.coli atau
Beberapa Faktor Resiko Pada Pasien dengan Infeksi oleh E. coli dan
K. pneumonia Penghasil ESBL di RSUP H. Adam Malik Medan
Selastri Agnes1, Ricke L2, Muzahar3
1Departemen Patologi Klinik, Fakultas Kedokteran, Universitas Sumatera Utara,
Medan,2,3Departemen Patologi Klinik, Fakultas Kedokteran, Universitas Sumatera
Utara, Medan Abstrak
Latar Belakang : Pengidentifikasian faktor resiko terhadap infeksi oleh bakteri penghasil ESBL sangat penting dalam mencegah penyebaran ESBL dan menurunkan mortalitas.
Tujuan Umum :Mengetahui faktor resiko infeksi oleh E. coli atau K. pneumonia penghasil ESBL di RSUP H. Adam Malik Medan
Metoda dan cara :Penelitian analitik dengan pendekatan potong lintang ini dilakukan di RSUP. H. Adam Malik Medan pada Januari–Maret 2014. Sampel dibagi 2 kelompok berpasangan: ESBL (n=27) dan Non ESBL (n=27). Faktor resiko yang dibandingkan adalah lamanya rawatan di rumah sakit, pemakaian alat invasif medis dan penyakit komorbid. Tes kepekaan antibiotik pada kedua kelompok juga ikut dievaluasi.
Hasil : Berdasarkan analisa statistik, didapatkan: faktor resiko yang bermakna secara signifikan adalah lama rawatan > 1minggu OR 8.594 (1,680-43.953) p value 0.004, kateter vena perifer OR 0,156 (0,045-0,539) p value 0.002, kateter urin OR 0,116 (0,023-0,595) p value 0.004, ventilator mekanik OR 0,091 (0,011-0,793) p value 0.002, pipa nasogastrik OR 0,160 (0,31-0,831) p value 0,018; penyakit komorbid OR 15,625 (3,067-79,594) p value <0.001. Sedangkan faktor resiko yang tidak bermakna adalah pemakaian vena sentral OR 0,413 (0,198-1,568) p value 0.190 dan pembedahan OR 5,909 (0,641-54,542) p value 0,096. Antibiotik yang paling sensitif terhadap bakteri E. coli atau K. pneumonia penghasil ESBL adalah meropenem dan imipenem (92,6%) diikuti oleh amikasin (85,2%).
Kesimpulan: Faktor resiko yang berhubungan dengan infeksi ESBL adalah lama rawatan > 1 minggu, pemakaian kateter vena perifer, kateter urin, ventilator mekanik dan selang nasogastrik dan penyakit komorbid. Golongan karbapenem masih merupakan antibiotik pilihan dalam menangani infeksi ESBL.
Some Risk Factors in Patient with Infection of ESBL producing
Escherichia Coli or Klebsiella Pneumoniae
Infection In Haji Adam
Malik Hospital
Selastri Agnes1, Ricke L2, Muzahar3
1Departemen Patologi Klinik, Fakultas Kedokteran, Universitas Sumatera Utara,
Medan,2,3Departemen Patologi Klinik, Fakultas Kedokteran, Universitas Sumatera
Utara, Abstract
Background: Identification of risk factors for ESBL-producing bacteria infection are very important to avoid spread of ESBL and to decreased mortality.
Purpose: To identify risk factors for infection ESBL-producing E. coli or K. pneumoniae
Method: An analytical study with cross sectional approach was conducted at H. Adam Malik hospital Medan from January-March 2014. Samples were divided into 2 groups of pairs: ESBL (n = 27) and non-ESBL (n = 27). The length of hospital stay, utilization of invasive medical devices, comorbid disease, and surgery procedure are the risk factors that being analyzed. Antibiotic sensitivity tests in both groups also evaluated.
Results: Based on the statistical analysis we found that the risk factors that have a significant relationship with ESBL infection was length of hospital stay > 1 week OR 8,594 (1,680-43.953) p value 0.004, utilization of peripheral venous catheters OR 0,156 (0,045-0,539) p value 0.002, urinary catheters OR 0,116 (0,023-0,595) p value 0.004, mechanical ventilator
OR 0,091 (0,011-0,793) p value 0.002 and comorbid disease OR 15,625 (3,067-79,594).
There was no significant correlation in utilization of CVC OR 0,413 (0,198-1,568) p value 0.190 and surgery procedure OR 5,909 (0,641-54,542) p value 0,096. The ESBL-producing Escherichia coli or Klebsiella pneumoniae showed very good susceptibility to meropenem, imipenem (92.6%) and amikacin(85.2%).
Conclusions: Risk factors associated with ESBL infections are length of hospital stay > 1 week, utilization of invasive medical devices (peripheral venous catheters, urinary catheters, nasogastric tube and mechanical ventilator) and comorbid disease. Carbapenem is still an option for ESBL infection
Beberapa Faktor Resiko Pada Pasien dengan Infeksi oleh E. coli dan
K. pneumonia Penghasil ESBL di RSUP H. Adam Malik Medan
Selastri Agnes1, Ricke L2, Muzahar3
1Departemen Patologi Klinik, Fakultas Kedokteran, Universitas Sumatera Utara,
Medan,2,3Departemen Patologi Klinik, Fakultas Kedokteran, Universitas Sumatera
Utara, Medan Abstrak
Latar Belakang : Pengidentifikasian faktor resiko terhadap infeksi oleh bakteri penghasil ESBL sangat penting dalam mencegah penyebaran ESBL dan menurunkan mortalitas.
Tujuan Umum :Mengetahui faktor resiko infeksi oleh E. coli atau K. pneumonia penghasil ESBL di RSUP H. Adam Malik Medan
Metoda dan cara :Penelitian analitik dengan pendekatan potong lintang ini dilakukan di RSUP. H. Adam Malik Medan pada Januari–Maret 2014. Sampel dibagi 2 kelompok berpasangan: ESBL (n=27) dan Non ESBL (n=27). Faktor resiko yang dibandingkan adalah lamanya rawatan di rumah sakit, pemakaian alat invasif medis dan penyakit komorbid. Tes kepekaan antibiotik pada kedua kelompok juga ikut dievaluasi.
Hasil : Berdasarkan analisa statistik, didapatkan: faktor resiko yang bermakna secara signifikan adalah lama rawatan > 1minggu OR 8.594 (1,680-43.953) p value 0.004, kateter vena perifer OR 0,156 (0,045-0,539) p value 0.002, kateter urin OR 0,116 (0,023-0,595) p value 0.004, ventilator mekanik OR 0,091 (0,011-0,793) p value 0.002, pipa nasogastrik OR 0,160 (0,31-0,831) p value 0,018; penyakit komorbid OR 15,625 (3,067-79,594) p value <0.001. Sedangkan faktor resiko yang tidak bermakna adalah pemakaian vena sentral OR 0,413 (0,198-1,568) p value 0.190 dan pembedahan OR 5,909 (0,641-54,542) p value 0,096. Antibiotik yang paling sensitif terhadap bakteri E. coli atau K. pneumonia penghasil ESBL adalah meropenem dan imipenem (92,6%) diikuti oleh amikasin (85,2%).
Kesimpulan: Faktor resiko yang berhubungan dengan infeksi ESBL adalah lama rawatan > 1 minggu, pemakaian kateter vena perifer, kateter urin, ventilator mekanik dan selang nasogastrik dan penyakit komorbid. Golongan karbapenem masih merupakan antibiotik pilihan dalam menangani infeksi ESBL.
Some Risk Factors in Patient with Infection of ESBL producing
Escherichia Coli or Klebsiella Pneumoniae
Infection In Haji Adam
Malik Hospital
Selastri Agnes1, Ricke L2, Muzahar3
1Departemen Patologi Klinik, Fakultas Kedokteran, Universitas Sumatera Utara,
Medan,2,3Departemen Patologi Klinik, Fakultas Kedokteran, Universitas Sumatera
Utara, Abstract
Background: Identification of risk factors for ESBL-producing bacteria infection are very important to avoid spread of ESBL and to decreased mortality.
Purpose: To identify risk factors for infection ESBL-producing E. coli or K. pneumoniae
Method: An analytical study with cross sectional approach was conducted at H. Adam Malik hospital Medan from January-March 2014. Samples were divided into 2 groups of pairs: ESBL (n = 27) and non-ESBL (n = 27). The length of hospital stay, utilization of invasive medical devices, comorbid disease, and surgery procedure are the risk factors that being analyzed. Antibiotic sensitivity tests in both groups also evaluated.
Results: Based on the statistical analysis we found that the risk factors that have a significant relationship with ESBL infection was length of hospital stay > 1 week OR 8,594 (1,680-43.953) p value 0.004, utilization of peripheral venous catheters OR 0,156 (0,045-0,539) p value 0.002, urinary catheters OR 0,116 (0,023-0,595) p value 0.004, mechanical ventilator
OR 0,091 (0,011-0,793) p value 0.002 and comorbid disease OR 15,625 (3,067-79,594).
There was no significant correlation in utilization of CVC OR 0,413 (0,198-1,568) p value 0.190 and surgery procedure OR 5,909 (0,641-54,542) p value 0,096. The ESBL-producing Escherichia coli or Klebsiella pneumoniae showed very good susceptibility to meropenem, imipenem (92.6%) and amikacin(85.2%).
Conclusions: Risk factors associated with ESBL infections are length of hospital stay > 1 week, utilization of invasive medical devices (peripheral venous catheters, urinary catheters, nasogastric tube and mechanical ventilator) and comorbid disease. Carbapenem is still an option for ESBL infection
BAB 1
PENDAHULUAN
1.1. Latar Belakang Penelitian
Antibiotika, yang pertama kali ditemukan oleh Paul Ehlrich pada 1910, sampai saat ini masih menjadi obat andalan dalam penanganan kasus-kasus penyakit infeksi. Pemakaiannya selama 5 dekade terakhir mengalami peningkatan yang luar biasa, hal ini tidak hanya terjadi di Indonesia tetapi juga menjadi masalah di negara maju seperti Amerika Serikat. Center for Disease Control and Prevention (CDC) di Amerika Serikat menyebutkan terdapat 50 juta peresepan antibiotik yang tidak diperlukan (unnecessary prescribing) dari 150 juta peresepan setiap tahun. Menurut Menteri Kesehatan Endang Rahayu Sedyaningsih, sekitar 92 % masyarakat di Indonesia tidak menggunakan antibiotika secara tepat. Bahkan Indonesia menduduki peringkat ke-8 dari 27 negara dengan beban tinggi kekebalan obat terhadap kuman (Multidrug Resistance/MDR) di dunia berdasarkan WHO (World Health Organization) tahun 2009.1
Pemakaian antibiotik yang irasional menyebabkan resistensi dan menimbulkan berbagai masalah baik dari segi kesehatan maupun segi ekonomi. Resistensi antibiotik merupakan ancaman yang meningkat dan melanda rumah sakit di seluruh dunia.1,2,3 Antibiotik β-laktam merupakan
yang dihasilkan oleh bakteri yang mampu menghidrolisis antibiotik β-laktam. β-laktamase adalah penyebab utama dari resistensi untuk senyawa ini.3
ESBL adalah salah satu bentuk resistensi akibat β-laktamase dan dikenal berspektrum luas karena memiliki kemampuan menghidrolisis antibiotik golongan penisillin, cephalosporin generasi I, II, III serta golongan aztreonam (kecuali cephamycin dan carbapenem). ESBL berasal dari jenis enzim TEM dan SHV.2-6
Infeksi yang disebabkan oleh bakteri penghasil ESBL menimbulkan tantangan serius bagi para mikrobiologi klinis, dokter, para profesional pengontrol infeksi, serta para ilmuwan penemu antibiotik karena mereka resisten terhadap berbagai β-laktam, termasuk generasi ketiga sefalosporin. ESBL terletak di plasmid yang dialihkan dari strain ke strain bahkan antar spesies bakteri. Oleh karenanya infeksi nosokomial yang disebabkan oleh mikroorganisme ini menyulitkan terapi.2-5
Sejak pertama kali, ditemukan yaitu pada pertengahan tahun 1980-an, ESBL telah semakin cepat menyebar dan bermutasi menjadi beberapa tipe. Sebenarnya prevalensi yang jelas terhadap angka kejadian ESBL tidaklah diketahui dengan pasti. Hal tersebut disebabkan sulitnya dalam menemukan dan mendeteksinya. Namun demikian, jelas bahwa organisme penghasil ESBL memang telah menyebar secara luas di seluruh dunia dan prevalensinya semakin meningkat.5
namun mereka paling sering teridentifikasi dalam Klebsiella pneumonia dan Escherechia coli.5,7-9Pada berbagai belahan dunia 10-40% strain Escherichia
coli dan Klebsiella pneumoniae mengekspresikan ESBL.5,6 Bakteri lain yang
pernah dilaporkan sebagai penghasil ESBL adalah Acinetobacter baumannii, Pseudomonas aeruginosa, Enterobacter spp., Salmonella spp., Morganella
morganii, Proteus mirabilisdanSerratia marcescens.9-13
Prevalensi ESBL bervariasi dari satu negara dengan negara lain dan dari suatu institusi dengan institusi lain. Dari sebuah survei oleh SENTRY Antimicrobial pada 81,213 kultur darah selama tahun 1997-2002 menunjukkan bahwa isolat Klebsiella spp. yang memiliki fenotip sebagai penghasil ESBL adalah sebanyak 42.7% di Latin America, 21.7% di Eropa dan 5.8% di Amerika Selatan.14 Menurut studi yang dilakukan The Pan
European Antimicrobial Resistance using Local Surveillance (PEARLS) selama 2001-2002 menunjukkan persentase ESBL diantara E. coli, K. pneumonia dan Enterobacter spp adalah 5,4 %, 18,2%, dan 8,8%.15Sangat
mengejutkan bahwa ternyata menurut data dari European Antimicrobial Resistance Surveillance System (EARSS) tahun 2010, resistensi terhadap generasi ketiga cephalosporin pada E.coli meningkat 2,6% di Sweden hingga 25% di Bulgaria; sedangkan pada K. pneumonia di Sweden sebanyak 1,7% dan meningkat ke level yang sangat tinggi yaitu 75,6% dan 74,6% di Bulgaria dan Yunani.16 Sementara di daerah lain di Asia cukup bervariasi, yaitu 4,8%
Data prevalensi kejadian ESBL di Indonesia masih belum jelas. Hanya terdapat beberapa studi terkait ESBL. Menurut penelitian yang dilakukan oleh The Indonesia Antimicrobial Resistance tahun 1999, didapati bahwa terdapat 33.3% K. pneumonia penghasil ESBL dan 23.0% E. coli penghasil ESBL. 19
Sebuah studi lain yang dilakukan pada tahun 2005 di RS. Dr. Soetomo di Surabaya, melaporkan bahwa terdapat 86% K.pneumonia penghasil ESBL yang didapat dari isolat urin dan darah.20 Sebelumnya, tahun 2004 prevalensi
E.coliESBL di Surabaya sebesar 10,8%.21
Peningkatan penyebaran ESBL ini diduga oleh karena beberapa faktor resiko. Banyak sekali faktor resiko yang diduga berhubungan dengan kejadian ESBL, antara lain; tingkat keparahan dari penyakit, lamanya rawatan di rumah sakit, lamanya mendapat perawatan di ruang rawat intensif, mendapat prosedur-prosedur invasif, pemakaian selang infus, pemakaian kateter vena sentral, pemakaian ventilator, pemberian nutrisi secara parenteral, pemakaian kateter urin, usia, hemodialisa, pemakaian antibiotik yang tidak tepat, berat lahir rendah dan status gizi yang kurang.4
Pada penelitian yang dilakukan oleh Ebbing Lautenbach dkk di Philadelphia tahun 2001 didapatkan bahwa infeksi nosokomial, pemakaian selang infus, pemakaian kateter dan durasi lamanya rawatan rumah sakit merupakan faktor resiko yang berhubungan dengan kejadian ESBL.22
Rizky, tahun 2010, melakukan penelitian di RS. Kariadi Semarang dan mendapatkan bahwa perawatan di ruang rawat intensif dan BBRT (Bangsal Bayi Beresiko Tinggi) merupakan faktor risiko independen kejadian infeksi oleh bakteri penghasil ESBL.24
ESBL menimbulkan banyak masalah, yaitu tingginya tingkat mortalitas, lamanya rawatan dan beban ekonomis. Kompleksnya masalah resistensi pada ESBL menyebabkan sulitnya pengobatan karena terbatasnya pilihan antibiotik. Keterlambatan pemberian terapi antibiotik yang tepat diduga merupakan penyebab utama tingginya angka mortalitas pada infeksi oleh organisme penghasil ESBL. Quresi dkk dengan studi kontrol-kasus menemukan bahwa pemberian terapi antibiotik yang tidak tepat berhubungan kuat dengan tingginya angka mortalitas pada pasien-pasien yang terinfeksi oleh baik K. pneumonia dan E. coli penghasil ESBL.16 Hasil yang sama
dibuktikan juga oleh Emese Szilagyi di Hungaria yang dilakukan oleh pada tahun 2009 bahwa tingkat mortalitas pada pasien dengan infeksi K. pneumonia penghasil ESBL berbeda singnifikan dengan K. pneumonia non-ESBL.25 Angka mortalitas terhadap pasien yang terkena infeksi ESBL yang
diterapi dengan antibiotik yang tidak tepat mencapai 42-100%.4
pneumonia dan E. coli penghasil ESBL membutuhkan biaya 2.9 kali lebih tinggi dengan infeksi oleh bakteri non-ESBL, pada studi lain juga terjadi peningkatan 1.5-1.7 kali lipat biaya yang diperlukan.16 Pendapat lain
mengatakan bahwa biaya oleh karena E. coli dan K. pneumonia penghasil ESBL meningkat sampai 71% dibandingkan non-ESBL.26
Oleh karenanya, pengidentifikasian faktor resiko dan adanya pola sensitivitas antibiotik terhadap infeksi oleh penghasil ESBL sangat diperlukan dalam menekan angka kejadian ESBL dan berbagai masalah yang ditimbulkannya.
Di RSUP H. Adam Malik Medan belum ada penelitian mengenai faktor resiko infeksi oleh kuman ESBL. Karena E. coli dan K. pneumonia merupakan bakteri yang paling banyak menghasilkan ESBL, maka pada tulisan ini akan disampaikan mengenai faktor resiko yang berpengaruh terhadap infeksi E. coli atau K. pneumonia penghasil ESBL yaitu perawatan inap di rumah sakit, pemakaian alat invasif medis, penyakit komorbid dan tindakan pembedahan. Akan dipaparkan juga prevalensi dan pola sensitivitas bakteri E. coli dan K. pneumonia penghasil ESBL. Hal ini tentunya berguna untuk meningkatkan kewaspadaan tentang keberadaan ESBL dan sebagai rekomendasi antibiotik untuk klinisi sehingga semakin tepat dalam penangan pasien dengan infeksi oleh ESBL.
1.2. Rumusan Masalah
1. Apakah perawatan inap di rumah sakit merupakan faktor resiko terjadinya infeksi yang disebabkan oleh E. coli atau K. pneumonia penghasil ESBL?
2. Apakah pemakaian alat invasif medis; yaitu : kateter vena sentral, kateter vena perifer, kateter urin, ventilator mekanik, dan pipa nasogastrik merupakan faktor resiko yang berhubungan dengan infeksi oleh E. coli atau K. pneumonia penghasil ESBL ?
3. Apakah penyakit komorbid merupakan faktor resiko yang berhubungan dengan infeksi oleh E. coli atau K. pneumonia penghasil ESBL?
4. Apakah tindakan pembedahan merupakan faktor resiko yang berhubungan dengan infeksi oleh E. coli atau K. pneumonia penghasil ESBL?
1.3. Hipotesis Penelitian
1. Perawatan inap di rumah sakit merupakan faktor resiko terjadinya infeksi yang disebabkan oleh E. coli atau K. pneumonia penghasil ESBL.
2. pemakaian alat invasif medis; yaitu : kateter vena sentral, kateter vena perifer, kateter urin, ventilator mekanik, dan pipa nasogastrik merupakan faktor resiko yang berhubungan dengan infeksi oleh E. coli atau K. pneumonia penghasil ESBL
4. Tindakan pembedahan merupakan faktor resiko yang berhubungan dengan infeksi oleh E. coli atau K. pneumonia penghasil ESBL
1.4. Tujuan Penelitian
1.4.1. Tujuan Umum
1. Mengetahui apakah perawatan inap di rumah sakit merupakan faktor resiko terjadinya infeksi yang disebabkan oleh E. coli atau K. pneumonia penghasil ESBL.
2. Mengetahui apakah pemakaian alat invasif medis; yaitu : kateter vena sentral, kateter vena perifer, kateter urin, ventilator mekanik, dan pipa nasogastrik merupakan faktor resiko yang berhubungan dengan infeksi oleh E. coli atau K. pneumonia penghasil ESBL
3. Mengetahui apakah penyakit komorbid merupakan faktor resiko yang berhubungan dengan infeksi oleh E. coli atau K. pneumonia penghasil ESBL
4. Mengetahui apakah tindakan pembedahan merupakan faktor resiko yang berhubungan dengan infeksi oleh E. coli atau K. pneumonia penghasil ESBL
1.4.2. Tujuan Khusus
1. Mengetahui prevalensi E. coli atau K. pneumonia penghasil ESBL di RSUP H. Adam Malik Medan
1.5. Manfaat Penelitian
1. Identifikasi terhadap faktor-faktor risiko terjadinya infeksi ESBL, maka dapat dilakukan berbagai usaha terkait untuk pengendalian dan pencegahan infeksi oleh E. coli atau K. pneumonia penghasil ESBL.
2. Sebagai data angka kejadian infeksi E.coli atau K. pneumonia penghasil ESBL di RSUP H. Adam Malik
3. Didapatnya acuan antibiotik pilihan dalam penanganan kasus infeksi oleh E.coli atau K. pneumonia penghasil ESBL
1.6 Kerangka Konsep
Ket : = Variabel yang diteliti
Isolat darah, sputum dan urin yang teridentifikasi sebagai E. coli atau K. pneumonia
BAB 2
TINJAUAN PUSTAKA
2.1. Definisi
2.1.1. β- Lactamase
β-lactamase adalah enzim yang memiliki kemampuan menghidrolisis ikatan 4-cincin betalaktam dari antibiotik beta-laktam (penisilin, cephalosporins, monobactams dan carbapenems).27,28 Enzim ini memiliki
mekanisme yang penting atas terjadinya resistensi antibiotik β-laktam. Sampai tahun 2001, sudah ada 340 varian β-lactamase yang berhasil diidentifikasi. Sangat penting untuk mengetahui tipe dari β-lactamase ini karena berdampak terhadap pemilihan agen antimikroba dalam penanganannya.
Gambar 1. Reaksi hidrolitik oleh laktamase pada ikatan amida dari cincin β-laktam28
Cincin ß-lactam : target dari ß-lactamase
lactam ring terbuka oleh ß-lactamase : menghasilkan kelemahan dalam
β-lactamase dikelompokkan atas 4 kelas (Ambler,1980) yaitu kelas A, B, C dan D yang berasal dari dua kelompok utama serine dan metallo-b-lactamases. Ada beberapa pembagian untuk klasifikasi betalaktamase.3,19,29
ESBL umumnya diturunkan dari enzim TEM atau SHV dan keduanya termasuk kelas molekuler kelas A dan menjadi grup fungsional 2be.28
Tahun 1968, beberapa metode klasifikasi diajukan. Namun klasifikasi menurut Bush, Jacoby dan Medeiros lebih lengkap dengan mengkombinasikan elemen-elemen dari pembagian sebelumnya dan mengkorelasikannya dengan struktur molekuler19.
Tabel 1. Klasifikasi β-lactamaseberdasarkan kelas molekuler dan fungsional28
Kelas
Fungsional MolekulerKelas Karakteristik
Grup 2a A 25-32 Penicillinase spektrum sempit,
dibawa oleh bakteri Gram-negatif dan diinhibisi oleh asam klavulanat
Contoh:Klebsiella pneumoniae chromosomal β-lactamase, LEN-1.
Grup 2b A 22-36 kDa penicillinase spektrum luas,
diinhibisi oleh asam klavulanat
Contoh:Enterobacter cloacaeplasmid pDSO76 β-lactamase, OHIO-1.
Grup 1 C 40 kDa Cephalosporinase tidak diinhibisi
oleh inaktivator.
Contoh :Pseudomonas aeruginosastrain PA01 chromosomal AmpC β-lactamase
Grup 2be A 28-29 kDa, extended spectrum
β-lactamases (ESBL) tipe TEM dan SHV, diinhibisi oleh inaktivator.
Grup 2b5 A 24 kDa β-lactamases spektrum luas, tidak diinhibisi dengan baik oleh inaktivator Contoh:Escherichia coli strain GUER plasmid β-lactamase,TEM-30.
Grup 2c A 22-34 kDa Carbenicillinase tipe PSE
diinhibisi oleh inaktivator.
Contoh : Acinetobacter calcoaceticus strain A85-145 β-lactamase, CARB-5. Grup 2d D 29-53 kDa Oxacillinases, tidak diinhibisi
dengan baik oleh inaktivator
Contoh:Salmonella typhimuriumstrain type 1a β-lactamase, OXA-2.
Grup 2e A 27-48 kDa Cephalosporinases diinhibisi
oleh inaktivator.
Contoh:Yersinia enterocoliticastrain y56 chromosomal β-lactamase
Grup 2f A 29-30 kDa Serine Carbapenemases
Contoh:Serratia marcescensstrain S6 chromosomal β-lactamase, Sme-1.
Grup 3 B 25-120 kDa, Metallo-carbapenemases)
métallo-β-lactamases. Contoh:Chryseopbacterium (Flavobacterium) indologenes
chromosomal β-lactamase ditemukan di Burkina Faso (Africa) dinamakan IND-B.
2.1.2 ESBL
Enzim ini muncul segera setelah pengenalan spektrum luas sefalosporin dan pertama kali dilaporkan di Eropa pada awal tahun 80-an, namun saat ini telah ditemukan di seluruh dunia. ESBL, seperti disebutkan sebelumnya, adalah bentuk mutan enzim TEM-1, TEM-2 dan SHV-1. ESBL sering berbeda dari enzim aslinya dengan hanya satu sampai beberapa perubahan dalam urutan asam aminonya.27,29
Faktor genetik memegang peranan penting dalam terjadinya resistensi bakteri terhadap antibiotik.29 Gen penyebab resistensi terletak pada elemen
genetik yaitu kromosom, plasmid, transposon dan integron. Elemen genetik khususnya transposon, plasmid dan integron dapat bertukar bebas antar bakteri secara horizontal melalui proses konjugasi, transduksi dan transformasi. Proses tersebut menyebabkan terjadinya MDR pada beberapa antibiotik. ESBL termasuk plasmid-mediated β lactamase yang dapat menyebar secara horizontal melalui konjugatif plasmid dan integron.27,29
2.2 Klasifikasi ESBL
Banyak variasi genotip ESBL. Genotip yang paling banyak adalah tipe SHV, TEM, dan CTX-M. Tipe lain yang penting adalah VEB dan PER,7,27,30
2. 2.1. TEM (Temniore)29,30
terhadap ampicillin, penicillin dan generasi pertama cephalosporin seperti cephalothin dan cephaloridine. Enzim ini berperan 90% dalam resistensi ampicillin pada E. coli, juga berperan pada resistensi penicillin pada H. influenza dan Neisseria gonorrhea.
Walaupun tipe TEM lactamase kebanyakan ditemukan pada E. coli dan K. pneumonia, tapi ditemukan juga pada bakteri gram negatif lainnya. Tipe TEM ESBL dilaporkan pada Enterobacteriaceae seperti Enterobacter aerogenes, Morganella morganii, Proteus mirabilis, Proteus rettgeri, dan Salmonella spp. Tipe TEM ini juga ditemukan pada bakteri gram negatif non-Enterobacteriaceae. TEM-42 lactamase ditemukan pada P. aeruginosa. TEM 17-lactamse didapatkan dari kultur darah dariCapnocytophaga ochracea
2.2.2. SHV (Sulfhydryl Variable)27,29,30
2.2.3. CTX-M (Cefotaxime Munich)5,26,28,29
Beberapa tahun belakangan ini, sudah ditemukan sebuah famili plasmid-mediated ESBL yang memiliki tingkat hidrolisis yang kuat terhadap cefotaxime, dinamakan CTX-M. Tipe ini banyak ditemukan pada Salmonella enterica serovar Typhimurium dan E. coli, namun ditemukan juga pada beberapa spesies Enterobacteriaceae lain. Enzim ini terdiri dari CTX-M-1, CTX-M-2 sampai CTX-M-10.
2.2.4. ESBL tipe lain5
Variasi ß-lactamase lainnya telah berhasil ditemukan yaitu plasmid-mediated atau integron-associated class A enzyme. Tipe ini memiliki titik mutasi yang tidak sederhana dari ß-lactamase. Mereka dikarakteristikkan berdasarkan perbedaan geografisnya.
2.2.4.1. PER ( Pseudomonas aeruginosa)
typhimurium, E. coli, K. pneumonia, dan Vibrio cholera O1. PER-2 kebanyakan terdapat di Amerika Selatan
2.2.4.2. VEB (Vietnam Extended Spectrum β-lactamase)
VEB-1 memiliki homologi yang paling besar dengan PER-1 dan PER-2 (38%). Mereka memiliki kemampuan resistensi tingkat tinggi terhadap ceftazidime, cefotaxime and aztreonam. VEB-1 pertama kali ditemukan pada isolat E. coli di Vietnam. Sebuah ß-lactamase lain yang memiliki struktur yang identik dengan VEB-1 telah ditemukan juga pada K.pneumonia, Enterobacter cloaca and Pseudomonas aeruginosa di Thailand. Enzim VEB lainnya ditemukan juga di Kuwait dan China.
Masih ada juga beberapa tipe ESBL lainnya yang telah ditemukan namun jarang dilaporkan karena masih dalam jumlah yang sedikit pada daerah geografis yang terbatas. GES dan IBC ß-lactamase ditemukan di P. aeruginosa. Tipe yang jarang lainnya : BES, SFO, dan TLA yang ditemukan pada Enterobacteriaceae.
2.3. Epidemiologi
Fenomena ESBL dimulai di Eropa Barat, kemungkinan karena disanalah pertama β-laktam kali antibiotik β-laktam digunakan secara klinis. Namun tidak membutuhkan waktu yang lama sampai akhirnya ESBL ditemukan di Amerika Serikat dan Asia. ESBL pertama kali ditemukan di Jerman pada tahun 1983, sedangkan di Prancis tahun 1985. Tak lama setelah itu,terjadi wabah infeksi nosokomial di Prancis yang disebabkan oleh strain K. pneumonia. Sedangkan di Amerika Serikat ESBL ditemukan pada akhir 1980-an.16
Dari sebuah survei oleh SENTRY Antimicrobial pada 81,213 kultur darah selama tahun 1997-2002 menunjukkan bahwa isolat Klebsiella spp. yang memiliki fenotip sebagai penghasil ESBL adalah sebanyak 42.7% di Latin America, 21.7% di Eropa dan 5.8% di Amerika Selatan.14 Menurut studi
yang dilakukan The Pan European Antimicrobial Resistance using Local Surveillance (PEARLS) selama 2001-2002 menunjukkan persentase ESBL diantara E. coli, K. pneumonia dan Enterobacter spp adalah 5,4 %, 18,2%, dan 8,8% secara respektif.15 Sangat mengejutkan bahwa ternyata menurut
data dari EARSS tahun 2010, resistensi terhadap generasi ketiga cephalosporin pada E.coli meningkat 2,6% di Sweden hingga 25% di Bulgaria; sedangkan pada K. pneumonia berada pada angka 1,7% di Sweden dan meningkat ke level yang sangat tinggi yaitu 75,6% dan 74,6% di Bulgaria dan Yunani.16 Secara keseluruhan tingkat produksi ESBL pada kombinasi
Di Afrika, studi pertama dilakukan di Tanzania pada tahun 2001-2002 dengan mengambil sampel darah dari neonatus. Hasilnya ditemukan 25% E. coli dan 17% K.pneumonia penghasil ESBL, kebanyakan merupakan jenis CTX-M-15 dan TEM-63.31 Pada penelitian lebih lanjut yang dilakukan di
sebuah rumah sakit tersier di Mwanza, Tanzania, didapati prevalensi ESBL pada bakteri Gram Negatif sebanyak 29%, yang kebanyakan 64% K. pneumonia dan 24% E. coli.32
Di Saudi Arabia prevalensi yang tepat untuk kejadian ESBL belum diketahui, namun berdasarkan penelitian yang dilakukan oleh PEARLS (2001-2002) menunjukkan bahwa keseluruhan tingkat produksi ESBL dari Enterobacteriaceae adalah 18,6 % dan laporan lainnya menunjukkan bahwa ESBL telah menjadi umum dan semakin menyebar diantara Rumah Sakit.14,33
Dalam sebuah Rumah Sakit perawatan tersier di Riyadh, 48 % K. pneumonia dan 15,8% E.coli dari kultur darah yang dikumpulkan dari Januari 2003 sampai Desember 2004 adalah merupakan produsen ESBL.34
Di Asia, diterbitkan beberapa artikel pada akhir tahun 1980-an dan awal tahun 1990-an melaporkan adanya muncul infeksi ESBL jenis enzim SHV-2 dan Toho-1 (CTX-M-44) di China dan Jepang.35 Berdasarkan survei
yang dilakukan SENTRY telah terjadi peningkatan prevalensi K. pneumonia penghasil ESBL (sampai 60%) dan E. coli (13-35%) di beberapa bagian China dengan predominan jenis enzim CTX-M-14 dan CTX-M-3.36
resistensi dari cephalosporin generasi ketiga pada E.coli dan K. pneumonia dari tiga pusat kesehatan di India sedangkan di Mathai menemukan bahwa tingkat infeksi dari Enterobaacteriaceae penghasil ESBL telah mencapai 70%.38,39Sementara di daerah lain di Asia, prevalensi ESBL cukup bervariasi,
yaitu 4,8% di Korea sampai 12% di Hongkong.15,17
Di Indonesia, masih sedikit sekali data mengenai ESBL. Menurut penelitian yang dilakukan oleh The Indonesia Antimicrobial Resistance tahun 1999, didapati bahwa terdapat 33.3% K. pneumonia penghasil ESBL dan 23.0% E. coli penghasil ESBL.19 Sebuah studi lain yang dilakukan pada tahun
2005 di RS. Dr. Soetomo di Surabaya, melaporkan bahwa terdapat 86% K.pneumonia penghasil ESBL yang didapat dari isolat urin dan darah.20
Gambar 2. Prevalensi ESBL pada E. coli dan K. pneumonia dari berbagai studi dan EARRS16
2.4. Organisme penghasil ESBL
Meskipun ESBL telah banyak ditemukan pada berbagai Enterobacteriaceae dan Pseudomonadaceae di berbagai belahan dunia, namun mereka paling sering teridentifikasi dalam Klebsiella pneumonia dan Escherechia coli.5,7-9Pada berbagai belahan dunia 10-40% strain Escherichia
coli dan Klebsiella pneumoniae mengekspresikan ESBL.5,6 Bakteri lain yang
pernah dilaporkan sebagai penghasil ESBL adalah Acinetobacter baumannii, Pseudomonas aeruginosa, Enterobacter spp., Salmonella spp., Morganella
morganii, Proteus mirabilisdanSerratia marcescens.9-13
2.4.1. Klebsiella pneumonia
Anggota genus Klebsiella tersebar luas di lingkungan (air, tanah, dan tanaman). Mereka dapat hidup dalam keadaan bebas di lingkungan untuk periode waktu yang panjang. Klebsiella juga ditemukan sebagai bakteri komensal yang normal dalam saluran pencernaan vertebrata dan mamalia, termasuk burung, reptil dan bahkan serangga. Pada manusia, K. pneumonia merupakan kuman saprofit yang terdapat di nasofaring dan saluran cerna.13
Pemakaian antibiotik yang luas ini menyebabkan terjadinya resistensi. Pada tahun 1980-an ditemukan Klebsiella yang menghasilkan ESBL. K. pneumonia menghasilkan ESBL tipe enzim SHV-1 diperantarai plasmid ataupun kromosomal.3
Mekanisme lain yang menyebabkan terjadinya resisten dan multiresisten pada K. pneumonia yaitu melalui permeabilitas membran luar. Permeabilitas membran luar K. pneumonia dipengaruhi oleh adanya porin. Klebsiella mempunyai dua porin, yaitu OmpK35 dan OmpK36. K. pneumonia yang menghasilkan ESBL mengalami mutasi pada gen gyrA sehingga hanya mempunyai satu porin saja. Penurunan ekspresi dari membrane luar porin ini sering disertai dengan produksi ESBL yaitu tipe TEM atau SHV yang menyebabkan resisten terhadap cefepime atau tipe AmpC yang resisten terhadap imipenem.29
2.4.2. Escherichia coli
Spesies bakteri dari genus Escherichia yang paling sering diisolasi dari specimen klinik adalah E. coli. Organisme merupakan penghuni utama di usus besar, dan juga merupakan isolate penyebab utama infeksi saluran kemih, pneumonia, meningitis, serta septicemia.13
2.5. Faktor Resiko Infeksi oleh Organisme Penghasil ESBL
Peningkatan penyebaran infeksi ESBL diduga terkait dengan berbagai faktor resiko. Sangat penting untuk mengidentifikasi faktor risiko untuk infeksi organisme penghasil ESBL secara jelas sehingga strategi yang efektif untuk membatasi wabah infeksi ini dapat dikembangkan. Beberapa studi telah berusaha menjelaskan berbagai faktor resiko yang berhubungan dengan infeksi oleh organisme penghasil ESBL. Perbedaan ini mungkin disebabkan karena perbedaan dalam epidemiologinya, kurangnya konsensus termasuk kegagalan untuk membedakan kolonisasi dari infeksi yang sebenarnya, kurangnya kelompok pembanding, kecilnya jumlah pasien dan terbatasnya pada populasi pasien tertentu serta membatasi penyelidikan hanya untuk pasien-pasien di ruang rawat intensif.24
Secara umum, pasien yang memiliki resiko tinggi mendapat kolonisasi atau terinfeksi bakteri penghasil ESBL adalah mereka yang memiliki penyakit yang serius dengan durasi rawatan rumah sakit yang lama dan menggunakan peralatan medis invasive (kateter urin, endotracheal tube, central venous lines).11,16,25
Dari beberapa penelitian, durasi rawatan antara 11 sampai 67 hari merupakan faktor resiko infeksi oleh bakteri penghasil ESBL. 11 Perawatan
Faktor resiko lain adalah perawatan di rumah atau fasilitas kesehatan lain dalam jangka waktu yang lama, penyakit dasar, pembedahan, tingkat keparahan penyakit, hemodialisa dan nutrisi yang kurang, 16,28 Beberapa
penyakit dasar juga dilaporkan memiliki hubungan dengan infeksi oleh organisme penghasil ESBL, yaitu : infeksi saluran kemih berulang, diabetes mellitus, keganasan, penyakit paru obstruktif, pembedahan, dan sepsis2,16, 22, 41 Pemakaian antibiotik pertama juga turut berperan, biasanya berhubungan
dengan kuinolon, cephalosporin generasi III, co-trimoxazole, dan metronidazol.2,11,16
2.6. Metode Deteksi ESBL
Mengidentifikasi organisme yang produsen ESBL adalah tantangan utama untuk laboratorium mikrobiologi klinik. Karena ESBL telah ditemukan di seluruh dunia, berbagai strategi pendeteksiannya telah dikembangkan.
2.6.1. Skrining ESBL
Menurut CLSI, metode skrining untuk organisme penghasil ESBL adalah metode cakarm difusi (disk diffusion test) dan “dilution antimicrobial susceptibility test”.42
2.6.1.1Disk Diffusion Test
tertentu yang mengindikasikan dengan kuat kecurigaan adanya ESBL. Disk yang sering digunakan adalah Cefpodoxime, Ceftazidime, Cefotaxime, atau Ceftriaxon. Penggunaan disk lebih dari satu agen dapat meningkatkan sensitivitas deteksi ESBL. Jika salah satu diameter zona menunjukkan kecurigaan ESBL (+), maka dilakukan konfirmasi dengan tes fenotipik untuk memastikan diagnosa.
Pada 1995, Thomson dan Sanders mendapatkan bahwa metode cakram difusi dengan menggunakan cefpodoxime sangat baik untuk membedakan organisme penghasil ESBL dan bukan penghasil ESBL pada Klebsiella pneumoniae dan E. coli.43 Awalnya CLSI merekomendasikan zona
diameter <22 mm untuk cakram 10 μg cefpodoxim dalam menskrining ESBL. Namun sayangnya, skrining dengan menggunakan cefodoxime pada diameter <22mm kurang sensitif untuk menyaring E. coli penghasil ESBL. Untuk itu, CLSI memberikan rekomendasi baru untuk mengubah batas diameter zona cefodoxime menjadi <17mm untuk menskrining ESBL. Acuan ini memiliki sensitivitas dan spesifisitas yang tinggi.42
2.6.1.2Dilution antimicrobial susceptibility tests(Metode MIC)
Tabel. 2. Kriteria MIC dan Zona Inhibitor untuk mendeteksi ESBL pada K.pneumoniae and E.coli19
Antibiotik Diameter
2.6.2 Tes Konfirmasi Fenotipik41,44
NCCLS merekomendasikan tes konfirmasi fenotipik pada K. pneumoniae, K. oxytoca, or E. coli penghasil ESBL dengan menggunakan cefotaxime - ceftazidim saja dan mengkombinasikannya dengan asam clavulanat. Menurut CLSI, tes konfirmasi fenotipik organisme penghasil ESBL adalah Cephalosporin /Clavulanat Combination Disc ) dan Broth dilution test
2.6.2.1. Cephalosporin / ClavulanatCombination Disc
diameter ≥ 5 mm antara disk cephalosporin (tanpa klavulanat) dengan disk cephalosporin / klavulanat. Harus ditekankan bahwa cefotaxime dan ceftazidime dengan atau tanpa clavulanat harus digunakan. Alasannya, penggunaan ceftazime secara tunggal menimbulkan ketidakmampuan untuk mendeteksi organisme yang memproduksi enzim CTX-M.
2.6.2.2. Broth Dilution
Tes konfirmasi fenotipik dapat juga dilakukan dengan menggunakan pemeriksaan broth dilution dengan menggunakan ceftazidime (0.25 s/d 128 μg/ml), ceftazidime ditambah clavulanic acid (0.25/4 s/d 128/4 μg/ml), cefotaxime (0.25 s/d 64 μg/ml), dan cefotaxime ditambah clavulanic acid (0.25/4 to 64/4 μg/ml. Untuk meningkatkan sensitivitas metoda ini, ceftazidime dan cefotaxime harus digunakan. Dikatakan phenotypic conformation ESBL positif jika terdapat penurunan ≥ 3 kali lipat serial pada MIC cephalosporin yang mengandung asam klavulanat dibandingkan yang tidak mengandung asam klavulanat. Metoda ini dapat bekerja dengan baik untuk K.pneumoniae danE.coliyang memproduksi ESBL.
2.6.3 Metode deteksi lain untuk organism penghasil ESBL
Pada tes ini cakram cephalosporin (30 μg/ml) dan asam klavulanat (10 μg/ml) dipisahkan sejauh 30 mm dari tengah ke tengah pada media Muller-Hinton Agar (MHA). Tes ini dikatakan positif jika terdapat zona yang jernih dan memanjang dari zona penghambatan cephalosporin terhadap cakram asam klavulanat, keadaan ini disebut “sinergi”.
2.6.3.2. Tes Komersil ESBL
Metode pendeteksian ESBL yang komersil adalah E test, AB Biodisk (Solna, Sweden), Vitek 2 (bioMerieux Vitek, Hazelton, Missouri), MicroScan panels dari Dade Behring MicroScan (Sacramento,California, USA), BD Phoenix Automated Microbiology System dari Becton Dickinson Biosciences (Sparks, MOMaryland,USA).45
Wiegand dkk melakukan suatu studi perbandingan terhadap tes konfirmasi fenotipik yang konvensional dibandingkan dengan beberapa tes yang telah tersedia secara komersil. Hasilnya : Phoenix memiliki sensitivitas tertinggi (99%) diikuti oleh Vitek 2 (98%) dan Micro Scan (94%); sedangkan spesifisitasnya sangat bervariasi yaitu 52% pada Phoenix dan 78 % pada Vitek 2. Sedangkan pada uji E test strips dengan empat cakram kombinasi (termasuk ceftazidime, cefotaxime, cepodoxime, dan cefpirome) menunjukkan sensitivitas 94% dan 93% dan spesifisitas 85 % dan 81%.46
2.7. ESBL Kaitannya dengan Tingkat Mortalitas, Lamanya Rawatan,
dan Beban Ekonomis
Beberapa studi tersebut menemukan adanya hubungan antara oleh organisme penghasil ESBL dengan kegagalan terapi yang kemudian mengakibatkan kematian, namun sebaliknya ada juga studi yang tidak menemukan hubungan tersebut. Keberbedaan studi tersebut dirangkumkan pada tabel di bawah ini.
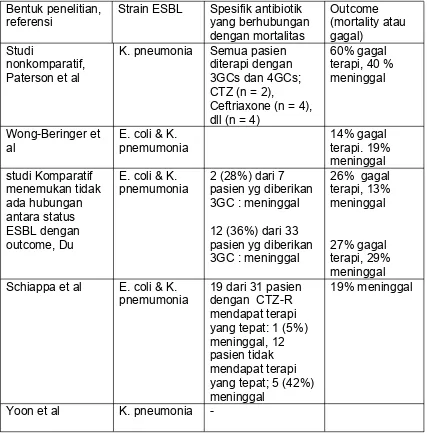
Tabel 3. Outcome dari pasien-pasien dengan bakteremia yang disebabkan oleh organisme penghasil ESBL : studi retrospektif47
Bentuk penelitian,
referensi Strain ESBL Spesifik antibiotikyang berhubungan dengan mortalitas
K. pneumonia Semua pasien diterapi dengan 3GCs dan 4GCs; CTZ (n = 2),
Ceftriaxone (n = 4), dll (n = 4)
60% gagal terapi, 40 % meninggal
Wong-Beringer et
al E. coli & K.pnemumonia 14% gagalterapi. 19% meninggal
pnemumonia 2 (28%) dari 7pasien yg diberikan 3GC : meninggal Schiappa et al E. coli & K.
pnemumonia 19 dari 31 pasiendengan CTZ-R mendapat terapi yang tepat: 1 (5%) meninggal, 12 pasien tidak mendapat terapi yang tepat; 5 (42%) meninggal
19% meninggal
-Chemaly et al K. pneumonia - 29% meninggal 12% meninggal
Kim et al K. pneumonia - 23% meninggal
Studi komparatif
K. pneumonia 8 (50%) dari 16
pasien strain
pnemumonia 4(23%) dari 17pasien yang diberikan ES Ceph
Catatan : 3GC, cephalosporin Generasi 3; 4GC, Cephalosporin Generasi 4; CTZ, ceftazidime; CTZ-R, CTZ-resistant; CTZ-S, CTZ-susceptible; ES Ceph : extended-spectrum cephalosporin; UTI : Urinary Tract Infection.
Secara umum, pasien dengan infeksi oleh organisme penghasil ESBL memiliki outcome klinis yang kurang baik karena organisme ini memiliki tingkat resistensi yang tinggi pada berbagai antibiotik. Angka mortalitas terhadap pasien yang diterapi dengan antibiotik yang tidak tepat mencapai 42-100%.5 Di Inggris, Meltzer dan Jacobsen melakukan suatu studi
yang tepat diduga merupakan penyebab utama tingginya angka mortalitas pada infeksi oleh organisme penghasil ESBL. Hampir dengan hasil yang hampir sama, suatu studi kasus-kontrol oleh Quresi dkk meemukan bahwa pemberian terapi antibiotik yang tidak tepat berhubungan kuat dengan tingginya angka mortalitas pada pasien-pasien yang terinfeksi oleh baik K. pneumonia dan ESBL penghasil ESBL16
Pemberian terapi yang tidak tepat pada infeksi ESBL ini juga tentunya berdampak pada lamanya rawatan rumah sakit dan kemudian berdampak besar pada biaya episode bakteremia. Jadi tidaklah mengherankan jika infeksi oleh organisme penghasil ESBL ini mengakibatkan peningkatan beban ekonomis.Para klinisi harus menggunakan terapi antibiotik yang lebih mahal karena timbulnya berbagai resistensi, bahkan tak jarang pasien membutuhkan terapi antibiotik secara parenteral. Lautenbach menunjukkan bahwa infeksi oleh karena K. pneumonia dan E. coli penghasil ESBL membutuhkan biaya 2.9 kali lebih tinggi dengan infeksi oleh bakteri non-ESBL, pada studi lain juga terjadi peningkatan 1.5-1.7 kali lipat biaya yang diperlukan.16
2.8. Terapi ESBL
trimethoprim-sulfamethoxazole dan aminoglikosida terutama gentamisin seringkali ko-transfer melalui plasmid sehingga menimbulkan MDR.
Berikut ini beberapa antibiotik yang telah dilakukan uji in vitro terhadap keefektifannya menghadapi infeksi oleh organisme penghasil ESBL :
1. Carbapenem
Secara in vitro, golongan carbapenem (termasuk imipenem, meropenem, doripenem, ertapenem) adalah yang memiliki aktivitas paling tinggi dalam menghadapi aktivitas organisme penghasil ESBL karena kestabilannya dalam menghidrolisis ESBL. Berdasarkan berbagai penelitian-penelitian , Carbapenem merupakan antibiotik pilihan dalam menghadapi berbagai infeksi serius yang disebabkan oleh organisme penghasil ESBL.11 Penggunaan carbapenem terbukti
menurunkan angka mortalitas pada infeksi serius yang disebabkan oleh organisme penghasil ESBL.47
The Meropenem Yeary Susceptibility Test Information Collection
Surveillance Program melaporkan bahwa dari tahun1997 sampai dengan 2000, meropenem dan imipenem memiliki kemampuan yang tinggi dalam menghadapi aktivitas isolat gram negatif pada ICU-ICU di Negara Eropa , bahkan lebih kuat dari Ceftazidime. Perbedaan tersebut lebih nampak pada strain organisme penghasil ESBL. Carbapenem secara konsisten memiliki aktivitas tinggi dalam menghadapi E. coli dan K. pneumonia penghasil ESBL.47
The SENTRY Antimicrobial Surveillance Program memeriksa 2773 organisme dari pasien pneumonia yang dirawat di 30 Rumah Sakit di Amerika Serikat dan Kanada pada tahun 1998. Mereka mendapati bahwa secara tes in vitro, > 90% organisme penghasil ESBL sensitif terhadap piperacilin-tazobactam, hampir sama kemampuannya dengan cefepime, imipenem, meropenem, aminoglikosida, dan fluoroquinolon. Sebagai perbandingan, hanya 77,6% dan 79,6% Klebsiella penghasil ESBL yang sensitif terhadap ceftazidime dan cefotaxime.
3. Aminoglikosida47,48
Golongan aminoglikosida memberikan berbagai aktivitas yang berbeda. Sebagian besar organisme penghasil ESBL sudah resisten terhadap gentamisin sehubungan dengan co-transfer oleh plasmid. Dari antara semua aminogikosida, amikasin menunjukkan angka sensitivitas yang cukup baik di beberapa Negara bagian Amerika Serikat. Dengan tingkat resistensi sekitar 10% di Amerika Serikat, amikasin merupakan alternatif lain sebagai terapi empirik ketika agen yang lain tidak dapat digunakan. Pemakaian aminoglikosida dalam menghadapi organisme penghasil ESBL sudah dengan baik dibuktikan. 4. Fluoroquinolon47
Fluoroquinolones sangat berguna untuk pengobatan infeksi saluran kemih, karena konsentrasinya tinggi dalam urin.
Peningkatan co-resisten fluoroquinolon mulai melemahkan efektivitasnya dalam menghadapi organisme penghasil ESBL. Suatu studi prospektif multisenter terhadap infeksi aliran darah oleh K. pneumonia dilakukan pada 7 negara menemukan bahwa 18% isolat penghasil ESBL resisten terhadap ciprofloxacin. Faktor resiko yang menyebabkan resistensi ini adalah pemakaian fluoroquinolon sebagai antibiotik pertama, pemakaian aminoglikosida dan lamanya rawatan.
5. Cephalosporin generasi empat
2.9. Kerangka Teori
Extended Spectrum Beta-Laktamase
Penyebaran Sangat Cepat Masalah : Kesulitan pemilihan antibiotik untuk terapi, Lamanya rawatan, Beban Ekonomis,Mortalitas
F a k t o r R e s i k o
BAB 3
METODE PENELITIAN
3.1. Desain Penelitian
Penelitian ini merupakan jenis penelitian observasional dengan metode pengumpulan data secara potong lintang untuk menilai beberapa faktor resiko yang berhubungan dengan infeksi E. coli dan K. pneumonia penghasil ESBL.
3.2. Tempat dan Waktu Penelitian
Penelitian dilakukan di Departemen Patologi Klinik FK USU/RSUP H. Adam Malik Medan mulai Januari – Maret 2014.
3.3. Populasi Penelitian
Populasi terjangkau penelitian ini adalah isolat darah, sputum,urin, feses, sekret, dan cairan tubuh yang diterima di Laboratorium Mikrobiologi Departemen Patologi Klinik FK USU/RSUP H. Adam Malik Medan yang teridentifikasi sebagai E. coli dan K. pneumonia penghasil ESBL mulai bulan Januari – Maret 2014.
3.4. Sampel Penelitian
3.4.1. Cara Pengambilan Sampel Penelitian
menggunakan teknik consecutive sampling atau sampai dengan jumlah sampel terpenuhi. Sampel pada kelompok kasus adalah pasien dengan hasil kultur E. coli atau K. pneumonia penghasil ESBL (ESBL positif). Sampel pada kelompok kontrol adalah pasien dengan hasil kultur E. coli atau K. pneumonia yang bukan penghasil ESBL (ESBL negatif).
Pada kedua kelompok sampel dipasangkan dengan rasio 1:1 yaitu pada 2 variabel :
1. spesies organisme yang menginfeksi :
pasien dengan E. coli ESBL positif dipasangkan dengan E. coli ESBL negatif
Pasien dengan K. pneumonia ESBL positif dipasangkan dengan K. pneumonia ESBL negatif
2. Waktu masuknya isolat
pasien dengan E. coli ESBL positif di bulan januari dipasangkan dengan E. coli ESBL negatif di bulan januari juga, dst
pasien dengan K. pneumonia ESBL positif di bulan januari dipasangkan dengan K. pneumonia ESBL negatif di bulan januari juga, dst
3.4.2. Besar Sampel
Dimana :
n1,2 : besar sampel masing-masing untuk kelompok kasus dan
kontrol
Z(0,5 – α/β) : nilai baku normal dari table Z yang besarnya tergantung
pada nilai α yang ditentukan. Untuk α = 0,05 → Zα = 1,96.
Z(0,5-β) : nilai baku normal dari table Z yang besarnya tergantung
pada nilai yang ditentukan. Untuk = 0,20 → Z= 1,036.
P1 : proporsi kejadian ESBL pada E.coli dan K.pneumonia,
sebesar 0,10*
P1– P2 : Beda proporsi yang bermakna, ditetapkan sebesar 0,35
P2 : Perkiraan proporsi kejadian ESBL pada E. coli dan K.
pnemumonia yang diteliti, sebesar 0,275
Sesuai dengan rumus diatas, maka sampel minimal yang diperlukan untuk penelitian ini adalah sebesar 25 sampel.
3.5. Kriteria Penelitian
3.5.1. Kriteria Inklusi
1. Setiap pasien yang dimasukkan ke dalam kelompok kasus adalah yang dari isolatnya teridentifikasi sebagai bakteri E.coli atau K. pneumonia penghasil ESBL.
2. Pasien yang dimasukkan dalam kelompok kontrol adalah yang dari isolatnya teridentifikasi sebagai bakteri E. coli atau K.pneumonia yang tidak menghasilkan ESBL.
3. Memiliki data rekam medis yang jelas
1. Sampel yang tidak representatif (Label tidak cocok/ tidak lengkap, transportasi terlalu lama, penampung tidak sesuai atau tidak steril, penampung pecah/retak, jumlah tidak cukup)
2. Jika pada pasien dijumpai lebih dari satu jenis isolat yang teridentifikasi sebagai E. coli atau K. pneumonia, maka hanya satu isolat yang diambil dan isolat lainnya tidak digunakan.
3. Data rekam medis yang tidak lengkap
3.6. Identifikasi Variabel
3.6.1. Variabel Bebas
Infeksi oleh E.coli atau K. pneumonia penghasil ESBL
3.6.2. Variabel terikat
Faktor resiko infeksi ESBL, yaitu :
1. Perawatan inap 2. Lamanya rawatan
3. Pemakaian kateter vena sentralis 4. Pemakaian kateter vena perifer 5. Pemakaian kateter urin
6. Pemakaian pipa nasogastrik 7. Pemakaian ventilator mekanik 8. Penyakit komorbid
1. E. coli Penghasil ESBL : E. coli yang mengandung ESBL, diperiksa dengan menggunakan BD Phoenix
2. K. pneumonia Penghasil ESBL : K. pneumonia yang mengandung ESBL, diperiksa dengan menggunakan BD Phoenix
3. Faktor resiko infeksi ESBL : karakteristik, tanda dan gejala pada individu yang secara statistik berhubungan dengan peningkatan insiden penyakit. Faktor risiko merupakan faktor-faktor yang ada sebelum terjadinya penyakit.
4. Umur adalah interval waktu dari lahir sampai masuk rumah sakit, umur dinyatakan dalam tahun.57
5. Lama rawat inap adalah lamanya pasien tinggal di rumah sakit dalam jumlah malam. Dihitung dengan mengurangkan tanggal keluar dengan tanggal masuk. Jika pasien masuk dan keluar pada hari yang sama maka lamanya rawatan adalah 0. 58 Lama rawatan dibedakan menjadi
dua kategori, yaitu lebih dari 1 minggu dan kurang dari atau sama dengan 1 minggu.
6. Perawatan inap : pemeliharaan kesehatan rumah sakit dimana penderita tinggal/mondok sedikitnya satu hari berdasarkan rujukan pelaksanaan pelayanan kesehatan atau rumah sakit pelaksana kesehatan lain.57
atau paha (vena femoralis). 57Dibedakan menjadi dua kategori; ya dan
tidak.
8. Pemakaian kateter vena perifer : Pemasukan selang berukuran kecil dan fleksibel yang terbuat dari plastik ke dalam vena perifer untuk pemberian obat-obatan atau cairan.57Dibedakan menjadi dua kategori;
ya dan tidak.
9. Pemakaian kateter urin : pemasukan selang yang terbuat dari plastik atau karet melalui uretra menuju kandung kemih. 57Dibedakan menjadi
dua kategori; ya dan tidak
10.Pemakaian pipa nasogastrik : pemakaian pipa nasogastrik dengan ukuran sesuai umur pasien, yang terpasang dari hidung menuju ke lambung dan dipergunakan sebagai metode pemberian makanan enteral yang optimal bagi pasien.57 Dibedakan menjadi dua kategori;
ya dan tidak.
11.Pemakaian ventilator mekanik : pemakaian suatu alat yang digunakan untuk membantu sebagian atau seluruh proses ventilasi untuk mempertahankan oksigenasi. Dibedakan menjadi dua kategori; ya dan tidak.
12.Penyakit komorbid : merupakan suatu kondisi yang dapat memperberat penyakit utama. Dibedakan menjadi dua kategori; ya dan tidak. Kondisi yang termasuk penyakit komorbid (sesuai dengan charlson comorbidity index) : Myocardial infarction, Congestive heart failure, Peripheral vascular disease, Cerebrovascular disease or
(COPD)/asthma), Diabetes, Diabetes with end organ damage, Renal
disease, Mild liver disease, Severe liver disease, Gastric or peptic or
peptic ulcer, Cancer (lyphoma, leukemia, solid tumor), Rheumatic or
connective tissue disease, HIV atau AIDS, Hypertension, Skin
ulcer/cellulitis, Depresion. Dibedakan menjadi dua kategori; ya dan tidak.
13.Tindakan pembedahan : semua tindakan pengobatan yang menggunakan cara invasif dengan membuka atau menampilkan bagian tubuh yang akan ditangani.
3.8. Cara Kerja
3.8.1 Kultur Darah, Sputum, Urin, Feses, Cairan Tubuh, dan Sekret
3.8.1.1 Kultur Darah
Pengertian : Pemeriksaan kultur darah merupakan tehnik pemeriksaan untuk menumbuhkan bakteri patogen yang ada dalam darah.
Prosedur :
1. Darah dimasukkan ke dalam Bactec dengan perbandingan 1 : 10, inkubasi pada suhu 37° C selama 24 jam.
2. Amati pertumbuhan kuman
3. Jika tampak ada pertumbuhan inokulasikan ke dalam agar darah Mc Conkey, inkubasi pada suhu 37° C selama 24 jam.
5. Koloni yang tumbuh pada agar darah dilanjutkan dengan pewarnaan gram.
Bila dijumpai kuman gram negatif, pemeriksaan dilanjutkan dengan pemeriksaan menggunakan BD Phoenix untuk melihat jenis kuman dan pola sensitifitasnya
3.8.1.2 Kultur Sputum
Pengertian : Pemeriksaan kultur sputum merupakan teknik pemeriksaan untuk menumbuhkan bakteri patogen yang ada dalam sputum
Prosedur :
1. Satu ose bahan sputum ditanam ke media padat Blood Agar dan & Mc Conkey, masukkan ke inkubator 370C selama 24 jam
2. Dibaca dan dilihat pertumbuhan bakterinya, jika tumbuh dibuat direct smear dan dilakukan pengecatan Gram
Bila dijumpai kuman batang gram negatif, pemeriksaan dilanjutkan dengan pemeriksaan menggunakan BD Phoenix untuk melihat jenis kuman dan pola sensitifitasnya
3.8.1.3 Kultur Urin
Prosedur :
1. Bahan urin ditanam ke media padat CLED
2. Masukkan media yang sudah ditanam tadi ke dalam inkubator dengan temperatur 370C selama 24 jam, baru dibaca.
3. Media yang tumbuh koloninya tadi dilakukan pengecatan gram.
Bila dijumpai kuman gram negatif, pemeriksaan dilanjutkan dengan pemeriksaan menggunakan BD Phoenix untuk melihat jenis kuman dan pola sensitifitasnya
3.8.1.4. Kultur Cairan Tubuh (cairan otak, cairan asites, cairan pleura)
Pengertian : merupakan tehnik pemeriksaan untuk menumbuhkan bakteri patogen yang ada dalam cairan tubuh tersebut.
Prosedur :
1. Masukkan cairan ke Bactec dan inkubasi pada 370 C selama 24
jam.
2. Lalu ditanam ke agar darah, Mc. Conkey dan inkubasi pada 370C
selama 24 jam.
3. Bila koloni kuman tumbuh, buat pewarnaan Gram
3.8.1.5. Kultur Sekret
Pengertian : merupakan tehnik pemeriksaan untuk menumbuhkan bakteri patogen yang ada dalam cairan tubuh tersebut
Prosedur :
1. Sekret yang sudah diambil dengan kapas lidi steril ditanam ke media cair Bouillon dan masukkan ke inkubator 370 C
semalaman.
2. Keesokan harinya ditanam ke media padat Blood Agar & Mc Conkey, masukkan ke inkubator 370C selama 24 jam.
3. Dibaca dan dilihat pertumbuhan bakterinya jika tumbuh dibuat direct smear dan dilakukan pengecatan gram.
4. Jika ditemui bakteri batang Gram negatif maka diinokulasi ke panel Gram negatif BD phoenix untuk identifikasi dan sensitivitas antibiotiknya
3.8.2 Pewarnaan Gram
Persyaratan spesimen untuk pewarnaan Gram : Spesimen dapat berupa koloni bakteri dari media agar dan sputum
Prosedur pemeriksaan
1. Buat sediaan Gram pada kaca objektif perhatikan ketebalannya, jangan terlalu tebal atau terlalu tipis.
2. Fiksasi dengan menggunakan Bunsen.
3. Genangi sediaan dengan larutan gentian violet selama 30 detik kemudian bilas dengan air.
4. Genangi sediaan dengan larutan Lugol selama 30 detik kemudian bilas dengan air.
5. Genangi sediaan dengan larutan Acetone Alkohol selama 15 detik kemudian bilas dengan air.
6. Genangi sediaan dengan larutan Fuchin ( Safranin ) selama 30 detik kemudian bilas dengan air hingga bersih.
7. Keringkan sediaan pada suhu kamar.
8. Observasi dengan menggunakan mikroskop.
3.8.3 Inokulasi Koloni Bakteri pada Panel BD Phoenix49
Prinsip Pemeriksaan dengan panel BD Phoenix:
Panel phoenix terdiri dari 51 sumur pada bagian ID serta 85 sumur pada bagian AST. Bagian ID terdiri dari 45 sumur dengan substrat biokimia yang dikeringkan serta 2 sumur berfluoresens sebagai kontrol. Bagian AST terdiri dari dari 84 sumur yang berisi agen antimikroba yang dikeringkan dan 1 sumur sebagai kontrol pertumbuhan. Panel ini tersedia dalam bentuk hanya bagan ID saja, AST saja ataupun kombinasi keduanya. Sumur-sumur yang tidak terpakai dapat digunakan kemudian hari.
Panel-panel phoenix terdiri dari media (inokulum) yang terstandarisasi. Suspensi organisme harus dipersiapkan dengan BBL CrystalSpecTM
nephelometer, BD PhoenixSpecTM nephelometer, atau BD PhoenixTM AP
Instrumen. Setelah diinokulasi, panel diletakkan pada instrumen dan secara kontiniu diinkubasi pada suhu 35oC. Instrumen akan menguji tiap-tiap panel.
Panel-panel phoenix hanya bisa dibaca oleh instrumen. Panel-panel phoenix tidak dapat dibaca secara manual.
a. Identifikasi Bakteri:
Substrat kromogenik menghasilkan warna kuning ketika terjadi hidrolisis enzimatik terhadap campuran p-nitrophenyl atau p-nitroanilide. Hidrolisis enzimatik substrat fluorogenik ini menghasilkan pelepasan derivat coumarin berfluoresence. Organisme yang mengutilisasi sumber karbon yang spesifik dapat mengurangi indikator yang berbasis resazurin. Sebagai tambahan, terdapat beberapa uji-uji lain yang dapat mendeteksi kemampuan organisme untuk menghidrolisis, mendegradasi, mereduksi atau menggunakan substrat dengan cara lainnya.
b. Uji Sensitivitas Antimikroba:
Metode AST phoenix merupakan uji mikrodilusi berbasis kaldu. Sistem phoenix menggunakan indikator redoks untuk mendeteksi pertumbuhan organisme dengan keberadaan agen antimiroba. Pemeriksaan yang berkelanjutan terhadap perubahan pada indikator dan kekeruhan bakteri digunakan untuk menentukan pertumbuhan bakteri. Setiap konfigurasi panel AST teridiri dari beberapa agen antimikroba dengan ruang lingkup yang luas dari dua kali lipat konsentrasi dilusi. Identifikasi organisme digunakan dalam interpretasi nilai –nilai MIC dari tiap agen antimikroba dalam klasifikasi sensitif, intermediate atau resisten (SIR).
Persyaratan inokulasi koloni bakteri pada panel Phoenix;
Koloni harus murni