Tinjauan Umum Sindroma Geriatri
Kris Pranarka
Pendahuluan
Istilah geriatri (geros = usia lanjut, iatreia = merawat/merumat), pertama kali digunakan oleh Ignas Leo Vascher, seorang dokter Amerika pada tahun 1909. Tetapi ilmu geriatri ini baru dikatakan berkembang dengan nyata pada tahun 1935 di Inggris oleh seorang dokter wanita, Marjorie Warren dari West-Middlesex Hospital yang dianggap sebagai pelopornya. Dokter ini mulai menerapkan pelaksanaan pengobatan terpadu yang lebih aktif terhadap penderita-penderita lanjut usia dilengkapi dengan latihan fisik dan rehabilitatif dengan sistematik, yang ternyata banyak berhasil baik.
Salah satu tolok ukur kemajuan suatu bangsa seringkali dilihat dari harapan hidup penduduknya. Demikian juga Indonesia sebagai suatu negara berkembang, dengan perkembangan yang cukup baik, makin tinggi harapan hidupnya, diproyeksikan dapat mencapai lebih dari 70 tahun pada tahun 2010.
Pada tahun 2000 jumlah orang lanjut usia sebesar 7,28% dan pada tahun 2020 diperkirakan mencapai 11,34%. Dari data USA-Bureau of the Census, bahkan Indonesia diperkirakan akan mengalami pertambahan warga lansia terbesar di seluruh dunia, antara tahun 1990-2025, yaitu sebesar 414%.
Menua (menjadi tua = aging) adalah suatu proses menghilangnya secara perlahan-lahan kemampuan jaringan untuk memperbaiki dan mempertahankan struktur dan fungsi normalnya sehingga tidak dapat bertahan terhadap jejas (termasuk infeksi) dan memperbaiki kerusakan yang terjadi.
Dengan begitu secara progresif akan kehilangan daya tahan terhadap infeksi dan akan makin banyak terjadi distorsi metabolik dan struktural yang disebut sebagai “penyakit degeneratif” (seperti hipertensi, aterosklerosis, diabetes melitus dan kanker). Sifat penyakit pada usia lanjut tidaklah sama dengan penyakit dan kesehatan pada golongan populasi usia lainnya, yaitu dalam hal:
O Penyakit pada usia lanjut cenderung bersifat multipel, merupakan gabungan antara penurunan fisiologik/alamiah dan berbagai proses patologik/penyakit.
O Penyakit biasanya berjalan kronis, menimbulkan kecacatan dan secara lambat laun akan menyebabkan kematian.
O Usia lanjut juga sangat rentan terhadap berbagai penyakit akut, yang diperberat dengan kondisi daya tahan yang menurun.
O Kesehatan usia lanjut juga sangat dipengaruhi oleh faktor psikis, sosial dan ekonomi.
O Pada usia lanjut seringkali terjadi penyakit iatrogenik, akibat banyak obat-obatan yang dikonsumsi (polifarmasi).
Sindroma geriatri
Dalam bidang geriatri dikenal beberapa masalah kesehatan yang sering dijumpai baik mengenai fisik atau psikis penderita usia lanjut. Masalah-masalah kesehatan ini tergantung dari sudut pandang berbagai ahli geriatri diberi nama (istilah) sendiri-sendiri, misalnya:
Y Menurut Cape dkk:
The “O” complex, yang terdiri dari
9 Fall 9 Incontinence 9 Impaired homeostasis 9 Confusion 9 Iatrogenic disorders Y Menurut Coni dkk:
The “Big Three” yang terdiri dari
9 Intelectual failure 9 Instability / immobility 9 Incontinence
Y Menurut Solomon dkk:
The “13 i” yang terdiri dari
9 Immobility 9 Instability 9 Intelectual impairement 9 Incontinence 9 Isolation 9 Impotence 9 Immuno-deficiency 9 Infection 9 Inanition 9 Impaction 9 Insomnia 9 Iatrogenic disorder
Y Menurut Brocklehurst dkk:
The “Geriatric’s Giants” yang terdiri dari
9 Cerebral syndromes 9 Autonomics disorders 9 Falls
9 Mental confusion 9 Incontinence
9 Bone disease and fractures 9 Pressure sores
Semua ini merupakan sindroma (kumpulan gejala) yang sering ditemukan dalam bidang ilmu penyakit lanjut usia, sehingga disebut sebagai sindroma geriatrik.
Dalam kesempatan yang terbatas ini, akan sekilas disampaikan beberapa sindroma geriatri dalam buku Brocklehurst’s text book of geriatric medicine and gerontology edisi ke VII, Volume 1, 2010.
Walaupun demikian, pendapat para ahli geriatri lainnya di luar para pengarang dalam buku ajar tersebut, tetap disertakan sesuai topik yang dibahas.
1. Sindroma serebral
Pada usia lanjut banyak terjadi perubahan-perubahan pada sistim pembuluh darah otak yang akan berpengaruh pada sirkulasi darah otak. Pembentukan plak ateroma banyak dijumpai pada sistim karotis yaitu di daerah bifurkasio, khususnya pada pangkal
a.carotis interna. Circulus Willisii fungsinya dapat pula terganggu oleh plak ateroma yang berakibat penyempitan pembuluh darah secara menyeluruh. Di samping itu semua pembuluh darah arteri yang kecil juga mengalami perubahan ateromatus.
Sejak Lobstein (1933) menggunakan istilah arteriosklerosis untuk semua kondisi yang berhubungan dengan penebalan dan pengerasan dinding arteri, sudah dikenal juga bentuk yang paling sering dijumpai yaitu aterosklerosis. Demikian juga dapat dimengerti aterosklerosis adalah suatu penyakit berkenaan dengan bertambahnya usia. Dimulai dini sejak kanak-kanak dan membutuhkan waktu bertahun-tahun untuk menimbulkan keluhan. Patogenesis aterosklerosis meningkat berkaitan dengan usia. Dari hipotesis tentang aterogenesis, sifat aterogenik dari LDI memegang peran penting. Bersama dengan proteoglikan menjadi ikatan lipoprotein pada tempat lesi yang aterogenik, selanjutnya terjadi retensi dan oksidasi membentuk lipid-hidroksiperoksid.
Lipid-hidroksiperoksid ini akan diambil oleh makrofag untuk dibersihkan, tetapi bila berlebihan akan terjadi akumulasi lemak dan terbentuk sel busa. Akumulasi lemak dan sel busa ini merupakan dua hal yang penting untuk terjadinya aterosklerosis.
Pada usia lanjut terjadi kemunduran kemampuan untuk memperbaiki kerusakan/ jejas akibat proses oksidatif.
Berbagai stimulus telah diidentifikasikan sebagai faktor yang menyebabkan jejas (injury) endotel inisial yang mengakibatkan rentetan kejadian (cascade) yang menghasilkan deposisi lipid dan migrasi sel inflamasi ke ruang subintimal pembuluh darah. Stimulus inisial dapat berupa antara lain hipertensi, oxidized LDL, hiperhomosisteinemia, merokok, hiperglikemia, infeksi.
Infeksi telah diimplikasikan sebagai salah satu penyebab aterosklerosis sejak permulaan abad ke sembilan belas, namun publikasi mengenai topik ini meningkat secara mencolok pada dasawarsa terakhir ini.
Banyak patogen berasosiasi dengan aterosklerosis. Fakta ini menunjukkan bahwa terdapat banyak patogen yang aterogenik. Risiko mengalami aterosklerosis yang ditimbulkan oleh infeksi berkaitan dengan jumlah patogen aterogenik yang menginfeksi seorang individu.
Pemaparan endotel terhadap faktor-faktor jejas ini mengakibatkan keadaan inflamasi dari pembuluh darah, migrasi monosit dan T-limposit. Juga jejas pada endotel meningkatkan deposisi lipid di jaringan pembuluh darah.
Interaksi makrofag dan akumulasi lipid menyebabkan pembentukan foam cells
dan respons sekunder poliferasi otot polos dan pelepasan cytokin pro-inflamatori dan pro-trombotik.
Pembuluh darah yang aterosklerotik, di samping morfologinya yang abnormal, juga didapatkan defek fungsional, yang mempredisposisi bagi terbentuknya trombosis dan vasokonstriksi yang berlebihan. Endotel yang melapisi lesi aterosklerotik mensintesa dalam jumlah yang berkurang prostasiklin (yang menginhibisi fungsi trombosit dan berperan dalam vasodilatasi), tissue type plasminogen activator (t-PA, meng-inisiasi fibrinolisis), dan nitrogen oksida (faktor relaksasi yang dibentuk di endotel).
Aterosklerosis umumnya asimptomatik bahkan sampai stadium yang lanjut, sehingga diagnosis sering ditegakkan setelah terjadi gejala klinis berupa infark miokard atau stroke. Beberapa penyakit yang mempercepat terjadinya aterosklerosis adalah antara lain diabetes melitus dan hipertensi.
Perubahan degeneratif yang dapat mempengaruhi fungsi sistim vertebrobasiler adalah degenerasi diskus vertebralis (kadar air sangat menurun, fibrokartilago meningkat dan perubahan pada mukopolisakarid). Akibatnya diskus ini menonjol ke perifer mendorong periost yang meliputinya dan lig. intervertebrale menjauh dari corpus vertebrae. Bagian periost yang terdorong ini akan mengalami kalsifikasi dan membentuk osteofit. Keadaan seperti ini dikenal dengan nama spondilosis servikalis.
Discus vertebralis total merupakan 25% dari seluruh columna vertebralis sehingga degenerasi diskus dapat mengakibatkan pengurangan tinggi badan pada usia lanjut.
Spondilosis servikalis berakibat 2 hal pada a. vertebralis, yaitu:
1. Osteofit sepanjang pinggir corpus vertebrale dapat menekan aa. vertebrales, dan pada posisi tertentu bahkan dapat berakibat oklusi pembuluh arteri ini.
2. Berkurangnya panjang kolum servikal berakibat aa. vertebrales menjadi berkelok-kelok. Pada posisi tertentu pembuluh ini dapat tertekuk sehingga terjadi oklusi. Dari uraian di atas dapat dimengerti bahwa perubahan-perubahan pembuluh darah arteri yang meluas berkaitan erat dengan munculnya gangguan pada fungsi otak usia lanjut. Gangguan fungsi ini sendiri dapat meliputi spektrum sindroma klinis yang luas dan sebagian bahkan tumpang tindih.
Sindroma klinis otak dapat dibagi 3 kelompok: 1. Sindroma klinis berkaitan dengan seluruh otak.
3. Sindroma klinis berkaitan dengan teritorial pembuluh karotis. 4. Sindroma klinis berkaitan dengan teritorial pembuluh vertebrobasiler.
Ad. 1. Sindroma klinis berkaitan dengan seluruh otak
Sindroma klinis kategori ini terdiri atas gejala berikut :
O Apraxia, dengan kaku otot, refleks meningkat dan tendensi untuk condong ke belakang.
O Gangguan jalan (gait). O Demensia vaskular. O Inkontinensia.
Demensia vaskular adalah kumpulan gejala klinik yang disebabkan oleh berbagai latar belakang penyakit yang mengganggu peredaran darah otak dan ditandai oleh hilangnya memori jangka pendek, gangguan global fungsi mental, termasuk fungsi bahasa, mundurnya kemampuan berfikir abstrak, kesulitan merawat diri sendiri, perubahan perilaku, emosi labil dan hilangnya pengenalan waktu dan tempat tanpa adanya gangguan tingkat kesadaran, sehingga menimbulkan gangguan dalam pekerjaan, aktifitas harian dan sosial.
Gangguan fungsi kognitif yang belum mengganggu aktivitas hidup sehari-hari, sebenarnya merupakan bagian dari proses penuaan. Namun sejauh mana gangguan ini dalam proses penuaan masih dianggap normal atau sudah patologis membutuhkan penilaian yang cermat.
Gangguan fungsi kognitif yang ringan pada usia lanjut seringkali tidak terdiagnosis, karena baik pasien maupun keluarga terdekat umumnya tidak memperhatikan adanya penurunan fungsi ini atau menganggap penurunan fungsi kognitif yang terjadi merupakan hal yang wajar dialami pada usia lanjut. Di sisi lain, adanya kewaspadaan
(awareness) yang kurang di pihak dokter dan tenaga kesehatan untuk mengenali gejala dan tampilan klinis pasien dengan gangguan kognitif ringan serta tidak mengetahui pada populasi dengan faktor risiko apa saja yang sering mengalami gangguan ini.
Secara garis besar faktor-faktor risiko timbulnya gangguan kognitif ringan dan demensia dapat dibagi atas faktor risiko yang tidak dapat dimodifikasi dan faktor risiko yang dapat dimodifikasi. Faktor risiko yang dapat dimodifikasi sebagian besar tampaknya faktor risiko vaskular, yang merupakan faktor risiko demensia vaskular, antara lain: 1. Tekanan darah tinggi.
2. Resistensi insulin dan diabetes melitus 3. Dislipidemia.
4. Obesitas. 5. Fibrilasi atrium. 6. Gagal jantung. 7. Merokok.
8. Penyakit paru obstruktif kronis.
9. Hiperkoagulasi dan hiperagregasi trombosit.
Ad. 2. Sindroma klinis berkaitan dengan teritorial pembuluh karotis
Sindroma klinis yang utamanya berkaitan dengan teritorial pembuluh karotis dapat dikategorikan menjadi tiga kelainan utama, yaitu serangan otak sepintas (transient ischemic attack), stroke dan arteritis.
Prevalensi stroke meningkat terutama pada populasi lanjut usia, sehingga wajar kalau setiap dokter yang mempelajari masalah kesehatan pada usia lanjut, harus trampil dalam pengelolaan stroke secara komprehensif.
Gangguan pembuluh darah otak atau stroke atas dasar patologisnya dapat dibagi atas dasar infark (akibat trombus atau emboli) dan perdarahan otak (akibat pecahnya pembuluh darah otak). Sedangkan atas dasar perkembangan gejala klinisnya dapat dibagi menjadi stroke in evolution dan completed stroke. Stroke in evolution yang gejalanya berkembang dalam waktu beberapa jam sampai beberapa hari, terjadinya dapat diakibatkan ketiga kejadian patologis seperti telah disebutkan di atas. Emboli yang terjadi tiba-tiba seringkali masih diikuti pembentukan trombus lebih lanjut disebelah proksimalnya, sehingga defisit neurologik yang terjadi masih terus akan berkembang akibat meluasnya infark. Demikian juga perdarahan otak yang kejadiannya mendadak, perembesan darah yang masih terjadi kemudian akan menimbulkan iskemia lebih lanjut selama periode tertentu sehingga defisit neurologik juga akan berkembang dalam waktu beberapa jam bahkan beberapa hari. Demikian pula edema yang muncul beberapa jam kemudian baik pada infark ataupun perdarahan otak, dapat
Pada usia lanjut perlu untuk memikirkan diagnosa diferensial untuk stroke, yaitu hematoma subdural (subdural hematoma atau SDH) dan perdarahan subarachnoid (subarachnoid hemorrhage atau SAH). Riwayat trauma kepala umumnya menyertai SDH. Pada stroke, hal ini seringkali terjadi karena penderita jatuh.
Pada usia lanjut dimana otak sudah mengalami atrofi serta ruang antar selaput otak relatif luas, akselerasi otak karena trauma kepala, mudah berakibat robeknya pembuluh darah di daerah subdural ataupun subarachnoid. Pada hemiparesis dimana kesadaran berfluktuasi dalam waktu beberapa hari, selalu harus dicurigai adanya SDH. Pada SAH umumnya pasien mengeluh nyeri kepala yang hebat dan kebanyakan disertai asimetri diameter pupil kiri kanan.
Ad. 3. Sindroma klinis berkaitan dengan teritorial pembuluh vertebrobasiler
Spondilosis servikalis adalah keadaan yang mengikuti proses degenerasi discus intervertebralis dan sering dihubungkan dengan sindroma klinis akibat iskemia vertebrobasiler. Salah satu gejala yang diutarakan pada spondilosis servikalis adalah nistagmus dan ini menunjuk pada kemungkinan adanya insufisiensi vertebrobasiler. Karena osteofit yang menekan radiks spinalis servikal. Gejala lain dari spondilosis servikalis adalah parestesi dan atrofi otot tangan atau nyeri kepala oksipital. Pada kasus dengan kanalis spinalis sempit bahkan dapat terjadi paraparesis atau tetraparesis karena penekanan medula spinalis.
Yang penting dari sindroma yang berhubungan dengan sistim vertebrobasiler ini adalah TIA dan drop attack (serangan roboh). Drop attack adalah suatu keadaan dimana seseorang jatuh mendadak tanpa diduga, tanpa kehilangan kesadaran dan begitu terbaring di lantai, yang bersangkutan tak mampu untuk bangun sendiri. Sering juga pasien mengalami vertigo atau pusing sebelum jatuh dan dapat bangun sendiri dengan berpegangan pada meja atau tempat tidur di dekatnya.
Jatuh dengan drop attack umumnya tidak menimbulkan cedera oleh karena jatuhnya tidak keras berdebum melainkan pelan-pelan. Tetapi, 22% kasus fraktur femur pada usia lanjut diakibatkan oleh serangan jatuh ini. Diduga bahwa drop attack disebabkan oleh oklusi mendadak kedua arteria vertebralis akibat tertekuk atau tertekan oleh osteofit. Penyebab langsung adalah posisi gerakan leher tertentu, di mana mendadak aliran darah ke otak bagian belakang dan cerrebelum terganggu, menimbulkan hilangnya tiba-tiba mekanisme refleks untuk mempertahankan postur sehingga pasien jatuh. Yang bersangkutan tak dapat segera bangun diduga karena refleks postur tak akan pulih sebelum ada impuls proprioseptif yang masuk. Misalnya suatu tekanan pada telapak kaki dan transmisi berat badan melalui tungkai. Umumnya bila pasien dibantu berdiri pada kedua kakinya ia akan segera dapat berjalan.
2. Gangguan fungsi otonom
Suatu ciri dari proses menua adalah kemunduran homeostatis yang berakibat penurunan kemampuan penyesuaian terhadap pengaruh lingkungan dan terhadap macam-macam bentuk dari stres lainnya. Sebenarnya daya homeostatis tetap dipertahankan sampai lanjut usia, tetapi bila terpapar pada suatu keadaan stres, terjadi gangguan keseimbangan fisiologik dan waktu yang dibutuhkan untuk pulih setelah faktor stres berlalu, menjadi lebih panjang.
Sistima syaraf dan endokrin mempunyai peran penting dan khususnya gangguan fungsi syaraf otonom berpengaruh besar terhadap penurunan kapasitas homeostatis. Iskemia otak bagian posterior akibat gangguan pembuluh darah vertebrobasiler akan mengganggu serebelum dan korteks oksipital. Di antara gejalanya adalah gangguan termoregulasi dan episode hipotensi.
Hipotensi postural atau hipotensi ortostatik didefinisikan sebagai penurunan tekanan sistolik atau diastolik sebanyak 20 mmHg pada saat penderita berubah posisi dari tidur ke posisi tegak. Pengarang lain menambahkan batasan tersebut dengan catatan bahwa penurunan tekanan darah harus berlangsung setelah 1-2 menit perubahan posisi ke posisi tegak (Van der Cammen, 1991).
Mekanisme mempertahankan tekanan darah merupakan refleks, dimana serabut aferen berasal dari baro-reseptor di sinus karotikus. Serabut ini berjalan menuju ke pusat vasomotor di batang otak melalui saraf glosofaringeus. Serabut eferen berjalan melalui medula spinalis dan serabut preganglionik ke rantai simpatis, kemudian melalui serabut postganglionik ke pembuluh darah.
Pada perubahan dari posisi baring ke posisi tegak terjadi perpindahan hampir 700 cc darah meninggalkan rongga dada menuju ke pool cadangan vena di daerah perut dan kaki. Tekanan di atrium kanan turun lebih rendah dari tekanan dalam rongga dada, menyebabkan venous return ke jantung kanan menurun. Isi sekuncup menurun, dengan akibat penurunan tekanan darah. Reaksi kompensasi berupa efek simpatis dengan terjadinya vasokonstriksi arteriole dan vena disertai dengan reaksi parasimpatis berupa percepatan denyut jantung.
Pada penderita muda, keadaan seperti ini seringkali disertai gejala light-headed
(rasa melayang/nggliyeng) ringan dalam waktu yang tidak terlalu lama, oleh karena mekanisme pengaturan vasomotor dengan segera mengadakan kompensasi. Pada penderita lansia, mekanisme kompensasi tersebut sering tidak efektif, sehingga tetap terjadi hipotensi dengan segala gejalanya selama beberapa jam. Bahkan seringkali penderita mengalami penurunan kesadaran, yang baru membaik bila penderita diletakkan pada posisi berbaring lagi. Hipotensi postural ini juga merupakan salah satu penyebab terjadinya jatuh pada usia lanjut yang seringkali mendadak bangun dari tempat tidur di malam hari karena ingin buang air ke kamar mandi.
Pada penelitian terhadap 100 orang penderita lansia berusia di atas 70 tahun yang dirawat di bangsal geriatri, prevalensi hipotensi postural didapatkan pada 17% penderita. Angka pada lansia di atas usia 65 tahun yang ada di rumah di Glasgow didapatkan 24% penderita mengalami penurunan tekanan darah 20 mmHg, 9% turun sekitar 30 mmHg, dan 5% mengalami penurunan tekanan darah lebih/sama dengan 40 mmHg (Van der Cammen, 1991). Hanya sedikit perbedaan insidens antara wanita dan pria. Insidensi meningkat dengan bertambahnya umur.
3. Konfusio
Konfusio diberi batasan sebagai suatu keadaan status mental di mana reaksi terhadap rangsang lingkungan tidak tepat, disertai disorientasi dan ditandai dengan memburuknya secara mendadak derajat kesadaran dan kewaspadaan serta terganggunya proses berpikir.
Konfusio merupakan masalah yang penting di bidang geriatri. Diagnosis yang tepat diikuti pengelolaan yang sesuai dapat memperbaiki status kesehatan penderita usia lanjut dan meningkatkan kemampuannya untuk mandiri. Antara sepertiga sampai setengah dari penderita usia lanjut yang dirawat menunjukkan berbagai tingkatan dari konfusio.
Penyebab umum dari konfusio
Metabolisme otak terutama tergantung pada glukosa dan oksigen yang mencapai otak dan berbeda dengan organ lain, tidak mempunyai tempat penyimpanan yang cukup dan oleh karenanya tergantung pada pasokan dari sirkulasi darah. Penurunan mendadak dari pasokan tersebut akan mengganggu jalur metabolik otak dan menyebabkan terjadinya konfusio. Hal ini sangat mencolok pada usia lanjut, dimana berbagai mekanisme cadangan homeostatik sudah sangat buruk.
Tiga kelompok penyebab bisa dikatakan sebagai penyebab utama konfusio akut, yaitu keadaan patologik intraserebral, keadaan patologik ekstraserebral dan penyebab iatrogenik. Kehilangan/gangguan sensorik dan depresi juga dapat memicu terjadinya konfusio akut.
Gambaran klinis
Gambaran klasik penderita berupa kesadaran menurun disertai dengan derajat kewaspadaan yang berfluktuasi. Gangguan pada memori jangka pendek dan mungkin disertai dengan gangguan mengingat memori jangka panjang serta halusinasi atau mis-interprestasi visual. DSM-III R memberikan kriteria untuk keadaan konfusio akut, termasuk adanya penurunan mendadak dari kemampuan untuk mempertahankan perhatian terhadap rangsangan luar (antara lain pertanyaan harus diulang karena perhatiannya mengembara) atau perhatian penderita mudah teralihkan oleh rangsangan luar yang baru.
Penatalaksanaan
Seperti dikemukakan, konfusio akut adalah suatu masalah kesehatan dan bukan diagnosis, dan diagnosis bisa dari berbagai penyebab, sehingga tindakan pertama adalah penegakan diagnosis. Cara penegakan diagnosis pada penderita lanjut usia yang dapat menapis berbagai penyebab tadi adalah dengan tata cara asesmen geriatri. Tata cara ini dengan anamnesis dan pemeriksaan secara sistematis terhadap semua aspek sosial ekonomi, lingkungan, psikis dan fisik secara menyeluruh akan dapat menemukan penyebab konfusio akut tersebut.
4. Inkontinensia urin
Inkontinensia urin bukan merupakan konsekuensi normal dari bertambahnya usia. Usia yang lanjut tidak menyebabkan inkontinensia.
Walaupun begitu, beberapa perubahan berkaitan dengan bertambahnya usia, misalnya penurunan panca indera, kemunduran sistim lokomosi, dapat mendukung terjadinya inkontinensia. Demikian juga kondisi-kondisi medik yang patologik misalnya gagal jantung kongestif, diabetes melitus, dapat mencetuskan kejadian inkontinensia.
Secara umum, dengan bertambahnya usia, kapasitas kandung kemih menurun. Sisa urin dalam kandung kemih, setiap selesai berkemih, cenderung meningkat dan kontraksi otot-otot kandung kemih yang tidak teratur makin sering terjadi. Kontraksi-kontraksi involunter ini ditemukan pada 40-75% lanjut usia yang mengalami inkontinensia.
Penurunan kapasitas kandung kemih dapat menimbulkan lima macam keluhan yang sering saling tumpang tindih:
1. Sering berkemih.
2. Tidak dapat menahan kencing. 3. Kencing malam hari meningkat.
4. Gangguan pancaran kencing (sering pada pria dengan gangguan kelenjar prostat). 5. Inkontinensia yang terjadi akibat peninggian tekanan intra-abdominal, misalnya
saat bersin, tertawa keras atau mengangkat beban.
Untuk memudahkan mengingat, dapat dipakai kependekan kata DRIP, untuk kausa inkontinensia akut:
D : Delirium (konfusio). R : Retriksi mobilitas.
Oleh karena sifatnya yang akut dan sementara, dengan penyebab spesifik yang diharapkan dapat di obati, inkontinensia akut juga disebut inkontinensia transien atau inkontinensia sementara.
Inkontinensia yang persisten atau kronik/menetap, dapat dibagi menjadi empat tipe yaitu:
1. Tipe stres (tekanan). 2. Tipe urgensi. 3. Tipe luapan 4. Tipe fungsional.
ad. 1. Tipe stres
Inkontinensia urin tipe stres ditandai dengan keluarnya urin di luar pengaturan berkemih, biasanya dalam jumlah sedikit, akibat peningkatan tekanan intraabdominal misalnya saat bersin, tertawa atau olahraga.
Inkontinensia ini banyak didapatkan pada wanita lanjut usia. Dan urin yang keluar biasanya sedikit dan tidak terlalu berpengaruh pada kualitas hidup penderita serta tidak membutuhkan pengobatan khusus.
Tetapi juga dapat sedemikian banyak dan mengganggu, sampai dibutuhkan tindakan pembedahan untuk mengatasinya. Peristiwa seperti ini seringkali berkenaan dengan kelemahan jaringan sekitar muara kandung kemih dan uretra. Hilangnya pengaruh estrogen dan sering melahirkan dengan disertai tindakan pembedahan merupakan faktor predisposisi. Obesitas dan batuk kronik juga sering memegang peranan.
Inkontinensia tipe stres jarang pada pria. Dapat terjadi setelah mengalami operasi lewat uretra (trans-urethral) atau misalnya akibat terapi radiasi yang merusak struktur jaringan dari sfingter.
ad. 2. Tipe urgensi
Inkontinensia tipe urgensi ditandai dengan pengeluaran urin di luar pengaturan berkemih yang normal, biasanya dalam jumlah banyak, karena ketidakmampuan menunda berkemih, begitu sensasi penuhnya kandung kemih diterima oleh pusat yang mengatur.
Terdapat gangguan pengaturan rangsang dan instabilitas dari otot-otot detrusor kandung kemih. Inkontinensia ini didapatkan pada gangguan sistim syaraf pusat misalnya pada stroke, demensia, sindroma Parkinson dan kerusakan medula spinalis. Gangguan lokal dari saluran urogenital misalnya sistitis, batu dan divertikulum dari kandung kemih juga dapat mencetuskan inkontinensia tipe urgensi.
ad. 3. Tipe luapan
Inkontinensia tipe luapan (overflow) ditandai dengan kebocoran/keluarnya urin biasanya dalam jumlah sedikit, karena desakan mekanik akibat kandung kemih yang sudah sangat regang.
Penyebab umum dari inkontinensia ini adalah antara lain:
9 Sumbatan akibat kelenjar prostat yang membesar atau adanya kistokel dan penyempitan jalan keluar urin.
9 Gangguan kontraksi kandung kemih akibat gangguan dari persyarafan, misalnya pada penyakit diabetes melitus.
ad. 4. Tipe fungsional
Inkontinensia tipe fungsional ditandai dengan keluarnya urin secara dini, akibat ketidakmampuan mencapai tempat berkemih karena gangguan fisik atau kognitif maupun macam-macam hambatan situasi/lingkungan yang lain, sebelum siap untuk berkemih. Faktor-faktor psikologik seperti marah, depresi juga dapat menyebabkan inkontinensia tipe fungsional ini.
Macam-macam tipe dari inkontinensia ini dapat terjadi pada satu penderita secara bersamaan (inkontinensia kompleks), sehingga membawa dampak juga pada strategi pengelolaannya.
Pengelolaan inkontinensia urin
Mengetahui penyebab dari inkontinensia urin sangat penting untuk strategi pengelolaan yang tepat. Pengelolaan inkontinensia urin diharapkan akan cukup baik hasilnya bila kausa dan tipe inkontinensia dapat diketahui.
Pengelolaan inkontinensia urin pada penderita usia lanjut, secara garis besar dapat dikerjakan sebagai berikut:
9 Program rehabilitasi, antara lain: O Melatih perilaku berkemih.
O Modifikasi tempat berkemih (komodo, urinal). O Melatih respons kandung kemih.
O Latihan otot-otot dasar panggul.
9 Katerisasi, baik secara berkala (intermitten) atau menetap (indweling).
9 Obat-obatan, antara lain untuk relaksasi kandung kemih, estrogen.
9 Pembedahan, misalnya: untuk mengangkat penyebab sumbatan atau keadaan patologik lain, pembuatan sfingter artefisiil dan lain-lain.
9 Lain-lain, misalnya penyesuaian lingkungan yang mendukung untuk kemudahan berkemih, penggunaan pakaian dalam dan bahan-bahan penyerap khusus untuk mengurangi dampak inkontinensia.
Untuk kasus-kasus tertentu, dibutuhkan konsultasi dengan bidang ilmu lain misalnya Bagian Kebidanan dan Penyakit Kandungan, Bagian Bedah Urologi dan sebagainya.
Inkontinensia alvi
Inkontinensia alvi sering digambarkan sebagai peristiwa yang tidak menyenangkan tetapi tidak terelakkan, berkaitan dengan usia lanjut. Sebenarnya, seperti halnya dengan ulkus dekubitus, inkontinensia alvi seringkali terjadi akibat sikap dokter dan tindakan keperawatan yang kurang tepat. Karena dengan diagnosis dan pengobatan yang sesuai, inkontinensia alvi pada lanjut usia hampir seluruhnya dapat dicegah.
Inkontinensia alvi lebih jarang ditemukan, dibandingkan inkontinensia urin, apalagi bila penderita tidak menderita inkontinensia urin. 30-50% penderita dengan inkontinensia urin, juga menderita inkontinensia alvi. Keadaan ini menunjukkan mekanisme patofisiologik yang sama antara inkontinensia urin dengan inkontinensia alvi.
5. Jatuh
Perdefinisi, jatuh adalah suatu kejadian yang di laporkan penderita atau saksi mata, dimana seseorang mendadak terbaring/terduduk di lantai/tempat yang lebih rendah dengan atau tanpa kehilangan kesadaran atau luka.
Jatuh sering terjadi dan dialami oleh usia lanjut. Banyak faktor berperan di dalamnya, baik faktor intrinsik dalam diri lansia tersebut seperti gangguan gaya berjalan, kelemahan otot ekstremitas bawah, kekakuan sendi, sinkop dan dizziness, serta faktor ekstrinstik seperti lantai yang licin dan kurang rata, terantuk benda-benda yang menghalangi, penglihatan kurang karena cahaya kurang terang dan sebagainya.
Untuk dapat memahami faktor risiko jatuh, maka harus dimengerti bahwa stabilitas badan ditentukan atau dibentuk oleh:
a. Sistem sensorik
Yang berperan di dalamnya adalah: visus, pendengaran, fungsi vestibuler, dan proprioseptif. Vertigo tipe perifer sering terjadi pada lansia, diduga karena perubahan fungsi vestibuler akibat proses menua. Neuropati perifer dan penyakit degeneratif leher dapat menganggu fungsi proprioseptif.
b. Sistem saraf pusat (SSP)
SSP akan memberikan respon motorik untuk mengantisipasi input sensorik. Penyakit SSP seperti stroke, parkinson, hidrosefalus dengan tekanan normal, yang diderita oleh lansia akan menyebabkan gangguan fungsi SSP sehingga
berespon tidak baik terhadap input sensorik. c. Kognitif
Pada beberapa penelitian, demensia diasosiasikan dengan meningkatnya risiko jatuh.
d. Muskuloskeletal
Faktor ini disebutkan oleh beberapa peneliti merupakan faktor yang spesifik milik lansia, dan berperan besar terhadap terjadinya jatuh. Gangguan muskuloskeletal menyebabkan gangguan gaya berjalan (gait) dan ini berhubungan dengan proses menua yang fisiologis. Gangguan gait yang terjadi akibat proses menua tersebut antara lain di sebabkan oleh:
9 Kekakuan jaringan penghubung.
9 Berkurangnya massa otot.
9 Perlambatan konduksi saraf.
9 Penurunan visus/lapang padang.
9 Kerusakan proprioseptif. yang semuanya menyebabkan:
9 Penurunan range of motion (ROM) sendi.
9 Penurunan kekuatan otot, terutama menyebabkan kelemahan ekstremitas bawah.
9 Perpanjangan waktu reaksi otot/refleks.
9 Kerusakan persepsi dalam.
9 Peningkatan postural sway (goyangan badan).
Semua perubahan tersebut mengakibatkan kelambanan gerak, langkah yang pendek, penurunan irama dan pelebaran langkah kaki tidak dapat menapak dengan kuat dan lebih cenderung gampang goyah. Perlambatan reaksi mengakibatkan seseorang susah/terlambat mengantisipasi bila terjadi gangguan seperti terpeleset, tersandung atau kejadian mendadak, sehingga memudahkan jatuh.
Secara singkat faktor risiko jatuh pada lansia di bagi dalam dua golongan besar, yaitu:
1. Faktor-faktor intrinsik (faktor dari dalam). 2. Faktor-faktor ekstrinsik (faktor dari luar),
Penatalaksanaan
Tujuan penatalaksanaan ini untuk mencegah terjadinya jatuh berulang dan mengobati komplikasi yang terjadi, mengembalikan fungsi AKS terbaik, serta mengembalikan kepercayaan diri penderita yang biasanya mengalami trauma, takut jatuh lagi. Anxiety of falling akan menyebabkan imobilitas dan ketergantungan bertambah serta menambah risiko untuk jatuh lagi.
Penatalaksanaan penderita jatuh dengan mengatasi atau mengeliminasi faktor risiko, penyebab jatuh dan menangani komplikasinya. Penatalaksanaan ini harus terpadu dan membutuhkan kerja tim yang terdiri dari dokter (geriatrik, neurologik, bedah ortopedi, rehabilitasi medik, psikiatrik dan lain-lain), sosiomedik dan ahli lain yang terkait serta keluarga penderita.
Penatalaksanaan bersifat individual, artinya berbeda untuk setiap kasus karena perbedaan faktor-faktor yang mengakibatkan jatuh. Bila penyebab merupakan penyakit akut penanganannya menjadi lebih mudah, dan langsung menghilangkan penyebab jatuh serta efektif. Tetapi lebih banyak pasien jatuh karena kondisi kronik, multifaktoral sehingga diperlukan terapi gabungan antara obat, rehabilitasi dan perbaikan lingkungan. Pada kasus lain intervensi diperlukan untuk mencegah terjadinya jatuh ulangan, misalnya pembatasan bepergian, penggunaan alat bantu gerak dan sebagainya.
Faktor intrinsik
(Rejeki Andayani, Buku Ajar Geriatri, edisi IV, 2009). Kondisi fisik dan
neuropsikiatrik
Penurunan visus dan pendengaran
Perubahan neuro muskuler, gaya berjalan dan reflek postural karena proses
menua
Obat-obatan yang diminum
Alat-alat bantu
Lingkungan yang tidak mendukung (berbahaya)
Falls
(Jatuh)
Faktor ekstrinsik
1. Penyakit tulang dan patah tulang
Tulang manusia terdiri atas tulang trabekuler 20% dan tulang kortikal 80%. Tulang mengalami proses resorpsi (penyerapan) dan formasi (pembentukan) secara terus-menerus yang disebut remodelling tulang. Kira-kira 10% tulang manusia dewasa mengalami remodeling setiap tahunnya. Pembaharuan ini akan mencegah kelelahan tulang dan penting bagi keseimbangan/homeostasis kalsium. Apabila terjadi ketidakseimbangan antara kecepatan resorpsi dengan formasi terjadilah kehilangan massa tulang.
Pembentukan sel tulang diawali oleh adanya sel pembentuk tulang yang dinamakan sel osteogenik. Melalui proses mineralisasi, sel ini membentuk osteid yang berkembang menjadi osteosit padat, keras dan kompak. Jadi, tulang terbentuk dari perkembangan sejumlah osteosit yang telah matang.
Ada dua proses utama yang bekerja pada siklus tulang. Pertama, bone formation
yaitu pembentukan sel-sel tulang melalui aktivitas sel osteoblast. Kedua, bone resorption yakni pengurangan sel-sel tulang melalui aktivitas sel osteoklas.
Proses pembentukan dan penimbunan sel-sel tulang berjalan paling efisien sampai umur mencapai 30 tahun. Setelahnya, seperti proses alamiah tubuh, jumlah sel-sel tulang yang luruh menjadi lebih banyak daripada sel-sel baru yang terbentuk.
Selanjutnya dalam makalah ini akan dibahas secara singkat osteoporosis sebagai penyakit tulang dan keterkaitannya sebagai penyebab patah tulang pada usia lanjut. Dengan bertambahnya usia terdapat peningkatan hilang tulang secara linear. Hilang tulang ini lebih nyata pada wanita dibanding pria. Tingkat hilang tulang ini sekitar 0,5-1% pertahun dari berat tulang pada wanita pasca menopause dan pada pria >80 tahun. Hilang tulang ini lebih mengenai bagian trabekula dibanding bagian korteks. Pada pemeriksaan histologik wanita dengan osteporosis spinal pasca menopause tinggal mempunyai tulang trabekula <14% (nilai normal pada lansia 14-24%).
Penyakit tulang dan patah tulang merupakan salah satu dari sindrom geriatrik, dalam arti insidens dan akibatnya pada usia lanjut yang cukup signifikan.
Osteoporosis adalah suatu penyakit tulang yang ditandai dengan berkurangnya massa tulang dan gangguan mikroarsitektur jaringan tulang yang berakibat fragilitas tulang meningkat dan memperbesar risiko kemungkinan patah tulang.
WHO memberikan definisi sebagai berikut: adalah penurunan massa tulang >2,5 kali standard deviasi massa tulang rata-rata dari populasi usia muda. Penurunan antara 1-2,5 standard deviasi dari rata-rata usia muda disebut osteopenia.
Menurut hasil analisa data yang dilakukan oleh Puslitbang Gizi Depkes pada 14 provinsi menunjukkan bahwa masalah osteoporosis di Indonesia telah mencapai pada tingkat yang perlu diwaspadai yaitu 19,7%. Lima provinsi dengan risiko
Yogyakarta (23,5%), Sumatera Utara (22,82%), Jawa Timur (21,42%) dan Kalimantan Timur (10,5%).
Penelitian lain di kota Jakarta, Bandung, Semarang, Surabaya dan Medan tahun 2002 juga makin menunjukkan bahwa osteoporosis di Indonesia sudah seharusnya diwaspadai. Dari 101.161 responden, ternyata 29% diantaranya telah menderita osteoporosis (sumber: DepKes RI).
Insidens (angka kejadian) osteoporosis pada wanita lebih tinggi dibandingkan dengan pria. Satu dari tiga wanita mempunyai kecenderungan terkena osteoporosis, sedangkan pada pria insidensnya lebih kecil yaitu 1 dari 7 pria.
Penatalaksanaan osteoporosis meliputi: pencegahan dan terapi.
I. Pencegahan
Pencegahan osteoporosis meliputi optimalisasi puncak massa tulang pada pertumbuhan dan mencegah/modifikasi faktor risiko, pencegahan kehilangan tulang pasca menopause dan pencegahan sekunder kehilangan massa tulang lebih lanjut pada keadaan osteoporosis sudah terjadi.
Sasaran yang ingin dicapai adalah:
1. Meningkatkan kesadaran masyarakat terhadap kelainan tulang. 2. Meningkatkan kemandirian pasien mengurus diri sendiri.
3. Promosi terhadap efektifitas pembiayaan pencegahan dan pengobatan. Pencegahan mencakup:
Y Pencegahan primer
Adalah upaya yang dapat dipergunakan secara luas dan dimulai sejak dini dengan makanan yang bergizi, protein, mineral yang dibutuhkan seperti kalsium dan aktivitas fisik yang memadai untuk mencapai maksimum puncak massa tulang, menghindari faktor risiko seperti gaya hidup atau obat-obatan yang merugikan.
Perubahan gaya hidup sangat penting dalam penatalaksanaan osteoporosis, meliputi antara lain diet yang cukup kalsium, cukup gerak dan menghindari kebiasaan merokok dan alkohol.
Tak ada istilah terlalu dini untuk pencegahan, kalau tidak ingin menyesal karena terlambat. Terlebih untuk osteoporosis, dengan sedikit upaya pencegahan yang relatif mudah, sudah akan diperoleh manfaat.
Pencegahan osteoporosis mencakup faktor nutrisi, latihan fisik, pola hidup aktif, kurangi faktor risiko osteoporosis, melakukan tes untuk deteksi dini, terapi hormonal bagi wanita, serta beberapa upaya khusus untuk kondisi penyakit tertentu yang cenderung menimbulkan osteoporosis.
Alur terapi osteoporosis
Kelompok resiko tinggi Patah tulang dengan rudapaksa
atau faktor resiko minimal atau kekurangan massa tulang
Merubah gaya hidup diet, latihan fisik, merokok
Pengukuran Kepadatan Tulang (Bone Densitometri)
Di atas +1 SD +1 SD to - 1 SD - 1 SD to -2.5 SD Di bawah - 2.5 SD
Ulang 5 th lagi Ulang 1 th lagi Estrogen
Estrogen Bisfosfonat Kalsitriol Kalsitonin
(sumber: Harry Isbagio, IRA, 2005)
Masalah yang berkaitan dengan kehilangan massa tulang ini, tidaklah melulu masalah medis, tetapi berkaitan juga masalah sosial, kultur, ekonomi, yang berdampak terhadap kehidupan masyarakat luas.
Kondisi faktor nutrisi yang mempunyai peran untuk terjadinya osteoporosis adalah intake kalsium rendah, vitamin D rendah, protein tinggi, fosfat tinggi dan kafein tinggi. Kondisi tersebut memberikan pengaruh negatif terhadap pembentukan puncak massa tulang dan mempercepat kehilangan massa tulang.
Y Y Y Y
Y Pencegahan sekunder
Seperti pencegahan primer ditambah pemberian obat pembentuk tulang seperti HRT (Hormon Replacement Therapy) pada wanita pasca menopause yang kehilangan massa tulang signifikan dan belum ada patah tulang.
Penatalaksanaan penderita yang hanya dengan osteoporosis tanpa disertai patah tulang lebih sederhana dibanding bila penderita sudah datang dengan patah tulang.
Pada kasus-kasus penderita geriatri dengan fraktur, maka penatalaksanaannya terdiri atas:
9 Tindakan terhadap fraktur.
Apakah penderita memerlukan tindakan operatif, ataukah oleh karena suatu sebab tidak bisa dioperasi dan hanya akan dilakukan tindakan konvensional. Untuk itu diperlukan kerjasama yang erat dengan bagian ortopedi. Dengan makin meningkatnya populasi usia lanjut dan dengan sendirinya kasus fraktur, dalam disiplin ilmu bedah timbul suatu sub disiplin orto-geriatri.
9 Tindakan terhadap jatuh.
Mengapa penderita sampai jatuh, apa penyebabnya, bagaimana agar tidak terjadi jatuh yang berulang dan lain sebagainya.
9 Tindakan terhadap kerapuhan tulang.
Apa penyebabnya, bagaimana memperkuat kerapuhan tulang yang sudah terjadi. Tindakan terhadap hal ini biasanya tidak bisa mengembalikan tulang seperti semula, tetapi bisa membantu mengurangi nyeri dan mempercepat penyembuhan fraktur.
9 Keperawatan dan rehabilitasi saat penderita imobil.
Pencegahan komplikasi imobilitas (infeksi, dekubitus, konfusio), upaya agar penderita secepat mungkin bisa mandiri lagi.
(Hadi Martono, Buku Ajar Geriatri, edisi 4, 2009)
7. Dekubitus
Dekubitus adalah kerusakan/kematian kulit sampai jaringan di bawah kulit, bahkan menembus otot sampai mengenai tulang akibat adanya penekanan pada suatu area secara terus menerus sehingga mengakibatkan gangguan sirkulasi darah setempat.
Walaupun semua bagian tubuh dapat mengalami dekubitus, bagian bawah dari tubuhlah yang terutama beresiko tinggi dan membutuhkan perhatian khusus.
Area yang biasa terjadi dekubitus adalah tempat di atas tonjolan tulang dan tidak dilindungi cukup dengan lemak subkutan, misalnya daerah sakrum, daerah trokanter mayor dan spina ischiadica superior anterior, daerah tumit dan siku.
Usia lanjut mempunyai potensi besar untuk terjadi dekubitus karena perubahan kuit berkaitan dengan bertambahnya usia antara lain:
9 Berkurangnya jaringan lemak subkutan
9 Berkurangnya jaringan kolagen dan elastik
9 Menurunnya efisiensi kolateral kapiler pada kulit sehingga kulit menjadi lebih tipis dan rapuh.
Ulkus dekubitus dapat terjadi pada setiap tahap umur, tetapi hal ini merupakan masalah yang khusus pada lanjut usia. Kekhususannya terletak pada insidens kejadiannya yang erat kaitannya dengan imobilitas.
Seseorang yang tidak immobil dapat berbaring di tempat tidur sampai berminggu-minggu tanpa terjadi dekubitus karena dapat berganti posisi beberapa kali dalam satu jam. Pergantian posisi ini, biarpun hanya bergeser, sudah cukup untuk mengganti bagian tubuh yang kontak dengan alas tempat tidur.
Sedangkan immobilitas hampir pasti menyebabkan dekubitus bila berlangsung lama. Terjadinya ulkus disebabkan gangguan aliran darah setempat dan juga keadaan umum dari penderita.
Tekanan darah pada kapiler berkisar antara 16-33 mmHg. Kulit akan tetap utuh karena sirkulasi darah terjaga, bila tekanan padanya masih berkisar pada batas-batas tersebut. Tetapi sebagai contoh bila seorang penderita immobil/terpancang pada tempat tidurnya secara pasif dan berbaring di atas kasur busa biasa maka tekanan daerah sakrum akan mencapai 60-70 mmHg dan daerah tumit mencapai 30-45 mmHg. Tekanan ini akan menimbulkan daerah iskemik dan bila berlanjut terjadi nekrosis jaringan kulit. Percobaan pada binatang didapatkan bahwa sumbatan total pada kapiler masih bersifat reversibel bila kurang dari 2 jam.
Empat faktor yang berpengaruh pada patogenesis timbulnya ulkus dekubitus adalah tekanan, daya regang, friksi/gesekan dan kelembaban.
Penampilan klinis dari dekubitus dapat dibagi sebagai berikut:
Derajad I : Reaksi peradangan masih terbatas pada epidermis. Tampak sebagai daerah kemerahan/eritema indurasi atau lecet.
Derajad II : Reaksi yang lebih dalam lagi sampai mencapai seluruh dermis hingga lapisan lemak subkutan. Tampak sebagai ulkus yang dangkal, dengan tepi yang jelas dan perubahan warna pigmen kulit.
Derajad III : Ulkus menjadi lebih dalam, meliputi jaringan lemak subkutan dan menggaung, berbatasan dengan fascia dari otot-otot. Sudah mulai didapat infeksi dengan jaringan nekrotik yang berbau.
Derajad IV : Perluasan ulkus menembus otot, sehingga tampak tulang di dasar ulkus yang dapat mengakibatkan infeksi pada tulang atau sendi.
Pengelolaan dekubitus
Pengelolaan dekubitus diawali dengan kewaspadaan untuk mencegah terjadinya dekubitus dengan mengenal penderita dengan risiko tinggi terjadinya dekubitus, misalnya pada penderita yang immobil dan konfusio.
Usaha untuk meramalkan akan terjadinya dekubitus ini antara lain dengan memakai sistim skor dari Norton. Skor di bawah 12 menunjukkan adanya risiko tinggi untuk terjadinya dekubitus. Dengan evaluasi skor ini dapat dilihat perkembangan penderita.
Tindakan selanjutnya yang berguna baik untuk pencegahan maupun setelah terjadinya dekubitus adalah:
a. Meningkatkan status kesehatan penderita:
9 Umum: memperbaiki dan menjaga keadaan umum penderita, misalnya anemia diatasi, hipoalbuminemi dikoreksi, nutrisi dan hidrasi yang cukup, vitamin (vitamin C) dan mineral (Zn) ditambahkan.
9 Khusus: coba mengatasi/mengobati penyakit-penyakit yang ada pada penderita, misalnya diabetes yang belum terkontrol baik, penyakit paru dan sebagainya.
b. Mengurangi/meratakan faktor tekanan yang mengganggu aliran darah.
9 Alih posisi/alih baring/tidur selang-seling, paling lama tiap dua jam. Keberatan cara ini adalah ketergantungan pada tenaga perawat yang kadang-kadang sudah sangat kurang dan dapat mengganggu istirahat penderita bahkan menyakitkan.
9 Kasur khusus untuk lebih membagi rata tekanan yang terjadi pada tubuh penderita, misalnya:
O Kasur dengan gelombang tekanan naik-turun. O Kasur air.
Keberatan perlengkapan canggih ini adalah harganya mahal, perawatannya sendiri harus baik dan dapat rusak.
Bila sudah terjadi dekubitus, tentukan stadium atau derajatnya dan tindakan medik menyesuaikan apa yang dihadapi.
Pada umumnya penatalaksanaan derajat I dan II adalah secara non bedah sedangkan derajat III dan IV secara bedah.
Penutup
Penurunan kemampuan daya homeostatik untuk menyesuaikan diri terhadap macam-macam stresor baik dari dalam badan sendiri maupun dari luar, menyebabkan kemunduran yang menandai proses menua.
Hal ini berakibat juga pada kekhususan penampilan macam-macam penyakit pada populasi lanjut usia.
Perubahan-perubahan faktor psiko-sosial-ekonomi juga mempunyai dampak yang penting. Semuanya ini berakibat perbedaan masalah penyakit pada usia lanjut di bandingkan usia dewasa saja.
Beberapa sindroma tampak lebih sering dijumpai, sehingga sering disebut sebagai sindroma geriatri. Para penulis memberi beberapa istilah khusus pada kumpulan gejala ini agar lebih mudah diingat.
Contohnya pada buku ajar, dengan editor Brocklehurst, J. C. Et. Al., disebut dengan Geriatrc’s Giants (Geriatric’s Dragons), karena hampir selalu dijumpai dan menjadi masalah pada penderita-penderita Lanjut Usia.
Geriatric Giant bukanlah suatu diagnosis, tetapi merupakan suatu gejala dari macam-macam variasi penyakit yang menyebabkannya.
Dengan tata cara khusus, yaitu Asesmen Geriatrik Komprehensip, diharapkan dapat ditemukan penyebab terjadinya Sindrom Geriatrik ini.
Daftar pustaka
1. Broclehurst J. C., Allen, S. C. Major Geriatric Problems. Geriatric Medicine For Student. Churchill-Livingstone, 3 RD, Ed, 35-117, 1987.
2. Rosens., Reuben D. B. Presentation Of Disease In Old Age. In Broclehurst’s Text Book Of Geriatric Medicine And Gerontology, 7th ed, 2010.
3. Kuchel, G. A., Lach, M. S. et al: Geriatric Syndromes. In Hazzard’s Geriatric Medicine And Gerontology, 6th Ed., 621-731, 2009.
4. Kris Pranarka, Widiastuti Samekto, Abdul Wahib, Rejeki Andayani, Hadi Martono.
Sindroma Geriatri. Dalam Boedhi-Darmojo. Buku Antar Geriatri, Edisi IV, 2009. 5. Kris Pranarka. Geriatric’s Giants. Simposium Geriatri, F. K. Univ. Sam Ratulangi,
Manado, 1999.
Patofisiologi Stroke
Endang Kustiowati
Pendahuluan
Stroke adalah hilangnya fungsi neurologis yang terjadi secara mendadak akibat adanya gangguan fokal dari aliran darah cerebral yang disebabkan oleh proses iskemik atau perdarahan. Bergantung pada durasi dari gangguan serebrovaskular, dapat menyebabkan kelainan neurologis permanen, kecacatan maupun kematian. TIA (transient ischemic attack), yang gejalanya berlangsung kurang dari 1 jam, dapat tidak menyebabkan kelainan neurologis namun ini berhubungan kuat dengan resiko untuk terjadinya stroke dalam waktu 90 hari ke depan. Stroke merupakan posisi ketiga yang menyebabkan kematian di US. Stroke iskemik mencapai 87% dari seluruh stroke. Populasi pada usia 45-65 tahun dan 8-12% dari stroke iskemik menyebabkan kematian dalam waktu 30 hari. Penyebab kematian tertinggi di Indonesia adalah stroke sebesar 15,4%, serta prevalensi faktor risiko penyebab kematian tertinggi meliputi penyakit hipertensi, penyakit jantung serta stroke. Meskipun stroke merupakan kondisi yang mengancam kehidupan, stroke merupakan kondisi yang dapat diterapi, dan derajat kecacatannya dihubungkan dari respon terapi.
Patofisiologi stroke iskemik
Mekanisme dari iskemik
Meskipun terdapat banyak mekanisme etiologi, jalur yang umum dari stroke iskemik adalah berkurangnya jumlah aliran darah yang menyuplai jaringan cerebral. Terhentinya dari aliran darah pada setiap tempat dapat memicu kerusakan neuronal irreversibel. Mekanisme dari iskemik dapat secara umum dibagi menjadi 5 kategori: trombosis, emboli, hipoperfusi sistemik, obliterasi lumen arterial dan kongesti vena. Yang akan dibahas adalah 4 kategori pertama seperti pada tabel berikut.
Atherosclerosis merupakan gangguan sistemik yang tersebar luas dan dapat menimbulkan kematian serta morbiditas yang serius mencakup stroke. Lesi patologis dasar adalah atheromatous plaque dan dimana sisi tersering yang terkena adalah Aorta, arteri coronaria, arteri carotis pada bifurcatio dan arteri basilaris.
Arteriosklerosis, merupakan suatu istilah kondisi yang lebih umum menunjukkan mengeras dan kekakuan pembuluh darah arteri dan ditandai dengan kalsifikasi pada tunika media dan arteriolosclerosis dengan proliferasi dan perubahan hyalin yang mengenai arterioles. Atherosclerosis dimulai pada usia muda dan akumulasi lesi dan berkembang selama kehidupan dan menjadi simptomatik serta kejadian klinis saat target organ terkena.
Lesi awal dari atherosclerosis berhubungan dengan fatty streaks dan intimal cell mass. Berbagai konsep telah dikemukakan untuk menerangkan progresifitas dari beberapa prekursor lesi tertentu dalam terbentuknya atherosclerosis, yang paling sering dijumpai dan luar biasa adalah hipotesis respon terhadap injury yang menerangkan respon cellular dan molecular terhadap berbagai stimulus atherogenic dalam proses inflamasi.
Proses inflamasi terjadi secara bersamaan dengan akumulasi dari LDL yang teroksidasi dan stimulasi dari sel-sel otot polos vascular (VSMCs). Sel endotel dan makrofag dan sebagai hasil dari agregasi sel busa dengan akumulasi sari LDL oksidasi. Proses selanjutnya perkembangan plaque aterosklerosis, VSMCs migrasi, proliferasi dan membentuk komponen matrix extracelluler pada sisi lumen dari dinding pembuluh darah yang membentuk fibrous cap dari lesi atherosclerosis. Pada proses yang kompleks ini pertumbuhan, progresifitas dan akhirnya ruptur dari plaques atherosclerosis yang melibatkan dalam jumlah besar dari matriks modulator, mediator inflamasi, growth factor dan substansi vasoactif. Fibrous cap membungkus inti lipid dengan akumulasi yang besar sari extracelluler lipid (atheromatous plaque) atau fibroblast dan kalsifikasi ekstraseluler akan membentuk lesi fibrokalsifikasi.
Trombosis
Trombosis adalah pembentukan dari bekuan darah (clot) pada suatu arteri yang menetap dalam waktu lama dapat menyebabkan terjadinya iskemik pada jaringan cerebral yang disuplai oleh pembuluh darah tersebut. Plaques atherosclerosis sering ditimbulkan dari kelainan patologis pada endhotelium setempat. Plaques atherosclerosis berkaitan dengan prothrombotic, plasminogen activator inhibitor-1 yang berlebihan dan faktor jaringan. Chlamydia pneumoniae juga berhubungan dengan plaques atherosclerosis dan selanjutnya terjadi aktivitas inflamasi yang ditandai dengan teraktivasi makrofag dan sel T yang berkumpul pada daerah tersebut. Pada trombosis pembuluh darah besar, aspek luminal dari palques atherosclerosis dapat dipecah oleh metalloproteinases, memicu terjadinya ruptur dan menimbulkan lesi elserasi dengan sifat-sifat trombogenic yang tinggi. Ulserasi memicu terjadinya trombosis in situ atau embolisasi dari material trombotic pada bagian ulserasi. Pada pembuluh darah yang lebih kecil (diameter 400-900µm), microateromatosis menyebabkan infark
lakunar. Pembuluh darah kurang dari 200µm terjadi deposisi lipohyaline pada dinding media menyerupai proliferasi fibrous intima akibat paparan yang lama dari hipertensi atau hiperglikemia, yang menimbulkan infark lakunar yang kecil sering tidak menimbulkan gejala.
Emboli
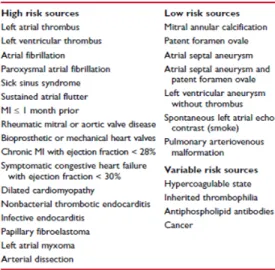
Tabel di bawah ini menunjukkan sumber dari emboli serebral.
Meskipun jantung merupakan sumber yang sangat umum dalam tromboembolus, beberapa tipe dari material dapat dibawa menuju otak melalui sirkulasi serebral dan menyumbat pada pembuluh darah, sehingga menimbulkan stroke. Stasis dari posterior atrium yang berhubungan dengan atrial fibrilasi atau flutter, menimbulkan suatu kondisi resiko tinggi untuk terjadinya formasi trombus. Pada kasus infeksi seperti endokarditis, menimbulkan kumpulan dari platelet, fibrin dan fragmen bakteri, yang mengirimkan emboli pada sirkulasi serebral. Sedangkan trombotic endokarditis non bakterial dapat terjadi pada keadaan malignansi atau kondisi inflamasi lain. Atheromatous plaques pada aorta dan arteri carotis dapat terjadi ulserasi atau menjadi gangguan mekanik, yang memicu terbentuknya embolisasi dari cholesterol dan trombus. Ini diketahui sebagai embolisasi artery-to-artery embolization.
Sistemik hipoperfusi
Mekanisme ketiga dari stroke iskemik adalah sitemik hipoperfusi akibat dari kehilangan tekanan arterial secara general (umum). Beberapa proses dapat menimbulkan hipoperfusi, dan yang sangat dikenal adalah cardiac arrest akibat infark myocard atau aritmia. Daerah-daerah otak bagian yang paling distal ditempat perbatasan dari sistem arteri, disebut dengan regio watershed merupakan daerah yang terutama terkena. Hipotensi yang berat dapat menyerupai pola iskemik ini, bila terjadi stenosis pada arteri carotis komunis atau interna dapat menimbulkan watershed ischemic unilateral.
Obliterasi pada arterial lumen
Penyempitan lumen yang ditimbulkan oleh vasculopathy non inflammatory, vasculitis inflamasi atau infeksi, vasospasme atau kompresi oleh masa ekstrinsik.
Type dari kelainan acute cerebrovascular
Framingham study menunjukkan frekuensi dari complete stroke: 60% disebabkan oleh atherothrombotic infark otak, 25.1% dengan cerebral emboli, 5.4% dengan subarachnoid hemorrhage, 8.3% dengan intracerebral hemorrhage dan 1.2% tidak diketahui. TIA mencapai 14,8% dari total kejadian cerebrovascular.
Ischemic stroke disebabkan oleh reduksi critical dari aliran darah cerebral regional dan, bila pengurangan aliran darah melebihi waktu kritis berlangung lama, yang disebabkan oleh perubahan-perubahan atherothrombotic pada arteri yang menyuplai otak atau emboli yang berasal dari jantung, pada aorta atau arteri yang lebih besar. Substrat pathological dari stroke ischemic adalah ischemic infark dari jaringan otak. Lokasi, luas dan bentuk dari infark tergantung pada ukuran dari pembuluh darah yang mengalami oklusi, mekanisme dari obstruksi arterial dan kemampuan kompensasi dari vascular.
Oklusi dari arteri yang menyuplai daerah otak tertentu oleh atherothrombosis atau embolisasi menimbulkan infark territorial dengan berbagai ukuran, ukuran besar berasal dari middle cerebral artery (MCA) atau kecil bila cabang dari arteri besar yang mengalami oklusi atau bila mendapatkan kompensasi dari collateral perfusion, melalui sirkulus wilisi atau leptomeningeal anastomoses.
Infark lacunar menunjukkan bahwa kelainan pada pembuluh darah penetrasi yang memperdarahi otak pada bagian capsula, basal ganglia, thalamus dan regio paramedian dari brain stem.
Yang sangat sering disebabkan oleh lipohyalinosis dari arterie yang dalam ( small-vessel disease); dan lebih jarang disebabkan oleh stenosis MCA dan microembolisasi pada daerah arterial penetrasi. Patologi dari infark lakunar adalah adanya scar trabekulasi cystic yang kecil yang berukuran diameter 5-15mm, yang lebih sering terlihat pada MRI.
Pathofisiologi stroke hemorrhage
Perdarahan intracerebral (PIS) terjadi sebagai hasil perdarahan langsung dari arterial dalam brain parenchyma dan jumlahnya sekitar 5-15% dari seluruh stroke.
Hipertensi merupakan faktor risiko terbanyak, di samping merokok, konsumsi alkohol dan tingginya serum kolesterol, telah diketahui. Dalam keadaan tertentu, perdarahan intracerebral dapat terjadi tanpa hipertensi dengan lokasi atipikal.
Penyebab yang lain mencakup small vascular malformation, vasculitis, tumor otak dan obat-obat sympathomimetic (seperti cocaine). PIS juga dapat disebabkan oleh cerebral amyloid angiopathy dan jarang disebabkan oleh perubahan akut pada tekanan darah.
Kejadian PIS juga dipengaruhi oleh penggunaan yang tinggi dari terapi antithrombotic dan thrombolytic pada ischemic brain, jantung dan organ lain.
PIS yang spontan terjadi predominan pada daerah dominan cerebral hemispheres
(typical PIS). Tempat yang sering dijumpai adalah putamen (35-50% dari kasus). Subcortical substansia alba terjadi sekitar 30%.
Selanjutnya perdarahan pada thalamus dijumpai sekitar 10-15%, pons 5-12% dan cerebellum 7%.
Sebagian besar PIS berasal dari ruptur pembuluh darah arteries kecil, dengan diameter 50-200 mm, akibat kelainan lipohyalinosis yang mengarah pada hipertensi kronik. Perubahan dari small-vessel memicu kelemahan dari dinding pembuluh darah dan miliary microaneurysm dan diikuti perdarahan lokal kecil, yang mana dapat diikuti oleh ruptur sekunder. Setelah dimulai, perdarahan aktif dapat berlanjut selama beberapa
Pada PIS, akumulasi lokal dari darah merusak parenkim otak yang menggantikan struktur saraf dan merusak jaringan otak. Setelah beberapa jam atau hari terjadi extracellular edema pada sekitar hematoma. Setelah 4-10 hari sel darah merah mulai lisis, kemudian granulocytes dan microglial cells muncul serta terbentuk foamy macrophages, yang menghancurkan debris dan hemosiderin. Pada akhirnya astrocytes berada pada sekitar dari hematoma dan mengalami proliferasi dan berubah menjadi gemistocytes dengan eosinophilic cytoplasm. Saat hematoma menghilang, astrocytes akan digantikan oleh fibril-fibril glial.
Ringkasan
Penyebab kematian tertinggi di Indonesia adalah stroke, sedangkan merupakan posisi ketiga yang menyebabkan kematian di US. Mekanisme dari iskemik dapat secara umum dibagi menjadi 5 kategori: trombosis, emboli, hipoperfusi sistemik, obliterasi lumen arterial dan kongesti vena. Dan pada perdarahan intracerebral, hipertensi merupakan faktor risiko terbanyak, di samping merokok, konsumsi alkohol dan tingginya serum kolesterol.
Daftar pustaka
1. Rosamond W, Flegal K, Furie K, et al. Heart disease and stroke statistics-2008 update: a report from the American Heart Association Statistics Committee and Stroke Statistics Subcommittee.Circulation 2008;117:e25–146.
2. Adams HP Jr, Bendixen BH, Kappelle LJ, et al. Classification of subtype of acute ischemic stroke. Definitions for use in a multicenter clinical trial. TOAST. Trial of Org 10172 in Acute Stroke Treatment. Stroke 1993;24:35–41.
3. Ay H, Furie KL, Singhal A, et al. An evidence-based causative classification system for acute ischemic stroke. Ann Neurol 2005;58:688–97.
4. Labovitz DL, Boden-Albala B, Hauser WA, Sacco RL. Lacunar infarct or deep
intracerebral hemorrhage: who gets which? The Northern Manhattan Study. Neurology 2007;68:606-8.
5. Rajamani K, Fisher M, Fisher M. Atherosclerosis-pathogenesis and pathophysiology. In: Ginsberg MD, Bogousslavsky J, eds. Cerebrovascular Disease: Pathophysiology, Diagnosis and Management, Vol. 2. London: Blackwell Science; 1998:308-18. 6. Willeit J, Kiechl S. Biology of arterial atheroma. Cerebrovasc Dis (Basel) 2000;10
Suppl 5:1-8
7. Aikawa M, Libby P. The vulnerable atherosclerotic plaque: pathogenesis and therapeutic approach. Cardiovasc Pathol 2004; 13:125–38.
8. Faxon DP, Fuster V, Libby P, Beckman JA, Hiatt WR, Thompson RW, et al. Atherosclerotic Vascular Disease Conference: Writing Group III: pathophysiology. Circulation 2004; 109:2617-25.
9. Mohr JP, Choi DW, Grotta JC, Weir B, Wolf PA. Stroke-Pathophysiology, Diagnosis, and Management. 4th ed. Philadelphia: Churchill Livingstone; 2004.
10. Wolf PA. Epidemiology of stroke. In: Mohr JP, Choi DW, Grotta JC, Weir B, Wolf PA, eds. Stroke-Pathophysiology, Diagnosis, and Management. Philadelphia: Churchill Livingstone; 2004: 13–34.
Penatalaksanaan Stroke
Berdasarkan Bukti Medis (EBM)
H. Hadi Martono
Pendahuluan
Stroke didefinisikan sebagai suatu manifestasi klinik gangguan peredaran darah otak yang menyebabkan defisit neurologik (WHO, 1971). Definisi lain lebih mementingkan defisit neurologik yang terjadi sehingga batasannya adalah sebagai berikut: ”adalah suatu defisit neurologik mendadak sebagai akibat dari iskemia atau hemorhagik sirkulasi syaraf otak”. Dari definisi tersebut jelas bahwa kelainan utama stroke adalah kelainan dari pembuluh darahnya, yang tentu saja, merupakan bagian dari pembuluh darah sistemik. Penyebab dan kelainan dari pembuluh darah tersebut secara patologik bisa didapati pada pembuluh darah di bagian lain tubuh. Oleh karenanya stroke harus dianggap merupakan akibat dari penyakit sistemik. Komplikasi yang terjadi, seperti akan dapat dilihat dalam pembicaraan nanti, adalah lebih banyak diakibatkan karena pembuluh darah di otak masih merupakan bagian dari pembuluh darah sistemik. Di samping itu kematian otak yang sudah terjadi tidak akan dapat di obati dengan cara apapun. Dalam era evidence based medicine maka semua tindakan medis oleh IDI diharuskan pada penyakit apapun berdasarkan pada EBM tersebut, termasuk stroke (Helsingborg declaration, 2006, ESO 2008, Gofur, 2010). Obat-obat neuroprotektor yang sering digunakan oleh dokter-dokter kita ternyata tidak terbukti bermanfaat secara evidence based (ESO 2008, Gofir, 2010, Cadogan, 2010), walaupun penelitian pada hewan memberikan harapan, itupun hanya kalau diberikan bersama rTPA. Oleh karena itulah penatalaksanaan utama stroke adalah terutama berupa perawatan umum dan mengatasi komplikasi sistemik, yang pada giliran selanjutnya akan mencegah perluasan kerusakan jaringan otak. Karena itulah kami menganggap bahwa semua spesialis penyakit dalam harus berperan, bahkan berperan utama dalam penatalaksanaan stroke. Demikian pula bahwa dokter yang berkecimpung dalam bidang geriatri, sebagai sub bagian ilmu penyakit dalam harus menguasai penatalaksanaan penderita stroke, terutama pada usia lanjut, mengingat bahwa pada populasi ini insidensi kelainan ini sangat tinggi dan komorbiditas berbagai organ dan sistem merupakan hal yang sangat penting
Jenis dan epidemiologi
Di seluruh bagian dunia stroke merupakan penyakit yang terutama mengenai populasi usia lanjut. Insidens pada usia 75-84 tahun sekitar 10x dari populasi 55-64 tahun. Di Inggris stroke merupakan penyakit ke-2 setelah infark miokard akut (AMI) sebagai penyebab kematian utama, sedangkan di Amerika stroke masih merupakan
penyebab kematian ke-3. Total biaya yang diperlukan untuk penatalaksanaan 1 kasus stroke diperkirakan sekitar US $ 80.000-100.000. Stroke juga merupakan penyebab utama terjadinya kecacatan (disabilitas) di negara negara barat. Dengan makin meningkatnya upaya pencegahan terhadap penyakit hipertensi, diabetes melitus dan gangguan lipid, insidensi stroke di negara-negara maju makin menurun. Di Perancis stroke disebut sebagai “serangan otak (attaque cerebrale)” yang menunjukkan analogi kedekatan stroke dengan serangan jantung.
Berdasar atas jenisnya, stroke terbagi atas:
O Stroke non hemorhagik: jenis stroke ini pada dasarnya disebabkan oleh oklusi pembuluh darah otak, yang kemudian menyebabkan terhentinya pasokan oksigen dan glukosa ke otak. Tersering diakibatkan oleh trombosis akibat plak aterosklerosis dari arteri otak/atau yang memberi vaskularisasi pada otak atau suatu emboli dari pembuluh darah diluar otak yang tersangkut di arteri otak. Jenis stroke ini merupakan stroke yang tersering didapatkan, sekitar 80-85% dari semua stroke (Cadogan, 2010). Stroke jenis ini juga bisa disebabkan akibat berbagai hal yang menyebabkan terhentinya aliran darah otak, antara lain syok atau hipovolemia dan berbagai penyakit lain.
O Stroke hemorhagik: yang merupakan sekitar 15-20% dari semua stroke. Diakibatkan karena pecahnya suatu mikroaneurisma dari Charcot atau etat crible
di otak. Dibedakan antara: perdarahan intraserebral, subdural dan subarakhnoid. Mortalitas lebih tinggi dibanding jenis iskemik (sekitar 50% meninggal dalam waktu 1 bulan setelah serangan-Cadogan, 2010)
Secara patologik pada stroke non hemorhagik, yang merupakan jenis terbanyak dari seluruh stroke, apa yang terjadi pada pembuluh darah di otak serupa dengan apa yang terjadi di jantung, terutama jenis emboli dan trombosis. Oleh karena itu faktor risiko terjadinya stroke serupa dengan faktor risiko penyakit jantung iskemik.
Gejala dan tanda
Gejala stroke bisa dibedakan atas gejala/tanda akibat lesi dan gejala/tanda yang diakibatkan oleh komplikasinya. Gejala akibat lesi bisa sangat jelas dan mudah untuk didiagnosis, akan tetapi bisa sedemikian tidak jelas sehingga diperlukan kecermatan tinggi untuk mengenalinya. Penderita bisa datang sadar dengan keluhan lemah separuh badan pada saat bangun tidur atau sedang bekerja, akan tetapi tidak jarang penderita datang dalam keadaan koma dalam sehingga memerlukan penyingkiran diagnosis banding sebelum mengarah ke stroke. Secara umum gejala tergantung dari besar dan letak lesi di otak, yang menyebabkan gejala dan tanda dari organ yang dipersyarafi oleh bagian tersebut. Jenis patologi (hemorhagik atau non hemorhagik) secara umum tidak menyebabkan perbedaan dari tampilan gejala, kecuali bahwa pada jenis hemorhagik seringkali ditandai dengan nyeri kepala hebat, terjadi terutama saat bekerja.
Gejala akibat komplikasi akut menyebabkan kematian 5x lebih banyak dibanding akibat lesi dan bersama-sama keduanya menyebabkan sekitar 20% kematian pada hari I.
Komplikasi akut yang terjadi adalah:
- Kenaikan tekanan darah. Keadaan ini biasanya merupakan mekanisme kompensasi dalam upaya mengejar kekurangan pasokan darah di tempat lesi. Oleh karena itu kecuali bila menunjukkan nilai yang sangat tinggi (sistol >220/ diastol>130) tekanan darah tidak perlu diturunkan, karena akan turun sendiri setelah 48 jam. Pada penderita hipertensi kronis tekanan darah juga tidak perlu diturunkan segera.
- Kadar gula darah. Penderita stroke seringkali merupakan penderita DM sehingga kadar gula darah pasca stroke tinggi. Akan tetapi seringkali terjadi kenaikan gula darah penderita sebagai reaksi kompensasi atau akibat mekanisme stress. Akan tetapi tindakan yang terlalu antusias dapat menyebabkan gula darah menjadi terlalu rendah juga
- Gangguan jantung baik sebagai penyebab maupun sebagai komplikasi. Sebagai penyebab terutama adalah fibrilasi atrium dan keadaan jantung yang menyebabkan Beberapa perbedaan yang terdapat akibat stroke hemisfer kiri dan kanan dapat dilihat dari tanda-tanda yang terdapat dan dengan pemeriksaan neurologik sederhana dapat diketahui kira-kira letak lesi, seperti yang terlihat di bawah ini.
terjadinya thrombus, antara lain MIA, endokarditis bakterialis. Keadaan ini memerlukan perhatian yang khusus, karena seringkali memperburuk keadaan stroke bahkan sering merupakan penyebab kematian.
- Gangguan respirasi, baik akibat infeksi maupun akibat penekanan di pusat nafas. - Infeksi dan sepsis merupakan komplikasi stroke yang serius.
- Gangguan ginjal dan hati.
- Gangguan cairan, elektrolit, asam dan basa. Antara lain pada keadaan syok hipovolemik sebagai penyebab stroke.
- Stress ulcer, yang sering menyebabkan terjadinya hematemesis dan melena. Penelitian Clifford Rose, 1990 di Inggris tentang kematian akibat stroke akut dapat dilihat pada tabel berikut:
Penyebab kematian Infark iskemik Hemorhagia serebral Keterangan
Kematian otak primer 9 % 70% Kematian akibat luasnya lesi,
Pneumonia 40% 13% tak ada yang bisa diperbuat
Emboli paru 20% 10%
Insufisiensi ginjal 8 % 3 %
Insufisiensi jantung 13% <1%
Infark jantung <1% 4 %
Rekurensi stroke 9 % <1%
Dari: Clifford Rose,1990 (dengan catatan penulis)
Komplikasi kronis akibat stroke yang sering terjadi dan perlu diperhatikan adalah: - Akibat baring di tempat tidur lama bisa terjadi pneumonia, dekubitus, inkontinensia
serta berbagai akibat imobilisasi lain. - Rekurensi stroke.
- Gangguan sosial ekonomi. - Gangguan psikologik.
Penatalaksanaan stroke akut: Berbagai pedoman (guidelines) dari berbagai pusat stroke, antara lain Amerika, Eropa (ESO-2008 dan Helsingborg declaration 2006, juga buku Penatalaksanaan Stroke berdasarkan EBM-Gofir, 2009 dan EBM, Acute Stroke Cadogan, 2010) secara umum telah memberikan panduan berdasarkan penelitian yang sahih, yang kesemuanya didasarkan EBM selayaknya juga menjadi patokan dokter di Indonesia.
Tujuan penanganan stroke akut pada dasarnya adalah sebagai berikut:
O Memberikan penunjang hidup (life support) secara umum, antara lain dengan: - Pembebasan jalan nafas dengan suction atau intubasi.
- Oksigenasi kalau ada hipoksia.
- Pengendalian sirkulasi darah agar tidak terjadi penurunan perfusi darah ke otak. - Manajemen cairan dan elektrolit.
- Pengaturan posisi penderita (kepala > tinggi 15-30º). - Mengatasi kejang.
- Mengatasi rasa nyeri.
- Menjaga suhu tubuh tetap <37,5ºC. - Menghilangkan rasa cemas. - Mengobati komplikasi lain. O Meminimalkan lesi stroke.
O Mencegah komplikasi akibat stroke. O Melakukan rehabilitasi.
O Mencegah serangan ulang stroke.
Berdasarkan panduan di atas, maka penatalaksanaan stroke akut pada dasarnya adalah sebagai berikut:
A. Management aktif:
Diagnosis, ditujukan untuk mencari beberapa keterangan, antara lain:
- Apakah ada kecurigaan penderita menderita stroke atau bukan dengan pemeriksaan face arm speech test (FAST) dan pemeriksaan neurologic sederhana lain. Skoring sederhana ABCD untuk kemungkinan stroke adalah sebagai berikut (Gofir, 2009):
Karakteristik California Poin ABCD ABCD2
(Age) Usia >60 tahun 1 1 1
Bl.Press.(Tek.Darah) >140/90 - 1 1
Clin. Feat. (tpln. klinik)
- Kelemahan 1 2 2 - Gangguan bicara 1 1 1 Durasi >60menit 1 2 2 10-59 menit 1 1 1 Diabetes 1 1 1 Skor Total 0-5 0-6 0-7
- Bila memang ke arah stroke, letak, jenis dan luas lesi, faktor risiko, penyakit komorbid?