i
ILMU BEDAH
Catatan kuliah
FK UNSOED
Muarif
G1A212097
ii DAFTAR ISI
1. Dr. Ahmad Fawzy, SpBP ... 01
a. Introduksi bedah plastic ... 01
b. Luka... 19
c. Penatakelolaan trauma wajah dan fraktur tulang wajah ... 29
2. Dr. Johny HP.Silalahi, FInaCS ... 45
a. Luka... 45
b. Tumor urogenitalia ... 46
c. Kegawatan pd sistem traktus urinarius ... 51
d. Trauma vaskuler ... 53
e. Biomekamika trauma ... 55
f. Kelainan congenital pada muskuloskletal ... 56
3. Dr. Kamal Agung W, SpB ... 61
a. Kelainan kandung empedu ... 61
b. Hirschsprung Disease ... 66
c. Gastroschisis ... 69
d. Tumor GI tract atas ... 71
e. Tumor GI trac bawah ... 78
f. Trauma GI tract atas ... 83
g. Trauma GI tract bawah... 85
h. Peritonitis ... 87
i. App akut ... 90
j. Akut abdomen ... 91
k. Trauma thorak ... 100
l. Soft tissue infeksi ... 108
4. Dr. Lopo Triyanto, SpB ... 110
a. Tumor paru, pleura, dan mediastinal... 110
b. Tumor payudara ... 112
c. Tumor tiroid ... 136
d. Kegawatdaruratan onkologi ... 154
5. Dr. Agus BS, Sp.BS ... 169
a. Pengantar ilmu bedah saraf ... 169
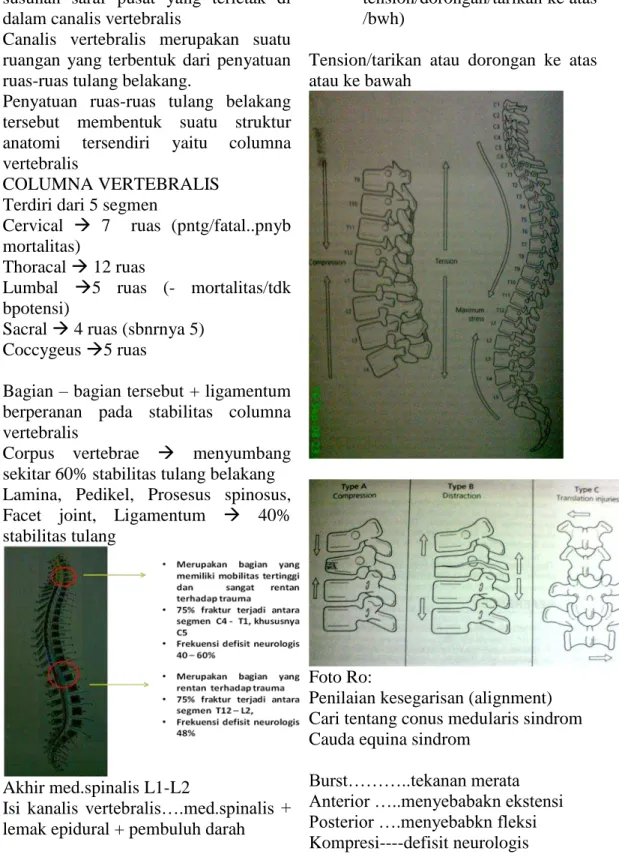
b. Trauma spinal ... 176
c. Trauma kepala ... 178
6. Dr. Yazid Achari, SpOT... 189
a. Osteomyelitis ... 189
b. Gawat darurat orthopedi ... 191
c. Anomaly congenital orthopedic ... 198
7. Dr. Bambang AT, SpOT ... 200
a. Status orthopedic ... 200 b. Pembidaian ... 200 c. Diagnosis fraktur ... 203 d. Kompartemen sindrom ... 204 e. Dislokasi ... 205 8. Dr. Fridayati, FlnaCS ... 209 a. Trauma fasial ... 209
iii
c. Appendisitis akut ... 221
d. Pankreatitis ... 224
9. Dr. Tri Budiyanto, SpBU ... 226
a. BPH ... 226
b. Kegawatdaruratan urologi ... 231
1
INTRODUCTION: BEDAH PLASTIK (1)Sushruta samhita (script of sushruta) 600 BC
the first reconstructive rhinoplasty
(2)gaspare tagliacozzi (1546-1599)
(3) moenadjat wiratmadja
• graduated general surgeon from
ui in 1958
• studied plastic surgery for 1 year in washington university / barnes hospital
• 1959 – 1979 teaching plastic surgery in ui
• 1979 promoted professor in
plastic surgery
• latin, plasticos : to mold
• specific field in surgical/medical science in which character & potential of tissue flexibility utilized in purpose of:
(1) untuk tujuan perbaikan kecacatan fisik dan fungsi anggota tubuh, atau (2) to beautify, to create one normal part of human body more harmonious with its surrounding profile.
Basic:
STAGES OF WOUND HEALING
• inflammatory phase (the 1st 48 hours) : inflammatory response clear debris & organisms
• proliferative phase (starts in 2nd day) : fibroblasts invited by macrophags, collagen synthesis to provide tensile strength, neovascularization &
granulation, re-epithelialization from wound edges & dermal appendages
• remodelling phase (starts in week 6 – 8) : colagen cross-link, scar flattens, 80% of normal strength in 6 month
ABNORMAL HEALING
• occurs in area where skin is (1) under tension, (2) very mobile area (3) unproperly treated
excessive fibrosis
• hypertrophic scars limited to scar boundaries, non-surgically managed
• keloids extends beyond scar boundaries, often cause
anatomical distortion, excision in combination, risk of recurrence contractures : shortening distance between 2 anatomical points, reducion of range of motion
2 FACTORS INFLUENCING WOUND HEALING LOCAL • trauma • tension • infection • hematoma / seroma • blood supply • foreign bodies • irradiation GENERAL: • nutrition state • chronic illness • steroid therapy • diabetes mellitus • chemotherapy • immune compromised WOUND CLOSURE:
• primary closure : wound
intended to be closed within immediate time of wound creation
indication : clean wound
• secondary closure : wound left open intended to heal by granulation, epithelialization & contraction
indication : when primary closure not possible or contraindicated (infection, delay treatment, skin loss)
• tertiary closure : wound left in prolong inflammatory phase (usually 3 days) before closing
indication : contaminated / dirty wound
MANAGEMENT OF
CONTAMINATED WOUNDS:
• contamination if > 100,000 bacterias / gram tissue
• debridement, irrigation
• acute contaminated wounds
primary closure, except human/animal bites, crush injury
tetanus toxoid 0.5 ml im, systemic antibiotics if indicated
• chronic contaminated wounds
no systemic antibiotics necessary in granulation state
antiseptic solution, frequent dressing changes
delayed closure, skin-grafting WOUND DRESSING:
• absorption, protection,
compression, possible cosmetic result
• 1st layer
clean wounds : non-adherent substance / tulle to protect new re-epithelialization
chronic wounds : saline- or povidon-iodine-moisturized gauzes (the “wet-to-dry” dressings) to absorb dead tissue
• 2nd layer is absorbent layer with saline-moisturized gauze
• 3rd layer is protective layer with dry gauze
SUTURES:
• For acceptable cosmetic result
• Non-tension approximation
• Sutures for fixation only, not forcing method of wound edge approximation so don’t strangulate
• Use the finest material if available
• Make the eversion in healing process the contraction happens & flattens the eversion
3 Important physiology of skin:
• Skin = epidermis & dermis
• Blood vessels & nerves in dermis
• Barrier against infection, prevent loss of evaporating fluids,
maintain body temperature GRADE I
EPIDERMAL BURNS:
intact epidermal layer
no fluid loss uncounted spontaneous healing moist GRADE IIA SUPERFICIAL PARTIAL-THICKNESS Blisters (bulae) Aspiration of exudates
Tulle: moist environment, facilitate easy dressing changes
GRADE IIB
DEEP PARTIAL-THICKNESS
Redness, pain
If dermis intact,still possible for spontaneous healing
GRADE III DEEP;
pale, wood-like in palpation eschar protein denaturation painless compartment syndrome escharotomy GRADE IV
4 SKIN LAYERS & WOUND
GRADING:
• epidermis : 0.03 – 0.15 mm
keratin layer : 0.01 – 0.13 mm
• dermis : 1.1 mm
• subcutaneous (fat) tissue : 1.2 mm
IMPORTANT NOTES : PRE-HOSPITAL:
• strip off , cooling with water irrigation
• cover with moist
clothing/blanket
• don’t give any topical substance clinically unproven
• don’t delay, refer to the nearest hospital immediately
• don’t dry out his/her wallet for hocus-pocus prescription
• give proper letter of referral containing important information of trauma
PROPER LETTER OF REFERRAL: important! (but sadly, never complete)
• cause of trauma :
scald? hot fluid? flame? blast? electric current? lightning? chemical
substance?
• onset of trauma
• estimated body surface area (bsa)
• rehydration state : volume of fluid infusion
• estimated body weight RULE OF NINES (WALLACE) AND LUND-BROWDER CHART:
5 1. Luka Bakar Derajat I
- Yang rusak hanya epidermis
- Kulit tampak kering
- Gelembung/bula (-)
- Sakit (+) karena ujung saraf tidak terganggu
- Sembuh dalam 5-10 hari
2. Luka Bakar Derajat II
- Yang rusak epidermis dan dermis bagian luar
- Gelembung/bula (+)
- Hiperemis bila bula pecah, pucat bila lebih dalam
- Sakit (+)
- Penyembuhan ~ sisa-sisa papila dermis
- II A : dangkal sembuh dalam 10-14 hari
- II B : dalam sembuh dalam 1 bulan atau
lebih 3. Luka Bakar Derajat III
- Yang rusak seluruh lapisan kulit sampai jaringan di bawahnya
- Gelembung/bula (-)
- Sakit (-) ujung saraf sudah rusak
- Dasar luka putih, pucat kering dalam 5-10 hari Eschar (+) karena koagulasi protein
6 Perhitungan luas luka bakar:
Rule of nine = kelipatan 9
Dinyatakan dalam %
Dewasa : rule of nine
- Kepala, muka, leher 9 %
- Dada 9 %
- Perut 9 %
- Pinggang 9 %
- Bokong 9 %
- Lengan + tangan kanan 9 %
- Lengan + tangan kiri 9 %
- Paha kanan 9 % - Paha kiri 9 % - Betis kanan 9 % - Betis kiri 9 % - Kemaluan 1 % 11 x 9 % + 1 % = 100 %
Bayi dan anak-anak
1 Tahun 5 Tahun
Kepala 18 % 14 %
Badan 36 % 36 %
Tangan 9 % – 9 % 9 % – 9 %
Kaki 14 % – 14 % 16 % – 16 %
Telapak tangan seluas 1 %
Pembagian luka bakar: Luka Bakar Berat (kritis) 1. LB derajat II lebih 25 %.
2. LB derajat III pada muka, tangan, dan kaki atau lebih dari 10 % di bagian tubuh yang lain.
3. LB yang disertai trauma jalan nafas, trauma luas jaringan lunak dan fraktur. 4. LB akibat listrik.
Luka Bakar Sedang 1. LB derajat II 15-25 %.
2. LB derajat III < 10 % kecuali lengan, muka, dan kaki. Luka Bakar Ringan
1. LB derajat II < 15 %. 2. LB derajat III < 2 %
Prinsip-prinsip penanganan pertama luka bakar: 1. Bersihkan dengan air mengalir.
2. Mengurangi rasa sakit. 3. Menjaga jalan nafas. 4. Mencegah infeksi.
5. Mencegah syok.
7
Bila tanpa penyulit : - Luka bakar derajat I :
tanpa obat 7 hari - Luka bakar derajat II dangkal :
14 hari
- Luka bakar derajat II dalam, derajat III : harus tandur kulit 21-30 hari
Penyulit :
- Infeksi : kultur dan tes resistensi - Sepsis : kuman 105/gram jaringan
Tanda-tanda : - kesadaran menurun - RR > 32 kali/menit
- febris - diuresis menurun
- tensi menurun - kulit
coklat/hijau
- nadi meningkat - nanah hijau
Pseudomonas
Penanganan :
1. Pertolongan Pertama
- Lakukan :
Jauhkan dari sumber trauma
Siram dengan cairan dingin
Tutup luka dengan kain bersih
Beri analgetik
Bebaskan jalan napas
Cegah infeksi
Bula jangan dipecahkan
Beri antitetanus
Cegah syok
- Luka bakar luas syok
- Luka bakar derajat II/III 40 % 4 jam kemudian syok - Luka bakar derajat II/III luas :
Fungsi usus terganggu diberi minum kembung sulit bernapas
That’s why jangan diberi minum !!! - Luka bakar derajat II/III < 30 % :
Boleh minum
Beri elektrolit
- Infus NaCl 0,9 % atau RL
2. Indikasi Rawat
- Luka bakar derajat II > 15 %
- Luka bakar mengenai muka, mata, telinga, tangan, kaki, genitalia, perineum, dan kulit yang menutupi persendian
- Luka bakar derajat III > 2 %
8
- Luka bakar derajat II > 10 % pada usia < 10 tahun dan > 50 tahun - Luka bakar listrik, petir, bahan kimia
- Luka bakar akibat inhalasi panas 3. Tindakan
a. Pastikan airway/ventilasi baik b. Pasang infus resusitasi cairan
c. Pasang kateter monitor diuresis (perjam)
d. Ukur T.N.R.S. kesadaran
e. Beri ATS/toxoid
f. Beri analgetik
g. Lakukan perawatan luka
h. Beri ATB
i. Pasang NGT
j. Luka kotor : - bersihkan luka - lakukan debridement
- cuci dengan NaCl / savlon / deterjen
- escharectomy
k. Luka bersih : - silver sulfa diazin (SSD) - garamycin zalf
- sofratul - betadin encer - obat merah Terapi cairan pada luka bakar : 1. Formula Evans - H 1 : (1 cc plasma + 1 cc isotonik kristaloid) x % luas LB x kgBB + 2000 cc D5 - H 2 : setengahnya 2. Formula Brooke - H 1 : (0,5 cc koloid + 1,5 cc isotonik kristaloid) x % luas LB x kgBB + 2000 cc D5 - H 2 : setengahnya 3. Formula Bexter - H 1 : 3 cc x % luas LB x kgBB - H 2 : 0,5 cc plasma x % luas LB x kgBB + 1,5 maintenance D5 Cara Pemberian
½ nya diberikan dalam 8 jam pertama
½ sisanya diberikan dalam 16 berikutnya Resusitasi cairan pada luka bakar :
Kebutuhan cairan = 3 ml/kgBB/% luas LB
Cara pemberian :
- 8 jam pertama diberikan ½ jumlah kebutuhan cairan
9
Cairan diberikan dari saat terjadi kebakaran
Cairan RL atau Asering
Contoh :
BB = 50 kg, luas LB = 40 %
Kebutuhan cairan = 3 cc x 40 % x 50 kg = 6000 cc
o 8 jam pertama (sejak kejadian)
= 3000 cc x 15 gtt/8 x 60 menit = 3000 cc/32 menit
= 95–96 gtt/menit (makro drip)
o 16 jam berikutnya
= 3000 cc x 15 gtt/16 x 60 menit = 3000 cc/64 menit
= 46–47 gtt/menit (makro drip) PERAWATAN LUKA
- Derajat Satu -
- Derajat Dua Cuci NaCl + Savlon
500 cc 5 cc
Sofratul Kassa Steril (Biarkan Satu Minggu) - Derajat Tiga
Cuci NaCl 500 cc + Savlon 5 cc Debridement tiap hari
Dermazin® / Burnazin® (Silver Sulfadiazin) tiap hari K/P Escharectomy + Skin Graft
Luka bakar listrik:
Luka masuk dan luka keluar
Kerusakan dapat lebih dalam kulit, otot, tulang
Jaringan penghantar arus listrik yang baik :
- Saraf paling kecil hambatannya
- Pembuluh darah
- Otot
- Lemak
- Tulang paling besar hambatannya
Makin besar hambatannya, makin tinggi panas yang ditimbulkan dan makin
besar kerusakannya
Trauma listrik ditentukan oleh :
- Besarnya voltase
- Amper
- Tahanan setempat
- Tahanan di tempat aliran keluar
- Lamanya kontak
- Jalannya aliran
- Kerentanan penderita
Kerusakan yang berat pada tempat arus masuk dan keluar karena temperatur dapat mencapai 2500o-3000oC
10
Tempat keluar dikelilingi kulit yang pucat
(putih), abu-abu, cekung, kering (karena koagulasi terjadi di daerah ini)
Kontak lama kerusakan pembuluh darah, jantung (aritmia) kematian ACCURATE MEASUREMENT OF
BSA: adults : *
1 % bsa equals to 1 fingerless palm (0.8%)
children : **
1 % bsa equals to 1 palm (0.94%)
1 fingerless palm equals only 0,5% tbsa (0,52%)
* dubois formula – dubois d, dubois ef. a formula to estimate the approximate surface area if height and weight be known. arch intern medicine. 1916
** nagel tr. using the hand to estimate the surface area of a burn children. pediatr emerg care. 1997 MANAGEMENT OF ACUTE PHASE:
• Airway evaluation &
management especially in fire accident taken place in closed space, blast injury,
• Breathing evaluation & management co poisoning
• Circulation evaluation & management burn shock due to evaporating fluid loss,
extravasation of inflammatory substance & generalized increase of capillary permeability Baxter – parkland formula : 4 x %tbsa x body weight ~ half of the volume must be administered within 8 hours after onset “PSEUDO“-ESCHAR RESULTED FROM SILVER SULFADIAZIN:
• A thin & sticky film on the surface of the wound
• Dry exudate, dead neutrophils, dead bacteria
• Hide the progress of wound
healing ! TOPICAL HONEY:
• Broad spectrum even against
mrsa
• Antibiotic effect provided by physical character (high osmolality)*, not chemical
• No allergic reaction reported
• Easily applied for dressing changes
• Odorless, stainless
• Cheap, easily obtained
• No expired time
SURGICAL MANAGEMENT OF MALIGNANT SKIN LESIONS: (melanoma, basal cell carcinoma, squamous cell carcinoma) WIDE EXCISION:
• removal of malignant skin
lesions including surrounding healthy tissues
• 5 mm healthy tissues beyond
visible / palpable lesion borders
• skin defect often required skin-grafting or skin flap
• radiotherapy in combination
ULCERS & CHRONIC WOUNDS (including pressure sores & diabetic ulcers)
PRESSURE SORES
• greater trochanter, ischial tuberosity, sacrum, heel, elbow, occiput
11
• stages
1. hyperemia : disappear 1 hour after pressure removed 2. ischemia : when 6 hours of
constant pressure applied 3. necrosis : after more than 6
hours of constant pressure 4. ulceration : necrotic area
breaks down
• prevent with good nursing care : cleanse skin, frequent
log-rolling, special beds (kinair), egg crate mattress
• treatment :
1. debridement & necrotomy 2. topical antibiotics are in
questionable value 3. durable flap closure VENOUS STASIS ULCERS:
• valvular incompetence
• painless, often edematous, medial malleolus
• elevate, pressure stockings, skin-graft often needed
ISCHEMIC ULCERS:
• vessel disease
• painful, “punched out” ulcer, ischemic/ hypersensitive surroundings, dorsum of foot
• rest, no need of elevation, modify risk factor (smoking, exercise, diet, etc), treat
underlying disease, skin-grafting ultimately needed in later
treatment DIABETIC ULCERS:
• neuropathy leads to decreased sensation & prone to penetrating wound
• vasculopathy leads to decreased regional blood flow
• painless, plantar surface of foot, over the metatarsal, heel
• debridement & necrotomy, foot care, antibiotics, skin-grafting after good granulation
CHRONIC TRAUMATIC WOUNDS:
• Failure to heal, mostly due to compromised blood supply
• Usually over bony prominence
• Reconstruction with flap preferable
FACIAL FRACTURES (and facial trauma) FACIAL FRACTURES: Naso-Orbital-Ethmoid (NOE) Orbital Floor Zygomaticomaxillary Complex (ZMC) LeFort - LeFort I - LeFort II - LeFort III Mandible Panfacial
Naso-orbito-ethmoid (NOE) Fracture: 1. Frontal bone 2. Nasal bone 3. Maxillary bone 4. Lacrimal bone 5. Ethmoid bone 6. Sphenoid bone
Blow out Fracture
Zygomatico-Maxillary Complex (ZMC) Fractures:
12 Le Fort fracture type I, II, & III:
MANDIBLE FRACTURES:
13 MANAGEMENT:
• ABC of trauma cases
• Accurate diagnosis
• Supporting radiologic exam : important!
standard head ap & lateral, reverse waters
additional panoramic not necessary; TMJ only if indicated
• Indication of surgical intervention : functional disturbance (diplopia, hypoesthesia of mid-face, malocclusion
PEDIATRIC PLASTIC SURGERY (mostly for congenital deformity) CLEFT LIP & PALATE:
• Staged corrections
• Lip correction 3 – 6 mo of age
• Palate correction at least 6 mo after lip correction, preferable in 18 mo of age, must be closed by 2 yr-old
• IMPORTANT : better
preparation since newborn
No need to consult
immediately, 10-wks old / 5 kgs body weight
Parents education
Approximation of cleft edges with hypoallergenic tapes
Immunization & nutrition FINGER / TOE DEFORMITIES:
• syndactily : congenital fusion between 2 neighboring fingers / toes
• polydactily : extra number of finger(s) / toe(s), non functional only accessory
HYPOSPADIAS
• External orifice of urethra ends in a more proximal position from the normal position at the tip of glans penis
• Can be with/without chordee
• Other deformities often found : scrotum bifida, heart problems, etc
• Staged correction, targeted outcome is not only functionally well, but also aesthetically acceptable
AESTHETIC SURGERY: (also known as cosmetic surgery)
• to beautify, to create one normal part of human body more
harmonious with its surrounding profile
• in daily practice : any plastic surgery procedure that does not repair body part into normal anatomy nor restore into its normal function not covered by health insurance
AESTHETIC SURG OF UPPER EYELIDS:
• Aging : loosening of eyelids, look very tired
• Oriental ethnic : no crease in upper eyelids
14 AESTHETIC SURG OF LOWER
EYELIDS:
• characteristic of aging: droopy, baggy
• lower blepharoplasty
AESTHETIC SURG OF NOSE:
AESTHETIC SURG OF FACE:
• Aging : weakening facial
muscles, collagen fibers loosens & rigid wrinkles
• Gravity jowls in cheeks, chin, neck
15 BREAST: • breast augmentation : implants inserted subglandularly or submuscularly
• mastopexy : lift up ptotic breasts
• breast reduction
• post-mastectomy
reconstruction YOUTHFUL
• upper part : lower part = 2 : 1
• nipple at the level of breast fold
• upper part straight line down to nipple, then a curvy lower part from nipple down to breast fold
BREAST AUGMENTATION:
16 LIPOSUCTION:
• solution for excessive fat tissue, body dysmorphic
• body-reshaping not weight reduction
• dietary & exercise is a must
18 OTHERS:
• Scar revision
• Botox for facial rejuvenation
19
LUKA DAN PENYEMBUHAN LUKA
Dr. Ahmad Fawzy, SpBP
1. Pengertian
Luka adalah setiap keadaan di mana terjadi putus keutuhan struktur jaringan lunak (soft tissue discontinuity). Luka dapat disertai adanya kehilangan jaringan maupun tidak. Luka yang disertai adanya kehilangan jaringan memiliki terminologi tersendiri yaitu disebut defek.
2. Klasifikasi Luka
Luka dibedakan berdasarkan waktu awitan (onset), berdasarkan bentuk/morfologi, dan berdasarkan derajat kontaminasi:
1) Berdasarkan waktu awitan (onset) luka
a) Luka akut: luka yang terjadi secara cepat, biasanya bersifat luka traumatika atau luka yang dibuat sebagai bagian dari prosedur medis/operatif.
b) Luka kronis: luka yang terjadi melewati rentang waktu yang cukup lama sebagai perburukan dari suatu kondisi morbiditas ATAU luka akut yang tidak menutup dalam rentang 2 bulan. Contoh: ulkus diabtik, ulkus dekubitus.
2) Berdasarkan bentuk/morfologi luka
a) Ekskoriasi atau luka lecet: luka yang mengenai lapisan epidermis saja.
b) Vulnus laseratum atau luka robek: luka yang ditandai dengan tepi-tepinya yang tidak beraturan/ireguler.
c) Vulnus scissum atau luka tajam, luka iris, atau luka sayat: luka yang ditandai dengan tepi-tepinya yang mulus/regular dengan dimensi kedalaman luka relatif dangkal.
d) Vulnus punctum atau luka tusuk, luka tembus: luka yang ditandai dengan dimensi kedalaman luka relatif dalam.
e) Vulnus morsum atau luka karena gigitan hewan: ada pola yang sesuai dengan susunan geligi dari hewan.
f) Combustio atau luka akibat trauma termal: luka dengan kedalaman bervariasi ditandai secara khas adanya 3 zone – zone koagulasi, zone stasis, dan zone hiperemis. Untuk luka sejenis akibat trauma kimia, dikenal istilah korosi.
3) Istilah khusus berdasarkan ada/tidaknya kehilangan jaringan
a) Avulsi: per definisi sesuai dengan kata “tanggal”/ “copot”, yaitu terlepasnya sebagian besar atau seluruh jaringan (dalam hal ini kulit, dengan/tanpa jaringan subkutis) dari dasarnya.
b) Defek/loss: kehilangan jaringan (dalam hal ini kulit, jaringan subkutis).
20
4) Berdasarkan derajat kontaminasi mikroorganisme
Klasifikasi Kriteria
Bersih
Luka pada operasi terencana, kasus gawat, darurat, non-traumatik; operasi tertutup; tanpa peradangan akut; tanpa akses ke dalam saluran nafas, saluran cerna, saluran bilier maupun saluran genitourinarius.
Bersih-tercemar
Luka pada operasi gawat-darurat yang tidak memenuhi persyaratan klasifikasi bersih, adanya perlukaan buatan yang terencana pada saluran nafas, saluran cerna, saluran bilier atau saluran
genitourinarius tanpa kandungan terinfeksi sehingga tanpa risiko pencemaran / minimal pencemaran (misalnya apendektomi).
Tercemar
Peradangan non-purulen; pencemaran dari saluran cerna; ada akses ke dalam saluran bilier atau genitourinarius dengan kondisi
kandungannya yang terinfeksi; trauma tembus (misalnya fraktur terbuka) dengan awitan < 4 jam sebelum mendapat pertolongan; luka kronik (misalnya dekubitus, ulkus) yang akan ditutup tandur
kulit/flap.
Kotor
Peradangan purulen (misalnya abses); adanya keadaan perforasi saluran nafas, saluran cerna, saluran bilier, saluran genitourinarius sebelum tindakan operatif; trauma tembus (misalnya fraktur terbuka) dengan awitan > 4 jam sebelum mendapat pertolongan.
(Ditulis ulang dari Berard F, Gandon J, Ann Surg 1964)
DESKRIPSI LUKA
Berikut ini adalah hal yang harus dievaluasi dan dituliskan untuk menjelaskan kondisi luka:
Jelaskan letak luka: anatomical region, jarak terhadap struktur terdekat
Evaluasi bentuk luka: apakah linier, sirkuler, elips, ireguler
Evaluasi tepi luka: apakah rata atau compang-camping
Evaluasi dimensi luka: berapa ukuran panjang-lebar, diameter
Evaluasi kedalaman luka
Evaluasi dasar luka: lemak, fasia, otot, tendon, tulang
Evaluasi isi luka: apakah bersih, atau bilamana ada perdarahan aktif, bekuan darah, pus, nekrotik, debris, corpus alienum, dll
Evaluasi sekitar luka: bilamana ada daerah hiperemis, edema,
21 PRINSIP PENATAKELOLAAN LUKA
Setelah mendapatkan diagnosis deskriptif yang jelas tentang suatu luka, maka tahapan berikutnya adalah melakukan tata kelola yang tepat terhadap luka tersebut. Adapun prinsip penatakelolaan luka adalah sebagai berikut:
Primum non nocere: do no more harm = jangan menambah morbiditas pada luka.
Berikan kondisi suci hama, dalam hal ini lakukan prosedur antisepsis dan asepsis.
Pencucian luka, dengan prinsip pengenceran dan pengaliran.
Pembersihan luka.
Penutupan luka.
Pembalutan.
Pemberian obat-obat pascatindakan: analgetika merupakan obat yang
lazim digunakan. Antibiotika tidak diharuskan bila luka tanpa infeksi penyulit dan kita yakin akan tingkat sterilitas prosedur penatakelolaan luka yang kita lakukan.
TINDAKAN ANTISEPSIS DAN ASEPSIS
Tindakan Antisepsis, adalah setiap tindakan yang bertujuan membebaskan daerah anatomi menjadi kondisi suci hama (steril). Antisepsis berlaku untuk dokter operator dan juga untuk daerah luka yang akan dilakukan prosedur. Tindakan antisepsis untuk operator berupa pencucian tangan, sementara untuk luka berupa pencucian luka. Keduanya menggunakan preparat kimiawi yang disebut antiseptikum.
Sementara tindakan asepsis adalah setiap tindakan yang bertujuan mempertahankan daerah tetap dalam kondisi suci hama (steril); tindakan asepsis merupakan proses yang melibatkan proses fisis/mekanis. Tindakan asepsis untuk operator berupa pemakaian baju operasi dan sarung tangan steril, sementara untuk luka berupa pemasangan kain (doek) steril.
Beberapa preparat antiseptikum:
1) Alkohol 70-90%, sifatnya bakterisida kuat dan cepat (efektif dalam 2 menit).
2) Halogen dan senyawanya
a) Povidon Yodium (Contoh produk: Betadine, Isodine), merupakan kompleks yodium dengan polyvinylpirrolidone; merupakan antiseptik sangat kuat, berspektrum luas dan juga mampu membunuh spora. Povidon Yodium meninggalkan warna kuning kecoklatan bersemu ungu, namun mudah dicuci karena larut dalam air. Povidon Yodium stabil karena tidak menguap. Tidak merangsang kulit dan mukosa dan agak perih bila mengenai luka. b) Klorheksidin (Contoh produk: Hibiscrub, Savlon), merupakan
22
berwarna, mudah larut dalam air, tidak merangsang kulit dam mukosa, dan baunya tidak menusuk hidung.
3) Oksidansia
a) Kalium permanganat, bersifat bakterisid poten dan fungisida agak lemah, memiliki mekanisme kerja berdasarkan sifat oksidator.
b) Perhidrol (Peroksida air, H2O2), berkhasiat untuk mengeluarkan kotoran dari dalam luka dan membunuh kuman anaerob. Tidak dianjurkan untuk prosedur bedah plastik karena sifatnya yang dapat mencederai jaringan sehat.
4) Logam berat dan garamnya
a) Merkuri klorida (sublimat), berkhasiat menghambat pertumbuhan bakteri (bakteriostatik) dan jamur (fungistatik). b) Merkurokrom (obat merah)dalam larutan 5-10%. Sifatnya
bakteriostatik lemah, mempercepat keringnya luka dengan cara merangsang timbulnya kerak.
5) Asam borat, sebagai bakteriostatik lemah (konsentrasi 3%). 6) Derivat fenol
a) Trinitrofenol (asam pikrat), kegunaannya sebagai antiseptik wajah dan genitalia eksterna sebelum operasi dan luka bakar. b) Heksaklorofan (Contoh produk: pHisohex), berkhasiat untuk
mencuci tangan.
5) Basa ammonium kuartener, disebut juga etakridin (Contoh produk: Rivanol), merupakan turunan aridin dan berupa serbuk berwarna kuning dam konsentrasi 0,1%. Kegunaannya sebagai antiseptik borok bernanah, kompres dan irigasi luka terinfeksi (Mansjoer, 2000:390). PENCUCIAN LUKA
Dalam proses pencucian/pembersihan luka yang perlu diperhatikan adalah berikan cairan pencuci sebanyak-banyaknya sebagai pengenceran (dilusi). Dilution is the best solution for pollution. Pencucian akan membuat jumlah tertentu koloni kuman di dalam luka mengalami prinsip pengenceran, konsentrasi kuman mengecil, dan risiko invasi dan infeksi menjadi jauh berkurang. Prinsip kedua dalam pencucian luka adalah pengaliran (irigasi). Dalam pencucian luka akan lebih baik jika cairan diberikan dalam bentuk penyemprotan dan di saat bersamaan dari daerah yang dicuci segera dihisap keluar (dengan suction). Tidak perlu mencuci luka dengan cairan-cairan yang mengandung substansi khusus tertentu, tuntutan terpenting untuk cairan pencuci luka adalah cairan harus steril. Karena itu pencucian dengan larutan NaCl 0,9% merupakan pilihan yang ideal, karena selain kandungannya menyerupai cairan fisiologis tubuh, larutan ini tidak mahal dan mudah didapat. Hal ini menjadi penting karena seringkali dibutuhkan cairan pencuci luka dalam volume yang sangat banyak untuk memberikan sifat dilusi pada luka.
23 PEMBERSIHAN LUKA
Prinsip pembersihan luka adalah sebagai berikut:
1) Hilangkan semua benda asing (debridement) dan eksisi semua
jaringan mati (nekrotomi).
2) Pertahankan jaringan vital sehemat mungkin
3) Bila diperlukan tindakan ini dapat dilakukan dengan pemberian anastesi lokal
PENUTUPAN LUKA
Luka dengan kedalaman sebatas epidermis berpotensi untuk dapat menutup spontan. Tetapi untuk luka yang lebih dalam, epitelialisasi spontan hanya dapat berlangsung bila luas luka tidak lebih dari diameter 2 cm. Dan untuk mencapai epitelialisasi menutup luka secara spontan tentunya membutuhkan waktu yang cukup lama. Karena itu biasanya dilakukan prosedur penjahitan luka.
Penutupan luka tetaplah bergantung kepada proses penyembuhan luka nya, bukan kepada kualitas penjahitannya. Penjahitan luka hanya sebagai fiksasi yang mepertahankan kondisi pertautan kedua tepi luka. Karena itu, luka hanya dijahit bila telah mengalami dikondisikan secara optimal untuk ditutup. Mengkondisikan luka secara optimal dilanjutkan dengan penjahitan luka seperti tersebut di atas disebut primary healing of the wound – atau healing by primary intention. Sementara untuk luka yang setelah dikondisikan optimal hanya dibiarkan menyembuh spontan melalui proses epitelialisasi tanpa intervensi tindakan penutupan luka disebut secondary healing of the wound. Sementara luka yang terkontaminasi berat, dan setelah dilakukan pencucian dan pembersihan luka dibiarkan terbuka dalam jangka waktu tertentu (ada penundaan) sebelum dilakukan penutupan disebut tertiary healing of the wound.
PEMBALUTAN LUKA
Pertimbangan dalam membalut luka sangat tergantung pada penilaian kondisi luka. Yang harus diingat adalah pembalutan harus memberikan (1) kondisi lembab yang baik untuk penyembuhan luka, (2) menghindarkan kolonisasi kuman. Pada kondisi tertentu, pembalutan luka berfungsi (3) memberi efek fisis penekanan dan (4) imobilisasi untuk membantu membuat bekas luka yang halus dan mengendalikan pembentukan jaringan parut. Perlu dipertimbangkan pula metode pembalutan yang akan memberi pengalaman nyeri minimal pada saat mengganti balutan.
PENYEMBUHAN LUKA
Penyembuhan luka merupakan suatu proses yang kompleks dan dinamis karena merupakan suatu kegiatan bioseluler dan biokimia yang terjadi saling berinteraksi. Proses penyembuhan luka memiliki 3 fase yaitu (1) fase
24
pematangan/maturasi/remodeling. Masing-masing fase memiliki rentang waktu namun bukan merupakan suatu rentang waktu yang terpisah. Pada saat salah satu fase mendekati akhir, fase berikutnya sudah mulai berproses sehingga antara satu fase dengan fase yang lain merupakan suatu kesinambungan.
1. Fase peradangan (inflamasi)
Tahap ini muncul segera setelah cedera jaringan dan berlangsung selama 5 hari pertama pascacedera. Pada saat cedera jaringan secara otomatis terjadi (1) kerusakan sel (2) cedera pembuluh darah, baik mikrovaskular maupun pembuluh darah besar tergantung besarnya gaya dan beratnya pencederaan, dan (3) adanya jalinan serabut-serabut kolagen yang terpajan (exposed).
Cedera jaringan membuat membran sel-sel melepaskan
mediator-mediator yang bersifat vasokonstriktor (a.l.
tromboksan A2, prostaglandin 2α) yang kelak mengendalikan perdarahan.
Pada proses perdarahan, sel-sel darah mengisi ruang yang terputus keutuhan jaringannya, eritrosit dan trombosit adalah yang pertama kali keluar. Kelak akan diikuti ekstravasasi sel-sel netrofil (polimorfonukleus, PMN) dan monosit sebagai respons kemotaksis.
Kolagen yang terpajan memicu terjadinya rangkaian reaksi koagulasi yang membentuk bekuan darah (clotting); konstituen bekuan terdiri atas kolagen, trombosit, trombin dan fibronektin/fibrin. Bekuan darah melepaskan sitokin dan mediator-mediator yang ”mengundang” ekstravasasi netrofil dan monosit.
Jalinan fibrin mengarahkan sel-sel yang tiba di daerah luka a.l netrofil, monosit, fibroblast dan sel-sel endotel dari tepi luka, serta menjerat sitokin-sitokin dan mediator-mediator growth factor.
Netrofil dan enzim proteolitiknya akan membersihkan jaringan
luka dari debris dan invasi bakteri.
Monosit yang ekstravasasi dari aliran darah maupun monosit yang ada pada jaringan akan berubah menjadi makrofag dalam 2-4 hari pascacedera. Makrofag merupakan sel yang berperanan penting dalam transisi menuju fase proliferasi karena sifatnya yang melepaskan berbagai enzim dan sitokin yang berperanan di dalam angiogenesis dan fibroplasia.
Sehingga dapat disimpulkan bahwa di dalam fase peradangan ini proses yang berlangsung adalah: pengendalian perdarahan, pencegahan invasi bakteri, menghilangkan debris dan mempersiapkan proses penyembuhan lanjutan. Sel-sel yang berperanan dominan di dalam fase ini adalah trombosit dan netrofil, sementara makrofag sudah mulai berperan namun lebih dominan pada fase berikutnya.
25
Secara klinis, luka yang masih dalam tahap ini dapat ditemui secara nyata cardinal signs of inflammation: kalor (hangat), rubor (kemerahan), tumor (bengkak), dolor (nyeri).
KATA KUNCI: (1) PERDARAHAN (2) EKSTRAVASASI & EKSUDASI (3) KOAGULASI & HEMOSTASIS (4) DEBRIDEMENT 2. Fase Proliferasi / Fibroplasia
Tahap ini mulai berlangsung saat fase peradangan mendekati akhir (kurang lebih hari ke-5 atau sedikit lebih awal pada hari ke-4) sampai dengan minggu ke-3 pascacedera. Makrofag dan sel fibroblast (sel jaringan penyambung) memiliki peran yang besar dalam fase proliferasi.
Epitelialisasi mulai terjadi di mana sel-sel epitel mulai bermigrasi mengisi daerah kosong di atas membrana basalis.
Kondisi hipoksia relatif pada proses penyembuhan luka,
ditambah produksi TNF-α oleh makrofag merangsang migrasi
sel-sel endotel dan mengawali pembentukan pembuluh-pembuluh kapiler baru (angiogenesis).
Faktor-faktor pertumbuhan (growth factor) yang dilepaskan oleh trombosit dan makrofag menarik dan mengaktivasi sel-sel fibroblast untuk memproduksi kolagen. Terbentuk sebuah unit jaringan yang terdiri dari fibroblast, kolagen, dan neovaskular yang disebut granulasi.
Granulasi semakin bertambah besar dan kelak membantu
menjadi landasan penjalaran proses epitelialisasi.
Secara klinis, luka dalam tahap ini dapat ditemui jaringan granulasi. Pada akhir tahapan ini, kekuatan pertautan luka umumnya sudah mencapai 80% sehingga bilamana ada jahitan luka boleh dilepaskan beberapa simpulnya. KATA KUNCI: (1) EPITELIALISASI (2) ANGIOGENESIS (3) GRANULASI (4) DEPOSIT KOLAGEN
3. Fase Maturasi
Tahap ini mulai berlangsung saat fase proliferasi mendekati akhir (kurang lebih hari ke-21 atau sedikit lebih awal) dan dapat berlangsung sampai berbulan-bulan bahkan sampai 1 tahun. Dalam fase ini terjadi deposit dan organisasi serat-serat kolagen. Laju sintesis kolagen meningkat, tidak hanya akibat penambahan jumlah migrasi fibroblast tetapi juga akibat hiperproduksi masing-masing sel fibroblast. Jalinan kolagen awal yang tipis-tipis namun berlebihan akibat hiperproduktivitas akan didegradasi untuk membentuk jalinan kolagen yang lebih tebal untuk penguatan pertautan luka.
KATA KUNCI: (1) DEPOSIT KOLAGEN (2) ORGANISASI KOLAGEN (3) PENGUATAN PERTAUTAN LUKA
26
FAKTOR-FAKTOR YANG MEMPENGARUHI PENYEMBUHAN LUKA Proses penyembuhan luka tidak hanya terbatas pada proses regenerasi yang bersifat lokal saja pada luka, namun dipengaruhi pula oleh faktor intrinsik dan faktor ekstrinsik. Faktor intrinsik adalah faktor dari dalam diri penderita yang dapat berpengaruh dalam proses penyembuhan meliputi antara lain: usia, status nutrisi dan hidrasi, oksigenasi dan perfusi jaringan, status imunologi, penyakit penyerta (hipertensi, DM, Arthereosclerosis) serta stress psikologis. Faktor ekstrinsik adalah faktor yang didapat dari luar diri penderita yang dapat berpengaruh dalam proses penyembuhan luka, meliputi antara lain: pengobatan, radiasi, infeksi.
KOMPLIKASI
Komplikasi penyembuhan luka yang tidak sempurna antara lain adalah dehisensi (terbukanya kembali) luka, infeksi sekunder (pada keadaan luka yang tetap eksudatif), dan pembentukan parut yang berlebihan. Dikenal 2 istilah pembentukan parut bekas luka yang berlebihan: parut hipertrofik merupakan parut bekas luka yang berlebihan namun masih berada dalam morfologi sesuai dengan bentuk dan dimensi asal lukanya. Sedangkan keloid adalah perut bekas luka yang tumbuh sangat berlebihan sehingga melewati (distorsi) terhadap bekas luka aslinya.
SKIN GRAFTING
Yaitu tindakan memindahkan sebagian (split thickness) atau keseluruhan tebal kulit (full thickness) dari suatu tempat ke tempat lain secara bebas, dan untuk menjamin kehidupan jaringan tersebut bergantung pada pembuluh darah kapiler baru di jaringan penerima (resipien). Bagian kulit yang diangkat meliputi epidermis dan sebagian atau seluruh dermis, tergantung dari tebal kulit yang dibutuhkan.
Skin graft dilakukan jika:
- Penutupan luka secara primer tidak dapat dilakukan
- Jaringan sekitar luka tidak cukup baik (luas, kualitas, lokasi, dan tampilan) untuk dapat dipakai sebagai penutup luka.
- Luka pascaeksisi tumor ganas yang tidak diyakini bebas tumor, sehingga teknik rekonstruksi yang lebih kompleks diperkirakan merugikan dari sisi morbiditas, resiko, hasil, atau komplikasinya
- Terdapat faktor lain: misal status gizi, umur dsb. Menurut lokasi graft:
- Autograft dari individu sama
27
1. STSG
Terdiri dari epidermis dan sebagian tebal dermis. Dibagi lagi menjadi: thick (epidermis + ¾ dermis); medium (epidermis + ½ dermis); dan thin (epidermis + ¼ dermis).
Keuntungan: penerimaan (take) skin graft lebih besar, dapat untuk defek yang luas, kulit donor dapat diambil dari daerah tubuh mana saja, dan daerah yang diambil dapat sembuh sendiri melalui epitelisasi.
Kerugian: cenderung mengalami kontraksi sekunder (pengerutan saat fase maturasi penyembuhan luka), perubahan warna (hiper/hipopigmentasi), permukaan kulit mengkilat (estetik kurang baik), diperlukan waktu penyembuhan pada daerah donor.
Semakin tipis skin graft semakin besar kemungkinan keberhasilan transplantasi tapi semakin banyak pula pengerutan dan perubahan warna kulit yang terjadi.
Meshed graft permukaan skin graft yang diperluas dengan membuat irisan teratur dan sistematis pada kulit donor dengan meregangkan kulit sehingga kulit donor menjadi lebih luas dan tampak seperti mata jala (mesh). Digunakan jika kulit dinor terbatas.
2. FTSG
Terdiri dari epidermis dan seluruh tebal dermis tanpa lapisan lemak dibawahnya.
Keuntungan: kemungkinan kontraksi sekunder, perubahan warna, permukaan mengkolat kecil dari STSG.
Kerugian: kemungkinan take lebih kecil, hanya untuk defek yang tidak terlalu luas. FTSG terbatas di tempat seperti inguinal, supraklavikular, retroaurikular, dan beberapa tempat lain.
FLAP
Flap/ penutup, flap kulit pemindahan jaringan kulit dan jaringan lemak dibawahnya yang diangkat dari tempat asalnya untuk menutup suatu defek, dan mempunyai vaskularisasi sendiri.
Berdasarkan komposisi: - Flap kulit
- Flap fasiokutan
- Flap muskulokutan
- Atau yang mengandung tulang (flap osteokutan)
*flap yang terdiri atas dua elemen atau lebih jaringan disebut flap komposit. Berdasarkan vaskularisasi:
- Flap acak (mengandalkan kapiler pembuluh darah kecil dermis dan subdermis)
- Flap aksial/bersumbu (mengandung arteri pemasok nutrisi di dalamnya). Berdasarkan pola pendarahannya, flap aksial dapat digunakan sebagai flap lokal, flap pulau, dan flap bebas
28 TISSUE ENGINEERING
Modalitas transfer jaringan secara bebas. Kerangka polimer ditambah dengan sel punca atau stem sel atau bakal jaringan autologus, yang dirangsang dengan faktor pertumbuhan tertentu akan menciptakan model jaringan yang siap digunakan untuk mengganti komposit jaringan tubuh yang rusak.
Contoh: (1) rekonstruksi mandibula manusia pada pasien pascareseksi subtotal mandibula dengan membuat kerangka titanium yang diisi dengan mineral tulang ditambah protein morfogenetik tulang dan stemsel dari sumsum tulang autolog. Graft komposit ini diimplantasi di otot latisimus dorsi, setelah 7 minggu proses mineralisasi, dibuat flap bebas otot rangka tulang dipandahkan ke defek di mandibula. (2) penggunaan sel adiposa yang dibiakkan untuk pasien pascamatektomi, dan penggunaan CEA (cultured epitelial-cell autograft) sebagai pengganti kulit bekas luka bakar.
29
PENATAKELOLAAN TRAUMA WAJAH DAN FRAKTUR TULANG WAJAH
Dr. Ahmad Fawzy, SpBP
SMF Bedah RS Prof. Dr. Margono Soekarjo – FK Universitas Jenderal Soedirman
Trauma wajah, juga dikenal dengan istilah trauma maksilofasial, adalah setiap pencederaan fisis yang mengenai daerah wajah. Secara anatomis, daerah wajah adalah daerah anterior dari kepala yang dibatasi oleh garis batas rambut (hairline) di bagian anterior, kedua telinga di laterolateral, dan margo inferior mandibula. Wajah memiliki kepentingan dibandingkan dengan daerah anatomis lain karena wajah (1) merupakan daerah anatomis yang selalu ‘terbuka’ (exposed), (2) mewakili karakteristik identitas seseorang yang membedakannya dengan orang lain, (3) memberi citra estetis/kecantikan terbesar pada penampilan keseluruhan seseorang, (4) menyatakan ekspresi emosional seseorang melalui rangkaian gerakan otot-otot wajah, dan (5) terdiri atas beberapa organ khusus yang memiliki fungsi indera.
Trauma wajah dapat berupa pencederaan jaringan lunak, semisal luka, laserasi, lebam; serta pencederaan jaringan keras (fraktur tulang-tulang wajah).
Penatakelolaan trauma wajah tidak dapat dipisahkan dari penatalaksanaan trauma secara umum. Penatakelolaan dilakukan secara sistematis. Seorang dokter dalam setting trauma HARUS membiasakan diri melakukan anamnesis dan evaluasi fisis secara simultan; meluangkan waktu khusus untuk melakukan anamnesis tidak efisien dan membuang waktu yang berharga. Data yang harus segera didapatkan dari anamnesis setidaknya mencakup riwayat mekanika trauma, waktu kejadian trauma, riwayat penurunan kesadaran, serta riwayat perdarahan dari rongga hidung dan mulut. Data lain dapat dilengkapi kemudian bila kondisi pasien sudah stabil menjelang tindakan definitif, semisal apakah ada riwayat komorbid, riwayat alergi obat tertentu, dll.
Evaluasi fisis secara garis besar dibagi 3 tahap; keseluruhannya harus dilakukan secara cepat, cermat dan tepat. Evaluasi primer, bertujuan untuk memastikan kondisi yang mengancam nyawa dapat disingkirkan/diatasi. Segera setelah evaluasi primer dinilai aman, evaluasi sekunder dilaksanakan secara sistematis,
30
dari ujung kepala sampai ke ujung kaki ,dengan tujuan untuk menilai kondisi tubuh keseluruhan. Setelah evaluasi sekunder diselesaikan, baru dilakukan evaluasi daerah anatomis setempat (lokal) wajah secara lebih mendetil.
Evaluasi primer :
1. Evaluasi jalan napas apakah bebas atau ada sumbatan (oleh bekuan darah
atau debris): seringkali perlu dilakukan pengisapan (suction), intubasi endotrakheal, bahkan krikotiroidotomi/trakeotomi. Oksigenasi pada pasien yang tampak sesak hanya efektif bilamana jalan napas sudah dipastikan bebas.
2. Evaluasi cedera tulang belakang servikal, setiap trauma pada kepala terutama yang menampakkan kesan adanya deformitas dan/penurunan kesadaran perlu diwaspadai adanya cedera tulang belakang servikal. Sebaiknya segera dilakukan pengamanan dengan neck collar splint sampai risiko tersebut dapat disingkirkan secara klinis (tidak ada jejas pada leher, tidak ada kelemahan motorik/sensorik alat gerak) maupun radiologis. 3. Evaluasi kualitas pernapasan apakah ada kondisi sesak atau tidak, nilai laju
nafas permenit, kedalaman nafas, breathing effort (cuping hidung, retraksi otot-otot nafas), dll. Pada kondisi jalan napas yang bebas, kondisi sesak dapat diakibatkan adanya hipoksia akibat renjatan/syok atau nyeri. Berikan cukup oksigenasi pada pasien yang tampak sesak.
4. Pengendalian sumber perdarahan aktif: saat melakukan evaluasi perdarahan dapat dikendalikan sementara dengan manuver penekanan, sampai memungkinkan dilakukan ligasi/elektrokauter sumber perdarahan. 5. Resusitasi cairan bilamana terjadi renjatan.
6. Nilai mutu kesadaran pasien, terjemahkan ke dalam skala kesadaran Glasgow (GCS), atau setidaknya terangkan ke dalam skala AVPU (alert = sadar dan waspada penuh, verbal = sadar namun tidak fokus dan masih mampu mengikuti perintah, pain = kesadaran menurun namun masih merespon terhadap pemberian rasa nyeri, unresponsive = kesadaran menurun dan tidak merespon apapun). Adanya penurunan mutu kesadaran pasien menyatakan persangkaan cedera otak traumatika.
Evaluasi sekunder : sesuai yang dijelaskan sebelumnya, evaluasi sekunder
dilaksanakan secara sistematis, dari ujung kepala, batang tubuh depan-belakang, kedua lengan atas-bawah sampai ke jari-jemari tangan, kedua tungkai atas-bawah sampai sampai ke jari-jemari kaki.
Evaluasi lokal wajah :
7. Evaluasi secara sistematis meliputi pengamatan (inspeksi), perabaan (palpasi), dan beberapa pengujian bila pasien cukup sadar.
8. Amati secara cermat apakah ada laserasi, luka, defek, asimetri wajah dan bagian-bagian wajah, telekantus, dll. Secara khusus, setiap luka dijelaskan
31
lokasinya, tepinya, dimensi/ukurannya, kedalamannya, dasarnya, serta kebersihannya.
9. Pada perabaan dapat dinilai hipoestesia pada wajah, krepitasi/diskontinuitas tulang-tulang wajah, keadaan gigi-geligi dan maloklusi, serta nyeri. Jangan menambah morbiditas (primum non nocere / do no harm) saat melakukan palpasi dan eksplorasi deformitas untuk mengidentifikasi adanya fraktur, cedera saraf, dll
10.Beberapa pengujian sederhana yang seringkali dibutuhkan pada kasus trauma wajah adalah pengujian diplopia dan gangguan pergerakan bola mata,
11.Pemeriksaan pencitraan / radiologis dilakukan setelah keadaan umum pasien memungkinkan. Jangan lupa untuk menyertakan pemeriksaan radiologis untuk evaluasi tulang belakang servikal.
PRINSIP PENATAKELOLAAN CEDERA JARINGAN LUNAK WAJAH
1. Jangan menambah morbiditas (primum non nocere / do no harm).
2. Debridement jaringan mati dan benda asing (debris), pencucian dengan larutan fisiologis sampai benar-benar bersih. (Ingatlah prinsip: dilution is
the solution for pollution). Setiap debris dan kerak bekuan darah yang
melekat pada kulit wajah disikat sampai terlepas kemudian wajah dicuci dengan larutan fisiologis sampai bersih; hal ini untuk mencegah adanya tattoase berupa bintik-bintik hitam pada wajah di kemudian hari.
3. Tindakan rekonstruksi dilakukan hanya setelah keadaan umum pasien memungkinkan, bila keadaan-keadaan yang mengancam nyawa dapat diatasi, dan bila kondisi pasien layak bius.
a. Ideal bila dilakukan dalam rentang waktu 8 jam pascatrauma. Ingatlah prinsip Millard “apapun yang perlu ditunda, masih
dapat ditunda dan dikerjakan di kesempatan lain”. Daerah wajah memiliki keuntungan sangat kaya vaskularisasi, sehingga penundaan penutupan dapat diundurkan sampai 2 x 24 jam pascatrauma (delayed closure)
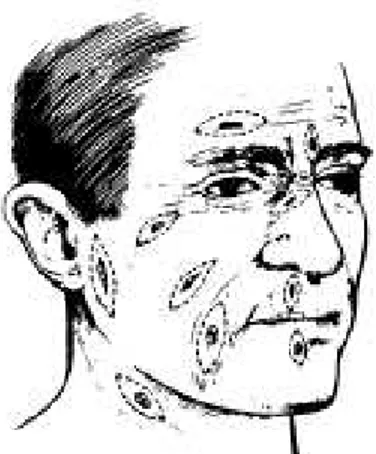
b. Mengembalikan kondisi jaringan seanatomis mungkin. Bilamana ditemukan luka-luka kecil pada wajah yang compang-camping, pada luka seperti ini direka ulang tepi-tepinya membentuk desain elips dengan sumbu panjang sesuai garis lipatan kulit Langer (garis maya pada kulit di mana pada garis tersebut ketegangan pertautan minimal) sehingga parut yang akan dihasilkan lebih halus dan samar (lihat gambar 1).
c. Rekonstruksi fraktur, cedera saraf, cedera duktus bilamana ada (akan dibahas tersendiri)
4. Penjahitan luka pada wajah memerlukan kecermatan khusus, terkait dengan fungsi wajah yang memberi citra estetis/kecantikan seseorang. Sedapat mungkin kita menempatkan jahitan yang kelak tidak membekas
32
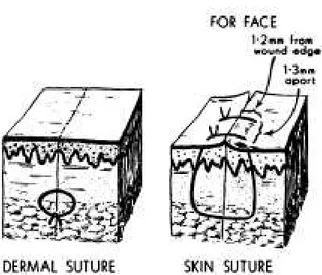
dan tersamar pada kulit wajah. Ingatlah bahwa fungsi jahitan BUKAN untuk menutup luka, melainkan sekedar untuk fiksasi pertautan tepi-tepi luka. Karena itu, pada luka di daerah wajah selalu dilakukan 2 lapis penjahitan: jahitan subkutis dengan benang yang diserap merupakan jahitan terpenting yang akan mencengkeram kedua sisi luka, sementara jahitan di permukaan lebih ke arah jahitan suportif. Jahitan di permukaan tidak perlu terlalu banyak, menggunakan benang yang tidak diserap, licin dan berukuran halus. (lihat gambar 2).
5. Pembalutan yang baik untuk penyembuhan adalah pembalutan dalam suasana lembab (dengan kain tulle antibiotik dan kasa lembab), namun untuk luka di dekat orifisium sebaiknya dilakukan perawatan luka terbuka (dengan salep antibiotik)
a. Bila luka dekat orifisium dilakukan balutan tertutup, sekresi dan cairan dari orifisium akan ikut terserap oleh balutan sehingga balutan cepat jenuh dan rentan infeksi
6. Berikan profilaksis Tetanus 7. Antibiotik sesuai indikasi
33
34
PRINSIP PENATAKELOLAAN CEDERA JARINGAN LUNAK WAJAH
Fraktur tulang muka secara garis besar terdiri dari fraktur mandibula dan fraktur tulang wajah 1/3 tengah. Fraktur mandibula merupakan kejadian tersering ditemukan pada pasien-pasien dengan latar belakang trauma saat kecelakaan bermotor. Pada keadaan di mana dijumpai fraktur mandibula, fraktur tulang wajah 1/3 tengah dan fraktur tulang frontal, maka hal demikian disebut sebagai suatu fraktur panfasial.
Anatomi klinis
Fraktur tulang wajah 1/3 tengah dapat berupa:
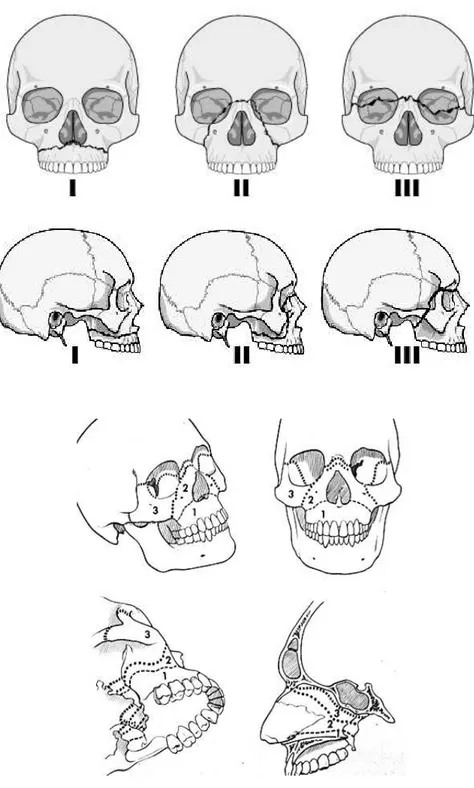
Fraktur maksila — Fraktur Le Fort I, II, III (lihat gambar 3)
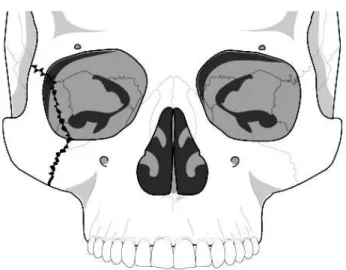
Fraktur kompleks zigoma-maksila (fraktur ZMC): fraktur yang garis patahannya melintasi tulang zigoma, maksila dan rima orbita. Tulang maksila dan zigoma merupakan struktur utama pembangun rangka wajah, sehingga adanya gaya traumatika yang mengenai wajah seringkali menyebabkan patahan bersamaan pada keduanya dan sulit dibedakan secara klinis (lihat gambar 5)
Fraktur tulang nasal
35
Gambar 3. LeFort mempelajari konfigurasi fraktur maksila dengan melakukan uji coba memberi trauma frontal langsung ke sisi anterior tengkorak-tengkorak jenazah terpidana mati di Perancis. Dari uji coba itu, LeFort menemukan 3 klasifikasi fraktur maksila sebagai berikut: Garis pada fraktur Lefort I (sering disebut fraktur Guerin) membentuk fraktur transversal, garis pada fraktur LeFort II membentuk fraktur piramidal, garis pada fraktur LeFort III membentuk disjungsi kraniofasial (craniofascial dysjunction; terpisahnya tulang kranium dari tulang wajah)
36
Gambar 4. Blow-out fracture
Gambar 5. Ilustrasi fraktur kompleks zigoma-maksila (fraktur ZMC) kanan.
Diagnosis
1. Anamnesis: riwayat trauma, waktu kejadian trauma, riwayat penurunan kesadaran, riwayat perdarahan dari rongga hidung dan mulut.
2. Evaluasi primer (jalan napas, cedera servikal, pernapasan, sirkulasi, keadaan kesadaran pasien) dan pemeriksaan fisis umum
3. Pemeriksaan fisis daerah wajah: evaluasi secara sistematis apakah ada luka, asimetri wajah dan bagian-bagian wajah, telekantus, diplopia, gangguan pergerakan bola mata, hipoestesia pada wajah, krepitasi/diskontinuitas tulang, maloklusi, nyeri
3a. Inspeksi
Inspeksi sistematis ”top-down”, evaluasi setiap jejas, luka dan deformitas secara seksama. Umumnya, pada kondisi akut penderita akan menampakkan
37
kesan edema pada wajah, sehingga seringkali harus dilakukan pemeriksaan fisis ulang dalam 3-5 hari setelah kejadian saat edema mulai berkurang.
Secara kasat mata, kantus medialis normal kira-kira berada dalam 1 garis vertikal dengan tepi ala nasal. Pada beberapa penderita trauma wajah seringkali ditemukan jarak antara kantus medialis kedua bola mata yang lebih jauh daripada normal (telekantus) diakibatkan adanya deformitas atau edema pada daerah pangkal hidung. Adanya kondisi ini mengisyaratkan kemungkinan fraktur kompleks naso-orbito-etmoidalis (NOE).
Bila deformitas pada pangkal hidung tidak disertai telekantus, kemungkinan yang patut diwaspadai adalah fraktur nasal saja. Kecurigaan fraktur nasal akan semakin kuat jika pada hidung didapatkan adanya deviasi sumbu hidung dan/atau deviasi septum nasal.
Umumnya lengkung dan tonjolan pipi (malar iminensia) sulit dievaluasi pada saat akut karena tersamar edema. Tetapi pemeriksaan ini dibutuhkan untuk mengevaluasi fraktur kompleks zigoma-maksila (ZMC). Pemeriksa melakukan pengamatan dalam proyeksi sumbu mento-oksipital kepala penderita. Adanya kesan rata atau pun depresi dari malar iminensia salah satu sisi mengisyaratkan adanya fraktur kompleks zigoma-maksila.
Jangan luput melakukan pemeriksaan di daerah lain pada kepala yang tersembunyi: cari adanya lesi atau deformitas di daerah yang tertutup rambut, daerah telinga, dan lain-lain.
3b. Evaluasi diplopia dan distopia
Diplopia (double vision) adalah adanya gambaran bayangan rangkap dari 1 buah obyek, disebabkan pembentukan bayangan tidak sempurna akibat ketidaksamaan 2 sumbu penglihatan.
Evaluasi diplopia dapat dilakukan secara pengamatan klinis maupun dengan pemeriksaan. Bayangkan garis maya sumbu horizontal mata antara kedua kantus medialis mata. Posisi bola mata akan simetris bila garis sumbu mata tersebut tegak lurus dengan garis maya sumbu hidung: pada fraktur rima orbita yang nyata (misalnya blow-out fracture), salah satu mata dalam posisi ’jatuh’ dan garis sumbu mata tidak tegak lurus dengan sumbu hidung sehingga pasti terjadi diplopia. Setiap kondisi di mana kedua bola mata tidak sejajar dalam 1 sumbu mata disebut distopia.
38
Untuk melakukan pemeriksaan klinis diplopia, syarat yang perlu dipenuhi adalah penglihatan binokular (2 mata). Bila salah satu mata mengalami cedera intraokuli, maka pemeriksaan tidak perlu dilakukan. Penderita boleh dalam posisi berbaring atau duduk. Pemeriksaan dilakukan dengan kedua mata terbuka, kemudian pemeriksa meletakkan obyek (misalnya: jari pemeriksa) pada titik baca (+ 20cm di depan) penderita yang diperiksa, kemudian penderita diminta untuk memberitahu pemeriksa apakah obyek yang dilihatnya jelas tegas atau rangkap. Jangan rancu antara pemeriksaan klinis
diplopia dengan pemeriksaan visus yang mengharuskan salah satu mata ditutup, meskipun kedua pemeriksaan tersebut seringkali dikerjakan secara
simultan.
Adanya diplopia mengisyaratkan kemungkinan adanya bola mata yang ’jatuh’
karena fraktur pada dasar rongga orbita.
3c. Evaluasi gerakan bola mata
Pada fraktur tulang wajah, hambatan pergerakan bola mata terjadi karena adanya penjepitan otot rektus inferior oleh serpihan fragmen fraktur dasar rongga orbita. Sebagai akibatnya, bola mata yang terlibat tidak akan bebas bergerak ke superior akibat tertahan otot rektus inferior yang terperangkap. Setiap penderita yang mengalami diplopia saat melihat ke arah atas, harus diwaspadai kemungkinan otot rektus inferior salah satu mata terjepit serpihan fragmen fraktur dasar rongga orbita.
Pemeriksaan dilakukan dalam posisi penderita duduk, pandangan penderita lurus ke depan. Tangan kanan pemeriksa meletakkan obyek (misalnya: jari pemeriksa) pada titik baca (+ 20cm di depan) penderita yang diperiksa, tangan kiri pemeriksa menahan kening penderita agar posisi kepala tidak ikut bergerak selama pemeriksaan. Pemeriksa perlahan-lahan memindahkan obyek sesuai arah 8 penjuru mata angin dan mata penderita diminta untuk mengikuti gerakan obyek. Pada saat obyek bergerak ke arah superior penderita, maka akan jelas terlihat posisi salah satu mata yang sakit akan tertinggal dibandingkan mata yang normal.
3d. Forced duction test
Dengan pemeriksaan ini, evaluasi gerakan bola mata dapat pula dilakukan pada penderita dengan kesadaran menurun. Caranya, bola mata penderita terlebih dahulu diteteskan Pantocaine, kemudian dengan menggunakan pinset
39
kecil yang ujungnya dilapisi kapas halus bola mata dijepit dan ditarik perlahan.
3e. Evaluasi sensasi wajah
Pemeriksaan sensasi wajah dilakukan secara tajam dan halus. Pemeriksaan dilakukan dengan penderita memejamkan mata.
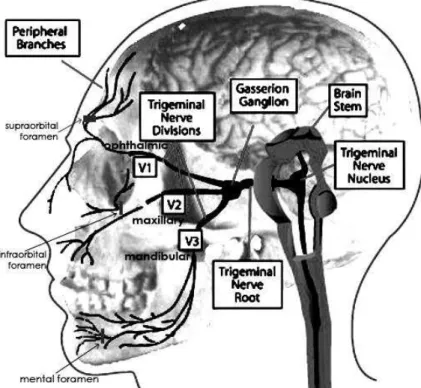
Gambar 6. Pembagian daerah sensasi wajah menurut cabang saraf trigeminus.
Gambar 7. Anatomi saraf trigeminus, 3 cabang utama saraf sensoris perifernya, serta foramina tempat keluarnya serabut saraf sensoris yang mempersarafi kulit wajah. Fraktur di sekitar foramen mungkin menyebabkan
40
jepitan fragmen fraktur pada saraf sehingga mengakibatkan gangguan sensoris pada daerah yang bersesuaian.
3f. Evaluasi intraoral
Pemeriksaan yang seksama meliputi evaluasi jejas/luka pada bibir, mukosa pipi intraoral, lidah dan langit-langit mulut. Dicermati pula kelengkapan gigi-geligi apakah ada gigi yang tanggal, karang gigi, impaksi, untuk kepentingan pemasangan kawat antar-gigi (interdental wire, IDW).
Pemeriksaan oklusi dapat dilakukan secara subyektif dan obyektif. Dalam mengevaluasi oklusi secara subyektif, pemeriksa dapat bertanya pada penderita apakah pengatupan gigi-geligi rahang atas dan bawah nyaman seperti sebelum trauma. Secara obyektif, pemeriksa memasukkan jarinya ke dalam intraoral dan memeriksa kedudukan antara PM2-M1 rahang atas dengan M1 rahang bawah saat penderita mengatupkan kedua rahangnya.
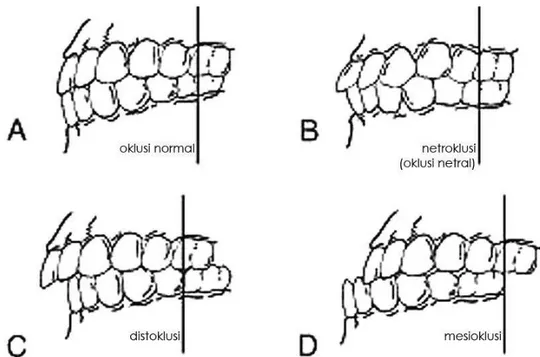
Gambar 8. Oklusi gigi-geligi sesuai klasifikasi Edward Angle:. (A) Oklusi normal (B) Maloklusi kelas I netroklusi: pengatupan molar rahang atas dan bawah baik (netral), tetapi posisi gigi-geligi lain kurang baik misalnya akibat crowding atau rotasi, (C) Maloklusi kelas II distoklusi: susunan lengkung rahang bawah letaknya lebih mundur; M1 mandibula letaknya distal terhadap M1 maksila, (D) Maloklusi kelas III mesioklusi: susunan lengkung rahang bawah letaknya lebih maju; M1 mandibula letaknya lebih mesial terhadap M1 maksila
41 4. Pemeriksaan pencitraan / radiologis:
o Foto polos kepala proyeksi anteroposterior dan lateral, serta foto
polos vertebra servikal
o Foto polos tambahan khusus
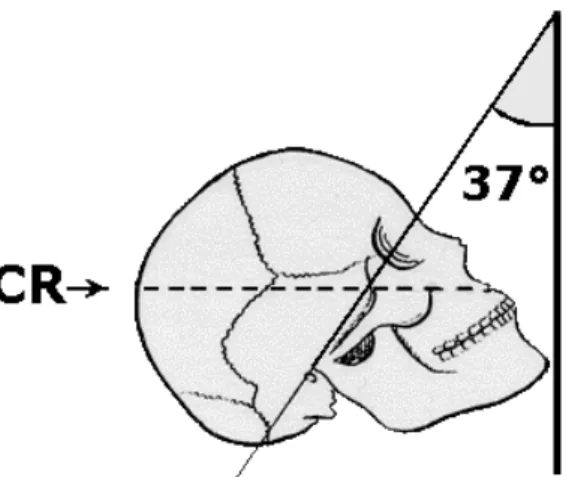
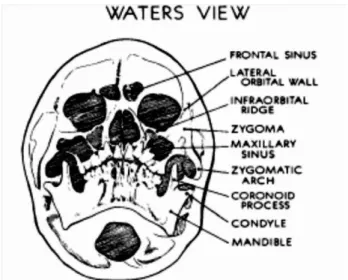
Proyeksi Waters dibutuhkan untuk mengkonfirmasi adanya fraktur tulang-tulang wajah 1/3 tengah. Pada proyeksi anteroposterior susunan tulang-tulang wajah 1/3 tengah sulit dievaluasi karena letaknya berhimpitan (superimposed) dengan tulang dasar rongga tengkorak (basis kranium)
Gambar 9. Foto polos kepala posisi Waters (submento-oksipital) untuk melihat lebih jelas struktur tulang-tulang wajah 1/3 tengah dan sinus maksilaris.
Gambar 10. Foto polos kepala posisi Waters terbalik (reversed Waters) dikerjakan bilamana keadaan umum pasien tidak kooperatif untuk posisi telungkup, misalnya pada pasien dengan kesadaran menurun.
42
Gambar 11. Pemetaan struktur wajah pada foto radiologis posisi Waters atau Waters terbalik.
Gambar 12. Evaluasi struktur tulang penyusun kompleks zigoma-maksila pada foto polos kepala proyeksi Waters digambarkan sebagai garis Dolan 1, 2, 3; Lee Rogers mengumpamakan kompleks zigoma-maksila yang utuh sebagai bentuk
“kepala gajah”
Foto panoramik bila ada fraktur mandibula yang mengarah kepada kecurigaan fraktur di angulus atau prosesus kondilaris mandibula
Foto sendi temporomandibular (foto TMJ)
43
RINGKASAN TAHAPAN DIAGNOSIS
1. Anamnesis : riwayat trauma, penurunan kesadaran, perdarahan 2. Survai primer: A+servikal, B, C, GCS
3. Pemeriksaan fisik umum / status generalis 4. Pemeriksaan fisik khusus / status lokalis
Inspeksi : jejas, luka, asimetri, distopia, telekantus, deviasi hidung, malar iminensia
Pemeriksaan diplopia dan gerakan bola mata Pemeriksaan sensasi wajah
Evaluasi intraoral dan oklusi
5. Pencitraan: kepala AP+lat, servikal, Waters, lain-lain atas indikasi
Penatalaksanaan
1. Konsultasi (neurologi, oftalmologi, THT) bila dibutuhkan. 2. Indikasi tindakan operatif:
a. Gangguan fungsi: diplopia, gangguan pergerakan bola mata, maloklusi, hipoestesia di daerah wajah
b. Gangguan estetik: deformitas yang jelas, asimetri wajah
3. Persiapan praoperatif: seperti yang telah disinggung sebelumnya, bahwa
tindakan operasi rekonstruksi bukanlah sesuatu yang harus dikerjakan secara akut/darurat, dan seringkali dilakukan sebagai operasi terencana. Pasien disiapkan untuk mencapai kelayakan operasi (Hb yang adekuat, GCS > 10) serta higiene rongga mulut yang baik, termasuk di antaranya instruksi untuk menyikat gigi 2 kali sehari dengan pasta gigi antiplak dan berkumur dengan larutan antiseptikum.
Pada penderita dengan deformitas yang berat, seringkali operator membutuhkan foto wajah penderita sebagai acuan untuk rekonstruksi. 4. Dalam rekonstruksi fraktur tulang wajah, yang pertama kali dilakukan
adalah mengembalikan fungsi oklusi gigi-geligi.
a. Mengembalikan kesejajaran gigi-geligi sesuai lengkung rahang dengan menggunakan fiksasi antargigi (interdental wiring, IDW) dan arc-bar. Keuntungan tambahan dari fiksasi ini adalah mencegah distraksi fragmen-fragmen tulang, sehingga memudahkan reduksi/reposisi fraktur.
b. Mengembalikan posisi oklusi yang baik antara gigi-geligi rahang atas dan bawah menggunakan fiksasi maksilomandibular (maxillomandibular fixation, MMF). Biasanya dipakai karet (rubbering) sebagai fiksasi sementara sampai tercapai oklusi yang nyaman dirasakan pasien, kemudian diganti menggunakan kawat titanium (maxillomandibular wiring, MMW; dahulu disebut intermaxillary wiring, IMW).
c. IMW dilepas setelah terjadi penulangan yang dapat dibuktikan secara radiologis (radiolographical union) kira-kira minggu ke-3 pascafiksasi, IDW dan arc-bar dilepas seminggu kemudian.
5. Ada beberapa insisi untuk jalan masuk mencapai fragmen fraktur, misalnya insisi infrasiliar untuk rima inferior orbita, dan insisi intraoral
44
untuk mandibula dan daerah inferior maksila. Khusus untuk insisi pada wajah, akan lebih baik jika memanfaatkan bekas perlukaan sebelumnya yang dekat dengan posisi fraktur, sehingga tidak menambah perlukaan dan mengurangi morbiditas.
6. Reduksi/reposisi fragmen fraktur seanatomis mungkin, kemudian fiksasi menggunakan miniplating atau kawat titanium antarfragmen (interfragmentary wiring, IFW). Pada kasus fraktur di beberapa lokasi,
prinsip urutan tindakan adalah “bottom-up” dengan urutan pertama selalu fiksasi maksilomandibular, diikuti berturut-turut mandibula – maksila inferior – zigoma - maksila superior / rima orbita – frontal (bila ada) 7. Pada fraktur dasar rongga orbita, rekonstruksi harus menjamin keutuhan
dasar rongga orbita untuk mencegah enoftalmos. Rekonstruksi dapat berupa tandur tulang (bone grafting) pada dasar orbita, penyisipan fasia untuk melapisi dasar orbita, atau menggunakan jala titanium (titanium mesh)
8. Sebelum menutup luka operasi, lakukan irigasi dengan campuran larutan fisiologis dan antibiotik/antiseptik. Penutupan luka harus dilakukan lapis demi lapis, terutama mencegah adanya ruang rugi (dead space) dan mengembalikan keutuhan anatomis otot. Insisi intraoral ditutup dengan benang diserap.
9. Pascaoperasi:
a. Setiap luka yang dekat dengan orifisium (mata, lubang hidung, mulut, telinga) sebaiknya dirawat terbuka dengan salep antibiotik karena bila dilakukan balutan maka cairan sekresi dari orifisium akan mencemari balutan dan balutan cepat jenuh.
b. Analgetika dan antibiotika.
c. Segera setelah operasi, dilakukan evaluasi radiologis sesuai proyeksi yang sama dengan evaluasi praoperatif.
d. Penderita dengan fiksasi maksilomandibular disarankan untuk mengurangi bicara, tertawa, mengunyah sehingga harus menjalani program diet cair selama 3 minggu.
e. Higiene rongga mulut tetap dilanjutkan: instruksi menyikat gigi dan berkumur dengan antiseptik.
f. Luka pada wajah jangan terkena air selama 5 hari, pada hari ke-5 jahitan pada wajah dapat dilepaskan.
g. IMW dilepas setelah minggu ke-3 (radiolographical union), IDW dan arc-bar dilepas seminggu kemudian.
h. Setelah IDW dan arc-bar dilepas, dilakukan kembali evaluasi radiologis (tepat 1 bulan pascaoperasi).