BAB 2
TINJAUAN PUSTAKA 2.3 HIV/AIDS
2.3.1 Epidemiologi 1. Situasi Global
Berbagai aspek budaya, sosial, dan perilaku yang berbeda
menentukan karakteristik penyakit HIV di setiap daerah. Angka
seroprevalensi di antara pengguna obat suntik sangat bervariasi di
seluruh dunia, namun epidemi terkini terjadi di Eropa bagian
timur, Rusia, dan India bagian utara (Mandal, 2008).
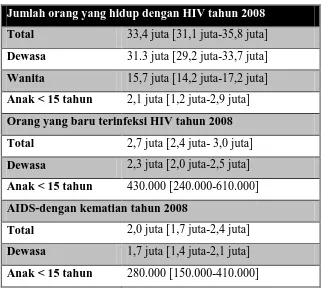
Tabel 2.1. Rekapitulasi Global Epidemi AIDS
Jumlah orang yang hidup dengan HIV tahun 2008 Total 33,4 juta [31,1 juta-35,8 juta] Dewasa 31.3 juta [29,2 juta-33,7 juta] Wanita 15,7 juta [14,2 juta-17,2 juta] Anak < 15 tahun 2,1 juta [1,2 juta-2,9 juta] Orang yang baru terinfeksi HIV tahun 2008 Total 2,7 juta [2,4 juta- 3,0 juta] Dewasa 2,3 juta [2,0 juta-2,5 juta] Anak < 15 tahun 430.000 [240.000-610.000] AIDS-dengan kematian tahun 2008
Total 2,0 juta [1,7 juta-2,4 juta] Dewasa 1,7 juta [1,4 juta-2,1 juta] Anak < 15 tahun 280.000 [150.000-410.000]
Catatan: jarak estimasi pada tabel dibagi batas jumlah yang
aktual, berdasarkan informasi terbaik yang tersedia.
Gambar 2.1. Diagnosis Infeksi HIV pada dewasa dan remaja
dilhat dari perilaku sex dan kategori transmisi, 2009–40 negara
dan 5 area dependen Amerika Serikat.
Sumber: CDC, 2009
Tabel 2.2. Epidemiologi HIV/AIDS di Asia
Jumlah orang yang hidup dengan HIV
2008: 4,7 juta [3,8 juta-5,5 juta]
2001: 4,5 juta [3,8 juta-5,2 juta] Jumlah Infeksi
Jumlah anak yang baru terinfeksi
Sumber: UNAIDS dan WHO, 2009
2. Situasi Nasional
Sejak ditemukannya kasus AIDS pertama di Indonesia
pada tahun 1987, perkembangan jumlah kasus HIV/AIDS yang
dilaporkan di Indonesia datri tahun ke tahun secara kumulatif
Pada tahun 2006 Ditjen PP & PL Depkes RI mengadakan
kegiatan estimasi populasi rawan tertular HIV dengan hasil
sebagai berikut:
Tabel 2.3. Estimasi Populasi Rawan Tertular HIV Tahun 2006
No. Kelompok Rawan Terinfeksi HIV Estimasi Jumlah ODHA 1. Penyalahguna NAPZA suntik (IDU) 90.000 2. Non-IDU partner dari IDU 12.810 3. Wanita Penjaja Seks (WPS) 8.910
4. Pelanggan WPS 28.340
5. Pasangan pelanggan WPS 5.200 6. Laki-laki Suka Laki-laki (LSL) 9.160
7. Waria 3.760
8. Pelanggan waria 2.230
9. Warga Binaan Pemasyarakatan (WBP)
5.190
10. Umum 27.470
Total 193.070
Sumber: Depertemen Kesehatan RI, 2006
Pada April 2009, jumlah penderita HIV dan AIDS di
Provinsi Sumatera Utara berjumlah 1680 (AIDS 872+HIV808),
dengan kasus terbanyak pada kota Medan dengan jumlah 581
penderita AIDS dan HIV 600 orang, menyusul Deli Serdang
berjumlah 142 (HIV 76+AIDS 66) penderita. Jumlah penderita
AIDS yang meninggal di Provinsi Sumatera Utara yang
dilaporkan berjumlah 124 orang sampai dengan April 2009 (KPA
2.3.2 Dasar Virologi dan Infeksi HIV 1. Struktur Genomik HIV
Acquired immune defficiency syndrome (AIDS) dapat
diartikan sebagai kumpulan gejala atau penyakit yang disebabkan
oleh menurunnya kekebalan tubuh akibat infeksi oleh virus HIV
(Human Immmunodeficiency Virus) yang termasuk famili
retroviridae, AIDS merupakan tahap akhir dari infeksi HIV
(Djoerban, 2007). HIV adalah retrovirus, anggota genus
Lentivirus, dan menunjukkan banyak gambaran fisikomia yang
merupakan ciri khas famili. Genom RNA lentivirus lebih
kompleks daripada genom RNA Retrovirus yang bertransformasi.
Virus mengandung tiga gen yang dibutuhkan untuk replikasi
retrovirus – gag, pol, dan env (Brooks, 2004.)
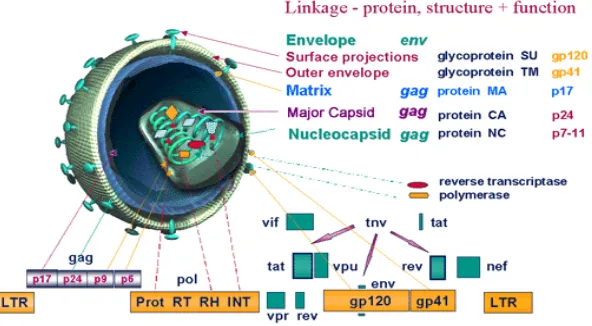
Gambar 2.2. Peta genome dari Lentivirus
Sumber: Osmand, 2002
Tabel 2.4. Antigen Mayor HIV, Tipe-1
Gen Produk Gen
Group-specific antigen/core (GAG)
P(protein) 18, p24, p55
Polymerase (POL) P31, P51, P666 Envelope (ENV) Gp (glycoprotein)41,
gp120, gp160
Sumber: Winn, 2006
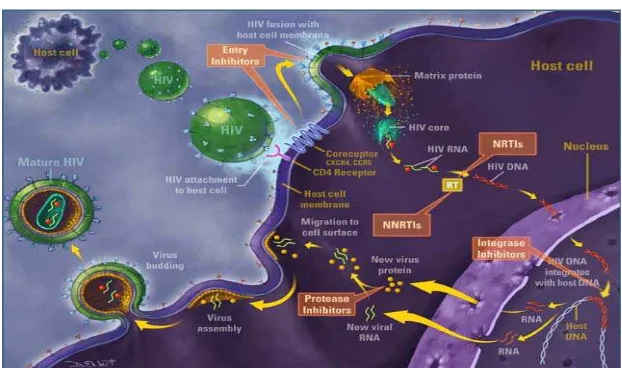
2. Siklus Hidup HIV dan Internalisasi HIV ke Sel Target
HIV merupakan retrovirus obligat intraselular dengan
replikasi sepenuhnya di dalam sel host. Perjalanan infeksi HIV di
dalam tubuh manusia diawali dari interaksi gp120 pada selubung
HIV berikatan dengan reseptor spesifik CD4 yang terdapat pada
permukaan membran sel target (kebanyakan limfosit T-CD4+). Sel
target utama adalah sel yang mempu mengekspresikan reseptor
CD4 (astrosit, mikroglia, monosit-makrofag, limfosit, Langerhan’s
dendritik).
Gambar 2.3. Poin potensial dari intervensi pada siklus hidup HIV
2.3.3 Transmisi Infeksi HIV
1. Transmisi melalui kontak seksual
Kontak seksual merupakan salah satu cara utama transmisi
HIV di berbagai belahan dunia. Virus ini dapat ditemukan dalam
cairan semen, cairan vagian, cairan serviks. Transmisi infeksi HIV
melalui hubungan seksual lewat anus lebih mudah karena hanya
terdapat membran mukosa rektum yang tipis dan mudah robek,
anus sering terjadi lesi.
2. Transmisi melalui darah atau produk darah
Transmisi dapat melalui hubungan seksual (terutama
homseksual) dan dari suntikan darah yang terinfeksi atau produk
darah (Asjö, 2002). Diperkirakan bahwa 90 sampai 100% orang
yang mendapat transfusi darah yang tercemar HIVakan mengalami
infeksi. Suatu penelitian di Amerika Serikat melaporkan risiko
infeksi HIV-1 melalui transfusi darah dari donor yang terinfeksi
HIV berkisar antara 1 per 750.000 hingga 1 per 835.000
(Nasronudin, 2007). Pemeriksaan antibodi HIV pada donor darah
sangat mengurangi transmisi melalui transfusi darah dan produk
darah (contoh, konsentrasi faktor VIII yang digunakan untuk
perawatan hemofolia) (Lange, 2001)
3. Transmisi secara vertikal
Transmisi secara vertikal dapat terjadi dari ibu yang
terinfeksi HIV kepada janinnya sewaktu hamil , persalinan, dan
setelah melahirkan melalui pemberian Air Susu Ibu (ASI). Angka
penularan selama kehamilan sekitar 5-10%, sewaktu persalinan
10-20%, dan saat pemberian ASI 10-20% (Nasronudin, 2007). Di
mana alternatif yang layak tersedia, ibu-ibu positif HIV-1 tidak
boleh menyusui bayinya karena ia dapat menambah penularan
perinatal (Parks, 1996). Selama beberapa tahun terakhir,
ditemukan bahwa penularan HIV perinatal dapat dikaitkan lebih
Penularan vertikal lebih sering terjadi pada kelahiran preterm,
terutama yang berkaitan dengan ketuban pecah dini (Cunningham,
2004).
4. Potensi transmisi melalui cairan tubuh lain
Walaupun air liur pernah ditemukan dalam air liur pada
sebagian kecil orang yang terinfeksi, tidak ada bukti yang
menyakinkan bahwa air liur dapat menularkan infeksi HIV baik
melalui ciuman biasa maupun paparan lain misalnya sewaktu
bekerja bagi petugas kesehatan. Selain itu, air liur dibuktikan
mengandung inhibitor terhadap aktivitas HIV. Demikian juga
belum ada bukti bahwa cairan tubuh lain misalnya air mata,
keringat dan urin dapat merupakan media transmisi HIV
(Nasronudin, 2007).
5. Transmisi pada petugas kesehatan dan petugas laboratorium
Berbagai penelitian multi institusi menyatakan bahwa
risiko penularan HIV setelah kulit tertusuk jarum atau benda tajam
lainnya yang tercemar oleh darah seseorang yang terinfeksi HIV
adalah sekitar 0,3% sedangkan risiko penularan HIV ke membran
mukosa atau kulit yang mengalami erosi adalah sekitara 0,09%. Di
rumah sakit Dr. Sutomo dan rumah sakit swasta di Surabaya,
terdapat 16 kasus kecelakaan kerja pada petugas kesehatan dalam
2 tahun terakhir. Pada evaluasi lebih lanjut tidak terbukti terpapar
HIV (Nasronudin).
2.3.4 Patogenesis dan Patofisiologi HIV 1. Patogenesis
Awalnya terjadi perlekatan antara gp120 dan reseptor sel
CD4, yang memicu perubahan konformasi pada gp120 sehingga
memungkinkan pengikatan dengan koreseptor kemokin (biasanya
CCR5 atau CXCR4). Setelah itu terjadi penyatuan pori yang
Gambar 2.4. Patofisiologi HIV
Sumber: Castillo, 2005
Setelah berada di dalam sel CD4, salinan DNA
ditranskripsi dari genom RNA oleh enzim reverse transcriptase
(RT) yang dibawa oleh virus. Ini merupakan proses yang sangar
berpotensi mengalami kesalahan. Selanjutnya DNA ini ditranspor
ke dalam nukleus dan terintegrasi secara acak di dalam genom sel
pejamu. Virus yang terintegrasi diketahui sebagai DNA provirus.
Pada aktivasi sel pejamu, RNA ditranskripsi dari cetakan DNA ini
dan selanjutnya di translasi menyebabkan produksi protein virus.
Poliprotein prekursor dipecah oleh protease virus menjadi enzim
(misalnya reverse transcriptase dan protease) dan protein
struktural. Hasil pecahan ini kemudian digunakan untuk
menghasilkan partikel virus infeksius yang keluar dari permukaan
sel dan bersatu dengan membran sel pejamu. Virus infeksius baru
(virion) selanjutnya dapat menginfeksi sel yang belum terinfeksi
dan mengulang proses tersebut. Terdapat tiga grup (hampi semua
infeksi adalah grup M) dan subtipe (grup B domina di Eropa)
2. Patofisiologi
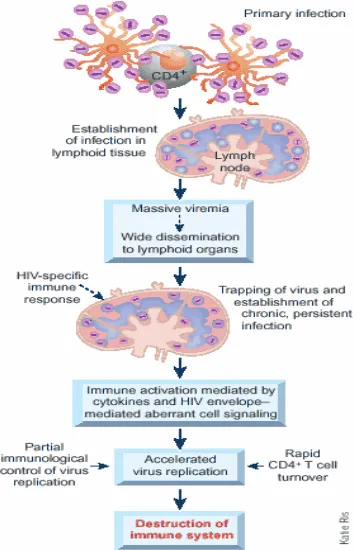
Karena peran penting sel T dalam “menyalakan” semua
kekuatan limfosit dan makrofag, sel T penolong dapat dianggap
sebagai “tombol utama” sistem imun. Virus AIDS secara selektif
menginvasi sel T penolong, menghancurkan atau melumpuhkan
sel-sel yang biasanya megatur sebagian besar respon imun. Virus
ini juga menyerang makrofag, yang semakin melumpuhkan sistem
imun, dan kadang-kadang juga masuk ke sel-sel otak, sehingga
timbul demensia (gangguan kapasitas intelektual yang parah) yang
dijumpai pada sebagian pasien AIDS (Sherwood, 2001).
Gambar 2.5. Patogenesis HIV
Sumber: Fauci, 2003
Dalam tubuh ODHA, partikel virus bergabung dengan
DNA sel pasien, sehingga satu kali seseorang terinfeksi HIV,
seumur hidup ia akan tetap terinfeksi. Dari semua orang yang
tahun pertama, 50% berkembang menjadi AIDS sesudah 10
tahun, dan sesudah 13 tahun hampir semua orang yang terinfeksi
HIV menunjukkan gejala AIDS, dan kemudian meninggal. Gejala
yang terjadi adalah demam, nyeri menelan, pembengkakan
kelenjar getah bening, ruam, diare, atau batuk. Setelah infeksi
akut, dimulailah infeksi HIV asimptomatik (tanpa gejala). Masa
tanpa gejala ini umumnya berlangsung selama 8-10 tahun
(Djoerban 2008).
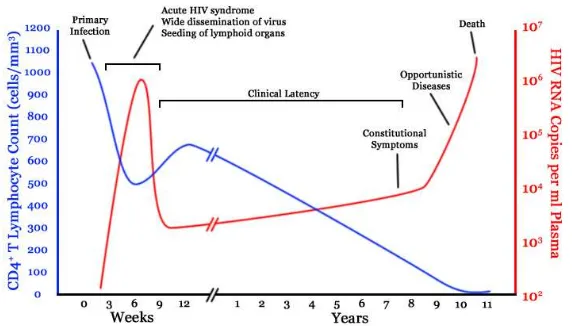
Gambar 2.6. Gambaran waktu CD4 T-cell dan perubahan
perkembangan virus berkesinambungan pada infeksi HIV yang
tidak diterapi.
Sumber: Bennet, 2011
Pada waktu orang dengan infeksi HIV masih merasa sehat,
klinis tidak menunjukkan gejala, pada waktu itu terjadi replikasi
HIV yang tinggi, 10 partikel setiap hari. Bersamaan dengan
replikasi HIV, terjadi kehancuran limfosit CD4 yang tinggi,
untungnya tubuh masih bisa mengkompensasi dengan
2.3.5 Diagnosis dan Pemeriksaan Infeksi HIV/AIDS 1. Diagnosis
Diagnosis infeksi HIV & AIDS dapat ditegakkan
berdasarkan klasifikasi klinis WHO dan atau CDC. Di Indonesia
diagnosis AIDS untuk keperluan surveilans epidemiologi dibuat
bila menunjukkan tes HIV positif dan sekurang-kurangnya
didapatkan dua gejala mayor dan satu gejala minor (Nasronudin,
2007).
Tabel 2.5. Gejala Mayor dan Minor pada Pasien HIV & AIDS
Gejala Karekteristik
Mayor Berat badan menurun lebih dari 10% dalam 1 bulan Diare kroniks yang berlangsung lebih dari 1 bulan
Demam berkepanjangan lebih dari 1 bulan
Penurunan kesadaran dan ganggguan neurologis
Ensefalopati HIV
Minor Batuk menetap lebih dari 1 bulan Dermatitis generalisata
Herpes zoster multisegmental berulang
Kandidiasis orofaringeal
Herpes simpleks kroniks progresif
Limfadenopati generalisata
Infeksi jamur berulang pada alat kelamin wanita
Retinitis oleh virus sitomegalo
Sumber: Nasronudin, 2007
Derajat berat infeksi HIV dapat ditentukan sesuai
ketentuan WHO melalui stadium klinis pada orang dewasa serta
Klasifikasi Klinis dan CD4 (CDC)
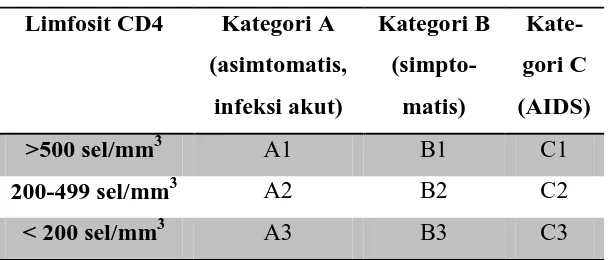
Tabel 2.6. Klasifikasi klinis dan CD4 orang dewasa menurut
CDC
Limfosit CD4 Kategori A (asimtomatis,
Sumber: Nasronudin, 2007
2. Pemeriksaan
Terdapat beberapa pemeriksaan laboratorium untuk
menentukan adanya infeksi HIV. Salah satu cara penentuan
serologi HIV yang dianjurkan adalah ELISA, mempunyai
sensitivitas 93-98% dengan spesifitas 98-99%. Pemeriksaan
serologi HIV sebaiknya dilakukan dengan 3 metode berbeda.
Dapat dilanjutkan dengan pemeriksaan yang lebih spesifik
Western blot (Nasronudin, 2007).
Tes serologi standar terdiri dari EIA dan diikuti konfirmasi
WB. Melalui WB dapat ditentukan antibodi terhadap komponen
protein HIV yang meliputi inti (p17, p24, p55), polimerase (p31,
p51, p66), dan selubung (envelope) HIV (gp41, gp120, gp160).
Bila memungkinkan pemeriksaan WB selalu dilakukan karena tes
penapisan melalui EIA terdapat potensi false positif 2%.
Interpretasi WB meliputi (Nasronudin, 2007):
a. Negatif: tidak ada bentukan pita
b. Positif: reaktif terhadap gp120/160 dan gp41 atau p24
c. Indeterminate: terdapat berbagai pita tetapi tidak memenuhi
Akurasi pemeriksaan serologi standar (EIA dan WB atau
immunoflourescent assay) sensitivitas dan spesifitasnya mencapai
> 98%(Nasronudin, 2007).
2.3.6 Penatalaksanaan Klinis Infeksi HIV/AIDS
Penatalaksanaan penderita AIDS di UPIPI (Nasronudin, 2007)
a) Penatalaksanaan Umum
Istirahat, dukungan nutrisi yang memadai berbasis
makronutrien dan mikronutrien untuk penderita HIV&AIDS,
konseling termasuk pendekatan psikologis dan psikososial,
membiasakan gaya hidup sehat antara lain membiasakan senam
seperti yang dilakukan di UPIPI.
b) Penatalaksanaan Khusus
Pemberian antiretroviral therapy (ART) kombinasi, terapi
infeksi sekunder sesuai jenis infeksi yang ditemukan, terapi
malignansi.
Terapi Antiretroviral
Pemberian ARV tidak serta merta segera diberikan begitu saja
pada penderita yang dicurigai, tetapi perlu menempuh
langkah-langkah yang arif dan bijaksana, serta mempertimbangkan berbagai
faktor; dokter telah memberikan penjelasan tentang manfaat, efek
samping, resistensi dan tata cara penggunaan ARV; kesanggupan dan
kepatuhan penderita mengkonsumsi obat dalam waktu yang tidak
terbatas; serta saat yang tepat untuk memulai terapi ARV
Tabel 2.7. Rekomendasi memulai terapi antiretroviral penderita
dewasa menurut WHO (2006).
Stadium Klinis WHO
Pemeriksaan CD4 tidak dapat dilakukan
Pemeriksaan CD4 dapat dilakukan
I ARV belum direkomendasikan
Terapi bila CD4 <200 sel/
mm3
II ARV belum direkomendasikan
Mulai terapi bila CD4
<200 sel/mm3
III Mulai terapi ARV Pertimbangkan terapi bila CD4 <350 sel/mm3acd dan
mulai ARV sebelum CD4
turun <200 sel/mm3
IV Mulai terapi ARV Terapi tanpa
mempertimbangkan
jumlah CD4
Sumber: Nasronudin, 2007
2.4 Infeksi Opportunistik dan HIV/AIDS
Penyebab utama morbiditas dan mortalitas di antara pasien dengan
stadium lanjut infeksi HIV adalah infeksi oportunistik, yaitu infeksi berat
yang diinduksi oleh agen yang jarang menyebabkan penyakit serius pada
individu yang imunokompeten. Infeksi oportunistik biasanya tidak terjadi
pada pasien yang terinfeksi HIV hingga jumlah sel T CD4 turun dari kadar
normal sekitar 1.000 sel/µl menjadi kurang dari 200 sel/ µl. Ketika
pengobatan terhadap beberapa patogen oportunistik umum terbentuk dan
penatalaksanaan pasien AIDS memungkinkan ketahanan yang lebih lama,
Tabel 2.8. Pola Infeksi Oportunistik di RS Ciptomangunkusumo (n=698)
Infeksi Oportunistik %
Kandidiasis (orafaring, esofagus) 40
TBC paru 37,1
Diare kronik 27,1
Pneumonia bakteri 16,7
Toksoplasma ensefalitis 12
TBC luar paru 11,8
Herpes Zoster 6,3
Sumber: Merati, 2007
2.4.1 Patogen Penyebab
Pada infeksi oleh human immunodeficiency virus (HIV) ,
tubuh secara gradual akan mengalami penurunan imunitas akibat
penurunan jumlah dan fungsi limfosit CD4. Pada keadaan di mana
jumlah dan fungsi limfosit CD4. Pada keadaan di mana jumlah
limfosit CD4 <200/ml atau kurang, sering terjadi gejala penyakit
indikator AIDS. Spektrum infeksi yang terjadi pada keadaan imunitas
tubuh menurun pada infeksi HIV ini disebut infeksi oportunistik
(Merati, 2007).
Perjalan menuju infeksi oportunistik pada pengidap HIV
sangat ditentukan oleh mekanisme regulasi imun pada tubuh pengidap
HIV tersebut. Regulasi imun ternyata dikendalikan oleh faktor
genetik, imunogenetika, salah satunya adalah sistem HLA yang pada
setiap individu akan menunjukkan ekspresi yang karakteristik. Pada
awal masuknya HIV ke dalam tubuh manusia, mekanisme respon
imun yang terjadi adalah up regulation, tetapi lambat laun akan terjadi
down regulation karena kegagalan dalam mekanisme adaptasi dan
terjadi exhausted dari sistem imun. Keadaan ini menyebabkan tubuh
pengidap HIV menjadi rentan terhadap infeksi oportunistik
Organisme penyebab IO adalah organisme yang merupakan
flora normal, maupun organisme patogen yang terdapat secara laten
dalam tubuh yang kemudian mengalami reaktivasi. Spektrum IO pada
defisiensi imun akibat HIV secara umum mempunyai pola tertentu
dibandingkan IO pada defisiensi imun lainnya. Namun ada gambaran
IO yang spesifik untuk beberapa daerah tertentu. Semakin menurun
jumlah limfosit CD4 semakin berat manifestasi IO dan semakin sulit
mengobati, bahkan sering mengakibatkan kematian. Pegobatan
dengan antiretroviral (ARV) dapat menekan replikasi HIV, sehingga
jumlah limfosit CD4 relatif stabil dalam jangka waktu panjang, dan
keadaan ini mencegah timbulnya infeksi oportunistik. Organisme
yang sering menyebabkan IO terdapat di lingkungan hidup kita yang
terdekat, seperti air, tanah, atau organisme tersebut memang berada
dalam tubuh kita pada keadaan normal, atau tinggal secara laten lalu
mengalami reaktivasi (Merati, 2007).
Tabel 2.9. Penyebab Infeksi Oportunistik pada AIDS, Sumber dan
Transmisinya
Organisme Sumber Cara
Transmisi
Penularan Orang ke
Orang Bakteria
1. MTB Reaktivasi endogen,
orang sakit
inhalasi Ya
2. MAC Air, tanah Inhalasi,
ingestion
Tidak
3. Salmonella Air, tanah ingestion Tidak
2. Herpes Zozter Reaktivasi endogen, orang sakit
Tidak tentu Tidak tentu
3. CMV Reaktivasi endogen, orang sakit
Seksual,
darah
Ya
4. EBV Reaktivasi endogen, orang sakit
Inhalasi Mungkin
2. Toksoplas-ma
Gondii
Reaktivasi endogen, orang sakit
Ingestion Tidak
3.
Mikrospori-2. Kriptokokkus
Neoforman
Tanah, kotoran
burung/ binatang
Inhalasi Tidak
3. Aspergillus Tanah Inhalasi Tidak
4. Histoplasma
Capsulatum
Air, tanah Inhalasi/ing
-estion
Tidak
5. Coccidioido
immitis
Air, tanah Inhalasi/ing
-estion
Tidak
Sumber: Merati, 2007
1. Penyakit kulit dan mulut
Pasien-pasien yang menderita AIDS (acquired
immunodeficiency syndrome) mengalami peningkatan risiko
terjadinya sejumlah kelainan mukokutan, yaitu (Brown, 2005):
b. “leukoplakia berambut” di mulut–terdapat kerutan-kerutan
putih pada bagian tepi lidah yang disebabkan oleh virus
Epstein-Barr.
c. Infeksi stafilokokus, herpes zoster, moluskum kontangiosum,
dan infeksi jamur dermatofit lebih mudah timbul pada
pasien-pasien AIDS.
d. Serangan herpes simpleks terjadi lebih sering dan lebih hebat,
dan lesi-lesi bisa menjadi kronis.
e. Sarkoma Kaposi: suatu tumor yang dianggap berasal dari
enotel pembuluh darah dan ada hubungannya dengan infeksi
human herpes virus type 8 (HHV-8). Lesi biasanya multipel,
dan dapat timbul pada bagian manapun di kulit, begitu pula
pada bagian organ-organ dalam. Kelainan ini jarang
menyebabkan kematian pada pasien AIDS, yang biasanya
meninggal akibat terjadinya infeksi yang menyertainya.
Merupakan tumor yang radiosensitif.
f. Psoriasis yang sudah ada sebelumnya pada pasien AIDS dapat
menjadi lebih hebat dan ekstensif.
g. Angiomatosis basiler. Lesi ini disebabkan oleh basil
Bartonella henselae.
h. Angiomatosis basiler. Lesi ini disebabkan oleh basil
Bartonella henselae. Lesi yang seperti angioma ini terjadi pada
kulit, mukosa, dan organ dalam. Kelainan ini dapat diobati
dengan eritromisin.
i. Kelainan-kelainan terkait obat. Obat-obat antiretrovirus yang
saat ini digunakan secara luas untuk mengobati infeksi HIV
dapat menyebabkan timbulnya bercak-bercak pada kulit dan
terjadinya pigmentasi pada kuku.
j. Infeksi varicella-zoster virus (VZV) dapat menjadi buruk,
kronis, dan dapat menjadi komplikasi infeksi parenkim,
imunodefisiensi, infeksi VZV memiliki tampilan klinis seperti
lesi verukus dermatom kronik; satu atau lebih nyeri ulkus
kronik tau lesi ektimatus, ulkus, atau nodulmenyerupai
karsinoma sel basal atau karsinoma sel squamos. Herpes zoster
dapat rekuren pada dermatom yang sama atau
dermatom-dermatom lainnya (Fitzpatrick, 2001).
2. Penyakit Gastrointestinal
Penyakit terkait HIV seringkali melibatkan saluran
gastrointestinal (GI). Penurunan berat badan dan selera makan
merupakan gejala umum apapun patologinya (Mandal, 2008).
a. Penyakit esofagus biasanya timbul dengan keluhan nyeri saat
menelan dan disfagia. Kandidiasis merupakan penyebab 80%
kasus (terjadi pada 30% pasien dengan OCP). Plak
pseudomembranosa tampak saat pemeriksaan barium meal
sebagai defek pengisian (filling defects) dan saat endoskopi.
b. Penyakit usus halus sering berhubungan dengan diare cair
bervolume banyak, nyeri perut dan malabsorpsi. Bila terdapat
imunidefisiensi sedang (100-200 CD4 sel/mm3),
Cryptosporidium, mikrosporidium, dan Giardia merupakan
penyebab yang mungkin. Bila kadar CD4 <50 sel/mm3,
Mycobacterium avium intercelluler (MAI) dan CMV
merupakan diagnosis alternatif.
c. Penyakit usus besar timbul sebagai diare (sering berdarah)
bervolume sedikit yang disertai dengan nyeri perut. Suatu
patogen enterik bakterial standar mungkin berperan seperti
Clostridium difficile. Kolitis CMV merupakan diagnosis
penting pada pasien dengan hitung CD4 rendah yang terjadi
pada hingga 5% pasien. Penegakan diagnosis diakukakn
melalui endoskopi yang sering memperlihatkan ulkus dalam
biopsi. Megakolon toksik, perdarahan, dan perforasi dapat
menyebabkan komplikasi pada infeksi.
3. Penyakit hepatobilier
a. Penyakit bilier dapat menyebabkan komplikasi pada infeksi
CMV, Crytosporidium, atau mikrosporidium dalam bentuk
kolangitis sklerosans atau kolesistitis akalkulia. Manifestasinya
adalah nyeri kuadran kanan atas, muntah, dan demam; ikterus
jarang terjadi. Pada kolangitis sklerosans, peningkatan
fosfatase alkali dan γ-glutamil transferase serum biasanya mendahului timbulnya ikterus. Pencitraan ultra sonografi
memperlihatkan pelebaran saluran empedu. Akan tetapi,
endoscopic retrograde cholangiopancreatography (ERCP)
penting untuk memperlihatkan gambaran menyerupai kabut
intrahepatik dan ekstrahepatik yang khas untuk kolangitis
sklerosans (Mandal, 2008).
b. Penyakit hati dapat disebabkan oleh koinfeksi dengan HBV
atau HCV. Koinfeksi hepatitis B atau C menjadi masalah yang
meningkat pada HIV. Pada kedua hepatitis tersebut, viremia
lebih tinggi dan penyakit lebih agresif. Pada koinfeksi HBV,
imunosupresi yang terlihat pada penyakit tahap lanjut dapat
memberikan suatu perlindungan, karena kerusakan hepar
diperantarai oleh sistem imun. Stimulan imun (interferon) dan
antivirus (3TC, tenofovir) memiliki peran dalam pengobatan.
Pada hepatitis C, respons terhadap inerferon dan ribavirin tidak
4. Penyakit Paru
Lebih dari setengah pasien-pasien dengan HIV akan
mengalami penyakit paru pada suatu waktu tertentu. Beberapa
faktor mempengaruhi kemungkinan penyebabnya termasuk hitung
CD4, etnis, dan usia, kelompok risiko, serta riwayat profilaksis
PCP.
Tabel 2.10. Diagnosis Banding Gambaran Rontgen Toraks
Gambaran Rontgen Penyebab Utama
Infiltrat difus Pneumonia pneumocystis carinii, tuberkulosis (milier), KS, NHL
Konsolidasi nodul/fokal
KS, tuberkulosis, NHL, pneumonia
bakterial piogenik
Limfadenopati hilus Tuberkulosis, KS, NHL
Efusi pleura KS, tuberkulosis, pneumonia bakterial piogenik
KS, sarkoma Kaposi; NHL, limfoma non-Hodgkin. Sumber: Mandal, 2008
5. Penyakit sistem saraf/mata
Penyakit sistem saraf umum terjadi pada infeksi HIV.
Kategori manifestasinya yang luas merupakan lesi desak ruang
(spaceoccupying lesion), suatu penyakit demensia global, serta
penyerta saraf radiks dan perifer (Mandal, 2008).
Tabel. 2.11. Diagnosis Banding Penyakit Sistem Saraf dan Mata
Lokasi Penyakit
Manifestasi Penyebab Utama
Otak Lesi desak ruang Toxoplasma, PCNSL, PMFL
Ensefalopati HIV, CMV
meningitis Cryptococcus
Medula spinalis Paraparesis spastic Mielopati vakuolar HIV
Radiks saraf Kelemahan/ baal pada tungkai,
inkontinensia
CMV
Saraf perifer Nyeri, baal pada tungkai
HIV, obat-obatan
(ddC, d4T, dll)
Retinitis Floater, defek lapang pandang
Asimtomatik HIV
CMV, sitomegalovirus; PMFL, progressive multifocal leucoencephalopathy; PCNSL, primary CNS; VZV, virus varisela zoster.
Sumber: Mandal, 2008
6. Kondisi diseminata dan lain-lain
Dalam keadaan deplesi imun yang berat (CD4<50
sel/mm3), penyakit diseminata tidak jarang terjadi dan patogen OI
multipel dapat diidentifikasi (misalnya MAI, CMV). Seringkali
manifestasinya adalah gejala nonspesifik berupa demam dan
penurunan berat badan dengan bukti anemia pada uji laboratorium.
1. Sumsum tulang. Anemia tidak jarang terjadi pada HIV tahap
lanjut. Penyebabnya banyak namun infiltrasi sumsum tulang
(misalnya MAI, NHL), supresi sumsum tulang (ZDV),
kehilangan darah (sarkoma Kaposi gastrointestinal), dan
Leukopenia biasanya terdapat pada keadaan penggantian
sumsum tulang seperti di atas atau toksisitas obat. Limfopenia
merupakan penanda untuk HIV dan fungsi imunologis.
Trombositopenia dapat timbul pada awal (5-10%) dengan
manifestasi yang serupa dengan ITP: responsnya terhadap
imunoglobulin baik namun hanya jangka penek; pengobatan
pilihan adalah HAART.
2. Mycobacterium avium-intercellulare merupakan
mikobakterium lingkungan yang umumnya terdapat dalam air
dan makanan. Infeksi terjadi setelah kolonisasi slauran
pernapasan dan gastrointestinal dalam sebagian besar kasus.
Penyakit diseminata:
a. Hanya terjadi bila hitung CD4 < 50 sel/mm3.
b. Mengenai semua organ (terutama sistem retikuloendotelial)
dengan infiltrasi masif organisme dan respons inflamasi
minimal.
c. Timbul sebagai demam, berkeringat, penurunan berat
badan, diare kronik, muntah dan nyeri perut;
hepatosplenomegali dan limfadenopati biasa didapatkan
pada pemeriksaan fisik. CT scan biasanya menunjukkan
limfadenopati intraabdomen dan mediastinum.
2.4.2 Profilaksis untuk Infeksi Oportunistik
Penelitian yang sahih telah membuktikan efektifitas profilaksis
kotrimoksasol dalam menurunkan angka kematian dan kesakitan dari
berbagai tingkat latar belakang resisten terhadap kotrimoksasol dan
prevalensi malaria. Oleh karena itu dianjurkan bagi semua ODHA
dewasa dan remaja yang memenuhi kriteria klinik dan imunitas untuk
terapi ARV harus pula diberi profilaksis kotrimoksasol untuk
mencegah serangan PCP dan toksoplasmosis (Depertemen Kesehatan,
Pemberian ARV telah menyebabkan kondisi kesehatan ODHA
menjadi jauh lebih baik. Infeksi kriptoporidiasis yang sebelumnya
sukar diobati, menjadi lebih mudah ditangani. Infeksi penyakit
oportunistik lain yang berat, seperti infeksi virus sitomegalo dan
infeksi mikobakterium atipikal, dapat disembuhkan (Djoerban, 2007).
Pemberian obat antiretroviral akan menekan jumlah HIV
dalam darah sehingga penghancuran CD4 dapat dikurangi. Namun
demikian kekebalan tubuh juga dapat menimbulkan sindrom imun
rekonstitusi yaitu sindrom yang timbul akibat terjadinya proses radang
setelah kekebalan tubuh pulih kembali. Sindrom ini dapat berupa
demam, pembengkakan kelenjar limfe, batuk serta perburukan foto
toraks. Sindrom ini sering terjadi pada pasien yang mengalami infeksi
oportunistik TB namun juga dapat timbul pada infeksi oportunistik