LAPORAN KASUS 1. IDENTITAS PASIEN
Nama : Tn. Muh. Untung Toha Jenis kelamin : Laki-laki
Umur : 26 tahun ( 21-12-1987) Pekerjaan : Mahasiswa
No. RM : 697062
Tanggal MRS : 5 – januari - 2015 2. ANAMNESIS
Keluhan utama : Sesak yang dirasakan memberat dalam beberapa hari terakhir.
Anamnesis terpimpin : Dialami sejak 3 minggu terakhir, awalnya pasien merasa kadang-kadang sesak dan tidak mengganggu aktivitas, tapi berapa hari terakhir semakin sesak dan mengganggu aktivitas sehari-hari, pasien masih bisa tidur dengan menggunakan satu bantal, memberat saat pasien batuk dan melakukan aktivitas, batuk dialami 1 bulan sebelum masuk rumah sakit, memberat dalam 3 minggu ini, ada lendir berwarna kuning kehijauan, tidak ada darah, nyeri dada ada bila batuk sangat keras saja.
Ada demam, sejak dua minggu terakhir, terus menerus dan berkurang bila minum obat penurun demam (paracetamol), menggigil ada dan berkeringat banyak terutama pada malam hari. Nyeri kepala tidak ada, pusing tidak ada, nyeri menelan tidak ada, Mual tidak ada, muntah tidak ada, nyeri ulu hati tidak ada, nyeri perut tidak ada. Nafsu makan menurun, ada penurunan berat badan sekitar 15 kg dalam 2 bulan terakhir tanpa penyebab yang jelas.
BAK: kesan lancar warna kuning
Riwayat penyakit sebelumnya: riwayat kontak dengan penderita batuk lama tidak jelas, riwayat OAT sebelumnya tidak ada, riwayat malaria tidak ada, riwayat DM tidak ada, riwayat merokok tidak ada, riwayat kontak dengan perokok ada. 3. STATUS PRESENT
Sakit sedang Gizi kurang
o BB : 45 kg
o TB : 165 cm
o IMT : 16,54 kg/m2 (kurang) Composmentis
Tanda Vital
TD : 110/80 mmHg Nadi : 88 x/menit
Pernapasan : 28 x/menit; tipe: thoracoabdominal
Suhu : 380C
4. PEMERIKSAAN FISIS Kepala
Ekspresi : normal Simetris muka: kanan = kiri Deformitas : (-)
Rambut : hitam, lurus, sukar dicabut Mata
Eksoptalmus/enoptalmus : (-)
Telinga
Tophi : (-)
Nyeri tekan di prosesus mastoideus: (-) Pendengaran : dalam batas normal Hidung
Perdarahan : (-) Sekret : (-) Mulut
Bibir : sianosis (-) Gigi geligi : normal
Gusi : perdarahan (-) Leher
Kelenjar getah bening : tidak ada pembesaran Kelenjar gondok : tidak ada pembesaran
DVS : R-2 cmH2O
Pembuluh darah : venaectasis (-) Kaku kuduk : (-)
Tumor : (-)
Thorax Inspeksi:
Bentuk : simetris kiri=kanan Pembuluh darah : venaectasis (-) Buah dada : simetris
Paru-paru Palpasi:
Fremitus raba : menurun pada hemithorax sinistra dan dextra setinggi ICS IX Nyeri tekan : (-)
Perkusi:
Paru : redup pada ICS III kiri dan kanan dan pekak pada ICS IX paru kiri dan kanan
Batas paru depan kanan : ICS VI dextra
Batas paru belakang kanan : vertebra thoracalis IX dextra posterior Batas paru belakang kiri : vertebra thoracalis X sinistra posterior Auskultasi:
Bunyi pernapasan : vesikuler
Bunyi tambahan : Rh +/+ (rhonki basah kasar pada apeks dan medial paru kanan, rhonki basah pada apeks dan basal paru sinistra) Wh
-/- Jantung
Inspeksi : ictus cordis tidak tampak Palpasi : ictus cordis tidak teraba
Perkusi : pekak, batas jantung dalam batas normal Auskultasi : bunyi jantung I/II murni regular, bising (-) Abdomen
Inspeksi : datar, ikut gerak napas Palpasi : nyeri tekan epigastrium (-) Hati : tidak teraba
Limpa : tidak teraba Ginjal : tidak teraba
Perkusis : tympani, ascites (-)
Auskultasi : peristaltic (+) kesan normal
Anus dan rectum : tidak dilakukan pemeriksaan Punggung:
Palpasi : nyeri tekan (-), massa teraba (-), Perkusi : nyeri ketok (-)
Auskultasi : Rh +/+ (rhonki basah kasar pada apeks dan medial paru kanan, rhonki basah pada apeks dan basal paru sinistra) Wh
-/-Gerakan : normal Lain-lain : (-)
Ekstremitas : akral hangat, edema pretibial -/-, dorsum pedis -/-, pembesaran KGB (-),
5. PEMERIKSAAN PENUNJANG Laboratorium
WBC : 15,7 x 103 u/L RBC : 4.30 x 106 u/L HGB : 10,2 g/dl
HCT : 31,9%
PLT : 376 x 103 u/L Limfosit : 17.1%
Neutrofil : 74,9%
6. DIAGNOSIS
Pneumonia dd/ TB paru Efusi pleura bilateral
7. PENATALAKSANAAN AWAL Diet biasa RL : D5% 1:1 28 tpm Paracetamol tab 3 x 500 mg Ambroxol 30 mg 3 x 1
Inj. Ceftriaxone 2 gr / 24 jam / drips
8. RENCANA PEMERIKSAAN Foto thorax PA
Sputum BTA 3x, gram, jamur
Kultur sputum gram dan sensitivitas antibiotik
Urinalisa, SGOT/SGPT, ureum/kreatinin, GDS, LED, ADT, elektrolit
9. PROGNOSIS Dubia at Bonam
10. RESUME
Berdasarkan anamnesis, pemeriksaan fisik, dan penunjang maka pasien ini didiagnosis sebagai Pneumonia dd/ TB paru, anemia kemungkinan karena penyakit kronik, efusi pleura bilateral, dan malnutrisi.
11. FOLLOW UP
6 januari 2015 S: demam (+), menggigil (+), batuk (+), lendir (+) warna kuning, sesak (+), mual (+) O: KU : Sakit sedang/ gizi
Kepala: anemis (+), ikterus (-) Thorax:
BP: vesikuler; BT: Rh +/+ (rhonki basah kasar pada apeks dan medial paru kanan, rhonki basah kasar pada apeks dan basal paru sinistra) Wh
RBC : 4,30 x 106 u/L HGB : 10,2 gr/dl HCT : 31,9% PLT : 376 x 103 u/L Limfosit: 17,1% Neutrofil:74,9% GDS : 125 gr/dl SGOT : 59 SGPT : 47 Ureum : 12 Kreatinin : 0,5 Natrium : 146 Kalium : 4,2 Chlorida : 98 Thorax PA:
Bercak berawan pada lapangan paru kiri dan paru kanan atas Cavitas pada paru kiri atas
Sinus costophrenicus kiri dan kanan tumpul
A:
- Pneumonia DD/ TB paru - Efusi pleura bilateral - Malnutrisi
- Anemia kemungkinan karena penyakit kronik
batuk (+), lendir (+) warna
Kepala: anemis (+), ikterus (-) Thorax:
BP: vesikuler; BT: Rh +/+ (rhonki basah kasar pada apeks dan medial paru kanan, rhonki basah kasar pada apeks dan basal paru sinistra) Wh
-/-- Pneumonia DD/ TB paru - Efusi pleura bilateral
Inj. Ceftriaxone 2 gr drips dalam 100 cc Nacl 0,9% /
8 januari 2015 S: demam (+), batuk (+), lendir (+) , sesak (+).
R/
O: KU : Sakit sedang/ gizi
Kepala: anemis (+), ikterus (-) Thorax:
BP: vesikuler; BT: Rh +/+ (rhonki basah kasar pada apeks dan medial paru kanan, rhonki basah kasar pada apeks dan basal paru sinistra) Wh
-/-- Pneumonia DD/ TB paru - Efusi pleura bilateral
Inj. Ceftriaxone 2 gr drips dalam 100 cc Nacl 0,9% /
9 januari 2015 S: demam (+), batuk (+), lendir (+) kehijauan , sesak (+).
O: KU : Sakit sedang/ gizi R/
Diet biasa
kurang/ composmentis TD: 100/60 mmHG N: 90 x/menit P: 28 x/menit S: 38,30C
Kepala: anemis (+), ikterus (-) Thorax:
BP: vesikuler; BT: Rh +/+ (rhonki basah kasar pada apeks dan medial paru kanan, rhonki basah kasar pada apeks dan basal paru sinistra) Wh
-/-- Pneumonia DD/ TB paru - Efusi pleura bilateral - Malnutrisi
- Anemia kemungkinan karena penyakit kronik
tpm
Inj. Ceftriaxone 2 gr drips dalam 100 cc Nacl 0,9% /
TD: 100/60 mmHG N: 90 x/menit P: 28 x/menit S: 38,30C
Kepala: anemis (+), ikterus (-) Thorax:
BP: vesikuler; BT: Rh +/+ (rhonki basah kasar pada apeks dan medial paru kanan, rhonki basah kasar pada apeks dan basal paru sinistra) Wh
DISKUSI
Pasien masuk rumah sakit dengan keluhan sesak. Selain itu dari anamnesis didapatkan riwayat batuk berlendir kurang lebih 1 bulan, sering demam, menggigil dan berkeringat malam hari, nafsu makan juga menurun disertai dengan penurunan berat badan. Berdasarkan dari keluhan pasien, gejala-gejala yang ada merupakan gejala pada infeksi TB paru sehingga dapat didiagnosis pasien ini mengalami infeksi TB paru.
Pada pasien ini terdapat sesak yang berdasarkan teori merupakan late symptom dari proses lajut tuberculosis paru akibat adanya restriksi dan obstruksi saluran napas serta loss of vascular bed/vascular thrombosis batuk berlendir. Berdasarkan dengan teori batuk berlendir terjadi karena iritasi bronkus, dan selanjutnya batuk diperlukan untuk membuang dahak ke luar.1
Gejala lain yang ada demam. Menurut teori Demam merupakan salah satu tanda inflamasi. Demam pada penyakit tuberculosis biasanya hilang timbul. Mekanisme demam sendiri yaitu mikroorganisme yang masuk ke dalam jaringan atau darah akan difagositosis oleh leukosit darah, makrofag, dan sel mast. Setelah memfagositosis, sel ini akan mengeluarkan IL-1 ke dalam cairan tubuh disebut sebagai pirogen endogen. IL-1 menginduksi pembentukan prostaglandin akan menstimulus hipotalamus sebagai pusat termoregulator untuk meningkatkan temperatur tubuh dan terjadi demam atau panas. Sedangkan menggigil didapatkan terjadi saat suhu tubuh dengan cepat, tetapi tidak diikuti pengeluaran panas dengan kecepatan yang sama atau dapa terjadi sebagai suatu reaksi umum yang lebih hebat.1
misalnya kuman Mycobacterium Tuberculosis, mengadakan metabolisme seperti pembelahan didalam tubuh penderita sehingga terjadilah manifestasi keringat.1
Nafsu makan menurun adanya gangguan pada reflex vagal yang menyebabkan peningkatan hormone leptin sehingga pasien merasa selalu kenyang. Penurunan berat badan disebabkan oleh peningkatan metabolisme pada infeksi TB, sehingga terjadi pemecahan pada cadangan makanan yang ada pada tubuh dikarenakan kebutuhan sel yang meningkat dan nutrisi yang kurang dari tubuh sehingga didiagnosis malnutrisi untuk itu diperlukan pemeriksaan laboratorium Albumin untuk menunjang diagnosis pada pasien ini.1
Pada pemeriksaan fisik ditemukan vocal fremitus menurun pada hemithorax sinistra dan dextra setinggi ICS IX yang menunjukan adanya penumpukan cairan sehingga menghalangi gelombang suara pada saat pemeriksaan sehingga pasien diagnosis berdasarkan pemeriksaan fisik tersebut sebagai efusi pleura bilateral. Berdasarkan teori, efusi pleura merupakan penyakit sekunder dari TBC. Hal ini terjadi karena iritasi dari selaput pleura yang menyebabkan gangguan permeabilitas membran sehingga menyebabkan cairan masuk ke dalam rongga pleura. Jadi efusi pleura memang dapat berhubungan dengan penyakit Tuberkulosis.1
dapat diobati dengan antibiotik, sedangkan pneumonia yang disebabkan oleh virus biasanya hanya disarankan untuk beristirahat, makan yang cukup dan banyak minum vitamin.1
Dari hasil darah rutin didapatkan adanya penurunan kadar hemoglobin dan hematokrit maka pasien didiagnosis sebagai Anemia. Anemia ini kemungkinan disebabkan penyakit kronik pasien. Anemia dapat juga disebabkan oleh adanya defesiensi Fe. Untuk memastikan hal tersebut dilakukan pemeriksaan lanjutan yaitu Fe serum dan TIBC.2
TUBERKULOSIS PARU DEFINISI
Tuberkulosis paru adalah penyakit radang parenkim paru karena infeksi kuman mycobacterium tuberculosis. Tuberkulosis paru termasuk suatu pneumonia, yaitu pneumonia yang disebaban oleh M. tuberculosis. Tuberkulosis paru mencangkup 80% dari keseluruhan kejadian penyakit tuberkulosis, sedangkan 20% selebihnya merupakan tuberkulosis ekstrapulmonar. Diperkirakan bahwa sepertiga penduduk dunia pernah terinfeksi kuman M.tuberculosis.(1,2,3)
EPIDEMIOLOGI
Tuberculosis (TB) merupakan penyakit infeksi yang sejarahnya dapat dilacak sampai ribuan tahun sebelum masehi. Sejak zaman purba, penyakit ini dikenal sebagai penyebab kematian yang menakutkan. Sampai pada saat Robert Koch menemukan penyebabnya, penyakit ini masih termasuk penyakit yang mematikan. Istilah saat itu untuk penyakit yang mematikan ini adalah consumption. (1,2,3)
Di Indonesia, TB paru menduduki urutan ke-4 untuk angka kesakitan sedangkan sebagai penyebab kematian menduduki urutan ke-5. TB menyerang sebagian besar kelompok usia produktif dari kelompok sosioekonomi lemah. Walau upaya memberantas TB telah dilakukan, tetapi angka insiden maupun prevalensi TB paru di Indonesia tidak pernah turun. Dengan bertambahnya penduduk, bertambah pula jumlah penderita TB paru. Dengan meningkatnya HIV/AIDS di Indonesia, penderita TB akan meningkat pula.( 1,2,3)
Karena diperkirakan seperempat penduduk dunia telah terinfeksi kuman tuberkulosis, pada tahun 1993 WHO merencanakan tuberkulosis sebagai kedaruratan global. (1,2,3)
A. Tuberkulosis Primer
Kuman tuberkulosis yang masuk melalui saluran napas akan bersarang di jaringan paru sehingga akan terbentuk suatu sarang pneumoni, yang disebut sarang primer atau afek primer. Sarang primer ini mungkin timbul di bagian mana saja dalam paru, berbeda dengan sarang reaktivasi. Dari sarang primer akan kelihatan peradangan saluran getah bening menuju hilus (limfangitis lokal). Peradangan tersebut diikuti oleh pembesaran kelenjar getah bening di hilus (limfadenitis regional). Afek primer bersama-sama dengan limfangitis regional dikenal sebagai kompleks primer. Kompleks primer ini akan mengalami salah satu nasib sebagai berikut : (3,4)
1. Sembuh dengan tidak meninggalkan cacat sama sekali (restitution ad integrum) (3,4)
2. Sembuh dengan meninggalkan sedikit bekas (antara lain sarang Ghon, garis fibrotik, sarang perkapuran di hilus) (3,4)
3. Menyebar dengan cara :
a. Perkontinuitatum, menyebar ke sekitarnya Salah satu contoh adalah epituberkulosis, yaitu suatu kejadian penekanan bronkus, biasanya bronkus lobus medius oleh kelenjar hilus yang membesar sehingga menimbulkan obstruksi pada saluran napas bersangkutan, dengan akibat atelektasis. Kuman tuberkulosis akan menjalar sepanjang bronkus yang tersumbat ini ke lobus yang atelektasis dan menimbulkan peradangan pada lobus yang atelektasis tersebut, yang dikenal sebagai epituberkulosis. (3,4) b. Penyebaran secara bronkogen, baik di paru bersangkutan maupun ke paru
sebelahnya atau tertelan(3,4)
gawat seperti tuberkulosis milier, meningitis tuberkulosis, typhobacillosis Landouzy. Penyebaran ini juga dapat menimbulkan tuberkulosis pada alat tubuh lainnya, misalnya tulang, ginjal, anak ginjal, genitalia dan sebagainya. Komplikasi dan penyebaran ini mungkin berakhir dengan : (3,4) Sembuh dengan meninggalkan sekuele (misalnya pertumbuhan terbelakang pada anak setelah mendapat ensefalomeningitis, tuberkuloma ) atau
Meninggal. Semua kejadian diatas adalah perjalanan tuberkulosis primer.
B. Tuberkulosis Post Primer
Tuberkulosis postprimer akan muncul bertahun-tahun kemudian setelah tuberkulosis primer, biasanya terjadi pada usia 15-40 tahun. Tuberkulosis postprimer mempunyai nama yang bermacam-macam yaitu tuberkulosis bentuk dewasa, localized tuberculosis, tuberkulosis menahun, dan sebagainya. Bentuk tuberkulosis inilah yang terutama menjadi masalah kesehatan masyarakat, karena dapat menjadi sumber penularan. Tuberkulosis postprimer dimulai dengan sarang dini, yang umumnya terletak di segmen apikal lobus superior maupun lobus inferior. Sarang dini ini awalnya berbentuk suatu sarang pneumoni kecil. Sarang pneumoni ini akan mengikuti salah satu jalan sebagai berikut :(5)
1. Diresopsi kembali dan sembuh tanpa meninggalkan cacat
2. Sarang tersebut akan meluas dan segera terjadi proses penyembuhan dengan penyebukan jaringan fibrosis. Selanjutnya akan terjadi pengapuran dan akan sembuh dalam bentuk perkapuran. Sarang tersebut dapat menjadi aktif kembali dengan membentuk jaringan keju dan menimbulkan kaviti bila jaringan keju dibatukkan keluar. (5)
berdinding tipis, kemudian dindingnya akan menjadi tebal (kaviti sklerotik). Kaviti tersebut akan menjadi: (5)
Meluas kembali dan menimbulkan sarang pneumoni baru. Sarang pneumoni ini akan mengikuti pola perjalanan seperti yang disebutkan di atas
Memadat dan membungkus diri (enkapsulasi), dan disebut tuberkuloma. Tuberkuloma dapat mengapur dan menyembuh, tetapi mungkin pula aktif kembali, mencair lagi dan menjadi kaviti lagi
Bersih dan menyembuh yang disebut open healed cavity, atau kaviti menyembuh dengan membungkus diri dan akhirnya mengecil. Kemungkinan berakhir sebagai kaviti yang terbungkus dan menciut sehingga kelihatan seperti bintang (stellate shaped).
KLASIFIKASI TUBERKULOSIS A. Tuberkulosis Paru
Tuberkulosis paru adalah tuberkulosis yang menyerang jaringan paru, tidak termasuk pleura. (5)
1. Berdasar hasil pemeriksaan dahak (BTA) TB paru dibagi atas:
a. Tuberkulosis paru BTA (+) adalah:
Sekurang-kurangnya 2 dari 3 spesimen dahak menunjukkan hasil BTA positif(5)
Hasil pemeriksaan satu spesimen dahak menunjukkan BTA positif dan kelainan radiologi menunjukkan gambaran tuberkulosis aktif
Hasil pemeriksaan satu spesimen dahak menunjukkan BTA positif dan biakan positif(5)
b. Tuberkulosis paru BTA (-)
Hasil pemeriksaan dahak 3 kali menunjukkan BTA negatif dan biakan M. tuberculosis (5)
2. Berdasarkan tipe pasien
Tipe pasien ditentukan berdasarkan riwayat pengobatan sebelumnya. Ada beberapa tipe pasien yaitu: (5)
a. Kasus baru Adalah pasien yang belum pernah mendapat pengobatan dengan OAT atau sudah pernah menelan OAT kurang dari satu bulan.
b. Kasus kambuh (relaps) Adalah pasien tuberkulosis yang sebelumnya pernah mendapat pengobatan tuberkulosis dan telah dinyatakan sembuh atau pengobatan lengkap, kemudian kembali lagi berobat dengan hasil pemeriksaan dahak BTA positif atau biakan positif.
Bila BTA negatif atau biakan negatif tetapi gambaran radiologi dicurigai lesi aktif / perburukan dan terdapat gejala klinis maka harus dipikirkan beberapa kemungkinan :
Lesi nontuberkulosis (pneumonia, bronkiektasis, jamur, keganasan dll) TB paru kambuh yang ditentukan oleh dokter spesialis yang berkompeten
menangani kasus tuberkulosis
c. Kasus defaulted atau drop out Adalah pasien yang telah menjalani pengobatan > 1 bulan dan tidak mengambil obat 2 bulan berturut-turut atau lebih sebelum masa pengobatannya selesai. (5)
d. Kasus gagal Adalah pasien BTA positif yang masih tetap positif atau kembali menjadi positif pada akhir bulan ke-5 (satu bulan sebelum akhir pengobatan) atau akhir pengobatan.
e. Kasus kronik Adalah pasien dengan hasil pemeriksaan BTA masih positif setelah selesai pengobatan ulang dengan pengobatan kategori 2 dengan pengawasan yang baik.
Hasil pemeriksaan BTA negatif (biakan juga negatif bila ada) dan gambaran radiologi paru menunjukkan lesi TB yang tidak aktif, atau foto serial menunjukkan gambaran yang menetap. Riwayat pengobatan OAT adekuat akan lebih mendukung
Pada kasus dengan gambaran radiologi meragukan dan telah mendapat pengobatan OAT 2 bulan serta pada foto toraks ulang tidak ada perubahan gambaran radiologi
C. Tuberkulosis Ekstraparu
Tuberkulosis ekstraparu adalah tuberkulosis yang menyerang organ tubuh lain selain paru, misalnya kelenjar getah bening, selaput otak, tulang, ginjal, saluran kencing dan lain-lain. (5)
Diagnosis sebaiknya didasarkan atas kultur positif atau patologi anatomi dari tempat lesi. Untuk kasus-kasus yang tidak dapat dilakukan pengambilan spesimen maka diperlukan bukti klinis yang kuat dan konsisten dengan TB ekstraparu aktif. (5)
DIAGNOSA
Diagnosis tuberkulosis dapat ditegakkan berdasarkan gejala klinis, pemeriksaan fisis/jasmani, pemeriksaan bakteriologi, radiologi dan pemeriksaan penunjang lainnya. (1-6)
A. Gejala klinik
Gejala klinis tuberkulosis dapat dibagi menjadi 2 golongan, yaitu gejala lokal dan gejala sistemik, bila organ yang terkena adalah paru maka gejala lokal ialah gejala respiratori (gejala lokal sesuai organ yang terlibat) (1-6)
batuk darah dapat terjadi akibat banyak hal yaitu: tuberculosis, brokkiektasis, abses paru, Ca paru, dan bronchitis kronik. Namun diantara banyak penyebab, yang paling sering adalah tuberculosis. Adanya infeksi pada paru dapat menyebabkan nekrosis pada parenkim paru yang akan menimbulkan proses perkejuan. Apabila dibatukkan, bahan cair dari perkejuan tersebut akan keluar dan meninggalkan lubang yang disebut kavitas. Kavitas ini lama-lama akan menebal karena infiltrasi jaringan fibroblas dalam jumlah besar dan terjadilah sklerotik. Jika terjadi peradangan arteri di dinding kavarne akan mengakibatkan pecahnya vasa darah. Jika vasa darah pecah maka darah akan dibatukkan keluar dan terjadilah hemoptisis. (1-6)
sesak napas nyeri dada
Gejala respiratori ini sangat bervariasi, dari mulai tidak ada gejala sampai gejala yang cukup berat tergantung dari luas lesi. Kadang pasien terdiagnosis pada saat medical check up. Bila bronkus belum terlibat dalam proses penyakit, maka pasien mungkin tidak ada gejala batuk. Batuk yang pertama terjadi karena iritasi bronkus, dan selanjutnya batuk diperlukan untuk membuang dahak ke luar. (1-6)
2. Gejala sistemik
gejala sistemik lain adalah malaise, keringat malam, anoreksia dan berat badan menurun(1-6)
o Keringat malam ini kemungkinan disebabkan oleh karena kuman yang menginfeksi penderita, misalnya kuman Mycobacterium Tuberculosis, mengadakan metabolisme seperti pembelahan didalam tubuh penderita sehingga terjadilah manifestasi keringat. Sebenarnya, keringat yang disebut disini tidak hanya terjadi pada malam hari saja tetapi juga terjadi setiap saat. Namun, pada pagi dan siang hari umumnya penderita melakukan aktivitas fisik jadi keringat akibat metabolisme kuman tersebut menjadi samar.
3. Gejala tuberkulosis ekstraparu
Gejala tuberkulosis ekstraparu tergantung dari organ yang terlibat, misalnya pada limfadenitis tuberkulosis akan terjadi pembesaran yang lambat dan tidak nyeri dari kelenjar getah bening, pada meningitis tuberkulosis akan terlihat gejala meningitis, sementara pada pleuritis tuberkulosis terdapat gejala sesak napas dan kadang nyeri dada pada sisi yang rongga pleuranya terdapat cairan. (1-6)
B. Pemeriksaan Jasmani
Pada pleuritis tuberkulosis, kelainan pemeriksaan fisis tergantung dari banyaknya cairan di rongga pleura. Pada perkusi ditemukan pekak, pada auskultasi suara napas yang melemah sampai tidak terdengar pada sisi yang terdapat cairan.
Pada limfadenitis tuberkulosis, terlihat pembesaran kelenjar getah bening, tersering di daerah leher (pikirkan kemungkinan metastasis tumor), kadang-kadang di daerah ketiak. Pembesaran kelenjar tersebut dapat menjadi “cold abscess”. (1-6)
C. Pemeriksaan Bakteriologik 1. Bahan pemeriksasan
Pemeriksaan bakteriologi untuk menemukan kuman tuberkulosis mempunyai arti yang sangat penting dalam menegakkan diagnosis. Bahan untuk pemeriksaan bakteriologi ini dapat berasal dari dahak, cairan pleura, liquor cerebrospinal, bilasan bronkus, bilasan lambung, kurasan bronkoalveolar (bronchoalveolar lavage/BAL), urin, faeces dan jaringan biopsi (termasuk biopsi jarum halus/BJH). (6)
2. Cara pengumpulan dan pengiriman bahan Cara pengambilan dahak 3 kali (SPS):
Sewaktu / spot (dahak sewaktu saat kunjungan) Pagi ( keesokan harinya )
Sewaktu / spot ( pada saat mengantarkan dahak pagi) atau setiap pagi 3 hari berturut-turut. (6)
biakan dan uji resistensi dapat ditambahkan NaCl 0,9% 3-5 ml sebelum dikirim ke laboratorium. (6)
Spesimen dahak yang ada dalam pot (jika pada gelas objek dimasukkan ke dalam kotak sediaan) yang akan dikirim ke laboratorium, harus dipastikan telah tertulis identiti pasien yang sesuai dengan formulir permohonan pemeriksaan laboratorium. Bila lokasi fasiliti laboratorium berada jauh dari klinik/tempat pelayanan pasien, spesimen dahak dapat dikirim dengan kertas saring melalui jasa pos. (6)
3. Cara pembuatan dan pengiriman dahak dengan kertas saring:
Kertas saring dengan ukuran 10 x 10 cm, dilipat empat agar terlihat bagian tengahnya
Dahak yang representatif diambil dengan lidi, diletakkan di bagian tengah dari kertas saring sebanyak + 1 ml.
Kertas saring dilipat kembali dan digantung dengan melubangi pada satu ujung yang tidak mengandung bahan dahak.
Dibiarkan tergantung selama 24 jam dalam suhu kamar di tempat yang aman, misal di dalam dus Bahan dahak dalam kertas saring yang kering dimasukkan dalam kantong plastik kecil.
Kantong plastik kemudian ditutup rapat (kedap udara) dengan melidahapikan sisi kantong yang terbuka dengan menggunakan lidi. Di atas kantong plastik dituliskan nama pasien dan tanggal pengambilan
dahak
Dimasukkan ke dalam amplop dan dikirim melalui jasa pos ke alamat laboratorium
4. Cara pemeriksaan dahak dan bahan lain.
bronkoalveolar /BAL, urin, fases dan jaringan biopsi, termasuk BJH) dapat dilakukan dengan cara. (6)
a. Mikroskopik(6) Biakan
Pemeriksaan mikroskopik:
Mikroskopik biasa : pewarnaan Ziehl-Nielsen
Mikroskopik fluoresens : pewarnaan auramin-rhodamin (khususnya untuk screening)
lnterpretasi hasil pemeriksaan dahak dari 3 kali pemeriksaan ialah bila:
o 3 kali positif atau 2 kali positif, 1 kali negatif ® BTA positif
o 1 kali positif, 2 kali negatif ® ulang BTA 3 kali, kemudian
o bila 1 kali positif, 2 kali negatif ® BTA positif
o bila 3 kali negatif ® BTA negatif
Interpretasi pemeriksaan mikroskopis dibaca dengan skala IUATLD (rekomendasi WHO).
Skala IUATLD (International Union Against Tuberculosis and Lung Disease) :
o Tidak ditemukan BTA dalam 100 lapang pandang, disebut negatif
o Ditemukan 1-9 BTA dalam 100 lapang pandang, ditulis jumlah kuman yang ditemukan
o Ditemukan 10-99 BTA dalam 100 lapang pandang disebut + (1+) Ditemukan 1-10 BTA dalam 1 lapang pandang, disebut ++ (2+)
o Ditemukan >10 BTA dalam 1 lapang pandang, disebut +++ (3+)
Pemeriksaan biakan M.tuberculosis dengan metode konvensional ialah dengan cara :
o Egg base media: Lowenstein-Jensen (dianjurkan), Ogawa, Kudoh
o Agar base media : Middle brook.
Melakukan biakan dimaksudkan untuk mendapatkan diagnosis pasti, dan dapat mendeteksi Mycobacterium tuberculosis dan juga Mycobacterium other than tuberculosis (MOTT). Untuk mendeteksi MOTT dapat digunakan beberapa cara, baik dengan melihat cepatnya pertumbuhan, menggunakan uji nikotinamid, uji niasin maupun pencampuran dengan cyanogen bromide serta melihat pigmen yang timbul.
D. Pemeriksaan Radiologik
Pemeriksaan standar ialah foto toraks PA. Pemeriksaan lain atas indikasi: foto lateral, top-lordotik, oblik, CT-Scan. Pada pemeriksaan foto toraks, tuberkulosis dapat memberi gambaran bermacam-macam bentuk (multiform). (6)
Gambaran radiologi yang dicurigai sebagai lesi TB aktif:
o Bayangan berawan / nodular di segmen apikal dan posterior lobus atas paru dan segmen superior lobus bawah.
o Kaviti, terutama lebih dari satu, dikelilingi oleh bayangan opak berawan atau nodular
Bayangan bercak milier.
o Efusi pleura unilateral (umumnya) atau bilateral (jarang)
o Fibrotik
o Kalsifikasi
o Schwarte atau penebalan pleura
Luluh Paru (destroyed Lung ) :
Gambaran radiologi yang menunjukkan kerusakan jaringan paru yang berat, biasanya secara klinis disebut luluh paru . Gambaran radiologi luluh paru terdiri dari atelektasis, ektasis/ multikaviti dan fibrosis parenkim paru. Sulit untuk menilai aktiviti lesi atau penyakit hanya perlu dilakukan pemeriksaan bakteriologi untuk memastikan aktiviti proses penyakit. (6)
Luas lesi yang tampak pada foto toraks untuk kepentingan pengobatan dapat dinyatakan sebagai berikut (terutama pada kasus BTA negatif) :
o Lesi minimal , bila proses mengenai sebagian dari satu atau dua paru dengan luas tidak lebih dari sela iga 2 depan (volume paru yang terletak di atas chondrostemal junction dari iga kedua depan dan prosesus spinosus dari vertebra torakalis 4 atau korpus vertebra torakalis 5), serta tidak dijumpai kaviti
o Lesi luas: Bila proses lebih luas dari lesi minimal.
E. Pemeriksaan khusus
Salah satu masalah dalam mendiagnosis pasti tuberkulosis adalah lamanya waktu yang dibutuhkan untuk pembiakan kuman tuberkulosis secara konvensional. Dalam perkembangan kini ada beberapa teknik yang lebih baru yang dapat mengidentifikasi kuman tuberkulosis secara lebih cepat. (6,7)
Dasar teknik pemeriksaan biakan dengan BACTEC ini adalah metode radiometrik. M tuberculosis memetabolisme asam lemak yang kemudian menghasilkan CO2 yang akan dideteksi growth indexnya oleh mesin ini. Sistem ini dapat menjadi salah satu alternatif pemeriksaan biakan secara cepat untuk membantu menegakkan diagnosis dan melakukan uji kepekaan. Bentuk lain teknik ini adalah dengan menggunakan Mycobacteria Growth Indicator Tube (MGIT). (6,7)
o Polymerase chain reaction (PCR):
Pemeriksaan PCR adalah teknologi canggih yang dapat mendeteksi DNA, termasuk DNA M.tuberculosis. Salah satu masalah dalam pelaksanaan teknik ini adalah kemungkinan kontaminasi. Cara pemeriksaan ini telah cukup banyak dipakai, kendati masih memerlukan ketelitian dalam pelaksanaannya. (6,7)
Hasil pemeriksaan PCR dapat membantu untuk menegakkan diagnosis sepanjang pemeriksaan tersebut dikerjakan dengan cara yang benar dan sesuai standar internasional. Apabila hasil pemeriksaan PCR positif sedangkan data lain tidak ada yang menunjang ke arah diagnosis TB, maka hasil tersebut tidak dapat dipakai sebagai pegangan untuk diagnosis TB. Pada pemeriksaan deteksi M.tb tersebut diatas, bahan / spesimen pemeriksaan dapat berasal dari paru maupun ekstraparu sesuai dengan organ yang terlibat. (6,7)
o Pemeriksaan serologi, dengan berbagai metoda: Enzym linked immunosorbent assay (ELISA)
masalah dalam teknik ini antara lain adalah kemungkinan antibodi menetap dalam waktu yang cukup lama. (6,7)
ICT
Uji Immunochromatographic tuberculosis (ICT tuberculosis) adalah uji serologi untuk mendeteksi antibodi M.tuberculosis dalam serum. Uji ICT merupakan uji diagnostik TB yang menggunakan 5 antigen spesifik yang berasal dari membran sitoplasma M.tuberculosis, diantaranya antigen M.tb 38 kDa. Ke 5 antigen tersebut diendapkan dalam bentuk 4 garis melintang pada membran immunokromatografik (2 antigen diantaranya digabung dalam 1 garis) disamping garis kontrol. Serum yang akan diperiksa sebanyak 30 ml diteteskan ke bantalan warna biru, kemudian serum akan berdifusi melewati garis antigen. Apabila serum mengandung antibodi IgG terhadap M.tuberculosis, maka antibodi akan berikatan dengan antigen dan membentuk garis warna merah muda. Uji dinyatakan positif bila setelah 15 menit terbentuk garis kontrol dan minimal satu dari empat garis antigen pada membran. (6,7)
Mycodot
Uji ini mendeteksi antibodi antimikobakterial di dalam tubuh manusia. Uji ini menggunakan antigen lipoarabinomannan (LAM) yang direkatkan pada suatu alat yang berbentuk sisir plastik. Sisir plastik ini kemudian dicelupkan ke dalam serum pasien, dan bila di dalam serum tersebut terdapat antibodi spesifik anti LAM dalam jumlah yang memadai sesuai dengan aktiviti penyakit, maka akan timbul perubahan warna pada sisir dan dapat dideteksi dengan mudah. (6,7)
Uji peroksidase anti peroksidase (PAP)
diperoleh, para klinisi harus hati hati karena banyak variabel yang mempengaruhi kadar antibodi yang terdeteksi. (6,7)
Uji serologi yang baru / IgG TB
Uji IgG adalah salah satu pemeriksaan serologi dengan cara mendeteksi antibodi IgG dengan antigen spesifik untuk Mycobacterium tuberculosis. Uji IgG berdasarkan antigen mikobakterial rekombinan seperti 38 kDa dan 16 kDa dan kombinasi lainnya akan menberikan tingkat sensitiviti dan spesifisiti yang dapat diterima untuk diagnosis. Di luar negeri, metode imunodiagnosis ini lebih sering digunakan untuk mendiagnosis TB ekstraparu, tetapi tidak cukup baik untuk diagnosis TB pada anak(6,7).
Saat ini pemeriksaan serologi belum dapat dipakai sebagai pegangan untuk diagnosis. (6,7)
F. Pemeriksaan Penunjang lain
o Analisis Cairan Pleura
Pemeriksaan analisis cairan pleura dan uji Rivalta cairan pleura perlu dilakukan pada pasien efusi pleura untuk membantu menegakkan diagnosis. Interpretasi hasil analisis yang mendukung diagnosis tuberkulosis adalah uji Rivalta positif dan kesan cairan eksudat, serta pada analisis cairan pleura terdapat sel limfosit dominan dan glukosa rendah. (6,7)
o Pemeriksaan histopatologi jaringan
Pemeriksaan histopatologi dilakukan untuk membantu menegakkan diagnosis TB. Pemeriksaan yang dilakukan ialah pemeriksaan histopatologi. Bahan jaringan dapat diperoleh melalui biopsi atau otopsi, yaitu : (6,7)
Biopsi aspirasi dengan jarum halus (BJH) kelenjar getah bening (KGB)
Biopsi jaringan paru (trans bronchial lung biopsy/TBLB) dengan bronkoskopi, trans thoracal needle aspiration/TTNA, biopsi paru terbuka).
Otopsi
Pada pemeriksaan biopsi sebaiknya diambil 2 sediaan, satu sediaan dimasukkan ke dalam larutan salin dan dikirim ke laboratorium mikrobiologi untuk dikultur serta sediaan yang kedua difiksasi untuk pemeriksaan histologi. (7,8)
o Pemeriksaan darah
Hasil pemeriksaan darah rutin kurang menunjukkan indikator yang spesifik untuk tuberkulosis. Laju endap darah ( LED) jam pertama dan kedua dapat digunakan sebagai indikator penyembuhan pasien. LED sering meningkat pada proses aktif, tetapi laju endap darah yang normal tidak menyingkirkan tuberkulosis. Limfositpun kurang spesifik. (7,8)
o Uji tuberkulin
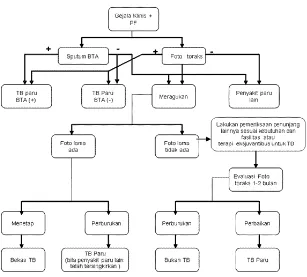
Gambar 1. Skema alur diagnosis TB paru pada orang dewasa(7,8)
PENGOBATAN TUBERKULOSIS
Pengobatan tuberkulosis terbagi menjadi 2 fase yaitu fase intensif (2-3 bulan) dan fase lanjutan 4 atau 7 bulan. Paduan obat yang digunakan terdiri dari paduan obat utama dan tambahan.(9)
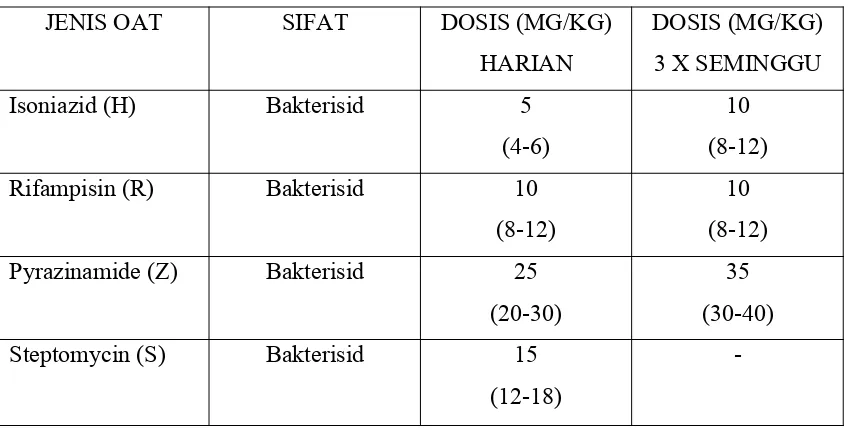
A. OBAT ANTI TUBERKULOSIS (OAT) Obat yang dipakai: (9)
1. Jenis obat utama (lini 1) yang digunakan adalah: (9)
INH
Streptomisin Etambutol
2. Jenis obat tambahan lainnya (lini 2) (9) Kanamisin
Amikasin Kuinolon
Obat lain masih dalam penelitian yaitu makrolid dan amoksilin + asam klavulanat.
Beberapa obat berikut ini belum tersedia di Indonesia antara lain : (9)
o Kapreomisin
o Sikloserino
o PAS (dulu tersedia)
o Derivat rifampisin dan INH
o Thioamides (ethionamide dan prothionamide) B. DOSIS OBAT
Tabel 1. Dosis OAT(9)
Ethambutol (E) Bakteriostatik 15 (15-20)
30 (20-35)
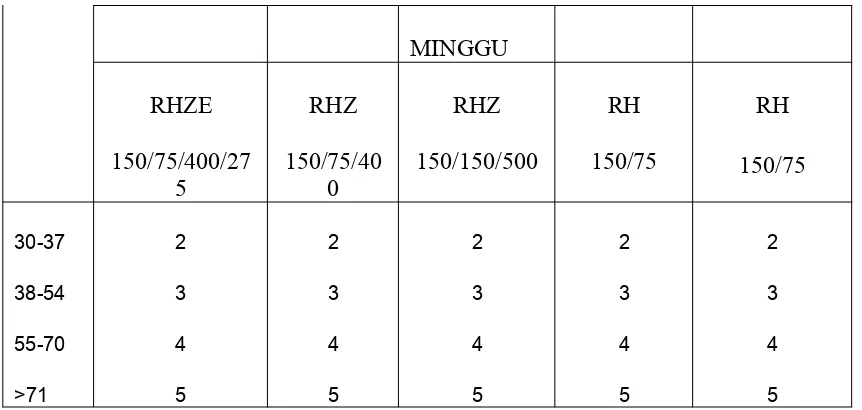
Pengembangan pengobatan TB paru yang efektif merupakan hal yang penting untuk menyembuhkan pasien dan menghindari MDR TB (multidrug resistant tuberculosis). Pengembangan strategi DOTS untuk mengontrol epidemi TB merupakan prioriti utama WHO. International Union Against Tuberculosis and Lung Disease (IUALTD) dan WHO menyarakan untuk menggantikan paduan obat tunggal dengan kombinasi dosis tetap dalam pengobatan TB primer pada tahun 1998. Dosis obat tuberkulosis kombinasi dosis tetap berdasarkan WHO seperti terlihat pada tabel 3. Keuntungan kombinasi dosis tetap antara lain: (9)
a. Penatalaksanaan sederhana dengan kesalahan pembuatan resep minimal
b. Peningkatan kepatuhan dan penerimaan pasien dengan penurunan kesalahan pengobatan yang tidak disengaja
c. Peningkatan kepatuhan tenaga kesehatan terhadap penatalaksanaan yang benar dan standar
d. Perbaikan manajemen obat karena jenis obat lebih sedikit
e. Menurunkan risiko penyalahgunaan obat tunggal dan MDR akibat penurunan penggunaan monoterapi
Tabel 2. Dosis obat anti-tuberkulosis kombinasi dosis tetap(9)
FASE INTENSIF FASE LANJUTAN
2 BULAN 4 BULAN
MINGGU
Penentuan dosis terapi kombinasi dosis tetap 4 obat berdasarkan rentang dosis yang telah ditentukan oleh WHO merupakan dosis yang efektif atau masih termasuk dalam batas dosis terapi dan non toksik. (9)
Pada kasus yang mendapat obat kombinasi dosis tetap tersebut, bila mengalami efek samping serius harus dirujuk ke rumah sakit / dokter spesialis paru / fasiliti yang mampu menanganinya. (9)
Tabel 3. Efek samping OAT(9)
Efek samping Penyebab Penatalaksanaan
Tidak ada nafsu makan Rifampisin Semua OAT diminum malam sebelum tidur Nyeri sendi Pyrazinamid Beri aspirin
Kesemutan INH Beri vitamin B6
(piridoxin) 100 mg per hari
Warna kemerahan pada urine
penjelasan pada pasien Gatal dan kemerahan pada
kulit
Semua jenis OAT Ikuti petunjuk penatalaksanaan
Tuli Streptomisin Streptomisin dihentikan Gangguan keseimbangan Streptomisin Streptomisin dihentikan
ganti dengan etambutol Ikterus tanpa penyebab
lain
Hampir semua OAT Hentikan semua OAT sampai ikterus menghilang Mual dan muntah Hampir semua OAT Hentikan semua OAT, segera lakukan tes fungsi hati
Gangguan penglihatan Etambutol Hentikan etambutol Purpura dan renjatan
(syok)
Rifampisin Hentikan rifampisin
KOMPLIKASI
Pada pasien tuberkulosis dapat terjadi beberapa komplikasi, baik sebelum pengobatan atau dalam masa pengobatan maupun setelah selesai pengobatan.
Beberapa komplikasi yang mungikin timbul adalah :
DAFTAR PUSTAKA
1. Alsagaff H. Mukty HA, Infeksi tuberculosis paru dalam: Dasar-dasar ilmu penyakit paru, Surabaya: Airlangga University Press, 2006: 73-109.
2. Amin Z. Bahar A, Tuberkulosis paru dalam: Buku Ajar Ilmu Penyakit Dalam Jilid II Edisi IV, Jakarta, 2007: 988-93.
3. Price SA. Standridge MP, Tuberkulosis Paru dalam: Patofisiologi Edisi VI, Jakarta : EGC, 2006: 852-62.
4. Djojodibroto Darmanto, Tuberkulosis paru dalam: Respirologi respiratory medicine, Jakarta: EGC, 2007: 151-68.
5. WHO Tuberculosis Fact Sheet no. 104., Available at: http//www.who.Tuberculosis.htm. Accesed on March 3, 2004.
6. Soeroso Luhur, Tuberkulosis primer dengan infeksi sekunder dalam: Mutiara paru atlas radiologi dan ilustrasi kasus, Jakarta: EGC, 2005: 48-9.
7. Setyanto DB, Tuberkulosis pada anak dalam: Manajemen kasus respirtorik anak dalam praktek sehari-hari, Jakarta, Yapnas sddhaprana, 2007: 61-81.
8. Mansjoer A. Triyanti K. et all, Pulmonologi tuberculosis paru dalam: Kapita selekta kedokteran, Jilid I Edisi 3, Jakarta, Media Aesculapius, 2001: 472-6.