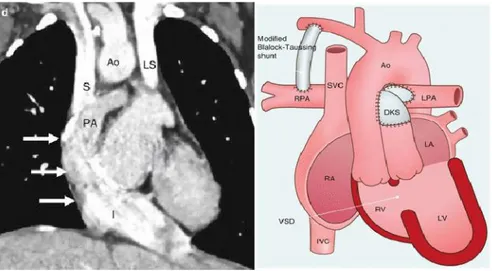
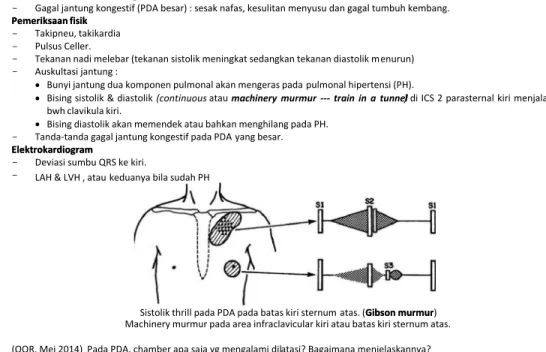
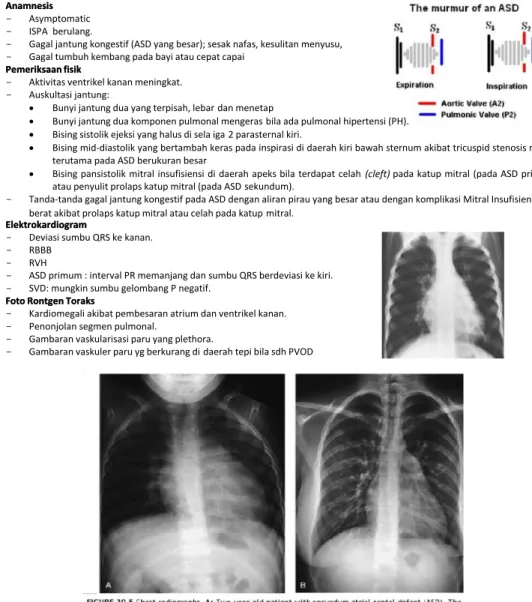
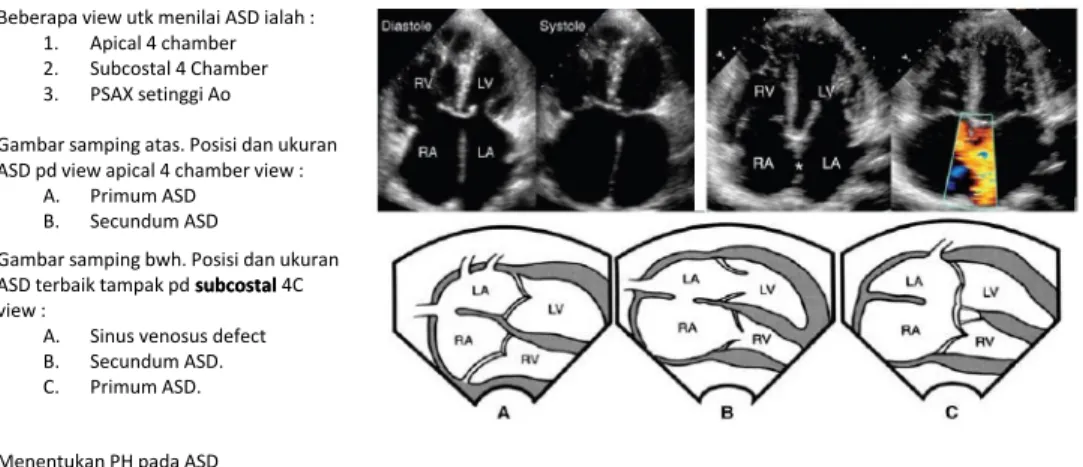
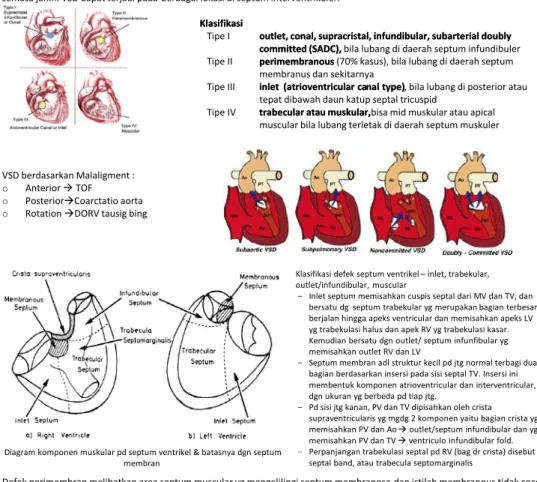
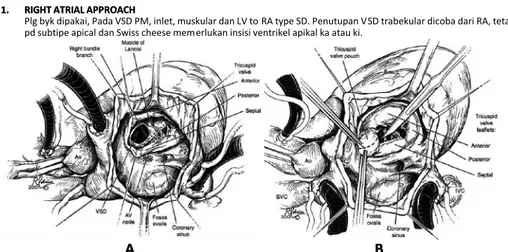
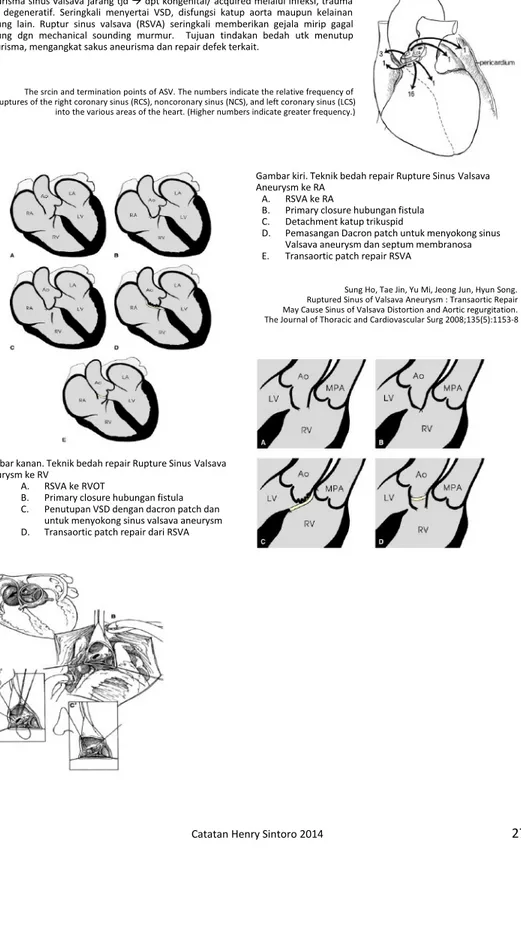
Catatan bedah toraks kardiovaskular
Henry Sintoro
PPDS Bedah Toraks Kardiovaskular
Fakultas Kedokteran Universitas Airlangga
Rumah Sakit Umum Daerah Dr Soetomo Surabaya
Prakata;
Prakata;
Buku ini hanyalah sebuah corat coret catatan harian yang disusun saat
Buku ini hanyalah sebuah corat coret catatan harian yang disusun saat
menjalani stase pendidikan bedah toraks kardiovaskular berdasarkan
menjalani stase pendidikan bedah toraks kardiovaskular berdasarkan
apa yang dilihat, didengar dan dibaca sebagai wujud ungkapan aspirasi
apa yang dilihat, didengar dan dibaca sebagai wujud ungkapan aspirasi
dan inspirasi
dan inspirasi dan tolak
dan tolak ukur pribadi tentang
ukur pribadi tentang apa yang
apa yang sudah
sudah didapat
didapat
selama ini.
selama ini.
Semoga apa yang tertulis disini dapat membantu memicu keinginan untuk menggali ilmu
Semoga apa yang tertulis disini dapat membantu memicu keinginan untuk menggali ilmu
lebih lanjut
lebih lanjut dengan
dengan membaca
membaca buku
buku sumbernya
sumbernya atau
atau jurnal terbaru
jurnal terbaru karena
karena apa
apa yang tertulis
yang tertulis
belum bisa dipertanggungjawabkan
belum bisa dipertanggungjawabkan
dr. Henry P. Sintoro
dr. Henry P. Sintoro
Stase Pediatric Cardiac Surgery
Stase Pediatric Cardiac Surgery
– –Pusat Jantung Nasional Harapan Kita (PJNHK)
Pusat Jantung Nasional Harapan Kita (PJNHK)
Konsultan Pediatric Cardiac Surgery di RS PJNHK (Stase 1 April 2012 - 30 September 2012)- Dr Dicky Fahri,SpB, SpBTKV - Dr Pribadi Wiranda Busroh,SpBTKV - Dr Budi Rahmat, SpBTKV - Dr Salomo, SpBTKV
Dr Dicky Fahri,SpBTKV
08129257907-28591874 Born in Jakarta 18/04/1962
Dr Pribadi Wiranda Busroh,SpBTKV
23492771 Born in Padang 29/06/1972 Dr Budi Rahmat, SpBTKV 081533214444- 21B2CC50 Born in Medan 20/08/1976 Dr Salomo, SpBTKV 08161150112-215F59B4 Born in Sidikalang 21/8/1971
Konsultan ICU Pediatri
- Dr Novik Budhiwardhana, SpA- KIC - Dr Eva Miranda Marwali, SpA-KIC
Team ICU Pediatric Heart Surgery – Harapan Kita
(Briefing dgn dr DF, Selasa 3 April 2012)
Pada stase baru, orientasi selama 1-2 minggu pertama, memperkenalkan diri pada semua staf Pembagian ruangan adalah
- Lantai 8 ada ICU ada ICU bedah dan medik, IW, - Lantai 7 ada ruang anak dan ruang luar Ada ujian pretest --- nilai bobot 10%, skill 40%,
target untuk Stase I adalah mampu mengerjakan ASD closure target untuk Stase II adalah mampu mengerjakan VSD closure Buku log book akan ditanda tangani setiap minggu
Persiapan pre operatif pasien: 1. Informed consent 2. Bentuk Jaminan 3. Hasil penunjang diagnostik
a. Hasil laboratorium maksimal 1 bulan terakhir b. Hasil foto toraks maksimal 1 bulan terakhir 4. Hasil konsultasi
a. Hasil konsultasi THT dan gigi - mulut kecuali pada anak yg blm punya gigi 5. Persiapan darah (telp jam 5-6 pagi ke bank darah mengenai persiapan darah)
Asianotik Sianotik PRC FFP TC PRC FFP TC <6 kg 500 cc 2 1 500 cc 3 2 6-20 kg 500 cc 3 2 500 cc 4 4 20-40 kg 750 cc 3 3 750 cc 4 4 >40 kg 1000 cc 5 5 1000 5 5
Pada kondisi operasi kedua , dosis FFP atau TC ditingkatkan hingga dua kali lipat
Pada operasi berat atau dg penyulit harus disediakan 2x lipat untuk PRC, FFP dan TC + fresh blood 2-3 org. 6. Persiapan antibiotik (resepkan 4-6 vial tergantung BB pasien)
a. Kelas I Cefradol b. Kelas II Oxtercid c. Kelas III Sharox
7. Pelaporan ke konsultan senior (lapor ke dr Budi Rahmat SpBTKV/ dr Salomo SpBTKV sebelum jam 8 mlm) Bagaimana cara melakukan informed consent pre operatif dan apa yang harus dijelaskan?
a. Menjelaskan penyakit dan tatalaksana pasien
b. Menjelaskan kemungkinan penggantian katup pada kasus yg disertai kerusakan katup dan menjelaskan kelebihan dan kekurangan katup mekanik dan bioprotesis. Bila katub tidak dapat diperbaiki dan harus diganti, perlu dijelaskan kemungkinan operasi kembali dimasa mendatang. Kekurangan katup mekanik ialah pemakaian warfarin seumur hidup dengan risiko perdarahan, sedangkan kekurangan katup bioprotesis ialah daya tahannya tidak selama katup mekanik. Pada anak perempuan lebih disarankan bioprotesis karena faktor menstruasi dan kehamilan
c. Menjelaskan risiko akibat operasi dari ringan hingga berat meliputi : i. Perdarahan
ii. Infeksi iii. Lama rawat di ICU iv. Operasi ulang
v. Gangguan Irama Jantung
vi. Edema, adanya cairan di rongga perikard atau pleura
vii. Kematian d. Penjelasan spesifik
i. Pada kasus ASD dan VSD, dijelaskan adanya lubang yang harus ditutup
ii. Pada kasus CAVSD, dijelaskan adanya lubang dan risiko tinggi terjadinya blok jantung dan kemungkinan masih ada kebocoran yang dapat terjadi
iii. Pada kasus TOF, dijelaskan adanya lubang yang harus ditutup dan penyempitan saluran yg mengalir ke paru yang harus dibuka
iv. Pada kasus TGA, dijelaskan adanya pembuluh darah yang letaknya tertukar
v. Pada kasus PDA, dijelaskan adanya saluran yang seharusnya tertutup sesaat setelah lahir. Perlu dijelaskan risiko untuk paralsis diafragma, risiko suara yang hilang akibat paralisis n. laryngeus reccurent
vi. Pada kasus BCPS, dijelaskan aliran pembuluh darah yg dari atas dihubungkan ke pembuluh darah paru dan adanya risiko untuk terjadinya bengkak kepala yg dapat perlahan membaik, serta risiko terjadinya cairan dalam rongga toraks atau chylothorax
vii. Pada kasus ligasi PDA, dijelaskan pengikatan PDA, risiko hilangnya suara akibat paralisis pita suara oleh cedera nervus laryngeus reccurent
viii. Pada kasus yang rumit, sebaiknya dijelaskan kemungkinan perlunya support peritoneal dialisis dan ECMO. e. Bantu doa
Bagaimana acara harian?
Apa yang harus disampaikan saat visite? - Identitas pasien
- Diagnosis; kalo post op jelaskan operator dan tindakan apa
- Kondisi kini singkat, produksi drain/ pigtail, knp blm aff ? knp infus blm aff misalnya masih ada antibiotik, demam?
- Echo post op; biasanya sblm di IW pasien sudah diecho oJelaskan scr singkat echo terkait tindakan operasi misal
Pada ASD atau VSD harus disampaikan ada tidaknya residual Pada TOF disampaikan ada tidaknya PS residual (grad RV-PA), VSD
residual kemudian EF
Pd BT Shunt disampaikan paten tidaknya aliran BT Shunt Pd BCPS disampaikan deras tdknya aliran BCPS, aliran PV ke LA Pada kasus perbaikan katup dijelaskan masih ada stenosis atau
regurgitasi residual?
Pada kasus ganti katup dijelaskan posisi dan fungsi katup baik/ tak? Paravalvular leakage?
oAda tidaknya PE
- Pada kasus BT Shunt dkk, dilaporkan pemakaian aspirin sudah jalan atau belum. Bila aspirin sdh diberikan dlm 24 jam, heparin diusulkan stop - Pada kasus dengan replacement katup, perlu dijelaskan INR terakhir dan
dosis simarc yg diberikan
- Problem kenapa pasien belum pindah/pulang?
Team Bedah -- Pediatric Heart Surgery – Harapan Kita Bagaimana tata tertib di OK dan peran sbg asisten?
- Ganti baju hijau muda di ruang baju, pakai topi dan masker serta ganti sandal OK yg warna merah ada di balik pintu masuk OK. Tas semua diletakkan di luar ruang masuk OK
- Saat masuk OK, kotak loupe sebaiknya tidak dibawa masuk dan diletakkan di tempat penyimpanan luar - Pertama kali wajib mengenalkan diri terutama pada leader
- Sebelum menjadi asisten, sebaiknya data pasien dipelajari lebih dahulu karena sering ditanyakan saat operasi berlangsung tentang kelainan anatomis pasien. Database juga dapat mulai dikerjakan oleh asisten II.
- Pemasangan kateter anak dilakukan oleh asisten II terutama pada anak laki sedangkan pada anak perempuan biasanya oleh perawat tetapi dapat juga oleh asisten II
- Cuci tangan dapat dilakukan saat ts anestesi melakukan pemasangan CVP, posisi pasien biasanya diatur perawat - Sebelum cuci tangan, siapkan handuk steril, sikat putih, pasang plaster hidung yg disediakan disamping tempat cuci - Cuci tangan dan dikeringkan ditempatnya sehingga saat masuk OK, tangan harus kering.
- Desinfeksi pasien biasanya telah dilakukan oleh perawat
- Baju akan dipakaikan oleh instrumen, dengan double gloves untuk drapping, setelah drapping gloves lapis terakhir dilepas. Drapping awal dg sterile plastic baru dengan kain steril dengan polanya tersendiri
- Selesai operasi, asisten operator wajib mengantarkan pasien ke ICU & menelp 2103 utk memanggil keluarga pasien - Setiap operasi, yg asisten junior mengisi database, membuat laporan operasi (lembar putih dan merah) serta mengetik di
komputer sebagai arsip yg akan dikoreksi senior
Pekerjaan administratif apa saja yang harus dibereskan?
- Laporan operasi yg tertulis ada dua yaitu yg di lembar merah dan lembar putih. Lembar merah biasanya ditulis oleh operator atau asisten pertama - Laporan operasi diketik dan disimpan dalam komputer bagian, biasanya diketik oleh asisten kedua yg ikut operasi. Sebaiknya laporan operasi selesai 1 hari setelah operasi atau sebelum hari Jumat, karena akan dipresentasikan di laporan Jumat. Nanti akan dibaca asisten kedua dan jg dilaporkan kondisi terakhir pasiennya.
- Database harus dilengkapi oleh asisten kedua yang ikut operasi - Pada kasus kematian, asisten kedua menyerahkan hasil laporan operasi
pada ts cardio untuk dipresentasikan pada hari selasa di gedung 1, asisten dua turut presentasi kondisi durantee op sesuai laporan operasi. Bagaimana dengan jaga?
- Tugas jaga diatur sesuai jadwal, dimulai setelah pasien turun operasi dg base ada di ICU, biasanya mulai jam 18.00. Shift jaga bertugas untuk observasi post op pasien ICU dan melaporkan persiapan operasi besok ke konsultan
- Pada kasus khusus spt ASO dkk, biasanya akan didampingi chief - Besok paginya, setelah ronde, dokter yg jaga semalam tidak naik ke OK
tetapi bertugas ke ruangan (misal cabut drain, rawat luka) atau ke poli dan jg mempersiapkan pasien untuk operasi hari besoknya yg akan dilaporkan malam nanti oleh shift jaga berikutnya.
- Setiap ada perubahan pasien, harus dikonsultasikan dahulu dgn senior jaga iCU yang dapat dihubungi pada jam berapapun untuk mendapatkan acc dan keputusan ditulis diatas kertas lembar perkembangan pasien.
- Jaga Jumat atau Sabtu harus lapor pasien keesokan paginya via telepon dan mengirim foto toraks via email ke dr BR, sebelum melapor sebaiknya mempelajari semua pasien ICU dan juga pasien dr BR di ruang lain seperti ICU medik atau IW, atau di ruang anak yang bermasalah. Untuk konsultan lain sebagai operator dapat dilaporkan secara singkat via BB.
- Keberhasilan jaga di ICU dinilai dari 3 hal yang tercapai yaitu : o Balans cairan negatifBalans cairan negatif
o Ekstubasi sedini mgknEkstubasi sedini mgknkecuali pd kasus tertentu o Tidak boleh ada asidosis, BGA harus baikTidak boleh ada asidosis, BGA harus baik
Apa saja yang harus diobservasi di ICU?
- Baca protokol perawatan post op cardiac surgery dan baca buku dosis obatFRANK SHANFRANK SHAN 1.MASALAH VENTILATOR
1.MASALAH VENTILATOR
- Mengetahui target – apakah pasien rencana keep intubated atau weaning as soon as possible? Pelajari setting ventilatornya, apakah dengan ventilator conventional? Ada HFO?
Mode ventilator yang dapat dipertimbangkan : PC (BB< 20 kg) dan VC (BB> 20 kg) –PRVC, SIMV, CPAP/PS Target volume tidal ialah 6-8 ml/kgBB, MAP < 12, Peep 5-8, optimal FiO2
Yakini volume paru sekitar FRC Cegah terjadinya kolaps maupun hiperinflasi
- bayi di ICU dengan ventilator, sering dijumpai atelektasis pada toraks foto penyebabnya adalah regurgitasi sehingga terjadi pneumonia aspirasi akibat refleks muntah yang tidak baik perlu diberikan primperan atau ondansetron - Usahakan bila pasien yang rencana ekstubasi di pagi hari maka malam hari sebelumnya (mulai jam 12 atau jam 1 ) untuk di
weaning. Weaning bisa weaning ventilator dulu atau inotrop. Hati2 weaning inotrop pd pasien failure (dr Eva Miranda,SpA 17/7/12) Apa yang harus dilakukan atau dipertimbangkan sebelum melakukan ekstubasi?
- Dengarkan suara aliran udara pada pipi atau pada dagu dengan stetoskop. Leakage fisiologis diperkirakan 10-20% volume tidal. Jika tidak ada leakage fisiologis, harus diberikan methylprednison (steroid) untuk menekan reaksi inflamasi yang menyebabkan tight –shg tdk ada leakage. Jika tidak diberikan pasien akan mengalami terjadi stridor.
- Untuk ekstubasi, BGA tidak harus selalu menjadi patokan. Bila pCO2 meningkat 55-60 tetapi klinis baik dan napas adekuat, dapat dilakukan ekstubasi
- Pasien akan weaning ventilator sampai dengan ekstubasi. Jika harus ekstubasi sementara pasien dengan inotropik baik adrenalin/milrinon jangan pernah menghentikan inotropik, cukup diturunkan sampai low dose baru ekstubasi dan setelah hemodinamik stabil baru dilakukan weaning inotropik
(dr Eva Miranda, IBMA Jan 2013) Faktor yang perlu dipertimbangkan untuk ekstubasi cepat : - Faktor Pasien – Faktor risiko terkait anatomi jantung dan rencana operasi - Faktor Anestesi -- Premedikasi
- Faktor Bedah – Luas dan kompleksitas Bedah
- Mesin Jantung --- Derajat hipotermi, kadar hemodilusi, Proteksi miokardium, SIRS, reperfusion injury - Manajemen Pasca Bedah --- Fungsi miokard, interaksi kardiopulmonal, recovery neurologis, analgesia 2.MASALAH HEMODINAMIK DAN HEMOSTASIS
2.MASALAH HEMODINAMIK DAN HEMOSTASIS
- Selalu perhatikan saturasi, hemodinamik dengan PAP pada kasus khusus, hati2 krisis PH
- Perhatikan benar letak arterial line. Pada kasus IAA perlu dibedakan antara pressure atas dan bawah
- Pada kasus dgn line pada arteri perifer, seperti a femoralis, evaluasi kemungkinan ada sumbatan. Selalu evaluasi inspeksi bisa dijumpai ada tidaknya mottle, palpasi hangat tidaknya dan pulsasi, saturasi dibandingkan kontra lateralnya. Jika ada kecurigaan lesi vaskular, usulkan pertimbangkan aff line atau bila berlanjut pro doppler.
- Untuk menilai adanya vasokonstriksi suhu sentral dan raba perifer lebih simple dan non invasif daripada swans ganz - Apakah ada support ECMO? Pada pemakaian ECMO, sebaiknya dilakukan USG kepala untuk evaluasi ada tidaknya
perdarahan di kepala
Representasi skematik dari sirkuit ECMO - Awasi hemodinamik dan inotrop yang diberikan
o Evaluasi dulu apa saja yg terpasang, ada arterial line, cvc, letak line lainnya?
o Lihat blood pressure. Jgn lupa lihat gelombangnya ya..
Pd kasus pH hati hati dg PAP, bila PAP me↑ akan tjd krisis PH maka pasien hrs ttp dlm kondisi tenang/ditidurkan, diberikan obat anti PH : NO atau ventavist & milrinon ttp jalan. o Lihat heart ratenya lihat iramanya, kalo ada masalah, evaluasi
problem volume? Oksigenasi? Hb? Kontraktilitas?
Perhatikan apakah ada pacemaker? Standby atau on pacing? o Lihat CVP pastikan kecukupan cairan
o CVP baru bisa menggambarkan volume jika tidak ada TR o Pada kasus syok yg resisten adrenalin dan ada gejala leakage
- Awasi hemostasisnya;
o Evaluasi faal koagulasi ; Trombosit - PPT—APTT—Fib terutama pd kasus perdarahan atau dg heparinisasi Bila APTT memanjang dikoreksi dengan pemberian FFP 10cc/kgBB
Bila PTT memanjang dikoreksi dengan pemberian vitamin K 0,3 mg/kg im/iv Bila Fibrinogen berkurang (<160) harus dikoreksi dengan kriopresitat 5 cc/kgBB Trombosit dibawah 20.000 tnp perdarahan harus dikoreksi dg TC 10 cc/kgBB.
Pada dewasa koreksinya BB/13x 2 unit ( 1 unit 30 cc). Bila ada perdarahan, heparinisasi dapat ditunda
Perdarahan > 5 cc/kgBB dalam 2 jam berturut turut curiga surgical bleeding o Evaluasi ada tidaknya anemia
Pada kasus sianotik, harus dikoreksi sampe target Hb 13-14 gr% Pada kasus asianotik, harus dikoreksi sampe target Hb 9-12 gr%
Tranfusi PRC 3-4 x ∆Hb x BB kec 10 cc/kgBB dalam 3-4 jam. Utk↑ Hb 2,5 10cc/kgBB 3.MASALAH VOLUME --- INPUT DAN OUTPUT --- BALANS CAIRAN
3.MASALAH VOLUME --- INPUT DAN OUTPUT --- BALANS CAIRAN - Bagaimana pemberian cairan post open heart di ICU?
(dr Eva Miranda, SpA 15/10/12)
- Post CPB hari ke 0 balans minus tidak benarbalans minus tidak benar karena kita harus mengisi intravaskular yang kosong karena leakage. Balans cairan yg dipertahankan ialah 0 s.d. +10 cc.
- Balans negatif yg diijinkan ialah 10-30 cc/kgbB/hari pd hari ke 0-2 post open heart dgn CPB
- Lasix drip diberikan pd kondisi kongestive berat post CPB. Pemberian lasix harus cek albumin, karena lasix tidak akan mberin efikasinya bila hipoalbumin (Alb harus > 3,5)
- Dalam mengisi cairan post op akibat leakage intravaskular sebaiknya dg cairan koloid dan pd anak-anak sebaiknya diberikan albumin 5%, sedangkan gelofusin tidak dianjurkan karena mengganggu fungsi hati
4.MASALAH AGD, ELEKTROLIT DAN ALBUMIN 4.MASALAH AGD, ELEKTROLIT DAN ALBUMIN
- Pemeriksaan AGD dilakukan saat pasien turun dan 4 jam kemudian, evaluasi apakah ada asidosis atau alkalosis metabolik atau respiratorik. Bila kondisi pasien tidak stabil, interval pengambilan AGD diperpendek
o Bila ada asidosis, koreksi dulu semua penyebabnya misal cukupi volumenya, koreksi elektrolit yang kurang, tranfusi PRC bila perlu.
o Bila masih tetap asidosis, pertimbangkan kemungkinan masalah kontraktilitas atau SVR nya, bisa dengan meningkatkan dosis milrinone/coritrope/inovad nya dan minta echo untuk evaluasi intrakardiaknya misalnya ada masalah kontraktilitas atau tidak, sebagai acuan untuk pemberian inotrop dobutamin dsb
o Koreksi Bicnat blind 1 mEq/kgBB
o Bila ada alkalosis metabolik yang bermakna, dapat dipertimbangkan pemberian diamox 5 mg/kgBB - Evaluasi ketat kondisi elektrolit
o Cegah terjadinya hipokalemi dan selalu koreksi terutama pasien dg lasix
o Cegah terjadinya hiperkalemi. Pasien asidosis cenderung makin hiperkalemi. Hati2 jgn sampai terjadi cardiac arrest akibat hiperkalemi. Jika perlu langsung koreksi hiperkalemi -- GI
o Cegah terjadinya hipokalsemi. Kalsium merupakan inotrop yang penting pada anak. Hati hati pada anak yang waktu post op tidak ditemukan timus risiko hipokalsemi lebih tinggi. Koreksi kalsium 0,2cc
o Perhatikan cara koreksi, pengenceran, kecepatan dan aksesnya - Evaluasi ketat hipoalbumin
o Jika ada hipoalbumin, harus segera dikoreksi – memicu edema dan memperlambat metabolisme. Tranfusi albumin 20% 5cc/kgBB, untuk korektif
Tranfusi albumin 25% 4cc/kgBB, untuk korektif Tranfusi albumin 5% 10 cc/kgBB biasa untuk isi volume
o Hati hati utk koreksi albumin bila ada gagal ginjal, jangan pernah koreksi dengan albumin 20% atau 25% 5. MASALAH NUTRISI
5. MASALAH NUTRISI
- Harus waspada akan hipoglikemi pada anak karena akan berat konsekuensinya. Bila terjadi hipoglikemik, tidak sekedar koreksi tetapi juga perlu maintenance, yang dinyatakan dlm GIR (Glucose Infusio Rate) – target 6-8.
- Hiperglikemia pada neonatus jika diberikan insulin maka cairan maintenance tetap dengan dextrose lebih baik 10% (dr Eva Miranda, IBMA Jan 2013) Kapan kita mulai memberikan nutrisi pada bayi/anak post open heart?
- Mulai nutrisi enteral ASAP --- 12 jam post op bila tdk ada kontraindikasi Gut feeding dengan ASI/PASI 10cc/kgBB/hari dibagi 8 kali/hari - Target GDS > 60 mg/dl ( non-neonatus) dan > 40 mg/dl pada neonatus
Bila GDS < 100 mg/dl, masih NPO Evaluasi GIR dan start TPN hari kedua post op
Bila GDS > 200 mg/dl, evaluasi pemakaian adrenalin, steroid, hemodinamik, nyeri, suhu sblm memberikan insulin
Target GIR 6-8 mg/kgBB/hari Protein 1-2 g/kgBB/hari Lemak 1-2 g/kgBB/hari
Bila menghadapi kesulitan segera konsultasi dengan konsultan ICU, dr Novik Budiwardhana SpA atau dr Eva Miranda, SpA. Bila ada perburukan signifikan segera melapor ke operator.
Catatan kecil lain :
- Pd kasus dengan residual shunt – pemberian captopril bermakna untuk menurunkan SVR sehingga kontraksi LV tidak terlalu berat dan residual shunt yang terjadi dapat diminimalkan. Tapi lihat tekanan darah dahulu.
- Pada kasus dengan PH bila ada krisis PH hingga oversistemik, dipertimbangkan pemberian NO. (lih bab PH) Post terapi NO, dpt diberikan:
1. ventavist -- ilioprost inhalasi (0,25 mcg/kgBB/kali atau 25 nano – 1cc mengandung 10 mcg) bisa 6-8 kali hingga 8-12 kali dalam sehari
2. sidenafil (4x 0,3-1 mg/kgBB/kali).. misal anak 6 kg – dapat 1,5 mcg atau 0,15 cc (dr Eva Miranda, 15/10/12)
Morphin menurunkan motilitas usus dan pada pasien dengan prolonged ventilator sebaiknya diusahakan untuk weaning morphin sesegera mungkin
(dr Eva Miranda,SpA, 17/7/12) Jangan lupa untuk memberikan aldacton ( 2x6,25 mg utk dibwh 10 kg BB dan 2x12,5 utk berat 10-20 kg) dan lasix (2x 1mg/kgBB)pada pasien post cardiac surg dengan CPB.
(dr Eva Miranda, SpA, diskusi 17/7/12) Norcuron/Ecron (vecuronium/ muscle relaxan) tidak boleh diberikan pada post operatif pasien dengan fungsi RV yang tidak baik, misalnya TOF, Post Rastelly, BCPS, Fontan. Karena akan menyebabkan paralisis dan inaktivasi simpatis sehingga memacu kita akan mengisi banyak volume. Bila pasien perlukeep intubated/ keep quite over night cukup diberikan high morfin (30-40), atau dormicum atau kloral hidrat.
Ecron hanya diberikan pada pasien dengan LV function yang bermasalah atau pasien dengan kasus PH. (Ns Nani, diskusi 24/8/12) Bagaimana cara pemberian prostin dan bagaimana cara pengencerannya?
-Sediaan : Prostaglandin E1 (Prostin/Alprostadil) dikemas dlm 1 ml ampul 500 mcg.
-Di PJNHK prinsip pengenceran dg 50 cc hingga menjadikan dlm 1 cc terkandung 10 nano prostin. Misal untuk anak 3 kg 10 nano x 3 kg x 60 menit x 50cc 90000 nano = 90 mcg.
Jadi nanti dg spuit 1 cc diambil 0,2 cc untuk dilarutkan dlm 50cc dan hasil larutannya 1 cc = 10 nano Jadi kalo dibilang akan diberi 5 nano ya artinya kecepatan pemberian 0,5 cc/jam
Jadi kalo dibilang akan diberi 3 nano ya artinya kecepatan pemberian 0,3 cc/jam Kalo diberikan 10 nano, itu kecepatan 1 cc/jam jadi akan habis dlm 50 jam ( 2 hari 2 jam)
Dg dosis 10 nano maka pd bayi 3 kg, 1 ampul itu bisa habis dalam ( 5 kali oplos x 2 hari 2 jam ) 10 hari 10 jam 1 ampul dilarutkan dlm 500 cc D10W 1 mcg/ml ----Untuk memberikan 0,05 mcg/kgbb/menit 3 cc/kgBB/jam Prostin setelah dicampur, stabil selama 24 jam. Dosis > 0,1 mcg/kgBB/menit tidak efektif lagi.
Evaluasi kinerja prostin dapat dilihat dari peningkatan PO2 dlm 10-15 menit setelah obat diberikan Bagaimana pelaporan pasien di ICU?
- Setiap perkembangan pasien sebaiknya dilaporkan pada operator dengan interval waktu tertentu, makin kritis pasien tersebut sebaiknya makin intensif dilaporkan. Bila tidak darurat, sebaiknya dilaporkan via BB
- Setiap pengambilan keputusan penting harus mendapat persetujuan konsultan ICU misal pengaturan setting ventilator untuk weaning dan ekstubasi, pengaturan inotrop, keputusan hemodialisis dst
- Pada kondisi darurat misal cardiac arrest, krisis hipertensi pulmonal, harus segera memberitahu konsultan ICU, operator atau chief via telepon
- (dr Dicky Fahri, 27/8/2012) Ada beberapa hal yang harus rutin terprogram saat evaluasi pasien o Jika pasien demam, apa yg pertama kali dipikirkan? Cek iv line , ada phlebitis tidak???
o Jika pasien tdk keluar urin, hemodinamik stabil, tidak ada asidosis, apa yg pertama kali dipikirkan? Cek kateter, ada tersumbat tidak?
(dr BR, ronde pagi 18/4/12) Kapan pigtail di aff?
- Sesudah hari kelima post op dimana cairan ekstravaskular telah kembali ke vaskular dan kebutuhan cairan anak telah mencapai 100%
- Sesudah dilakukan aff wire dan echo ulang tidak ada PE (hari keempat)
- Kalo masih terpasang pigtail setelah hari kelima kemungkinan masih ada PE, pikirkan penyebab? o Infeksi cari tahu marker infeksi (leukosit , LED, CRP)
o Hipoalbumin
o Pastikan tidak ada sumbatan pada pigtail
Pretest
(
ISA) Soal test pediatric 20111. Bagaimana sianosis bisa terjadi ?
Bila saturasi 80% terjadi sianosis, berapa kira2 Hb yang seharusnya? 2. Indikasi kateterisasi pada VSD
Sebutkan 7 keuntungan kateterisasi pada TOF yang tidak ada pada echo
3. Seorang anak bayi datang dengan keluhan sesak dan biru disertai panas dan batuk pilek a. Apa kira-kira dx untuk anak ini
b. Bagaimana manajemen terapi untuk pasien dengan kelainan tersebut 4. Apa yang dimaksud dengan hipertensi pulmonal dan bagaimana mekanisme terjadinya?
Bagaimana cara mengukur tekanan pulmonal 5. Bagaimana tahapan menuju bi/univentrikular repair?
6. Gambarkan ruang jantung beserta tekanan dan saturasi di masing2 ruang
(ISA) Soal test pediatric II
1. Gambarkan anatomi RA beserta keterangannya ketika dibuka (surgeon view)
2. Sebutkan tahapan operasi open heart mulai dari insisi hingga kanulasi 3. Gambarkan anatomi katup mitral
4. Jelaskan apa yang dimaksud dengan myocardial protection
Soal Ujian Juni 2011
Soal Ujian Juni 2011
1. A six year old patient underwent closure of a secundum ASD. At operation a persistent left superior vena cava was notes which was separately cannulated for bypass. The ASD was closed with a pericardial patch. Upon weaning from bypas, a systemic arterial desaturaqtion was noted, a likely cause in unrecognized :
a. Anomalous hepatic venous drainage
b. Anomalous pulmonary venous drainage into the right superior vena cava c. Coronary sinus septal defect ( unroofed coronary sinus)
d. Pulmonary valve stenosis ---e. Ventricular septal defect
2. A newborn is admitted who is profoundly acidotic and without femoral pulses. Improvement follows the administration of PGE 1, bicarbonate and dopamine along with intubation and ventilation. The angiogram : .. It reveals
a. Coartation of the aorta b. Interrupted aortic arch type A ----c. Interrupted aortic arch type B d. Interrupted aortic arch type C e. Truncus arteriosus
3. The patient with pulmonary atresia and intact ventricular septum has a tricuspid Z score of -4,5. Wwhich of the following is the most likely definitive surgical procedure?
a. ASD closure and Take down BT Shunt b. Fontan Operation
c. BT Shunt
d. Two ventricle repair with a right ventricle to PA homograft (Rastelly procedures) Untuk soal 4-6 Pressure (mmHg) % Saturation SVC 2 55 RA 2 57 IVC 2 60 RV 50/2 85 PA 52/26 85 LA 2 100 LV 125/4 100 AO 125/82 100
4. The most likely diagnosis is:
a. Aortopulmonary window d. Pulmonary valve stenosis
b. ASD e. VSD
c. PDA
5. From data presented above; Qp/Qs is :
a. 0,5 d. 2,0
b. 1,0 e. 3,0
c. 1,5
6. From the data presented above, Rp/Rs (ratio of pulmonar to systemic arterial resistance) is:
a. 0,125 d. 1,00
b. 0,250 e. 1,50
c. 0,500
7. The most important reason for cardiac catheterization in the preoperative evaluation of a two year old child with VSD is to determine :
a. Coronary artery anatomy d. Pulmonary vascular resistance b. If additional VSD exist e. Relationship of the VSD to tricuspid valve c. Location of VSD
8. The large secundum ASD is associated with each of the following except : a. Cleft anterior mitral valve leaftlet
b. Pulmonary hypertension d. Transient ischemic attacks
Soal Post-test Pediatri 28 Desember
Soal Post-test Pediatri 28 Desember 2011
2011
1. Gambarkan anatomi jantung secara skematis sebagai suatu laporan kateterisasi beserta data tekanan dan saturasi dalam rongga jantung yang normal !
2. Gambarkan anatomi jantung saat RA dibuka pada operasi jantung terbuka (surgeon view) 3. Berkaitan dengan VSD :
a. Jelaskan klinis dan penegakan diagnostik penderita dengan VSD b. Kapan penderita dengan VSD dilakukan kateterisasi
c. Jelaskan indikasi dan kontraindikasi bedah untuk pasien VSD d. Sebutkan jenis VSD serta jenis approach untuk menutup VSD tersebut 4. Pulmonary hypertension:
a. Jelaskan definisinya
b. Jelaskan manifestasinya melalui Roentgen maupun echocardiografi (jelaskan pula bagaimana mengestimasi tekanan PA secara echocardiografi)
c. Jelaskan mengenai tatalaksana PH perioperatif 5. Lengkapi diagram APVD
Soal Pre-test Pediatri 5 Januari 2012
Soal Pre-test Pediatri 5 Januari 2012
1. Gambarkan anatomi jantung secara lengkap beserta pembuluh darah besar yang keluar dan masuk ke jantung sampai dengan aorta descenden.
2. Operasi jantung tidak lepas dari teknik miocardial protection yang baik Jelaskan
3. Gambarkan secara skematis suatu hasil laporan kateterisasi pada jantung normal beserta nilai tekanan dan saturasi rongga jantung
4. Operasi jantung terbagi dalam 2 bagian besar. Univentricular maupun biventricular repair. Jelaskan kriteria masing masing pasien secara lengkap.
5. Saat ini anda sedang memimpin operasijantung terbuka sebagai Main Cardiac Surgeon. Pasien anak 10 tahun dengan total koreksi pada TOF + anulus pulmonal yang sempit. VSD sudah ditutup dengan goretex 0,4 mm. Apa yang akan ada lakukan selanjutnya. Jelaskan secara lengkap sampai sternum ditutup.
Soal Post-test Pediatri 26 Maret 2012
Soal Post-test Pediatri 26 Maret 2012
1. Gambarkan anatomi jantung secara skematis sebagai suatu laporan kateterisasi beserta tekanan dan saturasi dalam rongga jantung yang normal
2. Seorang anak berusia 2 tahun dgn berat 8 kg datang ke PJNHK dgn keluhan semakin biru, kesadaran menurun. Dari anamnesis didapati keluhan sering cepat lelah jika menyusu , juga sering biru. 2 hari terakhir anak didapati demam dan batuk pilek.
a. Apa kemungkinan diagnosis anak tersebut?
b. Bagaimana tatalaksana terapi pasien tersebut secara lengkap 3. Mengenai Pulmonary Artery Banding
a. Sebutkan beberapa tujuan dilakukannya PA banding?
b. Sebutkan beberapa hal yang harus diperhatikan dalam melakukan PA banding (minimal 5 buah) 4. Lengkapi tabel DORV berikut ini
Soal Pretest Pediatri 9 April 2012
Soal Pretest Pediatri 9 April 2012
1. Apa yang dimaksud dengan myocardial preservation dan berikan contohnya? 2. Bagaimana persiapan pre operatif pada pasien bedah jantung terbuka? 3. Gambarkan anatomi (surgeon view) saat RA dibuka?
4. Gambarkan anatomi (surgeon view) dari katup mitral saat akan dilakukan repair mitral? 5. Sebutkan 3 penyakit jantung kongenital yang membutuhkan tindakan operasi emergensi? 6. Gambarkan anatomi (surgeon view) dari katup arota saat akan dilakukan repair aorta?
Soal Post-test Pediatri 22 Juni 2012
Soal Post-test Pediatri 22 Juni 2012
1. Gambarkan anatomi katup trikuspid berdasarkan surgeon view (untuk kelas I) 2. Gambarkan anatomi repair katup aorta berdasarkan surgeon view (untuk kelas III)
3. Seorang anak menderita VSD. Dari echo didapatkan gradien tranVSD nya 40 mmHg, PS mild dengan gradien 25. Coba hitung dan jelaskan berapa tekanan di MPA?
4. Berkaitan dengan VSD?
a. Jelaskan klinis dan penegakan diagnostik penderita dengan VSD b. Kapan penderita dengan VSD dilakukan kateterisasi
c. Jelaskan indikasi dan kontraindikasi bedah untuk pasien VSD d. Sebutkan jenis VSD serta jenis approach untuk menutup VSD tersebut 5. Sebutkan dan jelaskan 3 penyakit jantung emergensi
a. Jelaskan alasan disebut emergensi
b. Data apa yang harus diketahui oleh seorang ahli bedah
c. Apa yang akan dilakukan oleh seorang ahli bedah dalam menghadapinya (Yopie,25/6/12) Penyakit jantung emergensi meliputi :
- TAPVD mixed type yg intracardiac dimana tidak ada aliran PV yang masuk ke jantung - Duct dependent
- TOF dengan spell berulang
Soal Pretest Pediatri 9 Juli 2012
Soal Pretest Pediatri 9 Juli 2012
Untuk kelas I 1,2,3 ; Untuk kelas II 1,4,5 dan Untuk kelas III 1,6,7
1. Apa yang dimaksud dengan myocardial preservation dan berikan contohnya? 2. Bagaimana persiapan pre operatif pada pasien bedah jantung terbuka? 3. Gambarkan anatomi (surgeon view) saat RA dibuka?
4. Sebutkan syarat-syarat menuju biventricular repair?
Soal Post Test Pediatri 22 September
Soal Post Test Pediatri 22 September 2012
2012
1. Gambarkan suatu anatomi jantung secara skematis sebagai laporan kateterisasi beserta tekanan dan saturasi dalam ruang jantung yang normal
2. Berkaitan dengan ASD
a. Jenis jenis ASD
b. Indikasi kateterisasi pada ASD
c. Indikasi dan kontraindikasi pada ASD closure
3. Berkaitan dengan VSD
a. Jenis jenis VSD
b. Natural history dari VSD
c. Indikasi kateterisasi pada VSD
d. Indikasi dan kontraindikasi pada VSD Closure
4. Seorang anak berusia 3 tahun dengan BB 15 kg datang dengan keluhan semakin biru dan kesadaran menurun. Dari anamnesis didapatkan keluhan cepat lelah saat menyusu, sering terjadi biru dan jongkok. 2 hari terakhir, dua hari terakhir didapatkan demam, diare dan batuk pilek.
a. Apa kemungkinan diagnosis anak tersebut ? Spell --
b. Bagaimana tatalaksana terapi pasien tersebut secara lengkap meliputi medikametosa, terapi bedah paliatif dan tindakan bedah definitifnya
c. Jelaskan pula kegunaan kateterisasi pada penderita TOF terutama yang tidak terdapat pada echocardiografi.
5. Jelaskan kriteria biventrikular repair atau univentricular repair pada pasien dengan kelainan jantung kongenital
DAFTAR DOSIS OBAT
DAFTAR DOSIS OBAT
NAMA
NAMA OBAT OBAT MERK MERK SEDIAAN SEDIAAN DOSISDOSIS
1 Acetazolamide Diamox 5-10 mg/kg BB dws100-250 mg
2 Adenosine Aritmia : 0,1 mg/kg stat rapid iv
3 Adrenaline Cardiac arrest 0,1cc/kgBB 1:10.000
Anafilaksis 0,05-0,1cc/kgBB 1:10.000
4 Albumin 20% 2-5 cc/kgBB dan 4% 10-20 cc/kgBB
5 Aldactone 0-10 kg 2x 6,25 mg dan 10-20 kg 2x12,5 kg
6 Amikasin 500 mg/ 2 cc Neonate : 15 mg/kg stat kmd 7,5 mg/kgBB
7 Aminofilin Load 10 mg/kg iv dlm 1 jam
8 Amiodarone Cordaron 15 mg/kg dlm 50cc dex 5% slm 4 jam
Pulseless VT-VF : 5mg/kg iv 3-5 mnt
9 Aspirin Aspilet 10-15 mg/kg
10 Calcium Chloride 0,2cc/kgBB max 10 cc iv slow
11 Captopril Captensin 0,3 mg/kgBB
12 Cefadroxil 15-25 mg/kg
13 Cefixime Cefspan 5 mg/kgBB adult 200 mg oral
14 Cefoperazon Stabactam 25-60 mg/kg
15 Ceftazidim 1g/vial 15-25 mg/kgBB tiap 12 jam max 2 g
16 Ceftriaxon 25 mg/kg
17 Cefuroxime Oxtercid, Sharox 750 mg/vial 25 mg/kg
18 Clarithromycin Zithromax 7.5-15 mg/kgBB (adult 250-500)
19 Clopidogrel Plavix 1,5 mg/kgBB (adult 75 mg oral)
20 Diazepam Valium 5-10 mg 0,1-0,4 mg/kg
21 Digoxin 15 mcg/kg stat 5 mcg/kg after 6 jam
22 Dobutamin Dobuject 250 mg/5 cc < 30 kg 15 mg/kg dlm 50 cc NaCl 0,9% (5-20 mcg/kg/mt)
23 Dopamin < 30 kg 15 mg/kg dlm 50 cc NaCl 0,9% (5-20 mcg/kg/mt)
24 Fentanil 10 mcg/2 cc 0,05-0,01 ; Not vent 1-2 mcg/kgBB; Vent 5-10 mcg/kgBB
25 Furosemide Lasix, Farsic 0,5-1 mg/kg
26 Gentamycin 5 mg/kgBB stat then 2,5 mg/kgBB
27 Heparin Heparin leo
28 Ibuprofen Proris 5-10 mg/kgBB dalam 6-8 jam
29 Ilioprost Ventavist 10-20 mcg/cc 25 nano/kgBB/x -- 0,25 mcg/kgBB/x (6-8)
30 Isosorbid dinitrate 0,1-0,2 mg/kgBB max 10 mg sublingual, 2 jam
31 Immunoglobulin human Gamunex 10-15cc/kgBB (600-900 mg/kg) iv selama 5-8 hari
32 Kloral hidrat Hipnotik 50 mg/kg max 2 g
Sedatif 10 mg/kg utk 6-8 jam
33 Ketokonazol 5 mg/kgBB/dosis 12-24 jam
34 Ketorolac Toradol Oral:0,2 mg/kgBB/dose max 10 mg 4-6 H; IM: 0,6 mg/kgBB
max 30 mg stat then 0,2 mg/kgBB 4-6 H max 20 mg/x
35 Levofloxacine 5-10 mg/kgBB/dosis
36 Meropenem Meronem, ronem 500 mg/vial 30 mg/kgBB 8 jam
37 Methyl prednisolon 1 mg/kgBB
38 Midazolam Dormicum 50 mg/10cc 0,1-0,2 mg/kg iv
39 Milrinone Coritrope, Inovad 1mg/cc (10,20,50) <30 kg1,5 mg/kg dlm 50 cc dex 5%
40 Morphine 0,1 mg/kgBB per dose iv/im
50-100 µg/kgBB/min IV 41 Mycostatin
42 Nitrit oxide 1-40 ppm, 0,1 l/mnt
43 Nor epinephrin Vascon
45 Paracetamol Panadol 10-15 mg/kg
46 Pentoxifillin Tioxad
47 Piperacillin Tazobactam Tazocyn 50 mg/kgBB/dose 6-8 jam
48 Piracetam Neurotam 15 mg/kgBB/ dosis max 800 mg
49 Propanolol 0,1 – 0,3 mg/kgBB
CARA PEMBERIAN OBAT DAN KOREKSI DI ICU - PJNHK
CARA PEMBERIAN OBAT DAN KOREKSI DI ICU - PJNHK
1 Glukosa Hipoglikemia
Neonatus : Dextrose 10% 2cc/kgBB bolus 15 mnt Pediatri : Dextrose 40% 1-2 cc/kgBB bolus 15 mnt Cek gula drh tiap jam. Bila selama 2x pemeriksaan glukosa neonatus > 40 & ped > 60 cek tiap 3 jam bila hasilnya baik 6 jam, 8 jam kmd
Target : GIR
Hiperglikemi
Hyperglycemia (>220mg%): Insulin 4 sd 20 unit/jam
Yale Scale Yale Scale
RCI (n-1) x 4 unit Missal GDA 400 ,koreksinya
- RCI (n-1) x 4 unit - Maintenance nx2 6 unit 3 2 Natrium Hiponatremi 0,6 x (140-x) x BB + maintenance 2-4
mεq x BB dg NaCl 3%
Lwt akses sentral kcptn 0,5 mεq/kgbb/jam (koreksi Na dpt menyebabkan penurunan kalium) Maintenance dws 1 mEq/kgbb, anak 2 mEq/kgbb
HipernatremiaDefisit air = (X‐140)/140 x BB x 0,6
3 Kalium Hipokalemi
Bila urin > 1 0,3xBBx ∆ K dlm 2 jam (kec max 0,5 mEq/kgBB/jam)
Bila urin < 1 1/3 dosis diatas dlm 3 jam Ingat kalium > 80-100 mmol/L hy bole lwt CVC Tnp CVC KSR 3x25 mg/KgBB oral (= KCl 1 mEq/kgBB/hari)
Maintenance KCl 1-2 mEq dlm 50 cc cairan Maintenance dws 1 mEq/kgbb, anak 2 mEq/kgbb Lwt akses sentral kecepatan 0,5-1 mEq/kgbb/jam Lwt akses perifer kcepatan 0,2-0,3 mEq/kgbb/jam
Sediaan KCL 25 mεq/25 ml
Hiperkalemia
Ca gluconas 0,2 cc/kgBB iv Lasix 0,5-1 mg/kgBB iv
D40 1-2 cc/kgBB + insulin 0,1 unit/kgBB slm 2 jam Hiperkalemi
Jam I CaCO3 1 amp (40 mεq) + D40 + insulin 4 unit iv Jam 2 D40 + insulin 4 unit iv
Jam 3 D40 + insulin 4 unit iv Jam 4 cek SE ulang
4 Kalsium Hipokalsium (target 1,2-1,5)
Cacl 2 10% 0,2 cc/kgBB max 10 cc pelan2 Bila 2x msh hipokalsemi drip 10mg/kgBB/jam Ca glukonas 10% 0,5 cc/kgBB max 20 cc pelan2
Ingat kalsium hy bole lwt CVC
Tnp CVC Ca Sandoz < 12 bln (3x1/4 sdt); 1-5 thn (3x1/2 sdt); > 5 thn (3x1 sdt)
HipercalcemiaInfus NaCl 0,9% & Furosemide 1‐2 mg/kgBB
5 Magnesium 0,2 cc/kg BB Tidak bole dicampur koreksinya dgn K atau Ca krn
dapat membentuk kristal 6 Albumin Bila dg leakage syndrom – target 3,5
Bila tanpa leakage syndrome – target 3 Kenaikan 1 gr/kgBB
- Albumin 20% 5XBB - Albumin 25% 4XBB
Koreksi biasanya dgn campuran NaCl Hati hati pemberian pada gagal ginjal
7 Asidosis Bicnat
Bicnat Koreksi bila BE > -7 Koreksi blind 1 Meq/kgBB Koreksi < 5 kg BE x BB /4 Koreksi > 5 kg BE x BB/6
8 Sedasi Morfin 10-40 mcq/kg/jam ( mg morfin dlm 50 ml dextrose 1mg/kgBB; 1 ml = 20 m cg/kg/jam) Bolus 0,1-0,2 mg/kgBB iv setiap 2 jam
Diazepam bolus 0,1-0,2 mg/kgBB iv setiap 2 jam
Fentanyl 1-4 mcq/kgBB/dosis; infus kontinu 2-4 mcq/kg/jam
Sufentanyl 2-50 mcq/kgBB iv perlahan; max infus kontinu 1 mcg/kgBB/jam
9 Muscle
Relaxan
Vecuronium 0,1 mg/kgBB 10 Perdarahan
pasca bdh Hub dr bedah bila pdrhn > 3mg/kgBB/jamCek ACT, bila > 160 Protamin 1 mg/kgBB Bila APTT memanjang FFP 5-10 cc/kgBB Bila PTT memanjang vitamin K 0,3 mg/kgBB Fibrinogen < 180 Kriopresipitat 5 cc/kgBB Timing reexplorasi Prdrhn 1 jam 10% vol drh (10cc/kgBB) Prdrhn 2 jam 8% vol drh (7 cc/kgBB) Prdrhn 3 jam 6% vol drh (5 cc/kgBB) Volume darah 75-85 cc/kgBB 11 Oligouri Cek kateter urin; evaluasi ada sumbatan
Evaluasi tanda hipovolemi, jika ada koloid 10-20 cc/kgBB Bila curah jtg kurang inotrop; dopamin 3-5 mcg/kgBB/menit Beri furosemid 1 mg/kgBB iv; dapat dinaikkan hingga 5 mg/kgBB iv Bila tetap tdk memberikan respon siapkan peritoneal dialisis 12 Dialisis
Peritoneal
Indikasi
- Anuria menetap stlh pemberian Furosemid 5 mg/kgBB - Oligouria disertai kelebihan cairan
- Hiperkalemia (K > 6 mmol)
- Asidosis metabolik menetap (pH < 7,2)
- Kadar urea plasa > 30 mmol atau meningkat progresif - Gangg neurologis ok uremik atau gangg. elektrolit 13 Analgesik Paracetamol
History of Congenital Cardiac Surgery
History of Congenital Cardiac Surgery
Penyakit Jantung Kongenital?
Penyakit Jantung Kongenital?
(dr Dicky Fahri, PIT HBTKI III Yogyakarta,2011)
Pembagian bedah jantung anak dibagi menjadi sianotik dan non sianotik
Berdasarkan basic lesion dibagi menjadi defek obstruksi/malformasi kongenital seperti transposisi/hipoplasia. Sianotik atau biru bisa oligemik atau plethora
Tidak sianotik normal flow atau plethora
Tindakan operatif meliputi: - Paliatif
- Preparing for correction - Sometime done as definitive
Sianotik Asianotik
PBF meningkat TGA
Total anomalous pulmonary venous return (TAPVR)
Truncus arteriosus Tricuspid atresia (TA) Common atrium Aortic atresia
Double outlet right ventricle (DORV)
L to R shunt ASD VSD PDA
Ruptured sinus valsava aneurysm
Coronary artery fistula Aortopulmonary window
PBF normal LV outflow obstruction
AS Coarctation Interrupted aortic arch Hypoplastic left heart LV inflow obstruction Obstructed TAPVR
Cor triatriatum Pulmonary vein atresia Congenital MV stenosis Muscle disease Cardiomyopathy Myocarditis Anomalous LCA PBF menurun Tetralogy of Fallot (TOF)
Pulmonary atresia(PA) /critical PS Eibstein anomaly
Gambar 1. Usia pasien saat munculnya sianosis dan gagal ginjal pada sejumlah
(Moss and Adams 6th h.851) Diagnosis Banding Massive Cardiomegali Pada Neonatus:
1.
Pulmonary Atresia dan Ebstein Anomaly
2.
Ebstein dan Functional Pulmonary Atresia
3.
Aortic Atresia, AV and VA discordance dan severe left AV valve regurgitation
4.
Functional aortic atresia, AV and VA discordance dan severe left AV regurgitation
5.
Intrapericardial teratoma
Aristotle Score in Congenital Cardiac Sur
Aristotle Score in Congenital Cardiac Surgery
gery
Aristotle Comphrehensive Complexity Score
Aristotle Comphrehensive Complexity Score (ACC) sering digunakan untuk evaluasi kualitas tatalaksana bedah jantung anak kongenital. Inisiasinya diawali oleh rasa frustasi kalangan ahli bedah jantung anak akibat evaluasi kinerja berdasarkan mortalitas di rumah sakit tanpa mendasarkan pada rumitnya kasus yang dihadapi.
Ada dua tahap dalam menilai ACC yaitu
1. Menentukan basic score (1,5-15) berdasarkan kerumitan prosedur (procedure-adjusted complexity) dan hanya diaplikasikan pada prosedur. Basci score ini didasarkan pada 3 faktor
a. Potensi mortalitas (rawat jalan atau meninggal dalam 30 hari perawatan) b. Potensi morbiditas ( lama rawat di ICU)
c. Antisipasi kesulitan teknik
2. Menilai comprehensive score terkait hubungan kerumitan dengan karakteristik spesifik pasien (faktor ko morbidnya) Penyakit Basic Score Complexity Mortalitas Morbiditas Kesulitan
1 PDA closure 3.0 1 1.0 1.0 1.0
2 ASD closure 3.0 1 1.0 1.0 1.0
3 ASD common atrium 3.8 1 1.0 1.0 1.8
4 VSD closure 6.0 2 2.0 2.0 2.0
5 PA Banding 6.0 2 2.0 2.0 2.0
6 BT Shunt 6.3 2 2.0 2.0 2.3
7 BCPS 6.8 2 2.3 2.0 2.5
8 Mechanic valve replacement 7.0 2 2.0 2.0 3.0
9 TOF repair non transanular 7.5 2 2.5 2.0 3.0
10 TOF repair + transanular 8.0 3 3.0 2.0 2.0
11 CAVSD repair 9.0 3 3.0 3.0 3.0
12 PA VSD repair 9.0 3 3.0 3.0 3.0
13 Fontan procedure 9.0 3 3.0 3.0 3.0
14 Rastelly 10.0 4 3.0 3.0 4.0
15 Atrial Switch Operation 10.0 4 3.5 3.0 3.5
16 Intraventricular tunnel DORV 10.3 4 3.3 3.0 4.0
17 IAA repair 10.8 4 3.8 3.0 4.0
18 Truncus arteriosus repair 11.0 4 4.0 3.0 4.0
19 Aortic dissection repair 11.0 4 4.0 3.0 4.0
20 REV 11.0 4 4.0 3.0 4.0
21 LV reduction - Batista 12.0 4 4.0 4.0 4.0
22 Ross Konno 12.5 4 4.5 3.0 5.0
23 Heart & Lung Transplant 13.3 4 4.0 5.0 4.3
24 Norwood Procedures 14.5 4 5.0 4.5 5.0
25 HLHS Biventricular 15 4 5.0 5.0 5.0
One important step before understanding congenital heart disease is understanding their embryology Dr Heru Koesbijanto
SIRKULASI FETAL
SIRKULASI FETAL
Ada berapa banyak shunt dijumpai dalam sirkulasi fetal ?
Jawab : 4 Plasenta, duktus venosus, foramen ovale & duktus arteriosus Sejumlah aspek penting dari sirkulasi fetal ialah :
1. Plasenta menerima sejumlah output ventrikular kombinasi RV dan LV dan memiliki resistensi vaskular terendah
2. SVC adalah muara dari aliran bagian atas tubuh (15%) dan IVC adalah muara dari aliran bagian bawah tubuh dan plasenta mrpkn muara dari 70% output ventrikel kombinasi. Karena pertukaran oksigen berlangsung di plasenta, saturasi oksigen di IVC (70%) lebih tinggi dari SVC (40%). pO2 tertinggi didapatkan pada vena umbilikalis (32 mmHg) 3. Sebagian besar darah SVC masuk ke RV.
Darah IVC Sekitar 1/3 dgn saturasi lbh tingg i masuk ke LA lewat FO
Sekitar 2/3 sisanya masuk ke RV dan terus ke PA Hasilnya otak dan koroner menerima darah dg saturasi lbh tinggi (pO2 28 mmHg) dibanding bagian bawah tubuh (pO1 24 mmHg) 4. Darah yg kurang mgdg oksigen dlm PA masuk melalui duktus
arteriosus ke aorta descenden dan ke plasenta
Pada janin, RV lebih besar dan dominan dibandingkan LV. RV dan LV masing masing menanggung 55% dan 45% dari ventricular output. Namun tekanan di RV dan LV adalah identik ( beda dengan pada dewasa)
Full term Fetal period (in weeks)
Embryonic period (in weeks)
38 20 36 16 12 8 7 6 5 4 3 Central nervous system Heart
Period when major abnormality occurs Leg Teeth Arm Eye Eye Heart Brain Ear Palate Ear
External genitalia Central nervous system Heart Arms Eyes Legs Teeth Palate
Period when minor defect or abnormality occurs
External genitalia Ear
Perubahan apa yang terjadi pada sirkulasi fetal saat lahir? - Sirkulasi plasenta hilang digantikan oleh sirkulasi di paru
DESKRIPSI ANALITIK
DESKRIPSI ANALITIK
Ada dua aliran
- Analisis segmental Van Praagh, 1972
(dr Budi Rahmat, tutorial 19/7/12) Posisi dimana LAA dapat terlihat Juxtaposition
Berdasarkan posisi dari atrium 1. Situs Solitus
2. Situs Inversus (mirror-image) 3. RA isomerism
4. LA isomerism
Apa yang dimaksud dengan isomerism?
Bila gambaran kedua atriumnya sama misalnya atrium kiri mirip dgn atrium kanan shg tampak RA-RA RA isomerism ISOMERISM terkait heterotaxy
Intracardiac
Intracardiac defect defect Extracardiac Extracardiac defectdefect
RA Isomerism TAPVD Asplenia, right lung isomerism
LA Isomerism Interupted IVC Polisplenia, left lung isomerism
Kelainan lain menyertai baik pada RA maupun LA isomerism ialah bilateral SVC, common atrium, common AV valve. Analisis Sekuensial Anderson
1. AV connection
a. AV concordance/ discordance
b. AV ambigus hubungan pada kasus isomerism c. Double inlet kedua atrium berhubungan satu ventrikel d. Absence left/right bila tdk tdpt koneksi (katup) antara
atrium dengan ventrikel pasangannya 2. Valve morfologi
a. Dua katup normal atau imperforata b. Common valve
c. Straddling chordae berasal dari ruang sebelahnya d. Overriding melewati midline (interventricular septum) 3. VA connection
(dr Budi Rahmat, tutorial 19/7/12) katup aorta bisa ga straddling? Ga bisa karena tidak memiliki chordae. Katup aorta bisa mengalami overriding saja.
Overriding aorta > 50% DORV; Overriding pulmonal > 50% DOLV Katup mitral bisa mengalami overriding dan straddling
(dr Budi Rahmat, tutorial 19/7/12) Ingat katup mitral selalu lebih tinggi dari katup trikuspid, bila letaknya sejajar, hati hati kemungkinan adanya AVSD baik intermediate, complete. Seperti tampak gambar kanan atas ini normal sedangkan kiri atas memperlihatkan letak katup mitral dan trikuspid yang sejajar dengan common AV valve.
Single Outlet memiliki 3 subtipe: 1. Truncus Arteriosus 2. Aorta + Pulmonary Atresia 3. Pulmonary + Aortic Atresia
Functionally Single Ventricle :
- Punya 1 AV connection; DILV-DIRV - Salah satu katup AV tdk ada; TA-MA - Punya 1 ventrikel berkembang baik;
biasanya yg mjd pompa sistemik - Punya 1 ventrikel berkembang penuh dan
heterotaxy - Kemungkinan lain (dr Dicky Fahri, visite besar 28/6/12)
Apa yang perlu dipertimbangkan seorang ahli bedah pada kasus RA isomerism dan LA isomerism?
i. RA isomerism kemungkinan ada TAPVD
ii. LA isomerism kemungkinan ada interrupted IVC
Diagrams of ventriculoarterial connections in patients and specimens withdouble inlet left ventricledouble inlet left ventricle with the right ventricle leftwards in relation to the dominant left ventricle. The schemas are drawn as seen from the top. The numbers of examples are shown adjacent to each schema.
Percentages indicate degree of overriding of the aorta
Diagrams of ventriculoarterial connections in patients and specimens with double inlet left ventricle with the right ventricle rightwards and adjacent to the right atrium. The schemas are drawn as seen from the top. The numbers of examples are shown adjacent to each schema. Percentages
indicate degree of overriding ofeither the aorta or the pulmonary trunk
Diagrams of obstructions across the aortic or pulmonary pathway in
Diagrams of ventricular outflow tracts in clinical series in relation to outflow obstructions and surgical procedures used to avoid subaortic stenosis (by either
Congenital Heart Defects: Early Surgical Correction and
Congenital Heart Defects: Early Surgical Correction and Heart Failure
Heart Failure
Perkembangan teknologi memungkinkan extracorporeal circulation sbg tonggak berlangsungnya open heart surgery. Open heart surgery dgn CPB pertama kali dilakukan oleh Kirklin. Mengingat efek negatif multiple dari COB thdp fisiologi neonatus dan bayi maka diawal era bedah jantung anak, sejumlah tindakan utk menunda koreksi bedah mjd lebih byk dipilih. Awalnya peralatan ini mbthkan priming volume yg banyak shg menyebabkan anak mengalamiexanguinotransfusion. Mediator inflamasi memicu pe↑ permeabilitas kapiler dan edema jaringan. Demikian jg pd awalnya dunia anestesi dan intensive care blm berkembang, upaya penegakkan diagnostik msh menggunakan cara invasif dan peralatan microsurgical utk jaringan anak yg rapuh jg blm tersedia. Pd dasarnya patofisiologi jantung kongenital terbagi dlm 3 kategori:
1. Volume overloadVolume overload dmn salah satu atau kedua ventrikel harus memompa darah lebih banyak daripada normal. Biasanya disebabkan akibat pe↑ PBF, dari defek septal.
2. Pressure loadPressure load pada salah satu atau kedua ventrikel, biasanya akibat obstr uksi outlet ventrikel
3. SianosisSianosisyg timbul sekunder akibat pe↓ aliran darah paru dan ketidakadekuatan mixing pd dua sirkulasi pararel Systemic pulmonary shuntmenekan sianosis dgn me↑ PBF, walau secara prosedural tampak mudah tp mrpkn tantanganberat. Pertimbangan ukuran shunt menurut berat anak mjd sangat penting dan juga kaitannya dgn pertumbuhan anak. Ukuran shunt tidak boleh terlalu besar utk mencegah ventricular volume overload. BT shunt klasik yg menggunakan a. subclavian ke RPA memiliki ukuran yg adekuat utk substusi bagi defisiensi PBF tapi pengaruhnya terhadap pertumbuhan perlu dicermati. Waterston shunt antara ascending aorta dan RPA memiliki kekurangan akan PBF yg berlebih dan distorsi PA. Demikian juga dgn Potts antara descending aorta dan LPA memiliki semua kerugian Potts ditambah kesulitan utk takedown saat koreksi. Modified BT Shunt antara trunkus brachiocephalica dan RPA dgn vascular prothesis memiliki keuntungan tdk memicu distorsi dan pulmonary overload. Pertumbuhan otak mrpkn hal penting dlm thn pertama kehidupan dan dipengaruhi patofisiologi cardiovaskular. Pe↑ jumlah koneksi sinaptik sangat menakjubkan selama thn pertama kehidupan. Metabolisme energi dlm otak juga mengalami perubahan penting , khususnya pe↑kebutuhan oksigen dan metabolisme ATP. Newburger menyatakan adanya korelasi antara usia tindakan bedah dengan defisit postoperatif terutama akibat efek sianosis kronik dalam otak. Gagal jtg kronik kegagalan pertumbuhan dan hal ini mempengaruhi semua organ termasuk otak. Disamping itu efek akut hipoksia otak jg telah dikemukakan. Hipoksia cerebral akut memicu pelepasan masif glutamat dan neurotransmitter lainnya. Pada kondisi dimana neuron memiliki substrat energi terbatas, eksitasi akan memicu kematian sel. Pada otak yg sdg tumbuh, risiko tertinggi ialah jika hipoksia akut mengenai area dgn kepadatan koneksi sinaptik yg sgt tinggi. Pdearly surgical correction, risiko kematian ini akan lbh rendah dibandingkan dgn risiko kumulatif dari bedah paliatif dgn periode intermediate menuju koreksi dan koreksi sekunder.
Chira M, Samasca G, Butnariu A. Congenital Heart Defects : Early Surgical Correction and Heart Failure – Brief History. J Biomol Res Ther 2013:2:1
(dr Eva Miranda, SpA – diskusi 26/6/12) Apa yang dimaksud straight forward/ simple operation dlm ilmu pediatric cardiac intensive care? Direct post op tidak ada masalah sehingga pasien cepat ekstubasi. Masalah itu meliputi : LCOS (terutama pasien dengan long CPB), tidak ada masalah teknik selama operasi, tidak ada hipotensi ataupun PH, tanpa malnutrisi, tidak memerlukan muscle relaxan.
dr HSB, diskusi PPJT 11/10/11) Pada bedah jantung anak anatomi sangat penting. Bila menghadapi kondisi pasien yg berbeda diagnostik durantee op kembalikan pada posisi semula dan tutup untuk diagnosik lanjut.
Univentricular Repair atau Biventricular Repair?
Univentricular Repair atau Biventricular Repair?
Pembagian tindakan korektif ialah - Biventricular tract
- Univentrivular tract repair fisiologis
Apa saja yang termasuk dalam single ventricle? Functional Single Ventricle meliputi :
1. Common Inlet AV Connection DILV atau DIRV
2. Absence of one AV connection Tricuspid atresia/ Mitral Atresia
3. Common AV valve & Only well developed ventricle Unbalanced common AV canal defect 4. Only one fully developed ventricle & heterotaxia syndrome Single ventricle heterotaxia syndrome 5. Other rare formHLHS
Jacobs ML, Mayer JE Jr : Congenital Heart Surgery Nomenclature and Database Project : Single Ventricle. Ann Thorac Surg 69 (suppl):S197-204,2000. dr. Pribadi W. Busro. Univentricular Heart : Surgical Management Options
(dr Dicky Fahri, visite 23/5/12) Pemilihan Single Ventricle atau Univentricular repair dipengaruhi oleh 1. Ukuran Katup Trikuspid
o Evaluasi korelasi dimensi katup tricuspid terhadap RV tricuspid diameter Z value
o Jika TV- Z score < -4 mengarahSingle ventricle repair atau ke Fontan
o Jika TV-Z score -1 hingga -4 mengarahBiventricular repair ( S-P shunt & RVOT procedure). Tes occlude shunt dalam 6-12 bulan
2. Ukuran RV
o Ada 3 tipe yaitu :
- Monopartite hanya ada komponen inlet, RV diminutif
- Bipartite Inlet dan Infunfibular ada tapi trabecular mengalami obliterasi - Tripartite ukuran ketiga komponen RV normal (inlet, trabecular dan infundibular) o Bila ukuran RV adekuat S-P shunt
3. Ada tidaknya coronary sinusoid / anomaly (dgn aortogram)
(Mavroudis, 1/8/12) Sinusoids coronary artery abnormality dimana terbentuk fistula yg m enghubungkan coronary artery tree dengan kavitas RV melalui kanal endothelium yg terdapat dalam massa otot RV. Bila fistula ini masuk dlm sinusoid, kombinasi disebutcoronary cameral fistulacoronary cameral fistula.
(dr Dicky Fahri, PIT HBTKI II Bandung, 1-4 April 2010) Initial Surgical Palliation Single ventricle meliputi
1. Systemic to Pulmonary Shunt 2. BAS / Septectomy (Rashkind procedures) 3. Pulmonary Artery Banding
4. Damus Kaye Stansel Procedure 5. Noorwood Operation
Tujuan Initial Surgical Palliation Single ventricle meliputi 1. Optimalisasi saturasi oksigen arteri
2. Optimalisasi mixing intracardiac dan fungsi ventrikel yg baik 3. Optimalisasi ukuran PA dan minimalisasi resistensi 4. Keseimbangan sirkulasi sistemik dan pulmonal
5. Bebas obstruksi venous return sistemik maupun pulmonal ke jantung
(Castaneda, 31/7/12) Bagaimana peran PVR pada Single Ventricle?
Single ventricle memiliki banyak varian anatomi dg satu prinsip fisiologis adanya mixing venous return sistemik desaturasi (sat 55-60% tgt ekstraksi di jaringan perifer) dgn darah teroksigenasi dari paru dlm chamber yg sama.
- Bila aliran darah paru dan sistemik sama (Qp/Qs = 1), resultant “mixed” sat oksigen sistemik bervariasi 75-80% - Bila PBF ↑ dg aliran sistemik tetap saturasi O2 sistemik ↑, akibatnya sat O2 arterial 90% dpt dicapai dg PBF berlebih
(Qp/Qs = 3) aliran pulmonal 3x sistemik shg tjd volume load utk suplai sistemik dan pulmonal
- Bila PA da Ao scr anatomis berhubungan dg single ventricle tanpa obstruksi. Aliran ke paru dan sistemik akan terbagi sesuai resistensi masing2 sirkuit. Bila PVR < SVR PBF naik relatif thdp aliran sistemik, dan saturas i akan naik > 80%. Oleh sebab itu saturasi menjadi marker Qp/Qs
Gambar. Fisiologi common mixing menunjukkan peningkatan rasio Qp/Qs terkait peningkatan saturasi oksigen
- Bila PVR jatuh PBF berlebih disertai volume overload pd jantung kanan dan miokard gagal memberikan aliran sistemik yg adekuat hyperdinamic congestive heart failurewalau Sat arterial ↑. Oleh sebab itu keseimbangan Qp/Qs harus dijaga utk mempertahakan aliran sistemik yg adekuat
(dr Dicky Fahri, PIT HBTKI II Bandung, 1-4 April 2010) Definisi setiap ventrikel memompa darah ke great artery yang sesuai dengan adanya BCPS, dimana semua shunt intracardiac dan ekstracardiac ditutup
Dibuat hubungan SVC dan RPA spt bidirectional Glenn (BCPS), tanpa gangguan pd PA sehingga memungkinkan darah dari IVC masuk ke PA. Darah sebagian dipompa oleh RV kecil one and half normal ventricle repair One and half ventricle repair BCPS + ASD ditutup One and a quarter (1/4) ventricle repair BCPS + ASD dibuka
Sebagain besar anak dgn pykt jantung kongenital dapat diarahkan pada single ventricle palliation atau biventricular repair. Bbrp pasien memiliki ventrikel sistemik yg baik tapi ventrikel pulmonal tdk mampu menyokong sirkulasi pulmonal krn ukuran ventrikel/fungsinya. Bila mana outcome jangka panjang prosedur Fontan tidak memberikan hasil kurang dari ideal. Problem lanjut dari hipertrofi ventrikel, dilatasi dan failure kadang “time-dependent” dan tampaknya tdk dpt dihindarkan. Cenderung lebih menghindari fisiologi Fontan dan disaat yang sama repair
biventricular dgn ventrikel pulmonal yg borderline makin jelek Prinsip teknik :
- Membuat modifikasi serangkaian sirkulasi dgn tanpaleft right atauright left shunting
- Membuat ventrikel sistemik memompakan single cardiac output
- Merangsang sirkulasi pulmonal untuk menerimacardiac outputsecara penuh melalui ventrikel pulmonal dancavopulmonary superior connection (BCPS)
Deskripsi pertama PA banding ialah pada pasien truncus arteriosus dengan tujuan utk mengurangi PA pressure distal dari band hingga stngh tekanan sistemik tanpa menyebabkan penurunan saturasi (Norton 2003 h.560). PA banding pertama kali dilaporkan oleh Muller dan Dammann (1952) pada anak dengan L to R shunt atau single ventricle atau peningkatan PBF (oversirkulasi pulmonal). Pulmonary artery banding (PAB) teknik paliatif bagian dari tahapan koreksi.
(VAN, diskusi Sabtu 5/11/11) PA banding dilakukan pada pasien L to R shunt (VSD) bila berat pasien blm mencukupi untuk dapat masuk mesin, shg PAB dilakukan untuk mengurangi aliran ke paru.
(Mavroudis, 31/5/12) PA banding dilakukan secara rutin pd neonatal dg lesi spesifik meliputi - Swiss cheese muscular ventricle septal defects
- Multiple ventricular septal defects dengan coartation - Single ventricle dengan peningkatan PBF
- Menyiapkan dan melatih LV pada TGA untuk atrial switch procedure, pada bayi yang o Berumur lebih dari 4 minggu
o Dengan riwayat atrial repair
Indikasi terbatas ini kontroversial. Bbrp ahli bedah lebih suka melakukan complete neonatal repair pada CoA dgn multiple VSD Bbrp yg lain lbh memilihDamus Stansel Kaye procedure dgn aortopulmonary shunt pd single ventrikel dgn PBF meningkat daripada PA Banding; terutama pada kasus yg berpotensi obstruksi subaortik.
(Mavroudis, 31/5/12) Bagaimana approach untuk PA Banding? Apa kelebihan dan kekurangannya? - Sternotomi median --- preferred approach kelebihan; mudah dan aman utk mencapai PA - Left Thoracotomy --- kelebihan ; mudah membebaskan mediastinum anterior saat reoperasi Trusler Formula : 21 + BB dalam cm
Pulmonary artery banding technique (A-C) using a premeasured Trusler formula adjusted to the cardiac anatomy and physiology. An adjustable device is placed over a felt pledget with adventitial fixation sutures to prevent distal migration. Additional fixation sutures may be placed in the band itself. Each additional medium hemoclip causes approximately 1 mm of change in band circumference. Distal pulmonary artery pressure is measured
during tightening
(dr Dicky Fahri, 8/5/2012) Teknik dalam melingkari PA seperti dibawah ini :
Tahapan PA banding yang aman : (A) melingkari aortopulmonary trunk (B) melingkari aorta
(dr Budi Rahmat, diskusi 15/2/12). Kasus pasien operasi dengan Situs inversus, Ventricular inversion, Mitral Atresia, LV hipoplastik, DORV – Malposisi GA, TR berat, ASD sekundum besar dan VSD besar. Pertanyaannya;
- Pada pasien ini dilakukan PA Banding & atrial septectomy, mengapa? Satu tahapan menuju univentricular tract, jadi di PA banding supaya pressure di paru dpt turun untuk persiapan BCPS
- RV-PA gradien, bgm cara mengukurnya pd pasien ini post banding? Dg PA tancap, kan kasus ini DORV jadi tekanan di RV adalah tekanan di aorta, sdgkan gradiennya ya tinggal melihat selisih hasil PA tancap dan tekanan aortanya. - Kenapa memilih meningkatkan dosis coritrope? Kenapa bukan dobutamin? Karena ada TR, apabila dosis coritope
ditingkatkan diharapkan efek afterload reductionnya, jika diberikan dobutamin maka dapat memperberat TR sehingga aliran darah balik akibat regurgitasi juga semakin kencang
(dr Dicky Fahri, PIT HBTKI II Bandung, 1-4 April 2010) PA banding utk univentricular heart : o Approach bisa sternotomi atau torakotomi kiri
o Banding dipererat hingga reduksi 50% diameter MPA. o TD sistolik akan naik 5-10mmHg.
o Penurunan Sat O2 arterial 80-85%. o Gradient 40-70mmHg.
o Bila HR turun saat Sat O2 turun kurang dari 70-75% banding terlalu ketat. o
Awasi hemodinamik pasien 5-10 menit kemudian, pastikan tetap stabil (dr Budi Rahmat, visite 25/5/12) PA banding, (syarat) apa yang harus diperhatikan ?
- Pre PA Banding ;
o Hemodinamik harus stabil o Tidak ada masalah di paru - Post PA Banding
o Saturasi acceptable target diatas 75 dibawah 90 dengan FiO2 50% pd ventilator - harus dicapai dengan saturasi oksigen yang dapat diterima. Saturasi biasanya diantara 80%-85%
(dr Salomo, diskusi 30/7/12 – dr Pribadi 14/8/12) Apa beda dan target PA banding untuk univentricular dan biventricular? Sumber : Mavroudis hal 161
UNIVENTRICULAR CASE BIVENTRICULAR CASE
PA banding pada univentricular ; tekanan paru harus serendah mungkin tanpa memicu desaturasi atau mengganggu pumping dan tidak boleh ada aritmia. TARGET :
TARGET :
1. Target tekanan sistolik MPA distal terendah 2. Target saturasi yg diperkenankan antara 80-85% Jadi untuk univentricular harus bisa lebih tight karena dipersiapkan untuk BCPS dimana PA pressure tidak boleh tinggi.
PA banding pada biventricular repair adalah - untuk mengurangi blood flow ke paru - untuk meningkatkan kontraktilitas. TARGET :
TARGET :
1. Target tek. sistolik MPA distal diturunkan < 50% aorta 2. Target saturasi yg diperkenankan diatas 90%
Misal pd TGA IVS dma PWLV < 3,5 (tipis), kita banding lbh dulu utk melatih LV spy tebal krn PA itu dari LV, sblm arterial switch. Secara fisiologis makin lama dinding LV akan makin tipis. NB : Seiring pertumbuhan maka band ini akan mjd lbh erat (tighter) dan kmd me↓ tekanan PA distal (dan saturasi) (Mavroudis hal 162, 31/5/12) Kapan PA banding di take down?
- Saat dilakukan koreksi intracardiac lesi kongenital melalui sternotomi mediana. Repair intracardiac dilakukan lebih dahulu dan rekonstruksi arteri pulmonalis dapat dilakukan saat rewarm
(dr Dicky Fahri, 13/8/12, diskusi ) Kasus Eagen 6 bln dg DILV, VSD inlet, RV hipoplastik, Ao dari RV, PA overriding dan BP. Saat dibuka setelah ligasi PDA, dilakukan PA tancap, gradien PA dgn sistolik 35. Saat PA banding percobaan, tampak PA pressure dan saturasi turun tetapi sistemik tidak naik. Kalo sistemik tidak naik kecurigaannya ada dua yaitu
- Kemungkinan ada distal stenosis pada PA – harus dibuktikan dgn Cath, tapi tdk mungkin karena plethoric lung. - Kemungkinan VSD restriktif, krn aliran yg masuk ke aorta sgt tergantung VSD nya. Kalo VSD makin restriktif ( resktriktif
maksudnya Ø VSD dibanding anulus aortanya, -- gambaran mirip subaortic stenosis) aliran ke sistemik berkurang karena Ao dari RV dan LV dilatasi karena DILV sehingga aliran utama dari LV msk ke RV baru ke Ao. Kl ada VSD restriktif, maka tdk bs di PA banding dan sebaiknya di Damus Kaye Stansel
Tapi pada kasus ini jika PA pressure terlalu tinggi (tujuan PA banding karena PBF↑), bila di Damus Kaye Stansel juga akan celaka karena BT Shunt nya tidak akan mengalir karena PA pressure yg masih tinggi.
(dr Dicky Fahri, 14/8/12, diskusi ) Kasus Ahmad Reza 4 bln dgn TGA, TA, RV hipoplastik, ASD sekundum, VSD muskular besar, bilateral SVC, PDA kecil, unrestrictive PBF. Awalnya kasus ini akan direncanakanDamus Kaye Stansel , tetapi gambaran foto toraks plethoric. Rencana mengarah ke univentricular repair. Pada kasus ini tidak dapat dilakukan Damus Kaye dan dapat meninggal karena BT Shunt juga pasti tidak akan mengalir dgn kondisi paru semacam itu, sehingga dilakukan ligasi PDA dan PA banding untuk mempersiapkan tahapan berikutnya.
(dr Pribadi 30/8/12) Kenapa dibilang unrestrictive PBF? Karena PA keluar dari LV dan ada TA + VSD muscular besar + RV hipoplastik, jadi aliran yang menuju ke LV dan keluar ke PA banyak sekali
(dr Pribadi 30/8/12) Kenapa pada pasien ini di rencanakan Damus Kaye? Karena ada malposisi great artery. Aorta kan keluar dari RV, sedangkan RV nya hipoplastik dan VSDnya restriktif sehingga dipikirkan Damus Kaye Stansel dimana nantinya aliran ke aorta juga berasal dari PA yang keluar dari LV
(dr Salomo, 14/8/12, diskusi) Kasus Rafasya 2 bln, dgn SA RA isomerism, CAVSD, LV hipoplastik, DORV, malposisi GA, PS valvar subvalvar, PA konfluen, PDA kecil dan dilakukan PA banding. Kesulitan PA banding disini adalah karena letak Ao dan PA
Helen Taussig
Helen Taussig adalah cardiolog yg mencetuskan konsepBT ShuntBT Shunt utk tatalaksana penyakit jantung sianotik. Beliau adalahleaderpd bidang pediatric cardiology. Beliau menderita dyslexia dan saat lulus dari Hopkins thn 1927, beliau kehilangan pendengarannya &bgantung pd kemampuan “baca bibir” dlm karirnya. Salah satu inovasinya ialah kemampuannya membedakan ritme jantung yg normal dan yg sakit dgn sentuhan jari daripada suara.
Beliau mengamati pasien sianotik spt TOF yg memburuk dan meninggal sesaat stlh PDA nya menutup. Beliau berpikiran bagaimana jika seandainya kita dapat membuat duktus paten secara bedah pada pasien tsb? Sebuah koneksi sistemik pulmonal utk mengalirkan darah lebih banyak ke paru?
Ide itu kemudian dibawakan ke Dr. Gross di Boston “ductus surgeon” pd saat itu. Tapi dr Gross tidak tertarik dan berkata “enough trouble closing patent ductus without creating one!” Tak lama kemudian ide tersebut terbukti berhasil di tangan dr Alfred Blalock. Dr Gross akhirnya mengakui bhw pernyataannya kpd Helen Taussig adalah pernyataan yg plg bodoh yg pernah beliau lakukan dalam hidupnya
Helen Taussig Helen Taussig
The Mother of Pediatric Cardiology Johns Hopkins University
1898-1986
Chaikhouni A. The Magnificient Century of Cardiothoracic Surgery. Heart Views 2008
Dr. Alfred Blalock (1899-1964) – Vivien T homas (1910-1985) – Dr. Helen Taussig (1898-1986) – Dr William Polk Longmire and Dr Denton Cooley as their asistance. The First Blue Baby Operation at November 29, 1944 later known as BT Shunt Procedures Definisi :
(VAN) Pada prinsipnya BT Shunt adalah PDA buatan (ARH) Tujuan BT Shunt :
1. meningkatkan blood arterial saturasi 2. memperbesar diameter LPA dan RPA 3. melatih LV pumping
4. (dr DF) membuka vascular bed di paru karena sifatnya pulsatile Metode shunt yg plg dipilihmodified Blalock Taussig dg Gore-Tex tube. Mengapa approach Waterston dan Potts jarang digunakan? (Circulation 2007)
Risiko mortalitas lebih tinggi terkait dengan o Risiko distorsi akibat PA yang kecil o Hipertensi pulmonal setelah 5 tahun