GAMBARAN RISIKO OBSTRUCTIVE SLEEP APNEA PADA PEGAWAI KANTOR PT. TELKOM WITEL MEDAN
SKRIPSI
Diajukan Sebagai Salah Satu Syarat untuk Memperoleh Gelar Sarjana Kedokteran
Oleh :
SITI SHEA GUSTARI 170100121
PROGRAM STUDI PENDIDIKAN DAN PROFESI DOKTER FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA MEDAN
2021
KATA PENGANTAR
Assalamu’alaikum warahmatullahi wabarakatuh
Puji serta syukur penulis panjatkan kehadirat Allah SWT yang telah memberikan rahmat dan karunia-Nya yang begitu besar sehingga penulis dapat menyelesaikan penyusunan skripsi ini tepat pada waktunya. Skripsi ini berjudul
“Gambaran Risiko Obstructive Sleep Apnea pada Pegawai Kantor PT. Telkom Witel Medan”, yang merupakan salah satu syarat untuk memperoleh kelulusan pendidikan sarjana kedokteran, program studi Pendidikan Dokter Fakultas Kedokteran Universitas Sumatera Utara.
Dalam penyusunan dan penyelesaian skripsi ini, penulis menerima banyak dukungan dan bimbingan dari berbagai pihak. Oleh karena itu, penulis ingin menyampaikan ucapan terima kasih sebesar-besarnya kepada :
1. Prof. Dr. dr. Aldy Safruddin Rambe, Sp.S(K), selaku Dekan Fakultas Kedokteran Universitas Sumatera Utara yang telah memberikan kesempatan untuk mengikuti Progam Studi Pendidikan Dokter di Fakultas Kedokteran Universitas Sumatera Utara.
2. dr. Raden Ajeng Dwi Pujiastuti, M.Ked(Neu), Sp.S, selaku dosen pembimbing yang telah banyak memberi waktu, bimbingan, ilmu dan motivasi kepada penulis sehingga skripsi ini dapat diselesaikan dengan baik.
3. dr. Yuke Sarastri, M.Ked., Sp. JP, selaku ketua penguji dan dr.
Aridamuriany D. Lubis., M.Ked(Ped), Sp.A(K), selaku anggota penguji yang telah memberikan kritik dan saran yang membangun dalam penyempurnaan skripsi ini.
4. Dr. dr. Rodiah Rahmawaty Lubis, M.Ked(Oph)., Sp.M(K), selaku dosen pembimbing akademik yang senantiasa membimbing dan memberikan motivasi selama masa perkuliahan 7 semester.
5. Seluruh staff pengajar dan civitas akademika Fakultas Kedokteran Universitas Sumatera Utara atas bimbingan dan ilmu yang diberikan dari mulai awal perkuliahan hingga penulis menyelesaikan skripsi ini.
6. Seluruh keluarga penulis, terutama orang tua penulis, Matzen dan Sri Arnita, yang senantiasa memberikan kasih sayang, doa, semangat dan bantuan yang tidak pernah berhenti kepada penulis selama menyelesaikan pendidikan dan skripsi ini.
7. Seluruh sahabat penulis, Rifdah Ayuni, Galih Shinta, Dinda Depari, Shallinie Murugiah, Ahmad Hidayah, Ilman Arif, Yosef Yantamajaya dan teman-teman lain yang tidak dapat disebutkan satu per satu yang senantiasa memberikan semangat, mendoakan dan memberikan masukan kepada penulis dari awal perkuliahan hingga selesainya skripsi ini.
Penulis menyadari bahwa skripsi ini masih jauh dari sempurna, baik dari segi konten maupun cara penulisannya. Oleh sebab itu, kritik dan saran sangat diharapkan agar penulis dapat menyempurnakan skripsi ini.
Akhir kata, penulis berharap skripsi ini dapat bermanfaat dan mampu memberikan sumbangsih bagi bangsa dan negara terutama dalam bidang pendidikan terkhususnya ilmu kedokteran.
Medan, 18 Desember 2020 Penulis,
Siti Shea Gustari NIM. 170100121
DAFTAR ISI
Halaman
Halaman Pengesahan………... i
Kata Pengantar………. ii
Daftar Isi……….. iv
Daftar Gambar………. vi
Daftar Tabel………. vii
Daftar Singkatan……….. viii
Daftar Lampiran………... ix
Abstrak………. x
Abstract……… xi
BAB I. PENDAHULUAN……….. 1
1.1. Latar Belakang……….. 1
1.2. Rumusan Masalah………. 5
1.3. Tujuan Penelitian……….. 5
1.3.1. Tujuan Umum………. 5
1.3.2. Tujuan Khusus……… 5
1.4. Manfaat Penelitian……… 6
BAB II. TINJAUAN PUSTAKA………. 7
2.1. Obstructive Sleep Apnea……… 7
2.1.1. Definisi………. 7
2.1.2. Epidemiologi……… 8
2.1.3. Anatomi Saluran Pernapasan Atas………... 8
2.1.4. Faktor Risiko……… 11
2.1.5. Patogenesis……….. 14
2.1.6. Gejala Klinis……… 15
2.1.7. Penegakan Diagnosis………... 16
2.1.8. Penatalaksanaan………... 23
2.1.9. Komplikasi………... 27
2.1.10. Prognosis……… 28
2.2. Kuesioner Berlin……… 28
2.3. Kerangka Teori……….. 32
2.4. Kerangka Konsep………... 33
BAB III. METODE PENELITIAN……….. 34
3.1. Jenis dan Rancangan Penelitian……… 34
3.2. Populasi dan Sampel Penelitian……… 34
3.3. Alat Penelitian………... 35
3.4. Cara Mengumpulkan Data……… 36
3.5. Cara Menganalisis Data……… 37
Halaman
3.6. Definisi Operasional 38
BAB IV. HASIL PENELITIAN DAN PEMBAHASAN…….…... 41
4.1. Waktu dan Lokasi Penelitian…...………... 41
4.2. Hasil Penelitian……...………... 41
4.2.1. Karakteristik Demografi Responden………... 41
4.2.2. Gambaran Risiko OSA………... 42
4.2.3. Gejala Risiko OSA………. 43
4.3. Pembahasan……….. 45
4.3.1. Karakteristik Demografi Responden………... 45
4.3.2. Gambaran Risiko OSA………... 46
4.3.3. Gejala Risiko OSA……….………. 47
BAB V. KESIMPULAN DAN SARAN……… 50
5.1. Kesimpulan………. 50
5.2. Saran………... 50
DAFTAR PUSTAKA………. 51
LAMPIRAN……… 55
DAFTAR GAMBAR
Nomor Judul Halaman
2.1. Anatomi saluran pernapasan atas……….. 9
2.2. Anatomi otot faring………... 10
2.3. Klasifikasi IMT………. 17
2.4. Klasifikasi Mallampati……….. 19
2.5. Polisomnografi……….. 21
2.6. Algoritma diagnosis……….. 22
2.7. Continuous Positive Airway Pressure/CPAP…………... 24
2.8. Mandibular Advanced Splints/MAS………. 25
2.9. Kuesioner Berlin………... 29
DAFTAR TABEL
Nomor Judul Halaman
3.1. Definisi operasional...………….……….. 38 4.1. Hubungan karakteristik demografi dengan risiko OSA… 41 4.2. Risiko OSA pada pegawai PT. Telkom Witel Medan
berdasarkan kuesioner Berlin………
4.3. Hubungan mendengkur dengan risiko OSA……….…… 43 4.4. Hubungan henti napas dengan risiko OSA……….…….. 43 4.5. Hubungan kelelahan saat bangun tidur dengan risiko
OSA………...
4.6. Hubungan kelelahan di siang hari dengan risiko
OSA.………...
4.7. Hubungan tertidur saat berkendara dengan risiko
OSA………...
42
44 44 44
DAFTAR SINGKATAN OSA : Obstructive Sleep Apnea
AHI : Apnea-hypopnea Index PSG : Polisomnografi
EDS : Excessive Daytime Sleepiness SDB : Sleep-disordered Breathing CSA : Central Sleep Apnea
IMT : Indeks Massa Tubuh DM : Diabetes Melitus CT : Computed Tomograph
MRI : Magnetic Resonance Imaging EEG : Electroencephalogram EOG : Electrooculogram EMG : Electromyogram ECG : Electrocardiogram
RDI : Respiratory Disturbance Index RERA : Respiratory Event Related Arousals OCST : Out of Center Sleep Testing
CPAP : Continuous Positive Airway Pressure MAS : Mandibular Advanced Splints
UPPP : Uvulo Palato Pharyngoplasty LAUP : Laser Assisted Uvuloplasty
DAFTAR LAMPIRAN
Lampiran Judul Halaman
A Biodata penulis…...………….……….. 55
B Lembar penjelasan penelitian…...……… 57
C Lembar persetujuan responden…….……… 58
D Kuesioner karakteristik responden dan Berlin…….…… 59
E Data induk………. 62
F Hasil analisis statistik……… 64
G Surat persetujuan komite etik………... 74
H Surat izin penelitian……….. 75
I Lembar pernyataan orisinalitas………. 76
ABSTRAK
Latar Belakang. Obstructive Sleep Apnea merupakan gangguan napas saat tidur yang ditandai dengan episode berulang dari henti napas atau kurang napas karena obstruksi parsial atau total pada jalan napas atas dengan gejala umum berupa mengantuk berlebihan dan lelah di siang hari.
Gejala tersebut akan dapat mengganggu jika terjadi pada pekerja seperti pegawai kantor.
Pegawai kantor merupakan profesi dengan waktu bekerja dari pagi hingga sore hari, lebih banyak aktivitas di dalam ruangan, serta dituntut untuk tetap berkonsentrasi dan terjaga selama bekerja. Kondisi ini dapat menurunkan kinerja oleh karena rasa mengantuk dan kelelahan di siang hari, serta memiliki berat badan yang kurang terkontrol. Hal ini mungkin berhubungan dengan OSA. Tujuan. Untuk mengetahui gambaran risiko OSA pada pegawai kantor PT. Telkom Witel Medan. Metode. Jenis penelitian adalah deskriptif observasional dengan metode cross sectional. Pengambilan sampel menggunakan teknik simple random sampling dan sampel berjumlah 45 orang. Hasil. Berdasarkan kesimpulan dari kuesioner Berlin didapatkan sebanyak 15 dari 30 responden (33,3%) tergolong risiko tinggi OSA. Kesimpulan. Terdapat sebagian kecil dari pegawai kantor PT. Telkom Witel Medan yang memiliki risiko tinggi mengalami Obstructive Sleep Apnea.
Kata kunci : Risiko obstructive sleep apnea, pegawai kantor
ABSTRACT
Background. Obstructive Sleep Apnea is a breathing disorder during sleep characterized by repeated episodes of apnea or hypopnea due to partial or total obstruction of the upper airway with general symptoms of excessive drowsiness and fatigue during the day. These symptoms will be disturbing if occur in workers such as office employees. Office employees are a profession with hours of work from morning to evening, more activity in the room, and are required to remain concentrated and awake while working. This condition can reduce performance due to drowsiness and fatigue during the day, as well as having less controlled body weight. This may be related to OSA. Direction. To describe the risk of OSA in the office employees of PT. Telkom Witel Medan.
Method. This type of research is descriptive observational with cross sectional method. Sampling using simple random sampling technique and using 45 samples. Result. Based on the conclusion from the Berlin questionnaire, it was found that 15 out of 30 respondents (33.3%) were classified as high risk of OSA. Resume. There is a small proportion of the office employees of PT. Telkom Witel Medan which has a high risk of Obstructive Sleep Apnea.
Keyword : Risk of obstructive sleep apnea, office employees
BAB I PENDAHULUAN
1.1 LATAR BELAKANG
Obstructive Sleep Apnea (OSA) merupakan gangguan napas saat tidur yang ditandai dengan episode berulang dari henti napas (apnea) atau kurang napas (hypopnea) minimal 10 detik saat tidur karena obstruksi parsial atau total pada jalan napas bagian atas. Ketika seseorang sedang tidur, otot-otot pernapasan menjadi rileks dan pada kondisi OSA ini terjadi kolaps pada jaringan lunak di belakang tenggorokan, sehingga terjadi obstruksi pada saluran napas atas (Prabha et al., 2016). OSA ditandai dengan rasa mengantuk yang berlebihan di siang hari, mendengkur yang mengganggu, episode berulang-ulang dari obstruksi jalan napas atas selama tidur dan hipoksemia nokturnal (Sharma et al., 2006).
Penyempitan saluran napas atas secara parsial atau total ini menyebabkan tidak adekuatnya ventilasi alveolar, sehingga memungkinkan terjadi penurunan saturasi oksigen (O₂ ) dan peningkatan tekanan parsial karbondioksida (CO₂ ).
Kondisi tersebut umumnya berakhir dengan terbangunnya penderita OSA dari tidur sebagai upaya untuk bisa bernapas kembali dalam rangka memenuhi kecukupan oksigen. Hal tersebut menyebabkan terjadinya fragmentasi episode tidur dan juga reduksi oksihemoglobin yang berulang. Pola seperti ini dapat terjadi beberapa kali bahkan ratusan kali dalam satu malam, sehingga sering menyebabkan terjadinya peningkatkan rasa kantuk berlebihan di siang hari atau sering dikenal dengan istilah excessive daytime sleepiness pada penderitanya (Awwalia, 2019).
Menurut Swierzewski, S.J. (2000), proses terbangun dari tidur pada penderita OSA biasanya hanya berlangsung beberapa detik, tetapi dapat menganggu irama tidur yang berkesinambungan. Dan juga dapat menghalangi seseorang masuk ke dalam tingkat tidur yang dalam, seperti Rapid Eye Movement (REM) sleep. Tidak
dapatnya seseorang masuk ke tingkat tidur yang dalam dapat menyebabkan penurunan kualitas hidup seseorang, seperti mengantuk sepanjang hari, penurunan daya ingat, disfungsi ereksi (impotensi), depresi, dan perubahan kepribadian (Natalia C, 2010).
Kelebihan berat badan adalah temuan klinis yang umum dan terdapat pada lebih dari 60% pasien yang dirujuk untuk evaluasi tidur diagnostik. Studi epidemiologis dari seluruh dunia secara konsisten mengidentifikasi berat badan sebagai faktor risiko terkuat untuk OSA (Punjabi, 2008). Pada orang dengan overweight dan obesitas, terjadi deposisi lemak pada jaringan di saluran pernapasan bagian atas. Sehingga, hal tersebut menyebabkan lumen saluran napas atas menjadi lebih kecil dari sebelumnya dan meningkatkan terjadinya kolaps pada saluran napas atas. Apabila hal tersebut terjadi, terutama saat tidur, penderitanya akan mengalami kesulitan bernapas yang bisa juga berujung menjadi kondisi apnea (Awwalia, 2019).
Berdasarkan penelitian dilaporkan 24% pria dan 9% wanita dewasa mempunyai angka kejadian atau apnea-hipopnea index (AHI) lebih dari 5 kali/jam. Dilaporkan bahwa 4% pria, 2% wanita dan 1 – 3% pada anak mempunyai gejala OSA, termasuk adanya gejala daytime hipersomnolence yang diakibatkan oleh kejadian apnea-hipopnea (Arter et al., 2004). Menurut Bradley dkk. (2009), di Amerika Serikat, prevalensi OSA (AHI ≥5) pada orang dewasa kulit putih dengan usia 30 –60 tahun sekitar 24% laki-laki dan 9% perempuan.
Sedangkan menurut Yuri Sakamoto dkk. (2018), prevalensi OSA pada pekerja shift bervariasi yaitu sekitar 14,3% hingga 38,1%. Data prevalensi OSA pada populasi di Indonesia sampai saat ini bervariasi. Belum ada penelitian berskala nasional yang memperhatikan gangguan tidur yang fatal ini. Penelitian Wiadnyana dkk., dengan kuesioner Berlin pada pengemudi taksi X di Jakarta, menemukan bahwa 25% pengemudi mempunyai risiko tinggi OSA (Susanto et al., 2016).
Penyakit OSA sering tidak terdiagnosis sehingga memerlukan perhatian khusus untuk melihat adanya tanda dan gejala yang konsisten (Budiarsa, 2016).
Gejala OSA berupa rasa mengantuk atau rasa lelah, merupakan gejala yang umum dijumpai di dalam populasi. Sayangnya, tenaga kesehatan termasuk dokter sangat jarang sadar akan kondisi pasien yang memiliki risiko OSA ini yang pada akhirnya banyak pasien yang menderita gangguan ini tidak terdiagnosis dan tidak diterapi (Wiadnyana et al., 2010).
Riwayat tidur dan pemeriksaan fisik penting dalam identifikasi pasien dan rujukan yang tepat untuk polisomnografi. Polisomnografi (PSG) sebagai baku emas diagnosis OSA memiliki keterbatasan karena dinilai mahal dan cukup menyita waktu, beberapa pakar mengusulkan kuesioner untuk deteksi OSA (Patil et al., 2007). Oleh karena itu, untuk efektifitas dikembangkan metode lain untuk mengukur risiko terjadinya OSA, antara lain kuesioner Berlin. Kuesioner Berlin dapat digunakan untuk melakukan stratifikasi risiko OSA, yang terdiri dari IMT, riwayat hipertensi, beberapa pertanyaan mengenai seberapa sering seseorang tertidur di siang hari, severitas dan frekuensi mendengkur dan seberapa sering seseorang tertidur saat mengendarai mobil (Mukhlis M. dan Bakhtiar A., 2019).
Kelelahan dipengaruhi oleh kualitas tidur yang meliputi kecukupan tidur seseorang. Jika seseorang mengalami kurangnya kecukupan tidur, maka akan mempengaruhi kualitas tidur sehingga pekerjaannya atau aktivitasnya dapat terganggu yang dapat mengakibatkan penurunan kinerja seseorang dalam bekerja dengan timbulnya gejala mata lelah, mengantuk, hingga dapat tertidur (Prakoso et al., 2018). Berdasarkan data dari International Labour Organization (ILO) menyebutkan hampir setiap tahun yaitu 2011-2014 sebanyak dua juta pekerja meninggal dunia karena kecelakaan kerja yang disebabkan oleh faktor kelelahan.
Penelitian tersebut menyatakan dari 58.115 sampel dan 32,8% diantaranya atau sekitar 18.828 sampel menderita kelelahan. Hal ini dikaitkan dengan posisi kerja yang monoton (selalu berada di meja kerja), siklus kerja yang cepat, dan tingginya pemantauan di lingkungan kerja. Pekerjaan dengan sikap dan posisi tertentu
terkadang cenderung membuat keadaan tidak nyaman dan berlangsung dalam jangka waktu yang lama dengan durasi kerja 8 jam perhari. Hal ini tentu saja akan mengakibatkan pekerja cepat lelah dan kelelahan yang berlanjut (Rosdiana, 2019).
Berdasarkan hasil penelitian yang dilakukan oleh Julianti mengenai hubungan antara faktor individu dengan faktor pekerjaan dengan kelelahan objektif pada tenaga kerja yang terpapar kebisingan di PT. Barata Indonesia tahun 2011 menyatakan bahwa terdapat hubungan yang signifikan antara beban kerja dengan kelelahan kerja. Penelitian lain yang dilakukan oleh Cristover (2016) menunjukkan hal yang sama yakni adanya hubungan antara beban kerja dengan kelelahan kerja pada pegawai BPN tingkat II Samarinda (p=0,033) dengan nilai korelasinya 0,361 (Wira, 2017).
Pekerjaan yang dilakukan pegawai setiap harinya juga termasuk dalam golongan aktivitas ringan sampai sedang yang merupakan faktor risiko obesitas.
Adapun, aktivitas fisik yang sedikit dan makanan cepat saji menjadi bagian dari kehidupan pekerja kantor dewasa ini. Hal ini disebabkan oleh beratnya tuntutan pekerjaan sehingga tidak ada kesempatan untuk berolahraga dan merujuk kepada perilaku hidup yang instan, misalnya makanan. Menurut penelitian yang dilakukan di Universitas Lampung tahun 2017, terdapat hubungan antara obesitas dengan risiko Obstructive Sleep Apnea pada pegawai negeri sipil laki-laki di lingkungan universitas tersebut (Gita C, 2018). Sebuah studi prospektif dengan memilih 690 sampel secara acak menunjukkan peningkatan berat badan 10%
dapat meningkatkan risiko OSA sebesar enam kali lipat. Beberapa studi berbasis populasi juga memperkirakan bahwa 1 dari 5 dewasa usia menengah dengan Indeks Massa Tubuh (IMT) 25-28 kg/m2 menderita OSA, dimana 1 dari 20-nya adalah asimptomatik. Kelainan ini juga terdapat lebih dari 40% pada individu IMT diatas 30 dan umumnya pada IMT 40 (Puan, 2013).
Jika dilihat dari faktor risiko yang ada di lingkungan pekerja kantoran serta jarangnya OSA terdiagnosis, diperkirakan kemungkinan risiko OSA pada pegawai kantor PT. Telkom Witel Medan juga cukup tinggi. Berdasarkan survei awal yang
dilakukan oleh Rosdiana (2019) kepada 10 orang pekerja pengguna komputer di PT. Telekomunikasi Witel Medan dengan wawancara menunjukkan bahwa hanya 2 orang pekerja pengguna komputer yang memiliki konsentrasi yang baik dalam bekerja sehingga tidak mengalami stres kerja, tidak mempermasalahkan jam kerja yang berlebih dan tidak mengalami kelelahan dalam bekerja. Sedangkan 8 orang pekerja pengguna komputer memiliki konsentrasi yang rendah. Alasannya dikarenakan jam kerja yang lebih dari 8 jam, kelelahan kerja yang disebabkan karena sebelum bekerja sudah merasa lelah, sulit tidur, mudah mengantuk, dan adanya gangguan penglihatan saat bekerja.
Berdasarkan penjabaran di atas, peneliti ingin mengetahui lebih lanjut mengenai gambaran risiko terjadinya OSA dengan menggunakan kuesioner pada pekerja kantor yang dalam hal ini merupakan pegawai kantor PT. Telkom Witel Medan.
1.2 RUMUSAN MASALAH
Berdasarkan latar belakang tersebut di atas, maka rumusan masalah pada penelitian ini adalah bagaimana gambaran risiko Obstructive Sleep Apnea (OSA) pada pegawai kantor PT. Telkom Witel Medan.
1.3 TUJUAN PENELITIAN 1.3.1 Tujuan Umum
Tujuan umum dari penelitian ini adalah untuk mengetahui gambaran risiko Obstructive Sleep Apnea (OSA) pada pegawai kantor.
1.3.2 Tujuan Khusus
1. Mengetahui gambaran risiko Obstructive Sleep Apnea (OSA) pada pegawai kantor PT. Telkom Witel Medan
2. Mengetahui gejala risiko OSA yang terdapat pada pegawai kantor PT. Telkom Witel Medan
3. Mengetahui karakteristik demografi pegawai kantor PT. Telkom Witel Medan yang berisiko OSA sesuai dengan faktor-faktor risiko kejadian OSA
1.4 MANFAAT PENELITIAN 1. Secara Teoritis
Penelitian ini diharapkan dapat memberikan gambaran risiko kejadian Obstructive Sleep Apnea pada pegawai kantor PT. Telkom Witel Medan.
2. Bagi Peneliti
Peneliti mendapat wawasan, baik dalam bentuk pengalaman maupun dari segi ilmu pengetahuan tentang gambaran risiko Obstructive Sleep Apnea (OSA) pada pegawai kantor PT. Telkom Witel Medan, serta untuk memenuhi syarat memperoleh gelar Sarjana Kedokteran.
3. Bagi Institusi
Hasil penelitian ini diharapkan dapat dipakai sebagai rujukan bacaan pada penelitian selanjutnya tentang kejadian Obstructive Sleep Apnea, khususnya di Fakultas Kedokteran Universitas Sumatera Utara.
4. Bagi Masyarakat
1. Memberikan informasi mengenai faktor risiko, gejala dan pencegahan pada penyakit Obstructive Sleep Apnea
2. Membantu responden untuk mengetahui apakah mereka berisiko tinggi atau rendah mengalami Obstructive Sleep Apnea, sehingga dapat mengantisipasi secara dini dan dapat meningkatkan kinerja mereka.
BAB II
TINJAUAN PUSTAKA
2.1 OBSTRUCTIVE SLEEP APNEA
2.1.1 Definisi
Obstructive Sleep Apnea (OSA) adalah keadaan terjadinya obstruksi jalan napas atas secara periodik selama tidur yang menyebabkan napas berhenti secara intermiten, baik komplit (apnea) atau parsial (hipopnea) (Setyaningrum et al., 2017). OSA merupakan tipe gangguan bernapas dalam tidur yang paling sering, terjadi paling tidak 10 detik tiap episode (Gita C, 2018).
Kolaps saluran napas berhubungan dengan penurunan atau berhentinya aliran udara meskipun masih terdapat effort untuk bernapas. Gejala tersering OSA adalah mendengkur, kelelahan atau mengantuk sepanjang hari (Excessive Daytime Sleepiness/EDS) (Susanto et al., 2016).
International Classification of Sleep Disorders (ICSD -3) membagi SDB menjadi 4 kategori utama yaitu Obstructive Sleep Apnea disorders termasuk di dalamnya OSA, Central Sleep Apnea Syndrome (CSA), sleep -related hypoventilation disorders dan sleep–related hypoxemia disorders. Perbedaan antara OSA dan CSA terletak pada patofisiologi yang mendasarinya. Pada OSA, terjadi sumbatan yang disebabkan oleh kelainan anatomi maupun kelainan pada otot-otot yang mengatur terbukanya jalan napas. Sedangkan pada CSA, letak kelainannya adalah pada neuron pusat yang mengatur pernapasan. OSA dapat diklasifikasikan menjadi ringan jika Apnea–Hypopnea Index (AHI) ≥5 dan <15, moderate jika AHI ≥15 dan ≤30 dan severe jika AHI >30 (Setyaningrum et al., 2017).
2.1.2 Epidemiologi
OSA merupakan gangguan pernapasan saat tidur yang berimplikasi pada terganggunya kualitas tidur. Menurut Jhon Park dkk. (2011), kejadian OSA meningkat dengan adanya faktor risiko seperti sakit jantung, kelainan neurologis dan riwayat tindakan operatif. Penyakit ini sering tidak terdiagnosis sehingga memerlukan perhatian khusus untuk melihat adanya tanda dan gejala yang konsisten. OSA juga merupakan tipe gangguan tidur yang paling sering terjadi pada pasien stroke (Susanto et al., 2016).
Dalam populasi yang sebenarnya, prevalensi pasien OSA tidak diketahui, karena banyak yang belum menjalani pemeriksaan polisomnografi dan tetap tidak terdiagnosis (Gita C, 2018).
Menurut Bradley dkk. (2009), di Amerika Serikat, prevalensi OSA (AHI ≥5) pada orang dewasa kulit putih dengan usia 30 –60 tahun sekitar 24% laki-laki dan 9% perempuan, sedangkan AHI ≥15 sekitar 9% laki-laki dan 4% perempuan. Di Eropa, usia 30 -70 tahun dengan AHI ≥5 didapatkan 26% laki-laki dan 28%
perempuan, sedangkan AHI ≥15 sekitar 14% laki-laki dan 7% perempuan. Di Hongkong, prevalensi usia 30 – 60 tahun dengan AHI ≥5 sebesar 9% dan 4%, serta AHI ≥15 sebesar 5% dan 3% (Budiarsa, 2016). Data prevalensi OSA pada populasi di Indonesia sampai saat ini bervariasi. Penelitian Wiadnyana dkk., dengan kuesioner Berlin pada pengemudi taksi X di Jakarta, menemukan bahwa 25% pengemudi mempunyai risiko tinggi OSA (Susanto et al., 2016).
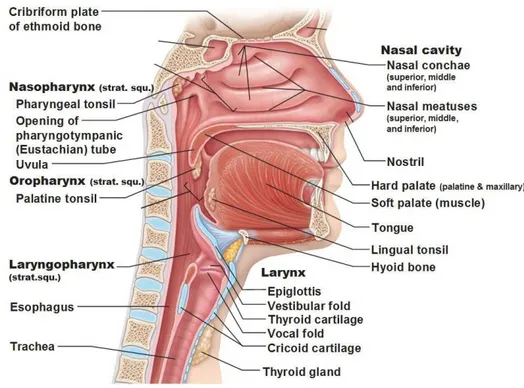
2.1.3 Anatomi Saluran Pernapasan Atas
Saluran napas bagian atas pada manusia terdiri dari hidung, nasofaring, orofaring, hipofaring, dan laring (Prabha et al., 2016). Saluran ini berfungsi sebagai penyaring, penghangat dan pelembab udara yang masuk, serta melindungi permukaan saluran napas bawah (Nadia, 2013).
Hidung dapat dibagi menjadi dua bagian yaitu; bagian dalam dan bagian luar.
Bagian luar adalah bagian yang terlihat pada wajah dan diliputi oleh jaringan penunjang berupa tulang keras dan kartilago yang ditutupi oleh otot, kulit dan membran mukosa. Dinding lateral hidung dibentuk oleh konka nasalis inferior, konka nasalis media, dan konka nasalis superior, sedangkan dinding medialnya adalah septum nasi. Bagian dalam hidung merupakan rongga yang luas dan terletak inferior dari tulang nasal dan superior dari mulut. Batas anteriornya adalah hidung bagian luar serta bagian posterior berbatasan dengan faring melalui dua pembukaan disebut choanae (Nadia, 2013). Hidung bukan merupakan lokasi kolaps yang umum pada OSA. Hal ini karena patensitas hidung dipertahankan oleh struktur kolagen di sekitar hidung dan hanya secara minimal dipengaruhi aktivitas otot sehingga resistensi pada nasal tidak secara signifikan dipengaruhi oleh tidur (Prabha et al., 2016).
Gambar 2.1. Anatomi saluran pernapasan atas (Kahathuduwa, 2016).
Faring merupakan saluran dengan panjang sekitar 13 cm yang dimulai dari nares interna hingga kartilago cricoid. Faring terletak posterior dari rongga hidung dan mulut, superior dari laring dan anterior dari vertebra servikalis. Dinding saluran ini ditutupi oleh otot-otot skelet dan membran mukosa. Kontraksi otot-otot ini berfungsi untuk proses menelan. Fungsi dari faring sebagai saluran untuk udara dan makan. Faring dapat dibagi menjadi tiga bagian yaitu; nasofaring, orofaring dan laringofaring (Nadia, 2013). Nasofaring terletak di belakang konka nasal dan merupakan bagian superior dari faring, umumnya tidak berkontribusi terhadap kolapsnya faring (Prabha et al., 2016).
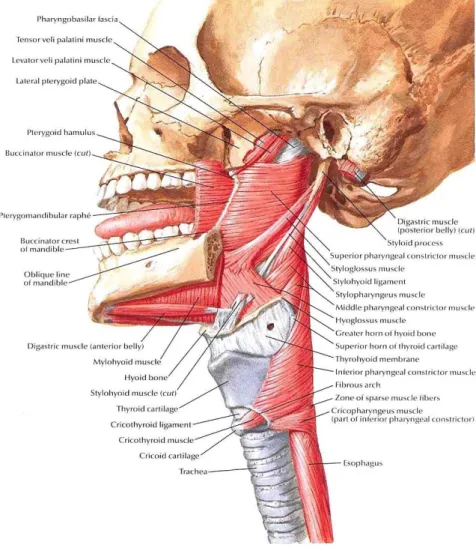
Gambar 2.2. Anatomi otot faring (Netter, 2013).
Orofaring merupakan daerah di belakang cavum oris. Dinding anterior orofaring dibentuk oleh palatum mole dan lidah, sedangkan dinding posteriornya
terdiri dari otot konstriktor faring superior, media, dan inferior. Dinding lateral faring tersusun terutama dari jaringan otot (palatoglossus, palatopharyngeus, styloglosus, stylohyoid, stylopharyngeus, dan hyoglossus). Otot-otot di sekeliling faring dapat secara signifikan mempengaruhi bentuk dan ukurannya sehingga pada OSA, lokasi inilah yang paling sering kolaps (Prabha et al., 2016).
Laringofaring merupakan bagian inferior faring yang meluas dari tulang hioid hingga perbatasan laring dan esofagus. Sama seperti nasofaring, hipofaring bukan merupakan lokasi yang sering terjadi kolaps pada OSA (Prabha et al., 2016).
2.1.4 Faktor Risiko 2.1.4.1 Obesitas
Parameter yang paling sering digunakan untuk menilai adanya obesitas adalah Indeks Massa Tubuh (IMT). Penghitungan IMT adalah berat badan dalam kilogram dibagi dengan kuadrat tinggi badan dalam meter. Berdasarkan kriteria Asia-Pasifik, yang termasuk obesitas adalah orang dengan IMT ≥ 25 kg/m2 (Prabha et al., 2016).
Kelebihan berat badan adalah temuan klinis yang umum dan terdapat pada lebih dari 60% pasien yang dirujuk untuk evaluasi tidur diagnostik. Studi epidemiologis dari seluruh dunia secara konsisten mengidentifikasi berat badan sebagai faktor risiko terkuat untuk OSA. Peningkatan berat badan dapat mengubah mekanisme jalan napas atas normal selama tidur melalui beberapa mekanisme berbeda termasuk: (1) peningkatan deposisi lemak parafaryngeal yang menghasilkan jalan napas atas yang lebih kecil, (2) perubahan dalam mekanisme kompensasi saraf yang mempertahankan patensi jalan napas, (3) ketidakstabilan sistem kontrol pernapasan, dan (4) pengurangan kapasitas residual fungsional dengan akibat penurunan pada penstabilan traksi kaudal pada jalan napas atas (Punjabi, 2008).
Peningkatan berat badan sebesar 10% akan meningkatkan AHI sebesar 32%
dan meningkatkan kejadian OSA sebesar 6 kali lipat. Meskipun terdapat hubungan yang erat antara obesitas dan OSA, penting untuk diketahui bahwa tidak semua subjek yang memiliki obesitas mengalami OSA (Setyaningrum et al., 2017).
2.1.4.2 Usia
Beberapa penelitian menunjukkan prevalensi OSA semakin meningkat dengan bertambahnya usia. Penelitian yang dilakukan di Pennsylvania, OSA terjadi pada 3,2%, 11,3%, dan 18,1% pria dari kelompok usia 20 – 44 tahun, 45 – 64 tahun, dan 61 – 100 tahun. Sedangkan pada wanita, OSA terjadi pada 0,6%, 2,0%, dan 7,0% dari kelompok usia 20 – 44 tahun, 45 – 64 tahun. , dan 61 – 100 tahun.
Mekanisme yang diusulkan untuk peningkatan prevalensi terkait usia termasuk peningkatan penumpukan lemak di daerah parapharyngeal, pemanjangan palatum lunak, dan perubahan struktur tubuh di sekitar faring (Punjabi, 2008).
2.1.4.3 Jenis Kelamin
Sudah lama diakui bahwa pria memiliki kerentanan lebih besar daripada wanita terhadap perkembangan OSA. Studi berbasis klinik telah menunjukkan bahwa, pada pasien yang dirujuk untuk evaluasi klinis, rasio pria dan wanita dalam kisaran 5 hingga 8 : 1. Penelitian di berbagai bidang masih diperlukan untuk lebih mendefinisikan dasar biologis untuk jenis kelamin laki-laki sebagai faktor risiko OSA (Punjabi, 2008). Dominasi pria diperkirakan berkaitan dengan perbedaan anatomi dan fungsi pada saluran napas atas, obesitas dan distribusi lemak, kontrol ventilasi, dan status hormonal (Prabha et al., 2016).
2.1.4.4 Ukuran Lingkar Leher
Ukuran lingkar leher merupakan prediktor yang kuat dan merupakan salah satu karakteristik pemeriksaan fisik pada pasien dengan OSA. Lingkar leher merupakan ukuran leher yang melewati batas atas membran krikotiroid yang diukur pada posisi berdiri. Penelitian melaporkan bahwa rata-rata ukuran lingkar
leher pada pasien OSA adalah 43,7 cm sedangkan pada pasien non OSA adalah 39,6 cm. Penelitian lain melaporkan bahwa ukuran lingkar leher (>42,5 cm) berhubungan dengan peningkatan AHI (Setyaningrum et al., 2017). Mekanisme yang terlibat yaitu peningkatan deposisi lemak pada leher mengurangi patensi jalan napas (Prabha et al., 2016).
2.1.4.5 Kelainan Struktur Saluran Napas Bagian Atas
Beberapa faktor jaringan lunak dan keras dapat mengubah sifat mekanik jalan napas atas dan meningkatkan kecenderungannya untuk kolaps saat tidur. Keadaan seperti retrognatia, hipertrofi tonsil, lidah ataupun palatum durum yang membesar, tulang hyoid yang posisinya lebih rendah, retroposisi rahang atas dan rahang bawah, dan penurunan ruang jalan napas posterior dapat mempersempit lumen jalan napas atas dan mendorong terjadinya apnea dan hypopnea selama tidur (Punjabi, 2008). Hyoid yang terlalu inferior akan menyebabkan lidah tertarik ke posterior karena hyoid menjadi salah satu insersio dari otot-otot pembentuk lidah (Setyaningrum et al., 2017). Hipertrofi tonsil dapat menyebabkan OSA terutama pada anak dan jarang terjadi pada dewasa (Prabha et al., 2016).
2.1.4.6 Merokok dan Konsumsi Alkohol
Merokok dan konsumsi alkohol telah disarankan sebagai faktor risiko yang mungkin untuk OSA. Investigasi epidemiologis menunjukkan bahwa merokok saat ini dikaitkan dengan prevalensi lebih tinggi untuk mendengkur dan OSA.
Karena mantan perokok tidak memanifestasikan peningkatan risiko OSA, peradangan jalan napas dan kerusakan akibat asap rokok dapat mengubah sifat mekanik dan saraf dari jalan napas atas dan meningkatkan kolapibilitasnya selama tidur (Punjabi, 2008).
Konsumsi alkohol dapat menginduksi aktivitas apnea pada orang normal atau tanpa gejala. Mekanisme dimana alkohol menginduksi atau memperburuk keruntuhan faring tidak diketahui dengan baik. Studi eksperimental pada hewan dan manusia menunjukkan bahwa alkohol mengurangi keluaran motorik
pernapasan ke saluran napas bagian atas, menghasilkan hipotonia otot orofaringeal. Meskipun demikian, data epidemiologis tentang efek penggunaan alkohol kronis pada risiko OSA tetap berbeda dengan beberapa penelitian yang melaporkan hubungan positif dan yang lain melaporkan tidak ada hubungan (Punjabi, 2008).
2.1.5 Patogenesis
OSA merupakan suatu keadaan yang timbul akibat penyempitan saluran napas bagian atas selama tidur. Lokasi paling sering terjadinya obstruksi pada dewasa yaitu di belakang ovula dan palatum mole, dan diikuti pada orofaring atau gabungan keduanya (Gita C, 2018). Apnea adalah terjadinya henti napas selama 10 detik atau lebih yang terjadi karena kolapsnya saluran napas atas secara total.
Sedangkan hipopnea adalah terjadinya keadaan reduksi aliran udara sebanyak lebih-kurang 30% selama 10 detik yang terjadi karena kolapsnya sebagian saluran napas atas, namun jika terjadi secara terus menerus dapat menyebabkan apnea (Budiarsa, 2016).
Ada tiga faktor yang berperan pada patogenesis OSA, antara lain :
1. Obstruksi saluran napas daerah faring akibat pendorongan lidah dan palatum ke belakang yang dapat menyebabkan oklusi nasofaring dan orofaring yang menyebabkan terhentinya aliran udara, meskipun pernapasan masih berlangsung pada saat tidur. Hal ini menyebabkan apnea, asfiksia hingga periode arousal (Budiarsa, 2016).
2. Ukuran lumen faring yang dibentuk oleh otot dilator faring (m. pterigoid medial, m. tensorveli palatini, m. genioglosus, m. geniohioid, dan m.
sternohioid) yang berfungsi menjaga keseimbangan tekanan faring pada saat terjadinya tekanan negatif intratorakal akibat kontraksi diafragma. Kelainan fungsi kontrol neuromuskular pada otot dilator faring berperan terhadap kolapsnya saluran napas. Defek kontrol ventilasi di otak menyebabkan kegagalan atau terlambatnya refleks otot dilator faring, saat pasien mengalami periode apnea-hipopnea (Budiarsa, 2016). Lumpuhnya saluran napas atas
terjadi bila tekanan negatif yang dibuat oleh otot-otot pernapasan lebih besar dari kemampuan otot-otot yang berfungsi melebarkan saluran napas atas (Gita C, 2018).
3. Kelainan kraniofasial mulai dari hidung sampai hipofaring yang dapat menyebabkan penyempitan pada saluran napas atas. Kelainan daerah ini dapat menghasilkan tahanan yang tinggi. Tahanan ini juga merupakan predisposisi kolapsnya saluran napas atas. Kolaps nasofaring ditemukan pada 81% dari 64 pasien OSA dan 75% di antaranya memiliki lebih dari satu penyempitan saluran napas atas (Budiarsa, 2016).
Setelah proses apnea terjadi proses arousal, yaitu terbangun secara mendadak dari tidur, sehingga otot-otot ini dapat berfungsi lagi dengan cara berdilatasi dan aliran udara kembali normal. Proses arousal ini yang akan menyebabkan periode tidur mengalami fragmentasi sehingga pasien kadang terbangun secara mendadak.
Akibat obstruksi yang terjadi, maka saturasi O2 dalam tubuh akan mengalami penurunan hingga 3 – 4 % atau lebih. Kebanyakan pasien akan mengalami keadaan apnea ini 20 – 30 kali/jam dan dapat terjadi lebih dari 200 kali per malam. Kondisi ini yang mengakibatkan hipersomnolensi pada pasien-pasien OSA (Nadia, 2013).
2.1.6 Gejala Klinis
2.1.6.1 Kantuk Berlebihan di Siang Hari (Excessive Daytime Sleepiness/EDS) Kantuk berlebihan disiang hari/EDS merupakan gejala paling umum yang terjadi pada pasien OSA. EDS disebabkan oleh kualitas tidur pada malam hari yang menurun karena terjadi tidur yang terputus-putus (fragmentasi tidur), berhubungan dengan respons saraf pusat yang berulang karena adanya gangguan pernapasan saat tidur (Setyaningrum et al., 2017).
Pasien dalam tahap awal OSA mungkin sering dengan mudah mengabaikan kecenderungan untuk tidur, terutama selama kegiatan menetap/monoton seperti membaca, menonton televisi, atau kegiatan berbasis komputer. Pertanyaan harus
diarahkan pada apakah tidur rutin terjadi selama kegiatan monoton atau berulang dan apakah gejala tersebut terjadi di tempat kerja atau saat mengemudi (Patil et al., 2007).
2.1.6.2 Mendengkur
Mendengkur (snoring) juga merupakan gejala umum yang dikeluhkan pada penderita OSA. Suara yang terdengar saat mendengkur timbul akibat turbulensi aliran udara pada saluran napas atas akibat adanya obstruksi. Aliran udara yang masuk akan menggetarkan palatum mole dan jaringan lunak sekitarnya. Keadaan ini dipermudah dengan relaksasi lidah, uvula, dan otot dilator faring (Prabha et al., 2016).
2.1.6.3 Insomnia
Pasien-pasien dengan OSA mungkin mengeluh insomnia karena riwayat terbangun berulang. Insomnia adalah gejala kompleks ditandai dengan kesulitan memulai tidur, terbangun sebentar-sebentar dari tidur, atau bangun pagi lebih awal dengan ketidakmampuan untuk kembali tidur. Pasien dengan gejala insomnia didokumentasikan oleh berkurangnya total waktu tidur, tidur yang terfragmentasi, atau bangun pagi hari sering mengeluh kelelahan. Arousal biasanya terjadi sebanyak 5 – 10 kali per jam dan meningkat seiring bertambahnya usia (Patil et al., 2007).
Pasien dapat mengalami kondisi terbangun mendadak dengan gejala yang menyertai seperti tersedak dan sensasi megap-megap (gasping) yang membantu mendukung diagnosis OSA daripada gangguan tidur lainnya (Patil et al., 2007).
2.1.7 Penegakan Diagnosis 2.1.7.1 Anamnesis
Diagnosis OSA ditegakkan dengan melakukan anamnesis mengenai pola tidur, pemeriksaan fisik, dan pemeriksaan penunjang khusus. Gejala utama OSA adalah daytime hypersomnolence. Gejala ini tidak dapat dinilai secara kuantitatif
karena pasien sering sulit membedakan rasa mengantuk dengan kelelahan. Hampir 30% pria dan 40% wanita dewasa dengan nilai AHI >5 x/jam mengeluh tidak segar saat bangun. Dilaporkan 25% pria dan 30% wanita dewasa mengeluh mengalami rasa mengantuk yang berlebihan di siang hari (Putu & Agus, 2017).
Pemeriksa juga harus menanyakan kepada pasien tentang pengalaman terbangun dari tidur karena tersedak, mendengkur (dapat ditanyakan pada teman tidur) dan bangun dari tidur dengan badan terasa tidak segar. Penting juga untuk menanyakan usia, riwayat penyakit yang berhubungan dengan OSA seperti stroke, hipertensi, dan penyakit jantung (Setyaningrum et al., 2017).
2.1.7.2 Pemeriksaan Fisik
Hal-hal yang perlu dinilai pada pemeriksaan fisik adalah : 1. Indeks Massa Tubuh
Indeks Massa Tubuh/IMT didapatkan dengan rumus perhitungan berat badan seseorang dalam kilogram dibagi dengan kuadrat tinggi badan dalam meter (kg/m2). IMT dapat diklasifikan menurut kriteria Asia-Pasifik, dikatakan obesitas jika IMT ≥ 25 kg/m2 (Lim et al., 2017).
Gambar 2.3. Klasifikasi IMT.
2. Ukuran Lingkar Leher
Kelompok pasien obesitas dengan lingkar leher lebih dari 40 cm ditemukan 8,45 kali lebih besar menderita OSA dibandingkan pasien dengan lingkar leher kurang dari 40 cm (Gita C, 2018).
3. Pemeriksaan Rongga Hidung
Pemeriksaan rongga hidung meliputi ukuran konka, tanda-tanda polip, massa, rinitis, purulensi dan posisi septum nasal. Nasofaringoskopi dapat digunakan untuk evaluasi konka posterior, orifisium tuba eustachius, katup velofaringeal dan adenoid. Selain itu, penyempitan velofaring dapat di observasi melalui manuver Muller (Nadia, 2013).
4. Pemeriksaan manuver Muller
Manuver Muller adalah pemeriksaan visual terhadap jalan napas atas untuk menilai penyempitan veloorofaring. Manuver Muller dikerjakan pada pasien dalam posisi duduk. Setelah diberikan analgesia topikal pada hidung, nasofaringoskop serat optik dimasukkan melalui kavum nasi menuju ke orofaring setinggi retropalatal dan retroglosal. Kemudian pasien diminta ekspirasi kuat dan dilanjutkan dengan berusaha inspirasi, pada saat ini mulut dan hidung tertutup. Hasil pemeriksaan ini akan memperlihatkan ada tidaknya perubahan diameter jalan napas pada daerah retropalatal dan retroglosal.
Kelemahan dari maneuver ini adalah subjektif dan diperlukan kerjasama dengan pasien dan pasien harus kooperatif (Herawati, 2015).
5. Pemeriksaan Rongga Mulut
Pada rongga mulut dilakukan observasi ukuran dan posisi lidah, panjang palatum dan uvula, ukuran tonsil, klasifikasi Mallampati, dan orofaring (Nadia, 2013).
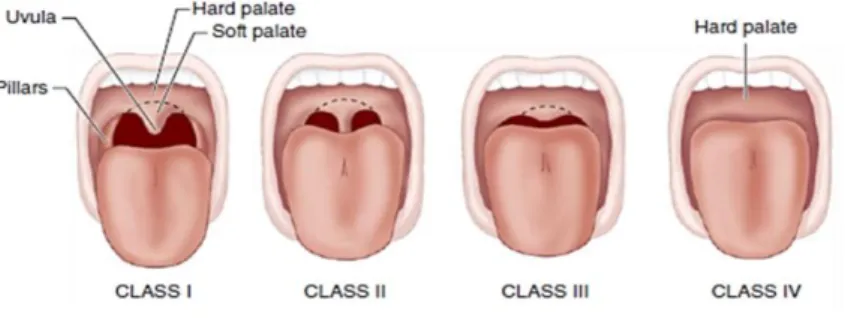
Klasifikasi Mallampati merupakan tes yang sering dilakukan untuk memeriksa ukuran lidah di dalam rongga mulut. Semakin besar lidah menghalangi pandangan terhadap struktur faring (Malik, 2014). Klasifikasi Mallampati :
- Kelas I : Palatum molle (soft palate), tenggorokan, uvula, dan pilar tonsil dapat terlihat
- Kelas II : Palatum molle, tenggorokan dan uvula dapat terlihat - Kelas III : Palatum molle dan dasar dari uvula dapat terlihat - Kelas IV : Palatum molle tidak dapat terlihat
Gambar 2.4. Klasifikasi Mallampati (Malik, 2014).
Gabungan data yang akurat dari anamnesis dan pemeriksaan fisik yang baik dapat mengarahkan kepada indikasi untuk melakukan pemeriksaan baku emas OSA (Rasjid, 2015).
Beberapa kuesioner sederhana dapat digunakan sebagai perangkat diagnostik, misalnya kuesioner Berlin. Kuesioner Berlin adalah instrumen yang sudah tervalidasi untuk menentukan stratifikasi risiko OSA, yang terdiri dari 3 kategori.
Kategori 1 untuk mengevaluasi kebiasaan mendengkur dan apnea, menunjukkan hasil positif jika terdapat 2 atau lebih pertanyaan dengan respon positif. Kategori 2 untuk mengevaluasi rasa mengantuk yang berlebihan di siang hari & kelelahan, menunjukkan hasil positif jika terdapat 2 atau lebih pertanyaan dengan respon positif. Kategori 3 untuk memeriksa riwayat obesitas dan hipertensi pada pasien, menunjukkan hasil positif jika terdapat 1 jawaban dengan respon positif. Hasil akhirnya adalah jika terdapat 2 atau lebih kategori yang dinyatakan positif, maka mengindikasikan kemungkinan besar atau risiko tinggi OSA (Hoetomo et al., 2009).
2.1.7.3 Pemeriksaan Penunjang
Pemeriksaan radiologi dapat juga dilakukan untuk identifikasi letak dan keparahan dari obstruksi saluran napas bagian atas atau kolaps pada OSA.
Cephalometric radiograph adalah pemeriksaan radiologi yang sering digunakan untuk evaluasi penderita OSA. Pencitraan ini dapat memberikan informasi mengenai tulang dan jaringan lunak. Pada beberapa penelitian telah membuktikan dengan cephalometry bahwa penderita OSA mengalami inferior displacement
pada tulang hioid, ruang posterior jalan napas yang sempit dan palatum molle yang panjang namun cephalometry tidak dapat membedakan anatara OSA dan non-OSA secara signifikan. Computed Tomograph (CT) memberi detail anatomi tulang dan jaringan lunak yang sangat baik namun sensitifitasnya untuk diagnosis OSA rendah. Magnetic Resonance Imaging (MRI) dapat membedakan antara berbagai jaringan lunak namun MRI ini mahal dan penggunaannya terbatas.
Kedua pencitraan ini walaupun sangat baik untuk mendeteksi kelainan anatomi, tetapi tidak dapat membedakan anatara OSA dan non-OSA (Nadia, 2013).
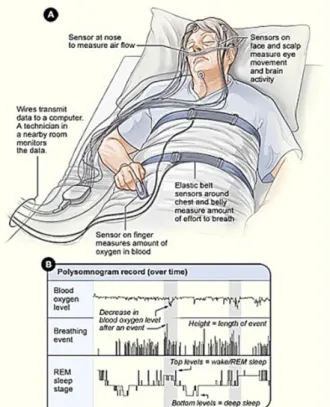
Polisomnografi (PSG) adalah pemeriksaan baku emas untuk menegakkan diagnosis OSA. PSG merupakan uji diagnostik untuk mengevaluasi gangguan tidur, yang dilakukan pada malam hari di laboratorium tidur, juga digunakan untuk membantu pemilihan terapi dan evaluasi hasil terapi (Rasjid, 2015). Total waktu tidur yang dicatat paling sedikit 4 jam (Budiarsa, 2016).
Ada tiga sinyal utama yang dimonitor yaitu pertama, sinyal untuk mengonfirmasi keadaan stadium tidur seperti elektroensefalogram (EEG) untuk mencatat gelombang listrik saraf pusat, elektrookulogram (EOG) untuk mencatat gerakan mata dan elektromiogram (EMG) untuk mencatat gerakan otot pernapasan. Sinyal kedua adalah sinyal yang berhubungan dengan irama jantung, yaitu elektrokardiogram (ECG) dan sinyal ketiga yang berhubungan dengan respirasi seperti oksimetri untuk mencatat saturasi oksigen (Prabha et al., 2016).
Frekuensi kejadian obstruktif dilaporkan sebagai indeks apnea-hipopnea (AHI), yaitu jumlah rerata kejadian apnea dan hipopnea per jam tidur atau indeks gangguan pernapasan (RDI) (Luman, 2016).
Karakteristik OSA pada saat dilakukan PSG adalah penurunan saturasi oksigen berulang, sumbatan sebagian atau seluruh jalan napas atas yang disertai dengan ≥ 50% penurunan amplitudo pernapasan, peningkatan usaha pernapasan sehingga terjadi perubahan stadium tidur menjadi lebih dangkal dan terjadi desaturasi oksigen (Putu & Agus, 2017).
Gambar 2.5. Polisomnografi (Budiarsa, 2016).
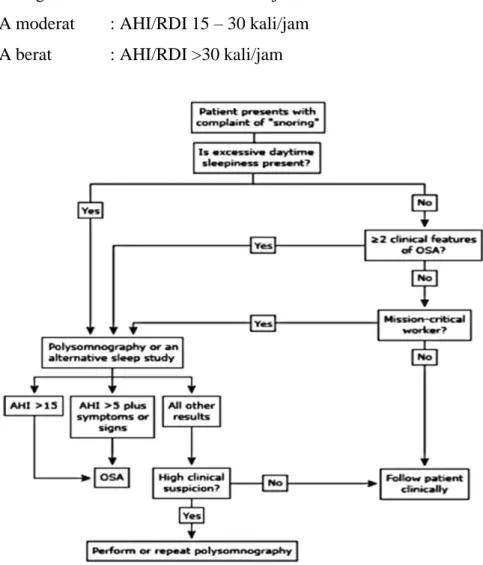
Penegakan diagnosis OSA berdasarkan gejala yang berhubungan, disertai frekuensi kejadian respirasi selama tidur (seperti apnea, hipopnea, dan terbangun akibat usaha respirasi/Respiratory Event Related Arousals/RERAs) yang dapat diukur dengan polisomnografi atau uji tidur di luar sentra (Out of Center Sleep Testing/OCST). Diagnosis OSA dapat dikonfirmasi apabila dijumpai dua kondisi berikut (Luman, 2016) :
1. Dijumpai 5 atau lebih kejadian respirasi obstruktif yang predominan (apnea obstruktif dan campuran, hipopnea, dan RERAs) per jam tidur (untuk polisomnografi) atau waktu pencatatan (untuk OCST) pada pasien dengan satu atau lebih gejala berikut :
- Mengantuk, tidur tidak puas, kelelahan, atau insomnia - Terbangun karena menahan napas, gasping, atau tersedak
- Kebiasaan mendengkur, interupsi pernapasan, atau keduanya yang diobservasi oleh partner tidur
- Hipertensi, gangguan mood, disfungsi kognitif, penyakit jantung koroner, stroke, gagal jantung kongestif, fibrilasi atrium, atau DM tipe 2
2. Dijumpai 15 atau lebih kejadian respirasi obstruktif yang predominan (apnea obstruktif dan campuran, hipopnea, dan RERAs) per jam tidur (untuk polisomnografi) atau waktu pencatatan (untuk OCST), tanpa bergantung pada adanya gejala atau komorbiditas.
Derajat keparahan OSA diklasifikasikan berdasarkan indeks apnea-hipopnea (AHI), yaitu :
a. OSA ringan : AHI/RDI 5 – 15 kali/jam b. OSA moderat : AHI/RDI 15 – 30 kali/jam c. OSA berat : AHI/RDI >30 kali/jam
Gambar 2.6. Algoritma diagnosis OSA (Luman, 2016).
2.1.8 Penatalaksanaan
2.1.8.1 Tatalaksana Non-Bedah
Terapi non bedah merupakan terapi yang lebih diutamakan dalam penanganan OSA melihat efek samping yang lebih minimal. Menurut penelitian yang meneliti guideline penanganan OSA, didapatkan beberapa rekomendasi dalam manajemen OSA non bedah, yaitu (Budiarsa, 2016) :
1. Rekomendasi 1 : Penurunan berat badan, terutama pada pasien yang mengalami overweight dan obese. (Grade : strong recommendation; low- quality evidence).
Dengan menurunkan berat badan, penderita OSA dengan obesitas dapat meningkatkan volume dan fungsi saluran napas atas. Pasien overweight &
obese harus didukung untuk melakukan penurunan berat badan sehingga dapat menjadikan diameter saluran napas lebih luas dan meningkatkan fungsinya (Nadia, 2013).
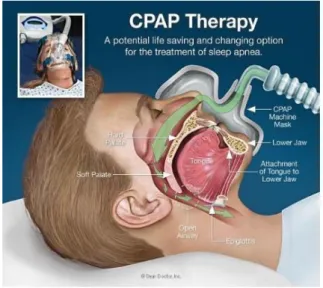
2. Rekomendasi 2 : Penggunaan CPAP (Continuous Positive Airway Pressure), terutama untuk terapi awal pada pasien yang ditemukan dengan OSA. (Grade : strong recommendation; moderate-quality evidence).
CPAP terdiri dari masker yang menutupi mulut dan hidung, pipa yang menghubungkan masker dengan mesin, dan mesin yang berfungsi memberikan tekanan positif pada saluran napas. Indikasi penggunaan CPAP adalah semua pasien dengan AHI >15. Apabila AHI berkisar antara 5 – 15, penggunaan CPAP diindikasikan ketika ada gejala-gejala seperti EDS, gangguan kognitif, gangguan mood, atau adanya komplikasi akibat OSA, seperti hipertensi atau penyakit kardiovaskuler (Prabha et al., 2016).
Terapi dengan CPAP sangat efektif dalam menurunkan gejala OSA hingga 90 – 95% dengan penggunaan 4 – 5 jam/malam. Penelitian belum mempelajari durasi reguler penggunaan CPAP untuk menurunkan dan mengeliminasi gejala sisa (sequelae) jangka panjang (Nadia, 2013).
Gambar 2.7. Continuous Positive Airway Pressure/CPAP (Budiarsa, 2016).
Keuntungan terapi ini yaitu hilangnya keadaan hipoksemia nokturnal, penurunan aktivitas simpatis, penurunan signifikan tekanan darah selama tidur, mengurangi kejadian iskemik miokard nokturnal atau angina, perbaikan fungsi sistolik ventrikel kiri, peningkatan fraksi ejeksi ventrikel kiri dengan hasil akhir perbaikan status fungsional, serta mengurangi risiko stroke dan kematian. Kelemahan CPAP adalah adanya rasa tidak nyaman pada saat penggunaannya, adanya rasa claustrophobia, sakit kepala, rinitis, iritasi wajah dan hidung serta aerofagia (Budiarsa, 2016).
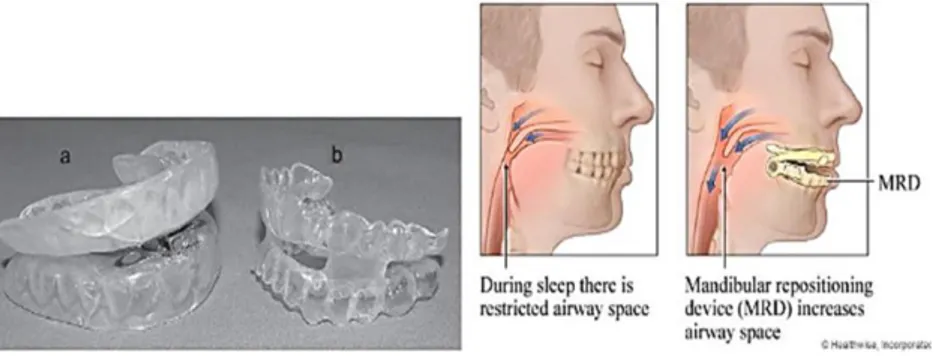
3. Rekomendasi 3 : Mandibular advancement devices, direkomendasikan pada pasien yang memiliki efek samping terhadap penggunaan CPAP atau menolak menggunakan CPAP (Grade: weak recommendation; low-quality evidence).
Oral appliances (OA) dapat digunakan pada pasien OSA ringan sampai sedang dan pasien OSA berat yang tidak toleran terhadap CPAP atau menolak dilakukan pembedahan. OA yang paling sering digunakan adalah Mandibular Advanced Splints (MAS), yaitu alat yang melekat baik pada arkus dental atas maupun bawah untuk mempertahankan posisi mandibula dan mencegah agar lidah tidak jatuh ke belakang. Sama seperti CPAP, MAS juga berfungsi mencegah kolapsnya saluran napas atas selama tidur sehingga dapat menurunkan episode apnea atau hipopnea pada pasien OSA. Kerugian dari penggunaan alat ini adalah produksi saliva yang berlebihan, mulut kering,
iritasi gusi, atralgia pada sendi temporomandibula, nyeri pada gigi, dan perubahan oklusi gigi (Prabha et al., 2016).
Gambar 2.8. Mandibular Advanced Splints/MAS (Budiarsa, 2016).
Selain itu, terdapat tatalaksana non-bedah lainnya, yaitu terapi posisi dan modifikasi gaya hidup. Posisi tidur telentang atau supine berhubungan dengan peningkatan episode apnea atau hypopnea dan keparahan desaturasi oksigen karena pengaruh gravitasi serta perubahan ukuran dan posisi saluran napas atas pada posisi tersebut (Prabha et al., 2016). Biasanya pasien diberitahukan agar tidur dalam posisi lateral dekubitus untuk mencegah terjadinya obstruksi (Nadia, 2013). Berbagai strategi digunakan untuk mencegah punggung pasien menyentuh alas tidur, contohnya memasang alarm yang berbunyi saat pasien tidur dalam posisi telentang. Selain itu, punggung pasien dapat dipasang bantal atau bola agar merasa tidak nyaman saat tidur dalam posisi telentang. Terapi posisi dikatakan berhasil apabila terdapat penurunan AHI hingga kurang dari 10 pasca terapi (Prabha et al., 2016).
Pada modifikasi gaya hidup, pasien diedukasi agar tidak menggunakan obat- obat sedatif, alkohol, nikotin dan kafein pada sore hari karena zat tersebut akan mempengaruhi tonus otot-otot saluran napas dan mekanisme sentral pernapasan (Nadia, 2013).
2.1.8.2 Tatalaksana Pembedahan
Terapi bedah pada OSA dilakukan apabila tidak terdapat perbaikan dengan terapi non-bedah. Tujuan terapi bedah pada OSA adalah untuk memperbaiki
volume dan bentuk saluran napas atas. Indikasi harus jelas dan dipersiapkan dengan baik. Indikasi pembedahan OSA adalah AHI 20 kali/jam, saturasi O2
<90%, tekanan esofagus di bawah -10 cmH2O, adanya gangguan kardiovaskuler (seperti aritmia dan hipertensi), gejala neuropsikiatri, gagal dengan terapi non- bedah dan adanya kelainan anatomi yang menyebabkan obstruksi jalan napas (Budiarsa, 2016).
- Persiapan pre-operasi : Penatalaksanaan operatif dilakukan tergantung dari letak kelainan individu yang menyebabkan terjadinya OSA dengan tujuan mengoptimalkan efektifitas dari operasi dan meminimalkan morbiditas.
Evaluasi ulang dilakukan 4-6 bulan setelah operasi untuk mengetahui efek dari terapi bedah tersebut pada pasien OSA. Prosedur-prosedur pembedahan akan dilakukan setelah pemeriksaan fisik, endoskopi dengan maneuver Muller, sefalometri dan PSG. Pembedahan ini memiliki dua fase (Nadia, 2013).
- Operasi fase 1: Operasi ini dilakukan pada pasien OSA tipe 1 anatomi saluran napas atas seperti obstruksi orofaringeal dengan Uvulo Palato Pharyngoplasty (UPPP), tipe 2 anatomi saluran napas atas seperti obstruksi orofaringeal dan hipofaringeal dengan UPPP dan genioglossus advancement dengan atau tanpa hyoid myotomy, dan tipe 3 anatomi saluran napas atas seperti obstruksi hipofaringeal dengan genioglossus advancement tanpa operasi palatum.
Semua pasien yang akan menjalani fase 1 pembedahan akan dilakukan anastesi umum dan harus diberitahukan kemungkinan risiko dari anastesi, nyeri postoperasi, infeksi, perdarahan, dan insufisiensi velofaryngeal jangka panjang dan pendek pada pasien UPPP (Nadia, 2013).
- Pembedahan fase 2 (maxillary-mandibulae osteotomy) : Dilakukan pada pasien yang tidak membaik dengan operasi fase 1 setelah di evaluasi 6 bulan kemudian (Nadia, 2013).
- Selain yang telah disebut, terdapat beberapa tindakan bedah dalam penatalaksanaan OSA tergantung pada letak kelainannya seperti : Laser Assisted Uvuloplasty (LAUP), ablasi radiofrekuensi, operasi basis lidah, trakeostomi, implant palatal (Nadia, 2013).
2.1.9 Komplikasi
Pasien dengan OSA berisiko lebih tinggi untuk beberapa hasil klinis yang merugikan :
1. Mengantuk saat mengemudi dan kecelakaan kendaraan bermotor
Kecelakaan kendaraan bermotor dua sampai tiga kali lebih umum di antara pasien dengan OSA daripada tanpa OSA. Studi berbasis laboratorium telah menunjukkan gangguan kewaspadaan psikomotor dan kinerja simulator mengemudi pada pasien dengan OSA yang tidak diobati. Dalam satu studi, pasien dengan OSA ringan sampai sedang yang tidak diobati lebih buruk daripada mereka yang memiliki konsentrasi alkohol darah 0,06 persen. Efek ini dapat dilihat pada pasien dengan dan tanpa rasa kantuk di siang hari dan diperbesar dengan penggunaan alkohol atau obat penenang secara bersamaan (George, 2007).
2. OSA dapat menimbulkan dampak pada banyak sistem dari tubuh manusia, di antaranya (Budiarsa, 2016):
- Neuropsikologis : Kantuk berlebihan pada siang hari, kurang konsentrasi dan daya ingat, sakit kepala, depresi, epilepsi nokturnal.
- Vaskuler : Takikardi, hipertensi, aritmia, blokade jantung, angina, penyakit jantung iskemik, gagal jantung kongestif, stroke.
- Respirasi : Hipertensi pulmonum - Metabolik : Diabetes, obesitas
- Genito-urinari : Nokturia, enuresis, impotensi - Hematologis : Polisitemia
Dari penelitian epidemiologis diketahui adanya hubungan antara OSA dengan hipertensi, stroke dan penyakit jantung iskemik. Timbulnya penyakit gangguan vaskular pada penderita OSA diduga sebagai akibat stimulasi simpatis yang berulang-ulang yang terjadi pada setiap akhir fase obstruktif.
Pada penderita OSA juga terjadi pelepasan faktor-faktor protrombin dan proinflamasi yang berperan penting pada terjadinya aterosklerosis. Terjadinya gangguan vaskuler pada penderita OSA diperkirakan melalui dua komponen (Budiarsa, 2016) :
- Efek mekanis dari henti napas terhadap tekanan intratorakal dan fungsi jantung
- Hipoksemia yang terjadi berulang-ulang mengakibatkan perangsangan simpatis yang berlebihan dan disfungsi sel-sel endotel.
2.1.10 Prognosis
Prognosis jangka pendek, dalam kaitannya dengan gejala-gejala seperti kantuk di siang hari dan mendengkur, berkisar dari baik sampai sangat baik dengan penggunaan CPAP yang teratur. Beberapa studi, termasuk studi yang dikendalikan dengan plasebo, telah menunjukkan peningkatan yang signifikan dalam ukuran fungsi kognitif dan status kesehatan umum (misalnya, yang diukur dengan survei kesehatan Medical Outcome Study Short-Form 36) setelah 4-8 minggu pengobatan dengan CPAP. Namun, penelitian belum dilakukan dalam populasi besar atau selama lebih dari periode pengobatan 4 hingga 8 minggu (Himanshu & James, 2019).
Prognosis jangka panjang tidak diketahui karena tidak ada studi pengobatan acak yang menyelidiki efek CPAP dalam mencegah perkembangan gejala kardiovaskular yang telah dilakukan (Himanshu & James, 2019).
2.2 KUESIONER BERLIN
Kuesioner Berlin dipulikasikan pada April 1996 di Berlin oleh Conference on Sleep in Primary Care dengan melibatkan 120 orang pulmonary dan primary care physicians asal Amerika Serikat dan Jerman. Kuesioner ini terdiri dari 10 pertanyaan yang dipilih berdasarkan faktor-faktor risiko (obesitas, hipertensi) dan perilaku (mendengkur, rasa kantuk yang berlebihan pada siang hari) yang berhubungan dengan timbulnya gangguan pernapasan saat tidur yang terbagi ke dalam 3 kategori (Suryawan, 2016).
Kuesioner Berlin menggabungkan pertanyaan tentang mendengkur (kategori 1), somnolen di siang hari (kategori 2), dan hipertensi dan BMI (kategori 3). Skor kuesioner Berlin keseluruhan ditentukan, seperti dalam penelitian sebelumnya, dari tanggapan ke 3 kategori: skor dari kategori pertama dan kedua adalah positif jika tanggapan menunjukkan gejala yang sering (>3-4 kali/minggu), sedangkan skor dari kategori ketiga adalah positif jika ada riwayat hipertensi dan/atau BMI
>25 kg/m2. Pasien dinilai memiliki risiko tinggi untuk OSA jika mereka memiliki skor positif pada 2 kategori atau lebih, sementara itu yang tidak dinilai memiliki risiko rendah (Thurtell, 2011).
Gambar 2.9. Kuesioner Berlin (Thurtell, 2011).
Kuesioner Berlin merupakan instrumen standar yang sudah tervalidasi, murah dan mudah dikerjakan, memiliki reliabilitas yang dapat diterima, serta berguna dalam membantu mengidentifikasi pasien OSA. Kuesioner Berlin menunjukkan sensitivitas dan spesifisitas yang cukup tinggi pada banyak populasi di seluruh dunia. Pada pelayanan primer di Ohio, Amerika Serikat, kuesioner ini memiliki sensitivitas dan spesifisitas sebesar 86% dan 77% pada Respiratory Disturbance Index (RDI) ≥5 kali/jam dengan nilai alfa Cronbach 0,86-0,92. Namun pemeriksaan objektif OSA dengan polisomnografi (PSG) tetap diperlukan sebagai standar baku diagnosis meskipun memiliki keterbatasan karena biaya yang mahal, harus dilakukan oleh tenaga terlatih, memakan waktu semalam, dan tidak tersedia di semua pusat kesehatan (Suryawati, 2016).
Studi yang dilakukan oleh Chamara dkk. (2017) melaporkan bahwa parameter validitas kuesioner Berlin bervariasi berdasarkan tipe populasi, definisi hypopnea yang digunakan dan ambang AHI. Pada pasien klinik tidur dengan rentang usia dari 42 hingga 52 tahun, dilaporkan bahwa sensitivitas dari kuesioner Berlin lebih tinggi ketika hypopnea didefinisikan sebagai desaturasi oksigen ≥3%
dibandingkan dengan ≥4% dan tidak ada hubungan Antara definisi hypopnea dengan spesifisitas ataupun odds ratio diagnostik.
Pada pasien penyakit kardio/serebrovaskular atau yang memiliki faktor risiko dengan rentang usia 47 – 68 tahun, mirip dengan pasien klinis tidur, sensitivitasnya secara konsisten lebih tinggi jika hypopnea didefinisikan sebagai desaturasi oksigen ≥3% daripada ≥4%, tapi hal tersebut berbeda pada spesifisitas dan odds ratio diagnostik. Spesifisitas yang dilaporkan bervariasi pada ambang AHI yang berbeda dan definisi hipopnea yang berbeda (Perret et al., 2017).
Pada populasi umum dengan AHI ≥5 kali/jam, sensitivitas, spesifisitas dan odds ratio diagnostiknya dari kuesioner Berlin adalah 69%, 83% dan 11,3 ketika hypopnea didefinisikan sebagai desaturasi oksigen ≥4%. Pada AHI ≥10 kali/jam juga masing-masing menunjukkan 79%, 67% dan 7,5 ketika desaturasi oksigen
≥3%. Pada AHI ≥15 kali/jam dan desaturasi oksigen ≥3%, sensitifitas, spesifisitas
dan odds ratio diagnostiknya adalah 89%, 63%, dan 12,9, dan pada AHI yang sama dengan desaturasi oksigen ≥4% masing-masing menunjukkan 43%, 80%
dan 3,0 (Perret et al., 2017).
Pada populasi bedah dengan hypopnea didefinisikan sebagai desaturasi oksigen
≥3%, sensitivitas, spesifisitas, dan odds ratio diagnostiknya adalah 69%, 56% dan 2,8 untuk AHI ≥5 kali/jam dan 79% - 82%, 50% - 62% dan 3,8 – 7,8 untuk AHI
≥15 kali/jam. Pada AHI ≥30 kali/jam masing-masing menunjukkan 87%, 46% dan 5,7 (Perret et al., 2017).
Pada populasi lainnya, studi ini memiliki partisipan yang lebih muda dari pasien klinik tidur, kecuali untuk pasien artritis rheumatoid yang berusia rata-rata 60 tahun. Populasi termuda yaitu pasien hipertensi intrakranial idiopatik dengan usia rata-rata 23 tahun dan wanita hamil dengan usia rata-rata 33 tahun. Mirip dengan populasi lain, diantara wanita hamil, sensitivitas dan spesifisitas pada trimester kedua dan ketiga lebih rendah pada AHI ≥5 kali/jam (93% dan 50%
untuk trimester kedua serta 87% dan 32% untuk trimester ketiga) dibandingkan dengan AHI ≥10 kali/jam (86% dan 39% untuk trimester kedua serta 86% dan 28% untuk trimester ketiga). Diantara pasien perawatan primer, sensitivitas dan odds ratio diagnostiknya meningkat dengan konsisten dari AHI ≥5 kali/jam (76%
dan 2,7) hingga AHI ≥30 kali/jam (93% dan 10,2) walaupun spesifisitasnya tidak disertakan (Perret et al., 2017).
Oleh karena itu, kuesioner Berlin dapat lebih berguna pada populasi (umum atau klinis) yang fitur klinis terkait OSA belum diputuskan, sebagai sarana untuk menentukan siapa yang harus dirujuk ke klinik tidur dan / atau menjalani polisomnografi. Namun demikian, seperti yang telah kita bahas, diperlukan lebih banyak penelitian untuk menilai manfaat dari pendekatan ini. Singkatnya, dengan menggunakan standar emas untuk mendiagnosis OSA dan stratifikasi kelompok studi dengan definisi OSA dan populasi penelitian, studi ini menemukan bahwa kuesioner Berlin menunjukkan beberapa bukti kegunaan sebagai tes skrining klinis dan alat epidemiologi pada populasi klinik tidur, mereka yang memiliki
kardio- atau penyakit serebro-vaskular atau faktor risiko, populasi bedah, dan perawatan primer atau populasi umum (Perret et al., 2017).
2.3 KERANGKA TEORI
Obstructive Sleep Apnea (OSA)
IMT
Umur
Jenis kelamin
Merokok
Struktur saluran napas atas abnormal
Ukuran lingkar leher
Alkoholik
Gejala klinis :
Mendengkur
Mudah mengantuk di siang hari
: diteliti : tidak diteliti
Skrining OSA
Karakteristik mendengkur
Frekuensi mendengkur
Gangguan bernapas saat tidur
Kelelahan setelah bangun tidur
Kelelahan di siang hari
Mengantuk berlebihan di siang hari
Riwayat hipertensi
Obesitas
Risiko tinggi OSA Risiko rendah OSA
Bagan 2.1. Kerangka teori
Mendengkur
Gangguan bernapas saat tidur Kelelahan setelah bangun tidur Kelelahan di siang hari
Mengantuk berlebihan di siang hari
Riwayat hipertensi Obesitas
Risiko OSA
2.4 KERANGKA KONSEP
Bagan 2.2. Kerangka konsep.
BAB III
METODE PENELITIAN
3.1 JENIS DAN RANCANGAN PENELITIAN
Jenis penelitian ini adalah penelitian deskriptif observasional dengan menggunakan metode penelitian cross sectional. Metode cross sectional merupakan metode penelitian non-eksperimental yang pengamatan pada variabel terikat dan variabel bebas untuk setiap subjeknya dilakukan sekaligus pada saat yang sama (Sumantri, 2015). Penelitian ini merupakan jenis penelitian deskriptif karena berfungsi untuk mendeskripsikan atau memberi gambaran kejadian OSA yang diteliti melalui data atau sampel yang telah terkumpul sebagaimana adanya, tanpa melakukan analisis dan membuat kesimpulan yang berlaku umum.
3.2 POPULASI DAN SAMPEL PENELITIAN 3.2.1 Populasi
Populasi dalam penelitian adalah wilayah generalisasi yang terdiri dari objek/subjek yang memiliki kuantitas dan karakteristik tertentu yang ditetapkan oleh peneliti untuk dipelajari dan ditarik kesimpulannya (Siyoto & Sodik, 2015).
Populasi dalam penelitian ini merupakan pegawai kantor PT. Telkom Witel Medan.
3.2.2 Sampel
Sampel adalah sebagian dari jumlah dan karakteristik yang dimiliki oleh suatu populasi, ataupun bagian kecil dari anggota populasi yang diambil menurut prosedur tertentu sehingga dapat mewakili populasinya (Siyoto & Sodik, 2015).
Besar sampel yang digunakan pada penelitian ini menggunakan rumus :
�a2
PQ n = d2
1,962 × 0,1304 × 0,8696
n = 0,12 = 43,56
≈ minimal sampel 44 orang
Keterangan :
n = besar sampel minimum
Zα = nilai distribusi normal baku (table Z) pada α 0,05 = 1,96 P = jumlah proporsi pada populasi
Q = 1 – P
d = kesalahan prediksi yang dapat ditolerir/presisi = 10%
Berdasarkan penelitian yang dilakukan Natalia (2010) pada sekelompok karyawan di Jakarta, didapatkan proporsi karyawan yang berisiko tinggi OSA adalah 13,04%. Maka berdasarkan rumus Slovin diatas, dengan deviat baku alpha ditetapkan 1,96 dan presisi ditetapkan 10%, penelitian ini memerlukan minimal 44 sampel penelitian. Sampel diambil secara simple random sampling, yaitu teknik pengambilan sampel yang memberikan peluang yang sama bagi setiap anggota populasi untuk dipilih menjadi anggota sampel dan dilakukan secara acak tanpa memerhatikan strata dalam populasi tersebut.
Kriteria inklusi :
1. Bersedia mengikuti penelitian dan menandatangani informed consent 2. Responden dengan usia 30 – 60 tahun
Kriteria eksklusi :
1. Tidak bersedia berpartisipasi dalam penelitian 2. Mengonsumsi alkohol
3. Mengonsumsi obat sedatif
3.3 ALAT PENELITIAN
1. Formulir informed consent menggunakan software google form