BAB I
PENDAHULUAN
Seperti tercantum dalam Buku Pedoman Upaya Peningkatan Mutu Pelayanan Rumah Sakit Departemen Kesehatan RI tahun 1994, definisi Upaya Peningkatan Mutu Pelayanan Rumah Sakit adalah:
Keseluruhan upaya dan kegiatan yang komprehensif dan integratif yang menyangkut struktur, proses dan outcome secara obyektif, sistematik dan berlanjut memantau dan menilai mutu dan kewajaran pelayanan terhadap pasien, menggunakan peluang untuk meningkatkan pelayanan pasien, dan memecahkan masalah – masalah yang terungkap sehingga pelayanan yang diberikan dirumah sakit berdaya guna dan berhasil guna.
Jika definisi itu diterapkan di rumah sakit, maka dapat dibuat rumusan sebagai berikut: Upaya Peningkatan Mutu dan Keselamatan Pasien adalah : Kegiatan yang dilakukan untuk meningkatkan mutu pelayanan rumah sakit dan keselamatan pasien secara terus menerus, melalui pemantauan, analisa dan tindak lanjut adanya penyimpangan dari standar yang ditentukan.
Upaya Peningkatan Mutu dan Keselamatan Pasien Rumah Sakit yang dilaksanakan Rumah Sakit Umum dr. H. Koesnadi berorientasi pada Visi, Misi, Tujuan serta nilai – nilai dan Moto Rumah Sakit Umum dr. H. Koesnadi yang merupakan bagian dari Renstra rumah sakit, hal ini tertuang dalam program kegiatan PMKP.
LATAR BELAKANG
hidup sehat bagi setiap penduduk agar dapat mewujudkan derajat kesehatan masyarakat yang optimal, sebagai salah satu unsur kesejahteraan umum dari Tujuan Nasional. Untuk itu perlu ditingkatkan upaya guna memperluas dan mendekatkan pelayanan kesehatan kepada masyarakat dengan mutu yang baik dan biaya yang terjangkau.
Pelayanan kesehatan yang baik dan bermutu itu sendiri merupakan salah satu kebutuhan dasar yang diperlukan setiap orang, termasuk pelayanan di rumah sakit. Pendekatan mutu yang ada saat ini berorientasi pada kepuasan pelanggan atau pasien. Salah satu faktor kunci sukses pelayanan kesehatan di rumah sakit adalah dengan mengembangkan mutu pelayanan klinis sebagai inti pelayanan (Wijono, 2000).
Selain itu dengan semakin meningkatnya pendidikan dan keadaan sosial ekonomi masyarakat, maka sistem nilai dan orientasi dalam masyarakatpun mulai berubah. Masyarakat mulai cenderung menuntut pelayanan umum yang lebih baik, lebih ramah dan lebih bermutu termasuk pelayanan kesehatan. Dengan semakin meningkatnya tuntutan masyarakat akan mutu pelayanan Rumah Sakit maka fungsi pelayanan Rumah Sakit Umum dr. H. Koesnadi secara bertahap perlu terus ditingkatkan agar menjadi lebih efektif dan efisien serta memberi kepuasan kepada pasien, keluarga maupun masyarakat.
Agar upaya peningkatan mutu pelayanan Rumah Sakit Umum dr. H. Koesnadi dapat seperti yang diharapkan maka perlu disusun Pedoman Upaya Peningkatan Mutu Pelayanan Rumah Sakit Umum dr. H. Koesnadi. Buku panduan tersebut merupakan konsep dan program peningkatan mutu pelayanan Rumah Sakit Umum dr. H. Koesnadi yang disusun sebagai acuan bagi pengelola Rumah Sakit Umum dr. H. Koesnadi dalam melaksanakan upaya peningkatan mutu pelayanan Rumah Sakit. Dalam buku panduan ini diuraikan tentang prinsip upaya peningkatan mutu, langkah-langkah pelaksanaannya dan dilengkapi dengan indikator mutu.
1. Undang-Undang Republik Indonesia Nomor 36 tahun 2009 tentang Kesehatan
2. Undang-Undang Republik Indonesia Nomor 44 tahun 2009 tentang Rumah Sakit
3. Undang-Undang Republik Indonesia Nomor 29 tahun 2004 tentang Praktek Kedokteran
4. Surat Keputusan Menteri kesehatan Republik Indonesia No.129/Menkes/SK/II/2008 tentang Standar Pelayanan Minimal Rumah Sakit
5. Peraturan Menteri Kesehatan Republik Indonesia No.1691/Menkes/Per/VIII/2011 tentang Keselamatan Pasien Rumah Sakit Landasan Peraturan
Landasan peraturan Peningkatan mutu dan keselamatan rumah sakit di Rumah Sakit Umum dr. H. Koesnadi adalah :
1. UU no 44 tahun 2009 tentang rumah sakit
2. PMK no 1691 tahun 2011 tentang Keselamatan Pasien 3. Pedoman Upaya Peningkatan Mutu tahun 1994
4. Standar Pelayanan Minimal Rumah Sakit tahun 2007 5. Panduan Nasional Keselamatan Pasien edisi 2 tahun 2008
6. Pedoman Pelaporan Insiden keselamatan Pasien edisi 2 tahun 2008
GAMBARAN UMUM
A. Sejarah Rumah Sakit Dr. H. Koesnadi Bondowoso
Berdiri sebelum tahun 1933 “Regenthshap Ziekenhius”. Luas tanah 1.037 m², terdiri dari : ruang berobat jalan, rawat inap, gawat darurat, dan tata usaha. Pada Tahun 1952-1956 Rumah Sakit Umum Bondowoso dengan kapasitas 150 TT.
Berikut perubahan-perubahan yang terjadi dari tahun ke tahun: 1. Berdasar Perda No. 10 tahun 1984 RSUD berubah menjadi RSU. 2. Perda No. 66 tahun tahun 1996 à RSU menjadi RSD (tahun 2000).
3. Peraturan Mendagri No. 445.35-1182 tgl 11 September 1998 RSD dr. H. Koesnadi yang berkelas C uji coba swadana.
4. Sejak tahun 1999 Perda No. 7 Tahun 1999 menjadi swadana penuh. 5. Melalui PERMENKES Nomor: 1635/MENKES/PER/XII/2005. Tentang
Peningkatan Kelas Rumah Sakit Umum Daerah Dr. H Koesnadi Bondowoso, menjadi Kelas B NON PENDIDIKAN Sejak tanggal ditetapkan 12 Desember 2005.
6. Sejak tgl 15 Desember 2005 RSD dr. H. Koesnadi Bondowoso menjadi kelas B Non Pendidikan dan dilakukan pendampingan oleh BPKP dalam upaya menuju Badan Layanan Umum (BLU).
7. Tanggal 15 Desember 2006 telah resmi menjadi Rumah Sakit Kelas B Non Pendidikan.
8. Tanggal 28 Januari 2008 sesuai dengan Peraturan Daerah No. 3 tahun 2008 tentang Tata Organisasi dan Tata Kerja Lembaga Teknis Daerah, Rumah Sakit Daerah (RSD) dr. H. Koesnadi Bondowoso menjadi Rumah Sakit Umum (RSU).
9. Keputusan Bupati Bondowoso Nomor 445/522/430.42/2008 tanggal 24 Juni 2008 tentang Rumah Sakit Umum dr. H.Koesnadi Bondowoso menjadi Badan Layanan Umum Bertahap.
B. Aspek Legal
RSU Dr. H. Koesnadi Kabupaten Bondowoso adalah Rumah Sakit Tipe B berdasarkan Peraturan Menteri Kesehatan Republik Indonesia Nomor: 1635 / MENKES / PER / XII / 2005, yang dibentuk dengan Keputusan Bupati Nomor : 445/ 522/ 430.42/2008. Sifat bisnisnya adalah sosio ekonomi atau profit not
to profit dan lebih menekankan pada pelayanan sosial kepada masyarakat tidak
mampu dan sekaligus sebagai salah satu pusat rujukan Rumah sakit di wilayah Bondowoso dan sekitarnya
C. Lokasi Bisnis
RSU Dr. H. Koesnadi Kabupaten Bondowoso terletak di Jalan Kapten Piere Tendean No.3 cukup strategis yang dapat diakses dari empat penjuru mata angin.Kondisi tersebut memungkinkan bagi pengguna jasa layanan menggunakan berbagai fasilitas RSU yang berasal dari dalam wilayah Kabupaten Bondowoso bahkan dari luar wilayah Kabupaten Bondowoso.
D. Gambaran Produk Jasa Dan Produk Unggulan a. Unit / Instalasi Pelaksana Fungsional
b. Pelayanan Instalasi Gawat Darurat (IGD 24 Jam) c. Pelayanan Rawat Jalan.
1) Poliklinik Mata
3) Poliklinik Bedah (Umum, Onkologi dan Orthopedi) 4) Poliklinik THT.
5) Poliklinik Kulit dan Kelamin. 6) Poliklinik Rehabilitasi Medik. 7) Poliklinik Syaraf.
8) Poliklinik Umum.
9) Poliklinik Gigi dan Bedah Mulut 10) Poliklinik Konsultasi Gizi. 11) Poliklinik Anak.
12) Poliklinik Obstetri dan Ginekologi (Kandungan). 13) Poliklinik Kesehatan Jiwa.
14) Poliklinik Jantung. 15) Poliklinik Paru.
16) Poliklinik Patologi Anatomi
d. Pelayanan Rawat Inap (disebutkan baik berdasarkan klas ruang irna maupun pengelompokan penyakit)
1) Pavilyun Rengganis (ruang perawatan VIP) 2) Pavilyun Anggrek (ruang perawatan umum) 3) Pavilyun Dahlia (ruang perawatan bedah)
4) Pavilyun Bougenvil (ruang perawatan Penyakit Dalam) 5) Pavilyun Teratai (ruang perawatan Syaraf)
6) Pavilyun Melati (ruang perawatan Anak – Anak) 7) Pavilyun Seruni (ruang perawatan Perinatologi)
8) Pavilyun Mawar (ruang perawatan Kandungan dan Kebidanan) 9) Perawatan ICU/ICCU.
10) Pavilyun Camelia (ruang perawatan Jantung) e. Fasilitas Penunjang Medis :
1) Laboratorium Klinik.
2) Radiologi (X-Ray, CT Scan dan USG) 3) Pelayanan Obat 24 jam
4) Mesin Haemodialisa 5) Endoscopy
6) Fisioterapi 7) Konsultasi Gizi 8) Perawatan Jenazah
9) Ambulance / Mobil Jenazah.
f. Fasilitas tempat tidur yang tersedia sebanyak 210 TT. Terdiri dari :
1) VIP : 8 TT 2) Kelas Utama : 25 TT 3) Kelas I : 22 TT 4) Kelas II : 39 TT 5) Kelas III : 112 TT 6) ICU/ICCU : 4 TT g. Lain-lain : 1) Konsultasi Kesehatan. 2) Imunisasi Bayi dan Dewasa.
3) Pelayanan Keluarga Berencana. 4) Pemeriksaan Kesehatan.
5) Pemeriksaan Kacamata. 6) Visum et Repertum.
7) Layanan Asuransi Kesehatan - JKN/BPJS
- Jamkesda - Jamsostek - In Health
BAB III
NILAI DASAR, VISI, MISI DAN TUJUAN RS
A. Nilai Dasar
Era globalisasi saat ini ditandai dengan semakin ketatnya persaingan bidang usaha, termasuk bidang pelayanan kesehatan, serta tuntutan masyarakat yang semakin tinggi, seiring perkembangan ilmu pengetahuan dan persepsi masyarakat tentang pelayanan kesehatan. Maka tidak dapat dielakkan lagi pelayanan kesehatan bergeser pada penyediaan sarana dan prasarana pelayanan kesehatan yang bermutu dan sesuai dengan harapan masyarakat agar diterima, diminati dan memuaskan masyarakat (customer) Bondowoso pada khususnya dan masyarakat sekitar Kabupaten Bondowoso pada umumnya.
Oleh karena itu maka membentuk dan membangun budaya kerja Rumah Sakit dapat dilaksanakan dengan memegang nilai-nilai dasar sebagai acuan bagi
RSU Dr H Koesnadi Bondowoso dalam berperilaku untuk tercapainya Visi dan Misi. Nilai dasar tersebut, nantinya diharapkan dapat menjadi budaya organisasi di RSU Dr H Koesnadi Bondowoso. Nilai dasar tersebut adalah :
1. Profesional dalam berpikir. Penjelasan :
Karyawan RSU Dr H Koesnadi Bondowoso berpikir kritis dan dinamis yang berlandaskan pada kaidah ilmiah, profesi serta tidak bertentangan dengan norma–norma yang berlaku di masyarakat. Profesional berpikir dilakukan dengan bertanggung jawab, inovatif, kreatif, optimis dan terbuka untuk pembaharuan dalam mewujudkan keberhasilan bersama.
2. Profesional dalam berucap.
Penjelasan :
Profesional dalam berucap dengan penuh empati, berpikir positif, ikhlas, menghargai diri dan orang lain.
3. Profesional dalam bersikap. Penjelasan :
Profesional dalam bersikap adalah sikap perilaku karyawan RSU Dr H Koesnadi Bondowoso sebagai insan yang beriman, jujur, kerja keras, disiplin, berkomitmen, mendahulukan kepentingan organisasi, serta mampu menjaga keseimbangan Emotional Quotion (EQ), Intelectual
B. Visi
Terwujudnya rumah sakit yang terpercaya dan bermartabat dengan pelayanan kesehatan rujukan yang profesional dan bermutu.
Penjelasan :
Visi antara tersebut adalah kondisi yang akan dicapai RSU Dr H Koesnadi Bondowoso tahun 2014.
C. Misi :
Dalam upaya mencapai visi tersebut diatas, Rumah Sakit Umum Dr. H. Koesnadi Kabupaten Bondowoso memiliki misi sebagai berikut :
1. Meningkatkan sistem manajemen administrasi dan keuangan yang fleksibel, efektif, efisien dan akuntabel
2. Meningkatkan sistem pelayanan kesehatan rujukan yang bermutu dan profesional.
3. Meningkatkan sistem prasarana dan sarana penunjang yang memadai. 4. Meningkatkan sistem pelayanan pendidikan dan pelatihan sumberdaya
manusia yang bermutu dan profesional.
D. Motto: Kepuasan pelanggan adalah kebanggaan kami
E. Etika pelayanan (7S): 1. Salam.
2. Sapa 3. Senyum
4. Sopan 5. Santun
6. Sepenuhhati dan 7. Sabar
F. Tujuan
a. mempermudah akses masyarakat untuk mendapatkan pelayanan kesehatan; b. memberikan perlindungan terhadap keselamatan pasien, masyarakat,
lingkungan rumah sakit dan sumber daya manusia di rumah sakit;
c. meningkatkan mutu dan mempertahankan standar pelayanan rumah sakit.
G. Kebijakan Mutu
“Kami senantiasa mengutamakan kepuasan pelanggan melalui peningkatan mutu pelayanan berkesinambungan dengan memperhatikan: pelaksanaan prosedur yang benar, peningkatan kompetensi SDM, penerapan teknologi yang memadai dan Patient Safety”
AB IV
STRUKTUR ORGANISASI RUMAH SAKIT
SATUAN PENGAWAS INTERNAL KELOMPOK JABATAN FUNGSIONAL DIREKTUR
WAKIL DIREKTUR PELAYANAN MEDIK DAN KEPERAWATAN WAKIL DIREKTUR ADMINISTRASI
DAN KEUANGAN
BAGIAN UMUM BAGIAN KEUANGAN BAGIAN PERENCANAAN DAN PENGEMBANGAN
BIDANG PELAYANAN
MEDIK
SUB BAGIAN, TATA USAHA, HUKUM INFORMASI DAN PEMASARAN SUB BAGIAN KEPEGAWAIAN DAN PENGEMBANGAN SUMBER DAYA MANUSIA SUB BAGIAN PERBENDAHARAAN SUB BAGIAN AKUNTANSI DAN VERIFIKASI SUB BAGIAN PENYUSUNAN PROGRAM DAN ANGGARAN SUB BAGIAN PENELITIAN, PENGEMBANGAN, MONITORING DAN EVALUASI SEKSI PEMELIHARAAN DAN PENGEMBANGAN FASILITAS PELAYANAN MEDIK
SEKSI KETENAGAAN DAN PENGEMBANGAN MUTU PELAYANAN MEDIK BIDANG PELAYANAN PENUNJANG SEKSI PEMELIHARAAN DAN PENGEMBANGAN FASILITAS PENUNJANG MEDIK DAN NON MEDIK
SEKSI KETENAGAAN DAN PENGEMBANGAN
MUTU PENUNJANG MEDIKDAN NON MEDIK
BIDANG PELAYANAN KEPERAWATAN
SEKSI PEMELIHARAN DAN PENGEMBANGAN FASILITAS
KEPERAWATAN
SEKSI KETENAGAAN DAN PENGEMBANGAN MUTU
KEPERAWATAN KOMITE
KOMITE
BAB V
BAB VI
PENINGKATAN MUTU DAN KESELAMATAN PASIEN
A. VISI“Terwujudnya Mutu pelayanan dan keselamatan pasien menjadi budaya kegiatan unit”
B. MISI
1. Program peningkatan mutu dan keselamatan pasien disusun dan dilaksanakan di setiap unit kerja Rumah Sakit Umum dr. H. Koesnadi
2. Menyediakan sarana dan prasarana sesuai kebutuhan
3. Terselenggaranya partisipasi dan dukungan dari pimpinan rumah sakit 4. Tersosialisasinya program peningkatan mutu dan keselamatan pasien kepada
staf. C. TUJUAN
1. Tujuan Umum :
Agar buku pedoman yang merupakan konsep dasar dan prinsip upaya peningkatan mutu ini dapat digunakan oleh pimpinan dan pelaksana Rumah Sakit Umum dr. H. Koesnadi sebagai acuan dalam melaksanakan Upaya Peningkatan Mutu Rumah Sakit Umum dr. H. Koesnadi
2. Tujuan Khusus :
a. Tercapainya satu pengertian tentang Upaya Peningkatan Mutu Pelayanan dan Keselamatan Pasien Rumah Sakit
b. Adanya acuan dalam pelaksaan program Upaya Peningkatan Mutu Pelayanan dan Keselamatan Pasien Rumah Sakit
c. Tercapainya budaya mutu dan keselamatan pasien diseluruh unit kerja Rumah Sakit Umum dr. H. Koesnadi
d. Adanya dukungan dari pimpinan Rumah Sakit Umum dr. H. Koesnadi.
D. SASARAN UPAYA PENINGKATAN MUTU DAN KESELAMATAN PASIEN
Mutu asuhan medis
Mutu asuhan Keperawatan
Meningkatkan Kepuasan pasien
Meningkatkan efisiensi dan efektifitas pelayanan
BAB VII
KONSEP DASAR UPAYA PENINGKATAN MUTU
RUMAH SAKIT UMUM dr. H. KOESNADI
A. Pengertian Mutu
secara sederhana melukiskan apa hakekat mutu.
1. Mutu adalah tingkat kesempurnaan suatu produk atau jasa.
2. Mutu adalah expertise, atau keahlian dan keterikatan(commitment)yang selalu dicurahkan pada pekerjaan.
3. Mutu adalah kepatuhan terhadap standar.
4. Mutu adalah kegiatan tanpa salah dalam melakukan pekerjaan.
B. Definisi Mutu Rumah Sakit Umum dr. H. Koesnadi
Adalah derajat kesempurnaan pelayanan Rumah Sakit Umum dr. H. Koesnadi untuk memenuhi kebutuhan masyarakat konsumen akan pelayanan kesehatan yang sesuai dengan standar profesi dan standar pelayanan dengan menggunakan potensi sumber daya yang tersedia di Rumah Sakit Umum dr. H. Koesnadi secara wajar, efisien, efektif serta diberikan secara aman dan memuaskan sesuai dengan norma, etika, hukum dan sosio budaya dengan memperhatikan keterbatasan dan kemampuan Rumah Sakit dan masyarakat konsumen.
C. Pihak Yang Berkepentingan Dengan Mutu
Banyak pihak yang berkepentingan dengan mutu, pihak-pihak tersebut adalah : 1. Konsumen
2. Pembayar atau perusahaan atau asuransi
4. Karyawan Rumah Sakit Umum dr. H. Koesnadi 5. Masyarakat
6. Pemerintah 7. Ikatan profesi
Setiap kepentingan yang disebut di atas berbeda sudut pandang dan kepentingannya terhadap mutu, karena itu mutu adalah multi dimensional.
D. Dimensi Mutu
Dimensi atau aspeknya adalah : 1. Keprofesian
2. Efisiensi
3. Keamanan pasien 4. Kepuasan pasien 5. Aspek sosial budaya
E. Mutu Terkait Dengan Struktur, Proses dan Outcome
Mutu suatu rumah sakit adalah produk akhir dari interaksi dan ketergantungan yang rumit antara berbagai komponen atau aspek rumah sakit sebagai suatu sistem. Aspek tersebut terdiri dari struktur, proses dan outcome.
1. Struktur :
Adalah sumber daya manusia, sumber daya fisik, sumber daya keuangan dan sumber daya lain-lain pada fasilitas pelayanan kesehatan. Baik tidaknya struktur dapat diukur dari kewajaran, kuantitas, biaya dan mutu komponen-komponen struktur itu.
2. Proses :
Adalah apa yang dilakukan dokter dan tenaga profesi lain terhadap pasien: evaluasi, diagnosa, perawatan, konseling, pengobatan, tindakan, penanganan jika terjadi penyulit, follow up. Baik tidaknya proses dapat diukur dari relevansinya bagi pasien, efektifitasnya dan mutu proses itu sendiri. Pendekatan proses adalah pendekatan paling langsung terhadap mutu asuhan. 3. Outcome :
Adalah hasil akhir kegiatan dan tindakan dokter dan tenaga profesi lain terhadap pasien dalam arti perubahan derajat kesehatan dan kepuasannya serta kepuasan provider. Outcome yang baik sebagian besar tergantung kepada mutu struktur dan mutu proses yang baik. Sebaiknya outcome yang buruk adalah kelanjutan struktur atau proses yang buruk.
Rumah Sakit Umum dr. H. Koesnadi adalah suatu institusi pelayanan kesehatan yang komplek, padat karya dan padat modal. Kompleksitas ini muncul karena pelayanan di Rumah Sakit Umum dr. H. Koesnadi menyangkut berbagai fungsi pelayanan, pendidikan serta mencakup berbagai tingkatan maupun jenis disiplin. Agar Rumah Sakit Umum dr. H. Koesnadi mampu melaksanakan fungsi yang
demikian komplek, maka Rumah Sakit Umum dr. H. Koesnadi harus memiliki sumber daya manusia yang profesional baik di bidang teknis medis maupun administrasi. Untuk menjaga dan meningkatkan mutu, Rumah Sakit Umum dr. H. Koesnadi harus mempunyai suatu ukuran yang menjamin peningkatan mutu di semua tingkatan.
Pengukuran mutu medis di Rumah Sakit Umum dr. H. Koesnadi sudah diawali dengan penilaian akreditasi Rumah Sakit yang mengukur dan memecahkan masalah pada tingkat struktur dan proses. Pada kegiatan ini Rumah Sakit Umum dr. H. Koesnadi harus melakukan berbagai standar dan prosedur yang telah ditetapkan. Rumah Sakit Umum dr. H. Koesnadi dipacu untuk dapat menilai diri
(self assesment) dan memberikan pelayanan sesuai dengan ketentuan yang telah
ditetapkan. Sebagai kelanjutan untuk mengukur hasil kerjanya perlu ada alat ukur yang lain yaitu instrumen mutu pelayanan Rumah Sakit Umum dr. H. Koesnadi yang menilai dan memecahkan masalah pada hasil (Outcome). Tanpa mengukur hasil kinerja Rumah Sakit Umum dr. H. Koesnadi tidak dapat mengetahui apakah struktur dan proses yang baik telah menghasilkan outcome yang baik pula. Pelaksanaan indikator mutu Rumah Sakit Umum dr. H. Koesnadi disusun dengan mengacu pada Buku Petunjuk Pelaksanaan Indikator Mutu Rumah Sakit yang telah diterbitkan oleh World Health Organization dan Direktorat Jenderal Pelayanan Medis Departemen Kesehatan Republik Indonesia Tahun 1998.
BAB VIII
UPAYA PENINGKATAN MUTU DAN KESELAMATAN PASIEN
Rumah Sakit Umum dr. H. Koesnadi
A. Keselamatan Pasien
1. Definisi Keselamatan pasien / Patient Safety adalah : Pasien bebas dari
Harm / cedera yang tidak seharusnya terjadi atau bebas dari cedera yang
potensial akan terjadi ( penyakit, cedera fisik / sosial / psikologis / cacad, kematian dll ) terkait dengan pelayanan kesehatan.
2. Insiden Keselamatan Pasien ( IKP ) adalah : setiap kejadian atau situasi yang dapat mengakibatkan atau berpotensi mengakibatkan harm / cidera yang tidak seharusnya terjadi.
3. Insiden keselamatan pasien meliputi : a. Kejadian Sentinel
Definisi kejadian sentinel adalah : Kejadian yang menyebabkan kematian atau kerugian atau kecacatan permanen yang bukan karena proses penyakit yang tidak diantisipasi yang seharusnya dapat dicegah.
Kejadian sentinel meliputi keadaan sebagai berikut :
1) Kematian tidak terduga dan tidak terkait dengan perjalanan alamiah penyakit pasien atau kondisi yang mendasari penyakitnya
2) Kehilangan fungsi utama (major) secara permanen yang tidak terkait dengan perjalanan alamiah penyakit pasien atau kondisi yang mendasari penyakitnya
3) Kesalahan lokasi, salah prosedur, salah pasien dalam tindakan pembedahan
4) Kejadian penculikan bayi atau bayi yang dipulangkan bersama orang yang bukan orang tuanya
b. Kejadian Tidak Diharapkan ( KTD )
Kejadian Tidak Diharapkan (KTD) adalah : Kejadian yang menyebabkan cedera atau komplikasi yang tidak diharapkan sehingga menyebabkan perawatan lebih lama, kecacatan atau kematian yang bukan oleh proses penyakit
Kejadian tidak diharapkan antara lain : 1) Reaksi tranfusi di rumah sakit
2) Kesalahan obat yang signifikan dan efek obat yang tidak diharapkan 3) Kesalahan medis ( medical error ) yang menyebabkan kecacatan dan
perpanjangan hari rawat
4) Ketidak cocokkan yang besar (major) antara diagnosis pre operasi dan pasca operasi
5) Kejadian tidak diharapkan pada pemberian sedasi moderat dan anestesi
6) Kejadian lain misalnya wabah penyakit infeksi c. Kejadian Nyaris Cedera ( KNC )
Kejadian Nyaris Cedera (KNC) adalah : Kejadian yang berpotensi menyebabkan kerugian atau bahaya, akan tetapi karena faktor keberuntungan hal tersebut tidak terjadi
Kejadian Nyaris Cedera (KNC) meliputi keadaan sebagai berikut : 1) Kejadian yang berpotensi menyebabkan cidera yang berkaitan
dengan pelayanan kepada pasien tetapi dapat dihindari / dicegah dan perlu dilaporkan kepada tim keselamatan pasien RS.
2) Kejadian yang berpotensi menyebabkan kerugian / bahaya yang tidak berkaitan langsung dengan pelayanan kepada pasien tetapi dapat dihindari / dicegah dan tidak perlu dilaporkan kepada tim keselamatan pasien RS tetapi dapat diselesaikan oleh unit terkait antara lain :
Kejadian yang berkaitan dengan administrasi keuangan
Kejadian kehilangan barang milik pasien / keluarga pasien
Kejadian komplain pasien / keluarga pasien
d. Kejadian Tidak Cedera ( KTC )
Kejadian Tidak Cedera adalah : insiden yang sudah terpapar kepada pasien tapi tidak menimbulkan cedera.
e. Kondisi Potensial Cedera ( KPC )
Kondisi Potensial Cedera adalah kondisi yang sangat berpotensi untuk menimbulkan cedera tapi belum terjadi insiden.
Daftar Kondisi Potensial Cidera (KPC) Rumah Sakit Umum dr. H. Koesnadi :
a. Bangunan
1) Atap pecah / bocor 2) Tembok retak 3) Plafon retak 4) Plafon berlubang 5) Plafon bocor 6) Ubin pecah/berlubang 7) Lantai berlumut 8) Kaca retak 9) Jendela rusak 10) Pintu rusak 11) Pipa air bocor 12) Keran air bocor
13) Talang air bocor / meluap
14) Saluran pembuangan air tersumbat 15) Lantai basah/licin
16) Tanda peringatan tidak terpasang saat lantai basah
b. Alat Non Medis
1) Roda bed / kursi rusak 2) Bed pasien berkarat/ keropos 3) Pembatas bed pasien rusak
5) Tiang infus rusak 6) Tempat duduk rusak
7) Pengatur naik turun bed rusak / tidak berfungsi 8) Kabel listrik berserakan/ tidak rapi
9) AC bocor / tidak berfungsi
10) Kursi operator bedah beroda (IKO) 11) Kunci roda bed tidak berfungsi
12) Kursi roda dalam keadaan tidak terkunci saat berhenti
c. Alat Medis 1) Umum
a) Masa kalibrasi alat terlewati b) Tensi air raksa bocor
c) Syring pump tidak berfungsi optimal
d) Defibriltor dalam kondisi rusak / tidak siap pakai e) Alat monitor yang rusak / tidak siap pakai f) Alat ECG rusak / tidak siap pakai
g) Ventilator dalam kondisi tidak siap pakai h) Alat spirometri tidak berfungsi dengan benar i) Alat treadmill tidak berfungsi dengan benar j) Alat suction tidak berfungsi dengan baik k) Pisau / gunting medis tidak tajam
l) Senter mati/tidak ada
2) Laboratorium
a) Alat analisa tidak berfungsi / rusak b) Jarak antar bed terlalu dekat 3) Kamar Operasi
a) Kauter tidak berfungsi dengan baik b) Warmer tidak berfungsi dengan baik
4) Kamar Bersalin
b) Incubator tidak siap pakai/rusak c) Alat Doppler tidak berfungsi
5) Hemodialisa
a) Alat HD tidak berfungsi
b) Cairan bikarbonat masa kadaluarsa < 3 bulan
6) Radiologi
a) Alat tidak berfungsi dengan baik b) Tampilan gambar tidak jelas
d. Obat
1) obat high alert tidak tertandai dengan benar 2) penyimpanan obat high alert yang tidak benar 3) penyimpanan obat tidak sesuai aturan prosedur
4) tidak tersedia / tidak lengkap – nya obat emergency setelah di gunakan
5) penyimpanan obat pasien tidak dilakukan dengan benar
Kesalahan Medis (Medical errors) adalah : Kesalahan yang terjadi dalam proses asuhan medis yang mengakibatkan atau berpotensi mengakibatkan cedera pada pasien. Kesalahan termasuk gagal melaksanakan sepenuhnya suatu rencana atau menggunakan rencana yang salah untuk mencapai tujuannya. Dapat akibat melaksanakan suatu tindakan (commission) atau tidak mengambil tindakan yang seharusnya diambil (omission).
Pelaporan Insiden Keselamatan Pasien Rumah Sakit adalah : Suatu sistem untuk mendokumentasikan insiden yang tidak disengaja dan tidak diharapkan, yang dapat mengakibatkan atau berpotensi mengakibatkan cedera pada pasien. Sistem ini juga mendokumentasikan kejadian-kejadian yang tidak konsisten dengan operasional rutin rumah sakit atau asuhan pasien.
Petugas yang mengetahui terjadinya insiden mengisi form pelaporan insiden. Form ini bersifat rahasia dan tidak boleh digandakan / dikopi untuk alasan apapun. Kepala bagian memilah insiden yang dikirim ke Tim KPRS menjadi insiden klinis dan non klinis, untuk insiden klinis menentukan risk grading matrix, kemudian menyerahkan laporan insiden kepada Tim KPRS dengan persyaratan : untuk laporan insiden kategori low dilaporkan paling lambat 7 x 24 jam, sedangkan untuk insiden kategori sentinel, high dan moderate selambatnya 1 x 24 jam. Untuk kategori low, maka unit yang bertindak sebagai penyebab insiden akan menganalisa dan hasilnya dilaporkan kepada tim KPRS. Bila hasil grading Moderate, High, dan Sentinel maka tim KPRS akan menerbitkan FTKP untuk analisa masalah melalui RCA dilakukan oleh tim RCA sesuai insiden yang terjadi.
Hasil RCA dilaporkan kepada unit terkait dan tim KPRS, dan dilakukan monitoring keefektifan dari tindak lanjut yang sudah dilakukan. Bila tindak lanjut sudah efektif dan berkaitan dengan prosedur makan dilanjutkan dengan pembuatan prosedur baru, bila belum efektif maka dilakukan analisa ulang terhadap insiden yang terjadi.
Analisis Akar Masalah (Root Cause Analysis) adalah : Suatu proses terstruktur untuk mengidentifikasi faktor penyebab atau faktor yang berpengaruh terhadap terjadinya penyimpangan kinerja, termasuk KTD.
Manajemen Risiko (Risk Management) adalah : Dalam hubungannya dengan operasional rumah sakit, istilah manajemen risiko dikaitkan kepada aktivitas
perlindungan diri yang berarti mencegah ancaman yang nyata atau berpotensi nyata terhadap kerugian keuangan akibat kecelakaan, cedera atau malpraktik medis.
B. RISK GRADING MATRIX
PROBABILITAS/FREKUENSI/LIKELYHOOD Level Frekuensi Kejadian actual
1 Jarang Dapat terjadi dalam lebih dari 5 tahun
2 Tidak biasa Dapat terjadi dalam 2 – 5 tahun 3 Kadang-kadang Dapat terjadi tiap 1 – 2 tahun
5 Sering Terjadi dalam minggu / bulan
DAMPAK KLINIS/CONSEQUENCES/SEVERITY
Level DESKRIPSI CONTOH DESKRIPSI
1 Insignificant Tidak ada cedera
2 Minor Cedera ringan
Dapat diatasi dengan pertolongan pertama,
3 Moderate Cedera sedang
Berkurangnya fungsi motorik / sensorik / psikologis atau intelektual secara reversibel dan tidak berhubungan dengan penyakit yang mendasarinya
Setiap kasus yang memperpanjang perawatan
4 Major Cedera luas / berat
Kehilangan fungsi utama permanent (motorik, sensorik, psikologis, intelektual) / irreversibel, tidak berhubungan dengan penyakit yang mendasarinya
5 Cathastropic Kematian yang tidak berhubungan dengan perjalanan penyakit yang mendasarinya
RISK GRADING MATRIX Frekuensi/ Likelihood Potencial Concequences Insignificant 1 Minor 2 Moderate 3 Major 4 Catastropic 5 Sangat Sering Terjadi (Tiap mgg /bln) 5
Moderate Moderate High Extreme Extreme
Sering terjadi (Bebrp x /thn) 4
Moderate Moderate High Extreme Extreme
Mungkin terjadi (1-2 thn/x)
3
Low Moderate High Extreme Extreme
Jarang terjadi (2-5 thn/x) 2
Low Low Moderate High Extreme
sekali (>5 thn/x) 1 TINDAKAN Can be manage by procedure Clinical Manager / Lead Clinician should assess the consequences againts cost of treating the risk
Detailed review & urgent treatment should be undertaken by senior management
Immediate review & action required at Board level. Director must be informed
Setelah nilai dampak dan probabilitas diketahui, dimasukkan dalam table matriks grading risiko untuk menghitung skor risiko dan mencari warna bands risiko.
a. Skor Risiko
Untuk menentukan skor risiko digunakan matriks grading risiko : SKOR RISIKO = Dampak X Probabilitas
1. Tetapkan frekuensi pada kolom kiri
2. Tetapkan dampak pada baris ke arah kanan
3. Tetapkan warna bands-nya, berdasarkan pertemuan antara frekuensi dan dampak.
Skor risiko akan menentukan prioritas risiko. Jika pada asesmen risiko ditemukan dua insiden dengan hasil skor risiko yang nilainya sama, maka untuk memilih prioritasnya dapat menggunakan warna bands risiko. Skala prioritas bands risiko adalah
Bands biru : Rendah / Low Bands hijau : Sedang / Moderate Bands kuning : Tinggi / High
Bands merah : Sangat tinggi / Extreme
b. Bands Risiko
Bands risiko adalah derajat risiko yang digambarkan dalam empat warna yaitu: biru, hijau, kuning, dan merah .
C. ANALISIS AKAR MASALAH (ROOT CAUSE ANALYSIS / RCA) 1. Pengertian
Root Cause Analysis (RCA) adalah suatu metode analisis terstruktur yang
mengidentifikasi akar masalah dari suatu insiden, dan proses ini cukup adekuat untuk mencegah terulangnya insiden yang sama. RCA berusaha menemukan jawaban atas pertanyaan-pertanyaan berikut :
a. Apa yang telah terjadi? b. Apa yang seharusnya terjadi?
c. Bagaimana terjadi dan apa yang dapat dilakukan untuk mencegah kejadian yang sama terulang?
RCA wajib dilakukan pada :
Semua kematian yang tidak diharapkan
Semua insiden yang diduga mengakibatkan cidera permanent, kehilangan fungsi atau kehilangan bagian tubuh.
langsung dan akar masalah. Penyebab langsung (immediate cause/proximate
cause) adalah suatu kejadian (termasuk setiap kondisi) yang terjadi sesaat
sebelum insiden, secara langsung menyebabkan suatu insiden terjadi, dan jika dieliminasi atau dimodifikasi dapat mencegah terjadinya insiden.
Akar masalah (underlying cause/root cause) adalah satu dari banyak faktor (kejadian, kondisi) yang mengkontribusi atau menciptakan proximate cause, dan jika dieliminasi atau dimodifikasi dapat mencegah terjadinya insiden. Biasanya suatu insiden memiliki lebih dari satu akar masalah.
Cara untuk mengidentifikasi akar masalah adalah : 1. Dimulai dengan mengumpulkan data penyebab langsung
2. Mengapa penyebab langsung terjadi? Sistem dan proses mana yang mendasari terjadinya penyebab langsung.
3. Lebih menitikberatkan pada sistem daripada human errors.
4. Tim sering kali menemui masalah pada tahap ini; sering berhenti pada penyebab langsung dan tidak terus mencari akar masalahnya.
5. Penyelidikan harus terus berlanjut sampai masalah yang ditemukan tidak dapat ditelusur lagi, inilah yang dimaksud dengan akar masalah.
Cara membedakan root cause dan contributing cause :
1. Apakah insiden dapat terjadi jika “cause” tesebut tidak ada?
2. Apakah insiden akan terulang oleh karena hal yang sama jika “cause” dikoreksi atau dieliminasi?
Tidak : root cause Ya : contributing
3. Apakah koreksi atau eliminasi “cause” dapat menyebabkan insiden yang serupa?
Tidak : root cause Ya : contributing
Apabila ketiga jawabab adalah “tidak”, maka cause tersebut adalah “root cause”
Apabila salah satu jawaban adalah “ya”, maka cause tersebut adalah “contributing cause”.
2. Langkah Root Cause Analisis (RCA)
Adapun langkah-langkah Root Cause Analisis (RCA), sebagai berikut: a. Identifikasi insiden yang akan dianalisis
b. Tentukan tim investigator c. Kumpulkan data
Observasi : kunjungan langsung untuk mengetahui keadaan, posisi, hal-hal yang berhubungan dengan insiden. Dokumentasi : untuk mengetahui apa yang terjadi sesuai data,
Interview : untuk mengetahui kejadian secara langsung guna pengecekan data hasil observasi dan dokumentasi. d. Petakan kronologi kejadian
Sangat membantu bila kronologi insiden dipetakan dalam sebuah bagan. Ada berbagai macam cara kronologi kejadian, sebagai berikut :
1) Kronologi cerita / narasi
Suatu penulisan cerita apa yang terjadi berdasarkan tanggal dan waktu, dibuat berdasarkan kumpulan data saat investigasi.
Kronologi cerita digunakan jika:
a) Kejadian sederhana dan tidak kompleks, di mana masalah, praktek dan faktor kontribusinya sederhana.
b) Dapat digunakan untuk mengetahui gambaran umum suatu kejadian yang lebih kompleks
c) Dapat digunakan sebagai bagian integral dari suatu laporan sebagai ringkasan di mana hal tersebut mudah dibaca.
Nilai positif : format ini baik untuk presentasi informasi Nilai negatif :
a) sulit untuk menemukan titik cerita dengan cepat
b) sulit untuk mengerti jalan cerita dengan cepat bila melibatkan banyak pihak
2) Timeline
Metode untuk menelusuri rantai insiden secara kronologis. Memungkinkan investigator untuk menemukan bagian dalam proses di mana masalah terjadi.
3) Tabular timeline
Merupakan pengembangan timeline yang berisi tiga data dasar: tanggal, waktu, cerita kejadian asal, dan dilengkapi 3 (tiga) data lain yaitu: informasi tambahan, praktek yang baik (Good Practice), dan masalah / CMP (Care Management Problem).
Tabular timeline dapat digunakan pada setiap insiden, berguna pada kejadian yang berlangsung lama.
4) Time person grids
Alat pemetaan tabular yang dapat membantu pencatatan pergerakan orang (staf, dokter, pengunjung, pasien, dan lain-lain) sebelum, selama, dan sesudah kejadian.
Time person grid digunakan ketika :
a) Jika dalam suatu insiden terdapat keterlibatan banyak orang dan investigator ingin memastikan keberadaan mereka dalam insiden. b) Berguna pada keadaan jangka pendek
c) Dapat dipetakan ke dalam garis waktu sehingga dapat dipakai untuk mengetahui kerangka waktu spesifik yang lebih detil.
Langkah-langkah time person grid sebagai berikut:
a) buatlah tabel yang terdiri dari beberapa baris dan kolom
b) dari tabel tersebut, kolom sebelah kiri berisi daftar staf yang terlibat
c) kolom berikutnya berisi perjalanan waktu (jam, menit) pada baris atasnya
d) kemudian pada baris di bawah waktu berisi keterangan tempat atau kegiatan staf yang terlibat
Nilai positif :
a) dapat digunakan pada waktu yang pendek
b) dapat mengidentifikasi keberadaan seseorang dan adanya celah informasi
c) pemetaan dapat dalam bentuk garis waktu yang efektif Nilai negatif :
a) hanya dapat digunakan dalam waktu yang pendek b) orang tidak dapat mengingat waktu di mana ia berada c) terfokus pada individu
3. Identifikasi masalah (Care Management Problem / CMP)
Masalah yang terjadi dalam pelayanan, baik itu melakukan tindakan atau tidak melakukan tindakan yang seharusnya. Suatu insiden bisa terdiri dari beberapa CMP.
a. Prinsip Dasar CMP : pelayanan yang menyimpang dari standar pelayanan yang ditetapkan
b. Penyimpangan memberikan dampak langsung atau tidak langsung pada
adverse event.
4. Analisis Informasi
Tools untuk identifikasi proximate dan underlying cause.
a. 5 Why (why-why chart)
Secara konstan bertanya “mengapa?”, melalui lapisan penyebab sehingga mengarah pada akar permasalahan dari problem yang teridentifikasi. b. Analisis perubahan / change analysis
Digunakan untuk menganalisa proses yang tidak bekerja sesuai rencana (apa dan mengapa berubah). Cara ini digunakan jika:
1) Suatu sistem / tugas yang awalnya berjalan efektif kemudian terjadi kegagalan / terdapat sesuatu yang menyebabkan perubahan situasi. 2) Mencurigai suatu perubahan yang menyebabkan ketidaksesuaian
Analisis perubahan membandingkan reality dengan idealnya / teori dengan prakteknya. Langkah-langkahnya :
1) pelajari prosedur normal : apa yang seharusnya dilakukan (kolom 1) 2) petakan alur insiden yang terjadi, bandingkan dengan langkah 1
(kolom 2)
3) bandingkan dua proses apakah ada perbedaan, apa sebagai masalah? Catat pada kolom yang telah disediakan (kolom 3)
4) catat akar masalah untuk perbaikan yang akan dimasukkan dalam rekomendasi.
c. Analisis hambatan / barrier analysis
Analisa hambatan didesain untuk mengidentifikasi :
1) penghalang mana yang seharusnya berfungsi untuk mencegah terjadinya insiden
2) mengapa penghalang gagal?
3) penghalang apa yang dapat digunakan insiden terulang kembali? Ada empat tipe penghalang, yaitu :
1) penghalang fisik 2) penghalang natural
4) penghalang adminstrasi
Saat suatu insiden terjadi, biasanya sudah ada tiga atau lebih penghalang yang berhasil ditembus. Hal ini sesuai dengan teori “Swiss Cheese”
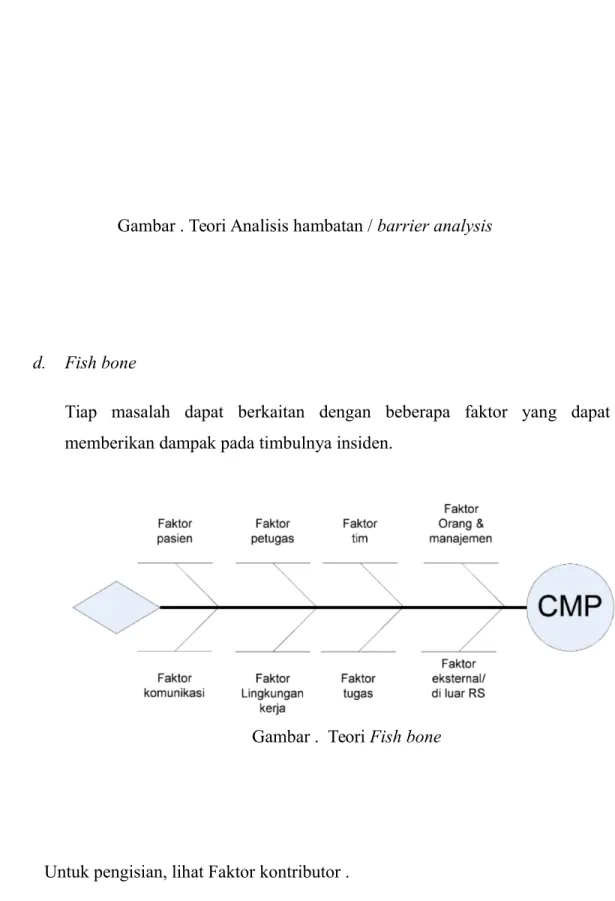
d. Fish bone
Tiap masalah dapat berkaitan dengan beberapa faktor yang dapat memberikan dampak pada timbulnya insiden.
Untuk pengisian, lihat Faktor kontributor .
Gambar . Teori Analisis hambatan / barrier analysis
Tabel . Faktor Kontributor Investigasi Insiden Klinis
FAKTOR KONTRIBUTOR, KOMPONEN DAN SUBKOMPONEN DALAM INVESTIGASI INSIDEN KLINIS
1. FAKTOR KONTRIBUTOR EKSTERNAL DILUAR RUMAH SAKIT Komponen
a. Regulator dan Ekonomi
b. Peraturan dan Kebijakan Depkes c. Peraturan Nasional
d. Hubungan dengan Organisasi lain
2. FAKTOR KONTRIBUTOR ORGANISASI DAN MANAJEMEN
Komponen Subkomponen
Organisasi dan Manajemen a. Struktur Organisasi b. Pengawasan
Kebijakan, Standar dan Tujuan a. Tujuan dan Misi
b. Penyusunan Fungsi Manajemen c. Kontrak Service
d. Sumber Keuangan e. Pelayanan Informasi f. Kebijakan diklat
g. Prosedur dan Kebijakan h. Fasilitas dan Perlengkapan i. Manajemen Risiko
j. Manajemen K3
k. Quality Improvement
Administrasi Sistem Administrasi
Budaya Keselamatan a. Attitude Kerja
b. Dukungan manajemen oleh seluruh staf
SDM
a. Ketersediaan
b. Tingkat Pendidikan dan Keterampilan Staf yang Berbeda
c. Beban Kerja yang optimal
3. FAKTOR LINGKUNGAN KERJA
Komponen Subkomponen
Desain dan Bangunan a. Manajemen Pemeliharaan b. Penilaian Ergonomik c. Fungsionalitas
Lingkungan a. Housekeeping
b. Pengawasan Lingkungan Fisik c. Perpindahan Pasien antar Ruangan
Perlengkapan a. Malfungsi Alat
b. Ketidaktersediaan
c. Manajemen Pemeliharaan d. Fungsionalitas
e. Desain, Penggunaan & Maintenace Peralatan
4. FAKTOR KONTRIBUTOR : TIM
Komponen Subkomponen
Supervisi dan Konsultasi a. Adanya kemauan staf junior berkomunikasi b. Cepat Tanggap
b. Kesamaan tugas antar staf yang setingkat Kepemimpinan dan Tanggung Jawab a. Kepemimpinan Efektif
b. Uraian Tugas Jelas
Respon terhadap Insiden Dukungan peer group setelah insiden
5. FAKTOR KONTRIBUTOR : STAF
Komponen Subkomponen
Kompetensi a. Verifikasi Kualifikasi
b. Verifikasi Pengetahuan dan Keterampilan Stressor Fisik dan Mental a. Motivasi
b. Stresor Mental: Efek Beban Kerja Beban Mental
c. Stresor Fisik: Efek Beban Kerja = Gangguan Fisik
6. FAKTOR KONTRIBUTOR : TUGAS
Komponen Subkomponen
Ketersediaan SOP a. Prosedur Peninjauan dan Revisi SOP b. Ketersediaan SOP
c. Kualitas Informasi d. Prosedur Investigasi
Ketersediaan dan akurasi hasil test a. Test Tidak Dilakukan
b. Ketidaksesuaian antara interpretasi hasil test Faktor Penunjang dalam validasi alat
medis
a. Ketersediaan, penggunaan, dan reliabilitas b. Kalibrasi
Desain Tugas Penyelesaian tugas tepat waktu dan sesuai SOP
7. FAKTOR KONTRIBUTOR : PASIEN
Komponen Subkomponen
Kondisi Penyakit yang kompleks, berat,
multikomplikasi
Personal a. Kepribadian
b. Bahasa
c. Kondisi Sosial d. Keluarga
Pengobatan Mengetahui risiko yang berubungan dengan pengobatan
Riwayat a. Riwayat Medis
b. Riwayat Kepribadian c. Riwayat Emosi Hubungan Staf dan Pasien Hubungan yang baik
8. FAKTOR KONTRIBUTOR KOMUNIKASI
Komponen Subkomponen
Komunikasi Verbal a. Komunikasi antar staf junior dan senior b. Komunikasi antar Profesi
c. Komunikasi antar Staf dan Pasien b. Komunikasi antar Unit Departemen Komunikasi Tertulis Ketidaklengkapan Informasi
5. Rekomendasi Dan Rencana Kerja Untuk Improvement
LANGKAH 1 dan 2 : IDENTIFIKASI INSIDEN DAN TENTUKAN TIM
INSIDEN : __________________________________________________ Tim : Ketua : Anggota : 1. ________ 4. ________ 2. ________ 5. ________ 3. ________ 6. ________
Apakah semua area yang terkait sudah terwakili? YA TIDAK
Apakah macam-macam dan tingkat pengetahuan YA TIDAK
Yang berbeda sudah terwakili dalan tim tersebut? Siapa yang menjadi notulen ? _______
Tanggal dimulai _______________Tanggal dilengkapi ______________
LANGKAH 3 : KUMPULKAN DATA DAN INFORMASI
-Observasi langsung : __________________ -Dokumentasi: 1. ______________________ 2. ______________________ 3. ______________________ 4. ______________________ 5. ______________________ - Interview (dokter atau staf yang terlibat)
1. _______________________________________ 2. _______________________________________ 3. _______________________________________ 4. _______________________________________
5. _______________________________________
LANGKAH 4 : PETAKAN KRONOLOGI KEJADIAN FORM TABULAR TIMELINE
Waktu Kejadian Kejadian Informasi tambahan Good Practice Masalah Pelayanan
FORM TIME PERSON GRID waktu
staf yang terlibat
LANGKAH 5: IDENTIFIKASI CMP FORM MASALAH / CMP
MASALAH INSTRUMEN / TOOLS
1 2 3
LANGKAH 6: ANALISIS INFORMASI FORM TEKNIK (5) MENGAPA
MASALAH Mengapa Mengapa Mengapa
Prosedur yang normal (SOP)
Prosedur yang dilakukan saat insiden
Apakah terdapat bukti perubahan dalam proses?
FORM ANALISIS PENGHALANG Apa penghalang pada
masalah ini?
Apakah penghalang dilakukan?
Mengapa penghalang gagal? Apa dampaknya?
FISH BONE / ANALISIS TULANG IKAN
(diagram fish bone lihat atas)
LANGKAH 7: FORM REKOMENDASI DAN RENCANA TINDAKAN
Faktor kontributor Tindakan Tingkat rekomendasi (individu, tim, Penanggung jawab
Waktu Sumber daya yang
dibutuhkan
Bukti penyelesaian
direktorat, RS)
6. Failure Mode Effects & Analysis (FMEA/Analisa Modus Kegagalan dan Dampaknya)
a. Metode perbaikan kinerja dengan mengidentifikasi dan mencegah potensi kegagalan sebelum terjadi . Hal tersebut didesain untuk meningkatkan keselamatan pasien
b. Proses pro aktif dimana kesalahan dapat dicegah dan diprediksi c. Mengantisipasi kesalahan akan meminimalkan dampak buruk Langkah– langkah FMEA
a. Tentukan Topik proses FMEA. b. Bentuk Tim
c. Gambarkan Alur Proses d. Analisa Hazard Score
f. Standarisasi / redesign proses / design control
g. Analisa dan melakukan uji coba pada proses yang baru h. Implementasi dan monitor proses yang baru
Langkah 1 & 2
a. Pilih Proses yang berisiko tinggi terhadap Keselamatan Pasien dan bentuk Tim
b. Tim menyesuaikan Proses yang dipilih c. Pilih Proses yang akan dianalisa
d. Tentukan salah satu Proses / Sub Proses bila prosesnya kompleks
Langkah 3A
Gambarkan alur Proses
Jelaskan tahapan – tahapan proses kegiatan sesuai kebijakan dan prosedur yang berlaku di Rumah Sakit. Tahapan Proses isikan dalam kotak 1 , 2, 3, 4, 5, 6, dst.
Pada Tahapan Proses dijelaskan proses setiap kegiatan sesuai kebijakan dan prosedur yang berlaku dan jika proses terlalu kompleks, dapat memilih satu proses atau sub proses untuk ditindak lanjuti
Kemudian masing – masing proses uraikan subprosesnya pada Tahapan Sub Proses pada baris A, B, C, D, E. dst
1 2 3 4 5 6
Tahapan sub Tahapan sub Tahapan sub Tahapan sub Tahapan sub Tahapan sub
Proses proses proses proses proses proses
A._______ A._______ A.________ A.________ A.________ A.________ B._______ B._______ B.________ B.________ B._______ B.________ C._______ C._______ C.________ C.________ C.________ C.________ D._______ D._______ D.________ D.________ D.________ D.________
E._______ E._______ E.________ E.________ E.________ E.________
Langkah 3B
Jelaskan Sub Proses kegiatan yang dipilih untuk ditindak lanjuti, isikan pada kotak A,B,C,D,E.
Masing – masing Sub Proses sampai Sub Proses terakhir dicari modus kegagalannya, isikan pada baris 1, 2, 3, 4, 5
A B C D E
Modus Modus Modus Modus
Modus
Kegagalan kegagalan kegagalan kegagalan kegagalan
1. ________ 1. ________ 1. ________ 1.________ 1._________
2. ________ 2. ________ 2. ________ 2. ________ 2. ________
3. ________ 3. ________ 3. ________ 3. ________ 3. ________
4. ________ 4. ________ 4. ________ 4. ________ 4. ________
Langkah 4
Analisa Hazard Score
Isikan masing – masing modus kegagalan dan effek analisisnya pada lembar kerja
1. Modus Kegagalan
Apa yang anda amati ketika kesalahan terjadi, masing – masing beri nilai pada nomor selanjutnya
2. Akibat / Severity (S)
Bagaimana dampak kesalahan pada pelanggan, beri nilai seberapa parah dampaknya terhadap pelanggan
Nilai 1 = bila kesalahan tidak menimbulkan dampak / cidera pada pelayanan kesehatan (perhatikan pada lembar Analisa Hazard Minor)
Nilai 5 = bila kegagalan dapat mempengaruhi proses pelayanan kesehatan tetapi menimbulkan kerugian minor ( perhatikan pada lembar Analisa Hazard Moderat )
Nilai 7 = bila kegagalan menyebabkan kerugian yang lebih besar terhadap pasien (perhatikan pada lembar Analisa Hazart Mayor)
Nilai 10 = bila kegagalan menimbulkan kematian atau kecacatan ( perhatikan pada lembar Analisa Hazart Katastropik )
3. Potensial Penyebab / Occurrence ( O )
Yang paling memungkinkan penyebab terjadinya kesalahan – garis ini harus selalu terisi dan seberapa sering penyebab atau kesalahan model ini terjadi ? Nilai 1 = Hampir tidak pernah terjadi ( > 5 tahun )
Nilai 5 = Jarang ( dapat terjadi dalam >2 tahun sampai 5 tahun )
Nilai 7 = Kadang – kadang ( dapat terjadi beberapa kali dalam 1 sampai 2 tahun )
Nilai 10 = Hampir sering muncul dalam waktu yang relatif singkat (beberapa kali dalam 1 tahun)
4. Pendeteksian / Detectability ( D )
Seberapa besar kemungkinan yang kita dapat untuk mendeteksi kesalahan atau penyebabnya?
Nilai 1 = mudah dideteksi Nilai 5 = agak susah dideteksi Nilai 7 = susah dideteksi Nilai 10 = tidak dapat dideteksi
5. RPN
Hasil perkalian S X O X D
6. Peringkat : untuk prioritas penyebab yang akan ditindak lanjuti pada langkah 5 berdasarkan nilai tertinggi pada RPN ( Risk Priority Number )
PROCESS & SUB PROCESSES FAILURE MODE PROXIMATE CAUSES EFFECTS S O D RPN RANK ACTION PLAN Langkah 5
Tata Laksana dan Pengukuran Outcome Lembar Kerja
Modus Kegagalan
Potensi Penyebab
RPN Peringkat Tindak lanjut KPI PIC Dukungan Manajemen
Langkah 6
Melakukan Standarisasi / redesign proses / design control, antara lain dengan : Mengeliminasi risiko bila memungkinkan
Minimalkan risiko apabila tidak dapat dieliminasi
Langkah 7
Analisa dan melakukan uji coba pada proses yang baru
1. Bila proses yang baru sudah selesai dibuat, perlu dilakukan proses FMEA yang baru untuk menguji apakah proses tersebut masih berpotensi menimbulkan kegagalan
2. Untuk Failure mode dengan high RPN, jangan lupa mencari banyak jalan untuk mengeliminasi / meminimalkan risiko
Langkah 8
Implementasi dan monitor proses yang baru. Ulangi beberapa waktu, sesudah beberapa failure mode di-eliminasi
Clinical Pathway (CP) adalah suatu konsep perencanaan pelayanan terpadu yang merangkum setiap langkah yang diberikan kepada pasien berdasarkan standar pelayanan medis dan asuhan keperawatan yang berbasis bukti dengan hasil yang terukur dan dalam jangka waktu tertentu selama di rumah sakit. Clinical pathway diterapkan kepada semua pasien rawat inap yang terdiagnosis : Acute Ischemik
Stroke, maupun pasien dengan tindakan: Sectio Caesarea, Tonsilectomi
(termasuk Adenotonsilectomi), Coronary Angiography (PAC), Temporary Pace Maker (TPM), Permanent Pace Maker (PPM), Percutaneus Coronary Intervention (PCI).
D. Penetapan Area Prioritas
Pengelompokan Indikator Mutu RSU dr. H. Koesnadi berdasarkan prioritas area yang akan dilakukan evaluasi adalah sebagai berikut:
No Prioritas Area Evaluasi SKP Keterangan
1 Sasaran Keselamatan Pasien
1. Angka Kesalahan Identifikasi Pasien SKP.1 Proses
2. Angka insiden karena salah komunikasi SKP.2 Proses 3. Angka ketepatan pengambilan obat high
alert
SKP.3 Proses
4. Ketepatan Pelaksanaan operasi tanpa adanya kesalahan pasien, tindakan dan lokasi operasi
SKP.4 Output
pelayanan
5a. Angka pasien dengan infeksi jarum infus
SKP.5 Output
5b. Angka pasien dengan ILO SKP.5 Output pelayanan 5c. Angka pasien dengan decubitus SKP.5 Output
pelayanan 5d. Angka kepatuhan cuci tangan bagi
karyawan
SKP.5 Proses
6. Angka pasien jatuh SKP.6 Output
pelayanan 2 Indikator Area klinis 1. Angka kelengkapan pengkajian
keperawatan
Asesmen Pasien Prosedur
2. Angka ketepatan waktu penyelesaian pemeriksaan Troponin I pada kasus jantung
Laboratorium Prosedur
3. Hasil interpretasi CT Scan Brain ≤ 3 jam setelah selesai pemeriksaan
Radiologi Prosedur
4. Ketepatan Pelaksanaan operasi tanpa adanya kesalahan pasien, tindakan dan lokasi operasi
Prosedur bedah Prosedur
5a. Prophylactic antibiotik pada operasi Hip Athroplasty
Penggunaan antibiotik dan obat lain Prosedur 5b .
Pemberian Aspirin pada pasienAMI Penggunaan antibiotik dan obat lain
Prosedur
6. Angka kesalahan pemberian obat Medication error
7. Terpenuhinya asesmen pasien pra anestesi oleh dokter anestesi
Penggunaan anestesi
Prosedur
8. Tidak ada kejadian salah penyerahan darah transfusi
Penggunaan
darah dan
produk darah
Prosedur
9. Angka kelengkapan pengkodingan RJ Ketersediaan isi dan penggunaan RM
Proses
10 a.
Angka pasien dengan infeksi jarum infus
PPI Out come
10 b.
Angka pasien dengan ILO PPI Out come
10 c.
Angka pasien dengan decubitus PPI Out come
11. TDD, tidak ada kegiatan riset
3 Indikator Area
Manajemen
1. Pending purchase order barang rutin dalam 1 minggu
Pengadaan rutin
Proses
2. Pengujian sistem alat kebakaran Pelaporan yang diwajibkan
Proses
3. Angka ketepatan pelaporan KNC, KTD, sentinel
Man risiko Out come
4. Pelaksanaan preventive maintenance alat medis
Penggunaan sumber daya
Proses
5a.Tingkat kepuasan pasien RI & keluarga terhadap pelayanan rumah sakit
Harapan dan kepuasan
pasien /
keluarga 5b.Tingkat kepuasan pasien RJ & keluarga
terhadap pelayanan rumah sakit
Harapan dan kepuasan
pasien /
keluarga
Out come
6. Laporan hasil survey kepuasan karyawan terhadap fasilitas makan
Harapan dan kepuasan staf
Proses
7. Angka ketepatan indexing RJ Demografi dan diagnosa klinis
Proses
8. Pembuatan rincian biaya dan kuitansi di bagian Radiologi 99% benar
Manajemen keuangan
Proses
9. Pemantauan baku mutu air bersih Pencegahan dan pengendalian dari kejadian yang dapat menimbulkan masalah bagi keselamatan pasien, keluarga pasien dan staf Proses 4 Indikator Library of Measure
1.Prophylactic antibiotik pada operasi Hip Athroplasty
Indikator Area Klinis 5
Prosedur operasi
2. Pengurangan risiko jatuh Indikator SKP 6
3. Angka pasien decubitus Indikator SKP5 Out come 4. Pemberian Aspirin pada pasien AMI Indikator Area
Klinis 5
Prosedur
5.Pelaksanaan edukasi SNH kepada pasien / keluarga
PPK Proses
E. Strategi Pencapaian Mutu RSU dr. H. Koesnadi
Untuk meningkatkan mutu RSU dr. H. Koesnadi maka disusunlah strategi sebagai berikut :
a. Setiap petugas harus memahami dan menghayati konsep dasar dan prinsip mutu pelayanan RSU dr. H. Koesnadi sehingga dapat menerapkan langkah-langkah upaya peningkatan mutu di masing-masing unit kerjanya.
b. Memberi prioritas kepada peningkatan kompetensi sumber daya manusia di RSU dr. H. Koesnadi, serta upaya meningkatkan kesejahteraan karyawan. c. Menciptakan budaya mutu di RSU dr. H. Koesnadi, termasuk didalamnya
menyusun program mutu RSU dr. H. Koesnadi dengan pendekatan P-D-S-A
cycle.
F. Pendekatan Pemecahan Masalah
Pendekatan pemecahan masalah merupakan suatu proses siklus yang berkesinambungan. Langkah pertama dalam proses ini adalah identifikasi
masalah. Identifikasi masalah merupakan bagian yang sangat penting dari seluruh proses siklus, karena akan menentukan kegiatan-kegiatan selanjutnya dari pendekatan pemecahan masalah ini.
Masalah akan timbul apabila:
a. Hasil yang dicapai dibandingkan dengan standar yang ada terdapat penyimpangan.
b. Merasa tidak puas dengan penyimpangan tersebut c. Merasa bertanggung jawab atas penyimpangan tersebut
Dengan telah jelasnya cara memecahkan masalah maka bisa dilakukan tindakan perbaikan. Namun agar pemecahan masalah bisa tuntas, setelah diadakan tindakan perbaikan perlu dinilai kembali apakah masih ada yang tertinggal. Dari penilaian kembali maka akan didapatkan masalah yang telah terpecahkan dan masalah yang masih tetap merupakan masalah sehingga proses siklus akan berulang mulai tahap pertama.
BAB IX
PRINSIP DASAR UPAYA PENINGKATAN MUTU
RUMAH SAKIT UMUM dr. H. KOESNADI
Prinsip dasar upaya peningkatan mutu adalah pemilihan aspek yang akan ditingkatkan dengan menetapkan indikator, kriteria serta standar yang digunakan untuk mengukur mutu pelayanan Rumah Sakit Umum dr. H. Koesnadi
A. Indikator
Adalah ukuran atau cara mengukur sehingga menunjukkan suatu indikasi. Indikator merupakan suatu variabel yang digunakan untuk bisa melihat
perubahan. Indikator yang baik adalah yang sensitif tapi juga spesifik. B. Kriteria
Adalah spesifikasi dari indikator C. Standar :
- Tingkat performance atau keadaan yang dapat diterima oleh seseorang yang berwenang dalam situasi tersebut, atau oleh mereka yang bertanggungjawab untuk mempertahankan tingkat performance atau kondisi tersebut.
- Suatu norma atau persetujuan mengenai keadaan atau prestasi yang sangat baik.
- Sesuatu ukuran atau patokan untuk mengukur kuantitas, berat, nilai atau mutu.
Dalam melaksanakan upaya peningkatan mutu maka harus memperhatikan prinsip dasar sebagai berikut:
1. Aspek yang dipilih untuk ditingkatkan a. Keprofesian
b. Efisiensi
c. Keamanan pasien d. Kepuasan pasien
e. Sarana dan lingkungan fisik 2. Indikator yang dipilih
a. Indikator lebih diutamakan untuk menilai outcome daripada struktur dan proses
b. Bersifat umum, yaitu lebih baik indikator untuk situasi dan kelompok daripada untuk perorangan
c. Dapat digunakan untuk membandingkan antar daerah dan antar rumah sakit
d. Dapat mendorong intervensi sejak tahap awal pada aspek yang dipilih untuk dimonitor
e. Didasarkan pada data yang ada 3. Kriteria yang digunakan
Kriteria yang digunakan harus dapat diukur dan dihitung untuk dapat menilai indikator, sehingga dapat sebagai batas yang memisahkan antara mutu baik dan mutu yang tidak baik.
4. Standar yang digunakan
Standar yang digunakan ditetapkan berdasarkan : a. Acuan dari berbagai sumber
b. Benchmarking dengan rumah sakit yang setara c. Berdasarkan tren yang menuju kebaikan
BAB X
Indikator adalah : suatu cara untuk menilai penampilan dari suatu kegiatan dan merupakan variabel yang digunakan untuk menilai perubahan
Indikator Rumah Sakit Umum dr. H. Koesnadi meliputi : A. INDIKATOR AREA KLINIS
1. Asesmen pasien
Angka kelengkapan pengkajian keperawatan pasien rawat inap
Judul Angka kelengkapan pengkajian keperawatan pasien rawat inap Dimensi Mutu Keselamatan pasien
Tujuan Tergambarnya pelayanan keperawatan yang aman bagi pasien Definisi
operasional
Angka kelengkapan dokumentasi pengkajian keperawatan pasien rawat inap dalam 24 jam sejak pasien masuk rawat inap
Frekuensi
pengumpulan data
Setiap bulan
Periode analisa Setiap bulan
Numerator Jumlah kelengkapan pengkajian keperawatan dalam 24 jam Denominator Jumlah pasien baru rawat inap
Sumber data Dokumentasi asuhan keperawatan
Penanggung jawab pengumpul data
Supervisor CCN
2. Pelayanan laboratorium
Tidak adanya kejadian salah penyerahan darah tranfusi
Judul Tidak adanya kejadian salah penyerahan darah tranfusi Dimensi Mutu Keselamatan pasien
Tujuan Mencegah insiden KNC, KTD, Sentinel karena tranfusi darah Definisi
operasional
Tidak adanya kejadian salah penyerahan darah tranfusi sesuai permintaan kepada unit yang meminta
Frekuensi
pengumpulan data
1 bulan
Periode analisa 1 bulan
Numerator Jumlah kejadian salah penyerahan darah tranfusi Denominator
Sumber data Insiden report Standar 0 kasus Penanggung jawab
pengumpul data
Hasil laborat dari PU / IGD ( Blood Cell Counter K. Klinik, Urine rutin, Widal, DHF ) tidak melebihi 2,5 jam
Judul Hasil laborat dari PU / IGD ( Blood Cell Counter K. Klinik, Urine rutin, Widal, DHF ) tidak melebihi 2,5 jam
Dimensi Mutu Keselamatan pasien
Tujuan Mencegah insiden KNC, KTD, Sentinel karena tranfusi darah Definisi
operasional
Hasil laborat dari PU / IGD ( Blood Cell Counter K. Klinik, Urine rutin, Widal, DHF ) tidak melebihi 2,5 jam setelah spesimen diterima
Frekuensi
pengumpulan data
1 bulan
Periode analisa 1 bulan
Numerator Jumlah Hasil laborat dari PU / IGD ( Blood Cell Counter K. Klinik, Urine rutin, Widal, DHF ) yang tidak melebihi 2,5 jam Denominator Jumlah pemeriksaan dari PU / IGD
Sumber data Arsip hasil lab, pemantauan indikator laboratorium
Standar Min 90%
pengumpul data
Turn around time hasil pemeriksaan FBC 2,5 jam
Judul Turn around time hasil pemeriksaan FBC 2,5 jam Dimensi Mutu Keselamatan pasien
Tujuan Mencegah insiden KNC, KTD, Sentinel karena tranfusi darah Definisi
operasional
Turn around time hasil pemeriksaan FBC 2,5 jam dihitung dari saat spesimen diterima di laboratorium
.Frekuensi
pengumpulan data
1 bulan
Periode analisa 1 bulan
Numerator Jumlah Turn around time hasil pemeriksaan FBC 2,5 jam Denominator Jumlah pemeriksaan
Sumber data Catatan pemantauan indikator lab
Penanggung jawab pengumpul data
OIC Laboratorium
Menekan angka pengulangan sampling darah pasien rawat jalan karena salah sampling
Judul Menekan angka pengulangan sampling darah pasien rawat jalan karena salah sampling
Dimensi Mutu Keselamatan pasien, efektifitas, kenyamanan
Tujuan Tergambarnya kompetensi SDM di bagian laboratorium Definisi
operasional
Pengulangan sampling darah pasien rawat jalan karena salah sampling adalah : pengambilan sampling darah pasien lebih dari 1 kali karena kesalahan pengambilan
Frekuensi
pengumpulan data
1 bulan
Periode analisa 1 bulan
Numerator Jumlahn pengulangan sampling darah pasien rawat jalan karena salah sampling 1 bulan
Denominator Total jumlah pasien lab rawat jalan dalam 1 bulan Sumber data Insiden report
Formulir pemantauan harian sarmut laboratorium Standar Maximal 1 %/ bulan
Penanggung jawab pengumpul data
OIC Laboratorium
Ketepatan waktu penyelesaian pemeriksaan Troponin I pada kasus jantung (< 2 Jam )
Judul Ketepatan waktu penyelesaian pemeriksaan Troponin I pada kasus jantung ( < 2 Jam )
Dimensi Mutu Keselamatan pasien
Tujuan Mencegah insiden KNC , KTD , Sentinel Definisi
operasional
Ketepatan waktu penyelesaian pemeriksaan Troponin I pada kasus jantung ( < 2 Jam )
Frekuensi
pengumpulan data
1 bulan
Periode analisa 1 bulan
Numerator Jumlah penyelesaian pemeriksaan Troponin I pada kasus jantung (< 2 Jam )
Denominator Jumlah pemeriksaan Troponin I Sumber data Catatan pemantauan indikator lab
Standar 90.00%
Penanggung jawab pengumpul data
Ketidak sesuaian jenis pemeriksaan dengan permintaan
Judul Ketidak sesuaian jenis pemeriksaan dengan permintaan Dimensi Mutu Keselamatan pasien
Tujuan Tergambarnya ketelitian pelayanan laboratorium Definisi
operasional
Ketidak sesuaian jenis pemeriksaan dengan permintaan adalah : Kesalahan pemeriksaan yang tidak sesuai dengan formulir permintaan .
Frekuensi
pengumpulan data
1 bulan
Periode analisa 1 bulan
Numerator Jumlah jenis pemeriksaan dengan permintaan yang tidak sesuai . Denominator Tidak ada
Sumber data Insiden report
Formulir permintaan laboratorium Kwitansi pembayaran
Standar Maximal 0 kasus / bulan Penanggung jawab
pengumpul data
Kesalahan penulisan hasil laborat yang diinput secara manual ke LIS
Judul Kesalahan penulisan hasil laborat yang diinput secara manual ke LIS
Dimensi Mutu Keselamatan pasien
Tujuan Tergambarnya ketelitian pelayanan laboratorium Definisi
operasional
Kesalahan penulisan hasil laborat yang diinput secara manual ke LIS
.Frekuensi
pengumpulan data
1 bulan
Periode analisa 1 bulan
Numerator Jumlah Kesalahan penulisan hasil laborat yang diinput secara manual ke LIS
Denominator Tidak ada Sumber data Insiden report
Standar 0 kasus
Penanggung jawab pengumpul data
OIC Laboratorium
Kesalahan interpretasi hasil pemeriksaan golongan darah spesimen darah citras yang dikirim ke PMI