SKRIPSI
Diajukan untuk Memenuhi Salah Satu Syarat Memperoleh Gelar Sarjana Farmasi (S.Farm)
Program Studi Ilmu Farmasi
Oleh:
Yemima Hariyono
NIM : 068114160
FAKULTAS FARMASI
UNIVERSITAS SANATA DHARMA YOGYAKARTA
ii
SKRIPSI
Diajukan untuk Memenuhi Salah Satu Syarat Memperoleh Gelar Sarjana Farmasi (S.Farm)
Program Studi Ilmu Farmasi
Oleh:
Yemima Hariyono
NIM : 068114160
FAKULTAS FARMASI
UNIVERSITAS SANATA DHARMA YOGYAKARTA
v
vii
” EVALUASI PENGOBATAN PASIEN STROKE RAWAT INAP DI UNIT
STROKE RSUD BANYUMAS TAHUN 2010 (JANUARI-APRIL)”. Pada kesempatan ini penulis ingin mengucapkan terima kasih kepada :
1. Tuhan Yesus atas kasih, kekuatan, kemampuan dan penyertaan-Nya dalam
sepanjang hidup penulis.
2. Kedua orang tua penulis, Alm. Dr Tjipto Harijono, Sp.S dan Ayke
Liobawati Oswari atas doa, kasih, pengorbanan, kesabaran, dan
nasehatnya. Dan, maaf karena papa tidak sempat melihat skripsi ini.
3. Direktur dan staff RSUD Banyumas, atas kesediannya dalam membantu
proses terbentuknya skripsi ini.
4. Pak Ipang Djunarko M.Sc., Apt, Dekan Fakultas Farmasi Universitas
Sanata Dharma Yogyakarta .
5. Ibu Rita Suhadi, M.Si., Apt, Dosen Pembimbing yang telah banyak
memberikan dukungan, perhatian, semangat, bimbingan dan pengarahan
kepada penulis.
6. Dosen penguji, M. Wisnu Donowati., M.Si., Apt, dan dr. Fenty M.Kes.,
SpPK yang telah bersedia menguji skripsi penulis dan memberikan saran
dan kritik yang membangun sehingga skripsi ini dapat menjadi lebih baik
viii Purwokerto atas doa dan kasihnya.
9. Haryanti, nenek penulis di Tegal atas doa dan kasihnya.
10.Keluarga besar Hariyono dan Oswari atas doa dan dukungannya.
11.Dr. Laksmi, Sp.S terima kasih atas waktu dan kesediannya untuk diskusi.
12.Para dosen, laboran dan karyawan Universitas Sanata Dharma Yogyakarta.
13.Lita, Ryan, Atika, Valida, Joice, Grace, KD, Yensi, Dinar, Frida dan
Winda atas kerjasama, semangat, dukungan, kesabarannya dan bantuan
dalam proses pembuatan skripsi ini.
14.Anak-anak kost Amakusa: Dian, Uut, Dewi, Ting-ting, Reta, Lia Udin,
Adel, Ci Ita, Meili, Yohana, Metri, Herta, Bertha, Mieke, Citra, Anna,
Ratih, Putri, Rina, Sevi, Cynthia dan Agnes.
15.Sahabat-sahabatku di Kelas C 2006 dan FKK-B atas kebersamaannya,
dukungan dan sarannya.
16.Semua pihak yang tidak dapat disebutkan satu persatu yang telah
membantu dalam proses menyelesaikan skripsi ini
Penulis menyadari bahwa dalam pembuatan skripsi ini masih ada kesalahan
dan kekurangan mengingat keterbatasan kemampuan dan pengetahuan penulis.
Oleh karena itu, besar harapan penulis atas saran dan kritik yang membangun dari
xi
setelah jantung dan kanker. Menurut survei tahun 2004, stroke merupakan
pembunuh no.1 di RS Pemerintah, dan stroke dapat menyebabkan gangguan
fungsional yang merugikan pasien. Salah satu upaya menurunkan angka kematian dan tingkat keparahan gangguan fungsional adalah melalui perawatan khusus secara intensif di unit stroke. RSUD Banyumas merupakan salah satu rumah sakit pemerintah yang memiliki fasilitas Unit Stroke. Pada penelitian ini akan memberi gambaran mengenai pasien Unit Stroke, obat yang digunakan, dan evaluasi Drug Related Problems (DRP) yang terjadi.
Penelitian ini termasuk jenis penelitian non eksperimental dengan rancangan deskriptif evaluatif yang bersifat retrospektif, berdasarkan catatan
rekam medik dari pasien stroke Unit Stroke RSUD Banyumas tahun 2010
(Januari-April). DRP yang terjadi dievaluasi dengan analisis SOAP.
Hasil penelitian dari 15 pasien diperoleh 46,67% berumur 45-65 tahun,
60% laki-laki, 60% stroke hemoragik, 80% memiliki riwayat hipertensi, 40%
riwayat merokok, 26,7% pernah mengalami stroke sebelumnya dan tingkat
kesadaran pasien terbanyak adalah somnolen 53,3%. Obat yang digunakan adalah sitikolin (100%) dari kelas terapi kardiovaskular dan pirasetam (100%) dari kelas terapi sistem saraf pusat (100%). Drug Related Problems yang terjadi: butuh obat 10 kasus, obat tidak efektif 2 kasus, dosis kurang 2 kasus, dosis berlebih 1 kasus, dan reaksi efek samping 7 kasus. Lama masa perawatan pasien terbanyak antara
12-15 hari (5 pasien). Keadaan keluar pasien dari Unit Stroke : 11 pasien
membaik dan 4 meninggal.
xii
Stroke is the third rank of disease causes death in Indonesia, after heart diseases and cancer. Based on 2004 survey, stroke is the number one of killer disease in Public Hospital. Stroke causes neurology problems, that is disadvantage for the patients. Number of death and neurology disorder can solving by intensive hospitalized at Unit Stroke. RSUD Banyumas has Unit Stroke facility. This study will give information about Unit Stroke’s patients, medical treatment and evaluation of Drug Related Problems (DRP).
This study is non experimental study with descriptive evaluative study design which has retrospective charecteristic by looking at the medical record of RSUD Banyumas Stroke Unit in 2010 (January-April). The occured DRPs are evaluated by looking at the treatment of stroke and using analysis SOAP.
The result of this study (15 patients) that precentage of stroke patient 46,67% are 45-65 years old, 60% are man, 60% are hemoragic stroke, 80% have hypertensi stroke, 40% have smoking history, 26,67% have stroke reccurent and the biggest awareness level of patient is somnolen (53,3%). Cithicoline (100%) from Cardiovascular class therapy and piracetam (100%) from Central Nervous System class therapy are the most medicines therapy in stroke treatment. Drug related problems which happen in medication of stroke are need for additional drug therapy 10 cases, ineffective drug 2 cases, dossage too low 2 cases, dossage too high 1 cases, and adverse drug reaction 7 cases. Length of hospitalized in Stroke Unit: <4 days (2 patients), 4-7 days (2 patients), 8-11 days (patients), 12-15 days (5 patients) and 16-19 days (2 patients). The condition of patient when out from Stroke Unit is 11 patients get well and 4 patients death.
xiii
HALAMAN SAMPUL ………... i
HALAMAN JUDUL ………... ii
HALAMAN PERSETUJUAN PEMBIMBING ………..…... iii
HALAMAN PENGESAHAN ………... iv
HALAMAN PERSEMBAHAN ………... HALAMAN PERNYATAAN PERSETUJUAN ... v vi PRAKATA ………...………... vii
PERNYATAAN KEASLIAN KARYA………... ix
INTISARI………...………... xi
ABSTRACT ………...………... xii
DAFTAR ISI ………... xiii
DAFTAR TABEL ………...………... xvii
DAFTAR GAMBAR ……….………... xxi
DAFTAR LAMPIRAN………... xxii
BAB I. PENDAHULUAN ……….………... 1
A. Latar Belakang ………...…………... 1
1. Perumusan masalah ………... 3
2. Keaslian penelitian ………...…... 3
3. Manfaat penelitian ………... 4
xiv
2. Definisi……... 6
3. Epidemiologi ... 7
4. Faktor risiko ... 8
5. Klasifikasi……... 8
6. Penyebab ... 9
7. Gambaran klinis ... 9
8. Patofisiologi ... 10
9. Penatalaksanaan terapi stroke akut... 11
10. Hipertensi pada stroke akut ... 16
11. Hiperglikemia pada stroke akut ... 18
12. Dislipidemia pada stroke akut ... 18
13. Kenaikan tekanan intra kranial ... 19
14. Demam dan infeksi pada stroke akut ... 20
15. Gangguan gastrointestinal pada stroke akut ... 20
16. Kejang pada stroke akut ... 21
B. Drug Related Problems ………..………... 21
C. Unit Stroke ...………... 23
D. Keterangan Empiris ...………... 24
BAB III. METODOLOGI PENELITIAN ………....………….... 26
xv
E. Jalannya Penelitian ……….…..………...….. 28
1. Persiapan dan Pengumpulan Data ……….…..………...…….... 28
2. Pengolahan Data ……….…..………...………... 29
3. Evaluasi Kasus .. ……….…..………...………... 30
F. Keterbatasan Penelitian ……….…..………... 30
BAB IV. HASIL DAN PEMBAHASAN ……….…..………..…... 31
A. Karakteristik Pasien ... ……….…..……….... 31
1. Umur Pasien ………... 31
2. Jenis Kelamin ... 33
3. Jenis Stroke ... 34
4. Riwayat Hipertensi ... 36
5. Riwayat Merokok ... 37
6. Riwayat Stroke ... 38
7. Tingkat Kesadaran Pasien Saat Masuk Unit Stroke... 38
B. Gambaran Penggunaan Obat ……….…..………... 39
1. Sistem Gastrointestinal ……….…..………... 38
2. Sistem Kardiovaskular ...………... 41
3. Sistem Pernapasan …….…..………...………….. 42
4. Sistem Saraf Pusat ...……….….……….... 42
xvi
9. Mata ... 46
C. Drug Related Problems ... ……… 50
D. Gambaran Lama Masa Perawatan dan Keadaan Keluar………....….. 63
1. Gambaran Lama Masa Perawatan ……….…....……… 63
2. Keadaan Keluar ... 63
BAB V. KESIMPULAN DAN SARAN ...………... 65
A. Kesimpulan ……….…..………...…………. 65
B. Saran ……….…..………... 66
DAFTAR PUSTAKA ……….…..………...…….. 67
LAMPIRAN ……….…..……… 71
xvii
Tabel I. Kriteria pasien stroke yang sesuai terapi rt-PA intravena .... 13
Tabel II.
Kriteria eksklusi pasien stroke terhadap terapi rt-PA intravena ... 13
Tabel III. Skala luncur insulin reguler manusia ... 18
Tabel IV. Kajian Drug Related Problems ...... 21
Tabel V.
Kelas terapi obat dan presentase penggunaannya pada
pasien Unit Stroke RSUD Banyumas pada tahun 2010
(Januari-April)……... 40
Tabel VI.
Obat sistem saluran cerna beserta presentase
penggunaannya pada pasien Unit Stroke RSUD Banyumas
pada tahun 2010 (Januari-April) ... 41
Tabel VII.
Obat sistem kardiovaskular beserta presentase
penggunaannya pada pasien Unit Stroke RSUD Banyumas
pada tahun 2010 (Januari-April)………...
42
Tabel VIII.
Obat sistem pernapasanbeserta presentase penggunaannya
pada pasien Unit Stroke RSUD Banyumas pada tahun 2010
(Januari-April)...………... 46
Tabel IX.
Obat sistem saraf pusat beserta presentase penggunaannya
pada pasien Unit Stroke RSUD Banyumas pada tahun 2010
xviii
(Januari-April) ... 48
Tabel XI.
Obat antiinfeksi beserta presentase penggunaannya pada
pasien Unit Stroke RSUD Banyumas pada tahun 2010
(Januari-April)... 49
Tabel XII.
Obat sistem endokrin dan metabolik beserta presentase
penggunaannya pada pasien Unit Stroke RSUD Banyumas
pada tahun 2010 (Januari-April)... 50
Tabel XIII.
Vitamin dan mineral beserta presentase penggunaannya
pada pasien Unit Stroke RSUD Banyumas pada tahun 2010
(Januari-April)... 50
Tabel XIV
Obat mata beserta presentase penggunaannya pada pasien
Unit Stroke RSUD Banyumas pada tahun 2010
(Januari-April)... 51
Tabel XV.
Drug Related Problems pada pasien Unit Stroke RSUD Banyumas pada tahun 2010 (Januari-April) ... 51
Tabel XVI.
Drug Related Problems pada pasien yang Butuh Obat di
Unit Stroke RSUD Banyumas pada tahun 2010
(Januari-April)... 52
Tabel XVII.
xix
April)...………... 53
Tabel XIX.
Drug Related Problems pada pasien yang Dosis Berlebih
di Unit Stroke RSUD Banyumas pada tahun 2010 (Januari-April)...……... 53
Tabel XX.
Drug Related Problems pada pasien yang Reaksi Efek Samping di Unit Stroke RSUD Banyumas pada tahun 2010 (Januari-April)...…………... 54
Tabel XXI.
Drug Related Problems pada pasien kasus 2 yang mengalami: Obat tidak efektif dan Reaksi efek samping
obat di Unit Stroke RSUD Banyumas pada tahun 2010
(Januari-April) ... 56
Tabel XXII.
Drug Related Problems pada pasien kasus 4 yang mengalami: Obat Butuh obat, dan Dosis Kurang di Unit
Stroke RSUD Banyumas pada tahun 2010 (Januari-April)... 57
Tabel XXIII.
Drug Related Problems pada pasien kasus 5 yang
mengalami: Reaksi efek samping obat di Unit Stroke
RSUD Banyumas pada tahun 2010
(Januari-April)... 58
xx
Tabel XXV. mengalami: Butuh Obat di Unit Stroke RSUD Banyumas
pada tahun 2010 (Januari-April)... 60
Tabel XXVI.
Drug Related Problems pada pasien kasus 11 yang
mengalami: Butuh Obat di Unit Stroke RSUD Banyumas
pada tahun 2010 (Januari-April)... 61
Tabel XXVII.
Drug Related Problems pada pasien kasus 12 yang
mengalami: Butuh Obat, dan Dosis kurang RSUD
Banyumas pada tahun 2010 (Januari-April)
xxi
Gambar 2. Presentase Pasien Unit Stroke Berdasarkan Jenis
Kelamin di RSUD Banyumas pada Tahun 2010 (Januari-April)……... 33
Gambar 3. Presentase Pasien Unit Stroke Berdasarkan Jenis Stroke
di RSUD Banyumas pada Tahun 2010 (Januari-April)... 35
Gambar 4. Presentase Pasien Dengan Stroke Hemoragik di RSUD
Banyumas pada Tahun 2010 (Januari-April)………….... 35
Gambar 5. Presentase Pasien Unit Stroke Dengan Riwayat
Hipertensi di RSUD Banyumas pada Tahun 2010
(Januari-April)...………...…………... 36
Gambar 6. Presentase Riwayat Pengobatan Hipertensi Pasien
Stroke di RSUD Banyumas pada Tahun 2010
(Januari-April)………... 37
Gambar 7. Presentase Pasien Unit Stroke dengan Riwayat Merokok
di RSUD Banyumas pada Tahun 2010 (Januari-April)………... 37
Gambar 8. Pasien Unit Stroke Dengan Riwayat Stroke Sebelumnya
di RSUD Banyumas pada Tahun 2010 (Januari-April)………... 38
Gambar 9. Tingkat Kesadaran Pasien Saat Masuk Unit RSUD Banyumas pada Tahun 2010 (Januari-Stroke di
April)………... 39
Gambar 10. Lama Masa Perawatan Pasien di Unit Stroke RSUD
Banyumas pada tahun 2010 (Januari-April)... 63
Gambar 11. Keadaan Keluar Pasien Dari Unit Stroke RSUD
xxii
(STROKE)(STANDAR PELAYANAN MEDIS 2009) RSUD BANYUMAS... 71
Lampiran 2. Data Pasien Unit Stroke RSUD Banyumas 2010
(Januari-April) …...………..
74
1
A. Latar Belakang
Stroke bukanlah sebuah penyakit baru, melainkan merupakan masalah kesehatan yang sudah lama sekali dikenal di dunia kedokteran. Namun demikian
hingga kini stroke masih menjadi masalah kesehatan yang serius dan belum dapat diturunkan angka kejadiannya secara signifikan (Wahjoepramono, 2005).
Amerika Serikat, stroke menempati posisi ketiga sebagai penyakit utama yang menyebabkan kematian. Posisi di atasnya dipegang penyakit jantung dan kanker.
Sementara itu, di Eropa, di jumpai 650.000 kasus stroke tiap tahunnya. Di Inggris,
stroke juga menempati urutan ketiga (Sutrisno, 2007).
Di Indonesia, stroke merupakan penyakit nomor tiga yang mematikan
setelah jantung dan kanker. Diperkirakan ada 500.000 penduduk yang terkena
stroke. Dari jumlah tersebut, sepertiganya bisa pulih kembali, sepertiga lainnya mengalami gangguan fungsional ringan sampai sedang dan sepertiga sisanya
mengalami gangguan fungsional berat. Menurut Yayasan Stroke Indonesia
(Yastroki), terdapat kecenderungan meningkatnya jumlah penyandang stroke di
Indonesia dalam dasawarsa terakhir. Kecenderungannya menyerang generasi
muda yang masih produktif. Hal ini akan berdampak terhadap menurunnya
tingkat produktivitas serta dapat mengakibatkan terganggunya sosial ekonomi
Salah satu upaya menurunkan angka kematian dan tingkat keparahan
gangguan fungsional adalah melalui perawatan khusus secara intensif di unit
stroke. Budiastuti dkk (2002), telah melakukan meta-analisa terhadap enam penelitian tentang manfaat unit stroke hasilnya kematian awal penderita stroke
yang dirawat di unit stroke lebih rendah daripada yang dirawat di bangsal (cit., Gofir, 2009). Dalam unit stroke farmasis memiliki peranan yaitu melihat ulang kembali daftar harian obat-obatan untuk kepastian keamanan, rasional serta terapi
yang efektif yaitu ekonomis dan tepat (Soertidewi, 2007).
RSUD Banyumas adalah institusi kesehatan milik pemerintah kabupaten
Banyumas yang merupakan rumah sakit pertama di Indonesia yang mendapat
sertifikat akreditasi penuh tingkat lengkap dari Departemen Kesehatan RI pada
tahun 2004. Stroke juga merupakan penyakit dengan tingkat hunian rumah sakit
terbanyak di bawah penyakit gangguan mental (Sutrisno, 2007). Di RSUD
Banyumas jumlah pasien rawat inap kasus stroke berada di posisi ke-14 (434 kasus) sedangkan stroke hemoragik pada posisi ke-15 (310 kasus) berdasarkan data dari dua puluh besar diagnosa rawat inap tahun 2009. Jika dilihat dari jumlah
keseluruhannya stroke berada diurutan ke-5. Pelayanan stroke di RSUD
Banyumas meliputi: Unit Stroke dan bangsal inap untuk merawat pasien yang
1. Perumusan masalah
Berdasarkan latar belakang yang telah dikemukakan sebelumnya, maka
dapat dirumuskan permasalahan yang akan diteliti sebagai berikut.
a. Seperti apa karakteristik pasien stroke rawat inap di Unit Stroke RSUD Banyumas pada tahun 2010 (Januari-April) meliputi umur, jenis kelamin,
jenis stroke, riwayat hipertensi, riwayat merokok, riwayat stroke dan tingkat kesadaran saat masuk ?
b. Seperti apa gambaran penggunaan obat pada penyakit stroke di Unit Stroke ?
c. Pada obat yang digunakan, apakah terdapat drug related problems yang
meliputi:
1) butuh obat (need for additional drug therapy) ? 2) tidak butuh obat (unnecessary drug therapy) ? 3) obat yang tidak efektif (ineffective drug) ? 4) dosis kurang (dosage too low) ?
5) dosis berlebih (dosage too high) ?
6) reaksi efek samping obat (adverse drug reaction) ?
d. Berapa lama masa perawatan dan seperti apa keadaan pasien stroke rawat inap
saat keluar dari Unit Stroke RSUD Banyumas pada tahun 2010
(Januari-April) ?
2. Keaslian penelitian
Penelitian mengenai kasus stroke sudah banyak dilakukan, seperti pola
pengobatan penyakit stroke (Kristanto, 2001), kajian peresepan dan biaya
periode 1999. Kajian peresepan pada pasien stroke iskemik RS Panti Rapih
Yogyakarta periode 2003 (Bharoto, 2005). Evaluasi Drug Related Problems
pasien stroke RS Panti Rapih Yogyakarta tahun 2005 (Krismayanti, 2007). Perbedaan penelitian ini dengan penelitian yang lain adalah peneliti lain
melakukan penelitian di rumah sakit yang belum memiliki fasilitas Unit Strokes
sedangkan penelitian ini dilakukan di RSUD Banyumas (Jawa Tengah) yang
sudah memilikki Unit Stroke dan peneliti berfokus pada pasien Unit Stroke saja.
Penelitian di Unit Stroke RSUD Banyumas pernah dilakukan dengan
kajian obat neuromuskular (Valida, 2010) dan kajian obat saluran napas dan
saluran cerna (Septiana, 2010). Pada penelitian ini dilakukan evaluasi terhadap
semua jenis kajian obat dan sampel yang digunakan berbeda dengan penelitian
sebelumnya.
3. Manfaat penelitian
Manfaat dari penelitian ini yaitu dapat memberi referensi dan informasi
untuk penyusunan standar pelayanan medik dalam pengobatan pasien Unit Stroke
di rumah sakit khususnya RSUD Banyumas. Diharapkan dapat memberikan
gambaran bagi pembaca yang ingin mengetahui bagaimana pengobatan pasien
B. Tujuan Penelitian 1. Tujuan umum
Diharapkan akan memberi informasi mengenai penggunaan obat-obatan
dan Drug Related Problems yang terjadi pada penderita stroke di Unit Stroke.
2. Tujuan khusus
a. Mengetahui karakteristik pasien stroke rawat inap di Unit Stroke RSUD Banyumas pada tahun 2010 (Januari-April) meliputi umur, jenis kelamin,
jenis stroke, riwayat hipertensi, riwayat merokok, riwayat stroke dan tingkat kesadaran saat masuk.
b. Mengetahui gambaran penggunaan obat penyakit stroke pada pasien stroke
rawat inap di Unit Stroke RSUD Banyumas pada tahun 2010 (Januari-April). c. Mengetahui hasil evaluasi Drug Related Problems obat-obatan pada pasien
stroke rawat inap di Unit Stroke RSUD Banyumas pada tahun 2010 (Januari-April).
d. Memberi informasi berapa lama masa perawatan dan keadaan keluar pasien
6
A. Stroke 1. Sejarah
Gejala stroke pertama kali dikenal oleh Hippokrates pada 2400 tahun yang lalu. Hippokrates menyebutnya dalam bahasa Yunani: apopleksi (tertubruk oleh pengabaian). Faktanya penderita stroke mengalami kelumpuhan secara tiba-tiba dan perubahan pola hidup.
Pada abad pertengahan tahun 1600, peneliti Jacob Wepfer menemukan
beberapa pasiennya meninggal dengan kelumpuhan dan perdarahan di otak. Ia
juga menemukan sejumlah penyumbatan pembuluh darah di otak yang
menyebabkan apopleksi. Pada tahun 1928, sejumlah peneliti menyimpulkan
apopleksi adalah gangguan pembuluh darah di otak, sehingga akhirnya dikenal dengan penyakit cerebrovascular atau kita kenal sebagai stroke (Sutrisno, 2007).
2. Definisi
Menurut Warlow, stroke adalah suatu sindrom yang ditandai dengan gejala dan atau tanda klinis yang berkembang dengan cepat yang berupa gangguan
fungsional otak fokal maupun global yang berlangsung lebih dari 24 jam (kecuali
ada intervensi bedah atau membawa kematian), yang tidak disebabkan oleh sebab
Berdasarkan American Stroke Association, stroke merupakan salah satu tipe gangguan pada kardiovaskular yang mempengaruhi arteri yang menuju dan
yang berada pada otak. Stroke timbul ketika aliran darah yan membawa oksigen dan nutrisi ke otak dihalangi oleh sebuah gumpalan. Akibatnya, ada bagian pada
otak yang tidak dialiri oleh darah sehingga dapat mengakibatkan kelumpuhan.
3. Epidemiologi
Amerika Serikat, stroke menduduk peringkat ke-3 sebagai penyebab
kematian setelah penyakit jantung dan kanker. Setiap tahunnya 500.000 orang
Amerika terserang stroke, 400.000 orang terkena stroke iskemik dan 100.000 orang menderita stroke hemoragik, dengan 175.000 orang diantaranya mengalami kematian (Gofir, 2009).
Pada populasi orang Asia dan orang berkulit hitam, dikatakan insiden
stroke iskemik 60-70% dari seluruh kasus stroke. Di Indonesia stroke termasuk penyebab kematian utama (Wahjoepramono,2005). Menurut data Riskesdas
Depkes RI, 2007 bahwa penyebab kematian utama untuk semua umur adalah
stroke (15,4%), TB (7,5%), Hipetensi (6,8%). Stroke iskemik memilikki presentasi paling besar yaitu sebesar 80%. Pada kasus stroke hemoragik: 75%
stroke hemoragik intraserebral dan 25% stroke hemoragik subarakhnoid (Wahjoepramono, 2005).
American Heart Association pada tahun 2006 menyebutkan prevalensi
stroke pada laki 1,25 kali lebih besar dibandingkan perempuan, sehingga
laki-laki kemungkinan besar berpeluang untuk terkena stroke daripada perempuan.
stroke, ditemukan rata-rata kejadian stroke pada perempuan lebih tinggi dibandingkan dengan laki-laki. Faktor risiko hipertensi dan penyakit kardioemboli
berpengaruh pada perempuan. Pemakaian alkohol berlebihan, merokok, dan
penyakit vaskuler perifer pada laki-laki. Wanita diketahui memilikki kecacatan
stroke yang lebih besar.
4. Faktor Resiko
a. Faktor resiko dapat dimodifikasi
Faktor resiko stroke adalah: (1) hipertensi, (2) diabetes melitus, (3) penyakit jantung, (4) serangan iskemik sepintas (TIA), (5) obesitas, (6)
hiper-agregasi trombosit, (7) alkoholism, (8) merokok, (9) peningkatan kadar lemak
darah (kolesterol, trigliserida, LDL), (10) hiperurisemia, (11) infeksi, (12)
lain-lain. Tidak heran ditemukan penggunaan obat kardiovaskular pada penderita
stroke (Gofir, 2009).
b. Faktor resiko tidak dapat dimodifikasi
Faktor yang termasuk dalam kategori ini adalah usia, jenis kelamin, etnis
dan hereditas (Gofir, 2009).
5. Klasifikasi
Stroke dapat dibagi menjadi dua kategori utama yaitu stroke perdarahan atau hemoragik dan stroke iskemik (Fagan dan Hess, 2005). Keduanya merupakan
suatu kondisi yang berlawanan. Stroke hemoragik kranium yang tertutup
mengadung banyak darah, sedangkan pada stroke iskemik mengalami gangguan
menjadi tidak terpenuhi). Kategori utama pembagian stroke tersebut masih dapat dibagi lagi menjadi beberapa subtipe lagi (Gofir, 2009).
Perjalanan klinis pasien dengan stroke infark akan sebanding dengan
tingkat penurunan darah ke jaringan otak. Perjalanan klinis ini akan dapat
mengklasifikasikan iskemik serebral menjadi 4, yaitu:
a. Transient Ischemic Attack (TIA)
b. Reversible Ischemic Neurological Deficit (RIND) c. Stroke In Evolusiont
d. Complete Stroke Non-Haemmorhagic
Stroke hemoragik juga dibagi dua berdasarkan lokasi serangan yaitu stroke
hemoragik intraserebral dan stroke hemoragik subarakhnoid (Sutrisno, 2007).
6. Penyebab
Menurut Fagan dan Hess (2005), penyebab sroke adalah:
a. Stroke iskemik : penyakit pembuluh darah besar (emboli pada arteri), emboli pada ateri ke jantung, penyakit pembuluh darah kecil (infark lakuner).
Penyebab jarang terjadi, misalnya infark vena, vaskulopathi, penggunaan obat
tertentu, migrain, dll.
b. Stroke hemoragik : intraserebral primer dan hemoragik subarakhnoid
7. Gambaran Klinis
Stroke dengan jenis patologis apapun dan oleh faktor resiko apapun maka akan menimbulkan defisit neurologis pada pasien tersebut. Tanda-tanda dan
kesadaran, (4) kelumpuhan saraf otak fasialis (VII) dan hipoglosus (XII) yang
bersifat sentral, (5) gangguan funsi luhur seperti sulit berbahasa (aphasia) dan
gangguan fungsi intelektual (demensia), (6) buta separo lapang pandangan
(hemianopsia), dan defisit batang otak (Setyopranoto, 2007).
8. Patofisiologi
a. Stroke Iskemik
Sekitar 85% dari semua stroke disebabkan oleh stroke iskemik atau infark.
Stroke infark pada dasarnya terjadi akibat kurangnya aliran darah ke otak. Pada keadaan normal, aliran darah ke otak adalah 58 ml/100 gram jaringan otak/menit.
Bila hal ini turun sampai 18 ml/100 gram jaringan otak/menit maka aktivitas
listrik neuron terhenti tetapi struktur sel masih baik, sehingga gejala klinis masih
reversibel. Penurunan aliran darah ini jika semakin parah dapat menyebabkan
jaringan otak mati, yang disebut sebagi infark. Jadi, infark otak timbul karena
iskemik otak yang lama dan parah dengan perubahan fungsi dan struktur otak
yang ireversibel (Gofir, 2009).
Mekanisme terjadinya stroke iskemik secara garis besar dibagi dua, yaitu akibat trombosis atau akibat emboli. Diperkirakan dua per tiga stroke iskemik disebabkan karena trombosis, dan sisanya karena emboli. Walaupun demikian
untuk membedakan secara klinis patogenesis mana yang terjadi pada sebuah kasus
b. Stroke Hemoragik Intraserebral
Stroke hemoragik intraserebral terjadi karena adanya ekstravasasi darah ke dalam jaringan parenkim yang disebabkan oleh ruptur arteri perforantes dalam.
Kerusakan pembuluh darah ini biasanya akibat dari hipertensi atau kelainan pada
pembuluh darah (Wahjoepramono, 2005).
Hankey dan Less (2001) membagi faktor penyebab stroke ini dalam tiga kategori, yaitu faktor anatomi, faktor hemodinamik, dan faktor hemostatik. Faktor
anatomi berkaitan dengan penyakit aterial. Faktor hemodinamik berkaitan dengan
kenaikan tekanan darah (misalnya hipertensi). Faktor hemostatik berkaitan dengan
diatesa perdarahan, misalnya penggunan antikoagulan.
c. Stroke Hemoragik Subarakhnoid
Hemoragik subarakhnoid adalah terjadinya ekstravasasi darah ke dalam
ruang subaraknoid dalam sistem saraf pusat (SSP). Hal ini biasanya disebakan
oleh karena trauma/ cedera kepala, umumnya disebabkan oleh rupturnya suatu
aneurisma intrakranial.
Mekanisme terjadinya stroke ini dasarnya tidak berbeda dengan stroke
hemoragik intraserebral, hanya saja lokasi ekstravasasi darah yang melibatkan
ruang subarakhnoid (Wahjoepramono, 2005).
9. Pentalaksanaan Terapi Stroke Akut
Penatalaksanaan terapi pada stroke akut dapat dilihat sebagai berikut. a. Tujuan terapi
Tujuan terapi adalah mengurangi kerusakan neurologis, mengurangi
komplikasi sekunder pada imobilitas dan disfungsi neurologis, mencegah
kekambuhan stroke (Fagan dan Hess, 2005). b. Prinsip-prinsip manajemen stroke akut adalah : 1) Diagnosis yang cepat dan tepat terhadap stroke
2) Mengurangi meluasnya lesi di otak
3) Mencegah dan mengobati komplikasi stroke akut
4) Mencegah berulangnya serangan stroke
5) Memaksimalkan kembalinya fungsi-fungsi neurologik (Misbach, 2007).
c. Strategi terapi farmakologi
Dalam pemberian terapi farmakologis pada stroke akut, perlu dibedakan
antara stroke iskemik dan stroke hemoragik. 1) Stroke iskemik
a) Trombolisis rt-PA (recombinat tissue-Plasminogen Activator)intravena Terapi trombolitik intravena dengan tujuan melakukan reperfusi jaringan
otak. Trombolisis rt-PA intravena merupakan pengobatan stroke iskemik akut
yang disetujui oleh FDA sejak tahun 1996 karena terbukti secara ilmiah efektif
membatasi kerusakan otak akibat stroke iskemik (Wahjoepramono, 2005)
Berdasarkan penelitian, pada pasien yang pemberiannya terlambat (lebih
dari 3 jam onset, atau bila waktu awitanyya tidak dapat dipercaya), pemberian
Karakteristik pasien dengan stroke yang memungkinkan terapi rt-PA intravena adalah sebagai berikut:
Tabel I. Kriteria pasien stroke yang sesuai terapi rt-PA intravena (1) Usia > 18 tahun
(2) Diagnosis stroke iskemik menyebabkan defisit neurologis secara klinis jelas (3) Tidak ada stroke atau trauma kepala dalam 3 bulan sebelumnya
(4) Tidak ada pembedahan mayor dalam 14 hari sebelumnya (5) Tidak ada riwayat perdarahan intrakranial
(6) Tekanan darah sistolik < 185 mmHg (7) Tekanan darah diastolik < 110 mmHg
(8) Tidak ada gejala yang menghilang dengan cepat atau gejala stroke yang ringan (9) Tidak ada gejala yang memunculkan dugaan perdarahan subarakhnoid
(10) Tidak ada perdarahan gastrointestinal atau perdarahan traktus urinarius dalam 21 bulan sebelumnya (11) Tidak ada pungsi arteri pada lokasi non-compressible dalam 7 hari sebelumnya
(12) Tidak ada bangkitan pada saat onset bangkitan
(13) Waktu protombin 15 detik atau international normalized ratio <1,7 tanpa penggunaan obat antikoagulan
(14) Waktu parsial protombin dalam rentang normal, jika heparin diberikan selama 48 jam sebelumnya (15) Hitung trombosit > 100.000/mm3
(16) Konsentrasi glukosa darah > 50 mg/dl (2.7 mmol/l)
(17) Tidak ada kebutuhan untuk langkah agresif dalam menurunkan tekanan darah hingga batas yang telah disebutkan di atas (Gofir, 2009).
Tabel II. Kriteria eksklusi pasien stroke terhadap terapi rt-PA intravena (1) Sedang menggunakan antikoagulan oral, waktu protrombin >15 detik atau INR (International
Normalized Ratio) waktu protrombin <1,7 (2) Penggunaan heparin dalam 48 jam sebelumnya (3) Jumlah platelet kurang dari 100.000/mm3
(4) Bukan stroke atau cedera kepala berat 3 bulan sebelumnya (5) Mengalami operasi besar dalam 14 hari sebelumnya
(6) Tekanan darah sistolik sebelum pengobatan lebih besar dari 185 mmHg, atau tekanan darah diastolik lebih besar dari 110 mmHg
(7) Perbaikkan cepat gejala neurologik
(8) Defisit neurologik terpisah dan ringan seperti hanya ataksia, hanya kehilangan sensoris, hanya disartri, atau kelemahan minimal
(9) Didahului perdarahan intrakranial
(10) Kadar gula darah kurang dari 50 mg/dL, atau >400 mg/dL (11) Terjadi bangkitan (seizure) pada awitan stroke
(12) Terjadi perdarahan gastrointestinal atau uriner dalam 21 hari sebelumnya (13) Sedang menderita infark miokardial (Gofir, 2009).
b) Antikoagulan
Antikoagulan telah digunakan selama lebih dari 50 tahun untuk menangani
pasien dengan stroke iskemik akut (Wahjoepramono, 2005). Tujuan pemberian
obat ini adalah untuk : mencegah pembesaran trombus dan mencegah progesifitas
Ada dua macam antikoagulan, yaitu yang bekerja secara langsung dan yang tidak
langsung, contoh antikoagulan yang bekerja langsung: heparin, heparinoid,
danaproid, hirudin, lepirudin, dan desirudin. Sedangkan antikoagulan yang
bekerja tidak langsung adalah derivat kumarin (Sukandar dkk, 2008).
Pemberian antikoagulan tidak dapat dilakukan sampai ada hasil
pemeriksaan imaging memastikan tidak ada perdarahan intrakranial primer.
Terhadap penderita yang mendapat pengobatan antikoagulan perlu dilakukan
monitor kadar antikoagulan (Anonim, 2007).
c) Antiplatelet agregasi (antitrombosit)
Antiplatelet adalah obat yang digunakan untuk menghambat agregasi
platelet sehingga menyebabkan terhambatnya pembentukkan trombus yang sering
ditemukan pada sistem arteri (Dewoto, 2009). Obat antiplatelet yang digunakan
adalah: asetosal, dipiridamol, klopidogrel, tiklodipin dan cilostasol.
d) Obat neuroprotektif
Obat ini terbukti pada percobaan binatang dan uji klink fase II dapat
mencegah dan membatasi kerusakkan jaringan otak akibat iskemik dan
mengurangi luas infark yang terjadi, dengan demikian menurunkan angka
kematian dan angka kecacatan (Setyopranoto, 2006). Obat neuroprotektif yang
dianjurkan PERDOSSI (2007) adalah: sitikolin, pirasetam, nicergolin,
2) Stroke hemoragik intraserebral
a) Terapi hemostatik
Perluasan perdarahan (hemoragik) yang terjadi setelah beberapa saat
setelah serangan sering kali ditemukan. Hal ini disebabkan oleh masih
berlanjutnya proses perdarahan akibat ruptur arteria serebral, terjadinya
perdarahan ulang, maupun perdarahan sekunder di jaringan sekitar hematom. Hal
tersebut berakibat bertambahnya efek masa, pergeseran garis tengah otak,
meningkatnya tekanan intra kranial, memburuknya defisit neurologik, sehingga
meningkatkan mortalitas dan disabilitas. Sehingga diperlukan terapi hemostatik
untuk mencegahnya (Saiful, 2008). Contoh obat yang digunakan adalah : eptacog
alfa (recombinant activated factor VII [rFVIIa], dan asam aminokaproid.
Pada penelitian keempat Mayer et al. (2008) terapi dengan rFVIIa pada kasus ini terbukti dapat mengurangi hematoma, akan tetapi tidak meningkatkan
suvival atau outcome fungsional setelah stroke intraserebral (Gofir, 2009). b) Terapi yang berkaitan dengan obat anti koagulan
Obat anti koagulan dapat berperan sebagai faktor pemicu yang menjadikan
stroke hemoragik intraserebral mengalami eksaserbasi atau semakin buruk. Implementasi dari hipotesis ini dalam terapi stroke hemoragik intraserebral yang berkaitan dengan pemakain anti koagulan adalah selain menghentikan pemakain
obat anti koagulan dan memperbaikki defisiensi faktor koagulasi secepat
mungkin, juga terapi yang terkait dengan penangan faktor resiko yang mendasari
Pasien stroke hemoragik intraserebral akibat dari pemakai wafarin harus secepatnya diberikan fresh frosen plasma atau prothrombic complex concentrate
dan vitamin K. Pada pasien yang memang harus menggunakan antikoagulan maka
pemberian obat dapat dimulai pada hari ke 7-14 setelah terjadinya perdarahan
(Anonim 2007).
3) Stroke hemoragik subarakhnoid
a) Terapi untuk vasospasme
Beberapa hari setelah terjadi stroke hemoragik subarakhnoid terjadi inflamasi pembuluh darah yang dikelilingi darah subarakhnoid yang
mengakibatkan penyempitan lumen pembuluh darah. Femona ini disebut
vasospasme dan menyerang 60%-70% penderita stroke hemoragik subarakhnoid
dan mengakibatkan iskemia simptomatis pada 50% kasus (Anggraeni, 2008).
Pengatasan untuk masalah ini, pasien dapat diberikan nimodipin (Anonim, 2007).
b) Antifibrinolitik
Obat-obat anti fibrinolitik dapat mencegah perdarahan ulang. Obat-obat
yang sering dipakai adalah epsilon asam aminokaproid dengan dosis 36 gram/hari
atau asam traneksamat dengan dosis 6-12 gram/hari (Anonim, 2007).
10. Hipertensi pada Stroke Akut
Hipertensi sering kali dijumpai pada pasien dengan stroke akut. Bahkan pasien yang sebelumnya dalam kondisi normotensi sekalipun. Peningkatan
tekanan darah pada stroke iskemik akut sesungguhnya merupakan respon dari
jaringan otak yang bertujuan untuk meningkatkan tekanan perfusi otak, agar aliran
respon tersebut kerusakan di area penumbra tidak bertambah berat
(Wahjoepramono, 2005). Terdapat dua konsep yang dapat dipakai untuk
manajemen hipertensi pada stroke akut, yaitu: (1) tanpa pemberian obat, (2) dengan pemberian obat antihipertensi (Setyopranoto, 2007). Penanganan
hipertensi pada stroke hemoragik berbeda dengan stroke iskemik karena tekanan yang tinggi dapat menyebabkan perburukan edema perihematoma serta serta
kemungkinan perdarahan ulang.
1) Stroke iskemik (berdasarkan Guidelines Stroke 2007)
a) Pada penderita dengan tekanan darah diastolik >140 mmHg (atau >110
mmHg bila akan dilakukan terapi trombolisis) diperlakukan sebagai
penderita hipertensi emergensi berupa drip kontinyu nikardipin, diltiazem,
nimodipin, dan lain-lain.
b) Jika tekanan darah sistolik >220 mmHg dan /atau tekanan darah diastolik
>120 mmHg, berikan labetolol i.v selama 1-2 menit.
c) Jika tekanan darah sistolik <220 mmHg dan/ atau tekanan darah diastolik
<120 mmHg, terapi darurat harus ditunda kecuali adanya bukti perdarahan
intraserebral, gagal ventrikel jantung kiri, infark miokard akut, gagal ginjal
akut, edema paru, diseksi aorta, ensefalopati hipertensi dan sebagainya.
2) Stroke hemoragik intraserebral
a) Tekanan sistolik >230 mmHg atau diastolik >140 mmHg dapat diberikan
nitropruside
b) Tekanan sistolik >180-230 mmHg; atau diastolik >105-140 mmHg; atau
esmolol, enalapril, atau preparat anti hipertensi intravena lainnya yang
pemberiannya dapat secara titrasi seperti diltiazem, lisinopril, dan
verapamil.
c) Tekanan sistolik <180 mmHg atau diastolik <105 mmHg tangguhkan
pemberian antihipertensi
d) Pertahankan tekanan perfusi serebral >70 mmHg (Wahjoepramono, 2005)
11. Hiperglikemia pada Stroke Akut
Penanganan penderita stroke dan diabetes melitus tidak berbeda banyak dengan penderita dengan nondiabetes, kecuali memerlukan penanganan
hiperglikemianya. Kadar gula darah yang yang dianjurkan adalah 80-140 mg/dL.
Kadar gula yang terlalu rendah juga tidak diharapkan karena apabila kadar gula
darah terlalu rendah juga akan menimbulkan terjadinya penurunan kesadaran yang
terlihat seperti stroke itu sendiri, sedangkan hiperglikemia akan menyebabkan terbentuknya asam laktat yang lebih banyak yang akan merusak jaringan otak itu
sendiri (Baoezier, 2008). Koreksi segera hiperglikemia dengan insulin subkutan
atau intravena terbukti memperbaikki keluaran pasien (Bustami, 2007). Pemberian
insulin dapat dilihat pada Tabel I
Tabel III. Skala luncur insulin reguler manusia (Anonim, 2007)
Gula darah (mg/dL) Dosis insulin subkutan (Unit)
150-200 2
201-250 4
251-300 6
301-350 8
12. Dislipidemia pada Stroke Akut
Pada pasien yang mengalami faktor resiko dislipidemia dapat diatasi
dengan pemberian statin. Selain menggunakan statin, pada pasien dengan
hipertrigliseridemia atau kadar HDL-C yang rendah dapat diberikan ezetimibe,
niasin atau gemfibrosil (Gofir, 2009).
13. Kenaikan Tekanan Intra Kranial
Tekanan intra kranial yang normal pada orang dewasa adalah 5-20 mmHg.
Tekanan intra kranial dapat meningkat karena beberapa sebab. Penyebab dapat
bersifat sementara saja, misalnya karena batuk dan bersin yang keras, mengejan
dengan kuat, atau hal lainnya yang menyebabkan tekanan dalam sistem vena
meningkat. Hal patologis yang dapat menyebabkan kenaikan tekanan intra kranial
yang berbahaya adalah stroke, cedera kepala, ensefalopati hipertensif dan
sebagainya. Pada sroke iskemik, terjadinya edema serebral merupakan penyebab
kenaikan volume otak; sedangkan pada stroke hemoragik, adanya massa
perdarahan jelas akan menambah massa intrakranial (Wahjoepramono, 2005).
Untuk mengatasi masalah tersebut dapat dilakukan:
a. Meninggikan posisi kepala 20-30°
b. Posisi pasien hendaklah menghindari penekanan vena
c. Hindari pemberian cairan glukosa atau cairan hipotonik
d. Hindari hipertermia
e. Jaga normovolemia
Zat osmoterapi yang sering digunakan adalah manitol, suatu obat osmotik
intravaskuler yang dapat menarik cairan dari jaringan otak yang mengalami
edema dan yang non edema (Gofir, 2009). Dosis manitol yang dianjurkan
0,25-0,50g/kgBB (Anonim, 2007), untuk mengendalikan kenaikan tekanan intrakranial.
Diuretik lain (seperti furosemid) dapat digunakan untuk memberikan diuresis
cepat dan berlanjut dengan menurunkan kenaikan intra kranial (Gofir, 2009).
14. Demam dan Infeksi pada Stroke Akut
Demam akan mempengaruhi outcome stroke karena secara eksperimental
demam akan memperluas jaringan infark. Rekomendasi :
a. Atasi suhu tubuh > 37.5°C dengan obat antipiretika, parasetamol 500 mg
b. Berikan antibiotika pada kasus-kasus infeksi (Rasyid dan Soertidewi, 2007).
Infeksi saluran kemih juga cukup sering terjadi pada pasien stroke dan dapat menyebabkan sepsis pada sekitar 5% pasien. Pneumonia merupakan
penyebab kematian yang cukup sering pada pasien stroke. Hal ini biasanya terjadi pada pasien dengan imobilisasi atau dengan kemapuan batuk yang menurun.
Pneumonia harus dipikirkan jika timbul demam setelah serangan stroke dan
antibiotik yang sesuai harus diberikan (Wahjoepramono, 2005).
15. Gangguan Gastrointestinal pada Stroke Akut
Penggunaan nasogatric tube dicurigai menyebabkan terjadinya perubahan pada mukosa lambung. Pemberian antikoagulasi dan antifibrinolitik pada
penderita dengan riwayat ulkus lambung kadang-kadang menyebabkan
perdarahan lambung. Preparat reseptor H2 antagonis dapat diberikan pada
aspirin, antikoagulasi, fibrinolitik, anti inflamasi non steroid, atau kortikosteroid
(Setyopranoto, 2006).
16. Kejang pada Stroke Akut
Bangkitan kejang dan status epileptikus sering terjadi pada stroke akut. Bangkitan (seizure). Pengobatan dapat dimulai segera setelah bangkitan pertama atau menunggu bangkitan berikutnya. Obat-obatan yang digunakan adalah
fenitoin, karbamasepin, asam valproat, dan obat-obat antiepilepsi yang baru
(Gofir, 2009). Pemberian antikolvusan profilatik pada penderita stroke iskemik
tanpa kejang tidak dianjurkan. Pada stroke hemoragik intraserebral dapat
diberikan obat antiepilepsi profilaksis, selama 1 bulan dan kemudian diturunkan
dan dihentikan bila tidak ada kejang selama pengobatan (Anonim, 2007).
B. Drug Related Problems
Dalam praktek pharmaceutical care harus diperhatikan pertama kali
adalah INDIKASI, kemudian KEEFEKTIFAN, diikuti oleh kesadaran dalam
KEAMANAN dan akhirnya masalah KETAATAN pasien dalam menggunakan
obat tersebut. Indikasi, keefektifan, keamanan dan ketaatan merupakan dasar dari
kajian DRP (Drug Related Problems), hal ini dapat dilihat pada Tabel II.
Tabel IV. Kajian Drug Related Problems (Cipolle, Strand, dan Morley, 2004)
Drug related needs Kajian DRP
INDIKASI Tidak butuh obat
Butuh obat
KEEFEKTIFAN Obat tidak efektif
Dosis kurang
KEAMANAN Efek samping obat
Dosis berlebih
KETAATAN Ketidaktaatan pasien
Masalah-masalah dalam kajian DRP akan dijelaskan sebagai berikut:
1. Tidak butuh obat (unnecessary drug therapy), yang meliputi: tidak ada
indikasi medik untuk terapi obat tersebut, penggunaan obat lebih dari satu
padahal kondisi pasien hanya memerlukan terapi tunggal obat, kondisi medis
yang tidak memerlukan penanganan dengan obat, pemberian obat untuk
mencegah terjadinya efek samping obat. Dan, masalah yang disebabkan oleh
penyalahgunaan obat, alkohol tau merokok.
2. Butuh obat (need for additional drug therapy), meliputi: ada indikasi medik yang memerlukan obat, dibutuhkan pemberian obat untuk mencegah
timbulnya resiko baru, dan diperlukan tambahan obat untuk meningkatkan
kerja obat baik secara sinergis atau aditif.
3. Obat tidak efektif (ineffective drug), meliputi: obat tidak efekif untuk mengatasi masalah medik tertentu, kondisi medik yang sukar disembuhkan
dengan obat, bentuk sedian dari suatu produk obat yang tidak tepat, dan
produk obat yang tidak efektif dengan indikasi yang ditangani.
4. Dosis kurang (dosage too low), meliputi: dosis obat terlalu rendah sehingga respon obat yang diharapkan tidak tercapai, interval pemberian terlalu lama
sehingga tidak tercapai respon yang diharapkan, adanya interaksi obat yang
menyebabkan berkurangnya ketersediaan obat dalam tubuh, dan durasi
pemberian obat terlalu singkat sehingga respon obat belum tercapai.
dengan dosis), interaksi obat yang menyebabkan reaksi tidak diharapkan
(tidak ada kaitannya dengan dosis), dosis obat yang diberikan (administrasi
pemberiannya) terlalu cepat, produk obat yang menyebabkan alergi, dan obat
yang dikontraindikasikan dengan faktor resiko yang ada.
6. Dosis berlebih (dosage too high), meliputi: dosis terlalu tinggi, frekuensi pemberian obat terlalu pendek, durasi pemberian terlalu lama, adanya
interaksi obat yang menyebabkan reaksi tosik, dan cara pemberian yang
sifatnya terlalu cepat.
7. Ketidaktaatan (noncompliance), meliputi: pasien tidak mengerti instruksi penggunaannya, pasien memilih tidak menggunakan obat, pasien lupa, obat
terlalu mahal, pasien tidak dapat menelan atau menggunakannya sendiri, dan
produk obat yang sesuai tidak tersedia (Cipolle dkk, 2004).
C. Unit Stroke
Pada prinsipnya pengobatan stroke akut sangat menentukan kualitas hidup pasien dan bahkan mencegah kematian. Karenanya motto tatalaksana pasien
stroke adalah Time is Brain. Perawatan harus dilakukan di Unit Stroke, karena telah dibuktikan dan diakui oleh FDA-Amerika Serikat dan EUSI (lembaga stroke
Eropa) serta America Heart Asosciation/ American Stroke Council, American
Chest Physician Association sebagai Evidenced based treatment, baik secara organisatoris maupun secara competency based (Misbach, 2007).
bidangnya dalam mengenai penderita stroke dan sebagai konsulen di rumah sakit. Definis kedua adalah ruangan khusus di rumah sakit yang menyediakan tempat
tidur khusus untuk penderita-penderita yang memerlukan perawatan oleh tim yang
terdiri atas spesialis-spesialis. Definis ketiga adalah tempat khusus di rumah sakit
yang sudah disiapkan bagi penderita stroke dan penderita stroke yang memerlukan pelayan rehabilitasi serta kemampuan pelayanan profesional dalam suatu unit
yang tetap (cit., Gofir 2009).
Anggota tim stroke harus mempunyai kompetensi dan pengetahuan
mengenai tatalaksana stroke yang meliputi:
1. Melakukan diagnosis, terapi, perawatan dan evaluasi stroke akut
2. Membantu pemulihan penderita stroke seoptimal mungkin
3. Menurunkan insidensi stroke melalui usaha prevensi primer dengan edukasi.
4. Mengimplementasikan prevensi primer untuk menurunkan resiko stroke
ulang
5. Menyelenggarakan pendidikan dan pelatihan serta pengembangan riset stroke
(Gofir, 2009).
D. Keterangan Empiris
Penelitian ini diharapkan dapat memberikan informasi mengenai evaluasi
pengobatan pasien stroke rawat inap di Unit Stroke RSUD Banyumas tahun 2010 (Januari-April) yang meliputi: butuh obat (need for additional drug therapy), tidak butuh obat (unnecessary drug therapy), obat yang tidak efektif (ineffective drug), dosis kurang (dosage too low), dosis berlebih (dosage too high), dan reaksi
karakteristik pasien, gambaran penggunaan obat, lama inap dan keadaan waktu
67
BAB III
METODE PENELITIAN
A. Jenis dan Rancangan Penelitian
Penelitian ini termasuk jenis penelitian non eksperimental dengan
rancangan deskriptif evaluatif yang bersifat retrospektif. Penelitian ini termasuk
penelitian non eksperimental karena tidak ada perlakuan dari peneliti pada subjek
uji. Rancangan deskriptif evaluatif karena penelitian ini bertujuan mendapat
gambaran dan mengevaluasi fenomena kesehatan yang terjadi. Bersifat
retrospektif karena data yang digunakan berdasarkan catatan rekam medik dari
pasien stroke rawat inap RSUD Banyumas tahun 2010 (Januari-April).
B. Definisi Operasional
1. Pasien dalam penelitian ini adalah pasien yang telah terdiagnosis stroke akut baik iskemik maupun hemoragik yang menjalani perawatan inap di Unit
Stroke Rumah Sakit Umum Daerah Banyumas pada tahun 2010 (Januari-April).
2. Unit Stroke adalah ruang rawat inap intensif RSUD Banyumas untuk
menangani secara khusus pasien yang didiagnosa stroke.
3. Lembar rekam/catatan medik merupakan lembar catatan medik dari pasien
stroke akut Unit Stroke Rumah Sakit Umum Daerah Banyumas yang berisi
data umum pasien Unit Stroke pada tahun 2010 (Januari-April) beserta
4. Faktor risiko stroke adalah faktor yang memungkinkan memperbesar kejadian
stroke iskemik atau hemoragik yang dimiliki oleh pasien.
5. Terapi stroke akut adalah terapi farmakologis yang diterima oleh pasien stroke
akut Unit Stroke RSUD Banyumas pada tahun 2010 (Januari-April). Terapi
non farmakologi tidak dibahas dalam penelitian ini.
6. Pengelompokkan obat adalah obat-obat yang digunakan oleh pasien stroke
akut Unit Stroke RSUD Banyumas pada tahun 2010 (Januari-April) yang
kemudian dikelompokkan sesuai dengan MIMS Indonesia Edisi 8 2008/2009 .
7. Drug Related Problems (DRP) adalah suatu peristiwa yang tidak diinginkan yang melibatkan atau dicurigai melibatkan terapi obat yang berpotensi
bertentangan dengan hasil yang diharapkan. DRP ini meliputi : tidak butuh
obat, butuh obat, obat tidak efektif, dosis kurang, dosis berlebih dan efek
samping obat.
8. Evaluasi pengobatan adalah pengevaluasian obat secara DRP dengan
menggunakan metode SOAP yaitu Subjective, Objective, Assessment, dan
Plan. Penelitian ini bersifat retroprospektif sehingga Plan diganti dengan
Suggestion (Saran), yang diharapkan dengan saran ini dapat membantu sebagai bahan pertimbangan keputusan dikemudian hari.
9. Pasien keluar dalam keadaan membaik adalah keadaan stroke yang dialami
oleh pasien sudah tidak membahayakan jiwanya. Tidak berkaitan dengan
C. Subyek penelitian
Subjek penelitian yang digunakan dalam penelitian ini adalah semua
pasien stroke akut Unit Stroke di Rumah Sakit Umum Daerah Banyumas tahun 2010 yang menjalani rawat inap pada bulan Januari sampai April.
D. Bahan Penelitian dan Lokasi Penelitian
Bahan penelitian yang digunakan dalam penelitian ini adalah lembar
rekam medik (RM) atau catatan medik pasien stroke akut Unit Stroke tahun 2010 (Januari-April) yang tersedia. Penelitian ini dilakukan Rumah Sakit Umum
Daerah Banyumas Jalan Rumah Sakit No.1 Banyumas (Kabupaten
Banyumas-Jawa Tengah).
E. Jalannya Penelitian
Dalam menyelesaikan penelitian ini dibagi dalam 3tahap yaitu:
1. Persiapan dan Pengumpulan Data
Dilakukan survei terhadap jumlah pasien stroke yang ada di RSUD
Banyumas pada tahun sebelumnya yaitu 2009 serta fasilitas rawat inap pasien
stroke. Penelitian ini dilakukan pada tahun 2010 sehingga belum didapatkan data perhitungan jumlah pasien yang lengkap. Terdapat dua tempat perawatan untuk
pasien stroke yaitu di Bangsal Rumah Sakit (tempat rawat inap biasa) dan Unit
Stroke (tempat rawat inap intensif). Penelitian dilakukan di Unit Stroke karena jarangnya penelitian di Unit Stroke dan pemilihan sampel untuk penelitian ini lebih mudah, karena semua pasien yang dirawat di unit ini sudah pasti mengalami
stroke. Diperoleh 15 lembar catatan medis pada Unit Stroke dari pasien stroke
Sehingga, 15 lembar catatan medis ini digunakan sebagai bahan penelitian. Data
yang dikumpulkan meliputi: identitas pasien, keadaan pasien pada waktu masuk
RS, diagnosis, riwayat penyakit, riwayat merokok, hasil CT-Scan, hasil
laboratorium, pengecekan tekanan darah, daftar obat yang diberikan, dan keadaan
pasien keluar dari Unit Stroke.
2. Pengolahan Data
Pada tahapan ini data yang sudah dicatat dilakukan pengolahan
berdasarkan tujuan penelitian ini. Dilakukan pengelompokkan data yaitu umur,
jenis kelamin, jenis stroke, riwayat hipertensi, riwayat merokok, riwayat stroke
dan tingkat kesadaran saat masuk untuk karakteristik pasien, sedangkan
pengelompokkan obat digunakan untuk menunjukkan gambaran obat yang
dipakai. Dalam pengelompokkan obat digunakan MIMS Indonesia Edisi 8
2008/2009. Lama inap di Unit Stroke dan keadaan keluar pasien juga dilakukan pengelompokkan. Hasil pengelompokkan tersebut disajikan dalam bentuk
diagram atau bagan untuk memberi gambaran yang jelas.
Pengolahan data untuk Drug Related Problems yang terjadi dalam masa pengobatan dilakukan berdasarkan standar yang ada, yaitu menggunakan :
a. Guideline Stroke 2007 PERDOSSI
b. Standar Pelayanan Medis Rumah Sakit Umum Banyumas tahun 2009
c. dan, pustaka lain yang terkait seperti: Farmakologi dan Terapi Edisi 5, Drugs Information Handbooks dan makalah-makalah mengenai stroke.
Kemudian dihitung fenomena Drug Related Problems yang ada dan
3. Evaluasi Kasus
Kasus yang ada akan dievaluasi dengan metode SOAP (Subjective,
Objective, Assessment, Plan), Plan pada hal ini diganti dengan Suggestion. yang diharapkan dengan saran ini dapat membantu sebagai bahan pertimbangan
keputusan dikemudian hari. Pengevaluasian ini didasarkan pada standar dan
pustaka yang ada.
F. Keterbatasan Penelitian
Penelitian ini bersifat retrospektif sehingga mempunyai banyak
kelemahan. Peneliti mengetahui kondisi pasien secara tidak langsung yaitu berasal
dari catatan medik yang ada, tetapi lembaran catatan medik yang tersedia kurang
detail dan lengkap terutama hasil laboratorium sehingga ada beberapa informasi
pasien yang tidak lengkap, hal ini menyulitkan peneliti mengetahui kondisi pasien
secara utuh selama masa perawatan di Unit Stroke. Dalam mengatasi masalah
67
BAB IV
HASIL DAN PEMBAHASAN
A. Karakteristik Pasien
Pada penelitian ini akan disajikan karakteristik 15 pasien Unit Stroke
RSUD Banyumas 2010 (Januari-April) meliputi beberapa aspek, antara lain:
umur, jenis kelamin, jenis stroke, riwayat hipertensi, riwayat merokok, riwayat
stroke dan tingkat kesadaran saat masuk, berdasarkan rekam medis yang ada. Karakteristik umur, jenis kelamin, riwayat hipertensi, riwayat merokok, dan
riwayat stroke merupakan beberapa faktor resiko dari stroke. Jenis stroke
disajikan untuk memperjelas gambaran patologis pasien stroke. Tingkat kesadaran pasien untuk menggambarkan keadaan pasien saat masuk.
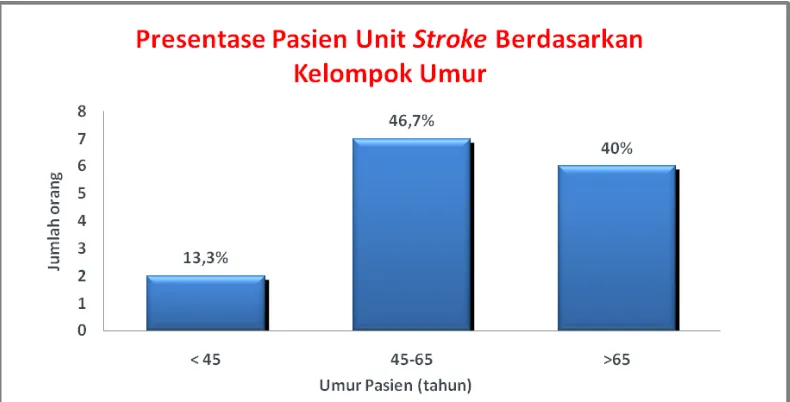
1. Umur Pasien
Berdasarkan data yang diperoleh usia pasien Unit Stroke berkisar 40 sampai 81 tahun untuk lebih jelasnya akan dibagi dalam tiga kelompok umur yang
disajikan pada Gambar 1.
Pasien berumur 45-65 tahun memiliki presentase paling tinggi (46,7%)
kemudian diikuti oleh pasien yang berusia >65 tahun (40%) dan <45 tahun
(13,3%). Hasil ini mendekati dengan hasil penelitian profil stroke di Indonesian yang dilakukan oleh Survey ASNA di 28 Rumah Sakit di Indonesia yaitu 11,8%
Gambar 1. Presentase Pasien Unit Stroke Berdasarkan Kelompok Umur di RSUD Banyumas Tahun 2010 (Januari-April)
Kebanyakan orang awam dan bahkan sebagian dokter masih memilikki
pandangan bahwa stroke adalah penyakit yang hanya dialami oleh orang dewasa dan lanjut usia. Stroke sering dikaitkan dengan keadaan hipertensi kronik dan penyempitan pembuluh darah akibat aterosklerosis. Padahal, banyak laporan
kasus stroke iskemik maupun hemoragik yang dialami oleh pasien yang masih
muda (Wahjoepramono, 2005).
Pada penelitian ini diketahui 2 pasien (13,3%) berusia <45 tahun
menderita stroke. Pada kasus no. 1 (44 tahun/ stroke hemoragik) dan no. 12 (40 tahun/ stroke iskemik). Dilihat dari umur 2 pasien tersebut, pasien dapat dikatakan sebagai pasien dewasa muda. Menurut Japardi 2002, salah satu penyebab
terjadinya stroke pada usia ini disebabkan oleh kardioemboli.
Paling banyak stroke dialami oleh pasien yang berusia 45-65 tahun (usia dewasa tengah) daripada yang berusia di atas 65 tahun. Kejadian ini mungkin
yang membuat stress akibat dari tanggung jawab kehidupan yang berat dan
berganda, seperti mengurus rumah, berkarir, mengurus usaha, mengurus
anak-anak dan merawat orang tua yang sudah lanjut usia atau memulai karir baru di
pertengahan usia (Gallagher, Lachman, Merrill, dan Verbrugge dalam Tirtawati
dan Zulkaida, 2008). Gaya hidup yang sibuk tersebut, membuat sebagian orang
tidak mempedulikan kesehatannya, sehingga berisiko terkena faktor-faktor risiko
stroke yang kemudian dapat menyebabkan kejadian stroke.
2. Jenis Kelamin
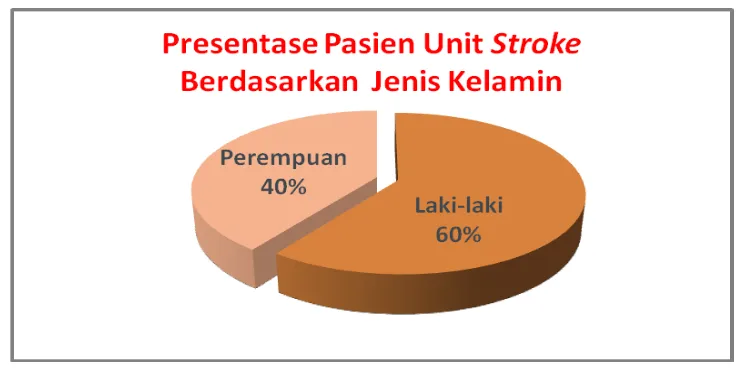
Berdasarkan hasil penelitian pasien laki-laki jumlahnya 1,5 kali lipat dari
banyaknya pasien perempuan. Pada Gambar 2 dapat dilihat jumlah pasien
laki-laki sebanyak 60% dan perempuan 40%.
Gambar 2. Presentase Pasien Unit Stroke Berdasarkan Jenis Kelamin di RSUD Banyumas pada Tahun 2010 (Januari-April)
Pada penelitian ini pasien berjenis kelamin perempuan berjumlah 6
pasien (40%) bila dikaitkan dengan umurnya, lima diantaranya berusia > 60 tahun
(kasus no. 7, 9, 10, 13 dan 15), umumnya pada usia tersebut pasien mengalami
jantung koroner, stroke, demensia, dan kanker usus besar pada wanita meningkat
(Said, 2004).
3. Jenis Stroke
Dalam menetukan apakah pasien mengalami pasien stroke iskemik atau
hemoragik perlu melakukan pemeriksaan yang menunjang. Diagnosis jenis stroke
ini dapat ditentukan dengan gold standart (baku emas) yaitu menggunakan
pemeriksaan CT-Scan kepala karena memiliki sensitifitas yang tinggi untuk
membedakan kedua stroke (Gofir, 2009). Umumnya kejadian stroke iskemik lebih
besar daripada stroke hemoragik. Berdasarkan hasil CT-Scan yang dilakukan
pasien seperti pada Gambar 3 diketahui 33% pasien menderita stroke iskemik dan 67% stroke hemoragik.
Di RSUD Banyumas secara umum jumlah pasien stroke iskemik lebih
besar daripada yang hemoragik, tetapi pada penelitian ini ternyata jumlah pasien
stroke hemoragik yang di Unit Stroke lebih besar. Hal ini dikarenakan, tidak semua pasien stroke dapat masuk ke Unit Stroke, biasanya pasien yang
benar-benar membutuhkan perawatan yang intensif. Pada stroke hemoragik umumnya
pasien masuk dalam keadaan yang sudah parah dan kejadian kematian bila tidak
Gambar 3. Presentase Pasien Unit Stroke Berdasarkan Jenis Stroke di RSUD Banyumas pada Tahun 2010 (Januari-April)
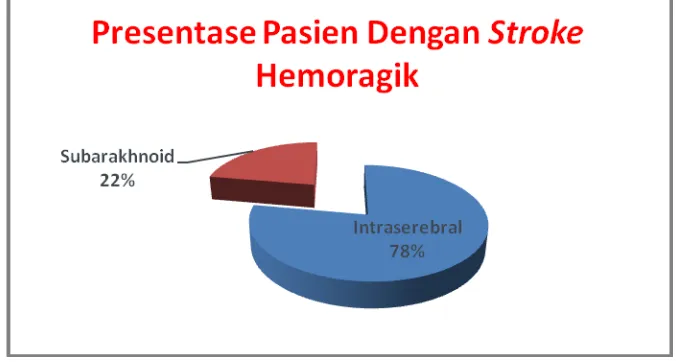
Gambar 4. Presentase Pasien Dengan Stroke Hemoragik di RSUD Banyumas pada Tahun 2010 (Januari-April)
Dalam penanganan stroke hemoragik pada Guidelines Stroke 2007 harus
dibedakan antara stroke hemoragik intraserebral dan stroke hemoragik
subarakhnoid karena masing-masing memiliki penanganan khusus yang berbeda.
stroke hemoragik subarakhnoid, berarti kejadian stroke hemoragik intraserebral lebih besar.
4. Riwayat Hipertensi
Hipertensi merupakan faktor risiko terpenting untuk semua tipe stroke
baik stroke hemoragik maupun stroke infark. Risiko stroke meningkat 1,6 kali setiap peningkatan 10 mmHg tekanan darah sistolik (Gofir,2009). Dari penelitian
yang dilakukan 80% pasien unit stroke ini, memilikki riwayat hipertensi
sebelumnya seperti pada Gambar 5.
Gambar 5. Presentase Pasien Unit Stroke Dengan Riwayat Hipertensi di RSUD Banyumas pada Tahun 2010 (Januari-April)
Berdasarkan Anonim (2006), paling sedikit 50% pasien yang diresepkan
obat hipertensi tidak meminumnya sesuai rekomendasi. Pasien yang
menghentikan terapi antihipertensinya lima kali lebih besar kemungkinan terkena
Gambar 6. Presentase Riwayat Pengobatan Hipertensi Pasien Stroke di RSUD Banyumas pada Tahun 2010 (Januari-April)
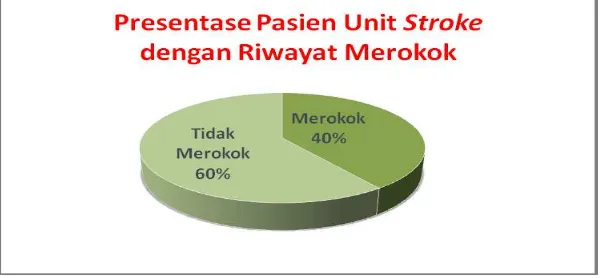
5. Riwayat Merokok
Merokok menyebabkan peninggian viskositas darah, meninggikan kadar
fibrinogen, mendorong agregasi platelet, meninggikan tekanan darah,
meninggikan hematokrit dan menurunkan HDL serta menaikan LDL kolesterol
(Anonim, 2007). Pada penelitian ini 40% pasien (Gambar 7) adalah perokok
aktif. Banyak bahaya dari merokok yang ada tersebut juga merupakan faktor yang
dapat menyebabkan kejadian stroke, sehingga disarankan pasien tersebut untuk berhenti merokok. Berdasarkan jenis kelaminnya, pasien perokok aktif ini
semuanya berjenis kelamin laki-laki.
6. Riwayat Stroke
Sekitar 12% penderita mengalami serangan stroke pada tahun pertama
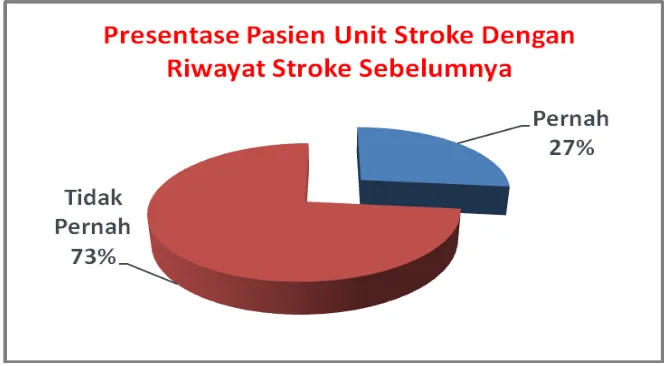
dan 30% terjadi dalam waktu 5 tahun (Susilo, 2008). Pada penelitian ini 27 % atau
4 pasien pernah mengalami stroke sebelumnya dan kejadian stroke dalam
penelitian ini kurang dari setahun dari kejadian stroke sebelumnya. Besar pasien dengan riwayat stroke dapat dilihat pada Gambar 8.
Gambar 8. Pasien Unit Stroke Dengan Riwayat Stroke Sebelumnya di RSUD Banyumas pada Tahun 2010 (Januari-April)
7. Tingkat Kesadaran Pasien Saat Masuk Unit Stroke
Pada saat pasien masuk Unit Stroke perlu diketahui apakah terjadi
penurunan kesadaran atau tidak. Umumnya tingkat kesadaran pasien dibagi
menjadi empat yaitu Compos Mentis (CM), Somnolen, Stupor, dan Koma.
Gambar 9. Tingkat Kesadaran Pasien Saat Masuk Unit Stroke di RSUD Banyumas pada Tahun 2010 (Januari-April)
B. Gambaran Penggunaan Obat
Strategi penanganan pasien stroke dapat dibagi dua yaitu secara
farmakolgi dan non farmakologi (pembedahan atau operasi). Berdasarkan
keterangan yang diperoleh dari tenaga medis Unit Stroke RSUD Banyumas,
pasien jarang sekali mendapat penanganan operasi, dan penanganannya lebih ke
pemberian obat (farmakologi). Dari 15 kasus yang ada, semua tidak melakukan
operasi atau pembedahan untuk mengatasi strokenya. Pada penelitian ini, akan menggambarkan obat-obat apa saja yang digunakan oleh pasien selama masa
Pada Tabel V, kita dapat melihat pengelompokkan obat berdasarkan
kelas terapinya berdasarkan MIMS Indonesia Edisi 8 2008/2009.
Tabel V. Kelas terapi obat dan presentase penggunaannya pada pasien Unit Stroke RSUD Banyumas pada tahun 2010 (Januari-April)
No Kelas Terapi Obat
Jumlah kasus
Presentase (%)
1 Sistem saluran cerna 13 86,7
2 Sistem kardiovaskular dan hematopoietik 15 100,0
3 Sistem pernapasan 5 33,3
4 Sistem saraf pusat 15 100,0
5 Sistem muskoletal 1 6,7
6 Antiinfeksi 13 86,7
7 Sistem endokrin dan metabolik 1 6,7
8 Vitamin dan mineral 8 53,3
9 Mata 2 13,3
Berdasarkan pengelompokkan tersebut, diperoleh 9 kelas terapi obat.
Obat sistem kardiovaskular dan sistem saraf pusat paling banyak digunakan
dengan presentase 100% dari seluruh kasus yang ada. Hal ini dikarenakan,
penyakit stroke merupakan jenis penyakit kardiovaskular sehingga obat yang
digunakan adalah obat kardiovaskular. Penyakit stroke menyerang bagian otak, yang merupakan pusat pengendali saraf tubuh, sehingga penggunaan obat dari
kelas terapi sistem saraf pusat banyak digunakan.
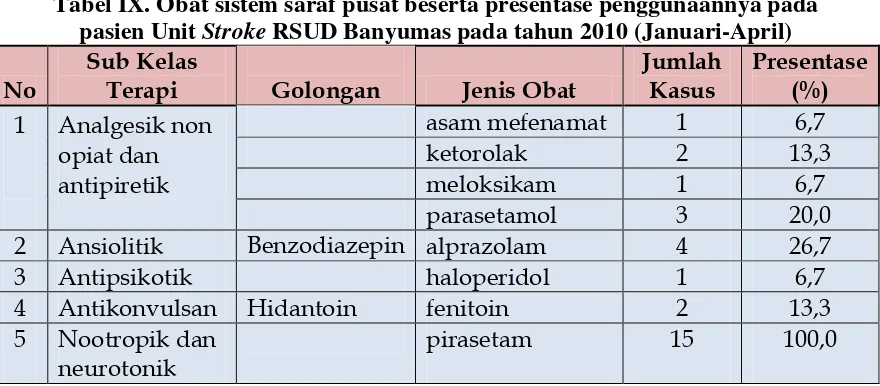
1. Sistem Saluran Cerna
Sub kelas terapi, golongan, jenis obat, jumlah kasus beserta
Tabel VI. Obat untuk sistem saluran cerna beserta presentase
penggunaannya pada pasien Unit Stroke RSUD Banyumas pada tahun 2010 (Januari-April)
No
Sub Kelas
Terapi Golongan Jenis Obat
Jumlah
Pada kelas terapi ini obat yang paling banyak digunakan adalah sub kelas
terapi antasid, obat antirefluks dan antiulserasi terutama ranitidin (80%). Banyak
digunakan karena pasien stroke ada yang memiliki masalah pada lambungnya
(pasien geriatri umumnya banyak yang memiliki masalah ini) dan mencegah
terjadinya stress ulcer, dan untuk mengatasi obat-obat yang berefeksamping
menggangu lambung. Obat antidiare diberikan pada pasien yang mengalami diare
selama masa perawatan.
2. Sistem Kardiovaskular
Obat-obat kardiovaskular yang digunakan adalah obat jantung,
antiangina, ACE inhibitor, penyekat beta, antagonis kalsium, Angiotensin II Reseptor Blocker (ARB), diuretik, vasodilator perifer dan aktivator serebral, obat dislipidemia, hemostatik, dan antikoagulan, antiplatelet, dan fibrinolitik (Tabel
VII). Dari tiap sub kelas terapi tersebut, akan diinformasikan golongan dan jenis