BAB I I
T I N J AU AN PU ST AK A
2 .1 . PPOK
2.1.1. Definisi PPOK
Penyakit paru obstruktif kronik (PPOK) merupakan penyakit yang umumnya dapat dicegah dan diobati, ditandai dengan adanya keterbatasan aliran udara yang terus-menerus
yang biasanya progresif dan berhubungan dengan respons inflamasi kronis ditingkat saluran
napas dan paru-paru terhadap partikel atau gas berbahaya. Eksaserbasi dan komorbiditas
berkontribusi terhadap tingkat keparahan seluruh individu pasien.
Keterbatasan aliran udara yang kronis pada penyakit paru obstruktif kronis disebabkan
oleh kombinasi antara penyakit jalan nafas kecil dan destruksi parenkim. Inflamasi kronis
menimbulkan perubahan struktural dan penyempitan saluran nafas kecil. Destruksi dari
parenkim paru yang juga disebabkan oleh proses peradangan menyebabkan hilangnya
perlekatan alveolus terhadap jalan nafas kecil dan menurunkan elastisitas paru, sehinga
perubahan tersebut mengurangi kemampuan jalan napas untuk tetap terbuka saat ekspirasi. 18
PPOK merupakan penyakit yang progresivitasnya lambat, meskipun tingkat
progresivitasnya bervariasi. Ini merupakan suatu konsep yang penting atas dampak
perkembangan PPOK kedepan berdasarkan aktifitas penyakit, tingkat keparahan dan dampak
pada pasien. Aktivitas dari penyakit mempengaruhi proses dari keparahan penyakit kedepan
yang tergantung dari saat terjadinya serangan penyakit seperti proses yang sangat aktif akan
menghasilkan penyakit yang lebih parah pada usia lebih muda. Demikian pula, tingkat
keparahan penyakit akan memiliki dampak yang berbeda-beda pada pasien, hal ini
tergantung pada tingkat perkembangan dari PPOK. Perubahan kecil yang berkembang cepat
lebih cenderung memiliki dampak yang lebih besar pada pasien dengan usia lebih muda
dibandingkan perubahan yang sama yang berkembang secara berlahan-lahan terjadi pada
pasien usia lebih tua.
18
19
Hal ini, semakin diperkuat dengan adanya perubahan besar pada spirometri, yang
memiliki beberapa fenotipe yang berbeda-beda, baik secara klinis dan patologis, terjadinya
komorbiditas yang mungkin memiliki beberapa kesamaan secara fisiologis, namun berbeda
dalam mekanisme patologis.
2.1.2. EPIDEMIOLOGI PPOK
19
Di masa lalu, definisi dan variabel yang tepat terhadap PPOK mengalami kesulitan dalam mengukur prevalensi, morbiditas, dan mortalitas. Selain itu, ketidak tahuan dan
kesalahan diagnosa PPOK menyebabkan tidak signifikan dilaporkan. Hal tersebut tersebar
luas diseluruh negara dan tergantung pada tingkat kesadaran dan pemahaman tentang PPOK
diantara profesional kesehatan, organisasi pelayanan kesehatan dan ketersediaan obat untuk
pengobatan PPOK.
Akhir-akhir ini PPOK semakin menarik untuk dibicarakan oleh karena prevalensi dan
angka mortalitas yang terus meningkat. Sebagai penyebab kematian, PPOK menduduki
peringkat ke empat setelah penyakit jantung, kanker dan penyakit serebro vaskuler. Biaya
yang dikeluarkan untuk penyakit ini mencapai $ 24 milyar per tahunnya. 20
Prevalensi, morbiditas, dan mortalitas PPOK bervariasi di seluruh negara. Seringkali,
prevalensi PPOK secara langsung berkaitan dengan prevalensi merokok, meskipun di banyak
negara, baik itu pekerja yang merokok di luar maupun didalam ruangan menyebabkan polusi
udara. Ada juga polusi yang diakibatkan oleh pembakaran kayu dan bahan bakar lainnya
merupakan faktor risiko utama terjadinya PPOK. Prevalensi penduduk di dunia terhadap
PPOK diproyeksikan meningkat dalam dekade mendatang akibat paparan terus menerus
terhadap faktor risiko.
21
Begitu kompleksnya, dari data yang ada dapat diambil beberapa kesimpulan
mengenai prevalensi PPOK, paling tidak dapat meningkatkan kualitas data. Suatu tinjauan
secara sistematis dan studi meta analisis yang dilakukan di 28 negara antara tahun 1990 dan
2004 serta studi tambahan dari Jepang, memberikan bukti bahwa prevalensi PPOK cukup
tinggi pada perokok dan bekas perokok dibandingkan tidak perokok terhadap usia ≥ 40
tahun daripada usia ≤ 40 tahun, dan Pria dibandingkan Wanita. 20
11
kesehatan rumah tangga Dep. Kes. RI tahun 1992, PPOK bersama asma bronkial menduduki
peringkat ke enam.
The Latin American Project for the Investigation of Obstructive Lung Disease
(PLATINO) meneliti prevalansi keterbatasan aliran udara paska bronkodilator diantara
orang-orang usia ≥ 40 tahun pada 5 kota terbesar di Amerika Latin; Brazil, Chili. Meksiko,
Uruguay dan Venezuela. Di setiap negara, prevalensi PPOK meningkat tajam dengan
bertambahnya usia, dimana prevalensi tertinggi usia ≥ 60 tahun, mulai dari yang terendah
7,8% di kota Mexiko, dan tertingi 19,7% di Montevideo Uruguay. Pada semua negara
prevalensi dari PPOK Pria dan Wanita, sama dengan temuan dari kota-kota Eropa seperti di
Salzburg.
21
18
Morbiditas pasien PPOK diperoleh dari kunjungan ke dokter, pelayanan gawat darurat,
dan pasien rawat inap di rumah sakit. Morbiditas akibat PPOK meningkat dengan
bertambahnya usia dan dipengaruhi oleh kondisi komorbiditas penyakit kronis lain
(misalnya, penyakit jantung, gangguan muskuloskeletal, diabetes mellitus) yang sering pada
pasien dengan PPOK dan dapat berdampak pada status kesehatan pasien, serta mengganggu
manajemen dari PPOK.
PPOK sering terdaftar sebagai kontribusi penyebab kematian oleh karena itu The
Global Burden of Disease Study memproyeksikan bahwa PPOK menjadi peringkat keenam
sebagai penyebab kematian pada tahun 1990, dan menjadi penyebab utama ketiga kematian
di seluruh dunia pada tahun 2020, selanjutnya PPOK diperkirakan akan menjadi penyebab
utama kematian keempat pada tahun 2030. Namun demikian PPOK adalah salah satu
penyebab paling penting dari kematian di sebagian besar negara. Peningkatan mortalitas ini
terutama didorong oleh perluasan epidemi merokok, berkurangnya penyebab umum dari
kematian yang lain, dan meningkatnya proses penuaan pada populasi dunia. 20
2.1.3. Patologi, Patogenesis Dan Patofisiologi
18
2.1.3. A. Patologi
Inhalasi asap rokok dan partikel berbahaya lainnya seperti asap dari bahan bakar
menyebabkan radang paru-paru, sebagai respon normal yang terjadi pada pasien yang
mengalami PPOK. Respon inflamasi kronis ini dapat menyebabkan kerusakan jaringan
parenkim dan mengganggu perbaikan dan mekanisme pertahanan normal yang
mengakibatkan fibrosis saluran napas kecil. Perubahan patologis menyebabkan
terperangkapnya udara dan keterbatasan aliran udara yang progresif. Suatu gambaran singkat
berikut perubahan patologis pada PPOK, mekanisme seluler dan molekuler serta bagaimana
kelainan ini mendasari dan gejala karakteristik penyakit secara fisiologis.
Perubahan inflamasi kronis dengan peningkatan jumlah dari jenis sel inflamasi serta
perubahan struktural yang dihasilkan dari cedera berulang dan perbaikan, ditemukan di
saluran napas, parenkim paru dan pembuluh darah paru pada pasien PPOK. Secara umum,
perubahan ini meningkat dengan keparahan penyakit dan menetap meskipun telah berhenti
merokok.
22
18
(Gambar 2.1.3.1)
2.1.3. B. Patogenesis
Patogenesis dari Peradangan pada saluran pernapasan pasien PPOK menunjukkan
perubahan dari respon inflamasi pada saluran pernafasan terhadap iritasi kronis seperti asap
rokok. Mekanisme peradangan ini terjadi pada PPOK namun belum dipahami secara
genetik. Peradangan pada paru-paru dapat berlanjut walaupun sudah berhenti merokok
melalui mekanisme yang tidak diketahui, meskipun auto antigen dan mikro organisme
persisten yang mungkin memainkan peranan. Stres Oksidative dan kelebihan proteinase di
paru-paru menyebabkan perubahan lebih lanjut pada peradangan paru. Bersamaan dengan
mekanisme ini menyebabkan perubahan patologis karakteristik pada PPOK.
Stres oksidatif mungkin merupakan mekanisme penting dalam memperkuat terjadinya
PPOK. Biomarker stres oksidatif meningkat dalam pernapasan, dahak dan sirkulasi sistemik
pada PPOK. Stres oksidatif semangkin meningkat pada PPOK eksaserbasi. Oksidan yang
dihasilkan oleh asap rokok dan partikel inhalasi lainnya dilepaskan dari aktivitas sel-sel
inflamasi seperti makrofag dan neutrofil.
23
18,24
Bukti ini semakin diperkuat dengan ketidakseimbangan protease dan antiprotease di
paru-paru pada pasien PPOK, dimana protease bekerja menghancurkan komponen jaringan
ikat dan antiprotease melindungi paru terhadap kerja dari protease. Beberapa protease, yang
berasal dari sel-sel inflamasi dan sel epitel meningkat pada pasien PPOK dan mereka dapat
berinteraksi satu sama lain. Protease memediasi penghancuran elastin, suatu komponen
utama jaringan ikat di parenkim paru yang diyakini menjadi gambaran penting dari emfisema
dan mungkin bersifat Irreversibel.
18,22
(Gambar 2.1.3.2)
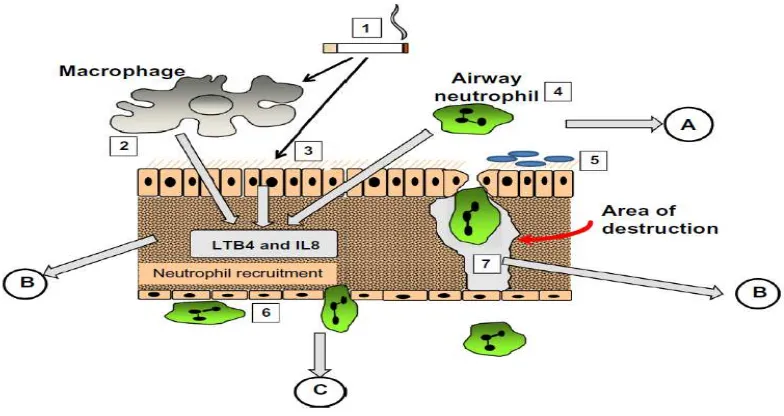
Gambar 2.1.3.2. Proses Patologi yang terlibat dalam Empisema. Keterangan:
19
1. Asap rokok mengaktifkan makrofag. A. Deteksi Marker yang mempenga 2. Sel epitel ruhi saluran napas.
3. Neutrofil pada saluran nafas B. LTB4, leukotriene B4; 4. Terlepasnya sitokin pro inflamasi IL8, Interlaukin 8
dan Neutropil kemo atraktan. C. Reflek dari peristiwa (migrasi
5. Produksi Mukus yang berlebihan. Neutropil dan aktivitas makropag) 6. Terjadinya adhesi dan migrasi.
2.1.3. C. Patofisiologi
Keterbatasan aliran udara dan terperangkapnya udara akibat peradangan dan
penyempitan saluran napas di perifer menyebabkan penurunan FEV1. Rusaknya parenkim
karena emfisema juga berkontribusi terhadap keterbatasan aliran udara disebabkan
berkurangnya elastisitas. Kombinasi dari keduanya semakin memperberat keterperangkapan
udara selama ekspirasi, mengakibatkan hiperinflasi.25 Hiperinflasi didefinisikan sebagai
peningkatan volume udara yang tersisa di paru-paru pada akhir ekspirasi spontan, terjadi
ketika beristirahat FRC (fungsional residual capacity) atau end expiratory lung volume
(EELV) meningkat di atas normal.
Ketidak normalan pertukaran udara dapat mengakibatkan hipoksemia, hiperkapnia
dan beberapa mekanisme yang dapat terjadi pada PPOK. Yang utama adalah ventilasi 26
-perfusi
(VA/Q). Penurunan pergerakan ventilasi dapat menyebabkan retensi karbon dioksida,
terutama bila dikombinasikan dengan berkurangnya pergerakan perfusi.
Hipersekresi mukus, menghasilkan batuk produktif yang kronis, adalah gambaran dari
bronkitis kronis dan tidak selalu berhubungan dengan keterbatasan aliran udara. Sebaliknya,
tidak semua pasien dengan PPOK memiliki gejala hipersekresi mukus. Bila ada, itu adalah
karena peningkatan jumlah sel goblet dan pembesaran kelenjar submukosa sebagai respons
terhadap iritasi kronik jalan napas.
27
Hipertensi pulmonal akibat dari perkembangan perjalanan dari PPOK. Hal ini dapat
disebabkan oleh vasokonstriksi arteri pulmonalis kecil yang mengalami hipoksia, akhirnya
mengakibatkan perubahan struktural yang meliputi hiperplasia intima dan hipertrofi otot
polos dan hilangnya ruang kapiler paru karena emfisema. Pada pembuluh darah paru, respon
inflamasi mirip dengan yang terlihat di saluran napas. Hipertensi pulmonal berat dapat
menyebabkan hipertrofi ventrikel kanan dan akhirnya gagal jantung kanan. 28
Gejala eksaserbasi pernafasan sering terjadi pada pasien dengan PPOK, ini dipicu
oleh infeksi bakteri atau virus, polusi lingkungan atau faktor yang tidak diketahui. Selama
eksaserbasi, sering terjadi kekambuhan peradangan, peningkatan hiperinflasi dan
terperangkapnya udara, berkurangnya aliran ekspirasi, dan meningkatnya gejala sesak. Disini
juga terjadi penurunan dari VA/Q yang tidak normal, yang dapat mengakibatkan
hipoksemia dan hiperkapnia. Kondisi medis lainnya seperti pneumonia, tromboemboli, dan
gagal jantung akut dapat memperburuk eksaserbasi PPOK.29
2.1.4. Diagnosa Dan Penilaian
2.1.4. A. Diagnosa
Diagnosis klinis PPOK harus dipertimbangkan dalam setiap pasien yang memiliki
dyspnea, batuk kronis dan produksi sputum serta riwayat paparan terhadap faktor risiko
untuk penyakit ini. Spirometri diperlukan untuk membuat diagnosa klinis dalam konteks
tersebut.
Kriteria spirometri untuk keterbatasan aliran udara ditetapkan setelah
pasca-bronkodilator dengan perbandingan rasio FEV1/FVC kurang dari 0.70. Kriteria ini
sederhana, independen dari nilai referensi dan telah digunakan dalam berbagai bentuk uji
klinis sebagai bukti dasar dari beberapa rekomendasi pengobatan yang digunakan. Meskipun
pasca 18
-bronkodilator spirometri diperlukan untuk diagnosis dan penilaian keparahan PPOK,
derajat reversibilitas dari keterbatasan aliran napas (misalnya, mengukur FEV1 sebelum dan
sesudah bronkodilator atau kortikosteroid ) tidak lagi dianjurkan.
Gejala karakteristik dari PPOK bersifat kronis dan sesak nafas yang progresif, batuk,
dan produksi dahak. Batuk kronis dan produksi dahak dapat berkembang menjadi
keterbatasan aliran napas yang dialami bertahun-tahun. Pada individu, khususnya mereka
yang terpapar faktor risiko PPOK dengan gejala harus diperiksa untuk mencari dasar
penyebab dan mengambil tindakan yang tepat.
30
Suatu riwayat kesehatan secara rinci terhadap pasien baru harus diketahui dan diduga
memilik PPOK,harus ditanya :
31
• Terpapar dengan faktor risiko
• Riwayat kesehatan terdahulu
• Riwayat keluarga PPOK atau penyakit pernapasan kronis yang lain
• Riwayat eksaserbasi PPOK atau rawat inap sebelumnya terhadap gangguan pernafasan
• Adanya komorbiditas
• Dampak penyakit pada kehidupan pasien
• Keadaan sosial dan tersedianya dukungan keluarga terhadap pasien
• Kemungkinan untuk mengurangi faktor risiko, terutama berhenti merokok
Meskipun pemeriksaan fisik bagian penting dari perawatan pasien, namun jarang
dilakukan untuk diagnosa pasti pada PPOK. Tanda-tanda fisik terhadap keterbatasan aliran
napas pada awalnya tidak signifikan sampai adanya penurunan dari fungsi paru sehinga
deteksi ini memiliki sensitivitas dan spesifisitas yang relatif rendah.32
2.1.4. B. Penilaian Terhadap Penyakit.
Tujuan dari penilaian PPOK adalah untuk menentukan :
1. Dampak penyakit terhadap status kesehatan pasien. 2. Keparahan dari keterbatasan aliran napas.
3. Risiko terjadinya peristiwa kedepan seperti terjadinya exaserbasi, rawat inap dirumah sakit dan kematian.
yang pada akhirnya dapat menentukan pilihan terapi yang tepat.
Ada beberapa kuesioner yang divalidasi untuk menilai gejala pada pasien PPOK yang
digunakan untuk membedakan pasien dengan gejala yang lebih ringan dan pasien dengan
gejala yang lebih berat. GOLD (Global Initiative for Chronic Obstructive Lung Disease)
telah merekomendasikan penggunaan modifikasi British Medical Research Council (mMRC)
suatu kuesioner pada sesak napas atau COPD Assessment Test (CAT), yang keduanya
memiliki cakupan yang lebih luas terhadap dampak PPOK pada kehidupan sehari-hari dan
kesejahteraan pasien. Skala gejala lain dapat juga digunakan, misalnya Clinical Quesioner
2.
Spirometri secara kusus digunaka untuk menentukan cut of poin. Spirometri harus
dilakukan setelah pemberian yang memadai dosis bronkodilator inhalasi kerja singkat untuk
mengurangi eksaserbasi. Semakin memberatnya keterbatasan aliran udara dikaitkan dengan
Tabel 2.1.4.3. Penilaian dari keterbatasan aliran udara pada PPOK.20 ( Berdasarkan Post Bronkodilator FEV1 )
Tabel 2.1.4.1. Modifikasi British Medical Research Council (mMRC)18
Tabel 2.1.4.2. COPD Assessment Test ( CAT )18 ( Score CAT < 10 Gejala Ringan dan CAT > 10 Gejala Berat )
peningkatan prevalensi eksaserbasi dan risiko kematian. Tabel di bawah ini menunjukkan
klasifikasi keparahan keterbatasan aliran udara pada PPOK.
20
FEV1 merupakan suatu penilaian yang sangat penting terhadap derajat keparahan
PPOK, dimana kegunaannya diperlihatkan oleh berbagai penelitian. Suatustudi penting dari
Fletcher dan Peto yang dilakukan sejak 30 tahun yang lalu dengan mengukur FEV1 setiap 6
bulan selama 8 tahun yang terdiri dari 792 laki-laki pekerja, didapati penurunan FEV1 yang
progresif dari waktu ke waktu pada pasien PPOK seiring dengan bertambahnya usia.
Pada penelitian oleh Luigi G. Francios et all. menemukan nilai FEV
33
1 secara statistik
berhubungan dengan derajat keparahan pada PPOK.34 Donaldson et al. melaporkan bahwa
pasien dengan PPOK berat (GOLD derajat III) memiliki frekuensi terjadinya eksaserbasi
3,43 % per tahun dibandingkan PPOK sedang (GOLD derajat II) dengan kejadian 2,68 %
per tahun dimana p = 0.029. PAGGIARO et al. melaporkan, pada pasien dengan FEV1 >
60% prediksi, dengan rerata dan SD 1,6 ± 1,5% mengalami eksaserbasi per tahun,
dibandingkan FEV1 59% - 40% prediksi dengan rerata dan SD 1,9 ± 1,8 % yang mengalami
eksaserbasi dan FEV1 <40% prediksi dengan rerata dan SD 2,3 ± 1,9% yang mengalami
eksaserbasi pada pasien PPOK.
2.1.5. PPOK Eksaserbasi Akut
35
PPOK eksaserbasi akut adalah peristiwa akut yang ditandai dengan memburuknya
gejala pernapasan pasien yang melebihi variasi normal sehari-hari dan menyebabkan
perubahan dalam pengobatan.18 Pasien yang mengalami eksaserbasi akut dapat ditandai
dengan gejala yang khas seperti sesak nafas yang semakin bertambah, batuk produktif
dengan perubahan volume atau purulensi sputum. Terkadang dapat juga memberikan gejala
yang tidak khas seperti malaise, fatigue dan gangguan susah tidur.22
Menurut Roisin gejala klinis PPOK eksaserbasi akut dapat dibagi menjadi dua yaitu
gejala respirasi berupa sesak napas yang semakin bertambah berat, peningkatan volume dan
purulensi sputum, batuk yang semakin sering, napas yang dangkal dan cepat. Sedangkan
gejala sistemik ditandai dengan peningkatan suhu tubuh, peningkatan denyut nadi serta
gangguan status mental pasien.
PPOK eksaserbasi akut merupakan peristiwa penting dalam perjalanan penyakit oleh karena : 22
-Dapat mempengaruhi kualitas hidup pasien yang semakin buruk.
-Memiliki efek pada gejala dan fungsi paru-paru yang memakan waktu beberapa minggu untuk pulih kembali dengan pengobatan.
-Mempercepat terjadinya penurunan fungsi paru-paru.
-Berhubungan dengan kematian, terutama pada pasien yang membutuhkan rawat inap.
-Membutuhkan biaya sosial ekonomi yang tinggi.
Prevalensi terjadinya mortalitas di rumah sakit pada pasien eksaserbasi akut dengan
komplikasi hiperkapnia dan asidosis diperkirakan10%. Kematian dalam 1 tahun mencapai
40% setelah mendapatkan bantuan alat pernafasan. 18
Penyebab tersering pada eksaserbasi akut adalah infeksi pada saluran pernafasan
trakheobronkial (virus dan bakteri) dan polusi udara, namun sekitar sepertiga kasus
eksaserbasi akut tidak dapat diketahui penyebabnya. Peranan infeksi bakteri pada PPOK
eksaserbasi masih kontroversi, tetapi penelitian terbaru menyatakan setidaknya 50 %
penderita mempunyai populasi bakteri yang tinggi pada saluran nafas bagian bawah. 18
Tingkat di mana terjadinya eksaserbasi sangat bervariasi antara pasien. Prediktor
terbaik menilai riwayat peristiwa seringnya eksaserbasi sebelum diobati. Keparahan
eksaserbasi biasanya diklasifikasikan sebagai ringan saat gejala eksaserbasi pernafasan
membutuhkan pengobatan inhalasi terhadap pasien, moderat ketika gejala eksaserbasi
pernafasan membutuhkan intervensi medis termasuk pemberian antibiotik dan oral steroid,
dan berat saat gejala eksaserbasi pernafasan memerlukan rawat inap.
2
mMRC atau CAT skala direkomendasikan untuk menilai gejala, dengan tingkat
mMRC ≥ 2 atau CAT skor ≥ 10 menunjukkan tingkat gejala berat. Cut off ini harus 36,37
digunakan sebagai indikator. Tujuan utamanya adalah untuk memisahkan pasien dengan
beban gejala yang berat dari gejala ringan. Ada dua metode untuk menilai resiko
eksaserbasi. Salah satunya adalah metode berbasis populasi menggunakan GOLD Klasifikasi
spirometri dengan kategori GOLD 3 atau GOLD 4 menunjukkan risiko berat. Yang lain
didasarkan pada riwayat individu pasien yang mengalami eksaserbasi dua atau lebih
pertahun sebelumnya yang menunjukkan risiko berat. Keterangan tentang mMRC, CAT
skala dan klasifikasi spirometri berdasarkan kriteria GOLD sudah dijelaskan sebelumnya.
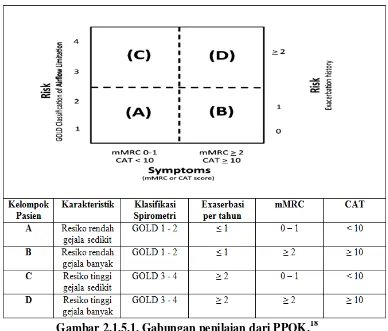
Pada gambar dibawah ini diterangkan bagaimana penilaian kombinasi pengobatan terhadap
PPOK.
Gambar 2.1.5.1. Gabungan penilaian dari PPOK.
18,20
18
Keterangan Gambar 2.1.5.1.
Pertama menilai gejala dan menentukan apakah pasien milik kotak sisi kiri dengan gejala sedikit (seperti yang ditunjukkan oleh tingkat mMRC 0-1 atau CAT < 10) atau kotak sisi kanan dengan gejala banyak ( seperti yang ditunjukkan oleh tingkat mMRC > 2 atau CAT > 10 ). Selanjutnya, menilai risiko eksaserbasi untuk menentukan apakah pasien milik kotak bagian bawah beresiko rendah atau kotak bagian atas beresiko tinggi.
(GOLD 1 dan 2 mengindikasikan risiko rendah, sedangkan GOLD 3 dan 4 menunjukkan
risiko tinggi ); atau (2) Menilai jumlah eksaserbasi pasien yang dimiliki sebelumnya dalam 12 bulan ( nol atau
satu menunjukkan risiko rendah, sedangkan dua atau lebih eksaserbasi menunjukkan risiko tinggi ).18,20
Saat ini, diagnosis eksaserbasi dilakukan secara eksklusif berdasarkan presentasi klinis
pasien yang mengeluh terjadinya perubahan gejala akut (dyspnea, batuk, dan produksi
sputum) yang berada di luar keadaan normal yang bervariasi dari hari ke hari. Penilaian dari
suatu eksaserbasi didasarkan pada riwayat penyakit terdahulu dan keluhan klinis yang
memperberat pasien. Kedepannya, dibutuhkan biomarker yang memungkinkan untuk
diagnosis dan etiologi yang lebih tepat.2,18
Tabel 2.1.5.1. Penilaian PPOK Eksaserbasi Akut Berdasarkan Riwayat
( Tabel 2.1.5.1. dan 2.1.5.2)
Kesehatan.18
Tabel 2.1.5.2. Penilaian PPOK Eksaserbasi Akut Berdasarkan Tanda- Tanda Keparahan.18
2.1.6. PPOK Stabil
Tujuan dari penatalaksanaan PPOK Stabil adalah untuk mempertahankan fungsi paru,
meningkatkan kualitas hidup, mencegah eksaserbasi akut terhadap pasien PPOK. Dikatakan
PPOK stabil bila memenuhi kriteria sebagai berikut:
Tidak dalam kondisi gagal napas akut pada gagal napas kronik.
Dapat dalam kondisi gagal napas kronik stabil, yaitu hasil analisa gas
darah menunjukkan PCO2 < 45 mmHg dan PO2
Dahak jernih tidak berwarna.
> 60 mmHg.
Aktivitas terbatas tidak disertai sesak sesuai derajat berat PPOK (hasil
spirometri).
Penggunaan bronkodilator sesuai rencana pengobatan.
Tidak ada penggunaan bronkodilator tambahan.
Tujuan terapi untuk PPOK Stabil adalah :
38
1. Mengurangi gejala
■ Meredakan gejala
■ Meningkatkan toleransi terhadap latihan
■ Meningkatkan status kesehatan
2. Mengurangi Resiko.
● Mencegah progresivitas penyakit ● Mencegah eksaserbasi
● Mengurangi Mortalitas
Penatalaksanaan PPOK stabil dilaksanakan di poliklinik sebagai evaluasi berkala atau
dirumah untuk mempertahankan PPOK yang stabil dan mencegah eksaserbasi. 19
Penatalaksanaan di rumah ditujukan untuk mempertahankan PPOK yang stabil. Beberapa hal
yang harus diperhatikan selama di rumah, baik oleh pasien sendiri maupun oleh
keluarganya.
Tujuan penatalaksanaan di rumah : 38
a. Menjaga PPOK tetap stabil
b. Melaksanakan pengobatan pemeliharaan c. Mengevaluasi dan mengatasi eksaserbasi dini
d. Mengevaluasi dan mengatasi efek samping pengobatan e. Menjaga penggunaan ventilasi mekanik
Penatalaksanaan di rumah ditujukan juga bagi penderita PPOK berat yang harus
menggunakan oksigen atau ventilasi mekanik.
Adapun penatalaksanaan PPOK stabil dibagi atas :
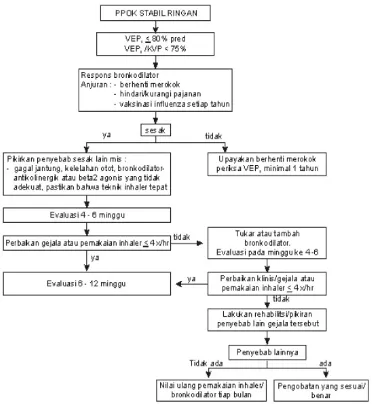
1. Penatalaksanaan PPOK stabil ringan. ( Gambar 2.1.6.1 )
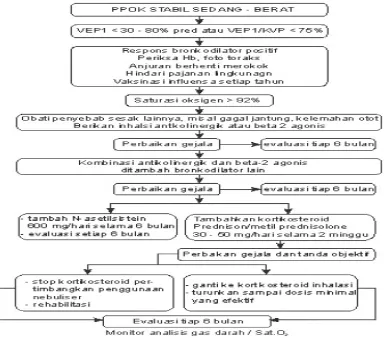
2. Penatalaksanaan PPOK stabil sedang dan berat.38
( Gambar 2.1.6.2 )
Gambar 2.1.6.1 Penatalaksanaan PPOK Stabil Ringan.38
Gambar 2.1.6.1. Penatalaksanaan PPOK Stabil Sedang dan Berat.
38
2 .2 . SPI ROM ET RI
Spirometri adalah suatu alat yang digunakan untuk menghasilkan secara obyektif untuk mengukur hambatan aliran udara yang ada. Spirometri pada dasarnya dilakukan untuk
mengetahui apakah kerja pernafasan seseorang mampu mengatasi kedua resistensi yang
mempengaruhi kerja pernafasan kita yaitu resistensi elastik dan non elastik sehingga dapat
menghasilkan fungsi ventilasi yang optimal.
Resistensi elastik dihasilkan oleh sifat elastis paru (tegangan permukaan cairan yang
membatasi alveolus dan serabut elastik yang terdapat diseluruh paru) dan rongga toraks
tahanan gesekan terhadap aliran udara dalam saluran nafas, dalam jumlah kecil yang juga
disebabkan karena viskositas jaringan paru.
Parameter yang digunakan untuk menilai kemampuan kerja pernafasan dalam
mengatasi kedua resistensi tersebut adalah volume paru, baik volume statis maupun dinamis.
Volume statis menggambarkan kemampuan kerja pernafasan dalam mengatasi resistensi
elastik, sedangkan volume dinamik mengukur cepatan aliran udara dalam saluran pernafasan
dibandingkan dengan fungsi waktu yang digunakan untuk menilai kemampuan kerja
pernafasan mengatasi resistensi non elastik. 2
Adapun volume dinamis tersebut antara lain:
18
■ Kapasitas Vital Paksa / Forse Vital Capacity (FVC)
Pengukuran kapasitas vital yang didapat pada ekspirasi yang dilakukan secepat dan sekuat
mungkin.
■ Kapasitas Vital Lambat / Slow Vital Capacity ( SVC )
Volume gas yang diukur pada ekspirasi lengkap yang dilakukan secara berlahan setelah
atau sebelum inspirasi maksimal.
■ Volume Ekspirasi Paksa pada Detik Pertama/Force expiration Volume (FEV1) Jumlah udara yang dikeluarkan sebanyak-banyaknya dalam 1 detik pertama pada waktu ekspirasi
maksimal setelah inspirasi maksimal (volume udara yang dapat di ekspirasi dalam waktu
standar selama pengukuran kapasitas vital paksa).
■ Maximal Voluntary Ventilation ( MVV )
Jumlah udara yang bisa dikeluarkan sebanyak-banyaknya dalam 2 menit dengan bernafas
cepat dan dalam secara maksimal.
Puncak aliran ekspirasi diukur sendiri tetapi tidak dapat diandalkan untuk digunakan
sebagai satu-satunya test diagnostik, meskipun sensitivitasnya baik, namun spesifisitas yang
lemah. Kualitas pengukuran spirometri digunakan dalam penilaian perawatan dalam
kesehatan dan semua pelayanan kesehatan yang merawat pasien dengan PPOK harus
Fibrinogen adalah larutan glikoprotein yang ditemukan dalam plasma, dengan berat molekul 340 kDa, terdiri dari tiga pasang rantai polipeptida non identik (rantai alpha, beta
dan gamma), dimana satu sama lain dihubungkan dengan ikatan disulfida. Fibrinogen
memiliki waktu paruh sekitar 100 jam dan disintesa terutama di dalam hati. Sebagai faktor
pembekuan, fibrinogen merupakan komponen penting pada sistem pembekuan darah, dan
menjadi prekursor fibrin. Namun, biasanya konsentrasi kadar fibrinogen plasma 1,5 - 3,5 g/l,
jauh melebihi konsentrasi minimum 0.5-1g/l yang diperlukan untuk hemostasis.
Pada studi epidemiologi menunjukkan kadar plasma fibrinogen yang tinggi
berhubungan dengan peningkatan risiko gangguan kardiovaskular, termasuk penyakit jantung
iskemik (IHD), stroke, penurunan fungsi paru dan thromboembolism. Dimana peningkatan
kadar plasma fibrinogen dapat mengaktifkan prothrombotik atau kondisi hiperkoagulasi dan
mengakibatkan risiko stroke dan tromboemboli terutama dalam keadaan seperti fibrilasi
atrium (AF).
40
40
Hubungan antara hiperfibrinogenemia, aterosklerosis dan trombosis merupakan satu
kesatuan yang kompleks. Sebagai proses trombogenesis sangat erat hubungan dengan
pembentukan ateroma (atherogenesis). Faktor-faktor thrombogenesis seperti fibrinogen
mungkin memainkan kunci penting dalam proses pembentukan lesi aterosklerosis, dengan
efek pada penyakit kardiovaskular.
Plasma fibrinogen juga dipengaruhi oleh banyak faktor. Adapun faktor yang
meningkatkan plasma fibrinogen adalah usia, indeks massa tubuh, merokok, diabetes, pasca
menopause, low density lipoprotein (LDL) kolesterol dan jumlah leukosit. Sebaliknya
berkurang dengan asupan alkohol, aktivitas fisik, meningkatan high-density lipoprotein
(HDL) kolesterol, dan terapi pengganti hormon.
2.3.2. Patofisiologi
41
Fibrinogen memainkan peran penting dalam sejumlah proses fisiopatologis dalam
tubuh, termasuk peradangan, aterosklerosis dan trombogenesis. Namun demikian,
pemahaman kita tentang mekanisme kerja dari atherothrombogenesis fibrinogen
berbeda-beda. Mekanisme yang ada meliputi infiltrasi fibrinogen ke dinding pembuluh darah, efek
agregasi platelet dan trombus. Disamping itu, fibrinogen plasma merupakan acute phase
protein yang disintesa oleh hepatosit dan dilepas dalam jumlah besar ke sirkulasi darah
dalam menanggapi stimulasi dari interleukin 6 (IL-6). IL-6 mempunyai kemampuan
memodulasi jumlah dan aktivitas sel inflamasi yang penting terhadap proses peradangan dan
protease. Dengan demikian, peningkatan konsentrasi fibrinogen, merupakan proses sekunder
terhadap inflamasi atau infeksi yang meningkatkan reaktivitas trombosit.
2.3.3. Fibrinogen dan Peradangan
9,40
Proses peradangan terutama dimediasi oleh interaksi dengan leukosit melalui reseptor
permukaan yang disebut integrin. Ada 2 reseptor utama tempat kerja fibrinogen pada
permukaan leukosit yaitu:
MAC-1 (CD11b / CD18, alpha M beta 2) dan alpha X beta 2 (CD11c / CD18, p150, 95).
Leukosit ( baik monosit dan mielosit ) khususnya dapat menginduksi MAC-1 reseptor
untuk mengikat fibrinogen. Kemampuan MAC-1 reseptor untuk mengikat fibrinogen
menghasilkan perubahan kematangan pada reseptor selama proses diferensiasi sel. Tempat
fibrinogen berinteraksi dengan MAC-1 tidak dipengaruhi oleh integrin lainnya.
Fibrinogen berikatan dengan Intercelluler Adhetion Molekul
40
-1 (ICAM-1), dan
meningkatkan interaksi monosit di endotel sel yang dijembatani oleh MAC 1 monosit di
ICAM 1 pada sel endotel. Dengan demikian, ICAM-1 sebagai permukaan sel yang
berikatan pada alpha L beta 2 dan alpha M beta 2 (MAC-1) integrin, dan memiliki peran
penting dalam adhesi leukosit pada endotel vaskular. Selain itu, fibrinogen meregulasi dan
meningkatkan konsentrasi dari ICAM-1 protein pada permukaan sel endotel, sehingga
meningkatkan adhesi leukosit pada permukaan sel endotel. Fibrinogen juga mengikat
ICAM-1 pada sel endotel yang memediasi adhesi trombosit. Interaksi fibrinogen dan sel
mengekspresikan ICAM-1 yang berhubungan dengan proliferasi selluler.
Fibrinogen mengikat reseptor integrin pada permukaan leukosit yang memfasilitasi
suatu respon chemotaktik, sehingga memainkan peran penting dalam proses inflamasi. Salah
satu mekanisme dari fibrinogen menginduksi perubahan proinflamasi leukosit mencakup
meningkatnya pelepasan kalsium intraseluler dan meningkatnya ekspresi penanda aktivasi 40
neutrofil. Proses ini menghasilkan peningkatan fagositosis, antibodi yang dimediasi oleh
toksisitas leukosit dan menunda apoptosis.
Fibrinogen juga terlibat dalam fasilitasi interaksi diantara sel dan matriks ekstraseluler
seperti kolagen. Dengan demikian, seperti dijelaskan di atas, fibrinogen adalah mediator
penting pada interaksi sel
40
-sel, adhesi dan peradangan.40
2.3.4. Fibrinogen Pada PPOK
2.3.4. A. Fibrinogen Pada PPOK Stabil
Kadar fibrinogen plasma direproduksi pada pasien PPOK stabil, tetapi peningkatan
kadar fibrinogen plasma ini derajat rendah dibandingkan PPOK eksaserbasi akut, terjadi
peningkatan derajat tinggi. Selain itu, inflamasi juga memproduksi peningkatan jumlah
leukosit darah, acute phase protein lainnya, dan sitokin.3,4 Hal ini diperkuat oleh Gan WQ,
dkk, menyatakan pasien PPOK stabil memiliki peningkatan jumlah leukosit, CRP dan
fibrinogen serta sitokin lainnya seperti IL-6, TNF-α.42
Inflamasi di saluran pernapasan pada pasien PPOK tampak sebagai respon modifikasi
inflamasi di saluran pernapasan akibat iritasi kronis seperti asap rokok. Mekanisme
terjadinya inflamasi ini tidak dapat dijelaskan, tetapi mungkin ditentukan secara genetik.
Pasien yang tidak merokok juga dapat menderita PPOK, tetapi respon inflamasi pada pasien
ini tidak diketahui. Stres oksidatif dan peningkatan proteinase di paru-paru selanjutnya
memodifikasi radang paru-paru. Bersamaan dengan mekanisme ini terjadi perubahan
patologis dari karakteristik pasien PPOK. Inflamasi di paru-paru tetap ada setelah pasien
berhenti merokok melalui mekanisme yang tidak diketahui, meskipun autoantigens dan
mikroorganisme persisten mungkin memainkan peranan.
Stres oksidatif mungkin menjadi mekanisme penting untuk memperkuat terjadinya
PPOK. Biomarker stres oxidative (seperti hidrogen peroksida, 8 - isoprostan) meningkat
konsentrasinya didalam pernapasan, dahak, dan sirkulasi sistemik pada pasien PPOK. Stres
oksidatif lebih meningkat pada eksaserbasi. Oksidan yang dihasilkan oleh asap rokok dan
partikel inhalasi lainnya, dilepaskan sehingga mengaktifkan sel-sel inflamasi seperti
akibat pengurangan faktor transkripsi yang disebut Nrf 2 yang mengatur banyak gen
antioksidan.
Bukti ini diperkuat dengan terjadinya ketidakseimbangan protease dan antiproteasi
pada paru-paru pasien PPOK. Beberapa protease, yang berasal dari sel-sel inflamasi dan sel
epitel, meningkat pada pasien PPOK. Beberapa bukti menyatakan bahwa protease ini dapat
berinteraksi satu sama lain. Protease memediasi penghancuran dari elastin, suatu komponen
utama dari jaringan ikat di parenkim paru, yang diyakini menjadi gambaran penting untuk
emfisema dan mungkin bersifat irreversibel. Berbagai macam mediator inflamasi
memperlihatkan peningkatan pada pasien PPOK, sel inflamasi bergerak ke sirkulasi darah
(faktor kemotaktik), menyebabkan pelepasan sitokin pro inflamasi dan menyebabkan
terjadinya perubahan struktural. 18
18
Inflamasi sistemik pada pasien PPOK juga mempengaruhi
adaptasi sistim imun, dimana beberapa penelitian menyatakan telah terjadi peningkatan kadar
immunoglobulin plasma pada pasien PPOK dibandingkan kontrol.
2.3.4.B. Fibrinogen Pada PPOK Eksaserbasi Akut
6,7
Kadar fibrinogen plasma meningkat pada saat eksaserbasi dan menurun secara
signifikan selama 4 - 6 minggu setelah stabil. Peningkatan kadar fibrinogen plasma pada
PPOK eksaserbasi akut merupakan penguatan lebih lanjut proses inflamasi dalam paru-paru.
Terjadinya eksaserbasi dipicu oleh satu atau lebih infeksi bakteri, infeksi virus, atau polusi
lingkungan, meskipun sepertiga terjadinya eksaserbasi tidak diketahui penyebabnya. Emboli
paru juga dapat menyebabkan eksaserbasi, dimana sekitar 25% dari pasien rawat inap dengan
PPOK eksaserbasi akut mungkin memiliki emboli paru. Dibandingkan dengan pasien yang
tidak mengalami eksaserbasi.
Selama eksaserbasi terjadi peningkatan hiperinflasi dan terperangkapnya udara
disaluran pernapasan, disertai menurunnya aliran ekspirasi, sehingga terjadi peningkatan
dyspnea. Ini juga mengakibatkan memburuknya VA/Q yang abnormal, sehingga
mengakibatkan hipoksemia. Kondisi lain seperti pneumonia, tromboemboli, dan gagal
jantung akut, dapat menyerupai gejala PPOK atau dapat memperburuk eksaserbasi PPOK. 3,7,18,43
Terjadinya inflamasi sistemik semakin diperkuat dengan banyaknya pasien pada PPOK
memiliki komorbiditas yang berdampak besar terhadap kualitas dan kelangsungan hidup. 18
Keterbatasan aliran udara dan khususnya hiperinflasi mempengaruhi fungsi jantung dan
pertukaran udara. Mediator inflamasi pada sirkulasi dapat berkontribusi terhadap penurunan
otot rangka dan cachexia, mungkin mengawali atau memperburuk komorbiditas seperti
penyakit jantung iskemik, gagal jantung, osteoporosis, anemia normositik, diabetes,
metabolik syndrom dan depresi.
Mekanisme hubungan terjadinya inflamasi pada PPOK stabil dan PPOK eksaserbasi
akut dijelaskan pada gambar dibawah ini. 18
7
Gambar 2.3.4.1 Mekanisme Terjadinya PPOK Eksaserbasi Akut Dan PPOK Stabil.7
Mekanisme terjadinya PPOK eksaserbasi akut, diakibatkan peningkatan Interleukin-6
yang merangsang pelepasan fibrinogen dan CRP kedalam sirkulasi darah. Interleukin -6 ( IL-
6 ) memegang peranan penting dalam proses inflamasi yang mampu memodulasi aktivitas
peradangan pada sel dan protease. IL- 6 disintesis oleh epitel saluran napas, makrofag, dan
beberapa sel lain pada lokasi inflamasi dalam menanggapi respon terhadap lingkungan
seperti merokok atau faktor lainnya (infeksi). IL- 6 memiliki efek sistemik sebagai respon
pada fase akut.
Beberapa penelitian telah menunjukkan bahwa kadar fibrinogen darah meningkat pada
pasien PPOK eksaserbasi akut dibandingkan PPOK stabil. Suatu penelitian dilakukan oleh
Mona Fattouh, dkk, 2014, di Rumah Sakit Universitas Sohag selama periode Januari 2013
dibagi dalam kelompok eksaserbasi dan kelompok stabil, sedangkan 30 orang yang sehat
sebagai kelompok kontrol. Didapatkan data kadar serum fibrinogen menunjukkan
peningkatan yang signifikan secara statistik pada pasien PPOK eksaserbasi akut dengan
rerata dan SD 5,09 ± 1,861 g / L dibandingkan PPOK stabil dengan rerata dan SD 2,299 ±
0,571 g/L dengan P <0,001. Begitu juga kadar serum fibrinogen PPOK eksaserbasi akut
dibandingkan kelompok kontrol dengan rerata dan SD 2,073 ± 0,575 g / L menunjukkan
peningkatan yang signifikan secara statistik dengan P <0,001. Mona Fattouh, dkk, juga
menyatakan terjadi peningkatan jumlah leukosit yang signifikan pada pasien PPOK
eksaserbasi akut dengan rerata dan SD 12.212 ± 6,175 x 109 / L dibandingkan PPOK stabil
dengan rerata dan SD 7,877 ± 2,118 x 109 /L dimana P < 0,001, sedangkan peningkatan
jumlah leukosit juga signifikan pada pasien PPOK eksaserbasi akut dibandingkan kelompok
kontrol dengan nilai rerata dan SD 7,943 ± 2,295 x 109 / L dimana P <0,001.
Zhang Yonghong, dkk, 2014, melakukan penelitian yang terdiri dari 44 pasien PPOK,
dibagi dalam 14 pasien PPOK eksaserbasi akut dengan kadar plasma fibrinogen rerata dan
SD
11
358.18±109.97 mg/dl yang dibandingkan dengan 30 pasien PPOK stabil dengan kadar
plasma fibrinogen rerata dan SD 258.32 ± 60.22 mg/dl, didapatkan hasil peningkatan yang
signifikan secara statistik dengan p < 0,01, begitu juga jumlah leukosit pada PPOK
eksaserbasi akut dengan rerata dan SD 7.54±3.45 x 109/L dibandingkan PPOK stabil dengan
rerata dan SD 5.68±1.85 x 109/L dinyatakan meningkat signifikan dengan p < 0,01.
Polatli Mehmed, dkk, 2007, yang terdiri dari 59 pasien PPOK yang dibagi dalam 2
kelompok: 33 pasien dengan kelompok PPOK stabil dan 26 pasien dengan kelompok PPOK
eksaserbasi akut, sedangkan 16 pasien sebagai kelompok kontrol. Didapatkan peningkatan
secara signifikan kadar serum fibrinogen dengan p = 0,001, pada kelompok PPOK
eksaserbasi akut dengan rerata dan SD 447.67 ± 128 mg/dl dibandingkan PPOK stabil
dengan rerata dan SD 346.88 ± 92.3 mg/dl dan PPOK eksaserbasi akut dengan rerata dan SD
447.67 ± 128 mg/dl dibandingkan kelompok kontrol dengan rerata dan SD 289.99 ± 39.9
mg/dl terjadi peningkatan yang signifikan dengan p < 0,001. Begitu juga pada kelompok
PPOK stabil dibandingkan kelompok kontrol dinyatakan meningkat secara signifikan dengan
p < 0,013.
12
13
Sedangkan Thomsen Mette, dkk, 2013, menyatakan terjadi peningkatan secara
bersamaan kadar plasma CRP, fibrinogen dan jumlah leukosit yang dihubungkan dengan
meningkatnya resiko mendapat eksaserbasi, pada pasien PPOK stabil yang lebih ringan dan
pada mereka yang tidak pernah mengalami eksaserbasi sebelumnya.
Hal ini berbeda terhadap penelitian oleh Valipour Arschang, dkk, 2008, terdiri dari 30
pasien PPOK eksaserbasi akut, 30 pasien PPOK stabil dan 30 pasien sebagai kontrol yang
menyatakan kadar serum fibrinogen pasien PPOK eksaserbasi akut dengan rerata 419 mg/dl (
329 – 470 mg/dl ) dibandingkan pasien PPOK stabil dengan rerata 424 mg/dl ( 358 -459
mg/dl ) tidak berbeda secara signifikan, tetapi terdapat perbedaan yang signifikan
peningkatan kadar fibrinogen plasma pada PPOK eksaserbasi akut dan PPOK stabil
dibandingkan kontrol dengan rerata 360 mg/dl ( 326 – 393 ) dengan p < 0,01.
14
15 Pada
penelitian oleh Fekri S. Mitra, dkk, 2010, terdiri dari 30 pasien PPOK dan 29 pasien sebagai
kontrol sehat menyatakan tidak ada perbedaan yang signifikan kadar serum fibrinogen
dengan rerata dan SD 3.81±0.93 mg/dl pada pasien PPOK dibandingkan kadar serum
fibrinogen dengan rerata dan SD 3.72±0.9 mg/dl pada pasien kontrol, dimana p = 0.82.
Kontribusi dari inflamasi sistemik juga menginduksi ekspresi faktor jaringan pada
permukaan sel leukosit, terutama monosit. Peningkatkan CRP berperan dalam memfasilitasi
interaksi sel monosit
16
-endotel dan meningkatkan Plasminogen Activator Inhibitor Type 1 (
PAI-1 ) dan faktor jaringan . CRP dapat berkontribusi mengaktifkan sistem komplemen dan
sistem koagulasi dalam berbagai cara.
Hal ini telah dibuktikan pada sejumlah studi menunjukkan aktivitas peningkatan
trombosit pada pasien PPOK ditemukan pada pasien dengan hiperkapnia dan hipoksemia,
serta petanda hiperkoagulasi : trombin 44
-antitrombin III kompleks (TAT), fibrinopeptida A,
dan aktivator plasminogen inhibitor tipe 1 (PAI-1), telah terbukti secara signifikan lebih
tinggi pada pasien dengan PPOK dibanding subyek kontrol sehat.
Fibrinogen juga berperan dalam mengikat Intercelluler Adhetion Molekul 1 (ICAM-1)
dalam meningkatkan Epidermal Growth Factor Reseptor ( EGFR ) untuk memproduksi
mukus di sel epitel saluran pernafasan manusia. Fibrinogen berada pada plug mukus,
meningkat pada saluran nafas pada pasien asma akut, PPOK, dan cystic fibrosis, dan ini
terbukti menginduksi ICAM 1 yang tergantung pada sel endotel dan immun. Efek dari
fibrinogen mengikat ICAM-1 pada saluran napas sel epitel belum diketahui. 45
Adaptasi dari Respon immun adalah ciri khas dari langkah yang mengarah ke
dominasi CD8 + limfosit sitotoksik di semua bagian saluran pernafasanan dan parenkim
paru. Fungsi sel-sel ini melibatkan apoptosis dan akhirnya destruksi jaringan. Namun,
limfosit CD4 dan limfosit B juga ditemukan banyak di saluran pernafasan pasien PPOK.
Leptin adalah hormon peptida yang diproduksi sebagian besar oleh sel adiposa. leptin
berfungsi sebagai proinflamasi sitokin dan terlibat dalam patogenesis inflamasi dan penyakit
autoimun, termasuk eksaserbasi akut PPOK. Selama eksaserbasi akut, konsentrasi leptin
telah terbukti berhubungan dengan gangguan keseimbangan energi dan respon inflamasi
sistemik. Disamping itu leptin dalam jumlah yang banyak berefek untuk terjadinya
aterogenik, seperti menginduksi disfungsi endotel, stimulasi reaksi inflamasi, stres oksidatif,
penurunan oxigenase, serta memainkan peran penting dalam modifikasi oksidatif lipoprotein
plasma, agregasi platelet, dan proliferasi otot polos pembuluh darah sel.
47
Adiponektin adalah adipokine yang paling dikenal karena perannya dalam regulasi
sensitivitas insulin dan ditemukan dalam sirkulasi pada konsentrasi tertinggi dalam bentuk
adipokine. Adiponektin memiliki efek antiinflamasi penting dalam mengurangi produksi dan
aktivitas TNF-a serta menghambat produksi IL
47
-6 dengan menginduksi antiinflamasi sitokin
IL-10 dan IL-1 sebagai receptor antagonis. Penghambatan faktor nuklir (NF) -kB oleh
adiponektin mungkin menjelaskan efek ini. Selain itu, adiponektin mengurangi induksi
adhesi endotel molekul ICAM-1 dan adhesi molekul 1 sel vaskular. Atas dasar efek yang
disebutkan di atas, tampak adiponektin bertindak sebagai molekul anti infla masi.48 (Gambar
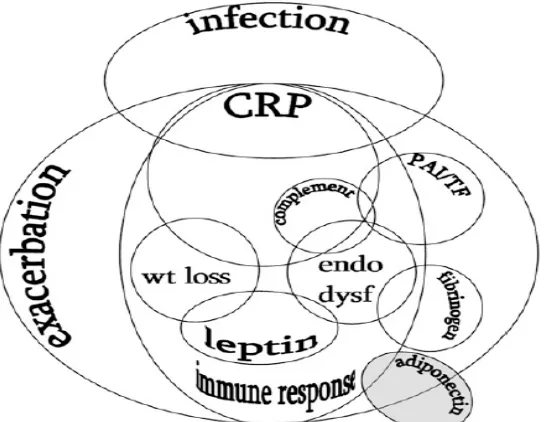
2.3.4.2)
Gambar 2.3.4.2. Hubungan antara Sistem Mediator, Respon Imun,